Вальгусная деформация, диагностика
Клиническое обследование пациентов проводилось в соответствии с принципами и правилами ортопедической диагностики (Маркс В. О., 1972; Paley D., 2002). Особое внимание уделяли выявлению сопутствующих деформаций (ротация, рекурвация-антекурвация, разная длина ног).
Пациентов фотографировали до, в процессе коррекции и после завершения лечения. При этом соблюдали определенные правила: ровный фон, камера на уровне коленных суставов, фокусное расстояние около 3 метров. Соблюдение этих правил позволяло получать качественные изображения с минимальными искажениями и производить сравнение внешнего вида ног на различных этапах коррекции. Особое внимание уделяли качеству выполнения фотографий до начала лечения у пациентов с идиопатической Х-образной формой ног, поскольку именно они представляли особое значение при обсуждении плана и прогноза коррекции (Рисунок 3).
Документирование, в первую очередь, выполнение фото и видео до операции, значительно облегчают оценку формы нижних конечностей на завершающих этапах коррекции с помощью аппарата Илизарова и позволяют получить желаемый результат, удовлетворяющий пациентов не только по клинико-рентгенологическим показателям, но и по внешнему виду.
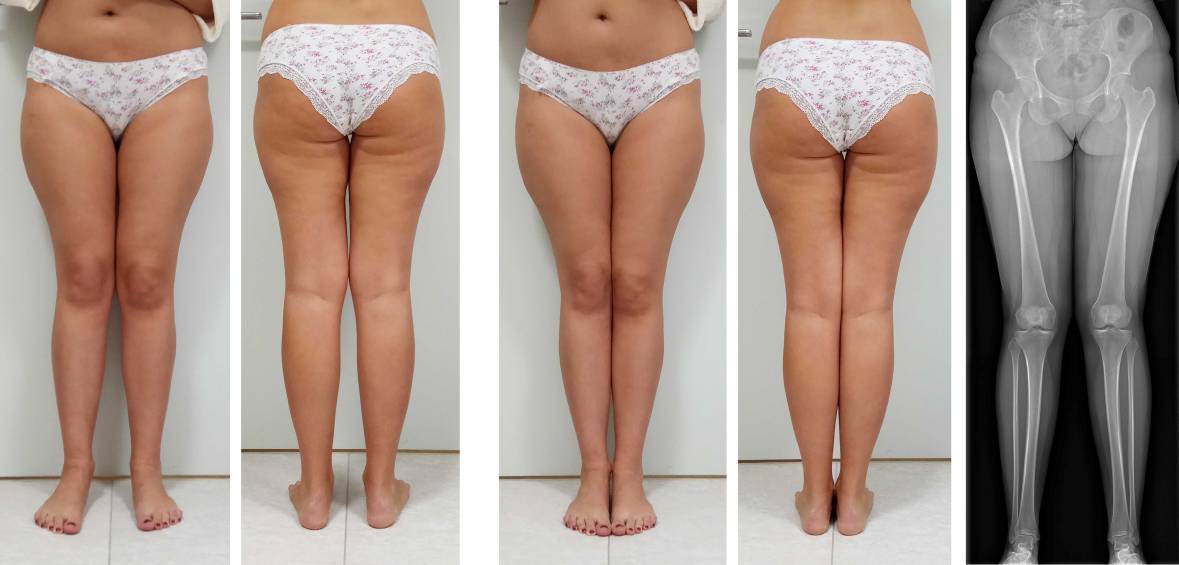
Рисунок 3 – Фото до операции в свободной стойке (а, б) и в положении максимального сближения стоп (в, г), а также рентгенограмма нижних конечностей этой пациентки по всей длине в свободной стойке (д).
При оценке разницы длины ног оценивали положение идентичных точек на контралатеральных конечностях.
Рентгеновское обследование
Использовали три вида рентгенологического исследования: обычная рентгенография, рентгенография нижних конечностей по все длине, компьютерная томография.
На начальных этапах работы использовали обычное рентгенографическое обследование, которое имеет ограниченные возможности в плане получения длинномерных изображений (ДИ), необходимых для оценки положения референтных линий и углов (РЛУ). На стандартных кассетах (30´40 см) невозможно сделать снимок с захватом смежных суставов. Поэтому для расширения возможностей исследования применяли специальные укладки (установки) пациента (Рисунок 4).
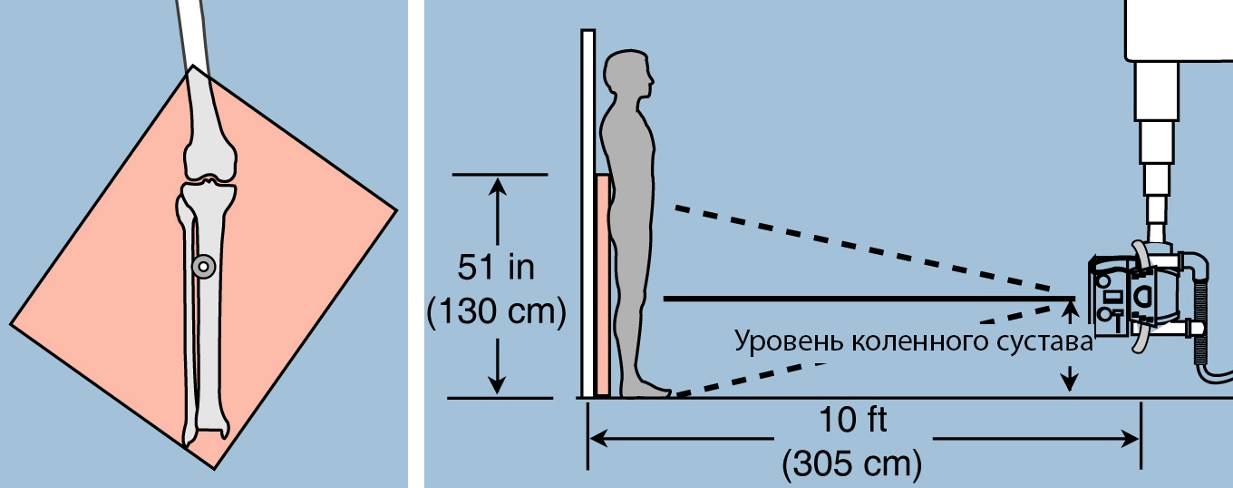
Рисунок 4 – Способы получения длинномерных изображений на обычном рентгеновском оборудовании. Слева – укладка конечности по диагонали кассеты, справа – выполнение рентгенографии на специальных (или соединенных друг с другом обычных) кассетах с увеличением фокусного расстояния [Палей].
В период с 2016 г. по настоящее время при обследовании пациентов ортопедического профиля для получения ДИ использовали специальные приставки к стандартным рентгеновским установкам, которые обеспечивают обработку и сшивку отдельно выполняемых изображений.
Указанные приборы состоят из собственно рентгеновского аппарата со столом, вертикальной стойки с детектором, стойки для позиционирования пациента, а также рабочего места оператора, оборудованного пультом и монитором. Имеется возможность выполнения рентгенограмм длиной до 120 см в положении пациента стоя (Рисунок 5).
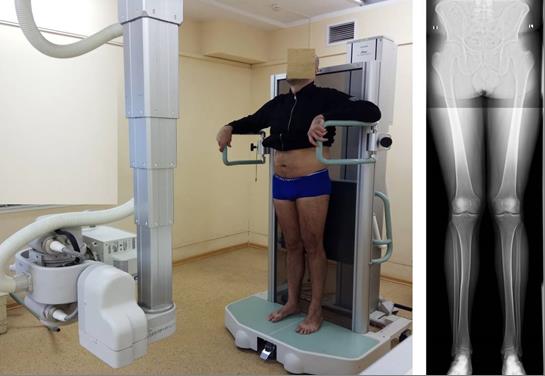
Рисунок 5 – Обследование пациента с идиопатической Х-образной формой ног (слева) и полученное при этом изображение (справа)
Компьютерную томографию (КТ) выполняли в отдельных случаях с единственной целью – определить ротационную деформацию бедра в тех случаях, когда она сочеталась с вальгусной. Особенностью исследования является специальная укладка пациента в положении, когда коленные суставы полностью разогнуты и едва касаются друг друга, надколенники ориентированы строго кпереди (строго вверх в положении пациента на спине). Для этого под стопы необходимо подложить валик, чтобы добиться полного разгибания в коленных суставах.
При оценке степени поражения коленных суставов и определения стадии деформирующего артроза использовали классификацию Келлгрена – Лоренса [92]:
0 – нет рентгенологических признаков остеоартрита (No radiographic findings of osteoarthritis);
1 – незначительные остеофиты сомнительного клинического значения (Minute osteophytes of doubtful clinical significance);
2 – выраженные остеофиты, суставная щель не изменена (Definite osteophytes with unimpaired joint space);
3 – выраженные остеофиты, умеренное сужение суставной щели (Definite osteophytes with oderate joint space narrowing);
4 – выраженные остеофиты, грубое сужение суставной щели и субхондральный склероз (Definite osteophytes with severe joint space narrowing and subchondral sclerosis).
2.3. Оценка положения референтных линий и образуемых ими углов
Вальгусная деформация нижних конечностей обусловлена отклонением определенных осей сегментов от нормального (или среднего) положения. Поэтому для оценки величины деформации и контроля восстановления необходимо знать нормальные границы расположения осей нижней конечности целиком, отдельных сегментов, а также нормальные величины образуемых ими углов. Л. Н. Соломин называет их референтными линиями и углами (РЛУ). Они оцениваются как в прямой, так и в боковой проекции.
На Рисунках 6 и 7 представлены механические оси бедренной и большеберцовой кости, линии ориентации суставов и образуемые ими углы в прямой и боковой проекции. В практической работе используется лишь часть из них (на рисунке они выделены белым цветом). Те линии и углы, положение и величины которых оценивали в настоящем исследовании, представлены в Таблице 7.
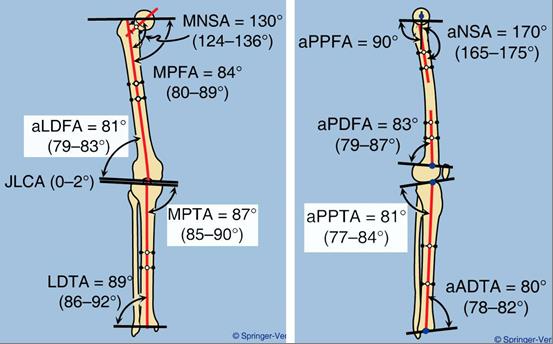
Рисунок 6 – Механические оси бедренной и большеберцовой кости, линии ориентации суставов и образуемые ими углы в прямой проекции (слева) и в боковой проекции (справа). Белым цветом выделены наиболее часто используемые углы
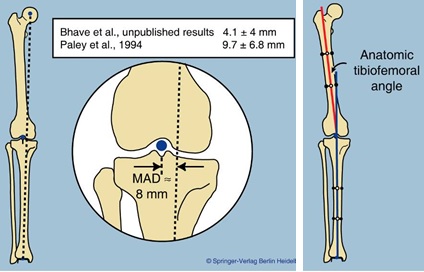
Рисунок 7 – Схема расположения механической оси нижней конечности (слева) и формирования anatomic tibiofemoral angle [102]
Таблица 7 – Основные референтные линии и углы, определяемые по рентгенограммам
Что делать с деформацией коленного сустава?
Рассказываем о причинах, способах диагностики и методах лечения деформации коленных суставов.

У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
- рентген,
- ультразвуковая диагностика, ноги, и коленей.
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Деформация колена причины, способы диагностики и лечения
Деформация колена — заболевание, характеризующееся искривлением коленного сустава либо О — образного, либо Х — образного типа. Деформация проявляется при развитии костной ткани. Возможно искривление коленей и в старческом возрасте, объясняется интенсивной нагрузкой на ослабленный опорно-двигательный аппарат. Главным симптомом деформации коленного сустава кроме неправильной ходьбы считается боль, усиливающаяся при дополнительной физической нагрузке.
Причины деформации колена
Искривление коленей — вторичная болезнь, развивающаяся на фоне другого заболевания. Деформация коленного сустава развивается при поражении костной ткани. Выделяют следующие причины прогрессирования синдрома у ребенка:
- недостаточная концентрация кальция в организме;
- повреждения хряща;
- избыточная масса тела;
- хронические болезни суставных тканей;
- недостаточная концентрация витамина Д;
- физические повреждения коленей;
- деформирующий артроз коленного сустава;
- наследственный характер;
- заболевания костных тканей в детском возрасте;
- ребенок рано научился ходить;
- заболевания суставов воспалительного характера;
- сердечно-сосудистые болезни;
- паралич нижних конечностей;
- ограниченность движений в области таза;
- проникновение в организм матери токсинов при вынашивании ребенка;
- частые стрессовые ситуации;
- употребление лекарственных препаратов антибактериального характера во время беременности;
- загрязнения окружающей среды;
- нарушения в работе эндокринной системы у будущей матери увеличивают риск деформации коленей у ребенка.
Во взрослый период жизни деформация коленного сустава отмечается при физическом повреждении нижних конечностей:
- переломы ног, характеризующиеся смещением;
- разрыв связок с последующим отмиранием клеток;
- частые вывихи коленного сустава;
- повреждения хрящевой ткани.
Также у взрослого деформация развивается при загрязненной окружающей среде, недостаточной концентрации витаминов и минералов в организме, заболеваниях суставов и нарушении функционирования эндокринной системы.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Типы деформации коленей
В возрасте до 2 лет небольшое искривление коленных суставов считается нормой. Объясняется это особенностями строения мышц в данный возрастной период. В зависимости от стороны, в которую происходит искривление нижних конечностей, выделяют 2 разновидности. Каждая имеет характерную симптоматику:
Вальгусная деформация коленей
Отличительная черта — искривление нижних конечностей Х – образного типа. У больного отмечается быстрая утомляемость при небольших нагрузках. Малыши постоянного просятся на руки. Развиваются дискомфортные ощущения при ходьбе, возможна боль в колене. Больной постоянно шаркает, прогрессирует плоскостопие. Иногда диагностируется искривление позвоночника.
Варусная деформация коленей
Искривление нижних конечностей имеет О — образную форму. На первоначальных этапах заболевания симптоматика выражена слабо. Характерная черта — косолапость. По мере развития болезни отмечаются нарушения в походке, развивается быстрая утомляемость при ходьбе. Характеризуется повышенной нагрузкой на позвоночник. Провоцируется развитие сколиоза.
Методы диагностики
При подозрениях на варусную разновидность искривления нижних конечностей назначается рентгенография. Потребуется обследование стоп, тазовой области. Назначается компьютерная томография или МРТ. Если причина развития деформации коленного сустава — заболевание внутренней системы, назначается консультация у врачей другого профиля.
Для диагностики вальгусной разновидности заболевания измеряется расстояние между щиколотками, когда стопы и голени сомкнуты. Назначается рентгенография для определения угла отклонения костей. При необходимости назначают УЗИ суставных тканей, плантографию, компьютерную томографию. Определяется концентрация кальция в организме.
Для постановки диагноза в сети клиник ЦМРТ пациент проходит комплексное обследование, включающее следующие процедуры:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
При первых признаках деформации колена запишитесь на прием к ортопеду. Он определит степень деформации, выявит причину изменений и поставит точный диагноз. Если понадобится, направит к другим узким специалистам — например, к травматологу-ортопеду.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Савичкин Алексей Серафимович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович

Молотков Мерген Лиджиевич
Лечение деформации коленного сустава
Курс лечения составляется после прохождения диагностических процедур. Терапия направлена на устранение причины развития искривления коленей и сопутствующих симптомов. Для лечения варусной деформации на начальной стадии больному назначается специальная обувь для фиксации голеностопа, массаж, лечебная физическая культура. При нехватке витамина Д в организме и других минералов прописывают соответствующие лекарства. При тяжелой форме болезни используется оперативное вмешательство.
Чтобы вылечить вальгусную разновидность заболевания назначаются специальные ортопедические приспособления для использования во время сна. Избавиться от боли помогают физиотерапевтические процедуры. Физические упражнения назначаются для укрепления мышечных и суставных тканей нижних конечностей. Специалисты клиник ЦМРТ составят эффективный курс лечения с учетом индивидуальных особенностей течения заболевания:
Варус и вальгус коленных суставов у детей (bow legs & knock knees)
Многие родители беспокоятся, если у ребенка ноги имеют форму в виде буквы “О” или “Х”. Чаще всего это является вариантом нормального роста и развития ребенка и исправляется самостоятельно по мере взросления ребенка.
Но независимо от того, является ли форма ног ребенка патологической или физиологической, для каждого ребенка должна быть проведен осмотр, с учетом сбора подробного анамнеза и исследований.
Терминология
- Варус коленных суставов – термин, который соответствует “О”-образной деформации ног
- Вальгус коленных суставов – термин, который соответствует “Х”-образной деформации ног

Физиологический варус и вальгус коленных суставов у брата с сестрой
Как измерить степень выраженность вальгуса и варуса?
Для измерения варуса коленных суставов проводится измерение между мыщелками бедренных костей (между коленями) при сведенных вместе стопах
Для измерения вальгуса коленных суставов проводится измерение между лодыжками стоп при сведенных вместе коленях.
Нормальные значения для разных возрастов приведены на рисунке ниже (значения выше нуля обозначают расстояние между коленями, ниже нуля между стопами):

График возрастной нормы вальгус и варуса коленных суставов у детей.
Большеберцово-бедренный угол
Большеберцово-бедренный угол (угол коленного сустава) – это угол, образованный механической осью бедренной кости, пересекающей механическую ось большеберцовой кости. В случае уменьшения этого угла, возникает варус коленного сустава (“О”-ноги). При увеличении этого угла возникает вальгус коленного сустава (“Х”-ноги).
У младенцев физиологически развитие большеберцово-бедренного угла идет от варуса к вальгусу:

Большеберцово-бедренный угол у детей от 0 до 13 лет.
Причины физиологического варуса и вальгуса
“О”-образная форма (варус) ног у детей первого года жизни является результатом внутриутробного положения. В матке ноги малыша расположены таким образом, что бедра согнуты, повернуты наружу и отведены, колени согнуты, а ноги повернуты внутрь.
Такое сочетание внешнего вращения бедра вместе с внутренней ротаций ноги приводит к варусу нижних конечностей. Максимальных значений варус достигает у новорожденных (от 12 до 15 градусов), и становится нейтральным в возрасте от 1,5 до 2-х лет.
“Х”-образая форма (вальгус) ног у детей возникает в результате физиологических изменений с ростом ребенка. К 3-4 годам наблюдается максимальная вальгусная деформация (до 12 градусов) и уменьшается к 5-8 годам (до 7 градусов).
Какие причины Х-образной деформации ног у детей?
Обычно вальгусная деформация коленных суставов в возрасте от 2 до 7 лет является возрастной нормой. Это положение помогает детям сохранять равновесие.
В более редких случаях «х-образная» деформация ног может быть связана с:
- Генетическими заболеваниями, такими как дисплазия скелета или метаболические заболевания костей (например Рахит)
- Нарушение мышечного тонуса, компрессия суставов таза и пояснично-крестцового отдела позвоночника
- Травма в области зоны роста большеберцовой кости или бедренной кости (в этом случае отмечается вальгус только одного коленного сустава)
Когда родителям необходимо беспокоится по поводу вальгуса коленных суставов?
- Если у вашего ребенка варус коленных суставов сочетается с одним из следующих симптомов, то следует обратиться к врачу:
- Варусная деформация коленных суставов в возрасте до 2-х лет и более 7 лет
- Усиление варусной деформации коленных суставов в возрасте старше 7 лет
- Разная длина ног, разная выраженность вальгуса коленных суставах на ногах
- Если ребенок хромает при ходьбе
- Боль в колене или бедре
- Невысокий рост ребенка
Что делать если у вашего ребенка вальгус или варус коленных суставов
В случае варуса или вальгуса коленных суставов достаточно пройти профилактический осмотр врача. Зачастую такая форма ног ребенка является нормальным этапом развития и форма ребенка станет нормального по мере его роста. Задачей врача в этом случае является сбор анамнеза с целью выявления наследственности, отягощающих факторов, травм, при необходимости дополнительных исследований с целью определения прогноза и выбора тактики профилактики или лечения.
Аномалии развития коленного сустава
Аномалии развития коленного сустава – это патологии, обусловленные врожденным недоразвитием, отсутствием, нарушением строения, формы или расположения суставных структур. Обычно сочетаются с другими дефектами костно-мышечной системы. Могут проявляться искривлением конечности, изменением конфигурации и нарушением функций коленного сустава. Диагностируются по результатам осмотра и рентгенографического исследования. Лечение чаще хирургическое: рассечение или перемещение сухожилий, остеотомия, реконструктивные операции на костях. При нерезко выраженной патологии возможна консервативная терапия.
МКБ-10
Общие сведения
Нарушения развития коленного сустава – сравнительно редкая группа врожденных аномалий. По наблюдениям специалистов в области травматологии и ортопедии, обычно отмечается сочетание аномалии коленного сустава с недоразвитием костей и мышц других отделов конечности, однако могут встречаться и изолированные дефекты. Нередко выявляются аналогичные патологические изменения обеих нижних конечностей. Возможно недоразвитие костных структур, врожденные вывихи и подвывихи, контрактуры или, напротив, избыточная подвижность.
Причины
Основной причиной возникновения аномалий развития коленного сустава и других отделов костно-мышечной системы являются генетические нарушения и неблагоприятные внешние воздействия на организм матери во время беременности. В число таких воздействий входят:
- ионизирующее излучение;
- прием некоторых лекарственных средств;
- контакт с токсическими химическими веществами;
- инфекционные заболевания;
- болезни эндокринной систем;.
- нарушения иммунитета.
Характер дефекта зависит от вида генетической мутации либо от времени влияния негативных факторов на организм матери. Если мать подверглась воздействию в первый триместр беременности, наблюдается отсутствие каких-либо структур коленного сустава (пороки закладки), если в более поздние сроки – их неполное развитие
Симптомы аномалий развития
Отсутствие надколенника
Как изолированная аномалия развития диагностируется крайне редко. Обычно выявляется одновременно с недоразвитием бугристости большеберцовой кости, мыщелков бедра и четырехглавой мышцы. Нередко сочетается с врожденным вывихом бедра, дефектом или недоразвитием костей голени и бедра, косолапостью. При изолированной патологии функция конечности практически не нарушена, обнаруживается видимый дефект по передней поверхности сустава. Возможна слабость в ноге и преждевременная утомляемость при продолжительной ходьбе.
Дольчатый надколенник
Наблюдается у 1,5-2% лиц, которым выполнялось рентгенологическое исследование сустава. Обычно становится случайной находкой при обследовании по поводу травм или других заболеваний. В 90% случаев страдают мужчины. При такой аномалии развития надколенник состоит из нескольких фрагментов, а его размеры и наружные очертания остаются нормальными.
Врожденный вывих надколенника
В ряде случаев передается по наследству. Часто отмечается сочетание с другими аномалиями развития конечности. Мальчики страдают вдвое чаще девочек. Пациенты жалуются на быструю утомляемость и неустойчивость при ходьбе. При осмотре выявляется смещение надколенника (как правило, кнаружи) и выраженное напряжение четырехглавой мышцы. Движения в суставе ограничены.
Врожденный вывих голени
Очень редкая аномалия. Обычно выявляется одновременно с двух сторон. Девочки страдают втрое чаще мальчиков. Наблюдается деформация и атрофия мышц, при этом характер поражения зависит от вида смещения голени. При переднем вывихе мыщелки бедра выстоят сзади, при заднем – спереди. Определяется выраженная сгибательная контрактура и чрезмерная боковая подвижность голени. Сгибатели голени укорочены, а разгибатели смещены кпереди. Сустав согнут или переразогнут кпереди.
Дефект обычно сочетается с недоразвитием или отсутствием крестообразных связок, поэтому обнаруживается положительный симптом «выдвижного ящика». Возможно недоразвитие и нарушение прикрепления других мышц. Врожденный вывих голени иногда диагностируется совместно с аномалиями развития голеностопного сустава и отсутствием большеберцовой кости. Различают три стадии вывиха:
- 1 стадия – суставная площадка большеберцовой кости при движениях смещается вперед, ее верхний край «входит» между надколенником и бедренной костью.
- 2 стадия – при сгибании голени задний край суставной поверхности кости упирается в переднюю часть суставной поверхности бедренной кости.
- 3 стадия – при нагрузке большеберцовая кость перемещается не только вперед, но и вверх.
Вальгусная деформация сустава
Порок развития имеет наследственный характер и наблюдается у новорожденных достаточно часто по сравнению с другими дефектами коленного сустава. При осмотре выявляется видимое Х-образное искривление. Степень искривления определяют, измеряя расстояние между внутренними лодыжками в положении стоя (у младенцев – сведя выпрямленные ножки вместе).
Варусная деформация сустава
Варусная деформация также относится к числу достаточно распространенных аномалий развития, хотя встречается реже, чем вальгусное искривление. Как и в предыдущем случае, наблюдается наследственная предрасположенность. В ходе осмотра у больных с О-образной деформацией выявляется расстояние между коленными суставами при выпрямленных ногах и сведенных вместе стопах.
Сгибательная контрактура сустава
Достаточно редкая аномалия. Наблюдается сочетание контрактуры коленного сустава и своеобразной кожной складки в подколенной области. Пассивное и активное разгибание ограничено, степень нарушения опоры зависит от выраженности патологии. Возможно изменение расположения нервов по задней поверхности конечности.
Осложнения
Наиболее распространенным осложнением аномалий коленного сустава является остеоартроз. У пациентов с дольчатым надколенником отмечается склонность к травмам и последующему развитию гонартроза. Даже небольшая О-образная деформация или нелеченый врожденный вывих голени с возрастом могут стать причиной прогрессирующего деформирующего артроза с последующим формированием анкилозов и тяжелых контрактур. При врожденном вывихе надколенника со временем возникает прогрессирующее отклонение голени кнаружи, что также становится причиной артрозных изменений в суставе.
Диагностика
Порок развития обычно диагностируется неонатологом или детским ортопедом. Патологии, не сопровождающиеся формированием внешнего дефекта и нарушением функции конечности, могут обнаруживаться случайно при проведении обследования по поводу травматических повреждений или в связи с жалобами на симптомы, обусловленные вторичным артрозом. Основным диагностическим методом является рентгенография коленного сустава. Рентгенологическая картина определяется видом аномалии:
- Дольчатый надколенник. На снимках чаще выявляется двухдольчатая, реже – трехдольчатая коленная чашечка. Другие суставные структуры – без изменений.
- Вывих надколенника. Обнаруживается смещение и недоразвитие надколенника (уменьшение в размерах, неправильная форма), уплощение и недоразвитие наружных мыщелков голени и бедра.
- Вывих голени. Визуализируется вывих и недоразвитие большеберцовой кости, отклонение и ротация костей голени кнутри или кнаружи (в зависимости от степени недоразвития боковых поверхностей суставной площадки большеберцовой кости).
- Вальгусная деформация. Обычно обнаруживается нарушение процесса окостенения и скошенность наружного мыщелка бедра. При обследовании также назначают рентгенографию тазобедренного сустава, поскольку патология всегда сочетается с вальгусной деформацией шейки бедра.
- Варусная деформация. На рентгенограммах определяется недоразвитие внутреннего мыщелка бедра.
В ряде случаев дополнительно назначается КТ коленного сустава для более точной оценки степени недоразвития костных и мягкотканных структур конечности. При вывихе надколенника на МРТ коленного сустава определяется недоразвитие медиальной широкой мышцы бедра, в некоторых случаях эта мышца отсутствует. Пациентов со сгибательной контрактурой направляют на консультацию к неврологу.
Лечение аномалий развития коленного сустава
При изолированном отсутствии надколенника и дольчатом надколеннике специальные мероприятия не требуются. В остальных случаях тактика лечения определяется видом и выраженностью аномалии развития, преследует целью восстановление полноценной опорности конечности и нормальной биомеханики движений, предупреждение осложнений. Лечение может быть как консервативным, так и оперативным, проводится в отделениях детской, реже – взрослой ортопедии.
Консервативная терапия
При вывихе голени лечение начинается с первых дней жизни. У младенцев осуществляют вытяжение по длине с последующим закрытым вправлением вывиха. Если одномоментное вправление невозможно из-за чрезмерного напряжения четырехглавой мышцы и смещения сгибателей голени, накладывают лейкопластырное вытяжение и назначают миорелаксанты. При нерезко выраженной варусной и вальгусной деформации показано ношение ортопедической обуви, специальный комплекс ЛФК и массаж конечности.
Хирургическое лечение
Возраст проведения вмешательства, характер и объем манипуляций зависят от типа порока развития. В послеоперационном периоде осуществляются реабилитационные мероприятия.
- Оперативную коррекцию вывихов голени производят после достижения 2 лет. Объем реконструктивной операции может существенно варьироваться с учетом характера и степени недоразвития различных структур.
- Вывих надколенника чаще оперируют в старшем возрасте. Собственную связку данной кости перемещают на переднюю поверхность бедра и фиксируют по средней линии.
- При сгибательных контрактурах лечение только хирургическое, проводится в возрасте 5 лет и старше. В ходе операции рассекаются соединительнотканные тяжи в подколенной области, выполняется пластика и (при необходимости) транспозиция сухожилий.
Варусные и вальгусные аномалии обычно устраняют у детей старше 5 лет, однако операции показаны в любом возрасте, в том числе – у пожилых больных, поскольку позволяют предупредить прогрессирование артроза. При вальгусном искривлении производится остеотомия кости, «ответственной» за искривление (обычно бедренной). При варусной деформации осуществляется остеотомия большеберцовой кости, иногда в сочетании с косой остеотомией малоберцовой кости.
Прогноз и профилактика
При своевременном начале лечения и отсутствии грубых деформаций прогноз обычно благоприятный. Тяжелые пороки и нелеченые умеренно выраженные аномалии могут стать причиной инвалидизации больных в результате нарушений функций конечности или вторичных изменений в коленном суставе. Специфическая профилактика не разработана.
Вальгусная деформация ног: симптомы, диагностика, лечение
Идеальные ноги имеют свои стандарты красоты: прямые, смыкаются колени, стопы, икры, образуя три промежутка. Такой эталон важен не только с эстетической, но и с медицинской точки зрения. Отклонения могут нанести вред здоровью. Если смыкаются только колени, а стопы расходятся в стороны, ортопед ставит диагноз: вальгусная деформация ног (x-образная деформация).
Что такое вальгусное искривление ног?
Х-образные ноги – серьезная патология, которая относится к деформациям нижних конечностей. Встречается она у детей раннего возраста (до 7 лет), но в этот период требуется только наблюдение и профилактика, так как опорно-двигательный аппарат еще формируется. Как правило, к 7 годам уже видна динамика. В возрасте до 11 лет диагноз «вальгусная деформация ног (Х-образная деформация)» еще не окончателен. Процесс может пойти вспять, но может развиваться дальше. Последствия Х-образных ног гораздо серьезней в старшем возрасте.
Внешне ноги напоминают букву «Х», а внутри происходят серьезные нарушения. Они могут касаться бедренной кости или голени, в зависимости от этого лечение отличается.
Вальгусная деформация ног (Х-образная деформация): причины
Причин Genu valgum несколько, выделяют основные:
- рахит у детей
- заболевания позвоночника, как правило, врожденные
- травмы и переломы бедренной кости, при которых наблюдается односторонняя вальгусная патология ног (Х-образная деформация)
- тяжелые инфекции (остеомиелит)
- некоторые доброкачественные опухоли
Очень часто развитие Genu valgum встречается у людей с лишним весом. Если ребенок -«пышечка», вероятность вальгуса возрастает. Причина проста: суставы еще только формируются, не могут удержать лишний вес, слабеют под его действием. И напротив – слишком худые дети могут иметь слабый мышечный аппарат.
Женщины страдают от патологии чаще в связи с особенностями строения таза.
Симптомы
Важливий момент: діагноз вальгусна деформація ніг (Х-подібна деформація ) буває «хибним», тоді це лише косметичний дефект. Пацієнти з «хибною патологією» не відчувають фізичного дискомфорту, але може проявлятися психологічний аспект. Справжня вальгусна деформація ніг (Х-подібна деформація) дає про себе знати наступним чином:
- швидка втома після навантажень (біг, фізкультура);
- м’язові судоми;
- незграбна хода у дітей та невпевнена – у дорослих.
Перші ознаки Genu valgum можна побачити неозброєним оком. Якщо людину поставити рівно, зімкнути ноги, коліна будуть торкатися одне одного, а стопи розходитись на відстань 4-5 см і більше.

Как определить
Первый признак варусного искривления ног
Первые признаки Genu valgum видно невооруженным глазом. Если человека поставить ровно, сдвинув ноги, колени будут прикасаться, а расстояние между стопами останется 4-5 см и более.
Можно ли с этим жить?
Жить с подобным дефектом можно, но не стоит
X-образное искривление ног существенно влияет на качество жизни. Риск возрастных осложнений опорно-двигательного аппарата возрастает в разы, не говоря уже о психологических комплексах. Даже ложная вальгусная деформация ног (Х-образная деформация) вызывает неуверенность в себе. Женщинам трудно носить каблуки, мужчинам сложнее заниматься спортом и поддерживать форму.
Что грозит в будущем
Вальгусная патология ног (Х-образная деформация) ведет к таким последствиям: связки в коленных суставах растягиваются, сустав расшатывается, может выгнуться в сторону; формируется плоскостопие, ноги болят еще больше; при одностороннем вальгусе одна нога становится короче, изменяется осанка, развивается сколиоз. Стоит ли рисковать и оставлять проблему без внимания?
Профилактика
Специальная гимнастика, комплекс ЛФК
Упражнения укрепляют опорно-двигательный аппарат, связки и мышцы. При подозрении у ребенка вальгуса, нужно периодически проверять состояние суставов.
Дополнительные меры профилактики
Ношение специальной обуви, специальный массаж, шарнирные отрезы, которые назначают в тяжелых ситуациях. Если профилактика не помогает, проводят операцию.
Станьте здоровыми уже сегодня!
Запишитесь на консультацию прямо сейчас!
ВРАЧИ
Наши врачи применяют уникальные методики лечения и улучшенные методики Веклича В.В.

Основатель / Главный хирург
Веклич Виталий Викторович
Основатель медицинского центра ортопедии и травматологии «Ладистен» Веклич Виталий Викторович — хирург в области ортопедии и травматологии для детей и взрослых практикующий более 35 лет. Автор модифицированных аппаратов внешней фиксации – аппарат Веклича.

Врач анестезиолог.
Медведев Олег Анатольевич
Доктор медицины, врач анестезиолог.

Главный врач/Ортопед-травматолог
Веклич Виктория Витальевна
Главный врач Медицинского Центра “Ладистен Клиник”, профессиональный дипломированный хирург, в области детской и взрослой ортопедии и травматологии.

ПОДГОТОВКА
Подготовка к операции включает в себя:
- збір анамнезу;
- здачу аналізів;
- рентгенографію і діагностику.
Визначається ступінь патології, можливість оперативного втручання, складається індивідуальний план лікування. В обов’язковому порядку перед оперативним втручанням необхідно пройти ряд досліджень для точної оцінки стану здоров’я пацієнта і виключити можливі протипоказання. «Д іагноз вальгусна деформація ніг (Х-подібна деформація) – не вирок». Отримати красу та здоров’я ніг можна за кілька тижнів!
РЕАБИЛИТАЦИЯ
Срок реабилитации 2,5 – 3 месяца
Повна реабілітація проходить після операції за 2,5-3 місяці. За цей час кістки зростаються в правильному положенні.
Апарат знімають в клініці за 3 хвилини.
Пацієнт вступає в нове життя красивими, здоровими ногами.
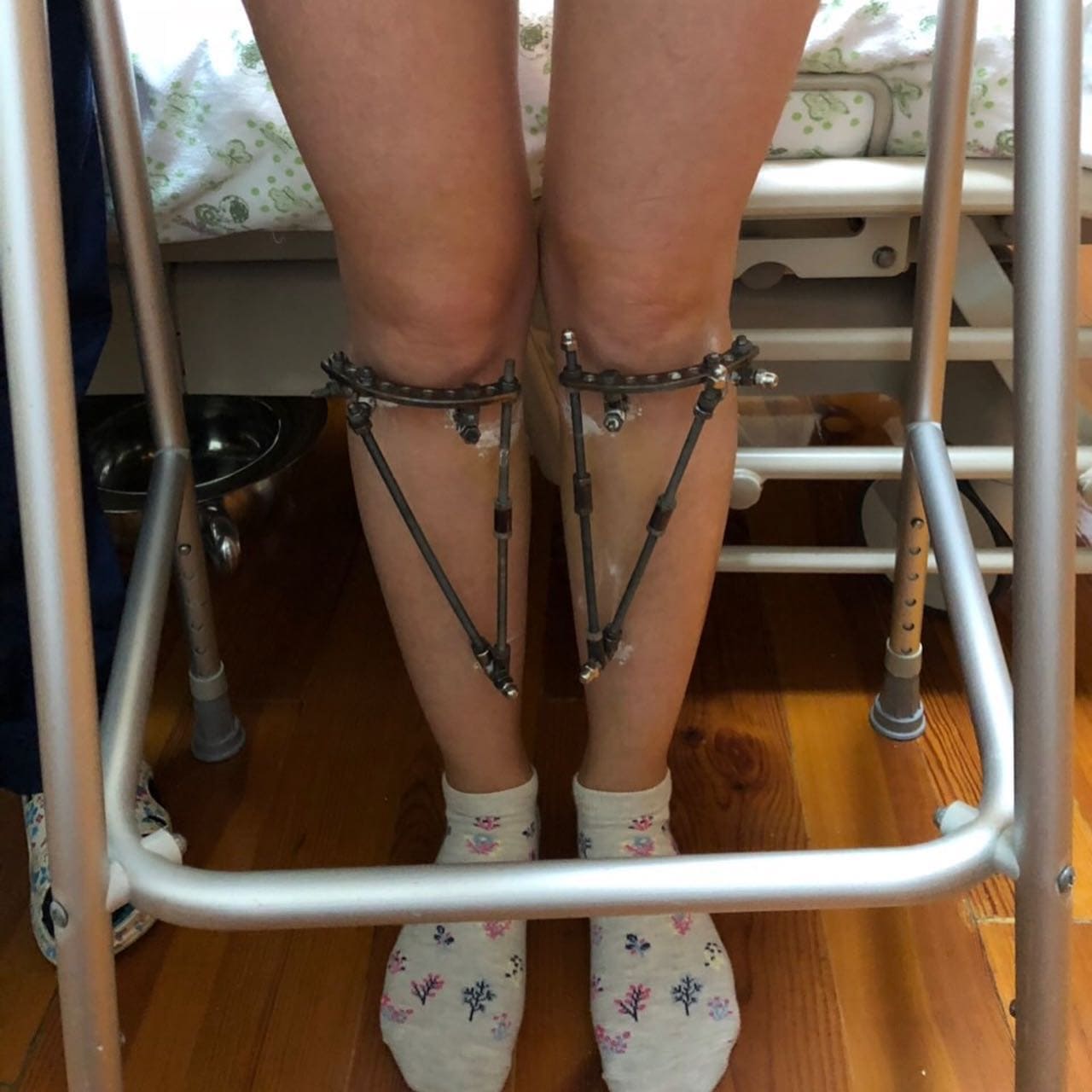
РЕЗУЛЬТАТЫ
Наши пациенты стали здоровы, красивы и полны новых сил с Ладистен клиник.
“>
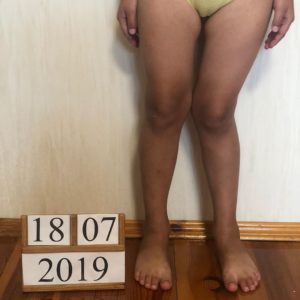
Коррекция вальгусной (Х-образной) деформации ног

“>
Коррекция вальгусной деформации и укорочение бедра на 2 см

“>
Коррекция вальгусной деформации левого бедра
Ребёнок, 7 лет, Украина

“>
Клинический случай: диагноз вальгусная деформация ног

Мы заботимся о здоровье всех наших пациентов
Вальгус коленных суставов у детей
Хотите чтобы наши специалисты приехали в ваш город и провели курс реабилитации? В этой новости мы расскажем, как это организовать.
Как меняется процесс лечения в центрах «Первый шаг», и как это отражается на пациентах. Расскажем в нашей новости!
Деформации суставов нижних конечностей – недуг, которая беспокоит как взрослых, так и детей. Первые признаки этих проблем, довольно часто появляются именно в юном возрасте, а с течением времени только прогрессируют.
Прежде всего, обозначим базовую терминологию:
- Вальгусное искривление – Х-образное, коленями внутрь
- Варусное искривление – О-образное, коленями наружу
К большому сожалению, дети с ДЦП очень часто страдают от деформаций суставов ввиду малоподвижного образа жизни, трудностей при передвижении и нарушений развития костно-мышечной системы.

Причины данных деформаций могут быть как врожденные, так и приобретенные. К врожденным можно отнести:
К приобретенным причинам развития деформации стопы и суставов относятся:
Чем опасно искривление суставов?
Кроме эстетического нарушения, это вызывает ещё болезненность и усталость ног при ходьбе и длительном стоянии. По мере взросления, будет возрастать нагрузка на одни связки и мышцы, а другие, в это же время будут излишне растягиваться. Изменения мышечной структуры, в свою очередь, будут способствовать деформации суставов, нарушению осанки и другим проблемам. Негативные последствия будут заметны по всему телу – от стоп, и до шеи. А самое главное – если не предпринимать никаких мер, они будут только прогрессировать.
Отёчность, боль во время движений, быстрая утомляемость, нарушение подвижности и координации – вот яркие и частые последствия обозначенной проблемы.
Как лечить вальгусные и варусные деформации?
Лечение варусного и вальгусного искривления суставов – процесс трудоёмкий и не быстрый. Обозначим первые шаги в этом направлении:
- Посещение врача-ортопеда (при необходимости ещё остеопата и невролога)
- Определение источника патологии и методов лечения
Когда удаётся установить причину заболевания, начинается активная фаза лечения. Среди традиционных методов можно выделить:
– ношение ортопедической обуви и стелек
– в крайне тяжёлых случаях может потребоваться хирургическое вмешательство
Как лечат в «Первом шаге»?
Лечение проблемы опорно-двигательного аппарата в нашем центре нацелено на долгосрочный результат. Его основные принципы – комплексность, и борьба не только с последствиями, но и с первопричиной заболевания. Как правило, мы включаем в состав курса лечения следующие процедуры:
На этапе диагностики причин вальгусных и варусных деформаций особое внимание уделяется состоянию позвоночника. Осмотр остеопата – эффективный инструмент диагностики и коррекции обсуждаемых диагнозов.
Массаж компенсирует неравномерную нагрузку на мышцы, связки и с суставы. Во время процедуры массажист прорабатывает не только проблемную область. Он начинает с позвоночника, работает с пояснично-крестцовой областью, и только потом – с ногами.
Эти процедуры позволяют нагрузить ослабленные мышцы и связки, вернуть им тонус. Таким образом снимается излишнее напряжение в проблемных областях. В связке с массажем физкультура показываеь наилучшие, и что немаловажно – быстрые результаты.
Может применяться в достаточно тяжёлых случаях для мягкой разгрузки суставов и работы со спастикой.
После окончания активной реабилитации следует предпринять профилактические меры – носить ортопедическую обувь и стельки, регулярно заниматься физкультурой и проходить плановые обследования у профильных специалистов.
Терапия в имитаторе опорной нагрузки «Корвит», грязевые обёртывания, занятия на стабилоплатформе – эти и другие процедуры увеличивают эффективность основных методик лечения.
На что обратить внимание?
Официально в группу риска возникновения вальгусной и варусной деформации входят:
- дети до 1 года
- пожилые люди
- все лица, страдающие плоскостопием
- люди со смещением атланта и сколиозом
Если вы замечаете, что у вашего ребёнка неравномерно стаптывается обувь, он «шаркает» ногами, имеет «пружинистую» походку, не оставляйте это без внимания. Многие родители оставляют эти проблемы без внимания, рассчитывая, что ребёнок просто «перерастёт» эти проблемы. Также рекомендуем вернутся в начало текста, и ещё раз посмотреть на причины возникновения деформаций. В перечисленных пунктах упомянуты самые частые из них.
При возникновении подозрений на вальгусные и варусные деформации, мы рекомендуем не заниматься самолечением. Лучше сразу обратиться к квалифицированным специалистам. Например – в медицинский центр «Первый шаг».


