Альвеолит легких у детей
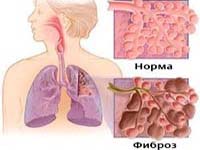
Альвеолиты – группа заболеваний, при которых происходит поражение ткани легких (самостоятельно или вкупе с диффузным фиброзом).
Общие сведения о патологиях
Альвеолит может протекать самостоятельно или представлять собой осложнение другого недуга. К самостоятельным формам относятся альвеолиты:
- экзогенный аллергический;
- идиопатический фиброзирующий;
- токсический фиброзирующий. Источник:
Н.С. Лев
Интерстициальные болезни легких у детей
// Российский вестник перинатологии и педиатрии, 2008, №5, с.28-35
Основа патологического процесса – ответ организма на раздражители (от тканей или иммунной системы). Ими могут выступать вещества, попадающие извне, а также вырабатываемые организмом при определенных болезнях. Если альвеолярная ткань подвергается действию раздражителей постоянно, то патология переходит в хроническую форму, пораженная ткань замещается соединительной (фиброзной), а альвеолы, обширно подверженные фиброзу, исключаются из процесса дыхания.
Прогнозы по лечению различаются, в зависимости от формы заболевания и запущенности. Если развивается сердечно-легочная недостаточность, то продолжительность жизни после лечения довольно мала. Этим объясняется крайняя необходимость срочного обращения к врачу при малейших подозрениях на любую патологию легких. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/30519307
ChILD – Children’s interstitial lung disease
// Breathe (Sheff). 2018 Dec;14(4):349-352. doi: 10.1183/20734735.ELF144
Причины возникновения
Предпосылки к развитию альвеолита различаются, в зависимости от формы болезни. В целом большую роль играет наследственность и нарушение коллагенового обмена, а также наличие аллергии.
Общая симптоматика:
- тяжелое дыхание;
- сухой кашель;
- одышка (сначала при нагрузках, а потом – и в покое);
- редко – легочные хрипы;
- синюшность поверхностных кожных покровов и слизистых оболочек;
- сопутствующие признаки: снижение массы тела, общая слабость, уязвимость к инфекциям;
- если болезнь проходит в тяжелой форме, то вероятны: головные боли, повышенная температура тела, боли в мышцах, непроходимость дыхательных путей, постоянный кашель, который может быть влажным при малом количестве мокроты. Источник:
Д.В. Казымова, Э.Н. Ахмадеева, Д.Э. Байков
Интертициальные болезни легких у детей: клинико-лучевая характеристика
// Практическая медицина, 2013, №5(74), с.79-83
Инструментальная и лабораторная диагностика
Для выявления болезни проводятся:
- анализы крови;
- рентгенография грудной клетки;
- исследование функции внешнего дыхания;
- радиоизотопная диагностика;
- обследование бронхов и биопсия легочной ткани (в определенных случаях).
Общие принципы лечения
Терапия альвеолитов направлена на устранение причин их возникновения. Ребенку могут назначаться глюкокортикостероиды, препараты противовоспалительного действия, иммуностимулирующие средства, антигистамины. Иногда добавляется физиотерапия, а также санаторно-курортное лечение.
Ранние стадии альвеолита легко поддаются лечению. Если начался фиброзный процесс, то остановить его нельзя, ткань уже не восстановится. Болезнь переходит в хроническую форму, а прогнозируемая продолжительность жизни – 2-6 лет.
Разновидности болезни, причины, симптомы, лечение
ЭАА (экзогенный аллергический альвеолит)
Попадание в легкие антигенов грибкового, животного, растительного происхождения путем вдыхание органической пыли. Это могут быть перья птиц, частицы льна, экскременты скота и многие другие. Факторы развития болезни у детей – постоянное контактирование с домашней или декоративной птицей, органическими кормами и др.
Аллергены провоцируют формирование в легких IgG (преципитинов) и иммунных комплексов. Ткани повреждаются ввиду активирования комплемента и/или разрушающего фермента.
В стенках альвеол при острой фазе диагностируются воспалительные инфильтраты и гранулемы – в их перегородках. Если болезнь запущена, то нарушается композиция респираторного участка легких, формируются необратимые локальные увеличения бронхов и «сотовое» легкое.
Болезнь начинается остро, немного напоминает грипп. На фоне озноба, повышенной температуры, боли в конечностях появляются: влажные хрипы, одышка, кашель. На рентгенографии может быть видна сниженная прозрачность легких, иногда – множественные инфильтраты.
Если контакт с аллергеном прекращен, ребенок выздоравливает. Если контактирование продолжается, формируется хроническая фаза: сухой или «мокротный» кашель, одышка, хрипы, грудная клетка деформируется, пальцы становятся похожи на барабанные палочки, пациент быстро утомляется, худеет, возникает «легочное сердце», в крови постоянно снижен уровень кислорода. Процесс можно стабилизировать, но не излечить полностью.
Устранение аллергена, а при его наличии, хронической форме и обострениях болезни – кортикостероидные препараты. Их вид, дозировка и длительность применения, сочетание с другими средствами определяются врачом. Источник:
Н.С.Лев, Н.Н.Розинова, Ю.Л.Мизерницкий, С.Э.Дьякова, М.В.Костюченко, А.Е.Богорад, Л.В.Соколова, И.Е.Зорина, Н.А.Геппе, А.Б.Малахов, Е.И.Шмелев, О.И.Симонова, Ю.В.Горинова
Гиперсенситивный пневмонит (экзогенный аллергический альвеолит) у детей (диагностика и лечение)
// Педиатрия. Приложение к журналу Consilium Medicum, 2017, №4, с.10-17
ИФА (идиопатический фиброзирующий альвеолит, еще называемый «болезнь Хаммена-Рича)
На данный момент достоверные причины не выявлены.
Нарушается процесс выработки и разрушения коллагена, что приводит к неправильному соотношению его типов, неправильной структуре волокон. Иногда в альвеолярных капиллярах формируются иммунные комплексы, присутствуют антиядерные антитела, ревматоидный фактор.
Легкие уменьшаются в размерах, в них образуются кисты, ткань уплотняется, увеличиваются лимфатические узлы. Насыщенность легких воздухом мала. Нарастает фиброзная ткань, альвеолярные перегородки утолщаются из-за воспаления, развивается «сотовое» легкое.
У детей болезнь проявляется сухим или умеренно мокротным кашлем, одышкой. Эта форма имеет раннее начало, постепенно больной худеет, быстро утомляется, пальцы напоминают барабанные палочки, грудная клетка деформируется, появляются хрипы (могут исчезать и снова возникать). На рентгенографии при развитии процесса: изменен, смазан легочный рисунок, ткань имеет сниженную прозрачность, объем легких уменьшен, присутствуют зоны вздутия на периферии, расширены бронхи, есть тяжи, смещено средостение и др. (проявления могут быть отдельными или комплексными). Составляющие крови обычно в норме, у больных нарушена вентиляция легких (по рестриктивному типу), организм испытывает кислородное голодание. Может формироваться «легочное сердце».
Если болезнь выявляется в раннем возрасте, то в зависимости от ее степени и тяжести больные могут прожить от нескольких месяцев до многих десятков лет.
Применяется сочетанная кортикостероидная терапия, назначаются витаминные комплексы, калий, дыхательная гимнастика, ЛФК, постоянное наблюдение пульмонолога.
ТФА (токсический фиброзирующий альвеолит)
Воздействие токсинов и агрессивной химии на легочную ткань путем их вдыхания или через кровь. Это могут быть лекарства, промышленные токсины, летучие удобрения и др. Дети этой формой болезни страдают редко и только в зонах с большим распространением и концентрацией в воздухе токсинов.
Токсины вызывают патологические изменения в легочной ткани или действуют опосредованно (путем иммунных изменений).
Отек альвеолярных перегородок, отмирание альвеолярных клеток 1 типа, изменения в капиллярах, развитие фиброза.
Сухой кашель, одышка, хрипы, гипоксия. На рентгенографии виден более четкий легочный рисунок, если присутствует фиброз.
Прогноз благоприятен при отсутствии фиброза. Когда этот процесс начинается, остановить его уже нельзя.
Исключить воздействие токсина, применить кортикостероидную терапию для ускорения выздоровления.
Профилактика заболевания
- Назначать потенциально токсические препараты с осторожностью, регулировать и контролировать их прием.
- Обеспечить защиту от летучих токсинов, аллергенов, грибковых спор.
- Обеспечить ребенку постоянное наблюдение пульмонолога.
Преимущества обращения в «СМ-Клиника»
В нашей клинике работают одни из лучших пульмонологов Санкт-Петербурга. Своевременно проводятся инструментальные и лабораторные исследования. Квалифицированные специалисты назначают в индивидуальном порядке самое эффективное лечение.
Мы делаем все, чтобы вернуть вашим детям радость здоровой жизни и предупредить будущие осложнения.
- Н.С. Лев. Интерстициальные болезни легких у детей // Российский вестник перинатологии и педиатрии, 2008, №5, с.28-35.
- https://www.ncbi.nlm.nih.gov/pubmed/30519307 ChILD – Children’s interstitial lung disease // Breathe (Sheff). 2018 Dec;14(4):349-352. doi: 10.1183/20734735.ELF144.
- Д.В. Казымова, Э.Н. Ахмадеева, Д.Э. Байков . Интертициальные болезни легких у детей: клинико-лучевая характеристика // Практическая медицина, 2013, №5(74), с.79-83.
- Н.С.Лев, Н.Н.Розинова, Ю.Л.Мизерницкий, С.Э.Дьякова, М.В.Костюченко, А.Е.Богорад, Л.В.Соколова, И.Е.Зорина, Н.А.Геппе, А.Б.Малахов, Е.И.Шмелев, О.И.Симонова, Ю.В.Горинова. Гиперсенситивный пневмонит (экзогенный аллергический альвеолит) у детей (диагностика и лечение) // Педиатрия. Приложение к журналу Consilium Medicum, 2017, №4, с.10-17.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Фиброзирующий альвеолит ( Идиопатический легочный фиброз , Синдром Хаммена-Рича )
Фиброзирующий альвеолит – это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям – трансплантацию легких.
МКБ-10
Общие сведения
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) – прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит – относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.

Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
- Альвеолиты фиброзирующие идиопатические. Включают следующие морфологические формы: обычную интерстициальную пневмонию, десквамативную интерстициальную пневмонию, острую интерстициальную пневмонию и неспецифическую интерстициальную пневмонию.
- Альвеолиты экзогенные аллергические.К альвеолитам экзогенным аллергическим относятся заболевания, вызываемые продолжительным и интенсивным вдыханием пыли, содержащей животные и растительные белки или неорганические поллютанты, и сопровождающиеся диффузным аллергическим поражением интерстициальных и альвеолярных легочных структур (синдромы «легкое фермера», «легкое птицевода», «легкое сыровара», «легкое рабочего» и т. д.).
- Альвеолиты фиброзирующие токсические. Альвеолиты фиброзирующие токсические включают заболевания легких, возникающие в результате токсического воздействия производственных, химических веществ и лекарственных химиопрепаратов. По течению различаю острые, подострые и хронические фиброзирующие альвеолиты.
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Ведущими жалобами при фиброзирующем альвеолите служат выраженная одышка при минимальных физических нагрузках и малопродуктивный кашель. Пациентов беспокоят боли в грудной клетке (под лопатками), препятствующие глубокому вдоху, похудание, слабость, мышечные и суставные боли, повышенная температура тела. У половины пациентов с фиброзирующим альвеолитом ногтевые фаланги приобретают характерный вид «барабанных палочек» с «часовыми стеклами». Цианоз и одышка резистентны к проводимой терапии. В дальнейшем происходит нарастание гипоксемии, легочной гипертензии и правожелудочковой недостаточности.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом “треска целлофана”) и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
- Рентгенография. При рентгенографии легких картине идеопатического фиброзирующего альвеолита соответствуют мелкоочаговые диффузные двусторонние изменения в легких, более выраженные в нижних отделах, эмфизема легких. Поздней стадии фиброзирующего альвеолита соответствуют вторично-кистозные изменения в легких («сотовое лёгкое»). Динамическая рентгенография позволяет получить информацию о необратимости изменений, характерных для фиброзирующего альвеолита.
- Компьютерная томография. Позволяет выявить изменения в легких на ранних стадиях. Характерным признаком фиброзирующего альвеолита является определение симптома «матового стекла» – нежного гомогенного затемнения легочных полей. По данным КТ легких возможно определить участок видоизмененной ткани для взятия биопсии легких.
- Функциональная диагностика. Показатели функции внешнего дыхания (спирометрия, пикфлоуметрия) при фиброзирующем альвеолите свидетельствуют о вентиляционных нарушениях и снижении диффузной способности легких. На ЭКГ – признаки гипертрофии и перегрузки правых отделов сердца.
- Анализы крови. Лабораторные показатели крови характеризуются лейкоцитозом и ускорением СОЭ, повышением гемоглобина и гематокрита; повышением уровня фибрина, сиаловых кислот, иммуноглобулинов, определением ревматоидного фактора.
- Бронхоскопия. При фиброзирующем альвеолите проводится с целью дифференциальной диагностики с инфекционными или опухолевыми процессами в лёгких. В полученной при бронхоскопии лаважной жидкости определяется увеличение общего белка, иммуноглобулинов, макрофагов с цитоплазматическими включениями, нейтрофилов.
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
- 1 степень – инфильтрация и утолщение альвеолярных перегородок;
- 2 степень – заполнение просветов альвеол экссудатом и клеточным составом;
- 3 степень – деструкция альвеол;
- 4 степень – полное изменение структуры легочной ткани;
- 5 степень – образование кистозно-измененных полостей.
Дифференциальная диагностика
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
- исключение другой интерстициальной патологии легких, в т. ч. токсических и аллергических фиброзирующих альвеолитов, системных заболеваний соединительной ткани;
- характерные нарушения функции внешнего дыхания
- наличие двусторонних изменений в нижних отделах легких (симптомы «матового стекла» и «сотового легкого»);
- гистологическое исключение другой легочной патологии.
К малым критериям идеопатического фиброзирующего альвеолита относятся:
- возраст пациента старше 50 лет;
- постепенное незаметное нарастание одышки при физических нагрузках;
- продолжительность заболевания свыше 3 месяцев;
- крепитация (потрескивание) при дыхании в нижних отделах легких.
Лечение фиброзирующего альвеолита
Немедикаментозная терапия
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Фармакотерапия
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости – до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Идиопатический фиброзирующий альвеолит у детей
Сотрудники Курского государственного медицинского университета, Научно-исследовательского клинического института педиатрии им. академика Ю.Е. Вельтищева и РНИМУ им. Н.И. Пирогова описали клинический случай синдрома Хаммана–Рича у ребенка 8 мес, основные клинические проявления и особенности диагностики синдрома.
Синдром Хаммена–Рича (идиопатический фиброзирующий альвеолит) характеризуется патологическим процессом в альвеолах и интерстициальной ткани легких неясной природы, что приводит к прогрессирующему фиброзу и сопровождается нарастающей дыхательной недостаточностью. Первые упоминания о болезни относятся к 1935 г., когда L. Hamman и А. Rich описали ряд больных с быстропрогрессирующим легочным фиброзом и дыхательной недостаточностью, приведшим в течение нескольких месяцев к летальному исходу.
В 1999, 2002 и 2013 гг. были приняты совместные соглашения Американского торакального общества и Европейского респираторного общества по интерстициальным заболеваниям легких. В этих соглашениях были выделены и дифференцированы различные формы идиопатических интерстициальных пневмоний преимущественно по морфологическим признакам. Собственно идиопатический фиброзирующий альвеолит в настоящее время рассматривается как заболевание с морфологической картиной интерстициальной пневмонии. Другие формы интерстициальных пневмоний, в их числе острая интерстициальная пневмония (синдром Хаммана–Рича), неспецифическая интерстициальная пневмония, десквамативная интерстициальная пневмония, интерстициальная болезнь с респираторным бронхиолитом и другие типы идиопатических интерстициальных пневмоний являются самостоятельными заболеваниями.
Этиология синдрома Хаммана–Рича до конца не известна. Существовавшие многие годы теории вирусного, полиэтиологического происхождения болезни не получили подтверждения с позиции доказательной медицины. Повышенная частота полиморфизмов генов, кодирующих ряд цитокинов, профибротических молекул, матриксных металлопротеиназ, которая была показана при первоначальном изучении генетического компонента идиопатического легочного фиброза, в дальнейшем также не подтвердилась.
Гены, дефекты которых обнаружены у пациентов с идиопатическим фиброзирующим альвеолитом, включают гены, связанные с теломеразами (TERT и TERC), сурфактантными белками C ( SPC) и A2 (SPA2) и белком ELMOD2. Мутации генов TERT или TERC были выявлены примерно в 18% случаев семейного легочного фиброза (среди кровных родственников) и реже – в спорадических случаях. Эти мутации приводят к укороченной длине теломеров как у пораженных индивидуумов, так и у бессимптомных носителей, а у некоторых родственников также были продемонстрированы укороченные теломеры, что может свидетельствовать об эпигенетической природе этого феномена. Кроме того, короткие теломеры в отсутствие мутаций TERT/TERC были выявлены в 25% спорадических и 37% семейных случаев идиопатического фиброзирующего альвеолита, что указывает на другие механизмы укорочения теломеров.
Общий однонуклеотидный полиморфизм в области промотора гена MUC5B (муцин 5В) был обнаружен в 38% случаев идиопатического легочного фиброза. Следует отметить, что хотя полиморфизм промотора MUC5B, по-видимому, создает повышенный риск развития идиопатического легочного фиброза, он может быть связан с улучшением выживаемости при этом заболевании. Недавно проведенные два крупных исследования по изучению генных ассоциаций подтвердили связь синдрома Хаммана–Рича с нуклеотидными вариантами TERT, TERC и MUC5B, а также другими новыми локусами (например, TOLLIP), некоторые из которых, как полагают, участвуют в клеточно-клеточной адгезии и репарации ДНК.
С учетом патогенеза предполагается, что в интерстициальной ткани легких снижается распад коллагена и повышается его синтез фибробластами и альвеолярными макрофагами. По данным A. Ferreira и соавт., заболевание относится к аутоиммунным. Комплексы антиген–антитело откладываются в стенках мелких сосудов легких. Под влиянием циркулирующих иммунных комплексов, лизосомальных ферментов альвеолярных макрофагов и нейтрофилов происходят повреждение легочной ткани, уплотнение, утолщение межальвеолярных перегородок, облитерация альвеол и капилляров фиброзной тканью. Патоморфологические изменения в легких при этом заболевании происходят в виде трех взаимосвязанных процессов: интерстициальный отек, интерстициальное воспаление (альвеолит) и интерстициальный фиброз.
В клинической картине заболевания определяющая роль принадлежит дыхательной недостаточности. Одышка – главный симптом практически у всех больных идиопатическим легочным фиброзом, наблюдается у большинства пациентов, особенно у детей младшего возраста и служит наиболее ранним признаком заболевания. Дыхательная недостаточность вначале возникает или усиливается при физической нагрузке, но неуклонно прогрессирует. У больных, как правило, отмечается кашель – непродуктивный или со скудной слизистой мокротой. Цианоз – менее постоянный и более поздний признак болезни, возникает или усиливается при физической нагрузке, у маленьких детей при кормлении.
В процессе болезни отмечается значительное похудание детей, отставание в росте. Частый и прогностически неблагоприятный признак – утолщение концевых фаланг пальцев по типу барабанных палочек, ногтей в форме часовых стекол («пальцы Гиппократа»). С большим постоянством наблюдается деформация грудной клетки.
Обнаруживаемые при физикальном обследовании изменения в легких достаточно специфичны. У больных на вдохе прослушиваются нежные крепитирующие хрипы («треск целлофана»). Они могут быть непостоянными по своей выраженности и локализации. Несоответствие выраженной одышки относительно небольшим физикальным изменениям в легких служит одним из важнейших дифференциально-диагностических признаков, позволяющих клинически отличить синдром Хаммана–Рича от других хронических заболеваний бронхолегочной системы. На поздних стадиях заболевания, как правило, отмечаются нарастание одышки, формирование легочно-сердечной недостаточности за счет гемодинамических нарушений в малом круге кровообращения.
Важнейшими в диагностике являются рентгенологические методы обследования грудной клетки, особенно компьютерная томография высокого разрешения. На ранних стадиях болезни определяются преимущественно усиление и деформация легочного рисунка, понижение прозрачности легочных полей по типу «матового стекла», мелкоочаговые тени. По мере прогрессирования процесса деформация легочного рисунка становится более выраженной, выявляются признаки интерстициального фиброза, полостные образования, формируется картина «сотового легкого». Наиболее точная диагностика возможна при помощи оценки биопсийного материала. Биопсию легких долгое время считали «золотым стандартом» в диагностике идиопатического легочного фиброза, позволяющим не только установить диагноз, но и определить прогноз заболевания. Однако в последнее время эти позиции пересматриваются.
В качестве иллюстрации приводим историю болезни Сергея Е., 8 мес, находившегося на лечении в отделении реанимации Областной детской клинической больницы г. Курска. Ребенок от второй беременности, протекавшей на фоне тяжелой преэклампсии, от первых экстренных оперативных родов на сроке 36 нед, родился с массой 1520 г, длиной 43 см, оценка по шкале Апгар 1/4/7 баллов. Находился в отделении реанимации и интенсивной терапии, а в последующем – в отделении патологии недоношенных областного перинатального цента Курска в течение 1 мес; проводились респираторная поддержка искусственной вентиляций легких, антибактериальная, симптоматическая терапия. После выписки мальчик амбулаторно наблюдался педиатром по месту жительства, неоднократно находился на стационарном лечении с диагнозом рецидивирующий бронхит.
В возрасте 7 мес состояние ребенка ухудшилось – на фоне респираторной инфекции появился сухой частый кашель, в легких выслушивались сухие и влажные хрипы, в течение нескольких дней сохранялось повышение температуры тела до фебрильной. Отмечались вялость, общая слабость, снижение аппетита. Мальчик был госпитализирован в инфекционную больницу им. Н.А. Семашко с диагнозом: внебольничная правосторонняя среднедолевая пневмония. За время пребывания в состоянии ребенка на фоне терапии отмечалась отрицательная динамика – прогрессировали проявления дыхательной недостаточности, выраженного интоксикационного синдрома, и мальчик был переведен в областную детскую клиническую больницу, в отделение реанимации и интенсивной терапии.
Общее состояние ребенка при поступлении крайне тяжелое за счет проявлений тяжелой дыхательной и сердечной недостаточности с перегрузкой малого круга кровообращения. При осмотре физическое развитие дисгармоничное за счет дефицита массы тела 2-й степени. Масса 5840 г, рост 67 см (SDS массы –3,52; SDS роста –1,22). Кожные покровы и видимые слизистые оболочки бледные с мраморным рисунком, периоральный и периорбитальный цианоз, акроцианоз. Большой родничок 4,0×4,0 см, напряжен. Зев рыхлый, умеренная гиперемия дужек. Носовое дыхание затруднено, скудное слизистое отделяемое. Одышка в покое, усиливающаяся при физическом и психоэмоциональном напряжении. При кормлении быстро устает, вскармливается через зонд, объем питания – удерживает по 150 мл смеси через 3,5 ч, не срыгивает. Грудная клетка цилиндрическая. Дыхание с выраженным участием вспомогательной мускулатуры: втяжение межреберий, западение яремной ямки.
Перкуторно над легкими легочный звук с коробочным оттенком, местами с участками притупления. При аускультации дыхание жесткое, в нижнебоковых отделах ослаблено, выслушиваются крепитирующие хрипы с обеих сторон по всем полям. Ребенок получал респираторную поддержку, увлажненный кислород через носовые канюли со скоростью 3–3,5 л/мин. При этом сатурация крови кислородом (SpO2) 80–88%. При прекращении респираторной поддержки SpO2 снижался до 68–70%. Тоны сердца приглушены, ритм правильный, частота сердечных сокращений 138–180 в минуту, артериальное давление 101/66 мм рт.ст. Язык влажный. Живот мягкий, не вздут, безболезненный. Печень +2,5 см от края реберной дуги, селезенка не пальпируется. Стул был самостоятельно 2 раза, желтого цвета, водянистый, с примесью небольшого количества слизи, Мочеиспускание не нарушено. Диурез 2,4 мл/кг/ч.
При лабораторном обследовании в крови отмечались увеличение СОЭ до 63 мм/ч, лейкоцитоз до 13,5·109/л, проявления выраженного метаболического ацидоза, повышение активности трансаминаз, лактатдегидрогеназы, С-реактивного белка. Прокальцитониновый тест ≥2. При бактериологическом исследовании мокроты выделена Candida albicans, в отделяемом верхних дыхательных путей определялись Serrata rubidea, Stenotrophomonas maltophilia.
На рентгенограмме органов грудной клетки в прямой проекции отмечались инфильтративные изменения в средней доле правого легкого, субтотальное снижение пневматизации левого легкого. В дальнейшем отмечалась отрицательная динамика в виде нарастания отечно-инфильтративных изменений в легочной ткани с обеих сторон. На фоне тотального затемнения определялась воздушная бронхограмма. Тень средостения не дифференцировалась. Куполы диафрагмы не прослеживались.
По данным электрокардиографии определялись признаки увеличения правого желудочка; нарушение реполяризации. При ультразвуковом исследовании выявлены агенезия левой почки, компенсаторная гипертрофия правой почки, умеренная гепатомегалия, относительная недостаточность трикуспидального клапана. На компьютерной томограмме грудной клетки отмечены участки интерстициальных изменений, выраженные диффузные фиброзные изменения легочной ткани.
Ребенок был заочно проконсультирован в отделе хронических воспалительных и аллергических болезней легких НИКИ педиатрии им. акад. Ю.Е. Вельтищева. Был установлен клинический диагноз: идиопатический легочный фиброз (синдром Хаммана–Рича).
В отделении ребенку проводилась комплексная антибактериальная и противогрибковая терапии; кортикостероиды – дексаметазон 3 мг/кг/сут и суспензия будесонида 1000 мкг/сут в ингаляциях через небулайзер в течение месяца, симптоматическая терапия. Однако состояние мальчика прогрессивно ухудшалось: повысилась температура тела до фебрильной, усилилась одышка до 70–80 в 1 мин, SpO2 снизилась до 62–67%. Ребенок был переведен на искусственную вентиляцию легких с содержанием кислорода во вдыхаемой смеси FiO2 90–100%, при этом SpO2 оставалась 60–70%. На фоне интенсивной терапии сохранялась выраженная гипертермия, усиливались проявления ацидоза, полиорганной недостаточности, наступила остановка сердечной деятельности и дыхания, констатирована клиническая смерть. Патологоанатомическое исследование полностью подтвердило клинический диагноз синдрома Хаммана–Рича (Областное патологоанатомическое бюро, г. Курск).
Данное редкое клиническое наблюдение подтверждает, что идиопатический легочный фиброз в раннем возрасте характеризуется быстро прогрессирующим течением, и прогноз остается неблагоприятным даже при своевременной верификации диагноза.
Миненкова Т.А., Мизерницкий Ю.Л., Разинькова Н.С., Сережкина А.В., Костюченко М.В.
Фиброзирующий альвеолит – симптомы и лечение
Фиброзирующий альвеолит (код по МКБ-10: J84) относится к интерстициальным заболеваниям лёгких. Характеризуется воспалением и фиброзом ретикулярной соединительной ткани лёгких и воздухоносных пространств, дезорганизацией структурно-функциональных единиц паренхимы, которые приводят к развитию ограничительных изменений лёгких, нарушению газообмена, прогрессирующей дыхательной недостаточности. Для лечения пациентов, страдающих идиопатическим фиброзирующим альвеолитом, созданы все условия в Юсуповской больнице:
- Комфортные палаты, оснащённые кондиционерами и централизованной подачей кислорода;
- Современная диагностическая и дыхательная аппаратура ведущих мировых производителей;
- Индивидуальный подход к выбору тактики лечения каждого пациента с учётом рекомендаций Российского и Европейского респираторного общества.
Все случаи идиопатического фиброзирующего альвеолита обсуждаются на заседании Экспертного Совета. В его работе принимают участие профессора, доктора медицинских наук, врачи высшей категории.

Причины и диагностика идиопатического фиброзирующего альвеолита
Пульмонологи рассматривают фиброзирующий альвеолит как патологический процесс, который протекает протекающий в 2 этапа: первичное повреждение эпителиальных или эндотелиальных клеток легочной паренхимы с развитием воспалительной реакции, и восстановление структуры повреждённой легочной ткани с накоплением мезенхимальных клеток, избыточным развитием экстрацеллюлярного фиброза. У 80% пациентов, страдающих фиброзным альвеолитом, в плазме выявляют циркулирующие аутоантитела к протеину легочной ткани. Этот протеин локализован на эпителиальных клетках альвеол, которые могут быть основной мишенью при аутоиммунной атаке. В качестве аутоантигена может выступать и нативный коллаген.
Развитие реакций к аутоантигенам может быть результатом повышения их количества на клеточных мембранах вследствие действия следующих повреждающих агентов:
- Органической и неорганической пыли;
- Фармакологических препаратов;
- Вирусной инфекции.
В качестве причины заболевания могут выступать экологические и профессиональные факторы (металлическая и древесная пыль). Фиброзирующий альвеолит часто развивается у людей, которые работали с латунью, сталью, свинцом, маляров, работников прачечных и косметических салонов, парикмахеров. Учёные считают, что одной из причин развития фиброзирующего альвеолита является генетическая предрасположенность к развитию избыточного фиброзообразования в лёгких в ответ на неспецифическое повреждение эпителия. Определённую роль в развитии заболевания играет наследственный полиморфизм генов, которые кодируют протеины, участвующие в выработке и презентации антигенов к T-лимфоцитам.
Симптомы фиброзирующего альвеолита
Клиническая картина идиопатического фиброзирующего альвеолита не имеет признаков, характерных только для этого заболевания. Чаще болеют мужчины в возрасте от 40 до 70 лет. Больные предъявляют жалобы на одышку и непродуктивный кашель. В 20% случаев симптомы в дебюте заболевания напоминают признаки вирусной инфекции. По мере развития заболевания одышка нарастает и приводит до полной инвалидизации больного. Из-за одышки пациент не может ходить, обслуживать себя, не способен произнести фразу, предложение.
Поскольку заболевание прогрессирует довольно медленно, пациенты успевают адаптироваться к своей одышке. Они постепенно снижают активность и переходят к более пассивному образу жизни. Иногда при фиброзирующем альвеолите отмечается продуктивный кашель с избыточной секрецией мокроты. Данный признак ассоциирован с неблагоприятным прогнозом заболевания. К признакам фиброзирующего альвеолита относятся следующие симптомы:
- Общая слабость;
- Боль в мышцах и суставах;
- Деформация ногтевых фаланг (в виде «барабанных палочек»);
- Снижение массы тела.
Характерным аускультативным феноменом при идиопатическом фиброзирующем альвеолите является крепитация, которую сравнивают с «треском целлофана» или звуком, который слышен при расстёгивании липучки. Её врачи чаще выслушивают в заднебазальных отделах лёгких.
Лабораторные исследования при идиопатическом фиброзирующем альвеолите обычно не несут ценной информации. У70% пациентов определяется повышенная скорость оседания эритроцитов, у 30%– повышение общего уровня иммуноглобулинов. У большинства больных повышен сывороточный уровень лактатдегидрогеназы. Перспективным маркером активности заболевания является сывороточный уровень протеинов сурфактанта А и D – основных гликопротеинов сурфактанта.
На рентгенограммах больных фиброзирующим альвеолитом видны двусторонние диссеминированные изменения ретикулярного или ретикулонодулярного характера, которые более выражены в нижних отделах лёгких. На ранних этапах развития заболевания наблюдается некоторое уменьшение объёма легочных полей и понижение прозрачности лёгких по типу «матового стекла». При прогрессировании заболевания появляются округлые кистозные просветления размерами 0,5- 2 см, которые отражают формирование «сотового лёгкого». В некоторых случаях видны линейные тени дисковидных ателектазов (расширений бронхов).
Более ценную информацию пульмонологи Юсуповской больницы получают при помощи рентгенологической компьютерной томографии высокого разрешения. Рентгенологи при фиброзирующем альвеолите находят следующие изменения:
- Нерегулярные линейные тени;
- Снижение прозрачности легочных полей по типу «матового стекла»;
- Кистозные просветления размерами от 2 до 20 мм в диаметре.
Наибольшие изменения врачи выявляют в базальных и субплевральных отделах лёгких. Функциональные легочные тесты позволяют установить наличие принадлежности заболевания к группе инфильтративных заболеваний лёгких. На ранних этапах заболевания показатели спирографии находятся в пределах нормальных значений. Иногда наблюдается снижение статических объёмов:
- Общей ёмкости лёгких;
- Функциональной остаточной ёмкости;
- Остаточного объёма.
Эти изменения выявляют при помощи бодиплетизмографии или метода разведения газов. В дальнейшем показатели объёма форсированного выдоха за 1 секунду и форсированной жизненной ёмкости снижаются. Ранним признаком фиброзирующего альвеолита является снижение диффузионной способности лёгких.
На ранних этапах заболевания выполненный в покое газовый анализ артериальной крови практически не изменён, хотя при физической нагрузке может наблюдаться десатурация (чрезмерное насыщение углекислым газом). По мере прогрессирования заболевания снижение насыщения крови кислородом появляется и в покое.
Для оценки активности воспалительного процесса при идиопатическом фиброзирующем альвеолите пульмонологи ранее использовали сканирование лёгких с галлием-67. Метод позволяет провести визуальную оценку протяжённости, интенсивности и рисунка активного воспалительного процесса. Ввиду отсутствия стандартизации метода и чёткой количественной оценки галлиевых сканов, появления других более удобных и точных методов исследования, радиоактивное сканирование сейчас используют редко.
Более ценным изотопным методом является позитронное томографическое сканирование лёгких после ингаляции диэтилен-триаминпентаацетата, меченного технецием-99. Метод позволяет оценить проницаемость альвеолярно-капиллярной мембраны и диффузного альвеолярного повреждения. «Золотым» диагностическим стандартом при идиопатическом фиброзирующем альвеолите является открытая биопсия лёгких. Менее инвазивным методом биопсии, который получает всё большую популярность в последнее время, является видеосопровождаемая биопсия лёгких. Ещё одним инвазивным методом диагностики является чрескожная пункционная биопсия.

Лечение фиброзирующего альвеолита
Целью терапии идиопатического фиброзирующего альвеолита является улучшение или стабилизация функциональных нарушений и предотвращение дальнейшего прогрессирования заболевания. Успех лечения зависит от стадии заболевания, соотношения процессов воспаления и фиброза. Пока существует возможность воздействовать только на воспалительные и иммунологические звенья развития патологического процесса, и нет эффективных препаратов, которые были бы способны вызвать обратное развитие фиброза.
Пациентам, страдающим идиопатическим фиброзирующим альвеолитом, назначают глюкокортикостероиды для приёма внутрь. Дозу и длительность терапии пульмонологи Юсуповской больницы подбирают индивидуально каждому пациенту. Начальную дозу препарата обычно назначают на период до 12 недель. Если, несмотря на терапию высокими дозами глюкокортикостероидов, функциональные показатели ухудшаются, на заседании Экспертного Совета рассматривают вопрос о назначении цитостатических препаратов. В случае улучшения или стабилизации функциональных показателей течение последующих трёх месяцев суточную дозу преднизолона уменьшают. Лечение глюкокортикостероидами приводит к объективному эффекту лишь у 15 – 20% пациентов.
Терапию второй линии проводят цитостатическими препаратами. Наиболее часто пульмонологи используют циклофосфамид и азатиоприн. Циклофосфамид относится к цитотоксическим алкилирующим препаратам. Его иммуносупрессивное действие опосредуется через уменьшение числа лейкоцитов (лимфоцитов). При приёме препарата, кроме снижения количества лейкоцитов в периферической крови, могут развиваться побочные эффекты: стоматит, геморрагический цистит, диарея, повышенная чувствительность организма к инфекциям. При быстром прогрессировании идиопатического фиброзирующего альвеолита эффективны короткие внутривенные курсы пульс-терапии преднизолоном через каждые 6 часов или циклофосфамидом однократно в течение 3- 5 дней.
Азатиоприн относится к пуриновым аналогам. Он блокирует синтез ДНК. Азатиоприн вызывает уменьшение количества лимфоцитов, снижает число Т- и В-лимфоцитов, подавляет выработку антител, снижает число натуральных киллеров. Он, по сравнению с циклофосфамидом, оказывает менее выраженное иммуносупрессивное действие, однако обладает более мощным противовоспалительным эффектом. Существует высокий риск развития у пациента при приёме препарата желудочно-кишечных нарушений, токсичного воздействия на половые клетки и плод. К другим иммуносупрессивным препаратам, которые применяют при лечении идиопатического фиброзирующего альвеолита, относятся циклоспорин А, D-пеницилламин, колхицин.
Кроме медикаментозной терапии, при развитии гипоксемии используют лечение кислородом. Кислородотерапия способна уменьшить нарушение дыхания, повысить интенсивность и длительность физических нагрузок у больных фиброзирующим альвеолитом. Выживаемость пациентов, которые находятся на длительной оксигенотерапии, очень низка.
Наиболее значимым достижением в лечении фиброзирующего альвеолита на сегодняшний день является трансплантация лёгких. Перспективными направлениями терапии идиопатического фиброзирующего альвеолита являются ингибиторы цитокинов, ингибиторы факторов роста, антифиброзные препараты (таурин, ниацин, пирфенидон), препараты сурфактанта, антипротеазы, генная терапия.
Для того чтобы пройти обследование и лечение идиопатического фиброзирующего альвеолита, записывайтесь на приём к пульмонологу онлайн или позвонив по номеру телефона Юсуповской больницы. Специалисты контакт центра предложат вам удобное время консультации. Адекватная терапия фиброзирующего альвеолита улучшает качество и увеличивает продолжительность жизни.
Идиопатический фиброзирующий альвеолит у детей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Идиопатический фиброзирующий альвеолит (код по МКБ-10: J84.1) относится к интерстициальным болезням лёгких неизвестной этиологии. В медицинской литературе пользуются синонимами: болезнь Хаммена-Рича, острый фиброзирующий пульмонит. фиброзная дисплазия лёгких. У детей идиопатический фиброзирующий альвеолит встречается редко.

[1], [2], [3], [4], [5], [6], [7]
Что вызывает идиопатический фиброзирующий альвеолит у детей?
О возможной генетической предрасположенности указывают семейные случаи заболевания. Патогенез идиопатического фиброзирующего альвеолита обусловлен фиброзированием лёгочной ткани, отложением иммунных комплексов в капиллярах альвеол, влиянием органоспецифических антител. Патологический процесс локализуется в альвеолярном интерстиции, что приводит к его диффузному фиброзу.
Симптомы идиопатического фиброзирующего альвеолита
Для острого начала заболевания характерны фебрильная температура, одышка, сухой кашель. Начало заболевания часто подострое – появляются жалобы на повышенную утомляемость, редкий кашель, одышку только при физической нагрузке. По мере прогрессирования заболевания нарастает одышка, грудная клетка уплощается, уменьшается ее экскурсия и окружность, амплитуда дыхательных движений снижается, масса тела и рост отстают от нормы, появляются и нарастают деформации дистальных фаланг пальцев в виде «часовых стекол» и «барабанных палочек», акроцианоз и цианоз носогубного треугольника приобретают постоянный характер. При аускультации выслушиваются рассеянные мелкопузырчатые влажные или крепитирующие хрипы.
Идиопатический фиброзирующий альвеолит имеет неуклонно прогрессирующее течение. Давление в лёгочной артерии повышается с формированием хронического лёгочного сердца и правожелудочковой недостаточностью. Часто при идиопатическом фиброзирующем альвеолите развиваются осложнения в виде артритического синдрома, спонтанного пневмоторокса, плевральных экссудатов, редко – эмболия лёгочной артерии.
Что беспокоит?
Диагностика идиопатического фиброзирующего альвеолита

[8], [9], [10], [11], [12], [13], [14]
Лабораторная диагностика идиопатического фиброзирующего альвеолита
Характерным для идиопатического фиброзирующего альвеолита являются изменения в иммунограмме: повышенное содержание IgG (до 2000-4000 мг/л) и циркулирующие иммунные комплексы (до 150 УЕ). Отмечается также повышение СОЭ.
Инструментальная диагностика идиопатического фиброзирующего альвеолита
На ранней стадии заболевания рентгенологическая картина органов грудной клетки может не иметь изменений. Впоследствии выявляется снижение прозрачности лёгочной ткани (симптом «матового стекла»), сетчато-тяжистый рисунок, мелкоочаговые тени. В процессе прогрессирования фиброза появляются тяжистые уплотнения, ячеистые просветления, лёгочные поля ссужаются, обусловливая высокое стояние куполов диафрагмы, расширение внутригрудной части трахеи и крупных бронхов, расширение дуги и ветвей лёгочной артерии, формируется сотовое лёгкое.
При проведении сцинти графин лёгких отмечается локальное снижение лёгочного кровотока до 60-80%. О степени развития фиброза можно судить по данным ФВД: рестриктивный тип вентиляционных нарушений, снижение диффузионной способности лёгких, снижение растяжимости лёгочной ткани, гипоксемия.
Проведение бронхографии не информативно.
При бронхоскопии в цитологии бронхоальвеолярной жидкости преобладают нейтрофилы и лимфоциты. Трансбронхиальная биопсия информативна лишь в половине случаев. Открытая биопсия лёгкого позволяет подтвердить диагноз «идиопатический фиброзирующий альвеолит» в 90% случаев.
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
Лечение идиопатического фиброзирующего альвеолита
Лечение идиопатического фиброзирующего альвеолита длительное, носит комплексный характер, с постоянной коррекцией в зависимости от течения заболевания. Глюкокортикоиды комбинируют с иммунодепрессантами. Гормональные препараты особенно эффективны на ранних стадиях, когда альвеолит преобладает над процессами фиброзирования лёгочной ткани.
Преднизолон назначается в дозе 1-1,5 мг/кг в сутки внутрь в течение 3-6 нед. Дозу снижают постепенно (по 2,5-5 мг в неделю). Поддерживающую дозу 2,5-5 мг/сут принимают в течение 9-12 мес. При довольно тяжёлом состоянии и быстром прогрессировании фиброза терапию можно начинать с внутривенного введения глюкокортикоидов в максимальных дозах, с последующим переходом на приём внутрь или пульс-терапию. Дополнительно к глюкокортикоидам назначается D-пеницилламин (купренил) в дозе 125-250 мг/сут на 8-12 мес (дозы возрастные). Курсы базисной терапии периодически повторяются.
Лечение правожелудочковой недостаточности проводится по традиционной схеме параллельно.
Важно отметить, что обострения заболевания обычно провоцируются присоединением ОРВИ, которые трудно дифференцировать с бактериальными осложнениями, поэтому дополнительно назначают антибиотики. При выраженной дыхательной недостаточности (при раО2 менее 60 мм рт. ст.) назначается длительный курс оксигенотерапии. Показаны лёгкий массаж грудной клетки, специальные дыхательные упражнения, ЛФК, плазмаферез и лимфоцитоферез. Добавляются витамины, препараты калия.
Идиопатический фиброзирующий альвеолит у детей
В статье представлено современное понятие ИБЛ как гетерогенной группы заболеваний, при которых первично поражаются интерстиций, легочные капилляры, альвеолы и периальвеолярная ткань. Представлены современные сведения об особенностях клиники, диагностики и лечения различных клинических форм ИБЛ у детей известной и неустановленной этиологии
Interstitial lung diseases in children
This paper presents the modern concept of ILD as a heterogeneous group of diseases in which primarily affects the interstitium, pulmonary capillaries and alveole and perialveolar tissue. Current information about the features of the clinic, diagnosis and treatment of various clinical forms of ILD in children known and unknown etiology it was presented.
Значительный прогресс в пульмонологии детского возраста, достигнутый в последние десятилетия, позволил диагностировать различные формы хронической бронхолегочной патологии, которые ранее поглощались общим понятием «хронические неспецифические заболевания легких». В немалой степени прогрессу пульмонологии способствовало появление новых методов диагностики: бронхолегочных, функциональных, рентгенологических, лабораторных, в том числе молекулярно-генетических, морфологических и иммунобиохимических. В результате было полностью пересмотрено понятие «хроническая пневмония», что нашло свое отражение в «Классификации клинических форм бронхолегочных заболеваний у детей» (2008) в виде двух новых разделов — наследственных и интерстициальных болезней легких. Распознавание их представляет немалые трудности. Это одна из наиболее сложных диагностических, патогенетических и терапевтических проблем современной пульмонологии.
Существует несомненная связь хронических заболеваний легких у детей и лиц зрелого возраста. Это единая клиническая проблема для педиатров и терапевтов, она имеет не только медицинское, но и социальное значение. Хронические заболевания органов дыхания, начавшиеся в детском возрасте, нередко приводят к инвалидизации больных в зрелом возрасте, а иногда и к драматическим исходам.
Наследственные заболевания среди детей с хроническими воспалительными болезнями легких диагностируются у 5-6% больных. Это моногенно наследуемые болезни легких: идиопатический диффузный фиброз, первичная цилиарная дискинезия, гемосидероз легких, легочный протеиноз, альвеолярный микролитиаз, семейный спонтанный пневмоторакс; другие наследственные заболевания, при которых с большим постоянством поражается бронхолегочная система (муковисцидоз, иммунодефицитные состояния), моногенные заболевания соединительной ткани — синдромы Марфана и Элерса — Данло с хроническим процессом в легких. Рецидивирующие и хронические, длительно не поддающиеся лечению заболевания, особенно в детском возрасте, часто относятся к наследственным формам патологии (Бочков Н.П. и др., 1984).
Интерстициальные болезни легких у детей (ИБЛ) — это гетерогенная группа заболеваний, при которых первично поражаются интерстиций, легочные капилляры, альвеолы и периальвеолярная ткань. Заболевания характеризуются двусторонней диссеминацией, прогрессирующей дыхательной недостаточностью.
В группу ИБЛ относятся различные по этиологии формы заболевания: альвеолиты (экзогенный аллергический, токсический, фиброзирующий); гранулематозы (саркоидоз, диссеминированный туберкулез и др.), диссеминации злокачественной природы (карциноматоз легких и др.); редкие формы диссеминации в легких (гемосидероз легких, синдром Гудпасчера, альвеолярный протеиноз, ангиоматоз легких и др.); интерстициальные фиброзы легких при системных заболеваниях (коллагенозы, кардиогенный пневмосклероз при хроническом гепатите и др.).
Начальный патогенный импульс запускает патологические иммунные реакции с участием различных типов клеток, вырабатывающих протеазы и оксиданты, которые повреждают интерстициальные и паренхиматозные структуры легочной ткани. Развиваются стереотипные изменения легочного интерстиция в виде воспалительной инфильтрации различной степени выраженности, продуктивного альвеолита, в последующем формируется фиброз (картина «сотового легкого»). Считают, что имеется генетическая предрасположенность к развитию диффузных заболеваний легких вследствие избыточного фиброзообразования в ответ на неспецифическое повреждение легочного эпителия.
Несмотря на большое разнообразие клинических форм ИБЛ, для них характерны общие клинические симптомы, при появлении которых у врача должно появиться подозрение на ИБЛ.
У детей респираторные симптомы могут быть нечеткими и длительное время расцениваться как проявления других заболеваний. Болезнь начинается исподволь. Клинические симптомы могут вовсе отсутствовать при наличии рентгенологической симптоматики.
В клинической картине заболевания определяющая роль принадлежит дыхательной недостаточности (ДН). Одышка — главный симптом практически всех ИБЛ, имеет место у большинства пациентов, особенно у детей младшего возраста, и является наиболее ранним признаком заболевания. ДН вначале возникает или усиливается при физической нагрузке, имеет неуклонно прогрессирующий характер. У некоторых больных одышка сопровождается свистящим дыханием. Эти проявления заболевания ошибочно могут быть приняты за бронхиальную астму. У больных с ИБЛ, как правило, отмечается непродуктивный кашель или со скудной слизистой мокротой.
Цианоз менее постоянный и более поздний признак болезни, возникает или усиливается при физической нагрузке, у маленьких детей при кормлении.
Как правило, в процессе болезни отмечается значительное похудание детей, отставание в росте. Частым и прогностически неблагоприятным признаком ИБЛ, как у взрослых больных, так и у детей, является утолщение концевых фаланг пальцев по типу «барабанных палочек», ногтей в форме «часовых стекол» («пальцы Гиппократа»). С большим постоянством наблюдаются различные деформации грудной клетки.
Физикальные изменения со стороны легких при ИБЛ достаточно специфичны. У больных на вдохе прослушиваются нежные крепитирующие «целлофановые» хрипы. Они могут быть непостоянными по своей выраженности и локализации. Несоответствие выраженной одышки относительно небольшим физикальным изменениям в легких является одним из важнейших дифференциально-диагностических признаков, позволяющих клинически отличить ИБЛ от других хронических заболеваний бронхолегочной системы.
В поздние стадии заболевания, как правило, отмечаются прогрессирование одышки, формирование легочно-сердечной недостаточности за счет гемодинамических нарушений в малом круге кровообращения.
В результате снижения диффузионной способности легких, развития вентиляционно-перфузионного дисбаланса у больных определяется артериальная гипоксемия на ранних этапах заболевания лишь при физической нагрузке. По мере прогрессирования процесса гипоксемия регистрируется в покое, сопровождаясь гипокапнией. Гиперкапния появляется в далеко зашедших случаях заболевания. При исследовании функции внешнего дыхания обнаруживается преимущественно рестриктивный тип нарушения вентиляции, снижение основных легочных объемов.
Важнейшими диагностическими методами при ИБЛ являются рентгенологические методы обследования грудной клетки. Все большее значение приобретает компьютерная томография высокого разрешения. На ранних стадиях болезни определяются преимущественно усиление и деформация легочного рисунка, понижение прозрачности легочных полей по типу «матового стекла», мелкоочаговые тени. По мере прогрессирования процесса деформация легочного рисунка становится более выраженной, выявляются признаки интерстициального фиброза, полостные образования, формируется картина «сотового легкого».
Наиболее точная диагностика большинства ИБЛ возможна при помощи оценки биопсийного материала легких. Биопсия легких считается в настоящее время золотым стандартом в диагностике ИБЛ, позволяющим не только установить диагноз, но и предсказать прогноз заболевания. Однако биопсия показана и возможна далеко не во всех случаях ИБЛ: в настоящее время проводится только у 11-12% больных с интерстициальными болезнями легких.
Клинические формы интерстициальных болезней легких у детей, принципы диагностики и лечения:
У детей выделяют интерстициальные болезни легких известной и неустановленной этиологии (Таточенко В.К., 2006). К ИБЛ установленной этиологии относят экзогенный аллергический альвеолит (Ј67), токсический фиброзирующий альвеолит (Ј70.1-70.8), при дефиците А-1-антитрипсина (Е88.0) поражения легких при диффузных болезнях соединительной ткани и рахите. К ИБЛ неизвестной этиологии относятся идиопатический фиброзирующий альвеолит (Ј84.1), идиопатический гемосидероз легких (Ј84.8), саркоидоз (Д86), альвеолярный протеиноз легких (Ј84.0), легочный альвеолярный микролитиаз (Ј84.0).
ИБЛ у детей, имея многие сходные клинические симптомы и рентгенологические данные, отличаются по морфологическим признакам, имеют разный прогноз и схемы лечения.
ЭКЗОГЕННЫЙ АЛЛЕРГИЧЕСКИЙ АЛЬВЕОЛИТ (ЭАА) имеет наибольшее клиническое значение среди ИБЛ у детей, относится в группу гиперсенситивных (гиперчувствительных) пневмонитов с диффузным поражением альвеолярных структур, окружающей их интерстициальной ткани легкого, а также терминальных бронхиол. В последние годы наблюдается значительное увеличение тяжелых хронических форм этого заболевания (Лев Н.С., Ружицкая Е.А., 2008). Формирование ЭАА возможно у детей самого разного возраста, имеются наблюдения развития болезни в первые месяцы жизни ребенка.
Этиология. ЭАА является иммунопатологическим заболеванием, обусловленным вдыханием органической пыли, содержащей различные антигены. В настоящее время известно около 50 антигенов, которые могут вызывать ЭАА. Формирование ЭАА у детей связывается с проживанием в сырых помещениях, тесным контактом с домашними животными и птицами.
На сегодняшний день установлена этиологическая роль антигенов грибов термофильных актиномицетов, Aspergillus u Pеnicillium. Другие антигены связаны с белками животных, рыб, птиц и насекомых (легкое любителей волнистых попугайчиков или легкое голубеводов).
Патогенез. Ведущая роль принадлежит аллергическим реакциям 3-го и 4-го типов. При повторном вдыхании органических антигенов, провоцирующих ЭАА, нарастает образование преципитирующих антител класса Ig G и иммунных комплексов в легких. Однако при ЭАА, особенно у детей, могут отмечаться сопутствующие IgE-опосредованные реакции гиперчувствительности немедленного типа, что объясняет нередкое сочетание заболевания с бронхиальной астмой (до 25% случаев).
Клиника. В зависимости от течения выделяют острую, подострую и хроническую формы ЭАА. Клиническая картина ЭАА не зависит от вида аллергена.
При острой форме через несколько часов после массивного контакта с виновным аллергеном появляются симптомы, напоминающие грипп: повышение температуры тела с ознобом, головная боль, миалгии. Появляется сухой кашель, одышка, при аускультации рассеянные мигрирующие или с постоянной локализацией мелко- и среднепузырчатые влажные хрипы, крепитация на вдохе без признаков обструкции.
При прекращении контакта с антигеном возможно полное выздоровление через несколько дней или недель. При повторных контактах развиваются рецидивы болезни, которые могут носить подострый характер, остаются нераспознанными, что ведет неожиданно для пациента и врача к переходу болезни в хроническую форму. Основным признаком подострой формы является одышка, которая сохраняется в течение нескольких недель или месяцев.
При хронической форме типичными в клинике являются постоянная одышка, кашель с отделением слизистой мокроты. При физической нагрузке одышка усиливается, развивается цианоз. При аускультации выслушиваются постоянные крепитирующие хрипы. Постепенно ухудшается самочувствие, появляются слабость, быстрая утомляемость, снижение аппетита, потеря веса, снижение двигательной активности. При осмотре определяется деформация грудной клетки в виде ее уплощения, развиваются изменения по типу «барабанных палочек» и «часовых стекол».
В клиническом анализе крови во время обострения умеренный нейтрофильный лейкоцитоз. Иммунологические методы исследования входят в число стандартных методов исследования у больных ЭАА: определение сывороточных преципитирующих Ig G к наиболее распространенным антигенам. Концентрация циркулирующих иммунных комплексов в сыворотке крови повышена при всех формах заболевания.
Анализ газового состава крови и КОС является стандартным методом исследования: характерна гипоксемия, РаСО2 остается нормальным или незначительно снижено. Исследование функции внешнего дыхания позволяет выявить нарушение вентиляции рестриктивного типа с уменьшением легочных объемов (ЖЕЛ, ОБЛ). При острой и подострой формах ЭАА возможны также нарушения вентиляции обструктивного типа, связанные со снижением проходимости мелких бронхов вследствие бронхиолита.
Рентгенологические признаки варьируются в зависимости от формы болезни. Многие пациенты с острым и подострым ЭАА имеют нормальную рентгенограмму.
Компьютерная томография высокого разрешения с большой точностью выявляет ранние изменения легочной паренхимы. На рентгенограмме органов грудной клетки отмечаются изменения в виде мелких (милиарных) очаговых теней, расположенных преимущественно в области средних отделов легких, иногда понижение прозрачности легочной ткани — симптом «матового стекла». Могут быть множественные инфильтративные облаковидные или более плотные тени с обратным развитием в течение недель или месяцев. Характерно для ЭАА исчезновение рентгенологических изменений после прекращения контакта с аллергеном.
При хронической форме рентгенологические изменения значительные: диффузное усиление и деформация легочного рисунка за счет фиброзного утолщения легочного интерстиция, ячеистость, кистозные просветления — картина «сотового легкого».
Диагностические критерии ЭАА не являются строго установленными. Среди установленных необходимых критериев ЭАА, опубликованных аллергическим торакальным обществом (1998), выделяют:
- диагностические критерии : контакт со специфическим антигеном, одышка при физической нагрузке, хрипы на вдохе, лимфоцитарный альвеолит (если выполнен бронхоальвеолярный лаваж);
- признаки, позволяющие предположить диагноз : повторные эпизоды повышения температуры тела, инфильтративные изменения в легких по данным рентгенографии, снижение диффузионной способности легких, обнаружение в сыворотке крови преципитирующих антител к специфическому антигену, гранулемы при биопсии легкого (обычно необходимость в ней отсутствует), улучшение состояния после прекращения контакта с аллергеном.
Дифференциальный диагноз зависит от формы ЭАА. Острую форму необходимо дифференцировать с острым бронхиолитом, пневмонией, бронхиальной астмой, милиарным туберкулезом; хроническую форму — с большой группой заболеваний, сопровождающихся диффузным фиброзом (облитерирующий бронхиолит, поражение легких при системных заболеваниях соединительной ткани и др.).
Диагностические признаки ЭАА, бронхиальной астмы и пневмонии


