Аритмия сердца у детей
Аритмией принято называть любое нарушение нормальной частоты, последовательности и ритмичности сердечных сокращений. Существует мнение, что «сердечные проблемы» – удел более старших людей. К сожалению, это не так, и аритмия у детей встречается достаточно часто.
Аритмия у детей
Медицина рассматривает понятие дыхательной аритмии, и это, пожалуй, единственный случай аритмии сердца у ребенка, когда нет повода для переживаний. Примерно в тридцати процентах остальных случаев необходимо обратить пристальное внимание на ребенка с аритмией и как можно раньше провести комплексное обследование организма с целью выявления причины нарушения ритма.
Аритмии у детей подразделяются на приобретенные и врожденные, и в тех случаях, когда нарушение нормальной частоты либо ритмичности сокращений сердца начинается в раннем возрасте, скажем, при наличии аритмии у ребенка 7 лет, – велика вероятность того, что имеет место органическая патология. По клиническим проявлениям различают следующие виды аритмий сердца у детей:
- Тахикардия;
- Брадикардия;
- Экстрасистолия;
- Синусовая аритмия;
- Мигрирующий источник ритма;
- Пароксизмальная тахикардия;
- Мерцательная аритмия;
- Синдром слабости синусового узла.
Причины, по которым возникает аритмия у детей, варьируются от психогенных реакций до органической патологии. Сюда входят и инфекционные заболевания, и заболевания сердца, и эндокринная патология, и функциональные состояния в том числе. Каждый конкретный вид аритмии может быть спровоцирован рядом причин из числа перечисленных, различными их комбинациями, а может появляться из-за одного нарушения в гомеостазе организма. Синусовой тахикардией называют учащение сердечных сокращений более 160 ударов в минуту в покое у детей младшего возраста и 140 ударов – у детей более старшего возраста при условии, что прочие элементы электрокардиограммы расположены в нормальной последовательности. Данный вид аритмии подразумевает нормальный механизм сокращения сердечной мышцы с укорочением, но в пределах нормы, всех промежутков между элементами ЭКГ.

Синусовая тахикардия может возникать в условиях психоэмоционального стресса или физических нагрузок, выполняя при этом роль адаптивного механизма организма к изменяющимся условиям внешней среды. Однако эта аритмия у детей может возникать и на фоне органической патологии сердца различного происхождения. Также частота сердечных сокращений может увеличиваться в ответ на повышение температуры тела, снижение артериального давления, значительные кровопотери, снижение сократительной функции миокарда, которое может носить воспалительный, дистрофический, токсический или ишемический характер.
Кроме того, учащает сердцебиение наличие сопутствующих заболеваний, таких как тиреотоксикоз, вегетососудистая дисфункция или состояние шока. Некоторые медикаменты повышают ЧСС, примером таковых служат метилксантины, холинолитики, симпатомиметики, артериолярные вазодилялаторы и т.д.
Нарушение ритма, противоположное тахикардии, называется брадикардией, частота сердечных сокращений снижается менее 80 ударов в минуту у новорожденных и менее 70 ударов у детей старшего возраста. Все интервалы электрокардиограммы сохранены в пределах нормы, как и в случае с тахиаритмией, но, в отличие от последней, брадикардии присуще удлинение всех элементов цикла сокращения сердечной мышцы. Физиологическая брадикардия характерна для детей, чья сердечная мышца тренированна, так что если ваш ребенок посещает спортивные секции или увлекается другим хобби, тренирующим его организм в отношении физической выносливости, опасаться нечего.
Однако зачастую брадикардии есть другая причина, и она может заключаться в повышении влияния блуждающего нерва, что часто сопровождает язвенную болезнь; травмы головы, повышение внтуричерепного давления также приводят к урежению сердечных сокращений; гипотиреоз, гипотермия и тяжелая гипоксия могут вызывать снижение ЧСС. Среди вмешательств извне причиной брадикардии могут быть избыточное введение препаратов калия в организм, применение бета-адреноблокаторов, опиоидных анальгетиков, некоторых транквилизаторов и сердечных гликозидов. Инфекционные поражения сердечной мышцы (миокардит), синдром слабости синусового узла – также причины брадикардии.
Синусовая аритмия у детей
Однако существует такое понятие, как синусовая аритмия у детей, именуемая также дыхательной аритмией, и если у вашего ребенка обнаружили такое нарушение ритма, не следует паниковать раньше времени. Синусовая аритмия у детей – норма в случае увеличения различий в продолжительности интервалов R-R более 0,15 сек. Это означает, что промежутки между сокращениями сердечка неравномерны, что может проходить незамеченным, но может и ощущаться как перебои в работе сердца.
Дыхательным этот вид аритмии называется в случае, если колебания цикла связаны с фазами дыхания. В таком случае у ребенка на вдохе частота сердечных сокращений увеличивается и снижается на выдохе. Таким образом, если кардиограмма была снята у ребенка в холодном помещении, велика вероятность того, что на ЭКГ отразится синусовая аритмия, ведь от соприкосновения с холодными поверхностями или датчиками ребенок рефлекторно задерживает дыхание. Подобное состояние не должно служить поводом для опасений, ведь в условиях интенсивного роста детского организма сердце не успевает подстроиться под новые, все время изменяющиеся, условия кровообращения.
Это означает, что зафиксированный эпизод синусовой аритмии детей в 6, 7, 8 лет – не патология. Другая ситуация, когда доктор исключил вероятность дыхательных колебаний сердечного ритма, а синусовая аритмия по-прежнему имеет место. Следует исключить также период выздоровления после острых инфекционных заболеваний и наличие сопутствующих заболеваний организма, не касающихся непосредственно сердечно-сосудистой системы, но влияющих на сердечный ритм. Если синусовая аритмия остается, причина, вероятнее всего, кроется в самом сердце. Ею может быть миокардит, врожденный порок сердца, хроническая ревматическая болезнь сердца, опухоль сердца, вегетососудистая дистония или же наследственный характер нарушения ритма.
Умеренная синусовая аритмия у ребенка
Умеренная синусовая аритмия у ребенка неопасна в том случае, если причина ее – незрелость нервной регуляции, как в случае с дыхательной аритмией. Однако даже у тренированных детей может появиться на первый взгляд беспричинная синусовая аритмия, и в таком случае посещение кардиолога обязательно. Каждый случай аритмии у ребенка должен быть подвергнут наблюдению и строгому контролю, ведь если синусовая аритмия возникла без явной на то причины, особенно в случае, если ребенок предъявляет жалобы, о которых будет сказано ниже, – необходимо комплексное обследование организма.
Регулярное наблюдение у кардиолога – залог своевременной диагностики перехода умеренной аритмии у ребенка во что-то более серьезное. Часто дыхательная аритмия выявляется при профилактическом осмотре, но иногда ребенок предъявляет конкретные жалобы. Если возраст ребенка слишком мал для того, чтобы он мог сформулировать жалобу на плохое самочувствие или боль, достаточно наблюдательные родители сами могут отметить изменения в поведении ребенка, если присмотрятся к малышу. В момент перебоя деятельности сердца у ребенка может отмечаться цианоз (посинение) или бледность кожных покровов.

Это также сопровождается одышкой, что может проявляться в младшем возрасте прерывистым, «захлебывающимся» плачем. Подобные случаи аритмии могут появляться в любое время суток, а потому ребенку свойственно не только беспокойство днем, но и нарушение сна ночью. Малыш теряет аппетит или же продолжает кушать, но с большим нежеланием. Также, присмотревшись, в некоторых случаях можно рассмотреть пульсацию крупных сосудов. Более старшие дети могут терять сознание в момент наступления нарушения ритма сердечной деятельности или же предъявлять жалобы на головокружение. Также в этот момент может снижаться давление, а некоторые дети чувствуют, как сердце замирает или же, наоборот, совершает сильный толчок.
Конечно же, каждая из перечисленных жалоб сама по себе представляется поводом для визита к врачу, а если имеет место сочетание нескольких из них, вероятнее всего, ребенок страдает чем-то более серьезным, нежели умеренная синусовая аритмия. В первую очередь после осмотра ребенок будет направлен на электрокардиографию, а затем возможны два варианта развития событий: малыша могут продолжать наблюдать амбулаторно или же направить на госпитализацию. В случае госпитализации из исследований проводят клинический анализ крови и мочи, ультразвуковое исследование сердца, эхо-кардиограмму, рентген органов грудной клетки. В целом каждый случай диагностики индивидуален, а дальнейшая тактика определяется лечащим врачом.
Лечение аритмии у детей
Лечение аритмии у детей проводится только после тщательного обследования организма и выяснения причины ее возникновения. Синусовая тахикардия лечится в тех случаях, когда пациент тяжело переносит состояние ускорения сердечного ритма или дальнейшее сохранение подобного ритма будет ущемлять потребности организма в оксигенированной крови. Если тахикардия носит психогенный характер, возможно проведение аутотренингов или психологической помощи. Рекомендуется отказ от возбуждающих средств, крепких кофе, чая, острого, а также пересмотр принимаемых ребенком медикаментов.
То же самое – медикаментозные препараты – необходимо еще раз тщательно изучить, обращая особое внимание на список побочных эффектов, и при брадиаритмии. В этом случае также необходимо исследование кислотно-основного состояния организма ребенка, объема циркулирующей жидкости, а также определение показателя артериального давления. Лечение синусовой аритмии у детей не проводится, если она носит характер дыхательной и не приносит неудобств в жизнь ребенка. В противоположных случаях обращение у педиатру-кардиологу нельзя откладывать, что имеет и положительную сторону: все знают, что ранняя диагностика -это курс, в направлении которого движется современная медицина. К тому же, как говорилось выше, аритмия у ребенка может быть вызвана сопутствующими заболеваниями, лечение которых в половине случаев дает положительный результат без необходимости воздействия непосредственно на сердце.

Однако для своевременного, а что главнее, правильного лечения необходима корректная диагностика, и в Москве вы не найдете более компетентных в этой узкой специальности врачей, чем доктора, работающие в детском медицинском центре имени Святослава Федорова. Здесь каждый день предоставляют помощь доктора, которые возьмут на себя заботу о вашем ребенке так, как если бы это был их собственный ребенок. Дружественная, открытая, приятная атмосфера с одной стороны и многолетний опыт в профильном направлении с другой сделают лечение для вашего ребенка процессом комфортным и серьезным одновременно. Вас ожидает диагностика объективного состояния ребенка, внимательный анализ каждого из симптомов, неукоснительное выполнение необходимых диагностических манипуляций и строгое следование протоколам лечения.
Как бы вы ни лечились зависимости от решения врача-кардиолога – амбулаторно или в стационаре, вы можете рассчитывать на сохранение стандартов качества обслуживания. Внедрение новейших технологий обследования и сохранение опыта работы со стандартными методиками, современное диагностическое оборудование, правильно подобранное рациональное лечение, оптимальные сроки терапии и профилактические осмотры в последующем – это и другое с радостью предлагает детский медицинский центр имени Святослава Федорова. Делая верный выбор в медицинском учреждении для лечения вашего ребенка, вы обеспечиваете долгие годы здоровья и полноценной жизни для своего малыша.
С ценами на услуги медицинского цетра им. Федорова ознакомьтесь на странице “Цены”
Синусовая тахикардия у ребенка
Синусовая тахикардия у ребенка — это повышение частоты сердечных сокращений на 10-60% от возрастной нормы вследствие нарушения работы синоатриального узла. У грудничков патология проявляется плачем и беспокойством, отказом от еды, изменением цвета кожных покровов. Старшие дети предъявляют жалобы на слабость и головокружение, сердцебиение, дискомфорт в предсердечной области. С диагностической целью ребенку назначают инструментальные методы (ЭКГ, Эхо-КГ, КТ сердца) и анализы крови. Лечение включает антиаритмическую и кардиометаболическую терапию, в осложненных случаях применяют интервенционные и хирургические вмешательства.
МКБ-10
Общие сведения
Проблема нарушений сердечного ритма, к которым относится синусовая тахикардия, остро стоит в современной детской кардиологии. Это обусловлено трудностью ранней диагностики патологии, разнообразием и атипичностью клинической симптоматики, возможностью бессимптомного течения. Частота встречаемости аритмии составляет 22,5 случая на 100 тыс. детского населения, а синусовая тахикардия занимает первое место среди всех видов расстройств ритма. Чаще всего болезнь регистрируется у детей до 1 года, в возрасте 5-8 лет и у подростков 12-16 лет.

Причины
В большинстве случаев в детском возрасте наблюдается физиологическая тахикардия. Она развивается у ребенка при сильном стрессе, после обильного приема пищи, при физической нагрузке и пребывании в жарком помещении. Для нее характерно быстрое восстановление ЧСС после ликвидации провоцирующего фактора и отсутствие неблагоприятных изменений кардиоваскулярной системы. Патологические причины синусовых нарушений ритма делятся на 2 группы:
- Экстракардиальные. Основными из этих факторов являются нарушения иннервации сердца при расстройствах работы центральной и вегетативной нервной системы. Реже синусовая тахикардия связана с метаболическими изменениями (гиперкальциемия, гипогликемия, гипоксемия), нейротоксикозом, передозировкой кардиотропных лекарств.
- Кардиальные. В эту группу относятся любая органическая кардиопатология: врожденные и приобретенные пороки развития, воспалительные и невоспалительные поражения миокарда, травматические и токсические повреждения. Изредка сердечный ритм нарушается при системных болезнях соединительной ткани.
Этиология синусовой тахикардии зависит от возраста ребенка. У детей 1-го года жизни основной причиной выступают врожденные пороки (аномалия Эбштейна, дефект межпредсердной перегородки) и перинатальные повреждения сердца. У дошкольников и школьников в равной степени выявляются органические и внесердечные факторы. У подростков преобладают экстракардиальные факторы, что связано с половым созреванием и нейрогуморальными изменениями в организме.
Патогенез
Патофизиологической основой заболевания служат нарушения функционирования и автоматизма синоатриального узла (СА). Они возникают при морфологических изменения в электрической системе сердца либо при негативных нейрогуморальных воздействиях. Ученые называют 2 основных механизма формирования синусовой тахикардии: повышенный автоматизм синусового узла и увеличение влияния симпатических нервных волокон.
Гемодинамические изменения на ранней стадии расстройства носят компенсаторный характер — возрастает минутный объем кровообращения и усиливается кровоток в венечных сосудах. При длительном существовании синусовой тахикардии и повышении ЧСС более чем на 50% от нормы у ребенка наблюдается сокращение диастолы. В результате этого коронарный кровоток снижается, миокард страдает от дефицита кислорода и энергетических молекул.
Классификация
Расстройство относят к наджелудочковой аритмии согласно локализации нарушений ритма. Она может быть врожденной и приобретенной, первичной (идиопатической) и вторичной, возникающей как симптом кардиоваскулярных болезней. Для клинической оценки тяжести синусовой тахикардии у ребенка используют деление на 3 стадии по уровню ЧСС:
- Умеренная (I степень) — частота сердечных сокращений возрастает на 10-20% от нормы, соответствующей возрасту.
- Средняя (II степень) — учащение сердцебиения на 20-40%.
- Выраженная (III степень) — пульс учащается на 40-60% от нормы.
Симптомы
Клинические проявления широко варьируют в зависимости от причины заболевания и возраста ребенка. Синусовая тахикардия у новорожденных и грудничков не имеет патогномоничных симптомов. В момент учащения сердцебиения ребенок становится беспокойным, громко плачет, отказывается от еды. Заметны бледность кожи и повышенная потливость. Изредка отмечаются рвота, задержка мочеиспускания. Когда физиологический ритм восстанавливается, состояние приходит в норму.
Синусовую тахикардию в дошкольном и младшем школьном возрасте также сложно заметить, поскольку у ребенка обычно отсутствуют жалобы либо он не может описать свое состояние. Родители замечают, что дети становятся вялыми, у них резко меняется настроение, пропадает желание играть и учиться. Некоторые школьников беспокоит дискомфорт в груди слева, головокружение и головные боли.
Наиболее яркая клиническая картина синусовой тахикардии встречается у пациентов пубертатного возраста, особенно у девочек, которые отличаются эмоциональной лабильностью. Подростки жалуются на дискомфорт в грудной клетке слева и чувство ускоренного сердцебиения, неприятное ощущение биения в ушах, резко появившуюся головную боль. Наблюдается слабость, учащается дыхание, кожа краснеет или бледнеет и покрывается потом.
Осложнения
При внезапно начавшемся приступе синусовой тахикардии нарушается кровоснабжение головного мозга, что проявляется предобморочными состояниями и потерей сознания. Изменения гемодинамики негативно сказываются на реологических свойствах крови, поэтому у ребенка существует риск тромбообразования и вероятность летального исхода вследствие педиатрического инсульта.
Самое распространенное последствие запущенной синусовой тахикардии — сердечная недостаточность. Миокард теряет способность к эффективным сокращениям, нарушается центральная и периферическая гемодинамика, нарастают одышка, отеки и другие типичные симптомы. Длительное существование СН чревато отставанием ребенка в физическом и нервно-психическом развитии, а в некоторых случаях происходит инвалидизация.
Диагностика
Признаки синусовой тахикардии у ребенка неспецифичны, поэтому поставить диагноз без осмотра и специальных методов затруднительно. При физикальном обследовании (перкуссии и аускультации прекардиальной области) обращают внимание на расширение границ органа и шумы, которые сигнализируют об органической кардиоваскулярной патологии. Затем назначаются инструментальные и лабораторные исследования:
- ЭКГ. Основные электрокардиографические симптомы синусовой тахикардии — заостренный и укороченный зубец Р, уменьшение интервалов PQ и QT, снижение амплитуды зубца Т. Реже выявляют отсутствие интервала ТР и смещение сегмента ST ниже изолинии. Чтобы определить приступообразные нарушения ритма, используют суточное мониторирование ЭКГ.
- УЗИ сердца. Эхокардиография рекомендована для оценки сократительной способности миокарда, измерения сердечного выброса. По этим результатам врач диагностирует осложнения нарушенного сердечного ритма. Эхокардиография информативна для диагностики воспалительных болезней и сердечных пороков, которые зачастую выступают причиной синусовой тахикардии.
- КТ сердца. Высокоинформативный и безопасный метод заменяет традиционную коронарографию, поскольку он показывает не только состояние органа, но и венечных артерий. Врач прибегает к КТ в сложных диагностических случаях, когда другие неизвазивные исследования не дают достоверной информации.
- Лабораторные методы. При биохимическом исследовании крови измеряют уровень глюкозы и электролитов. Для исключения воспалительных процессов применяется гемограмма. При подозрении на семейную форму кардиоваскулярных заболеваний проводится генетическое обследование.
Лечение синусовой тахикардии у детей
Консервативная терапия
Перед назначением лечения важно четко отдифференцировать физиологическую и патологическую форму синусовой тахикардии. В первом случае медикаменты не используются. Если состояние не сопровождается резким ухудшением самочувствия, нет поводов для беспокойства. Чтобы предотвратить повторные приступы, врач рекомендует избегать стрессовых факторов, нормализовать режим дня и питания.
Купирование выраженной синусовой тахикардии начинают с немедикаментозных вагусных проб — переворот вниз головой на 1-2 минуты, прикладывание холода к лицу, надавливание на корень языка. Действия активизируют парасимпатическую нервную регуляцию и замедляют частоту сердечных сокращений у ребенка. Они наиболее эффективны в первые полчаса после появлений симптомов синусовой тахикардии.
Лечение аритмии состоит из трех направлений. Основное из них — рациональный подбор антиаритмических лекарственных средств, которые в остром периоде вводят парентерально, а затем переходят на пероральный прием медикаментов. Второе направление — прием кардиометаболических препаратов, которые улучшают окислительно-восстановительные и трофические процессы. Третье направление — медикаментозная нормализация вегетативной регуляции.
Антиаритмическая терапия продолжается от 3 месяцев до полугода и отменяется постепенно при условии нормализации ритма и отсутствия у ребенка клинических признаков. Противорецидивное лечение у детей грудного возраста проводится сроком до года и включает нейрометаболические препараты (производные пиридоксина, синтетические аналоги и производные ГАМК). Детский кардиолог обеспечивает динамическое наблюдение за пациентом минимум 3 года.
Хирургическое лечение
Интервенционная терапия синусовых тахикардий показана при неэффективности консервативных методов и наличии выраженных клинических симптомов. Операции проводятся детям старше 1 года. У младенцев интервенционные методы используются только при развитии аритмогенной дисфункции миокарда. Если синусовая тахикардия обусловлена врожденным сердечным пороком, рекомендована его плановая кардиохирургическая коррекция.
Прогноз и профилактика
Наилучшие результаты лечения достигаются при синусовых тахикардиях, которые возникли на первом году жизни ребенка и не вызваны сердечными пороками. У 38,8% симптомы полностью исчезают до 6 месяцев, у 55,3% длятся до 8-10 месяцев и только у 5,9% больных нарушенный ритм сохраняется и на втором году. У детей дошкольного и школьного возраста прогноз определяется тяжестью основной патологии. Профилактика включает устранение кардиальных и экстракардиальных факторов риска.
1. Нарушения сердечного ритма у детей и подростков/ М.Л. Столина, М.Г. Шегеда, Э.Ю. Катенкова// ТМЖ. – 2019.
2. Тахикардии у детей первого года жизни/ М.А. Школьникова, Л.А. Кравцова, В.В. Березницкая// Детская кардиология и ревматология. – 2012.
3. Эпидемиология, особенности клинического течения и общие принципы медикаментозной терапии тахиаритмий у детей раннего возраста/ М.А. Школьникова, Л.А. Кравцова, М.С. Харлан// Анналы аритмологии. – 2011.
4. Тахикардия как одна из актуальных проблем детской кардиологии/ Н.В. Нагорная, А.А. Мустафина// Здоровье ребенка. – 2007.
Тахикардия у детей
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
- новорожденные дети – 110-170;
- 1 год – до 162;
- 1-2 года – 154;
- 2-4 года – 140;
- 4-6 лет – 126;
- 6-8 лет – 118;
- 9-10 лет – 108.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник:
Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19 - Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник:
А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник:
Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Источники:
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/
Ranjit I. Kylat and Ricardo A. Samson. Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498. - Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Синусовая тахикардия — физиологическая реакция или патологическое состояние?

Акушер-гинеколог, эндовидеохирург, пластический хирург (интимная пластика), оперирующий хирург-гинеколог. Высшая категория. Член Европейского общества косметической и реконструктивной гинекологии и Российского общества акушеров-гинекологов. Выполнено более 2000 оперативных вмешательств. Принимает в Университетской клинике. Стоимость приема 1500 руб.
- Запись опубликована: 03.09.2020
- Время чтения: 1 mins read
Частота сердечных сокращений (ЧСС), вероятно, является одним из наиболее часто измеряемых показателей жизнедеятельности в клинической практике. Он определяет метаболизм миокарда и сердечный выброс. Тахикардией у взрослых обычно называют частоту сокращений предсердий и / или желудочков более 100 ударов в минуту.
Тахикардия обычно развивается как нормальная физиологическая реакция на физическую нагрузку или стресс. Тахикардия, возникающая в покое, требует большего внимания и поиска этиологических факторов. У людей с проблемами сердца тахикардия может вызвать инфаркт миокарда, гипотонию, периферическую гипоперфузию, кардиомиопатию, опасные симптомы (боль в груди, слабость, обморок, головокружение), снижение сердечного выброса, остановку сердца и смерть.
Виды тахикардии
Тахикардия подразделяется на:
- синусовую тахикардию — физиологическую и патологическую;
- синдром постуральной ортостатической тахикардии (POTS);
- суправентрикулярную тахикардию с фибрилляцией предсердий — предсердная тахикардия, ре-некроз атриовентрикулярного (АВ) узла;
- тремор с быстрым желудочковым ответом;
- суставная тахикардия;
- желудочковая тахикардия.
Синусовая тахикардия чаще всего встречается в клинической практике, и отличается от всех этих тахикардий тем, что большинство случаев являются физиологическими, то есть связаны с активацией симпатической нервной системы и катехоламинами, например, из-за эмоций, физической активности, стресса, боли.
Такая тахикардия исчезает, когда устраняется причина — стресс, боль, жар и т. д. У небольшой части пациентов может наблюдаться постоянная синусовая тахикардия. При отсутствии характерных этиологических факторов такая тахикардия называется патологической и требует лечения.
Клинические проявления синусовой тахикардии
Синусовая тахикардия сама по себе не вызывает симптомов, чаще встречаются симптомы — причины тахикардии, например, боль, лихорадка, одышка и т. д. Более чувствительные люди могут испытывать необычное сердцебиение.
Синусовая тахикардия — важный фактор увеличения сердечного выброса при наличии инфекции, обезвоживания или других факторов стресса. Патология, как и другие тахикардии, может ухудшить состояние, особенно у пациентов с сердечными заболеваниями. Тахикардия может привести:
- к снижению сердечного выброса из-за уменьшения времени наполнения;
- к снижению поступления кислорода в миокард;
- к снижению коронарного кровотока.
Эти физиологические изменения могут вызвать стенокардию, одышку. Интенсивность симптомов будет зависеть от частоты тахикардии и состояния сердца (сопутствующее заболевание сердца).
Диагностика
Тахикардия подтверждается электрокардиограммой (ЭКГ) после пальпации учащенного пульса или аускультации после прослушивания более частой сердечной недостаточности. ЭКГ показывает более 100 ударов в минуту, регулярный синусовый ритм (зубцы P перед каждым комплексом QRS). При более 140 об / мин. для частоты P и T зубцы бывает трудно различить. Следовательно, синусовую тахикардию можно спутать с другими наджелудочковыми тахикардиями.

Синусовая тахикардия. Интерпретация ЭКГ
Дифференциации могут помочь внутривенные блокаторы АВ-узла (аденозин, верапамил) и другие лекарства, которые могут вызвать замедление синусового ритма, блокаду проводимости АВ-узла и позволяют правильно оценить замедлители ЭКГ.
При диагностировании синусовой тахикардии необходимо искать причину (Таблица 1). У пациентов с лихорадкой или другими признаками инфекции рекомендуется провести общий анализ крови на признаки гипотиреоза, измерив уровни тиреотропного гормона, также проверяются катехоламины и метанефрины в моче.

Общий анализ крови
Другие тесты выполняются в зависимости от предполагаемой причины. Синдром ортостатической тахикардии диагностируется путем измерения частоты сердечных сокращений в положении сидя и стоя.
| Причины синусовой тахикардии | Гипертиреоз | |
| Высокая температура | Анемия | Боль |
| Гиповолемия | Гипоксия | Тревога |
| Гипотония и шок | Легочная эмболия | Недостаток сна |
| Сепсис | Хроническая болезнь легких | Феохромоцитома |
| Острая коронарная ишемия или инфаркт миокарда, декомпенсированная сердечная недостаточность | Лекарства (холинолитики, резкая отмена бета-адреноблокаторов) | Употребление стимуляторов (никотин, кофеин, амфетамин и др.) |
Синдром ортостатической тахикардии
Синдром постуральной ортостатической тахикардии (POTS) чаще всего встречается у молодых женщин без сопутствующей болезни сердца. Симптомы (головокружение, утомляемость, учащенное сердцебиение, непереносимость упражнений) возникают при вставании. Считается, что расстройство развивается из-за нарушения автономной регуляции.
POTS диагностируется при увеличении ≥30 ударов в минуту после вставания у взрослых, или ≥40 ударов в минуту у пациентов в возрасте от 12 до 19 лет, при отсутствии признаков ортостатической гипотензии (падение систолического артериального давления на ≥20 мм рт. Ст.). Прогноз для POTS хороший, симптомы проходят спонтанно у одной трети пациентов в год. Симптомы облегчаются упражнениями. Препарат первого ряда — флудрокортизон.
Патологическая синусовая тахикардия
Патологическая синусовая тахикардия характеризуется частотой >100 ударов в минуту. Частота при средней дневной ЧСС> 90 уд / мин. остается в течение 24 часов при отсутствии первопричины (гипотиреоз, анемия и др.). При этом пациенты всегда ощущают симптомы:
- учащенное сердцебиение;
- одышку;
- головокружение;
- снижение толерантности к нагрузкам.
Расстройство чаще встречается у женщин. Патологическая тахикардия может длиться месяцами и даже годами. Чтобы исключить все другие возможные причины тахикардии, рекомендуется лечение бета-адреноблокаторами . Если симптомы сохраняются при приеме бета-адреноблокаторов, возможно лечение ивабрадином (в виде монотерапии или в комбинации с бета-адреноблокаторами).
Если желаемый эффект не достигается, последний вариант лечения — радиочастотная катетерная модификация синусового узла. К сожалению, даже после процедуры возможны симптоматические рецидивы, когда требуются повторные процедуры:
- Бета-адреноблокаторы. Это препараты первого ряда для лечения патологической синусовой тахикардии. Рекомендуется начинать лечение с 50 мг метопролола длительного действия, увеличивая дозу до желаемого эффекта. Симптоматический контроль часто требует больших доз, которые плохо переносятся. Адекватные эффекты бета-адреноблокаторов наблюдаются при активности симпатической нервной системы, но в других случаях симптомы часто сохраняются.
- Ивабрадин . При стойкой патологической тахикардии ивабрадин является препаратом второй линии. Его назначают в виде монотерапии или в комбинации с бета-адреноблокаторами. Ивабрадин уменьшает симптомы у большинства пациентов, но увеличивает риск фибрилляции предсердий и считается тератогенным. Пациентам, у которых развивается фибрилляция предсердий, следует прекратить прием этого лекарства.
- Катетерная абляция. Когда все терапевтические возможности исчерпаны, пациентам с патологической синусовой тахикардией можно предложить модификацию синусового узла с помощью радиочастотного катетера. Важно оценить, не вызвана ли тахикардия POTS, поскольку абляция вредна и усугубляет симптомы у этих пациентов. Процедура сложная, но при очень тщательном отборе пациентов эффективность составляет 76-82%.
Выводы
Синусовая тахикардия — более распространенный (> 100 ударов в минуту) ритм, исходящий из синусового узла. Наиболее частой причиной этой тахикардии является физиологическая реакция на упражнения или другую ситуацию, которая активирует симпатическую нервную систему и увеличивает секрецию катехоламинов (лихорадка, боль, гиповолемия, беспокойство и т. д.).
У здоровых людей тахикардия обычно не вызывает дополнительных симптомов, но у людей с сердечными заболеваниями она может ухудшить состояние и вызвать серьезные осложнения.
POTS диагностируется при значительном увеличении частоты сердечных сокращений, когда пациент встает при отсутствии признаков ортостатической гипотензии. Расстройство чаще встречается у женщин и обычно проходит само по себе.
Патологическая синусовая тахикардия также чаще встречается у женщин. Для нее характерно продолжительное, необычно частое сердцебиение, доставляющее дискомфорт. Для лечения используются бета-адреноблокаторы и ивабрадин. Для лечения лекарственно-устойчивой патологической тахикардии может быть назначена катетерная модификация синусового узла.
Источники: Контроль потребления кислорода миокардом: физиологические и клинические соображения. – PubMed; Ведение тахикардии; Случай кардиомиопатии, вызванной несоответствующей синусовой тахикардией и вылеченный ивабрадином. – PubMed – NCBI; Синусовая тахикардия: оценка и лечение – в курсе; Проспективное контрольное исследование синдрома постуральной тахикардии через 1 год. – PubMed; Синдром постуральной тахикардии – UpToDate; Несоответствующая синусовая тахикардия: современные терапевтические возможности. – PubMed.
Что такое синусовая тахикардия: опасно ли это?

Сердце здорового человека в спокойном состоянии способно совершить от 60 до 80 ударов в минуту. Однако если у пациента наблюдается ускоренное сердцебиение, то можно констатировать у него наличие проблем с сердечной мышцей. Давайте поговорим о том, что такое синусовая тахикардия: опасно ли это и узнаем, как ее лечить.
Ускоренное сердцебиение: что это такое
Если сердце человека совершает слишком высокое число ударов за минуту, медицинские работники говорят о таком заболевании, как тахикардия. Что это такое? Это превышение оптимального количества (90 раз в мин.) сокращений мышцы сердца.
Одним видом подобного заболевания сердца человека является синусовая тахикардия. Это ситуация, когда ЧСС (частота сердечных сокращений) увеличивается на фоне умеренного сердечного ритма.
Что происходит с сердечно-сосудистой системой, пораженной таким заболеванием, и опасно ли это? В здоровом организме электроимпульс берет свое начало в синусовом узле и продолжается в основном порядке, в результате чего происходит регулярное сокращение желудочков и предсердий.
Электроимпульс при проблемах с сердцем также начинается в синусовом узле. Однако, более частое сердцебиение провоцируется увеличением частоты электроимпульсов, которые исходят из синусового узла.
Синусовая тахикардия мкб 10 говорит о неблагополучной работе сердечно-сосудистой системы и требует адекватных мер. Ведь своевременное лечение синусовой тахикардии позволяет человеку сохранить свое здоровье на долгие годы.
Очень часто ее диагностируют у людей, которые страдают болезнями сердца, у детей и у женщин в положении. Также подобные проблемы возникают и при болях во время стенокардии, острого инфаркта миокарда и других болезнях сердечной мышцы.
Как появляется
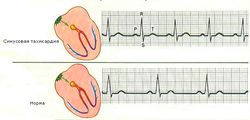
Данное заболевание может диагностироваться у совершенно здоровых людей разных возрастных категорий. Однако чаще оно встречается у женщин и мужчин старших возрастных групп, имеющих проблемы с сердцем. Нередко может быть обнаружена синусовая тахикардия у ребенка малого возраста.
Что вызывает увеличение количества сокращений сердца, и каковы причины заболевания подобного характера? В здоровом организме автоматизм синусового узла повышается во время психоэмоциональной или физической перегрузки, а также при чрезмерном употреблении кофе и других кофеинсодержащих продуктов. Таким образом, организм обеспечивает оптимальное кровоснабжение всех органов в те моменты, когда он выполняет напряженную работу.
Иными словами, это вполне адекватная реакция здорового организма на активную работу симпатической нервной системы. Также синусовая тахикардия код мкб может наблюдаться и у человека с вполне здоровым сердцем, но если он заражен какой-либо инфекцией, страдает от анемии или имеет проблемы с щитовидной железой. К тому же стоит отметить, что подобные проблемы могут быть вызваны такими средствами, как:
- эуфиллин;
- глюкокортикоидные гормоны и т.п.
Причины
Заболевание провоцируют следующие факторы:
- сердечная недостаточность и высокий риск появления инфаркта, миокардитов, кардиосклероза и т.п.
- сбои работы эндокринной системы: может провоцироваться тиреотоксикозом, увеличением продуцирования таких гормонов, как адреналин при феохромоцитоме;
- нагрузки физического и психоэмоционального характера: стресс, чрезмерный восторг, тяжелый труд;
- беременность: синусовая тахикардия при беременности встречается довольно часто и требует четкого контроля со стороны медицинского работника, который ведет беременность женщины;
- нарушения работы вегетативной нервной системы: невроз, аффективный психоз; нейроциркуляторная дистония;
- врожденные аномалии развития организма.
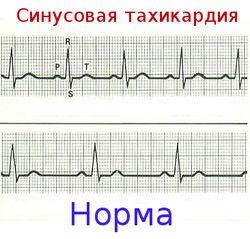
Все эти факторы, вызывающие проблемы с сердечным ритмом у здорового человека, у женщин при беременности или у детей могут наблюдаться в комплексе, а могут появляться по одному.
Симптомы
Характер проявления симптомов данного заболевания во многом определяется степенью его выраженности, длительности и особенностями течения.
Симптомы тахикардии МКБ10 — это наличие частого сердцебиения, чувства тяжести и боль в области левого бока. Также человек может испытывать чувство нехватки воздуха, одышку и слабость.
У беременных, имеющих подобные проблемы, нарушается сон, повышается утомляемость, снижается аппетит и работоспособность, а также в целом наблюдается ухудшение психоэмоционального состояния. У детей может наблюдаться некая капризность, подавленность и низкая подвижность.
Диагностика и лечение
Вертикальная синусовая тахикардия требует незамедлительной диагностики и лечения.
Чтобы выявить подобное заболевание необходимо осуществить ряд исследований. Среди них главенствующую роль отдают ЭКГ. Ведь суточный мониторинг ЭКГ по холтеру отличается высокой степенью информативности и безвреден для больного.
Как лечится синусовая тахикардия? ЧСС необходимо довести до оптимального уровня.
Оно подразумевает ряд мер по снижению чистоты сердечных сокращений и осуществляется при помощи седативных средств, а также консультаций у психолога. При наличии тахикардии рефлекторного или компенсаторного характера, необходимо устранить причины проблемы. Иначе терапия по снижению ЧСС может вызвать падение артериального давления и только ухудшить ситуацию.
Тахикардия и брадикардия: что нужно знать родителям о пульсе ребенка
Вам кажется, что у ребенка слишком частый пульс, а может быть, наоборот, сердце бьется слишком медленно, и вы не знаете, нормально ли это? Наш эксперт расскажет, что является нормой и в каких случаях стоит волноваться.
Сердце как взрослого, так и ребенка должно биться в определенном ритме. Но бывает, что ритм этот нерегулярный, когда сердцебиение слишком частое или кажется, что удар пропущен. Нарушения сердечного ритма нередки у детей, но иногда они говорят о серьезных заболеваниях.
«Летидор» обратился к Роману Шияну, педиатру детской клиники доказательной медицины DocDeti, чтобы разобраться, почему у детей может быть нерегулярный сердечный ритм, что такое тахикардия и брадикардия, когда родителям беспокоиться не о чем, а в каких случаях нужно незамедлительно обратиться к врачу.
Что значит норма ЧСС
Многие родители знают, что нормальный пульс и частота сердечных сокращений (сокращенно — ЧСС) в покое у взрослого человека 60-100 ударов в минуту. Но не все знают, что ЧСС у детей обычно бывает выше этих цифр.
Маленькие дети имеют наибольшую ЧСС, которая постепенно снижается с возрастом, достигая уровня взрослых примерно к 12 годам.
Считается, что дети:
• до 1 года в среднем имеют ЧСС 100-160 в минуту,
• в 1-3 года: 90-150 в минуту,
• в 3-5 лет: 80-140 в минуту,
• в 5-12 лет: 70-120 в минуту,
• старше 12 лет: 60-100 в минуту.
Если ЧСС ребенка в покое не укладывается в эти нормы, это вовсе не обязательно свидетельствует о наличии у него какой-либо болезни.
Любая норма — это усредненное значение.
Как вычисляется норма ЧСС? Берется большое количество здоровых детей и измеряется у них ЧСС. Из полученных результатов измерений берется определенный процент показателей из середины (например, 90%), и диапазон этих показателей называют нормой. Но нужно понимать, что дети, чьи результаты измерений не вошли в норму, также были здоровы. Поэтому наличие только отклонения ЧСС от нормы при отсутствии других признаков болезни может являться физиологической особенностью.
Так, дети, которые активно занимаются спортом, могут иметь ЧСС покоя 50 и даже 40 ударов в минуту и при этом прекрасно себя чувствовать.
В 2011 году в журнале The Lancet был опубликован обзор большого количества исследований, посвященных определению нормальной ЧСС у детей, включающих в общей сложности 143 346 детей. Согласно полученным результатам 98% здоровых детей имели следующие показатели ЧСС покоя:
— 0-3 месяца — 143 уд/мин (диапазон 107-181 уд/мин),
— 3-6 месяцев — 140 (диапазон 104-175),
— 6-9 месяцев — 134 (диапазон 98-168),
— 9-12 месяцев — 128 (диапазон 93-161),
— 12-18 месяцев — 116 (диапазон 88-156),
— 18-24 месяца — 116 (диапазон 82-149),
— 2-3 года — 110 (диапазон 76-142),
— 3-4 года — 104 (диапазон 70-136),
— 4-6 лет — 98 (диапазон – 65-131),
— 6-8 лет — 91 (диапазон 59-123),
— 8-12 лет — 84 (диапазон 52-115),
— 12-15 лет — 78 (диапазон 47-108),
— 15-18 лет — 73 (диапазон 43-104).
Причины нерегулярного ритма
У многих здоровых детей и подростков также может отмечаться нерегулярность сердечного ритма, которая связана с тем, что ЧСС увеличивается во время вдоха и уменьшается во время выдоха.
Такое состояние называется дыхательной аритмией и обычно не требует никакого обследования или лечения.
Другой причиной нерегулярного ритма сердца могут быть преждевременные сердечные сокращения, или экстрасистолы. В зависимости от их источника экстрасистолы бывают наджелудочковыми и желудочковыми. Они часто встречаются у здоровых детей и подростков и обычно не требуют никакого лечения и ограничений для ребенка. Частые желудочковые экстрасистолы также могут быть следствием некоторых заболеваний сердца.
Если ребенок имеет ЧСС выше возрастной нормы, такое состояние называется тахикардией, а если ниже — брадикардией.
Следует обратиться за медицинской помощью, если изменение ЧСС сопровождается такими симптомами, как головокружение, выраженная слабость, обмороки, боль в груди, рвота, затруднение дыхания.
Тахикардия у ребенка
Существует большое количество возможных причин тахикардии. Большинство из них — нормальные состояния, не требующие никаких вмешательств; другие могут быть жизнеугрожающими и требовать немедленного лечения.
В норме импульс для сердечного сокращения генерируется в синусовом узле, расположенном в стенке правого предсердия, откуда он распространяется на предсердия и к атриовентрикулярному узлу, в котором происходит его небольшая задержка, так как необходимо, чтобы предсердия сократились раньше желудочков. Из атриовентрикулярного узла импульс распространяется по пучку Гиса и его ветвям к желудочкам.
В зависимости от источника частого ритма различают синусовую, наджелудочковую и желудочковую тахикардию.
Синусовая тахикардия — самая частая разновидность тахикардии у детей. Источником ритма при этом является синусовый узел.
Синусовая тахикардия возникает у здоровых детей во время физической активности и во время ярких эмоций — волнения, страха, радости; при приеме напитков, содержащих кофеин (кофе, чай, кола, «энергетики»). Кроме того, увеличение ЧСС за счет учащения разряжения синусового узла происходит, если ребенок имеет повышенную температуру, испытывает боль, имеет затруднение дыхания или обезвожен.
Синусовая тахикардия может также возникать при некоторых заболеваниях сердца, эндокринной системы, анемии, приеме некоторых лекарственных средств.
Это состояние проходит при устранении вызвавшего ее фактора.
При наджелудочковой тахикардии источником частого ритма могут быть предсердия или атриовентрикулярный узел. ЧСС при этом виде тахикардии может превышать 180-220 в минуту. Приступы наджелудочковой тахикардии могут отмечаться у детей с врожденными пороками сердца. Нередко ее причиной является наличие дополнительных проводящих путей в сердце (например, синдром Вольфа — Паркинсона — Уайта).
Эпизоды наджелудочковой тахикардии могут не приводить к появлению никаких симптомов, кроме ощущения учащенных сердцебиений, быть редкими и кратковременными и проходить самостоятельно. Но они могут быть частыми и длительными, приводить к появлению симптомов сердечной недостаточности и требовать лечения антиаритмическими средствами или хирургического лечения для разрушения источника тахикардии (такой метод называется внутрисердечная радиочастотная абляция).
При желудочковой тахикардии источник учащенного ритма находится в желудочках сердца.
Она является жизнеугрожающим состоянием и требует проведения немедленного лечения или реанимационных мероприятий.
Брадикардия у ребенка
Так же как и для тахикардии, существует большое количество причин брадикардии.
Синусовая брадикардия — самый распространенный вариант редкого ритма у детей и чаще всего является физиологической особенностью ребенка.
Синусовая брадикардия в покое характерна для здоровых детей, активно занимающихся спортом.
Кроме того, появление синусовой брадикардии возможно при некоторых заболеваниях сердца, щитовидной железы, нервной системы, при приеме некоторых лекарственных средств.
Значительно более редкими причинами брадикардии у детей могут быть полная атриовентрикулярная блокада (нарушение проведения импульса через атриовентрикулярный узел, при этом предсердия сокращаются в своем ритме, а желудочки — в своем, более редком) и синдром слабости синусового узла.
В этих случаях может потребоваться установка электрокардиостимулятора.
Для установления причины тахикардии или брадикардии обычно требуется проведение дополнительного инструментального и лабораторного исследования. В зависимости от истории заболевания и данных, полученных при осмотре ребенка, кардиолог назначает электрокардиографию, холтеровское мониторирование, электрофизиологическое исследование, исследование функции щитовидной железы и другие.
Лечение всегда зависит от установленного характера нарушения ритма и его причины.


