Сопли в носоглотке у ребенка
Дети часто болеют простудами, это абсолютно нормально для организма с несформированным иммунитетом. Однако в некоторых случаях недуги переносятся сравнительно просто, а иногда имеют очень тревожные симптомы. Чрезмерное накопление слизи в носу и ее стекание по задней стенке носоглотки в горло – повод обращения к отоларингологу.
Содержание статьи
Что такое задний ринит?

Споли, стекающие по задней стенке горла, называют задним ринитом или ринофарингитом. Концентрация слизи в таком непривычном месте связана с тем, что инфекция поражает не только носовую полость, но и носоглотку, глоточное кольцо и заднюю стенку глотки. Именно по этой причине носовое дыхание ребенка бывает редко затруднено, его больше тревожат такие симптомы:
- насморк, который невозможно высморкать;
- рефлекторный кашель;
- тошнота, рвота;
- ощущение кома в горле;
- трудности при проглатывании пищи;
- повышенная температура тела;
- отсутствие аппетита;
- неприятный запах изо рта.
Сопли в носоглотке у ребенка грудного возраста – настоящая проблема, ведь крохи не могут нормально сосать грудь, им приходится постоянно отвлекаться, чтобы сделать вдох. Кашель чаще всего тревожит малышей по ночам, так как сопли стекают в горло и раздражают рецепторы кашлевого рефлекса. При этом бронхи и альвеолы у больного будут чистыми.
Самый неприятный симптом – тошнота. Именно в глотке расположено большое количество рвотных рецепторов, которые раздражает стекающая слизь. Это может привести к полному отказу ребенка от пищи.
Причины нарушения
Задний ринофарингит может свидетельствовать о наличии серьезных заболеваний в организме ребенка, но может быть и простой защитной реакцией организма на неблагоприятные условия окружающей среды. Сопли, стекающие по задней стенке, чаще всего развиваются на фоне вирусных заболеваний. Реже встречаются бактериальные и грибковые инфекции, аллергия.

Возбудители заднего ринита:
- пыль, табачный дым, шерсть животных и другие аллергены;
- недостаточная влажность помещения;
- слишком высокая температура воздуха в комнате;
- вирусные заболевания (риновирусы, коронавирусы);
- грибковые инфекции;
- бактериальные инфекции (стрептококки, стафилококки);
- корь, краснуха, скарлатина.
Определить первопричину нарушения очень важно для назначения правильного лечения. Сам насморк вылечить нельзя, он пройдет лишь в том случае, если удастся устранить заболевание, которое его спровоцировало. Диагностику проводит отоларинголог путем осмотра ребенка и изучения результатов анализов.
Возможные осложнения
Когда слизь стекает по задней стенке горла, малыш испытывает сильный дискомфорт. Возможен полный отказ от пищи и потеря веса, но это не страшно, все килограммы можно будет набрать за 3-4 дня после окончания болезни. Дети мало спят, так как их тревожит кашель, а это вызывает стресс и раздражительность.
Неприятные ощущения – это не все, чем чреваты сопли, которые текут по задней стенке горла. Если не взяться за лечение причины вовремя, то могут быть затронуты дыхательные пути и ЖКТ, это может привести к развитию пневмонии, бронхита, астмы, ангины, расстройства пищеварения.
Чистый воздух – залог выздоровления

Опытные педиатры не рекомендуют начинать лечение с приема антибиотиков, сосудосуживающих капель и спреев, так как это может только навредить малышу. Куда более полезно обеспечить ребенку благоприятные для выздоровления условия. Для этого нужно позаботиться о воздухе, которым он дышит. Быстрому лечению поспособствует принятие таких мер:
- Регулярное проветривание помещения. В комнате, где ребенок болеет, сконцентрировано огромное количество патогенных организмов. Выводите малыша 2-4 раза в день, и открывайте на 10-15 минут форточку.
- Увлажнение воздуха. Слишком сухой воздух приводит к тому, что сопли засыхают и стоят в горле комом, их вообще невозможно удалить. Чтобы это не происходило, следите за влажностью в комнате, показатель не должен быть ниже 60-70%. Если вы не можете купить бытовой увлажнитель, распыляйте воду из пульверизатора, развешивайте мокрые полотенца, мойте по несколько раз полы.
- Настройка оптимальной температуры. Ребенок не выздоровеет быстрее, если вы устроите в его комнате тропики, наоборот, это ухудшит его состояние. Оптимальная температура – 18-20ᵒ С. Оденьте малыша в теплую пижаму и укутайте теплым одеялом, но не перегревайте воздух, это вредно для слизистой носоглотки.
Методы лечения

Медикаментозные препараты используют только в крайнем случае по назначению врача. Лучше всего применять меры, которые помогут облегчить состояние ребенка и быстрее побороть инфекцию. Для этого подойдут такие методы лечения:
- Промывание. Нос нужно как можно чаще промывать, чтобы обеззаразить слизистую горла. Для этого используют настой ромашки, шалфея, коры дуба, раствор морской соли и фурацилина. Также в аптеке можно купить уже готовые смеси, например «Аква-Марис», «Аквалор», они оказывают увлажняющее и разжижающее воздействие.
- Полоскание. Полоскать горло также очень полезно, так как именно в нем сосредоточен очаг инфекции. Процедуру можно проводить при помощи лекарственных отваров и настоев. Также можно самостоятельно приготовить смесь из морской соли и соды, если у ребенка нет аллергии на йод, добавьте пару капель в жидкость.
- Увлажнение слизистой. Отличными увлажняющими свойствами обладают масла оливы, облепихи и персика. Они тонкой пленкой обволакивают слизистые, предотвращая их пересушивание. Также будет полезным добавление в масла витаминов А и Е.
Профилактические меры

Слизь, которая стекает по задней стенке носоглотки – это признак ослабленного иммунитета. Само нарушение и заболевания, которые его провоцируют, проще всего предотвратить, чем лечить. Для этого нужно применять все меры для укрепления местного и общего иммунитета.
Детям, у которых есть проблемы с миндалинами или аденоиды, нужно устраивать походы в соляные комнаты. Важно следить за уровнем влажности и температурным режимом в спальне малыша все время, а не только тогда, когда он болеет. Одевайте его по погоде и чаще гуляйте на свежем воздухе, это полезно для организма.
К рациону ребенка также стоит подходить ответственно. Если у малыша есть пищевая аллергия, исключите из меню все блюда и компоненты, которые могут спровоцировать обострение.
Старайтесь давать больше овощей и фруктов, витамины в натуральном виде лучше усваиваются организмом. Если возраст позволяет, детей желательно записывать в спортивные секции, это также благотворно сказывается на здоровье.
Подведем итоги

Задний ринит может возникнуть в силу самых различных причин. Лечение зависит от того, какое заболевание его вызвало, ведь насморк – это не патология, а лишь следствие. Правильный диагноз может поставить только опытный врач, иногда для составления полной клинической картины назначаются дополнительные анализы и консультации с разными докторами.
Игнорировать проблему нельзя ни в коем случае, ведь запущенные состояния могут привести к серьезным осложнениям и развитию хронических заболеваний. Однако начинать сразу медикаментозную терапию сильнодействующими средствами также не стоит. Важно создать идеальные условия для того, чтобы организм ребенка мог сам побороть инфекцию.
«Доктор, у меня течёт по задней стенке глотки. »
Часто пациенты приходят с подобной жалобой. В медицине это называют «постназальным синдромом».
Слизистая оболочка полости носа покрыта очень маленькими ресничками, которые двигаются постоянно в одном направлении. Благодаря этому образующаяся слизь перемещается в сторону носоглотки, стекает по задней стенке, и мы ее глотаем. Так устроена защитная функция носа. На слизи осаждается пыль, бактерии и прочая «гадость», которой мы дышим. И желудочный сок все это нейтрализует. Но слизь стекает малыми порциями, и мы этого не замечаем. А вот когда что-то идёт не так у нас в носу или пазухах носа — появляются неприятные ощущения кома в горле или стекания по задней стенке глотки.

Что же может пойти не так?
Искривление перегородки носа
В результате этого в каком-то месте слизь застаивается и стекает более крупными порциями по задней стенке глотки или по мягкому небу. Тогда человек начинает это ощущать. При выраженном искривлении приходится исправлять перегородку. Хирургически.
Вазомоторный ринит
Чаще сопровождается ещё и затруднённым носовым дыханием. В силу каких-то причин слизистая в носу отекает. Чаще это случается при злоупотреблении сосудосуживающими препаратами (нафтизин, тизин и пр). Лечение может быть как терапевтическим, так и хирургическим.
Новообразование полости носа и носоглотки
Одна из самых неприятных причин. Это вовсе не означает рак! Даже случайно оставленные природой аденоиды у взрослого человека могут быть новообразованием, с которым надо расстаться. Чаще мы находим различные полипы, с которыми тоже можем бороться, как хирургически, так и терапевтически.
Проблема в одной из пазух носа
Тоже может служить причиной избыточного образования слизи или даже гноя. Это или хроническое воспаление (чаще гаймориты), или новообразования. В отдельную группу следует вынести инородные тела пазух носа. Чаще они попадают туда при лечении зубов. Для того чтобы адекватно запломбировать канал зуба, пломбировочным материалом нужно заполнить весь корень. И вот здесь может быть промашка у стоматолога, в которой сложно его обвинять. Корни верхних зубов в большинстве своём граничат с дном гайморовой пазухи. Иногда выступают в неё. И очень сложно точно рассчитать количество пломбировочного материала и силу при пломбировке. В результате маленький кусочек материала может оказаться в пазухе. Он сам может явиться проблемой: на него будет реагировать слизистая, пытаясь отторгнуть. Ещё из-за него в пазухе могут начать расти грибы, формируя грибковое тело — мицетому. Пазуха заполняется пластилиноподобными массами, что является причиной хронического воспалительного процесса.
Лечение мицетомы только хирургическое. Хронический гайморит можно вылечить и без хирургического вмешательства: промываниями, физиолечением.
Я перечислил далеко не все причины рассматриваемой проблемы. Как вы понимаете, многие из этих причин требуют дополнительного обследования. Причём даже если мы видим явное искривление перегородки носа, это не означает, что не может быть проблем в пазухах носа. Поэтому, если вы идёте к ЛОР-врачу с такой проблемой — сэкономьте своё время, сделайте предварительно рентгенологическое исследование. Нам все равно необходимо исключить проблему в пазухах носа, а при осмотре это сделать невозможно.
К сожалению, простой рентгенограммы недостаточно. Более информативное обследование — компьютерная томография (КТ) придаточных пазух носа в двух проекциях: фронтальной и аксиальной. Причём необходимо именно КТ-исследование, а не МРТ (магнитно-резонансная томография).
Имея уже на первичном приеме полную информацию о наличии или отсутствии проблемы в пазухах носа и носоглотке, сопоставив эту информацию с данными, полученными при осмотре и разговоре с пациентом, можно сразу составить план лечения.
Будьте здоровы. А мы Вам поможем.
Проблема дыхания носом во время сна У меня постоянно закладывает нос ночью во время сна ,перекатывающая заложенность. (года 2уже)
Почему так?как это вылечить?
Ответ: В первую очередь Вам необходимо обратиться у ЛОР-врачу для осмотра и уточнения причин затруднения носового дыхания, после этого возможно будет назначить адекватное лечение.
С уважением, Голубовский Г.А.
Приглашаем всех активных, интересных людей, профессионально связанных с медициной
Синдром постназального затека ( Постназальный синдром )
Синдром постназального затека – это сочетание клинических симптомов, вызванных раздражением слизистых оболочек задней стенки глотки и гортани катаральными или гнойными выделениями из носовой полости или придаточных синусов. Проявления включают кашель, обостряющийся ночью и сразу после пробуждения, ощущение «комка», сухости и жжения в задней части носа, изменения голоса. Диагностика базируется на результатах визуального осмотра глотки и носовой полости, лабораторных исследований, рентгенографии или компьютерной томографии. Лечение заключается в ликвидации первичного очага воспаления медикаментозным или хирургическим способом.
МКБ-10
Общие сведения
Синдром постназального затека (СПЗ) – очень распространенное патологическое состояние. По мнению многих специалистов, он является одной из самых частых причин возникновения кашля. Заболевание встречается повсеместно вне зависимости от социально-экономических показателей и климатических характеристик региона проживания. Более чем в 35% случаев СПЗ обусловлен острыми и хроническими ринитами, еще в 20-25% – различными формами синуситов. Сопутствующие пороки развития полости носоглотки и носа присутствуют у 15-25% больных. Осложнения в виде воспалительных поражений гортани и трахеобронхиального дерева выявляются сравнительно часто – у 20% пациентов.

Причины
Данный синдром является результатом заболеваний ЛОР-органов, при которых нарушается работа региональных экзокринных желез, продуцирующих слизь. В нормальных условиях они обеспечивают увлажнение и очистку носовой полости, носоглотки, придаточных синусов от вдыхаемых веществ. Дисфункция этих желез и избыточный синтез слизи могут быть обусловлены следующими факторами:
- Инфекционные и аллергические патологии. Гиперпродукцию слизи провоцируют воспалительные реакции различной этиологии. Чаще всего это аллергические, бактериальные, грибковые или вирусные синуситы, вазомоторные, медикаментозные или постинфекционные риниты, риниты беременных. Реже патологическое состояние вызывает разрастание аденоидных вегетаций и их воспаление – аденоидит.
- Врожденные и приобретенные аномалии. Классическую форму синдрома постназального затекания потенцирует врожденное образование средней линии носоглотки – киста Торнвальдта. В качестве способствующих факторов могут выступать искривление носовой перегородки, буллезная деформация раковин, другие пороки глотки и полости носа.
- Заболевания желудочно-кишечного тракта. К редким причинам СПЗ относятся патологии пищеварительной системы, сопровождающиеся забросом содержимого желудка в просвет носоглотки и ротоглотки – дивертикул пищевода, грыжа пищеводного отверстия диафрагмы и ларингофарингеальный рефлюкс.
Выделяют ряд факторов, не вызывающих СПЗ напрямую, но способствующих развитию уже имеющихся нарушений. В их список входят табакокурение, неблагоприятная экологическая обстановка, работа с летучими химикатами или в условиях повышенной сухости воздуха, гормональный дисбаланс различного происхождения, длительный или бесконтрольный прием некоторых системных фармакотерапевтических средств и сосудосуживающих носовых капель.
Патогенез
Заболевание развивается на фоне воспалительного поражения верхних дыхательных путей. В результате местного повышения проницаемости кровеносных сосудов и экссудации выделяются гнойные или слизистые патологические массы, усиливается работа слизистых желез. Накапливаясь, выделения стекают по задней стенке глотки в вестибулярный отдел гортани. В данной области происходит механическое раздражение нервных окончаний афферентной части дуги кашлевого рефлекса, что провоцирует кашель. В дневное время суток клиника менее выражена. Это обусловлено тем, что значительную часть выделений пациент проглатывает, из-за чего они не попадают на кашлевые зоны – слизистые оболочки надгортанника и голосовые складки. Ночью, когда тело пребывает в горизонтальном положении, слизь или гной свободно протекают к рефлексогенным участкам гортаноглотки, стимулируя кашель.
Симптомы постназального синдрома
В клинической картине преобладают неспецифические симптомы, характерные для острой респираторной вирусной инфекции. Зачастую ведущее место занимают проявления первичного заболевания – ринита, синусита и других. Это могут быть нарушения носового дыхания, чувство заложенности, сухости или жжения в носу, гнусавость, головная боль, общая слабость, недомогание, субфебрильная температура тела. На формирование СПЗ указывает дискомфорт и ощущение скопления слизи в задних отделах носоглотки, реже – боль в этой области. Пациенты описывают это состояние как «комок», который не исчезает при глотании и незначительно уменьшается при покашливании. Возникает сухой кашель, который наблюдается в первой половине дня, особенно – утром. В тяжелых случаях больные откашливают слизистые сгустки бледно-оранжевого или оранжево-желтого цвета, ночью испытывают сильные приступы кашля.
Осложнения
Осложнения синдрома постназального затека связаны с распространением воспалительного процесса в нижерасположенные отделы дыхательных путей. При отсутствии своевременного лечения основной патологии формируются рецидивирующие или хронические фарингиты и ларинготрахеиты. При длительном течении и синтезе большого количества патологических масс могут возникать затяжные, сложно поддающиеся лечению бронхиты и пневмонии. Реже выделения проникают в пищевод, становясь причиной эзофагитов.
Диагностика
Постановка диагноза постназального синдрома основывается на результатах объективного осмотра, анамнестических данных, жалоб пациента. Лабораторные и инструментальные методы носят вспомогательный характер, нацелены на выявление первопричины патологии, выбора наиболее целесообразной лечебной тактики. При опросе больного врач-отоларинголог акцентирует внимание на недавно перенесенных заболеваниях и имеющихся аномалиях развития верхних отделов дыхательной системы, усилении симптомов в определенное время суток. Дальнейшая диагностическая программа состоит из:
- Риноскопии. При внешнем осмотре носовой полости отмечается отечность и гиперемия слизистых оболочек, наличие сгустков, особенно – на дне и под задними концами нижних раковин. Выделяют эндоскопически негативный вариант СПЗ, при котором в полости носа сгустки секрета отсутствуют.
- Мезофарингоскопии. Характерный признак болезни – наличие слизистых тяжей желтоватого цвета, проходящих по гиперемированной, несколько отечной задней стенке ротоглотки от мягкого неба из носоглотки.
- Общий анализ крови. Изменения в ОАК в начале заболевания зависят от ведущего этиологического фактора. При вирусных патологиях определяется нейтропения и лимфоцитоз, при аллергических – эозинофилия. При бактериальной этиологии СПЗ и на фоне выраженной клинической картины в анализе крови обнаруживается лейкоцитоз с нейтрофилезом и характерное для всех вариантов повышение СОЭ.
- Лучевые методы исследования. Используются при эндоскопически негативном варианте для выявления поражений придаточных пазух. Базовый метод – рентгенография околоносовых синусов, реже применяют компьютерную томографию этой области. О наличии синусита свидетельствует утолщение слизистой оболочки той или иной пазухи, полное или частичное затемнение ее просвета.
Лечение постназального синдрома
Терапевтическая тактика зависит от характера и этиологии заболевания. В большинстве случаев достаточно консервативной терапии. К оперативным вмешательствам прибегают только при невозможности ликвидировать очаг воспаления медикаментозными средствами. Перечень возможных лечебных мероприятий включает:
- Этиотропную терапию. При бактериальной инфекции препаратами выбора являются антибиотики, подобранные с учетом предварительного бактериологического исследования. При грибковых поражениях назначают антимикотические препараты. При вирусной и аллергической этиологии зачастую используют только симптоматическое лечение.
- Патогенетические и симптоматические средства. Снятие отечности слизистых оболочек и подавление секреции возможно при применении топических кортикостероидов, антигистаминных препаратов. При необходимости программу терапии дополняют антипиретиками, витаминными комплексами. Противокашлевые средства показаны только при сильных приступах кашля.
- Хирургическое лечение. Обычно прибегают к эндоскопическим операциям на внутриносовых структурах и околоносовых пазухах. При необходимости выполняют коррекцию искривленной носовой перегородки (септопластику), резекцию буллезных раковин носа или удаление кисты Торнвальдта. Положительные результаты дает шейная резекция задних концов нижних носовых раковин или их биполярная коагуляция.
Прогноз и профилактика
Прогноз для здоровья в случае своевременного выявления и соответствующей коррекции основного этиологического фактора – благоприятный. Устранение патологического процесса в первичном очаге воспаления приводит к полному исчезновению симптомов заболевания. Специфических превентивных мероприятий в отношении данного синдрома не разработано. Неспецифическая профилактика основывается на раннем лечении бактериальных, вирусных и грибковых поражений ЛОР-органов, которые могут сопровождаться гиперсекрецией слизи или образованием гнойных масс. Важную роль играет коррекция врожденных и приобретенных аномалий носовой полости и глотки, купирование сезонных аллергических реакций.
1. Постназальный синдром/ Лопатин А.С., Авербух В.М.// Справочник поликлинического врача. – 2009 – №12.
2. Новые возможности терапии хронического кашля при постназальном затеке/ Овчинников А.Ю., Мирошниченко Н.А., Митюк А.М., Рябинин В.А., Горбан Д.Г.// Вестник оториноларингологии. – 2017 – №2.
3. Дифференциальная диагностика и терапия кашля у детей и подростков: учебно- методическое пособие/ Василевский И.В. – 2006.
4. Дифференциальная диагностика и лечение пациентов с постназальным синдромом: Автореферат диссертации/ Авербух В. М. – 2010.
Стекает по задней стенке горла. Чем лечить?
по фото острый фарингит.
Соблюдайте щадящую диету.
Исключите горячее,холодное,специи,газированное.
В нос рекомендую капли Деринат .По 3-5 капель 4-6 разв сутки 10-14 дней.
Синупрет 2 драже 3 раза в день 14 дней
туалет солевыми спреями
Антигистаминное Дезлоратадин 1 тв день для устранения отечности.
Рассасывать Имудон 6 т в день 14 дней
при неэффективности,-выполнить рентген придаточных пазух носа,сдать мазок на флору из глотки и назоцитограмму

Мария, промываю физраствором утром и вечером, Альбуцид 3 раза в день. Мирамистин 2 раза в день. Насморка и заложенности нет, носом дышу. А сзади течет. Утром -днем меньше, вечером сильнее.

Анастасия,альбуцид в нос моежете не капать,морскую воду оставляйте. И добавьте в лечение спрей в нос назоннус по 2 дозы 2 раза в день 1 месяц. Также рекомендую Вам сделать КТ онп или рентгенографию ОНП
Мария, про кт пазух мне понятно, объясните пожалуйста Назонекс. Аллергии у меня нет. Если у меня инфекция, вирус или гайморит-синусит то проблему эту Назонекс не решит же я правильно понимаю? После его отмены все начнется заново? Поясните пожалуйста почему именно эти капли а не какой нибудь антибиотик местный к примеру.

Назенокс припняют не только при аллергии,но и при синуситах,хр. ринитах. Он хороший современный противовоспалительный спрей,который решает проблему постназального затека в том числе. антибиотик нарушает нормальфую микрофлору полости носа.

из обследования Вы можете сделать риноцитограмму,мазок из зева и носа на флору и кт онп/ рентгенографию
Мария, поясняю, от меня заразился муж этим ринитом, симптомы идентичны, правда у него до осложнений на горло пока не дошло. Поэтому я переживаю что это все таки инфекция и гормональные капли может и снимут острое течение но не вылечат инфекцию и она там и останется, или перейдет в хроническую форму.

Анастасия,для этого нужно обследоваться, лечение назонексом не навредит Вам ,и заболевание не перейдет в хроническую форму,если Вы начнете использовать этот спрей. Или сначала дооследуйтесь и исходя из результатов,можно будет подобрать этиотропную терапию(лечить причину)

Здравствуйте, Анастасия. Как при этом дышит ваш нос? Какие-то выделения из него есть? Головные боли не отмечаете? К аллергии склонность есть?
Марина, здравствуйте. Нос дышит. Насморка в его обычном понимании, нет. Аллергии нет, никогда не было, я к ним вообще не склонна. Муж заразился от меня таким же задним ренитом, в связи с чем мне кажется что это какая то инфекция или вирус.. до этого у нас такого не было никогда. Если и был насморк, то он был классический, когда забит нос, сопли и тд.

Марина, в носу нет слизи, дышу им свободно. Ничего не отсмаркивается. Ощущение что течёт слизь по задней стенке, но отплевать ее мне не удавалось особо. Поэтому не знаю какого цвета она.

Желательно, конечно, дообследоваться: выполнить КТ придаточных пазух носа.
На данный момент рекомендации следующие:
1. Аккуратный туалет полости носа с солевым раствором (Аквалор, аквамарис, 0,9% физ.раствор)
2. Синупрет по 2 таблетки 3 раза в день (если нет аллергии на лекарственные препараты) 10 дней.
3. С противоотечной целью Лоратадин по 1 таблетке 1 раз в день 5 дней.
4. В течение дня старайтесь пить почаще жидкость, чтобы горло орошалось.
В зависимости от результатов дообследования рекомендации могут быть скорректированы.

Здравствуйте.
Выше указанные жалобы характерны для Дрип синдрома. Чаще всего он возникает при воспалительном процессе в полости носа или в придаточных пазух носа.
Для постановки верного диагноза рекомендовано:
Рекомендовано:
1 Бак посев из носа и зева на УПФ
2 Клинический анализ крови
3 Промывание носа по инструкции: закапать в но сосудосуживающие капли – нафтизин или галазолин (ксилометазолин) – подождать 5 мин, затем промыть нос АКВА ЛОР или ДОЛФИН, затем закапать в нос Пиобактериофаг по 1мл в каждый носовой ход – 3 раза в день – 7 дней
4 Синупрет по 2 таб х 3 раза в день 14 дней
5 Антигистаминные – эриус 5 мг или лоратадин (кларитин) 10 мг – 1 таб в день на ночь 7 дней
Фарингит
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
- переохлаждения организма, употребление в пищу слишком холодных продуктов;
- деформация перегородки носа;
- штаммы микроорганизмов, вызывающие развитие хламидиоза, кандидоза, коклюша, скарлатины, кори;
- аденовирус, вирус гриппа;
- стрептококки, стафилококки, пневмококки;
- гайморит, тонзиллит, кариес, ринит;
- затрудненное носовое дыхание;
- патологии желудочно-кишечного тракта: рефлюкс, изжога, грыжа;
- злоупотребление вредными привычками;
- регулярные высокие нагрузки на голосовые связки;
- загрязненный, токсичный воздух;
- гормональные нарушения и эндокринные патологии (сахарный диабет, ожирение, гипотериоз и др.);
- тонзиллэктомия, которую сделали пациенту ранее;
- инфекционные болезни в хронической форме;
- ослабленный иммунитет.

Симптомы фарингита
Первые признаки заболевания могут отличаться в зависимости от вида фарингита. Они носят как местный, так и общий характер. Но имеются общие признаки, которые характерны для любого типа фарингита: боль в горле, неприятный запах изо рта, заложенность ушей и затрудненное глотание. При активном воспалительном процессе может наблюдаться повышение температуры тела выше 38° – так организм борется с чужеродной инфекцией. Общие признаки: потливость, плохой аппетит, слабость, головокружение, быстрая утомляемость, жар, озноб. Некоторые жалуются на боль и шум в ушах, на дискомфорт при воздействии громких звуков.
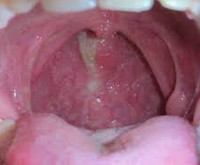
- Во время острого катарального фарингита появляется отечность и покраснение слизистых оболочек гортани. Также на задней стенке глотки могут образовываться красные фолликулы, скапливаться прозрачная и немного мутная слизь. Наблюдается отечность и покраснение язычка.
- При гнойной форме острого фарингита на поверхности задней глоточной стенки появляются язвочки со скоплением гнойных масс.
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
- Вирусным – чаще всего вызван риновирусом;
- Бактериальным – вызван стрептококками, стафилококками и пневмококками;
- Грибковым – источник воспалительного процесса – Candida;
- Травматическим – вызван повреждениями глотки и гортани: горло поцарапала острая кость или обожгло кипятком, сильная нагрузка на связки;
- Аллергическим – возникает при вдыхании аллергенов или раздражителей, вроде табака, выхлопных газов или пыльного воздуха.
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
- Хронический катаральный фарингит — присутствует небольшая отечность слоев тканей слизистой глотки. Отдельные участки иногда покрыты прозрачной или слегка замутненной слизью. Развивается в результате попадания в глотку кислого желудочного содержимого, например, в случае грыжи диафрагмы пищевода. Поэтому катаральный хронический фарингит является следствием развития заболеваний желудочно-кишечного тракта.
- Хронический гипертрофический фарингит — значительная выраженность отечности слизистой. Дополнительно наблюдается утолщение язычка и припухлость мягкого нёба.
- Хронический атрофический фарингит — отличается некоторым истончением покровов глотки. Они обычно розово-бледные, иногда блестяще-лакированные. Некоторые их участки покрываются корочками, вязкой слизью с гноем.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.

Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
- Культуральное исследование — посев взятых материалов на питательную среду.
- Экспресс-диагностика — идентификация стрептококкового антигена в мазках из зева.
- Иммуносерологическая диагностика — метод используется в случае стрептококковой инфекции.
- Общий анализ крови – исключение болезней крови, инфекционного мононуклеоза;
- Общий анализ мочи – позволяет исключить заболевания почек (гломерулонефрита).
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Синдром постназального затека
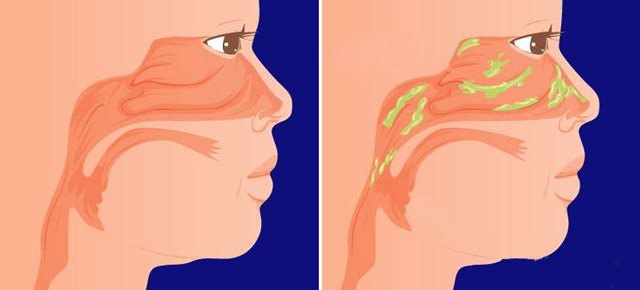
Если сопли стекают по задней стенке горла, это состояние называют постназальным затеком или синдромом постназального затекания. Почему возникает это состояние и какие бывают осложнения?
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Слизь смешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке горла
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
- разрастание аденоидов;
- врожденные аномалии строения слизистой задней стенки носоглотки;
- искривленная носовая перегородка;
- риносинусит разной этиологии составляет более 50% выявленных клинических случаев;
- попадание инородного тела в носовую полость.
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и сопли стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи. После отмены препарата выработка слизи нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние человека улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
- болью и неприятными ощущениями в глотке;
- регулярным желанием откашляться;
- частым кашлем;
- ощущением инородного тела в горле;
- изменением тембра голоса, осиплостью;
- жжением слизистой.
Осложнения синдрома
При отсутствии лечения постназальный затек ухудшает качество жизни человека. Он страдает от постоянного кашля и першения в области задней стенки глотки. Голос становится сиплым, в тяжелых случаях появляется афония – полная потеря голоса. Воспалительный процесс может распространяться в нижние отделы дыхательных путей. Это приводит к развитию фарингита, ларинготрахеита, бронхита, которые переходят в хроническую форму.
Как снять ночные стекания слизи
В дневное время клинические проявления заболевания менее выражены, так как тело находится в вертикальном положении. Основную часть выделений человек просто проглатывает. В ночное время, когда тело пребывает в положении «лежа», слизь стекает к рефлексогенным участкам гортаноглотки. Это вызывает их раздражение и приводит к сильному кашлю. По этой причине ночные стекания слизи доставляют серьезный дискомфорт, мешают нормальному отдыху.
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать уровень влажности и употреблять много жидкости, чтобы облегчить ночной постназальный затек.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала затекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить его причину. В этом помогает общий анализ крови. При бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ. Вирусные инфекции приводят к нейтропении и лимфоцитозу. Аллергическим реакциям способствует эозинофилия.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита. При бактериальных инфекциях показан прием антибиотиков. Если воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае врач может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, которая направлена на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря такой процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которые и провоцируют постназальный затек.
При наличии показаний пациенту может быть назначена операция по резекции буллезных раковин носа или удалению кисты Торнвальдта – кистоподобного образования в носоглотке. Оно становится причиной постназального синдрома, который тяжело поддается консервативной терапии. После операции состояние пациента обычно нормализуется.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.


