Подагра
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Подагра: диагностика и лечение
Подагра (в переводе с греческого языка – «нога в капкане») – заболевание, возникающее в результате нарушения обмена мочевой кислоты и характеризующееся периодическими атаками острого артрита, чаще всего в области большого пальца стопы. При этой болезни кристаллы мочевой кислоты (моноурат натрия) начинают накапливаться в различных тканях, прежде всего в области суставов, почках и других органах.
Подагра – болезнь достаточно древняя и известна еще со времен Гиппократа, который одним из первых дал подробную характеристику основных симптомов болезни и связал ее развитие с перееданием. В средние века подагра считалась заболеванием королевских особ и аристократии, склонных к обильным застольям.
Сегодня «болезнь аристократии и королей» широко распространена в разных социальных слоях общества, однако всех больных объединяет одно – склонность к чрезмерному употреблению мясных продуктов. По-видимому, это частично объясняет тот факт, что мужчины болеют подагрой в 10 раз чаще, чем женщины. Однако неправильный образ жизни, «перекосы» в питании (в частности увлечение новомодными «белковыми» диетами) делают и современных женщин уязвимыми перед этим заболеванием.

Что такое подагра?
В настоящее время подагра считается системным заболеванием, поскольку помимо суставов поражает практически весь организм.
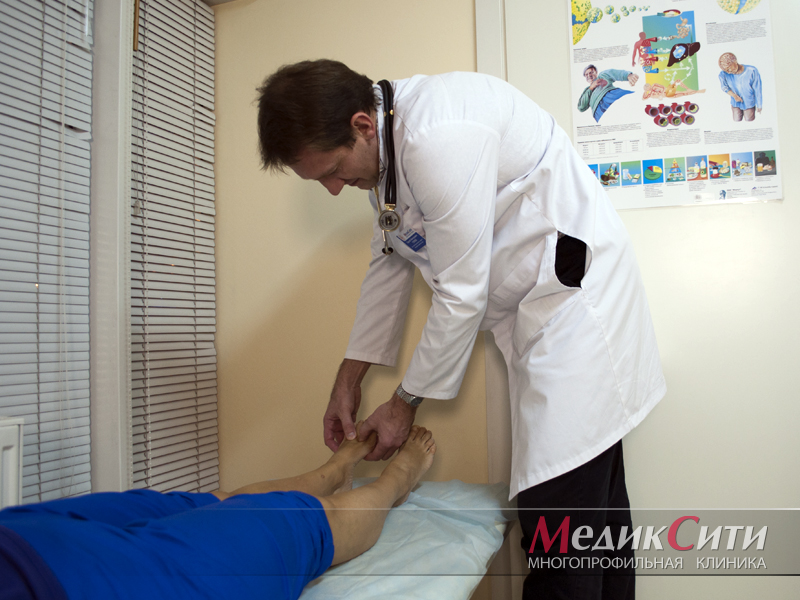
Нарушение так называемого пуринового обмена приводит к повышению концентрации мочевой кислоты в крови и моче, образованию уратных кристаллов и их отложению в мягких тканях, в том числе в области суставов верхних и нижних конечностей. Со временем отложения кристаллов мочевой кислоты (ураты) формируют узелковые подкожные образования – тофусы, которые хорошо видны невооруженным глазом и позволяют врачу поставить диагноз даже при обычном внешнем осмотре. Однако задолго до образования тофусов болезнь проявляет себя приступообразным, необычно тяжелым воспалением суставов – подагрическим артритом (чаще всего располагающимся в области большого пальца стопы, хотя возможно поражение других суставов, чаще ног).
При подагре поражаются внутренние органы, в частности почки, которые длительное время работают в условиях повышенной нагрузки, связанной с необходимостью выведения мочевой кислоты из крови. Со временем развивается мочекаменная болезнь, усугубляющая негативное действие мочевой кислоты на почечную ткань. Дополнительным повреждающим фактором является частый и как правило бесконтрольный прием обезболивающих средств по поводу болей в суставах. Постепенно функция почек нарушается – формируется почечная недостаточность, которая и определяет окончательный прогноз болезни
Виды подагры
Подагра может быть первичной и вторичной.
Первичная подагра передается по наследству и связана с недостаточной функцией ферментов, участвующих в регуляции уровня мочевой кислоты.
Вторичная подагра развивается на фоне уже имеющегося заболевания, при котором в силу тех или иных причин отмечается повышенное образование мочевой кислоты, например, при заболеваниях крови или хронических болезнях почек. В таких случаях лечение должно быть направлено на лечение болезни, приведшей к развитию вторичной подагры.
Нормальными считаются следующие показатели уровня мочевой кислоты в крови:
- у мужчин моложе 60 лет – 250-450 мкмоль /л; старше 60 лет – 250-480 мкмоль /л;
- у женщин до 60 лет – 240-340 мкмоль /л; в более старшем возрасте – 210-430 мкмоль /л;
- у детей до 12 лет – 120-330 мкмоль /л.
Превышение этих показателей указывает на нарушение обмена мочевой кислоты и повышенный риск развития симптомов, свойственных подагре. В такой ситуации необходимо пройти обследование для уточнения причины такого нарушения, а также своевременного выявления заболеваний, ведущих к повышению уровня мочевой кислоты. Раннее выявление таких фоновых заболеваний в ряде случаев позволяет своевременно начать лечение и избежать опасных для жизни осложнений. При длительном нарушении обмена мочевой кислоты с повышенным выведением ее с мочой неизбежно развивается мочекаменная болезнь и в конечном итоге почечная недостаточность.
Клиническая картина
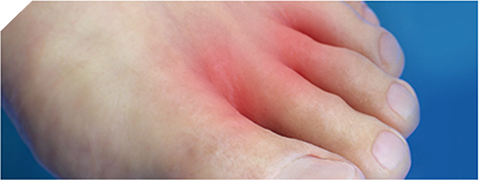
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
Отложение солей в суставах
Лечение отложения солей в суставах к клиниках «Здоровье Плюс» под руководством квалифицированных специалистов, с использованием современных высокоэффективных методик, на новейшем оборудовании, с внушительными скидками.

Появление солевых отложений в области суставов, хрящей и сухожилий обусловлено целым рядом фактором. Нередко причиной формирования патологических разрастаний может стать несбалансированное питание, злоупотребление табачными изделиями и алкогольными напитками, сидячий образ жизни, частое воздействие термических факторов, повышенная нагрузка на суставы, эндокринные нарушения в организме. При этом пациент испытывает сильный болевой синдром, а в области суставных структур появляется характерная отечность. В запущенных случаях человек начинает испытывать дискомфорт во время двигательной активности и ухудшение самочувствия, вплоть до повышения температуры тела и появления общей слабости.
Чтобы не допустить подобных нежелательных проявлений, врачи рекомендуют своевременно обращаться в медицинское учреждение.
В нашем медцентре «Здоровье Плюс» работают грамотные специалисты, которые выполнят тщательную диагностику организма, составят правильный лечебный план, ориентируясь на новейшие и действенные способы устранения недуга. Одним из таких методов является процедура ударно-волновой терапии, которая успешно реализуется в нашей клинике с использованием высокоэффективного швейцарского оборудования.
Далее в статье мы дадим подобную информацию относительно процесса отложения солей и наиболее успешных способов устранения данной патологии. Надеемся, предложенный материал будет полезным для Вас!
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Симптомы отложения солей в суставах

Похрустывание в области верхних и нижних конечностей, а также в мышцах плечевого пояса и тазобедренных суставах является привычным явлением для многих из нас. Нередко подобный хруст сопровождается болезненными ощущениями кратковременного или затяжного характера, что свидетельствует о наличии твердых образований в суставах. В запущенных случаях костные разрастания могут спровоцировать ощущение онемения, а также привести к воспалительным процессам в мышечной ткани. Как следствие, человек жалуется на повышенную нервную возбудимость, общую слабость, плохое самочувствие и ноющую боль во всем теле.
В худшем случае отложение солей в суставах может иметь следующие последствия:
- Спровоцировать поражение корешков спинного мозга;
- Привести к образованию камней в органах мочевыводящей системы;
- Вызвать дегенеративные изменения в области межпозвонкового диска;
- Спровоцировать развитие подагрического артрита.
Причины отложения солей в суставах
К числу основных факторов, способных вызвать отложение солей мочевой кислоты, относятся: ухудшение обменных процессов в суставах и нарушения деятельности мочевыводящей системы.

Также отложение солей в коленном или плечевом суставе могут спровоцировать следующие причины:
- Несбалансированное питание. Если в рационе человека присутствует большое количество жирных, острых или жареных блюд, это со временем приводит к увеличению массы тела и нарушению процесса вывода мочевой кислоты;
- Нарушение нормального кровотока. Из-за сниженной физической активности происходит дистрофия мышечной ткани и, как следствие, накопление солевых отложений. В группу риска входят школьники, студенты, а также лица, которые, в силу профессии, ведут сидячий образ жизни;
- Эндокринные нарушения. Речь идет о сбоях в работе водно-солевого обмена, что является следствием нарушения деятельности желёз внутренней секреции;
- Злоупотребление табачными изделиями и алкогольными напитками;
- Повышенная нагрузка на суставы. Выполнение опасных трюков спортсменами и ношение обуви на высоком каблуке женщинами;
- Термическое воздействие. В группу риска входят люди, чья деятельность связана с ежедневным пребыванием на холоде, например, строители.
Здоровый организм в состоянии справиться с избыточным отложением солей мочевой кислоты. Однако, в случае нарушения работы обменной системы, кристаллы солей могут спровоцировать серьезные дегенеративные изменения в организме.
Может ли это быть связано с отложением солей кальция?

Часто патологические процессы в тканях возникают на фоне кальциноза. Речь идет о процессе отложения солей кальция в суставах, что обусловлено нарушением деятельности паращитовидных желез. Также заболевание может быть спровоцировано патологиями в области почек и костей, и D-витаминной интоксикацией.
Известно два типа заболевания:
- Метаболический кальциноз. Возникает в силу местного ухудшения обменных процессов в тканях. При этом наблюдается появление солевых отложений в области кожи и мышечной ткани;
- Метастатический кальциноз. Может быть спровоцирован вследствие накопления соли во внутренних органах и на сосудистых стенках.
Таким образом, если в организме человека присутствует нормальное количество солей, они находятся в жидком виде и принимают участие в обменных процессах. При их избытке формируются солевые наросты в сосудах и тканях.
Как правило, солевые отложения встречаются в области крупных суставов, нижних и верхних конечностей, а также зубов и ушных раковин. Зоны с патологическими наростами отличаются повышенной плотностью и подвижностью, но при пальпации не вызывают неприятных ощущений. Кожные покровы над ними имеют значительное натяжение, но воспалительный процесс при этом отсутствует. Постепенно образования смягчаются, и их них выделяется известь.
Подагра

Это заболевание, которое характеризуется нарушением обменных процессов и повышением концентрации солей мочевой кислоты в крови и суставных тканях. Отложение кристаллов урата в соединительнотканной оболочке, защищающей сустав, со временем приводит к возникновению воспалительных процессов.
Различаются следующие формы подагрического артрита:
- Первичная. Обусловлена генетически атипичным строением белковых соединений, отвечающих за обмен мочевой кислоты и ее солей;
- Вторичная. Проявляется на фоне чешуйчатого лишая, врожденных дефектов в структуре сердца, почечной недостаточности, хронического миелоидного лейкоза и других патологий.
Для подагрического артрита характерны внезапные боли, проявляющиеся в ночное время. При этом поражению подвергается плюснефаланговый сустав 1-го пальца стопы. Данный патологический процесс может сопровождаться покраснением и посинением кожным покровов и повышением температуры тела. Затухание воспалительного процесса наблюдается через несколько суток, но возможны рецидивы.
При легких формах недуга пациент ощущает лишь незначительный дискомфорт и небольшое покраснение в области сустава. Кроме первого пальца стопы, отложение солей может наблюдаться в лучезапястном или локтевом суставе.
При запущенных стадиях заболевания может возникать полиартрит, а в зоне патологии желтые узелковые образования, содержащие соли мочевой кислоты.
Остеоартроз и отложение солей
Нередко пациенты, страдающие остеоартрозом, считают, что у них обычное отложение солей. Однако возрастные изменения, присущие деформирующему артрозу, резко отличаются от проявлений данного недуга. Уплотнение сустава возникает на фоне разрастания костной ткани, расположенной под хрящом. Чем это обусловлено?

Поскольку хрящ обладает амортизационной функцией, на него постоянно оказывается ударное воздействие, что провоцирует утолщение кости в этой области. Кроме того, во время передвижения сустав подвергается нагрузкам, что сопровождается травмированием определенных зон. Это приводит к появлению костных наростов и шипов. Как следствие, хрящ утрачивает способность к амортизации и скольжению, и со временем разрушается.
Для устранения патологии внутрь сустава вводят эндопротез синовиальной жидкости («Нолтрекс»). Основное предназначение препарата заключается в увеличении пространства между истертыми хрящевыми структурами и восстановлении функциональности сустава.
Диагностика солей в суставах
Чтобы определить, имеется ли отложение солей в суставе колена или в области других подвижных соединений, используют следующие диагностические способы:
- Применение артроскопа. Для исследования сустава, на его поверхности выполняют небольшой разрез и вводят специальный аппарат;
- Рентген. Данный метод отличается повышенной достоверностью. Однако при помощи него определить наличие патологического процесса может лишь спустя 5 лет после его возникновения;
- КТ. Современный и высокоинформативный способ, позволяющий изучить характеристики суставов и выявить заболевания, обусловленные появлением патологических наростов и разрастаний;
- МРТ. Дает возможность изучить структуру костей, мягких тканей и остеофитов;
- Термография. Дополнительный способ, позволяющий определить аномалии развития суставов, локальные разности температур, индекс и другие термографические показатели.
Также, чтобы точно установить, имеется ли отложение солей в суставах, и назначить правильное лечение, важно сдать лабораторные анализы. В их число входят: определение количества лейкоцитов, оценка концентрационной способности почек, анализ мочевой кислоты, исследование синовиальной жидкости и др.
В медцентре «Здоровье Плюс» выполняется рентгенография и УЗИ. Все диагностические процедуры осуществляются на современном высокоточном оборудовании, что позволяет получить достоверную картину заболевания и поставить пациенту точный диагноз.
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Лечение отложений солей в суставах
Если пациент предполагает, что у него отложение солей в плечевом или коленном суставе, ни один специалист не назначит лечение до постановки точного диагноза. Общим правилом для всех в этой ситуации является соблюдение диетического режима питания, что позволит исключить повторное проявление недуга и вывести избыток уратов из организма.
Независимо от того, чем было спровоцировано отложение солей в суставах, каковы его симптомы и назначенное лечение, пациентам рекомендуется обеспечить «мягкую» самостоятельную терапию: пройти курс лечебного массажа, что позволит улучшить кровоток; а также заняться плаванием и выполнять комплекс упражнений с безопасной нагрузкой.
Мази и медикаменты при отложении солей в суставах
Если у пациента диагностировано отложение солей, например, в плечевом суставе, и он не знает, чем лечить данный недуг. В качестве первоочередной терапии специалисты рекомендует принимать следующие лекарственные препараты:
- Средства нестероидной противовоспалительной группы (Ибупрофен, Диклофенак, Кеторолак). НПВП можно использовать в виде таблеток. В качестве дополнительного средства врач может назначить специальную мазь, которая помогает купировать боль и снять воспаление при отложении солей в суставах;
- Препараты, содержащие гормоны;
- Урикозурические средства, которые блокируют обратное всасывание мочевой кислоты в почечных канальцах.
Одновременно с приемом лекарственных средств рекомендуется придерживаться диетического режима питания и пройти курс физиотерапии.
Диета при отложении солей
Если у Вас имеет место отложение солей в плечевом или коленном суставе, о чем говорят характерные симптомы, важным моментом при борьбе с этим недугом является соблюдение диеты. При несбалансированном режиме питания состояние суставов может ухудшаться, а обменные процессы ухудшаться. Особенно это имеет отношение к тем лицам, которые склонны переедать и злоупотреблять алкогольными напитками. Для уменьшения кристаллов урата в крови следует придерживаться специальных диетических рекомендаций.
Далее в таблице приводится список продуктов, от которых следует отказаться при подагре, и которые можно употреблять.
| Рекомендуется | Ограничить | Исключить |
| Хлеб из муки грубого помола | Свиное мясо | Белый хлеб |
| Овощные блюда | Студень | Сдобная выпечка |
| Фрукты | Сметана | Жиры |
| Говядина нежирных сортов | Яйца | Бобовые супы |
| Рыба нежирных сортов | Сыр | Колбасные изделия |
| Морепродукты | Крупы | Майонез |
| Куриное мясо | Маринованные продукты | Ветчина |
| Молоко | Сливочное масло | Консервы |
| Кисломолочные продукты | Копченые продукты | |
| Творог | Соусы |
Женщины старше 40-45 лет должны придерживаться вышеуказанной диеты в первоочередном порядке.
Физиотерапевтические процедуры

Если отложению солей подвергся тазобедренный или плечевой сустав, лечение в обязательном порядке должно включать физиотерапевтические процедуры. Они необходимы для улучшения метаболизма, помогают вывести кристаллы урата из суставов, позволяют восстановить костную и хрящевую ткань, купируют болевой синдром.
При этом наиболее действенными считаются следующие методики:
- Тепловая терапия с использованием парафина и озокерита. Позволяет купировать болевые ощущения, ускоряют восстановительные процессы в хрящевой ткани.
- Диадинамотерапия. Помогает быстро справиться с болевым синдромом даже при тяжелых формах патологии, когда пациент находится в лежачем состоянии.
- Воздействие магнитным полем. Магнитотерапия способствует улучшению обменных процессов, позволяет быстро справиться с болевыми проявлениями, увеличивает скорость выведения солей мочевой кислоты.
- Грязелечение. Использование лечебных грязей обеспечивает восстановление тканей и быстрый вывод кристаллов урата из суставных структур.
Ударно-волновая терапия при отложении солей в суставах

Под воздействием ударных волн удается быстро справиться с патологическими образованиями в хрящевых и костных структурах, устранить воспалительные процессы и снять отечность в суставах. Пациенты, страдающие подагрическим артритом, также могут использовать метод УВТ. Но подходить к лечению в этом случае следует комплексно, поскольку могут быть затронуты сразу несколько систем организма.
Как правило, заметить ощутимый эффект от ударно-волновой терапии Вы сможете уже после первого курса лечения. При этом исчезнет болевой синдром, уйдет неприятный хруст. Более того, лечебные сеансы пациент может проходить в амбулаторных условиях.
Механизм действия ударной звуковой волны заключается в следующем: она оказывает воздействие на патологические наросты в хрящах и суставах путем дробления, за счет чего улучшается кровообращение, уменьшаются воспалительные проявления и исчезают отеки. Кроме того, при помощи УВТ удается вывести избыточное количество солей урата и кальция, скапливающихся в суставах и сухожилиях.
В медицинской клинике «Здоровье Плюс» ударно-волновая терапия выполняется под руководством профессиональных специалистов, на аппаратуре европейского качества, в комфортных условиях и с возможностью 20%-ной скидки на первый визит. Оздоровительный эффект Вы увидите уже первых сеансов. При этом процедура является абсолютно безопасной для организма и не сопровождается какими-либо болевыми ощущениями.
Народные средства
В арсенале средств народной медицине присутствует несколько эффективных рецептов:
• Кони подсолнуха. Для приготовления целебного напитка используют плотную корневую часть растения, сбор которой осуществляют в осеннее время. Перед применением корень измельчают и заваривают в чайнике. Настой способствует растворению солевых отложений;
• Высокую эффективность при дроблении солей демонстрируют настои с полевым хвощом, сабельником, арбузными корками и спорышом;
• Сок черной редьки. Считается действенным средством при наличии солевых скоплений в желчном пузыре;
• Куриная и гусиная желчь. Позволяет быстро вывести избыточное количество солей.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1





5–7 мин. от м. Варшавская

8 мин. от м. Краснопресненская

5 мин. от м. Аннино
5 способов укрепить сосуды

Сердце и сосуды образуют кровеносную систему организма. Основная цель работы этой системы – снабжение всех тканей кислородом. Повреждения крупных сосудов опасны для здоровья, а иногда и для жизни. Эпизодические травмы мелких сосудов не столь угрожающие, однако хроническая ломкость может приводить к серьезным заболеваниям в будущем. Мы поясним, почему капилляры, а точнее стенки капилляров, становятся слабыми или проницаемыми и разберем, какими способами их можно укрепить.
Какие сосуды есть в теле человека
Система кровообращения состоит из сердца и нескольких типов сосудов. Они отличаются строением и присущими функциями, а повреждения несут неодинаковые последствия.
- трехслойные;
- мышечные;
- эластичные;
- плотные.
- трехслойные;
- мышечные и безмышечные;
- способны растягиваться.
- однослойные;
- узкие.
Вены и артерии повредить непросто. Для этого нужно сильное механическое воздействие, приводящее к наружному или внутреннему кровотечению. Травмы капилляров мы не всегда замечаем, поскольку они вызывают лишь подкожное кровоизлияние. Проявляется это через гематомы (проще говоря – синяки).
Как понять, что у человека слабые сосуды
В данном случае мы будем говорить не об эффективности или недостаточности кровообращения. Хотя, когда органы не получают кислорода, тоже говорят о слабости системы. Мы остановимся на ломкости капилляров – склонности к повреждению их стенок.
Синяки и подкожные кровоподтеки периодически появляются у всех. Но у отдельных людей это происходит слишком часто. Им необязательно ударяться – достаточно прикосновения с приложением небольшой силы. Это не индивидуальная особенность организма, а патологическое состояние, с которым нужно бороться.
Для диагностики проводят простой тест. На среднюю часть плеча накладывают жгут или манжету для создания давления (как при заборе крови на анализ). Если через 5-10 минут появились мелкая геморрагическая сыпь – на это необходимо обратить внимание и постараться улучшить состояние сосудистых стенок. При выполнении этого теста важно не оставлять жгут надолго во избежание нарушения кровообращения.
Почему сосуды становятся ломкими
Причины такого явления можно разделить на две группы. Первая – это наследственные или аутоиммунные заболевания, в результате которых появляются кровоизлияния и гематомы. При их диагностировании требуется лечение. Вторая группа – неблагоприятные условия, ослабляющие организм в целом. Для восстановления прочности и эластичности элементов системы кровообращения в этом случае может быть достаточно народных средств.

Болезни, из-за которых сосуды становятся слабыми
Непосредственно к ломкости капилляров приводит болезнь Шенлейн-Геноха (другие названия – геморрагический васкулит, пурпура). Кровоподтеки локализуются чаще на ногах, иногда поднимаются на живот и спину, а также руки. Заболевание является аутоиммунным и связано с чрезмерным накоплением иммунных комплексов IgA.
Укреплять сосудистые стенки необходимо и пациентам с нарушениями свертываемости крови. Например, дети, больные гемофилией, постоянно ходят в синяках. С возрастом последствия усугубляются, поскольку страдают все элементы системы кровообращения. Присутствует риск угрожающих жизни кровотечений и кровоизлияний в головной мозг.
Также ослабляют сосуды перенесенные вирусные заболевания. Появление геморрагической сыпи через неделю после гриппа – распространенное явление. В некоторых случаях оно становится реакцией не на сам вирус, а на препараты для борьбы с ним.
Сердечно-сосудистые заболевания: причины или последствия?
В большинстве случаев правильнее говорить о взаимной зависимости. Хотя большая часть сердечно-сосудистых заболеваний связана с патологиями артерий, от некоторых страдают и капилляры. Снижение тонуса сосудистой стенки или сужение просвета капилляров, препятствует нормальному кровообращению и снабжению головного мозга питательными веществами и кислородом.
Среди болезней следует отметить:
- гипертонию;
- цереброваскулярные патологии;
- системную склеродермию;
- системную красную волчанку.
Есть и случаи, когда нарушение эластичности и проницаемости стенки капилляров приводит к развитию сердечно-сосудистых заболеваний, включая гипертонию и инсульт. В частности, такое наблюдается в клинической картине сахарного диабета. Под токсическим действием избытка глюкозы, активируются механизмы вызывающие повреждение стенки сосудов, увеличение ее проницаемости. Поэтому у диабетиков очень высокий риск кровоизлияний в головной мозг и инфарктов миокарда
Факторы, ослабляющие сосуды
Кровеносная система напрямую связана со всеми органами человеческого тела. Она помогает питаться каждой клеточке и в то же время отводить отходы жизнедеятельности. Поэтому общее состояние здоровья тоже способно повлиять на степень ломкости.
Ослабить сосуды могут:
- недостаток витаминов;
- затяжные стрессы;
- вредные привычки;
- физическое истощение;
- колебания гормонального фона;
- отравления.
Улучшить ситуацию и укреплять стенки своими силами в таких случаях проще. Здоровый образ жизни, витамины, народные средства способствуют решению проблемы, причем не локально, а комплексно. Но предварительно стоит пройти обследование и убедиться, что за нарушением прочности оболочек не скрывается серьезное заболевание.
Какими способами можно укрепить сосуды
Флебологи утверждают, что укреплять их нужно систематически, а не время от времени. Не стоит дожидаться, пока на ногах начнут проступать варикозные звездочки или появятся первые признаки нарушения кровообращения.
Кровеносный сосуд не отдыхает ни минуты, поэтому дополнительная поддержка никогда не мешает. Лучше не экспериментировать и сначала проконсультироваться с врачом. Он уточнит, подходит ли вам то или иное средство.
Как укрепить сосуды с помощью диеты
Главный враг сердечно-сосудистой системы – холестерин. Это вещество провоцирует уплотнение стенок сосудов. Так что в умеренной концентрации оно даже полезно.
Есть комплекс продуктов, обладающих капилляропротекторным эффектом. Сюда входят:
- овощи и фрукты, богатые витамином C;
- бобовые;
- гречка;
- зелень (особенно щавель);
- рыба;
- молоко;
- морепродукты.
Очень полезны отвары различных ягод, особенно шиповника и черноплодной рябины.
Здоровая еда – не значит безвкусная. Оливковое масло, кайенский перец и куркума способны и улучшить кровообращение, и придать блюду колорит.
Рацион стоит скорректировать, если в нем присутствуют вредные продукты. Укрепить сосуды не получится, если постоянное есть фаст-фуд, пить кофе, употреблять алкоголь, курить. Они дают прямо противоположный эффект.
Витамины, помогающие укрепить капилляры
Существует много полезных веществ, благотворно влияющих на здоровье кровеносной системы. Лучше всего сосудистый эпителий укрепляют витамины групп:
- A (содержится в моркови, говяжьей печени, рыбе, брокколи, сыре, абрикосах, дыне);
- B (можно найти в молоке, почках, яйцах, сельди, зерновых);
- C (им богаты цитрусовые, зелень, шиповник, облепиха, капуста, томаты);
- K (потребляется из чернослива, огурцов, оливкового масла, спаржи, кайенского перца).
Улучшить состояние сосудов в целом помогают также витамины E и PP. Их действие направлено преимущественно на нормализацию липидного обмена. Если из продуктов питания получить нужное количество полезных веществ не удается, их можно добрать из препаратов.
Как здоровый образ жизни помогает укрепить сосуды
Отказ от вредных привычек и ведение здорового образа жизни позволяют укрепить не только капиллярные стенки, но и сердечно-сосудистую систему в целом. Кроме отказа от курения, алкоголя и жирной пищи, врачи рекомендуют:
- давать телу умеренные нагрузки (особенно ногам во избежание варикоза);
- воздерживаться от подъема непосильных тяжестей;
- не перегревать организм (под солнечными лучами, в бане);
- носить удобную обувь;
- избегать давящей одежды (особенно с резинками).
На состояние сосудов благотворно влияет и массаж. При этом речь идет об обычном ручном воздействии. Оно улучшает общее состояние, стимулирует кровообращение, однако при тромбофлебите противопоказано. Лимфодренажный и вибромассаж, напротив, вредны для сосудистого эпителия.
Еще один полезный компонент здорового образа жизни – контрастный душ. Он тренирует всю кровеносную систему (не только капилляры, но также вены и артерии).
Как улучшить состояние сосудов народными средствами
Народные средства могут стать мерой профилактики ломкости и оказывать укрепляющее воздействие. Распространенными являются отвары и настойки:
- из плодов шиповника, трав пустырника, сушеницы и лабазника;
- из головок чеснока и лимона;
- из барбариса (можно брать и ветви, и корни);
- из цветков гречихи;
- из шиповника и боярышника;
- из клюквы и чеснока.
Вариантов их приготовления существует много (они преимущественно отличаются пропорциями). Главное – ингредиенты.
Если нет желания готовить настой, достаточно натуральных чаев. Зеленый, анисовый или любой другой листовой помогает не только укрепить, но и почистить сосуды. Полезны и компрессы капустного листа. Его нужно прикладывать локально – на места, где капилляры уже повреждены.
Медикаментозное укрепление сосудов головного мозга
Когда описанные методы перепробованы, но желаемого эффекта нет, пора обращаться к врачу. Он подберет подходящее лекарство. Самолечением заниматься нельзя, ведь нужно точно понимать, из-за чего возникла проблема и каким действием должен обладать препарат, чтобы ее решить.
Капилляропротекторное действие оказывают:
- троксерутин и другие производные рутина;
- пирикарбат;
- эсцин;
- трибенозид
С их помощью можно укрепить сосуды, ускорить метаболизм в их клетках, повысить проницаемость стенок. Однако, они имеют ряд противопоказаний и перед их приемом необходимо проконсультироваться с врачом. В целом в результате их приема улучшается кровообращение. А вот ноотропы в этом случае бесполезны. Хотя они улучшают мозговое кровообращение, сосудистый эпителий укрепить они не способны.

Мы назвали пять методов, позволяющих укрепить капиллярные стенки при отсутствии серьезных заболеваний. Пользоваться ими под силу всем. Поэтому поддерживать здоровье сердечно-сосудистой системы не так сложно, как кажется.
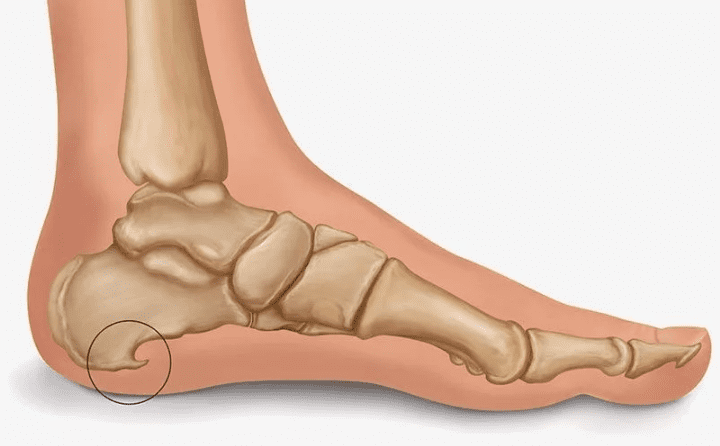
Пяточная шпора
Пяточная шпора – это заболевание, при котором на подошвенной стороне пяточной кости появляется выступ – экзостоз. В результате опора на стопу становится болезненной. Заболевание встречается у каждого пятого человека старше 50 лет и значительно ухудшает качество жизни.
Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
В зависимости от расположения патологического отростка, выделяют два основных типа заболевания:
- подошвенная (внутренняя) пяточная шпора: наиболее распространенный вариант, при котором остеофит располагается в нижней части пяточной кости;
- ахиллова (задняя, верхняя) пяточная шпора: отросток формируется в месте прикрепления ахиллова сухожилия; эта разновидность патологии встречается крайне редко.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Симптомы
Симптомы пяточной шпоры зависят не от причины заболевания, а от локализации и размера костного нароста, а также степени запущенности процесса.
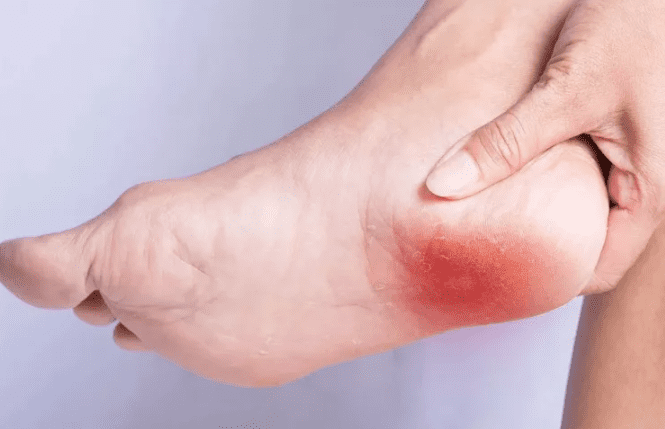
Первыми признаками неблагополучия является боль. На начальной стадии развития болезни она ощущается на уровне легкого дискомфорта и только в утренние часы. Многие люди отмечают ощущение гвоздя в пятке во время ходьбы, которое вскоре исчезает.
По мере развития заболевания боль начинает появляться после длительной нагрузки на ноги и постепенно усиливается. Интенсивность ощущений зависит не столько от величины отростка, сколько от его расположения. Чем ближе к нервным окончаниям находится остеофит, тем сильнее болит нога. Спровоцировать острый приступ может резкая опора на пятку (при вставании со стула или кровати) или подъем по лестнице. В редких случаях заболевание протекает практически бессимптомно, но воспаление все равно присутствует, а костный шип выявляется при обследовании.
Если к процессу присоединяется острое воспаление подошвенной фасции, пациенты отмечают:
- постоянное покалывание и ощущение жара в области пятки;
- покраснение кожи в пораженной области;
- огрубение кожи стоп;
- усиление болей при ходьбе.
Со временем болевой синдром становится привычным, и у человека изменяется походка. Он начинает ставить ногу так, чтобы не затрагивать пораженную область и опирается, в основном, на носок и боковую поверхность стопы. Нередко это становится причиной развития поперечного плоскостопия, что еще больше усугубляет течение болезни.
В тяжелых случаях способность к самостоятельной ходьбе полностью утрачивается из-за невыносимых болей при опоре на ногу.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
- общий и биохимический анализ крови для выявления воспалительного процесса, оценки уровня мочевой кислоты (важно для диагностики подагры) и некоторых других показателей;
- анализ мочи;
- УЗИ стопы для оценки состояния мягких тканей, выявления возможного абсцесса;
- дуплексное исследование сосудов нижних конечностей (выявляет возможные нарушения кровообращения);
- МРТ стопы, для определения состояния всех анатомических структур стопы, включая нервные волокна.
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
- подагра;
- ревматоидный артрит;
- остеомиелит (воспаление костной ткани);
- болезнь Бехтерева;
- туберкулез костей;
- травмы и т.п.
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.
Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия – ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Гимнастика при пяточной шпоре
Упражнения лечебной физкультуры – это один из важных факторов лечения пяточной шпоры. Оно способствует улучшению кровообращения в пораженной области, а значит – стимулирует восстановление тканей при условии регулярных занятий. Минимальный комплекс включает следующие упражнения:
- приседания: пациент сгибает одну ногу и ставит ее вперед, другую отводит назад, ступни находятся на одной линии, ладони опираются на стену; из этого положения выполняются приседания без отрыва пятки от пола;
- катание предмета: в положении сидя пациент катает ногой небольшой мячик или бутылку с водой в течение 5 минут;
- «ступенька»: ноги ставятся на порог, ступеньку или стопку книг так, чтобы пятки висели в воздухе, производятся наклоны вперед с опорой на стул для растяжения мышц голеностопного сустава; в положении максимального наклона нужно замереть на 5-20 секунд, а потом вернуться в исходное положение;
- сбор предметов: с помощью пальцев ноги необходимо поднимать с пола мелкие предметы: горошины, бусины, фасоль и т.п.; в идеале упражнение выполняется стоя, но допускается и сидячее положение;
- растяжка: пациент садится на стул, кладет ступню одной ноги на колено другой и руками тянет пальцы на себя, одновременно выворачивая стопу наружу; упражнение хорошо растягивает пяточную фасцию;
- заминка: финальное упражнение выполняется с помощью скакалки, резинового эспандера, полотенца, пациент вытягивает ноги вперед в положении сидя, проводит ленту под стопами и тянет их на себя.
Идеальное время для занятий – утренние часы, когда стопы еще не перегружены.
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
- мелкие щипки с постепенным перемещением от кончиков пальцев к пятке;
- растирание пятки: выполняется подушечками пальцев с усилием в разных направлениях;
- круговое растирание: сначала захватывается внешний радиус пятки, затем круги концентрируются на области шипа;
- разминание: большими пальцами рук интенсивно разминается область шпоры;
- легкое поколачивание ребром ладони.
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Диета
Питание при пяточной шпоре преследует несколько целей:
- снизить массу тела и не допустить ее повышения;
- минимизировать воспалительные процессы;
- вывести из организма избыток солей.
Врачи рекомендуют придерживаться следующих правил:
- контролировать суточный калораж пищи, не допускать переедания;
- при отсутствии противопоказаний ежедневно выпивать не менее 2-3 литров чистой воды (чай, кофе, соки и другие напитки не считаются);
- сбалансировать меню по белкам, жирам и углеводам, обеспечить достаточное количество витаминов;
- регулярно делать разгрузочные дни;
- минимизировать употребление пряных, острых, копченых, соленых блюд, соусов, консервов, а также продуктов, содержащих искусственные ароматизаторы;
- исключить из рациона крепкие бульоны, грибы, субпродукты, кофе, алкоголь;
- снизить количество соли;
Профилактика
Развитие пяточной шпоры можно предупредить и значительно замедлить коррекцией образа жизни. Чтобы избежать проблем, связанных с воспалением подошвенной фасции, необходимо:
- носить удобную обувь на небольшом, удобном каблуке (рекомендуемая высота 2-4 см);
- использовать ортопедические стельки с супинатором;
- поддерживать массу тела на нормальном уровне, не допускать ожирения;
- обеспечить полноценное, сбалансированное питание, употреблять достаточное количество чистой воды;
- заниматься любительским спортом, приносящим удовольствие;
- минимизировать перегрузку ступней (длительная ходьба или пребывание в стоячем положении);
- периодически делать массаж стоп (упражнения аналогичны лечебному воздействию);
- своевременно и полноценно лечить нарушения осанки, плоскостопие.
При первых признаках боли в области пятки необходимо обратиться к врачу для обследования. Многие физиотерапевтические методики эффективны именно на ранней стадии и позволяют полностью избавиться от шпоры еще до того, как она сделает жизнь невыносимой.
Последствия и осложнения
При развитии пяточной шпоры пациенту приходится опираться на носки или боковую поверхность стопы. Это может привести к осложнениям:
- отеки и боль в голеностопном суставе;
- артрит и артроз сустава большого пальца ноги;
- развитие или усугубление плоскостопия;
- выраженные нарушения осанки.
Без лечения пяточная шпора вырастает настолько, что полностью лишает пациента возможности опереться на ногу. Качество жизни значительно ухудшается.
Лечение в клинике «Энергия здоровья»
Если Вас беспокоят боли или дискомфорт в пятке, приходите на прием в клинику «Энергия здоровья». Опытный врач ортопед выслушает и осмотрит Вас, а также назначит необходимые обследования. После постановки диагноза мы предложим современные методики лечения патологии:
- блокады для быстрого устранения боли;
- все виды физиотерапии;
- профессиональный лечебный массаж;
- обучение упражнениям лечебной физкультуры и занятия под присмотром тренера.
Дополнительно мы назначим медикаментозное лечение в соответствии с современными стандартами, а также проконтролируем эффект от терапии.
Преимущества клиники
«Энергия здоровья» – это современный многопрофильный медицинский центр, предлагающий своим пациентам комплексные услуги по лечению и профилактике заболеваний. Вот преимущества обращения к нам:
- обзорные и расширенные программы раннего выявления заболеваний;
- современное диагностическое оборудование;
- квалифицированный медперсонал, регулярно повышающий свою квалификацию;
- комплексный подход к диагностике и лечению.
Мы делаем все, чтобы обеспечить каждому пациенту максимальный комфорт с первых минут пребывания в клинике. Адекватные цены делают качественную медицину доступной.
Пяточная шпора – это всего лишь небольшой костный отросток, который, тем не менее, может полностью изменить жизнь человека. Не затягивайте с обращением к врачу, запишитесь к ортопеду «Энергии здоровья».
Лечение запущенного грибка
кожи и ногтей
В последние годы наблюдается увеличение числа грибковых заболеваний кожи и ногтей 1,2 . Такому распространению могут способствовать различные факторы. Так, развитию грибкового поражения ногтей способствуют повреждения кожного покрова (травмы, трещины, ношение тесной обуви), болезни кожи, прием некоторых лекарств. Пожилой возраст и сопутствующая хроническая патология также являются предрасполагающими факторами 1 . Нередко люди обращаются к специалистам уже на запущенной стадии заболевания 1,3 . Поздней обращаемости может способствовать малосимптомное течение, а также недостаточная информированность населения об источниках и путях распространения грибковой инфекции 1,3 .

- Изменением цвета: ноготь может терять прозрачность и становиться белым, серым, желтым, коричневым, иногда черным;
- Утолщением ногтевой пластины;
- Разрушением ногтя 5 .
- шелушением,
- трещинками,
- появлением участков кожи с измененным цветом (розовые, красные очаги с четкими границами), неприятным запахом*,
- зудом,
- сухостью 2,3 .
В некоторых случаях для лечения грибка ногтей специалисты могут обратиться к назначению местных противогрибковых средств, то есть тех средств, которые наносятся непосредственно на поражённый ноготь 1 . Сложность местного лечения запущенной формы грибка заключается в необходимости доставки лекарства через утолщенный измененный ноготь вглубь, туда, где расположены наиболее жизнеспособные грибы-возбудители заболевания 3 . Для того чтобы обеспечить доставку лекарственного средства непосредственно к возбудителю заболевания, местное лечение грибка ногтей обычно складывается из двух этапов: сначала производят удаление пораженной части ногтя, после чего наносят местный противогрибковый препарат 3,5 .
Первый этап — удаление пораженных участков ногтя — можно производить несколькими способами. Один из них — механическая чистка с использованием ножниц и щипчиков. Этот способ может применяться самостоятельно.
Другой способ подразумевает удаление пораженных участков ногтя с помощью специальных размягчающих пластырей, содержащих мочевину или салициловый спирт. Дополнительно в состав пластыря могут входить антисептики или противогрибковые средства 4 .
На втором этапе местного лечения запущенного грибка ногтя на поверхность обработанной ногтевой пластинки или на обнаженное ногтевое ложе наносится местное противогрибковое средство 4 .
При лечении запущенных форм грибка важно правильно выбрать противогрибковое средство. При обнаружении симптомов необходимо проконсультироваться со специалистом.
Грамотно подобрать терапию, учитывающую особенности заболевания, может только специалист. При лечении запущенного грибка кожи и ногтей очень важен не только выбор действующего вещества препарата, но и его лекарственной формы: раствор, лак, мазь, спрей. Так, крем рекомендуют пациентам, с выраженной сухостью и шелушением кожи, а также при наличии трещин. Крем хорошо проникает в поверхностные слои кожи и создает там высокие концентрации действующего вещества 3 .
Для нанесения непосредственно на ноготь, как правило, используются две формы — лаки и водно-спиртовые растворы 3 . Использование водно-спиртовых растворов при грибковом поражении оправдано их способностью глубоко проникать в подногтевые пространства 7 .
В некоторых случаях при лечении запущенного грибка ногтей и кожи средств локального действия бывает недостаточно. При наличии показаний специалист может назначить комбинированную терапию, то есть сочетание местного и системного противогрибковых средств 1 .
Комбинированное лечение позволяет снизить дозировки и сроки назначения системного препарата, тем самым уменьшая риск развития его побочных эффектов 4 .
- Параллельное — когда местное и системное противогрибковое средство принимаются одновременно. При этом доставка лекарства в зону поражения производится из разных источников, эффективность лечения повышается, а сроки не увеличиваются 4 .
- Последовательное — сначала проводится курс терапии системным противогрибковым средством, а затем — местное лечение. То есть процесс является двухфазным. В этом случае противогрибковый эффект поддерживается и после отмены системной терапии. Сроки применения препаратов также сокращаются 4 .
Прежде чем начать лечение, необходимо проконсультироваться со специалистом. Только специалист сможет подобрать индивидуальное лечение с учетом особенностей организма и течения заболевания в каждом конкретном случае.
Одним из местных препаратов для лечения микозов является Экзодерил ® , его действующее вещество — нафтифин. Препарат выпускается в двух формах — раствор и крем 6 .

Водно-спиртовой раствор Экзодерил ® проникает по каналам и щелям ногтевой пластины непосредственно в место скопления грибка и обеспечивает высокую концентрацию действующего вещества в очаге поражения 7 . За счет более быстрого и глубокого проникновения раствора в сравнении с другими формами его использование является предпочтительным при грибке ногтей 7,8 .

Экзодерил ® в форме крема удобнее использовать при грибковом поражении кожи. Возбудители при этом расположены в поверхностном слое кожи. Жирные кислоты в составе крема облегчают его проникновение в зону скопления грибка8. Помимо противогрибкового действия, нафтифин в составе крема Экзодерил ® обладает противовоспалительным действием. К достоинствам препарата также относится режим нанесения. Наносить Экзодерил ® крем необходимо всего 1 раз в день, что может облегчить соблюдение терапии 6 .
Как понять, что вы избавились от запущенного грибка? Помочь диагностировать наличие или отсутствие грибковой инфекции может специалист. Об излечении судят не только по исчезновению патологических изменений на коже и ногтях, но и по отрицательным результатам лабораторного исследования 1 .
Помните, что одной из важнейших составляющих лечения является тщательное соблюдение рекомендаций специалиста.
* Неприятный запах — как признак присоединения вторичной бактериальной инфекции при грибке кожи стопы.
- Местная и комбинированная терапия онихомикозов: Пособие для врачей. / Под ред. Ю.В. Сергеева. — М.: Национальная академия микологии, 2013. 40 с.
- Степанова Ж.В. Микозы гладкой кожи. Лечащий врач. 2002. № 12 www.lvrach.ru/2002/12/4529851/
- Касихина Е.И. Дерматомикозы в терапевтической практике: вопросы и ответы. Consilium Medicum. Дерматология (Прил.). 2016. 1: 27–31. dermatology.con-med.ru/upload/iblock/f8b/derma1_2016_6.pdf
- Грибковое поражение ногтевого комплекса: принципы терапии: учебно-методическое пособие для постдипломного образования. — Под редакцией профессора, д.м.н. зав. кафедрой дерматовенерологии ФГБОУ ВО «КубГМУ» Минздрава России Тлиш М. М. Краснодар, 2016. 49 с.
- Белоусова Т.А. Дерматофитии — актуальная проблема современной дерматологии. Российский медицинский журнал. 2003. № 17. С 980 www.rmj.ru/articles/dermatologiya/Dermatofitii_-_aktualynaya_problema_sovremennoy_dermatologii/
- Инструкции по медицинскому применению лкарственных препаратов Экзодерил ® раствор и Экзодерил ® крем
- Сергеев А.Ю. и др., Иммунопатология, аллергология, инфектология. 2007; 3: 9-16
- Лыкова С.Г. Местная антимикотическая терапия: подробные ответы на актуальные вопросы. Российский медицинский журнал. № 9 2015. С 486 www.rmj.ru/articles/aktualnaya_problema/Mestnaya_antimikoticheskaya_terapiya_podrobnye_otvety_na_aktualynye_voprosy/
Показания к применению Экзодерил ® раствор и Экзодерил ® крем одинаковы

Онихомикоз — поражение грибком ногтевых пластинок, может встречаться у 10% людей в мире, достигая 60-80%.

Грибок может поражать кожу кистей, стоп, туловища, ногти, волосистую часть головы. Наиболее распространен.

Данный сайт принадлежит АО «Сандоз» и является официальным источником информации о бренде Экзодерил ®
АО «Сандоз», 125315 Москва, Ленинградский проспект, дом 70
тел. +7 (495) 660-75-09
www.sandoz.ru
© 2021 Sandoz. Рег. номера: П N011273/02, N011273/01, ЛП-003919
МНН: нафтифин (Экзодерил ® ), аморолфин (Экзоролфинлак ® )
RU2001792933
НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ. ПРИ ПОЯВЛЕНИИ ВОЗМОЖНЫХ ПРИЗНАКОВ ГРИБКА ОБРАТИТЕСЬ К СПЕЦИАЛИСТУ
Псориаз “не любит”, когда его раздражают
Что представляет собой псориаз с медицинской точки зрения и как надолго избавиться от его симптомов — вульгарных высыпаний, мешающих нормально жить и работать? Об этом мы побеседовали с практикующим врачом-дерматологом Полиной Александровной Степановой.

Многие люди, в том числе страдающие псориазом, не совсем хорошо себе представляют, что это за заболевание. Расскажите, как возникает псориаз и какие изменения в организме при этом происходят?
Псориаз – это хроническое, иммунозависимое воспалительное заболевание кожи. Основной причиной его возникновения является проблемы с иммунитетом. Это очень распространённая болезнь. По оценкам Всемирной Организации Здравоохранения, от 2 до 4 % населения планеты страдают от этого недуга.
Проявляться псориаз начинает в возрасте от 15 до 25 лет. При этой болезни поражается кожа волосистой части головы, гладкая кожа, могут поражаться ногтевые пластины. Очень часто псориаз ассоциируется с ожирением, сахарным диабетом, повышением артериального давления, нередко встречается при гепатите, при хронических заболеваниях почек и желудочно-кишечного тракта.
При псориазе начинается нарушение дифференцировки клеток, происходит так называемая кератинизация (появляются воспалительные высыпания с шелушением кожи). Если говорить проще — строение, структура и химический состав клеток кожи изменяется, растут не те клетки, которые должны расти в норме.
Это заболевание излечимо?
Это заболевание всегда протекает в хронической форме, можно добиться только длительной ремиссии. Мы его лечим, снимаем обострения и всегда стараемся максимально продлевать ремиссию.
Какие основные факторы риска при псориазе?
Первый, думаю, наследственный. Безусловно, влияет экология, значительно чаще псориаз возникает в районах Крайнего Севера и т.п. Очень существенно влияние стрессов, курения, употребления алкоголя, ожирения. Последние необходимо исключать при лечении заболевания, для эффективного лечения обязательно соблюдения правильного образа жизни и режима питания.
От чего состояние пациента при псориазе может еще ухудшиться?
Особенно серьезное негативное влияние оказывает алкоголь. Пациенты сами нередко отмечают, что рюмка-другая могут почти мгновенно спровоцировать высыпания и обострения заболевания. Для длительной ремиссии необходимо максимально исключить провоцирующие факторы.
Существуют ли какие-то правила лечения псориаза, связанные с течением болезни?
Псориаз может протекать по-разному, бывают зимние, летние и смешанные формы болезни. При летней форме очень сильно вредит солнце, как только кожа подвергается длительному воздействию солнечных лучей, появляются высыпания. При зимней – наоборот, когда пациент загорает, чувствует себя значительно лучше, а высыпания не появляются. При смешанной форме проявления болезни могут появляться вне зависимости от солнечных лучей и других климатических и календарных факторов.
При зимней форме я рекомендую санаторно-курортное лечение в летнее время, при летней – наоборот. Правильный выбор сезона существенно влияет на состояние, в таких случаях пациент чувствует себя гораздо лучше.
Как добиться длительной ремиссии при псориазе?
Если говорить о зимней форме, которая наиболее распространена, то сейчас есть методы лечения, когда мы применяем мази ежедневно, а потом, чтобы поддержать ремиссию, мы используем мази через день, далее 2 раза в неделю, потом 3-4 раза в месяц. Это обязательно, чтобы поддержать кожу в хорошем состоянии. Необходимо понимать, что у пациента в период обострения серьезно страдает качество жизни, болезнь с настолько вульгарными высыпаниями приносит социальный ущерб больному. Пациенты часто стесняются идти на работу, поддерживать социальные контакты. Поэтому разрабатываются схемы, которые позволяют достаточно быстро погасить обострение. Важно понимать, что терапию псориаза, в том числе в той схеме, которую я описала, должен проводить врач – это касается любой формы.
Что должен делать пациент с псориазом, который хочет поддерживать достигнутый эффект от лечения?
Постоянно обследоваться, выполнять рекомендации, и, как я уже сказала вести правильный образ жизни и соблюдать режим питания. Ещё раз хочу обратить внимание, что необходимо исключить алкоголь, курение, и, по возможности, стрессы. Необходимо носить простую хлопчатобумажную одежду – псориаз «не любит», когда его раздражают. Еще один важный момент — использование натуральных, либо гипоаллергенных стиральных порошков, чтобы не раздражать кожу. При использовании грубых тканей, агрессивной бытовой химии могут появиться микротрещины, царапины, они раздражаются, и на этих местах обязательно высыпает.
Есть ряд рекомендаций по уходу за кожей. Есть специальные косметические средства, не раздражающие кожу и увлажняющие её (гели, шампуни и т.п.), необходимо использовать именно их. Хочу подчеркнуть, что при псориазе имеет место сухость кожи, и увлажнение её при уходе помогает предотвратить высыпания.
Существуют народные средства, которые якобы помогают от псориаза и широко рекламируются — как вы относитесь к этим методам, эффективны ли они?
Действительно, нередко используют чистотел, по совету знакомых или знахарей. Но сок чистотела сильно раздражает кожу, что, как правило, негативно сказывается на состоянии, после применения чистотела наступает резкое обострение. Я убеждена, что любое самолечение при псориазе приводит к плачевным последствиям. По рекламе тоже лечиться никому не рекомендую, вероятность, что без дерматолога можно достичь ремиссии и при этом не навредить себе, практически равна нулю. Перед назначением того или иного препарата необходимо тщательное обследование. Врач всегда назначает протестированные, апробированные и доказанные препараты.
Запишитесь на приём к Полине Александровне Степановой на сайте или по телефону (4012) 33-44-55.



