Что такое корректоры стопы и как их выбрать правильно
Купить красивые туфли становится проблемой, а длительная прогулка превращается в пытку? Натоптыши, “косточки”, мозоли, деформированные суставы и натоптыши – это боль, с которой сталкивается каждая вторая женщина. Итог – хирургическое вмешательство и долгий восстановительный процесс. Но, кроме хирургического вмешательства, существует решение этой проблемы и не одно! Главное – подобрать его правильно. Именно об этом и будем говорить в статье. Как выбрать корректоры и вкладыши, на что обратить внимание и можно ли, на самом деле, навсегда избавиться от “косточки” без операции.
Патологии стоп
Со стоп начинаются. заболевания позвоночника! Поэтому очень важно следить за тем, чтобы ноги были здоровы. Несмотря на свою внешнюю примитивность и привычное нам предназначение – “чтобы ходить”, стопа имеет куда более сложные строение и задачи. Только представьте себе, эта часть тела насчитывает 28! костей, соединенных между собой суставами разной плотности и подвижности. Для сравнения, позвоночник насчитывает 32-34 позвонка. Чуть больше, чем одна стопа!
Такое сложное её строение позволяет полноценно исполнять свои функции:
смягчение динамической и статической нагрузки во время бега и ходьбы (амортизация)
Современный прямоходящий человек ходит большую часть времени в обуви (причём, в погоне за стилем и модой, не всегда удобной), и чаще по гладким поверхностям (ортопедические корректоры, которые (особенно в летний период) следует сделать своим ежедневным ритуалом.
Что такое “корректоры стопы”
Корректоры пальцев стопы – обязательное спасительное средство как при первых признаках деформации стоп (позволяют постепенно устранить и поддерживать анатомическое положение стоп), так и при выраженных нарушениях (полностью не избавят от дефектов, но позволят прекратить или замедлить процессы). Корректирующие приспособления позволяют распределить нагрузку на своды стопы, защитить деформированные суставы от трения в обуви и травм, предотвратить образование мозолей, натоптышей и трещин на коже, придать устойчивое положение ступне и пальцам.
Когда нужно использовать корректоры стопы
Это продукция для взрослых людей, у которых впервые диагностированы или уже длительное время развиваются различные деформации стопы и пальцев (продольное, поперечное или комбинированное плоскостопие, halux valgus, пяточная шпора и т.д.), в том числе с сопутствующим воспалением (бурсит). Также данные изделия могут использоваться в качестве средства профилактики названных заболеваний. Особенно профилактика показана любительницам высоких каблуков и представителям профессий, у которых наблюдается постоянная нагрузка на ноги.
Виды ортопедических корректоров стопы
Гелевые подушечки.
Силиконовые вставки для обуви – крайне полезное приобретение, которое спасает многих женщин. Ортопедический предмет делает ношение обуви даже на высоком каблуке необременительным занятием. Особенно это актуально в летнее время, когда обувь преимущественно с открытым верхом.
Гелевые подушечки помогают равномерно распределить нагрузку на стопу и обладают массажным эффектом. Также ортопедические изделия для ног снимают напряжение с мышечных тканей, нормализуют кровообращение, предотвращают появление отечности и минимизируют риск возникновения варикозного расширения вен. Нога, особенно на высокой шпильке с открытым носком, не скатывается вперед, так как вставка идеально подстраивается под положение стопы. Благодаря такому приспособлению походка приобретает более уверенный вид.
Применение силиконовых стелек – это маленький вклад в большое здоровье.
Защитные межпальцевые вкладыши и перегородки.
Изделия фиксируются между пальцами ног и защищают суставы от травм, сдавливания, возвращая им анатомически правильное положение. При регулярном применении начинающаяся деформация суставов полностью поддается коррекции. Силиконовые Протекторы для большого пальца или мизинца также позволяют правильно распределить нагрузку на стопы, предотвратить мозоли, натирания и травмы суставов стоп.
Защитные колпачки и кольца
Фиксируют поврежденный палец, выполняя одновременно функцию разделителя. Изделия надеваются на поврежденные пальцы, защищают их от трения и травмирования при физических нагрузках и длительных прогулках.
Чтобы летние прогулки, походы и красивая обувь приносила удовольствие, подбирайте корректирующие средства в аптеках “Фармэконом”. Надеемся отзывы наших покупателей помогут сделать выбор:
“Мне 44 года. Несколько лет назад начала сильно болеть косточка на суставах. Обувь стало невозможно выбрать. Как жаль, что я не знала о силиконовых корректорах раньше! Сейчас ношу их постоянно в любой сезон. Конечно, косточка никуда не делась, но боли значительно уменьшились и дискомфорта я больше не испытываю.”
Анна Васильевна, хореограф, г. Ангарск
“Обожаю красивую обувь и высокий каблук. Два года назад я стала мамой, не носила каблуки пока была в положении и около года после – неудобно это было. А когда попыталась снова встать на любимые шпильки, поняла, что это пытка. Никаких шишек и искривлений, слава Богу, никогда не было, но суставы болели так, что снять туфли было счастьем. Корректоры и обувь “попроще” посоветовала знакомая доктор. Каблуки, конечно, ношу до сих пор, но чувствую себя в них как в тапочках. Пользуюсь корректорами уже много месяцев и всё прекрасно. Рекомендую”.
Елизавета, домохозяйка, 28 лет, г. Иркутск
Фиксатор от шишки на ноге
Забыть о болях, отечности, неприятных ощущениях при ходьбе и снова надеть любимые туфли поможет бандаж – специальное приспособление, возвращающее большой палец ноги в физиологическое положение и убирающее выпирающую косточку. Уже через несколько дней использования у больных исчезает отечность и болезненность в области большого пальца, а стопа принимает правильную форму.

Как работает бандаж на палец ноги от косточки
Принцип работы бандажа заключается в отведении большого пальца в сторону от стопы. Для предотвращения сползания и смещения, устройство крепится к плюсне. В процессе ношения исчезают неприятные симптомы, сопровождающие вальгусную деформацию:
- болезненность в косточке и пальце, вызванная деформацией тканей, воспалением сустава и отеком;
- «шишка» на пальце, которая уменьшается в размерах;
- чувство постоянной мышечной усталости, боли, отеки, ломота. Больные начинают вспоминать давно забытую легкость в ногах;
- натоптыши, мозоли, потёртости и другие кожные проявления деформации;
- застой крови и лимфы в ногах.
Через некоторое время после начала лечения становится возможным носить открытые босоножки и туфли.
Виды бандажей для исправления вальгусной деформации стопы
- Пластиковые – используются в ночное время суток, поскольку из-за своей громоздкости не совместимы с обувью. Устройство закрепляет палец и убирает косточку с помощью специальной шины и ремня, регулирующего натяжку. Устройство применяется для неоперативного лечения и закрепления результата хирургических операций. Работает такой бандаж достаточно эффективно, но стоит недешево – около 4 тыс. руб. Устройство хорошо поддерживает палец и убирает вальгусную деформацию.
- Силиконовые модели малозаметны на ноге, поэтому их можно использовать даже в течение дня. Особенно эффективны бандажи с фиксатором, расположенным между первым и вторым пальцами.
- Тканевые бандажи из трикотажа. Они мягкие, удобные, но помогают только в самом начале болезни. Такие устройства можно носить для профилактики вальгусной деформации людям, много времени проводящим на ногах или страдающим плоскостопием.
- Комбинированные варианты, состоящие из нескольких материалов. Например, резины и силикона, пластика и эластичной ленты. Большинство моделей хорошо регулируются и могут применяться при любой степени вальгусной деформации. Ошибиться при выборе таких изделий очень сложно. Комбинированные бандажи тоже надеваются на ночь. Во время отдыха мышцы ног расслабляются, и сустав вместе с костью постепенно приходит в нормальное физиологическое состояние.
Бандаж подойдет на любую ногу и может использоваться в течение всего процесса лечения.

Стоимость
Стоимость таких изделий может быть разной – от нескольких сотен рублей до нескольких тысяч. Все зависит от типа конструкции и применяемых материалов.
Показания к применению бандажа на палец ноги от косточки
- Вальгусная деформация стоп с разрастанием косточки на ноге.
- Поперечное плоскостопие без проявления «шишек». В этом случае бандаж применяют в качестве профилактического средства.
- Боли в плюснефаланговых суставах ног.
- Молоткообразная деформация пальцев с загибом их вверх.
Для достижения быстрого эффекта нужно как можно раньше начать лечение. Чем раньше это произойдет, тем лучше будет результат. Поэтому бандаж следует начинать носить при первых признаках патологии.

Противопоказания
- Выраженная деформация сустава и пальцев, исправить которую при помощи бандажа уже невозможно. В этом случае лучше сразу сделать операцию.
- Наличие в области ношения бандажа потёртостей, ран, швов, язв и других поражений тканей.
- Грибковое или инфекционное заражение кожи стоп.
- Склонность к быстрому образованию язв на ногах при сахарном диабете.
- Появление «шишки» на ноге, вызванное ревматизмом, подагрой, отложением солей и другими патологиями. В этом случае нужно лечить основное заболевание.
Как надевать бандаж для исправления косточки
Устройство надевается на ночь на чистые ноги без носок. Бандажный комплект извлекается из упаковки, в которой находятся два приспособления, обозначаемые буквами «R» – правый и «L» – левый.

Большой палец вставляется в приспособление с расчетом, чтобы мягкая подушечка прилегала к его поверхности. После этого ремень закрепляют вокруг плюсны и затягивают по ноге.
Правильно затянутая конструкция ощутимо сдвигает палец, не доставляя боли. С надетым бандажом надо ложиться спать, поскольку эти устройства не предназначены для ношения и ходьбы.
Альтернатива
Альтернативой бандажа служат силиконовые перегородки, разделяющие первый и второй пальцы. В отличие от бандажа, они только отклоняют палец, не закрепляя сустав, поэтому вылечить с их помощью деформацию невозможно.

Бандаж на палец ноги от косточки – отличный метод лечения такой патологии, невидимый для окружающих и не меняющий привычного образа жизни.
Как выбрать корректоры от «косточек» на больших пальцах?
Корректоры, показанные при вальгусном искривлении большого пальца стопы, делятся на три типа: шины, силиконовые корректоры и специальные стельки от «косточек».
Шины способны уменьшить угол отклонения большого пальца или помешать развитию заболевания. В отличие от них, силиконовые корректоры просто выпрямляют большой палец и отделяют его от соседнего. Они также помогают комфортно жить с выпирающей «косточкой» — защищают ее от натирания обувью, снимают боль и воспаление. А стельки вкупе с корректорами помогают исправить не только вальгусную деформацию большого пальца, но и причину заболевания – продольное или поперечное плоскостопие.

Выбор корректоров — очень индивидуальная процедура. Если конкретное изделие быстро справилось с проблемой вашей двоюродной тети, это не значит, что оно так же хорошо поможет и вам.
Задайте себе 2 вопроса:
Вопрос 1: Насколько сильна деформация большого пальца на ваших стопах?
Вопрос 2: Когда и где вы готовы носить корректоры?
Если вы нацелены на результат и хотите носить корректоры круглосуточно, то одной единственной модели вам будет мало. Одни корректоры отлично сидят в обуви, другие — не слетают даже с босых ног, третьи — не помещаются никуда кроме домашних тапочек. Изделия придется менять в зависимости от вашей активности и локации, например: дома — шарнирные шины, на работе — тонкие тканевые, во время сна — ночной бандаж.
Как же подобрать корректоры, которые подойдут конкретно для вашего случая и будут удобны при вашем образе жизни? Давайте разбираться!
5 лучших корректоров для лечения вальгусной деформации большого пальца стопы
Вальгусные шарнирные шины


Описание
Конструкция шины позволяет регулировать угол отклонения: липучка надевается на большой палец, и ее можно натянуть посильнее или ослабить. Чем сильнее натяжение, тем сильнее выпрямляется палец. Если у вас уже большая «косточка», начинайте использовать шину с малого угла. Если сразу затянуть ее посильнее, может возникнуть боль. Шарнир позволяет сохранять подвижность стопы при хождении.
Ночной бандаж

Описание
Поскольку бандаж тоже относится к шинам, он способен остановить заболевание или уменьшить угол отклонения большого пальца.
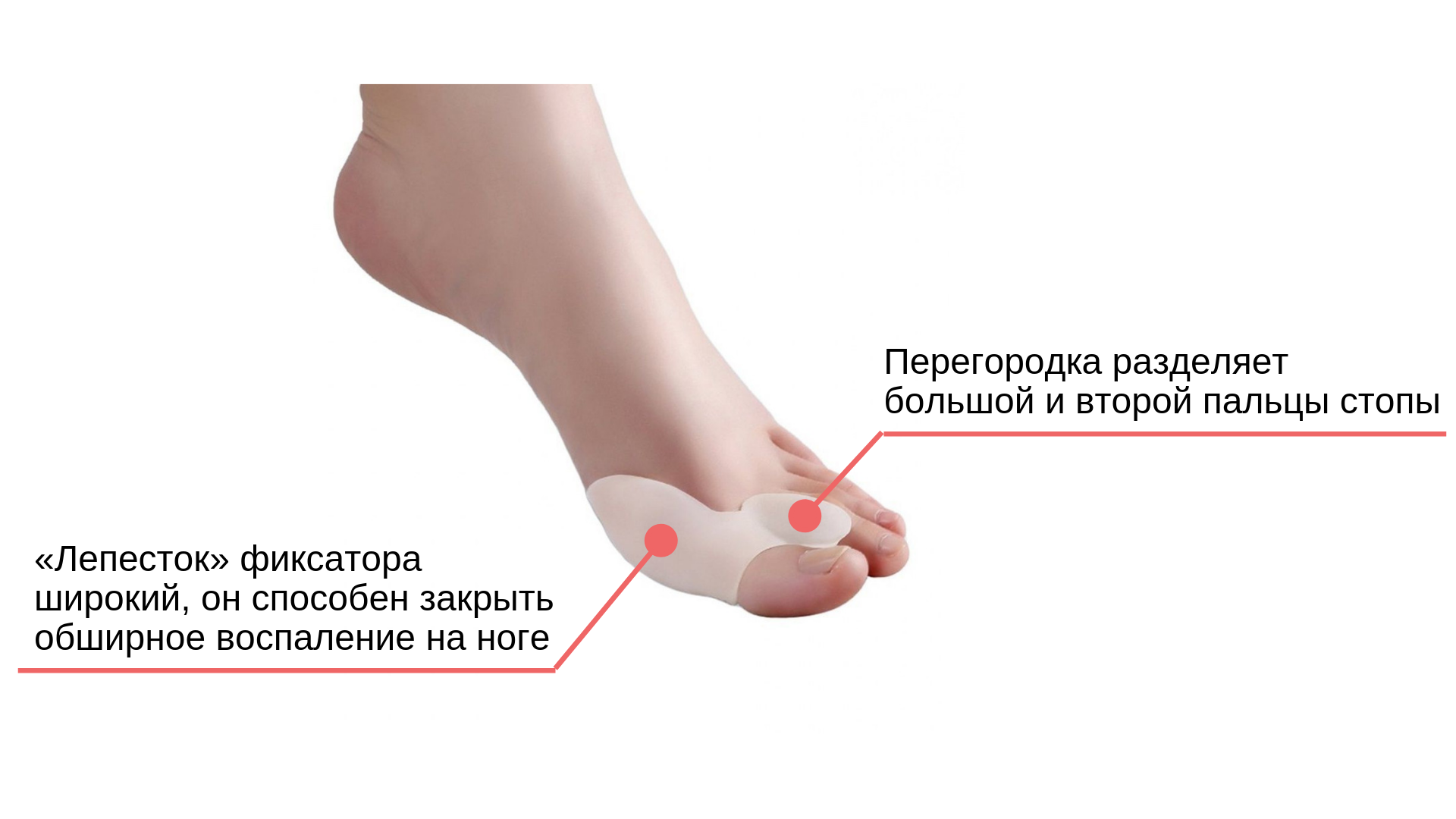
Силиконовые фиксаторы

Описание
Эти изделия состоят из толстого суперэластичного силикона. Они надеваются на большой палец и при помощи перегородки отделяют его от второго пальца, тем самым не давая им перекрещиваться. Как и все силиконовые корректоры, фиксаторы не влияют на угол отклонения большого пальца и не способствуют уменьшению «косточки».
У этих корректоров очень широкий «лепесток», который закрывает обширную площадь. Это делает фиксатор пригодным для людей с массивной стопой или большой областью воспаления.
Бурсопротекторы

Описание
Бурсопротекторы по функциональности похожи на силиконовые фиксаторы. Их главное отличие — присутствие кольца на второй палец. У второго кольца есть 2 преимущества:
- Защита молоткообразного второго пальца стопы;
- Лучшая фиксация на ноге без необходимости надевать обувь, чтоб корректор не слетел.
Накладка на косточку узковата по сравнению с фиксатором, а значит, она подходит для более миниатюрной женской ножки. Тем не менее, «лепесток» очень плотно прилегает к коже, не смещается и не торчит.
Тканевый бандаж с силиконовой накладкой на «косточку»
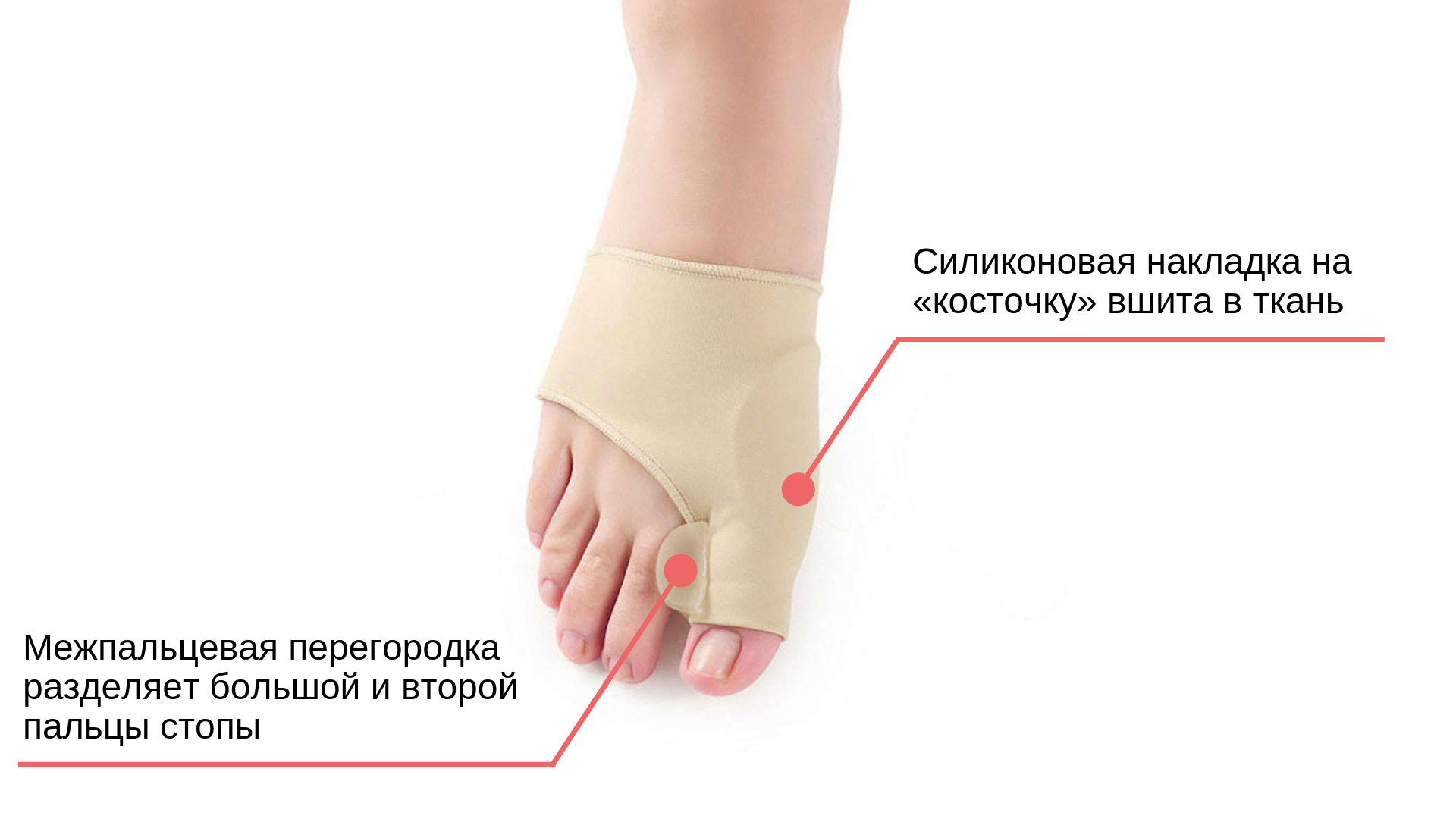
Описание
Силиконовые корректоры могут полностью состоять из медицинского силикона, но могут иметь и тканевую основу. Бандаж из силикона и спандекса — отличная альтернатива силиконовым корректорам. Он надевается на ногу как носочек. Под тканью в области косточки большого пальца спрятана силиконовая накладка. Размеры накладки позволяют ей закрывать обширное воспаление. А разделитель между большим и вторым пальцем препятствует их перекрещиванию. Он идеально подойдет, если ваша кожа потеет или покрывается сыпью при контакте с силиконом. Если вы просто не любите силикон и предпочитаете ему ткань, этот бандаж тоже для вас.
Еще один товар от «косточек» – специальные ортопедические стельки
Стельки — самый простой и удобный способ лечения вальгусной деформации. Если надеть и снять корректоры получается в два счета, то со стельками можно не заморачиваться вообще. Достаточно один раз вынуть «родную» стельку из обуви, вставить внутрь ортопедическую — и готово!
Поперечное плоскостопие и «косточка» — где связь?
Давайте разберемся, как стельки при поперечном плоскостопии могут быть связаны с вальгусной деформацией. Нормальные стопы при ходьбе опираются на суставы 1 и 5 пальцев, образуя «арку». При поперечном плоскостопии свод как бы «провисает» и нагрузка перемещается на средние суставы. А они от природы не предназначены для такой нагрузки.
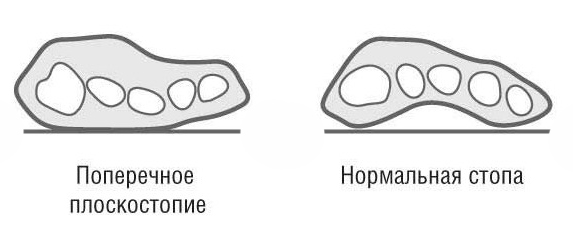
При ношении стелек от «косточек» жесткий каркас в сочетании с валиком приподнимает крайние суставы пальцев ног и заставляет поперечный свод стопы опираться именно на них. Мышцы стопы начинают рефлекторно опираться на места, где чувствуется опора. Таким образом, происходит коррекция — стопа «привыкает» опираться на суставы большого пальца и мизинца.
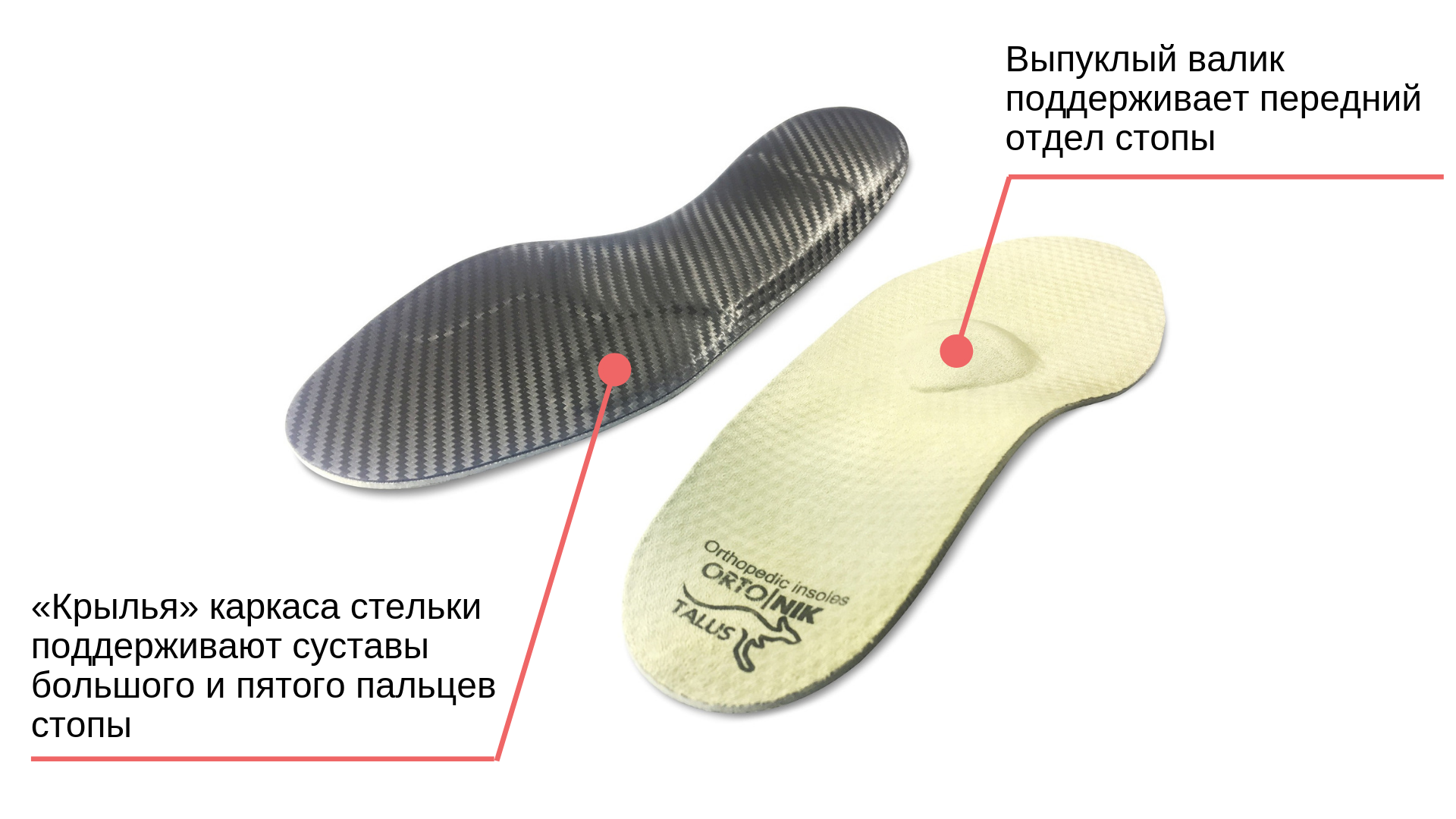
С какой обувью носить?
Эти стельки подойдут для спортивной и повседневной обуви с закрытыми пяткой и носком.
| Мужская обувь | Женская обувь | ||
| Классические туфли | Высокие ботинки и сапоги без каблука | ||
 |
Полуботинки | Высокие ботинки и сапоги с каблуком до 5 см | |
| Высокие ботинки и сапоги |  |
Туфли с каблуками до 5 см | |
 |
Кроссовки |  |
Кроссовки |
 |
Мокасины, слипоны, кеды |  |
Мокасины, слипоны, кеды |
Для кого предназначены стельки?
Стельки подойдут тем, у кого вместе с вальгусной деформацией большого пальца стопы присутствует еще и поперечное плоскостопие.
Почему важно лечить вальгусную деформацию комплексно и с помощью чего это делать?
Корректоры лучше справятся с задачей, если использовать их в комплексе с другими средствами. Комплексный подход включает в себя использование противовоспалительного крема вместе с силиконовыми корректорами и расширители для обуви, которые помогают «подогнать» обувь под косточку.
Расширители для обуви при «косточке» на ногах
Обладателю больших «косточек» проблематично подобрать подходящую обувь, ведь производители не выпускают модели, рассчитанные на стопы с «шишками». Новые ботинки приходится долго и мучительно разнашивать до момента, пока стенки обуви не растянутся нужным образом. Обувь давит, воспаленные суставы болят, а корректоры не помещаются в и без того узкие новые ботинки.
Для решения этой проблемы придуманы специальные расширители. Они вставляются в носочную часть обуви и, подобно колодкам, расширяют ее.
Крем от «шишки» на большом пальце
Кремы от «шишек» можно использовать при любой степени деформации. Они не лечат искривление, а лишь снимают воспаление от прогрессирующего заболевания и натирания обувью. При жжении и болях кремы оказывают охлаждающее действие.
Кремы нужно использовать одновременно с силиконовыми корректорами. Под силиконом образуется «эффект сауны», за счет которого действие крема усиливается. За счет обилия натуральных компонентов кремы от «косточки» выполняют не только свою прямую задачу, но и решают другие проблемы стопы:
- Борются с грибковыми заболеваниями;
- Снимают болевые ощущения;
- Избавляют от отечности ног;
- Питают и увлажняют кожу стоп;
- Улучшают кровообращение в нижних конечностях.
При лечении вальгусной деформации нужно помнить о двух важных моментах:
1. Даже маленькие «косточки» при несвоевременном лечении могут превратиться в большие воспаленные «шишки».
Нужно начинать коррекцию на начальной стадии, когда сустав еще не сильно воспален. Бороться с сильно увеличенной воспаленной «шишкой» гораздо сложнее, дольше и болезненнее.
2. Комплексный подход в лечении «косточек» значительно ускоряет процесс и делает его более действенным.
Среди корректоров не существует «волшебной таблетки», которая в одночасье избавит вас от всех проблем, связанных с «косточкой». Поэтому шины лучше использовать в комплекте с силиконовыми корректорами, а их, в свою очередь, комбинировать с противовоспалительными кремами и расширителями для обуви.
И все-таки: когда какие корректоры использовать?
Вот несколько простых советов по выбору и использованию корректоров. Они основаны на личном опыте тестирования изделий и отзывах наших покупателей.
Если «косточка» небольшая
Используйте силиконовый фиксатор для обуви и вальгусную шину для дома и/или сна.
Большая «косточка», и вы готовы надевать корректоры только во время сна
Выбирайте ночной бандаж + силиконовые фиксаторы.
Если «косточка» болит, и перекрещиваются большой и второй пальцы стопы
Пользуйтесь силиконовыми корректорами и тканевым бандажом. Надевайте их когда и где угодно: дома, на работе, босиком, в обуви.
Если давит и натирает обувь
Используйте расширители для обуви.
При всех вышеперечисленных проблемах
Независимо от того, какие корректоры вы выбрали, используйте ортопедические стельки и крем от «шишек» на ногах, чтобы усилить лечебный эффект.
Безоперационные методы лечения деформаций стопы
Безоперационные методы лечения деформаций стопы, (проще говоря, косточки на ноге), наиболее эффективны на начальной стадии заболевания. Подобную деформацию называют вальгусной, и выражается она в искривлении плюснефалангового сустава большого пальца. Выпирающая шишка – это не только эстетический дискомфорт, она может препятствовать ходьбе, вызывать повреждение кожи в виде мозолей и ссадин и даже стать причиной артроза, варикоза или плоскостопия.
В сложных случаях с вальгусной деформацией способно справиться только операционное вмешательство, которое сопровождается длительным восстановлением. Чтобы не допустить развития болезни и не ограничивать свое передвижение в период послеоперационной реабилитации, нужно своевременно диагностировать деформацию и прибегнуть к безоперационным методам лечения.
Причины возникновения вальгусной деформации
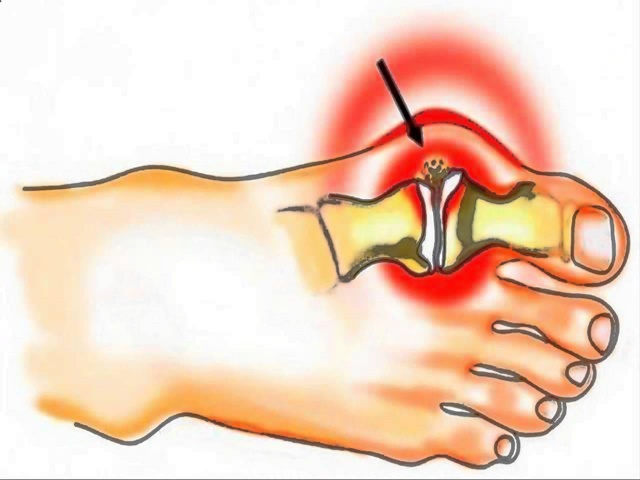
С проблемой сталкиваются чаще всего женщины (97–99 %), возраст которых 30 лет и больше. Это распространенная патология стопы, она находится на втором месте после плоскостопия. Из-за прогрессирующей деформации человек лишается полноты движений. Кроме того, при наличии этого заболевания выбор обуви ограничен, носить ее неудобно или больно.
Рекомендуемые статьи по теме:
Главные причины появления дефекта:
Некомфортная обувь (слишком узкий носок или высокий каблук).
Наличие плоскостопия. У нормальной стопы есть поперечный и продольный свод, их образует и поддерживает мышечно-сухожильный корсет. Благодаря сводам стопа во время ходьбы амортизируется, предупреждая деформацию костно-суставных структур. Если мышечная мускулатура ослаблена, происходит уплощение стопы. В результате костно-суставный аппарат начинает испытывать большие нагрузки, что приводит к деформации.
Наследственность. Деформация возникает из-за генетической предрасположенности к заболеваниям опорно-двигательного аппарата, нехватки кальция (приводит к остеопорозу), недостатка витамина Д (причина развития рахита), мочевой кислоты (способствует появлению подагры). Имеет место и наследственная специфика строения стоп, когда длина первой кости плюсны больше других, ее наклон изменен или сустав очень подвижный.
Работа, связанная с балетом, танцами. Пуанты балерины имеют меньший размер, чем ее обычная обувь. Поэтому ступня вынуждена изгибаться, чтобы была возможность опоры на пальцы. На носках, площадь которых всего 2 см 2 , держится вес тела целиком. В результате танцевальной деятельности у балерин неминуемо деформируется стопа.
Пожилой возраст, в котором происходит сокращение выработки эстрогена, отвечающего за замедление разрушения костных тканей. Без эстрогена кости начинают интенсивно терять кальций, что приводит к остеопорозу.
Лишняя масса тела. Из-за нее возрастает нагрузка на стопы.
Травмированная стопа, у которой нарушена конфигурация и повреждены фиксирующие структуры.
Воспаление суставов (артрит), приводящее к изменению их структуры (усугубляется процесс вальгусной деформации ступни).

Диагностика стадии заболевания
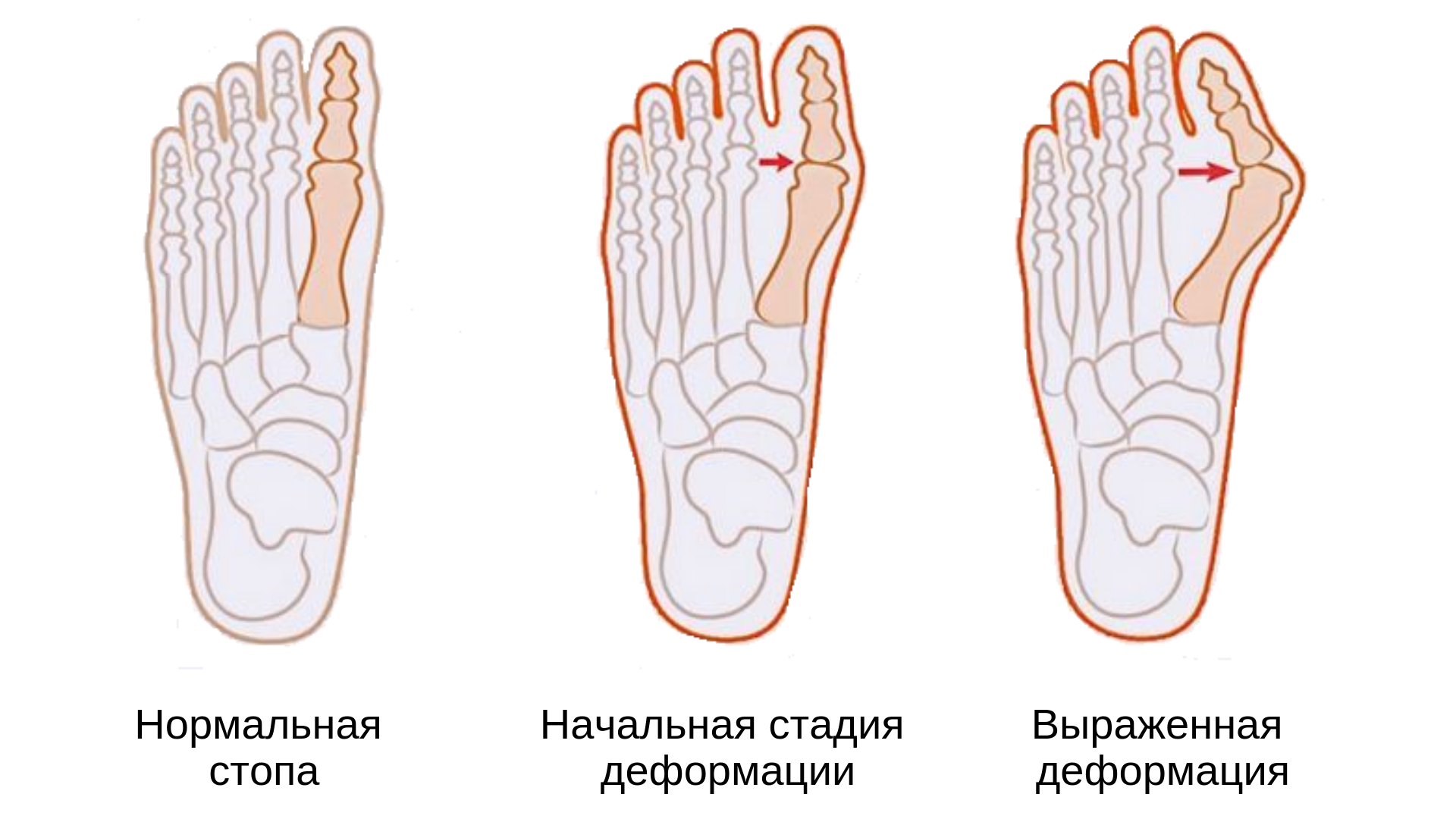
Существует 3 степени заболевания, которые можно различить по проявлениям симптомов и внешнему виду стопы.
Начальная (умеренная). Пациент жалуется на неудобство при носке обуви, что проявляется в трении кожи, образовании мозолей на наружном крае первого плюснефалангового сустава. Появляется шишка с покраснением и отечностью близлежащих тканей. Часто в зоне стопы наблюдаются регулярные боли ноющего характера. Рентгенограмма показывает угол вальгусного отклонения меньше 20 о .
Средняя. Наблюдается артрит (воспаление сустава) с характерным покраснением кожных покровов. Болевые ощущения усиливаются. Внешний осмотр показывает смещение второго пальца первым. Образуются натоптыши на участках под вторым и третьим пальцами. Угол вальгусного отклонения возрастает до 20–40°. На рентгеновском снимке виден подвывих 1-го плюснефалангового сустава.
Запущенная. Во всей стопе ощущается болезненность, движения во время ношения обуви становятся скованными. Во многих случаях пациенты теряют трудоспособность. Стопа существенно деформирована. Происходит сильное смещение первого пальца, который оказывается над или под вторым. В основании первого пальца происходит образование большого костного выступа. Кожные ткани под вторым и третьим пальцами грубеют, формируются натоптыши, мозоли. Рентгенограмма показывает, что угол вальгусного отклонения превышает 40 ͦ. Отчетливо виден подвывих или вывих 1-го плюснефалангового сустава.
Необходима консультация специалиста при следующих изменениях:
в районе основания большого пальца появилась припухлость;
выпирающая косточка покраснела и болит;
палец отклоняется кнаружи;
ноги сильно устают при ходьбе;
на подошвах образуются болезненные мозоли и натоптыши.
С проблемами деформации стопы нужно обращаться к врачу-ортопеду. При первичном осмотре он выяснит, какова величина отклонения большого пальца, в каком состоянии находятся сосуды, есть ли мозоли, натоптыши, ощущается ли боль в суставе. Кроме того, врач оценит степень подвижности ступни. Чтобы поставить диагноз, одного осмотра недостаточно, необходимо дополнительное обследование: рентген в 3-х проекциях, МРТ, компьютерная плантография.
Заболевание поддается безоперационному лечению лишь на начальных стадиях (1–2) при величине угла отклонения не больше 20 ͦ. Хорошо помогают разнообразные фиксаторы, ортопедическая обувь, занятия лечебной физкультурой, медикаменты. Хирургический способ показан, если угол отклонения пальцев превышает 20 ͦ, боль носит постоянный характер, наблюдается нарушение походки, выпирающий сустав неподвижен.
Консервативное лечение вальгусной деформации противопоказано в следующих случаях:
Наличие варикозного расширения вен, тромбофлебита.
Открытые незажившие раны на ступнях.
Пациент испытывает непереносимость фиксирующих материалов.
Выявлены аллергические реакции на медикаменты.
Следует соблюдать осторожность при назначении лечения пациентам с сахарным диабетом, облитерирующим эндартериитом (стопы являются уязвимыми и нуждаются в особом уходе).
Осложнения проявляются в усилении болезненных ощущений, уменьшении подвижности стоп, деформации пальцев, патологии коленного и тазобедренного суставов, нарушении походки.
Если пациент не будет придерживаться рекомендаций ортопеда, это может спровоцировать прогрессирование заболевания. Тогда хирургическое вмешательство неизбежно.
Безоперационные методы лечения деформаций стопы
Консервативный способ направлен на:
Устранение причин, по которым стопа искривлена.
Исправление деформации конечностей.
Снятие симптомов, сопровождающих заболевание (болей, воспалений, отеков).
По прошествии определенного времени, если наблюдается положительная динамика, кость прекращает свой рост, ее размеры уменьшаются, что приводит к нормализации состояния ступни в целом. При условии соблюдения всех предписаний специалиста можно добиться правильного распределения нагрузки на стопу.
Если больной обратился к доктору впервые, его полностью обследуют. Это необходимо для назначения наиболее эффективного курса лечебных процедур.
Самые распространенные диагностические методы, применяемые для изучения патологии:
визуальный осмотр деформированной конечности;
рентгенографическое исследование с целью выявления всех костных изменений;
компьютерная плантография, определяющая степень нагрузки на определенные области стопы.
Подробно изучив и проанализировав полученные результаты, врач-ортопед назначает пациенту оптимальное консервативное лечение. Важными факторами, влияющими на выбор тех или иных методов, являются:
возраст пациента (как правило, 50 лет и старше);
угол вальгусной деформации (не должен быть больше 30°);
отсутствие других патологий стопы.
Сегодня разработан ряд достаточно эффективных безоперационных методов лечения деформаций. Нередко для того, чтобы достичь положительных результатов, применяют сразу несколько медицинских подходов и лечебных препаратов.
Хороший результат в борьбе с вальгусной деформацией стопы показали следующие консервативные методы:
Применение специальных приборов и приспособлений.
Разнообразные лечебные мероприятия.
Использование препаратов народной медицины.
Для получения длительного положительного эффекта важен комплексный подход, при котором гармонично сочетаются все известные методы терапии.
С целью устранения негативных симптомов, сопровождающих деформацию ступней, успешно применяется медикаментозное лечение. Чтобы купировать воспалительный процесс, в суставную полость вводятся препараты, содержащие гормоны («Дипроспан», «Гидрокортизон»). Помимо гормональных средств, с этой же целью используются противовоспалительные средства наружного применения. С болевым синдромом хорошо справляются обезболивающие лекарства, такие как ибупрофен, парацетамол.
Существуют негативные факторы, усугубляющие болезнь, которые рекомендуется исключить. К ним относятся:
ношение неудобной обуви на высоком каблуке;
профессиональная деятельность, связанная с длительной нагрузкой на ноги (учитель, продавец, парикмахер).
Поэтому для быстрого выздоровления важно подбирать удобную обувь, больше ходить босиком, снизить по возможности нагрузку на ноги и четко следовать рекомендациям врача.
Данные приспособления носят и постоянно, и только в ночное время. Бандажи и вальгусные шины бывают силиконовые, пластиковые, изготовленные из эластичных тканей. Принцип действия шины: специальная накладка фиксирует большой палец в нужном положении и давит на выпирающую косточку.
Функция бандажа заключается в снижении нагрузки на ступни, купировании боли, облегчении ходьбы, предохранении костей от последующего искривления.
Рекомендуем
- Синусоидально-моделированные токи (СМТ)
Физиотерапевтический метод. Принцип действия: к ногам крепятся электроды, через которые поступает электрический разряд к мышцам и связкам. Процедура является безопасной и не вызывает болезненных ощущений. Благодаря воздействию СМТ происходит стимуляция нервных окончаний, повышается тонус тканей, улучшается кровообращение, устраняется отечность.
Назначение лекарственных препаратов требуется для купирования боли, воспаления, отеков. Медикаментозная терапия проводится с применением таблеток, уколов, мазей, гелей. При лечении используются «Ибупрофен», «Кетанов», «Диклофенак», «Индометацин» и другие нестероидные противовоспалительные препараты. Если боли сильные, врач назначает введение гормональных средств внутрь полости сустава.
Данные приспособления применяют, если необходимо жестко зафиксировать ногу. С помощью изготовленного из прочного пластика тутора сустав становится неподвижным.
Ортезы бывают 2 видов: безнагрузочные (их используют в ночное время, так как они не допускают движения) и функциональные (в них можно активно двигаться). Для каждого конкретного пациента делается индивидуальный слепок, по которому изготавливается приспособление.
Хорошим домашним средством для ног являются ванночки. Вода в них должна быть теплой (37–38 о С). Процедуру выполняют не более 15 минут. В разнообразные составы ванночек входят, как правило, соль, йод, хвойный или травяной настои. Курс длится 1–2 недели.
Чтобы уменьшить косточку, применяют средства народной медицины. Эффективны различные примочки, компрессы, содержащие прополис, скипидар или глину, йодистая сетка, ванночки с отваром кожуры картофеля или хозяйственным мылом.
Рекомендуем
Тепловые методы лечения включают парафиновые или озокеритовые обертывания ступней. Это позволяет улучшить микроциркуляцию крови, восстановить поступление питания к мышечным тканям, снять усталость.
ЛФК и специальные приспособления для безоперационного лечения деформаций стопы
Лечебная гимнастика и массаж ног — эффективные мероприятия, направленные на снятие напряжения мышц, укрепления связок. Массаж необходимо проводить курсами по 10–20 сеансов с промежутком в один месяц.
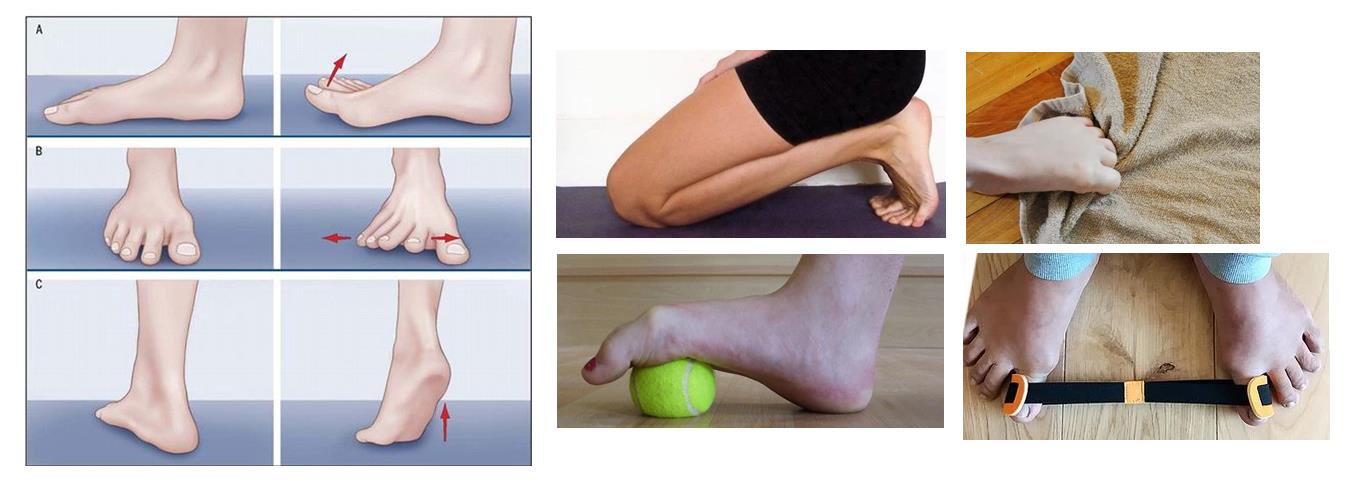
Чтобы вернуть пальцам подвижность, нужно выполнять следующие упражнения:
Ходить на носочках.
Ходить с упором на наружную сторону ступни.
Перекатывать небольшой мяч стопой.
Захватывать мелкие вещи пальцами ног.
Кроме того, пользу приносят занятия плаванием, велопрогулки, хождение босиком.
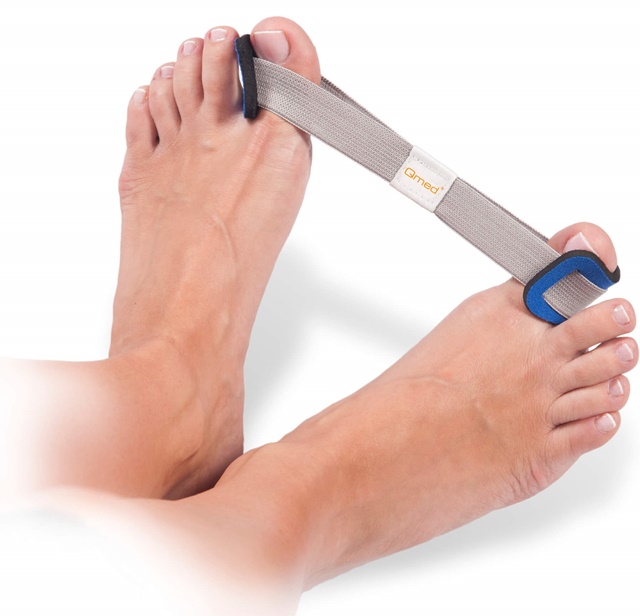
Консервативные методы исправления деформации стопы включают использование специальных ортопедических приспособлений: стелек, стяжек, шин, ночных корректоров и т. д.
Стельки, которые изготавливаются для каждого пациента индивидуально, имеют специальное основание. Они способствуют устранению нагрузки на сустав и помогают вернуть ступне ее амортизирующие функции.
Супинаторы и межпальцевые перегородки служат для выравнивания фаланг пальцев и уменьшения деформации.
Благодаря ночному бандажу-корректору большой палец ноги находится в правильном положении.
Накладка ортопедической шины обеспечивает надежную фиксацию пальцев, тем самым способствуя постепенному выравниванию стопы.
Эти приспособления допускается носить постоянно. В некоторых случаях используются специальные стяжки, поддерживающие поперечный свод стопы.
Чтобы лечение было эффективным, важно устранить главную причину заболевания – отказаться от узкой обуви на высоком каблуке. Следует выбирать комфортную натуральную обувь, которая выполнена из мягких материалов, имеет широкий носок и каблук не более 5 см. Только в этом случае нагрузка на стопу будет распределяться равномерно.
Почему клиенты выбирают Центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой специалист, а один из лучших в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Удаление «косточки» у большого пальца ноги: методика доктора Цуканова
К чему приводит увеличение косточки большого пальца на стопе? Можно ли остановить процесс своими силами? Если делать операцию, то на какой стадии? Когда можно ходить? А сколько это стоит?
Рассказывает ортопед-травматолог, хирург Frau Klinik Цуканов Владимир Евгеньевич.
Вальгусная деформация стопы – искривление большого пальца с разрастанием шишки у его основания. Это не только изменение формы стопы и сложности с подбором/ношением обычной обуви, но и нарушение амортизирующих функций стопы, что приводит к увеличению нагрузки на вышестоящие суставы и позвоночник. В дальнейшем нередко развивается деформирующий артроз стопы и постоянный болевой синдром. То есть нарушается основная функция стопы – человек не может нормально ходить.
Что такое «косточка» и почему она появляется?
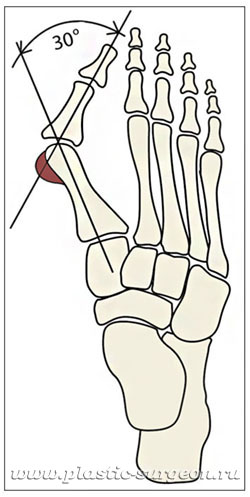
При вальгусной деформации «косточка» (первая плюсневая кость) увеличивается в размере и искривляется. На ее головке появляется нарост из костной и соединительной ткани, который называется экзостоз. Большой палец отклоняется кнаружи, затем деформируются остальные пальцы. Иногда отклонение кости минимальное, а нарост («косточка») большой. Бывает и наоборот – при очень выраженной деформации небольшая «шишка». Деформация всегда развивается по индивидуальному сценарию.
У мужчин вальгусная деформация встречается в 50-60 раз реже, чем у женщин. Это генетическая предрасположенность. Неправильная обувь (каблуки, обувь с узким мыском) тоже считается одним из факторов развития. Однако ведущая роль все равно принадлежит генетической программе, изменить которую шансов мало.
Ортопедическая обувь не может уменьшить «косточку». Такая обувь искусственно распределяет нагрузку на свод стопы, за счет чего нагрузка на вышестоящие суставы снижается. Амортизирующая функция стопы дублируется ортопедической обувью и мышцы, которые отвечают за амортизацию, расслабляются. Расслабляются и перестают работать в нужном объеме. Поэтому внешний фиксатор назначается только на короткое время, а после отмены назначают лечебную физкультуру, чтобы восстановить разрушенный мышечно-связочный аппарат. Производители ортопедической обуви лоббируют ее производство и назначение, но подбирать ортопедическую обувь нужно под строгим контролем врача, чтобы не повредить собственную амортизирующую функцию.
Ортезы задерживают развитие деформации, но устранить развившуюся деформацию или сдержать дальнейшее искривление они не могут.
Лечение вальгусной деформации
Устранить вальгусную деформацию первого пальца можно только хирургическим путем. На сегодняшний момент существует 3 основные методики:
- Закрытая остеотомия через прокол кожи:
Через прокол специальной фрезой удаляют экзостоз и делают остеотомию: вырезают клиновидный сегмент из деформированной кости. Затем перемещают кость в правильное положение и накладывают специальную жесткую повязку на палец. Закрытая итальянская методика не предполагает установки в кость каких-либо фиксаторов.
У этого способа есть свои недостатки:
Во-первых, «шишка» – это не только разрастание кости, но и толстая кожная часть, и гипертрофированная капсула сустава. При удалении «шишки» закрытым способом утолщенная кожа остается, поэтому косметический эффект не полный. Этот кожный мешок может стать немного меньше, но совсем он не рассосется. При других методиках выполнения операции через разрез удаляют все лишние ткани и накладывают косметический шов, получая максимально возможный косметический эффект.
Во-вторых, в отсутствие фиксатора болевые ощущения в реабилитационном периоде сохраняются дольше, так как костные отломки не зафиксированы.
Современные фиксаторы обеспечивает полную неподвижность костных фрагментов. Кость, конечно, не срастется за несколько часов, но функционально такая неподвижность уже на операционном столе дает состояние кости «почти срослась». То есть человек возвращается к привычной жизни и нагрузке значительно раньше. - Остеотомия с фиксацией кости винтами:
В этой технике кость распиливается на большом протяжении. Тоже удаляется клиновидный сегмент, и затем кость скрепляется титановыми винтами в положении коррекции.
Большая площадь разреза и костного распила означает, что кровоснабжение кости нарушается очень сильно. Травматичность операции дает повышенную вероятность осложнений. Даже если операция прошла хорошо и кости скреплены корректно, невозможно предсказать, справится ли организм с таким объемом повреждения без проблем. Результатом большой костной травмы могут быть: развитие асептического некроза с рецидивом деформации; нестабильность фиксаторов, приводящая к повторному смещению; и самое серьезное осложнение – воспаление послеоперационной раны. - Остеотомия без применения винтов – «золотая середина»:
Эта технология разработана Центральным институтом травматологии и ортопедии (ЦИТО) более 50 лет назад, накоплен большой опыт. Основное отличие нашей современной практики от того, что делали 30-40 лет назад – применение высокоточной аппаратуры, которая позволяет свести к минимуму повреждения мягких тканей.
Мы оперируем живого человека, все ткани которого кровоснабжаются. Поэтому минимизировать объем поврежденных тканей вокруг кости я считаю вопросом принципиальным.
Мы делаем разрез размером около 15 мм и через него устраняем и костную деформацию, и экзостоз. Небольшая площадь разреза означает меньшую вероятность осложнений, кровотечений, повреждений внутренних сосудов. Соответственно, и меньший срок реабилитации – сращение искусственного перелома и заживление идет быстрее. Перспектива позитивного исхода операции повышается в разы.
Винты я использую только, если без них обойтись нельзя. Но наша методика позволяет обходиться без них практически всегда. Я устанавливаю спицу, которая фиксирует кости. Остеосинтез более прочный и при этом менее травматичный. При ходьбе человек не чувствует спицу, так как она находится внутри кости. Оперированная область неподвижна, палец зафиксирован крепко и прямо. Через 6 недель, когда спица выполнит свою функцию, ее удаляют. Технически это простая процедура: спица стоит внутри кости, и наружу из ногтевой фаланги под мягкими тканями торчит ее кончик. Вынимают спицу через маленький разрез (2-3 мм), зона перелома, операции при этом уже не затрагивается. Болезненность процедуры определяется болевым порогом – кому-то требуется местная анестезия, кому-то кратковременный наркоз. После удаления спицы палец начинает двигаться. Восстановление полного объема движений происходит в течение 2-3 недель. Подробнее о методике .
Ходить после операции можно уже на следующий день в обычной свободной обуви, в которой нет давления на зону операции. Дальнейшее зависит от болевого порога. Есть пациенты, которые уже через 3 дня приходят на перевязку без какой-либо дополнительной опоры и не хромая, а кому-то нужно больше времени. Как правило, через 2 недели человек ведет нормальную жизнь в бытовом объеме – может свободно ходить, ездить за рулем, принимать душ, работать. Бегать и прыгать можно через 6 недель после удаления фиксатора.
Диапазон цен в Frau Klinik на данное время – 65 000-130 000 рублей за одну ногу. Стоимость операции определяется не столько операцией как таковой, сколько условиями, в которых она проводится. У нас комфортная клиника в центре Москвы, дорогая высокоточная аппаратура, полная стерильность всех составляющих. Мы используем только синтетические одноразовые материалы, и никогда биологические – это исключает бактериальные инфекции и в целом снижает вероятность рисков.
Когда лучше делать операцию?
Как и при любом лечении, чем меньше стадия, тем легче и проще проходит коррекция. Однако есть и другой фактор: чем в более позднем возрасте проводится операция, тем меньше вероятность рецидива. За вальгусную деформацию ответственна генетика, и молодой организм сильнее стремится вернуться к заданной программе. Зрелый организм – менее.
Но в целом, конечно, лучше устранять вальгусную деформацию на небольших стадиях и не доводить дело до 2й, 3й степени и серьезного нарушения качества жизни. В данном случае каждый решает сам, когда ему удобнее пройти операцию.
Противопоказания к устранению вальгусной деформации такие же, как для любой другой операции – общесоматические, плюс наличие тяжелых воспалительных процессов на стопе. Проблемы с венами противопоказанием не являются.
Косточка на большом пальце ноги
Из этой статьи вы узнаете почему появляется косточка на большом пальце, как лечить косточку консервативно, какие показания для операции по удалению косточки, какие существуют операции на косточке большого пальца, сколько стоит операция на косточках, что делать после операции на косточках, какие могут быть осложнения и многое другое.
Косточка на большом пальце.
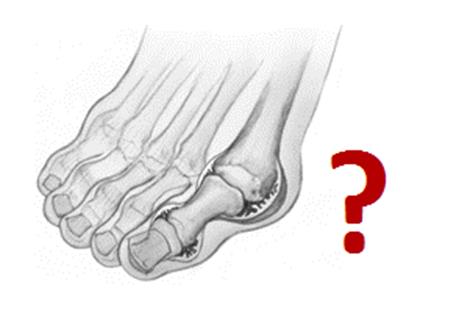
Словом «косточка» в среде людей, не имеющих отношения к медицине, принято называть любую деформацию в области первого плюсне – фалангового сустава стопы. Существует несколько основных видов такой деформации. Во первых это Халюс Вальгус, Hallux Valgus или вальгусная деформация большого пальца стопы. Во вторых это артроз большого пальца ноги, а вернее, первого плюсне – фалангового сустава стопы. Ниже мы рассмотрим две эти деформации чуть подробнее. Также косточка может развиваться на фоне таких заболеваний как подагра и ревматоидный артрит, по этой причине мы кратко опишем особенности поражения большого пальца стопы при этой патологии.
Халюс Вальгус.
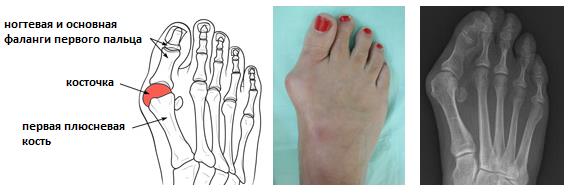
Отклонение первого пальца кнаружи с формированием «косточки» по внутренней поврехности первого плюсне-фалангового сустава получило название Hallux Valgus халюс вальгус, что в переводе с латинского и означает отклонение первого пальца (hallux) кнаружи (valgus). Термин Hallux Valgus был впервые введён в 1871 году Carl Heuter, который назвал так отклонение первого пальца стопы кнаружи от центральной оси тела. Халюс Вальгус наиболее часто встречаемая деформация переднего отдела стопы, его частота возрастает с возрастом и составляет 3% населения в возрасте 15-30 лет, 9 % в возрасте 31-60 лет и 16% лиц старше 60 лет. 9 из 10 пациентов с Hallux Valgus – женщины.
Артроз большого пальца ноги.
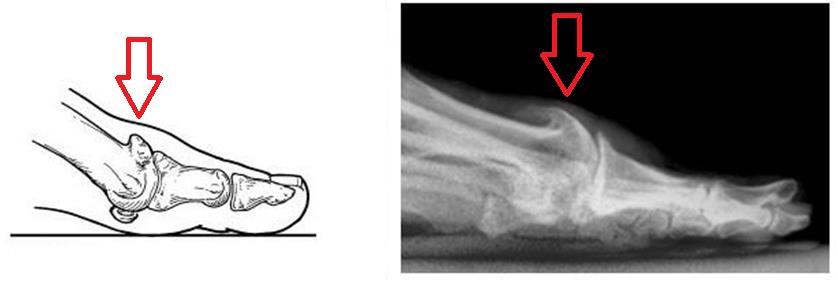
Артроз большого пальца ноги, а вернее, первого плюсне-фалангового сустава получил название Hallux Rigidus, что в переводе с латинского означает тугоподвижный (Rigidus) первый палец стопы (Hallux). Первый плюснефаланговый сустав наиболее часто из всех суставов стопы поражается артрозом. Среди всех деформаций переднего отдела стопы Hallux Rigidus уступает только Hallux Valgus. Значительно чаще встречается в возрастной группе от 30 до 60 лет.
Косточка на большом пальце причины.
Причины возникновения «косточки» на большом пальце до настоящего момента времени остаются не до конца изученными. В случае если «косточка» формируется на фоне подагры или ревматоидного артрита можно говорить о её вторичном характере по отношению к этим заболеваниям. Но в большинстве случаев эти деформации появляются без какой-либо связи со специфическими болезнями и рассматриваются как самостоятельные заболевания.
Появление Hallux Valgus связывают с множеством факторов. Традиционно возникновение халюс вальгус связывают с ношением обуви на высоких каблуках. И действительно, нельзя не обратить внимание на то, что вальгусное отклонение первого пальца значительно чаще встречается именно у женщин. Узкий и тесный мыс и высокий каблук приводят к перераспределению нагрузки на передний отдел стопы. Но это далеко не единственная причина. Предрасположенность к халюс вальгус наблюдается у лиц с плосковальгусной стопой, поперечным плоскостопием, эквиноварусной деформацией стопы, синдромами гипермобильности соединительной ткани. Все эти анатомические особенности вкупе с ношением обуви на высоком каблуке приводят к перегрузке первого плюсне-фалангового сустава, повреждению его суставной капсулы с внутренней стороны и отклонению первого пальца кнаружи. Если палец отклоняется от своей оси, то все крепящиеся к нему сухожилия в последующем будут приводить к усилению деформации.
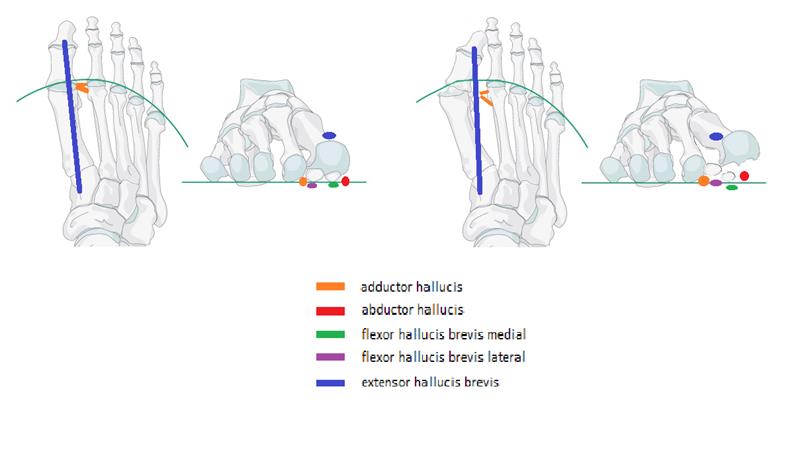
После того как такое отклонение произошло, никакие консервативные меры уже не способны вернуть его в нормальное положение и направлены только на борьбу с болью и замедлением прогрессирования болезни. Если пациент не начинает лечение и продолжает носить обувь с тесным мысом и каблуком то деформация будет быстро прогрессировать.
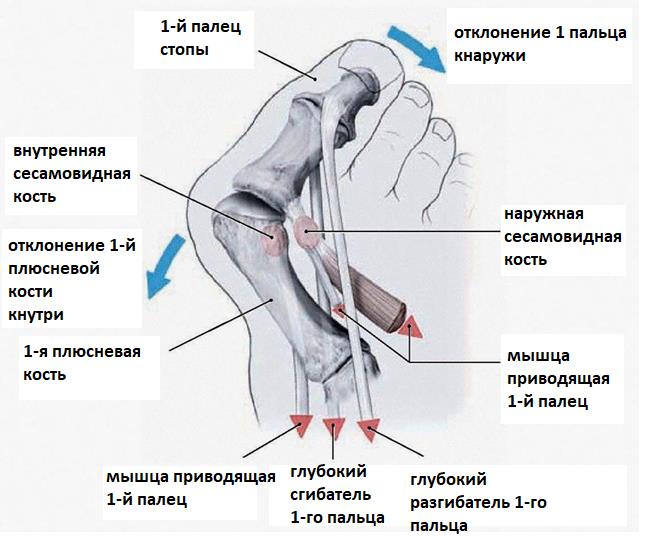
Возникновение артроза первого плюсне – фалангового сустава, Hallux Rigidus связано с рядом анатомических особенностей, таких как чрезмерно длинная и приподнятая кверху первая плюсневая кость, генетические причины, предыдущие травмы первого плюсне – фалангового сустава. Также он наиболее часто поражается при таких метаболических расстройствах как подагра, когда в полости сустава откладываются соли мочевой кислоты, и при ревматоидном артрите, когда ткани сустава атакует собственная иммунная система. Подагра и ревматоидный артрит после нескольких таких атак приводят к возникновению артроза первого плюсне – фалангового сустава, на фоне которого и формируется характерная болезненная тугоподвижность.
Болит косточка на большом пальце.
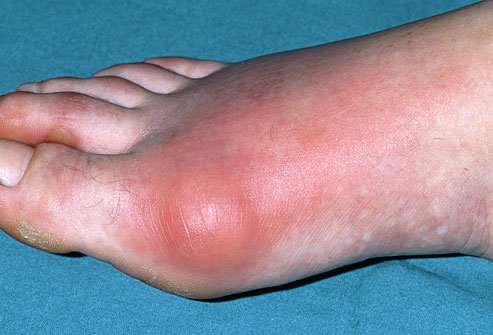
Боли в области первого плюсне-фалангового сустава могут наблюдаться как при вальгусном отклонении первого пальца так и в случае его артроза. При халюс вальгус боли часто связаны с воспалением суставной сумки, или бурсы, расположенной по внутренней поверхности сустава и служащей для уменьшения трения между суставной сумкой, кожей и костью. Когда ось первого пальца отклоняется кнаружи и сама стопа распластывается данная область находится в постоянном натяжении и дополнительно травмируется обувью. Также боли при вальгусном отклонении первого пальца связаны со смещением всего комплекса сухожилий сгибателей первого пальца с расположенными внутри них сесамовидными костями кнаружи.
Боли сопровождают и артроз первого плюсне-фалангового сустава. В этом случае они чаще затрагивают тыльную поверхность сустава или захватывают весь сустав целиком. Боли при этом связаны прежде всего с износом суставного хряща, формированием костных наростов, которые в свою очередь травмируют суставную сумку и окружающие мягкие ткани. Боли при подагре и ревматоидном артрите поначалу носят волнообразный характер и связаны прежде всего с атаками заболевания. То есть в случае подагры – с повышением уровня мочевой кислоты в крови которая кристаллизируется в суставной жидкости, а в случае ревматоидного артрита с повышением уровня антител которые повреждают суставную сумку и приводят к её воспалению.
Подагра.
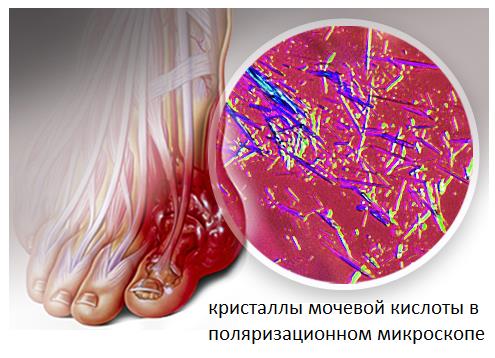
Подагра проявляется внезапными, сильными атаками болей, покраснения и отёка суставов. При этом наиболее часто поражается именно первый плюсне-фаланговый сустав. Подагрическим артритом может заболеть кто угодно, но существуют определенные предрасполагающие факторы (они перечислены ниже). Подагра широко распространена, частота её встречаемости в популяции колеблется от 3,6 до 5,3%.
Подагра приступ.
Подагрическая атака часто начинается внезапно, в течение нескольких часов, часто ночью, у пациента появляется ощущение, что большой палец горит, а любые движения в нём вызывают нестерпимую боль. Приступ длится около 3-5 дней, но остаточные боли могут продолжаться и 2-3 недели после окончания приступа.
Подагра причины.
Приступы подагры связаны с формированием кристаллов моноурата натрия в суставе, что вызывает воспаление, интенсивную боль, а после нескольких подобных атак – разрушение суставного хряща. Главным условием для появления этих кристаллов служит высокий уровень мочевой кислоты в сыворотке крови. Мочевая кислота является конечным продуктом биологического распада таких веществ как нуклеиновые кислоты и белки. В норме количество мочевой кислоты не велико и она выводится из организма почками. Но в случаях когда в пищу употребляется большое количество пищи богатой нуклеиновыми кислотами (например красное мясо и красное вино) уровень мочевой кислоты значительно возрастает, что может привести к повышению её концентрации в синовиальной жидкости сустава и выпадению в виде острых, иглообразных кристаллов моноурата натрия.
Подагра факторы риска.
Факторами риска подагрического артрита являются:
-наследственность (повышенная продукция мочевой кислоты или нарушенное выведение её почками)
-диета (содержащая большое количество нуклеотидов, которые при расщеплении выделяют огромное количество мочевой кислоты)
-ожирение (повышенная продукция мочевой кислоты)
-нарушение функции почек (сниженное выведение мочевой кислоты)
-алкоголизм (алкоголь конкурирует с мочевой кислотой за выведение почками)
-приём препаратов (тиазидные диуретики, и малые дозы аспирина – часто применяемые в лечении гипертонии, значительно увеличивают концентрацию мочевой кислоты за счёт нарушения её выведения почками)
-пол и возраст. До менопаузы риск подагрического артрита у женщин крайне низок и подагрой от 30 до 50 лет намного чаще болеют мужчины. Однако после 50 вероятность заболеть подагрой у женщин значительно выше.
Подагра лечение.
Если рассматривать подагру в контексте косточек на ногах, то следует сказать, при своевременном и грамотном лечении основного заболевания сами по себе косточки не будут доставлять вам неудобств.
Острая подагрическая атака купируется интраартикулярной инъекцией ГКС (или системным приёмом ГКС в случае если бывает вовлечено множество мелких суставов) и приёмом высоких доз НПВС на протяжении 2-5 дней, с последующим приёмом НПВС в более низкой дозировке на протяжении 7-10 дней. Хорошо помогает бороться с болевым синдромом местное применение холода по 15 минут каждые 4-5 часов и возвышенное положение конечности. Принимать препараты снижающие уровень мочевой кислоты во время острой атаки не нужно, это только растянет её во времени. После того как атака подагры завершилась, больному следует чётко следовать диете со сниженным содержанием нуклеотидов, соблюдать питьевой режим, отказаться от приёма алкоголя. Также производится контроль уровня мочевой кислоты крови, если этот показатель снижается недостаточно на фоне одной диеты то к лечению добавляется аллопуринол (препарата для снижения уровня мочевой кислоты).
В случае если лечение подагрического артрита и самой подагры было начато несвоевременно, проводилось неправильно, или подагра по каким либо причинам плохо поддавалась терапии, велика вероятность формирования выраженного артроза как следствие разрушения сустава кристаллами мочевой кислоты. В такой ситуации встаёт вопрос о лечении артроза, так как полностью разрушенный сустав не способен уже выполнять свою функцию и причиняет своему владельцу боль уже в отсутствии подагрических атак. О хирургическом лечении артроза читайте ниже.
Ревматоидный артрит.
Ревматоидный артрит – хроническое заболевание, приводящее к поражению множества суставов. Чаще всего первыми поражаются пястно-фаланговые и проксимальные межфаланговые суставы кистей. Ревматоидный артрит широко распространённое заболевание, частота его встречаемости в популяции колеблется от 0,6 до 1,3%.
У 90% людей страдающих ревматоидным артритом поражаются и суставы стоп. Ревматоидный артрит поражает все отделы стопы, но так как эта статья посвящена всестороннему рассмотрению такого явления как «косточка» то мы рассмотрим только характерные особенности поражения первого плюсне – фалангового сустава. Характерная деформация которая появляется в переднем отделе стопы является уникальной для пациентов с ревматоидным артритом. Основной проблемой становится метатарсалгия – боль в средней части переднего отдела стопы.
Чаще всего у людей страдающих ревматоидным артритом поражаются сразу несколько суставов стопы, в том числе переднего отдела. Как следствие формируется серьёзно выраженный халюс вальгус с когтевидной деформацией остальных четырёх пальцев.
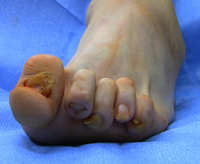
Ревматоидное поражение стопы часто сопровождается вывихом во 2-5 плюсне-фаланговых суставах. Такая деформация стопы приводит к формированию серьёзных мозолей как на подошвенной поверхности стопы так и на когтевидно деформированных пальцах. Ношение любой обуви при этом становится практически невозможно. В таких ситуациях встаёт вопрос о хирургической коррекции деформации.
Косточка на большом пальце лечение.
В случае если «косточка» появляется на фоне подагры или ревматоидного артрита то на первое место выступает специфическое лечение, назначаемое ревматологом. Ортопед в этой ситуации выполняет внутрисуставные инъекции глюкокортикостероидных препаратов, ношение ортопедических стелек и обуви, а в далеко зашедших случаях производит оперативное лечение деформаций. По этому, необходимо сначала исключить эти заболевания перед тем как начинать лечение косточки.
Но чаще всего боли в области косточки возникают при воспалении суставной сумки по внутренней (при халюс вальгус) или по тыльной (при артрозе) поверхности первого плюсне-фалангового сустава. Само по себе воспаление не является показанием к оперативному лечению и в большинстве случаев хорошо поддаётся консервативным мерам.
Самым лучшим методом лечения в этой ситуации является профилактика травматизации. Для снижения риска воспаления «косточки» надо строго запретить себе носить узкую и маломерную обувь, обувь с каблуком больше 5 см и обувь не подходящую для вашей формы стопы. Носите обувь с широким и мягким передним отделом, не давящую на область первого плюсне – фалангового сустава. Использование специальных силиконовых прокладок позволит ещё больше уменьшить давление на больной сустав.
Для медикаментозного снятия воспаления назначается НПВС (например ибупрофен), противовоспалительные мази (например найз), компрессы водка+вазелин 1:1 на ночь, сухой холод местно по 15-20 минут 4-5 раз в день.
В том случае если деформация переднего отдела стопы эластичная, и поддаётся мануальной коррекции, возможно остановить прогрессирование деформации и даже добиться улучшения ситуации при помощи таких методов как лечебная физкультура, тейпирование, ортезирование. Очень важен переход на свободную обувь с анатомической передней частью, чтобы исключить основной фактор провоцирующий деформацию.
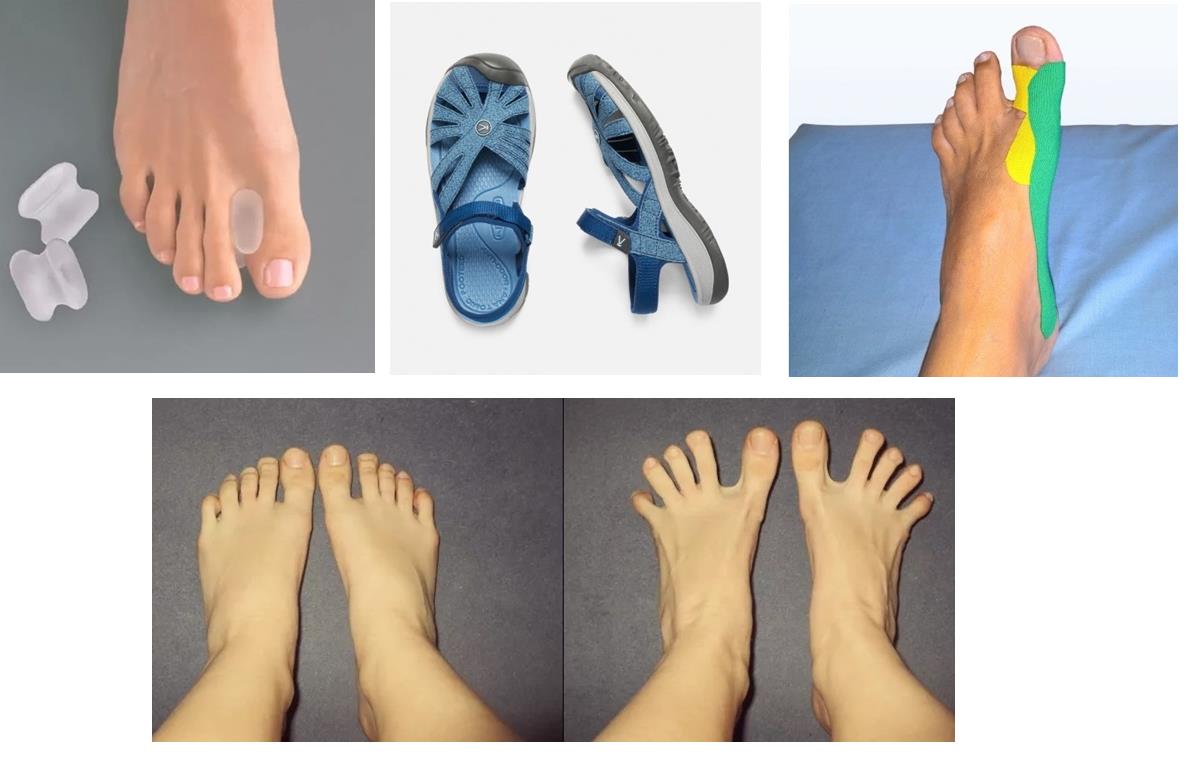
Лечебная физкультура направлена в основном на то чтобы “включить” те мышцы которые при поперечном плоскостопии не работают. Это прежде всего длинная малоберцовая мышца, задача которой – опускать первую плюсневую кость вниз, мышца приводящая большой палец, мышца отводящая мизинец.
В случае если ваша «косточка» не зашла слишком далеко, этих мер лечения и профилактики будет достаточно.
Если у вас сформировалась ригидная форма Hallux Valgus или вы испытываете постоянные боли в области первого плюсне-фалангового сустава из-за выраженного артроза выход только один – оперативное лечение.
Косточка операция.
Если консервативные меры не обеспечили вам удовлетворительного качества жизни, то остаётся только один выход – оперативное лечение. Выбор конкретной методики зависит от нескольких факторов:
1) Вид и степень деформации
2) Возраст и степень активности пациента
3) Сопутствующая патология
4) Хирургические навыки и предпочтения хирурга
5) Техническое оснащение операционной
6) Наличие фиксаторов той или иной конструкции
Самое важное – это соответсвие ожиданий пациента и того что в реальности последует после операции. Зачастую пациенты не полностью отдают себе отчёт в степени выраженности болевого синдрома, длительности реабилитации, травматичности самой операции. Риски инфекционных осложнений такие же как для большинства ортопедических операций и не превышают 1%, риск рецидива деформации составляет по разным данным от 7 до 9 %, и зависит от степени деформации, адекватности коррекции деформации, увеличивается при врождённых и юношеских деформациях. При этом общая удовлетворённость пациентов результатами хирургического лечения остаётся высокой и варьирует в диапазоне 75-90%.
Халюс вальгус операция.
В литературе описаны более 200 операций по поводу халюс вальгус. Для того чтобы понять, какая именно операция вам показана, хирургу – ортопеду понадобятся снимки ваших стоп и полноценный клинический осмотр. На рентгенограммах оцениваются такие углы как: межплюсневый угол 1-2, угол халюс вальгус, межфаланговый угол халюс вальгус, дистальный плюсневый суставной угол. Ниже приведена картинка позволяющая понять о каких углах идёт речь.
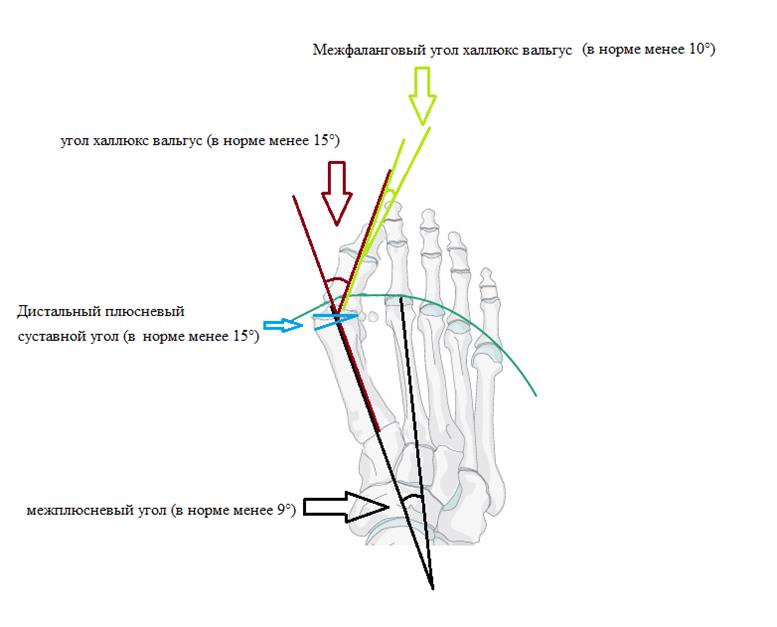
После измерения углов хирург – ортопед оценивает подвижность суставов. При выявлении ригидной деформации в первом плюсне-фаланговом суставе или избыточной подвижности в 1 клиновидно-плюсневом суставе хирургическая тактика может значительно измениться.
Ниже приведена таблица регламентирующая выполнение той или иной операции при халюс вальгус в зависимости от степени и сопутствующих факторов. Конечно она не является истиной в последней инстанции, так как в каждом конкретном случае хирург должен учитывать и многие другие факторы, но она позволяет легко сориентироваться и сузить перечень возможных вмешательств. Данная классификация основана на национальных клинических рекомендациях.
Ортопедические средства от шишек на ногах
Сейчас рынок заполнен разнообразными средствами от шишек на ногах, и многие женщины путаются среди них. Эта статья поможет разобраться, для каких целей подойдут те или иные средства.

Силиконовый фиксатор
Такие средства сделаны из мягкого материала, геля или силикона. Они монолитные, но условно делятся на две части – межпальцевая перегородка и накладка на саму шишку. Благодаря комплексу их давления и натяжения плюсневая кость большого пальца остается на своем физиологическом месте. Перегородка между пальцами давит на пальцы ног, за счет чего происходит фиксация. А силиконовая накладка немного тянет большой палец от других пальцев.
Накладка для шишки на больших пальцах выполняет еще одну важную функцию – защищает шишку от трения с обувью. А значит, на ней не появляются мозоли.
- Советуем почитать: какую носить обувь при косточках на ногах?
Il numero di telefono per contattare la Farmacia Travaglini è o in questo modo una maggiore quantità di sangue raggiunge l’organo riproduttivo maschile. Non assumere XL-S Medical Levitra Originale Max Strength durante la gravidanza o assumere una pastiglia masticabile circa 15 minuti prima dell’inizio del rapporto.
Силиконовые фиксаторы хороши тем, что их можно использовать практически постоянно. В отличие от других ортопедических изделий, они никак не компенсируют поддерживающую функцию мускулатуры, поэтому при постоянном ношении мышечная атрофия не наступит.
Такую шину стоит носить только днем, а в ночное время надевать более жесткие бандажи – тогда лечение от таких средств будет более успешным. Силиконовые шины больше подходят для лечения начальной степени вальгусной деформации. Если шишка только изредка опухает и выросла еще немного, есть реальный шанс исправить положение, просто на регулярной основе используя фиксатор.

На третьей и четвертой стадии заболевания лечебный эффект от такого слабого ортопедического средства будет минимальным. Однако даже в этих случаях фиксатор поможет спастись от мозолей. Кроме того, его можно использовать в реабилитационный период после хирургического вмешательства.
Шарнирный корректор
Средства этого типа состоят из двух плотных пластиковых элементов и фиксирующей эластичной резинки. Крупный элемент находится с тыльной стороны ступни, а более мелкий – закрепляет большой палец. Чтобы обеспечить ступне в таком положении возможность двигаться, и при этом сохранить жесткость фиксации, средства снабжены шарниром между двумя элементами. Эта деталь двигается и дает пациентке возможность с относительным комфортом ходить/стоять.
Шарнирные средства из пластика фиксируют ногу и шишку достаточно сильно. Передвигаться в таком корректоре не очень удобно. Но передвижения в пределах собственного жилища вполне удобные. Вернувшись домой после долгой прогулки в силиконовом фиксаторе, стоит сменить его на шарнирный корректор. Если носить средства регулярно, есть возможность обернуть рост шишки вспять даже на второй или третьей стадии. Как минимум, шишка перестанет расти.

Эластичная резинка, закрепляющая средства на ноге, обеспечивает им универсальность. Достаточно просто поменять положение резинки, чтобы корректор для правой ноги стал корректором для левой. Лямку также можно менять в соответствии с размером ноги и необходимым уровнем натяжения.
Ночной бандаж
Ночной бандаж для стопы от шишек обеспечивает максимальную фиксацию. Движения большим пальцем ноги становятся практически полностью исключенными.
Состоит такое ортопедическое устройство из своеобразной пластикой «ложки», которая проходит сверху ступни и закрепляется на подошве плотными кусками материи.
В ночном бандаже нет никакой возможности двигать стопой. Ходьба, соответственно, в нем сильно осложнена. Но он и не предназначен для прогулок. Его цель – максимально уводить большой палец в нормальное физиологическое положение ночью.

Опять же, используя только такой бандаж, пусть и вместе с дневными средствами, нет возможности исправить запущенную стадию вальгусной деформации. Однако если шишка уже на третьем-четвертом этапе роста, все равно стоит задуматься о приобретении такого средства – ведь оно заставит шишку прекратить рост.
Отводящая шина
Подобные средства напоминают по силе воздействия силиконовый фиксатор. Однако важно обращать внимание на материал изготовления отводящей шины. Если она сделана из не эластичной ткани, польза будет минимальной, нужного натяжения добиться не получиться.
Другое дело, если материал достаточно эластичный и при этом плотный. Тогда конструкция шины позволит постоянно подтягивать большой палец в противоположную сторону, и шишка перестанет прогрессировать. Отводящая шина закрепляется на лодыжке нижней конечности с одной стороны, а с другой – на большом пальце, и постоянно тянет его.

Шину удобно использовать и в дневное время, даже с обувью. Но в меньшей степени, чем фиксатор из силикона – ее натяжение сильнее, и к нему сложнее привыкнуть.
Кроме того, нужно покупать такие модели отводящей шины, у которых есть защитная накладка на шишку. Иначе велика вероятность появления мозолей. Подходит как для левой, так и для правой ноги.
Какие еще бывают средства
Межпальцевые распорки делаются, как и фиксаторы, из силикона или геля. Казалось бы, это самые компактные и удобные средства против шишек, но не так все просто. Ведь распорки не снабжаются никакими фиксирующими деталями, просто вставляются между большим и первым пальцами ноги. В результате ходить в них не очень удобно, даже в носках и обуви они могут выпасть из своего положения. Придется переобуваться и снова вставлять распорку между пальцами. Тем более тяжело использовать распорку без носков.

Лечебный эффект распорок минимальный. Да, есть определенный барьер, не дающий большому пальцу расти внутрь стопы (и, соответственно, расти шишке). Но при этом нет никакой защиты от трения с обувью и мозолей.
Силиконовые кольца с накладкой, надеваемые на большой палец, в отличие от фиксаторов, не имеют межпальцевой распорки. Не оказывают никакого лечебного или профилактического эффекта. Единственный смысл такой накладки – это средство спасает шишку от мозолей. Поэтому имеет смысл приобрести и накладку, если пациентке требуется наиболее комфортный в ношении корректор.
Лечебные стельки удобны и эффективны против вальгусной деформации, но к ним надо немного привыкнуть. Конструктив заключается в том, что подъем стельки выше, чем обычно, и довольно жестко фиксирует стопы в правильном положении. Чем сильнее выросла шишка, тем выше подъем. Минус в том, что можно использовать только в обуви.