Лепра
Одно из древнейших заболеваний, известных медицине, лепра (другое название – проказа) в течение многих столетий считалось неизлечимым. В настоящее время это инфекционное заболевание с хроническим течением, являющееся одним из видов гранулематоза, вполне поддается лечению. Болезнь носит системный характер, поражая преимущественно кожные покровы, периферическую нервную систему, органы зрения и некоторые внутренние органы.
Общие сведения
Кислотоустойчивая бактерия Mycobacterium leprae – возбудитель заболевания лепры, и его характеристики сегодня хорошо известны бактериологам и инфекционистам. Болезнь наиболее распространена в странах с жарким климатом. На текущий момент в мире насчитывается около 12 миллионов больных, основная доля которых – это жители развивающихся стран. Ежегодно медики выявляют примерно 500-800 тысяч новых инфицированных, причем мужчины заболевают примерно вдвое чаще, чем женщины.
Палочка обладает низкой контагиозностью: от больного человека к здоровому болезнь передается, как правило, после длительных непосредственных контактов либо воздушно-капельным способом. Больной выделяет микобактерии с физиологическими жидкостями и каловыми массами. Источниками инфекции выступают только зараженные люди, случаи передачи заболевания другими путями на сегодняшний день не доказаны.
Признаки заболевания
Медики выделяют четыре клинических разновидности лепры, которые различаются симптоматикой и сферой поражения внутренних органов. Течение болезни в каждом из случаев проходит четыре стадии: стационарную, прогрессирующую, регрессивную и в завершение болезни – резидуальную. Во время первых двух стадий очаги заболевания могут обостряться, несмотря на интенсивность терапии.
Рассмотрим симптомы лепры для каждой из разновидностей.
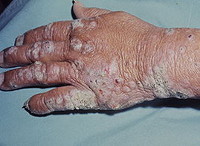
- Лепроматозная. Для этой формы болезни характерны обширные поражения кожных покровов, слизистых, органов зрения, лимфатических узлов, периферических нервных волокон и внутренних органов. Изменения кожи выглядят как симметрично расположенные красно-бурые пятна на лице, руках, ногах и спине. Вначале кожа в этих местах становится гладкой и блестящей, но спустя несколько лет уплотняется и становится бугристой. На лице образуется характерная «львиная маска». Носовые ходы искривляются, нос проседает, голос приобретает хриплый и гнусавый оттенок. Зрение ухудшается, при отсутствии лечения может наступить полная слепота. В дальнейшем бугристая поверхность кожи начинает шелушиться и покрываться язвами, теряет чувствительность.
- Туберкулоидная. В начальной фазе болезни на коже проявляются четко очерченные пятна со слабой пигментацией. Пятна локализуются на лице, руках и туловище. Через время по границе пятен развиваются красно-фиолетовые папулы, которые в дальнейшем трансформируются в кольцевые бляшки с депигментированным центром. Кожа пораженных участков становится сухой и ороговевшей. Из-за поражения нервных окончаний теряется чувствительность кожи, далее у пациента может развиваться парез или паралич конечностей, на стопах появляются трофические язвы и контрактуры, атрофируются мышечные ткани. Внутренние органы обычно не поражаются.
- Недифференцированная. Возможна последующая трансформация в лепроматозную либо туберкулоидную форму, поэтому нередко ее рассматривают как начальную стадию болезни, а не отдельную разновидность. Проявляется высыпаниями на коже в виде пятен разных размеров и цветов. Кожа на этих участках вначале приобретает гиперчувствительность, затем практически полностью теряет чувствительность. Часто кожные проявления заживают самостоятельно, однако болезнь может перейти в более тяжелую форму.
- Пограничная. Характеризуется многообразными поражениями кожи, пятна сочетаются с бляшками и бугристостью, чувствительность хотя и понижена, но сохраняется. Отсутствует симметрия кожных проявлений. Нос и надбровные дуги увеличиваются, мочки ушей становятся более тонкими.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Клиническое обследование
Лепра – болезнь с чрезвычайно длительным инкубационным периодом, который продолжается, в среднем, около 5 лет, однако известны случаи, когда между заражением и появлением внешних признаков прошло больше десятилетия. Единственный способ диагностики – выявление возбудителя лепры в соскобах, взятых со слизистой оболочки носа, кожных поражений и в биоматериале набухших лимфатических узлов. Может быть проведена биопроба с введением выделенной культуры микобактерий морским свинкам. Наиболее точный результат дает бактериоскопия и изучение гистологических препаратов исследуемых тканей. Определить разновидность лепры позволяет лепроминовый тест, дающий резко положительный результат при туберкулоидной форме болезни и отрицательный – при лепроматозной форме. Пограничные формы дают слабоположительный либо отрицательный ответ.
Возможно ли выздоровление?
Современная медицина располагает обширным арсеналом средств и методик для лечения лепры. При наличии обширного поражения кожи, позитивном результате микроскопического исследования либо рецидивах болезни возникает необходимость в госпитализации.

Курс лечения занимает длительное время и включает:
- прием противолепрозных препаратов сульфонового ряда, которые назначают курсами и периодически заменяют, чтобы не вызвать привыкания;
- прием антибиотиков, витаминов, адаптогенов, иммунокорректоров, гепатопротекторов и других препаратов в зависимости от текущего состояния;
- вакцинация БЦЖ для улучшения иммунной реактивности;
- массаж, ЛФК, физиотерапевтические процедуры, чтобы избежать инвалидности;
- психотерапевтическое лечение.
Кроме того, может возникнуть необходимость в коррекции глазного дна, реконструкции сухожилий и нервных окончаний, хирургическом устранении контрактур и других вмешательствах. Больному необходимо в течение нескольких лет после выписки из противолепрозного стационара наблюдаться амбулаторно, чтобы предупредить рецидивы.
Частые вопросы пациентов
Как передается лепра в семье?
Если в вашей семье есть больной лепрой, профилактика заболевания для него и для других ее членов заключается в тщательном соблюдении обычных норм гигиены. Возбудитель не обладает высокой контагиозностью, и отсутствие тесного контакта позволит близким людям сохранить здоровье.
Лечится ли лепра на дому?
Необходимость изоляции больного лепрой в специальном медицинском учреждении зависит от формы заболевания, от степени поражения кожных покровов и внутренних органов. В случае легкого течения болезни терапия проводится амбулаторно.
Заразна ли лепра для плода при беременности?
Возбудитель лепры не передается от больной матери ребенку. Как правило, дети рождаются здоровыми, если роды проходят в медицинском учреждении с соблюдением всех требований антисептики. Ребенок сразу переводится на искусственное кормление, потому что микобактерия может присутствовать в материнском молоке.
Лепра ( Болезнь Гансена (Хансена) , Проказа )
Лепра – это системный инфекционный процесс с хроническим течением, вызываемый микобактериями лепры и сопровождающийся эпидермальными, висцеральными проявлениями, а также признаками поражения нервной системы. Выделяют 4 клинические формы лепры: лепроматозную, туберкулоидную, недифференцированную и пограничную. Типичными признаками лепры служат кожные проявления (эритематозно-пигментные пятна, узелки, бугорки), полиневриты, резкая деформация и обезображивание лица, конечностей и др. Установлению диагноза лепры способствует проведение лепроминовой пробы, бактериоскопии и патогистологического исследования биоптата из пораженных очагов. Лечение лепры проводится длительно, повторными курсами противолепрозных препаратов.
МКБ-10
Общие сведения
Лепра (проказа, болезнь Хансена) – малоконтагиозная инфекция, приводящая к генерализованному гранулематозному поражению покровных тканей, периферических нервов, в тяжелых случаях – костно-мышечной системы, глаз и внутренних органов. Лепра считается одним из древнейших заболеваний человечества, на протяжении многих веков внушавшим зловещий ужас. В средние века «прокаженные» объявлялись «заживо умершими», подвергались остракизму или пожизненной изоляции в специализированных лечебницах – лепрозориях. Сегодня отношение к заболеванию существенно изменилось, однако, несмотря на доступность специфического лечения, проблема заболеваемости лепры остается актуальной для ряда стран Азии, Африки, Латинской Америки. По различным данным, в мире от 3 до 12-15 млн. человек больны лепрой; ежегодно диагностируется свыше 500-800 тыс. новых случаев заболевания.

Причины лепры
Открытие возбудителя лепры – Mycobacterium leprae, принадлежит норвежскому врачу А. Хансен (1874 г.). Микобактерия лепры представляет собой грамположительную палочковидную бактерию длиной 1-7 мкм и диаметром 0,2-0,5 мкм, по своей морфологии и свойствам близкую к микобактериям туберкулеза. Бацилла Хансена является облигатным внутриклеточным паразитом, поражающим тканевые макрофаги и обладающим выраженным тропизмом к коже и нервной ткани.
Источниками лепрозной инфекции выступают больные люди, которые выделяют возбудителей с носовой слизью, слюной, грудным молоком, семенной жидкостью, мочой, каловыми массами, отделяемым изъязвившихся лепром кожи. Также естественным резервуарами инфекции могут являться животные – броненосцы и обезьяны. Инфицирование микобактериями лепры происходит преимущественно воздушно-капельным путем, реже – при повреждении кожного покрова или укусах кровососущих насекомых. Описаны случаи заражения при нанесении татуировок.
Лепра считается малоконтагиозной болезнью; обычно инфицированию предшествует регулярный и длительный контакт с больным. Здоровые люди обладают высокой естественной резистентностью к лепре. В большей степени к лепрозной инфекции восприимчивы дети, а также лица, страдающие хроническими интеркуррентными заболеваниями, алкоголизмом, наркоманией. Достоверная продолжительность инкубационного периода не установлена; по данным различных авторов, она может составлять от 2-3 месяцев до 20 и более лет (в среднем 3-7 лет).
Классификация
Согласно общепринятой классификации, выделяют 4 основных клинических типа лепры: лепроматозный, туберкулоидный, недифференцированный и пограничный (диморфный). Недифференцированная лепра считается ранним проявлением заболевания, из которого в дальнейшем развиваются два полярных клинико-иммунологических варианта – лепроматозный или туберкулоидный. Для наиболее злокачественного типа – лепроматозной лепры характерно присутствие больших количеств микобактерий в организме и отрицательный характер лепроминовой пробы. При сравнительно благоприятном, туберкулоидном типе лепры, напротив, имеет место небольшое количество возбудителя и положительная лепроминовая реакция.
В течении каждого из вариантов лепры отмечаются стационарная, прогрессирующая, регрессивная и резидуальная стадия. Первые две стадии характеризуются лепрозными реакциями – обострением очагов заболевания, несмотря на проводимую терапию.
Симптомы лепры
Лепроматозная лепра
Самый неблагоприятный клинический вариант лепры, протекающий с генерализованным поражением кожи, слизистых оболочек, глаз, периферических нервов, лимфоузлов, внутренних органов. Кожный синдром характеризуется наличием симметричных эритематозных пятен на лице, кистях, предплечьях, голенях, ягодицах. Вначале они имеют красный цвет, округлую или овальную форму, гладкую блестящую поверхность, однако со временем приобретают буро-ржавый цвет. Спустя месяцы и даже годы кожа в области этих высыпаний уплотняется, а сами элементы превращаются в инфильтраты и бугорки (лепромы).
В области инфильтратов кожа имеет синюшно-бурый цвет, повышенную сальность, расширенные поры. Потоотделение в зонах пораженной кожи сначала снижается, затем полностью прекращается. Отмечается выпадение бровей, ресниц, бороды, усов. Диффузные инфильтративные изменения приводят к углублению естественных морщин и складок кожи лица, утолщению носа, надбровных и скуловых дуг, нарушению мимики, отчего лицо больного лепрой обезображивается и принимает свирепый вид («лицо льва»). Уже на ранних стадиях в инфильтративных очагах образуются лепромы – безболезненные бугорки размером от 1-2 мм до 2-3 см, расположенные гиподермально или дермально.
На гладкой лоснящейся поверхности лепром могут определяться участки шелушения кожи, телеангиэктазии. При отсутствии лечения лепромы изъязвляются; заживление язв происходит длительно с образованием келоидного рубца. Кожа подмышечных впадин, локтевых, подколенных, паховых областей, волосистой части головы не поражается.
При лепроматозной лепре в патологический процесс часто вовлекаются глаза с развитием конъюнктивита, эписклерита, кератита, иридоциклита. Типична заинтересованность слизистой оболочки полости рта, гортани, языка, красной каймы губ и особенно слизистой оболочки носа. В последнем случае возникают носовые кровотечения, ринит; в дальнейшем – инфильтрация и лепромы. При развитии лепром в области хрящевой перегородки носа может произойти ее перфорация и возникнуть деформация носа. Поражение гортани и трахеи при лепроматозном типе лепры приводит к нарушению голоса вплоть до афонии, стенозу голосовой щели. Висцеральные поражения представлены хроническим гепатитом, простатитом, уретритом, орхитом и орхиэпидидимитом, нефритом. Вовлечение в специфический процесс периферической нервной системы протекает по типу симметричного полиневрита. При лепре развиваются расстройств чувствительности, трофические и двигательные нарушения (парез мимической мускулатуры, контрактуры, трофические язвы, мутиляции, атрофия потовых и сальных желез).
Течению лепроматозной лепры свойственны периодические обострения (лепроматозные реакции), во время которых происходит увеличение и изъязвление лепром, образование новых элементов, возникает лихорадка, полилимфаденит.
Туберкулоидная лепра
Туберкулоидный тип лепры протекает более доброкачественно с поражением кожи и периферических нервов. Дерматологические признаки характеризуются возникновением гипохромных или эритематозных пятен с четкими контурами на коже лица, туловища, верхних конечностей. По периферии пятен появляются плоские плотные папулы красновато-фиолетового оттенка, напоминающие красный плоский лишай. Сливаясь между собой, папулы образуют бляшки кольцевидной конфигурации (фигурный туберкулоид), в центре которых появляется участок депигментации и атрофии. На пораженных участках кожи снижаются функций потовых и сальных желез, развивается сухость и гиперкератоз, происходит выпадение пушковых волос. При туберкулоидной лепре часто поражаются ногти, которые становятся тускло-серыми, утолщенными, деформированными, ломкими.
Вследствие поражения периферических нервов лепра сопровождается нарушением температурной, тактильной и болевой чувствительности. Чаще встречается поражение лицевого, лучевого и малоберцового нервов: они утолщаются, становятся болезненными и хорошо пальпируются. Следствием патологических изменений периферических нервов служат парезы и параличи, атрофия мышц, трофические язвы стоп, контрактуры («клешневидная кисть», «тюленья стопа»). В запущенных случаях может произойти резорбция фаланг и укорочение (мутиляция) кистей и стоп. Внутренние органы при туберкулоидной лепре, как правило, не поражаются.
Недифференцированная и пограничная лепра
При недифференцированном типе лепры типичные дерматологические проявления отсутствуют. Вместе с тем, на коже у больных данной формой лепры возникают асимметричные участки гипо- или гиперпигментации, сопровождающиеся снижением кожной чувствительности и ангидрозом. Поражение нервов протекает по типу полиневритов с параличами, деформацией и трофическим изъязвлениями конечностей.
Кожные проявления пограничной лепры представлены асимметричными пигментными пятнами, отдельными узлами или выступающими бляшками застойно-красного цвета. Обычно высыпания локализуются на нижних конечностях. Неврологические проявления включают асимметричные невриты. В дальнейшем недифференцированная и пограничная лепра может трансформироваться как в лепроматозную, так и в туберкулоидную форму.
Диагностика
Лепра – не такое уж забытое заболевание, и вероятность столкнуться с ним в клинической практике имеют врачи различных специальностей: инфекционисты, дерматологи, неврологи и др. Поэтому следует проявлять настороженность и исключать лепрозный процесс у пациентов с длительно не регрессирующими кожными высыпаниями (эритемой, пигментными пятнами, папулами, инфильтратами, бугорками, узлами), нарушением различных видов чувствительности на отдельных участках кожи, утолщением нервных стволов и другими типичными проявлениями. Более точную диагностику позволяет провести бактериоскопическое выявление микобактерий лепры в соскобах слизистой оболочки носа и пораженных участков кожи, гистологических препаратах лепрозных бугорков и лимфоузлов.
Результаты реакции на лепромин позволяют дифференцировать тип лепры. Так, туберкулоидная форма лепры дает резко положительный лепроминовый тест; лепроматозная форма – отрицательный. При недифференцированной лепре реакция на лепроматозный антиген слабоположительная или отрицательная; при пограничной лепре – отрицательная. Меньшей специфичностью обладают функциональные пробы с никотиновой кислотой, гистамином, горчичником, проба Минора.
Лепру следует дифференцировать с целым рядом заболеваний кожи и периферической нервной системы. Среди дерматологических проявлений сходством с лепрой обладают высыпания в третичном периоде сифилиса, многоформная экссудативная эритема, токсикодермия, туберкулез и саркоидоз кожи, красный плоский лишай, лейшманиоз, узловатая эритема и др. Из поражений нервной системы необходимо исключить сирингомиелию, невриты травматического генеза, невральную амиотрофию Шарко-Мари-Тута и пр.
Лечение лепры
В настоящее время лепра является излечимым заболеванием. При распространенных кожных проявлениях, положительных результатах микроскопии или рецидивах лепры больные госпитализируются в специальные противолепрозные учреждения. В остальных случаях пациенты получают терапию амбулаторно по месту жительства.
Лечение лепры проводится длительно и комплексно, курсовым методом. Одновременно назначают 2-3 противолепрозных средства, основными из которых служат препараты сульфонового ряда (диаминодифенилсульфон, сульфаметрол и др.). Во избежание развития лекарственной резистентности препараты и их сочетание меняют каждые 2 курса лечения. Продолжительность курса специфического лечения лепры составляет несколько лет. Также применяются антибиотики (рифампицин, офлоксацин), иммунокорректоры, витамины, адаптогены, гепатопротекторы, препараты железа. С целью повышения иммунореактивности больным лепрой показана вакцинация БЦЖ.
Для предупреждения инвалидизации с самого начала лечения больным лепрой назначается массаж, ЛФК, механотерапия, физиотерапевтическое лечение, ношение ортопедических пособий. Важными составляющими комплексной реабилитации выступают психотерапия, профессиональная переориентация, трудоустройство, преодоление лепрофобии в обществе.
Прогноз и профилактика
Прогноз лепры зависит от клинической формы патологии и сроков начала терапии. Ранняя диагностика и начало лечения (в течение года от момента развития симптомов лепры) позволяют избежать инвалидизирующих последствий. В случае более позднего выявления лепры сохраняются нарушения чувствительности, парезы, обезображивающие деформации. При отсутствии лечения гибель пациентов может наступить от лепрозной кахексии, асфиксии, амилоидоза, интеркуррентных заболеваний.
Система профилактики лепры предусматривает обязательную регистрацию и учет больных, госпитализацию впервые выявленных пациентов, диспансерное наблюдение за членами семьи и контактными лицами. Общие профилактические мероприятия направлены на улучшения условий и качества жизни, укрепление иммунитета. Лица, переболевшие лепрой, не допускаются к работе в пищевой и коммунальной сферах, детских и медицинских учреждениях; не могут менять страну проживания.
Лепра
Лепра (болезнь Хансена, проказа, болезнь Святого Лазаря) – это хроническое инфекционное заболевание, вызываемое микобактериями Mycobacterium leprae и Mycobacterium lepromatosis, основными признаками которого являются поражение кожи и периферической нервной системы. Болезнь известна давно, особенно широкое распространение она получила в Средневековье, были открыты многочисленные лепрозории (учреждения, которые занимались изоляцией и лечением больных лепрой). В те времена лепра считалась неизлечимым заболеванием. Сейчас наблюдается спад заболеваемости, последний случай лепры в России был зафиксирован в 2015 году. В России действуют четыре лепрозория.
Содержание
Классификация
В различных странах используют две основные классификации лепры – «мадридскую» и Ридли-Джоплинга. Мадридская классификация была принята на VI Международном конгрессе по лепре в Мадриде в 1953 году.
| Признак классификации | Форма | Пояснение |
| Классификация Ридли-Джоплинга | Полярный туберкулоидный тип лепры | Туберкулоидные типы развиваются у людей с хорошим иммунитетом. Гранулемы (узелки) образуются на коже и слизистых оболочках, затем постепенно рассасываются. |
| Субполярный туберкулоидный тип | ||
| Погранично-туберкулоидный тип | ||
| Пограничная лепра | Лепроматозные типы считаются тяжелыми и неблагоприятными, особо опасны для окружающих (возбудитель содержится в лепромах и на слизистой оболочке). Болезнь начинается с появления красных пятен, которые разрастаются и превращаются в инфильтраты. Течение медленное с обострениями при стрессах. | |
| Погранично-лепроматозная форма | ||
| Субполярный лепроматозный тип | ||
| Полярный лепроматозный тип лепры | ||
| Недифференцированная форма | Заболевание может переходить из одной формы в другую. | |
| Мадридская классификация | Лепроматозная | Наиболее тяжелая форма заболевания, характеризуется поражением кожи, слизистых оболочек, лимфоузлов, глаз, периферических нервов. При соскобе выявляется огромное количество возбудителя. |
| Туберкулоидная | Туберкулоидная форма легче поддается лечению. На коже возникают типичные высыпания. В соскобах микобактерии лепры не выявляются. | |
| Недифференцированная | Доброкачественный вид заболевания с поражением кожи в виде плоских пятен. | |
| Пограничная (диморфная) | Злокачественное заболевание с обильным поражением кожи, слизистых оболочек и выявлением возбудителя в соскобе. |
Причины и пути заражения
Возбудителем Лепры являются микобактерии Mycobacterium lepromatosis и Mycobacterium leprae. Они имеют много общего с микобактериями туберкулеза. Источником ее распространения является больной человек, а также человекоподобные обезьяны и броненосцы . Возбудитель присутствует в слизи, сперме, грудном молоке, моче, сукровице. Инфекция передается двумя способами:
воздушно-капельным (при чихании, кашле, разговоре);
контактно-бытовым (при непосредственном соприкосновении с кожей больного человека);
через поврежденные кожные покровы (при нанесении татуировок, при укусе насекомых).
При разговоре бактерии распространяются в радиусе до полутора метров. Внутриутробно заболевание не передается. Риск заражения связан с продолжительностью контакта. В одной семье люди заражаются лишь в 10-15% случаев. В группе риска находятся дети, люди с хроническими заболеваниями и ослабленным иммунитетом. После помещения больного в лепрозорий необходимо провести качественную дезинфекцию помещения.
Обратите внимание. Бактерии, вызывающие проказу, не могут существовать вне тела человека (быстро погибают на воздухе). Однако на теле человека они сохраняют жизнеспособность даже после его смерти.
Патогенез
Возбудитель попадает на слизистые оболочки или в рану, затем с лимфотоком и кровотоком перемещается в нервную систему и другие внутренние органы человека. В местах размножения бактерий образуются гранулемы (разрастание соединительных клеточных структур вследствие воспаления). Микобактерии размножаются очень медленно, именно с этим связан длительный инкубационный период болезни: он может занимать от полугода до пяти лет. В это время пациент начинает чувствовать утомляемость, потерю аппетита, различные недомогания.
Симптомы (признаки)
Во время инкубационного периода (время от контакта с больным человеком до появления первых признаков болезни) сперва появляются неспецифичные симптомы, по которым трудно вовремя распознать заболевание. Это влияет на распространение заболевания, так как человек в это время – уже источник инфекции. Все формы лепры имеют ряд общих признаков, по которым можно распознать болезнь:
кожные высыпания (пятна разного размера темного или светлого цвета);
возникновение участков кожных инфильтратов;
нарушение чувствительности кожи;
тяжело переносимые боли в суставах, конечностях, спине;
поражение слизистой оболочки носа;
удлинение мочек ушей;
регулярные головные боли.
Диагностика
В первую очередь врач обращает внимание на характерные клинические проявления. Болезнь легко диагностируется на поздних стадиях. Однако окончательная постановка диагноза в ранний период возможна только на основе результатов гистологического исследования, которые имеют свои критерии. Применяются следующие виды диагностики:
бактериологическое исследование соскобов кожи, слизистой оболочки, мочек ушей;
гистологическое исследование (изучение образца пораженной ткани) лепром и лимфатических узлов;
аллергический тест: под кожу вводят лепромин (суспензия убитых микобактерий), в случае положительного теста кожа в месте инъекции темнеет и набухает.
Необходимо провести дифференциальную диагностику с сифилисом и псориазом.
Лечение
Проказу относят к излечимым заболеваниям . В случае своевременного обращения за медицинской помощью, можно избежать тяжелых осложнений, следов на коже, слепоты, инвалидизации. Важно вовремя обращаться к врачу при появлении признаков болезни, самолечение в данном случае недопустимо.
Курс лечения занимает минимум шесть месяцев и может продолжаться несколько лет. Основа терапии – современные антибактериальные препараты и их комбинации (в зависимости от типа заболевания). Для каждого больного дозы и алгоритм лечения индивидуальны. Помимо них врачи назначают глюкокортикостероидные средства, мультивитамины, препараты железа, иммунокорректоры, физиотерапевтическое лечение.
Осложнения
Среди осложнений лепры встречаются следующие состояния:
поражение кожных покровов до неузнаваемости;
серьезные нарушения в работе нервной системы;
деформация кистей и стоп, потеря пальцев;
хроническое повреждение внутренней поверхности носа;
потеря чувствительности на разных участках тела.
Последствия
Даже после своевременного лечения и исчезновения симптомов лепры могут возникнуть различные негативные последствия для организма:
синдром хронической усталости;
хронические поражения нервной системы;
Профилактика
Вакцины против лепры не существует . Профилактические мероприятия в первую очередь должны улучшить качество и условия жизни, повысить устойчивость иммунной системы к различным заболеваниям. Лицам, контактирующим с заболевшими, необходимо соблюдать правила личной гигиены (использовать перчатки, маски при обработке язв). Впервые выявленные пациенты подлежат обязательной госпитализации и обследованию. Родственникам проводится лепроминовая проба. Люди с положительной реакцией должны находиться под постоянным наблюдением врачей и обращать внимание на появление любых признаков заболевания. Профилактическое лечение проводится антибактериальными препаратами по определенной схеме.
Питание
Во время лечения важно соблюдать щадящую диету, которая не будет перегружать желудочно-кишечный тракт и печень. Рекомендуется добавить в рацион супы на овощном бульоне, говядину и рыбу нежирных сортов, куриные белки, гречневую и овсяную кашу, фрукты и овощи. Лучше не употреблять копчености, острые и жареные блюда, консервы, кондитерские изделия, фаст-фуд. Категорически запрещены алкогольные напитки. Следует свести к минимуму употребление соли и продуктов с транс-жирами.
ПРОКАЗА
ПРОКАЗА (лепра), хроническое инфекционное заболевание, обычно поражающее кожу и периферические нервы. Вопреки предрассудкам, проказа не передается при простом прикосновении больного и не всегда смертельна. Лишь от 5 до 10% лиц, подвергающихся опасности заражения проказой, действительно заболевают ею, так как большинство людей обладает достаточным уровнем иммунологической защиты от возбудителя, а кроме того, его патогенность, т.е. способность вызывать заболевание, относительно низка. Среди медиков давно известно, что распространение проказы происходит в результате длительного прямого кожного контакта. Однако многие современные исследователи считают, что заражение возможно и при вдыхании бактерий, попадающих в воздух из полости носа или рта больного.
Известны два основных типа проказы: лепроматозный, поражающий в основном кожу, и туберкулоидный с поражением главным образом нервов. Выделяют также стертую и пограничную формы заболевания, но их можно считать промежуточными, имеющими тенденцию развития в какой-либо из двух основных типов.
Географическое распространение и частота.
В настоящее время проказа встречается главным образом в тропиках и субтропиках; в районах с более холодным климатом она редка. Болезнь распространена в Африке и Азии (особенно в Индии), в Испании и Португалии, в странах бывшего СССР и Корее, в Японии и на Филиппинах, а также в странах Центральной и Южной Америки. В США больные проказой встречаются на побережье Мексиканского залива, в Южной Калифорнии и на Гавайях. Проказа не относится к массовым заболеваниям, однако по данным ВОЗ в мире ею страдают около 11 млн. человек, среди которых мужчин втрое больше, чем женщин. Дети более восприимчивы к проказе, чем взрослые.
Возбудитель.
Проказу вызывают палочковидные микроорганизмы, Mycobacterium leprae, открытые в 1874 Г.Хансеном. Инкубационный период от заражения до проявлений заболевания может длиться от 2 до 20 лет, но в большинстве случаев первые симптомы появляются через 3–10 лет. Микобактерии лепры близки по своим свойствам к туберкулезным, но неспособны к росту на искусственных питательных средах, что затрудняло изучение проказы. В 1957 Ч.Шепарду впервые удалось культивировать их в подушечках лап лабораторных мышей. В 1971 была обнаружена восприимчивость к заражению проказой у броненосца Dasypus novemcinctus и его стали использовать для получения больших количеств микобактерий лепры в экспериментальных целях.
Симптомы.
В основном при проказе поражаются охлаждаемые воздухом ткани организма: кожа, слизистая оболочка верхних дыхательных путей и поверхностно расположенные нервы. В нелеченных случаях инфильтрация кожи и деструкция нервов могут приводить к выраженной деформации облика и уродству. Однако сами микобактерии лепры не способны вызывать отмирание пальцев кисти или стопы. К утрате частей тела в результате некроза тканей приводит вторичная бактериальная инфекция в тех случаях, когда лишенные чувствительности ткани подвергаются травмам, что остается незамеченным и невылеченным.
Из двух типов проказы лепроматозный протекает тяжелее. Микобактерии обильно размножаются в коже, вызывая образование узлов, называемых лепромами, а иногда и чешуйчатых бляшек. Постепенно кожа утолщается, образуются крупные складки, особенно на лице, которое приобретает сходство с львиной мордой.
При проказе туберкулоидного типа на коже появляются плоские чешуйчатые пятна красноватого или беловатого оттенка; в местах поражения происходит утолщение оболочек нервов, которое, прогрессируя, приводит к локальной потере чувствительности. Следствием повреждения крупных нервных стволов может быть деструкция костей и суставов, которая обычно ограничивается конечностями. При проказе туберкулоидного типа возможно спонтанное излечение.
Лечение.
Сульфоновые препараты заменили применявшееся столетиями в лечении проказы хаульмугровое масло. Терапевтическое действие сульфонов проявляется только после длительного приема. Их нельзя отнести к специфическим лечебным средствам, но в большинстве случаев они способны остановить развитие проказы. При легком ее течении больной может выздороветь в результате двухлетней терапии, но в тяжелых случаях для излечения может потребоваться не менее восьми лет. Однако в начале 1980-х годов было отмечено появление штаммов микобактерий лепры, устойчивых к дапсону (диафенилсульфону), который был основным средством лечения проказы с 1950-х. Поэтому теперь его часто применяют в комбинации с другими препаратами. При лепроматозном типе заболевания широко используется также клофазимин.
Профилактика.
Способов предупреждения проказы на сегодняшний день нет. Однако ведутся перспективные исследования по усовершенствованию вакцины, содержащей убитые микобактерии лепры; ее эффективность показана в опытах на мышах и броненосцах.
История.
Проказа, по общему убеждению, – одно из древнейших заболеваний. О ней упоминается в Ветхом Завете, но большинство современных исследователей полагают, что в библейские времена проказой называли целый ряд кожных болезней, делавших больного «нечистым». В средневековье к «нечистым» относили страдающих не только проказой, но и многими другими заболеваниями, например сифилисом.
С 12 по 14 вв. заболеваемость проказой достигла в Европе своего пика, затем начала быстро падать и к концу 16 в. исчезла в большинстве европейских стран, за исключением средиземноморского побережья, ряда регионов России и Скандинавии.
В Америку проказу принесли первые колонисты из Испании, Португалии и Франции. Новый подъем заболеваемости был вызван афро-американской работорговлей, приведшей к появлению проказы в некоторых районах западного полушария.
Лепра: признаки, профилактика и лечение
Насыщенная липидами клеточная стенка микобактерии обусловливает их кислотоустойчивость. Существует более пятидесяти видов микобактерии, большинство из которых присутствует в окружающей среде и не представляет опасности для человека.
Эпидемиология и патогенез туберкулеза (Mycobacterium tuberculosis)
Основной путь передачи туберкулёза — воздушно-капельный. Лёгкие являются первым органом, поражаемом при туберкулёзе. В месте проникновения возбудителя формируется воспалительный очаг (первичный комплекс), из которого инфекция может распространиться по всему организму (милиарное распространение). Заболевание может неожиданно разрешиться либо перейти в локализованный процесс (например, менингит).
Устойчивость к туберкулёзу обеспечивает Т-клеточное звено иммунитета. При его нарушении болезнь может рецидивировать (предполагаемый риск составляет 10%). Яркую клиническую картину заболевания чаще обнаруживают у пациентов со сниженным иммунитетом (например, у больных с ВИЧ-инфекцией).
Mycobacterium tuberculosis фагоцитируются макрофагами, но не инактивируются фаголизосомами, а размножаются в цитоплазме клеток. Выраженный иммунный ответ приводит к локальному разрушению тканей (образование полостей в лёгких — каверн) и возникновению симптомов, обусловленных цитокин-индуцированной системной воспалительной реакцией (лихорадка, потеря массы тела).
В качестве факторов вирулентности выступает большое количество антигенов, в том числе липоарабиноманнан (стимулятор цитокинов) и супероксиддисмутаза (обеспечивает выживаемость внутри макрофагов).
Клинические признаки туберкулеза
Возбудитель может поражать любой орган: он имитирует как воспалительные заболевания, так и злокачественные новообразования. Симптомы туберкулёза лёгких — хронический кашель, кровохаркание, лихорадка, потеря массы тела, рецидивирующая бактериальная пневмония. При отсутствии лечения болезнь переходит в хроническую форму, характеризующуюся постепенным ухудшением состояния.
При туберкулёзном менингите отмечают повышение температуры, помутнение сознания, при поражении почек — лихорадку, потерю массы тела, а также признаки локальной инфекции, осложнённой фиброзом мочеточников и гидронефрозом. Прогрессирование туберкулёза костей, обычно поражающего пояснично-крестцовый отдел позвоночника, характеризуется признаками вертебрального коллапса и сдавления нервов.
Кроме того, гной из очага инфекции может проникать под оболочку поясничной мышцы, в результате чего возникает паховый абсцесс. Поражение крупных суставов приводит к артриту и разрушению суставной ткани. При абдоминальной инфекции наблюдают брыжеечную лимфаденопатию, хронический перитонит, а также лихорадку, потерю массы тела, асцит, признаки нарушения всасывания в кишечнике. Диссеминированная (милиарная) инфекция может протекать без симптомов поражения лёгких.
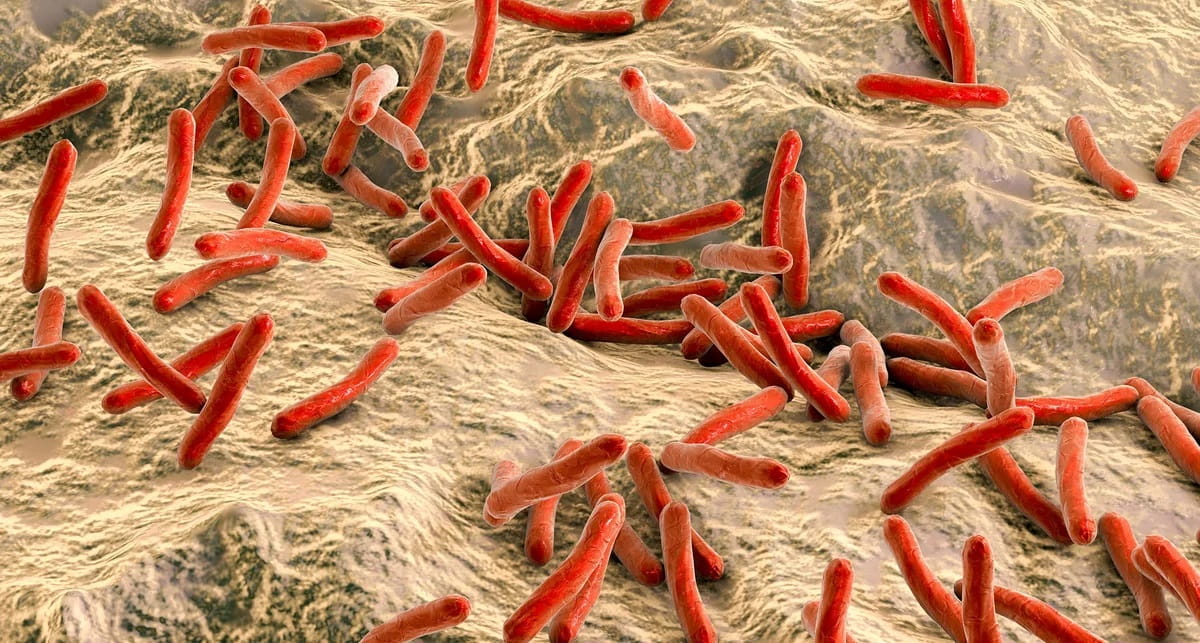
Микобактерии туберкулеза
Лабораторная диагностика туберкулеза (Mycobacterium tuberculosis)
• Культивирование на средах, обогащенных липидами (яичные среды), или с добавлением малахитового зелёного (среда Левенштейна—Йенсена) для подавления роста других бактерий. Препарат окрашивают по методу Циля—Нильсена.
• Определение чувствительности штаммов на скошенной питательной среде Левенштейна—Йенсена.
• Молекулярно-генетические методы (помогает уточнить наличие гена ргоВ, идентифицировать туберкулёзный антигенный комплекс и определить устойчивость к рифампицину).
• Типирование Mycobacterium tuberculosis с помощью анализа полиморфизма длины рестрикционных фрагментов.
• Измерение уровня цитокинов периферической крови, продуцируемых моноцитами (для диагностики остроты процесса).
Лечение и профилактика туберкулеза
Для лечения туберкулёза лёгких применяют этамбутол в комплексе с пиразинамидом (в первые 2 мес) и рифампицин и изониазид (на протяжении 6 мес). При поражении других органов используют такую же схему лечения, основанную на способности лекарственного препарата проникать в различные ткани (например, в спинномозговую жидкость). В последнее время всё чаще выделяют мультирезистентные штаммы возбудителя туберкулёза.
Вероятность их обнаружения зависит от числа случаев неполного излечения, уровня жизни и др. В этом случае для лечения используют препараты второй линии: аминогликозиды, фторхинолоны, этионамид или циклосерин (после обязательного определения чувствительности возбудителя к антибиотикам).
Вакцинация аттенуированными (ослабленными) штаммами (вакцина для профилактики туберкулёза, синоним — вакцина Кальметт—Герена, БЦЖ) позволяет избежать милиарного распространения инфекции, но клинические исследования в некоторых странах не подтвердили её эффективности. Пациентам с высоким риском развития туберкулёза назначают профилактическое лечение рифампицином и изониазидом, а лицам с ВИЧ-инфекцией рекомендован приём рифабутина или кларитромицина в течение длительного времени.
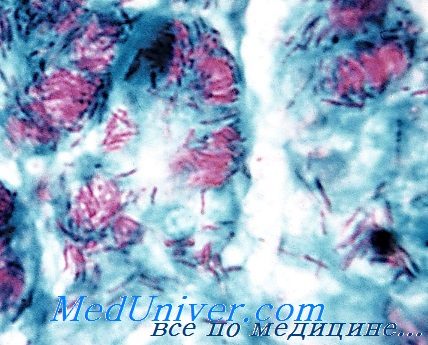
Микобактерии лепры
Инфекция вызванная Mycobacterium leprae – Лепра
Возбудителя лепры (проказы) до настоящего времени не удалось культивировать на искусственных питательных средах.
Mycobacterium leprae вызывает поражение периферических нервов, сопровождаемое нарушением болевой чувствительности. Разрушение и деформация суставов и фаланг пальцев делают пациентов физически недееспособными. Итог заболевания индивидуален и зависит от иммунного ответа. В настоящее время выделяют три типа иммунного ответа при лепре:
• туберкулоидный (превалирует Thl-ответ);
• лепроматозный (преобладает Тh2-ответ);
• пограничный.
При туберкулоидном типе инфекции у пациентов развивается стойкий клеточный иммунитет, возникает большое количество гранулём, трофические поражения нервов. В тканях обнаруживают небольшое количество бактерий. Для лепроматозного типа характерен слабый клеточный иммунитет, отсутствие гранулём и генерализованная инфекция (леонтиаз, депигментация и нарушение чувствительности).
Диагноз основан на результатах микроскопического исследования препаратов поражённой кожи (окраска по Цилю-Нильсену) и биоптатов кожных покровов гистологического исследования. Для лечения применяют рифампицин, дапсон и клофазимин, эффективные на ранних стадиях заболевания, но неспособные препятствовать повреждению нервов и деформации конечностей, при возникновении которых необходимо хирургическое вмешательство.
Микобактерии не вызывающие туберкулез
Различные виды микобактерий могут вызывать локализованные или диссеминированные заболевания у лиц со сниженным иммунитетом. Некоторые из них могут инфицировать имплантируемые ткани.
Mycobacterium avium. В состав комплекса входят Mycobacterium avium, M. intracellular и М. scrofulaceum. Некоторые из них поражают птиц, других животных, являясь санрофитами окружающей среды. Их считают наиболее распространённой причиной микобактериального лимфаденита у детей, остеомиелита у пациентов со сниженным иммунитетом и пневмонии у лиц пожилого возраста. При прогрессирующей ВИЧ-инфекции эти микроорганизмы способны вызывать диссеминированные инфекции и бактериемию.
Возбудители из авиум-внутриклеточного комплекса устойчивы к действию большинства противотуберкулёзных препаратов, поэтому для лечения инфекций, вызванных ими, применяют методы комплексной терапии с использованием рифабутина, кларитромицина и этамбутола. При развитии лимфаденита иногда требуется хирургическое вмешательство.
Mycobacterium kansasi, M. Malmoense, M. Xenopi. Вызывают вялотекущую инфекцию лёгких, похожую на туберкулёз, у пациентов с хроническими заболеваниями лёгких (бронхоэктазией, силикозом, хронической обструктивной болезнью лёгких). Начальную терапию осуществляют с помощью стандартных препаратов после определения чувствительности микроорганизмов к антибиотикам.
Mycobacterium marinum, М. ulcerans. Mycobacterium marinum вызывают хронические гранулематозные инфекции кожи. Возбудитель обитает в реках, запущенных бассейнах и неухоженных садках для рыбы. Заболеванию свойственно возникновение множественных гнойничковых очагов, покрытых твёрдой коркой. Инфекции, вызванные М. ulcerans, распространены в сельскохозяйственных зонах Африки и Австралии. Бактерии обычно поражают нижние конечности, при этом обнаруживают папулёзные очаги, сопровождаемые изъязвлением и глубоким повреждением тканей (включая костную).
Видео диагностика и лечение микобактериоза. Д.м.н., профессор В.Н. Зимина
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Лепра — хроническая генерализованная гранулематозная инфекция с преимущественным поражением кожи, периферической нервной системы, глаз и некоторых внутренних органов.
Частота • В настоящее время в мире насчитывают около 2 млн больных, преимущественно в развивающихся странах • Чаще регистрируют у мужчин (2:1) • Случаи заболевания у детей до 1 года крайне редки.
Этиология. Возбудитель — кислотоустойчивая бактерия Mycobacterium leprae (палочка Хансена–Найссера).
Генетические аспекты. У лиц с гаплотипами HLA-DR2 или HLA-DR3 чаще наблюдают туберкулоидную форму, а у лиц с гаплотипом HLA-DR2-DQW1 — лепроматозную; последняя составляет 30–50% поражений в странах Индокитая и в Японии, но лишь 10% в Африке.
Эпидемиология • Заболевание малоконтагиозно, что делает невозможным выявить в каждом конкретном случае путь заражения и источник инфекции • Единственный резервуар — больной человек • Заражение происходит при непосредственных контактах, а также воздушно-капельным путём • Доказана возможность внутриутробного заражения, но дети, изолированные от больных родителей после рождения, не заболевают.
Факторы риска • Тесный бытовой контакт, например, в семьях, где есть больные • Иммунодефицитные состояния • Низкий социально-экономический статус.
Патоморфология • Туберкулоидная лепра — неказеозные гранулёмы, состоящие из лимфоцитов, эпителиоидных клеток, а также гигантских клеток; микобактерии обнаруживают редко • Лепроматозная лепра — гранулёмы организованы макрофагами, большими пенистыми клетками (клетки Вирхова), в клетках обнаруживают много микобактерий, часто окружённых сферическими массами • Пограничная лепра — состав гранулём варьирует от преобладания эпителиоидных клеток при погранично-туберкулоидной к доминированию макрофагов при пограничной лепроматозной лепре.
Классификация и клиническая картина
• Недифференцированная лепра может трансформироваться в лепроматозный или туберкулоидный тип. Характерны кожные высыпания и поражение периферических нервных стволов. Высыпания имеют вид чётко ограниченных пятен разной окраски и размеров; после короткого периода повышенной чувствительности становятся нечувствительными. Моно- и полиневриты часто сопровождают неравномерные утолщения и уплотнения нервных стволов. Встречают у пациентов с неустойчивой резистентностью. Диагноз устанавливают по факту контакта с больными лепрой в анамнезе. Кожные поражения часто самопроизвольно заживают. Однако возможно прогрессирование в более тяжёлые формы.
• Туберкулоидная лепра. Начинается с появления слабопигментированных пятен с чёткими краями и пониженной чувствительностью. Характерны разрастания грануляционной ткани в коже и слизистых, часто наблюдают один очаг, являющийся иногда единственным проявлением болезни. Зрелые туберкулоидные лепромы асимметричны, чувствительность отсутствует полностью, края приподняты над поверхностью кожи, центр лепромы атрофичен. Вокруг поражённых участков снижено количество потовых желёз и волосяных фолликулов. В патологический процесс рано вовлекаются периферические нервы. При полярной туберкулоидной форме число очагов поражений не превышает 1–3, они обычно симметричны и характеризуются выраженной анестезией. При пограничной туберкулоидной форме число очагов значительно больше, они асимметричны, анестезия выражена несколько меньше; часто наблюдают невриты локтевого, срединного, лицевого, ушного и др. нервов. Поражение лицевого нерва приводит к развитию лагофтальма, кератита и изъязвления роговицы. Атрофия мускулатуры начинается с мелких мышц кисти; позднее возможны контрактуры верхних и нижних конечностей. При бактериальных суперинфекциях наблюдают инфекционные поражения рук и посттравматические язвы на подошвах. Возможна резорбция костей, приводящая к укорочению фаланг. В клинических образцах возбудители малочисленны, их трудно обнаружить. Эту форму лепры наблюдают у лиц с нормальной резистентностью. Возможны случаи спонтанного излечения.
• Лепроматозная лепра. Генерализованное заболевание, затрагивающее кожу, слизистые оболочки носа и ротоглотки, переднюю камеру глаза, кожные и другие периферические нервы, ретикулоэндотелиальную систему, надпочечники и яички. Поражения локализованы на лице и дистальных отделах конечностей в виде симметричных сплошных инфильтратов, имеющих красновато-бурую окраску. У больных часто наблюдают выпадение бровей и ресниц, узлы и инфильтраты часто придают лицу своеобразное выражение, известное как «львиное лицо» (facies leonina). Отмечают заложенность носовых ходов, носовые кровотечения, перфорации носовой перегородки (нос приобретает седловидную форму), ларингиты и охриплость голоса. Характерны поражения глаз в виде лимбитов, кератосклеритов, иридоциклитов и увеитов, приводящие к ослаблению зрения и слепоте. Лимфатические узлы, особенно бедренные, паховые и локтевые, часто увеличены и содержат значительные количества возбудителя. Отмечают лепроматозные периоститы и оститы, приводящие к остеопорозам и остеомаляциям. Часто наблюдают увеличение печени и селезёнки. Гранулёмы могут сохраняться многие годы, рассасываться или подвергаться рубцовым изменениям. В клинических образцах возбудители многочисленны и легко обнаруживаются микроскопией. Резистентность организма значительно снижена. При отсутствии лечения заболевание быстро прогрессирует.
• Пограничная (диморфная) лепра. Кожные поражения ещё более многообразны, папулы и бляшки могут сочетаться с пятнами. Снижение чувствительности менее выражено, чем при туберкулоидной лепре. Отмечают истончение мочек ушей, гипертрофию носа и надбровных дуг. Поражения кожи более многочисленны, но не симметричны, как при лепроматозной лепре. Включает проявления как туберкулоидного, так и лепроматозного типов в различных сочетаниях. Заболевание подразделяют на погранично-туберкулоидную, собственно пограничную и погранично-лепроматозную лепру. Пограничные формы нестабильны, могут регрессировать в туберкулоидную и прогрессировать в лепроматозную формы. Эти процессы определяются эффективностью лечения и состоянием иммунного статуса пациента.
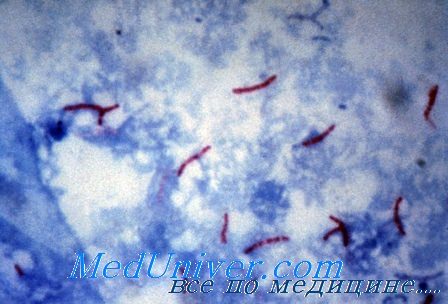
Лабораторные исследования • Обнаружение Mycobacterium leprae в соскобах слизистой оболочки носовой перегородки, поражённых участков кожи и биопсийном материале увеличенных лимфатических узлов; мазки окрашивают по Цилю–Нильсену • При сомнительных результатах — биопроба на морских свинках (чувствительны к Mycobacterium tuberculosis и резистентны к Mycobacterium leprae) • Лепроминовая проба всегда отрицательная при лепроматозной форме; её используют для дифференциального диагноза туберкулоидной формы • Анализ крови — незначительная анемия, увеличение СОЭ и гиперглобулинемия • Серодиагностика: выявление АТ к гликолипиду-1 клеточной стенки, экстрагированному фенолом; чувствительность метода — более 90% при лепроматозной форме и около 30% при туберкулоидной форме.
Дифференциальная диагностика • СКВ • Обыкновенная волчанка • Саркоидоз • Фрамбезия • Кожный лейшманиоз • Другие заболевания кожи • Периферическая невропатия • Сирингомиелия.
ЛЕЧЕНИЕ
Тактика ведения • Регулярные консультации ортопеда, хирурга, офтальмолога и терапевта • Ношение правильно подобранной обуви и использование пластырных повязок предотвращают появление язв на подошвах • Формирование контрактур верхних конечностей можно предотвратить с помощью физических упражнений и наложения повязок • При поражении глаз срочно проводят соответствующую коррекцию • При прогрессировании или развитии узловатой лепроматозной эритемы рекомендованы постельный режим, анальгетики и седативные средства • В тяжёлых случаях применяют ГК • Специфическую терапию можно проводить непрерывно.
Хирургическое лечение. Показаны реконструктивные вмешательства — трансплантации нервов и сухожилий, устранение контрактур и другие операции, улучшающие функциональные возможности и социальную адаптацию.
Лекарственная терапия
• Препараты выбора •• Дапсон 100 мг/сут и рифампицин 600 мг/сут •• При пограничной, погранично-лепроматозной и лепроматозной лепре дополнительно — этионамид 250–500 мг/сут.
• Продолжительность лекарственной терапии •• Недифференцированная и туберкулоидная лепра — дапсон 3 года, рифампицин 6 мес •• Погранично-туберкулоидная лепра — дапсон 5 лет, рифампицин 6 мес •• Пограничная лепра — дапсон 10 лет, рифампицин 2 года, клофамизин 10 лет, этионамид 10 лет •• Погранично-лепроматозная лепра и лепроматозная лепра — дапсон всю жизнь, рифампицин 2 года, этионамид всю жизнь.
Осложнения • Деформация конечностей • Укорочение фаланг пальцев вследствие травмы с вторичным инфицированием • Слепота • Артериит • Вторичный амилоидоз • Узловатая лепрозная эритема.
Течение и прогноз • Инкубационный период заболевания длится необычайно долго — в среднем 4–6 лет, нередко затягивается до 10–15 лет и более • Продромальные явления часто отсутствуют • Течение нестабильное • Прогноз благоприятный при ранней диагностике и соответствующем лечении.
Профилактика • Соблюдение элементарных санитарно-гигиенических норм • Пациента не обязательно помещать в лепрозорий.
Синонимы • Болезнь Хансена • Гансеноз • Проказа.
МКБ-10 • A30 Лепра [болезнь Гансена]
Примечание. Лепроминовая проба (реакция Мицуды) — внутрикожная аллергическая проба с лепромином с последующей оценкой местной реакции, развивающейся через 2–4 нед; используют для определения типа лепры и с целью прогнозирования
Код вставки на сайт
Лепра
Лепра — хроническая генерализованная гранулематозная инфекция с преимущественным поражением кожи, периферической нервной системы, глаз и некоторых внутренних органов.
Частота • В настоящее время в мире насчитывают около 2 млн больных, преимущественно в развивающихся странах • Чаще регистрируют у мужчин (2:1) • Случаи заболевания у детей до 1 года крайне редки.
Этиология. Возбудитель — кислотоустойчивая бактерия Mycobacterium leprae (палочка Хансена–Найссера).
Генетические аспекты. У лиц с гаплотипами HLA-DR2 или HLA-DR3 чаще наблюдают туберкулоидную форму, а у лиц с гаплотипом HLA-DR2-DQW1 — лепроматозную; последняя составляет 30–50% поражений в странах Индокитая и в Японии, но лишь 10% в Африке.
Эпидемиология • Заболевание малоконтагиозно, что делает невозможным выявить в каждом конкретном случае путь заражения и источник инфекции • Единственный резервуар — больной человек • Заражение происходит при непосредственных контактах, а также воздушно-капельным путём • Доказана возможность внутриутробного заражения, но дети, изолированные от больных родителей после рождения, не заболевают.
Факторы риска • Тесный бытовой контакт, например, в семьях, где есть больные • Иммунодефицитные состояния • Низкий социально-экономический статус.
Патоморфология • Туберкулоидная лепра — неказеозные гранулёмы, состоящие из лимфоцитов, эпителиоидных клеток, а также гигантских клеток; микобактерии обнаруживают редко • Лепроматозная лепра — гранулёмы организованы макрофагами, большими пенистыми клетками (клетки Вирхова), в клетках обнаруживают много микобактерий, часто окружённых сферическими массами • Пограничная лепра — состав гранулём варьирует от преобладания эпителиоидных клеток при погранично-туберкулоидной к доминированию макрофагов при пограничной лепроматозной лепре.
Классификация и клиническая картина
• Недифференцированная лепра может трансформироваться в лепроматозный или туберкулоидный тип. Характерны кожные высыпания и поражение периферических нервных стволов. Высыпания имеют вид чётко ограниченных пятен разной окраски и размеров; после короткого периода повышенной чувствительности становятся нечувствительными. Моно- и полиневриты часто сопровождают неравномерные утолщения и уплотнения нервных стволов. Встречают у пациентов с неустойчивой резистентностью. Диагноз устанавливают по факту контакта с больными лепрой в анамнезе. Кожные поражения часто самопроизвольно заживают. Однако возможно прогрессирование в более тяжёлые формы.
• Туберкулоидная лепра. Начинается с появления слабопигментированных пятен с чёткими краями и пониженной чувствительностью. Характерны разрастания грануляционной ткани в коже и слизистых, часто наблюдают один очаг, являющийся иногда единственным проявлением болезни. Зрелые туберкулоидные лепромы асимметричны, чувствительность отсутствует полностью, края приподняты над поверхностью кожи, центр лепромы атрофичен. Вокруг поражённых участков снижено количество потовых желёз и волосяных фолликулов. В патологический процесс рано вовлекаются периферические нервы. При полярной туберкулоидной форме число очагов поражений не превышает 1–3, они обычно симметричны и характеризуются выраженной анестезией. При пограничной туберкулоидной форме число очагов значительно больше, они асимметричны, анестезия выражена несколько меньше; часто наблюдают невриты локтевого, срединного, лицевого, ушного и др. нервов. Поражение лицевого нерва приводит к развитию лагофтальма, кератита и изъязвления роговицы. Атрофия мускулатуры начинается с мелких мышц кисти; позднее возможны контрактуры верхних и нижних конечностей. При бактериальных суперинфекциях наблюдают инфекционные поражения рук и посттравматические язвы на подошвах. Возможна резорбция костей, приводящая к укорочению фаланг. В клинических образцах возбудители малочисленны, их трудно обнаружить. Эту форму лепры наблюдают у лиц с нормальной резистентностью. Возможны случаи спонтанного излечения.
• Лепроматозная лепра. Генерализованное заболевание, затрагивающее кожу, слизистые оболочки носа и ротоглотки, переднюю камеру глаза, кожные и другие периферические нервы, ретикулоэндотелиальную систему, надпочечники и яички. Поражения локализованы на лице и дистальных отделах конечностей в виде симметричных сплошных инфильтратов, имеющих красновато-бурую окраску. У больных часто наблюдают выпадение бровей и ресниц, узлы и инфильтраты часто придают лицу своеобразное выражение, известное как «львиное лицо» (facies leonina). Отмечают заложенность носовых ходов, носовые кровотечения, перфорации носовой перегородки (нос приобретает седловидную форму), ларингиты и охриплость голоса. Характерны поражения глаз в виде лимбитов, кератосклеритов, иридоциклитов и увеитов, приводящие к ослаблению зрения и слепоте. Лимфатические узлы, особенно бедренные, паховые и локтевые, часто увеличены и содержат значительные количества возбудителя. Отмечают лепроматозные периоститы и оститы, приводящие к остеопорозам и остеомаляциям. Часто наблюдают увеличение печени и селезёнки. Гранулёмы могут сохраняться многие годы, рассасываться или подвергаться рубцовым изменениям. В клинических образцах возбудители многочисленны и легко обнаруживаются микроскопией. Резистентность организма значительно снижена. При отсутствии лечения заболевание быстро прогрессирует.
• Пограничная (диморфная) лепра. Кожные поражения ещё более многообразны, папулы и бляшки могут сочетаться с пятнами. Снижение чувствительности менее выражено, чем при туберкулоидной лепре. Отмечают истончение мочек ушей, гипертрофию носа и надбровных дуг. Поражения кожи более многочисленны, но не симметричны, как при лепроматозной лепре. Включает проявления как туберкулоидного, так и лепроматозного типов в различных сочетаниях. Заболевание подразделяют на погранично-туберкулоидную, собственно пограничную и погранично-лепроматозную лепру. Пограничные формы нестабильны, могут регрессировать в туберкулоидную и прогрессировать в лепроматозную формы. Эти процессы определяются эффективностью лечения и состоянием иммунного статуса пациента.
Лабораторные исследования • Обнаружение Mycobacterium leprae в соскобах слизистой оболочки носовой перегородки, поражённых участков кожи и биопсийном материале увеличенных лимфатических узлов; мазки окрашивают по Цилю–Нильсену • При сомнительных результатах — биопроба на морских свинках (чувствительны к Mycobacterium tuberculosis и резистентны к Mycobacterium leprae) • Лепроминовая проба всегда отрицательная при лепроматозной форме; её используют для дифференциального диагноза туберкулоидной формы • Анализ крови — незначительная анемия, увеличение СОЭ и гиперглобулинемия • Серодиагностика: выявление АТ к гликолипиду-1 клеточной стенки, экстрагированному фенолом; чувствительность метода — более 90% при лепроматозной форме и около 30% при туберкулоидной форме.
Дифференциальная диагностика • СКВ • Обыкновенная волчанка • Саркоидоз • Фрамбезия • Кожный лейшманиоз • Другие заболевания кожи • Периферическая невропатия • Сирингомиелия.
ЛЕЧЕНИЕ
Тактика ведения • Регулярные консультации ортопеда, хирурга, офтальмолога и терапевта • Ношение правильно подобранной обуви и использование пластырных повязок предотвращают появление язв на подошвах • Формирование контрактур верхних конечностей можно предотвратить с помощью физических упражнений и наложения повязок • При поражении глаз срочно проводят соответствующую коррекцию • При прогрессировании или развитии узловатой лепроматозной эритемы рекомендованы постельный режим, анальгетики и седативные средства • В тяжёлых случаях применяют ГК • Специфическую терапию можно проводить непрерывно.
Хирургическое лечение. Показаны реконструктивные вмешательства — трансплантации нервов и сухожилий, устранение контрактур и другие операции, улучшающие функциональные возможности и социальную адаптацию.
Лекарственная терапия
• Препараты выбора •• Дапсон 100 мг/сут и рифампицин 600 мг/сут •• При пограничной, погранично-лепроматозной и лепроматозной лепре дополнительно — этионамид 250–500 мг/сут.
• Продолжительность лекарственной терапии •• Недифференцированная и туберкулоидная лепра — дапсон 3 года, рифампицин 6 мес •• Погранично-туберкулоидная лепра — дапсон 5 лет, рифампицин 6 мес •• Пограничная лепра — дапсон 10 лет, рифампицин 2 года, клофамизин 10 лет, этионамид 10 лет •• Погранично-лепроматозная лепра и лепроматозная лепра — дапсон всю жизнь, рифампицин 2 года, этионамид всю жизнь.
Осложнения • Деформация конечностей • Укорочение фаланг пальцев вследствие травмы с вторичным инфицированием • Слепота • Артериит • Вторичный амилоидоз • Узловатая лепрозная эритема.
Течение и прогноз • Инкубационный период заболевания длится необычайно долго — в среднем 4–6 лет, нередко затягивается до 10–15 лет и более • Продромальные явления часто отсутствуют • Течение нестабильное • Прогноз благоприятный при ранней диагностике и соответствующем лечении.
Профилактика • Соблюдение элементарных санитарно-гигиенических норм • Пациента не обязательно помещать в лепрозорий.
Синонимы • Болезнь Хансена • Гансеноз • Проказа.
МКБ-10 • A30 Лепра [болезнь Гансена]
Примечание. Лепроминовая проба (реакция Мицуды) — внутрикожная аллергическая проба с лепромином с последующей оценкой местной реакции, развивающейся через 2–4 нед; используют для определения типа лепры и с целью прогнозирования


