Качественное лечение гайморита
Под гайморитом следует понимать воспаление верхнечелюстной придаточной пазухи носа. Придаточные пазухи носа представляют собой образование в виде небольших пещерок, имеющих сообщение с полостью носа. Верхнечелюстных пазух у человека две – правая и левая. Другое название этого образования – гайморова пазуха или гайморов синус. Часто специалистами устанавливаются такие диагнозы как верхнечелюстной синусит или верхнечелюстной синусит. Принципиального различия между последними терминами и термином – гайморит, не существует.
Основной причиной возникновения гайморита является инфекция – бактерии или вирусы проникают в гайморову пазуху через полость носа или через кровь и вызывают воспалительный процесс.
Верхнечелюстная пазуха находится около носа, поэтому она и называется – околоносовая (придаточная). У человека во всех придаточных пазухах вырабатывается слизь, которая поглощая в себе микробов и частицы твердых и тел удаляется из пазухи в полость носа. Обеспечивается этот процесс тем, что слизистая оболочка имеет в своем составе клетки, так называемого мерцательного эпителия. Эти клетки создают постоянный ток жидкости из пазухи наружу. Причем отверстие, соединяющее пазуху с полостью носа, расположено в верхнем отделе гайморовой пазухи, поэтому, для нормального оттока слизи нужен хорошо работающий механизм выделения слизи. Само отверстие из гайморовой пазухи покрыто слизистой оболочкой, поэтому, в случае отека последней, отверстие резко суживается, что значительно затрудняет отток слизи. У здорового человека эти процессы работают хорошо и причин для возникновения гайморита у него нет. Но при наличии острого воспалительного процесса, происходящего на слизистой полости носа, отек из полости носа распространяется ни слизистую отверстия и гайморовой пазухи. Слизистая оболочка набухает и просвет, ведущий из пазухи в полость носа постепенно закрывается. В гайморовой пазухе начинаются изменения: в пазуху не поступает воздух, а следовательно – кислород, который необходим для нормальной работы слизистой оболочки; нарастает давление, которое является причиной болевых ощущений у пациента; в пазухе продолжается наработка слизи, которая, вследствие нарушения оттока, застаивается в пазухе и постепенно приобретает воспалительный характер. Слизь такого характера носит название экссудат. Он является прекрасной средой для внедрения новых и развития уже имеющихся бактерий и вирусов. Они вырабатывают так называемые токсины – продукты жизнедеятельности, которые всасываясь в кровь вызывают в организме такие симптомы как недомогание, головную боль, снижение аппетита, повышение температуры тела и др. Постепенно слизь превращается в гной, который имеет вязкую консистенцию и очень плохо эвакуируется из пазухи, даже при нормальной работе соустья. В силу того, что размножение бактерий продолжается, и они вновь и вновь вырабатывают токсины, – гноя становится гораздо больше. Постепенно он может заполнить всю пазуху. Если до этого момента не проводится адекватное качественное лечение гайморита, то гнойное отделяемое может прорваться в окружающие структуры. Прежде всего реагируют ткани глаза – появляется постепенно нарастающий отек век, они краснеют, может отмечаться выпячивание глазного яблока вперед – экзофтальм. Гнойный процесс может разрушить стенки гайморовой пазухи и проникнуть в костную ткань. Развивается воспаление кости верхней челюсти – остеомиелит. В настоящее время, благодаря развитию медицины, такие состояния встречаются редко, и при своевременном лечении не представляют.
Основные факторы, которые предрасполагающие к возникновению данного заболевания: искривление носовой перегородки, вазомоторный ринит, гипертрофический ринит (увеличение носовых раковин), у детей – аденоиды, аллергические заболевания носа; нарушения иммунитета, к которым приводят длительные хронические заболевания, паразитозы, аллергические состояния и др; несвоевременное или неправильное лечение обычной простуды, ОРЗ, ринита, что вызывает в качестве осложнения гайморит; бактерионосительство. Многим из Вас знакома процедура мед.осмотра, когда врачи берут мазки из носа на бактериологические посевы. Зачастую у пациента обнаруживают так называемый стафилококк, который длительное время живет в носоглотке человека. Последний же если бы не проходил обследование – не узнал бы, что он – бактерионоситель. Длительное время эти бактерии могут не приносить серьезного ущерба для здоровья. Но даже при обычной простуде стафилококк может активироваться и проявить свои патогенные свойства.
Симптомы гайморита
Появляется неприятные ощущения в области носа и околоносовой области, которые постепенно нарастают. Менее выражены боли утром, нарастают – к вечеру. Постепенно боль “теряет” определенное место и у пациента начинает болеть голова. Если процесс односторонний, то боли отмечаются с одной стороны.
Затруднение носового дыхания. У пациента заложен нос. Голос приобретает гнусавый оттенок. Как правило заложены обе половины носа. Затруднение носового дыхания постоянное или с небольшими облегчениями. Возможна попеременная заложенность правой и левой половин носа.
Насморк. В большинстве случаев у больного наблюдается слизистое (прозрачное) или гнойное (желтое, зеленое) отделяемое из носа. Этого симптома может не быть, если сильно заложен нос, так как затруднен отток из пазухи (об этом упоминалось выше).
Повышение температуры тела до 38 и выше. Как правило этот симптом наблюдается при остром гайморите. При хроническом процессе температура тела повышается редко.
Недомогание. Это выражается утомляемостью, слабостью, пациенты отказываются от пищи, у них нарушается сон.
Основой возникновения гайморита является отек слизистой оболочки, который блокирует соустье между гайморовой пазухой и полостью носа. Поэтому основное лечение должно быть направлено на борьбу с отеком слизистой полости носа – нужно обеспечить хороший отток отделяемого из пазухи. В основе его лечения должны обязательно лежать местные процедуры – использование капель, спрэев, ингаляторов, способных устранить отек слизистой оболочки. К таким препаратам относятся сосудосуживающие капли: нафтизин, тизин, називин, санорин, ксимелин, назол, глазолин, “для нос” и другие аналоги. При гайморите необходимо придерживаться определенных правил заливания в нос лечебных жидкостей. Пациенту следует лечь на бок, после чего закапать сосудосуживающие капли в половину носа, на которой лежит больной – капли должны попасть на боковую стенку носа. В таком положении следует находиться не менее 5 минут. Затем следует повернуться на другую сторону и повторить процедуру с другой половиной носа. Спустя еще как минимум 5 минут следует высморкаться. Только после использования этих капель, можно закапывать другие – обладающие антибактериальным, противовоспалительным или обезболивающим эффектом.
В лечении также следует использовать антибактериальные препараты (предпочтительно цефалоспориновые), антигистаминные средства (трексил, кларитин и др.). Хороший эффект дает метод промывания носа антисептическими (фурациллин) растворами. Многим знаком метод перемещения, более известный как “кукушка”. Из физиопроцедур хорошим эффектом обладают даже такие рутинные методики как УФО полости носа, УВЧ на придаточные пазухи носа и др.
Делать или не делать прокол гайморовой пазухи.
Пункция делается для того, чтобы откачать из пазухи гной, промыть пазуху, а после этого ввести туда антибиотики и противовоспалительные препараты. Данная процедура сопровождается неприятными ощущениями, но эффективность ее очень высока. В настоящее время, после прокола в пазуху устанавливают специальные трубочки – катетеры, через которые можно делать промывание пазухи ежедневно. При применении данного метода, больной очень быстро выздоравливает. В начальной стадии гайморита далеко не всегда требуется проводить пункцию и можно обойтись промыванием носа. Обязательное условие – лечиться нужно под контролем врача.
Наш адрес: Перервинский бульвар, д.21, кор.1. Медицинский центр “Евромед С”. Режим работы: с 9.00 до 21.00 без выходных. От метро Братиславская маршрутное такси № 657; 68.От метро Марьино маршрутное такси № 657. Из Капотни маршрутное такси № 412, 331.
Лазерная терапия при лечении хронического гайморита

Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Данное заболевание сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела, головной болью.
К возникновению гайморита приводят частые ОРВИ, острые и хронические риниты различной этиологии; аденоиды у детей; хронический тонзиллит и хронический фарингит; кариозные верхние коренные зубы, хирургическое вмешательство на зубах, врожденная узость носовых ходов; искривление носовой перегородки.
Основное звено механизма развития гайморита (как острого, так и хронического) – закупорка выходного отверстия верхнечелюстной пазухи, приводящее к ее воспалению и скоплению в пазухе гноя.
Важно помнить,что основной симптом хронического гайморита – хронический насморк, не реагирующий нетрадиционное лечение. Часто больные с хроническим гайморитом жалуются на головные боли и боли в глубине глазниц, усиливающиеся при моргании и исчезающие в положении лежа. Характерный признак хронического гайморита – утренняя припухлость век и конъюнктивит.
Риск развития гайморита увеличивается зимой и осенью вследствие естественного сезонного снижения иммунитета. Прогноз при гайморите, как правило, благоприятный. Осложнения редки. Своевременно начатое лечение позволяет избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Лечение хронического гайморита
Лечение хронического гайморита комплексное: снижение повышенной температуры, устранение отека слизистой носа, подавление инфекционного фактора, физиотерапевтические методы воздействия – лазерная терапия, ингаляции, соллюкс, УВЧ – применяются при отсутствии острого гнойного процесса в гайморовых пазухах.
Учитывая, что лазерная терапия оказывает противовоспалительное, противоболевое, противоотечное, иммунокоррегирующее действие, улучшает кровообращение, микроциркуляцию, трофику тканей, усиливает регенерацию поврежденных тканей назначение лазерного воздействия при хроническом гайморите патогенетически оправдано. Лазерная терапия проводится на проекцию гайморовых и лобной пазух, одновременно рекомендуется проводить лазерную гемотерапию – неинвазивное (чрескожное) воздействие на кровь. Эффективность лечения значительно увеличивается при применении оптических насадок в носовые ходы.
На курс рекомендуется 7-10 ежедневных процедур. Через 3-4 недели курс лазерной терапии необходимо повторить.

При наличии или даже подозрении на гнойно-полипозную, полипозную, казеозную, холестеатомную или некротическую формы хронического гайморита показано хирургическое лечение и лазерная терапия не проводится.
В этих случаях проведение лазерной терапии возможно только после хирургического лечения.
Совет врача:
Помните, что если у Вас наличие гноя в гайморовых пазухах, повышенная температура,воздержитесь от лазерной терапии, обращайтесь к хирургу!




Поделиться полезной информацией:




1991-2022 © rikta.ru
Официальный сайт группы компаний “РИКТА”, завода-изготовителя ЗАО “МИЛТА-ПКП ГИТ”. Здесь вы можете купить терапевтические лазерные аппараты, посмотреть инструкции, получить всю необходимую информацию. Если есть вопросы – обращайтесь по телефону 8-800-200-57-30 или пишите на почту rikta@rikta.ru. Желаем Вам здоровья!
Эффективное лечение гайморита
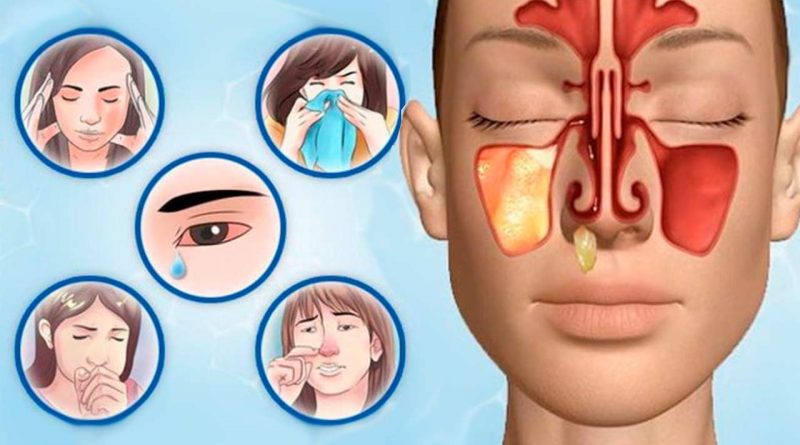
Гайморит возникает при заболевании гайморовых пазух, расположенных сразу над верхней челюстью по обе стороны носа. Воспалительный процесс проистекает на внутренней слизистой оболочке. Визуально представить пазуху несложно. Это полая структура, вмещающая реснитчатый эпителий — своеобразный очиститель дыхательных путей. Благодаря ему легкие защищены от пыли. При появлении воспаления, набухания слизистой секрет накапливается в полостях. Инфекционное заболевание провоцирует появление гноя вместо прозрачных выделений. Лечение гайморита без прокола в Москве — отличная возможность быстро, эффективно, недорого устранить боль, неприятные ощущения в передней части головы, в носу, а также избавиться от инфекции. Правильность терапии без прокола определяет установление причин.
- Фармакологическая терапия препаратами нового поколения, направленная на максимально возможное и быстрое восстановление пациента
- 15 244 пациента сделали эту процедуру в нашей клинике. 67 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике.
- Врачи «Клиники АВС» не просто проводят процедуру, но и единственная в России клиника со своей авторской программой.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Цены на лечение гайморита
| Описание | Цена, руб. |
|---|---|
| Носовой душ (промывание полости носа, глотки и гортани) | 1100 рублей |

- Мы лечим заболевание, а не симптомы. Мы диагностируем и лечим причину заболевания.
Причины появления
Как лечить гайморит? Сначала выясните причины возбуждения воспалительного процесса, которые бывают различными:
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук, заслуженный врач РФ
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории
Ефимова Софья Павловна
Кордоняну Татьяна Петровна
Врач-оториноларинголог, ведущий специалист по лазерной хирургии
Рожков Эдуард Алексеевич
Врач-оториноларинголог высшей квалификационной категории, ринохирург-эндоскопист
Габедава Виктория Александровна
Врач-отоларинголог высшей квалификации, кандидат медицинских наук
Разновидности болезни
Чтобы знать, как вылечить недуг без прокола, нужно разобраться в видах заболевания. При поражении одной из пазух, недуг получает название левостороннего или правостороннего. Болезнь распространилась на две пазухи одновременно — это двусторонний гайморит. Заболевание делят на подвиды, опираясь на его интенсивность. Бывает острым, подострым, и, самое распространенное, — хроническим.
В зависимости от возбудителя бывает:
- Бактериальным. На слизистую попадают вредоносные микроорганизмы: стафилококки, стрептококки. Заболевание проявляется после вирусной простуды в виде осложнения в случае, если ее лечили слабо, неправильно, не лечили вовсе. Появление болезни нередко является следствием ослабленного иммунитета человека.
- Грибковым. Причиной становится слабый, ничем не подкрепляемый иммунитет. Употребление большого количества антибактериальных препаратов, причем неоправданно и нецелесообразно.
- Вирусным. Приобретает острую форму со всеми вытекающими признаками. Появляется как следствие ОРВИ, проистекает после лечения или в самый разгар воспалительных процессов, терзающих организм.
- Травматическим. Удары, падения, драки, появление кровоподтеков в местах нахождения пазух вызывают накапливание застоявшихся сгустком крови внутри полостей. Сгустки накапливаются, не выходят наружу, благодаря чему патогенные микроорганизмы начинают свою деятельность — образуется самая благоприятная для них среда.
Видео с интервью врача

Основные признаки
Гайморит симптомы лечение в Москве без прокола — возможность быстро продиагностировать признаки, определить болезнь, начать эффективную терапию. Важно разобраться, какие бывают общие признаки, чтобы в домашних условиях каждый мог разобраться с тем, что его беспокоит, обратиться к нужному врачу.
- Многочисленные выделения. Хочется постоянно удалять секрет, накапливающийся внутри и выделяющийся из носа.
- Сильная заложенность. Ощущается заложенность с одной, двух сторон, мешая свободно дышать. Пациент, используя сосудосуживающие препараты, не всегда получает желаемый результат: от этого показателя невероятно сложно избавиться привычными средствами.
- Видимая отечность на лице. При взгляде на человека опытный специалист сразу определит причину, не расспрашивая об остальных симптомах, проявляющихся внутри. Обычно при болезни опухают щеки, немного отекают веки. Пациент не просто чувствует себя плохо, но и выглядит больным.
- Головная боль разной интенсивности. При запущенной стадии боль в области черепа будет невыносимой: от нее сложно будет избавиться простыми обезболивающими. Боль распространяется на переносицу, лобную часть, щеки. При поворотах головы становится сильнее, отдает в челюсть, зубы, глаза, виски.
- Ухудшение чувствительности слизистой носа. Вследствие этого может частично, полностью пропасть обоняние: человек не сможет ощущать даже достаточно сильные запахи.
- Ухудшение слышимости. Болезнь нередко вызывает закладывание ушей.
- Неприятный запах изо рта, ощущение пересушенности.
- Жжение в глазах, слезотечение как при аллергии.
- Высокая температура. Возникает при вирусном типе, когда воспаление проистекает в острой форме, все симптомы достаточно яркие.
- Общая слабость. Для устранения воспаления все силы организма активизируются, начинают борьбу с микроорганизмами. От этого человек страдает от упадка сил. Хочется постоянно лежать, отдыхать. Пропадает активность, интерес к повседневным делам, хобби, работе.
Симптомы острой/хронической формы
Острый гайморит выражен ярко. Его симптомы указывают на то, что инфекция очень сильна, развивается быстро — всего за несколько дней способна распространиться по организму. Острая форма бывает легкого, среднего, тяжелого течения. Для легкой формы характерно:
- Заложенность носа. Дыхание затруднено, пробивные препараты не помогают.
- Проявления насморка — появление прозрачных выделений.
- Неприятные ощущения в передней части лица.
- Ухудшение обонятельных функций.
Болезнь средней тяжести, а также в тяжелой форме проявляется в:
- Сильной головной боли, боли в области пазух.
- Высокой температуре не ниже 38ᵒC.
- Всеми признаками интоксикации.
- Отечность лица, век.
Хроническая болезнь менее выражена. Ее течение спокойное, без острых болевых ощущений, слишком высокой температуры. Но она не менее опасна, так как может перейти в острую форму. Также она постепенно разрушает защитные силы, именуемые иммунитетом, которые находятся в постоянной работе. Хронический гайморит лечение в Москве без прокола можно начать в «Клинике АВС» в Москве. Чем раньше начнете терапевтические меры, тем больше вероятности лечения без прокола, других неприятных вмешательств.
Хроническая форма проистекает вяло. Симптомы проявляются скудно. Но все же они есть и нужно их знать:
- Быстрая утомляемость.
- Периодическая головная боль в разных местах.
- Боль в горле из-за стекающего туда носового секрета.
- Отечность слизистых оболочек, вследствие чего дышать становится трудно.
- Частичное нарушение обоняния.
Как только хроническая форма обостряется, температура тела поднимается до 37,5–37,7 C. Слабость становится более выраженной. Выделения превращаются из слизистых в гнойные, а голова начинает сильнее болеть, что ощутимо при ее наклоне вперед.
Симптомы по типам
Аллергический. Появляется неожиданно в виде приступа. Зуд, чихание, заложенность сопровождаются секреторными выделениями, нередко обильными. Заболевание часто бывает двухсторонним. Имеет все основные признаки, к которым добавляется светобоязнь, сильный зуд в носу.
Вирусный. Симптомы такие же, как при вирусной инфекции. Иногда пациент замечает снижение работы вкусовых рецепторов, обонятельных функций. Проявляется кашель со слизью. Может ощущаться запах гнили изо рта.
Бактериальный. Появляется после простуды как осложнение. Заново поднимается температура, из носа выделяется желтоватая, неприятно пахнущая слизь. Внутри носа ощущается давление.
Грибковый. Возникает как результат ослабленного иммунитета. На слизистой живут бактерии, с которыми организм почти не борется. Выделения отличаются по цвету — от желтоватых до темно-коричневых, в зависимости от разновидности возбудителя. В них наблюдаются кровяные прожилки. При осмотре наблюдается посинение слизистой носа, сильный отек.
Диагностика
Для назначения грамотного лечения гайморита следует проконсультироваться с ЛОР-врачом. Часто оказывается, что есть возможность вылечить гайморит без прокола. Диагноз обычно выставляется на основании жалоб, данных осмотра, анамнеза и в некоторых случаях, дополнительного обследования. Если у вас есть уже готовые анализы и медицинские заключения – врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс определение диагноза и назначения эффективного лечения.
Лечение гайморита
Лечение гайморита в «Клинике ABC» в Москве осуществляется консервативно, без прокола. Терапия содействует быстрому оттоку слизи, устранению микроорганизмов. Лечение без прокола одностороннего или двухстороннего гайморита производится с помощью:
- Антибиотиков. Препараты быстро устранят воспаление, облегчат общее состояние, снимут ощущение слабости.
- Сосудосуживающих препаратов. Используются спреи, капли, влияющие на слизистую, уменьшающие отек, влияющие на быстроту оттока секрета.
- Жаропонижающие. Требуются только в случае повышения температуры.
- Антисептики. В их качестве используются медицинские препараты, морская вода. Позволяют вылечить недуг без прокола.
- Витамины. Укрепляют общее состояние, повышают иммунитет, активизируют защиту, укрепляющую организм.
Лечение гнойного гайморита может потребовать усиленной терапии. Если консервативная терапия не произвела должного эффекта, требуется оперативное вмешательство (подробнее смотрите здесь), лечение гайморита лазером. По назначению специалиста проводится пункция верхнечелюстной пазухи с местным обезболивающим.
Профилактика
Профилактические меры предупреждения болезни таковы:
- Правильный образ жизни.
- Хорошее, полезное питание без вредных жиров, жаренного — всего, что разрушает организм.
- Полноценное лечение ОРВИ, профилактические обследования состояния зубов.
- Периодическая поддержка иммунитета витаминами, другими укрепляющими препаратами.
- Закаливание организма.
- Прием исключительно лекарств, назначаемых врачом — неоправданное использование антибиотиков ведет к появлению грибкового типа заболевания.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Хирургическое лечение гайморита
При верхнечелюстном синусите происходит воспалительный процесс в тканях придаточных камер носа. Пациенты и врачи предпочитают лечить его медикаментозным способом. Однако не всегда можно победить болезнь только с помощью лекарственных препаратов. В тяжелых или запущенных случаях, при наличии осложнений или нетипичном течении недуга необходимо проводить хирургическое лечение гайморита.
Содержание статьи
Показания для оперативного лечения и его основные направления

Если врачом использован весь существующий арсенал консервативных методов терапии, а состояние больного не улучшается, то значит, необходимы более радикальные действия. В противном случае ситуация может выйти из-под контроля и развиться в серьезные осложнения.
Показаниями для оперативного вмешательства являются:
- отсутствие положительной динамики при медикаментозном лечении и физиологических процедурах в течение 3-4 недель;
- хронический гайморит закрытого типа (без оттока секрета);
- одонтогенный синусит, при котором требуется изоляция пазухи от полости рта, или развиваются некротические процессы в слизистых;
- вторичные осложнения из-за гнойного процесса в синусе, грозящие распространением инфекции на соседние органы;
- грибковая инфекция, не поддающаяся противогрибковым препаратам;
- необходимость удалить механическую преграду на пути выхода жидкости (разросшаяся киста или полип, обломок кости, пломбировочный материал или другой инородный предмет).
Решение об операции принимается отоларингологом с учетом всей клинической картины болезни, а также состояния больного. В неотложных случаях хирургическое вмешательство проводится немедленно, в остальных – после предварительной подготовки пациента при наличии относительных противопоказаний, которыми могут быть:
- артериальная гипертензия;
- тяжелые патологии внутренних органов (печени, почек);
- патологии эндокринной и сердечнососудистой системы;
- системные болезни крови.
В таких случаях сначала лечится или снимается обострение основного заболевания, а затем проводится ЛОР-операция, при которой иногда требуется присутствие другого профильного специалиста и наличие дополнительного оборудования.
Хирургическое вмешательство преследует цель устранить первопричину недуга (бактерии или грибы) и восстановить проходимость соединительных каналов гайморовых пазух. При этом операция при гайморите направлена на удаление отдельных элементов воздухоносных карманов:
- патологически измененной, инфицированной или поврежденной мягкой ткани;
- элементов костных стенок синуса с целью расширения естественных каналов или создания искусственного свища для удаления гнойного экссудата;
- разросшихся полипов, кист и опухолей;
- инородных предметов, перекрывающих соустье или травмирующих слизистые покровы.
Для выполнения этих задач используются различные методы: эндоскопия, прокол, радикальная операция, лечение гайморита лазером. Врач выбирает вид вмешательства, исходя из показаний.
Эндоскопические операции

При гайморите операция способна привести к полному излечению болезни даже в самом тяжелом и запущенном случае. Современные технологии дают возможность провести вмешательство с минимальными повреждениями тканей. Хорошо зарекомендовало себя использование эндоскопов.
Эндоскоп – специальное устройство, представляющее собой тонкую оптоволоконную трубочку, к которой присоединены дополнительные каналы, через которые можно вводить в полость различные миниатюрные инструменты: зажимы, коагуляторы, ножницы, скальпель. Освещение пазухи и видеосъемка осуществляется через волокно, поэтому врач на экране может хорошо рассмотреть проблемные участки и провести необходимые манипуляции.
После осмотра в синус вводятся микроинструменты (скальпель или прибор со специальными заусеницами), при помощи которых обструктивные ткани вырезаются точечно, не затрагивая здоровых участков. Можно также удалить проблемный полип или осколок кости, перекрывающий соединительный канал. Все действия направлены на восстановление естественного дренажа и воздухообмена в верхнечелюстном кармане.
Лечебные процедуры длятся от получаса до полутора часов и осуществляются в основном под местной анестезией, общий наркоз применяется редко. Эндоскопические вмешательства относятся к малоинвазивным. Повреждения тканей при них минимальны, все шрамы находятся в носу и не заметны визуально, период восстановления значительно короче, чем при радикальном методе. Около 2 недель после эндоскопии пациент наблюдается у врача, принимает антибиотики и стероиды, иногда приходится дополнительно удалять слизь и кровяные сгустки.
Лазерная терапия при верхнечелюстном синусите
Лечение гайморита лазером, предлагаемое во многих клиниках, есть не что иное, как разновидность эндоназальной операции. Однако вместо хирургического инструментария используется лазер, подающийся через эндоскоп. Его высокоинтенсивное излучение определенной частоты воздействует на слизистые покровы и нагревает их. Образуются поверхностные микроскопические ожоги, не вызывающие болевых ощущений.
В отоларингологии применяются гелиево-неоновые лазерные аппараты, излучающие красный цвет, способный проникать сквозь клеточные мембраны слизистых оболочек. Также распространены инфракрасные полупроводниковые лазеры, отличающиеся более глубоким проникновением в ткани, но оказывающие более слабое воздействие.
Лазеротерапия позволяет достигнуть таких целей:
- благодаря ожогам и сужению капилляров постепенно уменьшается общий объем патологически измененной слизистой, это позволяет восстановить в камере естественный воздухообмен;
- уменьшение количества набухшей ткани улучшает микроциркуляцию крови в пораженном органе;
- иммунная система стимулируется для более активной борьбы с болезнью, что ускоряет выздоровление;
- усиление воздействия на болезнетворные микроорганизмы антибиотиков, что дает возможность снизить их дозировку.
Для достижения необходимого результата следует провести 7-10 сеансов лазеротерапии.
Процедура бескровна, безболезненна, позволяет полностью обеззаразить пазуху, почти без противопоказаний. Ложиться в больницу при этом нет необходимости, все проводится в амбулаторном режиме.
Прокол придаточной пазухи носа
Еще одним малоинвазивным способом освободить придаточные камеры от скопившегося секрета с гноем является пункция. При ее проведении создается искусственное отверстие для вывода экссудата и доставки непосредственно в пораженную область необходимых фармакологических препаратов. В отличие от эндоскопии, никакой специальной подготовки для прокола проводить не нужно, только иногда требуется сделать рентгеноскопию.
После проведения анемизации и местного обезболивания отоларинголог, используя иглу Куликовского, пробивает наиболее тонкую внутреннюю стенку пазухи через средний или нижний носовой ход. После этого посредством канюли к игле присоединяется шприц, которым в синус нагнетается жидкость (физраствор с муколитиками). Густой экссудат разжижается и выводится наружу. После промывания внутрь впрыскиваются лекарства, как правило, антибиотики или антисептики.
Для полного уничтожения патогенов врач делает несколько проколов через день. В зависимости от тяжести болезни и устойчивости возбудителя нужно сделать от 2 до 5 пункций. При пребывании пациента на стационарном лечении возможна установка временного катетера для дренажа полости и вливания лекарств без дополнительного прокола. Если же этот способ лечения не приносит результата, то необходимо рассматривать ситуацию относительно более серьезного лечения.
Подготовка к радикальной операции при гайморите
Экстраназальный (открытый) метод дает возможность более широкого обзора пораженного органа, доступа ко всем его участкам. Радикальная хирургия гораздо более травматична и назначается в последнее время все реже. Показаниями для нее являются:

- неэффективность медикаментозного лечения недуга;
- отсутствие нужного результата при проведении пункции или эндоскопии;
- проявление осложнений в виде инфицирования костной ткани или мозговых оболочек;
- блокирующий соустье элемент (крупный полип или обломок кости) невозможно удалить эндоназальным способом;
- наличие злокачественных новообразований в камере;
- необходимость исправить травматические повреждения или восстановить целостность костной перегородки между ротовой полостью и синусом при одонтогенном гайморите.
После предварительной подготовки больного, которая может длиться от 1-2 часов до нескольких дней, проводится операция под общей анестезией, которую выполняет хирург при участии лечащего отоларинголога. Предоперационная подготовка пациента играет очень важную роль в успешности проведения операции. Следует провести тщательное диагностическое обследование больного и готовить его физически и морально.
Если речь не идет об ургентной ситуации, то человек помещается в стационарное отделение, проводятся мероприятия по снижению проявлений сопутствующих или хронических болезней, назначается специальная диета. Не позднее, чем за 8 часов до хирургического вмешательства пациент перестает пить и принимать пищу.
Проведение открытой операции при верхнечелюстном синусите
Хирургическое вмешательство при синусите выполняется чаще всего по методике Колдуэлла-Люка. Схема его проведения выглядит так:
- После проведения общей анестезии больной лежит на спине.
- Под верхней губой над десной чуть выше складки делается разрез до кости. Начало разреза находится в полусантиметре от уздечки, а окончание – около 5 или 6 зуба, общая длина рассечения 4 см. Ткани разводятся, открывая клыковую ямку.
- Долотом или стамеской Воячека на передней стенке синуса в самом тонком месте пробивается отверстие, которое впоследствии расширяется до нужного размера специальными костными щипцами. Обычно диаметр проделанного отверстия составляет 2 см.
- При помощи костной ложки или изогнутого распатора тщательно выскабливаются полипы, гнойные массы, отмершие и патологически измененные ткани.
- При хронической форме заболевания бывают поражены также ячейки решетчатого лабиринта, поэтому их тоже вскрывают и очищают через оперируемую пазуху.
- Операция заканчивается перекрытием свища и наложением контрапертуры (соустья) в районе нижнего назального хода. Она может длиться несколько часов.
- После окончания всех манипуляций в камеру вводится турунда с антибактериальной мазью или йодоформом.

Восстановительный период составляет обычно 5-6 дней. В течение этого времени гайморова полость несколько раз промывается антисептиками.
Назначаются системные антибиотики для подавления возбудителей, анальгетики для снятия болевого синдрома, сосудосуживающие капли и антигистаминные препараты для уменьшения отечности и улучшения дыхания через нос. Физические нагрузки в послеоперационный период противопоказаны.
Иногда проведение оперативного вмешательства при синусите провоцирует осложнения, среди которых:
- тошнота и рвотные позывы после анестезии;
- сильные кровотечения;
- ухудшение обоняния, вкуса или зрения;
- потеря чувствительности в районе верхней челюсти;
- появление свищей;
- переход инфекции на здоровые придаточные карманы или вторичное инфицирование пазух.
Главным условием успешного проведения оперативного лечения гайморита, как эндоназальным, так и радикальным способом, является квалификация врача, соблюдение стандартов проведения операции и качественная подготовка к ней.
Лечение гайморита лазером
Гайморит – это одна из разновидностей синусита. При гайморите воспаляются одна или сразу обе верхнечелюстные пазухи. Среди всех заболеваний лор-органов, гайморит считается одной из самых неприятных болезней, доставляющих больному массу неудобств и неприятных ощущений.
При неправильном или несвоевременно начатом лечении болезнь может вызвать серьёзные осложнения вплоть до менингита и сепсиса.
В особо запущенных случаях оториноларингологи предлагают пациенту сделать прокол носа (пункцию верхнечелюстной пазухи) с целью высвободить гной и облегчить состояние больного. Многие пациенты пугаются этой манипуляции, боясь болезненных ощущений при процедуре либо необходимости впоследствии повторять её вновь и вновь, чтобы вылечить болезнь.
На сегодняшний день существует альтернативная проколу современная лечебная процедура, которая легче переносится пациентами и абсолютно безболезненна. Это лазерное лечение гайморита.
Как возникает гайморит
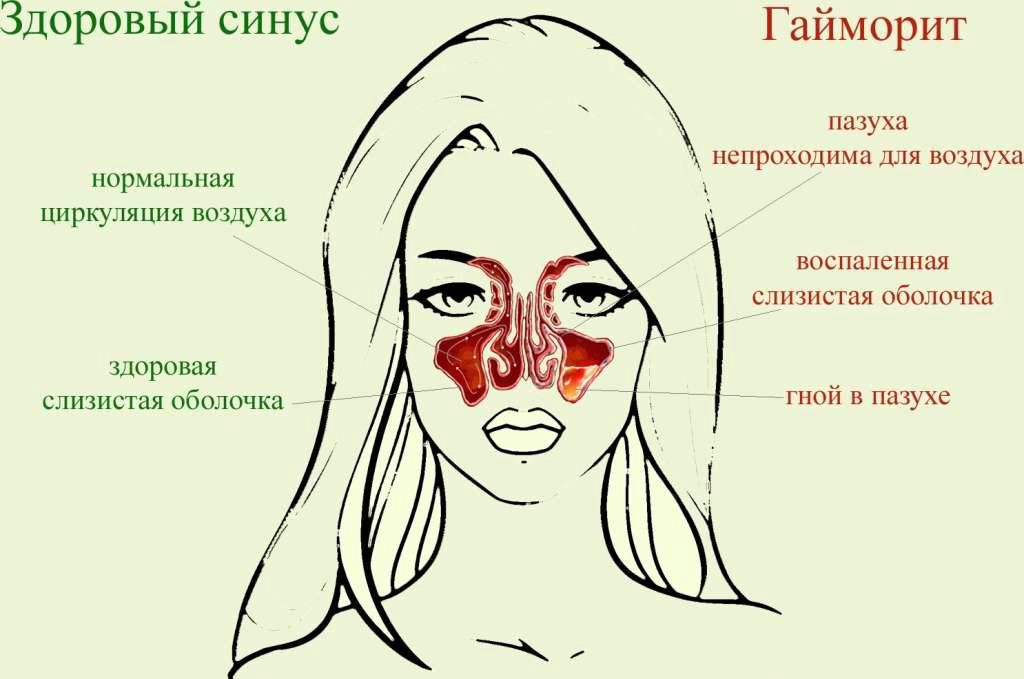
Обратимся к анатомии. Верхнечелюстные, или по-другому гайморовы, пазухи — это полости, расположенные по обеим сторонам носа и заполненные воздухом. Их слизистая оболочка покрыта особой слизистой оболочкой, которая борется с бактериями, вирусами. А слизистая полости носа и носовых раковин, в свою очередь, покрыта специальной слизистой с микроволосками (ворсинчатый эпителий), которые выгребают вредные частички, попавшие в организм через нос. Каждая пазуха соединена с носовым ходом маленьким отверстием (соустьем), через которое из носа выводятся слизистые массы вместе с инородными частицами.
Это картина здоровых пазух. Но если в силу каких-то причин (острый ринит, ОРВИ, грипп, проблемы с зубами, снижение иммунитета), бактерии и вирусы в пазухах активизируются, слизистая оболочка отекает, соответственно отекает соустье, что приводит к уменьшению его размера. Слизистые массы уже не могут беспрепятственно покидать полость пазухи и выходить наружу. Патогенное содержимое скапливается, и начинается воспаление в верхнечелюстной пазухе.
Симптомы заболевания
Болезнь начинается с нарушения сна, чувства постоянной усталости. Нос «закладывает». Заложенность сопровождается болевыми ощущениями в области щёк под глазами, а также в области лба. Если вовремя не приступить к лечению, болезнь может перейти в хроническую стадию.
Главные признаки воспаления гайморовых пазух:
- боли в области щёк, в области переносицы;
- болевые ощущения могут отдавать в челюсть;
- боль носит распирающий, давящий характер;
- постоянная заложенность носа;
- возможно выделение из носовой полости слизистых и гнойных масс;
- характерный неприятный запах (при наличии в пазухах гноя);
- отёк век;
- повышение температуры тела;
- проблемы со сном, вялость, отсутствие аппетита, упадок сил.
Как правило, симптомы особенно ярко проявляются в вечернее время. Болевые ощущения в области лица увеличиваются при наклоне или повороте головы.
Как лечат воспаление
Подход к лечению воспаления гайморовых пазух должен быть комплексным, сочетающим медикаментозное лечение с физиотерапевтическими процедурами.
Начинать лечить гайморит лазером можно на любой стадии и тяжести заболевания. Для того чтобы начать терапию, ложиться в стационар не нужно. Достаточно посещать врача-оториноларинголога амбулаторно. Практика показывает, в среднем для полного избавления от воспаления достаточно семи — десяти сеансов.
В основе работы лазера лежит воздействие на воспалённую слизистую оболочку светового луча инфракрасного и красного диапазонов в сочетании с воздействием постоянного магнитного поля.
Проходя по стенкам полости носа, лазер оставляет за собой так называемые микроожоги (снижающие отёк и воспаление слизистой), которые абсолютно не ощущаются пациентом. Они быстро заживают, уплотняя слизистую оболочку носа и гайморовых пазух. В результате такого воздействия снимается отёчность, сосуды носовой полости сужаются, гнойные и слизистые массы выводятся из пазух самостоятельно, не встречая на своём пути препятствий. Как следствие, носовое дыхание восстанавливается, пациента покидает чувство заложенности носа. Также лазеротерапия способствует улучшению микроциркуляции крови и улучшению капиллярного кровоснабжения на микроциркуляторном уровне. Патогенные микроорганизмы после воздействия лазером становятся более восприимчивы к антибиотикам. По окончании лечебного курса слизистая оболочка носовой полости полностью восстанавливается.
Как проводится процедура
Сначала, как и перед проведением любой другой врачебной манипуляции, необходимо пройти консультацию и обследование у врача. В нашем случае – у врача-оториноларинголога. Лор-врач тщательно осматривает состояние слизистой оболочки носа, затем направляет пациента на рентгенологическое исследование верхнечелюстных пазух. После этого назначается курс терапии.
Непосредственно перед процедурой нужно подготовить пазухи к воздействию лазером. Для этого лор-врач проводит промывание пазух методом «кукушка». В качестве промывочного раствора можно использовать антисептические препараты либо солевые растворы. Эта процедура очень эффективна при санации пазух и носовых ходов. С помощью неё качественно вымываются слизистые и гнойные массы.
Только после этого в ход идёт лазер. Его красный луч направляется непосредственно в нос пациенту, который проникает далеко вглубь и воздействует на поражённые области вплоть до носоглотки.
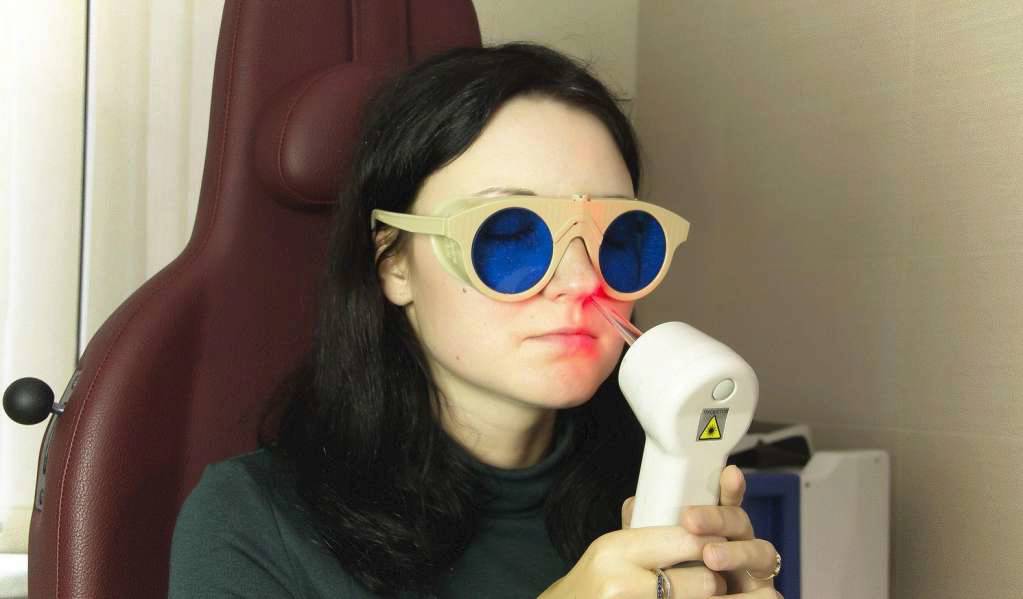
Уже после первых процедур пациент чувствует заметное облегчение: нос начинает дышать, температура тела приходит в норму, давящие и распирающие боли вначале уменьшаются, а затем и вовсе проходят. Процедура обладает накопительным эффектом, что позволяет достичь стойкого лечебного результата при проведении определённого количества процедур.
Преимущества метода
После лечения лазером все симптомы воспаления отступают. Среди главных преимуществ лазеротерапии можно выделить следующие:
- неинвазивный бескровный метод (без воздействия на кожу игл и хирургических инструментов);
- отсутствие болевых ощущений;
- полное уничтожение вирусов и бактерий;
- нетравматичный метод;
- отсутствие длительного послеоперационного периода;
- краткий курс лечения;
- стерильность и безопасность;
- высокий результат.
Данный метод практически не имеет противопоказаний за исключением наличия у больного онкологических заболеваний, болезней крови и очень высокой температуры (выше 38°С). Также метод не используется при лечении беременных женщин.
В нашей клинике метод лечения лазером широко практикуется и становится все более и более популярным среди пациентов. Для проведения процедур лазеротерапии наша клиника оснащена тремя аппаратами лазеротерапии, разной интенсивности, одним из которых является мощный и современный аппарат магнитоинфракрасной лазерной терапии «Рикта». При выполнении всех предписаний лор-врача, эффект от процедур не заставит себя ждать.
Применение лазера при лечении гайморита
Лазер при лечении гайморита
Лазер при лечении гайморита
Гайморит представляет собой воспаление слизистой пазух носа. Гайморит — синусита разновидность, которая широко распространена среди населения.
Популярным стало лечение гайморита лазером. Использование метода позволяет избежать применения радикального способа избавления от патологии путем прокола.
Как действует лазер?

Чтобы разобраться в сути метода лазерного лечения гайморита, требуется понять, как действует лазерный луч. Применение лазера при гайморите позволяет активировать биохимические процессы, направленные на восстановление и обновление клеточных мембран.
Для того чтобы пройти курс терапии лазерным излучением, требуется консультация врача-отоларинголога.
Практическое применение этой технологии позволяет вылечить воспаление за 7-10 сеансов.
Основой методики является воздействие на воспаленную слизистую световым излучением в инфракрасном и красном диапазонах в комплексе с применением постоянного магнитного поля.
Обработка полостей носа при помощи лазера оставляет микроожоги, позволяющие снизить отечность и интенсивность воспалительного процесса. Такое воздействие в процессе процедуры не ощущается пациентом.
Микроожоги, полученные при обработке, быстро заживают, что приводит к уплотнению слизистой носа и гайморовых пазух.
Воздействие лазером приводит к уменьшению отечности тканей, сосуды носовой полости сужаются, что способствует самостоятельному удалению гнойных и слизистых масс.
Результатом процедур является восстановление нормального носового дыхания, пациент избавляется от чувства заложенности носа.
Лор-лечение гайморита у взрослых людей лазером обеспечивает улучшение микроциркуляционных процессов и капиллярного кровообращения.
Патогенная микрофлора после процедуры светового излучения становится восприимчивой к воздействию антибактериальных препаратов.
После завершения курса лечения слизистая гайморовых пазух полностью восстанавливается.
Преимущества и недостатки

После использования методики лазерной обработки слизистой полости носа характерная симптоматика заболевания отступает.
Основные преимущества лазеротерапии при гайморите можно выделить следующие:
- неинвазивный метод;
- отсутствуют болевые ощущения;
- полное уничтожение патогенной микрофлоры, спровоцировавшей патологический процесс;;
- короткие курс лечения и период реабилитации пациента;
- стерильность и безопасность процедуры;
- высокий результат.
Применение лазерной терапии гайморита способствует:
- стимуляции местного кровообращения;
- рассасыванию кровяных сгустков;
- активации функции лейкоцитов;
- восстановлению проходимости капилляров;
- уменьшению отечности;
- улучшению местных обменных процессов;
- восстановлению функций слизистых носа;
- запуску естественного процесса регенерации тканей;
- стимуляции питания клеток;
- повышению местного иммунитета.
Преимуществом лазерного лечения слизистой оболочки носовых пазух является отсутствие необходимости после сеанса делать антисептическую обработку. Это позволяет больному вести привычный образ жизни, единственным ограничением является предупреждение возникновения переохлаждений.
Лазерная терапия по сравнению с хирургическими методиками показывает положительную динамику уже после первых сеансов, что облегчает состояние пациента и улучшает его самочувствие.
Недостатками использования лазера при лечении воспаления слизистой оболочки носовых пазух являются:
- необходимость предпроцедурной подготовки;
- наличие некоторых противопоказаний к применению;
- требуется несколько сеансов.
Еще одним недостатком технологии можно считать то, что лазеротерапия не может использоваться в виде самостоятельного способа лечения, ее применение должно сопровождаться обязательным назначением к приему антибактериальных препаратов.
Подготовка

Перед проведением терапевтических манипуляций необходимо осуществить подготовку — промывание носовых пазух с использованием антисептика. Для этого используется метод «Кукушка»: в одну ноздрю вводится катетер, в который вливается раствор, а удаляется жидкость через вторую ноздрю.
После промывания осуществляется механическое освобождение ходов от гнойных и слизистых накоплений. Такая подготовительная процедура способствует снижению активности патогенной микрофлоры, провоцирующей воспаление слизистой.
Перед лазеротерапией проводится обследование с целью выявления тяжести развития патологического процесса. Для этого применяют различные методы диагностики, например рентгеноскопию. Процедуру проводят до очищения пазух. Целью этого способа исследования является обнаружение очагов патологии, выявление их состава и размеров.
Рентгеноскопия позволяет оценить необходимость процедуры обработки слизистой при помощи лазерного излучения.
Этапы проведения

Лазеротерапия гайморита проводится с применением газовой гелий-неоновой установки, которая излучает красный свет с длиной волны 630 нм. При поглощении излучения слизистой не происходит повреждения здоровых тканей.
Помимо гелий-неоновой установки, в процессе лечения могут использоваться полупроводниковые типы лазерных устройств, которые обеспечивают генерацию инфракрасного излучения с длиной волны от 750 до 1200 нм.
Инфракрасное излучение обладает небольшим коэффициентом поглощения, несмотря на такой недостаток, оно способно проникать в ткани на глубину до 8 см.
Под влиянием светового потока происходит блокировка распространения патологического процесса, увеличивается степень устойчивости клеток слизистой к воздействию патогенов вирусной и бактериальной природы, наблюдается улучшение тканевого питания и носового дыхания.
Длительность процедуры составляет около 10 минут. При осуществлении доктором всех манипуляций человек не чувствует болезненности и дискомфорта. В месте обработки может появляться ощущение тепла. Спустя несколько часов после проведенного сеанса больного отпускают домой.
Для избавления от гайморита требуется от 7 до 10 сеансов лазерной обработки слизистой носовых пазух. Курс определяется лечащим врачом в зависимости от степени патологического процесса.
Чаще всего излечение происходит на протяжении 14-21 дня. При запущенном состоянии болезни и ее тяжелом течении потребуется для выздоровления несколько месяцев.
Использование лазерного излучения позволяет избежать осуществления прокола гайморовой пазухи, который является болезненной процедурой, и сложного восстановительного этапа, а также длительного применения медикаментозных препаратов.
Лечение воспалительного процесса оболочки гайморовых пазух при помощи лазерного излучателя может осуществляться 3 разными способами:
- дистанционный;
- контактный;
- инвазивный.
При использовании дистанционного метода излучатель располагается с небольшим зазором. Между очагом патологического процесса и прибором присутствует воздушная прослойка.
Контактный способ лечения предполагает плотное прижатие излучателя к кожному покрову над проекцией гайморовой пазухи.
Инвазивная методика заключается в применении полостных излучателей, которые вводятся в нос, и лечебное воздействие происходит максимально близко к пазухе или внутри полости.
В некоторых случаях лечащий врач назначает при терапии воспаления сосудистое лазерное облучение крови. Такой метод лечения является распространенным и применяется в качестве вспомогательного при гайморите.
Лазерное облучение оказывает выраженные бактерицидные и иммуностимулирующие воздействия. Это увеличивает способность иммунной системы подавлять патогенную микрофлору. Такое воздействие обладает высокой эффективностью при наличии вялотекущего хронического гайморита.
Курс вспомогательной сосудистой терапии составляет 8-15 сеансов, которые проводятся через день. Длительность 1 процедуры — 20-30 минут.
При выявлении тяжелой формы течения воспалительного процесса врач может назначить оперативное вмешательство с применением высокоэнергетического лазера.
Достоинствами этого метода являются:
- минимальная толщина лучевого пучка, позволяющая не только резать ткань, но и при необходимости выпаривать аномальные участки;
- бактерицидное воздействие излучения, что позволяет не применять агрессивные антисептические препараты и антибактериальную терапию в послеоперационном периоде;
- наличие способности высокоэнергетического луча останавливать кровотечение, хирургическое вмешательство является практически бескровным.
Применение инструментов и оптики позволяет вводить излучатель в полость гайморовой пазухи носа через естественное соустье, что полностью исключает повреждение анатомического строения органов носовой полости.
Оптические приборы помогают хирургу визуально контролировать процесс обработки слизистой. Высокоэнергетический лазер позволяет удалять полипозные образования и кисты, являющиеся одной из причин появления гайморита, а также оказывать лечебный эффект на слизистую.
Такое воздействие приводит к увеличению просвета дыхательных путей, что позволяет пациенту более свободно осуществлять носовое дыхание. Применение лазерной хирургии не требует длительного реабилитационного периода.
Реабилитация

Восстановительный период после лечения лазером короткий, но требует обязательного посещения лечащего врача. Консультация специалиста и осмотр пациента являются важными этапами при тяжелом течении патологии, чтобы предотвратить своевременно развитие рецидива.
После манипуляций с применением лазера запрещено выходить на улицу на протяжении 1-2 часов, это требуется для предупреждения переохлаждения организма. Обязательным условием является ношение головного убора в осенне-зимнее время года, особенно в период терапевтических мероприятий.
Во избежание рецидива заболевания в период реабилитации могут быть назначены дополнительные физиотерапевтические процедуры.
Осложнения
Развитие осложнений при использовании лазеротерапии для избавления от инфекционно-воспалительного процесса слизистой оболочки носа является маловероятным. Нежелательные последствия возможны только при наличии запущенного заболевания, имеющего тяжелое течение.
Противопоказания
Лазерная методика лечения воспаления слизистой носовых пазух практически не имеет противопоказаний. Исключением является наличие у больного онкологических патологий, заболеваний крови и высокая температура тела. Не рекомендовано проведение лечения у беременных женщин.

Стоимость
Стоимость процедуры лечения инфекционно-воспалительного процесса слизистой гайморовых пазух носа зависит от нескольких составляющих:
- первичного осмотра у лор-врача;
- эндоскопическое обследование ротоглотки в случае выявления тяжелой формы гайморита;
- промывание носовых ходов при подготовке к сеансу лазеротерапии;
- непосредственное воздействие лазером на слизистую пазух носа;
- дополнительные физиотерапевтические манипуляции.
Стоимость первичного осмотра у врача-отоларинголога составляет в среднем около 1000 руб.
Процедура эндоскопического обследования стоит в среднем 1500 руб., промывание носовых пазух — около 700 руб.
Курс лазеротерапии обойдется около 5-6 тыс. руб., стоимость 1 сеанса обработки лазером колеблется в диапазоне от 500 до 700 руб.
Помимо указанных сумм, могут потребоваться деньги на оплату назначенных дополнительных физиотерапевтических процедур в период реабилитации.
Полезное видео про лечение гайморита
Основные этапы воздействия излучением при помощи оборудования для лазеротерапии можно посмотреть на видео.


