Заболевания опорно-двигательного аппарата
Здоровый, нормально функционирующий опорно-двигательный аппарат играет большую роль для человека, важность которой преуменьшать ни в коем случае нельзя. Он выполняет следующие функции:
• придает телу форму и обеспечивает опору;
• защищает внутренние органы от различных негативных факторов;
• предоставляет возможность свободного передвижения и принятия необходимых поз.
Состоит опорно-двигательный аппарат из скелета и мышечного корсета, представляет собой совокупность костей, соединенных суставами и сухожилиями в оболочке разных групп мышц. При этом, каждая из составляющих может подвергаться влиянию негативных факторов, снижающих ее функциональность.
К сожалению, заболевания опорно-двигательного аппарата на сегодняшний день нельзя назвать редкостью. Они встречаются достаточно часто и носят различный характер. Сложность лечения зависит от типа болезни и ее стадии развития.
Основные и наиболее распространенные болезни
Перечислить все заболевания опорно-двигательного аппарата достаточно сложно, потому как их список достаточно продолжительный. Но, по особенностям развития, болезни можно разделить на несколько групп:
• воспалительного характера. Обычно причиной становится инфекция или травма, провоцирующая воспаление. К этой категории можно отнести артрит, бурсит, миозит, остеомиелит, периартрит, радикулит и другие;
• дегенеративного характера. Такие заболевания сопровождаются нарушением структуры и функциональности отдельных элементов. К ним можно отнести артроз, анкилоз, остеохондроз, спондилоартроз и т.д.;
• разного рода деформации: сколиоз, кифоз, плоскостопие.
Также следует знать, что заболевания опорно-двигательного аппарата сопровождаются поражением или нарушением функциональности разных его составляющих:
• костная ткань;
• мышцы;
• суставы.
Зависимо от этого будет отличаться и тактика лечения, его результативность.
Причины развития заболеваний опорно-двигательного аппарата
Если говорить о причинах, способных спровоцировать появление рассматриваемых болезней, можно выделить несколько основных негативных факторов:
• инфекции. Они провоцируют развитие воспалительных процессов в суставах и мышцах;
• травмы. На их фоне заболевания опорно-двигательного аппарата развиваются очень часто, могут возникать сразу или через определенный промежуток времени, даже по истечению нескольких лет;
• врожденные патологии. Здесь ребенок с рождения имеет определенные нарушения, спровоцированные генетическими факторами или проблемами с развитием, когда он находился еще на стадии эмбриона;
• нарушение обмена веществ. Зачастую этот фактор становится причиной дегенеративных изменений;
• нарушение работы иммунной системы. Также может вызывать заболевания опорно-двигательного аппарата;
• осложнения после хирургического вмешательства;
• чрезмерные физические нагрузки без отведения должного времени на отдых.
Зная о причинах развития болезней, можно сразу выделить основные меры профилактики. Они будут заключаться в таких моментах:
• соблюдение режима физической активности и отдыха;
• ведение активного образа жизни;
• полноценное питание;
• своевременное лечение возникающих заболеваний;
• исключение вредных привычек.
Такие несложные меры профилактики помогут снизить вероятность развития болезней, доставляющих значительный дискомфорт, требующих незамедлительного и продолжительного лечения.
Симпотомы заболеваний опорно-двигательного аппарата
Диагностика в данном случае не вызывает затруднений. Симптомы выражены достаточно ярко, поэтому не могут оставаться незамеченными. На начальных стадиях они слабее, но с углублением болезни признаки тоже будут усиливаться. К основным симптомам заболеваний опорно-двигательного аппарата относят:
• болевые ощущения. Они локализуются в области пораженных тканей, могут носить периодический и постоянный характер. Боли могут быть острыми и ноющими. Поначалу их удается купировать анальгетиками, но со временем препараты перестают давать желаемый эффект;
• ограничение подвижности. Обычно такой признак наблюдается при поражении суставов, говорит о достаточно серьезной стадии заболевания;
• отеки. Могут иметь место при проблемах с мышцами или суставами;
• повышение местной температуры тела. Говорит о наличии воспалительного процесса;
• повышенная усталость. Обычно она сопровождает сколиоз и плоскостопие;
• хруст во время движений.
При появлении любых из перечисленных признаков необходимо сразу обратиться за помощью к врачу.
Методы диагностики патологий опорно-двигательного аппарата
Диагностика не представляет особых сложностей. Доктор изучает историю болезни и собирает анамнез, после он дает направление на лабораторные и инструментальные исследования:
• лабораторные анализы крови и мочи;
• рентгенологическое исследование;
• компьютерная и магнитно-резонансная томография;
• УЗИ.
Если перечисленные способы диагностики и имеющиеся признаки не позволяют поставить точный диагноз, дополнительно будет назначена артроскопия суставов и другие процедуры.
Особенности лечения
Лечение заболеваний опорно-двигательного аппарата обычно проводится комплексно. Схема терапии зависит от типа и стадии болезни. Врачи могут назначать сочетание следующих компонентов:
1. Противовоспалительные препараты. Помогают снять воспаление, купировать болевые ощущения, избавиться от отеков и дискомфорта во время движения и в состоянии покоя.
2. Хондропротекторы. Применяются в составе комплексной терапии, восстанавливают здоровье суставов. Они оказывают благоприятное влияние на хрящевую ткань и способствуют восстановлению состава синовиальной жидкости.
3. Антибактериальные препараты. Актуальны при наличии воспалительного процесса инфекционного характера, часто применяются в лечении заболеваний опорно-двигательного аппарата.
4. Лечебные упражнения. Они назначаются не только детям, но и взрослым, помогают избавиться от многочисленных нарушений, быстрее восстановиться после терапии. Выполняются упражнения под контролем опытных специалистов, а через определенное время, по их разрешению, ЛФК можно делать в домашних условиях.
5. Физиопроцедуры. Также применяют в комплексном лечении заболеваний опорно-двигательного аппарата, используют для ускорения терапии и повышения ее эффективности.
6. Витаминно-минеральные комплексы. Используются для общего укрепления организма, суставов и костной ткани. Улучшают и общее состояние человека, укрепляют иммунитет.
7. Массаж. Очень часто назначается в комплексе с ЛФК и физиотерапевтическими процедурами. Его применяют в лечении детей и взрослых пациентов. Выполнять массаж должен только квалифицированный специалист. Тогда удастся получить максимальный положительный эффект, избежать осложнений.
Оперативное вмешательство становится актуальным только в тех случаях, когда консервативное лечение заболеваний опорно-двигательного аппарата не дало желаемого эффекта. В качестве восстановительной терапии после операции рекомендуется прохождение санаторно-курортного лечения. Оно проводится в специализированных комплексах, расположенных в экологически чистых регионах страны.
Лечение болезней суставов и позвоночника
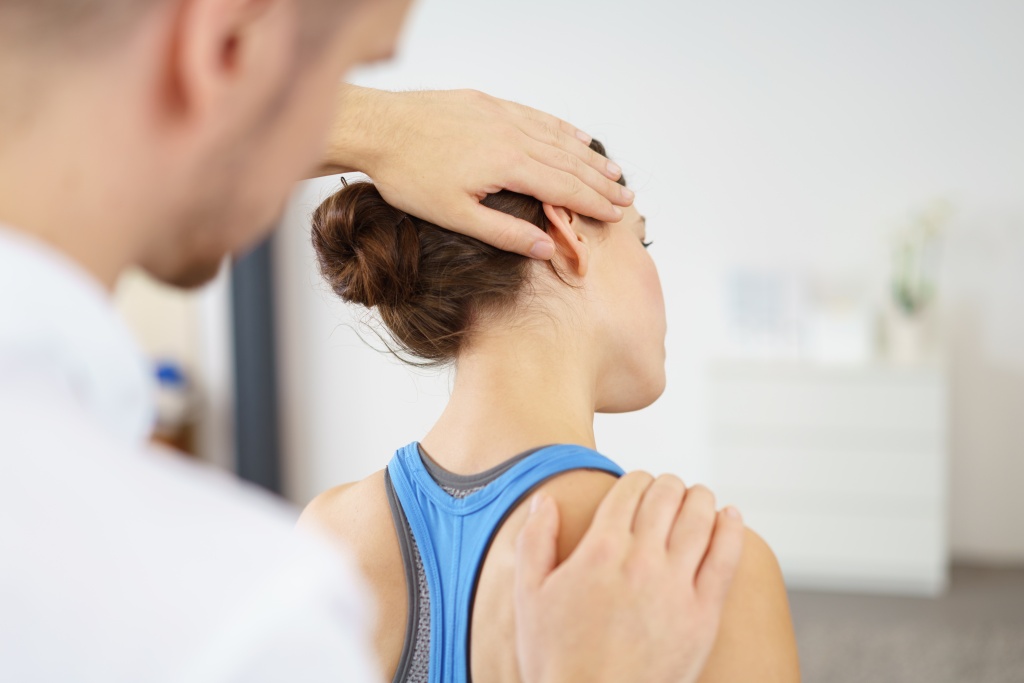
В настоящее время заболевания суставов и позвоночника являются актуальной медицинской проблемой. Связано это с тем, что число пациентов с данной патологией растет каждый год. Кроме того, болезни суставов и позвоночника приводят к снижению качества жизни, могут привести к инвалидности или ограничить физические возможности человека. Настораживает и тот факт, что почти у 90% жителей крупных городов имеется предрасположенность к заболеваниям из данной группы.
Виды болезней суставов и позвоночника
Болезни суставов и позвоночника можно классифицировать по разным признакам. По природе они могут быть:
Дегенеративно-дистрофическими. Развиваются в результате разрушения хряща, костной ткани и других структур сустава. Заболевания из этой группы еще называются артрозами.
Воспалительными. В этом случае причиной являются воспалительные изменения, которые могут локализоваться как в самом суставе, так и вокруг его капсулы. Второе название — артриты.
Травматическими. Как можно понять из названия, такие болезни суставов и позвоночника являются результатом травмы.
Врожденными. Развиваются внутриутробно и сопровождаются анатомическими аномалиями костей и суставов.
Опухолевыми. Являются следствием доброкачественных и злокачественных новообразований.
Болезни суставов рук
Заболевания суставов также можно разделить по локализации. К болезням суставов рук относятся:
Эпикондилит (локоть теннисиста) — воспаление сухожилий и других тканей, которые окружают локтевой сустав.
Деформирующий остеоартроз локтевого сустава — дегенеративно-дистрофическое заболевание, при котором разрушается хрящевая ткань, образующая полость локтевого сустава.
Ревматоидный артрит суставов кисти — воспалительное аутоиммунное заболевание, которое поражает мелкие суставы кисти.
Наиболее распространенными болезнями плечевого сустава являются плечелопаточный периартрит и артроз. В первом случае отмечаются воспалительные изменения в мягких тканях, которые окружают плечевой сустав (мышцы, связки, капсула). При артрозе разрушается хрящ, а на его месте образуются костные разрастания. То есть это заболевание относится к группе дегенеративно-дистрофических.
Болезни тазобедренных суставов
Среди болезней тазобедренного сустава можно отметить:
Коксартроз. Таким термином обозначают остеоартроз тазобедренного сустава — хроническое заболевание, при котором медленно разрушается хрящ.
Остеоартриты. Могут развиваться в результате инфекций или ревматологических заболеваний. Сопровождаются воспалительными изменениями.
Асептический некроз головки бедренной кости. Развивается в результате нарушения кровообращения в суставе, что приводит к разрушению костного мозга, а затем и костной ткани.
Еще одним крупным суставом, который тоже может поражаться различными патологическими процессами, является коленный сустав. Он имеет сложное строение и подвержен высоким механическим нагрузкам. Все это способствует развитию разных заболеваний. Как и в случае с другими суставами, наиболее частыми из них являются артриты и артрозы. Кроме того, возможно повреждение менисков, вывих коленной чашечки, воспаление связок, сухожилий и суставной сумки. Еще одним заболеванием коленного сустава является болезнь Гоффа. При ней отмечается трансформация жировой клетчатки в фиброзную ткань, за счет чего сустав теряет свою подвижность. Болезнь Гоффа часто сочетается с повреждением менисков и артрозом.
Виды болезней позвоночника
Отдельно следует рассмотреть виды болезней позвоночника. Они также различаются по локализации (шейный отдел, грудной отдел поясничный отдел, крестцовый отдел) и природе возникновения. В эту группу входят:
Остеохондроз. Относится к дегенеративно-дистрофическим заболеваниям. Как и при других таких же болезнях, в данном случае отмечается разрушение хрящевой и костной ткани позвонков.
Сколиоз. Деформирующее заболевание, которое сопровождается искривлением позвоночника в разных плоскостях. Сколиоз может иметь несколько степеней, в зависимости от выраженности искривления.
Грыжи межпозвоночных дисков. При этой болезни повреждается капсула межпозвоночного диска, в результате чего пульпозное ядро (основа диска) выходит за его пределы.
Спондилоартроз. Еще одно дегенеративно-дистрофическое заболевание, при котором поражаются мелкие суставы позвоночника.
Стеноз позвоночного канала. Характеризуется сужением пространства, в котором располагается спинной мозг.
Радикулит. При данном заболевании сдавливаются спинномозговые корешки. Обычно радикулит является следствием других заболеваний позвоночника (остеохондроз, сколиоз, грыжа межпозвоночного диска).
Это лишь наиболее частые виды болезней суставов и позвоночника. В эту группу входит множество другой патологии, которая может сопровождаться схожими симптомами. Поэтому для постановки точного диагноза всегда назначается комплексное обследование.
Причины болезней суставов и позвоночника
У каждого заболевания имеются свои причины и предрасполагающие факторы. Например, ревматоидный артрит развивается в результате нарушений в работе иммунной системы, из-за чего последняя начинает «атаковать» капсулу суставов. Если говорить в общем, то можно выделить несколько самых распространенных причин болезней суставов. К ним относятся:
тяжелые физические нагрузки или, наоборот, недостаточная двигательная активность;
избыточная масса тела;
недостаточная выработка структурных компонентов хрящевой ткани;
занятие некоторыми видами спорта;
сопутствующие хронические заболевания (сахарный диабет, подагра);
специфическая трудовая деятельность.
Заболевания суставов могут развиваться и вследствие естественных процессов старения. Поэтому пожилой возраст тоже можно отнести в список причин данной патологии.
Некоторые причины заболеваний суставов являются общими и для болезней позвоночника, например, тяжелые физические нагрузки, травмы, избыточная масса тела, малоподвижный образ жизни, нарушение обмена веществ. Также для данной группы патологий выделяют и специфические предрасполагающие факторы, к которым относятся:
неправильная осанка во время работы или учебы;
разная длина ног у детей;
детский церебральный паралич и др.
Выявление причин, которые привели к заболеваниям суставов или позвоночника играет важную роль в лечении данной патологии. Поэтому на этапе консультации врач старается собрать максимально подробный анамнез и узнать все обстоятельства возникновения болезни.
Симптомы болезней суставов и позвоночника
Для заболеваний опорно-двигательного аппарата характерно несколько общих симптомов, но при этом каждое заболевание имеет свою клиническую картину. рассмотрим основные симптомы болезней суставов и позвоночника.
Симптомы болезней суставов
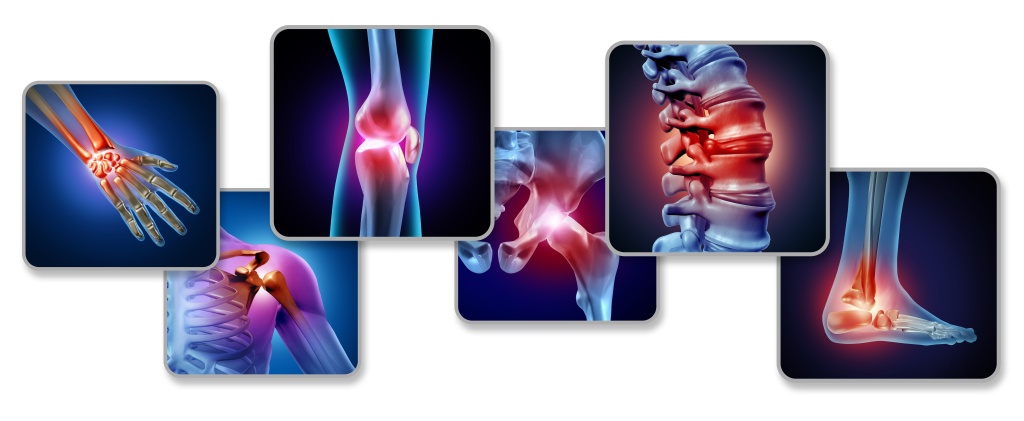
Основным симптомом болезней суставов и позвоночника является боль. Она может возникать в разное время и при разных обстоятельствах, а также иметь разную степень выраженности. Например, при дегенеративно-дистрофических заболеваниях суставов (артрозы) болезненные ощущения сначала возникают после физической работы, а затем беспокоят пациента и в покое. Одновременно с этим может отмечаться увеличение сустава в размерах, его деформация, хруст и щелчки при движениях. Кроме того, у пациентов с артрозом отмечается скованность по утрам или после продолжительного отдыха, которая быстро исчезает при активности.
Воспалительные заболевания суставов (артриты) проявляются выраженной болью как во время нагрузок, так и в покое. При этом отмечается отек и покраснение кожи в области пораженного сустава, а также местное повышение температуры тела. Кроме того, при артритах развиваются так называемые внесуставные симптомы. К ним относятся:
снижение мышечной силы;
поражение легких (плеврит, плевральный выпот);
поражение сердечно-сосудистой системы (миокардит, перикардит);
поражение нервной системы (васкулит);
язвы на коже и др.
Симптомы болезней позвоночника
Симптомы болезней позвоночника имеют свои особенности. При остеохондрозе боль может локализоваться в области шеи, груди или поясницы. Часто она иррадиирует (распространяется) на соседние структуры (лопатки, верхние и нижние конечности). Боль усиливается во время физических нагрузок и при любых резких движениях, в том числе при кашле или чихании. В тяжелых случаях остеохондроз приводит к развитию грыжи межпозвоночных дисков. Данное состояние проявляется резкой «стреляющей» болью в спине. Среди других проявлений заболевания отмечаются онемение конечностей, головные боли, повышение тонуса мышц.
Главным проявлением сколиоза является искривление позвоночника. В зависимости от степени заболевания, оно может составлять от 10˚ до 50˚ и более. От выраженности искривления позвоночника зависят и другие проявления. На начальных стадиях отмечается незначительное изменения уровня плеч или небольшой перекос таза. В самых тяжелых случаях внешность человека кардинально меняется. Кроме этого, нарушается и функция внутренних органов в результате их смещения.
Диагностика болезней суставов и позвоночника
Диагностика болезней позвоночника и суставов начинается с консультации врача травматолога-ортопеда. Специалист собирает анамнез, выявляет жалобы, проводит визуальный осмотр, при котором оцениваются:
внешний вид суставов;
симметричность линии лопаток, таза и ягодичных складок;
объем движений в суставах;
наличие хруста и другие симптомы.
Некоторые болезни суставов и позвоночника имеют похожие симптомы, поэтому в план диагностики обязательно включаются инструментальные и лабораторные методы, с помощью которых можно получить более точную информацию о состоянии здоровья пациента.
Лабораторные анализы обычно назначают при подозрении на ревматические болезни. Они включают в себя определение специфических антител и других показателей, например, ревматоидного фактора. Инструментальные методы позволяют визуализировать характерные изменения в суставах и окружающих тканях. Самым простым и доступным из них является рентген. Он позволяет выявить изменения в костных структурах суставов и в позвоночнике. Если нужно визуализировать мягкие ткани, то врач может назначить магнитно-резонансную томографию (МРТ) или ультразвуковое исследование. Наибольшей информативностью обладает МРТ. При наличии противопоказаний к данному методу диагностики его заменяют на компьютерную томографию.
Еще одним информативным видом исследования является микроскопическая оценка свойств синовиальной жидкости. На первом этапе выполняется артроцентез. Эта процедура представляет собой пункцию сустава с последующим удалением жидкости. Выполняют ее в стерильных условиях, предварительно область прокола обезболивают. В дальнейшем оцениваются такие показатели синовиальной жидкости, как цвет, прозрачность, количество лейкоцитов, наличие кристаллов и др. Именно артроцентез с последующим исследованием синовиальной жидкости позволяет поставить окончательный диагноз при подагре и других заболеваниях суставов, при которых образуются кристаллы.
Лечение болезней суставов и позвоночника
План лечения подбирается индивидуально, после комплексного обследования и постановки точного диагноза. В него могут входить как консервативные, так и хирургические методы.
Консервативное лечение
Точный план лечения зависит от диагноза, тяжести течения болезни, индивидуальных особенностей пациента. Некоторые заболевания имеют хроническое течение и не поддаются полному излечению, поэтому терапия проводится постоянно.

Одним из важных направлений в лечении является устранение симптомов болезней суставов и позвоночника, в частности, боли. Для этого назначаются препараты из группы НПВС (нестероидные противовоспалительные средства). Они обладают хорошим обезболивающим эффектом, но при этом могут приводить к развитию осложнений со стороны органов пищеварительной системы, особенно при длительном применении. Альтернативным вариантом являются препараты из группы коксибов, а при выраженном болевом синдроме назначают наркотические анальгетики.
Для предупреждения дальнейшего разрушения поврежденной хрящевой ткани при остеоартрозе хорошо зарекомендовали себя хондропротекторы. Они содержат в своем составе структурные элементы синовиальной жидкости и хрящей, улучшают метаболизм и защищают сустав от дальнейшего разрушения. Кроме того, хондропротекторы позволяют снизить дозировки НПВС, за счет чего уменьшается риск развития осложнений.
В некоторых случаях удается ограничиться немедикаментозными методами. Например, при начальных формах искривления позвоночника лечение проводится с помощью специальных корсетов, лечебной физкультуры, массажа и др. При этом пациенту подбирается комплексная программа, в которую входят несколько различных направлений.
Хирургическое лечение
Существуют и такие заболевания суставов и позвоночника, которые можно устранить только хирургическим путем. Социально значимую группу составляют операции по эндопротезированию. Такие методы применяются при лечении тяжелых болезней тазобедренных и коленных суставов, сильного искривления позвоночника, некоторых новообразований (гемангиома позвоночника).
Нередко при лечении патологий позвоночника и суставов врачи применяют ступенчатый подход. Например, при начальных стадиях коксартроза (остеоартроз тазобедренного сустава) назначаются лекарственные препараты, которые устраняют боль, снимают воспаление и предупреждают дальнейшее разрушение хряща. Кроме того, пациенту рекомендуется уменьшить нагрузку на поврежденный сустав, но при этом нужно выполнять специальные упражнения. Если такая схема оказывается неэффективной, то рассматривается вопрос о проведении малотравматичных (органосохраняющих) операций. К ним относится корригирующая остеотомия. Суть данного метода заключается в перераспределении нагрузки на бедренную кость, в результате чего замедляется разрушение хряща. Если и такое лечение не приносит желаемого результата, то выполняют более радикальную операцию — эндопротезирование. Она позволяет быстро снять боль в суставе и восстановить его биомеханику, а также вернуть пациента к полноценной жизни в короткие сроки.
Профилактика болезней суставов и позвоночника
Предупреждение патологий опорно-двигательного аппарата основывается на минимизации воздействия факторов риска. Для этого необходимо придерживаться следующих рекомендаций:
рационально выбирать физическую нагрузку — не заниматься тяжелой работой и в то же время не вести малоподвижный образ жизни;
следить за весом и при избыточной массе тела обращаться к профильному специалисту для ее коррекции;
поддерживать правильную осанку при работе за компьютером или во время занятий в школе/университете;
правильно организовывать рабочее место;
выбирать подходящий матрас и подушку, а также соблюдать правильную позу во время сна;
сбалансированно питаться и отказаться от вредных привычек.
При появлении таких симптомов, как боль в колене при ходьбе, боль в пояснице или шейном отделе позвоночника, отечность суставов и др., необходимо сразу же обратиться за медицинской помощью. На ранних этапах заболевания суставов и позвоночника хорошо поддаются лечению.
Заболевания опорно-двигательного аппарата
Нарушения и болезни костно-мышечной системы – это более 150 нарушений здоровья, поражающих опорно-двигательный аппарат. Они варьируются в широком диапазоне: от острых и кратковременных явлений — переломов, растяжений и вывихов — до пожизненных нарушений, сопровождающихся постоянным снижением функциональных возможностей и инвалидностью. Нарушения и болезни костно-мышечной системы обычно характеризуются болевыми ощущениями (нередко постоянного характера), снижением подвижности, ухудшением моторики и функциональных возможностей в целом, что ограничивает способность человека к трудовой деятельности.
Нарушения и болезни костно-мышечной системы включают в себя нарушения, поражающие:
- суставы, в частности, остеоартрит, ревматоидный артрит, псориатический артрит, подагру, анкилозирующий спондилоартрит;
- костные ткани, в частности, остеопороз, остеопению и связанные с этим переломы в результате хрупкости костей или травм;
- мышцы, в частности, саркопению;
- позвоночник, в частности, люмбаго и цервикалгию;
- различные части тела или системы организма, в частности, регионарные и распространенные болевые синдромы и воспалительные заболевания, такие как заболевания соединительных тканей и васкулит, характеризующиеся симптомами со стороны костно-мышечной системы, или системная красная волчанка.
Помимо всего, нарушения и болезни костно-мышечной системы являются самым главным фактором, обусловливающим глобальную потребность в реабилитационных услугах. Они входят в число основных причин, определяющих спрос на такие услуги для детей, а примерно две трети взрослого населения, нуждающегося в реабилитационных услугах, – это люди, страдающие от нарушений и болезней костно-мышечной системы.
Распространенность проблемы
Данные недавнего исследования «Глобальное бремя болезней» (ГБВ) свидетельствуют о том, что примерно 1,71 миллиарда человек в мире страдают от нарушений и болезней костно-мышечной системы (1). Хотя распространенность болезней костно-мышечной системы различается в зависимости от возраста и диагноза, от них страдают люди любого возраста повсюду в мире. Наиболее сильно затронуто такими болезнями население стран с высоким доходом (441 миллион человек), далее идут жители Региона Западной части Тихого океана (427 миллионов человек) и Региона Юго-Восточной Азии (369 миллионов человек). Нарушения и болезни костно-мышечной системы также занимают ведущее место среди факторов инвалидности в мире: на них приходится примерно 149 миллионов лет жизни, прожитых с инвалидностью, что в глобальном масштабе составляет 17% всех лет, прожитых с инвалидностью, обусловленной разными причинами.
На люмбаго приходится основная доля общего бремени нарушений и болезней костно-мышечной системы. Среди других факторов, влияющих на это бремя, следует назвать переломы (436 миллионов человек в мире), остеоартрит (343 миллиона человек), прочие травмы (305 миллионов человек), цервикалгия (222 миллиона человек), ампутации (175 миллионов человек) и ревматоидный артрит (14 миллионов человек) (1).
Хотя распространенность нарушений и болезней костно-мышечной системы увеличивается с возрастом, ими страдают и более молодые люди, причем нередко в годы наибольшей экономической активности. Люмбаго, например, является основной причиной преждевременного прекращения трудовой деятельности. Неблагоприятные последствия этого для общества поистине огромны не только с точки зрения прямых затрат на медико-санитарное обслуживание, но и с точки зрения косвенных издержек (которые выражаются в пропусках работы, снижении производительности). Кроме того, нарушения и болезни костно-мышечной системы тесно связаны со значительным ухудшением психического здоровья и снижением функциональных возможностей. Согласно прогнозам, в будущем число людей, страдающих от люмбаго, будет только возрастать, причем наиболее быстрыми темпами – в странах с низким и средним уровнем дохода (2).
Разработанный ВОЗ инструмент для оценки потребностей в реабилитационных услугах WHO Rehabilitation Need Estimator предоставляет уникальную возможность получать данные о распространенности нарушений и болезней костно-мышечной системы в отдельных странах, регионах и в мире в целом, а также данные о годах жизни, прожитых с инвалидностью, обусловленной нарушениями и болезнями костно-мышечной системы.
Деятельность ВОЗ
В 2017 г. ВОЗ учредила инициативу «Реабилитация-2030: призыв к действиям» в целях привлечения внимания к острой неудовлетворенной потребности в реабилитационных услугах во всем мире и к важности укрепления систем здравоохранения в части предоставления реабилитационных услуг. Эта инициатива знаменует собой новый стратегический подход к глобальному реабилитационному сообществу, акцентируя внимание на том, что:
- Реабилитационные услуги должны быть доступны для всего населения на протяжении всей жизни. Это относится и ко всем людям с нарушениями и болезнями костно-мышечной системы.
- Усилия по укреплению реабилитационных услуг должны быть направлены на то, чтобы оказывать поддержку системам здравоохранения в целом и интегрировать услуги по реабилитации во все уровни медико-санитарной помощи.
- Реабилитация является одной из важнейших услуг здравоохранения и имеет огромное значение для достижения всеобщего охвата услугами здравоохранения.
Данная инициатива была учреждена в значительной степени из-за того, что многие страны не имеют должного потенциала для удовлетворения существующих потребностей в реабилитационных услугах, в том числе потребностей людей с нарушениями и болезнями костно-мышечной системы, не говоря уже о прогнозируемом росте спроса на такие услуги в связи с наблюдаемыми тенденциями, связанными со здоровьем и демографией. Страны зачастую не придают первостепенного значения проблеме реабилитации, и эта сфера по-прежнему не обеспечена необходимыми ресурсами. В результате бесчисленное множество людей не имеют доступа к реабилитационным услугам, что приводит к ухудшению состояния их здоровья, дальнейшим осложнениям и последствиям, которые будут ощущаться ими на протяжении всей жизни. В некоторых странах с низким и средним уровнем дохода более 50% населения не получают реабилитационных услуг, в которых они нуждаются.
ВОЗ оказала поддержку более чем 20 странам во всех регионах мира в целях укрепления их систем здравоохранения в части совершенствования реабилитационных услуг. Число стран, обращающихся в ВОЗ с просьбой о технической поддержке, постоянно возрастает.
Дополнительную информацию об инициативе «Реабилитация-2030: призыв к действиям» можно найти по следующей ссылке.
Кроме того, ВОЗ занимается разработкой пакета реабилитационных вмешательств (в том числе в отношении переломов конечностей, остеоартрита, ревматоидного артрита, люмбаго и ампутаций), содержащего перечень приоритетных и основанных на фактических данных реабилитационных вмешательств и ресурсов, необходимых для их безопасного и эффективного осуществления. Эти вмешательства сохранят свою актуальность для людей на протяжении всей жизни и всего континуума медицинского обслуживания, на всех платформах оказания услуг и во всех регионах мира, причем особое внимание будет уделяться вопросам, возникающим в условиях низкой или средней обеспеченности ресурсами.
Пакет станет онлайновым ресурсом с открытым доступом, предназначенным для различных целевых аудиторий. Министерства здравоохранения смогут планировать интеграцию реабилитационных вмешательств в свои национальные системы медико-санитарных услуг; исследователи получат возможность выявлять пробелы в научных исследованиях, касающихся реабилитации; преподаватели университетов смогут разрабатывать программы обучения для подготовки специалистов в области реабилитации; медицинские работники смогут планировать и включать конкретные реабилитационные вмешательства в свои программы по оказанию реабилитационных услуг.
Дополнительную информацию о пакете реабилитационных вмешательств в отношении нарушений и болезней костно-мышечной системы можно найти по следующей ссылке.
ВОЗ планирует провести в начале 2022 г. совещание заинтересованных сторон, посвященное нарушениям и болезням костно-мышечной системы. Цель совещания – составить план дальнейшей более конкретной деятельности ВОЗ, направленной на укрепление реабилитационных услуг в отношении нарушений и болезней костно-мышечной системы в различных странах и выявление факторов, способствующих и препятствующих успешному осуществлению глобальной повестки в области реабилитации.
(1) Cieza, A., Causey, K., Kamenov, K., Hanson, S. W., Chatterji, S., & Vos, T. (2020). Global estimates of the need for rehabilitation based on the Global Burden of Disease study 2019: a systematic analysis for the Global Burden of Disease Study 2019. The Lancet, 396(10267), 2006-2017.
(2) Hartvigsen J, Hancock MJ, Kongsted A, et al. What low back pain is and why we need to pay attention. Lancet 2018; 391: 2356–67.
Заболевания опорно-двигательного аппарата
Среди всех заболеваний опорно-двигательного аппарата можно выделить травматические поражения и их последствия, аутоиммунные болезни, дегенеративные процессы, опухолевый рост и вторичные поражения, возникающие как результат других патологий организма, нарушений обмена веществ или эндокринной регуляции
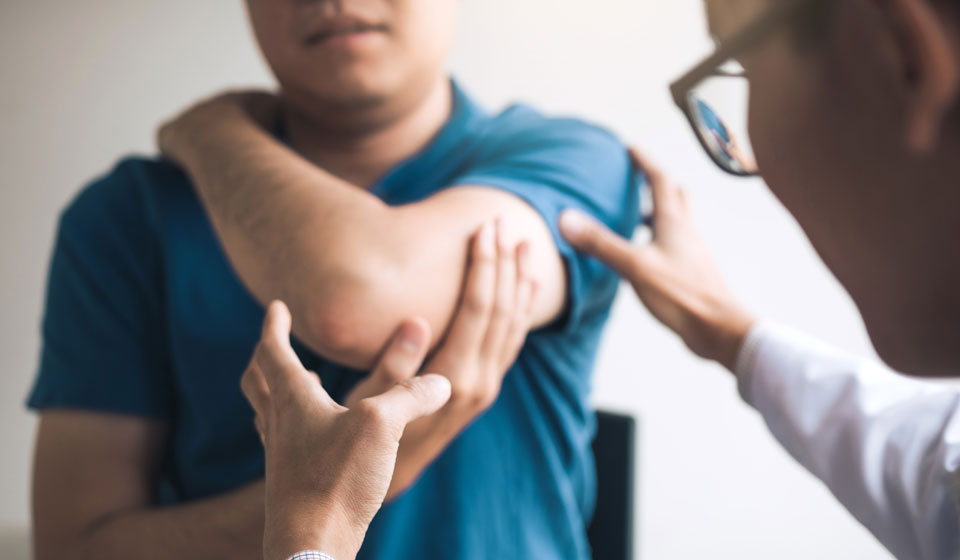


К заболеваниям опорно-двигательного аппарата относят поражения костей и мягких тканей, формирующих скелет, суставы и мышечный каркас тела. Заболевания, входящие в группу поражений костей и суставов, очень различаются, они поделены на группы, объединенные общими причинными факторами, например, травматические поражения, воспалительные процессы, аутоиммунные ил дегенеративные изменения в тканях. Без надлежащего лечения патологии костей и суставов могут привести к хронической боли, нарушению подвижности и инвалидности.
Здоровые суставы, например, запястья, плечи, колени, лодыжки и суставы пальцев, позволяют вашему телу легко двигаться. Костные скелет, например, позвоночник, бедренная кость, больше- и малоберцовые кости, плечевая, лучевая, локтевая кость, также способствуют движению.
Кости также выполняют несколько других жизненно важных функций. Они защищают внутренние органы (грудная клетка и таз) или спинной мозг (позвонки), головной мозг (кости черепа). Костный мозг производит клетки крови. Кости служат хранилищем таких минералов, как кальций, и выделяют гормон, который помогает контролировать уровень сахара в крови. Несмотря на то, что кости способствуют хорошему здоровью, болезни костей могут разрушить все ваше тело.
Поскольку суставы состоят из двух (или более) костей, соединяющихся или сочленяющихся вместе, их заболевания во многом пересекаются. Кости могут повреждаться или реагировать на заболевание суставов, что усугубляет проблему, имеющуюся у пациента. Кости также поражаются артритом, хотя заболевание начинается в суставах.
Важно как можно больше знать о своем опорно-двигательном аппарате, чтобы вы могли распознать возможные симптомы, получить правильный диагноз в кабинете врача, чтобы активно и полноценно лечить заболевания костей и суставов для достижения наилучшего качества жизни.
Какие бывают заболевания опорно-двигательного аппарата
Заболевания опорно-двигательного аппарата – это большая группа патологий. Симптомы, которые вы можете испытывать, специалисты, которых вам нужно посещать, и лечение, которое вы будете получать, весьма разнообразны. Это зависит от того, какие процессы происходят в опорно-двигательном аппарате. Это могут быть обменные патологии, аутоиммунные, дегенеративно-дистрофические, воспалительные или травматические, поражение онкологическим процессом.
К наиболее распространенным заболеваниям костей у взрослых и детей относятся:
Остеопороз. Это одно из наиболее распространенных заболеваний костей, которое включает потерю костной массы, что приводит к ослаблению плотности и прочности костных тканей. Результатом становятся переломы, возникающие от незначительной нагрузки. Остеопороз – это невидимое заболевание, которое часто наносит вред, даже если люди не подозревают о его наличии. Более 30 миллионов человек в нашей стране либо страдают остеопорозом, либо имеют высокий риск его развития.
Метаболические заболевания костей. Это нарушения прочности костей, вызванные дефицитом минералов или витаминов (таких как витамин D, кальций или фосфор), что приводит к аномальной костной массе или структуре. Остеомаляция (размягчение костей), гиперпаратиреоз (гиперактивность железы, ведущая к потере костного кальция), костная болезнь Педжета (аномально большие, ослабленные кости) и нарушения развития костей у детей – все это различные типы метаболических заболеваний костей.
Переломы. Острые переломы обычно возникают в результате травмы, хотя могут быть связаны с раком костей. Переломы во многом зависят от демографических характеристик пациентов. Например, детские кости более гибкие и упругие, а переломы заживают быстрее. Дети чаще получают переломы запястья при падении во время занятий спортом или во время игры. Пожилые люди более уязвимы для падений и травм бедра из-за проблем с равновесием, и, поскольку их кости могут быть более хрупкими, с большей вероятностью сломаются шейка бедра или плеча.
Стресс-переломы. Стресс-переломы, также называемые переломами от перегрузки, чаще встречаются у таких активных людей, как бегуны, тяжелоатлеты или профессиональные борцы.
Рак кости. По данным Национального института рака (США), опухоль, которая возникает в кости, называемая первичным раком кости, встречается редко и составляет менее 1% всех диагностированных новых видов неоплазий. Рак, который распространяется на кости из других частей тела, встречается чаще, например, метастатические опухоли в силу рака простаты или груди. Множественная миелома, разновидность рака крови, нарушает функцию костного мозга и образование новой кости в бедрах, тазу, ребрах, плечах и позвоночнике, повышая риск переломов.
Сколиоз. Аномальное, боковое искривление позвоночника, которое при взгляде сзади имеет S- или C-образную форму, называется сколиозом. Сколиоз обычно диагностируется у подростков или детей, но может сохраняться и во взрослой жизни.
Типы заболеваний суставов:
Артрит. Это ведущая причина инвалидности во всем мире. По данным экспертов, к 2040 году почти у 40 миллионов взрослых в стране будет диагностирована какая-либо форма артрита. Артрит делится на две основные категории: остеоартрит и аутоиммунное заболевание суставов. У них разные причины и симптомы, и они требуют разных подходов к лечению. Наиболее распространенные поражения суставов включают следующее:
Остеоартроз. Наиболее распространенный тип артрита – это «изнашиваемая», дегенеративная форма (остеоартроз), частота которой увеличивается с возрастом. Хрящ, который обычно смягчает сустав, со временем разрушается, что приводит к скованности и боли, особенно при движении. При артрите тазобедренного сустава и артрите коленного сустава становится труднее ходить, поскольку нарастает боль и уменьшается гибкость. Взрослые в возрасте от 50 и старше более склонны к развитию этого хронического прогрессирующего заболевания, а женщины более уязвимы в отношении развития артроза в силу физиологических и поведенческих особенностей.
Ревматоидный артрит. Это аутоиммунное заболевание, поражающее слизистую оболочку суставов. На поверхностях суставов в больших количествах накапливаются клетки иммунной системы, которые обычно не присутствуют в суставах. Поскольку иммунные клетки взаимодействуют с местными суставными клетками, это вызывает постоянное усиление воспаления с возможным повреждением и разрушением хрящей и костей.
Спондилоартрит. Этот общий термин, также известный как спондилит. Он включает некоторые ревматоидные заболевания, поражающие позвоночный столб. Спондиллоартрит вызывает воспаление в позвоночнике и может в конечном итоге привести к сращению позвоночника или анкилозирующему спондилиту.
Основные болезни опорно-двигательного аппарата
Тел. для юр. лиц (организаций)
Опорно-двигательный аппарат — это основа всего тела, благодаря которой мы можем передвигаться, принимать определенные позы. Заболеваниями опорно-двигательного аппарата называют целую группу разных проблем, связанных с позвоночником, хрящей и мышц. Провоцирует их множество факторов, один из которых — малоподвижный образ жизни.
Симптомы проблемы
Главный симптом при заболевании — боль в позвоночнике, утренняя скованность. В некоторых случаях наблюдается лихорадочное состояние, мышечная слабость, дрожание конечностей. Снижаются тактильные ощущения, происходит деформация мышц, позвоночника, нарушается дыхательная функция.
При заболевании опорно-двигательного аппарата пациента беспокоит боль. Ее проявление может быть разной по интенсивности и локализации. Может ощущаться покалывание, возникать внезапное похолодание пальцев. При движении появляется хруст, возрастает интенсивность боли. Человеку тяжело сгибать и разгибать конечности. Суставы припухшие, болезненно отзываются на пальпацию. При ощупывании чувствуются нехарактерные утолщения или выемки.
Для заболеваний опорно-двигательной системы характерны повышенная утомляемость, повышенная температура тела (при воспалительных процессах).

Виды заболеваний
Медицина различает два типа заболеваний: первичные (развиваются самостоятельно) и вторичные (как следствие полученных травм). К первичным заболеваниям относятся:
- Остеохондроз — самая частая проблема. В местах сдавливания межпозвоночных дисков происходит сдавливание нервов, что постепенно приводит к деформации и смещению позвонков. Чаще всего диагностируется у мужчин 40–60 лет.
- Болезнь Бехтерева — воспалительный процесс в межпозвонковых суставах. Поврежденные участки сжимаются, сокращаясь в размерах и провоцируя неестественный прогиб в пояснице.
- Ревматоидный артрит — системное заболевание воспалительного характера. Поражает мелкие суставы конечностей, постепенно деформация становится более выраженной, движения затрудняются.
- Подагра — заболевание проявляется на фоне нарушения обмена веществ. Чаще всего диагностируется у мужчин, ведущих нездоровый образ жизни. Провоцирует нарушение и деформацию суставов. Постепенно переходит в хроническую форму, вовлекая в процесс и другие суставы.
Травмы также воздействуют на опорно-двигательный аппарат. Подавляющее число приходится на профессиональных спортсменов. При чрезмерной нагрузке на отдельные области, связки и мышцы происходят разные виды травм. К ним относятся:
- Ушибы — повреждения мягких тканей, сопровождаемые отеком, покраснением и гематомами.
- Растяжения — для этого типа травм характерны растяжение и разрыв связок. В зависимости от тяжести повреждения, делятся на три типа.
- Вывихи — нарушения, при которых суставные поверхности смещаются.

Группы риска
Заболеваний опорно-двигательного аппарата множество, попасть в зону риска может каждый человек.
К первой группе риска относятся профессиональные спортсмены. При интенсивном графике тренировок и нагрузках избежать травм опорно-двигательного аппарата сложно. Сама специфика большого спорта провоцирует чрезмерные нагрузки на организм, вызывая травмы если не в настоящее время, то в обозримом будущем.
Другими причинами становятся:
- Врожденные аномалии в развитии грудного отдела, позвоночника, конечностей, тазовых костей.
- Нарушение органов на фоне перенесенных болезней, например, рахит, гормональные сбои, инфекционные и аутоиммунные заболевания.
- Тяжелый физический труд.
- Сидячая работа и малоподвижный образ жизни.
К частым заболеваниям опорно-двигательного аппарата относятся и родовые травмы. Неправильный процесс родов вызывает повреждения связок, хрящей у новорожденных малышей. Если вовремя не начать лечение, проблемы будут усугубляться.

Методы диагностики и лечения
При любом заболевании необходимо начинать с диагностики и постановки диагноза. Определением проблем с опорно-двигательным аппаратом занимается врач-ревматолог, ортопед, травматолог.
Прежде всего проводят опрос пациента, где собираются предварительные данные о характере болей в областях опорно-двигательного аппарата, продолжительности болезни.
К устному опросу добавляется ряд дополнительных исследований и лабораторных анализов. Среди них:
- оценка амплитуды движения и интенсивности болевых синдромов;
- визуальный осмотр;
- пальпация поврежденных участков;
- анализ крови;
- рентгенография;
- УЗИ, томография и др.
После постановки диагноза назначается лечение. При травмах опорно-двигательного аппарата пациенту предписывается сохранять покой и не тревожить поврежденные связки. Дополнительно назначается прикладывание холодных компрессов, мази, гели.
Лечение других повреждений сочетает целых комплекс мер. Это могут быть:
- массажи;
- лечебная физкультура;
- санаторное лечение;
- медикаменты (противовоспалительные, болеутоляющие, гормональные и др.)
- витаминные комплексы.
В некоторых случаях при лечении травм и повреждений опорно-двигательного аппарата другого рода требуется и хирургическое вмешательство.
Болезни опорно-двигательного аппарата и причины их возникновения
Заболеваниям опорно-двигательной системы подвергается практически каждый житель планеты и очень редко такая участь обходит кого-то стороной. Нелегкие условия жизни только стимулируют их возникновение. Так как же сохранить здоровье двигательного аппарата?


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

От заболеваний опорно-двигательной системы чаще всего страдают в основном люди пожилого возраста. Это связано с тем, что в период старения мышечная масса становится все меньше, мышцы начинают сокращаться хуже, чем раньше и являются не такими крепкими и упругими, чем прежде.
Не меньше страдает костный скелет, так как количество минеральных веществ в костях уменьшается. В следствии этого кости становятся более хрупкими, и возможность получить перелом к старости лишь увеличивается. За годы жизни происходит постепенная деформация суставных хрящей. Данный процесс происходит от того, что в суставных сумках происходит скопление солей кальция. Этот процесс называется кальцинозом.
Что такое остеопороз
Остеопороз – это довольно распространенное заболевание среди пожилых людей, связанное с нарушением внутреннего строения костей. Кость становится более пористой, а соответственно более предрасположенной к переломам.
В данном случае возникает угроза получения переломов шейки бедра, предплечья, а также позвоночного столба. Чаще всего остеопороз поражает женский организм и по своей частоте возникновения он уступает лишь диабету и появлению онкологических заболеваний.
Кто попадает в зону риска возникновения остеопороза:
- женщины, у которых наступила менопауза;
- мужчины и женщины в возрастной категории от пятидесяти лет;
- пациенты, которые перенесли различные травмы: переломы, ортопедические операции и т.д., которые длительное время провели в лежачем положении,
- те, кто ведет сидячий образ жизни;
- курильщики;
- та категория людей, которая страдает от ревматизма.
Сильный остеопороз, как правило, развивается у людей возрастной категории старше пятидесяти лет.
Остеоартроз и его признаки
Данное заболевание является хроническим и представляет собой деформацию и разрушение суставных хрящей.
Возникает данное заболевание на фоне таких факторов, как:
- наследственность;
- избыточный вес;
- старческий возраст;
- ревматизм;
- сахарный диабет.
Остеоартроз не дает о себе знать сразу, но постепенно болезнь развивается все больше и со временем начинаются ее первые проявления. Появляется боль в разных суставах, которая может на начальных стадиях заболевания длится недолго. По истечению небольшого промежутка времени болезненные ощущения начинают проявляться все чаще и становятся более ощутимыми, длительными и неприятными. Но могут возникать внезапные резкие боли, характеризующиеся обездвиживанием сустава. Это признак так называемой «блокады» сустава, когда обломок хряща застревает между поверхностей сустава.
Профилактика и лечение болезней опорно-двигательного аппарата
Пациентам с такими заболеваниями назначают необходимое медикаментозное лечение. Но помимо него, врач делает основную ставку на правильное питание. Такие действия в совокупности необходимы для того, чтобы обменные процессы, протекающие в организме, постепенно нормализовались и потеря костной массы замедлилась.
Благодаря данному процессу прочность костей должна повысится, что поспособствует избежать переломов костей в дальнейшем. Такая методика рассчитана на расширение двигательных возможностей, а как следствие – улучшение качества жизни.
Почему важна помощь медицинской сестры
Столь серьезные заболевания позвоночника часто проявляются у пожилых людей и могут привести не только к ограничению двигательной активности, но и к инвалидности. В таких случаях без помощи медицинской сестры им просто не обойтись. Она не только поможет пациенту с передвижением, когда это будет необходимо.
Также она поможет более точно сформулировать синдромы пациента для того, чтобы доктору было легче назначить необходимые обследования и потрачено меньше времени, которое при таких заболеваниях играет не малую роль.
Задачей медицинской сестры является донести до пациента необходимость прохождения обследований и сдачи всех нужных анализов.


