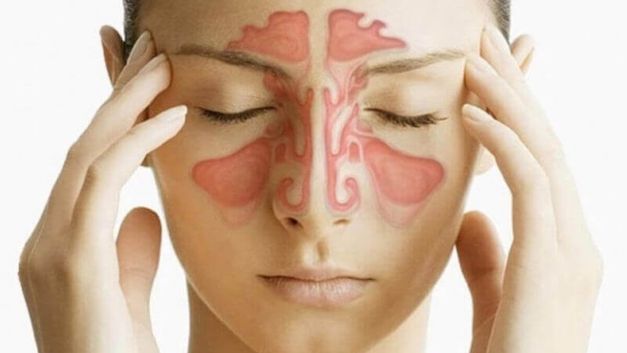
Острый гайморит: как не довести болезнь до серьезных осложнений?
На сегодняшний день практически каждый человек слышал о таком заболевании, как острый гайморит. Самое главное, что важно знать, это что такое гайморит и как не «запустить» болезнь. Итак, острый гайморит — это острое воспаление гайморовых пазух. Гайморовы пазухи — это две полости (или по-научному «синусы»), располагающиеся в толще верхней челюсти, поэтому есть и другое название заболевания: «верхнечелюстной синусит».
Причины острого гайморита
Для того, чтобы разобраться в том, как развивается острый гайморит, надо понимать, что происходит в полости носа и пазухе при возникновении болезни. В полости носа находится слизистая оболочка, которая распространяется в полость пазухи. В свою очередь, пазуха как бы «открывается» в нос при помощи отверстия или соустья. Когда в носу начинается воспаление, то возникает активный рост бактерий, которые через соустье попадают в пазуху. А из-за выраженного отёка слизистой носа соустье закрывается, и бактерии, попавшие в пазуху, начинают расти в ней, вызывая воспаление. Так же частой причиной развития гайморита могут стать и больные зубы. Дело в том, что часть зубов верхней челюсти опускаются корнями в полость пазухи. Когда в зубе имеется воспалительный процесс, то он распространяется на слизистую оболочку пазухи. Гораздо реже гайморит может развиться из-за снижения иммунитета, особенно при длительных хронических заболеваниях.
Таким образом, причинами, вызывающими острый гайморит являются:
- затруднение носового дыхания, вызванное острым воспалением в носу;
- наличие гнойного воспаления в зубах;
- снижение иммунитета.
Симптомы острого гайморита
- Насморк с гнойным отделяемым, иногда с примесью крови, заложенность носа, реже чихание
- Головная боль, которая становится сильнее при наклонах головы вперёд и вниз
- Боль, чувство тяжести и «распирания» в области щёк
- Иногда пациенты ощущают боль в глазах и чувство давления на глаза
- Боль в зубах верхней челюсти
- Слабость, недомогание, чувство разбитости, наличие температуры тела (обычно около 38°С), быстрая утомляемость
Диагностика острого гайморита
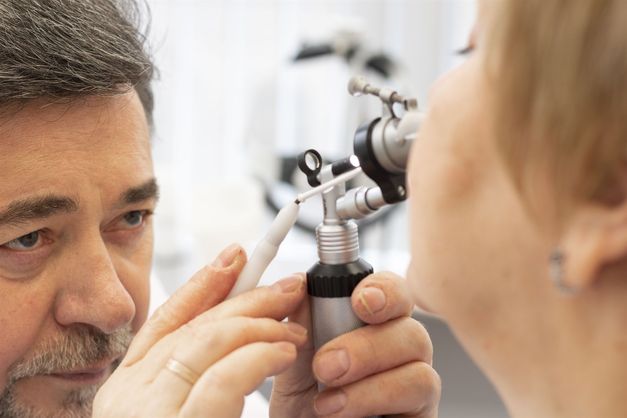
Зачастую, в диагностике острого гайморита сложностей не возникает. Для этого пациента должен осмотреть врач-оториноларинголог. Диагноз ставится на основании жалоб и анамнеза болезни, данных осмотра, рентгенологического исследования (в последнее время чаще используется компьютерная томография околоносовых пазух), общего анализа крови, мазка из полости носа или пазухи на микрофлору и чувствительности к антибиотикам.
При осмотре (метод носит название «передняя риноскопия») выявляется покрасневшая и отечная слизистая полости носа с гнойным или слизисто-гнойным отделяемым. Так же врач оценивает и состояние перегородки носа (бывает такое, что она искривлена, что может значительно ухудшить процесс лечения). Далее проводится постукивание (или «перкуссия») передних стенок верхнечелюстных пазух, при выраженном воспалении пациент почувствует боль.
Рентгенологическое исследование или компьютерная томография позволяет точно установить диагноз и оценить состояние пазух, что позволит назначить правильное лечение.
В общем анализе крови обычно бывает повышение лейкоцитов, СОЭ, палочкоядерных нейтрофилов.
Мазок покажет, какой микроб вызвал это воспаление, а определение чувствительности — подобрать правильный препарат.
Лечение острого гайморита
Острый гайморит лечится антибиотиками. При первом посещении врача назначается антибиотик широкого спектра действия. А когда будет готов результат мазка, то антибиотик может быть заменён, за исключением, если микроб уже чувствителен к препарату. Для того, чтобы убрать отёк в носу, пациенту назначаются сосудосуживающие капли в нос на срок от 5 до 7 дней. Так же назначаются антигистаминные (противоаллергические) препараты. Хороший эффект дают растительные муколитические препараты, они способствуют разжижению и лучшему отхождению содержимого пазух.
Промывание полости носа и пазух солевыми растворами позволяет убрать содержимое из носа. Промывание может проводиться в домашних условиях специальными устройствами, купленными в аптеке, или в лечебных учреждениях при помощи аспиратора и насадки.
Самой распространённой процедурой для лечения гайморита является пункция верхнечелюстной пазухи. Пункция (или в простонародии «прокол») позволяет быстро убрать гной из пазухи и значительно ускорить выздоровление.
Если пациент во время обратится к врачу и начнёт лечение, то процесс выздоровления наступит значительно раньше, и можно избежать многих осложнений, связанных с острым гайморитом.
Лекарственная терапия и кормящая мать
Когда у Алисы Купер из-за воспаления внезапно пропал слух, наблюдающий ее отолоринголог прописал месячный курс лечения стероидным препаратом преднизон. До начала лечения врач также порекомендовал отлучить от груди девятимесячную дочь Алисы. «Если Вы не хотите отлучать ребенка, Вам прийдется сцеживать и выливать молоко в течение месячного курса лечения препаратом», – сказал врач. Для Алисы такой вариант был абсолютно неприемлем.
Ситуация, с которой столкнулась Алиса, знакома многим кормящим женщинам. В случае необходимости терапии лекарственными препаратами, многие врачи рекомендуют прервать или полностью прекратить кормление. Нужно ли прибегать к таким кардинальным мерам для лечения матери? Томас Хейл, доктор фармакологических наук и профессор педиатрии, который специализируется в области изучения проникновения лекарственных препаратов в материнское молоко, утверждает, что необходимости прерывать кормление на время лечения в большинстве случаев нет. В своей книге «Лекарственные препараты и материнское молоко» (Medications and Mother’s Milk) Др. Хейл пишет:
«Несмотря на то, что для врача прерывание кормления кажется наиболее безопасным выходом на время лечения, в большинстве случаев для этого нет необходимости. Количество препарата, которое попадает в молоко во время лечения матери, незначительно. Широко известно, что большинство лекарственных препаратов не вызывают побочных эффектов у детей на грудном вскармливании, потому что дозы проникновения лекарственных препаратов в молоко слишком малы, чтобы быть клинически значимыми, или же препарат имеет низкую биодоступность для ребенка.
В большинстве случаев матери достаточно поговорить с врачом и поискать информацию по этому вопросу в других доступных источниках, чтобы найти варианты лечения совместимые с кормлением. Большинство лекарственных препаратов можно принимать не прерывая кормление. Если же лекарство несовместимо с кормлением, почти всегда ему можно найти замену, совместимую с кормлением.»
После посещения врача Алиса Купер перезвонила подруге, которая работает консультантом по лактации. Консультант зачитала информацию о преднизоне из справочника Др. Хейла «Лекарственные препараты и материнское молоко», а также посмотрела данные о лекарстве в списке лекарственных препаратов, одобренных для кормящих матерей Американской Ассоциацией Педиатрии (ААП). В обоих случаях, преднизон был обозначен как препарат совместимый с кормлением.
Каждый раз, когда кормящая мать сталкивается с необходимостью принимать лекарства, противоречивая информация и чувства часто мешают разобраться с сутью проблемы. С одной стороны, врачи рекомендуют отлучить ребенка от груди на время приема лекарств. С другой стороны, мать чаще всего не хочет отлучать ребенка даже для лечения, особенно краткосрочных состояний, вроде простуды. Как результат, во избежание незначительного и маловероятного риска приема лекарства и его влияния на ребенка, мать часто недооценивает риск воздержания от лечения, а врачи вообще не принимают во внимание риск отлучения ребенка от груди.
Заболевание матери влияет не только на ее самочувствие и здоровье, но и на ее способность заботиться о детях. Нужно учитывать, что кормление грудью это не только способ кормления ребенка, но и один из материнских инструментов воспитания и заботы о ребенке. Отлучение ребенка от груди на время лечения существенно влияет на взаимодействие между матерью и ребенком, на то, как мать заботится о ребенке в течение суток, и как она может его успокоить. В последнем издании книги «Женское искусство грудного вскармливания» написано:
«Резкое отлучение от груди травматично и для матери, и для ребенка. У матери может болезненно набухнуть грудь, что само по себе увеличивает вероятность мастита. Физический дискорморт и вероятность инфекции молочной железы не только не облегчит, а может быть и усугубит проблему из-за которой мать принимает лекарства в первую очередь. Помимо этого, резкое отлучение плохо влияет и на отношения матери и ребенка. Матери будет сложнее ухаживать за раздраженным малышом, которого можно было бы легко успокоить, приложив его к груди. Очень часто плачущего или расстроенного ребенка вообще невозможно успокоить без груди».
Принимая решение о лекарственной терапии, мать и врач должны учитывать множество факторов: необходимо ли лечение вообще, совместимость препарата с кормлением, а также наличие альтернативных препаратов или способов лечения. Отлучение от груди на время лечения должно рассматриваться в самую последнюю очередь.
Необходимо ли принимать лекарство?
Самый первый и очевидный вопрос, который должна задать мать, задумываясь о лечении – а необходимо ли вообще данное лекарство в данном случае? Например, матери с простудой или другими легкими заболеваниями легко обходятся без лекарств, чтобы не навредить ребенку. В то же время, большинство препаратов совместимы с кормлением, поэтому мать может спокойно принять лекарство и не страдать от дискомфорта, связанного с заболеванием. «Большинство лекарств, которые прописывают кормящим матерям, не влияют на количество молока или на состояние ребенка» (ААП). Когда врач и мать рассмотрели все возможные варианты и пришли к выводу что лекарство все же необходимо, нужно подобрать препарат наиболее совместимый с кормлением грудью.
Какие лекарства совместимы с кормлением
Самые подходящие лекарства для кормящих проверены временем: кормящие женщины принимали определенные препараты в течение длительного времени и эти лекарства не вызвали побочных явлений ни у матерей, ни у детей. Такие лекарства наименее токсичны для детей, т.к. у них короткий период полувыведения (лекарство быстро выводится из организма матери), а также они прописываются в наименьших эффективных дозах на возможно короткий срок (см. другие факторы, которые влияют на совместимость лекарственных препаратов с кормлением, в конце статьи). Подходящие для кормящих матерей лекарственные препараты проникают с молоко, а значит и ребенку, в относительно низких дозах.
Следует также обратить внимание на следующие соображения. Во-первых, лекарства, предназначенные для детей, также хорошо подойдут кормящим женщинам. Во-вторых, лекарство, которое давно доступно на рынке, скорее всего лучше исследовано на предмет совместимости с кормлением, чем более новый препарат. Если матери прописали какое-то новое лекарство, о котором собрано мало данных, врач может подобрать альтернативную замену среди более исследованных препаратов.
Возраст и состояние здоровья ребенка несомненно влияют на решение принимать лекарство, а также на выбор препарата. Недоношенные дети и дети с пороками сердца больше подвержены влиянию лекарств, чем здоровые доношенные дети. К счастью, вопрос о приеме лекарств часто встает когда дети уже вышли из новорожденного периода. Дети, которые получают питание помимо грудного молока, получат меньшую дозу лекарства. Чем больше вес ребенка, тем быстрее выводится лекарство, которое попадает в детский организм с молоком.
Рассматривая любое лекарственное средство, очень важно обратить внимание на препараты, которые не вызывают побочных эффектов у детей, но влияют на материнскую лактацию. Некоторые лекарства подавляют выработку пролактина – гормона, который отвечает за выработку молока, или же влияют на приливы молока.
Если врач советует отлучить ребенка от груди
В некоторых случаях врач может порекомендовать прекратить кормить ребенка грудью на период лечения или же сказать отлучить ребенка навсегда. Множество объективных, например, возраст и состояние здоровья ребенка, и субъективных факторов могут влиять на рекомендацию врача. Некоторые врачи полагаются на неточные источники информации. Например, многие лекарственные справочники и вкладыши к лекарственным препаратам составляются фармацевтическими компаниями. Производители лекарств проявляют излишнюю осторожность в своих рекомендациях, опасаясь потенциальных судебных исков. В случаях с кормлением, производители лекарств часто пишут о том, что влияние на кормление и грудного ребенка не исследовано, и что препарат противопоказан при кормлении грудью.
Этические соображения затрудняют исследования совместимости лекарственных препаратов с беременностью и кормлением, поэтому если такие исследования вообще не проводились, часто в лекарственном справочнике препарат обозначается как несовместимый с кормлением.
Некоторые справочники приводят данные, которые позволяют проанализировать какое количество препарата может проникнуть в грудное молоко. Например, размер молекулы препарата помогает предположить насколько легко вещество проникает в молоко. Сведения об исследованиях состава молока матерей, которые принимали данный препарат, дополняют теоретические предположения практическими данными. Чем меньше вещества проникает в молоко, тем меньше оно влияет на ребенка.
Когда врач прописал относительно новое лекарство, о котором мало или почти нет данных, мать может попросить врача найти подходящую замену – лекарство, о котором собрано больше информации. Практически любую, сложную на первый взгляд, проблему приема лекарств во время кормления можно решить заглянув в репутабельные источники информации о кормлении и лекарствах.
Некоторые врачи придерживаются мнения, что кормящая мать должна избегать приема любых лекарств, а значит она должна отлучить ребенка от груди, если ей нужно лечиться. В таком случае имеет смысл обратиться за мнением к другому специалисту. В любом случае, очень важен диалог между матерью и врачом. Не нужно скрывать, что вы кормите, а также ясно объясните, что не хотите прекращать кормление на время лечения. Попросите врача подобрать лекарства наиболее безопасные для ребенка, и которые не требуют отлучения от груди (см. рекомендации в конце статьи).
Когда отлучение от груди необходимо
К сожалению, бывают случаи, когда медикамент представляет больший риск для грудного ребенка, чем отлучение от груди. Например, к таким веществам относятся радиоактивные препараты. В редких случаях, единственно возможный вариант лечения предполагает отлучение от груди временно или навсегда. Если у матери есть возможность и она желает продолжать кормить ребенка грудью после лечения, она может изучить информацию о сцеживании и поддержании лактации во время лечения.
Если вы обратились к терапевту или любому другому специалисту, который работает преимущественно со взрослыми, он может знать меньше о влиянии лекарств на детей, чем педиатр или фармацевт. Поищите врача, который имеет опыт работы с маленькими детьми.
Каждый раз, когда встает вопрос о приеме лекарств, мать имеет полное право ставить под сомнение рекомендации специалистов и искать дополнительную информацию. В задачи матери входит как забота о себе, так и забота о благосостоянии ребенка. Кормление является важной частью этой заботы, и оно важно и для матери, и для ребенка. В большинстве случаев можно без проблем совместить заботу о себе с заботой ребенке.
Правила эффективного лечения гайморита при грудном вскармливании
Главная опасность заключается в осложнениях, которые могут коснуться сердца, почек и печени. Инфекция, вызванная бактериями, может запросто проникнуть в кровь, преодолев лимфатический барьер.

Также патология может спуститься вниз и поразить нижние дыхательные пути, что спровоцирует появление пневмонии. В редких случаях отмечается абсцесс мозга, менингит. По этим причинам требуется не затягивать с лечением, особенно это касается кормящих женщин.
Постановка диагноза
Диагноз «гайморит» при грудном вскармливании ставится на основании:
- подробного сбора анамнеза, где специалист выясняет: когда появились первые симптомы и признаки болезни, как проявлялась данная патология, как часто и так далее;
- проводится внешний осмотр;
- при необходимости врач проводит перкуссию синусов, выявляя болезненность;
- даётся направление на рентген верхнечелюстных пазух, на котором будут характерные затемнения поражённых долей.
Если всего этого недостаточно для диагностирования заболевания, специалист вправе назначить:
Только после постановки точного диагноза и при необходимости проведения дифференциальной диагностики с холестеатомой, кистами, злокачественными новообразованиями, специалист назначает лечение гайморита для кормящей мамы.
Как лечить гайморит при лактации
Поход к врачу и лечение гайморита при грудном вскармливании нельзя откладывать. Не начинайте лечить насморк самостоятельно, так как некоторые лекарственные препараты могут усугубить ситуацию, навредить лактации и грудничку! Только специалист подберет правильное и безопасное лечение для кормящей мамы!

Лечение при грудном вскармливании должно включать безопасные препараты и по возможности не содержать антибиотики. Без антибактериальной терапии можно обойтись на начальном этапе заболевания без осложнений. Поэтому в интересах кормящей мамы обратиться в врачу, как можно раньше! О воздействии антибиотиков на лактацию и ребенка при грудном вскармливании, читайте здесь.
Какое лечение можно проводить при грудном вскармливании:
- Использование Интерферона;
- Промывание носа раствором морской соли и синус-катетером;
- Ингаляции с применением физраствора;
- Смазывание носа растительными противовоспалительными бальзамами;
- При необходимости применение Биопарокса, Ингалипта и Синупрета;
- Прокол при гайморите.
Прокол при гайморите – частая практика, которая представляет процедуру прокола при помощи специальной иглы и местного обезболивания. После этого, делают промывание пазухи с растворами разрешенных при лактации антибиотиков и антисептиков. После такой процедуры самочувствие улучшается, проходят головные боли и температура, а заложенность носа спадает уже через 1-2 дня.
В период лактации важно быстро остановить инфекционный процесс. Для кормящей мамы при начальной стадии, острой форме и аллергическом гайморите рекомендовано лечение разрешенными препаратами и промывание носа, либо прокол и промывание пазух. Кстати, при грудном вскармливании можно принимать гомеопатический препарат Синупрет в таблетках. Он хорошо разжижает слизь и предотвращает развитие хронического гайморита.
Лечить хронический гайморит можно только при помощи хирургического вмешательства и сильных тяжелых антибиотиков, что очень вредно для грудничка. Поэтому на период лечения хронического гайморита на время придется прекратить кормление грудью и сцеживать молоко.
Медикаментозное лечение гайморита при грудном вскармливании
Запомните – в период лактации запрещается принимать множество лекарств. Не нужно заниматься самолечением. Важно получить подробную консультацию у специалиста и лишь под его присмотром осуществлять прием аптечных препаратов.
Это объясняется тем, что лекарственные вещества попадают в материнское молоко. Прием мощных препаратов, включая антибиотики, в комплексе с кормлением грудью окажут негативное действие на развитие ребенка. В основном это приводит к появлению кандидоза у детей.
Если гайморит у кормящей грудью женщины имеет острую форму, а лечение не дает должного результата, то врач может назначить сильные препараты. Тогда требуется прекратить кормление на время.
Изначально пациентке будут выписаны безопасные лекарственные средства, которые разрешены для беременных и кормящих женщин.

Перед назначением правильного лечения будет проведена диагностика, которая поможет определить наличие гайморита и его форму. Чем раньше вы обратитесь к специалисту, тем лучше. На ранних стадиях патология легко поддается лечению и не требует серьезных решений.
В основном доктора выписывают противовоспалительные и гомеопатические препараты, которые требуются для разжижения слизи. Помимо этого, они препятствуют хронизации процесса. При болевых ощущениях в области гайморовых пазух применяют специальные мази, в составе которых имеется парацетамол.
Симптомы гайморита
К основным признакам гайморита относятся:
- повышенная температура — варьируется с 37 до 38,5 ºС;
- головные боли — в основном болевые ощущения отмечаются в области лба, дискомфорт будет расти при наклоне вниз и резких движениях головы;
- насморк — выделения отличаются густотой, зеленым или желтым цветом;
- кашель — в основном отмечается лишь в ночное время. Это связано с наличием слизи, которая стекает по задней стенке глотки, проникая в нижние дыхательные пути;
- слабое обоняние;
- першение в горле;
- неприятный запах изо рта;
- повшенная сонливость, слабость, утомление, недомогание.

Гайморит в хронической стадии часто вызывает отечность нижнего века на стороне воспаления. В момент нажатия на пораженные участки лица пациент отметит боль. Это требует срочного обращения к врачу.
Ринофлуимуцил: спасет от насморка

Комбинированный назальный препарат, устраняющий самый неприятный симптом воспаления носовых пазух. Быстро избавляет слизистые от отеков, облегчает дыхание.
Из чего состоит Ринофлуимуцил
Лекарство выпускается в форме спрея, представляет собой жидкий прозрачный раствор с мятным запахом. Упаковка содержит флакон с 10 мл препарата. Действующие вещества в его составе:
Вспомогательные компоненты: гидроксид натрия, вода, этиловый спирт, ароматизатор, консерванты.
Как действует Ринофлуимуцил
Активные компоненты лекарства сужают капиллярные сосуды и стимулируют отток жидкости из очага воспаления. В результате применения спрея уменьшается отек, снижается секреция слизи, восстанавливается носовое дыхание, исчезает ощущение заложенности.
Системного действия Ринофлуимуцил не оказывает, так как активные вещества всасываются в общий кровоток в мизерном количестве.
Для чего применяют Ринофлуимуцил
Лекарство показано при заболеваниях верхних дыхательных путей:
аллергических и инфекционных синуситах;
экссудативных воспалениях носовых пазух;
На течение и интенсивность патологии препарат не влияет. Его используют только в качестве симптоматического средства.
Когда противопоказан Ринофлуимуцил
Как все сосудосуживающие средства, препарат запрещено использовать:
глаукоме закрытоугольного типа;
аллергии или индивидуальной непереносимости какого-либо из компонентов раствора.
Осторожность в применении требуется соблюдать при хронической гипертонии, бронхиальной астме, стенокардии, нарушениях сердечного ритма.
Побочные эффекты
На фоне использования препарата вероятны:
неврологические симптомы: тремор, нарушение сна, головокружение;
ощущение сухости, зуда в пазухах носа, в ротовой полости или горле;
При появлении нежелательных реакций требуется снижение дозировки или замена препарата.
Превышение доз или неправильное использование усиливает побочные эффекты, провоцирует разрушение капиллярных сосудов, нарушение питания слизистой.
Как правильно собрать Ринофлуимуцил
В упаковке флакон и другие составляющие элементы спрея находятся отдельно друг от друга. Перед применением:
с флакона снимают верхний и защитный колпачки;
навинчивают аэрозольный распылитель с дозатором;
открывают крышку распылителя.
После вскрытия упаковки средство необходимо использовать в течение 3 недель. Затем эффективность его снижается.
Как нужно применять Ринофлуимуцил
Прерарат используют интраназально: впрыскивают внутрь носовых пазух — в каждую ноздрю поочередно. Рекомендуемая доза: по 1–2 нажатия однократно. Повторять процедуру можно 3–4 раза в день, в зависимости от тяжести симптомов. Аэрозоль способствует равномерному распределению лекарства по поверхности слизистой. Это обеспечивает быстрый лечебный эффект.
Проводить ингаляции раствором не следует, так как это неэффективно и может быть опасно. Спрей предназначен лишь для освобождения носовых ходов и неспособен повлиять на инфекционные возбудители заболеваний.
Применять Ринофлуимуцил следует не более 3–4 суток подряд. Предельно допустимый курс — 1 неделя. Длительное использование приводит к нарушению функций капиллярной сети. Может развиться привыкание к препарату.
Как применять Ринофлуимуцил для лечения детей
Малышам до наступления 3 лет рекомендуется выбирать лекарственные назальные средства с более мягким действием. Их слизистые оболочки чрезвычайно ранимы. Детям более старшего возраста следует распылять раствор следующим образом:
по 1 нажатию для каждой ноздри;
повторять введение 2–3 раза в день;
Применять лекарство разрешено не более 3–4 дней подряд.
Разрешен ли Ринофлуимуцил при беременности
Несмотря на то, что препарат оказывает местное действие, от его использования беременным следует отказаться. Его влияние на плод может оказаться патогенным, повышает риск преждевременного прерывания.
Можно ли лечиться Ринофлуимуцилом при грудном вскармливании
Активные вещества препарата проникают в кровь в незначительной концентрации и вряд ли способны изменить состав грудного молока. Но такой риск полностью исключать нельзя. По этой причине использовать лекарство кормящим разрешено в исключительных случаях, при резком ухудшении самочувствия. По возможности в этот период следует прерывать ГВ либо кормить младенца заранее сцеженным молоком.
Применяют ли Ринофлуимуцил при гайморите
Препарат не обладает антибактериальным действием, необходимым при этом воспалении. Применять его целесообразно для профилактики гнойного процесса: уменьшения отечности и выведения слизи. При развитии гайморита необходимо отдать предпочтение другим видам лечения.
Что выбрать: Ринофлуимуцил или Виброцил
В составе Виброцила — активные компоненты диметинден и фенилэфрин, оказывающие схожее с Ринофлуимуцилом действие. Это также комбинированный препарат, эффективный при различных нарушениях работы верхних дыхательных путей. Виброцил имеет более широкий список показаний, выпускается в нескольких терапевтических формах, включая капли и гель. Его можно применять как препарат выбора при насморке и синуситах. Недостаток Виброцила — более высокая стоимость.
Сколько стоит Ринофлуимуцил
В среднем, цена назального спрея в регионах России составляет от 190 до 240 рублей за упаковку.
В Украине флакон препарата стоит около 65–68 гривен. На территории Казахстана упаковка лекарственного средства обойдется в 200 теньге.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Гайморит при грудном вскармливании

Патология верхних дыхательных путей лечится без особых проблем. Трудности возникают, если заболевшая — кормящая мама. Любой принимаемый в этот период препарат несет потенциальную угрозу: он может проникать в грудное молоко, а через него — в организм малыша. Вот почему так важно знать, какие лекарства от гайморита при грудном вскармливании безопасны, а каких следует избегать.
Симптомы заболевания
Если постоянная усталость молодой мамы (особенно в самые первые месяцы после рождения малыша) усиливается — это верный признак, что она заболевает. Острый воспалительный процесс в придаточных пазухах носа имеет и собственные, ярко выраженные симптомы. Как проявляется гайморит? На него указывают такие признаки:
- боль с ощущением распирающего давления в области верхнечелюстных пазух;
- заложенность носа;
- выделения из носа;
- ухудшение обоняния и вкусовых ощущений;
- головная боль.
При одностороннем гайморите симптомы охватывают половину лица — левую или правую, в зависимости от того, в какой из верхнечелюстных пазух локализован процесс. При двустороннем — обе части. Гайморит может иметь бактериальную, грибковую или вирусную природу. Кормящая мама грудничка особенно восприимчива к такого рода заболеваниям. Ее организм еще не полностью восстановился после родов, а уход за малышом отбирает много сил и энергии. Нередко гайморит развивается как осложнение после банальной простуды или аллергии, лечение которых не довели до конца. Его могут спровоцировать грипп, корь и другие вирусные заболевания. Развивается отек слизистой оболочки носовых пазух, выходы блокируются, в пазухах накапливается слизь — благоприятная среда для жизнедеятельности болезнетворных микроорганизмов.
Особенности лечения
Гайморит не относится к числу болезней, с которыми принято справляться собственными силами. Для правильного лечения необходимо диагностировать само заболевание и выявить его природу, оценить пользу и потенциальный вред того или иного лекарства. Все это — прерогатива терапевта или отоларинголога, который к тому же назначит необходимые обследования. Чтобы лечение гайморита при грудном вскармливании было успешным и безопасным, нужно учитывать такие моменты.
- Антибиотики. Их не применяют для лечения вирусного гайморита , но могут назначить при бактериальном.Из огромного ассортимента антибиотиков доктор должен выбрать те, которые безопасны при грудном вскармливании.
- Сосудосуживающие препараты. Их рекомендуют, чтобы снизить застойные явления и уменьшить отек при гайморите , но они противопоказаны при грудном вскармливании. Хорошей альтернативой являются гипертонические солевые растворы.
- Жаропонижающие и болеутоляющие. В целом это одни и те же лекарства — они нужны, если есть головная боль, боль в области пазух и температура. И хотя в этой категории очень много безрецептурных медикаментов, необходимо посоветоваться с врачом. Он решит, какое лекарство безопасно для кормящей мамы и ребенка.
Лечение при помощи Аквалор
Хорошо себя зарекомендовал такой старый способ лечения, как промывание полости носа морской водой. Его можно выполнять несколько раз в день, используя аптечный спрей или самостоятельно приготовив солевой раствор. Чтобы получить домашний препарат, растворите по половине чайной ложки соли и соды в стакане кипяченой воды. Перед применением остудите до температуры тела, впрыскивайте в каждую ноздрю при помощи большого шприца или спринцовки. Покупая лекарство в аптеке, обратите внимание на его состав: там не должно быть противопоказанных компонентов. Оптимальный выбор для лечения гайморита — препараты Аквалор Форте или Экстра Форте.
Как и другие растворы линейки Аквалор, они представляют собой морскую воду со всеми ее лечебными компонентами. А это не только соль, но и йод, а также огромный набор микроэлементов, каждый из которых способен улучшить состояние носоглотки.
При лечении гайморита любой этиологии показан гипертонический раствор Аквалор Форте. Это довольно высокая концентрация соли и микроэлементов, которая:
- помогает интенсивно очистить полость носа от слизи;
- уменьшает отек тканей;
- укрепляет местный и общий иммунитет ;
- усиливает терапевтическое действие других лекарств и уменьшает их возможные побочные влияния .
Аквалор Экстра Форте содержит не только морскую воду, но и экстракты алоэ вера и ромашки римской, которые оказывают противовоспалительное, антисептическое, восстанавливающее действие.
Гайморит
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Заболевание носит инфекционный характер, имеет несколько форм и типов.
Гайморит – это воспаление в слизистой оболочке носа, а именно гайморовых пазух. Отсюда и соответствующее название. Гайморовы пазухи целиком занимают все пространство в верхней челюсти. В крайних формах воспаление переходит в костную ткань. Потому специалисты относят этот недуг к синуситам, то есть к болезням, которые возникают в пустых костных полостях в человеческом черепе.
Заболевание носит инфекционный характер, имеет несколько форм и типов. Гайморит распространен по всему свету. Согласно данным ВОЗ, от недуга страдает около 10% населения земли.
Почему появляется гайморит?
Существует множество причин возникновения воспаления в носу, основные из них:
- Появление опухолей или полипов в носоглотке либо пазухах носа
- Ухудшение работы иммунной системы
- Наличие серьезных травм лицевого скелета
- Хронические пороки развития пазух и носа
Все же главной причиной возникновения болезни считается наличие в носоглотке различных инфекций. Они проникают в пазухи через другие источники воспаления. Иногда гайморит возникает из-за воспаления зуба. В медицинской практике такой случай зовется одонтогенным. Корни некоторых зубов (шестерок) верхней челюсти могут входить в гайморову пазуху. Считается, что такое явление – особенность организма, а не патология.
Также воспаление может спровоцировать стрептококки, грибковые инфекции или стафилококки, а также микоплазмы или хламидии.
Виды гайморита: симптомы и специфика течения болезни
Специалисты разделяют заболевание на несколько типов в зависимости от формы ее течения.
Хронический гайморит
Болезнь переходи в такую форму после нескольких попыток лечения острого гайморита. Хроническое воспаление носовых пазух появляется также из-за других заболеваний, которые не связаны никаким образом с ЛОР органами или любыми травмами носа. Такая форма болезни имеет ряд специфических симптомов, которые периодически стихают или обостряются:
- Отекание лица
- Повышенная температура тела до 38℃
- Периодические сильные головные боли, возникающие при движении головой
- Периодически идут слезы
- Ухудшение обоняния
- Конъюнктивит
- Наличие желтых или желто-зеленых соплей
Острый гайморит
Самый распространенный тип заболевания. Это быстроразвивающаяся форма, которая возникает из-за различных респираторных болезней, например, ОРВИ, насморка, сезонной простуды, воспаления зубов верхней челюсти (шестерок).
Обычно возбудители попадают в организм через тонкие каналы, которые соединены с носом. После чего в большом объеме начинают вырабатываются лимфоциты. Это микроорганизмы иммунной системы, которые обеззараживают опасные бактерии и инфекции. Из-за этого скапливается слизь. Через каналы она попадает в наш нос и закупоривает их. Она давит на стенки и вызывает сильное воспаление. Эта форма гайморита у взрослых и детей проходит без повышения температуры, однако у нее все же есть другие характерные симптомы.
Лечение такой формы считается эффективным, если слизь начинает покидать каналы. Тогда болезнь проходит без осложнений и перехода в хроническую форму. Для острого гайморита характерны следующие специфические симптомы:
- Снижение работоспособности
- Апатия
- Сбой режима сна
- Бессонница
- Усталость
- Недомогание
- Головные боли
- Отек лица
Двухсторонний гайморит
Считается наиболее опасной формой заболевания, которая сложнее подается терапии. Происходит воспаление слизистой оболочки в синусах, которые расположены с двух сторон носа.
Двухсторонний гайморит возникает из-за микроорганизмов, попавших в синусы изо рта или органов дыхания. Чаще двусторонний гайморит проявляется в острой форме, перетекая в хроническую при неэффективном лечении.
Болезнь диагностируется при наличие следующих симптомов:
- Повышенное слезоотделение
- Выделения большого объема соплей
- Интоксикация организма
- Повышенная температура тела до 38℃
- Тошнота и рвота
- Боли в мышцах и суставах
- Болезненные ощущения
- Апатия
- Вялость
- Снижение работоспособности
- Сбой режима сна либо бессонница
- Двусторонний отек лица
- Боли в носу при прикосновении или движении
Гнойный гайморит
Считается, что эта форма вызвана неверной терапией или попыткой самолечения острой формы заболевания. Причина возникновения – вирусы, инфекции или простуды, которые пациент решил перенести без лечения и обращения к специалисту.
Для гнойного гайморита характерно скопление болезнетворных бактерий в пазухах. Воспаление может перенестись на костные ткани лица. Это очень опасно, так как это затруднит процесс лечения и растянет его на неопределенный срок.
Одонтогенный гайморит
Форма болезни, вызванная воспалением зубов или ЛОР органов. Обычно такой тип недуга возникает у людей, которые не следят за здоровьем ротовой полости. Пораженные корни зубов верхней челюсти (обычно это шестерки) заражают слизистую оболочку синусов. Из-за них в слизистую оболочку носа попадает гной. Тогда в пазухах скапливается слизь и закупоривает каналы. Для одонтогенного гайморита характерны следующие специфические симптомы:
- Сильные зубные боли
- Болезненные ощущения
- Апатия
- Вялость
- Снижение работоспособности
- Повышенная температура тела до 38℃
- Периодические сильные головные боли, возникающие при движении головой
- Периодически идут слезы без причины
Аллергический гайморит
Обычной такой форме заболевания подвержены аллергики, то есть люди восприимчивые к внешним раздражителям, например, к тополиному пуху, цветочной пыльце, пыли и другим.
Аллерген проникает в пазухи и вызывает выработку лейкоцитов. Они начинают скапливаться в синусах и закупоривать каналы, воспаляя слизистую оболочку. Для такой формы гайморита характерны следующие признаки:
- Повышенная температура тела
- Головная боль
- Апатия
- Слабость
- Сниженная работоспособность
- Боль в области скул и глаз
- Нарушение обоняния
Катаральный гайморит
Распространенный тип болезни среди подростков и детей. Его появление провоцируют вредные бактерии, проникшие в гайморовы пазухи. Тогда опухают слизистые оболочки носа, сужая канал попадания слизи.
Катаральный гайморит считается наиболее легкой формой воспаления, которая при своевременном лечении проходит быстро и без последствий. Для него характерны следующие симптомы:
- Изменение цвета соплей – желтые или зелено-желтые
- Нарушение аппетита
- Боли в мышцах
- Ломота по всему телу
- Повышение температуры тела
- Сильные головные боли во время движения головной
- Ощущение сдавленности носа
- Сильный отек лица и век
Полипозный гайморит
Такая форма развивается при появлении в носовых пазухах полипов, перекрывающих каналы для удаления слизи из синусов. Что такое полипы? Это нездоровые образования, которые возникают в слизистой оболочке из-за быстрого и чрезмерного деления клеток.
Полипы могут появится по нескольким причинам – наследственные факторы, последствия травм носа, не долеченные вирусные или бактериальные болезни.
Пациенты обычно сообщают о следующих симптомах:
Как проходит лечение гайморита?
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к специалисту. Тогда болезнь может спровоцировать появление серьезных осложнений или перейти в хроническую форму. Также рекомендуется периодически посещать специалиста в качестве меры профилактики.
Как лечится гайморит? После взятия анамнеза специалист назначает стратегию терапии. Лечение может проходить в нескольких формах – обычная терапия, физиотерапия или хирургическое вмешательство. В первом случае пациенту назначается ряд медикаментов, которые должны подавить воспаление и устранить болевые ощущения.
Физиотерапия назначается как сопутствующий способ лечения. Одним из таких методов является прогревание: оно проводится при помощи синей лампы. Хирургическое вмешательство – самый крайний способ, назначающийся в запущенных формах болезни. Пункцию или прокол пазухи делают специальной иглой для диагностики и извлечения гнойных масс.
Возможно ли вылечить гайморит в домашних условиях?
Самолечение считается самым неэффективным методом терапии. Оно может замедлить процесс выздоровление или вызвать ряд осложнений. Можно проводить сопутствующие процедуры дома, например, ингаляцию. Прогревания и ингаляции можно делать самостоятельно дома, подышав над кастрюлей с картошкой, накрывшись одеялом, или приложив к области возле носа горячее вареное яйцо.
Для больных, излечивающихся от гайморита, полезна спелеотерапия – лечение воздухом карстовых или соляных шахт, пещер: в таком воздухе нет микроорганизмов, он насыщен углекислым газом.
Вы можете пробовать разные сопутствующие меры, однако саму стратегию терапии назначает лечащий врач. Это является залогом быстрого выздоровления без последствий.
Можно ли принимать антибиотики при гайморите?
При лечении различных форм гайморита назначаются антибиотики. Наиболее действенными считаются такие группы препаратов, как:
- Пенициллины – это комбинация амоксициллина с клавулановой кислотой
- Цефалоспорины – порошок или физраствор, подавляющий воспаление
- Макролиды – это антибактериальные препараты природного и полусинтетического происхождения, которые содержат в своей структуре лактонное кольцо
- Фторхинолоны – вещества, которые имеют широкий спектр действия против грамположительной и грамотрицательной флоры, аэробов и анаэробов, атипичных бактерий
Все медицинские препараты должны назначаться лечащим врачом. Неправильное употребление антибиотиков грозит серьезными нарушениями в работе организма.
Помогают ли капли от гайморита?
Традиционные спреи от насморка имеют большой минус, т.к. при их длительном применении мы получаем обратный эффект – стойкий отек слизистой оболочки. Специалисты рекомендуют применять не боле 2 дней. Существуют специальные капли при гайморите у взрослых, которые можно использовать до 7 дней. Они считаются наиболее эффективными средствами.
Такие медицинские препараты назначает лечащий врач с учетом результата осмотра, опроса и диагностики.