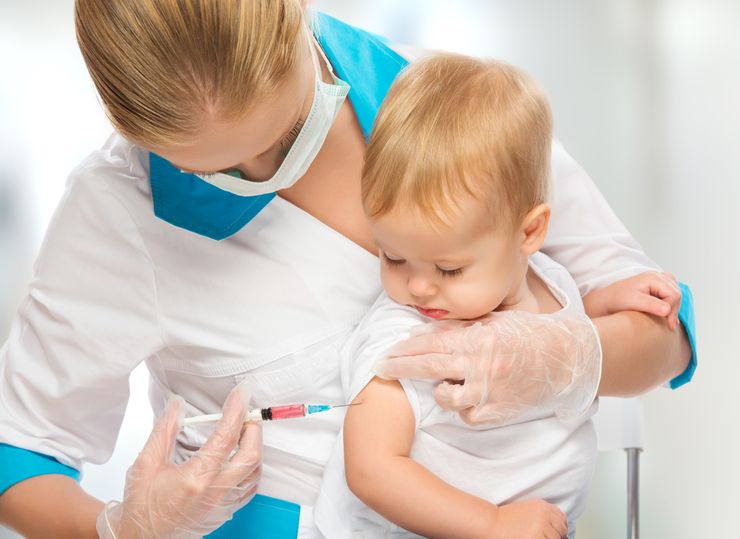
Последствия прививок
Вакцинация – безусловно, защищает человека от опасных болезней и спасла немало жизней, но у многих отношение к ней, мягко скажем, неоднозначное. Людей пугают возможные осложнения, вплоть до серьезных. И хотя статистика утверждает, что процент не то что осложнений, а даже простых побочных реакций от современных прививок крайне незначительный, впечатлительных людей, особенно мам, можно понять: что им до статистики, если речь идет о здоровье их родного ребенка.
В этой статье мы расскажем о возможных последствиях прививок, как отличить типичные поствакцинальные реакции от осложнений, опишем наиболее часто встречающиеся и посоветуем, что делать в подобных случаях.
Реакции и осложнения после прививки
С точки зрения организма любая вакцина – это попытка внедрить в него чужеродные вещества, на что наш организм, естественно, реагирует. Как правило, вакцинация проходит либо бессимптомно, либо с незначительными побочными реакциями: они не продолжительные, не стойкие и не приводят к каким-либо тяжелым последствиям для здоровья.
Но в очень редких случаях случаются серьезные осложнения с риском стойких нарушений здоровья. Правда, стоит сказать, что различить постпрививочные реакции и поствакцинальные осложнения иногда бывает затруднительно – симптоматика зачастую совпадает: принято даже называть реакции и осложнения единым термином “побочные реакции”.
Поствакцинальные реакции
Поствакцинальные реакции – это нормальная реакция организма на введение вакцины. Все они характеризуются небольшой продолжительностью (как правило, 1-2 дня, максимум до 5), проходят сами без внешнего вмешательства и, что самое важное, не вызывают никаких отрицательных последствий для организма привитого человека.
Конкретные реакции во многом зависят от вида вакцины (для живых вакцин они могут быть похожи на симптомы болезни), и их принято делить на местные и общие.
Местные реакции
Это реакции, локализованные в месте введения вакцины. Самые типичные:
- Покраснения и уплотнения, отек, уплотнения лимфоузлов
- Болезненные ощущения
- Аллергическая сыпь
Это типичные реакции на нарушение кожного покрова при уколе и появление в организме “чужаков”. Но надо быть внимательным: если, например, покраснение больше 8 см, а отек – 5 см, стоит посоветоваться с врачом. Болезненные ощущения должны проходить в течение 1-3 дней, если боль сильная или мешает спать, можно дать обезболивающее.
При повторной вакцинации местные реакции возникают чаще: например, для АКДС – до 50%, пневмококковой – до 20%, для остальных прививок – от 5 до 15%. Из живых вакцин чаще всего замечены местные реакции для БЦЖ (от туберкулеза).
Иногда вакцины специально изготавливаются так, чтобы вызвать местные реакции – это повышает иммунный ответ организма. Для таких вакцин (АКДС, АДС, от гепатита А, В) местные реакции закономерны и не должны вызывать беспокойства.
На местные реакции и их интенсивность влияет и метод введения вакцины: лучше это делать внутримышечно, так как мышцы хорошо снабжаются кровью – в результате вакцина быстрее всасывается и повышается эффективность вакцины.
Подробнее c местными реакциями вы можете ознакомиться в отдельной статье.
Общие реакции
Реакции, затрагивающие организм в целом, но быстро проходящие, не вызывающие последующих осложнений. Наиболее типичные из них:
- Наиболее известное – повышение температуры: если она не превышает 38-38,5 градусов и проходит через 2-3 дня, беспокоиться не о чем.
- Общая вялость, дискомфорт, ощущение недомогания, головная боль, головокружение, беспокойство могут длиться 2-3 дня и слабо выражены, не нарушают привычную активность.
- Иногда наблюдаются кратковременные проблемы со сном и даже потеря аппетита.
- Некоторые компоненты вакцин изредка могут вызывать аллергические реакции, которые проявляются в появлении сыпи.
- При использовании живых вакцин могут наблюдаться слабо выраженные симптомы болезни, от которой проводится вакцинация: это нормальная реакция для такого типа вакцин.
Нормальные реакции
Приведем нормальные реакции на некоторые вакцины, в том числе входящим в национальный календарь прививок:
- АКДС – место инъекции может болеть и наблюдаться небольшой отек, непродолжительное, до 3-х дней повышение температуры до субфебрильного и даже фебрильного уровня.
- БЦЖ – папула в месте укола, которая эрозируется и на её месте остается рубчик.
- Гепатит В – возможна боль в месте укола не более 3 дней.
- ОПВ – без общих реакций.
- Корь – невысокая температура может появиться на 7-12 день, держится она не более 3-х дней и не требует жаропонижающих препаратов. Крайне редко встречается коревая сыпь.
- Краснуха – через 6-14 дней могут проявиться простудные симптомы: невысокая температура, першение в горле, насморк, но всё это быстро проходит без постороннего вмешательства.
- Эпидемический паротит – боль в месте инъекции, небольшое повышение температуры и легкое недомогание на 5-15 день.
- Ветряная оспа – в течение 3 недель могу появляться небольшое число элементов ветряночной сыпи, небольшое повышение температуры.
- Ротавирусная инфекция – повышение температуры, рвота и диарея, которые быстро проходят.
- COVID-19 в большинстве случаев носят легкий или умеренный характер и являются непродолжительными: повышение температуры, слабость, головная боль. боль в мышцах, озноб, диарея, боль в месте инъекции. Вероятность возникновения какого-либо из указанных побочных эффектов различается в зависимости от вакцины.
Более серьезные и продолжительные реакции возможны, однако встречаются крайне редко. Кроме того, вакцины постоянно проходят новые проверки. Это делается, что выявить редкие побочные эффекты.
Приведенный перечень возможных побочных явлений ни в коем случае не претендует на полноту и абсолютную истину: мы просто хотим успокоить родителей, чьим детям сделали прививки.
Частота побочных реакций
Последствия применения известных вакцин хорошо изучены, в том числе и частота побочных реакций: они встречаются не более чем у 10% привитых, а в 95% случаев симптомы настолько незначительны, что не требуют обращения к врачам. Вакцина против краснухи в среднем в 5% случаев вызывает общие реакции, против гепатита В – 7% местных реакций.
Что касается возможных осложнений, то они встречаются несравненно реже побочных реакций: для большинства вакцин – 1 случай на миллион и более прививок, а тяжелые – еще на порядок реже.
Сроки возникновения реакций
Обычно рано (в течение нескольких часов) проявляются побочные реакции на инактивные вакцины, но они слабо выражены и быстро проходят.
Как правило, побочные действия вакцин проявляются в пределах 4 недель, и лишь после БЦЖ побочные реакции могут наблюдаться даже через 14 недель.
Реакции на живую вакцину от кори не могут проявиться ранее 4 дней и позднее 12-14 дней, для полиомиелитной и паротитной вакцин – 30 дней.
Поствакцинальные осложнения
Поствакцинальные осложнения, в отличие от побочных реакций, протекает гораздо сложнее и могут иметь тяжелые последствия. Но и встречаются они намного реже – примерно по одному случаю на миллион прививок. При этом не лишним будет напомнить, что аналогичные осложнения в случае заболевания, от которого защищает прививка, случаются в сотни раз чаще.
Причины осложнений
Можно выделить три основные группы причин возникновения осложнений после вакцинации:
- Реактогенные свойства вакцины зависят от её компонентов, иммунной активности препарата, изменения свойств вакцинного штамма, загрязнения вакцины. Наиболее реактогенные – АКДС и БЦЖ, самые “тяжелые” препараты используются в вакцинах против краснухи, паротита, гепатита В, полиомиелита.
- Особенности организма: скрытые патологии, которые могут обостриться из-за реакции организма на вакцину, склонность организма к аллергии, аутоиммунные патологии, ослабленный иммунитет и другое.
- Нарушения техники прививки медицинскими работниками, к сожалению, являются одними из самых частных причин осложнений после прививки: неверная дозировка, плохая стерилизация, неверная техника иммунизации или нарушены инструкции, использован неправильный растворитель, вакцина неправильно разведена или не перемешана, неправильное хранение, не учтены противопоказания.
Виды поствакцинальных осложнений
Все возможные осложнения после прививки можно условно разделить на несколько групп:
- Реакция организма на компоненты вакцины:
- острая аллергия: анафилактический шок, крапивница, синдромы Лайелла и Стивенса-Джонсона, отек Квинке; при своевременной помощи, как правило, не оставляет последствий;
- через несколько часов после прививки, обычно АКДС, ребенок начинает громко плакать, визжать: слушать это тяжело, но часа через 3 проходит, и опасности для малыша не представляет;
- через 1-3 часа может возникнуть резкая мышечная слабость, которая сама быстро проходит.
- Реакции из-за низкого качества вакцины, обычно вызванные нарушением правил её хранения и перевозки:
- заявленный иммунитет так и не формируется;
- более заметные местные реакции;
- при нарушении стерильности вакцины могут возникать абсцессы, флегмоны или другие острые воспалительные изменения.
- Поствакцинальные осложнения (ПВО) часто связаны с нарушением технологии ввода вакцины, нарушением правил асептики: они могут привести к гнойно-воспалительным заболеваниям. Если вакцина БЦЖ вводится не внутрикожно, а подкожно, то развивается холодный абсцесс. При введении вакцины в ягодичную мышцу вместо большеберцовой или дельтовидной есть риск травмировать седалищный нерв или получить воспаление подкожной жировой клетчатки. Несоблюдение правил асептики грозит острым общим или местным воспалением. А если уколоть вакцину, предназначенную для приема через рот, не исключены ярко выраженные местные или общие реакции.
- Ввод вакцины может спровоцировать заболевание, от которого она предназначена.
- Тяжелые осложнения может спровоцировать иммунодефицит у детей: менингит, вакциноассоциированный полиомиелит или энцефалит, БЦЖ-остеомиелит, БЦЖ-инфекция. К счастью, даже при ослабленном иммунитете такие осложнения крайне редки. И самое главное: без прививки осложнения после перенесенной инфекции могут быть более выраженными и прогностически неблагоприятными.
Далее описаны возможные осложнения после конкретных прививок – все они подробно изложены в инструкциях к препаратам перечисленных ниже заболеваний:
- От гепатита В – редко бывает температура выше 39 градусов, общие реакции (тошнота и рвота, головная боль, слабость, артрит), кожная сыпь, неврит зрительного нерва и некоторые другие.
- У вакцины АКДС высокий риск осложнений и аллергических реакций. Самый опасный компонент вакцины – коклюшный, он может поражать головной мозг. А вот разновидность АКДС – вакцина АДСМ, не содержит коклюшного компонента, поэтому от неё побочные реакции, не говоря уже об осложнениях, наблюдаются крайне редко.
Общие реакции на АКДС – температура 38-39 градусов, местные – боль, покраснения или уплотнения, возможные тяжелые осложнения: сильный плач ребенка, переходящий в визг, температура до 40 градусов, рвота, судороги, поствакцинальный энцефалит, неврит, полирадикулоневрит, кожные аллергические проявления. - Единственное тяжелое последствие прививки ОПВ от полиомиелита – вакциноассоциированный полиомиелит, но он бывает крайне редко, да и то обычно на фоне дефицита иммунитета.
- После прививок от кори, краснухи и паротита серьезные осложнения встречаются очень, очень редко: тромбоцитопения, пневмония, односторонняя глухота, панэнцефалит.
- Возможные реакции на прививку БЦЖ от туберкулеза:
- местные: рубец, язва, холодный абсцесс, региональный лимфаденит;
- остеиты, лимфадениты, крайне редко – аллергические васкулиты или красная волчанка;
- очень редко у детей с Т-клеточным иммунодефицитом может развиться генерализованная БЦЖ-инфекция;
- аллергические реакции: сыпь, узловатая эритема, кольцевидная гранулема, сыпь, анафилактический шок, вторичная инфекция.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
Письмо фтизиатра
Я врач-фтизиатр с 30-летним стажем практической работы.
Впервые мысли об отрицательном влиянии вакцины БЦЖ на организм новорожденных возникли у меня в 60-70-е годы. Тогда стали появляться чаще, чем было до 1962 г., случаи развития левосторонних подмышечных лимфаденитов, обусловленных вакциной БЦЖ. Как известно, в 1962 г. введена внутрикожная вакцинация БЦЖ. После этого появились дети раннего возраста, больные хронической гранулематозной болезнью (ХГБ), у которых обязательно имел место левосторонний подмышечный лимфаденит-БЦЖ. В практике детских хирургов, особенно с 1965 г., стали появляться частые случаи деструктивных стафилококковых пневмоний, а в практике педиатров — дисбактериозы. Профессор Г. А. Самсыгина подтверждает сегодня, в 1996 г., что к концу 70-х годов частота бактериозов возросла в 15 раз, но это она, к сожалению, не связывает с вакцинацией БЦЖ.
Несмотря на усилия педиатров, с использованием богатого арсенала новых сильных лекарственных препаратов не удается снизить число гнойничковых и гнойно-септических заболеваний у детей первого года жизни. Поделиться подобными мыслями с кем-либо из фтизиатров не представлялось возможным — все они были убежденными сторонниками. планов, спускаемых из Минздрава. На любое возражение против этого было наложено своеобразное “табу”. Поэтому я решил обратиться к завкафедрой детских инфекционных болезней академику АМН СССР профессору Н. И. Нисевич. Выслушав меня, она рекомендовала обратиться к зам. министра. и я отправился по инстанциям. Ознакомившись с моими суждениями о вреде БЦЖ для opгaнизма новорожденных, они откровенно признались в том, что и не предполагали возможности существования такой точки зрения, но. помочь ни в чем не могут.
Когда у меня на кафедре туберкулеза узнали о моем посещении Минздрава, была собрана партгруппа, которой мне было объявлено партийное взыскание. Тем не менее я продолжал излагать свои мысли в “Служебных письмах” и даже в статьях в журнале “Педиатрия”.
Дело в том, что микобактерии туберкулеза являются постоянными “спутниками” человека лишь по достижении им определённого возраста, но не в период новорожденности. Для взрослых людей за многовековую историю человечества микобактерии туберкулеза (на евроазиатском континенте) превратились в экологический фактор среды обитания. Естественно, что при этих условиях у человека выработались и генетически закрепленные определенные механизмы защиты от микобактерии туберкулеза (МБТ) — оформилась так называемая естественная резистентность к МБТ, благодаря которой большинство инфицированных МБТ или не заболевают туберкулезом вообще, или излечиваются от первичных форм самостоятельно, но как правило с формированием остаточных изменений, и т. д.
В какой бы степени и форме ни происходило первичное инфицирование МБТ, в любом случае осуществляется фиксация их в различных органах (!), главным образом, в ретикуло-эндотелиальной системе. Следовательно, аналогичная картина наблюдается и при БЦЖ-прививке.
. Мне особенно памятен 3-летний Саша Г., поступивший к нами в Первую детскую туберкулезную больницу в конце 70-х с диагнозом: “Левосторонний подмышечный лимфаденит, обусловленный вакциной БЦЖ, хроническая гранулематозная болезнь (ХГБ)”. Ранее он длительно и безуспешно лечился в туберкулезной больнице для детей раннего возраста №9. Это был вполне упитанный светловолосый голубоглазый мальчик от молодых здоровых родителей. В роду у них никогда не было туберкулезных больных. Заболевание его, наряду с гнойно-казеозным левосторонним лимфаденитом, характеризовалось рецидивирующими гнойными отитами, гнойными лимфаденитами шейных лимфоузлов, гнойничковыми поражениями кожи; посев гноя давал рост стафилококка. Установлено увеличение печени. Антибактериальная терапия не оказывала заметного эффекта.
Учитывая свою горькую несостоятельность в оказании помощи этому ребенку, я добился перевода его в Центральный институт туберкулеза. Но и там не удалось помочь, т. к. у него имела место несостоятельность реакции фагоцитоза. Спустя некоторое время он умер.
У меня накопилось значительное число подобных случаев. И что характерно, чаще это мальчики, внешне как бы здоровые, из вполне обеспеченных семей, светловолосые и светлоглазые.
Л. А. Митинская и др. авторы парентерального введения новорожденным вакцины БЦЖ, утверждают, что БЦЖ неповинна в развитии ХГБ, что БЦЖ выступает лишь маркером этой болезни. Другими словами, с помощью БЦЖ и осложнений на нее мы проводим искусственный отбор новорожденных, которые обязательно заболеют? В отличие от этого, я укрепился во мнении, что БЦЖ, задерживая становление реакции завершенного фагоцитоза, формирует условия для развития ХГБ у детей определенного генотипа (светловолосых и голубоглазых).
Сегодня в нашем отделении лечится 31 ребенок, из них 23 — раннего возраста. Московских детей — 6, жителей Московской обл. — 4, из различных регионов России — 9, из стран СНГ — 10, иностранцев — 2.
Из шести московских детей двое лечатся в связи с осложненным течением БЦЖ-инфекции (у одного peбенка БЦЖ-остит грудины, у второго — подмышечный лимфаденит). Наиболее тяжелым является состояние 4-месячного ребенка, вакцинированного БЦЖ в роддоме. У его матери на второй неделе после выписки из роддома выявлен кавернозный туберкулез (как она попала в роддом с таким диагнозом?!). У ее мальчика общий острый милиарный туберкулез, туберкулез всех групп внугригрудных лимфоузлов, и прогноз очень неблагоприятный.
За 30 лет работы, начиная с 1970 г., к нам начали поступать дети с костными поражениями, которые предварительно рассматривались как проявления БЦЖ-инфекции. Но доказать это далеко не всегда удается из-за проведенной терапии, лечения антибиотиками, в связи с чем провести успешное типирование микобактерий БЦЖ крайне сложно. Бóльшая часть этих детей была прооперирована в ДКБ №13, а в последние годы — в Институте фтизиопульмонологии Петербурга. В некоторых случаях проведенное типирование подтвердило связь костных поражений с БЦЖ-прививкой.
Что значит внутрикожное введение “ослабленного” варианта — БЦЖ-М, содержащего, между тем, 500 тыс. микобактерий, т. е. все то же количество, которое входит в состав БЦЖ? В любом случае, все они остаются в организме детей, как правило имеющих разную восприимчивость к туберкулезу, потому что “полиоморфизм и жизнеспособность видов были обеспечены биомолекулами, которые сделали каждого из нас неповторимым. Гены, заведующие калейдоскопом этих белков, определили самую функционально разнообразную физиологическую систему — иммунную, а вместе с ней и независимость индивидуальной жизни” (Говалло В. И. Почему мы не похожи друг на друга. M.: Знание, 1984, с. 134).
Да, и БЦЖ гетерогенна по содержанию в ней микобактерий, отличающихся по “ослабленной” вирулентности.
Поступив в организм ребенка, МБТ немедленно распространяются в лимфу и кровь и, естественно, размножаются, хотя и ослаблены в составе БЦЖ. Через сутки их будет уже не 500 тыс., а миллион, через двое суток — 2 млн, и т. д. Иными словами, в организме новорожденных имеет место БЦЖ-бактеремия, которая будет нарастать у каждого ребенка по-разному. В конце концов, через определенное время у малыша “возбуждается” своя реакция повышенной чувствительности замедленного типа — ПЧЗТ. Вакцинация БЦЖ проводится именно с этой целью — с целью возбуждения этой наследственно детерминированной реакции. В результате, уже к концу первой недели ребенок оказывается буквально “наводненным” БЦЖ-микобактериями, являющимися строгими аэробами, требующими постоянного кислорода. По данным А. Д. Адо и А. Н. Маянского, МБТ способны тормозить образование фагоцитоза фаголизосом, и затем этот механизм, который исключает контакт с цитотоксическими компонентами фагоцитов, обеспечивает длительное персистирование ослабленной туберкулезной палочки в макрофагах. Эти авторы указывают на то, что “для завершенного фагоцитоза необходимо присутствие биологических оксидантов с мощными цитотоксическими потенциалами” и что “благодаря феномену респираторного или метаболического взрыва происходит переваривание некоторых микробов, в частности золотистого стафилококка и грибов. В анаэробной же среде фагоциты хоть и сохраняют способность к поглощению, но резко снижают токсичность в отношении многих патогенных и условно-патогенных микробов” (Адо А. Д., Маянский А. Н. Современное состояние учения о фагоцитозе // Иммунология, 1981, №3, с. 20).
Исходя из цитируемого, вероятно, необходимо вспомнить хорошо и давно известное о том, что у новорожденных качественно фагоцитоз еще недостаточно зрел. Если поглотительная способность фагоцитов у новорожденных достаточно развита, то завершающая фаза фагоцитоза еще несовершенна и формируется в значительно более поздние сроки (и здесь также следует учитывать индивидуальность!). У детей первых 6 мес. жизни содержание лизоцима, лактоферрона, миелопероксидазы и др., участвующих в завершающей фазе фагоцитоза, очень низкое. Поэтому у детей первых месяцев жизни велика склонность к заболеваниям, вызванным золотистым стафилококком, кишечной палочкой, грибами (Мазурин А. В., Воронцов И. М. Пропедевтика детских болезней. М., 1985, с. 264).
Таким образом, вакцинация БЦЖ проводится детям с еще не установившейся реакцией завершенного фагоцитоза, с несовершенной системой антителообразования — иммуноглобулинов, не адаптировавшимися к окружающей среде.
Мой многолетний опыт работы с детьми всех возрастов, а в последнее десятилетие преимущественно с детьми раннего возраста, привел меня к окончательной уверенности в необходимости прекращения вакцинации БЦЖ новорожденных. Эту прививку необходимо перенести на более старший возраст, на 2-3-летний период жизни, исключительно в эндемичных районах (что обязана определить наша санитарно-эпидемиологическая служба!).
По моему глубокому убеждению, исходящему из долголетней практической работы с поствакцинальными осложнениями после БЦЖ-прививки, отказ от поголовной вакцинации новорожденных является одним из основных ключей к решению задач снижения детской заболеваемости и смертности.
Не страшно ли отказаться от вакцинации новорожденных в условиях ухудшающейся эпидемиологической обстановки по туберкулезу?
Отвечаю: не только не страшно, но и необходимо!
Во-первых, вакцинация БЦЖ никогда не предупреждала и не может предупредить инфицирования МБТ ребенка, если он оказался в контакте с больным туберкулезом.
Во-вторых, без соответствующей диагностики состояния иммунной системы, с помощью БЦЖ мы разносим туберкулез и накапливаем его в поколениях среди восприимчивых к МБТ людей, которые далеко не все находятся в неблагополучных социальных условиях.
В-третьих, все дети раннего возраста, независимо от факта вакцинации, если они восприимчивы к туберкулезу и инфицированы в роддоме, обязательно заболеют туберкулезом при отсутствии своевременной диагностики и лечения. Примеров самоизлечения от туберкулеза в этом возрасте нет. Самоизлечение возможно, однако, лишь у детей старше 3-х лет.
В-четвертых, показатель инфицирования МБТ к двум годам остается на уровне 0,005–0,01%, т. е. 10:100 000. Всех этих детей возможно излечить, если диагностика проведена своевременно, а лечение — со всей тщательностью и долговременным наблюдением.
В-пятых, без БЦЖ в роддомах дети раннего возраста будут расти здоровыми! Отсюда в том числе массовое приобретение синдромов иммунодефицитного состояния (СПИДа), если не изначально, то активно приобретаемое как причинно-следственное развитие после БЦЖ, а также развитие других многочисленных симптомов общей патологии.
МБТ, повторюсь, давно являются существенным фактором естественного отбора и встреча с ними (инфицирование человека) запрограммирована. Запрограммирована и ответная защитная реакция, прежде всего со стороны лимфатической системы. Но если такая встреча произойдет в виде вакцинации БЦЖ в период новорожденности, то можно ожидать нежелательных и очень тяжелых последствий со стороны лимфатического аппарата — вплоть до лейкемоидных и даже лейкозных реакций.
Как врач-клиницист, врач-фтизиатр я убежден, что перенос сроков вакцинации БЦЖ на более старший возраст явится не только лучшей защитой от туберкулеза, но также станет методом профилактики лейкоза детей.
В статьях журнала “Педиатрия” я неоднократно предлагал проведение круглого стола с участием ведущих фтизиатров, педиатров, иммунологов, генетиков, микробиологов, владеющих основами иммунологии инфекционных болезней, и др. для обсуждения вопроса “Нецелесообразности и порочности вакцинации БЦЖ в период новорожденности”. К сожалению, этого не случилось. Однако достигнут первый результат: cнято “табу” с обсуждения этого вопроса. Более того, со слов В. Ф. Учайкина, нынешнего главного инфекциониста страны, будто бы поданный им проект календаря прививок в Минздрав России предусматривает эту важную возрастную особенность (круглый стол на тему “Дискуссионная проблема вакцинации новорожденных”, состоявшийся 17 февраля 1997 г. в Научном центре акушерства, гинекологии и перинатологии).
Вы, глубокоуважаемая Галина Петровна, также участвовали в обсуждении этой проблемы в этом центре.
Суть моих предложений, которые я вношу 20 лет, заключается в том, чтобы проследить за показателями физического развития и здоровья у трех групп детей:
- Здоровые новорожденные, не вакцинированные БЦЖ;
- Здоровые новорожденные, вакцинированные БЦЖ;
- Вакцинированные БЦЖ дети с проявлениями дисбактериоза, среди них две группы: а) лечение обычными методами; б) лечение обычными методами с добавлением изониазида в дозе 8 мг/кг сутки.
Выполнение этой работы не требует существенных материальных затрат, за исключением желания и времени исполнителей, действительно заинтересованных в здоровье детей России и нации в целом. Работа может быть выполнена в течение года.
Вакцинация БЦЖ в период новорожденности опасна для здоровья и жизни детей.
В заключение считаю необходимым еще раз подчеркнуть, что я являюсь убежденным противником вакцинации (любой, не только БЦЖ) в период новорожденности, ибо вакцина препятствует развитию и естественных (саногенетических) реакций ребенка: фагоцитоза, антителообразования, адаптации во внешней среде.
Кроме того, считаю так же, как и многие другие специалисты, не может быть единого календаря прививок для всех детей. Более того, нельзя вводить в организм ребенка 8–10 вакцин: это гибельная практика, рассчитанная на уничтожение нации.
Вакцинация должна осуществляться строго по эпидпоказаниям с обязательным соблюдением противопоказаний, которые нельзя уменьшать — их необходимо расширять, поскольку практически отсутствуют дети, относящиеся к первой группе здоровья, и эта тенденция распространяется не только на новорожденных, но и на все возрастные группы детей.
По моему мнению, частное определение судьи Борщева А. А. (суд по искам родителей в связи с поствакцинальными осложнениями — оститами, в котором мы с Вами участвовали 10 декабря 1996 г. как эксперты) на удивление очень грамотное:
Суд считает необходимым вынести частное определение в адрес Минздравмедпрома РФ о неудовлетворительном состоянии вакцинации новорожденных. Частное определение обжалованию не подлежит.
ПРИЛОЖЕНИЯ
- Служебное письмо, пролежавшее у меня 16 лет, с отрицательными рецензиями от Нисевич Н. И. и Митинской Л. А. Теперь передаю его в Ваши руки и в Комитет судебно-медицинской экспертизы г. Mосквы.
- Статья в журн. “Педиатрия”, 1984, №7.
- Статья в журн. “Педиатрия”, 1996, №6.
С уважением и восхищением Вашей просветительской деятельностью,
Врач-фтизиатр высшей квалификационной категории, к. м. н.
В. П. СухановскийПрививка БЦЖ детям
Прививка БЦЖ ставится в роддоме сразу после рождения малыша. Очень часто у родителей возникает закономерный вопрос – что такое БЦЖ-прививка, когда ее делают и сколько раз, стоит ли вводить ее малышу так рано и не будет ли осложнений.
Туберкулез – серьезная проблема для всех стран мира, хотя заболеваемость этой инфекцией различается в зависимости от уровня медицины и экономического развития государства. До введения вакцинации туберкулез встречался гораздо чаще, и у детей могли возникать серьезные поражения не только легких, но и внутренних органов, костей и головного мозга, нервной системы. Многие годы ученые разрабатывали эффективную вакцину, которая появилась в 1921 году. Но ее активное применение в нашей стране началось только с 1950 года. Рассмотрим, от чего новорожденным ставится прививка БЦЖ, какова расшифровка этого названия и что стоит знать о вакцинации.
Прививка БЦЖ: от чего защищает, в каком возрасте ставится
Свое название вакцина получила от английской аббревиатуры – BCG (Бацилла Кальмета-Герена). В нее входит живой ослабленный штамм туберкулезной палочки крупного рогатого скота. Эта бактерия не опасна для людей, но формирует иммунную защиту от тяжелых форм туберкулёза (поражения костей позвоночника, менингита, тяжелых поражений внутренних органов) и перехода скрытого носительства бацилл в активную форму инфекции (легочный туберкулез). Источник:
Д.Т. Леви, Н.В. Александрова
Вакцинопрофилактика туберкулеза // БИОпрепараты. Профилактика, диагностика, лечение, 2015, с. 4-8Сегодня эту прививку ставят в родильном доме, на 4 сутки жизни доношенного ребенка, если нет противопоказаний. Ставится прививка БЦЖ и недоношенным детям, но они должны весить более 2500 г и не иметь проблем со здоровьем. В последующем ревакцинация БЦЖ проводится в возрасте 7 и 14 лет по результатам туберкулиновых проб (Манту).
В нашей стране вакцинация БЦЖ внесена в график обязательных прививок национального календаря – ее рекомендовано делать всем детям. Но не все страны поддерживают идею о всеобщей вакцинации от туберкулеза в раннем возрасте. Часть стран Европы и США отказались от массовой вакцинации, они применяют прививку только детям из группы риска. Это объясняют низкой заболеваемостью туберкулезом в этих странах.
Вакцинация от туберкулеза: за и против
Споры относительно вакцинации БЦЖ ведутся не один год. Сомнения вызывают несколько вопросов:
- От чего защищает прививка. Даже полноценная вакцинация БЦЖ не спасает от инфицирования туберкулезными бактериями. Ребенок рано или поздно заражается патогенными микобактериями, но они будут бессимптомно присутствовать в легких, не давая о себе знать и сдерживаясь иммунитетом. Напряженность иммунитета и реакцию тела на эти микробы проверяют пробами Манту.
- Сколько действует прививка. Детям рекомендовано усилить иммунитет в возрасте 7 и 14 лет, если к этому моменту тело не познакомилось с микобактерими (проба Манту – отрицательная). В этом случае проводится ревакцинация БЦЖ, и иммунная система получает дополнительный стимул, обновляя иммунные реакции.
- Когда делается первый укол. Многие родители считают, что вакцинация в роддоме – это слишком рано. Малыш в первые месяцы жизни мало контактирует с чужими людьми и заболеть не может. Но специалисты по туберкулезу приводят данные статистики – многие взрослые люди, считающие себя здоровыми, в действительности болеют этой инфекцией, не лечатся, выделяют микобактерии и могут заразить малыша. Среди них могут быть бабушки, дедушки, близкие знакомые семьи. Источник:
Н.М. Корецкая
Туберкулез у детей и подростков в современных условиях // Сибирское медицинское обозрение, 2010
Известно, что чем раньше произойдет контакт с туберкулезными палочками, тем выше риск осложнений инфекции. Поэтому вакцинация показана так рано, чтобы иммунная система уже успела выработать антитела к опасным бациллам.
Проведение БЦЖ: по календарю и индивидуально
Прививка ставится на 3-4 сутки после рождения, только с письменного согласия родителей. Если у ребенка имеются противопоказания (временные или постоянные), ему дается медотвод с отметкой в обменной карте. В дальнейшем, если противопоказаний уже нет, ребенка иммунизируют по индивидуальному графику. Прививка делается отдельно от всех других вакцин, в отдельный день. Важно провести ее как можно раньше на первом году, чтобы начала формироваться иммунная система.
Есть два варианта вакцины – БЦЖ и БЦЖ-М (в ней доза вдвое уменьшена). БЦЖ-М рекомендуют для ослабленного или ребенка с низким весом, прививают по индивидуальному календарю, спустя некоторое время.
Особенности вакцинации
Родителям нужно знать, куда делают укол, и как затем изменяется место прививки по мере формирования иммунных реакций. Вакцина ставится в плечо, в верхней его трети, тонкой иглой, препарат вводится внутрикожно. Иммунитет формируется постепенно, по мере того, как в месте прививки возникает иммунная реакция на введенных ослабленных возбудителей. Через 6-8 недель в месте укола возникает реакция: сначала – узелок, который приподнимается над поверхностью кожи, становясь похожим на укус комара; затем по центру возникает пузырек, который заполнен желтой жидкостью. Родители думают, что прививка БЦЖ гноится, но это вполне закономерная реакция. Образуется корочка, которая потом отлетает, в итоге остается рубчик.
Но почему остается шрам и можно ли избежать подобной реакции? Врачи говорят, что это нормальный иммунный процесс, и область прививки со временем остается практически незаметной. Чтобы рубчик был небольшим, не нужно трогать болячку, сдирать корку или мазать ее зеленкой или йодом.
Родителей волнует, можно ли купать ребенка при появлении пузырька и корки? Все гигиенические процедуры проводятся в обычном режиме, но место прививки не нужно усиленно тереть, просто аккуратно промыть мылом и водой.
Противопоказания к проведению
Как и для любой прививки, для БЦЖ существуют противопоказания. К ним относят массу тела менее 2500 г, тяжелые травмы в родах, гемолитическую болезнь новорожденных и общие инфекционные патологии. Для ревакцинации в возрасте 7 и 14 лет противопоказания следующие:
- перенесенный туберкулез или инфицирование бактериями;
- положительная проба Манту;
- высокая температура, ОРВИ и любые острые заболевания;
- онкологические заболевания;
- предыдущие осложнения от прививки. Источник:
Н.В. Кривохиж
Методы профилактики туберкулеза среди детей и подростков // Здоровье – основа человеческого потенциала: проблемы и пути решения, 2013, с. 585-602
Осложнения после прививки
Переносится БЦЖ хорошо, осложнения после прививки возникают редко. Если введение вакцины было не внутрикожным, а подкожным, возможно развитие гнойничка в тканях. Наблюдается синюшность кожи, образование размером с горошину и реакции лимфоузлов. Важно обращать внимание на динамику процесса и сообщать об этом педиатру.
Правила постановки прививки БЦЖ у новорожденных
Прививка БЦЖ у новорожденных ставится на третьи сутки после рождения. Вакцинация защищает ребенка от одной из самых опасных инфекций — туберкулеза. Прививка входит в Национальный календарь и является обязательной для всех детей. Эта мера направлена на предотвращение развития эпидемии туберкулеза.
От чего делают прививку
Вакцина БЦЖ — это смесь убитых и ослабленных микобактерий. Этот возбудитель вызывает такое тяжелое заболевание, как туберкулез. Вакцинация позволяет организму малыша выработать антитела против микобактерий, тем самым подготовив его к будущей встрече с инфекцией. Почти каждый человек в мире является носителем туберкулезной палочки.
Вакцинация не дает стопроцентной защиты от инфицирования. Даже привитый ребенок может заболеть туберкулезом, но болезнь будет протекать значительно легче, а последствия ее будут не такими тяжелыми. У непривитых детей инфекция часто заканчивается смертью. Ребенка прививают в таком раннем возрасте именно потому, что он еще не проконтактировал с бактерией.

Прививка БЦЖ у новорожденных является обязательной, проводят ее на третьи сутки после рождения
Коротко о болезни
Туберкулез — одна из самых опасных инфекций в мире. Распространение ее происходит воздушным путем. Инфицированы бактерией многие люди, но заболевание развивается только при снижении иммунитета. Выделяют легочный и внелегочный туберкулез. Кроме легких, микобактерия поражает суставы, кости, головной мозг, почки. Для новорожденных инфекция особо опасна, поскольку у них нет специфического иммунитета, а собственная иммунная система не может справиться с бактерией. У малышей часто развивается туберкулезный менингит.
Показания к вакцинированию
Прививка является обязательной для всех новорожденных. В группу риска входят малыши из регионов с высоким распространением туберкулеза, рожденные от болеющих туберкулезом женщин. Вакцинировать нужно также детей школьного возраста, если они имеют повышенный риск контакта с больными людьми.
Правила вакцинации
Вакцину ставят малышу еще в роддоме. Самая первая вакцинация — от гепатита В — делается в первые сутки. На третьи сутки, если ребенок здоров, его прививают от туберкулеза. Следующая вакцинация осуществляется только в возрасте 7 лет. Условием для этого являются ежегодные отрицательные пробы Манту. Если же проба Манту положительна, это означает, что ребенок проконтактировал с микобактерией туберкулеза. Прививать малыша в таком случае нельзя.
Место, куда ставят прививку малышу, только одно — верхняя треть левого плеча снаружи. Сама вакцина — это порошок, который нужно развести раствором натрия хлорида. Инъекцию ставят внутрикожно при помощи инсулинового шприца. Делать инъекцию может только обученный специалист — врач или медсестра. Следующая профилактическая прививка возможна только через полтора месяца. Если прививка по каким-либо причинам не была проведена в родильном доме, ее делают в поликлинике по месту жительства. Перед вакцинированием делают пробу Манту.
Нормальная реакция
По тому, как изменяется место укола, судят об эффективности вакцинации. Первые изменения появляются в течение месяца. Сначала в месте укола появляется красное пятнышко. Норма — если пятно имеет размер не более 1 см. Постепенно этот участок припухает, а в его центре появляется небольшой гнойничок. Через 5–7 дней гнойник покрывается корочкой, еще через неделю она отпадает.
Затем на протяжении 6 месяцев в месте инъекции формируется шрам. Его длина составляет 0,3–1 см, цвет белый. При соблюдении всех условий можно говорить об эффективности прививки БЦЖ у новорожденных и формировании хорошего иммунитета. Рубчик должен быть хорошо заметен на коже. Сохраняется он в течение всей жизни.

Реакция на прививку формируется в течение месяца
Особенности ухода за малышом
Чтобы ребенок легче перенес вакцинацию, уменьшилась вероятность развития нежелательных эффектов, следует правильно за ним ухаживать после прививки. Если малыш получает искусственную смесь, не следует ее менять. Если ребенок получает грудное молоко, мама должна соблюдать гипоаллергенную диету.
На протяжении суток после вакцинации не нужно купать ребенка. Прогулки не рекомендуются на протяжении 3–5 дней. Так как мама с малышом находятся обычно в родильном доме, соблюдать эти условия несложно. В месте инъекции иногда возникает кожный зуд. Чтобы малыш не расчесывал кожу, на плечо накладывают марлевую повязку.
Побочные реакции
Вакцинация живой вакциной всегда сопровождается временным ухудшением самочувствия малыша. К нормальным побочным реакциям относят:
- повышение температуры до 37,5 градусов;
- покраснение и припухлость места инъекции;
- вялость, отсутствие аппетита;
- повышенная сонливость малыша.
Такое состояние длится на протяжении суток после прививки. Чтобы уменьшить выраженность побочных явлений, ребенку дают жаропонижающий и антигистаминный препарат.
Осложнения вакцинации
Осложнениями называют те состояния, которые не возникают при нормальном ответе организма на вакцинацию.
- Длительная лихорадка. Это повышение температуры более 37,5 градусов, продолжающееся более суток.
- Местные осложнения. К ним относят все состояния, возникающие в месте инъекции — отекает и краснеет кожа, гноится прививка, формируется абсцесс.
- Воспаление лимфоузлов. Узлы в подмышечной области, на шее увеличиваются, становятся плотными. Кожа над ними обычно не краснеет, на ощупь не горячая. Узлы безболезненные.
- Келоидный рубец. В месте инъекции заживление ранки происходит через образование грубого рубца. Он имеет размеры более 1 см, ярко-красный цвет.
- Аллергия. Она проявляется в виде сыпи по типу крапивницы, кожного зуда. В более тяжелых случаях развивается отек Квинке, анафилактический шок.
К наиболее тяжелым осложнениям относят развитие генерализованной БЦЖ-инфекции. Она возникает из-за чрезмерной активности живого компонента вакцины. Поражаются внутренние органы и кости. Осложнения возникают при нарушении правил вакцинации, постановки прививки при наличии противопоказаний. При появлении признаков осложнений следует обращаться к врачу. Ребенку требуется консультация фтизиатра.
Противопоказания
Живые вакцины, к которым относится БЦЖ, имеют больше противопоказаний для введения. Прививку БЦЖ не делают в следующих ситуациях:
- глубокая недоношенность;
- вес младенца менее 2,5 кг;
- рождение ребенка от ВИЧ-инфицированной матери;
- тяжелые врожденные пороки развития;
- генетические заболевания;
- гемолитическая болезнь, возникающая в результате резус-конфликта;
- контакт с бактерией туберкулеза в первые сутки после рождения.
Ослабленным и маловесным детям делают прививку БЦЖ-М, с меньшим количеством живых микобактерий. Нельзя вакцинировать ребенка несколькими препаратами сразу. Противопоказанием для ревакцинации в семилетнем возрасте является наличие хотя бы одной положительной пробы Манту.
За и против вакцинации БЦЖ существует много доводов. Некоторые женщины отказываются прививать своих детей, считая, что это нанесет вред их здоровью. Но при принятии такого решения следует учитывать, что прививка – это единственная эффективная защита от туберкулеза. В большинстве случаев вакцинация переносится детьми легко, а осложнения развиваются редко.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Почему нужно делать детям прививку БЦЖ?
Насколько вероятно получить осложнения после вакцинации БЦЖ? Каковы риски прививки и отказа от нее? Журналу «Здоровье» рассказал об этом Александр Мушкин, доктор медицинских наук, профессор, руководитель детской хирургической клиники ФГБУ «Санкт-Петербургский НИИ фтизиопульмонологии», руководитель отдела внелегочного туберкулеза ФГБУ СПбНИИФ.
Как вы относитесь к тенденции отказываться от прививок?
Признаться, мне эти разговоры порядком надоели. Вакцинировать ребенка или нет – выбор родителей, но они обязаны нести ответственность за принятое решение. У нас же принято всю ответственность перекладывать на медиков. В конце 1990-х годов я учился в США, и меня поразило, как там строятся отношения между пациентом и врачом. Задача доктора – рассказать пациенту или его родителям о возможных последствиях того или иного действия. Человек получает информацию, затем идет в библиотеку, которая нередко находится в этой же клинике, и самостоятельно принимает решение. Мне такой подход близок. Если родители не хотят делать прививку – это их дело. Но, пожалуйста, сначала изучите информацию из компетентных источников, а не только ту, которую вам хочется услышать. Взвесьте все за и против, все риски. К сожалению, часто родители отказываются от прививок не после изучения медицинской литературы и консультаций с медиками, а начитавшись мнений обывателей в интернете.
Приведу пример: численность населения Санкт-Петербурга c Ленинградской областью и Финляндии приблизительно одинакова. При этом за период 2009 – 2010 годы в двух наших регионах было выявлено 6 детей с костными осложнениями вакцинации БЦЖ, а в Финляндии, где обязательной БЦЖ-вакцинации нет, ни одного. Какой бы вы сделали вывод из этой информации?
Конечно же, «зачем нам эти прививки».
Верно. Но вот нюанс: за этот же период в Финляндии двое детей заболели туберкулезным менингитом (поражение мозговых оболочек), а один ребенок умер, в то время как в Санкт-Петербурге — ни одного. Ваше мнение изменилось, верно? Конечно, и при наличии прививки можно заболеть туберкулезом. Но вакцинация БЦЖ не ставит целью на 100% предотвратить заболевание туберкулезом – она предотвращает развитие его тяжелых форм. Без нее вероятность заболеть таким туберкулезом возрастает в разы. Отказываться от прививок безопасно в странах, где низкий уровень заболеваемости туберкулезом по градации ВОЗ. К сожалению, Россия в эту группу не попадает. Большую роль играет миграционный фактор: чем больше приезжих из регионов, где уровень заболеваемости туберкулезом высок, тем выше риск.
В Европе в последнее время миграционная ситуация обострилась до предела. Но при этом во многих европейских странах в прививочных календарях нет вакцинации БЦЖ.

Готов ли ребенок к школе?

Почему болит голова?
Пока рано говорить об эпидемических последствиях той волны миграции, которую мы наблюдаем в последние месяцы в Европе. Думаю, уже в ближайшее время мы узнаем много нового. Большинство мигрантов, приезжающих в европейские страны, живут закрытой группой, которая становится очагом инфекции. В той же Финляндии приезд из страны с высоким или средним уровнем заболеваемости туберкулезом или достаточно близкий контакт с таким человеком является показанием к вакцинации БЦЖ. Думаю, часть стран, которые сейчас испытывают высокую миграционную нагрузку, в ближайшее время будет вынуждена изменить свои прививочные календари. Иначе последствия могут оказаться непредсказуемыми.
Правильно ли я понимаю, что если семья благополучна, о ребенке заботятся и нет постоянного контакта с больным, вероятность, что он заболеет, не велика?
Давно доказано влияние социальных факторов на риск развития туберкулеза. Но даже ребенок из самой благополучной семьи не может жить в постоянной изоляции – он попадает в детский коллектив, в общественный транспорт, может столкнуться с больным, который сам не знает о своей болезни. У вакцинированного ребенка риск заболеть при таком контакте значительно ниже, чем у невакцинированного. Родители должны знать, к чему может привести болезнь, – это самый веский аргумент, который следует учитывать. Это касается любой прививки, а противотуберкулезной в особенности.
Как проявляются осложнения у детей после вакцинации БЦЖ?
Сначала нужно понять механизм их возникновения. Вакцина БЦЖ представляет собой особый штамм ослабленных (по-научному – аттенуированных) живых микобактерий, которые распространяются по организму и раздражают систему, отвечающую за формирование иммунитета. В ответ организм вырабатывает устойчивость к этим или схожим бактериям. . В силу ряда причин, например, травмы, этот процесс иногда приобретает патологические течение, и в кости возникает очаг разрушения. Чаще такие очаги появляются в длинных трубчатых костях, но могут быть в любом отделе скелета. Это может произойти в любой момент до 3 лет. Причем достаточно долго процесс может протекать скрыто.
Существует ли статистика: сколько детей получают осложнения после прививки БЦЖ?

Витамины: кому, какие, зачем?

Прививки для взрослых
За последние три года число всех осложнений после вакцинации БЦЖ в Российcкой Федерации снизилось с 670 до 460 случаев. Если же говорить только о костных, лечением которых мы занимаемся, то у нас 6-8 случаев на 100 тысяч вакцинированных новорожденных. То есть в Санкт-Петербурге, где рождается около 25 тысяч детей в год, осложнения развиваются не более чем у двоих. В Москве, где рождаемость в несколько раз выше, – 7-8 случаев, а на всю страну – не более ста случаев в год.
Иными словами, вероятность заболеть костным туберкулезом после прививки БЦЖ крайне мала?
Совершенно верно. Именно поэтому рассуждения о том, что перед вакцинацией всем детям необходимо проводить полное иммунологическое обследование, я считаю не имеющими отношения к реальности.
Однако в это мизерное число детей с осложнениями все равно кто-то попадает. Насколько опасен костный туберкулез и какова вероятность вылечить его полностью?
Огромный плюс детского организма состоит в том, что он еще не ослаблен хроническими болезнями. Именно поэтому результаты лечения у детей гораздо лучше, чем у взрослых. Если процесс заметили вовремя, выявлен возбудитель, четко определена его чувствительность и соблюдаются режимы терапии, то результаты лечения очень хорошие. По костному поражению рецидивы после операций не превышают 3%. То есть 97% излечиваются полностью.
Какие дети в группе риска по развитию осложнений?
В первую очередь, те, у чьих братьев и сестер уже были осложнения противотуберкулезной вакцинации. Еще одна группа риска –новорожденные с осложненным течением раннего перинатального периода. Также рискуют дети с врожденными иммунодефицитами. Но это крайне редкая патология – за 25 лет моей работы у нас в клинике лечилось не более 15 таких детей.
Какие дети тяжелее всего болеют туберкулезом?
В основном дети с тяжелыми множественными поражениями, чаще всего заразившиеся в семье. Недавно у нас лечилась девочка с туберкулезом кишечника из южного региона страны. К нам она поступила в очень тяжелом состоянии, истощенной. Ей провели полноценное лекарственное лечение, подняли на ноги, прооперировали. Ребенок поправился, был выписан в хорошем состоянии. Единственное, о чем мы просили родителей, – не везти ее домой, так как она заразилась от близкого родственника. Дали контакты лечебного учреждения, рекомендовали продолжить лечение, предупредили о последствиях. Но родителей часто трудно убедить, что ребенку необходима длительная терапия, когда субъективно он себя достаточно хорошо чувствует. Ее все равно повезли домой. Преемственность лечения была нарушена. Через несколько месяцев болезнь начала прогрессировать. Спасти девочку не удалось.
Еще один пример: завтра я буду оперировать мальчика 1 года 9 месяцев. Поражены несколько органов, в том числе позвоночник на нескольких уровнях. Заразился он от мамы, живут они на Крайнем Севере, в чуме. В таких условиях, если заражается один член семьи, заболевают все. Именно по этой причине после нашей операции его нужно будет полноценно лечить в специализированном стационаре или санатории. Если этого не сделать и не пролечить всех членов семьи, перспективы, к сожалению, будут неприятными.
ЕДИНСТВЕННЫЙ СПОСОБ
Григорий Климов, детский фтизиатр заведующий филиалом в Московский научно-практический центр борьбы с туберкулёзом:
– Туберкулезом может заболеть любой ребенок. Ведь это воздушно-капельная инфекция, а микобактерия очень живуча. Конечно, ослабленный или непривитый ребенок заболеет скорее. Мода на отказ от прививок БЦЖ появилась не только из-за того, что в интернете много противоречивой информации, но и из-за потери доверия к врачам. Я неоднократно сталкивался с мнением, что врачам выгодно прививать детей. Это не так. Мы действительно хотим защитить их от смертельно опасного заболевания.
Часто спрашивают, есть ли другие методы профилактики туберкулеза. Только вакцина БЦЖ дает ребенку первую и самую нужную защиту от туберкулеза в раннем возрасте! Далее ежегодно проводится туберкулинодиагностика, она позволяет уловить первый момент встречи ребенка с «дикой», уличной микобактерией. Потом проводится проба «Диаскинтест», которая позволят выявить факт размножения возбудителя туберкулеза. Далее, если нужно, ребенку делают цифровую флюорографию. Только так можно выявить туберкулез на самых ранних стадиях и вылечить за 2-3 месяца. Если запустить заболевание и выявить его позже, лечение затягивается на годы и порой приводит к смерти. Поверьте, единственный способ предотвратить туберкулез и вылечить его — следовать указаниям врача. Все остальное —демагогия.
Клиника с Нуля

В этом году вакцине БЦЖ исполняется 100 лет. Целое столетие вакцина защищает от туберкулёза и его осложнений. Всегда возникают вопросы о том, правда ли, что в составе штаммы туберкулёза, почему люди после вакцины всё равно болеют, правда ли, что можно заразиться, подышав парáми вакцины, и другие подобные им вопросы. Сегодня расскажем, что же это за БЦЖ, зачем её делают в роддоме и дадим ответы на многие другие интересующие вопросы.
Так что же такое БЦЖ?
БЦЖ (BCG – Бацилла Кальметта-Жюрена) – это препарат, в состав которого входят живые ослабленные вакцинные штаммы. При этом, это не штаммы человеческого туберкулёза или бычьего.
Давайте отвлечёмся немного на историю, в ходе которой будет понятно, почему БЦЖ – это бацилла и при чём тут Кальметт и Жюрен.
Бактерию, вызывающую туберкулёз, открыл микробиолог Роберт Кох в далёком 1882 году. А штамм микобактерии туберкулёза, который входит в состав вакцины, появился в начале XX века благодаря очень долгой и кропотливой работе и находчивости двух французов – микробиолога Альберта Кальметта и ветеринара Камиля Герена, которого в русскоязычной транскрипции переводчики назвали Жюреном.
Кальметт и Жюрен в разработке вакцины решили использовать возбудитель бычьего туберкулёза – Mycobacterium bovis. Но эта бактерия очень опасна для людей, поэтому было решено вырастить её ослабленный штамм в лаборатории. Чтобы это сделать, возбудителя бычьего туберкулёза высеяли на питательную среду, которая состояла из глицерина и картофельного крахмала. Для возбудителей туберкулёза эта среда является идеальной.

Чем дольше бактерии туберкулёза находились в такой среде, тем они становились более спокойными – это работал процесс эволюции. Такую спокойную жизнь для бактерий туберкулёза Кальметт и Жюрен поддерживали на протяжении 13 лет! 13 лет Кальметт и Жюрен более 200 раз пересаживали бактерии этого вида в новую среду и продолжали их выращивание до тех пор, пока Mycobacterium bovis не потеряла свою способность вызывать у людей заболевание.
На сегодняшний день бактерию величают в честь её двух создателей – бацилла Кальметта-Жюрена, то есть БЦЖ. В 1919 году Кальметт и Жюрен перешли в Институт Пастера в Париже, а в 1921 году именно там создали вакцину БЦЖ из нового штамма, которую можно использовать на людях. Через 4 года Альберт Кальметт передал в Москву штамм бактерий, который зарегистрировали в России как БЦЖ-1. Советские учёные потратили несколько лет на экспериментальное и клиническое изучение нового штамма для вакцины. В итоге эффективность вакцинного штамма была полностью научно доказана. В 1928 года началась вакцинация новорожденных вакциной БЦЖ в очагах туберкулёзной инфекции.
Для того, чтобы вакцину ввели в массовое обращение, потребовалось ещё 15 лет, так как профессор Тарасевич, которому подарили пузырёк со штаммом, проводил испытания новой модификации БЦЖ-1. Только в конце 1940-х годов вакцину стали использовать повсеместно.
Как работает вакцина?
Штаммы бактерий, которых ввели под кожу, начинают понемногу размножаться. Разница с теми бактериями, что вызывают заболевание, в том, что бактерии из вакцины размножаются вяло, неохотно и лениво. Таким образом лимфоциты нашего организма получают возможность обучаться побеждать этот антиген.
Благодаря такой борьбе, которая ведёт за собой гибель и бактерий, и иммунных клеток, появляется гнойничок на месте инъекции, и позже заживает в виде рубца.
Бывают случаи, когда рубец отсутствует, что говорит о не очень ярой борьбе между бактериями и иммунными клетками, но это не значит, что лимфоциты не обучились и вакцина не работает.

Бактерии, оставшиеся после борьбы, переходят в L-форму, то есть это такие бактерии, у которых отсутствует часть клеточной стенки, но с сохранённой способностью к развитию.
Отличие с бактериями, вызывающими заболевание, в том, что эти «спящие» бактерии не могут превратиться из L-формы в полноценную. При этом, они долго находятся в нашем организме и всё ещё тренируют иммунные клетки. Так как мы знаем, что вакцина защищает не на 100% и не на всю жизнь, то в случае с БЦЖ всё индивидуально. Защита может исчезнуть спустя 5, 10, 15, 20 лет.
Если рубец от вакцинации воспалился через много лет, это значит, бактерии живы и отвечают на какие-либо раздражители. Например, к таким раздражителям относят болезнь Кавасаки, а также другие вирусные заболевания.
Кстати, вакцинный штамм меняется и отличается в разных лабораториях, поэтому разные вакцины БЦЖ могут иметь немного различные свойства и нежелательные реакции.
БЦЖ и рак мочевого пузыря – в чём связь?
Интересный факт о вакцине БЦЖ – ею можно лечить рак мочевого пузыря! Данная терапия БЦЖ-штаммами используется в лечении рака мочевого пузыря с 1976 года.
Мы знаем, что БЦЖ-вакцина тренирует иммунные клетки, чтобы те смогли защитить организм от инфекций. Помимо этого, действие БЦЖ распространяется на способность иммунных клеток бороться с раковыми опухолями. По каким-то неизвестным причинам микобактерия настраивает имунную систему таким образом, что она способна бороться с раком. Подобное свойство было обнаружено Раймондом Перлом в 1929 году, когда он заметил, что рак встречается реже у больных туберкулёзом. Данную функцию БЦЖ-вакцины пока до конца не изучена.
Терапию БЦЖ-вакциной применяют только в случае немышечно-инвазивного рака, после оперативного вмешательства, чтобы снизить риск прогрессирования и рецидива. Кроме того, было выявлено, что БЦЖ-иммунотерапия лучше работает у людей, ранее привитых БЦЖ.
Как происходит лечение?
Пациенту с помощью трансуретрального катетера вводят раствор БЦЖ в 50 мл физиологического раствора, пациент должен удерживать раствор в мочевом пузыре в течение 2 часов.
Так как в мире используют различные штаммы БЦЖ – Connaught, TICE, Pasteur или Tokyo, то стоит отметить, что большой разницы между ними не обнаружено.

Схема терапии и длительность:
- индукционная терапия – 1 раз в неделю в течение 6 недель;
- поддерживающая терапия – 1 раз в неделю в течение 3 неделю на 3, 6, 12, 18, 24 месяц.
Российский препарат «Вакцина для иммунотерапии рака мочевого пузыря» содержит тот же штамм, что и детская вакцина БЦЖ-1.
Как и любой другой терапии, БЦЖ-терапия имеет ряд побочных эффектов. Например, 67-81% пациентов испытывают симптомы цистита после вливаний.
У 1-4% пациентов встречаются поздние осложнения в виде хронической БЦЖ-инфекции мочевого пузыря, половых органов или почек.
Крайне редко встречаются системные осложнения в виде артритов, поражения мозга, лёгких или позвоночника.
Стоит отметить, что эффективность БЦЖ-терапии выше, по сравнению с противоопухолевой химиотерапией, но при условии проведения поддерживающей терапии. Риск рецидивов при БЦЖ-терапии ниже. Что касается прогрессивного рака, что БЦЖ-вакцина показала себя наравне или лучше по сравнению с химиотерапией.
БЦЖ, туберкулёз и проба Манту
Самыми опасными формами туберкулёза являются милиарный туберкулёз и туберкулёзный менингит. Они гораздо чаще развиваются при заражении Mycobacterium tuberculosis в первые годы жизни. В предотвращении этих форм туберкулёза у детей БЦЖ эффективна в 75-86% случаев, в предотвращении других форм туберкулёза немного ниже.
У непривитых детей риск заболеть туберкулёзом намного выше, чем у привитых. Чтобы вовремя диагностировать заболевание, детям проводят пробу Манту или Диаскинтест.
Невакцинированные дети проходят исследование два раза в год, для этого существуют приказы 109 и 125н Министерства здравоохранения.
Если родители отказываются проводить пробу Манту ребёнку, то по законодательству детей могут не принять в детские сад, так как нет уверенности в том, что ребёнок полностью здоров.
Вакцинация БЦЖ снижает риск других заболеваний, которые вызывают микобактерии, например, проказы, язвы Бурули и лимфадениты, вызванные нетуберкулёзными микобактериями.
Кстати, Манту и рубчик не взаимосвязаны. У ребёнка может быть один из проявлений, сразу оба или ни одного. Одно не влияет на другое.
БЦЖ и рубчики
Бытует мнение, что если у ребёнка нет рубчика после вакцинации БЦЖ, то вакцина не сработала.

Одно из исследований гласит, что наличие или отсутствие рубчика зависит от техники введения вакцины. В ходе исследований было выявлено, что отсутствие рубчиков после БЦЖ чаще встречалось, если вакцинация была проведена в поликлинике, а не в роддоме, где контроль за техникой введения был лучше.
По мнению авторов исследования, неправильная техника введения вакцины наиболее вероятная причина отсутствия рубца после вакцины, нежели слабость иммунной системы. Например, при рассмотрении недоношенных малышей, у которых менее зрелая иммунная система, было замечено, что с рубчиками у них всё в порядке.
Пока данная информация не включена в «Позицию по БЦЖ» в связи со слабой доказательной базой, так как нет метаанализов на эту тему. Неверная техника увеличивает частоту осложнений вакцинации, но пока не ясно, как это влияет на эффект вакцины.
Неспецифические эффекты БЦЖ
Неспецифические эффекты БЦЖ – это эффекты, которые не связаны со снижением риска туберкулёза У вакцинированных сразу после рождения малышей снижается риск возникновения инфекционных болезней и смерти от всех причин (чаще от риска инфекций дыхательных органов и сепсиса) в первые месяцы жизни.
Интересным эффектом является снижение риска младенческой смерти от всех причин при наличии рубчика от БЦЖ, эффект был более выражен, если у мамы ребёнка тоже есть рубчик от БЦЖ.
Ещё одним неспецифическим эффектом БЦЖ является снижение риска возникновения рака лёгких в течение жизни при условии вакцинации в детстве.
При вакцинации БЦЖ в новорождённом возрасте снижался риск атопического дерматита у детей, если оба родителя имели атопический дерматит или аллергию.
По некоторым данным БЦЖ способен положительно влиять на течение сахарного диабета 1 типа и рассеянного склероза. Кроме этого, БЦЖ влияет на заболеваемость респираторными инфекциями у взрослых.
Как мы уже говорили, вакцина БЦЖ применяется для лечения рака мочевого пузыря. В ряде исследований был обнаружен эффект снижения риска возникновения болезни Альцгеймера у людей, получаемых лечение БЦЖ-вакциной.
Подобные неспецифические эффекты стали проявляться в последние десятилетия.
По некоторым данным БЦЖ-вакцина способна сдерживать распространение коронавирусной инфекции и облегчить его течение.
Реакции на БЦЖ
После введения вакцины у 90-95% детей встречается местная реакция на месте инъекции, примерно через 2-3 недели на этом месте образуется гнойничок, который через 3-5 месяцев перерождается в рубчик.

Очень редко на БЦЖ случается осложнение в виде абсцессов и лимфаденитов.
Случается развитие БЦЖ-остеиты и отеомиелиты (поражения костей) примерно в 0,01 случаев на 1 миллион доз в Японии и до 30 случаев на 1 миллион доз в Финляндии.
У детей с генетически обусловленными иммунодефицитами в 0,06-1,56 случаев на 1 миллион доз встречается диссеминированная БЦЖ-инфекция. Это серьёзное осложнение с высокой летальностью.
Рекомендации по вакцинации БЦЖ будут разнится в разных странах. Это зависит от заболеваемости туберкулёзом – либо массовая вакцинация, либо вакцинация всех детей из групп риска.
Итак, БЦЖ-вакцина – это вакцина против туберкулёза, в состав которой входят живые ослабленные вакцинные штаммы. Основной задачей БЦЖ-вакцины является обучение лимфатических клеток организмов борьбе с инфекциями. Но в последние десятилетия были обнаружены неспецифические эффекты от БЖЦ, например, способность лечить рак мочевого пузыря, снижение рисков возникновения рака лёгких в течение жизни, снижение рисков младенческой смерти и так далее. В последних исследованиях говорится также о том, что БЦЖ-вакцина способна сдерживать распространение коронавирусной инфекцией, а также способствует менее тяжёлому течению болезни. Важно вовремя привить своего ребёнка, ещё в роддоме, чтобы защитить его жизнь и здоровье. Берегите себя и своих детей и будьте здоровы!