Остеохондрома кости
Российская детская клиническая больница, Москва
Московская городская клиническая онкологическая больница №62
Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева, Москва
кафедра патологической анатомии педиатрического факультета РНИМУ Минздрава России, Москва, Россия, 117997
Федеральный научный клинический центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева
ФГБУ «Российская детская клиническая больница» Минздрава России, Москва
ФГБУ «Российская детская клиническая больница», Москва
ФГБУ «Российская детская клиническая больница», Москва
Российская детская клиническая больница Минздрава РФ, Москва
Остеохондрома у детей и подростков
Журнал: Архив патологии. 2015;77(3): 37-40
Рогожин Д. В., Булычева И. В., Кушлинский Н. Е., Коновалов Д. М., Талалаев А. Г., Рощин В. Ю., Эктова А. П., Кушнир Б. Л., Кузин А. С., Бологов А. А. Остеохондрома у детей и подростков. Архив патологии. 2015;77(3):37-40.
Rogozhin D V, Bulycheva I V, Kushlinskiĭ N E, Konovalov D M, Talalaev A G, Roshchin V Iu, Ektova A P, Kushnir B L, Kuzin A S, Bologov A A. Osteochondroma in children and adolescents. Arkhiv Patologii. 2015;77(3):37-40. (In Russ.).
https://doi.org/10.17116/patol201577337-40
Российская детская клиническая больница, Москва





Остеохондромой называется доброкачественная хрящеобразующая опухоль, возникающая из аберрантного субпериостального хряща. Синдром множественных остеохондром (СМО) является аутосомно-доминантным заболеванием, в основе лежит мутация генов EXT (EXT1 или EXT2). Остеохондрома — одна из самых частых доброкачественных опухолей костей. Согласно данным ВОЗ, обнаруживается в 35% доброкачественных и 8% всех хирургически удаленных костных опухолей. Приведен анализ 491 случая опухолей костей у детей и подростков с 2009 по 2014 г., диагностированных в патологоанатомическом отделении ФГБУ «Российская детская клиническая больница» Москвы. Все пациенты с остеохондромой были разделены на 2 группы: 1-я группа — спорадические случаи (n=63) и 2-я группа — опухоли в составе СМО (n=33). В обеих группах преобладали мальчики (39 мальчиков и 24 девочек в 1-й группе и 21 и 12 во 2-й соответственно). Приведены критерии диагностики (клинические, рентгенологические и морфологические) и дифференциальной диагностики остеохондром у детей и подростков.
Российская детская клиническая больница, Москва
Московская городская клиническая онкологическая больница №62
Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева, Москва
кафедра патологической анатомии педиатрического факультета РНИМУ Минздрава России, Москва, Россия, 117997
Федеральный научный клинический центр детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева
ФГБУ «Российская детская клиническая больница» Минздрава России, Москва
ФГБУ «Российская детская клиническая больница», Москва
ФГБУ «Российская детская клиническая больница», Москва
Российская детская клиническая больница Минздрава РФ, Москва
Остеохондромой называется доброкачественная хрящеобразующая опухоль, возникающая из аберрантного субпериостального хряща, который растет и созревает в соответствии с нормальным энхондральным окостенением [1]. При этом, образование содержит костномозговые пространства, сообщающиеся с костью, и покрыто слоем зрелого гиалинового хряща.Синдром множественных остеохондром (СМО) является аутосомно-доминантным заболеванием, в основе лежит мутация генов EXT (EXT1 или EXT2) [2]. Данный синдром может быть изолированным или частью проявлений других синдромов (трихоринофалангеальный синдром, тип 2 или синдром Потоки—Шафер).
Остеохондрома — одна из самых частых доброкачественных опухолей костей. Согласно данным ВОЗ, обнаруживается в 35% доброкачественных и 8% всех хирургически удаленных костных опухолей [2]. Имеются сведения, что остеохондромы встречаются у 3% населения [3], однако чаще протекают бессимптомно. Частота регистрации СМО порядка 1 на 50 000 в общей популяции.
Мы проанализировали 491 случай опухолей костей у детей и подростков с 2009 по 2014 г., диагностированных в патологоанатомическом отделении ФГБУ «Российская детская клиническая больница» Москвы. Остеохондромы встретились в 96 наблюдениях, что составляет почти 1/5 часть всех новообразований костей у детей и подростков. Все пациенты с остеохондромой были разделены на 2 группы: 1-я группа — спорадические случаи (n=63) и 2-я группа — опухоли в составе СМО (n=33). В обеих группах преобладали мальчики (39 мальчиков и 24 девочки в 1-й группе и 21 и 12 во 2-й соответственно), хотя некоторые авторы приводят равную гендерную частоту для ненаследственных остеохондром [3]. Сравнительное распределение остеохондром и СМО по возрасту показано в таблице.

Сравнительное распределение остеохондром и СМО по возрасту больных
Как видно из таблицы, спорадические остеохондромы встречаются в старших возрастных группах (от 7 лет и старше), а множественные остеохондромы в составе синдрома регистрируются с рождения в 45,4% (15 случаев), а в 81,8% (27 случаев) обнаруживаются в возрасте до 7 лет. В наших наблюдениях СМО в структуре всех остеохондром составили 34,37% (33 случая), что выше статистических цифр, приводимых другими авторами (до 15%) [5]. Данное обстоятельство можно объяснить тем, что в нашей клинике концентрируются дети и подростки с данной патологией из всех регионов Российской Федерации.
Цитогенетические аберрации, вовлекающие 8q22−24.1, локализующиеся в гене EXT1 и EXT2, чаще всего обнаруживаются при СМО. Однако примерно 80% спорадических остеохондром имеет гомозиготную делецию EXT1 в клетках гиалинового хряща [2]. Есть единичные публикации о роли белка нестина в патогенезе остеохондром [6].
Диагностическими критериями для СМО являются: обнаружение как минимум двух остеохондром длинных трубчатых костей при рентгенологическом исследовании и/или наличие соответствующего семейного анамнеза, и/или выявление мутации одного из генов EXT. В наших наблюдениях диагноз СМО основывался на обнаружении первых двух признаков.
Наиболее частыми локализациями остеохондром являются длинные трубчатые кости: дистальная часть бедренной, проксимальная плечевой и проксимальная часть большеберцовой. Распределение спорадических остеохондром по локализации, возрасту и полу больных показано на рис. 1.

Рис. 1. Распределение спорадических случаев остеохондром по локализации, возрасту и полу.
Изначально опухоль возникает в метафизе, но по мере роста скелета может несколько смещаться в сторону диафиза. Из плоских костей туловища в патологический процесс чаще вовлекаются лопатка и подвздошная кость. Крайне редко остеохондрома встречается в костях кистей и стоп, не встречается в костях черепа [1]. Мы не рассматривали в разделе остеохондром подногтевые экзостозы, так как в классификации ВОЗ они выделены отдельно.
Большинство остеохондром не имеет клинических проявлений и выявляется случайно. Симптомы зависят от размера и локализации образования, обычно пальпируется плотное, длительно существующее образование. Вторичными осложнениями являются переломы, артриты, сдавление прилегающих нервов, сосудов и сухожилий, костная деформация, ограничение подвижности близкого к очагу поражения сустава. В редких случаях могут встречаться артериальные и венозные тромбозы, флебиты, развитие аневризмальных изменений стенки прилегающих к опухоли сосудов. Нарастание болевых ощущений и увеличение размера образования могут быть признаками трансформации во вторичную периферическую хондросаркому [2, 3]. При СМО количество остеохондром может значительно варьировать. Могут выявляться вальгусные и варусные деформации и укорочение конечностей, диспропорциональное телосложение.
При рентгенологическом исследовании (рис. 2) остеохондрома имеет четкие контуры, тонкий кортикальный слой и внутреннюю губчатую структуру. Патогномоничным признаком является продолжение кортикального слоя кости в кортикальный слой образования, при этом губчатая структура кости продолжается в губчатый рисунок опухоли. В остеохондромах больших размеров плотность может быть неравномерной из-за оссификации островков хряща, увеличения толщины костных трабекул и фокальных некротических изменений. Форма остеохондром варьирует (рис. 3): встречается сферическая и уплощенная форма, некоторые могут иметь выраженную ножку. Иногда достигают огромного размера, до 15—20 см. При изотопном сканировании у детей и подростков остеохондромы бывают активными вследствие процессов роста и созревания скелета, после чего становятся негативными [1]. В некоторых случаях для диагностики могут быть полезными КТ, МРТ или УЗИ, в основном для подтверждения диагноза в атипичных случаях, при планировании оперативного вмешательства (оценка топографических взаимоотношений с сосудами и нервами) или при подозрении на злокачественную трансформацию [4].

Рис. 2. Рентгенограммы бедренной кости (прямая проекция — а; боковая проекция — б). Остеохондрома имеет четкие контуры, тонкий кортикальный слой и внутреннюю губчатую структуру. Кортикальнай слой кости продолжается в кортикальный слой образования.

Рис. 3. Макроскопический вид остеохондром. Форма варьирует, встречаются образования сферической и уплощенной формы, некоторые могут иметь выраженную ножку.
У детей и подростков наблюдается наиболее активный рост остеохондром по сравнению со взрослыми пациентами. После завершения процессов созревания скелета, как правило, рост остеохондром останавливается. Следовательно, локальная стадия 2 (активная) у детей и подростков регистрируется чаще, чем у взрослых.
При макроскопическом исследовании остеохондрома представляет собой экзофитное образование костной плотности, покрытое слоем блестящего хряща. На распиле кортикальный слой и губчатая кость продолжаются к основанию образования. Толщина хряща обычно не превышает 1,5—2 см в наибольшем измерении и зависит от возраста, у детей чаще не более 1 см.
При гистологическом исследовании опухоль имеет 3 слоя (рис. 4): перихондриум, хрящ и кость. Наружный слой не относится к опухоли, он является продолжением периостеума кости. Слой гиалинового хряща напоминает дезорганизованный ростковый хрящ, который подвергается энхондральной оссификации. Вторичные изменения могут включать неравномерную кальцификацию и очаги миксоидной дегенерации. Граница хрящевого компонента и костной ткани обычно хорошо прослеживается. Костная (внутренняя) часть остеохондромы состоит из неравномерно распределяющихся костных балок, между которыми определяется зрелая жировая ткань с островками гемопоэза. Костные трабекулы в остеохондроме образуются путем энхондральной оссификации хряща (рис. 5). Поэтому губчатая кость образования может содержать включения кальцинированного хряща и/или мелкие фокусы некроза [1].

Рис. 4. Скан остеохондромы (натуральная величина). Окраска гематоксилином и эозином. При гистологическом исследовании опухоль имеет 3 слоя: перихондриум (1), хрящ (2) и губчатая кость (3) (указаны стрелками).

Рис. 5. Энхондральная оссификация хряща в остеохондроме (указана стрелками). Окраска гематоксилином и эозином. ×50.
Дифференциальная диагностика остеохондромы и вторичной периферической хондросаркомы иногда очень затруднительна и требует тесных междисциплинарных взаимодействий. Увеличение толщины гиалинового хряща, тенденция к гиперклеточности с появлением морфологических признаков клеточной атипии хондроцитов могут быть признаками злокачественной трансформации. Переломы ножки остеохондромы могут индуцировать фокальную фибробластическую пролиферацию. В крайне редких случаях возникают остеосаркомы, веретеноклеточные саркомы и дедифференцированная хондросаркома [2]. В наших наблюдениях случаев злокачественной трансформации остеохондром у детей и подростков не было.
Считается, что при отсутствии клинических симптомов и дискомфорта нет показаний к хирургическому лечению. У детей при большом объеме поражения, особенно при сдавлении крупных сосудов и нервов, показано радикальное иссечение опухоли. После радикального удаления рецидивы обычно не возникают. Злокачественная трансформация (вторичная периферическая хондросаркома) происходит примерно в 1% случаев спорадических одиночных остеохондромах и в 5% — при СМО [2]. Некоторые авторы приводят более высокие цифры: трансформируется до 2% одиночных остеохондром и до 25% СМО [3].
Таким образом, остеохондромы у детей и подростков являются одной из самых частых доброкачественных костных опухолей, могут встречаться как спорадически, так и быть проявлением СМО, в основе которого лежит аберрация гена EXT1 или EXT2. В спорадических случаях заболевание встречается в старших возрастных группах (в основном 7 лет и старше), СМО может проявляться с рождения или с пиком в первую декаду жизни. Диагностика остеохондром основывается на комплексе клинических, рентгенологических и морфологических данных, заболевание имеет хороший прогноз и в части случаев не требует хирургического лечения.
Остеохондрома кости
а) Терминология:
1. Синонимы:
• Экзостоз, солитарная остеохондрома, костно-хрящевой экзостоз
2. Определение:
• Костное патологическое разрастание с хрящевой крышкой, а также кортикальным слоем и костномозговым каналом, непрерывно связанными с подлежащей костью
б) Визуализация:
1. Общая характеристика:
• Локализация:
о Метафизы или их эквиваленты (редко диафизы)
о В 95% поражаются конечности:
– Бедренная кость (30%) > большеберцовая кость (20%) > плечевая кость (10-20%)
– Нижняя конечность > верхняя конечность (2:1)
– 40% в области коленного сустава
– 10% мелкие кости кистей, стоп
– Плоские кости поражаются реже длинных трубчатых: таз (5%) и лопатка (4%)
– Позвоночник (2%)
(Слева) Рентгенография в ПЗ проекции: типичный экзостоз, развивающийся на ножке из метафиза с неизмененной подлежащей костью. Ножка и кость скрыты кальцинированным матриксом, расположенным в структуре патологического очага, преимущественно на периферии. По результатам данной рентгенографии невозможно оценить размер хрящевой крышки.
(Справа) МРТ, аксиальная проекция, режим Т2: у этого же пациента визуализируется нормальные кортикальный слой и костномозговой канал, являющиеся продолжением неизмененной подлежащей большеберцовой кости. Тонкая и равномерная высокоинтенсивная хрящевая крышка В подтверждает наличие доброкачественной остеохондромы. (Слева) Рентгенография в ПЗ проекции: крупный экзостоз, развивающийся из подвздошного гребня. Других признаков злокачественных изменений, за исключением значительного размера, не определяется.
(Справа) КТ, аксиальная проекция: у этого же пациента визуализируется экзостоз. Имеются основания говорить об утолщении хрящевой крышки. Однако этот юноша 19 лет только достиг зрелости скелета, и толщина хрящевой крышки уменьшиться до ожидаемой. (Слева) МРТ, аксиальная проекция, режим T1: в жировом ложе визуализируется экзостоз. Визуализируются нормальные кортикальный слой и костномозговой канал; размер хрящевой крышки, с учетом возраста, не выглядит чрезмерным.
(Справа) МРТ, аксиальная проекция, режим Т2, с подавлением сигнала от жира: у этою же пациента дополнительных признаков злокачественною перерождения экзостоза не выявлено. К сожалению, МРТ признаки не всегда имеют диагностическую ценность. Новообразование, с учетом его размера, было удалено. Признаков злокачественною перерождения при гистологическом исследовании выявлено не было.
2. Рентгенографические данные остеохондромы:
• Рентгенография:
о Состоит из ножки, костного мозга и кортекса, непрерывно связанных с подлежащей костью:
– Возле сустава стремится в сторону от суставной щели, развиваясь по ходу сил, генереруемых расположением связок и сухожилий
– Новообразования в области таза, к моменту их обнаружения могут достигать огромных размеров
– Новообразования ребер чаще всего развиваются из реберно-хрящевых соединений; могут принимать вид легочных узлов
– Возможна сопутствующая деформация сопряженных костей (во всем остальном не измененных):
Деформации ребер на фоне экзостозов лопатки
Деформация таза на фоне экзостоза проксимального отдела бедренной кости
Деформация проксимального или дистального отдела большеберцовой, малоберцовой кости
о Образование может иметь широкое основание, имитируя расширение метафиза
о В структуре хрящевой крышки и костномозгового канала могут визуализироваться признаки энхондральной кальцификации:
– Кальцификация в виде дуг и колец, а также точечная или хлопьевидная кальцификация
о Хрящевая крышка тонкая, при рентгенографии обычно не оценивается:
– Размер можно предположить по растянутым жировым плоскостям или имеющейся кальцификации
о На дегенерацию патологического очага в хондросаркому могут указывать:
– Костная деструкция
– Изменение характера кальцификации (рассеянная или в виде «снежной бури»)
– Увеличение хрящевой крышки, определяемое по растянутым жировым плоскостям
3. КТ при остеохондроме:
• Дублирует рентгенографические признаки; позволяет более четко оценить характер взаимоотношения между патологическим образованием, кортексом и костномозговым каналом
• Оценка толщины хрящевой крышки возможна при ее минерализации или при небольшой толщине покрывающих мягких тканей; в противном случае оценка затруднена
4. МРТ при остеохондроме:
• Нормальный костный мозг, распространяющийся в экзостоз
• Кортекс неразрывно связан с подлежащей костью
• Волнообразная крышка из гиалинового хряща у взрослых не превышает 1 см по ширине:
о Крышка характеризуется дольчатым сигналом высокой интенсивности в последовательностях, чувствительных жидкости (в режиме Т1 интенсивность сигнала от низкой до средней)
о Крышка покрыта тонкой надхрящницей, характеризующейся сигналом низкой интенсивности в режимах Т1 и Т2
о У молодых, активно растущих пациентов нормальный хрящ характеризуется другими признаками:
– Может быть до 3 см толщиной
– Отчетливая неоднородность во всех последовательностях
• Минерализованные зоны в структуре крышки и экзостоза сохраняют низкоинтенсивный сигнал во всех последовательностях
• Накопление контрастного вещества ограничено тонкой фиброзно-васкулярной тканью, покрывающей (не накапливающую) хрящевую крышку и тонкой перегородкой в структуре крышки
• Мягкотканный компонент отсутствует
• Может визуализироваться жидкостное содержимое лежащей сверху сумки: сигнал высокой интенсивности в режиме Т2, контрастное вещество не накапливается:
о Характеристики сигнала могут меняться при воспалительных, инфекционных или геморрагических изменениях
о Выстилка сумки может подвергаться метаплазии с развитием синовиального хондроматоза
• Вторичные механические изменения экзостоза:
о Отек костного мозга на фоне травмы или импиджмента
о Перелом ножки: линейный перелом с перифокальным отеком
• Нейроваскулярные изменения:
о Псевдоаневризма (особенно в подколенной ямке)
о Вытягивание/смещение нерва над остеохондромой
– Сопровождается денервационными изменениями с гипертрофией или артрофией мышцы
5. УЗИ при остеохондроме:
• Толщина и равномерность хрящевой крышки может быть определена при УЗИ при небольшой глубине залегания патологического образования
• Неминерализованная крышка характеризуется гипоэхогенностью, что отличает ее от окружающих гиперэхогенных жира и мышцы
• Минерализация в структуре крышки → акустическая тень
6. Радионуклидная диагностика:
• При сцинтиграфии доброкачественные остеохондромы характеризуются накоплением, связанным с наличием дополнительной кости, а также с энхондральной оссификацией в структуре крышки
• Хондросаркома может характеризоваться более интенсивным накоплением, что, однако, не является надежным отличительным признаком злокачественного процесса
7. Рекомендации по визуализации:
• Лучший метод визуализации:
о В большинстве случаев рентгенография позволяет установить диагноз
о МРТ для оценки осложнений
• Совет по протоколу:
о Накопление контрастного вещества имеет важное значение для:
– Дифференциации сумки от толстой хрящевой крышки
– Выявления хондросаркоматозных изменений
(Слева) На рисунке в аксиальной плоскости показана остеохондрома, развивающаяся из тела позвонка и компремирующая содержимое позвоночного канала.
(Справа) КТ, аксиальная проекция, костный режим: экзостоз тела позвонка, проникающий в спинномозговой канал. Кортикальный слой и костномозговая полость непрерывно связаны с материнским телом позвонка, что характерно для остеохондромы. Обратите внимание на то, что хрящевая крышка не визуализируется. Аксиальное расположение не характерно для солитарных остеохондром, но оно может удивительно часто встречаться у пациентов с множественными наследственными экзостозами. (Слева) Рентгенография в ПЗ проекции: крупное мягкотканное образование над слабозаметной остеохондромой. Экзостоз сложно визуализировать, однако он обладает стандартными характеристиками и развивается из метафиза, с которым связан ножкой, образованной нормальной костью. Растущее новообразование у взрослых должно наводить на мысль о перерождении в хондросаркому.
(Справа) МРТ, корональная проекция, режим T1: у этого же пациента визуализируется крупное новообразование, характеризующееся сигналом более высокой, чем мышечный, интенсивности с небольшим ассоциированным экзостозом. (Слева) МРТ, аксиальная проекция, режим Т1, с подавлением сигнала от жира, с контрастным усилением: у этого же пациента хорошо визуализируется экзостоз. Окружающее его образование, накапливающее контрастное вещество позволяет предполагать, что здесь имеется непростое жидкостное содержимое, что, однако, не типично для увеличенной хрящевой крышки. Формирование сумки над экзостозом было подтверждено при УЗИ и с помощью аспирации 300 мл чрезвычайно плотного желеобразного содержимого.
(Справа) МРТ, сагиттальная проекция, режим протонной плотности, с подавлением сигнала от жира: визуализируются признаки неврологических осложнений при остеохондроме. Крупный экзостоз с типичными внешними признаками натягивает, перекидывающийся через него седалищный нерв.
в) Дифференциальная диагностика остеохондромы:
1. Хондросаркома:
• Подразумевается, если:
о Рост новообразования сохраняется после созревания скелета
о Боль приобретает новый характер, не связанный с другими проявлениями экзостоза
о Отмечаются изменения характера кальцификации матрикса, появляется деструкция кости или мягкотканный компонент
о Толщина хрящевой крышки > 1 см
2. Паростальная остеосаркома:
• Развивается из кортикальной поверхности, но не имеет связанной с подлежащей костью костномозговой полости
• Дифференциальная диагностика затруднена только при очень крупных образованиях; исследование в аксиальной проекции позволяет снять вопросы
3. Юкстакортикальный оссифицирующий миозит:
• Зрелый миозит может иметь схожую с экзостозом хорошо организованную трабекулярную структуру
• Миозит может вызывать периостальную реакцию, но очаг не связан с подлежащим кортикальным слоем и костномозговым каналом
г) Патология. Общая характеристика:
• Этиология:
о Развивающееся новообразование:
– Неизвестна; возможно аберрантный ростфизарной пластины или ее вклинение в метафиз
– Ассоциируется с облучением, развивается в среднем через 8-11 лет после лучевой терапии
• Генетика:
о Цитогенетические аберрации, затрагивающие 8q22-24 (ген ЕХТ1) обнаруживаются в 10 из 30 случаев солитарной остеохондромы
о Предпологается, что остеохондромы являются истинными опухолями, а не результатом диспластического процесса
(Слева) Рентгенография в ПЗ проекции: определяются признаки осложнений при экзостозе. Рентгенография была выполнена на фоне остро возникшей боли. Визуализируется крупная метафизарная остеохондрома бедренной кости. Подозрение на развитие осложнений определили дальнейшее обследование.
(Справа) Рентгенография в боковой проекции в положении лягушки, этот же пациент: визуализируется классическая остеохондрома, развивающаяся из неизмененной подлежащей кости и содержащая кальцинированный матрикс. Обратите внимание на травматический перелом экзостоза, который, по-видимому, является причиной острых проявлений. (Слева) МРТ, корональная проекция, режим STIR: у этого же пациента проксимально визуализируется типичный экзостоз. Однако дистально определяется высокоинтенсивный сигнал сливного характера, который может быть расценен, как признак патологически утолщенной хрящевой крышки.
(Справа) МРТ, сагиттальная проекция, режим Т1, с подавлением сигнала от жира, с контрастным усилением: у этого же пациента определяется, что высокоинтенсивная «крышка» на самом деле представляет собой скопление жидкости. Над экзостозом может формироваться сумка, особенно на фоне травмы, как в этом случае. Вот почему «рост» новообразования при зрелом скелете не всегда указывает на злокачественное перерождение. (Слева) Рентгенография в ПЗ проекции: одиночный метафизарный очаг, непрерывно связанный кортикальным слоем и костномозговой полостью с подлежащей костью. Здесь суверенностью был диагностирован экзостоз.
(Справа) Рентгенография в ПЗ проекции, этот же пациент через год: визуализируются признаки роста новообразования, которое все еще имеет признаки неосложненного экзостоза. Рост экзостоза у пациентов с незрелым скелетом является ожидаемым, аналогично физарному росту. Вот почему «правило» о том, что экзостоз не должен расти, к детям не применимо.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Шишковидное образование большой продолжительности
о Механическая боль, обусловленная травмой или импиджментом
о Ограничение движений и шелкающие сухожилия на фоне импиджмента
• Другие признаки, симптомы:
о Импиджмент нерва:
– Обычно на периферии, в области коленного сустава
– Иногда, на фоне экзостоза ребра или позвонка развивается импиджмент спинного мозга
о Быстрое болезненное увеличение сумки, покрывающей экзостоз:
– Может претерпевать воспалительные, инфекционные или геморрагические изменения
о Сосудистые осложнения:
– Формирование псевдоаневризмы
– Артериальный или венозный стеноз, тромбоз
о Перелом ножки экзостоза
о Усиление выраженности болевого синдрома и/или увеличение размеров образования по мере созревания скелета позволяет предполагать перерождение в хондросаркому:
– Важно: в литературе имеются редкие упоминания о доброкачественных экзостозах с продолжающимся ростом у взрослых
– Экзостозы имеют склонность к перерождению, обычно в возрасте старше 30 лет
– Злокачественное перерождение претерпевают менее 1% солитарных экзостозов
– Составляют 8% от всех хондросарком
– Обычно высокодиффренцированы (67-85%)
2. Демография:
• Возраст:
о Обычно выявляются в возрасте до 30 лет
• Пол:
о М=Ж
• Эпидемиология:
о Имеются у 3% людей в популяции
о Наиболее распространенная костная опухоль: 35-45% доброкачественных костных опухолей, 8-12% от всех опухолей костей:
– Частота, возможно, недооценивается, поскольку в большинстве случаев заболевание протекает бессимптомно и выявляется случайно
о В 90% случаев солитарное поражение
3. Течение и прогноз:
• Рост экзостоза прекращается после созревания скелета
• Экзостоз может обусловливать осложнения со стороны сопряженных тканей
• Злокачественное перерождение претерпевают менее 1% солитарных экзостозов
4. Лечение:
• Динамическое наблюдение:
о Информирование пациента о риске дегенерации
о Рутинная рентгенография в динамике, обычно, не требуется; решение принимается индивидуально
• Лечение механических осложнений (формирование сумки, раздражение нерва, импиджмент и т.д.) осуществляется простой резекцией новообразования:
о Во избежание рецидива (<2%) надхрящницу необходимо резицировать
• При подозрении на перерождение остеохондромы в хондросаркому необходимо провести дополнительное исследование в полном объеме:
о При хондросаркоме выполняется широкая хирургическая резекция
е) Диагностическая памятка. Следует учесть:
• Параметры нормальной толщины хрящевой крышки до сих пор не определены; результаты одного исследования свидетельствуют, что:
о Хрящевая крышка о Хрящевая крышка >2,5 см соотносится с хондросаркомой
о Рекомендация: критерием для принятия решения о хирургической резекции экзостоза может являться толщина крышки, превышающая 1 см
ж) Список использованной литературы:
1. Gould ES et al: Osteochondroma of the hip with adjacent bursal chondromatosis. Skeletal Radiol. 43(12): 1743-8, 2014
2. Zhang Y et al: Solitary C1 spinal osteochondroma causing vertebral artery compression and acute cerebellar infarct. Skeletal Radiol. 44(2):299-302, 2014
3. Bernard SA et al: Improved differentiation of benign osteochondromas from secondary chondrosarcomas with standardized measurement of cartilage cap at CT and MR imaging. Radiology. 255(3):857-65, 2010
4. Bernard SA et al: Cartilage cap thickness measurement on T2-weighted MRI imaging and the risk of secondary chondrosarcoma in osteochondromas. Presented at Society of Skeletal Radiologists. March, 2008
5. Murphey MD et al: Imaging of osteochondroma: variants and complications with radiologic-pathologic correlation. Radiographics. 20(5):1407-34, 2000
Остеохондрома
Остеохондрома – доброкачественное опухолевидное образование, представляющее собой костный выступ, снаружи покрытый шапочкой из хрящевой ткани, а изнутри заполненный костно-мозговым содержимым. Обычно обнаруживается в области метафизов длинных трубчатых костей, по мере роста кости смещается ближе к ее средней части. Опухолевидные образования небольшого размера не сопровождаются никакими симптомами. Крупные остеохондромы могут вызывать боли и нарушения функции конечности. Патология диагностируется на основании данных осмотра и рентгенологического исследования. Лечение только хирургическое. Прогноз благоприятный.
МКБ-10

Общие сведения
Остеохондромой (от лат. osteon кость + chondr- хрящевой + oma опухоль)называется доброкачественное образование, представляющее собой дефект, возникший в процессе развития кости. Обычно располагается на длинных трубчатых костях поблизости от суставов, но по мере роста ребенка смещается в сторону диафиза. Реже обнаруживается на ребрах, костях таза, лопатке, позвонках и суставных костях ключицы. Как правило, заболевание протекает бессимптомно, однако при достижении большого размера может становиться причиной возникновения болевого синдрома и вызывать ряд осложнений.
Остеохондрома – самое распространенное доброкачественное поражение скелета, составляющее около 20% от общего числа первичных опухолей костей. Обычно выявляется в возрасте 10-25 лет. По окончании роста скелета рост образования чаще тоже прекращается, однако описаны и исключения.

Причины остеохондромы
Причины возникновения одиночных образований до конца не выяснены. Многие специалисты в области травматологии и ортопедии полагают, что это – порок развития кости, который растет параллельно с костями скелета. Кроме того, выделяют пострадиационные остеохондромы, которые образуются у больных, в детстве получавших лучевую терапию. Такие неоплазии обычно являются множественными, обнаруживаются у 12% пациентов, подвергавшихся облучению в дозе 1000-6000 рад. и могут образовываться не только в длинных трубчатых костях, но и в костях таза и позвоночника.
И, наконец, еще одной причиной образования множественных остеохондром является остеохондроматоз (другое название – множественная экзостозная хондродисплазия). Это заболевание носит наследственный характер, передается по аутосомно-доминантному типу и выявляется у молодых людей в возрасте до 20 лет.
Патогенез
Остеохондрома – плотное опухолевидное образование с блестящей и гладкой поверхностью. По своей структуре она одновременно напоминает диафизарную и суставную части нормальной кости. Сверху расположена хрящевая шапочка, покрытая тонким фиброзным слоем. Толщина шапочки может достигать 1 мм. У детей эта шапочка толще. По мере роста она истончается, а во взрослом возрасте может отсутствовать или представлять собой очень тонкую пластинку.
Под хрящом находится компактная костная ткань, под ней – губчатая кость. В центре располагается костно-мозговое вещество, связанное с костно-мозговым каналом «материнской» кости. В массе губчатой кости встречаются участки остеоида, обезыствленного хряща и аморфные массы. В некоторых случаях над костной опухолью формируется сумка, заполненная обезыствленными хрящевыми тельцами или «рисовыми тельцами», а также отложениями фибрина. Размер остеохондромы может значительно варьироваться и в большинстве случаев колеблется от 2 до 12 см. При этом в литературе описаны и образования большего диаметра.
Существуют типичные места локализации остеохондромы. Так, у 50% пациентов эти опухолевидные образования обнаруживаются в области дистального конца бедренной кости, а также проксимальных отделах большеберцовой и плечевой костей. В других случаях могут поражаться все остальные отделы скелета за исключением костей лицевого черепа – в этой области остеохондрома не возникает никогда. Сравнительно редко выявляется поражение костей стоп, кистей рук и позвоночника.
Симптомы остеохондромы
Опухоли небольшого размера протекают бессимптомно и становятся случайной находкой, когда пациент нащупывает у себя «шишку» на кости. Крупная остеохондрома может сдавливать мышцы, сухожилия и нервы. В таких случаях больные обращаются к врачам из-за болей или нарушения функции конечности. Еще одной причиной развития болевого синдрома может стать сумка, формирующаяся над областью поражения. В отдельных случаях причиной обращения за медицинской помощью становится перелом, спонтанный инфаркт в пораженной области или редкие осложнения остеохондромы – ложная аневризма подколенной артерии и тромбоз подколенной вены.
При пальпации выявляется плотное, неподвижное, безболезненное образование. Кожа над ним не изменена и имеет нормальную температуру. При образовании сумки над твердой опухолью может прощупываться еще одно, более мягкое и подвижное образование.
Диагностика
Диагноз выставляется на основании совокупности клинических и рентгенологических признаков. При этом решающую роль в постановке окончательного диагноза обычно играет рентгенография. Иногда в качестве дополнительных методов исследования также используется магнитно-резонансная томография и компьютерная томография.
На рентгенограммах выявляется изменение контуров кости, обусловленное наличием опухолевидного образования, связанного с основной костью широкой и толстой ножкой. Поверхностные отделы образования имеют неровные контуры и по своей форме могут напоминать цветную капусту. В отдельных случаях ножка отсутствует, и остеохондрома прилегает к «материнской» кости. Контуры остеохондромы четкие, непрерывные, непосредственно переходящие в контуры основной кости.
Хрящевая шапочка на рентгеновских снимках обычно не определяется за исключением случаев, когда в ней есть очаги кальцификации. Поэтому не следует забывать, что реальный диаметр остеохондромы может на 1-2 см превышать диаметр, определяемый по данным рентгенографии.
При подозрении на увеличение размеров хрящевой шапочки необходимо проведение магнитно-резонансной томографии. Постановка диагноза обычно не вызывает затруднений, однако в отдельных случаях заболевание бывает необходимо дифференцировать с остеомой, параостальной остеосаркомой, пароостальной костно-хрящевой пролиферацией и хондросаркомой, возникшей в результате озлокачествления остеохондромы.

Лечение остеохондромы
Лечением обычно занимаются травматологи-ортопеды. Единственная лечебная методика – хирургическое удаление опухолевидного образования в пределах здоровых тканей. Показанием к удалению как одиночных, так и множественных образований является нарушение функции конечности, выраженная деформация скелета, а также быстрый рост опухоли. Если показания к оперативному лечению отсутствуют, необходимо осуществлять наблюдение за пациентом и периодически повторять рентгенологическое исследование для оценки динамики процесса (наличие или отсутствие роста, изменение структуры). Операция проводится под общим наркозом в условиях стационара. Врач делает разрез над пораженной областью и выполняет краевую резекцию, удаляя опухоль вместе с основанием ножки. Костная пластика не требуется.
Прогноз и профилактика
Прогноз благоприятный, особенно – в случае одиночных образований. После хирургического лечения наступает стойкое выздоровление. Озлокачествление одиночных остеохондром наблюдается у 1-2% пациентов. При множественных образованиях риск малигнизации повышается до 5-10%. Неблагоприятными в прогностическом плане считаются увеличение толщины хрящевой шапочки более 1 см, увеличение диаметра остеохондромы более 5 см и внезапный быстрый рост опухолевидного образования, поэтому во всех перечисленных случаях пациентам предлагается хирургическое лечение. Профилактические меры не разработаны.
3. Эпидемиология опухолей скелета: учебно-методическое пособие/ Чернякова Ю.М., Иванов С.А., Ядченко В.Н. – 2012
Остеохондрома кости
Остеохондрома (костно-хрящевой экзостоз) — доброкачественный дефект нарушения развития кости, обычно в области эпифизарной пластинки роста. В основном локализуется первоначально в метафизах длинных костей конечностей, однако по мере роста скелета смещается в сторону диафиза, но может располагаться также в костях таза, рёбрах, позвонках, лопатке, суставных концах ключицы. Наиболее часто встречающееся доброкачественное заболевание скелета, составляет около 20% всех первичных опухолей скелета. В основном обнаруживается у детей и подростков (наиболее часто во втором десятилетии жизни), рост остеохондромы прекращается ко времени созревания скелета, но иногда продолжается и после закрытия зоны роста. В 70% случаев солитарные остеохондромы выявляют у больных в возрасте моложе 30 лет. Остеохондрома развивается из метафизарной кортикальной пластинки и её ось направлена в сторону от ближайшего сустава. Остеохондроматоз (множественная экзостозная хондродисплазия) — наследственное заболевание, наследуется по аутосомно-доминантному типу, чаще у больных моложе 20 лет.


Клиническая картина. Симптомы зависят от локализации и размера экзостоза.
Рентгенологически — контуры подлежащей кортикальной и губчатой кости переходят непосредственно в контуры остеохондромы; хрящевая шапочка обычно рентгенопрозрачна, но иногда содержит очаги кальцификации; граница кальцификации в хрящевом покрытии и в теле остеохондромы чётко различима.


Патоморфология.
Макроскопия. Остеохондрома представляет собой губчатую кость с тонким кортикальным слоем, поверхность которой покрыта хрящом (обычно толщиной менее 1 см), напоминающим суставной; размеры образования от 2 до 12 см и более; может быть на ножке или с широким основанием прикрепления; хрящевое покрытие не отделено от подлежащей кости субхондральной замыкательной пластинкой.
Микроскопия. Хрящевое покрытие в виде гиалинового хряща с беспорядочно расположенными хондроцитами неравномерной величины, но без ядерного атипизма и двуядерных клеток. Хрящевая шапочка ограничена хорошо определяемым перихондрием, отделяющим её от прилежащих мягких тканей. В зрелой остеохондроме пожилых пациентов может отсутствовать хрящевая шапочка. В большинстве остеохондром толщина шапочки — 0,5–1,5 см; при толщине хрящевого покрытия более 2 см можно заподозрить наличие вторичной хондросаркомы.
Дифференциальная диагностика. Паростальная костно-хрящевая пролиферация, паростальная остеосаркома, хондросаркома на почве озлокачествления остеохондромы.



Лечение. В большинстве случаев осуществляется наблюдение за патологическим очагом. Если появляется болевой синдром или развиваются выраженные деформации скелета, производится иссечение экзостоза у его основания с полным удалением хрящевой шапочки.
Исход благоприятный, при оперативном лечении перихондриум, покрывающий экзостоз, должен быть удалён, иначе возможен рецидив. Озлокачествление: солитарных форм — менее чем в 1% случаев, превращается в хондросаркому, фибросаркому. Особенно увеличен риск озлокачествления у больных с множественными остеохондромами. Озлокачествление вероятно при внезапном усилении роста экзостоза, увеличении его диаметра более 5 см, толщины хрящевого покрытия более 1 см.
Случай остеохондромы лопатки, манифестировавшей брахиалгией
Авторы: Лузанова Е.И. 1 , Крылова Л.Г. , Бельская Г.Н. 1 , Сергиенко Д.А. 1 , Макарова Л.Д. 1 , Степанова С.Б. 1
1 ГБОУ ВПО «Южно-Уральский государственный медицинский университет» МЗ РФ, г. Челябинск
Для цитирования: Лузанова Е.И., Крылова Л.Г., Бельская Г.Н. и др. Случай остеохондромы лопатки, манифестировавшей брахиалгией. РМЖ. 2015;16:965.
Остеохондрома ( экзостоз) представляет собой покрытый синовиальной сумкой экзостоз, состоящий изкостного основания иего хрящевого покрытия [5]. Наиболее часто она располагается вблизи эпифизов ирастет доопределенного времени медленно, номожет начать расти усиленно, часто без явной причины. Наибольшая интенсивность роста остеохондромы совпадает синтенсивностью роста скелета. Поокончании периода роста скелета, как правило, прекращается ирост остеохондромы. Продолжение роста экзостоза характеризует его превращение вопухоль хрящевой ткани. Вклинической картине характерно наличие единичных или множественных образований различной величины, локализующихся вметафизарных отделах длинной трубчатой кости (плечевой, большеберцовой ибедренной костей) изначительно реже— вплоских костях (подвздошной кости, лопатке, позвоночнике). Нарентгенограммах отмечается эксцентрически расположенный бесструктурный очаг деструкции литического характера округлой или овальной формы сучастками крапчатого обызвествления. Очаг деструкции отграничен отнеизмененных отделов кости зоной склероза. Характерны истончение ивздутие кортикального слоя впроцессе роста кости. Патологических переломов небывает.
Озлокачествление солитарной остеохондромы отмечается в 1–2%, множественных остеохондром — в 5–10% наблюдений. Чаще оно происходит при локализации в костях таза и лопатке, проявляется заметным ускорением роста опухоли. Характерными изменениями на рентгенограммах являются размытость контуров и увеличение обызвествлений в мягкотканном компоненте опухоли. Отмечается значительное несоответствие клинических и рентгенологических размеров опухоли. Единственным методом лечения остеохондром является хирургический. Операция заключается в широком обнажении основания опухоли, глубокой резекции ее вместе с частью здоровой кости и удалении опухоли с покрывающей ее синовиальной оболочкой. Длительное откладывание операции нередко приводит к малигнизации опухоли. Пластики краевого дефекта кости не требуется. После удаления остеохондромы наступает стойкое выздоровление [6]. Представляем собственное наблюдение.
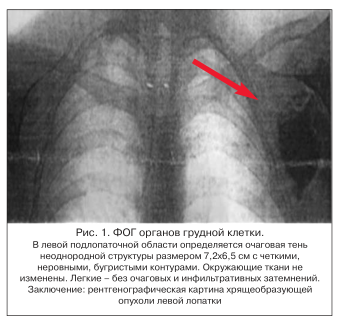
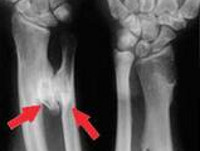
Пациент А., 22 года, впервые отметил у себя приступообразные боли в проксимальных отделах левой верхней конечности ноющего, тянущего характера, длительностью от нескольких минут до 1 ч. Боли возникали в положении сидя с отклонением на спинку стула, с периодичностью 2–3 р./мес. По шкале (ВАШ) боли — 3 балла. На качество жизни данное состояние не влияло, поэтому, со слов пациента, к врачу не обращался. Спустя 1 год характер и интенсивность болевого синдрома изменились: периодически возникали боли в руке простреливающего характера до 5 баллов по ВАШ. Пациент обратился за медицинской помощью к врачу общей практики по месту жительства, который связал возникшее состояние с возрастающими нагрузками в учебе и на работе и поставил диагноз: шейный остеохондроз, цервикобрахиалгия слева. Были даны рекомендации: уменьшение интенсивности нагрузок, прием метамизола натрия при болях. При усилении боли — нестероидные противовоспалительные препараты. В случае обострения — обратиться к неврологу. Состояние пациента в течение года оставалось без динамики. Через 1 год во время медосмотра пациенту была проведена флюорография (ФОГ) грудной клетки (до этого пациент медосмотры не проходил), на которой в левой подлопаточной области определилось новообразование (рис. 1).
Пациент отправлен на дообследование. Назначена спиральная компьютерная томография (КТ) области левой лопатки с мультипланарной и трехмерной реконструкцией (рис. 2).
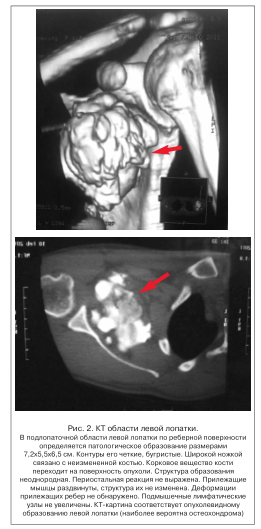
Болевой синдром сохранялся, пациент был осмотрен неврологом. С учетом жалоб, анамнеза, клинической картины, особенностей развития болевого синдрома, данных инструментальных методов обследования выставлен клинический диагноз: хроническая брахиалгия (с нейропатическим компонентом) слева, умеренной степени выраженности, вследствие сдавления вторичных стволов плечевого сплетения солитарным экзостозом (остеохондромой) подлопаточной области левой лопатки. С учетом того, что боль имела нейропатический характер, больному был назначен прегабалин 150 мг 2 р./сут [3]. Эта дозировка оказалась достаточной для купирования болевого синдрома.
Спустя 1 нед. пациенту проведено оперативное удаление образования в отделении.
На операции макроскопически: узел 7×6×6 см представлен хрящевой «шапочкой», губчатой костной тканью, в межбалочных пространствах костный жировой мозг, по структуре соответствует экзостозу (остеохондрома).
При морфологическом исследовании: препарат представлен модифицированными костными и хрящевыми клетками, в участке скопления хрящевой ткани видны участки неравномерного окостенения — по структуре соответствует экзостозу.
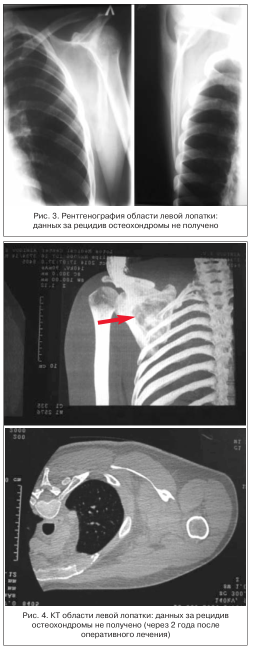
Через 3 мес. повторное рентгенологическое исследование левой лопатки: данных за рецидив остеохондромы не получено (рис. 3).
Болевой синдром регрессировал. Последняя КТ в динамике была проведена через 2 года (отдаленный результат): данных за рецидив остеохондромы не получено (рис. 4).
В заключение целесообразно провести экспертную оценку данного клинического случая:
- Врач общей практики нарушил принцип проведения диспансеризации пациентов (отсутствие ФОГ органов грудной клетки больше 2 лет).
- Врач формально расценил боль в руке как проявление шейной дорсопатии, не учитывая молодой возраст пациента и отсутствие у него дегенеративных изменений.
- Не выполнены дополнительные исследования (рентгенография, КТ позвоночника), регламентированные стандартом оказания медицинской помощи при дорсопатиях (приказ МЗ и СР РФ от № 561) [4], действующим на момент обращения больного к врачу.
- Не акцентировано внимание на вовлечение в патологический процесс верхней конечности (вероятно, уже развивалась клиника поражения плечевого сплетения вследствие давления и роста опухоли).
При опросе и клиническом осмотре данного пациента можно было обнаружить признаки возможного серьезного заболевания (знаки угрозы — «красные флаги») [1]:
- молодой возраст;
- боль в покое;
- боль постоянно прогрессирующая, длительная (больше 1 года);
- боль возникает в определенном положении (при опоре на спинку стула);
- немеханическая боль (нет облегчения после отдыха);
- трансформация ноцицептивной боли в нейропатическую.
Хочется еще раз напомнить, что только тщательный анализ особенностей течения заболевания у конкретного больного, междисциплинарные знания о болях в области спины, шеи и конечностях являются залогом успешной диагностики и лечения пациентов [2]. И наоборот, формальный подход, стереотипное клиническое мышление затрудняют не только выявление пациентов со специфическими причинами болевых синдромов, но и всю работу в целом.
- Болевые синдромы в неврологической практике / под ред. проф. . изд., перераб. и доп. М.: , 2010. 336 с.
- Боль (практическое руководство для врачей) / под ред. , . М.: РАМН, 2011. 512 с.
- Невропатическая боль: клинические наблюдения / под ред. , , , . М.: РАМН, 2010. 264 с.
- Стандарт оказания медицинской помощи при дорсопатиях (приказ МЗ и СР РФ от № 561).
- Травматология и ортопедия: Руководство для врачей / под ред. : в тт. СПб.: Гиппократ, 2004–2006. Т. 4. 624 с.
- Савченко Ю.П., Лесков Н.Ф., Пузанов Д.П., Федосов остеохондромы лопатки, манифестировавшей формированием кистовидного образования // Хирургия. Журнал им. . 2010. № 1. С. 64–65.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Остеохондромы, липомы, гемангиомы, мезенхиомы кисти

Специалисты ЦКБ РАН в Москве приглашают на диагностику и лечение различных видов опухолей и образований в области кистей рук – остеохондром, липом, гемангиом, мезенхиом. Будь то мягкотканное образование или костное, своевременное обращение в профильное медицинское учреждение является основным условием эффективного и безопасного избавления от него.
Остеохондрома
Остеохондрома – доброкачественное образование над костью в виде гладкого выступа хрящевой ткани размером до 12 см с костномозговым содержимым. Остеохондромы бывают множественными и единичными.
Причины появления таких образований до конца не изучены. Считается, что риск развития остеохондром увеличивают:
- Внутриутробные аномалии формирования скелета;
- Наследственные факторы;
- Облучение.
Остеохондрома кости возникает:
- В области суставов, со временем распространяясь к середине кости;
- Встречается локализация на ребрах, бедренной кости, позвонках, большеберцовой кости, стопе и на лопатке;
- Реже поражаются кисти рук, пяточная кость и плечевая кость.
Кости черепа не поражаются.Болезненность и подвижность отсутствует. Опухоль имеет четкие границы.При небольшом размере образование не беспокоит, болезненность может проявляться при сдавливании сосудов.
Как проходит диагностика?
- После внешнего осмотра пациента направляют на рентген, который покажет образование и его соединение с костью.
- Используется МРТ или КТ, если ситуация неясная.
- Может проводиться морфологический анализ.
Лечение
Единственный используемый метод – операция – удаление образования с основанием и ножкой. Процесс удаления необходим, если:
- Образование увеличивается;
- Имеет большие размеры;
- Сопровождается болевым синдромом;
- Вызывает деформацию скелета.
В остальных случаях пациента наблюдают и контролируют состояние при помощи рентгена.
Прогноз
Заболевание имеет благоприятный прогноз – его рост прекращается с окончанием формирования скелета. Перерождение в злокачественное состояние колеблется от 1 до 10% (при множественных образованиях чаще).
Восстановление после операции проходит быстро. Пациентам назначают лечебную физкультуру и физиотерапевтические процедуры.
Липома
Липома – доброкачественное подвижное образование из жировой ткани (жировик). Его легко пальпировать. Болезненность обычно не возникает кроме случаев множественных образований, задевающих нервы.
Локализуется чаще под кожей, но может возникать там, где есть жировая ткань:
- В печени и легких;
- В сердце и в головном мозге.
- На спине;
- На руке;
- На руке под кожей;
- На ноге.
- На молочной железе.
Образование может перерождаться в злокачественное.
Виды липом
- Фибролипома – твёрдая на ощупь, так как состоит из фиброзных волокон.
- Липофиброма – состоит из мягкой ткани, не вызывает болезненности, растет медленно.
- Миолипома – включает жировые и мышечные клетки.
- Ангиолипома – состоит из жировой ткани и сосудов.
Причины образования
- Нарушение обменных процессов и функции щитовидной железы.
- Разрушение жировых тканей.
- Болезни печени и поджелудочной железы.
- Диабет.
- Наследственность.
Диагностика
- При любых локализациях назначают рентген.
- УЗИ позволяет определить образование в мягких тканях, определить контуры и размер.
- КТ дифференцирует жировик и другие опухоли.
- МРТ позволяет детализировать состояние тканей в области патологии.
- Биопсия проводится при необходимости уточнения природы опухоли.
Лечение
С таким образованием нужно обращаться к хирургу. Поскольку образования быстро растут и могут переродиться в липосаркому, требуется незамедлительное удаление липомы. Для этого используется:
- Оперативная хирургия;
- Ультразвуковые методы удаления, лазер;
- Радиоволновое и криогенное воздействие.
К оперированию прибегают при поражении внутренних органов, черепа и глаз.При диагностировании множества жировиков, удаляют только крупные.Для составления программы лечения необходимо обращаться к иммунологу и эндокринологу.
Гемангиома
Гемангиома – доброкачественная опухоль, чаще проявляющаяся на голове и на шее у девочек. Как правило, обнаруживают сосудистое образование у новорожденных.
Причины образования не выяснены. Предположительно, это вирусная инфекция, которую переносит беременная женщина.
Симптомы патологии
- Поверхностные образования имеют красный или багровый цвет и четкие края. При надавливании образование бледнеет.
- Кавернозные гемангиомы находятся под кожей в виде наполненных кровью узелков.
- Комбинированные гемангиомы – это сочетание поверхностных и подкожных.
- Смешанные образования состоят из разных тканей.
- Гемангиомы промежности и половых органов склонны к изъязвлению.
Как проходит диагностика?
- Диагностирует проблему хирург, используя внешний осмотр и данные лабораторных исследований.
- При помощи УЗИ определяется глубина и расположение, измеряется скорость кровотока и объем опухоли.
- При обширных новообразованиях используют ангиографию.
Гемангиома у взрослых – явление редкое. Чаще всего локализация происходит на шее и на лице, реже – на руке, на пальце руки, на кисти руки, в области заднего прохода, на наружных половых органах. В злокачественную опухоль не перерождается.
Лечение
Заболевание чаще лечат хирурги. Лечить гемангиому нужно сразу после обнаружения:
- При глубоко расположенных образованиях используют хирургическое иссечение;
- При большой площади используют лучевую терапию, воздействуя небольшими фракциями;
- Прижигание (диатермоэлектрокоагуляцию) применяют при точечных образованиях.
- При небольших образованиях сложного расположения используют склерозирующее лечение – инъекции спирта.
- Лечение комбинированных гемангиом требует последовательного использования криогенной и инъекционной терапии.
- Детям показано гормональное лечение.
- Все простые небольшие гемангиомы подлежат прижиганию жидким азотом.
- На большой площади показано использование гормонального и лучевого воздействия.
- При кавернозных и комбинированных поражениях эффективен хирургический, криогенный и склерозирующий метод.
- При образованиях в околоушной области используют комплексное лечение с использованием ангиографии и эмболизацию.
Заболевание чаще лечат хирурги.
При отсутствии лечения у маленьких детей со временем образование может рассосаться. Если образование увеличивается или возникают осложнения, то медлить не рекомендуется. Раннему удалению подлежат сосудистые опухоли на лице, так как риск осложнений слишком велик.
Мезенхимома
Мезенхимома – злокачественное образование, относящееся к саркомным. В его составе можно обнаружить ангиосаркому и липосаркому.
Точные причины возникновения не выяснены. Возможно, это воздействие канцерогенов на плод. Факторами риска являются:
- Вибрация, переохлаждение и ионизирующее излучение;
- Химическое воздействие – токсические вещества, лекарства;
- Бактериальные и вирусные инфекции.
Местом локализации является преимущественно грудная и брюшная полость, средостение и забрюшинное пространство. Проявляется образование болями, кашлем, изжогой, одышкой и чувством переполнения.
Диагностика проводится при помощи рентгенографии, УЗИ, МРТ, биопсии и эндоскопического исследования. Лечение проводится хирургическим путем. Вспомогательные методы – лучевая терапия и химиотерапия.
Где удалить опухоль?
При обнаружении любых образований следует сначала обращаться к терапевту, который направит к профильному специалисту. Операции по удалению новообразований проводят в Москве, в клинике ЦКБ РАН. Запись на консультацию проводится онлайн, на сайте. Цену лечения и другую интересующую информацию можно узнать по указанному телефону.


