Действия рекомендации при укусах мошек и комаров
Распространенность мошек по всему земному шару настолько широка, что данный вид насекомых не обитает только в Антарктиде. Поэтому так много людей ежедневно подвергаются их атакам. Казалось бы, что плохого может сделать миллиметровое насекомое массивному человеку. Но вся сложность заключается в ядовитости их слюны по отношению к тканям человеческого организма. Каждый из подвидов мошек обладает разной токсичностью, вызывая разносторонние патологические отклонения.
Общее научное название реакций организма на укусы мошек называют симулидотоксикозами.
Проявления атаки мошек не заставляют себя долго ждать. Хотя в некоторых ситуациях человек может даже не понять, что с ним случилось, не видя и не ощущая того, чему он подвергся. Это связанно с исключительной агрессивностью большинства представителей мошек. Они настолько быстро нападают, что рецепторы кожи не успевают зафиксировать раздражение. При попадании на поверхность кожи мошка мгновенно выгрызает часть поверхностных её слоев, смазывая раневую поверхность слюной (главное отличие от комаров). Она, выполняя роль анестетика, позволяет насекомому определенное время оставаться незамеченным. Если момент укуса не был ощущен, мошка высасывает кровь и лимфу из раневой поверхности, что необходимо для её жизненного цикла и воспроизведения потомства.
В основе аллергии на укус лежит содержимое слюнных желез насекомого, которое представлено гемолизирующими и аллергенными веществами. Существует закономерность – чем более болезненный укус, тем сильнее реакция на него. Она состоит из проявлений, которые очень наглядно отображены в таблице.
- Преимущественное поражение верхних и нижних конечностей, реже туловища и лица
- Покраснение кожи в местах множественных укусов
- Точечная ранка в центре покрасневшего очага
- Боль и жжение в местах укусов
- Отек и зуд пораженных участков и прилежащих к ним тканей
- Различного рода высыпания от пятен до пузырей или плотных узелков (папул)
- Раны под черным струпом в местах расчесов
- Гипертермия с повышением температуры тела от 37,1С до 39,3С
- Увеличение в размерах регионарных лимфатических узлов и их болезненность
- Ускоренное сердцебиение (тахикардия)
- Снижение артериального давления
Степень выраженности аллергии зависит от нескольких факторов:
Вида мошек и количества укусов
Иммунного статуса организма и возраста человека
Склонности к аллергическим реакциям
Индивидуальной непереносимости компонентов слюны мошек
Заражения укушенных ран инфекцией при их расчесывании
От степени этих условий или их сочетания зависят клинические проявления, длительность и симптомы укусов, а также их исходы. Самым критическим проявлением может быть развитие анафилактического шока, что требует незамедлительных реанимационных мероприятий. Но к счастью, это встречается редко.
Зуд от укуса мошки
Зуд – самая основная жалоба большинства людей. Зуд очень стойкий и заставляет расчесывать пораженные места, что ещё больше усугубляет состояние кожи. Но зафиксирована закономерность – чем больше зуд и местные проявления, тем меньше степень общетоксических реакций. Организм таким образом ограничивает процесс лишь местом локализации очага интоксикации.
Сам по себе зуд, как защитная реакция, носит двоякий характер. С одной стороны он сигнализирует об опасности, с другой – становится причиной дальнейших изменений. Поэтому данный симптом по праву можно назвать центральным в развитии местных изменений при укусах мошки. Все связано с тем, что люди постоянно расчесывают места укусов, занося патогенные гноеродные микроорганизмы в толщу поврежденной кожи. Это становится причиной прогрессирования местных изменений со стороны мягких тканей, их нагноения и длительного течения раневого процесса.
Как снять отек от укуса мошки?
Отечность кожи в зоне укусов – это ещё один из основных симптомов множественных укусов мошки. Стоит отметить, что она носит стойкий характер, длительное время принося дискомфорт вместе с зудом. Причинами отечности становится массивный выброс веществ, вызывающих воспаление в мягких тканях. Иногда она носит настолько обширный и выраженный характер, что распространяется на отдаленные от укуса участки (голова, шея, лицо). Устраняются такие проявления при помощи методов приведенных в таблице.
- Обкладывание укушенных зон холодом
- Придавливание отечных областей. Может быть точечным (только места укусов) или при помощи эластического бинта при распространенном отеке
- Примочки с полуспиртовым (спирт с водой 1:1) или гипертоническим (солевым) растворами
- Натирания борным спиртом
- Локальное нанесение гормональных мазей, обладающих противоотечным эффектом (гидрокортизон, синафлан, тримистин, тридерм)
- Местные противоаллергические препараты – фенистилгель, циновит крем
- Системное (внутривенное, внутримышечное, таблетированное) введение антигистаминных средств – тавегил, лоратадин, кларитин, диазолин
- Терапия глюкокортикоидами: метилпреднизолон, гидрокортизон, дексаметазон
- Противоотечные препараты (L-лизина эсцинат, манит, фуросемид
Объем мероприятий, направленных на уменьшение отека, зависит от интенсивности и скорости его нарастания. В большинстве случаев приходится иметь дело с локальной отечностью, которая неплохо поддается устранению под действием приведенных местных мероприятий. Но в случае молниеносного его нарастания по типу анафилактической аллергической реакции с распространением на шею и органы дыхания возникает непосредственная угроза жизни человека. Реагирование должно быть незамедлительным. Таким пациентам обеспечивают свободный доступ воздуха и как можно быстрее транспортируют в ближайшее лечебное учреждение. К счастью, при укусах мошки такое случается редко.
Что делать, чем лечить укус мошки?
Очень часто множественные укусы мошки становятся настоящей проблемой не только в отношении неприятной симптоматики, но и устойчивости на пути к её устранению. В большинстве случаев следы от укусов беспокоят больных ещё на протяжении длительного времени (2-3 недели). Особенно это актуально, если не предпринимать по этому поводу никаких мероприятий или ограничиваться лишь некоторыми из необходимых. Подход должен быть комплексным, направленным на блокирование всех звеньев патогенеза болезни. Только так можно предотвратить возможные осложнения.
При типичном течении раневого процесса на укус мошки последовательность изменений выглядит так: укус – высыпания – зуд – расчесы – инфицирование кожи – образование раны с воспалением окружающего покрова. Такая же четкая последовательность мероприятий должна подключаться к лечебному процессу, соответствуя патологическим изменениям. Объем необходимых действий в зависимости от стадийности процесса представлен в виде таблицы.
Укус в момент получения, сопровождающийся болью, жжением
- Промыть поверхность кожи чистой холодной водой, лучше с простым серым хозяйственным мылом
- Просушить промокательными движениями. Нельзя растирать
- Придавливание мест укусов пальцами или предметами на несколько минут
- Обработка растворами антисептиков на водной или спиртовой основе (фурацилин, хлоргексидин, декасан)
- Приём обезболивающих и противоаллергийных препаратов (парацетамол, имет, диазолин, кларитин)
Высыпания, возникающие через несколько минут или часов после получения укуса.
- Примочки из содового раствора (1 чайная ложка на стакан воды)
- Если не были приняты антигистаминные препараты, их обязательно вводят
- Натирания нашатырным спиртом
Зуд, сопровождающий укусы на всех стадиях раневого процесса
- Локальное нанесение противозудных мазей и гелей (фенистил, циновит крем)
- Категорически запрещено расчесывать места укусов
- Легкое поглаживание кожи и закрытие влажно-высыхающей повязкой с новокаином (0,5%), фурацилином, полуспиртовым раствором
Расчесы, представленые поверхностными слоями дермы
- Мази глюкокортикоидного ряда (преднизолон, гиоксизон)
- Антисептические мази (тетрациклиновая, офлокаин)
- Препараты на основе йода (бетадин)
- Примочки с борной кислотой
Инфицирование кожи с образованием ран
- Ежедневный туалет ран с мыльным раствором
- Промывание 3% перекисью водорода
- Примочки или промывание водными антисептиками (хлоргексидин, декасан). Спиртовые растворы можно использовать лишь на неповрежденную кожу, так как они вызывают жжение
- Закрытие ран мазевыми антисептическими повязками (левосин, левомеколь, офлокаин)
- В случае выраженной температурной или местной воспалительной реакции назначаются антибиотики (аугментин, азитромицин, ципрофлоксацин)
Покрытие ран черным струпом
- Подлежат хирургической обработке с удалением струпа под которым может скапливаться гной
- Обработка ран по вышеописанной схеме
- Местное применение гормональных мазей на покрасневшую кожу для уменьшения воспаления
- Антибактериальная терапия
- Ежедневные перевязки с водными антисептиками
- Ранозаживляющие мази и гели (метилурацил, актовегин, солкосерил, бепантен, пантенол, циновит крем)
Чего никогда не стоит делать:
Обрабатывать места укусов гигиеническими средствами из разряда бытовой химии. Это может спровоцировать усугубление аллергических проявлений
Расчесывать пораженные области
Наносить гормональные мази непосредственно на раны. Это вызовет жжение и замедлит их заживление. Они наносятся строго вокруг ран в зоне покрасневшей кожи
Пренебрегать применением антибиотиков или противоаллергических средств при наличии показаний
Самостоятельно назначать себе перечисленные группы препаратов.
Обращение за помощью и врачебный контроль обязательны.
Инсектная аллергия и особенности ее терапии
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты
Аллергены насекомых могут вызвать развитие сенсибилизации при попадании в организм несколькими путями: с ядом — при ужалении перепончатокрылых (пчелы, осы и др.); со слюной — при укусе насекомых отряда двукрылых (комары, москиты и др.); ингаляционным и контактным способом — с чешуйками, личинками бабочек, сверчков, жуков и т. п. [1].
Аллергия на укусы насекомых протекает в виде немедленной или замедленной реакции в местах укуса. Обычно укус кровососущих насекомых (комаров, москитов, блох) вызывает локальные проявления в виде отека, покраснения и полиморфной сыпи (папулезной, уртикарной, геморрагической, буллезной, некротической формы) и крайне редко — серьезные аллергические реакции. Иногда на укусы мошек может наблюдаться рожистоподобная реакция в виде острой эритемы, протекающей без повышения температуры и увеличения регионарных лимфоузлов. Аллергены слюны москитов могут быть также причиной развития зудящей узелковой сыпи (флеботодермия). Описаны редкие случаи генерализованной уртикарной сыпи на укус даже одного кровососущего насекомого [1, 2].
Наибольшую опасность представляет ужаление перепончатокрылых насекомых, которые могут вызвать серьезные аллергические реакции вплоть до анафилактического шока. Самым частым аллергеном, вызывающим развитие аллергии, является яд ос и пчел, шмели жалят очень редко [2]. Причем шмели и пчелы жалят только в тех случаях, когда бывают спровоцированы.
Инсектная аллергия чаще встречается в летнее и осеннее время. Насекомые жалят при проведении садовых работ, в местах пикников, привлекают их также дворовые мусорные баки, компостные ямы; не стоит забывать о гнездах ос, которые располагаются, как правило, под карнизами, на чердаках. Однократное воздействие больших доз яда насекомых через ужаление сопоставимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Развитие такой высокодозовой сенсибилизации объясняет, почему распространенность атопии среди пациентов с IgЕ-сенсибилизацией к ядам та же, что и в нормальной популяции [3].
Нормальная реакция на ужаление насекомых обычно проявляется в виде умеренного локального покраснения и отечности, тогда как выраженная локальная реакция — эритемой и сильным отеком, который может нарастать в течение 24–48 ч и сохраняться даже более 10 дней. Одновременно больного могут беспокоить слабость, недомогание, тошнота. В редких случаях имеют место инфекция и воспаление подкожно-жировой клетчатки [2].
Местные реакции лечат наложением на место укуса холодного компресса, используют также наружную терапию топическими противозудными препаратами (Фенистил гель, Псилобальзам), больному дают антигистаминный препарат нового поколения (лоратадин, цетиризин и др.). При сильно выраженной локальной реакции назначают топические кортикостероиды нефторированного ряда (метилпреднизолона аципонат, мометазона фуроат и др.). В наиболее тяжелых случаях местной реакции обосновано назначение 2–3-дневного курса преднизолона в дозе 30–40 мг/сут.
Примерно у 5% больных с выраженной местной реакцией в анамнезе при повторном ужалении насекомого может развиться генерализованная системная реакция с жизнеугрожающим состоянием — анафилактический шок. Чаще всего такие реакции вызываются ужалениями ос, пчел, реже шмелей и шершней; в 30% случаев больные не могут назвать вид ужалившего насекомого.
В США ежегодно погибает около 50 человек от аллергии на ужаление насекомых. Анафилактический шок на ужаление считается также одной из причин необъяснимой внезапной смерти. Большинство летальных случаев в 1998 г. в этой стране было отмечено у лиц в возрасте 40–60 лет, чаще у мужчин (28%), крайне редко — у детей (1 случай среди детей в возрасте 0–9 лет) [4]. В Казани, по данным проф. Р. С. Фассахова и соавторов, с 1993 по 1998 г. в аллергологическое отделение поступило 55 пациентов с аллергией на ужаление насекомого в возрасте от 16 до 70 лет [5]. В 44% случаев реакции были вызваны ужалением ос, в 31% случаев — пчел, шершня — в 1 случае. В популяционном исследовании мы не выявили ни одного случая системной аллергии на укус насекомых при опросе 2147 школьников г. Москвы (2003 г.) [6].
Реакции на ужаление перепончатокрылых насекомых делятся на аллергические, токсические и псевдоаллергические. Гиперчувствительность к яду или слюне насекомых запускается иммунологическими механизмами по немедленному типу с включением аллергенспецифических IgE-антител. Токсические реакции возникают при одновременном ужалении большим количеством насекомых и индуцируются действием ряда медиаторов, содержащихся в их яде. По клинической картине отличить токсические от аллергической реакции иногда бывает довольно трудно. У некоторых больных через 2–7 дней после ужаления могут возникать реакции, напоминающие сывороточную болезнь (артралгии, уртикарная сыпь, недомогание, повышение температуры). Такие больные при повторном ужалении имеют высокий риск развития анафилактического шока [2].
Выше уже говорилось о локальных реакциях при укусе насекомых. Системные реакции встречаются намного чаще местных (до 70% всех случаев ужаления насекомых) и, по мнению ряда авторов, могут различаться по степени тяжести [2, 4]. Однако клинические симптомы анафилактического шока, вызванного ужалением насекомого, хотя и могут варьировать по проявлениям и выраженности, но они ничем не отличаются от анафилактического шока любой этиологии [4].
У больных с анафилактическим шоком в 100% случаев встречаются гемодинамические нарушения: снижение артериального давления, слабость, головокружение. Другие типичные клинические симптомы анафилактического шока — диффузная эритема, сыпь, крапивница и/или ангиоотек; бронхоспазм; ларингоотек и/или нарушение сердечного ритма. У больного могут наблюдаться также такие признаки, как тошнота, рвота, головная боль, потеря сознания; в 5–8% случаев — головная боль, судороги, боль в груди.
Генерализованная крапивница или ангиоотек являются наиболее частой клинической манифестацией анафилаксии (92%) и наблюдаются как изолированно в виде одного симптома, так и на фоне тяжелой анафилаксии [7]. Однако кожные симптомы могут появиться позже или отсутствовать при быстром прогрессирующем течении анафилаксии. Следующие по частоте симптомы — респираторные (ангиоотек гортани, острый бронхоспазм), реже встречаются абдоминальные и гастроинтестинальные симптомы (боль в животе, тошнота, диарея).
Чаще всего симптомы анафилактического шока появляются в течение первых 15 мин после ужаления, причем раннее начало практически всегда ассоциируется с более тяжелым течением и соответственно выраженной симптоматикой заболевания. Дети имеют меньший риск развития повторной анафилаксии, особенно если у них аллергия на ужаление проявлялась в виде кожных симптомов (крапивница, сыпь, отек Квинке). Однако у больных любого возраста с первичным тяжелым анафилактическим шоком в анамнезе при повторном ужалении насекомого возможен рецидив анафилаксии в 70% случаев [2].
Поскольку жизнеугрожающие симптомы анафилаксии могут рецидивировать, больных следует наблюдать в течение первых 24 ч после первых проявлений заболевания (в 20% случаев анафилактический шок может рецидивировать через 8–12 ч после первого эпизода) [7]. Исследователи отмечают бифазное течение анафилаксии, которое клинически не отличается друг от друга, но требует использования достоверно больших доз адреналина.
К факторам, которые усиливают тяжесть анафилактического шока или влияют на его лечение, относят наличие у больного бронхиальной астмы, сопутствующих заболеваний сердечно-сосудистой системы, лекарственную терапию β-адреноблокаторами (Анаприлин, Атенолол, Метопролол и др.), ингибиторами ангиотензинпревращающего фермента и моноаминооксидазы. В таких случаях, с одной стороны, усиливается реакция дыхательных путей на высвобождаемые при анафилаксии медиаторы воспаления, а с другой — уменьшается влияние адреналина: наряду с тяжелой степенью анафилаксии появляется парадоксальная брадикардия, гипотензия, тяжелый бронхоспазм [7]. Экспериментально было доказано, что в таких случаях для купирования бронхоспазма и восстановления β-адренергической чувствительности у больного, принимающего β-адреноблокаторы, дозу неселективного β-агониста тербуталина необходимо увеличить в 80 раз [8]. Применение ингибиторов ангиотензинпревращающего фермента (Капотен, Энап) у ряда больных вызывает кашель, отек гортани или языка с последующим развитием асфиксии. Ингибиторы моноаминооксидазы (моклобемид, ниаламид и др.) замедляют скорость расщепления адреналина, усиливая его побочные эффекты [2, 8].
Наибольшее количество летальных случаев от инсектной аллергии, регистрируемые в группе лиц старшего возраста, связывают с наличием сопутствующих сердечно-сосудистых заболеваний, с приемом лекарств и наличием других возрастных патологических изменений в организме [8].
Лечение и профилактика
Анафилактический шок требует проведения неотложной терапии: незамедлительно у больного оценивают сердечную и дыхательную деятельность, проверяют адекватность поведения. Препаратом выбора при анафилактическом шоке является адреналина гидрохлорид.
Адреналин обладает следующими свойствами:
- оказывает прямое стимулирующее влияние на β- и α-адренорецепторы. Преобладание эффекта возбуждения тех или иных адренорецепторов зависит от дозы препарата и уровня регионарного кровотока;
- способен вызвать сильный спазм периферических сосудов, особенно при заболеваниях почек и других внутренних органов;
- при аллергии немедленного типа препятствует высвобождению из тучных клеток и базофилов гистамина, серотонина, брадикинина и других медиаторов воспаления;
- стимулирует метаболизм, повышая потребление кислорода, вызывает развитие ацидоза вследствие накопления молочной кислоты, усиливает липолиз и способствует возникновению гипергликемии в результате стимуляции гликогенолиза;
В зависимости от диапазона применяемых доз может оказывать эффекты:
Адреналина гидрохлорид выпускают в виде 0,1%-ного раствора в ампулах по 1 мл (в разведении 1 : 1000 или 1 мг/мл); для внутривенного введения 1 мл 0,1%-ного раствора адреналина разводят в 9 мл физиологического раствора. Адреналин нельзя разводить в растворе глюкозы или гидрокарбоната натрия. Важно помнить, что на активность адреналина также влияют условия хранения препарата.
Дозы при внутривенном введении рекомендуются следующие. При развитии анафилактических реакций: 0,1–0,3 мл адреналина (в разведении 1 : 1000) разводится в 9 мл раствора натрия хлорида (от 1 : 100 000 до 1 : 33 000) с последующей инфузией в течение нескольких минут; возможно повторное введение в случае отсутствия чувствительности, а также при стойкой артериальной гипотензии.
При тяжелом терминальном состоянии больного 0,1%-ный раствор адреналина в дозе 0,1 мл разводят в 0,9 мл венозной крови больного (аспирируют непосредственно из вены или катетера) или раствором натрия хлорида (для получения разведения 1 : 10 000), вводят внутривенно в течение нескольких минут; повторно — по показаниям до поддержания систолического артериального давления выше 100 мм рт. ст. у взрослых и 50 мм рт. ст. у детей.
В качестве побочного действия адреналин может вызвать острый инфаркт миокарда, выраженные аритмии и метаболический ацидоз; малые (менее 1 мкг/мин) дозы адреналина могут послужить причиной развития острой почечной недостаточности.
Вероятность развития подобных серьезных осложнений является главной причиной рекомендации воздержаться от широкого применения адреналина самими пациентами. Однако своевременное введение именно адреналина имеет решающее значение для благоприятного исхода анафилактического шока. За рубежом эта проблема решена: больных с любым анафилактическим шоком в анамнезе снабжают специальным шприцом-ручкой — эпинефрином в виде аутоинъектора (Epi-Pen, Аnа-Kit). В научной литературе ежегодно публикуются исследования, посвященные анализу использования аутоинъекторов эпинефрина у пациентов с инсектной аллергией, а также пищевой, латексной и идиопатической анафилаксией в анамнезе. Есть также работы, в которых освещается роль обучающих программ для школьных медсестер и инспекторов школ с целью незамедлительного введения эпинефрина детям с тяжелой формой аллергии и анафилаксией, что в значительной степени облегчается именно с помощью использования аутоинъектора.
Каждый больной, перенесший анафилактический шок, подлежит госпитализации в реанимационное отделение, где проводится инфузионная терапия преднизолоном 1–2 мг/кг каждые 6 ч, физиологическим раствором, глюкозой из расчета 5–10 мл/кг веса пациента; вводятся антигистаминные препараты внутривенно. При резистентной гипотонии назначают допамин (400 мг в 500 мл физиологического раствора, скорость введения — 2–20 мкг/кг/мин) под контролем артериального давления (> 90 мм рт. ст.) или глюкагон (струйно 1–5 мг каждые 5 мин, затем капельно 5–15 мкг/мин) до нормализации артериального давления. Через 1–2 дня из реанимационного отделения больного переводят в аллергологическое или терапевтическое отделение, где ему продолжают гормональную терапию преднизолоном перорально в дозе 10–15 мг в течение 10 дней; назначают антигистаминные препараты II поколения (лоратадин, цетиризин и др.), антибиотики (по показаниям), проводят контроль за функцией почек, печени, сердца, ЭКГ, консультацию невропатолога.
Диагноз IgE-гиперчувствительности к насекомым обязательно следует подтверждать кожными или серологическими пробами. Для постановки правильного диагноза и назначения аллергенспецифической терапии важно определить вид насекомого, вызвавшего реакцию. Локальная реакция без системных проявлений (анафилактический шок) не требует проведения аллергологического обследования. Напротив, кожные пробы на аллергены насекомых обязательно ставят, если в анамнезе у пациента любого возраста отмечались системные реакции жизнеугрожающего характера, а также неугрожающие жизни системные проявления у взрослых и детей (младше 16 лет). Возможна постановка проб также при локальных и токсических реакциях в анамнезе у больного [4]. Разработаны тесты in vitro — определение специфических IgЕ-антител, например: к яду пчелы медоносной, осы, шершня, слепня, комару обыкновенному, огневке мельничной, амбарному долгоносику, голубиному клещу, платяной моли (Allergopharma).
Больным с аллергией на ужаление насекомых аллергенспецифическую терапию назначают только в двух случаях: при системной жизнеугрожающей реакции и системной, не угрожающей жизни реакции у взрослых, имеющих положительные кожные пробы. Дети младше 16 лет с кожными проявлениями, не угрожающими жизни (например, в виде генерализованной крапивницы), не нуждаются в проведении аллергенспецифической иммунотерапии даже при наличии положительных специфических IgЕ-антител в крови. Продолжительность специфической иммунотерапии составляет не менее 5 лет [2, 5].
Лечение пациентов с аллергией на ужаление насекомых — многоэтапный процесс, гораздо более сложный, чем предполагают иногда врачи и сами пациенты. Проблема также в том, что в России до сих пор не производятся тесты для диагностики инсектной аллергии, а самое главное — отсутствуют и отечественные, и зарубежные аллерговакцины, необходимые для проведения аллергенспецифической иммунотерапии тем пациентам, которым этот метод лечения необходим по жизненным показаниям. Препарат «спасения» адреналин в соответствующей форме выпуска и нужной дозировке также не доступен в России для больных с тяжелой формой аллергии и анафилактическим шоком в анамнезе.
Соответствующим медицинским органам необходимо рассмотреть возможность преодоления всех этих неблагоприятных ситуаций. Добиться прорыва в данном направлении частично удастся, если мы обучим пациентов простым превентивным мерам, что нередко является решающим в спасении их жизни. Пациенты должны соблюдать определенные правила, в частности не привлекать насекомых и избегать их укусов, для чего:
— не пользоваться духами и не надевать яркую одежду;
— не есть на улице зрелые фрукты, не подходить близко к мусорным бакам и компостным ямам, которые привлекают насекомых;
— не открывать окна в автомобиле во время езды.
Следует довести до сведения родителей, учителей и школьников информацию о необходимости обеспечивать безопасность окружающей среды ребенку с высоким риском анафилактических реакций на укусы насекомых. Каждый пациент с аллергией на ужаление насекомого должен иметь бирку или браслет с данными о своем диагнозе и письменными рекомендациями по проведению неотложных мер в случае ужаления [1–5].
По вопросам литературы обращайтесь в редакцию.
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Аллергия на укусы насекомых (комар, мошка, оса, пчела, шершень)

Лето — пора цветов, фруктов, ягод, меда и насекомых. На просторах нашей страны представлено огромное разнообразие насекомых, часть которых при укусах могут спровоцировать развитие аллергической реакции у людей с повышенной чувствительностью.
Аллергия на насекомых может появиться в любом возрасте. Если после первого укуса красное пятно вокруг места укуса больше 10 сантиметров, нужно обратиться к врачу-аллергологу. Специальные тесты покажут – это местная реакция или настоящая аллергия. Последняя влечет за собой серьезные последствия: «Иммунная система воспринимает этот белок, как очень угрожающий, и этих антител вырабатывает в 10-100 раз больше. Этот гистамин вызывает расширение сосудов, падение давления, остановку сердца, отеки».
Когда стоит обратиться к врачу
У пациентов, чей организм чересчур восприимчив к яду насекомых, может развиться не местная, а системная реакция на укус. В этом случае потребуется квалифицированная медицинская помощь, так как общая реакция организма представляет угрозу для жизни и здоровья.
Среди симптомов системных аллергических реакций:
- жалобы на проблемы с дыханием, которые могут быть выражены довольно сильно — вплоть до полной потери возможности дышать;
- появление крапивницы на больших участках тела, включая те, на которых укусы отсутствуют;
- обширные отеки — отекает не только область укуса, но и лицо, гортань, шея, что сразу бросается в глаза;
- пациент жалуется на сильный приток крови к лицу, его покраснение, ощущение жара;
- пульс становится слишком частым или вовсе беспорядочным, что негативно сказывается на работе сердечно-сосудистой системы.
Укус комара
Комар не представляет опасности для здорового человека: небольшой зуд и припухлость — это максимальные кожные проявления от его воздействия. Аллергик воспринимает укусы иначе – они могут обернуться серьезными последствиями. Наиболее подвержены риску аллергических проявлений:
- маленькие дети;
- люди с повышенной потливостью;
- люди, часто посещающие места скопления комаров и подвергающиеся их укусам.
Аллергия на насекомых проявляется неприятны колющим ощущением, зудом, покраснением кожи, отечностью. В тяжелых случаях наблюдаются:
- волдыри;
- отечность конечности, лица или большого ареола вокруг ранки;
- аллергическая сыпь вокруг ранки;
- подъем температуры;
- увеличение лимфоузлов;
- снижение аппетита, нарушение сна;
- в качестве осложнения – вторичная бактериальная инфекция.
Все проявления можно поделить на местные (отеки до 10см в диаметре, продолжительностью до 24 часов), общие легкой и средней степени ( крапивница, зуд, отек Квинке), местные тяжелой степени (отек гортани с асфиксией), общие тяжелой степени – вплоть до анафилактического шока.
Первая помощь при острой аллергии на комариный укус:
- приложить охлаждающую подушку из льда, завернутого в ткань;
- смазать ранку антигистаминной мазью;
- если нет мази – приложить на 15-20 минут примочку с содовым раствором (1ч.л на стакан воды);
- принять оральный антигистаминный препарат, продолжать его прием по инструкции еще 3-5 дней.
Самый лучший способ исключить аллергические проявления – профилактический:
- Сетки на окнах, репелленты, фумигаторы, закрытая одежда.
- Используйте пропитки для одежды, кремы, лосьоны, спреи перед выходом из дома.
- Имейте при себе антигистаминные препараты для быстрого предупреждения тяжелых проявлений.
Укус мошки
Аллергия на насекомых этого типа проявляется на вещества, содержащиеся в слюне мошки, наиболее распространена у детей младшего возраста. Аллергия на укус мошки проявляется следующими признаками:
- местные – покраснение кожи, высыпания (папулы, пузыри, пятна), зуд и боль, отек конечностей или лица;
- общие – высокая температура, снижение давления, воспаление лимфоузлов, в редких случаях анафилактический шок.
Первая помощь при укусе мошки осуществляется тем же самым способом, что и при лечении комариных укусов. Особенность проявления этого типа аллергии заключается в сильном зуде, вызывающем желание почесать поврежденный участок. Чтобы этого избежать, рекомендуется нанести асептическую повязку.
Укусы перепончатокрылых (пчела, оса, шершень)
Аллергия после укуса насекомых этих типов является наиболее сильной. Яд перепончатокрылых обладает высокой токсичностью и может вызвать сильнейшую реакцию у аллергика. Насекомые вонзают смазанное ядом жало в кожу (в случае с пчелами жало остается в ранке), и он довольно быстро распространяется вокруг ранки. Наиболее агрессивными из трех видов насекомых являются осы: их жало не остается в коже, они могут кусать многократно и не умирают. Аналогичным действием обладают шершни – их отличие заключается лишь в меньшей агрессивности. Действие яда проявляется по-разному – яд пчел разрушает эритроциты, возбуждает нервные структуры, вызывает отек, боль и воспаление, яд ос и шершней расширяет сосуды, способствует гемолизу эритроцитов, сокращает гладкие мышцы.
Отек при аллергии на укус насекомого – один из самых распространенных симптомов. Часто отекает целая пораженная конечность, глаз или часть лица. Помимо отека также отмечаются следующие реакции:
- местная – жгучая боль, папулы, покраснения;
- общая – озноб, гипертермия, головная боль, учащенное сердцебиение, одышка, тошнота, рвота, обморок;
- при поражении лица или головы – воспаление лимфоузлов, выраженный отек до 8 дней, воспаление всех тканей глаза (панофтальмит), при укусе в рот, небо или губы – сильнейший отек вплоть до удушья.
Первая помощь при укусе пчел:
- удалить жало из кожи, не повредив мешочек с ядом на нем (использовать пинцет, ноготь, стерильную иголку от шприца);
- вытянуть яд, попавший на кожу: приложить содовую примочку на 20 минут;
- нейтрализовать яд: при укусе пчелы – промыть щелочным мылом с водой, осы – раствором уксуса и воды (1:1);
- обработать антисептиком, приложить холод;
- принять внутрь антигистаминный препарат и помазать противоаллергической мазью.
При серьезных общих и местных проявлениях необходимо уложить больного так, чтобы голова и плечи были приподняты. Ни в коем случае не стоит растирать или придавливать место укуса. Немедленно наложить жгут выше места ужаления на 15 см (возможно туго перетянуть ремнем, веревкой, куском материи и т.п.), и лишь затем удалять жало. Если наблюдается изменение и оплывание овала лица, шеи, не следует давать больному таблетку или воду – попытка глотания может спровоцировать удушье.
Если в анамнезе была серьезная аллергическая реакция на укус пчелы, осы или шершня, рекомендуется также немедленно ввести адреналин подкожно – 1,0 мл 0,1%-го раствора адреналина (обколоть место ужаления). Рекомендуется вызвать врача сразу, если вы точно знаете о своей аллергии и высокой вероятности серьезных проявлений, если имели место множественные уколы или укусы в лицо.
Укусы насекомых только кажутся обычной повседневной проблемой человека, увлеченного садоводством. Если кто-то в семье подвержен аллергическим реакциям, необходимо твердо знать, как действовать при развитии аллергии на укус насекомого, уметь грамотно и своевременно оказать первую помощь. Помните, что иногда от этого может зависеть чья-то жизнь.
Рекомендации по профилактике укусов пчел, ос, шершней
В летний период:
- избегайте ульев и осиных гнезд;
- избегайте посещения рынков, пасек;
- не принимайте еду и напитки на открытом воздухе;
- старайтесь вести себя спокойно и не совершайте резких движений, если осы или пчелы вокруг;
- избегайте использования пахнущих косметических средств:
- никогда не ходите босиком по траве;
- избегайте яркой цветной одежды.
Лечение аллергии на укусы насекомых
Лечение аллергии на насекомых начинается с аллергических тестов для исключения чувствительности к другим веществам, вызывающим похожие реакции. По результатам исследования пациенту будет присвоен аллергический статус, после чего назначены соответствующие препараты.
При наличии аллергии на насекомых необходимо всегда иметь при себе антигистаминные препараты и соблюдать правила предосторожности, отпугивающие средства от насекомых.
Также в личной аптечке аллергика должны быть антигистаминные гели, чтобы обработать место укуса. Но даже после первой самостоятельной помощи надо вызывать скорую или ехать в больницу. Потому что после облегчения не исключена повторная аллергическая реакция.
За дополнительной консультацией и для записи на прием к врачу аллергологу в медицинскую клинику Оливия обращайтесь по телефонам:
Укус мошки в глаз: первая помощь, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Лето – прекрасная пора, сезон отпусков. Жара, солнце, море, свежий воздух – и кажется, ничто не может омрачить столь прекрасное времяпровождение. Но только не укус мошки в глаз! Это может стать серьезной проблемой, которая влечет за собой множество проблем и неудобств, а иногда может вызвать серьезные осложнения.

[1], [2], [3]
Реакция на укус мошки в глаз
Чаще всего при укусе мошки развивается аллергическая реакция. Она может быть различной по степени тяжести, по скорости развития реакции. Проявиться реакция может как в течение нескольких минут после укуса, так и спустя несколько дней и даже недель. Тяжесть реакции может быть различной – от легкого раздражения, покраснения, крапивницы до тяжелой формы анафилактического шока, отека Квинке.
Сколько проходит укус мошки в глаз?
Укус мошки может проходить от 2 до 15 дней, в зависимости от чувствительности организма, степени его сенбилизации, состояния иммунной системы, гормонального фона, аллергизации организма. Также на скорость прохождения реакции может влиять текущее состояние организма, в частности, частота болезни человека, хронические, скрытые и текущие заболевания, наличие бактериальной или вирусной инфекции.
Отек после укуса мошки в глаз
Отек развивается как реакция на ферменты, которые попадают в глаз с укусом насекомого. Отек зачастую сопровождается сильным зудом, раздражением, уплотнением тканей. Также может развиться воспалительный процесс, гнойно-септическое воспаление. Наиболее опасным является отек Квинке, который постоянно прогрессирует и может привести к удушью.

[4], [5]
Укус мошки в глаз ребенка
Если ребенка укусила мошка в глаз, нужно как можно быстрее предпринимать меры по оказанию первой помощи. Необходимо дать ребенку противоаллергические (антигистаминные) препараты, которые позволят снизить аллергическую реакцию организма, нормализовать его текущее состояние, позволит предотвратить развитие отека, прогрессирование реакции.
Если у ребенка есть склонность к аллергическим реакциям, есть риск развития прогрессирующего отека, в том числе, отека Квинке. Также может развиться системная реакция организма: повышение температуры тела, развитие общего недомогания, озноба, снижение защитных резервов организма. В свою очередь, нарушение состояния иммунной системы может привести к резкому нарушению гомеостаза организма, развитию дисбактериоза. Как следствие, развиваются различные заболевания, в том числе, заболевания горла, носоглотки. Часто на фоне укуса мошки развивается ринит, риносинусит.
Также опасность состоит в том, что осложнения могут затрагивать и глаз. В первую очередь, развивается конъюнктивит – воспалительное заболевание слизистой оболочки глаза. Сначала воспаление развивается на фоне аллергической реакции, затем может присоединиться инфекция, что приведет к развитию гнойно-септического процесса.

[6], [7], [8]
Лечение укуса мошки в глаз
Если мошка укусила в глаз, в первую очередь нужно удалить из глаза жало, любые остатки насекомого, его выделений. После этого необходимо промыть глаз большим количеством чистой, лучше стерильной воды. Хорошо подходит дистиллированная вода или вода для инъекций. Если таковой нет под рукой, подойдет обычная кипяченая вода. Затем глаз необходимо закапать любыми каплями для глаз.
Наилучшим образом подходят противовоспалительные, антисептические, противоаллергические капли. Это только первая помощь. В дальнейшем обязательно нужно обратиться к врачу, пройти осмотр и пройти необходимый курс лечения, что позволит избежать осложнений.
Помощь при укусе мошки в глаз
Первая помощь заключается в том, чтобы промыть глаз от ядов и ферментов, попавших в глаз с укусом насекомых. Затем необходимо закапать глаз противовоспалительными или антисептическими каплями, которые позволят предотвратить развитие осложнений, в том числе инфекции, воспаления, нагноения. Затем необходимо обращаться к врачу, который назначит лечение. Зачастую лечение включает курс глазных капель или мазь для глаз. При необходимости назначают препараты системного действия: это могут быть противовоспалительные, антигистаминные средства.
Как снять отек после укуса мошки в глаз?
Отек можно снять при помощи примочек на глаз, а также с использованием различных лекарственных средств. Это могут быть капли и мази для глаз. Также при сильном отеке назначают противоаллергические, антигистаминные препараты, которые оказывают системное воздействие на организм.
Средства от укуса мошки в глаз
От укуса мошки можно использовать различные коммерческие средства, которые можно приобрести в аптеке. Чаще всего они продаются в аптеке в виде спреев, мазей, которые наносятся на различные участки тела, в том числе, и на область лица. Также можно использовать растительные, гомеопатические средства, фитопрепараты.
Рассмотрим некоторые растительные отвары, которые рекомендуется применять для проведения примочек, компрессов, промываний глаза.
Хорошо зарекомендовали себя различные травяные сборы, в состав которых входит несколько растений одновременно. Готовить сборы и отвары из них достаточно просто: берут несколько ложек травы и заливают ее 1-2 стаканами кипятка. Затем накрывают плотно крышкой, настаивают 30-40 минут. После этого процеживают и пьют в течение дня.
- Рецепт №1. При сильном отеке, раздражении, на начальной стадии конъюнктивита используют сбор из корня солодки, ромашки, фиалки, семян фенхеля и семян моркови. Используют его в виде отвара. Для приготовления берут растительные компоненты в равных долях, заливают кипятком.
- Рецепт №2. При отеке слизистой оболочки глаза, нависших веках, применяют сбор из лебеды, усиков клубники и фенхеля.
- Рецепт №3. Промывание глаз также проводят при помощи отвара из листьев бадьяна, клевера и корня солодки.
- Рецепт №4. При отеке и нагноении глаз применяют сбор из ландыша майского, багульника болотного, мать-и-мачехи, ромашки и календулы.
- Рецепт №5. Растительный сбор с отваром из кукурузных рыльцев, девясила, мелиссы, листьев ромашки.
- Рецепт №6. При сильных резях в глазах, покраснении и раздражении слизистых оболочек, конъюнктивите, применяют сбор из листьев алоэ, эвкалипта, валерианы, гвоздики. Для устранения воспаления, жжения, зуда рекомендуется добавить плоды фенхеля и корень солодки.
- Рецепт №7. При сильном жжении, слезотечении, отеке слизистой глаза рекомендуется использовать отвар из хвои, камыша болотного, подорожника. Также можно добавить березовые почки.
- Рецепт №8. При аллергической реакции, воспалениях и нагноениях, которые сопровождаются аллергическим компонентом, отечностью слизистых оболочек, применяют сбор из корня солодки, череды, ромашки, хвоща полевого. При длительной болезни можно добавить в сбор бессмертник и девясил. При воспалительных заболеваниях, сильной отечности, которая по носослезному каналу распространяется на область горла и носоглотки, добавляют в сбор шалфей и лаванду.
- Рецепт №9. При затянувшейся болезни применяют сбор из шишек хмеля, череды, хвоща полевого. При прогрессировании отечности и нагноении места укуса на фоне снижения сопротивляемости, усталости, упадка сил, добавляют плоды шиповника, цветки бессмертника, или плоды боярышника.
Рецепт №10. При пересушенной слизистой оболочке глаза, жжении, раздражении, применяют сбор из мать-и-мачехи, листьев подорожника, корня солодки. При затяжном течении можно добавить траву хвоща полевого.
Примочка от укуса мошки в глаз
От укуса могут использоваться примочки. Для этого нужно заранее подготовить раствор, который будет использоваться как средство для примочек. Это может быть раствор лекарственных препаратов, готовые растворы для примочек и промываний глаз, а также можно приготовить средство самостоятельно. Хорошо подходят растительные отвары и гомеопатические средства.
Ромашка лекарственная обладает противовоспалительным, потогонным, жаропонижающим действием, быстро устраняет воспалительный и инфекционный процесс. Применяется при воспалениях слизистых оболочек, нормализует деятельность слезных желез, промывает носослезный канал.
Мята перечная, лофант или мелисса лекарственная – представители одного семейства. Применяются отдельно в виде моноотвара, либо в состави смеси. Прекрасные потогонные средства, которые стимулируют слизистые оболочки и различные рецепторы. Эти растительные компоненты богаты фитогормонами, флавоноидами. Это позволяет быстро устранить воспалительные процессы, снять отек, покраснение, раздражение. Рекомендуется принимать только женщинам, поскольку эти растительные компоненты содержат большое количество женских гормонов, что негативно отражается на состоянии здоровья мужчин.
Боярышник лекарственный представляет собой прекрасное противовоспалительное и антисептическое средство, которое используется для лечения различных заболеваний. Содержит большое количество витамин, микроэлементов, благодаря чему быстро нормализуются обменные процессы в организме, восстанавливает слизистые оболочки. Особенно полезен боярышник беременным женщинам и кормящим матерям, так как дополнительно стимулирует выработку молока, нормализует обменные процессы, стимулирует выработку иммуноглобулина А, который отвечает за нормальное функционирование слизистой оболочки. Снимает проявления аллергии, отек.
Календула лекарственная (ноготки) применяется в виде отваров, настоев, способствует обильному слезоотделению, снижению воспалительного процесса и местной температуры, предотвращает развитие инфекционного и воспалительного процесса, препятствует образованию гнойного экссудата. Календула содержит большое количество витамин, насыщает организм витаминами и питательными веществами.
Мази от укуса мошки в глаз
Может использоваться специальная глазная мазь, которая закладывается за веко. Мазь покупается в аптеке в готовом виде либо готовится в аптечных условиях по индивидуальному рецепту. Мазь для глаз нельзя готовить дома самостоятельно, поскольку для ее изготовления требуются стерильные условия. При хранении также обязательно нужно сохранять герметичность упаковки и стерильность. Закладывают мазь за веко. При этом используются стерильные палочки или специальный наконечник, который идет вместе с мазью.
Капли в глаза от укуса мошки
От укуса мошки в первую очередь используют стерильную воду для промывания глаза. Затем могут потребоваться противовоспалительные, противоаллергические и антибактериальные мази. Хорошо зарекомендовали себя такие капли, как виаль (помогает увлажнить глаз, снять воспалительный процесс). Левомицетиновые капли в своем составе содержат легкий антибиотик (левомицетин), и соответственно, оказывают антисептическое, антибактериальное действие, с также снимают воспаление. Снизить аллергическую реакцию, нормализовать внутриглазное давление можно с использованием альбуцида.

[9], [10], [11]
Народные средства от укуса мошки в глаз
Народная медицина обладает множеством рецептов, которые позволяют быстро избавиться от последствий укуса мошки. Применяют чаще всего примочки на глаз, проводят промывания. При проведении примочек ватный диск или бинт смачивают в заранее подготовленный отвар, или раствор, слегка отжимают и накладывают на глаз. Необходимо полежать с примочкой не менее 30 минут. По мере высыхания ватный диск можно заменять, либо повторно смачивать.
Для промывания используют стерильную пипетку. Жидкость заливают за веко, дают возможность стечь. После процедур рекомендуется как минимум 10-15 минут полежать.
Для лечения отеков и воспалений после укуса мошки используют спорыш (птичий горец). Он обладает противовоспалительным и обезболивающим действием, снижает воспаление, отечность и гиперемию тканей. Восстанавливает слизистую оболочку глаза, способствует образованию слезной жидкости, естественному смачиванию и промыванию глаза. Благодаря высокому содержанию витамина С, эфирных масел и гликозидов, стимулирует местный иммунитет, обеспечивает общеукрепляющее действие. При приеме внутрь дополнительно оказывает еще и общеукрепляющее, тонизирующее воздействие на организм, повышает выносливость и сопротивляемость организма.
Зверобой продырявленный применяется в виде отваров и настоев для примочек, промываний. Используется корневище и корни. Применяется для лечения практически любых воспалительных и отечных заболеваний, в том числе конъюнктивитов. Быстро снимает отек и воспаление, успокаивает, восстанавливает слизистую оболочку глаза.
Донник лекарственный используется в виде отваров и настоев для примочек и промываний. Применяются верхушки побегов с листьями и цветками. Растение ядовитое, поэтому принимать его следует с осторожностью. Быстро снимает отек, смягчает раздраженную слизистую оболочку. Предотвращает развитие гнойного и воспалительного процесса, препятствует развитию инфекции.
Гвоздика обыкновенная применяется для лечения воспалительных процессов. Снимает симптомы интоксикации, отек, воспаление и раздражение слизистой оболочки. Применяется в виде отваров, настоев. Гвоздика может использоваться также для приема внутрь, поскольку оказывает системное действие на организм. Это помогает снять воспаление, в том числе, с глаза. Устраняет заложенность носа, воспаление слизистой оболочки.
Рябина черноплодная используется в качестве противовоспалительного, противоотечного и обезболивающего средства. Часто используют для промываний глаза, примочек, компрессов. Также рябина обладает противомикробным действием, эффективна как в отношении бактерий, так и в отношении вирусов. Это предотвращает развитие инфекции и препятствует развитию воспалительного процесса.
С помощью растительных отваров укус мошки в глаз вылечить проще всего, поскольку они содержат большое количество активных компонентов, оказывают пролонгированное действие.

[12], [13], [14]
УКУСИЛИ!

Комар и мошка неядовиты, но при укусе под кожу человека попадает антикоагулянт (вещество, которое препятствует свертыванию крови). Поэтому место укуса очень сильно чешется.
В месте укуса комара появляется покраснение и маленький волдырь, который зудит, сам по себе укус малоболезненный. А вот укус мошки вообще сразу не чувствуется. Зуд, жжение появляются на следующий день, и они гораздо сильнее, чем при укусе комара, плюс место укуса мошки сильно краснеет и отекает.
Что делать: Чтобы снять зуд, приложите что-то холодное (лед). Можно также сделать компресс с раствором соды (половина чайной ложки на стакан воды). Укус можно смазать антигистаминным кремом (гелем, мазью) или специальным Бальзамом после укусов.
Важно: надо следить, чтобы ребенок не расчесал места укусов, иначе ранка может инфицироваться. Укус мошки заживает долго.
Слепень – это большая муха, которая любит влажное место и солнце. Укус этого насекомого очень болезненен.
В месте укуса сразу же появляется большой волдырь, который сильно чешется.
Что делать: место укуса промыть водой с мылом или обработать антисептиком. Чтобы снять зуд и отек, надо приложить холод, поможет тот же содовый компресс, антигистаминный крем (гель, мазь).
Важно: слепни совершенно безопасны в тени и нападают исключительно на солнечных лужайках, поближе к водоемам. Если укус расчесать, то заживать он будет долго.
Пчелы, осы, шмели
Пчелы, осы, шмели, шершни (огромные осы) – эти насекомые не просто кусают, они жалят и с помощью жала вводят в организм человека сильный белковый яд. Пчелы при укусе оставляют в ранке жало, так что кусают единожды, а вот остальные жалящие могут напасть еще раз.
В месте укуса появляются жгучая боль, покраснение, отек и зуд кожи, место вокруг ранки становится горячим, если укусила пчела, то видно жало. Иногда из-за яда может возникнуть интоксикация или сильная аллергия: у ребенка болит голова, он слабый и вялый, его тошнит или даже рвет, у него нарушается координация, поднимается температура тела, редко, но бывает и потеря сознания. Такая же реакция бывает, если ужалило сразу несколько насекомых.
Что делать: удалить жало, если оно есть (лучше сделать это пинцетом). Ранку промыть с мылом или обработать перекисью водорода. Наложить холод. Можно смазать больное место антигистаминным кремом (мазью, гелем). Если на коже появился отек и сильное покраснение, надо дать ребенку антигистаминное средство внутрь. После укуса примерно полчаса нужно наблюдать за малышом. В случае осложнения необходимо вызывать врача.
Важно: если укусов несколько, если они находятся во рту, на лице, шее, то лучше поехать в больницу или вызвать врача: в этих местах очень сильно распространяется отек.
Клещ впивается в кожу и выделяет в ранку большое количество слюны, вместе с ней в организм человека могут попасть возбудители различных инфекций, самые распространенные: энцефалит и боррелиоз (болезнь Лайма). Сам по себе укус клеща никак не чувствуется
В месте укуса видна черная точка разных размеров – это и есть сам клещ. Никакого отека или зуда нет.
Что делать: клеща надо извлечь. Лучше сделать это в травмпункте или больнице, потому что если нет навыка, то легко оторвать тело клеща, а его головка и хоботок останутся в коже. Но если врачи далеко, то можно пинцетом попробовать выкрутить насекомое, как винтик (нельзя тянуть, только выкручивать). Капать на клеща масло и ждать, что он отвалится сам, бесполезно. Желательно удаленного клеща сдать на анализ, чтобы узнать, не является ли он носителем инфекции.
- Эти вещества защищают от укусов, но надо понимать, что яды, опасные для насекомых, опасны и для человека. Пользоваться репеллентом надо, только если действительно насекомых очень много или их укус вызывает сильную реакцию у ребенка.
- Надо наносить только детское средство с малой концентрацией действующего вещества (до 10%). В репелленте не должно быть диэтилтолуамида (ДЭТА). Он токсичен, поэтому у детей до 6 лет его не используют даже для одежды.
- На лицо нельзя наносить аэрозоль – только крем, мазь или гель. Нельзя обрабатывать репеллентом участки с царапинами, ранками, воспалениями, губы и веки. Нет смысла обрабатывать участки кожи, скрытые одеждой.
- После прогулки надо поменять одежду, принять душ и смыть с ребенка остатки вещества.
- Если есть аллергия, то репеллентом лучше вообще не пользоваться.
Как предупредить укус
Предупредить укус насекомого проще, чем потом его лечить:
- Сладкие фрукты и десерты надо накрывать, иначе они привлекут много насекомых. Прежде чем дать ребенку сок из чашки или кусок арбуза, надо посмотреть, не притаилась ли там оса или пчела. А после еды стоит протереть губы малыша мокрой салфеткой.
- Яркие и цветастые платья сильно привлекают насекомых. Любят они и цветочные запахи. Так что на природе лучше одеваться неброско и не есть сладкую пищу.
- Ребенку лучше не ходить босиком по траве или песку – там может быть сидеть пчела или оса.
- Гуляя по лесу или лугу (место, которое очень любят клещи), надо надеть одежду с закрытыми рукавами, брюки с манжетами внизу (или заправить их в обувь). На голову надеть кепку или панаму. Каждый час стоит внимательно осматривать одежду и тело ребенка.
Насекомые любят кусать именно детей, ведь кожа у них тонкая, а кровообращение очень активное.
Укус осы или пчелы ребенок может получить, неосторожно наступив на насекомое босой ногой, или если малыш ест какой-то сладкий фрукт, на который вдруг село насекомое.
Все кровососущие ищут жертву, прежде всего по температуре тела. К «горячим» людям они подлетают быстрее. А еще насекомых привлекает особый запах пота.
Осторожно пользуйтесь дымящимися спиралями – малыш не должен вдыхать их пары, они могут быть токсичны. То же самое относится и к электрофумигаторам (с пластинами или жидкостью). Применять их можно только в помещении с открытыми окнами.
Если вы живете или часто гуляете в местности, где малыша могут укусить, всегда держите при себе антигистаминное средство. Оно может срочно понадобиться, если у ребенка появится сильная аллергия после укуса.
Сколько дней держится отек после укуса мошки в глаз
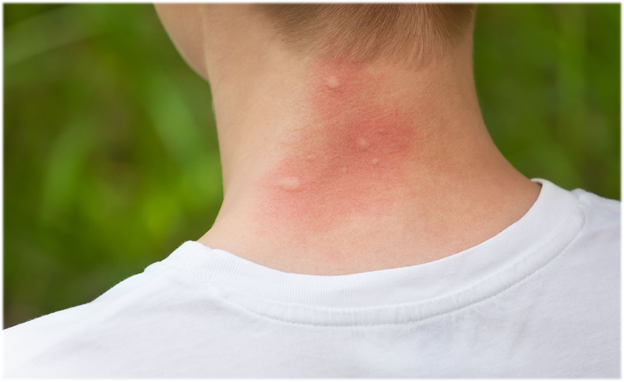

Этим летом уже каждый из нас ощутил на себе всю «радость» укусов насекомых. Комары в этом сезоне оказались особенно надоедливыми.
Укусы насекомых не только неприятны по ощущениям, но могут таить и некоторые опасности, о которых лучше знать заранее и быть вооруженным.
Чем же опасны укусы?
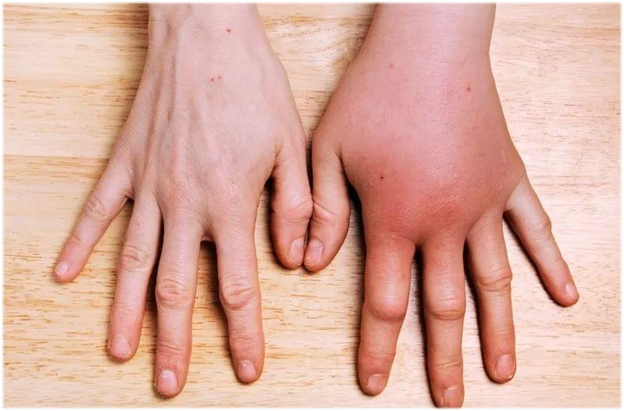
На первом месте аллергическая реакция. После укуса любого насекомого может возникнуть анафилактическая реакция. Не у всех. Особенно это касается людей с аллергическими реакциями в анамнезе.
Анафилактическая реакция возникает молниеносно. Человек ощущает слабость, далее быстро нарастают симптомы, такие как затруднённое дыхание, учащение сердцебиения, потеря сознания.
Это опасное для жизни состояние. Нужна неотложная медицинская помощь.
Наиболее часто встречается аллергическая реакция на укусы насекомых в виде нестерпимого зуда, воспаления места укуса. Когда таких укусов множество, то это доставляет огромный дискомфорт и повлечь риск присоединения вторичной инфекции.
Вторая, не менее важная проблема, связанная с укусами насекомых – инфекции.
У всех на слуху болезнь Лайма (боррелиоз), клещевой вирусный энцефалит, малярия и другие инфекции, связанные именно с укусами насекомых. В данном случае насекомые являются переносчиком возбудителя инфекции.
О ком пойдёт речь?
Мы рассмотрим укусы комаров, клещей, ос, пчёл, слепней, мошек — это наиболее частые причины летних неприятностей, связанных с укусами. Также можно пострадать от укусов клопов, пауков, блох.
Укусы комаров

Нестерпимый зуд – реакция на белки, содержащиеся в слюне насекомого, которую он впрыскивает в процессе высасывания крови для того, чтобы остановить процесс свёртывания крови.
В некоторых странах с укусами комаров могут передаваться такие заболевания, как малярия, лихорадка Зика, лихорадка Денге, желтая лихорадка.
Укусы клещей
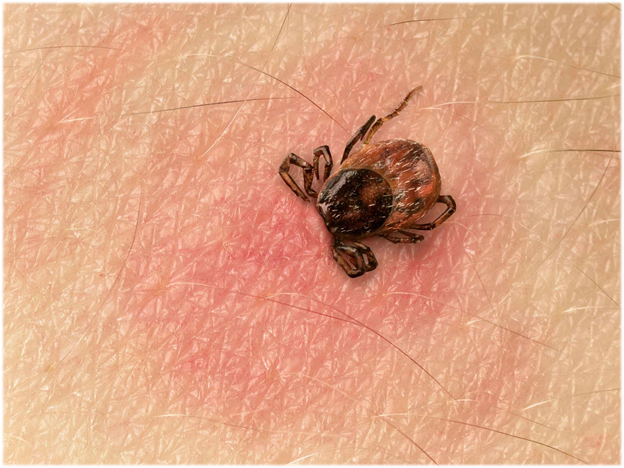
Момент укуса клеща безболезненный. Его обнаруживают уже присосавшимся. Опасность состоит в том, что клещи переносчики серьезных заболеваний – клещевого вирусного энцефалита, болезни Лайма, гранулоцитарного анаплазмоза человека и моноцитарного эрлихиоза человека. Отличительная особенность боррелиоза (болезни Лайма) – круглая кольцевая сыпь, напоминающая круги.
Укусы ос и пчёл

Осы, пчелы и шершни имеют жало для самообороны. Жало содержит яд (ядовитое вещество), который попадает в место укуса, вызывая резкую боль и жжение. Также может появиться отёк, воспаление, покраснение и зуд. Самое опасное – анафилаксия: отёк лица, удушье, головокружение. Необходима срочная медицинская помощь.
Укусы слепней
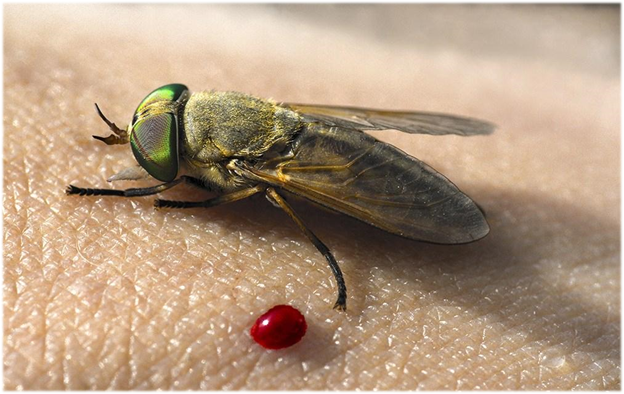
Слепни нападают в жаркую душную погоду.
Укус слепня довольно болезненный, может вызвать резкое жжение. Часто возникает ощущение зуда, воспаление и припухлость в области укуса. Возможно даже появление гематомы.
Укусы мошек

Существует около 4000 видов кусающихся мошек. Самые маленькие из мух, нападающих на людей, могут иметь размеры от 1 до 3 мм. Несмотря на их крошечный размер, укусы мошек могут раздражать и даже вызывать местную болезненную реакцию.
Укусы блох
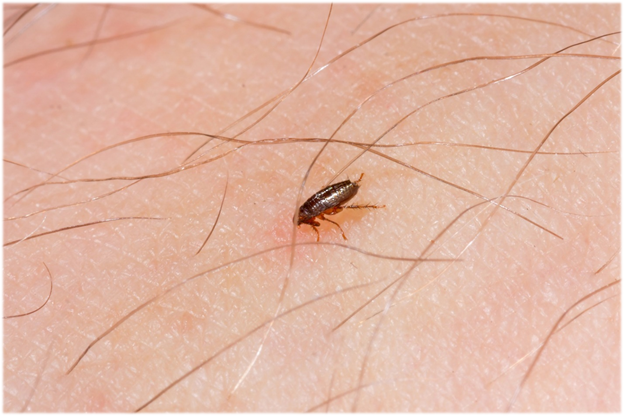
Укусы блох оставляют зудящий рубец на коже, часто на лодыжках и ногах.
Общие симптомы
После укуса, даже если вы не ощутили его, на теле можно обнаружить красное, болезненное, зудящее, как правило, округлое пятно.
Что делать, если вас укусили или ужалили?
В первую очередь, если укусил клещ – его нужно вытащить. Если нет возможности сделать это самостоятельно, обратитесь в травмпункт. Если укусила оса или пчела, необходимо достать жало. Далее важно промыть пораженный участок водой с мылом, можно сделать холодный компресс.
Боль, отек и зуд иногда могут длиться несколько дней. Спросите своего лечащего врача о лекарствах, которые могут помочь. Это могут быть обезболивающие средства, кремы от зуда и антигистаминные препараты.
Когда обращаться за медицинской помощью?
Если симптомы после укуса усиливаются в течение длительного времени.
Вы были укушены или ужалены в области рта, рядом с горлом, или в области глаз.
Большая площадь (около 10 см или более кожи) вокруг укуса становится красной и опухшей.
Появились симптомы присоединения инфекции, такие как гной или усиливающиеся боль, отек.
Появились симптомы инфекции, такие как высокая температура, недомогание.
Немедленно обратитесь за скорой медицинской помощью, если у вас или у кого-то есть симптомы тяжелой реакции, такие как:
Одышка или затрудненное дыхание.
Отек лица, полости рта, горла.
Головокружение или слабость.
В этих случаях требуется неотложная помощь в больнице.
Как предотвратить укусы насекомых

Сохраняйте спокойствие и медленно уходите, если рядом осы, шершни или пчёлы – не размахивайте руками и не сбивайте их.
Носите закрытую одежду.
Не ходите босиком по траве.
Нанесите средство от насекомых на открытые участки кожи или на одежду в соответствии с инструкцией – наиболее эффективны репелленты, содержащие 50% ДЭТА (диэтилтолуамид).
Избегайте использования сильной парфюмерии, таких как мыло, туалетная вода, духи, шампуни и дезодоранты. Они могут привлекать насекомых.
Будьте осторожны, находясь рядом с цветущими растениями, мусором, вблизи водоемов и на открытых площадках, где продают еду.
Также рекомендовано принять дополнительные меры предосторожности, если вы путешествуете в ту часть мира, где существует риск серьезных заболеваний. Например, вам могут посоветовать принимать противомалярийные таблетки, чтобы избежать малярии.


