Остеоартроз голеностопного сустава
Голеностопные суставы очень уязвимы, поэтому за их состоянием необходимо следить. Избыточная нагрузка, монотонная работа, возрастные факторы негативно влияют на ткани, что приводит к разрушению хрящей, болям, а в дальнейшем — к инвалидности, если вовремя не посетить врача и не пройти лечение.
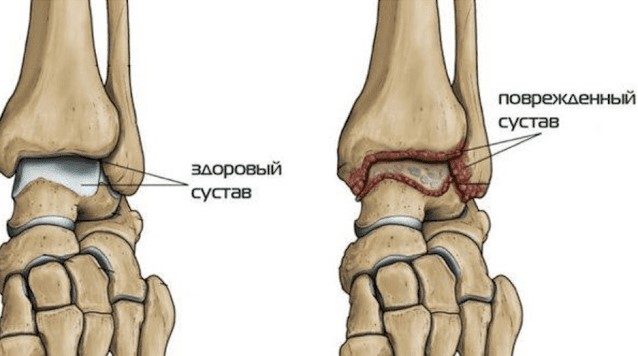
Некоторые заболевания поражают конкретные суставы. Остеоартроз голеностопного сустава проявляется у пациентов разного возраста и ухудшает качество жизни. Процесс развития болезни хорошо исследован. Деформирующий остеоартроз голеностопного сустава — заболевание, которое сопровождается дегенеративным процессом в хрящевых тканях. Болезнь выявляют по соответствующим симптомам, также пациент проходит дополнительные обследования.
Все тесты проводятся на базе официально аккредитованной Роспотребнадзором лаборатории в соответствии с Постановлением главного государственного санитарного врача Российской Федерации
Беговая
Марьино
Отрадное
Чертановская
Щёлковская
Беговая
Марьино
Отрадное
Пролетарская
Чертановская
Щёлковская
Юго-Западная
Щёлковская
Чертановская
Щёлковская
Марьино
Октябрьская
Чертановская
Щёлковская
Причины
Патология возникает по нескольким причинам. Артроз является скорее собирательным термином, которым обозначают износ суставов разной степени тяжести. Деформирующий остеоартроз голеностопа возникает:
-
у спортсменов, стопы которых подвергаются чрезмерной нагрузке;
Чем раньше будет выявлено заболевание, тем легче его будет вылечить. Остеоартроз стопы 1 степени лечению поддается легче, чем остеоартроз стоп 2 степени. Поэтому при появлении первых признаков разрушения суставов, патологических процессов в хрящевых тканях стоит обратиться к специалисту.
Симптомы
Несложно диагностировать остеоартроз стопы по симптомам. Симптоматика бывает разной в зависимости от стадии болезни. При заболевании отмечаются:
-
щелчки в суставе, глухой хруст;
При остеоартрозе стопы симптомы и методы лечения тесно связаны. Клинически описаны четыре стадии расстройства — от 0 до 3. На нулевой стадии болезнь никак не проявляется внешне, человек может чувствовать усталость, боль в области щиколотки. Зона сочленения затекает, но часто это списывают на физическую нагрузку. Позже отмечается так называемая «стартовая» боль, когда болезненность возникает с утра и пропадает под нагрузкой.
При явном остеоартрозе голеностопного сустава симптомы и лечение тщательно записываются в карточку пациента. На первой стадии заболевание не деформирует хрящ явно, развитие болезни протекает скрыто. Больной может не обращаться в клинику, потому что проблема не выражена. И напрасно, ведь при остеоартрозе голеностопного сустава 1 степени лечение помогает быстрее и требует менее радикальных мер.
Остеоартроз 1 степени стопы не деформирует, суставы тоже внешне выглядят нормально. Но на второй стадии развития уже отчетливо прощупываются суставные уплотнения, суставная щель сужается. Снаружи сустав выглядит нормальным, но он стремительно меняется. Заболевание прогрессирует, пациент постоянно чувствует боль — при движении и в состоянии покоя.
Когда на этой стадии проводится диагностика с помощью рентгена, на снимках отчетливо видны кистозные образования, остеофиты. Болезненные ощущения на этой стадии сопровождаются глухим хрустом сустава. Он отличается от обычного хруста, который издает здоровый сустав. Деформирующий остеоартроз 2 ст суставов стоп становится поводом сменить место работы. Если деформация профессиональная, человек уже не может заниматься прежней деятельностью.
Остеоартроз голеностопного сустава 3 степени диагностируется визуально — врач без специального оборудования видит искривление стопы. Пациент хромает, у него сильно меняется походка. В области сустава возникают костные воспаления, причина которых — миктротравмирование костными наростами. Диагностика с помощью рентгеновского аппарата показывает на значительное сужение щели.
Если заболевание не лечить, больной может стать инвалидом из-за патологических процессов в суставе. Дальнейшее развитие болезни сопровождается увеличением числа остеофитов, полным исчезновением суставной щели, постоянной болью. Пациент уже не может самостоятельно передвигаться из-за болезни. Сустав либо полностью теряет подвижность, либо возникает чрезмерная подвижность сочленения. Второй вариант развития заболевания не лучше первого.
Диагностика
Деформирующий остеоартроз стопы диагностируют разными методами. Помимо визуального осмотра и пальпации применяются также исследования с помощью рентген-аппарата, КТ, МРТ. У каждого метода есть свои плюсы и минусы. Аппаратные способы диагностики используют на всех стадиях болезни, даже когда диагноз очевиден. Это нужно для максимально высокой точности диагностики и получения дополнительных сведений о состоянии сустава.
Остеоартроз плюсневых костей стопы виден при проведении рентгеновской диагностики. Это самый быстрый, доступный и простой способ пройти исследование и получить результаты. В многих клиниках есть такие кабинеты, где можно сделать снимок без ожидания. Стоит процедура обычно недорого. Недостаток метода в том, что он уступает в точности МРТ и КТ.
Остеоартроз суставов стопы могут диагностировать на КТ. Компьютерная томография делает доступной снимки срезов поврежденного сустава. Это один из самых точных методов диагностики. Предварительная подготовка к процедуре, как и при рентгене, не требуется. Однако КТ стоит ощутимо дороже. Кроме того, не в каждой клинике можно быстро пройти такую процедуру.
Есть еще МРТ, этот метод считают самым лучшим. Чтобы лечение остеоартроза стоп ног прошло успешно, требуется высочайшая точность диагностики, и магнитно-резонансная терапия обеспечивает такую точность. Врач получает трехмерную картинку всей проблемной зоны с возможностью увеличения и просмотра под разными углами. Специальная программа обрабатывает данные и визуализирует картинку. Лучевой нагрузки на организм нет. МРТ имеет свои минусы:
Лечение
При терапии заболевания учитывают стадию болезни, причины патологии, противопоказания. При остеоартрозе голеностопного сустава 2 степени лечение только физиотерапией не будет так эффективно, как при терапии на начальном этапе. Кроме физиотерапии врачи назначают курсы прием лекарств с учетом противопоказаний и индивидуальных особенностей больного. Полезной может оказаться лечебная гимнастика, которая нагружает другие сочленения.
Если у пациента остеоартроз стопы 2 степени, лечение будет (скорее всего) консервативным. Больному назначат курс лекарственных средств: нестероидные противовоспалительные препараты, миорелаксанты, протезы синовиальной жидкости, хондропротекторы. Возможен прием кортикостероидов, витаминов.
На запущенной стадии проводится операция, в ходе которой удаляют кусочки хряща, устанавливают эндопротезы и проводят другие манипуляции. Это единственный способ помочь больным, состояние которых критическое. Сегодня операции проводятся малоинвазивными методами, поэтому после хирургического вмешательства больные быстро восстанавливаются.
Артроз голеностопного сустава
Артроз голеностопного сустава – это хроническое заболевание, поражающее суставные хрящи, а в последующем и другие структуры сустава (капсулу, синовиальную оболочку, кости, связки). Имеет дегенеративно-дистрофический характер. Проявляется болями и ограничением движений, в последующем отмечаются прогрессирующие нарушения функций опоры и ходьбы. Диагноз выставляется на основании симптомов, данных осмотра и рентгенографии. Лечение обычно консервативное, используются противовоспалительные препараты, хондропротекторы и глюкокортикоиды, назначается ЛФК и физиолечение. В тяжелых случаях проводится санационная артрокопия, артродез или эндопротезирование.
МКБ-10

Общие сведения
Артроз голеностопного сустава – заболевание, при котором постепенно разрушается суставной хрящ и окружающие ткани. В основе болезни лежат дегенеративно-дистрофические процессы, воспаление в суставе носит вторичный характер. Артроз имеет хроническое волнообразное течение с чередованием ремиссий и обострений, постепенно прогрессирует. Женщины и мужчины страдают одинаково часто. Вероятность развития резко увеличивается с возрастом. Вместе с тем, специалисты отмечают, что болезнь «молодеет» – каждый третий случай артроза голеностопного сустава в настоящее время выявляется у лиц моложе 45 лет.

Причины
Первичный артроз возникает без каких-либо видимых причин. Вторичное поражение голеностопного сустава развивается под действием каких-то неблагоприятных факторов. И в том, и в другом случае в основе лежит нарушение обменных процессов в хрящевой ткани. Основными причинами и предрасполагающими факторами формирования вторичного артроза голеностопного сустава являются:
- крупные внутри- и околосуставные травмы (переломы таранной кости, переломы лодыжек, надрывы и разрывы связок);
- операции на голеностопном суставе;
- чрезмерная нагрузка: слишком интенсивные занятия спортом, длительная ходьба или постоянное пребывание в положении стоя, обусловленные условиями труда;
- ношение обуви на каблуках, излишний вес, постоянные микротравмы;
- болезни и состояния, связанные с нарушением обмена веществ (сахарный диабет, подагра, псевдоподагра, недостаток эстрогенов в постменопаузе);
- ревматические заболевания (СКВ, ревматоидный артрит);
- остеохондроз поясничного отдела позвоночника, межпозвонковые грыжи и другие состояния, которые сопровождаются ущемлением нервов и нарушением работы мышечного аппарата стопы и голени.
Реже причиной возникновения артроза становятся неспецифический гнойный артрит, артрит при специфических инфекциях (туберкулез, сифилис) и врожденные аномалии развития. Определенную роль в развитии артроза играют неблагоприятная экологическая обстановка и наследственная предрасположенность.
Патогенез
В норме суставные поверхности гладкие, эластичные, беспрепятственно скользят друг относительно друга во время движений и обеспечивают эффективную амортизацию при нагрузке. В результате механического повреждения (травмы) или нарушения обменных процессов хрящ утрачивает гладкость, становится шершавым и неэластичным. Хрящи «трутся» при движениях и травмируют друг друга, что приводит к усугублению патологических изменений.
Из-за недостаточной амортизации избыточная нагрузка передается на подлежащую костную структуру, в ней тоже развиваются дегенеративно-дистрофические нарушения: кость деформируется и разрастается по краям суставной площадки. Из-за вторичной травматизации и нарушения нормальной биомеханики сустава страдает не только хрящ и кость, но и окружающие ткани.
Капсула сустава и синовиальная оболочка утолщаются, в связках и околосуставных мышцах формируются очаги фиброзного перерождения. Уменьшается способность сустава участвовать в движениях и выдерживать нагрузки. Возникает нестабильность, прогрессирует болевой синдром. В тяжелых случаях суставные поверхности разрушаются, опорная функция конечности нарушается, движения становятся невозможными.
Симптомы
Вначале выявляется быстрая утомляемость и нерезкие боли в голеностопном суставе после значительной нагрузки. В последующем болевой синдром становится более интенсивным, его характер и время возникновения меняются. Отличительными особенностями болевых ощущений при артрозе являются:
- Стартовые боли. Появляются после состояния покоя, а затем постепенно исчезают при движениях.
- Зависимость от нагрузки. Отмечается усиление болей при нагрузке (стоянии, ходьбе) и быстрая утомляемость сустава.
- Ночные боли. Обычно появляются под утро.
Состояние меняется волнообразно, в период обострений симптомы более выраженные, в фазе ремиссии вначале исчезают, затем становятся менее интенсивными. Наблюдается постепенное прогрессирование симптоматики в течение нескольких лет или десятилетий. Наряду с болями определяются следующие проявления:
- При движениях может возникать хруст, скрип или щелчки.
- В период обострения околосуставная область иногда припухает и краснеет.
- Из-за нестабильности сустава пациент часто подворачивает ногу, возникают растяжения и надрывы связок.
- Отмечается скованность и ограничение движений.
Осложнения
В период обострения могут возникать реактивные синовиты, сопровождающиеся накоплением жидкости в суставе. На поздних стадиях выявляется выраженная деформация. Движения резко ограничиваются, развиваются контрактуры. Опора затрудняется, при передвижении пациенты вынуждены пользоваться костылями либо тростью. Отмечается снижение или утрата трудоспособности.
Диагностика
Диагноз артроз голеностопного сустава выставляется врачом-ортопедом на основании опроса, данных внешнего осмотра и результатов дополнительных исследований. При осмотре на начальных стадиях изменения могут отсутствовать, в последующем выявляются деформации, ограничение движений, боли при пальпации. Ведущее значение отводится визуализационным методикам:
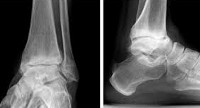
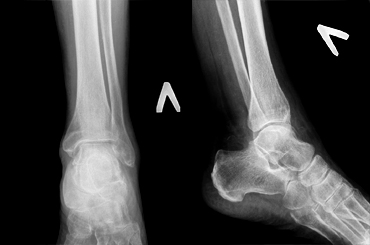
- Рентгенография голеностопного сустава. Играет решающую роль в постановке диагноза и определении степени артроза. О патологии свидетельствует сужение суставной щели, разрастание краев суставных поверхностей (остеофиты). На поздней стадии выявляются кистовидные образования и остеосклероз субхондральной (расположенной под хрящом) зоны кости.
- Томографические исследования. Применяются при наличии показаний. В сложных случаях для более точной оценки состояния костных структур пациента дополнительно направляют на компьютерную томографию, для исследования мягких тканей – на МРТ голеностопного сустава.
Лабораторные анализы без изменений. При необходимости для установления причины артроза и дифференциальной диагностики с другими заболеваниями назначают консультации смежных специалистов: невролога, ревматолога, эндокринолога.

Рентгенография голеностопного сустава. Выраженный артроз голеностопного сустава и других суставов стопы.
Лечение артроза голеностопного сустава
Лечение патологии длительное, комплексное. Обычно пациенты наблюдаются врачом-ортопедом амбулаторно. В период обострения возможна госпитализация в отделение травматологии и ортопедии. Важнейшую роль в замедлении прогрессирования артроза играет образ жизни и правильный режим двигательной активности, поэтому пациенту дают рекомендации по снижению веса и оптимизации нагрузки на ногу.
Медикаментозная терапия
Подбирается индивидуально с учетом стадии артроза, выраженности симптоматики и сопутствующих заболеваний. Включает средства общего и местного действия. Используют следующие группы медикаментов:
- НПВС общего действия. Обычно применяют таблетированные формы. Индометацин, мелоксикам, диклофенак и их аналоги показаны в период обострения. Средства оказывают негативное влияние на слизистую оболочку желудка, поэтому при заболеваниях ЖКТ предпочтительны «щадящие» медикаменты (целекоксиб, нимесулид).
- НПВС местного действия. Рекомендованы как в период обострения, так и в фазе ремиссии. Могут назначаться в качестве альтернативы при возникновении побочных эффектов от таблетированных форм. Выпускаются в виде мазей и гелей.
- Хондропротекторы. Вещества, способствующие нормализации обменных процессов в хрящевой ткани. Применяются в виде кремов, гелей и препаратов для внутрисуставного введения. Используют медикаменты, содержащие глюкозамин и гидролизат коллагена.
- Гормональные средства. При выраженном болевом синдроме, который не удается купировать с помощью медикаментов, выполняют внутрисуставное введение кортикостероидов с периодичностью не чаще 4 раз в год.
- Стимуляторы обменных процессов. Для улучшения местного кровообращения и активизации тканевого обмена назначают пентоксифиллин и никотиновую кислоту.
Физиотерапевтическое лечение
Пациенту назначают комплекс лечебной физкультуры, разработанный с учетом проявлений и стадии заболевания. Больного направляют на физиопроцедуры. При лечении артроза применяют массаж и УВЧ. Кроме того, в лечении патологии используют:
- лазеротерапию;
- тепловые процедуры (озокерит, парафин),
- лекарственный электрофорез и ультрафонофорез.
Хирургическое лечение
Показано на поздних этапах заболевания при неэффективности консервативной терапии, выраженном болевом синдроме, ухудшении качества жизни больных, ограничении трудоспособности. Операции осуществляются в стационарных условиях, бывают открытыми и малоинвазивными:
- Артроскопические вмешательства. При значительном разрушении хряща осуществляют артроскопическую хондропластику. Санационную артроскопию (удаление образований, препятствующих движениям) обычно производят при выраженных болях на 2 стадии артроза. Эффект сохраняется в течение нескольких лет.
- Артродез голеностопного сустава. Производится при значительном разрушении суставных поверхностей, предусматривает удаление сустава и «сращивание» костей стопы и голени. Обеспечивает восстановление опорной функции конечности при утрате подвижности сустава.
- Эндопротезирование голеностопного сустава. Выполняется при запущенном артрозе. Включает удаление разрушенных суставных поверхностей костей и их замена пластиковыми, керамическими или металлическими протезами. Движения восстанавливаются в полном объеме, срок службы протеза составляет 20-25 лет.
Прогноз
Изменения в суставе необратимы, но медленное прогрессирование артроза, своевременное начало лечения и выполнение рекомендаций травматолога-ортопеда в большинстве случаев позволяют сохранить трудоспособность и высокое качество жизни в течение десятилетий после появления первых симптомов. При быстром нарастании патологических изменений избежать инвалидизации позволяет эндопротезирование.
Профилактика
Профилактические мероприятия предусматривают снижение уровня травматизма, особенно – в зимнее время, в период гололеда. При ожирении необходимо принять меры по снижению массы тела для уменьшения нагрузки на сустав. Следует сохранять режим умеренной физической активности, избегать перегрузок и микротравм, своевременно лечить заболевания, которые могут спровоцировать развитие артроза голеностопного сустава.
Остеоартроз голеностопного сустава
При артроскопии выявляются глубокие повреждения хряща с оголенными участками кости, остеофиты, хронический синовит и иногда свободные внутрисуставные тела.
Этиология
Дегенеративные изменения сустава могут быть вызваны травмой, хронической связочной нестабильностью или «износом» сустава.
Клиническая картина
Основными симптомами являются боль (боль при нагрузке, утренние боли), крепитация и ограничение движений.
Диагностика
В ходе клинического исследования выявляются уменьшение объёма движений и местная болезненность. В некоторых случаях при пальпации выявляются остеофиты.
При рентгенографии могут быть выявлены костные деформации или даже переломы. Обычно, на рентгенограммах определяются типичные признаки дегенеративного заболевания сустава, такие как: сужение суставной щели, субхондральный склероз, краевые остеофиты. Исследование в боковой проекции должно проводиться при максимальной дорсифлексии. Перед выполнением артродеза может потребоваться артроскопическое удаление остеофитов большеберцовой или таранной костей для восстановления нейтрального положения сустава и обеспечения операционного доступа.
Артроскопические данные
При артроскопии выявляются глубокие повреждения хряща с оголенными участками кости, остеофиты, хронический синовит и иногда свободные внутрисуставные тела.
Лечение остеоартроза
В некоторых случаях выполненное при артроскопии промывание может уменьшить интенсивность болей. Однако часто достичь продолжительного положительного эффекта без дополнительных манипуляций на хряще, резекции остеофитов и синовэктомии невозможно, жалобы могут появиться вновь уже через несколько месяцев. Несмотря на то, что показания для артроскопии при остеоартрозе ограничены, она все же может оказаться полезной для оценки необходимости артродеза.
Если после консервативного и оперативного лечения (артроскопический дебридмент) выраженного остеоартроза улучшения не возникает, а пациент жалуется на значительную боль, необходимо рассмотреть целесообразность артродеза голеностопного сустава. При наблюдении за походкой после артродеза в нейтральном положении Masur (1976 год) обнаружил, что пациенты способны ходить с нормальной скоростью без видимых компенсирующих движений туловища и ног. Однако при беге, подъёме по ступенькам и в гору были заметны небольшие отклонения.
Артродез голеностопного сустава может быть выполнен как при открытом вмешательстве, так и при артроскопическом. Последний метод является предпочтительным из-за меньшей болезненности и большей скорости консолидации. Исследование с участием 75 пациентов показало, что консолидация была достигнута в 91% случаев, а у 84% пациентов результаты были расценены как хорошие или отличные.
Костная консолидация заняла в среднем 9 недель, что на 4 недели меньше, чем после открытой операции на голеностопном суставе. При возможном медленном заживлении ран (вследствие дерматологических заболеваний, продолжительного лечения кортизоном, ревматоидных состояний, заболеваний периферических сосудов) рекомендуется малоинвазивная артроскопическая техника.
Для полного отделения суставного хряща и склерозированной кости от суставных поверхностей таранной и большеберцовой костей необходима адекватная дистракция.
Техника операции
Дебридмент и санация:
Процедура включает в себя вмешательства на синовиальной оболочке и хряще, резекцию остеофитов и, в случае необходимости, извлечение свободных внутрисуставных тел.
При адекватной дистракции сустава, устанавливают артроскопический и инструментальный порты, исследуют суставные поверхности.
- Удаление суставного хряща и склерозированной субхондральной кости.
Для быстрого удаления остатков суставного хряща и склерозированной кости необходима адекватная дистракция сустава. При выраженном артрофиброзе или длительно существующих дегенеративных процессах суставная капсула почти всегда очень плотная.
Суставные поверхности таранной и большеберцовой костей, медиальной и латеральной лодыжек освобождают от суставного гиалинового хряща. Латеральную и медиальную поверхности таранной кости также следует обработать. Хрящ можно удалить фрезой или кюреткой – инструментом, подходящим для быстрого и аккуратного обнажения субхондральной кости.
Несмотря на то, что задняя поверхность таранной кости труднодостижима, её также следует полностью освободить от суставного хряща. Для подтверждения полного удаления хряща на задней поверхности кости можно применить артроскопическое зеркало.
После этого субхондральную кость обрабатывают сферической фрезой до появления кровоточащих участков. Для лучшего сопоставления поверхностей необходимо сохранить контуры кости.
Обязательно удостоверьтесь, что были обнаружены сосудистое ложе и губчатое вещество таранной кости.
При удалении субхондральной кости не следует пытаться создать плоскую поверхность на таранной или большеберцовой кости. Для этого потребуется удалить гораздо больше костной ткани, чем при сохранении «нормальной» выпуклой-вогнутой формы.
Для обработки задних поверхностей сустава фрезу вводят через заднелатеральный порт. При адекватной дистракции сустава его задние отделы удаётся осмотреть через передний порт.
Дистракцию прекращают, после чего под рентгенологическим контролем проверяют конгруэнтность суставных поверхностей. Ранее, при выполнении артроскопического артродеза, применяли аппараты внешней фиксации. После рентгенологического подтверждения консолидации внешнюю фиксацию снимали. Сейчас для этого часто используют канюлированные спонгиозные винты.
Под рентгенологическим контролем в большеберцовую кость проводят сначала медиальную, а затем латеральную направляющие спицы для канюлированных винтов. На этом этапе в таранную кость спицы не вводят.
Под рентгенологическим контролем устанавливают стопу в необходимое положение. Оптимальное положение – нейтральное между пронацией и супинацией, с небольшим подошвенным сгибанием на 5°. Удерживая стопу в необходимом положении, под рентгенологическим контролем вводят спицы в таранную кость. После проверки положения спиц, по ним канюлированным метчиком нарезают резьбу и вводят канюлированные спонгиозные винты (6,5 мм), после чего спицы удаляют. Рентгенологический контроль положения винтов и сустава выполняют в прямой и боковой проекции.
Послеоперационное ведение
В послеоперационном периоде накладывают гипсовую повязку до коленного сустава или жёсткий ортез в течение недели, нагрузка на оперированную конечность запрещается. После разрешения отёка накладывают короткую гипсовую повязку, можно продолжить использование ортеза. Через 4-6 недель после операции разрешается постепенное увеличение дозированной нагрузки на оперированную конечность. Консолидацию оценивают по рентгенологическим данным.
Деформирующий остеоартроз голеностопного сустава: 1-2 степени

Деформирующий остеоартроз проявляется болями в голеностопном суставе, усиливающимися при ходьбе. На него указывают утренняя отечность и скованность движений, исчезающая в течение часа. В консервативном лечении деформирующего остеоартроза используются препараты различных групп, массажные и физиотерапевтические процедуры. Но при значительном разрушении хрящевых и костных структур голеностопа необходимо хирургическое вмешательство.
Общие сведения о деформирующем артрозе голеностопного сустава
Важно знать! Врачи в шоке: “Эффективное и доступное средство от АРТРОЗА существует. ” Читать далее.
Деформирующий остеоартроз (ДОА) голеностопного сустава — дегенеративно-дистрофическое заболевание. Вначале оно поражает хрящевую прослойку, выстилающую костные поверхности. Из-за дефицита питательных веществ хрящ плохо удерживает влагу, поэтому быстро истончается, становится плотным, неэластичным. Разрушение гиалинового хряща приводит к повышению нагрузок на кости при ходьбе, сгибании и разгибании голеностопного сустава. Костные пластинки деформируются с образованием наростов — остеофитов.
Если человек не обращается к врачу за медицинской помощью, то ДОА распространяется на здоровые ткани. В патологический процесс постепенно вовлекаются связки, сухожилия, суставные сумки, мышцы.
Стадии патологии
При определении стадии ДОА голеностопа учитываются рентгенографические признаки и основные симптомы. В большинстве случаев выраженность клинических проявлений напрямую зависит от произошедших изменений костей и хрящей. Но бывают и исключения. Некоторые пациенты жалуются врачам на сильные боли, хотя на полученных рентгенографических снимках не обнаруживается выраженных деформаций структур голеностопа.

I степень
Остеоартроз 1 степени тяжести может клинически не проявляться. Изредка возникают слабые дискомфортные ощущения после физической нагрузки или переохлаждения, несколько ограничивается подвижность сустава. Проведение рентгенодиагностики позволяет выявить нечеткое сужение суставной щели, формирование единичных наростов на краях костных поверхностей.
II степень
На этой стадии ДОА появляется хруст. Щелчки, потрескивание сопровождают сгибание и разгибание голеностопа, отчетливо слышатся при ходьбе. Вместо незначительного дискомфорта теперь возникают боли. Они ноющие, тупые в состоянии покоя и давящие, сильные при движении. На рентгенографических изображениях хорошо заметны множественные остеофиты, признаки субхондрального остеосклероза в костных тканях. Суставная щель заметно сужена, поэтому подвижность голеностопа снижается.
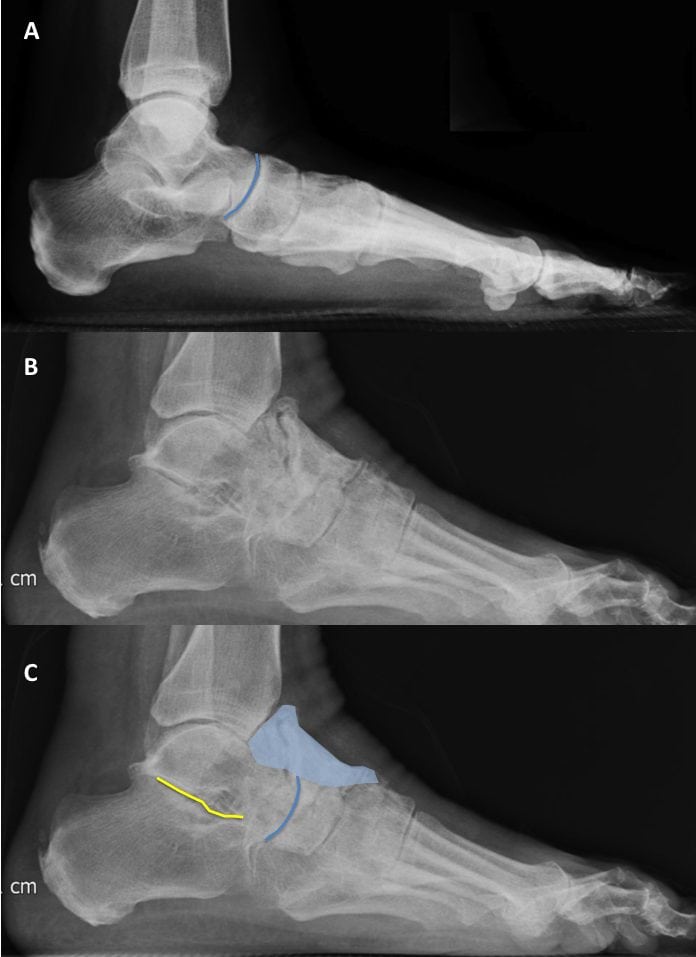
III степень
Для остеоартроза высокой степени тяжести характерна выраженная деформация голеностопного сустава. Подвижность в нем сильно ограничена из-за отсутствия суставной щели. На 3 стадии ДОА образуются обширные остеофиты. При смещении костных наростов нередко травмируются мягкие ткани, провоцируя развитие воспалительного процесса. Также отмечается формирование субхондральных кист, суставных «мышей».
Вероятные причины болезни
Первичный ДОА голеностопа развивается при здоровом хряще. Обычно это происходит из-за естественного старения организма, замедления скорости восстановительных реакций, снижения выработки коллагена. Причиной вторичного остеоартроза становятся повышенные физические нагрузки на сустав, например, поднятие тяжестей, длительное и частое нахождение на ногах.
Спровоцировать развитие заболевание могут и уже присутствующие в организме патологические состояния:
- травмы голеностопа — переломы, вывихи, повреждения мышц и (или) связочно-сухожильного аппарата;
- врожденные или приобретенные аномалии сустава;
- эндокринные заболевания, в том числе гипо- и гипертиреоз, сахарный диабет; , реактивный, инфекционный, псориатический, подагрический артрит;
- системная красная волчанка, склеродермия;
- патологии, течение которых сопровождается нарушением кровообращения в ногах (тромбофлебит, хроническая венозная недостаточность);
- хирургические операции на голеностопе.
К предрасполагающим факторам относятся ожирение, низкая двигательная активность, интенсивные спортивные тренировки, дефицит в организме витаминов и микроэлементов, респираторные, кишечные, урогенитальные инфекции.
Признаки и симптомы заболевания
На развитие остеоартроза указывает ограничение подвижности. Скованность движений особенно ощущается сразу после пробуждения. Она сопровождается отечностью голеностопа, видимым увеличением его размеров по сравнению со здоровым суставом. Необходимо от 30 минут до часа для устранения тугоподвижности. Еще один ведущий симптом ДОА голеностопа — артралгия. Выделяют несколько видов суставной боли:
- механическая. Боль возникает во время нагрузок на голеностоп, а в состоянии покоя исчезает. Причиной ее появления становятся микротравмирование костных тканей, венозный застой, мышечные спазмы, раздражающее действие остеофитов;
- стартовая. Такая боль длится недолго. Она возникает только в самом начале движения из-за отечности голеностопа или развившегося реактивного синовита;
- блокадная. Подобной болью проявляется образование суставной «мыши». Небольшой участок разрушенного хряща ущемляется костными поверхностями. Это приводит не только к возникновению боли, но и блокаде голеностопного сустава.
Течение ДОА нередко осложняется синовитом — воспалением синовиальной оболочки. В области голеностопа формируется небольшое округлое уплотнение, а кожа над ним краснеет и становится горячей на ощупь.
Методы диагностики
Для определения функциональной полноценности сустава проводится ряд тестов. Их результаты позволяют оценить мышечную силу, чувствительность, сохранность сухожильных рефлексов. Первичный диагноз может быть выставлен также на основании жалоб пациентов, данных анамнеза, внешнего осмотра. Так как симптомы ДОА голеностопа схожи с признаками артрита, бурсита, тендовагинита, то обязательно проводятся инструментальные исследования:
- рентгенография; или компьютерная томография;
- ультразвуковое исследование.
По показаниям производится забор пунктата для морфологического изучения. При необходимости назначается артроскопическое обследование внутренней поверхности голеностопа, взятие образцов синовиальной жидкости и оболочки, хрящевых тканей.
Как правильно лечат ДОА
Эффективна только комплексная терапия деформирующего остеоартроза. Основные цели лечения — устранение симптомов, восстановление объема движений, предупреждение распространения заболевания на здоровые ткани. Для этого используются фармакологические препараты, проводятся физиопроцедуры и занятия лечебной физкультурой.
Медикаментозные препараты
Для устранения болей в терапии ДОА используются нестероидные противовоспалительные средства (НПВС) — Диклофенак, Нимесулид, Кетопрофен. При их неэффективности применяются медикаментозные блокады. Непосредственно в полость сустава или расположенные рядом мягкие ткани вводятся инъекционные растворы глюкокортикостероидов (Дипроспан, Триамцинолон) в комбинации с анестетиками (Лидокаин, Новокаин). В лечебные схемы больных ДОА голеностопа могут быть также включены следующие препараты:
- средства для улучшения кровообращения — Трентал, Эуфиллин, Ксантинола никотинат;
- миорелаксанты для устранения мышечных спазмов — Сирдалуд, Баклосан, Мидокалм; для частичного восстановления хрящей, укрепления связок — Артра, Структум, Терафлекс;
- препараты с витаминами группы B для улучшения питания тканей и передачи нервных импульсов — Мильгамма, Комбилипен, Нейробион.
От болей и отеков применяются мази, гели с согревающим, местнораздражающим, отвлекающим действием. Это Финалгон, Капсикам, Випросал, Апизартрон. Но используются они только при отсутствии острого воспаления в голеностопе.
Ортопедическое лечение
Даже “запущенный” АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
При сильных болях пациента назначается ношение полужестких ортезов. Такие ортопедические приспособления надежно фиксируют голеностоп за счет металлических или пластиковых вставок. Больным показано соблюдение полупостельного режима, исключение повышенных нагрузок на сустав. В период рецидивов болезни рекомендуется передвижение с тростью или костылями.
Если боли слабые или умеренные, то устранить их можно использованием эластичных ортезов для голеностопа. Изделия немного ограничивают подвижность, смягчают нагрузки на сустав. Хорошо зарекомендовали себя и согревающие мягкие бандажи из овечьей или верблюжьей шерсти.
Физиотерапевтические методы
Физиопроцедуры проводятся как в период рецидивов ДОА, так и на этапе устойчивой ремиссии. Во время обострений снизить выраженность болевого синдрома позволяют несколько сеансов электрофореза или ультрафонофореза. Для проведения процедур используются глюкокортикостероиды, анальгин, новокаин, витамины группы B, хондропротекторы.
В период ремиссии пациентам назначаются такие физиотерапевтические мероприятия:
- высокочастотная электротерапия;
- ультрафиолетовое облучение; ; .
Для улучшения кровообращения применяются аппликации с парафином и озокеритом. Больным рекомендовано регулярное санаторно-курортное лечение грязями и минеральными водами. В терапии деформирующего остеоартроза используются также медицинские пиявки, иглоукалывание.
Массаж
К массажным процедурам приступают сразу после купирования сильных болей. Во время сеансов выполняются основные массажные движения — разминания, растирания, вибрации. В отличие от мануальной терапии воздействие оказывается только на мягкие ткани и мышцы. Такой подход к лечению ДОА позволяет укрепить скелетную мускулатуру, при этом полностью исключив нагрузки на кости и хрящи. Пациенту могут быть назначены такие виды массажа:
- классический;
- точечный, или акупунктурный;
- вакуумный, или баночный.
Массажные процедуры проводятся не только для лечения ДОА, но и для профилактики его рецидивов. Избежать обострений в течение длительного времени помогает восстановление оптимального кровообращения в пораженном остеоартрозом голеностопе.
Лечебная физкультура
При ДОА голеностопа 1 степени тяжести регулярные занятия лечебной физкультурой помогают обойтись без использования препаратов. А пациентам с более тяжелым течением остеоартроза ежедневные тренировки позволяют снизить интенсивность болей, отечности, восстановить привычный объем движений. Высокий терапевтический эффект ЛФК обусловлен укреплением мышечного корсета голеностопа, улучшением кровоснабжения тканей питательными веществами.
Какие упражнения можно выполнять в домашних условиях:
- в положении сидя попеременно делать упор стопами сначала на их внешнюю, а затем внутреннюю боковую поверхность;
- в положении лежа имитировать езду на велосипеде;
- в положении стоя делать неглубокие выпады вперед и назад.
Врачи ЛФК рекомендуют приобрести ортопедические коврики. Хождение по ним способствует устранению скованности движений за счет ускорения кровообращения в ногах. В теплое время года полезны прогулки босиком по траве, песку, крупной и мелкой гальке.
Оперативное вмешательство
Показаниями к хирургическому вмешательству становятся неэффективность консервативного лечения, быстро прогрессирующий ДОА голеностопа, выраженная деформация костных поверхностей.
Пациентам с остеоартрозом 3 степени тяжести сразу предлагается проведение операции. Она выполняется 2 способами:
-
. Производится замена разрушенных костных структур искусственным имплантатом. Срок службы эндопротеза — до 15 лет. Эндопротезирование позволяет пациенту вернуться к активному образу жизни, в том числе к занятиям спортом;
- артродез. Большеберцовая и таранная кость сопоставляются в функционально выгодном положении, а затем скрепляются металлическими конструкциями. Через 3-6 месяцев сустав полностью обездвиживается.
На этапе реабилитации пациентам показаны ношение ортопедических приспособлений, занятия лечебной физкультурой и гимнастикой, физиотерапевтические и массажные процедуры.
 Народные средства и рецепты
Народные средства и рецепты
При обострении ДОА голеностопа народные средства неэффективны. Они применяются только на этапе ремиссии для устранения слабых дискомфортных ощущений, отеков, скованности движений. Полезны травяные чаи из ромашки, лимонной и перечной мяты, душицы, чабреца. Они оказывают успокаивающее и одновременно тонизирующее действие. Из наружных средств используются мази, спиртовые растирания.
| Народные средства для лечения ДОА голеностопа | Способы приготовления |
| Мазь | В ступке растереть 20 г ланолина со столовой ложкой сока каланхоэ. Добавить по 2 капли эфирных масел можжевельника, лаванды, пихты. Ввести небольшими порциями по 50 г вазелина и детского крема |
| Компресс | 10-15 крупных свежих листьев одуванчика растереть до состояния кашицы, добавить столовую ложку густого меда. Наложить на голеностоп, зафиксировать пленкой, теплой тканью, марлевым бинтом. Держать 1-2 часа |
| Травяной чай из ромашки, мяты, душицы, чабреца | Залить стаканом кипятка чайную ложку сухого растительного сырья. Настаивать 2 часа, процедить, пить перед сном вприкуску с цветочным медом |
Возможные осложнения
На конечном этапе деформирующего остеоартроза голеностопа наблюдается полное или частичное обездвиживание сустава. Если оно происходит в функционально невыгодном положении, то человек способен передвигаться только с помощью костылей, так как упор на стопу невозможен.
Течение ДОА нередко осложняется вторичным реактивным синовитом, спонтанными кровоизлияниями в полость сустава.
Профилактика
Профилактика ДОА заключается в исключении всех факторов, провоцирующих повреждение хрящевых структур голеностопа. Ортопеды рекомендуют отказаться от курения и алкоголя, ухудшающих состояние кровеносных сосудов ног. Необходимо пополнить рацион свежими овощами, фруктами, нежирными кисломолочными продуктами — основными источниками водо- и жирорастворимых витаминов, микроэлементов. Во время спортивных тренировок следует использовать эластичные бандажи для защиты всех структур сустава от микротравмирования.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Остеоартрит голеностопного сустава
Остеоартрит голеностопного сустава — это заболевание воспалительного характера, которое характеризуется обменными нарушениями в тканях и структурах сустава. Несвоевременное лечение патологии приводит к инвалидизации и значительному ухудшению качества жизни пациента.
Причины
Чаще всего возникновение артрита связано с такими патологическими состояниями:
- эндокринные и обменные нарушения (подагра, сахарный диабет);
- аутоиммунные болезни (поражение суставов при псориазе, ревматоидном артрите, системной красной волчанке);
- дегенеративные изменения в суставах (артрозы);
- инфекции, вызванные микоплазмой, хламидиями, сальмонеллами, шигеллами, вирусом гриппа;
- травматическое поражение нижних конечностей.
Симптомы
Остеоартрит голеностопного сустава проявляется, прежде всего, острой или ноющей болью, не проходящей даже в состоянии покоя. К другим симптомам заболевания относятся:
- повышенная чувствительность кожи в области сустава;
- покраснение кожи и повышение температуры над пораженным суставом;
- быстрая утомляемость нижних конечностей при ходьбе;
- отечность стоп и голеностопа;
- скованность и хруст во время движения;
- судорожные подергивания и спазмы мышц стопы и голени.
Диагностика и лечение
Жалобы и клиническая картина заболевания достаточно специфична, поэтому постановка диагноза не вызывает затруднения. Чтобы предоставить полную картину остеоартрита, рекомендуется проведение дополнительных инструментальных методов исследования (рентгенография, артрография, УЗИ, сцинтиграфия, КТ и т.д.).
Консервативная терапия артрита включает
- медикаментозные препараты;
- лечебная физкультура;
- Лечение суставов препаратами гиалуроновой кислоты;
- Оригинальная PRP терапия (тромбоцитотерапия);
- Кинезиотейпирование;
- Блокады с кортикостероидами;
При неэффективности консервативного лечения пациенту показаны хирургические операции.
- Артроскопия голеностопного сустава
- Артродез крупных и мелких суставов конечностей (голеностопного)
Врачи в клинике «Медикъ» в Хабаровске успешно занимаются медикаментозным , инъекционным и хирургическим видами лечения остеоартрита голеностопного сустава.

Коршунов Максим Викторович
Врач ортопед-травматолог, кистевой хирург, микрохирург
- Врач ортопед-травматолог, кистевой хирург, микрохирург. Высшая категория
- стаж 16 лет
Первичный приём – 1500 руб.
Повторный прием – 1300 руб

Осипов Алексей Леонтьевич
- Врач ортопед-травматолог
- Высшая категория
- Стаж 23 года
Первичный приём – 1500 руб.
Повторный прием – 1300 руб

Ли Олег Намгириевич
- Высшая квалификационная категория
- Стаж 17 лет
Первичный приём – 1500 руб.
Повторный прием – 1300 руб

Усанова Наталья Борисовна
Врач ортопед -травматолог
- Врач ортопед -травматолог, детский ортопед- травматолог, Первой категории
- стаж 24 года
Первичный приём – 1500 руб.
Повторный прием – 1300 руб
О возможных противопоказаниях проконсультируйтесь с нашими специалистами.
Информация на сайте не является публичной офертой.
Лицензия ЛО-27-01-003004 от 28.10.2020.
Хабаровск
ул. Тихоокеанская, д. 171 В/1
+7 (4212) 45-03-03
+7 (4212) 70-03-03
+7 (4212) 93-90-03
+7 (924) 403-90-03
Наш специалист позвонит Вам в ближайшее время.
Отправляя заявку, Вы даете согласие на сбор и обработку персональных данных. Политика конфиденциальности.
Мы используем куки для наилучшего представления нашего сайта. Если Вы продолжите использовать сайт, мы будем считать что Вас это устраивает. Политика конфиденциальности Ok
Деформирующий артроз голеностопного сустава
Старение опорно-двигательного аппарата – процесс необратимый. С возрастом у каждого из нас возрастает риск дегенеративно-деструктивных изменений, особенно если неправильно дозировать физические нагрузки и оставлять без внимания микротравмы.
Деформирующий артроз голеностопного сустава относится к заболеваниям, которые успешно лечатся на начальной стадии, при появлении первых признаков. В запущенных случаях недуг может серьезно осложнить жизнь и даже привести к потере работоспособности.


В лечении артроза голеностопа многое зависит от пациента
Почему он развивается
Только представьте: голеностопный сустав выдерживает нагрузку, которая в 6-7 раз превышает массу тела человека. Причина тому – сложное анатомическое строение, а также характерное сплетение связок, мышц и фасций. Неудивительно, что на этом участке опорно-двигательной системы чаще остальных возникают микротравмы.
В группе риска по развитию артроза голеностопа люди:
- с избыточным весом;
- с нарушениями метаболизма;
- после травмы или воспалений хрящевой ткани.

Лишний вес – это дополнительная нагрузка на голеностоп: риск развития артроза увеличивается
Что представляет собой деформирующий артроз голеностопа и в чем причины его развития? Какие традиционные и народные методы лечения сегодня используют?
Когда стоит забить тревогу?
На начальной стадии артроз голеностопа, как правило, не дает о себе знать, и все же есть косвенные признаки, которые нельзя игнорировать:
- усталость в ногах, которой не было раньше;
- непривычная утомляемость;
- незначительные боли, особенно после интенсивной физической нагрузки.
В среде спортсменов, которые составляют главную группу риска по заболеванию артрозом, часто не обращают внимания на несильный болевой синдром и незначительное ограничение движения. А между тем именно эти симптомы указывают на начало дегенеративно-дистрофических изменений в суставах голеностопа. На этом этапе для лечения деформирующего артроза голеностопного сустава достаточно препаратов, улучшающих метаболизм. Если момент упущен, терапия будет гораздо более серьезной.

Врачу-ортопеду не представляет сложности диагностировать артроз даже на начальной стадии
Основы консервативного лечения
В первую очередь, важно устранить провоцирующие факторы, иначе лечение не будет эффективным. Для кого-то это лишний вес, для другого – высокие каблуки или длительное стояние на ногах. Никогда не будет лишним перейти с мучного, соленого и копченого на клетчатку, свежие фрукты и кисломолочную продукцию, чтобы стабилизировать обмен веществ.
После таких рекомендаций пациенту назначают по показаниям медикаментозное лечение:
- нестероидные противовоспалительные средства и обезболивающие препараты (таблетки, мази, инъекции);
- хондропротекторы, содержащие глюкозамин сульфат и хондроитин сульфат для придания хрящевой прослойке плотности и эластичности (принимаются длительное время – более полугода).
Комплексное лечение может включать:
- физиотерапию (регулярные процедуры приостанавливают деструкцию в суставах);
- лечебный массаж – для укрепления мышц стопы и голени, а также улучшения кровообращения;
- ношение ортопедической обуви, снижающей нагрузку на сустав;
- пешие прогулки и плавание;
- санаторно-курортное лечение в профильных здравницах.


Лучшее восстановление подвижности голеностопа – плавание и пешие прогулки
Есть ли альтернатива хирургии
В сложных случаях, когда консервативное лечение артроза стопы не помогло и подвижность отсутствует, показана операция. Как и любое хирургическое вмешательство, эндопротезирование (замена сустава на имплантат) имеет противопоказания и несет определенные риски. Сегодня, к счастью, это не единственный способ восстановить здоровье сустава – сделать это можно и на второй или третьей стадии заболевания, с помощью эндопротеза синовиальной жидкости.
К примеру, биополимер с ионами серебра «Нолтрекс» предназначен для внутрисуставного введения в условиях стерильной перевязочной. Его задача – восстановление вязкости синовиальной жидкости в пораженном голеностопном суставе. Препарат снижает трение в суставе, благодаря чему купируется болевой синдром и улучшается подвижность. При этом Нолтрекс не влияет на метаболизм хряща. Особенность эндопротеза Noltrex – очень медленная биодеструкция, чем и объясняется его длительное действие (не менее полугода).
Эндопротез синовиальной жидкости вводится под местной анестезией в условиях перевязочной или операционной. Вот как это происходит в случае с голеностопным суставом:
После введения импланта синовиальной жидкости не лишней будет и профилактика осложнений. Врачи-ортопеды рекомендуют грамотно дозировать физические нагрузки, следить за питанием и массой тела, а спортсменам – вовремя реагировать на травмы и микротравмы. Движение – это жизнь, а здоровье голеностопа – залог активного образа жизни!

 Народные средства и рецепты
Народные средства и рецепты
