Публикации в СМИ
Гипертрофическая кардиомиопатия (ГКМП) — первичное поражение сердца, характеризующееся утолщением стенок левого желудочка и развитием сердечной недостаточности, преимущественно диастолической • Гипертрофия стенки левого желудочка более 15 мм неясного генеза считается диагностическим критерием ГКМП • Различают следующие варианты •• Симметричная ГКМП (увеличение с вовлечением всех стенок левого желудочка) •• Асимметричная ГКМП (гипертрофия с вовлечением одной из стенок): ••• апикальная ГКМП (гипертрофия охватывает изолированно лишь верхушку сердца) ••• обструктивная ГКМП (межжелудочковой перегородки или идиопатический гипертрофический субаортальный стеноз ••• ГКМП свободной стенки ЛЖ.
Важными общими особенностями ГКМП (как с обструкцией, так и без неё) выступают высокая частота нарушений ритма сердца, прежде всего желудочковой экстрасистолии и пароксизмальной тахикардии, и нарушение диастолического наполнения левого желудочка, что может приводить к сердечной недостаточности. С аритмиями связывают внезапную смерть, наступающую у 50% больных ГКМП.
Статистические данные. ГКМП наблюдают у 0,2% населения, чаще это необструктивные ГКМП (70–80%), реже — обструктивные (20–30%, в виде идиопатического гипертрофического мышечного субаортального стеноза). Мужчины заболевают чаще женщин. Заболеваемость составляет 3 случая на 100 000 человек в год.
Этиология • Многие ГКМП — наследственные заболевания, возникающие в результате мутаций генов, кодирующих сократительные белки миокарда. Кардиомиопатия семейная гипертрофическая: • тип 1: 192600, MYH7, CMH1, 160760 (миозин сердечный, тяжёлая цепь b 7), 14q12; • тип 2: 115195, TNNT2, CMH2, 191045 (тропонин сердечный 2), 1q32; • тип 3: 115196, TPM1, CMH3, 191010 (тропомиозин сердечный 1), 15q22; •; тип 4: 115197, MYBPC, CMH4, 600958 (миозин связывающий белок С), 11p11.2; • тип 7: TNNI3, 191044 (тропонин I сердечный), 19p13.2 q13.2; • с синдромом Вольффа Паркинсона Уайта: CMH6, 600858, 7q3
Патогенез. В результате мутации генов возникает гипертрофия левого желудочка и участки дезорганизации кардиомиоцитов.
• Имеют значение увеличение содержания ионов кальция в кардиомиоцитах, патологическая стимуляция симпатической нервной системы.
• Аномально утолщённые интрамуральные артерии не обладают способностью к адекватной дилатации, что ведёт к ишемии, фиброзу миокарда и его патологической гипертрофии.
• При асимметричной гипертрофии межжелудочковой перегородки, по последним данным, обструкция связана в основном с аномальным движением вперёд в систолу передней створки митрального клапана и в меньшей степени — с гипертрофией перегородки (обструкция выносящего тракта левого желудочка — мышечный субаортальный стеноз: левый желудочек «разделяется» на две части: сравнительно небольшую субаортальную и большую верхушечную; в период изгнания между ними возникает перепад давления).
• Вследствие наличия препятствий для нормального тока крови нарастает градиент давления между левым желудочком и аортой, что приводит к повышению конечного диастолического давления в левом желудочке. У большинства больных отмечают сверхнормальные показатели систолической функции левого желудочка.
• Вне зависимости от градиента давления межу левым желудочком и аортой у больных с ГКМП имеется нарушение диастолической функции левого желудочка, приводящее к увеличению конечного диастолического давления, увеличению давления заклинивания лёгочных капилляров, застою в лёгких, дилатации левого предсердия и фибрилляции предсердий. Развитие диастолической дисфункции связано с уменьшением растяжимости и нарушением расслабления левого желудочка •• Снижение растяжимости возникает вследствие увеличения мышечной массы, уменьшения полости левого желудочка и снижения растяжимости миокарда вследствие его фиброза •• Ухудшение расслабления является результатом систолических (неполное опорожнение левого желудочка вследствие обструкции выходного тракта) и диастолических (уменьшения наполнения желудочков) нарушений.
• ГКМП в ряде случаев сопровождается ишемией миокарда, что связано со следующими причинами •• Снижение вазодилататорного резерва венечных артерий •• Аномальное строение интрамуральных артерий сердца •• Увеличение потребности миокарда в кислороде (увеличенная мышечная масса) •• Сдавление во время систолы артерий, проходящих в толще миокарда •• Увеличения диастолического давления наполнения •• Помимо перечисленных причин, у 15–20% больных наблюдают сопутствующий атеросклероз венечных артерий.
Патоморфология • Макроскопическое исследование •• Основное морфологическое проявление ГКМП — утолщение стенок левого желудочка свыше 30 мм (иногда до 60 мм) в сочетании с нормальными или уменьшенными размерами его полости •• Дилатация левого предсердия (возникает из-за увеличенного конечного диастолического давления в левом желудочке) •• У большинства больных гипертрофированы межжелудочковая перегородка и большая часть боковой стенки левого желудочка, в то время как задняя стенка вовлекается в процесс реже. У других пациентов гипертрофируется только межжелудочковая перегородка. У 30% больных может быть локальная гипертрофия стенки левого желудочка небольших размеров: верхушки левого желудочка (апикальная), только задней стенки, переднебоковой стенки. У 30% больных в гипертрофический процесс вовлекается правый желудочек, сосочковые мышцы или верхушка сердца • Микроскопическое исследование •• Беспорядочное расположение кардиомиоцитов, замещение мышечной ткани на фиброзную, аномальные интрамуральные венечные артерии •• Наличие неупорядоченной гипертрофии, характеризующейся разнонаправленным расположением миофибрилл и необычными связями между соседними клетками миокарда •• Очаги фиброза представлены беспорядочно переплетающимися пучками грубых коллагеновых волокон.
Клинические проявления обусловлены обструкцией выносящего тракта левого желудочка, его диастолической дисфункцией, ишемией миокарда и нарушениями сердечного ритма
• Возможна внезапная сердечная смерть, в большинстве случаев (80%) возникающая в результате фибрилляции желудочков. Другими причинами внезапной сердечной смерти могут быть фибрилляция предсердий с высокой частотой сокращения желудочков, наджелудочковая тахикардия и резкое снижение сердечного выброса с развитием шока. К факторам риска внезапной сердечной смерти при ГКМП относят следующие •• Остановка сердца в анамнезе •• Стойкая желудочковая тахикардия •• Резко выраженная гипертрофия левого желудочка •• Особенности генотипа (см. Этиология) или семейный анамнез внезапной сердечной смерти •• Частые пароксизмы желудочковой тахикардии, выявляемые при суточном мониторировании ЭКГ •• Раннее появление симптомов ГКМП (в детском возрасте) •• Частые обмороки •• Аномальная реакция АД на физическую нагрузку (снижение).
• Жалобы •• Заболевание длительное время может протекать бессимптомно, и его случайно выявляют при обследовании по другому поводу •• Одышка в результате увеличения диастолического давления наполнения левого желудочка и пассивного ретроградного увеличения давления в лёгочных венах, что приводит к нарушению газообмена. Увеличение давления наполнения левого желудочка обусловлено ухудшением диастолического расслабления вследствие выраженной гипертрофии •• Головокружение и обмороки при физических нагрузках в результате ухудшения мозгового кровообращения вследствие усугубления обструкции выносящего тракта левого желудочка. Также эпизоды потери сознания могут быть обусловлены аритмиями •• Боли за грудиной вследствие ухудшения диастолического расслабления и увеличения потребности миокарда в кислороде в результате гипертрофии. Могут возникать типичные приступы стенокардии, причинами которых выступают несоответствие между коронарным кровотоком и возросшей потребностью в кислороде гипертрофированного миокарда, сдавление интрамуральных ветвей коронарных артерий субэндокардиальной ишемией в результате нарушения диастолического расслабления •• Сердцебиение может быть проявлением наджелудочковой или желудочковой тахикардии, фибрилляции предсердий.
• При осмотре внешних проявлений заболевания может не быть. При наличии выраженной сердечной недостаточности обнаруживают цианоз. ГКМП может сочетаться с артериальной гипертензией.
• При пальпации можно выявить двойной верхушечный толчок (сокращение левого предсердия и левого желудочка) и систолическое дрожание у левого края грудины.
• Аускультация сердца •• Тоны сердца обычно не изменены, хотя может быть парадоксальное расщепление II тона при значительном градиенте давления между левым желудочком и аортой •• Основное аускультативное проявление ГКМП с обструкцией выносящего тракта левого желудочка — систолический шум ••• Возникновение систолического шума связано с наличием внутрижелудочкового градиента давления между левым желудочком и аортой и митральной регургитацией (заброс крови в левое предсердие в результате пролабирования одной из створок митрального клапана вследствие избыточного давления в левом желудочке) ••• Шум имеет характер нарастания-убывания и лучше выслушивается между верхушкой сердца и левым краем грудины. Он может иррадиировать в подмышечную область ••• Шум ослабевает (вследствие уменьшения обструкции выносящего тракта левого желудочка) при уменьшении сократимости миокарда (например, вследствие приёма b -адреноблокаторов), увеличении объёма левого желудочка или увеличении АД (например, в положении на корточках, приёме вазоконстрикторов) ••• Шум усиливается (вследствие увеличения обструкции) в результате усиления сократимости (например, при физической нагрузке), уменьшения объёма левого желудочка, снижения АД (например, при пробе Вальсальвы, приёме антигипертензивных средств, нитратов).
Инструментальные данные
• Изменения на ЭКГ при ГКМП обнаруживают у 90% больных •• Основные ЭКГ-признаки: гипертрофия левого желудочка, изменения сегмента ST и зубца T, наличие патологических зубцов Q (в отведениях II, III, aVF, грудных отведениях), фибрилляцию и трепетание предсердий, желудочковую экстрасистолию, укорочения интервала P–R (P–Q), неполную блокаду ножек пучка Хиса. Причины появления патологических зубцов Q неизвестны. Их связывают с ишемией миокарда, ненормальной активацией межжелудочковой перегородки, дисбалансом результирующих электрических векторов межжелудочковой перегородки и стенки правого желудочка •• Реже на ЭКГ у с больных ГКМП фиксируются желудочковая тахикардия, фибрилляция предсердий •• При верхушечной кардиомиопатии часто возникают «гигантские» отрицательные зубцы Т (глубиной более 10 мм) в грудных отведениях.
• Суточное мониторирование ЭКГ: наджелудочковые аритмии выявляют у 25–50% больных ГКМП, у 25% больных обнаруживают желудочковую тахикардию.
• ЭхоКГ — основной метод диагностики данного заболевания •• Определяют локализацию гипертрофированных участков миокарда, степень выраженности гипертрофии, наличие обструкции выносящего тракта левого желудочка. В 60% выявляют асимметричную гипертрофию, в 30% — симметричную, в 10% — апикальную •• В допплеровском режиме определяют выраженность митральной регургитации, степень градиента давления между левым желудочком и аортой (градиент давления более 50 мм рт.ст. считается выраженным). Кроме того, в допплеровском режиме можно также выявить сопутствующую незначительную или умеренную аортальную регургитацию у 30% больных ГКМП •• У 80% больных можно выявить признаки диастолической дисфункции левого желудочка •• Фракция выброса левого желудочка может быть увеличена •• К признакам ГКМП также относят ••• малый размер полости левого желудочка ••• дилатацию левого предсердия ••• сниженную амплитуду движения межжелудочковой перегородки при нормальном или увеличенном движении задней стенки левого желудочка ••• средне-систолическое призакрытие створок аортального клапана •• Признаки обструктивной ГКМП считают следующие ••• Асимметричная гипертрофия межжелудочковой перегородки с отношением её толщины к толщине задней стенки левого желудочка более 1,3:1 (причём толщина межжелудочковой должна быть на 4–6 мм больше нормы для данной возрастной группы) ••• Систолическое движение передней створки митрального клапана вперёд.
• Рентгенологическое исследование: контуры сердца могут быть нормальными. При значительном повышении давления в лёгочной артерии отмечают выбухание её ствола и расширение ветвей.
Диагностика. Основной метод диагностики — ЭхоКГ, позволяющая выявить утолщение миокарда и оценить наличие обструкции выносящего тракта левого желудочка. Прежде чем диагностировать ГКМП, необходимо исключить причины вторичной гипертрофии, в т.ч. приобретённые и врождённые пороки сердца, артериальную гипертензию, ИБС и т.д.
Дифференциальная диагностика • Другие формы кардиомиопатии • Аортальный стеноз • Недостаточность митрального клапана • ИБС.
ЛЕЧЕНИЕ
Общие рекомендации. При ГКМП (особенно при обструктивной форме) рекомендуют избегать значительных физических нагрузок, поскольку при этом может увеличиваться градиент давления между левым желудочком и аортой, возникать аритмии сердца и обморочные состояния.
Лекарственная терапия • При бессимптомном течении ГКМП возможно назначение b -адреноблокаторов (от 40 до 240 мг/сут пропранолола, 100–200 мг/сут атенолола или метопролола) или блокаторов медленных кальциевых каналов (верапамила в дозе 120–360 мг/сут), хотя данный вопрос до сих пор остаётся спорным • При наличии умеренно выраженных симптомов назначают либо b -адреноблокаторы (пропранолол в дозе от 40 до 240 мг/сут, атенолол или метопролол в дозе 100–200 мг/сут) или блокаторы медленных кальциевых каналов (верапамил в дозе 120–360 мг/сут). Они уменьшают ЧСС и удлиняют диастолу, увеличивают пассивное наполнение левого желудочка и уменьшают давление наполнения. Подобная терапия также показана при возникновении фибрилляции предсердий. Кроме того, в связи с высоким риском развития тромбоэмболий при фибрилляции предсердий больным следует назначать антикоагулянты • При значительно выраженных симптомах ГКМП, помимо b -адреноблокаторов или верапамила, назначают диуретики (например, гидрохлоротиазид в дозе 25–50 мг/сут) • При обструктивной ГКМП следует избегать применения сердечных гликозидов, нитратов, адреномиметиков • При обструктивной ГКМП необходимо проводить профилактику инфекционного эндокардита, поскольку на передней створке митрального клапана могут появляться вегетации в результате её постоянной травматизации.
Хирургическое лечение. Оперативное лечение проводят при обструктивной форме ГКМП с градиентом давления между левым желудочком и аортой более 50 мм рт.ст. При этом осуществляется септальная миотомия-миэктомия (операция Морроу). При наличии частых пароксизмов желудочковой тахикардии прибегают к имплантации кардиовертера-дефибриллятора.
Течение вариабельно. У большинства больных заболевание протекает относительно стабильно или даже имеет тенденцию к улучшению (у 5–10% в течение 5–20 лет). Женщины с ГКМП обычно хорошо переносят беременность. При длительном течении болезни всё чаще наблюдают развитие сердечной недостаточности.
Прогноз • Без лечения смертность больных с ГКМП составляет 2–4% в год • Пациентов, имеющих более одного фактора риска внезапной сердечной смерти относят к группе высокого риска • У 5–10% больных возможно самостоятельное обратное развитие гипертрофии • В 10% отмечен переход гипертрофической кардиомиопатии в дилатационную • У 5–10% больных развивается осложнение в виде инфекционного эндокардита.
Сопутствующая патология • Аритмии • Системная артериальная гипертензия • Аортальный стеноз • ИБС.
Сокращение. ГКМП — гипертрофическая кардиомиопатия.
МКБ-10 • I42.1 Обструктивная гипертрофическая кардиомиопатия • I42.2 Другая гипертрофическая кардиомиопатия.
Гипертрофическая кардиомиопатия: специфика протекания, виды, методы лечения и профилактики
Гипертрофическая кардиомиопатия: специфика протекания, виды, методы лечения и профилактики
Смертельно опасной патологией сердца является гипертрофическая кардиомиопатия. При ее развитии значительным изменениям подвергается структура миокарда. У больного происходит неравномерное утолщение стенок левого сердечного желудочка и межжелудочковой перегородки. При развитии процесса ткань заполняет внутреннее пространство сердечной камеры, значительно уменьшает ее емкость.
Процесс во многих случаях не сопровождается проявлением выраженных симптомов, что затрудняет своевременную постановку диагноза. Требуется разобраться – по каким причинам развивается гипертрофическая кардиомиопатия, что происходит с сердцем больного, какие симптомы являются важными, какие способы предлагает современная медицина для диагностики и лечения опасных изменений.
Виды патологии
Современная медицина классифицирует гипертрофическую кардиомиопатию по нескольким признакам:
- наличия или отсутствия симметричности;
- наличие или отсутствие препятствий для кровяного оттока из левого сердечного желудочка в аорту;
- зависимо от причины возникновения.
Увеличение толщины сердечной мышцы может быть симметричным, когда у больного наблюдается равномерное разрастание тканей левого желудочка сердца. Передняя и задняя его стенки, межжелудочковая перегородка имеют гипертрофию концентрического вида. У некоторых пациентов утолщение сердечной ткани может наблюдаться и в правом сердечном желудочке.
Ассиметричная гипертрофическая кардиомиопатия имеет характерный признак – участки с утолщением миокарда располагаются в межжелудочковой перегородке. Изменять толщину могут одновременно другие области левого желудочка – его верхушка, боковая и передняя части, но задняя стенка остается прежней толщины.
Если пациенту подтвержден диагноз гипертрофическая кардиомиопатия с обструкцией, значит, утолщение мышц межжелудочковой перегородки его сердца является преградой и затрудняет поступление крови из сердца в аорту. Необструктивная форма не отягощена таким негативным явлением.
В зависимости от причины, которая явилась основой для развития патологического процесса, классифицируют 2 вида гипертрофической кардиомиопатии – первичную (идиопатическую) и вторичную. Первая связана с наследственным фактором – ребенок наследует от родителей измененные гены, которые отвечают за изменение структуры и функций кардиомиоцитов – клеток сердечной ткани. Патология вторичного типа при наличии некоторых факторов приобретается в течение жизни.
Причины возникновения
Гипертрофическая кардиомиопатия – патология, связанная с аутосомно-доминантным типом наследования. В большинстве случаев наблюдается семейный характер болезни. Случайное ее возникновение не исключено — происходит из-за спонтанной мутации генов.
В основе возникновения патологического нарушения ткани сердечного миокарда – изменение генов, отвечающих за структуру и основную функцию белков миокарда – сократительную. Опасные, спонтанные, затем устойчивые преобразования генов могут запустить внешние причины, которые воздействуют на женщину во время беременности:
- инфекционные заражения;
- интоксикация организма химическими веществами, никотином, алкоголем, наркотическими средствами;
- ионизирующее облучение.
Гипертрофическая кардиомиопатия вторичного типа проявляется чаще у больных старше 20 лет. Наличие других сердечнососудистых заболеваний (артериальная гипертензия, ишемическая болезнь сердца) могут способствовать развитию процесса.
Симптомы
Гипертрофическая кардиомиопатия левого желудочка может долгий период не иметь выраженных проявлений, развиваясь бессимптомно. Первые «звоночки» человек может получить уже во взрослом возрасте – на третьем и четвертом десятке жизни. Кардиологи называют признаки, наблюдаемые при уплощении тканей левого желудочка сердца, уменьшении его внутреннего объема.
- Изменение дыхания. Больной жалуется на одышку, потребность дышать часто, возникновение чувства нехватки воздуха. Перечисленные симптомы сначала появляются при выполнении тяжелой физической работы, занятиях спортом, затем сопровождают обычные действия – бег, ходьбу, подъем по лестнице, переход из положения лежа или сидя в вертикальное.
- Боли за грудиной, которые характеризуются пациентами как сжимающие, давящие. Основными причинами такого явления становится изменение строения сердца, его функций. Недостаточный кровоток провоцирует дефицит кислорода и питательных веществ, необходимых для качественной работы органа. Его мышцы недостаточно расслабляются, постоянно находясь в тонусе. Болевые проявления невозможно смягчить приемом препаратов из группы нитратов.
- Ухудшение кровоснабжения головного мозга. Процесс сопровождается кратковременной потерей сознания или обмороком, головокружением. Перечисленные симптомы возникают при изменении положения тела – подъеме, увеличении физической нагрузки, напряжении, во время приема пищи.
- Изменение ритмичной работы сердца. Пациент жалуется, что его сердце начинается биться с перебоями, иногда значительно ускоряясь.
Диагноз гипертрофическая кардиомиопатия может быть впервые подтвержден уже при летальном исходе. Внезапная смерть больного иногда становится единственным симптомом патологии.
Диагностика
Для подтверждения гипертрофической кардиомиопатии требуется пройти осмотр у кардиолога, выполнить дополнительные диагностические процедуры. Во время опроса больного врач обращает внимание на важные показатели:
- оценка состояния, жалоб пациента;
- опрос, который помогает оценить наличие и особенности симптомов, характерных для развития патологии;
- физикальный осмотр, при котором особое внимание уделяется оценке физических показателей – цвет кожных покровов, увеличение размеров сердца (определяется при помощи перкуссии или простукивания), выслушивание сердечных шумов, снятие показателей артериального давления (может быть в пределах нормы или повышенным).
При гипертрофической кардиомиопатии диагностика проводится и в условиях клинической лаборатории. Пациент получает направление на исследование мочи и крови несколькими методами. Общий анализ биологических жидкостей необходим для выявления сопутствующих заболеваний. Исследование биохимического состава крови позволяет оценить важные показатели — уровни содержания:
- холестерина;
- мочевой кислоты;
- креатинина;
- сахара.
Оценка свертывающей системы крови проводится при помощи коагулограммы.
Необходимо проведение инструментальных диагностических процедур. Болезнь подтверждается несколькими исследованиями:
- ЭКГ;
- суточное ЭКГ-мониторирование;
- нагрузочные электрографические тесты;
- анализ сердечных шумов (фонокардиограмма);
- ультразвуковое исследование сердца, допплерография;
- рентгенография грудной клетки;
- компьютерная томография – спиральная и магнитно-резонансная; ;
- биопсия тканей сердца;
- радионуклидная вентрикулография;
- катетеризация сердца.
Лечение
При гипертрофической кардиомиопатии лечение патологических изменений сердца требует индивидуального подхода к больному. Особенности терапии связаны с:
- тяжестью течения процесса;
- обширностью нарушения структур и функций сердца;
- наличием других заболеваний.
Основные методы – медикаментозная терапия и хирургическое вмешательство.
Назначение лекарственных препаратов начинают с минимальных дозировок. Результаты терапии оцениваются, затем корректируются схемы лечения. В зависимости от особенностей состояния больного, ему назначаются:
- b-адреноблокаторы;
- блокаторы кальциевых каналов;
- антикоагулянты;
- ингибиторы АПФ;
- антиаритмические средства;
- диуретики.
Тяжелые, неподдающиеся лечению состояния, связанные с гипертрофической кардиомиопатией, требуют применения хирургических методов:
- миоэктомия — удаление части межжелудочковой перегородки сердца;
- имплантация электростимулятора — улучшает кровоток внутри сердца;
- установка кардиовертера-дефибриллятора — регулирует сердечный ритм;
- протезирование митрального клапана;
- коррекция толщины межжелудочковой перегородки при помощи этаноловой аблации;
- пересадка донорского органа (проводится в исключительных случаях).
Осложнения и прогноз
Гипертрофическая обструктивная кардиомиопатия, так же как и ее необструктивная форма, может сопровождаться осложнениями:
- нарушение сердечного ритма;
- затрудненное прохождение электрического импульса в миокарде;
- внезапная смерть из-за сердечного приступа;
- хроническая сердечная недостаточность;
- эндокардит;
- прогрессирование тромбоэмболии.
Существует много вариантов естественного течения гипертрофической кардимиопатии – пациент может чувствовать себя стабильно и даже лучше при назначении необходимого лечения. Не исключен риск внезапной смерти, которая происходит, когда не подтверждена гипертрофическая кардиомиопатия, диагностика и лечение патологии не проводилось.
Симптомы, которые могут свидетельствовать о нарушениях функций сердечно-сосудистой системы требуют внимания, проведения обследования и лечения. Регулярное посещение кардиолога позволит избежать серьезных ухудшений здоровья, а иногда внезапной смерти.
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия – первичное изолированное поражение миокарда, характеризующееся гипертрофией желудочков (чаще левого) при уменьшенном или нормальном объеме их полостей. Клинически гипертрофическая кардиомиопатия проявляется сердечной недостаточностью, болью в грудной клетке, нарушениями ритма, синкопальными состояниями, внезапной смертью. Диагностика гипертрофической кардиомиопатии включает проведение ЭКГ, суточного ЭКГ-мониторирования, ЭхоКГ, рентгенологического исследования, МРТ, ПЭТ сердца. Лечение гипертрофической кардиомиопатии проводится b-адреноблокаторами, блокаторами кальциевых каналов, антикоагулянтами, антиаритмическими препаратами, ингибиторами АПФ; в ряде случаев прибегают к кардиохирургической операции (миотомии, миоэктомии, протезированию митрального клапана, двухкамерной электрокардиостимуляции, имплантации кардиовертер-дефибриллятора).
Общие сведения
В кардиологии различают первичные (идиопатические) кардиомиопатии (гипертрофическую, констриктивную, дилатационную, рестриктивную, аритмогенную дисплазию правого желудочка) и специфические вторичные кардиомиопатии (алкогольную, токсическую, метаболическую, климактерическую и ряд других).
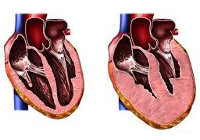
Гипертрофическая кардиомиопатия – самостоятельное, не зависящее от других сердечно-сосудистых заболеваний, значительное утолщение миокарда левого (реже правого) желудочка, сопровождающееся уменьшением его полости, нарушением диастолической функции с развитием нарушений сердечного ритма и сердечной недостаточности.
Гипертрофическая кардиомиопатия развивается у 0,2-1,1% населения, чаще мужского пола; средний возраст пациентов составляет от 30 до 50 лет. Коронарный атеросклероз среди больных гипертрофической кардиомиопатией встречается в 15-25 % случаев. Внезапная смерть, вызванная с тяжелыми желудочковыми аритмиями (пароксизмальной желудочковой тахикардией), наступает у 50% пациентов с гипертрофической кардиомиопатией. У 5-9 % больных заболевание осложняется инфекционным эндокардитом, протекающим с поражением митрального или аортального клапана.

Причины
Гипертрофическая кардиомиопатия – заболевание с аутосомно-доминантным типом наследования, поэтому обычно носит семейный характер, что не исключает, однако, возникновение спорадических форм.
В основе семейных случаев гипертрофической кардиомиопатии лежат передаваемые по наследству дефекты генов, кодирующих синтез сократительных белков миокарда (гена тяжелой цепи b-миозина, гена сердечного тропонина Т, гена а-тропомиозина, гена, кодирующего сердечную изоформу миозин-связывающего белка). Спонтанные мутации этих же генов, происходящие под воздействием неблагоприятных факторов среды, обусловливают развитие спорадических форм гипертрофической кардиомиопатии.
Гипертрофия миокарда левого желудочка при гипертрофической кардиомиопатии не связана с врожденными и приобретенными пороками сердца, ИБС, гипертонической болезнью и другими заболеваниями, которые обычно приводят к подобным изменениям.
Патогенез
В патогенезе гипертрофической кардиомиопатии ведущая роль принадлежит компенсаторной гипертрофии сердечной мышцы, обусловленной одним из двух возможных патологических механизмов – нарушением диастолической функции миокарда или обструкцией выходного тракта левого желудочка. Диастолическая дисфункция характеризуется поступлением в желудочки недостаточного количества крови в диастолу, что связано с плохой растяжимостью миокарда, и обусловливает быстрый подъем конечного диастолического давления.
При обструкции выходного отдела левого желудочка имеет место утолщение межжелудочковой перегородки и нарушение движения передней створки митрального клапана. В связи с этим в период изгнания возникает перепад давления между полостью левого желудочка и начальным отрезком аорты, что сопровождается повышением конечного диастолического давления в левом желудочке. Возникающая в этих условиях компенсаторная гиперфункция сопровождается гипертрофией, а затем и дилатацией левого предсердия, в случае же декомпенсации развивается легочная гипертензия.
В ряде случаев гипертрофической кардиомиопатии сопутствует ишемия миокарда, обусловленная снижением вазодилататорного резерва коронарных артерий, увеличением потребности гипертрофированного миокарда в кислороде, сдавлением во время систолы интрамуральных артерий, сопутствующим атеросклерозом венечных артерий и т. д.
Макроскопическими признаками гипертрофической кардиомиопатии служит утолщение стенок левого желудочка при нормальных или уменьшенных размерах его полости, гипертрофия межжелудочковой перегородки, дилатация левого предсердия. Микроскопическая картина гипертрофической кардиомиопатии характеризуется беспорядочным расположением кардиомиоцитов, замещением мышечной ткани на фиброзную, аномальным строением интрамуральных венечных артерий.
Классификация
В соответствии с локализацией гипертрофии выделяют гипертрофическую кардиомиопатию левого и правого желудочков. В свою очередь, гипертрофия левого желудочка может быть асимметричной и симметричной (концентрической). В большинстве случаев выявляется асимметричная гипертрофия межжелудочковой перегородки на всем протяжении или в ее базальных отделах. Реже встречается асимметричной гипертрофия верхушки сердца (апикальная гипертрофическая кардиомиопатия), задней или переднебоковой стенки. На долю симметричной гипертрофии приходится около 30 % случаев.
С учетом наличия градиента систолического давления в полости левого желудочка различают обструктивную и необструктивную гипертрофическую кардиомиопатию. Симметричная гипертрофия левого желудочка, как правило, представляет собой необструктивную форму гипертрофической кардиомиопатии.
Асимметричная гипертрофия может являться как необструктивной, так и обструктивной. Так, синонимом асимметричной гипертрофии межжелудочковой перегородки служит понятие «идиопатический гипертрофический субаортальный стеноз», гипертрофии средней части межжелудочковой перегородки (на уровне папиллярных мышц) – «мезовентрикулярная обструкция». Верхушечная гипертрофия левого желудочка, как правило, представлена необструктивным вариантом.
В зависимости от степени утолщения миокарда выделяют умеренную (15-20 мм), среднюю (21-25 мм) и выраженную (более 25 мм) гипертрофию.
На основании клинико-физиологической классификации выделяют IV стадии гипертрофической кардиомиопатии:
- I – градиент давления в выходном тракте левого желудочка (ВТЛЖ) не более 25 мм рт. ст.; жалобы отсутствуют;
- II – градиент давления в ВТЛЖ возрастает до 36 мм рт. ст.; появляются жалобы при физической нагрузке;
- III – градиент давления в ВТЛЖ увеличивается до 44 мм рт. ст.; появляются стенокардия, одышка;
- IV – градиент давления в ВТЛЖ выше 80 мм рт. ст.; развиваются выраженные нарушения гемодинамики, возможна внезапная сердечная смерть.
Симптомы гипертрофической кардиомиопатии
Длительное время течение гипертрофической кардиомиопатии остается бессимптомным, клиническая манифестация чаще происходит в возрасте 25–40 лет. С учетом преобладающих жалоб выделяют девять клинических форм гипертрофической кардиомиопатии: малосимптомную, вегетодистоническую, кардиалгическую, инфарктоподобную, аритмическую, декомпенсационную, псевдоклапанную, смешанную, молниеносную. Несмотря на то, что каждый клинический вариант характеризуется определенными признаками, всем формам гипертрофической кардиомиопатии присущи общие симптомы.
Необструктивная форма гипертрофической кардиомиопатии, не сопровождающаяся нарушением оттока крови из желудочка, обычно малосимптомна. В этом случае жалобы на одышку, перебои в работе сердца, неритмичный пульс могут отмечаться при выполнении физической нагрузки.
Типичными симптомами обструктивной гипертрофической кардиомиопатии служат приступы ангинозных болей (70%), выраженная одышка (90%), головокружения и обморочные состояния (25-50%), преходящая артериальная гипотензия, нарушения ритма сердца (пароксизмальная тахикардия, фибрилляция предсердий, экстрасистолия). Возможно возникновение приступов сердечной астмы и отека легких. Нередко первым эпизодом проявления гипертрофической кардиомиопатии служит внезапная смерть.
Диагностика
При диагностическом поиске обнаруживается систолический шум, высокий, скорый пульс, смещение верхушечного толчка. Инструментальные методы обследования при гипертрофической кардиомиопатии включают ЭхоКГ, ЭКГ, ФКГ, рентгенографию грудной клетки, холтеровское мониторирование, поликардиографию, ритмокардиографию. С помощью эхокардиографии выявляется гипертрофия МЖП, стенок миокарда желудочка, увеличение размеров левого предсердия, наличие обструкции ВТЛЖ, диастолическая дисфункция левого желудочка.
ЭКГ-признаки гипертрофической кардиомиопатии малоспецифичны и требуют дифференциальной диагностики с очаговыми изменениями миокарда, гипертонической болезнью, ИБС, аортальным стенозом и другими заболеваниями, осложняющимися гипертрофией левого желудочка. Для оценки тяжести гипертрофической кардиомиопатии, прогноза и выработки рекомендаций по лечению используются нагрузочные пробы (велоэргометрия, тредмил-тест).
Суточное мониторирование ЭКГ позволяет документировать пароксизмальные эпизоды желудочковой экстрасистолии и тахикардии, фибрилляции и трепетания предсердий. На фонокардиограмме регистрируется систолический шум различной степени выраженности, сохранность амплитуды I и II тонов. Сфигмография демонстрирует двухвершинную кривую каротидного пульса, характеризующуюся дополнительной волной на подъеме.
При рентгенологическом исследовании изменения контуров сердца (увеличение левых отделов сердца, расширение восходящей части аорты, выбухание ствола и расширение ветвей легочной артерии) обнаруживаются только в развернутой стадии гипертрофической кардиомиопатии. Для получения дополнительных данных за гипертрофическую кардиомиопатию прибегают к проведению зондирования левых отделов сердца, вентрикулографии, коронарографии, сканированию сердца с радиоизотопом таллия, МРТ, ПЭТ сердца. Окончательным подтверждающим методом служит генодиагностика.
Лечение гипертрофической кардиомиопатии
Пациентам с гипертрофической кардиомиопатией (особенно с обструктивной формой) рекомендуется ограничение физических нагрузок, которые могут спровоцировать увеличение градиента давления «левый желудочек-аорта», аритмии сердца и обмороки.
При умеренно выраженных симптомах гипертрофической кардиомиопатии назначают b-адреноблокаторы (пропранолол, атенолол, метопролол) или блокаторы кальциевых каналов (верапамил), уменьшающие ЧСС, удлиняющие диастолу, улучшающие пассивное наполнение левого желудочка и снижающие давление наполнения. В связи с наличием высокого риска развития тромбоэмболий необходим прием антикоагулянтов. При развитии сердечной недостаточности показаны диуретики, ингибиторы АПФ; при нарушениях желудочкового ритма – антиаритмические препараты (амиодарон, дизопирамид).
При обструктивной гипертрофической кардиомиопатии проводится профилактика инфекционного эндокардита, т. к. в результате постоянной травматизации передней створки митрального клапана на ней могут появляться вегетации. Кардиохирургическое лечение гипертрофической кардиомиопатии целесообразно при градиенте давления между левым желудочком и аортой >50 мм рт.ст. В этом случае может выполняться септальная миотомия или миоэктомия, а при структурных изменениях митрального клапана, вызывающих значительную регургитацию, – протезирование митрального клапана.
Для уменьшения обструкции ВТЛЖ показана имплантация двухкамерного электрокардиостимулятора; при наличии желудочковых нарушений ритма – имплантация кардиовертер-дефибриллятора.
Прогноз гипертрофической кардиомиопатии
Течение гипертрофической кардиомиопатии вариабельно. Необструктивная форма гипертрофической кардиомиопатии протекает относительно стабильно, однако при длительном стаже заболевания все же развивается сердечная недостаточность. У 5–10% пациентов возможен самостоятельный регресс гипертрофии; у такого же процента больных отмечается переход гипертрофической кардиомиопатии в дилатационную; еще столько же пациентов сталкивается с осложнением в виде инфекционного эндокардита.
Без лечения летальность при гипертрофической кардиомиопатии составляет 3–8 %, при этом в половине подобных случаев возникает внезапная смерть вследствие фибрилляции желудочков, полной атриовентрикулярной блокады, острого инфаркта миокарда.
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия (ГКМП) – аутосомно-доминантное заболевание, характеризующееся гипертрофией (утолщением) стенки левого и/или (изредка) правого желудочка. Это приводит к жесткости стенок сердца и аорты и способствует тому, что передняя створка митрального клапана оказывается близко к поверхности перегородки и поток крови подтягивает её к ней благодаря эффекту Вентури, создавая таким образом препятствие выбросу крови.
Симптомы гипертрофической кардиомиопатии
Многие люди с ГКМП не имеют либо никаких признаков болезни, либо только незначительные симптомы, и живут нормальной жизнью. У других же пациентов симптомы могут прогрессировать и обостряться, ухудшая тем самым работу сердца. Симптомы гипертрофической кардиомиопатии могут возникнуть в любом возрасте и включают в себя:
- боль или давление в груди (происходит обычно при физической нагрузке на организм, но также может произойти во время отдыха или после еды)
- затруднённое дыхание (одышка)
- усталость (чувство чрезмерной усталости)
- обморок (возникающий в связи с нерегулярными сердечными ритмами, неправильной работой кровеносных сосудов, или вовсе без какой либо причины)
- учащенное сердцебиение (из-за нарушения ритма сердца, обычно – желудочковые экстрасистолы, пароксизмы желудочковой тахикардии, часты также наджелудочковые нарушения ритма)
- внезапная смерть (примерно 30% больных вообще не предъявляют жалоб, внезапная смерть может быть первым и единственным проявлением заболевания.
Причины гипертрофической кардиомиопатии
ГКМП может быть как наследственной болезнью, связанной с мутацией генов, кодирующих синтез сократительных белков, так и болезнь, появляющаяся в процессе старения или из-за высокого кровяного давления. В некоторых случаях причины остаются неизвестными.
Диагностика гипертрофической кардиомиопатии
ГКМП диагностируется как на основе истории болезни (симптомы и семейная история), так и на основе медицинского осмотра и клинических анализов, таких как анализы крови, ЭКГ, рентген грудной клетки, эхокардиография (УЗИ сердца), стресс-тест, катетеризация сердца, КТ и МРТ.
Лечение гипертрофической кардиомиопатии
Лечение ГКМП показано лишь при наличии клиники либо факторов риска внезапной смерти. Лечение направлено на предотвращение симптомов и осложнений, и включает в себя выявление рисков, изменения образа жизни, приём лекарств. Также, по мере необходимости, врач кардиолог может назначить вам различные процедуры.
Рекомендации
Диета
Употребление большого количества жидкости имеет очень важное значение. Выпивайте по крайней мере от 6 до 8 стаканов воды в день. В жаркую погоду, следует увеличить потребление жидкости. Жидкость и ограничения в употреблении соли, необходимы для пациентов с сердечной недостаточностью. Посоветуйтесь с вашим лечащим врачом о принципах воздействия на ваш организм конкретных жидкостей и диетических напитков, включая информацию о воздействии алкоголя и кофеина.
Физические упражнения
Ваш врач подскажет, рекомендуется ли вам заниматься спортом или нет. Большинству людей с кардиомиопатией предлагаются легкие занятия аэробикой. Тем не менее, ваш врач, основываясь на симптомах и тяжести вашей болезни, может попросить вас воздержаться от каких либо физических нагрузок. Так же, как и при дилатационной кардиомиопатии, не рекомендуется поднятие тяжестей
Регулярное посещение врача
Пациенты с ГКМП минимум раз в год должны посещать врача кардиолога и контролировать свое состояние. Посещения врача могут быть более частыми, в том случае, когда гипертрофическая кардиомиопатия была диагностирована впервые.
Какие препараты используются для лечения гипертрофической кардиомиопатией?
Препараты, используемые для лечения симптомов и предотвращения дальнейшего осложнения ГКМП, снимают нагрузку с сердца и уменьшают препятствия для эффективной циркуляции крови в организме. При лечении гипертрофической кардиомиопатии используются также лекарства, в основе которых лежат бета-адреноблокаторы, способные снижать нагрузку на сердце за счет снижения давления и пульса, уменьшая гипертрофию миокарда. Также бета-блокаторы обладают антиаритмическим действием, в том числе способны уменьшить риск развития фатальных аритмий и внезапной смерти.
Врач может попросить вас избежать применения некоторых лекарственных препаратов, таких, как нитраты (они понижают кровяное давление) или дигоксин (он увеличивает силу сокращений сердца).
Ваш врач посоветует, какие лекарства вам больше всего подходят.
Хирургические процедуры, используемые для лечения гипертрофической кардиомиопатии
Хирургические методы, используемые для лечения ГКМП включают в себя:
Чрезаортальная септальная миэктомия. Данная методика предполагает уменьшение обструкции путем уменьшения толщины межжелудочковой перегородки.
Транскатетерная септальная алкогольная абляция. Введение склерозирующих веществ типа спиртовых растворов, создание в межжелудочковой перегородке зон инфаркта.
Имплантация искусственного митрального клапана сердца. Этот тип операции предлагается пациентам с высоким риском опасных для жизни аритмий и внезапной сердечной смерти. Митральный клапан постоянно отслеживает сердечный ритм. Когда он обнаруживает неправильный, очень быстрый ритм сердца, поставляя энергию в сердечную мышцу, он заставляет сердце биться в нормальном ритме.
Внезапная смерть и эндокардит при гипертрофической кардиомиопатии
Небольшое количество людей с HCM, подвержены повышенному риск внезапной сердечной смерти. Люди, которые входят в эту группу риска:
- родственники умерших от внезапной сердечной смерти
- молодые люди с ГКМП с несколькими эпизодами потери сознания
- пациенты с повышенным кровяным давлением и аритмией
- больные с тяжелыми симптомами и сердечной недостаточностью
Если у вас присутствуют два или более факторов риска внезапной сердечной смерти, врач пропишет вам лекарства для предотвращения аритмии. У большинства пациентов с ГКМП риск внезапной сердечной смерти невелик. Поговорите со своим врачом о всех проблемах, с которыми вы можете столкнутся при гипертрофической кардиомиопатии.
Как предотвратить эндокардит?
Люди с обструктивным ГКМП могу быть подвержены повышенному риску инфекционного эндокардита, потенциально опасного для жизни состояния. Чтобы защитить себя, говорите на приёме у любого врача, в том числе у стоматолога, что у вас есть заболевание сердца.
Позвоните своему врачу, если у вас появились симптомы инфекции (боль в горле, слабость, лихорадка).
Позаботьтесь о ваших зубах и деснах, чтобы защититься от инфекций.
Принимайте антибиотики перед тем как подвергнуться каким-либо процедурам, которые могут вызвать кровотечение, таких как: стоматологическая помощь, анализы (любые анализы, которые могут быть связаны со сбором крови или которые могут вызвать кровотечение), хирургические операции. Проконсультируйтесь со своим врачом о типе и количестве антибиотика, который вам следует принять.
Лечение гипертрофической кардиомиопатии
Гипертрофическая кардиомиопатия (ГКМП) – это генетически обусловленное заболевание миокарда, проявляющееся комплексом специфических морфо-функциональных изменений и постепенно прогрессирующим течением с высоким риском развития жизнеугрожающих аритмий и внезапной смерти.
ГКМП может диагностироваться в любом возрасте, от первых дней до последней декады жизни, однако преимущественно заболевание выявляется у лиц молодого трудоспособного возраста. Ежегодная смертность больных ГКМП колеблется в пределах от 1 до 6%: у взрослых больных составляет 1-3% , а в детском и подростковом возрасте у лиц с высоким риском внезапной смерти – 4-6%.
Типичными являются морфологические изменения: аномалия архитектоники сократительных элементов миокарда (гипертрофия и дезориентация мышечных волокон), развитие фибротических изменений мышцы сердца, патология мелких интрамиокардиальных сосудов.
При ГКМП происходит массивная гипертрофия миокарда левого (и реже правого желудочка), чаще асимметричного характера за счет утолщения межжелудочковой перегородки, часто с развитием обструкции выходного тракта левого желудочка (ЛЖ) при отсутствии каких-либо явных причин.
Общепризнанной является представление о преимущественно наследственной природе ГКМП. В связи с этим, широкое распространение получил термин «семейная гипертрофическая кардиомиопатия». К настоящему времени установлено, что более половины всех случаев заболевания являются наследуемыми, при этом основной тип наследования – аутосомно-доминантный. Оставшиеся приходятся на так называемую спорадическую форму; в этом случае у пациента нет родственников, болеющих ГКМП или имеющих гипертрофию миокарда. Считается, что большинство, если не все случаи спорадической ГКМП, также имеют генетическую причину, т. е. вызваны случайными мутациями.
Гипертрофическая кардиомиопатия – это генетически гетерогенное заболевание, причиной которого являются более 200 описанных мутаций нескольких генов, кодирующих белки миофибриллярного аппарата. К настоящему времени известны 10 белковых компонентов сердечного саркомера, выполняющих контрактильную, структурную или регуляторную функции, дефекты которых наблюдаются при ГКМП. Причем в каждом гене множество мутаций могут становиться причиной заболевания (полигенное мультиаллельное заболевание).
Наличие той или иной ассоциированной с ГКМП мутации признается «золотым» стандартом диагностики заболевания. При этом описанные генетические дефекты характеризуются разной степенью пенетрантности, выраженностью морфологических и клинических проявлений. Тяжесть клинической картины зависит от присутствия и степени гипертрофии.
Таким образом, ГКМП характеризуется крайней гетерогенностью вызывающих ее причин, морфологических, гемодинамических и клинических проявлений, разнообразием вариантов течения и прогноза, что существенно затрудняет выбор адекватных и наиболее эффективных лечебных подходов по контролю и коррекции имеющихся нарушений.
Возможны три гемодинамических варианта обструктивной ГКМП:
- с субаортальной обструкцией в покое (так называемой базальной обструкцией);
- с лабильной обструкцией, характеризующейся значительными спонтанными колебаниями внутрижелудочкового градиента давления без видимой причины;
- с латентной обструкцией, которая вызывается только при нагрузке и провокационных фармакологических пробах (в частности, вдыханием амилнитрита, при приеме нитратов или внутривенном введении изопротеренола).
Cимптомы болезни разнообразны и малоспецифичны, связаны с гемодинамическими нарушениями (диастолическая дисфункция, динамическая обструкция путей оттока, митральная регургитация), ишемией миокарда, патологией вегетативной регуляции кровообращения и нарушением электрофизиологических процессов в сердце. Диапазон клинических проявлений крайне велик: от бессимптомных до неуклонно прогрессирующих и трудно поддающихся медикаментозному лечению форм, сопровождающихся тяжелой симптоматикой.
Повышение диастолического давления в левом желудочке из-за диастолической дисфункции, динамическая обструкция выносящего тракта левого желудочка проявляются одышкой в покое и при физической нагрузке, утомляемости, слабости. Нарастание давления в малом круге кровообращения сопровождается развитием острой левожелудочковой недостаточности (чаще в ночные часы – сердечная астма, альвеолярный отек легких).
Падение фракции выброса при физической нагрузке или нарушениях сердечного ритма сопровождается ухудшением кровообращения головного мозга. Преходящая ишемия мозговых структур проявляется кратковременной потерей сознания (обморок) или предобморочными состояниями (внезапная слабость, головокружение, потемнение в глазах, шум и “заложенность” в ушах).
Методы исследования:
ЭХО-КГ – основной метод диагностики ГКМП. Критериями диагностики ГКМП на основании данных ЭХО-КГ являются:
- Асимметричная гипертрофия межжелудочковой перегородки (> 13 мм)
- Переднее систолическое движение митрального клапана
- Маленькая полость левого желудочка
- Гипокинезия межжелудочковой перегородки
- Срединно-систолическое прикрытие аортального клапана
- Внутрижелудочковый градиент давления в покое более 30 мм рт. ст.
- Внутрижелудочковый градиент давления при нагрузке более 50 мм рт. ст.
- Нормо- или гиперкинезия задней стенки левого желудочка
- Уменьшение наклона диастолического прикрытия передней створки митрального клапана
- Пролапс митрального клапана с митральной недостаточностью
- Толщина стенки левого желудочка (в диастолу) более 15 мм
Если в покое обструкции выносящего тракта левого желудочка нет, ее можно спровоцировать медикаментозными (ингаляция амилнитрита, введение изопреналина, добутамина) или функциональными пробами (проба Вальсальвы, физическая нагрузка), которые уменьшают преднагрузку или повышают сократимость левого желудочка.
Катетеризация сердца и коронарная ангиография проводятся для оценки коронарного русла перед миоэктомией или операцией на митральном клапане, а также чтобы выяснить причину ишемии миокарда. При этом к характерным признакам ГКМП относят:
- Внутрижелудочковый градиент давления на уровне средних сегментов левого желудочка или его выносящего тракта
- Кривая давления в аорте вида пик-купол (в результате обструкции выносящего тракта левого желудочка)
- Повышение диастолического давления в желудочках
- Повышение ДЗЛА
- Высокая волна V на кривой ДЗЛА (Может возникать как из-за митральной регургитации, так и из-за повышения давления в левом предсердии.)
- Повышение давления в легочной артерии
Сцинтиграфия миокарда и позитронно-эмиссионная томография
При гипертрофической кардиомиопатии сцинтиграфия миокарда имеет некоторые особенности, однако в целом ее значение в диагностике ишемии такое же, как и обычно. Стойкие дефекты накопления указывают на рубцовые изменения после инфаркта миокарда, обычно они сопровождаются снижением функции левого желудочка и плохой переносимостью физической нагрузки. Обратимые дефекты накопления указывают на ишемию, вызванную снижением коронарного резерва при нормальных артериях или коронарным атеросклерозом. Обратимые дефекты часто никак не проявляются, однако, по-видимому, они повышают риск внезапной смерти, особенно у молодых больных с гипертрофической кардиомиопатией. При изотопной вентрикулографии можно выявить замедленное наполнение левого желудочка и удлинение периода изоволюмического расслабления.
Позитронно-эмиссионная томография – более чувствительный метод, кроме того, она позволяет учесть и устранить помехи, связанные с затуханием сигнала. Позитронно-эмиссионная томография с фтордезоксиглюкозой подтверждает наличие субэндокарлиальной ишемии, вызванной снижением коронарного резерва.
Современные подходы к лечению ГКМП
По современным представлениям, лечебная стратегия определяется в процессе разделения больных на категории в зависимости от описанных выше вариантов течения и прогноза.
Все лица с ГКМП, включая носителей патологических мутаций без фенотипических проявлений болезни и пациентов с бессимптомным течением заболевания, нуждаются в динамическом наблюдении, в ходе которого оцениваются характер и выраженность морфологических и гемодинамических нарушений. Особое значение имеет выявление факторов, определяющих неблагоприятный прогноз и повышенный риск внезапной смерти (в частности, скрытых, прогностически значимых аритмий).
Общие мероприятия
Ограничение значительных физических нагрузок и запрещение занятий спортом, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента давления и риска внезапной смерти.
Медикаментозное лечение
До настоящего времени окончательно не решен вопрос о необходимости проведения активной медикаментозной терапии у наиболее многочисленной группы больных с бессимптомной или малосимптомной формами ГКМП и низкой вероятностью внезапной смерти. Противники активной тактики обращают внимание на то, что при благоприятном течении заболевания продолжительность жизни и показатели смертности не отличаются от таковых в общей популяции. Некоторые же авторы указывают на то, что использование в этой группе пациентов β-адреноблокаторов и антагонистов кальция (верапамил) может приводить к сдерживанию гемодинамических нарушений и клинической симптоматики. При этом никто не оспаривает тот факт, что выжидательная тактика в случаях бессимптомного или малосимптомного течения ГКМП возможна лишь при отсутствии признаков внутрижелудочковой обструкции, обмороков и серьезных нарушений сердечного ритма, отягощенной наследственности и случаев ВС у близких родственников.
Следует признать, что лечение ГКМП, генетически обусловленного заболевания, обычно распознаваемого на поздней стадии, пока может быть в большей степени симптоматическим и паллиативным. Тем не менее к основным задачам лечебных мероприятий относятся не только профилактика и коррекция основных клинических проявлений заболевания с улучшением качества жизни пациентов, но и положительное влияние на прогноз, предупреждение случаев ВС и прогрессирования заболевания.
Основу медикаментозной терапии ГКМП составляют препараты с отрицательным инотропным действием: β-адреноблокаторы и блокаторы кальциевых каналов. Для лечения весьма распространенных при этом заболевании нарушений сердечного ритма используются также дизопирамид (антиаритмический препарат IA класса) и амиодарон.
β-адреноблокаторы стали первой, и остаются и по сей день, наиболее эффективной группой лекарственных средств, применяемых в лечении ГКМП. Они оказывают хороший симптоматический эффект в отношении основных клинических проявлений: одышки и сердцебиения, болевого синдрома, включая стенокардию, не менее чем у половины больных с гипертрофической кардиомиопатией, что обусловлено, в основном, способностью этих препаратов уменьшать потребность миокарда в кислороде. Благодаря отрицательному инотропному действию и уменьшению активации симпатоадреналовой системы при физическом и эмоциональном напряжении, β-блокаторы предотвращают возникновение или повышение субаортального градиента давления у больных с латентной и лабильной обструкцией, существенно не влияя на величину этого градиента в покое. Убедительно доказана способность β-блокаторов улучшать функциональный статус пациентов в условиях курсового и длительного применения. Хотя препараты не оказывают прямого влияния на диастолическое расслабление миокарда, они могут улучшать наполнение ЛЖ косвенно – за счет уменьшения частоты сердечных сокращений и предупреждения ишемии сердечной мышцы. В литературе имеются данные, подтверждающие способность β-блокаторов сдерживать и даже приводить к обратному развитию гипертрофии миокарда. Однако другие авторы подчеркивают, что вызываемое β-блокаторами симптоматическое улучшение не сопровождается регрессией гипертрофии ЛЖ и улучшением выживаемости больных. Хотя эффект этих препаратов в отношении купирования и предупреждения желудочковых и суправентрикулярных аритмий и внезапной смерти не доказан, ряд специалистов все же считают целесообразным их профилактическое назначение больным ГКМП высокого риска, включая пациентов молодого возраста с отягощенным случаями внезапной смерти семейным анамнезом.
Предпочтение отдается β-блокаторам без внутренней симпатомиметической активности. Наибольший опыт накоплен по применению пропранолола (обзидан, анаприлин). Его назначают начиная с 20 мг 3-4 раза в день, с постепенным увеличением дозы под контролем пульса и артериального давления (АД) до максимально переносимой в большинстве случаев 120–240 мг/сут. Следует стремиться к применению возможно более высоких доз препарата, так как отсутствие эффекта терапии β-блокаторами, вероятно, связано с недостаточной дозировкой. При этом нельзя забывать о том, что повышение дозировок существенно увеличивает риск известных побочных эффектов.
Инвазивные методы лечения:
1. Чрезаортальная септальная миэктомия
При отсутствии клинического эффекта от активной медикаментозной терапии симптоматичным больным III-IV функционального класса по классификации Нью-Йоркской ассоциации кардиологов с выраженной асимметричной гипертрофией МЖП и субаортальным градиентом давления в покое, равным 50 мм рт. ст. и более, показано хирургическое лечение. Классическая методика – чрезаортальная септальная миэктомия, предложенная Agmorrow. У больных молодого возраста с семейным анамнезом ГКМП с тяжелыми клиническими проявлениями и указанием на раннюю ВС у родственников показания для больного должны быть расширены. В некоторых центрах она проводится также в случаях значительной латентной обструкции. В целом, потенциальными кандидатами для проведения оперативного лечения являются не менее 5% из числа всех больных ГКМП. Операция обеспечивает хороший симптоматический эффект с полным устранением или значительным уменьшением внутрижелудочкового градиента давления у 95% больных и значительным снижением конечно-диастолического давления в ЛЖ у 66% больных. Хирургическая летальность в настоящее время составляет около 1-2%, что сопоставимо с ежегодной летальностью при медикаментозной терапии (2-5%). Хотя в ходе большинства более ранних исследований не удавалось обнаружить существенного влияния хирургического лечения ГКМП на прогноз, в работах С. Seiler et al. показано улучшение 10-летней выживаемости оперированных больных до 84% по сравнению с 67% в группе лечившихся медикаментозно. Имеются сообщения о 40-летнем наблюдении после проведенной миэктомии.
2. Вальвулопластики или протезирования митрального клапана
В ряде случаев при наличии дополнительных показаний для уменьшения выраженности обструкции и митральной регургитации одномоментно выполняется операция вальвулопластики или протезирования митрального клапана низкопрофильным протезом. Улучшить отдаленные результаты миэктомии позволяет последующая длительная терапия верапамилом, обеспечивающая улучшение диастолической функции ЛЖ, что не достигается при хирургическом лечении.
3. Иссечения межжелудочковой перегородки
В настоящее время разработаны и успешно применяются отличные от классической миэктомии методики. В частности, в НЦССХ им. А. Н. Бакулева под руководством академика Л. А. Бокерия разработана оригинальная методика иссечения зоны гипертрофированной МЖП из конусной части правого желудочка. Этот способ хирургической коррекции обструктивной ГКМП является высокоэффективным и может стать методом выбора в случаях одновременной обструкции выходных отделов обоих желудочков, а также в случаях среднежелудочковой обструкции ЛЖ.
4. Транскатетерная септальная аблация
Другим альтернативным методом лечения рефракторной обструктивной ГКМП является транскатетерная алкогольная септальная аблация. Методика предполагает инфузию через баллонный катетер в перфорантную септальную ветвь 1–3 мл 95% спирта, вследствие чего возникает инфаркт гипертрофированного отдела МЖП, захватывающей от 3 до 10% массы миокарда ЛЖ (до 20% массы МЖП). Это приводит к значимому уменьшению выраженности обструкции выходного тракта и митральной недостаточности, объективной и субъективной симптоматике заболевания.
В Волынской больнице отработана методика выполнения транскатетерной септальной аблации при ГКМП. Доказан положительный результат данного вмешательства при относительно низком риске развития осложнений.
Гипертрофическая кардиомиопатия

Гипертрофическая кардиомиопатия – это заболевание, при котором сердечная мышца (миокард) становится аномально толстой или гипертрофированной. Это утолщение сердечной мышцы значительно усложняет работу сердца по перекачиванию крови. Гипертрофическая кардиомиопатия может также негативно влиять на состояние электрической системы сердца.
Гипертрофическая кардиомиопатия часто остается не выявленной, так как у многих пациентов протекает бессимптомно. Симптомами этой патологии являются: одышка, нарушения ритма, вплоть до развития угрожающих жизни состояний (аритмий).
Симптомы включают в себя следующее:
- одышка, особенно во время физических упражнений или напряжения;
- боль в груди, особенно во время физических упражнений;
- обмороки, особенно во время физических упражнений;
- головокружение;
- усталость;
- учащенное сердцебиение.
Причины развития болезни
Гипертрофическая кардиомиопатия как правило, вызвана генными мутациями. Считается, что эти мутации заставляют сердечную мышцу расти аномально толстой. У людей с гипертрофической кардиомиопатией также обнаруживается измененное расположение мышечных волокон сердца. А клетки в волокнах перестают сокращаться синхронно, что часто приводит к нарушениям ритма сердечных сокращений.
Тяжесть гипертрофической кардиомиопатии колеблется в широких пределах. Большинство людей с гипертрофической кардиомиопатией имеют форму заболевания при которой значительно увеличивается межжелудочковая перегордка (перегородка между двумя нижними камерами сердца), что и затрудняет кровоток. Это состояние носит название гипертрофической обструктивной кардиомиопатии.
Другой распространенной формой заболевания является кардиомиопатия без существенных препятствий потоку крови. Однако в данном случае страдает эластичность сердечной мышцы, миокард становится жестким, что снижает количество крови выбрасывемое сердцем в сосудистую систему с каждым сокращением.Данная форма носит название необструктивной гипертрофической кардиомиопатии.
Факторы риска
Гипертрофической кардиомиопатии подвержены мужчины и женщины в равной степени.
Заболевание передается, как правило, по наследству. Существует 50% вероятность того, что дети тех, кто страдает гипертрофической кардиомиопатией будет наследовать генетическую мутацию приводящую впоследствии к развитию заболевания. Братья и сестры тех, кто страдает гипертрофической кардиомиопатией, также подвержены риску. Как следствие, близким родственникам тех, кто страдает гипертрофической кардиомиопатией, настоятельно рекомендуется обратиться к врачу для исключения заболевания.
Жалобы
У многих людей гипертрофическая кардиомиопатия не вызывает серьезных проблем со здоровьем. Тем не менее, в некоторых случаях, данная патология может вызвать серьезные неудобства, такие как одышка, боль в груди или обморок.
Людей с гипертрофической кардиомиопатией высока вероятность развития опасных нарушений сердечного ритма (аритмий), таких как желудочковая тахикардия или фибрилляция желудочков. Эти нарушения ритма могут привести к внезапной сердечной смерти. Гипертрофическая кардиомиопатия является основной причиной смерти, людей в возрасте до 30 лет. К счастью, таких смертей не очень много.
Возможные осложнения гипертрофической кардиомиопатии включают в себя:
- Аритмии. Утолщение сердечной мышцы, а также аномальное расположение клеток сердца, может нарушать нормальное функционирование электрической системы сердца, в результате чего наблюдается учащенное или неритмичное сердцебиение. Фибрилляция предсердий, желудочковая тахикардия и фибрилляция желудочков – самые распространенные среди аритмий, которые могут быть вызваны гипертрофической кардиомиопатией.
- Самое страшное осложнение гипертрофической кардиомиопатии – это внезапная смерть от остановки сердца из-за желудочковой тахикардии или фибрилляции желудочков. К сожалению, это состояние трудно предсказать. Если у вас бывают обмороки, сильное головокружение или длительное сердцебиение, вы должны не откладывать визит к врачу и обратиться за медицинской помощью.
- Затрудненный приток крови. У многих людей, утолщенный миокард вызывает замедление кровотока, увеличивая нагрузку на сердце. Это может привести к одышке при физической нагрузке, боли в груди, головокружению и обморокам.
- Проблемы с митральным клапаном. Утолщение сердечной мышцы может снижать объем левого желудочка, уменьшая свободное пространство для крови, что в свою очередь заставляет возвращаться кровь через митральный клапан обратно в предсердие. Это называется регургитацией митрального клапана. Регургитация митрального клапана может привести к другим осложнениям, таким как сердечная недостаточность или аритмии.
- Сердечная недостаточность. Сердечная недостаточность означает, что ваше сердце не может перекачивать достаточно крови, чтобы удовлетворить потребности организма. Утолщенная сердечная мышца при гипертрофической кардиомиопатии в конечном итоге становится слишком жесткой, чтобы работать эффективно, что приводит к одышке и сердечной недостаточности.
- Дилатационная кардиомиопатия. С течением времени, гипертрофированная сердечная мышца, которая сначала стала жесткой, теряет упругость и становится слабой и растягивается. Объем желудочка увеличивается, но «больная» мышца уже не в состоянии адекватно перекачивать кровь. Результатом является сердечная недостаточность.
Диагностика
- Эхокардиограмма (УЗИ сердца) -это наиболее распространенный тест для диагностики гипертрофической кардиомиопатии. С помощью эхокардиограммы врач может увидеть толщину вашей сердечной мышцы, является ли поток крови нарушенным, и состояние клапанов вашего сердца.
Эхокардиограмма использует звуковые волны для получения изображения сердца. Эхокардиография позволяет врачу увидеть сердце в движении – когда сокращаются желудочки, открываются и закрываются клапаны.
Типы эхокардиограммы включают в себя:
- Трансторакальная эхокардиография. Это стандартный эхокардиограмма. Врач УЗД работает с помощью датчика УЗ волн, перемещая его по поверхности грудной клетки. Датчик обнаруживает звуковые волны, отраженные от сердца. Компьютер преобразует их в движущиеся изображения на мониторе.
- Чреспищеводная эхокардиография. При этом типе эхокардиографии, гибкая трубка, содержащая датчик, проводится в пищевод. Оттуда можно получить более детальные изображения вашего сердца. Ваш лечащий врач может назначить чреспищеводную эхокардиографию если трудно получить ясную картину вашего сердца во время стандартного УЗИ.
Если у вас родители, родные братья и сестры, или дети – страдают гипертрофической кардиомиопатией, эксперты рекомендуют, чтобы вы регулярно обследовались на наличие признаков этого состояния у вас.
Рекомендация заключается в том, чтобы выполнять эхокардиографию (УЗИ сердца) и электрокардиограмму один раз в год. С течением времени эту диагностику можно проходить 1 раз в 5 лет.
Лечение
Цели лечения гипертрофической кардиомиопатии – облегчение симптомов и профилактика внезапной сердечной смерти у лиц с высокой степенью риска.
Варианты лечения гипертрофической кардиомиопатии разнообразны.

Резекция межжелудочковой перегородки
- Лечение препаратами. Различные медицинские препараты помогают расслабить миокард и привести к замедлению ЧСС так, что сердце начинает работать более эффективно. В настоящее время распространены бета-блокаторы, блокаторы кальциевых каналов и антиаритмические препараты.
- Резекция межжелудочковой перегородки. Это открытая операция на сердце, при которой хирург удаляет часть утолщенной межжелудочковой перегородки. Данная операция улучшает кровоток и снижает митральную регургитацию. Ее используют, если препараты не облегчают симптомы.
- Электрическая абляция – процедура, при которой токами низкой частоты разрушаются зоны в сердечной мышце, участвующие в развитии нарушений ритма сердечных сокращений. Редко во время данной манипуляции появляется необходимость в установке искусственного водителя ритма, регулирующего частоту сокращений сердца. В наше время этот вид лечения очень распространен.
- Установка искусственного водителя ритма – процедура, выполняемая под местной анестезией и заключающаяся в подкожной установке аппарата регулирующего частоту сердечных сокращений. Часто используется у пациентов с тяжелыми сопутствующими заболеваниями, для которых риск открытой операции на сердце очень высок.
- Установка дефибриллятора – манипуляция, похожая на установку искусственного водителя ритма, но в данном случае действие дефибриллятора направлено на восстановление нормальной частоты сердечных сокращений при развитии жизнеугрожающих нарушений ритма.
Кандидатами для хирургического лечения могут быть лица:
- перенесшие остановку сердца;
- один или более членов семьи которых умерли внезапной смертью вследствие гипертрофической кардиомиопатии;
- с необъяснимыми обмороками;
- с крайне сильным утолщением стенки левого желудочка.
Рекомендации
Среди рекомендаций врача могут быть:
- отказ от курения;
- снижение массы тела (поддержание адекватного веса предотвращает чрезмерную нагрузку на сердце);
- употребление пищи с ограничением поваренной соли;
- разработка оптимальной программы физических нагрузок;
- ограничение употребления алкоголя (Чрезмерное употребление алкоголя может вызвать нарушения сердечного ритмов, такие как
- фибрилляция предсердий).
Преодоление трудностей
Диагноз – гипертрофическая кардиомиопатия – не вызывает положительных эмоций. Однако причиной депрессии тоже служить не должен. Кардиомиопатия – излечимое заболевание, метод терапии зависит от его типа и степени тяжести.
Потому что гипертрофическая кардиомиопатия наследуется, оно не может быть предотвращено. Тем не менее, врачи и ученые узнают больше о генетических мутациях, которые вызывают данное заболевание. И важно определить это состояние как можно раньше, чтобы лечение и профилактика осложнений оказали существенную помощь вашему здоровью.


