Как диагностировать ревматизм?
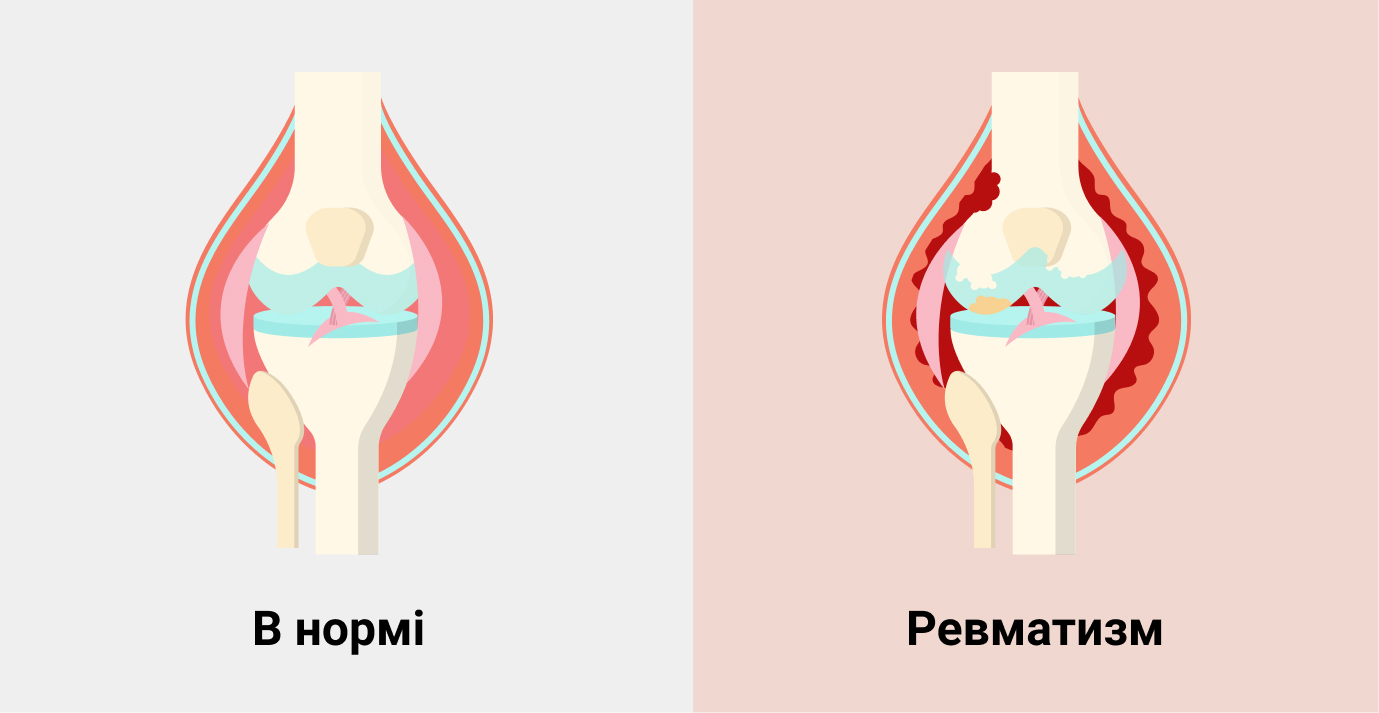
Ревматизм — это заболевание инфекционно-аллергического характера, основным проявлением которого является повреждение соединительной ткани, чаще всего сердечно-сосудистой системы. Понятие “ревматизм” объединяет два процесса: острую хроническую лихорадку и хроническую ревматическую болезнь сердца, сопровождающуюся развитием порока сердца и сердечной недостаточности.
Чаще всего болеют ревматизмом дети от 8 до 13 лет и молодые люди в возрасте от 17 до 24 лет. Женщины болеют чаще, чем мужчины.
Классификация ревматизма
В развитии ревматизма выделяют активную и неактивную фазы. По характеру течения заболевание может быть острым, подострым, затяжным, непрерывно-рецидивирующим, латентным.
Ревмокардит может быть первичным и возвратным (без поражения или с поражением клапанов), без явных изменений сердечной мышцы.
Степень активности ревматизма
- I степень (минимальная) — симптомы ревматического процесса выражены слабо;
- II степень (умеренная) — признаки поражения сердца выражены умеренно или слабо, тенденция к вовлечению в патологический процесс других органов;
- III степень (максимальная) — симптомы воспаления оболочек сердца, легких, плевры, общие и местные проявления заболевания.
Причины появления и механизм развития ревматизма
Основные причины ревматизма — бета-гемолитический стрептококк группы А и его “ревматогенные” серотипы (М3, М5, М18, М24).
На поверхности стрептококка есть специальный белок, содержащий части молекулы антигена, имеющих сходство с компонентами сердечной мышцы, синовиальных оболочек и мозга.
Обычно острая ревматическая лихорадка развивается у генетически предрасположенных людей. Установлена наследственная предрасположенность у лиц, имеющих А (II) и В (III) группы крови.
Факторы, предрасполагающие развитию ревматизма:
- ангина, скарлатина;
- хронический тонзиллит.
Ревматизм не относится к инфекционным заболеваниям. У больных с ревматизмом отмечается склонность к аутоиммунным процессам, а стрептококк играет роль пускового механизма, источника антигенов.
С самого начала развития ангины наблюдается процесс гиперчувствительности больных к продуктам распада белков в очагах воспаления миндалин, а также к продуктам распада стрептококков.
В кровь больного поступают:
- протеины, обеспечивающие фиксацию комплекса “антиген-антитело” в миокарде;
- гиалуроновая кислота, подавляющая фагоцитоз стрептококка;
- стрептолизины, которые обладают значительным токсическим эффектом на сердце и поражают суставы;
- гиалуронидаза, которая оказывает разрушающее действие на основное вещество соединительной ткани;
- стрептокиназа, отягчающая течение воспалительного процесса в миокарде.
Для развития ревматизма большую роль играет индивидуальная реакция иммунной системы больного на стрептококковые антигены. К антигенам происходит наработка антител и образование иммунных комплексов. Эти комплексы способны вызывать повреждение соединительной ткани и расстройства микроциркуляции, свертываемости крови. Наблюдается вторичная реакция воспаления.
Клинические проявления
Ревматизм начинает развиваться через 2-3 недели после перенесенной инфекции. Наблюдается повышение температуры до 37-38 градусов, общая слабость, потливость.
Для острой ревматической лихорадки характерно поражение многих органов и систем. В наибольшей степени при ревматизме страдает сердце. При первой атаке ревматизма эндокардит имеет минимальные проявления. Как правило, жалобы отсутствуют.
В зависимости от степени поражения миокарда воспалительным процессом выделяют диффузные и очаговые миокардиты.
Ревматизм, признаки миокардита:
- тахикардия;
- аритмия;
- пониженное артериальное давление;
- бледная кожа;
- цианоз губ, кожи шеи;
- отеки ног;
- колющие боли в груди, отдающие под левую лопатку;
- выраженная одышка, которая усиливается при незначительной нагрузке;
- постоянные тупые сильные боли в области сердца.
У больных средней тяжести и в тяжелом состоянии присутствуют признаки сердечной недостаточности.
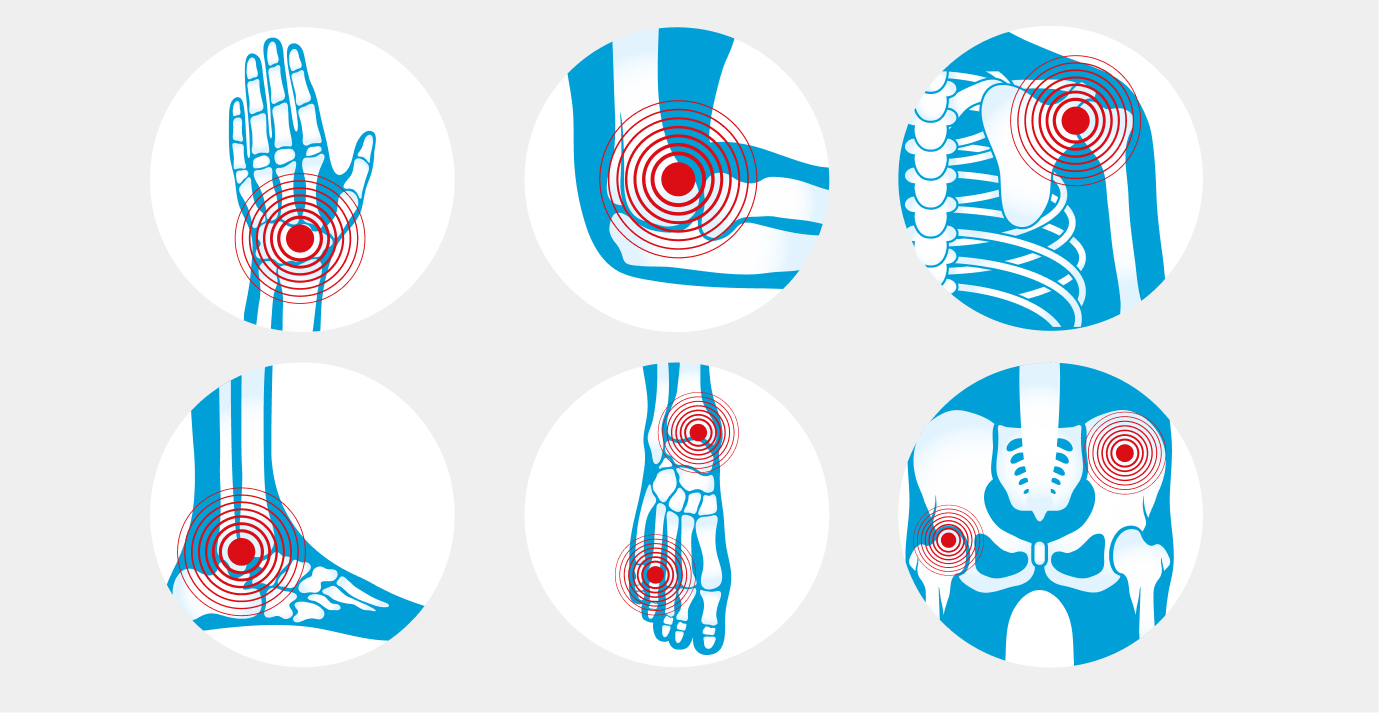
Характерным симптомом ревматизма является полиартрит. Чаще всего страдают крупные суставы: локтевые, коленные, запястные, голеностопные. Суставы припухшие, горячие на ощупь, гиперемированные, болезненные. При ревматической атаке в процесс могут вовлекаться несколько суставов.
Поражение ЦНС (хорея Сиденгама) в большинстве случаев развивается у детей (девочек). Появляются непроизвольные быстрые движения, которые проходят во время сна. В движение вовлекаются все мышцы (кроме глазных). Произвольные движения плохо скоординированы.
При ревматизме могут появляться бледно-розовые высыпания в виде тонкого кольцеобразного ободка (кольцевая эритема) и ревматические узелки. Высыпания появляются на лице, шее, плечах, туловище, ногах. Сыпь не приносит дискомфорта и чаще всего проходит бесследно.
Подкожные ревматические узелки могут появляться на разгибательных поверхностях крупных суставов. Узелки безболезненные и быстро исчезают.
При своевременно начатом лечении через 2-3 недели проходят лихорадка и боли в суставах, основные проявления ревматизма (кроме эндомиокардита). Признаки острого воспаления исчезают в течение 5-6 месяцев. В миокарде возможно формирование миокардиосклероза.
Осложнения
Активная фаза ревматизма сопровождается нарушением работы целых систем и органов.
Заболевания, сопровождающие ревматизм:
- Перикардит
- Ревматический плеврит
- Пневмония
- Перитонит
- Ревматический нефрит
- Легочный васкулит
- Абдоминальный синдром
- Менингоэнцефалит
- Хорея
- Церебральный васкулит
- Нервно-психические расстройства
- Гепатит
- Иридоциклит и др.
Неактивная фаза характеризуется последствиями ревматизма в виде миокардиосклероза, порока сердца, внесердечных склеротических изменений.
Как диагностировать ревматизм
На первичной консультации детские кардиоревматологи и ревматологи проводят осмотр, собирают анамнез, назначают лабораторные и инструментальные исследования.
Лабораторная диагностика ревматизма включает: общий анализ крови, биохимический анализ крови, ревмопробы.
- ревматоидный фактор;
- анализ на С-реактивный белок;
- анализ на антитела к антигенам стрептококка;
- антистрептолизин-О;
- анализ мочевой кислоты, мочевины, креатина, креатинина;
- исследование показателя циркулирующих иммунных комплексов;
- определение уровня белка плазмы.
Ревмопробы — это иммунологические исследования крови, позволяющие диагностировать и проводить мониторинг лечения воспалительных заболеваний соединительной ткани. Результаты исследования показывают динамику развития заболевания, помогают выбрать наиболее адекватное лечение.
Методы инструментальной диагностики:
Как лечить ревматизм
Лечение ревматизма является строго индивидуальным и происходит с учетом всех особенности течения заболевания пациента. Ревматизм в активной фазе требует госпитализации в стационар.
Принципы лечения ревматизма:
- фармакотерапия (противомикробные препараты, глюкокортикоидные средства, НПВС);
- физиотерапевтические процедуры (УФО, УВЧ, аэроионизация, аэрогелиотерапия и др.); ;
- санаторно-курортное лечение.
Профилактика ревматизма
Предупреждение развития ревматизма и профилактика рецидивов включает первичную и вторичную профилактику.
Первичная профилактика ОРЛ:
- своевременное и адекватное лечение ангины, скарлатины, тонзиллита;
- повышение иммунитета;
- закаливание организма.
Большое значение имеет также вторичная профилактика ревматизма, направленная на предупреждение рецидивов заболевания. Врачи-ревматологи назначают специальные медикаментозные средства в соответствии с рекомендациями ВОЗ. Длительность профилактики устанавливается индивидуально и зависит от ряда факторов: возраста пациента, наличия хронической ревматической болезни, времени первой атаки и количества предыдущих атак, социально-экономического статуса и др.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Врач-кардиолог высшей категории, врач-ревматолог высшей категории
Какой врач лечит ревматизм?
Появились симптомы ревматизма, нужна консультация кардиолога и ревматолога? Диагностировать заболевание и пройти эффективное лечение ревматизма у лучших специалистов можно в клинике МЕДИКОМ. Более подробную информацию вы можете получить у оператора нашего колл-центра. Звоните по телефонам, указанным на сайте клиники!
Ревмокардит
Ревмокардит – это поражение различных слоев сердца (эндокарда, миокарда, перикарда) и клапанного аппарата, вызванное острой ревматической лихорадкой. Основные симптомы ревмокардита включают повышение температуры, слабость, ощущения сердцебиения или неправильной работы сердца, явления недостаточности кровообращения. В диагностике имеют значение анамнестические данные, наличие маркеров воспаления и увеличение титра антистрептококковых антител в крови, данные электро- и эхокардиографии. Консервативное лечение проводится с помощью антибиотиков и противовоспалительных средств; при формировании сердечного порока показана кардиохирургическая операция.
МКБ-10
Общие сведения
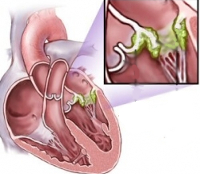
Ревмокардит (ревматический кардит) является не самостоятельным заболеванием, а ведущим компонентом острой ревматической лихорадки (ОРЛ), определяющим тяжесть состояния пациента. Поражение сердца может протекать как изолированно, так и вместе с другими проявлениями ревматизма (боли в суставах, высыпания, подкожные узелки, гиперкинезы). После первичной ревматической атаки ревмокардит возникает у 79-83% детей и 90-93% взрослых, при рецидиве ревматической лихорадки развивается у 100% пациентов, являясь ведущей причиной приобретенных пороков сердца. Встречаемость кардита у лиц мужского и женского пола одинакова.

Причины ревмокардита
Ревматический кардит служит проявлением системного ревматического воспаления, которое, в свою очередь, развивается как осложнение перенесенной стрептококковой инфекции глотки (хронического тонзиллита, острой ангины). Ведущая роль в каскаде патологических реакций отводится определенным штаммам бета-гемолитического стрептококка группы А (БГСА). Благодаря уникальным антигенным свойствам строения клеточной оболочки (факторам ревматогенности) они способны запускать в организме человека реакции иммунной аутоагрессии против собственных соединительных тканей, в т. ч. образующих сердечные оболочки.
Однако стрептококковая инфекция вызывает ревматическую лихорадку не у всех людей, а только у 3%, которые имеют к этому наследственную предрасположенность. Это связано с индивидуальной реактивностью иммунной системы. В ходе многолетних клинических исследований было обнаружено, что у 90-100% больных ревматизмом имеются специфические аллоантигены D8/17 на В-лимфоцитах, которые могут служить маркерами генетической детерминированности заболевания. Также доказана корреляция ОРЛ с определенными антигенами гистосовместимости, в частности, поражение клапанного аппарата обычно ассоциировано с HLA-A3 и HLA-В15. Еще одним важнейшим фактором развития ОРЛ и ревмокардита является сенсибилизация макроорганизма, т. е. повторное перенесение стрептококковой инфекции. Именно поэтому ревматизм чаще развивается у взрослых и детей 7-15 лет и не встречается среди младшей возрастной группы.
Патогенез
Наиболее важную патогенетическую роль играет М-протеин, который обладает сильной иммуногенностью, т. е. способностью вызывать иммунный ответ. Этот белок входит в состав мембраны стрептококка и имеет ту же молекулярную структуру, что и мембраны кардиомиоцитов (феномен молекулярной мимикрии). Благодаря такому феномену возникает перекрестная аутоиммунная реакция, при которой Т-лимфоциты наряду с бактериями атакуют собственные клетки сердца. В патогенезе также принимают участие экзоферменты стрептококка, которые обладают прямым повреждающим действием на клетки соединительной ткани (стрептолизин О, стрептолизин S, гиалуронидаза, стрептокиназа).
Патоморфологически ревмокардит протекает в 4 стадии, каждая из которых продолжается 1-2 месяца: мукоидное набухание, фибриноидное набухание, образование ревматической гранулемы, склероз. В процессе этих стадий происходит разрушение основного вещества соединительной ткани, образуются очаги некроза и ревматические гранулемы. Исходом является склероз, т. е. рубцевание. Наиболее пагубное влияние эти процессы оказывают на сердечные клапаны, которые деформируются, что приводит к формированию сердечных пороков. Именно пороки сердца в исходе ревматического воспаления и являются чрезвычайно актуальной проблемой.
Классификация
В клинической кардиологии ревмокардит подразделяется на первичный (дебютная атака) и возвратный (последующие атаки); сопровождающийся формированием клапанного порока или протекающий без поражения клапанов. При ревмокардите поражаются различные отделы сердца. По степени вовлечения в воспалительный процесс стенок сердца различают:
- Эндокардит. Инфекционный эндокардит встречается практически в 100% случаев, т. е. является обязательным компонентом ревмокардита. Может сочетаться с вальвулитом – воспалением клапанов.
- Миокардит. При воспалении сердечной мышцы увеличиваются размеры сердца и ухудшается его сократительная функция. В основном именно миокардит определяет тяжесть заболевания. Для ревмокардита наиболее типично сочетание воспаления клапанов и сердечной мышцы – эндомиокардит.
- Перикардит. Воспаление сердечной сумки (перикардит) наблюдается достаточно редко ‒ в 2-3% случаев. Вовлечение всех стенок сердца (панкардит) также происходит нечасто.
Существуют специальные клинические критерии для определения степени тяжести ревмокардита: органический шум в сердце, увеличение размеров сердца (кардиомегалия), признаки сердечной недостаточности (выраженная одышка, цианоз, отеки нижних конечностей, увеличение размеров печени, расширение вен шеи, влажные хрипы в легких), шум трения перикарда или признаки перикардиального выпота. Учитывая эти критерии, в течении ревмокардита выделяют три степени тяжести:
- Легкая. Диагностируется при наличии только органического шума.
- Средняя. Определяется при наличии органического шума и кардиомегалии.
- Тяжелая. Выставляется при наличии шума, кардиомегалии, недостаточности кровообращения и перикардиального выпота.
Симптомы ревмокардита
Клинические проявления начинают развиваться через 2-3 недели после стрептококковой инфекции верхних дыхательных путей. В начале заболевания симптоматика неспецифична – утомляемость, повышение температуры тела до субфебрильных или фебрильных цифр, потливость. Примерно через неделю присоединяются симптомы со стороны сердца – затруднение дыхания, ощущение сильного сердцебиения и перебоев в работе сердца, боли в области сердца неопределенного характера. В случае тяжелого течения ревмокардита наряду с вышеперечисленными симптомами возникают выраженная одышка, кашель, отеки ног, тяжесть в правом подреберье из-за увеличенной печени. Период атаки ревмокардита продолжается от 2-х до 6-ти месяцев, после чего либо наступает выздоровление, либо формируется порок сердца.
Осложнения
Основная опасность ревмокардита ‒ развитие сердечных пороков. Частота этого явления составляет 20-25%. При длительном течении пороки сердца приводят к сердечной недостаточности, повышению давления в сосудах малого круга кровообращения, расширению полостей сердца, образованию в них тромбов и ишемическому инсульту. Еще одно осложнение ‒ миокардиосклероз, т. е. замещение сердечной мышцы рубцовой тканью. При этом развиваются различные нарушения ритма сердца и снижение его сократительной функции. Все эти патологии вынуждают пациента прибегать к постоянной лекарственной терапии, ухудшают качество и уменьшают продолжительность его жизни.
Диагностика
Ревмокардит является основным проявлением ОРЛ, для диагностирования которой используются специально разработанные клинические и лабораторные критерии. Они включают кардит, артрит, малую хорею, кольцевидную эритему, подкожные узелки, лихорадку и данные, свидетельствующие о наличии стрептококковой инфекции в организме. Диагностика непосредственно ревмокардита проводится следующими методами:
- Аускультативными. При ревмокардите аускультативная картина разнообразна. У пациентов выслушиваются шумы в проекции митрального и аортального клапанов (наиболее специфичны протодиастолический шум и мезосистолический шум Кера-Кумбса), ослабление и глухость тонов сердца, дополнительные тоны, трение перикарда, изменение частоты сердечных сокращений, неритмичное сердцебиение, ритм галопа.
- Лабораторными. В общем и биохимическом анализе крови выявляется наличие воспалительных маркеров (нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов, С-реактивного белка). Также обнаруживаются высокие титры антител к стрептококку – антистретолизин-О (АСЛО), антистрептогиалуронидаза (АСГ), антистрептокиназа (АСК), антидезоксирибонуклеаза-В (АДНК-В).
- Инструментальными. На ЭКГ обнаруживаются нарушения ритма и проводимости сердца – тахи- или брадикардия, удлинение интервала PQ, экстрасистолия, предсердно-желудочковая блокада I или II степени, признаки перегрузки левых отделов сердца. Эхо-КГ – наиболее точный визуализирующий метод. Выявляет утолщение или деформацию створок клапанов, признаки регургитации (обратного тока крови), снижение сократительной функции сердца (фракции выброса), расширение полостей сердца, утолщение листков перикарда, выпот в перикардиальную полость.
Ревмокардит дифференцируют со следующими заболеваниями: инфекционный эндокардит, кардиомиопатии, поражения клапанов сердца при серонегативных спондилоартропатиях и системной красной волчанке, антифосфолипидный синдром, вирусные миокардиты. В дифференциальной диагностике обязательно принимают участие кардиолог и ревматолог.
Лечение ревмокардита
Первым условием успешного лечения является госпитализация в кардиологический стационар или отделение ревматологии. Необходимо соблюдать постельный режим минимум 4 недели. При тяжелом ревмокардите обязателен строгий постельный режим до исчезновения симптомов недостаточности кровообращения. Рекомендуется питание с повышенным содержанием белка и витаминов. Лечение ревмокардита следующее:
- Этиотропная терапия. Так как основной причиной ревмокардита является стрептококковая инфекция, этиотропная терапия направлена на ее эрадикацию. Для этого применяются антибиотики пенициллинового ряда – бензилпенициллин, феноксиметилпенициллин. При развитии аллергических реакций на пенициллины их заменяют другими группами антибиотиков – макролидами (азитромицин), цефалоспоринами (цефуроксим), линкозамидами (линкомицин).
- Патогенетическая терапия. Подразумевает лечение непосредственного ревматического воспаления. Обычно применяются нестероидные противовоспалительные средства (в основном, это диклофенак). Однако при тяжелом течении ревмокардита необходимы препараты, обладающие мощным противовоспалительным действием. В таких случаях используют глюкокортикостероиды (преднизолон).
- Симптоматическая терапия. Заключается в коррекции сердечной недостаточности. Обязательно нужно ограничить употребление поваренной соли (менее 3 грамм в сутки). Лекарственные средства применяют у пациентов с уже имеющимся пороком сердца и тяжелой недостаточностью кровообращения. Это ингибиторы АПФ, диуретики, бета-блокаторы, сердечные гликозиды, антагонисты альдостерона.
- Хирургическое лечение. Показано при сформировавшихся тяжелых пороках сердца, вызывающих грубые гемодинамические нарушения и резистентных к лекарственной терапии. В зависимости от вида порока (стеноз или недостаточность), а также от пораженного клапана применяются коммисуротомия, вальвулопластика или протезирование клапана искусственными или биологическими протезами.
При выписке из стационара необходимо постоянное диспансерное наблюдение у кардиолога или ревматолога, периодическое проведение эхокардиографии для оценки состояния клапанов сердца. Обязательно посещение оториноларинголога, который проводит промывание лакун миндалин. При неэффективности промывания прибегают к радикальному методу ‒ тонзиллэктомии. Ее следует выполнять при стихании активного ревматического процесса и стабильном состоянии пациента.
Прогноз и профилактика
Прогноз при ревмокардите напрямую зависит от формирования порока сердца. Люди с ревматическим пороком имеют повышенный риск развития инфекционного эндокардита. Им показана антибиотикопрофилактика при различных хирургических манипуляциях – стоматологических процедурах, операциях на ЛОР-органах и т. д. Первичная профилактика подразумевает правильное и своевременное лечение тонзиллита. С этой целью применяются те же антибиотики, что и для лечения ревмокардита. Для предупреждения рецидива ревмокардита существует так называемая вторичная профилактика. Она заключается в ежемесячном внутримышечном введении антибиотиков пенициллинового ряда пролонгированного действия (бензатина бензилпенициллин). Продолжительность такой профилактики зависит от того, сформировался после ревмокардита порок сердца или нет.
3. Исходы первичного ревматизма по данным проспективного клинико-эпидемиологического обследования/ Крюкова Т.В. – 1997.
4. Кардиологические аспекты ревматологии в работах сотрудников ИВГМА/ Мясоедова С.Е.// Вестник Ивановской медицинской академии. – 2009.
Ревмокардит: симптомы, диагностика и лечение
Ревмокардит – одно из основных проявлений системного заболевания соединительной ткани – ревматизма. При этом поражаются все слои стенки сердца (как отдельно, так и вместе) – перикард, миокард, эндокард. Ревматизм может поражать многие другие органы – суставы, почки, костную ткань, однако зачастую ревмокардит является его единственным проявлением. Чаще всего заболевание развивается в детском возрасте, в основном у девочек.
Причины развития патологии

Непосредственной причиной ревматизма является аутоиммунный процесс. Он возникает вследствие попадания в организм различных патогенов – бактерий или вирусов. В большинстве случаев это бета-гемолитический стрептококк группы А. Антигены соединительной ткани человека похожи на антигены этой бактерии. В результате антитела иммунных клеток начинают атаковать свой организм. Все это сопровождается повышением активности иммунной системы. Обычно ревматизм развивается после таких инфекционных заболеваний, как ангина или скарлатина, особенно если их лечение было неполноценным.
Значительную роль в развитии заболевания также играет наследственная предрасположенность. Большая часть людей является носителями бета-гемолитического стрептококка, однако лишь у небольшого процента из них возникает ревматизм.
Патогенез и клиника болезни
В результате взаимодействия аутоантител с соединительной тканью сердца происходит образование так называемых ревматических гранулем Ашоф-Талалаева. Они представляют собой небольшие узелки, состоящие из лимфоидных клеток. В центре развивается воспаление, а затем некроз. На месте омертвевшего участка образуется рубец. Именно этот процесс и вызывает патологические изменения в орган, в результате которых нарушается его функция.
Симптомы ревмокардита сильно зависят от локализации и степени тяжести. Основными формами являются первичный (так называемая сердечная ревматическая атака) и возвратный ревмокардит, который характеризуется хроническим течением на фоне уже сформированного сердечного порока.
- быстрый подъем температуры до 39-40 °С;
- воспалительные изменения в анализе крови (ускорение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышенный уровень С-реактивного белка);
- выраженная боль в суставах (чаще всего коленных).
Острая атака постепенно затухает на протяжении 1,5 – 2 месяцев, а затем переходит в хроническую фазу. Первичный ревмокардит обычно заканчивается формированием порока клапана.

В зависимости от локализации выделяют такие формы как перикардит, миокардит, эндокардит. Каждая из них имеет свою специфическую картину. В случаях, когда одновременно поражаются все три сердечные оболочки, развивается панкардит.
Ревматический перикардит бывает сухим и экссудативным (выпотным). Последний вариант может привести к развитию тампонады сердца. Данная форма проявляется следующими симптомами:
- одышка при нагрузке;
- отеки на лице и шее;
- тахикардия;
- артериальная гипотензия;
- диспепсические проявления (отрыжка, тошнота, боль в эпигастрии).
Физикальное обследование: тоны сердца и шум трения
Миокардит может быть очаговым и диффузным. Первый вариант иногда протекает бессимптомно, тогда как второй поражает значительные участки сердечной мышцы и поэтому имеет выраженную клинику:
- ощущение перебоев в работе сердца;
- одышка;
- сухой кашель, который со временем переходит в приступы кардиальной астмы;
- отек легких.
Перкуторно может быть увеличение границ сердца, аускультативно – приглушенные тоны и грубый систолический шум, акцент второго тона над легочной артерией. Над легкими можно обнаружить хрипы, что является признаком отека.

Изолированный эндокардит обычно протекает скрыто, и проявляется лишь при присоединении других форм. Однако именно он становится основой развития клапанных пороков. Ткань створок утолщается, кальцифицируется, на них образуются тромботические наслоения. Аускультативно это проявляется систолическими или диастолическими шумами в проекциях клапанов.
Меры диагностики
Основой диагностики ревмокардита является наблюдение за клинической картиной. Врач должен внимательно собрать анамнез, в особенности следует выявить провоцирующие факторы, такие как инфекционные заболевания. Важное значение имеет физикальное исследование. Обнаружение патологических шумов в сердце может говорить о наличии клапанных дефектов.
Заподозрить болезнь помогут стандартные лабораторные и инструментальные исследования:
- анализ крови (лейкоцитоз, сдвиг формулы влево, повышение СОЭ, появление С-реактивного белка);
- ЭКГ (аритмии, гипертрофия миокарда, диффузная кардиомиопатия);
- рентген ОГК (позволяет выявить увеличение сердца);
- эхокардиография (лучший метод для выявления пороков);

Подтвердить ревматическую природу поражения сердца позволяют следующие лабораторные исследования:
- определение антистрепококковых антител;
- определение титра аутоантител;
- белковый спектр;
- дифениламиновая проба.
Лечение и реабилитация больного
Применяется в основном медикаментозная терапия и ЛФК. При значительно выраженных пороках может понадобиться хирургическая операция.
Используются следующие группы препаратов:
- глюкокортикостероиды (преднизолон, дексаметазорн) – основная группа, которая обладает противовоспалительной и имунноподавляющей активностью;
- НПВС (аспирин, индометацин, ибупрофен);
- антибиотики (пенициллины, сульфаниламиды и другие) – для борьбы с инфекционными осложнениями.
В качестве симптоматической терапии используются кардиотонические, антиаритмические, диуретические и другие средства.
С целью дальнейшей реабилитации показаны санитарно-курортное лечение, умеренные занятия спортом, физиопроцедуры (водолечение, бальнеотерапия).
Выводы
Ревмокардит является опасным осложнением, которое зачастую приводит к развитию сердечной недостаточности. Характеризуется размытой клинической картиной, что значительно усложняет раннюю диагностику. Это приводит к прогрессированию заболевания и в некоторых случаях требует хирургического вмешательства. Без своевременного лечения прогноз неблагоприятный.
Для подготовки материала использовались следующие источники информации.
Диагностика и лечение ревматизма (Александров)
Ревматизм – симптомы, причины, профилактика, диагностика и лечение в клинике “Парацельс”, Александров
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Ревматизмом называют системное поражение соединительной ткани (суставов, сосудов, сердца, кожи) инфекционно-аллергической природы. В медицинском сообществе распространен термин ревматическая лихорадка, который отражает некоторые особенности течения заболевания: высокая температура, множественные поражения суставов и сердца. Для диагностики проводят лабораторные тесты (определение ревматоидного фактора, С-реактивного белка, другие анализы крови). Лечение ー медикаментозное.

Общие сведения о ревматизме
Острая ревматическая лихорадка ー системное воспалительное заболевание, характеризующееся поражением суставных тканей, сердца и сосудов. Развивается у предрасположенных лиц после перенесенной стрептококковой инфекции (фарингит, тонзиллит, скарлатина, рожа). Чаще всего развивается у подростков и людей молодого возраста ввиду высокой реактивности их иммунной системы.
При этой болезни появляются очаги воспаления с разрушением тканей в крупных и средних суставах, тканях сердца, почках, печени. Наибольшую опасность имеет ревматическое поражение сердца. Это самая распространенная причина образования приобретенных пороков сердца, несет риск развития сердечной недостаточности, тромбоэмболии (закупорки тромбами) легочных и мозговых артерий.
Причины ревматизма
Гемолитический стрептококк группы А вызывает развитие ангины, скарлатины, рожи. Иммунная система человека активно реагирует на наличие такого патогена в организме – вырабатывает специфические антитела, которые ведут борьбу с микробом. Но ферменты, которые вырабатывает стрептококк, имеют токсическое действие на сердечную мышцу. Кроме того, они имеют схожую структуру с белками человеческого организма, поэтому антитела начинают атаковать не только микробов, но так же собственные ткани, развивается ревмокардит, ревматоидный артрит, гломерулонефрит.
Поэтому ревматическая лихорадка считается болезнью инфекционно-аллергической природы – в его развитии играют роль патогенный микроорганизм, с гиперреактивностью иммунной системы человека.
Многие из нас болели ангиной, но ревматическая лихорадка развивается только у 1-3% людей, этому способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (волчанка, склеродермия и др.).
Классификация ревматизма
По характеру течения выделяют такие формы:
- острую (до 3 месяцев);
- подострую (3-6 месяцев);
- затяжную (более 6 месяцев);
- латентную (скрытую) ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую ー волнообразное течение с быстрым развитием недостаточности внутренних органов.
Выделяют активную и неактивную фазы течения заболевания. В активной наблюдается специфическая лабораторная картина (повышения уровня С-реактивного белка (СРБ) –отражает острые воспалительные процессы, антистрептолизина ).
Клинические формы ревматизма:
- ревмокардит ー воспаление тканей сердца; ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженная неврологическая симптоматика (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки – с образованием плотных узелков под кожей в области суставов.
Симптомы и признаки ревматизма
Заподозрить болезнь можно по таким проявлениям:
- развитие заболевания через 1-2 неделю после перенесенного тонзиллита, фарингита, скарлатины, рожи;
- резкое повышение температуры тела, общая слабость;
- боли в суставах (коленных, голеностопных, локтевых, лучезапястных);
- отечность и покраснение кожи над суставами, скованность движений;
- боли в области сердца;
- одышка, головокружение, головная боль;
- мышечная слабость, непроизвольные подергивания конечностей;
- розовая сыпь в виде кольца на теле, быстро проходит;
- ревматические узелки ー безболезненные плотные мелкие образования под кожей в области суставов;
- тянущие боли в пояснице, потемнение, покраснение мочи.
При появлении таких симптомов следует записаться к врачу к терапевту, кардиологу или ревматологу.
Особенности течения ревматизма у детей
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых. Ведущая клиническая форма – кардит, чаще и быстрее формируются пороки сердца у детей.
Суставной синдром у детей мало выражен, а другие внесердечные проявления (аннулярная сыпь, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Но, несмотря на более тяжелое течение, болезнь у детей лучше поддается медикаментозному лечению, удается избежать рецидивов. При появлении симптомов ревматизма, поторопитесь показать ребёнка педиатру. Не отказывайте своему ребенку в медицинской помощи, выполняйте все рекомендации, все назначения детского врача, это может быть жизненно важным.
Диагностика ревматизма
Диагноз ставится по клиническим и лабораторным признакам. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Для подтверждения диагноза необходимы лабораторные тесты:
- общий анализ крови;
- уровень С-реактивного белка;
- уровень антител к стрептококку и его токсинам (антистрептолизин, антистрептокиназа).
Чтобы оценить уровень поражения сердца, необходимо сделать:
- рентгенографию грудной клетки; ; (УЗИ сердца с допплерографией).
Ревматическую лихорадку часто “пропускают” из-за смазанной клинической картины и диагностических ошибок. Чтобы этого не произошло, сдавайте анализы в проверенных лабораториях.
В Медицинском центре “Парацельс” применяется сертифицированное диагностическое оборудование экспертного класса, которое проходит стандартизацию и калибровку.
Все врачи работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Прогноз при ревматизме
При своевременном обращении за медицинской помощью, выполнении всех рекомендаций врача имеется высокая вероятность полного выздоровления. Благодаря современным схемам лечения ревматизма удается снизить процент инвалидизации пациентов.
При запущенном ревматическом кардите в дальнейшем понадобится хирургическая коррекция пороков сердца (пластика, протезирование).
Профилактика ревматизма
Основные превентивные меры:
- своевременное лечение стрептококковых инфекций;
- полное прохождение курса антибиотикотерапии, если таковая была назначена (нельзя прекращать пить антибиотики раньше, чем назначил врач);
- избегание переохлаждения и контактов с больными ангиной;
- общие меры по укреплению иммунитета (сбалансированное питание, физическая активность, прогулки на свежем воздухе).
Лечение ревматизма в Медицинском центре «Парацельс»
Задача Медицинского центра «Парацельс» – оказание полного комплекса медицинской помощи от профилактики до лечения, при симптомах ревматической лихорадки, в том числе детям с момента их рождения.
Пациентам назначается медикаментозная терапия, которая включает противовоспалительные препараты, иммунодепрессанты.
Проводится санация очагов инфекции (лечение тонзиллита, фарингита, кариеса и т.д.) при помощи антибактериальных препаратов.
По достижению ремиссии больным показано санаторно-курортное лечение.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Какие признаки и симптомы ревмокардита?

Ревмокардит — это воспалительный процесс, затрагивающий сердце. Развивается на фоне ревматизма, который поражает как сердце, так и соединительные ткани других органов. Наиболее часто болезнь развивается у дошкольников и школьников 6-17 лет как иммунокомплексная реакция после перенесенных носоглоточных заболеваний, вызванных стрептококками, например, после ангины. Признаки ревмокардита появляются не сразу после выздоровления, а через 10-14 дней после перенесенной стрептококковой инфекции. Болезнь может развиться и у взрослых пациентов, особенно с генетической предрасположенностью. Игнорирование симптомов ревмокардита может привести к тяжелым осложнениям вроде необратимого отмирания тканей сердца — у каждого пятого пациента. Поэтому столь важно вовремя распознать патологию и начать лечение.
Симптомы ревмокардита у взрослых и детей
Поскольку дети в большей мере подвержены простудным заболеваниям вроде фарингита и тонзиллита, они больше предрасположены к ревмокардиту. Но и взрослые могут тяжело перенести инфекцию, особенно на фоне сниженного иммунитета. Во время носоглоточной инфекции организм начинает активно бороться с антигенами с помощью антител. Но иногда происходит сбой: иммунная система начинает борьбу не только с чужеродными микроорганизмами, но и с собственными клетками. Возникает аутоиммунный ответ и развивается ревматизм, при котором в первую очередь страдает сердце. Симптомы ревмокардита сердца у взрослых и подростков зависят от стадии и формы заболевания, степени поражения тканей.
Основным признаком ревмокардита является ломота в суставах. Это первое проявление, на которое стоит обратить внимание после перенесенного ЛОР-заболевания, особенно если боль появляется через 2 недели после выздоровления.

Другие основные признаки ревмокардита:
- Боли в груди: острые или ноющие, проходящие или постоянные.
- Одышка после физической деятельности.
- Проявления интоксикации.
- Повышение температуры.
- Потливость.
- Бледность.
- Круги и синяки под глазами.
- Учащение или замедление пульса.
- Умеренное понижение давления.
- Посинение губ и носа.
- Кашель.
- Утомляемость.
- Отеки конечностей.
Иногда кардиологических симптомов не наблюдается и только ломота может навести на мысль о ревмокардите. Чтобы подтвердить диагноз, необходимо обратиться в медучреждение и провести ряд исследований.
Группа риска и осложнения
Ревмокардит опасен необратимыми изменениями клеток сердца, если пациент не получает адекватного лечения. Некротизированные ткани рубцуются, что приводит к развитию сердечной недостаточности, порокам сердца, аритмии, тромбоэмболии, раннему инфаркту и инсульту, повреждению клапанов и даже остановке сердца.
Главные факторы риска:
- Юный возраст.
- Женский пол (болеют в 2,5 раза чаще мужчин).
- Генетика.
- Частые эпизоды простудных заболеваний.
- Работа и проживание в сырой холодной местности.
- Аномалии соединительной ткани.
- Недоношенность.
Обычно при ревмокардите повреждаются мышечные ткани или внутренняя оболочка эндокард, гораздо реже воспаляется внешний перикард или сразу все ткани сердца. Два последних состояния особенно опасны для организма, отличаются выраженной симптоматикой и приводят к скоплению жидкости в околосердечной сумке и даже клинической смерти, но такие последствия маловероятны. Основная опасность ревмокардита в необратимом повреждении тканей у 20% пациентов и прогрессировании сердечно-сосудистых патологий.
Стадии развития болезни
Симптомы ревмокардита сердца проявляются с различной интенсивностью в зависимости от формы болезни. Выделяют легкое течение, при котором врач может услышать шумы в сердце и назначить дополнительное обследование, т. к. остальные симптомы мало выражены. При средней форме появляются заметные изменения: нарушение кровотока, увеличение размеров и массы сердца. При тяжелом течении жидкость скапливается возле сердца и развивается сердечная недостаточность.
Важно вовремя распознать не только форму болезни, но и степень поражения. На начальном этапе изменения обратимы, но, если не принять мер, образуются гранулемы и развивается васкулит, на последней стадии происходит рубцевание ткани (склероз).
Симптомы наиболее выражены при остром течении, при рецидиве признаки то усиливаются, то ослабевают, при затяжном течении ревмокардит протекает бессимптомно полгода и дольше.
Вне зависимости от формы, стадии, степени воспаление должно быть вовремя выявлено и устранено. В противном случае болезнь будет прогрессировать, что рано или поздно скажется на состоянии всех органов: больное сердце не может в полной мере выполнять свою функцию, т. е. ткани организма начнут страдать от гипоксии.

Лечение при симптомах ревмокардита сердца у взрослого и ребенка
При подозрении на воспаление не стоит заниматься самолечением: любые неграмотные действия способны навредить. Лечение при симптомах ревмокардита у взрослых может быть только медикаментозным или потребовать дополнительных методов. Обычно врачи назначают:
- антибиотики,
- противовоспалительные,
- диуретики,
- глюкокортикоиды и пр.
Для уточнения диагноза используют такие методы диагностики: ЭКГ, рентген, КТ, УЗИ сердца. Пройти полное обследование сердца и сосудов вы можете в Чеховском сосудистом центре Московской области. Мы используем современные методы исследования и терапии для сохранения здоровья наших пациентов.
Ревмокардит: симптомы и лечение заболевания
Ревмокардит – воспалительный процесс, характеризующийся поражением различных оболочек сердца: миокард, перикард, эндокард. Заболевание развивается на фоне острой ревматической лихорадки. Клиническая картина патологии: дискомфорт в груди, боли и нарушение сердечного ритма, сильное сердцебиение, утомляемость, увеличение температуры, повышенное потоотделение. Причина ревматического кардита – ревматизм, возникший на фоне перенесенного носоглоточного заболевания, вызванного стрептококками (хронический тонзиллит, острая ангина, пневмония и пр.).
Болезнь носит аутоиммунный характер, характеризуется периодами ремиссий и обострений. Часто перенесенный ревмокардит вызывает серьезные осложнения на сердце и нередко становится причиной развития пороков миокарда. Помощь в постановке диагноза и назначении схемы терапии оказывают такие специалисты: врач-ревматолог, кардиолог, кардиохирург. Лечение патологии может быть консервативным, а если возникло тяжелое осложнение в виде порока сердца, проводится кардиохирургическая операция.
Определение заболевания
Определение заболевания ревмокардит
Ревматический кардит – воспалительное поражение мышцы и клапанов миокарда, развивающееся на фоне системного заболевания соединительной ткани – ревматизма. Код по Международному классификатору болезней МКБ-10-105-109 «Хронические ревматические болезни сердца».
Это не самостоятельная патология, а один из ведущих компонентов острой ревматической лихорадки. Поражение сердечной мышцы может протекать ограничено либо сочетаться с другими признаками ревматизма:
- воспаление, отечность, боли в суставах;
- кожная сыпь;
- подкожные образования в районе суставов;
- гиперкинезы.
Перенесенный первичный ревмокардит — серьезная проблема, которая становится причиной поражения сердечной мышцы в 79-93% случаев. При повторном приступе ревматической лихорадки вероятность развития патологии – 100%.
Этиология и патогенез
Ревматический кардит — один из признаков системного ревматического воспаления, возникшего на фоне ранее перенесенной ЛОР-инфекции, вызванной β-гемолитическими стрептококками группы A.
Механизм болезни заключается в следующем: патоген, активно развивающийся в организме человека, вырабатывает токсические вещества, которые, проникнув в ткани сердца, способствует их воспалению и разрушению. Кроме того, химический состав токсинов максимально приближен к структуре соединительной ткани. В результате при возникновении ревматического воспаления развивается патологический иммунный ответ, который разрушает не только чужеродные клетки, но и клетки соединительной ткани, образующие сердечные оболочки. Это, в свою очередь, приводит к развитию инфекционно-воспалительных процессов в тканях миокарда и других органов.
Однако важно помнить, что возбудитель ревматизма – стрептококковая инфекция, провоцирует ревматическую лихорадку не у каждого человека. В группе потенциального риска находятся лица, имеющие к этому генетическую предрасположенность. Такая избирательность связана с индивидуальной реактивностью защитной системы.
Факторы риска
Основной фактор риска – генетическая предрасположенность, а также общее снижение защитной функции, в особенности на фоне беременности. Женщины сталкиваются с ревмокардитом в 2,5 раза чаще, по сравнению с мужчинами.
Другие возможные предрасполагающие факторы:
- Возраст. В группе риска находятся дети в возрасте 7-15 лет, часто болеющие респираторными заболеваниями, вызванными стрептококковой инфекцией.
- Частые эпизоды простудных заболеваний у взрослых. С ревматическим кардитом может столкнуться взрослый человек, имеющий генетическую предрасположенность к заболеванию и часто болеющий ОРЗ.
- Работа и проживание в холодной сырой местности.
- Врожденные аномалии соединительной ткани.
Классификация
В клинической практике различают следующие формы ревматического кардита:
- Первичный. Это дебютная ревматическая атака, после которой поражение сердца возникает у 80-95% пациентов.
- Возвратный. Повторная ревматическая лихорадка, при которой ревматическое поражение мышцы миокарда возникает у 100% пациентов. Возвратный кардит — распространенная причина приобретенных пороков сердца у взрослых и детей.
С учетом распространенности воспалительного процесса в тканях сердечной мышцы различают такие клинико-морфологические формы ревмокардита:
- Эндокардит. При эндокардите воспалительный процесс затрагивает внутренние оболочки органа и клапанный аппарат.
- Миокардит. Воспаление миокарда, сопровождающееся увеличением ее размеров и нарушением сократительной функции. Миокардит является причиной развития сердечной недостаточности и других угрожающих здоровью и жизни осложнений.
- Перикардит. Характеризуется распространением воспалительного процесса на все оболочки сердца.
С учетом характера прогрессирования ревмокардит бывает:
- Острый. Клиника ярко выраженная, возникает внезапно. Пациент нуждается в срочной госпитализации.
- Подострый. Признаки проявляются активно, однако по сравнению с острой формой не так ярко выражены.
- Хронический. Характеризуется волнообразным течением – острые признаки воспаления чередуются с неполной ремиссией. При этом работа сердечной мышцы нарушается, что сопровождается характерными симптомами.
- Латентный. Болезнь протекает скрыто, при этом классические симптомы не беспокоят. Часто пациент узнает о своем диагнозе, обратившись к кардиологу по причине жалоб, связанных с дисфункцией сердечной мышцы.
Основные симптомы ревмокардита
Основные симптомы ревмокардита
Клинические признаки начинают беспокоить через 2-3 недели после перенесенного заболевания ЛОР-органов, вызванного стрептококковой инфекцией. В самом начале развития симптоматика неспецифична. Наиболее распространенные жалобы:
- субфебрильная или фебрильная температура;
- вялость, повышенная утомляемость;
- обильное потоотделение;
- суставные боли;
- чувство ломоты в теле;
- бледность кожных покровов.
Ориентировочно через 7-10 дней присоединяются симптомы, свидетельствующие о вовлечении в инфекционно-воспалительный процесс функциональных тканей миокарда:
- боли в грудной клетке левосторонней локализации;
- расстройства сердечного ритма;
- сильное сердцебиение;
- одышка.
При отягощенном течении ревматического кардита помимо вышеперечисленных симптомов беспокоят:
- выраженная одышка, которая не проходит даже в состоянии покоя;
- приступы кашля;
- дискомфорт в подреберье справа, обусловленная увеличением в размерах печени.
Ревматическая атака может длиться от 2 месяцев до полугода, после чего пациент либо выздоравливает, либо развивается порок сердца.
Наиболее частый исход ревмокардита
Перенесенный ревматический кардит является частой причиной приобретенных пороков сердца, в частности – стеноза митрального клапана, характеризующегося сужением левого предсердно-желудочкового отверстия. Продолжительное течение сердечных пороков становятся причиной таких опасных осложнений:
- сердечная недостаточность;
- гипертензия малого круга кровообращения;
- расширение сердечных полостей;
- тромбообразование;
- ишемический инсульт.
Ревматические атаки могут стать причиной миокардиосклероза, при котором функциональная ткань миокарда замещается соединительной. При этом развиваются различные нарушения сердечного ритма, снижается его сократительная функция.
Диагностика

Диагностика сердечной дисфункции
При наличии подозрительных признаков необходимо попасть на консультацию к врачу-ревматологу. Многие пациенты, которых беспокоят жалобы со стороны сердца, сначала идут на прием к кардиологу. Если болезнь подозревается у ребенка, нужно обратиться к педиатру.
На первичном осмотре специалист выслушивает жалобы, собирает анамнез, проводит физикальное обследование, анализирует аускультативную картину. Типичные критерии сердечной дисфункции, выявляемые при аускультации:
- шумы;
- слабые, глухие, дополнительные тоны;
- аритмия, тахикардия;
- трение перикарда.
Для обнаружения воспалительного процесса в организме назначается лабораторная диагностика, включающая такие методы:
- общий анализ крови;
- биохимия;
- иммунологическое исследование крови на антитела к стрептококку.
Для оценки состояния и работы сердечной мышцы проводятся инструментальные исследования:
- электрокардиограмма (ЭКГ)
- эхокардиография (Эхо-КГ);
- фонокардиография;
- рентгенография грудной клетки.
Обязательно проводится дифференциальная диагностика для исключения таких патологий:
- инфекционный эндокардит;
- вирусный миокардит;
- системная красная волчанка;
- кардиомиопатии;
- антифосфолипидный синдром.
Лечение ревмокардита
Пациенты с подтвержденным диагнозом нуждаются в срочной госпитализации. Своевременно назначенное и адекватное лечение – главное условие успешного излечения и профилактики осложнений. Необходимо строго соблюдать постельный режим до исчезновения признаков сердечной недостаточности.
Консервативная терапия
Возбудителем воспалительного процесса в мышце миокарда является стрептококковая инфекция, для уничтожения которой назначается антибактериальная терапия. Как правило, назначаются антибиотики группы пенициллины, например:
-
;
- Феноксиметилпенициллин и др.
Однако у некоторых пациентов на препараты пенициллового ряда может развиться аллергия. В таких ситуациях схема терапии корректируется. Для подавления жизнедеятельности инфекции также используются:
-
Макролиды. Эффективные антибиотики, которые обычно используются для лечения как острых, так и хронических инфекций. При ревмокардите врач может назначить такие препараты:
-
;
- Цефаклор;
- Цефокситин и др.
Для купирования острого ревматического воспаления проводится патогенетическая терапия. Используются препараты группы нестероидные противовоспалительные средства (НПВС), которые назначаются в таблетках или в виде инъекций. Для облегчения состояния пациента используются:
-
; ; ;
- Нимисулид и др.
Если течение ревмокардита тяжелое, НПВС могут не справиться со своей задачей. В таких ситуациях на помощь приходят лекарства группы глюкокортикостероиды:
Обязательно назначается симптоматическая терапия, главная цель которой – нормализовать работу сердечной мышцы. Для этого назначаются такие группы препаратов:
-
Ингибиторы ангиотензинпревращающего фермента. Эффективны в лечении и профилактике сердечной и почечной недостаточности, а также в борьбе с высоким артериальным давлением. Для удобства пациентов, ингибиторы АПФ назначаются в таблетках. Как правило, это препараты:
-
; ;
- Аденоцин;
- Строфантин и др.
Диета при ревмокардите
Диета при ревматическом кардите должна быть легкой, низкокалорийной. При острой ревматической лихорадке вся энергия направляется на подавление жизнедеятельности возбудителя, поэтому организм не должен тратить драгоценные ресурсы на переваривание тяжелой пищи.
В первую очередь необходимо ограничить потребление углеводов, оптимальная норма – 200-250 г, из них 20-30 г сахара. Рекомендовано питание с повышенным содержанием белка и витаминов. Для снижения нагрузки на сердечную мышцу необходимо максимально ограничить употребление соли.
Какие продукты должны составлять основу рациона:
- свежие овощи, фрукты;
- постное мясо;
- нежирная рыба;
- яйца и блюда из них;
- молоко и молочные продукты: кефир, ряженка, йогурт, простокваша, сметана, сливки, творог;
- растительное и сливочное масло;
- супы на овощном или некрутом мясном бульоне.
Необходимо отказаться от продуктов, которые мешают детоксикации и выздоровлению:
- полуфабрикаты;
- фастфуд;
- копчености, маринады, соленья;
- кондитерские изделия, сладости, шоколад;
- жирная, жареная, острая, соленая пища;
- кофе, крепкий чай.
Рацион необходимо обогатить витаминами:
- С – аскорбиновая кислота;
- Р – рутин;
- В1 – тиамин;
- В2 – рибофлавин.
Также важно соблюдать питьевой режим. Помимо столовой воды полезно употреблять:
- отвар из шиповника;
- дрожжевой напиток;
- овощные и фруктовые свежевыжатые соки.
Общеукрепляющая терапия
С целью укрепления сердечной мышцы и всего организма пациентам с перенесенным ревмокардитом рекомендована лечебная физкультура (ЛФК), главные задачи которой:
- укрепление и улучшение функционального состояния сердечно-сосудистой системы;
- профилактика осложнений, развивающихся на фоне ослабления функций сердечной мышцы;
- укрепление организма в целом, повышение физической силы и выносливости.
Упражнения ЛФК для каждого пациента разрабатываются индивидуально. Приоритетными являются легкие физические нагрузки, способствующие нормализации кровообращения, усилению метаболизма в тканях, экономизации работы сердца, устранению застойных процессов.
Большую пользу организму приносят физиопроцедуры с применением лечебных грязей. Активные вещества, содержащиеся в составах, используемых для грязелечения, проникают через кожу, оказывая выраженное противовоспалительное, рассасывающее, спазмолитическое, регенераторное действие.
Хирургическое лечение
Если консервативная терапия бессильна и в сердечной мышце успели развиться необратимые патологические процессы, проводится хирургическое лечение с применением таких методов:
- коммисуротомия;
- вальвулопластика;
- протезирование клапана.
Профилактика ревмокардита
Первичная профилактика ревматического кардита предполагает укрепление организма в целом и повышение иммунной защиты для эффективной борьбы с болезнетворной инфекцией. Профилактические меры включают:
- сбалансированное питание;
- закаливание;
- умеренную физическую нагрузку;
- своевременное лечение ЛОР-инфекций.
Для профилактики рецидивов ревмокардита рекомендовано ежемесячное введение антибиотиков пеницилловой группы Бензатина бензилпенициллин обладающих пролонгированным действием.
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.


