TORCH инфекции IgG и IgM
Есть много факторов, которые угрожают течению беременности. В том числе инфекции. TORCH–комплекс — это группа инфекций, представляющих наибольшую опасность для развития и жизни плода во время беременности и после рождения.
Комплекс показан женщинам, планирующим беременность, беременным женщинам в первом и третьем триместре, чтобы успеть принять меры по профилактике и лечению этих инфекций, определиться с ведением беременности и родов.
Также этот комплекс подойдет тем, кто много времени проводит с детьми, няням, воспитателям, старшим братьям и сестрам, бабушкам и дедушкам. Он подскажет представляет ли угрозу как источник инфекции старшие для малышей и наоборот, в случае заболевания ребенка, могут ли заразиться взрослые.
Метод исследования — Иммунохемилюминесцентный анализ (ИХЛА); Иммуноферментный анализ (ИФА)
Материал для исследования — Сыворотка крови
Состав и результаты
- Состав комплексного исследования
Срок исполнения
Анализ будет готов в течение 3 дней, исключая субботу, воскресенье и день забора. Срок может быть увеличен на 1 день в случае необходимости. Вы получите результаты на эл. почту сразу по готовности.
Срок исполнения: 2 дня, исключая субботу и воскресенье (кроме дня взятия биоматериала)
Подготовка к анализу
Не сдавайте анализ крови сразу после рентгенографии, флюорографии, УЗИ, физиопроцедур.
За 24 часа до взятия крови:
- Ограничьте жирную и жареную пищу, не принимайте алкоголь.
- Исключите тяжёлые физические нагрузки.
Не менее 4х часов до сдачи крови не принимайте пищу, пейте только чистую негазированную воду.
В день сдачи
Перед забором крови
- 60 минут не курить,
- 15-30 минут находиться в спокойном состоянии.
TORCH инфекции IgG и IgM
Первичное заражение TORCH-инфекциями на ранних сроках беременности в большинстве случаев приводит к выкидышам, а в случае сохранения беременности, у ребенка могут развиться пороки развития органов. Заражение в поздние сроки беременности вызывает течение тяжелой инфекции у новорожденного.
Классически, TORCH-инфекции включают в себя инфекции, вызванные следующими возбудителями:
TO (Toxoplasma, токсоплазмы), R (Rubella, краснухи), C (CMV, ЦМВ, цитомегаловирус), H (HSV1,2, ВПГ, вирусы простого герпеса 1 и 2 типа).
Сегодня под «О» подразумевают Other (другие), признавая, что некоторые другие инфекции, в том числе передающиеся половым путем могут значительно влиять на течение беременности и плод. В этот комплекс не входят, но могут быть рекомендованы врачом.
Источником токсоплазмоза являются домашние кошки, реже сырые или плохо обработанные мясо, молоко и яйца животных и птиц. Больной человек не выделяет возбудителя во внешнюю среду и никакой опасности для окружающих не представляет. Врожденный токсоплазмоз проявляется тяжелым поражением нервной системы, выраженной умственной отсталостью, патологией глаз и других органов.
Заражение ЦМВ в ранние сроки беременности происходит от больного человека и вызывает врожденные пороки головного мозга, легких, почек и др. В поздние сроки приводит к развитию инфекции у новорожденного в виде поражения легких (пневмония), затяжной желтухи, увеличения печени (с развитием гепатита), селезенки, поражения почек и желудочно-кишечного тракта, анемии. Заболевание может носить длительный рецидивирующий характер.
Чаще всего инфицирование ребенка ВПГ происходит во время родов (85%) или сразу после родов. Вирус распространяется по организму новорожденного, поражая головной мозг, легкие, печень, надпочечники, кожу, глаза. В случае выявления острой инфекции у беременной перед родами, для снижения вероятности заражения плода, отдают предпочтение кесареву сечению.
Особую опасность для беременных представляют больные стертой формой краснухи (без сыпи), дети с врожденной краснухой, в организме которых вирус может сохраняться в течение многих месяцев (до 1,5 лет и более). Синдром врожденной краснухи проявляется пороками развития сердца, поражением глаз, умственной отсталостью, глухотой. Врожденная краснуха может развиться и после бессимптомной краснухи у матери.
Единственным способом защиты от краснухи является вакцинация. Отрицательные результаты анализа на антитела к вирусу краснухе IgG и Ig M в период планирования беременности — повод провести внеочередную вакцинацию.Анализ крови на TORCH инфекции является комплексным исследованием, в его состав входит 8 тестов: определение антител к вирусу простого герпеса 1,2 типа IgM и IgG, определение антител к цитомегаловирусу IgM и IgG, определение антител к вирусу краснухи IgM и IgG, определение антител к Toxoplasma gondii IgM и IgG.
Состав профиля
Комплекс анализов является набором исследований, которые могут быть выполнены отдельно, частично или полностью. Комплекс составлен для удобства пользователей сайта.
Интерпретация результатов исследования “TORCH инфекции IgG и IgM”
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не заменяет консультации врача. Референсные значения могут отличаться от указанных в зависимости от используемого оборудования, актуальные значения будут указаны на бланке результатов.
Результаты исследования должны оцениваться в комплексе, оценка результатов исследования при планировании беременности и при обследовании беременных приведена в таблицах 1, 2. Там же указана и периодичность проведения исследований.
Таблица 1. Интерпретация результатов обследования женщин при планировании беременности.
ТОРЧ (TORCH) инфекции: анализы, расшифровка
ТОРЧ (TORCH) инфекции – это ряд инфекций, которые ВОЗ объединила в комплекс наиболее опасных для развития плода при беременности. Особенность ТОРЧ-инфекций заключается в том, что, будучи относительно безобидными для взрослых, они становятся чрезвычайно опасными для беременных.
В ТОРЧ группу входят вирусные и бактериальные инфекции, многие из которых протекают бессимптомно, но при первичном заражении ими во время беременности могут пагубно воздействовать на все системы и органы плода, главным образом на его нервную систему, повышая риск выкидыша и пороков развития.
Что входит в ТОРЧ-инфекции
В основе термина TORCH лежит сокращение (по первым буквам) латинских названий наиболее часто встречаемых врожденных инфекций. Синонимом термина «ТОРЧ-инфекции» является термин «внутриутробные инфекции» или «ВУИ».
- Т – токсоплазмоз (toxoplasmosis);
- О – другие инфекции (others): сифилис (бледная трепонема), ВИЧ, ветряную оспу, хламидиоз, гепатит В и С;
- R – краснуху (rubella);
- С – цитомегаловирусную инфекцию или ЦМВ (cytomegalovirus);
- H – герпес (herpes simplex virus).
Анализ на ТОРЧ-инфекции желательно сдать до наступления беременности – на стадии планирования (за 2-3 месяца до планируемого зачатия) или на как можно более ранних сроках беременности. Причем анализы необходимо сдать вне зависимости от самочувствия беременной женщины, так как большинство ТОРЧ-инфекций никак себя не проявляют и протекают бессимптомно, но представляют реальную опасность нормальному внутриутробному развитию ребенка. Именно поэтому анализы на ТОРЧ-инфекций входят в базовый спектр обследования беременных женщин в женских консультациях в рамках оказания медицинской помощи женщинам в период беременности.
Анализ на TORCH-инфекции
Обследование беременных на ТОРЧ-инфекции проводят только один раз – при постановке на учет в женской консультации. Для анализа на TORCH- инфекции используют сыворотку или плазму. Разные иммуноглобулины появляются в крови в разное время. Поэтому для диагностики ТОРЧ-инфекций в крови определяют наличие или отсутствие антител к возбудителю.
После заражения, первыми появляются (в минимальной концентрации) специфические IgM-антитела, которые достигают своего максимума к концу первого – началу третьего месяца заболевания, затем их содержание снижается и через несколько месяцев (от 2 до 6) они перестают определяться. Иммуноглобулины класса G появляются в сыворотке крови на второй-третьей неделе заболевания и достигают пика своей концентрации на месяц позже IgM-антител. В дальнейшем, содержание IgG-антител может снижаться, но они, как правило, продолжают определяться пожизненно.
Расшифровка анализа на ТОРЧ (TORCH) инфекции
Диагностика TORCH-инфекции заключается в определении антител (иммуноглобулинов) к группе инфекций. Антитела – это защитные белки иммунной системы, образующиеся в организме при попадании чужеродных веществ, международное обозначение их – Ig. Для диагностики TORCH-инфекции используются антитела IgG и IgM.
- к вирусу простого герпеса 1,2 типа;
- к цитомегаловирусу IgM и IgG;
- к вирусу краснухи IgM и IgG;
- к Toxoplasma gondii IgM и IgG;
Антитела IgM – титры говорят об острой фазе заболевания. В некоторых случаях антитела IgМ могут сохраняться в организме после первичного заражения долгое время. Для определения давности заражения беременной используется сопоставление результатов обнаружения IgM с титром и авидностью IgG.
Антитела IgG – повышение говорит о том, что организм уже когда-то встречался с этой инфекцией и выработал иммунитет.
Лаборатории могут определять наличие антител IgG и IgM для каждого показателя ТОРЧ-инфекции как качественно (в результате будет указано, обнаружены/не обнаружены или отрицательно/положительно), так и количественно (результат покажет количество антител – титры).
Возможные результаты анализа на TORCH-инфекции во время беременности
| IgG | IgM | Значение |
|---|---|---|
| – | – | Нет иммунитета к инфекции (организм с данной инфекцией ранее не встречался). Существует вероятность первичного заражения во время беременности. Необходимы профилактические мероприятия и мониторинг уровня антител во время беременности. |
| – | + | Начало болезни, заражение было недавно |
| + | + | Острая стадия заболевания. Существует опасность внутриутробного инфицирования. Рекомендуется проведение дополнительных методов обследования – тест на авидность антител IgG. |
| + | – | Ваш организм уже встречался с данным возбудителем и выработал иммунитет. Опасности для малыша нет. |
Основной задачей проведения скрининга на TORCH-инфекции, является выделение группы риска по первичному инфицированию и диагностика внутриутробных инфекций.
Чем опасны ТОРЧ-инфекции при беременности
Наиболее опасным для плода является первичное инфицирование (заражение) беременной ТОРЧ-инфекциями, особенно на ранних ее сроках, поэтому если при обследовании на ТОРЧ-инфекции до беременности в крови женщины обнаруживаются антитела к ним, то женщина может спокойно планировать беременность – сформировавшийся иммунитет защитит ее и будущего малыша. Если же антител к ТОРЧ-инфекциям не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить от них себя и своего будущего ребенка.
Если заражение ТОРЧ-инфекцией произошло в первые несколько недель после оплодотворения, то повышается риск неразвивающейся беременности и выкидышей, либо, если беременность сохранилась, у малыша могут развиться многочисленные пороки развития органов вследствие поражений на клеточном уровне.
Если первичное заражение ТОРЧ-инфекцией произошло в третьем триместре, у малыша развиваются воспаления различных органов, у таких деток всегда имеются симптомы неврологического поражения центральной нервной системы различной степени выраженности.
Чем опасен токсоплазмоз для беременной? Тяжесть поражения плода токсоплазмозом находится в зависимости от срока инфицирования (стадии внутриутробного развития). Первичное заражение токсоплазмозом в ранние сроки нередко для эмбриона заканчивается его гибелью. При инфицировании на более поздних сроках процент передачи токсоплазмоза плоду очень высок, но риск тяжелых поражений плода снижается. При этом возможно развитие заболевания через несколько лет: заболевания сетчатки глаза, дефекты слуха, эндокринные нарушения и др. Если женщина переболела токсоплазмозом до беременности (не менее чем за полгода до нее), ее будущему ребенку токсоплазмоз не угрожает.
Чем опасна краснуха для беременной? Особенно опасно заболевание в первом триместре беременности. В этом случае больше половины детей рождаются с синдромом врожденной краснухи (СВК) который может включать серьезные врожденные аномалии органов зрения (катаракта, глаукома), пороки сердечно-сосудистной системы, пороки органов слуха, поражения центральной нервной системы, пищеварительной и мочеполовой систем. Задержку роста и сахарный диабет также связывают с поздними осложнениями внутриутробной краснухи. Потенциальная опасность внутриутробного инфицирования плода происходит в 100% случаев в первые 12 недель беременности. Если инфицирование произошло на 13-16 неделе беременности, то у родившегося ребенка может быть выявлена глухота. На более поздних периодах беременности (17-20 недель) инфицирование плода наблюдается редко.
Чем опасна цитомегаловирусная инфекция для беременной? Цитомегаловирусная инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Заражение чаще всего происходит в родах. Опасность цитомегаловирусной инфекции для плода возникает только при первичном заражении женщины во время беременности. ЦМВ может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией (гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства). Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Чем опасен герпес для беременной? При первичном заражении герпесвирусной инфекцией в первые 20 недель беременности повышается риск спонтанного аборта, а в последние недели – способствует преждевременным родам, либо к врождённому герпесу у ребенка, который характеризуется желтухой, увеличением печени и селезенки, аномалиями развития центральной неровной системы (ЦНС) и т. д. При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.
© Copyright: kukuzya.ru
Запрещено любое копирование материала без согласия редакции.
Анализ на TORCH-инфекции

Врач гинеколог-репродуктолог. Стаж 15+ лет. Принимает в Университетской клинике. Стоимость приема 1700 руб.
- Запись опубликована: 25.06.2019
- Время чтения: 1 mins read
Тест на TORCH-инфекции – обязательный анализ для беременных женщин и пациенток, планирующих зачатие в ближайшее время. Бактерии, вирусы и паразиты, входящие в эту группу, очень опасны для ребенка в утробе матери. Они способны проникать через защитные оболочки, нарушая нормальное развитие плода и вызывая его гибель.
Сдать анализ на TORCH-инфекции и получить точный и быстрый результат можно в медицинском центре «Университетская клиника».
Что такое ТОРЧ-инфекции
Во время беременности вокруг малыша формируется гематоплацентарный барьер. Эта защитная оболочка ограждает плод от всех негативных воздействий. Большинство инфекций не способны проникать через этот барьер. В комплекс ТОРЧ собраны инфекции, нарушающие естественную защиту плода и вызывающие внутриутробное инфицирование.
Название «TORCH» — это аббревиатура, состоящая из первых букв названий инфекционных возбудителей. Информация о них представлена в таблице.
| Расшифровка «TORCH» |
Возбудители | Пути передачи возбудителя | Симптомы | Опасность для матери и плода |
| «Т» – toxoplasmosis | Паразит токсоплазма Toxoplasma gondii | Контактно-бытовой | Бессимптомно | Спонтанный выкидыш; пороки развития внутренних органов; умственная отсталость; поражения нервной системы плода. |
| «О» – others | Вирусы гепатита В и С; хламидии; гонококки; бледную трепонему (возбудитель сифилиса); ВИЧ; листерии |
Контактно-бытовой; воздушно-капельный; половой |
Общая интоксикация организма; боль внизу живота; патологические выделения из половых органов; дискомфорт во время секса. |
Гибель ребенка в утробе; замирание беременности; врожденные пороки развития плода; внутриутробная гипоксия; маточные кровотечения; преждевременные роды; рождение детей с малым весом. |
| «R» – rubella | РНК-вирус рода Rubivirus | Воздушно-капельный; бытовой |
Лихорадка; розовые мелкие высыпания по всему телу; боль в глазах; увеличение лимфоузлов; ломота в костях |
Триада Грегга: глухота; слепота; пороки сердца; умственная и физическая отсталость ребенка. |
| «С» – cytomegalovirus | Цитомегаловирус | Через кровь; слюну; сперму; половые выделения |
Повышение температуры до 38-40°С; слизистые выделения из носа; увеличение лимфоузлов; общая слабость |
Внутриутробная гибель; замирание беременности; гипертонус матки; отслойка плаценты; пороки развития головного мозга; глухота; слепота ребенка. |
| «H» – herpes simplex virus | Вирусы герпеса I и II типов |
Воздушно-капельный; |
Везикулярная сыпь на слизистых оболочках; общее недомогание |
Выкидыша; преждевременные роды; врожденные аномалии развития; микроцефалия; пороки сердца. |
Пути проникновения возбудителей в организм женщины различны. Заражение опасно на любом сроке беременности. Однако большинство ТОРЧ-инфекций вызывают наиболее тяжелые осложнения при проникновении инфекционных факторов в первом триместре. В это время происходит закладка основных органов и систем ребенка.
Чем опасны бактерии и вирусы TORCH-группы?
ТОРЧ-инфекции провоцируют такие патологии плода:
- гибель эмбриона;
- тяжелые кровотечения и выкидыши на поздних сроках;
- дефекты физического и умственного развития ребенка;
- замирание беременности;
- нарушения закладки нервной ткани;
- преждевременные роды;
- повышенную чувствительность к другим возбудителям.
Если женщина заражается одной из таких инфекций в первый триместр беременности, врачи рекомендуют прервать беременность.
Лабораторное исследование на TORCH-инфекции назначают на этапе планирования. Если зачатие не было запланировано заранее, этот анализ проводят при постановке женщины на учет.
Особенности ТОРЧ-инфекций
Возбудители из группы ТОРЧ имеют свои особенности распространения, поражения организма матери и малыша. После зачатия врачи рекомендуют особенно опасаться таких инфекционных болезней:
Токсоплазмоз
Токсоплазмоз — это паразитарное заболевание. Оно возникает при проникновении в организм человека паразита токсоплазмы (T.gondii). Носительство этого паразита очень распространено. Около 30% населения Земли инфицированы.
Основные пути инфицирования токсоплазмозом:
- контакт с домашними кошками – в организме этих животных живет и размножается паразит;
- несоблюдение гигиены – грязные руки, работа с землей без перчаток;
- употребление в пищу сырого мяса, немытых овощей.
У взрослого человека, болезнь протекает незаметно, не давая симптомов. При этом в организме усиленно вырабатываются антитела к паразиту. Повторное инфицирование токсоплазмой не происходит из-за наличия в крови человека защитных антител.
Опасно заражение только во время беременности. Паразит преодолевает плаценту, влияя на формирование тканей малыша. Чем меньше срок беременности на момент инфицирования, тем выше риски для плода. Первичное инфицирование в первые три месяца после зачатия часто заканчивается спонтанным выкидышем.
Также токсоплазма поражает:
- печень;
- зрительные органы;
- головной мозг;
- периферические нервные волокна ребенка.
Провериться на токсоплазмоз будущей маме нужно до зачатия. Если в организме пациентки имеются антитела к токсоплазме – риск развития заболевания после зачатия отсутствует. При выявлении активной формы инфицирования материнство следует отсрочить на несколько месяцев. Примерно в течение полугода в крови образуются антитела.
Профилактика токсоплазмоза включает такие меры:
- ограничение контактов беременной женщины с кошками (особенно молодыми особями);
- работа с землей в перчатках;
- тщательное мытье овощей и фруктов перед употреблением;
- частое мытье рук.
Краснуха
Краснуху вызывает РНК-вирус рода Rubivirus. Этот вирус отличается высокой чувствительностью к внешней среде, быстро погибает вне организма человека. Основной путь распространения – воздушно-капельный. После проникновения вируса в организм, 10-25 дней от никак не проявляет себя.
Краснуха не несет серьезной угрозы взрослым людям, легко переносится. Симптомы болезни:
- повышение температуры тела до 37-38°С;
- боль, резь в глазах;
- мелкие высыпания по всему телу, исключая область ладоней и подошв ног;
- розовые пятна и язвочки на слизистых оболочках рта;
- увеличенные болезненные лимфоузлы;
- слабая боль в мышцах, ломота в костях;
- общее недомогание, раздражительность.
При заражении беременных женщин, болезнь не наносит вреда организму матери, поражая плод. Вирус проникает через плаценту по кровеносному руслу. Это вызывает множественные патологии плода. Основные среди них – триада Грегга:
- глухота;
- слепота;
- пороки сердца.
Также у детей наблюдаются отклонения умственного и физического развития. Каждый третий случай заражения краснухой на раннем сроке беременности приводит к гибели ребенка. Если активная форма вируса выявлена в крови беременной женщины до 12 недель – беременность рекомендуют прервать.
Инфицирование во 2-3 триместре менее опасно. После рождения у ребенка может отмечаться склонность к пневмониям, задержки полового развития и роста. У таких детей высок риск развития инсулинозависимого сахарного диабета.
Защититься от краснухи помогает вакцинация. Прививку рекомендуют сделать за 3 месяца до зачатия. За это время в крови женщины образуются специфические антитела к вирусу Rubivirus. Иммунитет сохраняется на протяжении 20 лет.
Цитомегаловирусная инфекция
Цитомегаловирус проникает в организм человека и выявляется почти во всех типах тканей. Заражение происходит при контакте с любой биологической жидкостью инфицированного человека. Цитомегаловирус передается через кровь, слюну, мочу, грудное молоко, сперму, выделения из половых путей. Возбудитель не проявляет себя до значительного ослабления иммунитета. В России у 90% женщин в организме присутствуют ДНК-вирусы этого типа. Опасны они только во время вынашивания ребенка.
Симптомы цитомегаловирусной инфекции проявляются только при первичном заражении и обострении на фоне сниженного иммунитета. Пациентка отмечает:
- повышение температуры до 38-40°С;
- увеличение и боль в области лимфатических узлов;
- тошнота, головокружения;
- обильные слизистые выделения из носа;
- тянущие боли в области печени;
- чувство распирания в правом и левом подреберье.
Если заражение происходит во время вынашивания ребенка, плоду угрожают такие осложнения:
- гибель в утробе;
- гипертонус матки, приводящий к выкидышу или преждевременным родам;
- спонтанная остановка развития плода;
- внутриутробная гипоксия;
- атонические кровотечения с массивной кровопотерей;
- неполноценность и отслойка плаценты;
- многоводие;
- микроцефалия и другие врожденные дефекты головного мозга;
- глухота, слепота новорожденных;
- речевые нарушения.
Инфицирование цитомегаловирусом в первом триместре – показание для аборта. Если вирус попадает в организм на более поздних сроках, беременность сохраняют. Но важно следить за иммунитетом женщины, чтобы сократить негативные последствия.
Герпес
Опасность для беременных женщин представляют вирусы герпеса I и II типов. Эти возбудители передаются и проявляются по-разному:
- Герпес простой (I типа). Эта форма поражает обычно слизистые оболочки рта, крыльев носа, глаз. Инфицирование герпесом I типа чаще всего происходит контактно-бытовым путем.
- Генитальный герпес (II типа). Инфекция передается преимущественно половым путем. Симптомы появляются на слизистых оболочках половых органов.
Если заражение герпетической инфекцией произошло однажды, человек на всю жизнь становится ее носителем. По статистике 90% людей в мире заражены герпесом. Инфекция не дает о себе знать до ослабления иммунитета носителя.
Во время беременности герпес может первичным и рецидивирующим. Особенно опасно первичное заражение. Симптомы инфицирования схожи для вирусов обеих групп:
- повышение температуры тела до 38–38,5°С;
- общая интоксикация, лихорадка, слабость;
- высыпания в виде пузырьков на слизистых оболочках в области глаз, рта и носа (при герпесе I типа) и на половых органах (при герпесе II типа);
- ломота в мышцах.
При рецидиве появляется всего один симптом – высыпания.
В отличие от других TORCH-инфекций герпес опасен на больших сроках беременности. Возбудитель способен проникать через плаценту только после 8 недели. Также ребенок может быть заражен во время родов.
При внутриутробном герпесе появляются такие осложнения:
- мертворождение;
- преждевременные роды;
- замирание беременности;
- микроцефалия;
- поражение зрительных органов;
- пневмония при рождении;
- послеродовые осложнения – ДЦП, глухота, эпилепсия.
Как проводится анализ на TORCH-инфекции?
Для анализа на бактерии и вирусы, опасные для плода, берут кровь. Суть анализа в определении в крови женщины специфических антител к TORCH-инфекциям. Эти антитела – иммуноглобулины, которые вырабатывает иммунитет человека при обнаружении чужеродных агентов в организме. Задача этих белковых молекул – найти и связать (разрушить) инфекционные возбудители.
В случае с ТОРЧ-инфекциями анализ проводят на иммуноглобулины класса М и G. Наличие этих специфических белков говорит об инфицировании женщины в прошлом или об острой фазе заражения. Определяют это по количеству и соотношению между IgG и IgM.
Особенности антител разных классов:
- Иммуноглобулины М (IgM)– вырабатываются иммунитетом сразу же после выявления возбудителя. Преобладание этих антител над другими типами защитных клеток говорит об острой фазе заболевания.
- Иммуноглобулины G (IgG)– образуются на более поздних стадиях заражения. Они обеспечивают длительную защиту матери и плода. Именно присутствие IgG к инфекции в крови пациентки свидетельствует о наличии иммунитета к болезни.
Для расшифровки результата анализа необходимо проверить кровь на иммуноглобулины ко всем ТОРЧ-инфекциям. Интерпретировать результаты может только врач. Если диагностируется острая фаза заболевания у беременной женщины, назначают дополнительную инвазивную пренатальную диагностику. По результатам всех анализов делают вывод о необходимости прерывания беременности.
Специалисты «Университетской клиники» возьмут кровь и проведут точный анализ на антитела к TORCH-инфекциям всех типов.
ToRCH-инфекции и беременность
Что такое ToRCH-инфекции, чем опасны эти инфекции во время беременности, как и когда проводится обследование, как интерпретировать результаты. На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода.
Забота о Вашей беременности!
ООО «Лаборатории ЦИР» рекомендует следующее обследование на антитела к инфекциям до или в начале беременности: антитела к краснухе, токсоплазмам, ЦМВ и ВПГ 1 и 2 типа, парвовирус В19. Все эти анализы входят в блок «Антитела к инфекциям, беременность»
ToRCH-инфекции и беременность
Введение
На перинатальные инфекции приходится примерно 2-3% всех врожденных аномалий плода. Большинство инфекций опасно при первичном заражении во время беременности. Рецидивы герпеса могут быть опасны во время родов и в послеродовом периоде.
Что такое ToRCH-инфекции?
Аббревиатура T.o.R.C.H. появилась из первых букв наиболее опасных для плода инфекций – Toxoplasma (токсоплазменная инфекция) – Rubella (краснуха) – Cytomegalovirus (цитомегаловирус)- Herpes (герпес). Это классические инфекции. Кроме них, также говорят о таких инфекциях, как парвовирусная (инфекция, вызванная парвовирусом В19), листериоз, гепатиты В и С и некоторые другие. Все они могут поражать людей любого пола и возраста, однако сам термин используются по отношению к женщинам, которые готовятся к беременности, беременным женщинам, а также плоду и новорожденному. Краснуха, токсоплазмоз, цитомегаловирусная и герпетическая инфекция относятся к широко распространенным инфекциям. В большинстве случае первая встреча с ними происходит в детском и юношеском возрасте – это называется первичным инфицированием, после которого остается иммунная защита. Если организм встречается с инфекцией повторно, это называют вторичной инфекцией или реинфекцией.
Чем опасны ToRCH-инфекции?
При беременности опасно первичное заражение какой-либо из группы TORCH-инфекцией. То есть встреча с той инфекцией, к которой не выработался иммунитет. Такое заражение сопровождается выраженной циркуляцией в крови микробов, которые могут попадать в организм ребенка.
Важной особенностью инфекций этой группы является то, что симптомов может не быть или они могут быть маловыражены. В это время инфекция будет пагубно влиять на состояние плода и на течение беременности.
Зачем проводится обследование?
Именно до беременности (или на ранних сроках) нам нужно узнать – была инфекция или нет. Если была – можно не волноваться, эта инфекция не опасна для беременной женщины. Если не было, то врач расскажет Вам о комплексе профилактических мероприятий (например, если речь идет о краснухе – то можно сделать прививку, если речь идет о токсоплазмах – можно соблюдать определенные правила, чтобы снизить риск заражения и т.д.). Кроме того, по тем инфекциям, к которым нет защитных антител, важно проводить регулярный мониторинг, чтобы не пропустить инфицирование во время беременности.
Как ставится диагноз и как проводится обследование?
Диагноз только по клиническим проявлениям (сыпь, увеличение лимфоузлов, температура и т.д.) часто вызывает затруднения, так как в большинстве случаев симптомы маловыражены или неспецифичны. Более точной является лабораторная диагностика – определение антител в крови.
- была ли встреча с инфекцией
- если была, то когда.
Для диагностики TORCH-инфекций значимыми являются IgM и IgG. Разные иммуноглобулины появляются на разных стадиях иммунного ответа и находятся в крови в разное время, поэтому их определение позволяет врачу опредлить время заражения, а значит, прогнозировать риски, правильно назначать диагностические и лечебные процедуры.
IgM повышаются вскоре после начала заболевания, достигают пика к 1-4 неделе (это средняя цифра, могут быть различия для разных инфекций), затем снижаются в течение нескольких месяцев. Для некоторых инфекций срок присутствия значимого количества специфических антител IgM может быть довольно большой. В этих ситуациях помогает анализ на авидность антител IgG (см.ниже). Быстрота появления антител класса IgM позволяет диагностировать острую форму заболевания в самом его начале.
IgG определяются чуть позже (не ранее, чем через 2 недели после начала заболевания), их уровни повышаются медленнее, чем IgM, но и остаются они существенно дольше (для некоторых инфекций в течение всей жизни). Повышение уровня IgG говорит о том, что организм уже встречался с этой инфекцией.
Обследование до беременности
встреча с данной инфекцией во время беременности может представлять угрозу для будущего ребенка. Во время беременности рекомендуется проводить мониторинг уровня антител (раз в месяц)
* Антитела могут отсутствовать и в самом раннем периоде после заражения.
Обследование во время беременности
Если анализ сдан на самых ранних сроках беременности, встреча организма с данным возбудителем уже состоялась, и серьезной опасности данный возбудитель для будущего ребенка не представляет.
Встреча с данной инфекцией во время беременности может представлять угрозу для будущего ребенка. Анализ следует повторять раз в месяц.
Дополнительные и подтверждающие исследования: авидность антител IgG
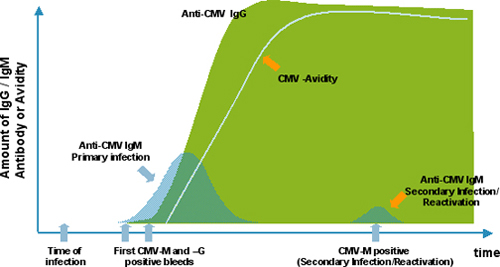
Когда нужно разобраться, как давно присутствуют антитела IgG в организме (то есть насколько давно произошло заражение), проводится специальный тест на авидность антител IgG (от лат. Avidity – жадный). IgG-антитела в процессе развития иммунного ответа постепенно увеличивают прочность связывания с инфекционным агентом. Эту прочность связывания называют авидностью. В самом начале IgG связывает возбудителя, но связь достаточно слабая. Такие IgG называют низкоавидными. Через несколько недель антитело способно связывать свою мишень гораздо сильнее. Такие антитела называются высокоавидными.
Таким образом, появление низкоавидных антител показывает, что опасная встреча с вирусом или токсоплазмами состоялась недавно. В случае выявления низкоавидных антител во время беременности для принятия решения назначаются подтверждающие методы исследования (см.ниже иммуноблот). Результат анализа представлен индексом авидности, выраженным в процентах.
Пример результата: в данном примере обнаружены высокоавидные антитела IgG. * в разных лабораториях референсные значения могут быть различны.
Результат 89%
Интерпретация результатов
| Результат | Значение |
| Низкоавидные | |
| 51-69% | переходные |
| >70% | Высокоавидные , защитные антитела |
В лаборатории ЦИР: авидность антител IgG к цитомегаловирусу, токсоплазмам и краснухе.
Дополнительные и подтверждающие исследования: иммуноблот
Обычные анализы на антитела к инфекциям методом ИФА являются скрининговыми, то есть позволяют заподозрить наличие острой инфекции или недавнего заражения, требующие определенных действий. В случае подозрения на острую инфекцию во время беременности до начала лечения требуется проведение более специфических (подтверждающих) тестов.
Иммуноблот – высокоспецифичный и высокочувствительный метод:
- Чувствительность 97 %
- Специфичность 99 %
- Высокая разрешающая способность между отрицательным и положительным результатами!
- Более точное выявление срока заражения
Суть метода иммуноблоттинга (блоттинг – от англ, blot, пятно) в следующем. В процессе иммунного ответа организм вырабатывает антитела к разным белкам инфекционного агента в разное время. Например, при встрече с токсоплазмами происходит вначале появление антител IgG к ROP1, затем к белку MAG1, а позднее к белку SAG1. Если мы определяем в сыворотке антитела к каждому из этих белков, мы сможем узнать, когда началась выработка антител, с точностью до 2-3 недель, если инфекция была недавно.
Исследования методом иммуноблот являются более дорогими и трудоемкими, нежели скрининговые тесты на антитела. Поэтому обычно обследование проводится в два этапа: сначала выделяется группа риска (серологическое исследование на наличие антител IgG и IgM). Далее при подозрении на ранее заражение проводится исследование методом иммуноблот.
Важно: сразу после получения скрининговых результатов исследования на содержание антител следует проконсультироваться у своего врача. В лаборатории ЦИР: исследование методом иммуноблот: цитомегаловирус (IgG, IgM), токсоплазмы (IgG, IgM) и краснуха (IgG, IgM)
Подробнее о 6 опасных инфекциях
Краснуха. При заражении в первом триместре почти 90% поражение плода. Краснуха – проблема, специфичная для России. Многие женщины болели в детстве – им инфекция больше не страшна. Но часто протекает в легкой форме и болезнь остается незамеченной. Инфекцию можно предотвратить, сделав прививку – надо только сдать анализ! Если антител IgG и IgM нет – идти на вакцинацию.
Токсоплазмоз – инфекция встречается реже, перенесли заболевание примерно 15% женщин репродуктивного возраста, то есть 75% женщин могут заразиться токсоплазмами во время беременности! Весьма эффективны меры профилактики и лечения во время беременности. Важно точно знать статус инфекции до беременности или на самом раннем сроке. Если антител IgG и IgM нет – узнайте у своего врача как не заразиться токсоплазмозом во время беременности и как проводить контроль уровня антител (1 раз в месяц).
Герпес 1 и 2 типа – особенно опасен в родах и после родов. При отсутствии антител к герпесу кроме профилактики заражения во время беременности, необходимо пристальное внимание к малышу после родов.
Цитомегаловирус – передается воздушно-капельным путем, большинство женщин репродуктивного возраста уже встречались с вирусом (до 90%). У 10% женщин антител нет, значит, есть риск заразиться ЦМВ, а вероятность инфицирования плода составляет 30%! Если антител нет, обязательно узнайте у своего врача, как не заразиться и как проводить контроль уровня антител. Особенно опасно в осенне-зимний период!
Парвовирус В19 – повышение риска заражения в осеннее-зимний период. Может быть бессимптомное или малосимптомное течение, поэтому до беременности важно проведение анализов на антитела к парвовирусу В19. Если антител нет – ежемесячное наблюдение за антителами во время беременности.
Как сдать анализы в лаборатории ЦИР?
Анализы сдаются натощак (не менее 6 часов после последнего приема пищи). Сдайте анализы в любой удобный для вас день – все наши офисы работают 7 дней в неделю!
Для анализа берется кровь из вены. Если Вы хотите привезти материал с собой, то необходимо взять кровь в пробирку с активатором сгустка или пустую пробирку (без антикоагулянта) и приготовить сыворотку. Сыворотку можно хранить и транспортировать при температуре +4 о С в течение 1 суток, далее при температуре -20 о С.
У Вас появились вопросы? Спросите нас! В процедурных кабинетах ЦИР: наши процедурные кабинеты открыты 7 дней в неделю с утра до вечера. Наши медсестры быстро и профессионально возьмут кровь на исследования. Результат анализа Вы можете получить по электронной почте или на консультации у врача ЦИР.
Анализ на TORCH инфекции — самый важный анализ при беременности

Существует группа инфекций, каждая из которых практически безобидна для здоровых взрослых людей и даже детей, однако крайне опасна для женщин в состоянии беременности. Не удивительно, что анализ на TORCH инфекции врачи-гинекологи настоятельно рекомендуют пройти любой будущей матери, уже беременной или только планирующей зачатие малыша.
Аббревиатура TORCH объединяет следующие инфекционные болезни: цитомегаловирус, токсоплазмоз, герпес, краснуха.
Чем опасны TORCH инфекции для беременной женщины и малыша
Развитие любой болезни из торч-комплекса в организме беременной женщины — серьезная угроза для протекания беременности — это самая частая причина выкидыша и замирания беременности. Но это не самое страшное. Инфекционные заболевания, из которых состоит TORCH-комплекс (краснуха, токсоплазмоз, цитомегаловирус и др.), представляют серьезную угрозу для здоровья будущего малыша. Они поражают плод внутриутробно, становясь причиной опасных патологий и отклонений.

Коварство TORCH-болезней проявляется также в том, что их внешние проявления возникают редко или они аналогичны с симптомами стандартной простуды. Чтобы снизить риски или свести их к нулю, нужно пройти анализ крови на TORCH-инфекции и узнать его результаты.
Сдать анализ рекомендуется дважды:
- При планировании беременности . Планирование зачатия ребенка – одна из первых причин диагностики торч-инфекций. Если у будущей мамы не будут выявлены иммуноглобулины IgG к краснухе, ей придется пройти прививку и выждать перед зачатием три месяца. Если расшифровка результатов анализа показала присутствие TORCH-болезни в острой стадии, беременность придется отложить до излечения.
- При наступившей беременности . Анализ обязательно сдается, если ранее гинеколог не выявил у женщины иммунитет ко всем заболеваниям из этой группы. Наличие некоторых инфекций — прямое показание для прерывания беременности.
Диагностика TORCH
Крайне редко TORCH-инфекции удается диагностировать по их клиническим проявлениям (температура, увеличение лимфатических узлов, сыпь), в основном симптомы неспецифичны или слабо выражены. Поэтому для обнаружения следов TORCH-инфекции чаще всего используется лабораторная диагностика – анализы, направленные на выявление в крови антител.
Посредством анализа на антитела в крови врачи определяют:
- сталкивался ли пациент с TORCH-инфекцией;
- когда это было.
Иммуноглобулины или антитела – это специальные белки, производимые иммунной системой при столкновении с определенным агентом. Для обнаружения TORCH-инфекций анализу подвергаются антитела IgG, IgM. Эти иммуноглобулины возникают в крови на различных этапах иммунного ответа, остаются там в разное время. Следовательно, их диагностика дает врачу возможность установить время инфицирования, взвесить риски и правильно определить лечебные и диагностические процедуры.
Анализ на TORCH инфекции: методы исследования
Исследование на TORCH-инфекции чаще всего начинается с проведения ИФА – иммуноферментного анализа, направленного на диагностику наличия в организме пациента антител, выработанных к торч-болезням. При необходимости подтверждения диагноза, гинеколог назначает ПЦР-анализ.
Иммуноферментный анализ . Объекты исследования при проведении ИФА — иммуноглобулины IgM и IgG. О недавнем возникновении в организме инфекции TORCH-группы рассказывает наличие антител типа IgM. Они возникают сразу после заражения, могут сохраняться в крови на протяжении нескольких месяцев, затем исчезают. Также доказательством недавнего появления торч-инфекции считается отсутствие антител типа IgG при наличии антител типа IgM.
Если организм пациента столкнулся с торч-инфекцией и успешно перенес его, расшифровка результатов анализа должна показать присутствие в его крови антител типа IgG при отсутствии антител типа IgM. Это говорит о том, что торч-болезнь больше не представляет угрозы.
Также при исследовании крови на торч-инфекции важную роль играет показатель авидности IgG. С его помощью устанавливается приблизительный срок инфицирования пациента, что особенно важно при беременности. Чем выше показатель авидности, тем больше времени прошло с момента заражения человека.
Полимеразная цепная реакция. Метод ПЦР – еще одно средство обнаружения следов TORCH-инфекции в организме, с его помощью успешно устанавливается даже незначительное количество возбудителя. Материалом для исследования может являться не только кровь пациента, но и прочие биологические жидкости. Метод ПЦР позволяет установить и тип возбудителя. Этот анализ стоит дороже ИФА, но он и результативнее.
Подготовка к анализу на TORCH-инфекции
Как известно, TORCH-инфекции в редких случаях сопровождаются яркими симптомами и выявляются без специальных методов, поэтому к анализу на наличие антител к TORCH-инфекции нужно готовиться очень тщательно. Нужно полностью исключить ошибки, иначе болезнь останется незамеченной.
Кровь для анализа на антитела к TORCH-болезням стандартно берется из вены пациентки. Самое важное правило – сдача анализа производится натощак, с момента последнего приема пищи должно миновать не менее 6 часов.
Не разрешается также пару дней употреблять алкоголь, желательно на некоторое время воздержаться и от курения. Также перед анализом на торч-комплекс лучше отказаться на 2 недели от антибиотиков.
Расшифровка анализа на TORCH-инфекции
Для правильной расшифровки результатов исследования крови на наличие торч-инфекций нужно обратиться к гинекологу. Он расскажет, что самыми важными показателями в диагностике являются иммуноглобулины типа IgM, IgG.
Иммуноглобулины типа IgM представляют собой антитела, которые производятся иммунной системой организма примерно через неделю после инфицирования TORCH-заболеванием. Значит, если в результатах анализа присутствуют антитела группы IgM, можно утверждать, что TORCH-болезнь есть.
Положительный титр IgM лишь в редчайших случаях сохраняется на длительный срок, как правило, эти антитела есть в крови только в начале торч-болезни. Следовательно, если исследование крови на торч-инфекции дало положительный титр IgM, можно прийти к выводу, что болезнь появилась в организме человека недавно. Доказательством недавнего возникновения в крови торч-болезни является также сочетание присутствия IgM и отсутствия IgG. Практически то же самое означает низкая авидность IgG, выявленная при расшифровке результатов торч-анализа.
Иногда при исследовании крови пациентки на IgM допускаются ошибки, поэтому сомнение может заставить врачей отправить женщину на повторные анализы. Если при проведении торч-анализа не были выявлены иммуноглобулины IgM в крови пациента, это свидетельствует об отсутствии недавних столкновений с инфекциями, входящими в торч-комплекс.
Иммуноглобулины (антитела) типа IgG, производятся человеческой иммунной системой несколько недель спустя после заражения торч-болезнью. Как правило, IgG полностью не пропадают, сохраняются в крови инфицированного человека на всю жизнь, защищая его от рецидивов торч-инфекции. Если анализ на торч-комплекс показывает наличие антител IgG в крови человека и отсутствие антител IgM, этот результат говорит о перенесенной ранее торч-болезни и выработанном иммунитете, предотвращающем ее повторное развитие.
Когда врач должен с помощью анализа понять, насколько давно антитела IgG присутствуют в организме больного, проводится дополнительный анализ на авидность иммуноглобулинов. С развитием заболевания прочность связывания антител с инфекционным агентом растет. Если она низкая, заражение имело место совсем недавно. Соответственно высокая авидность доказывает давнее “знакомство” с микробом.
Расшифровка результатов при планировании беременности
- Идеальная ситуация для планирования беременности – анализ на TORCH инфекции не выявляет антитела IgM, однако обнаруживает антитела IgG. Можно прийти к выводу, что организм пациентки уже перенес опасные TORCH-инфекции и вооружился иммунитетом против них. Следовательно, здоровью будущего ребенка и его матери не грозит первичное заражение TORCH –инфекцией в процессе беременности.
- Если антитела обеих групп при анализе крови на TORCH-инфекции не выявлены, риск знакомства с инфекцией на стадии беременности сохраняет актуальность. Поэтому при диагностике беременности в профилактических целях следует пройти повторный анализ.
- Если расшифровка результатов анализа показала наличие в крови антител IgM – беременность придется отложить, так как организм женщины столкнулся с TORCH-инфекцией совсем недавно, особенно если отсутствуют антитела IgG. Следует дождаться излечения и только после этого планировать зачатие малыша.
Где сделать анализ на TORCH-инфекции в СПБ
Сдать анализы на группу TORCH-инфекций в Санкт-Петербурге без направления и регистрации, можно в клинике Диана — Заневский проспект, 10. К нам легко добраться на метро — мы находимся совсем рядом с метро Новочеркасская или на машине. Мы работаем без выходных и будем рады видеть Вас в любое время с 9 утра до 21 часа.
ТОРЧ инфекции: что это? Анализ и расшифровка
Выявление в крови антител класса IgG к возбудителям TORCH-инфекций (токсоплазме, вирусу простого герпеса, краснухи, цитомегаловирусу), которое позволяет выяснить, контактировал ли ранее человек с этими инфекциями.
Синонимы русские
Иммуноглобулины класса G к токсоплазме, вирусу простого герпеса, краснухи, цитомегаловирусу, ТОРЧ-инфекции.
Синонимы английские
TORCH (Toxoplasma, Rubella, Cytomegalovirus, Herpes Simplex) Panel, Antibodies, IgG.
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ (“сэндвич”-метод).
Единицы измерения
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
TORCH-инфекции относятся к внутриутробным инфекциям, которыми плод может заразиться во время беременности или при прохождении родовых путей. Они относительно безопасны для взрослых и даже для детей, но представляют угрозу для плода в организме беременной. Они обозначаются как аббревиатура из первых букв латинских названий инфекций: Toxoplasma (токсоплазменная инфекция), other infections (другие инфекции: сифилис, гепатит В, варицелла-зостер-вирус и другие влияющие на плод инфекции), Rubella (краснуха), Cytomegalovirus (цитомегаловирус), Herpes (герпес).
Токсоплазмоз – паразитарная инфекция, возбудителем которой является токсоплазма (Toxoplasma gondii). Микроорганизм может попасть в организм человека с водой и едой, зараженной паразитами, особенно при употреблении в пищу сырого или недостаточно термически обработанного мяса, а также при очистке кошачьего туалета инфицированного животного и несоблюдении личной гигиены (мытья рук). Возможна также трансплацентарная передача (от матери к ребенку) и передача при переливании крови и пересадке донорских органов. При инфицировании во время беременности риск трансплацентарной передачи инфекции плоду составляет 30-40 %. Заражение в ранние сроки приводит к выкидышу, мертворождению или серьезным неврологическим нарушениям у новорождённого. У большинства детей, инфицированных в поздние сроки беременности, симптомы токсоплазмоза проявляются только через несколько лет: потеря слуха, серьезная инфекция глаз и неврологический дефицит. У человека с ослабленной иммунной системой токсоплазмы могут вызывать повреждение глаз и центральной нервной системы.
Краснуха – острое вирусное заболевание, передающееся воздушно-капельным путем. Возбудитель – вирус краснухи (Rubella virus). Врождённая краснуха возникает при первичном инфицировании беременной и гематогенном переносе инфекции к плоду. Инфицирование в первые 16 недель беременности наиболее опасно. Прогноз инфекции для плода определяется его гестационным возрастом на момент заражения. В период до 8-й недели беременности, если беременная больна краснухой, инфекция развивается у 50-80 % плодов. Если беременная заразилась во II триместре, болезнь передается не более чем в 10-20 % случаев, в III триместре инфицирование плода встречается относительно редко. Характерными признаками врождённой краснухи являются глухота, катаракта, микроцефалия, гидроцефалия, пороки сердца, отставание в росте и развитии.
Цитомегаловирус является представителем семейства герпес-вирусов. От матери к ребенку он передается при беременности, во время родов или через молоко при кормлении. Если женщина была инфицирована до беременности, то для плода риск развития инфекции и осложнений минимален. Если же у матери защитные антитела класса IgG отсутствуют и она заражается во время беременности впервые, то вероятность патологии у ребенка возрастает. Врождённая цитомегаловирусная инфекция возникает на первом году жизни только у 10 % новорождённых и проявляется увеличением печени и селезенки, микроцефалией, церебральной кальцификацией, отдаленными симптомами могут быть глухота и задержка умственного развития ребенка. В редких случаях тяжелая цитомегаловирусная инфекция оканчивается летальным исходом.
Вирус простого герпеса очень распространен в популяции. Новорождённые инфицируются чаще при прохождении родового пути женщины с активной генитальной герпетической инфекцией. Наиболее опасным для плода считается первичное инфицирование матери во время беременности, что может привести к выкидышу, низкой массе младенца, к преждевременным родам, врождённой инфекции и порокам развития (к микроцефалии, задержке умственного развития, микрофтальмии, хориоретиниту, менингиту, энцефалиту, гипертонусу). Хроническая рецидивирующая герпетическая инфекция рассматривается как более благоприятный для плода вариант течения инфекции, что связано с наличием защитных антител в крови матери и ребенка.
Иммуноглобулины класса G начинают вырабатываться через несколько дней после начала инфекционного заболевания, возрастают в первые недели после заражения и сохраняются на высоком уровне в крови в течение нескольких лет. Благодаря достаточной концентрации антител данного класса обеспечивается защита от повторного заражения. Наличие специфических иммуноглобулинов класса IgG чаще указывает на контакт с возбудителем инфекции в прошлом.



