Парасистолия
Парасистолия – появление дополнительных желудочковых сокращений, которые исходят из дополнительного водителя ритма (парацентра). Она обычно не опасна, но может свидетельствовать об органической патологии сердца. Непосредственно сама аритмия редко требует лечения. Оно необходимо только при развитии парасистолической тахикардии или появлении симптомов, ухудшающих качество жизни пациента. В Бельгии вылечить парасистолию можно раз и навсегда: врачи используют транскатетерную радиочастотную абляцию, чтобы разрушить очаг парасистолической активности.
Причины парасистолии
Основная причина (86% случаев) – органическое поражение миокарда. Оно происходит при многих заболеваниях: ишемическая болезнь сердца, пороки клапанов, кардиомиопатия, перенесенные операции на сердце, артериальная гипертензия и другие патологии. На фоне сердечно-сосудистой патологии парасистолия не только чаще обнаруживается, но и имеет большее клиническое значение, так как ухудшает прогноз заболевания и может вызывать неприятные симптомы.
- передозировка сердечных гликозидов;
- низкий уровень калия в крови;
- железодефицитная анемия;
- задержка воды и натрия в организме;
- гипергликемия (повышенный уровень глюкозы в крови);
- почечная или печеночная недостаточность.
У половины пациентов причины аритмии установить не удается. Как правило, у них патология имеет бессимптомное клиническое течение. Частота парасистолических желудочковых сокращений минимальная.
Парасистолы встречаются в популяции реже, чем экстрасистолы, но всё же их распространенность достаточно высокая. На ЭКГ, которую снимают около 2 минут, вероятность обнаружения парасистол составляет 0,13%. Но при суточном холтеровском мониторировании они обнаруживаются у 4% пациентов.
Вероятность выявления аритмии выше у пациентов с сердечно-сосудистыми заболеваниями. Распространенность среди этой категории населения достигает 5% даже при использовании электрокардиографии.
Патогенез парасистолии
В сердце образуется дополнительный пейсмейкер, который генерирует импульсы. Их количество может быть значительным, но большинство импульсов не доходят до миокарда или попадают в рефрактерную фазу, когда сокращение мышцы не происходит. Поэтому обычно количество парасистолических сокращений сердца невелико.
У любого человека в сердце есть несколько узлов, способных генерировать электрические импульсы, но работает только один из них – тот, который имеет самую высокую частоту. Это связано с тем, что как только один из водителей ритма посылает импульс, он мгновенно распространяется по миокарду и «разряжает» остальные узлы. В норме самый «быстрый» водитель ритма – синусовый узел. Он «глушит» все остальные очаги, которые называются эктопическими.
Парасистолия возникает из-за того, что дополнительный узел в сердце не получает электрический импульс, и поэтому не разряжается. Импульс не доходит из-за блокады. В итоге не только синусовый узел, но и дополнительный эктопический очаг начинает генерировать электрические импульсы, которые заставляют сердце лишний раз сокращаться. Чем сильнее эта блокада, тем больше импульсов посылает парасистолический узел.
Классификация парасистолии
В зависимости от расположения парацентра, парасистолия бывает:
- желудочковая;
- предсердная;
- из атриовентрикулярного соединения (между предсердиями и желудочками);
- из дополнительных проводящих путей (у большинства людей они отсутствуют, но появляются при некоторых врожденных заболеваниях).
Подавляющее большинство случаев аритмии приходится на желудочковую форму.
Симптомы парасистолии и осложнения
У большинства пациентов клинические проявления минимальные.
Выраженность симптомов зависит от количества парасистол. Обычно они единичные и никак не ощущаются пациентом. Несколько внеочередных сокращений подряд могут ощущаться как перебои в работе сердца.
Патология может маскироваться другими аритмиями, на фоне которых возникает:
- фибрилляция предсердий;
- желудочковая экстрасистолия;
- блокада ножек пучка Гиса.
Очень редко парасистолия переходит в парасистолическую тахикардию. Частота сердечных сокращений может достигать 200 ударов в минуту.
Если парасистолия имеет высокую частоту, приводит к формированию парасистолической тахикардии, то через 20-30 лет может развиться тахикардиомиопатия – расширение полостей сердца. Оно проявляется хронической сердечной недостаточностью.
Диагностика парасистолии
Парасистолия описана ещё в начале ХХ века, но её прогностическое и клиническое значение окончательно не определено до сих пор. Нет и четких указаний о тактике ведения больных. Обычно пациентов с парасистолией ведут так же, как больных с экстрасистолией, так как эти виды аритмий очень похожи и имеют одинаковое происхождение.
Обычно парасистолия не требует отдельного лечения. Это не самостоятельное заболевание, а одно из проявлений органической патологии сердца.
В 60% случаев парасистолия связана с артериальной гипертензией и/или ишемической болезнью сердца, в том числе с перенесенным инфарктом миокарда. Таким пациентам требуется:
- антигипертензивная терапия для достижения артериального давления 130/80 мм рт. ст. и меньше;
- стандартное медикаментозное лечение ишемической болезни сердца (статины, ацетилсалициловая кислота, нитраты, бета-адреноблокаторы и т.д.);
- реваскуляризация миокарда – обычно это чрескожная ангиопластика и стентирование коронарных артерий или аортокоронарное шунтирование.
В 14% случаев парасистолия носит функциональный характер. Она развивается на фоне обратимых причин. В таком случае врачи сосредотачиваются на их устранении. Необходимо:
- отменить препараты, которые способны вызывать парасистолию;
- нормализовать водно-электролитный обмен;
- вылечить заболевания нервной системы;
- нормализовать уровень гормонов;
- компенсировать заболевания печени, почек, сахарный диабет и другие хронические патологии, нарушающие метаболизм в сердечной мышце.
После устранения причины аритмии парасистолы исчезают или их количество уменьшается до минимума.
Непосредственно на частоту самих парасистол можно повлиять с помощью постоянного приема лекарств:
- амиодарон и другие антиаритмические средства 3 класса;
- бета-адреноблокаторы;
- кальциевые блокаторы.
Лекарственные средства для устранения парасистолии назначаются редко. Это возможно, только если отмечается высокая частота парасистол, они ухудшают качество жизни пациента, аритмия сохраняется месяцами и годами.
Проблема медикаментозной терапии в том, что она должна продолжаться непрерывно, фактически пожизненно. После отмены лекарств парасистолы появятся снова. Самый эффективный препарат для устранения этой аритмии – амиодарон. Но он небезопасен, поэтому это лекарственное средство нежелательно использовать длительное время. Если препарат назначают, то только под врачебным контролем. Через каждые несколько месяцев нужно делать электрокардиограмму. Это связано с тем, что у некоторых пациентов амиодарон увеличивает длину интервала QT и повышает риск внезапной сердечной смерти.
Хирургическое лечение требуется при тяжелой парасистолии, если:
- препараты не работают;
- медикаментозное лечение противопоказано;
- пациент не хочет пожизненно принимать препараты.
Абляция парацентра – процедура, которая позволяет устранить парасистолию раз и навсегда. Как правило, эктопический очаг находится в желудочках. Во время процедуры выполняется внутрисердечное электрофизиологическое исследование. Врачи проводят картирование, чтобы выяснить, где именно располагается эктопический очаг. Затем парацентр разрушают радиочастотным методом. Ткани нагреваются и отмирают. Так как очаг патологических импульсов разрушен и больше не может проявлять электрическую активность, после процедуры парасистолы прекращаются.
Радиочастотная транскатетерная абляция – малоинвазивная манипуляция, для которой не нужны разрезы на грудной клетке. Врач вводит катетер через сосуды на ноге. Срок госпитализации и восстановления пациента после этой процедуры минимальный. Уже через несколько дней человек может вернуться к привычной жизни.
До настоящего времени нет исследований, которые могли бы подтвердить влияние парасистолии на риск внезапной сердечной смерти или усугубление тяжести основного сердечно-сосудистого заболевания. Нет также данных о долгосрочном положительном влиянии лечения парасистолии на продолжительность жизни пациента или риск развития сердечно-сосудистой патологии.
Таким образом, парасистолия не опасна, если она не вызывает тахикардии. Иногда она доставляет дискомфорт пациенту, а в большинстве случаев никак не ощущается и не влияет на качество жизни. Парасистолию можно не лечить, если она не мешает человеку и не приводит к учащению пульса.
Профилактика парасистолии
В 60% случаев причиной патологии становится артериальная гипертензия и ишемическая болезнь сердца. Нередко парасистолия развивается на фоне клапанных пороков, которые имеют дегенеративное происхождение. Меры профилактики всех этих заболеваний одинаковые:
- отказ от курения;
- умеренное потребление алкоголя;
- контроль веса (нельзя допускать развития ожирения);
- регулярная физическая активность (аэробные нагрузки больше 30 минут в день);
- потребление большего количества растительной пищи за счет уменьшения потребления жирных продуктов животного происхождения.
Необходимо регулярно измерять артериальное давление, контролировать уровень холестерина и глюкозы в крови. Отклонения от нормы всех перечисленных параметров не вызывает симптомов, но повышает риск развития многих заболеваний сердца, в том числе тех, которые приводят к парасистолии. Поэтому, несмотря на отсутствие симптоматики, уровень глюкозы, холестерина в крови и артериальное давление нужно контролировать медикаментозными методами.
Статья подготовлена по материалам:
Трудности диагностики желудочковой парасистолии в клинической практике, Практическая медицина, 2020
Coupling interval variability of premature ventricular contractions in patients with different underlying pathology: an insight into the arrhythmia mechanism, Journal of Interventional Cardiac Electrophysiology, 2018
Ablation of unmappable ventricular parasystole originating from the right ventricular outflow tract: a case report, BMC Cardiovascular Disorders, 2019
Парасистолия сердца

В практике врача термин «парасистолия» практически не применяется. В переводе с латыни он означает — самостоятельное сокращение сердца, не зависящее от главного водителя ритма.
Дело в том, что любые внеочередные источники требуют уточнения. Аритмии имеют свое происхождение и механизм развития. Слово «парасистолия» еще встречается в популярной литературе как сборное название нарушений ритма, связанных с дополнительными эктопическими (гетеротопными) очагами.
Куда отнести парасистолию в классификации аритмий?
Классификации аритмий основаны на разных признаках, каждая имеет свои недостатки:
- по анатомическому расположению эктопического очага – не учитывается механизм развития нарушений;
- по механизму нарушения автоматизма, проводимости или возбудимости — в большинстве случаев имеет место нарушение сразу всех функций;
- по частоте ритма — с диагностики нормо-, тахи- и брадиаритмии начинается алгоритм определения вида, но он требует дальнейшего уточнения по электрокардиографическим (ЭКГ) исследованиям;
- в зависимости от механизма возникновения импульса (в нормальном и эктопическом очаге) – отдельное выделение нарушений проводимости и сочетанных расстройств.
К последнему варианту парасистолия ближе всего. Уточним, что мы понимаем термин как дополнительные сокращения сердечной мышцы в ответ на импульсы, поступающие из «парацентра», расположенного в любом отделе сердца.
Механизм образования
Автоматическая выработка импульсов является физиологической функцией клеток миокарда. Этим они отличаются от обычной мышечной ткани. Обычно импульсы возникают в синусовом узле. Отсюда они распространяются на все отделы сердца и вызывают правильный ритм.
Парасистолический центр может возникнуть в другом месте и способствовать преждевременным сокращениям, экстрасистолам или более сложному нарушению — мерцательной аритмии.

Главные причины подобных изменений следует искать в подавлении основного синусового узла, его повреждении (А — норма, Б — сокращение из нижележащего узла)
Имеет значение повышенный тонус блуждающего нерва. Этот механизм преобладает у здоровых людей, спортсменов.
Важно, что в прогностическом плане дополнительные сокращения не способствуют, а мешают нормальной работе миокарда, поскольку они не дают возможности полностью расслабиться в фазу диастолы. Парасистолические сокращения преждевременные, не создают необходимый объем крови для питания организма.
Существует возможность внутренней блокады распространения эктопических волн. Но при слабом синусовом узле активным оказывается парасистолический очаг. Обычно «побеждает» тот импульс, у которого наибольшая частота.
Разновидности парасистолий
В зависимости от расположения источника второго ритма различают следующие виды:
- желудочковая парасистолия;
- предсердная;
- из атриовентрикулярного узла;
- политопная (из разных мест).
Кроме того, по отношению к нормальному сокращению экстрасистолия может быть:
- ранней и поздней;
- единичной, групповой и аллоритмией (постоянное ритмичное чередование).
По частоте эктопического ритма:
- редкие (до 10 в минуту);
- средние (10–30);
- частые (более 30).
Различают преходящую и постоянную формы. Уточнить вид парасистолии можно по картине ЭКГ.
Серьезным видом парасистолии является мерцательная аритмия в виде трепетания или мерцания предсердий. При этой патологии очагов возбуждения либо много, либо процесс образует порочный круг.
Почему возникают центры парасистолии?
Различают сердечные и внесердечные причины. В ряде случаев связь с какой-либо причиной установить невозможно, тогда экстрасистолия называется идиопатической.
К сердечным относятся:
- ишемия или некроз в зоне синусового узла, других местах при ишемической болезни сердца, что заставляет разные участки активизироваться и «выживать» своими силами;
- воспаление очагового или диффузного характера при остром и хроническом миокардите (ревмокардит, острые инфекционные заболевания, сепсис);
- метаболические изменения при дистрофии;
- замена миоцитов на соединительнотканные клетки с нарушением их функций (кардиомиопатии, кардиосклероз);
- потеря способности восстанавливать необходимый уровень энергии (недостаточность кровообращения);
- гипертрофия ткани миокарда (гипертония, декомпенсация при сердечной недостаточности, кардиомиопатиях);
- нарушение работы клапанов (врожденные пороки развития, приобретенные изменения створок при воспалительных процессах, травмах).
К внесердечным причинам относятся сопутствующие заболевания, приводящие вторично к нарушению функции миокарда. Чаще всего этими изменениями «руководят» эндокринные органы при:
- заболеваниях щитовидной железы (гипотиреоз или гипертиреоз, связанные с недостатком или избыточным синтезом гормонов щитовидной железы);
- болезнях надпочечников;
- сахарном диабете.
Активация парасистолических очагов обнаруживается на ЭКГ при:
- вегетососудистой дистонии, неврозах;
- анемиях (малокровии) разного происхождения;
- передозировке лекарственных препаратов (сердечных гликозидов);
- нарушении необходимого баланса в электролитном составе крови между калием, натрием, магнием и кальцием, они необходимы для реализации нормального процесса возбуждения и сокращения клеток миокарда.
Как клинически проявляются дополнительные сокращения?
Клинические признаки парасистолии ощущаются человеком как:
- сильные «удары или толчки» в грудную клетку;
- «остановка» сердца, «замирание»;
- приступы внезапного сердцебиения.
К общим проявлениям относятся: головокружение, слабость, обмороки, кашлевые движения.
Экстрасистолы могут не давать никаких симптомов и обнаруживаться при обследовании случайно.
Первичная диагностика
Пациент должен пройти обязательно общий прием у терапевта. Врач постарается выяснить связь парасистолии с другими заболеваниями, обнаружит скрытое течение. Необходимо рассказать о своих ощущениях и зависимости их от конкретной причины.
Если пациент принимает лекарственные препараты, нужно пересмотреть их целесообразность, возможность влияния на ритм сердца.
Всегда учитывается семейный анамнез — склонность родственников к аналогичным заболеваниям.
Аускультация пациента позволяет выявить аритмию, просчитать число сердечных сокращений. Гипертензия на приеме указывает на роль повышенного давления в напряжении миокарда.

Метод холтеровского мониторирования расширил во времени поиск непостоянных аритмий и других нарушений
Общие анализы крови и биохимические тесты проводятся для более точного распознавания механизма нарушений:
- Сниженный гемоглобин и эритроциты — указывают на анемию.
- Измененный баланс холестерина, триглицеридов и липопротеинов позволяют предположить развитие атеросклероза в сосудах сердца.
- Уровень глюкозы в крови — первичная диагностика сахарного диабета.
- Определение электролитного состава показывает недостатки питания.
Иногда пациенту назначаются более глубокие исследования гормонального фона, рекомендуется консультация эндокринолога.
Методы исключения заболеваний сердца
Для выявления сердечных причин необходимо полное обследование, включающее дифференциальную диагностику пороков, физиологических отклонений, последствий атеросклероза сосудов.
- ЭКГ достаточно точно показывает локализацию второго водителя ритма, позволяет отличить желудочковый тип от других, выявить аллоритмию. Этот способ доступен на уровне амбулатории и поликлиники. Позволяет выявить признаки заболевания сердца, вызывающие изменения ритма. Проведение нагрузочных тестов рекомендуется для выявления скрытой формы (бессимптомной), связи с физической нагрузкой и влиянием нервной регуляции. Используются тесты велоэргометрии, ходьбы на тредмиле, лестничные пробы.
- Если парасистолы появляются редко, то помогает метод холтеровского мониторирования: пациенту на сутки устанавливают электроды, с которых информация записывается даже во время ночного сна. Расшифровка позволяет установить причину экстрасистолии.
- Допплерография — очень информативный метод для выявления пороков сердца, степени пролапса митрального клапана, резервных запасов миокарда. Изображение на экране визуализирует процесс сокращения, его фазы. Одновременно проводится количественный анализ показателей.
- Магнитно-резонансная томография (МРТ) — метод выбора для диагностики правильной работы всех участков мышцы сердца, выявления замещения рубцовой тканью.

Запись ЭКГ регистрирует разное расстояние между желудочковыми комплексами, нарушение их формы, направления зубцов
Лечение
После выявления заболевания, ставшего причиной парасистолии, следует внимательно относиться к рекомендациям кардиолога по режиму и лечению. В каждом конкретном случае назначаются разные лекарства, поэтому не стоит перенимать опыт соседей или знакомых.
В режиме дня обязательно необходимо выделить достаточно времени для отдыха, расслабления, физических упражнений, сна.
Лечение не принесет успеха при злоупотреблении алкогольными напитками (в том числе пивом), курении. От этих привычек придется избавляться.
В питании специальной диеты не существует, но диетологи рекомендуют исключить из пищи сильные раздражители:
- жареные и копченые мясные блюда;
- молочные изделия повышенной жирности;
- сливочное масло и животные жиры;
- крепкий чай и кофе;
- острые приправы и соусы.
Не следует переедать, лучше питаться часто, но малыми порциями. Предпочтение отдается вареным и паровым блюдам из рыбы, мяса птицы, свежим овощам, фруктам.
Не рекомендуются очень горячие или холодные блюда.
Для медикаментозного лечения используют:
- Успокаивающие средства растительного происхождения, приготовленные из мяты, валерианы, пустырника. При необходимости врач назначает седативные препараты.
- Для улучшения метаболизма в клетках миокарда назначают Ретаболил, Панангин, Рибоксин.
- При высокой концентрации липопротеинов низкой плотности рекомендуются статины, никотиновая кислота в уколах.
- β-адреноблокаторы (Изоптин, Обзидан) назначают при органических изменениях для подавления передачи импульса из парацентров.

Процедура абляции проводится под контролем рентгена или УЗИ-сканирования
К хирургическим методикам прибегают при безуспешной терапии лекарствами или невозможности их использования (беременность). Наименее опасный способ — радиочастотная абляция очага возбуждения. К сердцу через крупные сосуды подводится катетер с радиочастотным излучателем на конце. Конец катетера устанавливают в зоне предполагаемых гетеротопных очагов и производят их прицельное уничтожение. В месте воздействия образуется рубчик.
Последствия парасистолии
Самыми опасными последствиями неконтролируемой парасистолии могут быть:
- фибрилляция желудочков, приводящая к летальному исходу;
- формирование хронической сердечной недостаточности с постепенным падением способности мышцы сердца к сокращению и проталкиванию крови.
Изучением гетеротопных очагов (парасистолических) в сердце занимаются клиницисты и ученые. Общепризнано влияние измененной нейрогормональной регуляции на сердце. Особенно важен этот процесс в период роста ребенка, в подростковом возрасте, во время климакса. Человеку следует наибольшее внимание уделять здоровью в эти чувствительные периоды жизни.
Парасистолия
Парасистолия — вид аритмии, связанный с наличием одного или нескольких дополнительных водителей ритма. Каждый из центров возбуждения способен вызывать неритмичное сокращение предсердий, желудочков или всего сердца. Патология часто протекает бессимптомно, возможны жалобы на внеочередные сокращения, бледность кожи, одышку, быструю утомляемость. Диагностика основывается на данных анамнеза, объективного обследования, инструментальных методов (ЭКГ, холтеровское мониторирование, МРТ, УЗИ). Лечение зависит от тяжести патологии, включает в себя медикаментозные, хирургические методы. Главной задачей лечебных мероприятий является нормализация сердечного ритма, предупреждение опасных аритмических, тромбоэмболических осложнений.
МКБ-10
Общие сведения
Парасистолия как электрофизиологический феномен является результатом активности эктопического центра, который работает независимо от основного водителя ритма. Вопрос о встречаемости патологии в общей врачебной практике остается дискутабельным вследствие гиподиагностики сердечных заболеваний. Дополнительную сложность создает схожесть ЭКГ-картины парасистолии и различных видов экстрасистолии, особенно бигеминии (существует точка зрения, что это разновидности одного и того же нарушения проводимости). Их соотношение составляет 1:21. В среднем активность парацентра регистрируется в 1-2 случаях на тысячу исследований кардиальной проводимости. Четкой корреляции между наличием парасистолии, полом и возрастом пациента не прослеживается.

Причины парасистолии
Развитие данного типа аритмии связано с метаболическим дисбалансом в кардиомиоцитах, особенно с нарушениями обмена ионов: натрия, калия, кальция, магния. Изменения метаболизма отрицательно влияют на проводящую систему сердца, провоцируют образование второго, патологического очага возбуждения, способного работать автономно или полуавтономно от основного пейсмейкера. Предрасполагающими факторами являются:
- Функциональные нарушения. К данной группе причисляют аритмии нейрогенного происхождения, связанные с неврозами, вегетососудистой дистонией, вредными привычками (курение, употребление алкоголя, наркотиков), гормональным дисбалансом (тиреотоксикоз, гемохроматоз), приемом некоторых пищевых и лекарственных веществ (кофеина, антидепрессантов, эуфиллина, глюкокортикоидов, диуретиков, сердечных гликозидов). Образование парацентра также может провоцироваться длительной повышенной нагрузкой на сердце, например, у спортсменов.
- Органические поражения. Включают повреждения ткани сердца, приводящие к нарушению нормального функционирования проводящей системы, в том числе – морфологические изменения на фоне ишемической болезни сердца, инфаркта миокарда, эндокардита, перикардита, кардиомиопатии, ревматической лихорадки, пороков, травм, хирургических вмешательств, облучения. Значимую роль играют нарушения обмена веществ, отрицательно сказывающиеся на функции кардиальной мышцы: амилоидоз сердца, коллагенозы, подагра.
Патогенез
Парасистолия как особый вид аритмии связана с наличием в сердце второго полноценного водителя ритма, работающего параллельно с основным. Механизм образования эктопического очага возбуждения обусловлен, прежде всего, дисфункцией проводящей системы, которая способствует обособлению парацентра, его защите от деполяризации главным пейсмейкером («блок входа»). Существует несколько концепций объясняющих патогенетический механизм этого явления, но наиболее общепринятой считается теория «повторного входа». В соответствии с ней при замедлении проведения возбуждения в каком-либо участке ткани мышечные волокна реполяризуются и деполяризуются с разной скоростью.
Изменение скорости реполяризации и деполяризации может быть вызвано функциональными или органическим изменениями сердечной мышцы. Вне зависимости от его причины на уровне тканей наблюдаются типичные патологические изменения электролитного обмена, гипокалиемия, расстройства микроциркуляции. На фоне этого импульс может поступить в волокно, уже готовое к новому сокращению, в то время как соседние участки ткани еще находятся в периоде восстановления. Постепенно рассинхронизация становится критической. В результате формируется аномальный фрагмент миокарда, обособленный от остальной части проводящей системы и начинающий работать автономно.
Классификация
В клинической кардиологии разработано две основные номенклатуры парасистолии. Первая основывается на локализации парацентра, нечасто используется во врачебной практике, представляет интерес для патоморфологов, патофизиологов. Согласно этой систематизации дополнительный автономный водитель ритма может располагаться в желудочках, предсердиях, добавочных предсердно-желудочковых путях или в одной камере с основным (дублированный тип). Большую клиническую ценность представляет классификация, описывающая взаимоотношения аномального центра возбуждения с окружающим его миокардом:
- Парасистолия классического типа. Характерна автономная активность парацентра с полноценным блоком входа нормального сигнала. Электрофизиологические классические признаки: непостоянство интервала между сокращениями из физиологического и аномального водителей ритма, наличие правила общего делителя, возможное образование сливных комплексов (одна часть миокарда возбуждается основным узлом, другая – парасистолическим).
- Парасистолия модулированного типа. Главный водитель ритма (в норме синусовый узел) может влиять на функционирование аномального центра, но структуры частично изолированы друг от друга. Выделяют несколько вариантов взаимодействия: физиологический пейсмейкер способен ускорять работу парацентра, замедлять ее, периодически полностью подавлять.
Симптомы парасистолии
Субъективные проявления патологии обычно крайне скудные либо отсутствуют вовсе. При злокачественном течении парасистолии пациенты чувствуют «переворачивание», толчки, удары сердца в грудную клетку, ощущают замирание, остановки в его работе. Может выявляться побледнение кожных покровов, избыточная потливость, одышка, сухой кашель, тревога, иногда – страх смерти. При желудочковой локализации парацентра возможно развитие головокружения, обмороков, приливов жара, слабости, быстрой утомляемости, болей за грудиной. Многие симптомы обусловлены не столько самой аритмией, сколько заболеванием или состоянием, лежащим в его основе (ИБС, кардиомиопатия, застой в малом круге кровообращения, эндокардит). Это затрудняет последующую диагностику, требует комплексного обследования пациента.
Осложнения
Несмотря на свое преимущественно доброкачественное течение, парасистолия является отражением нарушенной электрофизиологии миокарда, что значительно повышает риск развития серьезных нарушений ритма. Тип осложнений зависит от локализации парацентра. При суправентрикулярном расположении аномальный пейсмейкер способен вызвать формирование мерцательной аритмии, наджелудочковой тахикардии с частотой до 250 ударов в минуту, что, в свою очередь, создает условия для тромбообразования.
Постоянный патологический ритм уменьшает сердечный выброс, снижает объем кровотока по коронарным, сонным и почечным артериям. В результате нарушений кровообращения у некоторых больных развиваются афазии, парезы, почечная недостаточность, ишемия миокарда. Наиболее тяжелые последствия отмечаются при патологическом водителе ритма, локализованном в желудочках. Генерируя собственные импульсы, он существенно нарушает нормальное распространение возбуждения, увеличивая вероятность внезапной сердечной смерти, фибрилляции желудочков.
Диагностика
Обнаружение парасистолии возможно на этапе первичного обращения пациента к терапевту, кардиологу или при прохождении планового медицинского осмотра. При опросе врач выявляет типичные для аритмии признаки (чувство нерегулярности сердечных сокращений, слабость, одышку), выясняет условия, предшествующие этим состояниям. При сборе анамнеза жизни специалист устанавливает сопутствующие заболевания, особенно – сердечно-сосудистой и эндокринной системы, наличие вредных привычек, возможную наследственную предрасположенность. Оценивает характер пульса, проводит аускультацию сердца. Из дополнительных методов обследования используются:
- Электрокардиография. Основной метод диагностики парасистолии. При расшифровке ЭКГ определяется два независимых ритма. Главным отличием от экстрасистолии является постоянно меняющийся интервал от предыдущего нормального комплекса до патологического. Блокада выхода сигнала из аномального пейсмейкера делает расстояние непостоянным вплоть до образования сливных комплексов.
- Холтеровское мониторирование. Показано, если работа парацентра возникает периодически или связана с определенными внешними воздействиями — физической нагрузкой, эмоциональным напряжением, временем суток, приемом лекарственных средств. На парасистолию указывает кратность межэктопических интервалов наименьшему расстоянию между двумя патологическими комплексами. При отсутствии другой сердечной патологии мониторирование дополняют тредмил-тестом, велоэргометрией.
- Ультразвуковое исследование сердца. Важнейший метод выявления органических поражений кардиальной мышцы как причин нарушения ритма. С помощью сонографии оцениваются структурные, функциональные изменения, состояние венечных артерий, клапанов, объем сердечного выброса, давление в камерах, выявляются гипертрофические, апластические, постинфарктные процессы.
- Магнитно-резонансная томография.Томография сердца проводится при недостаточной информативности эхокардиографии, позволяет диагностировать даже небольшие структурные, функциональные отклонения. МРТ дает возможность обнаруживать патологию других органов, эндокринных желез (почек, щитовидной железы, надпочечников, гипофиза), дисбаланс в работе которых способен привести к развитию парасистолии.
Лечение парасистолии
Вопрос о необходимости активного лечения аритмии решается индивидуально, так как нарушение зачастую имеет доброкачественное течение, плохо поддается терапии. Коррекция парасистолии необходима, если аномальный ритм часто возникает и плохо переносится больным. Поскольку наличие парацентра практически всегда является результатом другой патологии, показано лечение основного заболевания. В клинической практике используются:
- Консервативная терапия. Основана на фармакологическом эффекте противоаритмических препаратов. Применяются антагонисты кальциевых каналов, устраняющие автоматизм парацентра, бета-адреноблокаторы в средних дозировках, уменьшающие ЧСС и скорость генерации потенциала действия в клетках аномального пейсмейкера. В тяжелых случаях назначается амиодарон, который подавляет как суправентрикулярную, так и желудочковую парасистолию в результате усиления блокады выхода из патологического водителя ритма. При нормализации работы сердца переходят к длительной поддерживающей терапии амиодароном.
- Хирургическое лечение. Неэффективность медикаментозного воздействия требует оперативного вмешательства с целью подавления или удаления аномального очага. Возможна имплантация кардиостимулятора, который обеспечивает нормализацию ритма, беря на себя генерацию сократительного импульса. Другим вариантом операции является вживление дефибриллятора, особенно необходимого при злокачественных тахиаритмиях, способных перейти в фибрилляцию и закончиться летальным исходом. Еще один базовый метод лечения — радиочастотная абляция, с помощью которой производится разрушение парацентра путем физического воздействия.
Прогноз и профилактика
Прогноз при наличии аномального ритма во многом зависит от основного заболевания. При органических поражениях он достаточно серьезный, около 15% больных с сердечными патологиями, осложнившимися парасистолией, погибают в течение года. Исход при функциональной природе заболевания более благоприятный при условии соблюдения врачебных назначений и рекомендаций. Профилактика аритмии заключается в разумном ограничении физической, умственной нагрузки, употребления кофе, крепкого чая, отказе от вредных привычек, нормализации сна, режима дня. Необходим контроль над состоянием сердечно-сосудистой системы, гормонального фона, регулярные профилактические осмотры у специалистов.
1. Парасистолии как электрофизиологический феномен/ Михопарова О.Ю., Мухаметшина Г.А., Фролова Э.Б., Мухитова Э.И.// В помощь практическому врачу – 2012 – №3.
Парасистолия: причины, формы, симптомы, диагностика, терапия

Парасистолия — особый вид аритмии, обусловленный наличием дополнительного очага генерации сердечного импульса, который функционирует независимо от главного водителя ритма. Парасистолия считается комбинированной патологией, при которой внеочередное сердечное сокращение возникает следствие аномального импульса, идущего из любого отдела сердца. Возникает двойной ритм: основной задается синусовым узлом, а дополнительный — прочими патологическими источниками генерации из любой части проводниковой системы.
Парацентр — это патологический водитель ритма, который может располагаться в желудочках сердца, предсердиях или атриовентрикулярном соединении. Он бывает сочетанным и множественным. Человек может никак не ощущать внеочередные сокращения. В некоторых случаях они воспринимаются как перебои в работе сердца и неприятные ощущения за грудиной.
Парасистолия возникает у лиц с патологией сердечно-сосудистой системы, эндокринопатиями, гематологическими болезнями, дисфункцией нервной системы, а также у спортсменов.
Парасистолия отличается одновременным и независимым появлением нескольких конкурирующих центров автоматизма. Патология встречается чаще у взрослых, чем у детей. У детей парасистолия не сочетается с сопутствующими, тяжелыми поражениями миокарда, с которыми связано появление патологии у взрослых больных. Заболевание с трудом поддается лечению антиаритмиками. Медикаментозное лечение парасистолии должно быть длительным. У большинства больных патология имеет стойкий, упорно рецидивирующий характер. Частая парасистолия, сочетающаяся с органическими или структурными заболеваниями сердца, имеет неблагоприятный прогноз.

Формы
По локализации источника второго ритма выделяют следующие виды парасистолии:
- Желудочковая,
- Предсердная,
- Суправентрикулярная,
- Из синусового узла,
- Сочетанная.
Электрокардиографическая классификация парасистолии:
- Брадикардическая,
- Тахикардическая,
- Интермиттирующая,
- Переходная — атипичная,
- Множественная,
- Искусственная.
Причины
Парасистолию вызывают сердечные и внесердечные причины. Существует также идиопатическая форма болезни, при которой какие-либо причины не обнаруживаются.

К кардиологическим причинам относятся:
-
, , различной этиологии, , , , .
Прочие причины: гормональный дисбаланс, гипотиреоз или гипертиреоз, анемия, водно-электролитные расстройства в организме, гипергликемия, патология вегетативной нервной системы, неврозы, злоупотребление лекарствами.
Кардиомиоциты в отличии от остальных клеток живого организма автоматически вырабатывают импульсы, которые возникают в синусовом узле. Под воздействием патологических факторов в любом отделе сердца может сформироваться парасистолический центр, вызывающий преждевременные сокращения , экстрасистолы и даже мерцательную аритмию.
У спортсменов и здоровых людей причиной возникновения парасистолии является гипертонус блуждающего нерва. Миокард не может полностью расслабиться в диастолу, синусовый узел ослабевает, активным становится парасистолический очаг.
Симптоматика
Парасистолия клинически проявляется приступами учащенного сердцебиения, повышенной утомляемостью, слабостью, головокружением, нарушением сна, головной болью, плохой переносимостью транспорта, снижением работоспособности и прочими симптомами астеновегетативного синдрома. Боли в сердце обычно сопровождаются чувством страха и предобморочным состоянием. Лица с парасистолией ощущают сильные удары и толчки в грудной клетке, «замирание» сердца или его «остановку», «перебои», «провалы» или «пропущенные удары» в сердечном ритме.
Желудочковая парасистолия может протекать бессимптомно и обнаруживаться случайно на кардиограмме.
Диагностика
Диагностика парасистолии основывается на жалобах больного, данных анамнеза заболевания и жизни, физикального осмотра. Во время исследования пульса или аускультации сердца кардиолог может заподозрить наличие парасистолии по учащенному и неритмичному сердцебиению. Чтобы поставить окончательный диагноз, необходимо провести дополнительную диагностику, включающую лабораторные и инструментальные методы исследования.
-
Основным диагностическим методом парасистолии является электрокардиография.
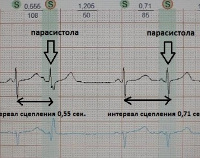
ЭКГ-признаки парасистолии: наличие двух, независимых друг от друга, ритмов; нарушение синусового ритма; периодические сливные сокращения; частота парасистол составляет 25-65 толчков в минуту; измерение интервала сцепления от начала зубца q — признак желудочковой парасистолии; измерение интервала сцепления от начала зубца P — признак предсердной парасистолии. Предсердная парасистолия встречается намного реже желудочковой. Парасистолические зубцы Р отличаются по форме от синусовых зубцов, предэктопические интервалы варьируются менее интенсивно. На ЭКГ парасистолы по форме похожи на желудочковые экстрасистолы. Но в отличии от экстрасистолии при данной патологии отсутствует четкая связь между парасистолами и основным синусовым ритмом, длительность интервала сцепления является непостоянной и нестабильной.

примеры парасистолии на ЭКГ
Лечение
Лечение парасистолии заключается в использовании немедикаментозных, лекарственных, а также хирургических методов.
Немедикаментозная терапия
Немедикаментозное лечение заключается в соблюдении принципов здорового образа жизни:
- Выполнение физических упражнений,
- Правильное питание,
- Предупреждение психоэмоционального перенапряжения,
- Нормализация веса,
- Полноценный сон,
- Борьба с вредными привычками,
- Оптимальный режим труда и отдыха.

Медикаментозное лечение
- Метаболические средства, улучшающие обмен веществ в тканях – «Рибоксин», «Панангин», «Триметазидин», «Элькар», «Кудесан».
- Бета-адреноблокаторы – «Изоптин», «Обзидан», «Бисопролол», «Конкор». – «Дифенин», «Кордарон», «Пропанорм».
- Успокаительные средства растительного происхождения – «Экстракт валерианы», «Пустырник», «Настойка боярышника».
- Седативные препараты – «Персен», «Афобазол», «Тенотен».
- Стабилизаторы вегетативной регуляции – «Фенибут», «Пантогам», «Глутаминовая кислота».
- Антиоксиданты – витамины Е, А, никотиновая кислота, «Актовегин».
- Сосудистые препараты – «Пентоксифиллин», «Циннаризин».
- Статины в случае наружения липидного обмена – «Аторвастатин», «Ловастатин» , фибраты – «Фенофибрат», «Липанор».
РЧ-прижигание источника патологических имульсов
Хирургическое лечение
Оперативное вмешательство показано больным, плохо переносящим антиаритмическую терапию; а также лицам, у которых сохраняется парасистолия при приеме антиаритмиков. Целью операции является удаление очага парасистолии. К сердцу больного через бедренную артерию подводят проводник, имеющий вид тонкой трубки, по которому подается радиочастотный импульс. Именно так происходит удаление парацентра, на месте которого образуется рубчик.
Если у больного имеется один парацентр, то ему поможет одна операция. В противном случае потребуется повторное вмешательство.
Опасность парасистолии заключается в развитии тяжелых последствий – мерцательной аритмии или пароксизмальной тахикардии. При отсутствии своевременного и адекватного лечения парасистолии развиваются осложнения, приводящие к летальному исходу – фибрилляция желудочков, сердечная недостаточность.
Что такое парасистолия?
Парасистолия — диагноз, означающий возникновение дополнительного узла, формирующего электрический импульс в сердце.
Это состояние сопровождается нарушением сердцебиения из-за двойного образования ритма — сердечная мышца начинает получать импульс попеременно: то из синусового узла, то из дополнительного. Количество сокращений мышцы увеличивается, что дает огромную нагрузку на сердце и организм.
В этой статье вы узнаете причины развития парасистолии, о вызывающих ее, характерные симптомы и методы лечения патологии.
Причины развития
Сердечно-сосудистые патологии являются одной из главных причин возникновения этого состояния, но помимо них существуют также и внесердечные причины.
К сердечным относятся:
- Инфаркт миокарда.
- Воспаление мышцы сердца.
- Трансформация структуры и функций сердечной мышцы (кардиомиопатия).
- Ишемическая болезнь.
- Пролапс митрального клапана.
- Сердечная недостаточность.
Другие возможные факторы развития:
- Гормональный сбой.
- Анемия.
- Сбой в работе ВНС (вегетативной нервной системы).
- Передозировка медикаментами-стимуляторами сердечной деятельности.
- Повышенный уровень сахара в крови.
- Болезни эндокринной системы (гипертериоз, нарушение в выработке гормонов).
- Болезни надпочечников.
- Неврозы.
- Водно-электролитные сбои организма.
Порой причины парасистолии могут быть неясными или скрытыми. Бывает, что болезнь проявляется даже у здоровых людей, например, у спортсменов.
Патология может проявиться и у ребенка из-за его подвижности или гормональных изменений в организме — чаще всего ей подвержены подростки, особенно юноши.
Дополнительную сложность вызывает ее диагностика, поскольку это состояние часто путают с экстрасистолией.
Классификация
Классификация заболевания зависит от локализации дополнительного узлового очага:
| Тип | Расположение источника импульса |
| Вентрикулярный | Желудочек |
| Предсердный | В одном из предсердий |
| Множественный | В сердечных камерах (несколько лишних очагов) |
| Сочетанный | В разных частях сердца |
А также часто можно увидеть и такое подразделение на три вида:
- Атриовентрикулярная парасистолия;
- Желудочковая парасистолия с локализацией в конкретном одном желудочке сердца;
- Предсердная парасистолия.
Нередко атриовентрикулярный и предсердный тип считают общим диагнозом «наджелудочковая парасистолия» (суправентрикулярная).
Предсердная форма встречается реже, чем желудочковые.
По международной классификации болезней (МКБ-10) парасистолия имеет код I45.3.
Помимо вышеперечисленной классификации, это состояние подразделяется соответственно электрокардиографической характеристике:
- Искусственная.
- Переходная-атипичная.
- Интермиттирующая — непостоянная форма.
- Тахикардическая — число лишних импульсов больше, чем основных.
- Брадикардическая — число лишних импульсов меньше, чем основных.
- Множественная.
Симптомы и признаки
Симптоматика состояния может включать:
- Боль в сердце в сопровождении с приступами страха.
- Снижение работоспособности, повышенная утомляемость, мешки под глазами.
- Головокружение.
- Состояние, предшествующее обморокам – частое сердцебиение, кашлевые движения.
- Неприятные ощущения в области сердца — переворачивание, толчки, замирание (кратковременное).
При этом желудочковая форма этого заболевания может протекать и вовсе без симптомов и диагностироваться только посредством ЭКГ.
Признаки парасистолии, которые видны на ЭКГ включают:
- Частоту парасистол — 25-60 сокращений.
- Сливные комплексы желудочков — когда совпадают парасистолический и синусовый комплекс.
- Кратность длинных интервалов (закон кратности межэктопических интервалов).
- Разное расстояние между желудочковыми комплексами.
- Нарушения в синусовом ритме — нерегулярный ритм из-за парасистол.
Ухудшение состояния возникает если пациент болеет сердечно-сосудистыми заболеваниями:
- Может возникать фибрилляция желудочков — такое состояние опасно и может привести к смерти.
- Может развиваться серьезная сердечная недостаточность со всеми сопутствующими симптомами.
А также есть особенная форма парасистолии с блокадой выхода: в этом случае, проводятся не все импульсы, часть их исчезает, не доходя до желудочков.
В чем отличия от экстрасистолии?
Когда у пациента обнаруживается двойные источники сердечного ритма, есть риск поставить неправильный диагноз.
Обычно парасистолию путают с экстрасистолией — состоянием, схожим по некоторым критериям, но отличным в других.
Так, при экстрасистолии в сердце возникают внеочередные сокращения отделов из-за дополнительного очага возбуждения. Но экстрасистола имеет очень четкий интервал сцепления — временной промежуток, после которого она и возникает следом за нормальным сокращением.
Парасистолы же не имеют фиксированных интервалов — они следуют за синусовым комплексом с нерегулярными промежутками. В этом кроется главная разница этих состояний.
В ощущениях же отличий никаких нет. Только диагностика при помощи электрокардиографии способна указать на конкретное состояние.
Подчас эти два заболевания объединяют под общим названием «преждевременные сокращения сердечной мышцы», или вовсе используют исключительно экстрасистолию для всех нарушений подобного рода.
Однако, парасистолические очаги могут быть многочисленными, тогда как экстрасистолический, как правило — один. Если же узлов несколько, то при экстрасистолии они локализуются исключительно в определенном отделе сердца.
Методы диагностики
Диагностика заболевания проводится при помощи обследования пациента, анализа жалоб и проведения дополнительных инструментальных исследований.
Окончательный диагноз выносится после результатов одного или нескольких лабораторно-клинических тестов:
- Электрокардиография — наиболее эффективное обследование для определения парасистолии, поскольку в процессе анализируется и определяется количество ритмов, их источник и зависимость друг от друга, влияние на синусовый ритм.
- Анализы крови и мочи, исследование уровня гормонов в организме.
- МРТ сердца — обычно проводится для пациентов с сердечно-сосудистыми заболеваниями.
- Электрофизическое зондирование — помогает установить точную локализацию второго импульсного центра, проводится при помощи введения зонда через бедренную вену в сердце.
Заподозрить парасистолию доктор может даже просто прощупав пульс пациента.
Выявление же причин состояния подчас требует прохождения дополнительных анализов у конкретного специалиста: кардиолога, эндокринолога и т.д.
Основным методом диагностики остается ЭКГ, однако если расшифровки электрокардиограммы оказывается недостаточно для подтверждения диагноза, то тогда используется Холтеровское мониторирование.
По факту это стандартная ЭКГ, однако ее проведение длительно по времени и может составлять от суток и дольше.
Именно это и позволяет изучить сердечный ритм лучше всего и верно диагностировать патологию. К тому же, предполагается, что пациент не будет оставаться в спокойном состоянии во время мониторирования, а займется привычными делами и станет «нагружать» сердце в обычном режиме жизни.
Во время мониторинга пациенту рекомендуется вести дневник, чтобы врач впоследствии отличил обычное ускорение сердцебиения в стрессовой ситуации (например, при ссоре с женой) от патологических сердечных проблем.
Мониторирование по Холтеру также возможно использовать во время физических нагрузок. По отзывам врачей, это очень надежный и эффективный способ для подтверждения диагноза.
Как проводится лечение?
Лечение парасистолии состоит из трех компонентов:
- Терапия без медикаментов — изменение образа жизни.
- Медикаментозная терапия.
- Проведение хирургической операции.
Здоровый образ жизни
Ведение здорового образа жизни напрямую вылечить парасистолию не может, однако оно считается одним из ключевых аспектов успешного лечения и профилактики.
Пациентам, у которых диагностировано это состояние, необходимо отказаться от некоторых привычек и приобрести новые:
- Исключить прием табака, курительных смесей (вейпов) и спиртного.
- Четко соблюдать нормальный режим сна, чтобы сократить нагрузку на сердечно-сосудистую систему.
- Не пренебрегать отдыхом, не перенапрягаться.
- Больше употреблять хлеб и каши (цельнозерновые).
- Больше употреблять рыбы, нежирного мяса и молочных продуктов, фруктов и овощей.
- Отказаться от острой и приправленной пищи.
- Не употреблять слишком горячие блюда и напитки.
- Соблюдать стандартный размер порции и не переедать, контролировать свой вес.
- Избегать стрессовых ситуаций.
- Начать больше ходить — показаны пешие прогулки, легкая нагрузка в виде йоги или плавания.
Лекарственные препараты
Когда врачом установлены причины появления парасистол, к общим оздоровительным рекомендациям присоединяется медикаментозное лечение.
- Препараты против аритмии (восстанавливают нормальный ритм) — Соталекс, Ритмонорм, Амиодарон, Аллапинин;
- Улучшающие метаболизм в тканях лекарства — Кудесан, магний, Элькар;
- Бета-блокаторы — Целипролол, Карведилол, Конкор;
Некоторые виды парасистолии (например, желудочковая) плохо реагируют на прием медикаментов, поэтому для их устранения применяются более серьезные меры.
Проведение операции
В случаях, когда медикаментозное лечение не помогает или противопоказано (например, из-за аллергии или беременности), проводится операция по деструкции аномальных участков:
- Через бедренные сосуды вводятся трубки, достигающие сердца.
- По трубкам подается низкочастотный импульс.
- Под действием импульса лишний патологический очаг парасистолии расформировывается.
Если парацентр (источник импульса) один, то в большинстве случаев хватает и одной подобной процедуры. Если же очагов несколько, то подобное хирургическое вмешательство проводится неоднократно.
Прогноз в целом благоприятен, даже при наличии серьезных сердечных заболеваний.
Возможные осложнения и последствия
Последствия парасистолии, если ее не лечить, серьезно влияют на работу сердца и могут выражаться в:
- Фибрилляции желудочков — состояние, при котором желудочки функционируют со сбоями. Может приводить к летальному исходу.
- Сердечной недостаточности — возникает, если состояние парасистолии длится долгое время, и характеризуется ухудшением кровообращения и нарушением функции всех органов.
Из-за этих возможных последствий, при обнаружении у себя подозрительных симптомов, напоминающих этот недуг, необходимо обратиться к врачу незамедлительно.
Предсердная экстрасистолия: что это такое, симптомы, лечение и чем опасна
Частота сердечных сокращений — один из основных показателей человеческого здоровья и качества работы сердечнососудистой системы. Оценка данного уровня проводится наравне с артериальным давлением.
Изменение характера функциональной активности указывает на патологические отклонения в кардиальных структурах или иных отделах организма. Вариантов развития проблем с сердцем множество.
Предсердная экстрасистолия — это частный случай аритмии, который характеризуется как возникновение лишних, единичных, парных или множественных ударов сердца, которые нарушают адекватный ритм работы органа.
Патология имеет благоприятное, доброкачественное течение в большинстве вариантов. Исключительно редко возможны болезнетворные факторы развития проблемы.
Отграничить одно состояние от другого, что называется на глаз невозможно. Требуется как минимум объективная оценка, плюс электрокардиография.
Диагностика проводится под контролем врача-специалиста в рамках скрининговой программы или по жалобам пациента.
В отсутствии помощи возможна трансформация предсердной экстрасистолии в иные, более опасные формы, например желудочковую.
Механизм развития заболевания
Для того, чтобы однозначно понять, каким образом появляется указанный процесс, следует обратиться к анатомической справке.
Сердце и кардиальные структуры единственные способны к спонтанному возникновению возбуждения. То есть для адекватной работы им не требуется ни гормональных, ни электрических стимулов извне.
С задачей генерации сигнала справляется особая анатомическая структура, скопление клеток-кардиомиоцитов, названная синусовым узлом. Это основной, естественный водитель ритма.

В рамках рассматриваемого патологического процесса он, как и должно, создает электроимпульсы, но появляется и второй участок атипичной активности. Это предсердие, одно или сразу оба (последний случай более тяжелый и несет большую опасность здоровью и жизни несмотря на общую доброкачественность течения). Возникает замкнутый круг.

Чтобы устранить очаг возбуждения требуется снизить нагрузку на него хотя бы на время.
В нормальных, повседневных условиях сделать этого невозможно. Необходима помощь извне. Как правило, медикаменты тут бессильны, требуется хирургическое или малоинвазивное вмешательство.
Классификация
Распределение патологических процессов по видам возможно разными способами. Клинически наиболее значимы подобные основания.
В зависимости от происхождения атипичных сокращений выделяют:
- Сердечную разновидность. Формируется как итог проблем с кардиальными структурами. С точки зрения курации представляет большие сложности.
- Эндокринные, неврологические, иные типы. Более многочисленны, встречаются чаще в разы, но в плане излечения благоприятны.
Исходя из частоты сигналов, называют:
- Одиночную. В данном случае, как и следует из названия, на фоне нормальной работы сердечнососудистой системы, возникают немногочисленные сокращение вне основного ритма. Частота экстрасистол варьируется от 20 до 30 в час или около 700 в сутки. Это вполне нормально, подобное встречается, в том числе у здоровых пациентов без патологий кардиальных структур или иных. Большой опасности ни жизни, ни здоровью нет. Показано динамическое наблюдение. При признаках ухудшений назначают лечение.
- Множественные или частые предсердные экстрасистолы. Много опаснее, поскольку сокращения появляются группами, вероятна остановка сердца. Случится это или нет — вопрос спорный.
Существуют иные классификации, но большой клинической значимости они не имеют, используются для более глубокого понимания патологических изменений.
Например выделяют бигеминию, тригеминию, квадригеминию. Это каждый второй, третий или четвертый патологический импульс. По месту возникновения монотопные и политопные, из одного эктопического очага, либо из разных.
Причины возникновения предсердной экстрасистолии
Подавляющее большинство людей с предсердной экстрасистолией — не пациенты кардиолога, поскольку профильных проблем у них нет. Основную роль играют субъективные, корректируемые своими силами факторы.
- Использование антигипертензивных препаратов. Перечень таковых широк: от гликозидов, ингибиторов АПФ до блокаторов кальциевых каналов и иных. При неграмотном применении, избыточном количестве лекарственных средств вероятны разного рода аритмии. В том числе и потенциально летального плана. Речь может идти и о ятрогенной причине, когда виноват недостаточно компетентный специалист.
- Злоупотребление кофеином. Чай и иные напитки оказывают тонизирующее действие на весь организм, в частности на сердце и сосуды. Развивается тахикардия, обычно синусового типа. В более сложных случаях вероятны генерализованные нарушения ритма, вплоть до полной остановки работы органа. Потому пациентам, склонным к кардиальным патологиям кофе и подобного рода напитки не рекомендуются.
- Недосыпание, длительная усталость. В процессе ночного отдыха мозг и все тело «перезагружаются», происходит нормализация метаболических явлений, организм избавляется от токсичных веществ, опасных для здоровья и жизни. При условии недостатка сна возможны интоксикации. Сердце начинает работать на износ на фоне постоянной выработки кортизола и гормонов стресса в больших количествах. Чем это чревато — сказать трудно. Но ничего хорошего подобное человеку не сулит.
- Злоупотребление алкоголем. Спиртное провоцирует стеноз сосудов, повышение артериального давления и сопротивления, нарушение реологических свойств крови. Вот наиболее частые последствия приема этанола даже в минимальной дозировке. Некоторым спирт противопоказан вовсе, поскольку организм не приспособлен и не может оказать достойного сопротивления, нейтрализовать ядовитое вещество. Максимально допустимая доза алкоголя в сутки составляет 30-50 мл, не более. Желательно вовсе оказаться от пагубной привычки.
- Стрессовая ситуация. Психотравмирующие периоды сопряжены с повышенным синтезом гормонов коры надпочечников и гипофиза. Заканчивается это ростом артериального давления и иными последствиями со стороны кардиальных структур. Избежать стрессов невозможно, но стоит минимизировать неблагоприятные моменты. Показаны техники релаксации. Их освоение не требует больших трудозатрат.
- Табакокурение. Провоцирует те же явление, что и потребление алкоголя, но не сию минуту. Эффект отсроченный, зато куда более стойкий.
Временную предсердную экстрасистолию могут провоцировать и такие проблемы:
- Инфаркт миокарда. Явление наблюдается в течение 2-3 месяцев с момента инцидента. Нормализация проводится медикаментозными методами.

- Артериальная гипертензия любого происхождения, независимо от типа.
- Инфекционно-воспалительные заболевания. Особенно, затрагивающие сердце и его структуры.
- Пороки развития кардиальных образований, как врожденные, так и приобретенные.
- Нарушения обменного плана. Недостаток калия или магния.
Определение первопричины играет большую роль в диагностике. Только так можно назначить этиотропное лечение. В отсутствии данных за органическую патологию говорят об идиопатической разновидности проблемы. Показана терапия для устранения признаков.
Симптомы
Проявления даже на поздних стадиях, когда задействовано несколько структур, минимальны или полностью отсутствуют. Можно обнаружить проблему только по итогам объективных исследований: ЭКГ, эхокардиографии, подсчете частоты сердечных сокращений.
Однако можно говорить о следующих признаках:
- Ощущение биения в груди. В нормальном состоянии человек не ощущает работы кардиальных структур. Этого быть не должно.
- Тахикардия или обратный процесс. Ускорение сердечной деятельности до 100 ударов в минуту и более, либо 60 и ниже того.
- Одышка при незначительной физической нагрузке. На фоне интенсивной механической активности может становиться значительнее.
- Перебои в работе мышечного органа. Ощущаются особенно сильно, когда происходят экстрасистолы. Пациенты описывают их как пропускание ударов, неправильный ритм.
Признаки в любом случае неспецифичны, сказать что-либо конкретное сложно.
Диагностика
Обследование пациентов с проблемами сердечного профиля проводится под контролем кардиолога. По мере необходимости, если есть подозрения на внекардиальное происхождение проблемы, привлекаются сторонние врачи. Какие именно — зависит от характера болезни.
Примерный перечень мероприятий:
- Опрос пациента на предмет жалоб. Задача самого больного — предоставить максимум информации, чтобы доктору было с чем работать. Что важно — определит он сам, это не имеет большого значения для человека.
- Сбор анамнеза. Вредные привычки или их отсутствие, образ жизни, семейная история патологий. Все это важные моменты, которые подлежат письменной фиксации для дальнейшего анализа.
- Измерение цифр артериального давления. Проводится в первую же очередь для исключения гипертензии, которая может стать причиной процесса.
- Выслушивание сердечного звука. Обычно он нормален, отличается глухотой. Нарушения ритма фиксируются уже на этом этапе.
- Вычисление ЧСС. Посредством автоматического тонометра или старым «дедовским» способом: стетоскоп и часы. Второй метод менее точен и информативен.
- Суточное мониторирование с применением холтеровского аппарата. Предпочтительный способ быстрой оценки состояния сердечнососудистой системы в динамике, на фоне нормальных условий жизнедеятельности пациента.
- Электрокардиография. Главный инструмент в руках кардиолога. Позволяет поймать даже единичные экстрасистолы, которые никак себя не проявляют субъективным образом. Расшифровка результатов представляет определенные трудности, нужен приличный опыт работы в сфере кардиологии. Мало грамотные специалисты часто делают ошибки, ставят неверный диагноз. Отсюда неадекватная терапия и, как минимум, полное отсутствие эффекта.
- Эхокардиография. Ультразвуковая методика оценка состояния кардиальных структур. Направлена на визуализацию сердца. Дает довольно скудное количество информации. Незаменима в диагностике пороков развития органа.
- Нагрузочные тесты. Для определения реакции системы на физическую активность. Проводится с большой осторожностью, вероятны осложнения вплоть до летального исхода. Врачи должны быть готовы оказать первую помощь.
- Ангиография и допплерографическое сканирование сосудов.
- МРТ, КТ по мере необходимости.
Все указанные исследования проводятся в комплексе. На усмотрение кардиолога и прочих врачей перечень может быть расширен или сужен.
Признаки на кардиографии
Среди характерных черт:
- Раннее появление зубца P. Его незначительная деформация.
- Нормальная частота сердечных сокращений.
- Компенсаторная пауза неполная.

Предсердная экстрасистолия на ЭКГ обнаруживается с трудом, особенно на ранних этапах. Полная оценка возможна только специалистом.
Лечение
Терапевтическая тактика определяется кардиологом в тандеме с иными врачами. Примерная стратегия воздействия включает в себя применение медикаментов, хирургическое вмешательство и изменение образа жизни.
Лекарства. Требуются в малом количестве случаев, поскольку патологический процесс почти не имеет органического происхождения, а если таковой присутствует, от таблеток будет мало толка.
- Сердечные гликозиды. Настойка ландыша, Дигоксин и их аналоги, важно не сочетать эти медикаменты между собой.
- Блокаторы кальциевых каналов. Лучше применять Дилтиазем в средней дозировке.
- Минеральные комплексы. В том числе Аспаркам и некоторые другие. Используются на усмотрение лечащего специалиста, избыток веществ также не несет полезной нагрузки.
Оперативное вмешательство и малоинвазивная тактика требуется в малом числе клинических случаев.
- Электрокардиоверсия. Восстановление функциональной активности органа с помощью тока. Прибегают в крайнем случае, если параллельно течет тахикардия.
- Устранение патологического очага с помощью классической резекции предсердий или эндоскопической операции.
Несколько реже прибегают к эндоваскулярной радиочастотной абляции. Это инновационный способ лечения, но подходит он не всегда.

Изменение образа жизни предполагает следование нескольким советам.
- Отказ от вредных привычек. Курение, алкоголизм и наркомания — прямой путь к патологиям не только сердечнососудистой системы. В перспективе нескольких лет, а то и быстрее возможны осложнения летального плана.
- Нормализация сна. Не менее 8 часов в сутки. При этом хотя бы треть времени должна приходиться на момент до 23.00.
- Питьевой режим. 2 литра воды в сутки. Обезвоживания быть не должно. Через силу потреблять жидкость также не стоит.
- Физическая активность. 1-3 ч. прогулок или ЛФК. Главное, чтобы не было гиподинамии.
- Правильное питание. Можно все, но в меру, чтобы рацион не оказался однобоким. Категорических противопоказаний в данном случае нет.
Прогноз и возможные осложнения
Среди вероятных неблагоприятных последствий для здоровья и жизни:
- Остановка сердца. Исход длительных не леченых групповых экстрасистол. Хотя риски малы, они все же присутствуют.
- Инфаркт миокарда. В результате недостаточного питания мышечных структур органа. Заканчивается кардиосклерозом и пожизненной инвалидностью. Требуется срочная медицинская помощь.
- Кардиогенный шок. Как итог резкого стремительного падения уровня артериального давления. Опасное явление. Летальность близится к 100%. К счастью крайне маловероятная в такой ситуации.
- Снижение качества жизни на фоне симптоматики.
Блокированные предсердные экстрасистолы, которые имеют место наиболее часто, вообще никак не проявляются. Даже на ЭКГ их сложно отличить от нормальных сокращений. В такой ситуации стоит проходить регулярный скрининг.
Прогнозы, в целом, оптимистичны. В наиболее сложных случаях риск столкнуться с инвалидизирующим или тяжелым осложнением составляет не выше 12-15% без лечения.
Групповые сокращения несколько опаснее. Перспективы проблемы — 3-4 года.
При проведении комплексной терапии все намного лучше.
Лечение предсердных экстрасистол нужно далеко не всегда. Многие и вовсе не замечают проблемы, хотя она и присутствует. Единственное, что может сделать сам пациент — каждые полгода-год проходить профилактическое обследование.


