Первичный гиперальдостеронизм
Первичный гиперальдостеронизм (ПГА) − клинический синдром, обусловленный повышенной секрецией альдостерона при опухолевом или гиперпластическом процессе в коре надпочечника.
Этиология
Альдостерома надпочечника — солитарная опухоль (аденома) коры надпочечника, секретирующая альдостерон. Около 80% альдостером из-за полной утраты обратной отрицательной связи между опухолевыми клетками и ренин-ангиотензиновой системой абсолютно автономно продуцируют альдостерон, а 20% аденом надпочечника, секретирующих альдостерон, бывают в разной степени чувствительными к ангиотензину II. Очень редким вариантом (0,3–1%) солитарной опухоли надпочечника с гиперсекрецией альдостерона считают карциному, продуцирующую альдостерон. В силу низкой дифференцировки клеток этой опухоли характерна их резистентность к ангиотензину II.
Идиопатический гиперальдостеронизм.
Морфологическим субстратом идиопатического гиперальдостеронизма служит двусторонняя диффузно-узелковая гиперплазия. При этой форме заболевания аденоматозные изменения в надпочечнике нередко могут достигать размеров макроаденомы (>1 см). Основной отличительной чертой идиопатического гиперальдостеронизма от альдостеромы надпочечника считают функциональную зависимость клеток коры надпочечника от ангиотензина II даже при самых низких значениях активности ренина в крови.
Односторонняя надпочечниковая гиперплазия – редкая форма ПГА. Для данной формы болезни характерно одностороннее поражение при отсутствии аденоматозных изменений. Патогенез функциональных изменений при односторонней надпочечниковой гиперплазии неясен.
Глюкокортикоидзависимый (глюкокортикоидподавляемый) гиперальдостеронизм (семейный гиперальдостеронизм 1-го типа) выявляют крайне редко. Это заболевание считают наследственным (аутосомно-доминантный тип наследования). При нем синтез альдостерона происходит в пучковой зоне коры надпочечника под регуляторным влиянием АКТГ в отличие от других форм ПГА, когда альдостерон синтезируется в клубочковой зоне. При глюкокортикоидзависимом гиперальдостеронизме, который резистентен к ангиотензину II, отмечают отчетливый терапевтический эффект после назначения глюкокортикоидов.
Синдром эктопированной продукции альдостерона − крайне редкая причина ПГА, возникает при вненадпочечниковой локализации альдостеронпродуцирующих опухолей (РЩЖ, опухоли яичников, ПЖ, кишечника и др.).
Под термином «низкорениновая форма артериальной гипертензии» подразумевают повышение АД, сопровождающееся низкой активностью ренина в крови и нормальным уровнем альдостерона при отсутствии изменений в надпочечниках. Как и при идиопатическом гиперальдостеронизме, при низкорениновой стемой. Вероятно, низкорениновая форма АГ бывает начальной стадией идиопатического гиперальдостеронизма и самостоятельного значения не имеет.
Патогенез
Альдостерон способствует повышению концентрации натрия в плазме крови благодаря увеличению реабсорбции этого иона из первичной мочи и снижению содержания калия вследствие ускорения его секреции. В результате задержки натрия повышается осмотическое давление крови, увеличивается объем циркулирующей жидкости. Высокое содержание натрия приводит к сенсибилизации сосудистой стенки и воздействию эндогенных прессорных веществ (катехоламинов). Результатом этих патофизиологических изменений является повышение АД.
Повышение концентрации альдостерона в крови вызывает повреждение миокарда, сосудов и почек. У пациентов, длительно страдающих первичным гиперальдостеронизмом, отмечают альдостеронзависимую гипертрофию миокарда. Хотя гипертрофию левого желудочка считают неспецифическим проявлением АГ любого генеза, доказано, что увеличение массы миокарда при ПГА развивается раньше и бывает более выраженно.
При ПГА диастолическая функция миокарда нарушается в большей степени, чем при АГ другой этиологии. Диастолическая перегрузка является причиной дилатации левого предсердия. При длительном повышении концентрации альдостерона развиваются фиброзные изменения в миокарде. Установлено, что после хирургического лечения альдостеромы и нормализации АД, несмотря на уменьшение гипертрофии миокарда, диастолическая дисфункция миокарда может сохраняться.
У пациентов ПГА наряду с неспецифическими изменениями, наблюдаемыми при любой АГ (по типу артериолосклеротического нефросклероза), описано специфическое морфологическое проявление заболевания − так называемая гипокалиемическая почка. Морфологическим субстратом этих изменений бывают межуточное воспаление и склероз интерстиция в результате повреждения эпителия канальцев при гипокалиемии и метаболическом алкалозе. Гипокалиемическая почка может служить причиной ренопривной АГ, то есть формирования вторичного гиперальдостеронизма.
Клиническая картина
АГ — один из самых постоянных симптомов ПГА. АГ проявляется головной болью, головокружением, появлением мушек перед глазами и др. Характер АГ варьирует от злокачественной, резистентной к традиционной гипотензивной терапии, до умеренной и мягкой, поддающейся коррекции небольшими дозами гипотензивных препаратов (чем выше концентрация альдостерона в крови, тем выше значения АД). АГ может иметь как кризовое течение, так и персистирующее. Нарушения нейромышечной проводимости и возбудимости (мышечная слабость, парестезии, судороги, брадикардия, редко тетания) в основном связано с гипокалийемией. Ввиду эликтролитных нарушений и измененяется функция почечных канальцев (жажда, полиурия, никтурия). Одновременно всех указанных признаков ПГА может не быть, и нередко наблюдают случаи малосимптомного или даже бессимптомного течения. Отсутствие нейромышечных и почечных нарушений не следует рассматривать в качестве критерия исключения ПГА.
Диагностика
Автономная гиперпродукция альдостерона является частым явлением у пациентов с плохо контролируемой артериальной гипертензией. При отсутствии специфической клинической картины гиперальдостеронизма, диагностика данного состояния базируется исключительно на методах лабораторного обследования.
Общеклинические исследования
В течение длительного времени постоянным симптомом первичного гиперальдостеронизма (ПГА) считали гипокалиемию. В настоящее время показано, что нередко (30–80%) ПГА протекает с нормальным уровнем калия. Преувеличение гипокалиемии, как наиболее значимого симптома ПГА делает диагностику заболевания поздней, а зачастую и ошибочной. Кроме указанных электролитных нарушений, гиперсекреция альдостерона может приводить к развитию алкалоза и внутриклеточного ацидоза, что имеет свое косвенное и ограниченное значение.
Гормональные лабораторные тесты
В основе диагностики ПГА лежит определение уровня альдостерона и ренина и расчет их соотношения. Для ПГА характерны высокий уровень альдостерона, низкий уровень активности ренина плазмы (АРП) и, что наиболее важно, высокое соотношение альдостерон/ренин. Однако, перед началом проведения данных тестов необходима тщательная подготовка. Как минимум за 4 недели до предполагаемого исследования следует отменить у пациента наиболее активные, в отношении секреции альдостерона, лекарственные средства, к которым относятся спиронолактон, эплеренон и другие диуретики, выводящие калий. Кроме этого, за 2 недели до исследования следует прекратить прием бета-адреноблокаторов, центральных агонистов альфа-2 рецепторов, НПВС, ингибиторов АПФ и блокаторов рецепторов ангиотензина, а также дигидроперидиновых блокаторов кальциевых каналов. В случае, если требуется коррекция артериальной гипертензии, возможно применение гипотензивных препаратов, не влияющих на уровень альдостерона. К ним относятся лекарственные средства из группы альфа-адреноблокаторов (доксазозин), верапамил и периферические вазодилататоры (гидралазин). Забор крови следует производить на ранее, чем через 2 часа после ночного сна и вертикализации пациента. В зависимости от того, в каких единицах изменяется уровень гормонов, соотношение альдостерон/ренин при ПГА превышает критическое значение, приведенное ниже:
- альдостерон (нг/дл) / ренин (нг/мл/час) > 50
- альдостерон (пмоль/л) / ренин (нг/мл/час) > 1400
- альдостерон (пг/мл) / ренин (нг/мл/час) > 140
Если соотношение альдостерон/АРП превышает пороговый уровень, пациенту показано проведение маршевой (ортостатической) пробы. Она основана на том, что в норме утром после ночного пребывания в горизонтальном положении уровень альдостерона и АРП до перехода в вертикальное положение примерно на 30% ниже. Первый забор крови для определения уровня альдостерона и АРП проводится в 8 часов утра, в постели до вставания. После этого пациенту предлагается 3—4 часа находиться в вертикальном положении и затем кровь берется повторно. При ПГА, резвившемся в результате гиперсекреции альдостерона автономной альдостеронсекретирующей аденомой, уровень АРП снижен исходно, и не повышается после ортостатической нагрузки. Уровень альдостерона при этом исходно повышен и не повышается как в норме, а наоборот снижается. Это объясняется тем, что при утрате зависимости секреции альдостерона от уровня ангиотензина II его продукция начинает подчиняться циркадному ритму секреции АКТГ, для которого характерно снижение секреции к дневному периоду.
Заключительным этапом лабораторной диагностики ПГА является проведение нагрузочных проб.
Проба с фуросемидом и ортостатической нагрузкой.Перед проведением пробы пациент должен находиться на диете с нормальным содержанием хлорида натрия (около 5-6 г в сутки), в течение недели не получать никаких гипотензивных препаратов и в течение 3 недель не принимать диуретики. После определения базального уровня альдостерона и АРП, пациент принимает внутрь 80 мг фуросемида, и через 3 часа, после ходьбы, берут кровь повторно. При ПГА наблюдается значительное повышение альдостерона и снижение АРП.
Проба с ингибиторами АПФ.За 3 дня до пробы пациенту отменяют ингибиторы АПФ и диуретики. Базальная АРП определяется в венозной крови, исследуемой после длительного горизонтального положения (после ночного сна). Через 1 час после приема ингибиторов АПФ, например 25-50 мг каптоприла, снова забирают кровь на исследование АРП. Пробу считают положительной в отношении вторичного гиперальдостеронизма, если АРП после стимуляции выше 12 нг/мл/ч, абсолютный прирост активности превышает 10 нг/мл/ч, или относительный прирост (по сравнению с исходным уровнем) превышает 150% (если исходная АРП ниже 3 нг/мл/ч – 400%). При проведении этой же пробы можно определить и уровень альдостерона. У пациентов с ПГА значение альдостерона останется неизменным.
Топическая диагностика при первичном гиперальдостеронизме
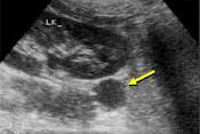
Альдостеромы, как правило, имеют небольшой размер. Размер основной доли альдостеронпродуцирующих опухолей находится в диапазоне от 1 до 2 см. Учитывая этот факт, применение УЗИ надпочечников, как первого метода топической диагностики определяется его относительно невысокой стоимостью, безопасностью, высокой чувствительностью при условии использования современных УЗ-аппаратов в руках опытного специалиста. При соблюдении вышеперечисленных условий чувствительность метода в выявлении опухолей от 1 до 2 см в диаметре достигает 96%. При применении компьютерной томографии (КТ) (спиральная КТ, мультиспиральная КТ с трехмерной реконструкцией, КТ с контрастированием) и магнитно-резонансной томографии (МРТ) повышается вероятность выявления опухоли надпочечника до 99%.
На современном этапе развития медицинских технологий для подтверждения наличия опухоли в надпочечнике считается достаточным проведение двух перечисленных выше методов топической диагностики. Наиболее трудный вопрос в алгоритме диагностики состоит в том, что необходима полная уверенность перед оперативным лечением, что именно выявленная опухоль является источником гиперпродукции альдостерона. Частота встречаемости образований надпочечников (инсиденталом) в популяции достигает 4%. И большинство этих опухолей не являются гормонально активными. Ввиду вышеизложенного, наиболее точным методом оценки функциональной активности надпочечников, позволяющим ответить на основные вопросы дифференциальной диагностики, является флебография с селективным забором крови для сравнительного определения уровня альдостерона. Исследование концентрации изучаемого гормона в оттекающей от надпочечников крови почти всегда позволяет поставить точный диагноз (чувствительность метода — 90%). Ни один из других методов топической диагностики не способен произвести дифференциальный диагноз между идиопатическим гиперальдостеронизмом, проявляющимся лишь гиперплазией надпочечников, гормонально-неактивной опухолью в сочетании с ПГА и альдостеромой (синдромом Конна). Основные трудности селективного венозного забора крови, как правило, связаны с катетеризацией правой центральной надпочечниковой вены, что обусловлено ее небольшой длиной и острым углом впадения в нижнюю полую вену. Результативность венозного забора крови составляет 70-80%, а при правильной интерпретации результатов – чувствительность метода достигает 92%, специфичность – 87-92%. Таким образом, при выявлении повышенного уровня альдостерона со стороны опухолевого поражения – диагноз альдостеромы наиболее вероятен, при получении более или менее одинаковых значений – более вероятен диагноз идиопатического гиперальдостеронизма или гормонально-неактивной опухоли надпочечника. Проведение селективного забора крови должно быть обязательным в случаях, когда необходим дифференциальный диагноз ПГА при выявленной опухоли надпочечника. От этого исследования можно воздержаться, когда диагноз альдостеромы не вызывает сомнения и основан на ранее перечисленных диагностических критериях.
Лечение
Медикаментозное лечение
Для уменьшения риска оперативного вмешательства и анестезиологического пособия необходима предоперационная коррекция АГ и нарушений водно-электролитного баланса. С этой целью применяют спиронолактон, блокаторы медленных кальциевых каналов, α1-адреноблокаторы. При идиопатическом альдостеронизме или отказе от оперативного лечения основным лекарственным средством для эффективной терапии назначение спиронолактона. Остальные группы гипотензивных препаратов не имеют никакого преимущества друг перед другом для коррекции артериальной гипертензии при гиперальдостеронизме. Не всегда при идиопатическом альдостеронизме можно купировать АГ и гипокалиемию с помощью медикаментозной терапии. Показаниями к односторонней адреналэктомии в таких случаях считают устойчивость АГ к комбинированной антигипертензивной терапии, наличие осложнений при лечении высокими дозами препаратов или противопоказаний к терапии (непереносимость, аллергия и др.).
Хирургическое лечение
При альдостероме проводят одностороннюю адреналэктомию с опухолью. Используют как рутинные (торакофренотомию, люмботомию, лапаротомию), так и эндоскопические (предпочтительно) доступы.
Гиперальдостеронизм
Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона – основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
МКБ-10
Общие сведения
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона. Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией. В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.

Причины гиперальдостеронизма
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома – альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных). Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия. Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Патогенез
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови. Отмечается нарушение гемодинамики – повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца. Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников. Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Симптомы гиперальдостеронизма
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона. Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии). Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме). У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме – более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу. С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР. При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Лечение гиперальдостеронизма
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом. Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии. Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином). При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Гиперальдостеронизм
Гиперальдостеронизм — это патологическое состояние организма, которое обусловлено высокой продукцией минералокортикоидного гормона коры надпочечников — альдостерона. При гиперальдостеронизме первичной формы можно наблюдать артериальную гипертензию, кардиалгию, головные боли, всевозможные нарушения сердечного ритма, мышечную слабость, ухудшение зрения, судороги, парестезии. В случаях гиперальдостеронизма вторичной формы развивается почечная недостаточность, изменения глазного дна и периферические отеки.
Диагностирование разнообразных форм гиперальдостеронизма заключается в биохимическом анализе мочи и крови, УЗИ, МРТ, функциональных нагрузочных тестах, селективной венографии, сцинтиграфии, исследованиях состояния печени, сердца, почек и почечных артерий. Оперативное лечение применяется в случаях гиперальдостеронизма при альдостероме, рениноме почек, раке надпочечников. Во всех других случаях используется исключительно медикаментозная терапия.
Гиперальдостеронизм — это целый комплекс синдромов, сопряженных с избыточным продуцированием гормона альдостерона, которые разнообразны по механизмам зарождения и развития, но довольно близки по клиническим проявлениям. Гиперальдостеронизм бывает как первичным (который обусловлен патологическим состоянием самих надпочечников), так и вторичным (который при других заболеваниях обусловлен гиперсекрецией ренина). Статистически, гиперальдостеронизм первичного типа диагностируется у пары процентов пациентов, которые имеют симптоматическую артериальную гипертензию. Больше половины пациентов с гиперальдостеронизмом первичной формы составляют женщины в возрасте 30 — 50 лет. Среди детей гиперальдостеронизм встречается крайне редко.
Причины гиперальдостеронизма
Формы и причины первичного гиперальдостеронизма
Согласно нозологической класификации выделяют следующие типы первичного гиперальдостеронизма в зависимости от их этиологии:
- Альдостеронпродуцирующая аденома: больше половины случаев гиперальдостеронизма приходится на синдром Конна;
- Идиопатический гиперальдостеронизм развивается при наличии гиперплазии коры надпочечников двустороннего диффузно-узелкового типа;
- Первичная односторонняя гиперплазия надпочечников;
- Альдостеронпродуцирующая карцинома;
- Семейный гиперальдостеронизм первого и второго типа;
- Альдостеронэктопированный синдром, который развивается при альдостеронпродуцирующих опухолях яичника, щитовидной железы, кишечника.
Семейная форма гиперальдостеронизма
Также существует довольно редкая семейная форма гиперальдостеронизма (при аутосомно-доминантном типе наследования). Эта патология обусловлена дефектом такого фермента, как 18-гидроксилаза, который выходит из-под контроля ренин-ангиотензиновой системы. В данном случае гиперальдостеронизм коррегируется глюкокортикоидами. Эта форма патологии характерна в основном для молодых людей, у которых в семейном анамнезе зафиксированы частые эпизоды артериальной гипертензии. Также причиной гиперальдостеронизма первичной формы может являться рак надпочечников, который способен продуцировать дезоксикортикостерон и альдостерон.
Причины и особенности вторичной формы гиперальдостеронизма
Гиперальдостеронизм вторичной формы проявляется как осложнение на почве определенных патологий в печени и почках, а также заболеваний сердечно-сосудистой системы. Вторичный гиперальдостеронизм можно наблюдать при артериальной гипертонии, синдроме Бартера, циррозе печени, стенозе и дисплазии почечных артерий, почечной недостаточности, рениноме почек и нефротическом синдроме.
Потеря натрия (например, при диарее или диете), длительное употребление определенных лекарственных препаратов (например, слабительных и диуретиков), чрезмерное потребление калия, уменьшение объема крови при существенных кровопотерях и дегидратации — все это факторы приводят к вторичному гиперальдостеронизму и усилению секреции ренина.
При нарушении реакции на альдостерон дистальных почечных канальцев, (когда, несмотря на высокий уровень гормона в сыворотке крови, диагностируется гиперкалиемия) может развиваться псевдогиперальдостеронизм.
Вненадпочечниковый гиперальдостеронизм
В очень редких случаях (патологические процессы в яичниках, кишечнике и щитовидной железе) может встречаться вненадпочечниковый гиперальдостеронизм.
Патогенез гиперальдостеронизма
Для низкоренинового первичного гиперальдостеронизма, как правило, характерно сочетание высокой секреции альдостерона наряду с гипокалиемией и артериальной гипертензией. Это связано с гиперпластическими или даже опухолевыми процессами в коре надпочечников.
Развитие гиперальдостеронизма первичной формы
Основой патогенеза гиперальдостеронизма первичной формы является воздействие на водно-электролитный баланс избытка альдостерона. В таком случае повышается реабсорбция ионов воды и натрия в канальцах почек наряду с повышенной экскрецией (выделением) ионов калия вместе с мочой. Все эти факторы провоцируют развитие гиперволемии и задержку жидкости, а также снижение выработки и активности ренина в плазме крови, метаболический алкалоз. Вследствие этого нарушается гемодинамика организма и повышается чувствительность стенок сосудов к воздействию прессорных эндогенных факторов, сопротивление току крови периферическими сосудами. Длительный и выраженный гипокалиемический синдром при первичном гиперальдостеронизме служит причиной дистрофических изменений в мышцах и почечных канальцах.
Развитие гиперальдостеронизма вторичной формы
При наличии ряда заболеваний сердечной системы, печени и почек, вследствие понижения объема кровотока в почках, компенсаторно проявляется высоокрениновый вторичный гиперальдостеронизм. Эта форма гиперальдостеронизма развивается благодаря активации ренин-ангиотензиновой системы, а также за счет усиления продуцирования клетками юкстагломерулярного аппарата почек фермента ренина, который избыточно стимулирует кору надпочечников. При вторичной форме гиперальдостеронизма, ярко выраженные электролитные нарушения, которые были характерны для гиперальдостеронизма первичной формы, не проявляются.
Симптомы гиперальдостеронизма
Симптоматика первичного гиперальдостеронизма
Клиническая картина патологии первичного гиперальдостеронизма носит характер нарушений водно-электролитного баланса, которые были вызваны гиперсекрецией гормона альдостерона. Как следствие, задержка воды и натрия у пациентов с гиперальдостеронизмом первичной формы вызывает такие симптомы как:
- головные боли;
- выраженную или умеренную артериальную гипертензию;
- кардиалгию;
- нарушения ритма сердца;
- патологические изменения глазного дна, что ведет к ухудшению зрительной функции (ангиосклероз, ретинопатия, гипертоническая ангиопатия).
Также диагностируется быстрая утомляемость организма, слабость мышц, приступы судорог, парестезии, периодические псевдопараличи вследствие дефицита калия. В тяжелых случаях это может послужить причиной развития дистрофии миокарда, нефрогенного несахарного диабета, калиепенической нефропатии. Так как сердечная недостаточность при первичном гиперальдостеронизме отсутствует, то периферические отеки не обнаруживаются.
Симптоматика гиперальдостеронизма вторичной формы
При гиперальдостеронизме вторичной формы обычно можно обнаружить довольно высокий уровень АД, который постепенно приводит к ишемии тканей и поражениям сосудистых стенок, а также к изменениям глазного дна (нейроретинопатии, кровоизлияниям), ухудшению функционирования почек. Самым характерным симптомом гиперальдостеронизма вторичной формы являются отеки. Иногда, (например, псевдогиперальдостеронизм при синдроме Бартера) гиперальдостеронизм вторичной формы протекает без наличия артериальной гипертензии.
Течение гиперальдостеронизма может нести малосимптомный характер, но в довольно редких случаях.
Диагностика гиперальдостеронизма
Диагностика гиперальдостеронизма состоит из дифференцирования возможных форм гиперальдостеронизма, а также определения их этиологии.
Первым этапом начальной диагностики гиперальдостеронизма является проведение анализа состояния ренин-ангиотензин-альдостероновой системы. Для этого, в состоянии покоя и при активных физических нагрузках, в моче и крови пациента определяется уровень ренина и гормона альдостерона, а также калиево-натриевый баланс и АКТГ, которые регулируют секрецию гормона альдостерона.
Для гиперальдостеронизма первичной формы свойственны следующие признаки:
- повышение уровня гомона альдостерона в крови;
- снижение активности ренина плазмы (АРП);
- высокое соотношение альдостерона с ренином, гипернатриемия и гипокалиемия;
- относительно низкая плотность мочи;
- существенное увеличение суточной экскреции альдостерона и калия вместе с мочой.
Главным критерием при диагностике гиперальдостеронизма вторичной формы служит высокий показатель АРП.
Также для более тщательной дифференциации форм гиперальдостеронизма используется проба с нагрузкой гипотиазидом, «маршевая» проба, проба с альдактоном (спиронолактоном).
Для выявления гиперальдостеронизма семейной формы, методом ПЦР проводится геномное типирование. При гиперальдостеронизме, который корригируется глюкокортикоидами, проводится пробное диагностическое лечение преднизолоном (дексаметазоном). Тогда во время этого пробного лечения артериальное давление приходит в норму и устраняются типичные проявления заболевания.
Для определения природы поражения (например, альдостерома, рак, диффузно-узелковая гиперплазия) используются различные методы топической диагностики, такие как:
- УЗИ надпочечников;
- МРТ и КТ надпочечников;
- выборочная венография (вместе с определением уровня кортизола, альдостерона в крови);
- сцинтиграфия;
Также важную роль играет диагностирование заболевания, которое вызвало развитие гиперальдостеронизма вторичной формы. С этой целью проводятся исследования состояния почек, почечных артерий, печени и сердца.
Лечение гиперальдостеронизма
Тактика и метод лечения гиперальдостеронизма полностью зависит от того, что стало причиной повышенной секреции альдостерона. Для этого пациенту требуется провести полное обследование у таких врачей как: нефролог, кардиолог, эндокринолог, офтальмолог.
При различных формах гипоренинемического гиперальдостеронизма проводится медикаментозная терапия калийсберегающими диуретическими препаратами (спиролактон и амилорид). Наиболее часто эта терапия используется как подготовительный этап перед операцией. Она устраняет гипокалиемию и нормализирует АД. Также показано введение препаратов калия и диетическое питание с низким содержанием соли, наряду с повышением употребления богатых калием продуктов.
Лечение рака надпочечников и альдостеромы проводится хирургическим путем. Лечение заключает в себе предварительную нормализацию водно-электролитного баланса и последующую адреналэктомию (удаление пораженного надпочечника).
Консервативная медикаментозная терапия обычно проводится для пациентов, которые страдают двусторонней гиперплазией коры надпочечников. С этой целью используются препараты спиронолактон или амилорид, комбинированные с антагонистами кальциевых каналов и ингибиторами АПФ. Если гиперальдостеронизм носит гиперпластическую форму, то правосторонняя адреналэктомия вместе с субтотальной резекцией левого надпочечника, а также полная двусторонняя адреналэктомия — малоэффективны. Если провести одно из этих оперативных вмешательств гипокалиемия исчезнет, но при этом отсутствует необходимый гипотензивный эффект (артериальное давление приходит в норму лишь в восемнадцати процентов случаев). Это может стать основной причиной острой недостаточности надпочечников.
При гиперальдостеронизме, который хорошо корректируется глюкокортикоидной терапией, назначается дексаметазон или гидрокортизон с целью нормализирования АД и избавления от гормонально-метаболических нарушений.
При вторичном гиперальдостеронизме, на фоне патогенетической терапии основного заболевания, проводится комбинированное антигипертензивное лечение с обязательным контролем уровня калия в плазме крови и проведением ЭКГ-диагностики.
Если вторичный гиперальдостеронизм возник как следствие стеноза почечных артерий, то для приведения уровня общего кровообращения и функционирования почки в норму, проводится чрескожная рентгеноэндоваскулярная баллонная дилатация, а также стентирование почечной артерии, которая была поражена. При обнаружении рениномы почки необходимо хирургическое вмешательство.
Прогноз и профилактика гиперальдостеронизма
Прогноз такой патологии как гиперальдостеронизм всецело зависит от тяжести первопричинного заболевания, от степени поражения мочевыделительной, сердечно-сосудистой системы. Грамотная медикаментозная терапия и радикальное оперативное вмешательство обеспечивают довольно высокую вероятность полного выздоровления. Если был диагностирован рак надпочечника, то прогноз не является благоприятным.
Для качественной профилактики гиперальдостеронизма необходимо постоянное наблюдение пациентов имеющих артериальную гипертензию и заболевания печени и почек. Также немаловажным фактором является соблюдение медицинских рекомендаций, которые касаются приема медикаментов или питания.
Симптомы первичного гиперальдостеронизма

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Клинические черты первичного гиперальдостеронизма слагаются из тяжелых расстройств электролитного баланса, нарушений функций почек и артериальной гипертензии. Наряду с общей и мышечной слабостью, нередко являющейся первым поводом для обращения к врачу, больных беспокоят головные боли, жажда и повышенное, преимущественно ночное, мочеотделение. Изменение уровней калия и магния увеличивает нервно-мышечную возбудимость и вызывает периодические приступы судорог различной интенсивности. Характерны парестезии в различных мышечных группах, подергивания мышц лица, положительные симптомы Хвостека и Труссо.
Обмен кальция, как правило, не страдает. Возникают периодические приступы резкой мышечной слабости, вплоть до полной обездвиженности нижних конечностей (псевдопаралич) продолжительностью от нескольких часов до нескольких дней. Одним из косвенных симптомов, имеющих диагностическое значение, является значительное повышение электрического потенциала в толстой кишке. Большинство симптомов гиперальдостеронизма (исключая гипертензию) носят неспецифический характер и определяются гипокалиемией и алкалозом.
В таблице суммированы основные симптомы гиперальдостеронизма (Е. Glaz, по материалам работ Конна, 1971). Обращают на себя внимание бессимптомное течение заболевания у 6 % больных и гипокалиемия у 100 %. Вместе с тем в настоящее время известны нормокалиемические формы первичного гиперальдостеронизма. Сообщается и о казуистических нормотензивных вариантах заболевания, сохраняющего все другие черты типичного первичного гиперальдостеронизма. Важнейшим, а на ранних стадиях нередко и единственным симптомом является артериальная гипертензия. Доминирующая в клинической картине в течение многих лет, она может маскировать признаки гиперальдостеронизма. Существование низкорениновой гипертонической болезни (10-20 % от всех больных с гипертонической болезнью) особенно затрудняет распознавание первичного гиперальдостеронизма. Гипертензия может быть стабильной или сочетаться с пароксизмами. Уровень ее повышается с длительностью и тяжестью заболевания, но злокачественное течение отмечается нечасто. Гипертензия не реагирует на орто-статическую нагрузку, а при проведении пробы Вальсальвы ее уровень при первичном гиперальдостеронизме не возрастает в отличие от гипертензий иной этиологии. Введение спиронолактонов (верошпирон, альдактон) в суточной дозе 400 мг в течение 10-15 дней снижает гипертензию одновременно с нормализацией уровня калия. Последнее происходит только у больных с первичным гиперальдостеронизмом. Отсутствие этого эффекта ставит под сомнение диагноз первичного гиперальдостеронизма, исключая тех больных, у которых имеются выраженные явления атеросклероза. У половины больных отмечается ретинопатия, но течение ее доброкачественное, как правило, без признаков пролиферизации, дегенерации и кровоизлияний. Гипертензия левого желудочка и признаки его перегрузки на ЭКГ отмечаются в большинстве случаев. Однако сердечно-сосудистая недостаточность не характерна для первичного гиперальдостеронизма. Серьезные сосудистые изменения наступают лишь при длительно неустановленном диагнозе. Хотя гипокалиемия и гипокалиемический алкалоз лежат в основе многих симптомов первичного гиперальдостеронизма, уровень калия в крови может колебаться, поэтому необходимо делать повторный анализ. Его содержание возрастает и даже нормализуется при длительной низкосолевой диете и приеме спиронолактонов. Гипернатриемия значительно менее характерна, чем гипокалиемия, хотя обмен натрия и его содержание в клетках повышено.
Гиперальдостеронизм первичный (Синдром Конна)
Тип гормонального нарушения, при котором надпочечники человека вырабатывают избыточное количество альдостерона, что приводит к потере калия и накоплению натрия в плазме крови. Так как ионы натрия имеют свойство удерживать воду в организме, то при их повышенной концентрации увеличивается объем крови и повышается кровяное давление.
Доброкачественное образование надпочечников (альдостерон-продуцирующая аденома надпочечника);
Гиперактивность обоих надпочечников (идиопатический гиперальдостеронизм);
Опухоль коры надпочечников;
Наследственная предрасположенность: семейный (глюкокортикостероид-подавляемый) гиперальдостеронизм.
Факторы риска
Возраст: чаще заболевание развивается у пациентов старше 45 лет;
Избыточный вес;
Малоподвижный, сидячий образ жизни, вредные привычки, такие как курение и алкоголь;
Умеренное или значительное повышение кровяного давления;
Устойчивая артериальная гипертензия, то есть стабильно высокое кровяное давление, контролируемое исключительно приемом препаратов;
Высокое кровяное давление при пониженном уровне калия в плазме крови (гипокалиемия).
Также заболевание может сопровождаться такими симптомами, как постоянная слабость, сердечные аритмии, мышечные спазмы, частое мочеиспускание и жажда.
Когда следует обратиться к врачу?
Регулярно посещайте врача в плановом порядке, если у вас:
Имеется избыточный вес и/или диагностированы метаболические нарушения;
Диагностирована артериальная гипертензия до 44 лет;
Есть наследственная предрасположенность к развитию артериальной гипертензии.
Возможные осложнения
Развитие сердечной недостаточности, гипертрофии левого желудочка сердца, инфаркт миокарда; повышенный риск инсульта; заболевания почек и почечная недостаточность; в конечном счете – преждевременная смерть.
Высокое кровяное давление, вызванное первичным альдостеронизмом, несет в себе более высокий риск сердечно-сосудистых осложнений, чем другие типы артериальной гипертензии.
Диагностика
Может включать в себя одну или несколько из следующих процедур:
Скрининг-тест (анализ на уровень альдостерона и ренина* в сыворотке крови). Сочетание очень низкого уровня ренина с высоким уровнем альдостерона позволяет предположить, что первичный альдостеронизм может быть причиной вашего высокого кровяного давления.
*Ренин – фермент, выделяемый почками и регулирующий кровяное давление.
Тест с солевой нагрузкой. В течение 3-х дней вам будет назначена диета с повышенным содержанием соли, после чего вы сдадите анализ на определение уровня альдостерона в крови.
Тест с инфузией солевого раствора.
Супрессивный тест с флудрокортизоном.
Дополнительные методы диагностики :
Компьютерная томография (КТ) брюшной полости – может помочь выявить опухоль или образование в надпочечнике;
Забор крови из надпочечниковых вен для дальнейшего анализа.
Напрямую зависит от причины нарушения.
Если в ходе диагностики выявлено новообразование надпочечника, возможны две стратегии лечения:
Хирургическое удаление надпочечника (адреналэктомия). Может навсегда устранить симптомы гиперальдостеронизма. После операции лечащий врач постепенно корректирует медикаментозную терапию, по мере того как снижается артериальное давление. Для достижения значимого результата бывает достаточно односторонней адреналэкктомии).
Блокирующие РААС (ренин-ангиотензин- альдостероновой системы) препараты. В случае, когда хирургическое вмешательство нежелательно или слишком рисково, первичный альдостеронизм, вызванный доброкачественной опухолью, лечат с помощью препаратов, блокирующих альдостерон, а также корректировки образа жизни. Часто это пожизненная терапия: высокое кровяное давление и низкий уровень калия возвращаются, если пациент прекращает принимать лекарства.
Если причиной заболевания является гиперактивность надпочечников (двусторонняя гиперплазия надпочечников), то эффективной стратегией лечения является медикаментозная терапия в сочетании с корректировкой образа жизни. Пациенту показаны регулярные физические упражнения, ограничение количества выпиваемого алкоголя и отказ от курения.
Общие рекомендации
Ограничьте содержание натрия в рационе. Соблюдайте диету с высоким содержанием растительной клетчатки (сырых овощей и фруктов), а также продуктах с пониженным содержанием натрия. Избегайте острых соусов, приправ и соли.
Следите за весом. Если ваш индекс массы тела (ИМТ) составляет 25 кг/м 2 или более, потеря всего лишь 4,5 кг может снизить артериальное давление.
Будьте физически активны. Регулярные физические упражнения могут помочь снизить артериальное давление.
Откажитесь от курения, сократите потребление кофеин-содержащих напитков и алкоголя.
Куда обращаться?
При обнаружении подозрительных симптомов необходимо обратиться за первичной консультацией к врачу-специалисту
Также на первичный прием к специалисту можно записаться в поликлинике по месту прикрепления. Для этого необходим паспорт и полис ОМС.
Первичный гиперальдостеронизм (синдром Конна)
Первичный гиперальдостеронизм это заболевание, характеризующееся чрезмерным выделением альдостерона, которое является относительно независимым от ренин-ангиотензиновой системы и не снижается после натриевой нагрузки. Альдостерон, действуя в дистальных канальцах, увеличивает реабсорбцию Na + и воды, а также увеличивает экскрецию K + и H + , и его избыток приводит к развитию артериальной гипертензии.
а) альдостерон-продуцирующие аденомы (30–50 %) — развиваются в результате моноклональной гиперплазии; выделение альдостерона не зависит от ангиотензина II и связано с суточными колебаниями уровня АКТГ в плазме;
б) двусторонний идиопатический гиперальдостеронизм (двусторонняя гиперплазия коры надпочечников);
а) односторонняя гиперплазия коры надпочечников (мелко- либо крупноузловая);
б) семейный гиперальдостеронизм: I типа — вызванный мутацией, поражающей ген CYP11β2 , кодирующий альдостерон-синтетазу, и CYP11β1 , кодирующий 11β-гидроксилазу, в результате которой возникает химерический ген, обуславливающий АКТГ-зависимый синтез альдостерона в пучковой зоне коры надпочечников. Прием дексаметазона (влияющего на уменьшение концентрации АКТГ) подавляет избыточное выделение альдостерона, и поэтому данный тип описывают как т. н. глюкокортикоид-подавляемый гиперальдостеронизм ( glucocorticoid remediable aldosteronism — GRA); II типа — возникающая семейно альдостерон-продуцирующая аденома и/либо двусторонняя идиопатическая гиперплазия; гиперальдостеронизм не зависит от АКТГ, генетический дефект не установлен, но вероятно связан с геном CYP11β2 ; III типа — вызванный герминальной мутацией гена KCNJ5 калиевого канала, протекает со значительной гиперплазией коры надпочечников и выраженными симптомами гиперальдостеронизма.
в) рак коры надпочечников, выделяющий альдостерон;
г) опухоли, эктопически продуцирующие альдостерон (напр., новообразования яичника либо почки).
У ≈50 % пациентов с альдостерон-продуцирующими аденомами коры надпочечников были выявлены соматические мутации гена KCNJ5 , в результате которых калиевые каналы становятся менее селективными, увеличивая поступление ионов натрия, а следом и ионов кальция в клетки клубочковой зоны коры надпочечников, что увеличивает синтез альдостерона. У пациентов с аденомами надпочечников, у которых выявлена мутация гена KCNJ5 , симптомы гиперальдостеронизма обычно более выражены.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Симптомы: резистентная к лечению артериальная гипертензия, часто с тяжелым течением, которая может сопровождаться другими симптомами: мышечная слабость, полиурия, полидипсия, парестезии и мышечные судороги, тетания (симптомы тяжелого дефицита калия и алкалоза); нормоволемия (в начальной стадии гиперволемия обусловлена задержкой натрия и воды в организме; спонтанный диурез и нормализация объема внеклеточной жидкости — феномен «ускользания» — вероятно связана с увеличенным выделением предсердного натрийуретического пептида [ANP]). Выделяемый в избытке альдостерон, действуя синергически с ангиотензином II, приводит к некрозу, фиброзу и пролиферации миоцитов, гипертрофии сердечной мышцы, перестройке и фиброзу сосудов и нарушает функцию эндотелия сосудов; в почках, особенно при увеличенном потреблении натрия в диете, приводит к повреждению средних и малых артериол и развитию нефропатии.
Диагностика первичного гиперальдостеронизма проводится у больных с артериальной гипертензией:
1) умеренной (>160–179/100–109 мм рт. ст.) или тяжелой (>180/110 мм рт. ст.);
2) резистентной к терапии (>140/90 мм рт. ст. несмотря на использование 3 антигипертензивных ЛС);
3) со спонтанной или индуцированной диуретиками гипокалиемией;
4) со случайно обнаруженной опухолью надпочечника (инциденталома);
5) если у родственников первой степени родства диагностирован первичный гиперальдостеронизм или отягощенный семейный анамнез в отношении раннего развития артериальной гипертензии или острых цереброваскулярных нарушений в молодом возрасте (
6) с сопутствующим обструктивным апноэ сна.
Дополнительные методы исследования
1. Основные биохимические исследования:
1) гипокалиемия (может отсутствовать при двусторонней гиперплазии надпочечников или — реже — при аденомах); концентрация калия в сыворотке крови определяется после отмены препаратов, влияющих на натриево-калиевый обмен, а также на активность РААС →см. ниже, подтверждается у
2) увеличение экскреции калия с мочой у пациентов с гипокалиемией (>30 ммоль/сут);
3) нормальный уровень натрия в плазме достигающий верхней границы нормы или гипернатриемия;
4) метаболический алкалоз.
2. Гормональные исследования: забор крови для определения активности ренина плазмы (АРП) и концентрации альдостерона осуществляют с утра, оптимально после 2-х часов пребывания пациента в вертикальном положении; у госпитализированных больных забор крови осуществляется 2-кратно: утром в лежачем положении и после 2 часов пребывания в вертикальном положении; перед проведением гормональных исследований РАА-системы необходимо восполнить дефицит калия и отменить ЛС, влияющее на калиево-натриевый обмен и РАА-систему: за 4 нед. до исследования — спиронолактон, эплеренон, амилорид и другие диуретики (ложноотрицательный результат); за 2 нед. до исследования — β-блокаторы, клонидин, метилдопу (ложноположительный результат), а также дигидропиридиновые блокаторы кальциевых каналов, ингибиторы АПФ, блокаторы рецепторов ангиотензина (БРА) и ингибиторы ренина (ложноотрицательный результат). Единственными ЛС, которые по мнению многих авторов можно использовать во время гормональной диагностики первичного гиперальдостеронизма, являются верапамил (ЛС пролонгированного действия) и α‑блокаторы. Если высокое артериальное давление требует использования других гипотензивных ЛС, это необходимо учесть при интерпретации результатов исследований.
АРП и уровень альдостерона в плазме в динамических условиях:
а) угнетение секреции ренина и альдостерона: отсутствие снижения уровня альдостерона после воздействия факторов, угнетающих активность РАА-системы — 3-дневная богатая натрием диета с увеличением потребления натрия (подтвержденная экскрецией натрия с мочой >200 ммоль/24 ч) — альдостерон в моче >39 нмоль/24 ч (14 мкг/24 ч); тест с каптоприлом (25 мг п/о после пребывания в вертикальном положении ≥1 ч) — отсутствие снижения уровня альдостерона в плазме (>30 %) после 2 ч в положении сидя; супрессивный тест с 0,9 % NaCl — 4-часовая в/в инфузия 0,9 % NaCl 500 мл/ч (мониторинг АД и уровня калия в сыворотке — необходимо помнить что нагрузка большой дозой натрия может быть опасна: у лиц с артериальной гипертензией может развиться гипертонический криз, а при первичном гиперальдостеронизме тяжелая гипокалиемия) — альдостерон в плазме >277 пмоль/л (10 нг/дл): тест с флудрокортизоном (0,1 мг 4 × день п/о на протяжении 4 дней; необходимо обеспечить в диете достаточное поступление натрия и соответствующее восполнение калия во время теста, необходимо поддерживать постоянную концентрацию калия в плазме ≈4 ммоль/л (определение 4 × в день) – концентрация альдостерона в сыворотке крови на 4-й день теста >166 пмоль/л (6 нг/дл) свидетельствует о первичном гиперальдостеронизме, если АРП снижена
б) стимуляция секреции ренина и альдостерона: отсутствие роста АРП и концентрации альдостерона после воздействия факторов, стимулирующих активность РАА-системы — 3-дневная бедная натрием диета (до 20–30 ммоль/сут — напр. рисово-фруктовая диета), затем вертикалтная позиция пациента продолжительностью 3–4 часа, или 2-часовая вертикальная позиция с предварительным введением 20-40 мг фуросемида . В норме после пребывания в вертикальном положении АРП и концентрация альдостерона повышаются в 2–3 раза, а при бедной натрием диете или после введения фуросемида — в несколько раз.
3. Визуализирующие методы исследования: КТ — выявление опухоли надпочечника с диаметром >8–10 мм; патологией считается сегментарное утолщение ножки надпочечника >6–7 мм или целой железы >10 мм. Методика оценки скорости выведения введенного внутривенно контраста позволяет дифференцировать аденому (быстрое выведение) с раком, метастазами и феохромоцитомой. МРТ — характеризуется похожей чувствительностью и специфичностью как КТ, позволяет дифференцировать аденомы, выделяющее альдостерон, од гормонально неактивных опухолей. Сцинтиграфия надпочечников с использованием аналога холестерина, меченного 131 I позволяет выявлять опухоли, выделяющие альдостерон, с диаметром >1,5 см.
4. Катетеризация надпочечниковых вен с измерением уровня альдостерона: позволяет достоверно дифференцировать гиперплазию надпочечников от аденомы — уровень альдостерона на стороне опухоли в 4–5 раз выше; исследование выполняется только в специализированных центрах.
1. Скрининговые исследования — альдостерон-рениновое соотношение (АРС, ARR), определяемое утром после 2 часов нахождения в вертикальном положении, и после предварительной заместительной терапии калием (для обеспечения его сывороточной концентрации >4 ммоль/л): снижение АРП 416 пмоль/л (15 нг/дл) и повышение АРС >30 является показанием для проведения функциональных тестов (стимуляция выделения ренина или супрессия выделения альдостерона), за исключением пациентов с гипокалиемией без другой явной причины, неопределяемой концентрацией ренина в плазме и концентрацией альдостерона >20 нг/дл, которым можно выполнить визуализирующие исследования, и в дальнейшем направить их на оперативное лечение — без необходимости проведения подтверждающих диагноз исследований по угнетению секреции альдостерона.
2. Подтверждение первичного гиперальдостеронизма: отсутствие супрессии или недостаточная супрессия выделения альдостерона физиологическими стимулами (диета с повышенным употреблением натрия, инфузия 0,9 % NaCl [тест с нагрузкой физиологическим раствором]) или ЛС (флудрокортизон, каптоприл), а также отсутствие повышения АРП после перехода в вертикальное положение (→см. выше). Внутривенный тест с нагрузкой физиологическим раствором, выполняемый в сидячем положении, может заменить супрессивный тест с флудрокортизоном. Не стоит забывать, что нагрузка большой дозой натрия может оказаться опасной для пациента с тяжёлой артериальной гипертензией (даже может спровоцировать гипертонический криз), а также вызвать тяжёлую гипокалиемию.
1) Аденома коры надпочечников — концентрация альдостерона выше, чем при гиперплазии надпочечников, в тесте с переходом в вертикальное положение уровень альдостерона не увеличивается, а даже может снизиться.
2) Двусторонняя гиперплазия надпочечников — концентрация альдостерона в состоянии покоя ниже, чем при аденоме, а после перехода в вертикальное положение возрастает на >30 %; повышены также концентрации 18-OH-кортикостерона (непосредственного предшественника альдостерона) и кортизола.
3) Семейный гиперальдостеронизм — первичный семейный гиперальдостеронизм необходимо подозревать у лиц, у которых артериальная гипертензия при гиперальдостеронизме проявилась в раннем детстве или гиперальдостеронизм наблюдается у членов семьи, у которых в молодом возрасте имели место цереброваскулярные инциденты. При I типе прием дексаметазона подавляет выделение альдостерона.
1) другие причины артериальной гипертензии, зависимой от МКС →табл. 11.3-1;
Причина артериальной гипертензии
Ведущие клинические (кроме артериальной гипертензии) и гормональные симптомы


