Норма околоплодных вод при беременности
Следующим разделом протокола скринингового ультразвукового исследования во II триместре беременности является оценка плаценты, пуповины и околоплодных вод. Исследование плаценты проводится по общепринятой схеме и включает оценку ее локализации, толщины, структуры и степени зрелости.
Отличительной особенностью нового протокола является обязательная оценка количества сосудов пуповины. В норме пуповина содержиттри сосуда — одну вену и две артерии, в некоторых случаях – только два: вену (большего диаметра) и артерию (меньшего диаметра). Единственная артерия пуповины, так же как и кисты, может быть проявлением врожденных и наследственных заболеваний.
На протяжении многих лет при ультразвуковом исследовании количество околоплодных вод оценивалось субъективно, что приводило к ложноположительным диагнозам маловодия и многоводия. Для повышения точности диагностики аномального количества вод в новый протокол была введена оценка индекса амниотической жидкости. Поэтому его следует определять только в тех случаях, когда заподозрено мало- или многоводие.
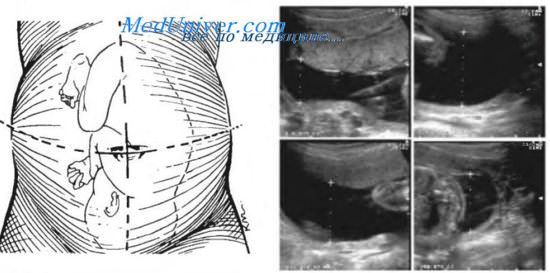
Схематическое и эхографическое изображение квадрантов для вычисления амниогического индекса. Амниотический индекс составляет (27,0+47,1+37,9+36,6) 148,6 мм.
Для определения этого индекса полость матки необходимо условно разделить на четыре квадранта: вертикально по белой линии живота и горизонтально по линии на уровне пупка. Далее в каждом квадранте определяется глубина (вертикальный размер) наибольшего кармана амниотической жидкости, свободного от частей плода. Сумма четырех значений, выраженная в сантиметрах, представляет собой индекс амниотической жидкости. Нормативные значения индекса представлены в таблице.
Диагноз маловодия устанавливают в случаях, когда численные значения индекса находятся ниже 5 процентиля. Глубина наибольшего кармана амниотической жидкости при этом составляет менее 2 см. Особого внимания заслуживают случаи, в которых численные значения индекса составляют менее 2,5 процентиля. Многоводие характеризуется увеличением численных значений индекса амниотической жидкости более 97,5 процентиля, а глубины наибольшего кармана околоплодных вод — свыше 8 см.
Совершенно очевидно, что самым сложным разделом в ультразвуковом заключении является резюмирующая часть, подводящая итог ультразвуковому исследованию. Прежде всего, специалист, проводящий скрининговое исследование, обязан сделать вывод о соответствии или несоответствии размеров плода менструальному сроку беременности. В тех случаях, когда размеры плода пропорциональны, соответствуют менструальному сроку беременности, а структуры, включенные в протокол и подлежащие оценке, нормальны, очередная явка пациентки на прием назначается в срок, регламентированный скринингом.
Если размеры плода непропорциональны или не соответствуют предполагаемому сроку беременности ( 90 про-центиля нормативных значений), в разделе «Особенности» или «Заключение» следует отметить возможную причину этого несоответствия (задержка внутриутробного развития плода, нарушение менструального цикла, конституциональные особенности родителей и т.д.). Выявление диспропорций в развитии плода даже при отсутствии анатомических нарушений является основанием для ультразвукового контроля в условиях центра пренатальной диагностики не позднее, чем через 2— 3 нед с момента эхографического исследования. При наличии пороков развития, ультразвуковых маркеров врожденных и наследственных заболеваний или другой патологии плода, а также при подозрении на аномалии развития пациентка должна быть направлена в региональный диагностический центр. Даже в тех случаях, когда пренатальный диагноз не вызывает сомнений, беременную направляют на консультацию в учреждение II уровня для определения тактики ведения и объема дородовой и послеродовой помощи.
Протокол скринингового ультразвукового исследования является одним из основополагающих документов пренатального обследования. Строгое соблюдение методических рекомендаций и последовательное заполнение всех пунктов протокола способствует повышению качества дородовой диагностики, улучшает преемственность между учреждениями I и II уровня и позволяет получать достоверные статистические данные о структуре врожденных и наследственных заболеваний у плода.
Околоплодные воды или амниотическая жидкость?
Околоплодные воды или амниотическая жидкость? Frautest 23 Октября 2018
Организм будущей мамы постоянно работает на то, чтобы ребенок нормально развивался, а роды прошли без осложнений. Почти девять месяцев малыш живет в особой среде, жидкости, заполняющей эластичный плодный мешок (амнион). Эта оболочка обладает упругими и прочными стенками, хотя и очень тонкими. Нормальный амнион имеет гладкую полупрозрачную оболочку с перламутровым оттенком.
Откуда же берется жидкость в околоплодном пузыре?
В первом триместре беременности она вырабатывается клетками самого амниона. В последнем триместре в образовании жидкости принимают активное участие почки малыша. Плод заглатывает амниотическую жидкость, она всасывается в его желудочно-кишечном тракте и вместе с мочой выводится из организма ребенка обратно в амнион. Круговорот вод в амнионе способствует обновлению околоплодных вод каждые несколько часов на протяжении всех 40 недель.
Объем жидкости растет, с каждой следующей неделей беременности увеличиваясь на 40-50 миллилитров. Примерно к 38 неделе ее объем достигает максимальных показателей от 1 до 1,5 литров. Количество вод в каждом конкретном случае определяется специалистами, руководствующимся индексом амниотической жидкости в процессе проведения ультразвукового исследования.
Почему ребенок не захлебывается в амниотической жидкости?
Плод пока не может дышать легкими, они раскрываются только после его рождения. Ребенок получает необходимый для развития кислород через плаценту, попадание амниотической жидкости, которую он заглатывает, в легкие при этом исключено.
Из чего состоят околоплодные воды?

В норме амниотическая жидкость прозрачна и не имеет запаха. На исходе беременности она может немного помутнеть из-за попадания туда клеток эпидермиса и отходов деятельности сальных желез. Зеленый оттенок вод должен насторожить специалистов, это один из признаков внутриутробной гипоксии плода.
В состав амниотической жидкости входят выделения малыша (моча, выделения из легких), также отмечается присутствие кислорода, углекислого газа, солей, жиров, глюкозы, гормонов и антигенов, которые соответствуют группе крови ребенка.
Каковы функции амниотической жидкости в период развития плода?
На протяжении всей беременности околоплодные воды являются надежной защитой плода от травм, ушибов, ударов и прочих механических повреждений. Кроме того
- это источник комфортной среды обитания зародыша
- околоплодные воды интенсивно участвуют в обмене веществ
- они предохраняют пуповину от сжатия
- служат барьером, препятствующим сращению кожных покровов плода со стенками матки
- предохраняют организм ребенка от попадания различных инфекций из половых путей
- помогают готовить ЖКТ, дыхательную и выделительную системы ребенка к работе вне организма матери
Роль околоплодных вод в процессе родов

В самом начале родовой деятельности амнион надавливает на шейку матки и способствует ее мягкому раскрытию. Если роды физиологические, амнион разрывается при раскрытии шейки матки на 5-6 сантиметров. Его своевременный разрыв обеспечивает нормальный процесс раскрытия и сглаживания, что обеспечивает комфортные условия для ребенка в течение схваток.
Целостность плодных оболочек во время родов обеспечивает плоду защиту от инфекций. Находясь в амниотической жидкости, ребенок избегает непосредственного воздействия на него стенок матки, сокращающихся во время схваток. А вот разрыв пузыря до начала родов нередко приводит к слабой родовой деятельности, которую приходится стимулировать.
Индекс амниотической жидкость — верхние и нижние границы нормы
Объем жидкости в околоплодном пузыре оценивается врачом-специалистом на всех плановых УЗИ. Для каждой недели беременности в таблице ИАЖ имеются данные нормального объема жидкости вместе с предельно допустимыми отклонениями от этих показателей. Выход показателя ИАЖ за верхнюю границу нормы позволяет врачу сделать вывод о многоводии. Незначительное превышение нормы означает умеренное многоводие.
Срок беременности в неделях
Средний нормальный показатель в мм
Вероятные колебания в мм
Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.

Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
Маловодие: этиология и опасность для плода
Это состояние диагностируют в том случае, если к концу беременности количество амниотической жидкости не превышает 300 миллилитров. Обычно маловодие является следствием осложненного протекания беременности.
Среди причин, приводящих к этому состоянию
- гестоз беременных;
- гипертония у матери;
- токсоплазмоз, цитомегаловирусная, микоплазменная и подобные инфекции у матери;
- пороки развития мочевыделительной системы плода;
- хроническая гипоксия плода;
Одним из признаков уменьшения количества амниотической жидкости служит отставание высоты стояния дна матки и несоответствие окружности живота нормативным показателям предполагаемых сроков беременности. Также отмечается снижение двигательной активности плода.
На мануальном обследовании беременной части плода определяются отчетливо, слышимость сердечных тонов хорошая, матка плотная. Степень выраженности маловодия более точно определяется с помощью УЗИ.
Маловодие, выявленное во 2-м триместре беременности, является грозным симптомом. Именно на сроке 18-26 недель высока вероятность самопроизвольного прерывания беременности и внутриутробной гибели плода.
Снижение количества амниотической жидкости приводит к задержке развития плода (гипотрофии), внутриутробному инфицированию и способствует развитию внутриутробных пороков. Степень маловодия определяется при проведении ультразвуковой фетометрии.
При умеренном маловодии беременность чаще всего донашивается до конца, только в исключительных случаях проводится экстренное кесарево сечение.
Если роды проходят естественно, маловодие предполагает вскрытие амниона: малое количество вод приводит к формированию плоского пузыря без передних вод, задерживающего нормальную родовую деятельность.
Почему околоплодные воды подтекают или изливаются раньше времени?
Разрыв околоплодного пузыря, произошедший до начала родовой деятельности, ведет к преждевременному излитию амниотических вод.
Признаки преждевременного излития разнятся в зависимости от того, в каком месте произошел разрыв околоплодного пузыря.
Центральный разрыв. Пузырь разорвался прямо под шейкой матки, воды отошли резко, потоком, одномоментно и, чаще всего, неожиданно.
Высокий боковой разрыв. Иногда плодный пузырь разрывается достаточно высоко, чтобы образовавшееся отверстие прикрывалось стенкой матки. Тогда жидкость будет вытекать постепенно, в небольших количествах и при отсутствии болевых ощущений. Это состояние даже можно принять за недержание мочи или обильные вагинальные выделения. Однако промедление в такой ситуации может угрожать жизням еще не родившегося малыша и его матери.
При малейшем подозрении на разрыв околоплодного пузыря необходимо срочно обратиться к своему гинекологу или прямо в приемное отделение ближайшего родильного дома — в этой ситуации женщина подлежит немедленной госпитализации.
Для того, чтобы самостоятельно определить тип вытекающей жидкости, можно воспользоваться диагностической тест-прокладкой FRAUTEST amnio. Тест поможет разобраться в проблеме прямо в домашних условиях, и, если это подтекают именно воды, быстро принять решение о дальнейших действиях.
Этот тест хорош отсутствием физического контакта с диагностическими компонентами и полным отсутствием риска инфицирования, если околоплодный пузырь действительно разорвался.
Причинами преждевременного разрыва пузыря могут быть:
- избыточное растяжение плодных оболочек, характерное для многоплодных беременностей, крупного плода или многоводия;
- различные патологии шейки матки, возникающие из-за длительного воспалительного процесса, наличия рубцов после предыдущих родов или от прижигания эрозии;
- тазовое, поперечное или косое предлежание плода;
- крупная головка плода;
- изменение строения костей таза у беременной;
- изменения, касающиеся плодных оболочек, выраженные в повышенной проницаемости, низкой эластичности, инфицировании и т.д.
Если разрыв пузыря происходит до 34-й недели беременности, ее стараются продлить любой ценой, так как в это время легкие ребенка еще не успели достаточно развиться. Будущей маме назначаются препараты, защищающие плод от возможной инфекции, а также лекарства, с помощью которых легкие малыша смогут дозреть.
При сроке беременности больше 34 недель врачи начинают готовить женщину к родам.
Индекс амниотической жидкости (околоплодных вод) точнее всего определяет УЗИ

В утробе матери ребенок окружен плодными оболочками и амниотической жидкостью околоплодных вод. Они играют важную роль в развитии плода: служат щитом от повреждений и инфицирования, источником питания и создают благоприятные условия для движения и развития. Каждому гестационному сроку (срок беременности) характерен определенный объем амниотической жидкости, оценка которой позволяет оценить состояние и развитие плода. Объем вод определяет индекс амниотической жидкости (ИАЖ) — его рассчитывают разными способами.
Методы диагностики ИАЖ
Определить объем околоплодной жидкости можно двумя способами:
- Субъективный: УЗИ матки поперечное и продольное . Осмотр проводится с помощью ультразвукового исследования. С помощью УЗИ врач выполняет поперечное и продольное сканирование и определяет количество вод. Используя такой способ, можно ошибиться, поэтому более точным считается УЗИ с вычислением индекса околоплодных вод.

- Объективный: УЗИ матки с измерением по квандрантам. Этот способ и является определением ИАЖ. Врач сканирует всю полость матки с помощью ультразвукового датчика, условно делит её двумя перпендикулярными линиями на 4 квадранта. Затем в каждом «отделе» он определяет и измеряет вертикальный карман, т.е. наиболее глубокий карман, свободный от конечностей плода и пуповины. Полученные 4 показателя в сумме и определяют индекс околоплодных вод. Он носит приблизительный характер, однако по нему можно точно судить о многоводии или маловодии АЖ.
Эта диагностическая процедура важна для всех беременных, поскольку позволяет своевременно обнаружить аномалии, патологии развития плода и плаценты. При выявлении отклонений гинеколог предпринимает необходимые меры. В тяжелых случаях рекомендуется прервать беременность. Но важно понимать, что результат зависит от двух составляющих — качества аппарата и квалификации врача.
Таблица индексов околоплодных вод
Гинеколог обязательно учитывает ИАЖ для оценки качества протекания беременности, так как отклонение показателя от нормы свидетельствует об аномалии или патологии плода. Данные собираются и заносятся в таблицу.
Для наиболее точных и правильных результатов исследования проводятся следующие подготовительные мероприятия:
- цитологический и биохимический анализ амниотической жидкости;
- оценка прозрачности, оттенка околоплодных вод;
- учет содержащихся гормонов;
- проверка, измерение объема.
Для каждого срока беременности показана определенная норма индекса околоплодных вод. Сравнивая нормальное значение с полученными при обследовании беременной, можно определить недостаток или избыток жидкости.
Гестационный срок (недели)
Среднее значение (см)
Диапазон возможных колебаний (см)
Отклонения от нормы
Измерение индекса околоплодных вод позволяет выявить опасные проблемы в период беременности:
- многоводие – увеличенный объем околоплодной жидкости;
- маловодие – уменьшенное количество околоплодной жидкости.
Многоводие бывает различного характера:
Величина внутреннего кармана
показатель несколько выше, но стабильный
значение индекса варьируется между средним и наивысшим показателем
Причины отклонений от нормы индекса АЖ
Многоводие, возникающее в 1-3% случаев, могут спровоцировать следующие факторы:
иммунизация по резус-фактору и группе крови;
наличие сахарного диабета.
доброкачественное новообразование плодной оболочки (на исход беременности влияет размер опухоли).
нескольких плодов в полости матки;
аномальное развитие плода;
По данным статистики, маловодие возникает в 0,3-5,5% случаев. Причинами его возникновения могут быть:
- аномальное развитие плода;
- патологические изменения плода (задержка развития, хромосомное заболевание, попадание инфекции);
- заболевания женщины (сердечно-сосудистые нарушения, инфекционно-воспалительные процессы, гестоз);
- патологии почек (дисплазия, синдром Поттера, кистомы);
- нарушения развития плаценты (плацентарная недостаточность, порок и инфаркт плаценты);
- переношенная беременность;
- разрыв плаценты;
- замершая беременность.
Симптомы
Женщине самостоятельно достаточно сложно определить патологическое изменение объема околоплодных вод. Тревожным сигналом могут быть следующие симптомы: изменение двигательной активности плода, появление неприятных ощущений или боли во время движения плода, изменение формы живота.
Индекс амниотической жидкости: возможные осложнения
Несоответствие нормам индекса околоплодных вод свидетельствует не только о наличии маловодия или многоводия. Возникновение таких состояний несет в себе опасность для здоровья женщины и её будущего ребенка и даже грозит тяжелыми последствиями. И именно благодаря расчету индекса АЖ удается предупредить развитие возможных осложнений.
- отслойкой плаценты;
- инфицированием родовых путей;
- нарушением развития плода;
- выкидышем.
Маловодие, прежде всего, представляет опасность для плода и грозит ему серьезными заболеваниями.
Данная патология может привести к:
- нарушению дыхательной и мочеполовой системы плода;
- гипоксии;
- гиподинамике и давлению на плод, что может спровоцировать нарушения развития плода (изменение веса, вывихи, деформация костей, позвоночника);
- выкидышу;
- послеродовым кровотечениям.
Амниотический индекс нарушен: что делать дальше
Отклонение от нормы индекса околоплодных вод провоцирует нарушения развития плода, поэтому при несоответствии показателей необходимо тщательное наблюдение у гинеколога в период всей беременности. Заниматься самолечением нельзя, поскольку на кону стоит безопасность матери и ребенка. И лишь квалифицированная помощь врачей и соблюдение всех их предписаний гарантируют успешный исход для здоровья обоих.
Специалист должен установить причину отклонения индекса от нормы. Если ею оказалась серьезная патология в развитии плода или амниотический тяж, несопоставимый с жизнью плода, то рекомендуется прервать беременность . Если отклонения не представляют собой угрозу для жизнедеятельности ребёнка, врачи назначают подходящее лечение, направленное на избавление от причин несоответствия индексу АЖ и на нормализацию состояния плода, определяют тактику ведения беременности и родов.
Традиционно применяются антибиотики для восстановления функций гиподинамики, иммуномодуляторы при наличии инфекции, а также мочегонные препараты.
При умеренном маловодии или многоводии женщине необходимо выполнять следующие рекомендации:
Амниотический индекс
Плод в процессе своего внутриутробного развития пребывает в водной среде – амниотической жидкости (околоплодные воды), которые выполняют ряд важных функций. Для определения состояния и развития плода оценивают количество околоплодных вод, в частности для их измерения используют индекс амниотической жидкости (ИАЖ).
Что такое ИАЖ и его измерение
Оценку количества околоплодной жидкости проводят двумя способами:
Субъективный.
Врач-сонографист (специалист ультразвуковой диагностики) тщательно осматривает количество амниотической жидкости в поперечном и продольном сканировании и выявляет многоводие (увеличение амниотической жидкости между плодом и передней брюшной стенкой) или маловодие (соответственно, объем вод уменьшен наряду с пространствами, свободными от эхоструктур).
Объективный.
Данный метод и есть определение индекса амниотической жидкости. Для этого врач-узист разделяет условно полость матки на 4 квадранта путем проведения перпендикулярных линий. Поперечная линия проходит горизонтально на уровне пупка, а вертикальная линия вдоль белой линии живота. В каждом «отсеке» определяется и измеряется вертикальный карман, то есть наиболее глубокий карман без эхоструктур. Суммировав 4 значения, которые выражаются в сантиметрах, получают ИАЖ.
Маловодие устанавливают при глубине наибольшего кармана околоплодной жидкости менее 2см, а многоводие при глубине наибольшего кармана выше 8см.
Нормы амниотической жидкости по неделям
Индекс амниотической жидкости зависит от срока беременности, и, начиная с 16 недель, его значение постепенно увеличивается, достигая пика к 32 неделям, а затем показатели ИАЖ снижаются.
Нормы индекса амниотической жидкости:
- 16 недель – 73-201мм (в среднем 121мм);
- 17 недель – 77-211мм (в среднем 127мм);
- 18 недель – 80-220мм (в среднем 133мм);
- 19 недель – 83-230мм (в среднем 137мм);
- 20 недель – 86-230мм (в среднем 141мм);
- 21 неделя – 88-233мм (в среднем 143мм);
- 22 недели – 89-235мм (в среднем 145мм);
- 23 недели – 90-237мм (в среднем 146мм);
- 24 недели – 90-238мм (в среднем 147мм);
- 25 недель – 89-240мм (в среднем 147мм);
- 26 недель – 89-242мм (в среднем 147мм);
- 27 недель – 85-245мм (в среднем 156мм);
- 28 недель – 86-249мм (в среднем 146мм);
- 29 недель – 84-254мм (в среднем 145мм);
- 30 недель – 82-258мм (в среднем 145мм);
- 31 неделя – 79-263мм (в среднем 144мм);
- 32 недели – 77-269мм (в среднем 144мм);
- 33 недели – 74-274мм (в среднем 143мм);
- 34 недели – 72-278мм (в среднем 142мм);
- 35 недель – 70-279мм (в среднем 140мм);
- 36 недель – 68-279мм (в среднем 138мм);
- 37 недель – 66-275мм (в среднем 135мм);
- 38 недель – 65-269мм (в среднем 132мм);
- 39 недель – 64-255мм (в среднем 127мм);
- 40 недель – 63-240мм (в среднем 123мм);
- 41 неделя – 63-216мм (в среднем 116мм);
- 42 недели – 63-192мм (в среднем 110мм).
Причины отклонений от нормы
Отклонения от нормы ИАЖ в большую или меньшую сторону позволяет диагностировать многоводие и маловодие.
Многоводие
Многоводие встречается в 1-3% случаев от всего количества родов (данные значительно различаются у разных авторов). К данной патологии приводят 3 группы факторов:
1. Со стороны женщины
- иммунизация по резус-фактору и группе крови;
- сахарный диабет;
- различные инфекционные и воспалительные процессы;
2. Со стороны плаценты
- хорионангиома (доброкачественная опухоль плодной оболочки, исход беременности зависит от ее размеров; при обнаружении рекомендуется регулярный мониторинг);
- по УЗИ «плацента, окруженная валиком» (отек);
3. Со стороны плода
- многоплодная беременность;
- врожденные аномалии развития плода (при многоводии встречается в 20-30% случаев);
- хромосомная патология и наследственные заболевания;
Маловодие
На долю маловодия приходится 0,3-5,5% и к причинам его возникновения относят:
- внутриутробные аномалии развития плода (пороки мочеполовой системы);
- патология плода (задержка развития, внутриутробное инфицирование, хромосомные заболевания);
- болезни матери (гестоз, патология сердечно-сосудистой системы, заболевания почек, инфекционно-воспалительные процессы);
- патология плаценты (фетоплацентарная недостаточность, пороки плаценты, инфаркты);
- перенашивание;
- отслойка плаценты;
- внутриутробная гибель плода.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Околоплодные воды

В образовании и обмене околоплодных вод принимают активное участие все структуры единой системы «мать — плацента — плод».
Околоплодные воды: состав и функции
Материнский организм: амнион (клетки, выстилающие плодную оболочку).
Плод (почки плода в последние сроки беременности вырабатывают в сутки в среднем 600—800 мл мочи, которая выделяется в амниотическую полость, в то время как за 1 час в среднем плод заглатывает 20 мл вод; кожа плода до 24 недель беременности также участвует в обменных процессах вод, всасывая некоторое их количество, пока не происходит ее ороговение, после чего кожа становится непроницаемой для амниотической жидкости).
Состав околоплодных вод в течение беременности меняется. Если на ранних сроках амниотическая жидкость по своему химическому составу похожа на плазму (жидкую часть крови) матери, то уже к концу беременности в большом количестве содержит мочу плода. В околоплодных водах содержатся кислород, углекислый газ, электролиты, присутствующие в крови матери и плода, белки, липиды, углеводы, ферменты, гормоны, витамины, биологически активные вещества, фосфолипиды, факторы свертывания крови, эпителиальные клетки, слущенные с кожи плода, пушковые волосы, секреты сальных желез плода, капельки жира и т.д. Концентрация того или иного компонента околоплодных вод зависит от срока беременности.
Объем амниотической жидкости увеличивается к концу беременности, достигая максимального значения в 38 недель, затем, ближе к родам, он может несколько уменьшиться. В норме в 37—38 недель беременности объем околоплодных вод составляет 1000—1500 мл, притом что в 10 недель он был всего 30 мл, а в 18 недель — приблизительно 400 мл. При переношенной беременности отмечается уменьшение количества околоплодных вод, при различных патологиях беременности может происходить изменение объема как в сторону увеличения, так и в сторону уменьшения.
Околоплодные воды не только обеспечивают обмен веществ между плодом и матерью, но и выполняют функцию механической защиты, защищая плод от внешних воздействий, предохраняя также тело плода от сдавления стенками матки и являясь амортизатором в случаях падений мамы, то есть околоплодные воды сглаживают толчок или удар, передающийся плоду при ударах в живот или падениях. Безусловно, что «степень защиты» в этом случае не велика, то есть при ударах большой силы целостность плодного пузыря может нарушиться.
Плодный пузырь способствует раскрытию шейки матки в родах, играя роль гидравлического клина в первый период родов (в период раскрытия шейки матки). Он также защищает плод от инфицирования, являясь физиологическим барьером на пути распространения инфекции, которая может попасть в полость матки из влагалища и шейки матки.
Методы диагностики
Для диагностики течения беременности большое значение имеют количество, цвет, прозрачность околоплодных вод, их гормональный, биохимический, клеточный состав и т.д.
В арсенале врачей имеются различные методы диагностики:
Большое внимание при УЗИ уделяется количеству околоплодных вод, так как выявлена зависимость между этим параметром и патологией беременности: переношенной беременностью, гестозом (он проявляется повышением артериального давления, отеками, наличием белка в моче), гипоксией плода (состоянием кислородного голода плода в утробе матери). Количество вод оценивается по размерам свободных участков околоплодных вод. При УЗИ можно также оценить гомогенность (однородность) околоплодных вод. Наличие взвеси в водах чаще всего свидетельствует об инфицировании.
Это осмотр нижнего полюса плодного пузыря и околоплодных вод с помощью специального прибора, который вводится в канал шейки матки через влагалище. Такое исследование позволяет оценивать цвет околоплодных вод и их количество. При кислородной недостаточности плода околоплодные воды приобретают зеленый цвет из – за примеси мекония (первородного кала). Амниоскопию осуществляют, как правило, в конце беременности, когда шейка матки уже готовится к родам и может пропустить оптический аппарат — амниоскоп.
Это пункция (прокол) плодного пузыря, целью которой является взятие околоплодных вод для диагностических исследований: биохимического, гормонального, иммунологического, цитологического, чтобы иметь представление о состоянии плода и определиться с дальнейшим ведением беременности.
Амниоцентез делается под ультразвуковым контролем, через переднюю брюшную стенку или передний либо задний свод влагалища: место пункции выбирается исходя из расположения плаценты.
В норме околоплодные воды изливаются в первом периоде родов (до полного раскрытия шейки матки, но не раньше раскрытия шейки на 4 см). На высоте одной из схваток пузырь становится напряженным и разрывается. В результате изливаются передние воды, которые находятся между головкой плода и оболочками плодного пузыря. «Родился в рубашке», — говорят про детей, которые родились с целым плодным пузырем.
В современных условиях, если женщина рожает не дома, а в стационаре, такое очень редко встречается (исключение составляют стремительные роды), так как если раскрытие шейки матки полное, а пузырь еще цел, то акушеры сами вскрывают его: при рождении «в рубашке» плодные оболочки перекрывают доступ кислорода к плоду. Излитие вод до начала родовой деятельности считают дородовым или преждевременным, а если воды излились при регулярных схватках, но при недостаточном раскрытии шейки матки, говорят о раннем излитии вод. В этих случаях необходимо следить за длительностью безводного периода: она не должна превышать 12 часов, так как при длительном безводном промежутке увеличивается вероятность инфицирования плодных оболочек, матки, плода. Поэтому в случае излития околоплодных вод дома женщине необходимо немедленно ехать в родильный дом. При дородовом излитии околоплодных вод обычно создается глюкозо-витамино-гормональный фон; для этого внутривенно и внутримышечно вводят глюкозу, витамины, гормоны, подготавливающие родовые пути. Если схватки не начинаются, проводится родовозбуждение лекарственными препаратами внутривенно с помощью капельницы. В случае неэффективности такой терапии проводят операцию кесарева сечения.
Если подтекание околоплодных вод подтверждается, а схваток нет, врач решает вопрос о дальнейшем ведении беременности в зависимости от ее срока. До 34 недель акушеры делают все возможное для продления беременности, так как легкие плода незрелые и после родов у новорожденного могут обнаружиться дыхательные расстройства. Женщина находится под постоянным наблюдением (измеряется температура тела, проводится исследование содержания лейкоцитов в крови, клинический анализ крови, УЗИ, КТГ — исследование сердечной деятельности плода, исследование выделений из половых путей на инфекции), будущей маме назначается строгий постельный режим в стационарных условиях, при необходимости — антибактериальная терапия, препараты, ускоряющие созревание легких плода.
Если же нет условий для продления беременности, для профилактики и лечения дыхательных расстройств у новорожденных применяется сурфактант. При отсутствии признаков инфицирования и достаточном количестве вод в плодном пузыре по УЗИ, беременность можно продлевать до 34 недель. Если же в результате исследования обнаруживается, что матка плотно охватывает плод, а воды отсутствуют, ждать больше 2 недель нельзя даже при отсутствии признаков инфицирования. При сроке в 34 недели и больше при подтекании вод женщину готовят к предстоящим родам. Таким образом, околоплодные воды не только являются средой обитания малыша, но и помогают диагностировать различные проблемы в течении беременности.
Объем амниотической жидкости: когда и как действовать
Dr. Ghidini – профессор Джорджтаунского университета, Вашингтон, округ Колумбия, директор перинатального диагностического центра, Александрия, Вирджиния.
Dr. Schilirò – врач, акушер-гинеколог, Университет Милано-Бикокка, Монца, Италия.
Dr. Locatelli – доцент Университета Милано-Бикокка, Монца, Италия, директор департамента акушерства и гинекологии больницы Carate-Giussano, Италия.
Оценка объема амниотической жидкости (ОАЖ) является неотъемлемой частью антенатальной ультразвуковой оценки во время скрининговых обследований, целевых анатомических исследований и при проведении оценки состояния плода. Аномальный ОАЖ связан с повышенным риском перинатальной смертности и рядом неблагоприятных перинатальных осложнений, включая преждевременный разрыв плодных оболочек (ПРПО), аномалии плода, патологический вес при рождении и повышенный риск проведения акушерского вмешательства.
В недавнем систематическом обзоре была продемонстрирована связь между олигогидрамнионом, весом при рождении < 10-го процентиля и перинатальной смертностью, а также между полигидрамнионом, весом при рождении >90-го процентиля и перинатальной смертностью. Однако в качестве предиктора, одного только показателя ОАЖ, как правило, недостаточно.
Как оценивать ОАЖ
Ультразвуковое исследование (УЗИ) является единственным практическим методом оценки ОАЖ. Субъективная оценка ОАЖ должна проводиться при каждом антенатальном УЗИ, при этом внутриисследовательское и межисследовательское согласование составляет 84% и 96% соответственно. Однако субъективная оценка не дает численного значения, которое можно было бы использовать для сравнения пациентов и динамического наблюдения за изменениями ОАЖ в течение времени. Объективные данные необходимы тогда, когда определяются отклонения при субъективной оценке у пациентов с повышенным перинатальным риском (таблица 1) и у всех пациентов, которые обследуются в конце третьего триместра или в послеродовом периоде.
Таблица 1. Показания для антенатальной объективной оценки объема амниотической жидкости
| Показания со стороны матери |
| Гипертензия |
| Гипертиреоидизм |
| Гемоглобинопатия |
| Заболевание сердца с цианозом, системная красная волчанка |
| Хроническая почечная недостаточность |
| Сахарный диабет |
| Антифосфолипидный синдром |
| Показания, связанные с беременностью |
| Гипертензия беременных |
| Снижение активности плода |
| Внутриутробная задержка роста плода |
| Изоиммунизация |
| Анамнез антенатальной гибели плода |
| Многоплодная беременность |
| Гестационный диабет |
| Преждевременный разрыв плодных оболочек |
| Хроническая отслойка плаценты |
Индекс амниотической жидкости (ИАЖ) и измерение глубины наибольшего кармана (ГНК) являются наиболее используемыми полуколичественными методами. Цветная доплерография не улучшает диагностическую точность ультразвуковой оценки ОАЖ. Однако эта методика может быть эффективной тогда, когда визуализация свободных от пуповины карманов жидкости затруднена (например, при ожирении).
ИАЖ рассчитывается путем суммирования глубины в сантиметрах 4 разных карманов жидкости, которые не содержат пуповины или конечностей плода, в 4 квадрантах живота, при этом датчик располагается перпендикулярно полу, а пупок используется в качестве контрольной точки.
ГНК является вертикальным размером самого большого кармана с амниотической жидкостью (с горизонтальным измерением не менее 1 см), который не содержит пуповины или конечностей плода и измеряется под прямым углом к контуру матки и перпендикулярно полу. ГНК является критерием, который используется в биофизическом профиле для документирования соответствия ОАЖ.
Наиболее часто используемыми диагностическими ультразвуковыми критериями для отклонений ОАЖ являются полигидрамнион: ГНК > 8 см или ИАЖ > 25 см, и олигогидрамнион: ГНК < 2 см или ИАЖ < 5 см.
Ультразвуковая оценка ОАЖ плохо коррелирует с прямыми измерениями амниотической жидкости. В таблице 2 перечислены диагностические показатели измерения ОАЖ в отношении фактического объема, измеренного с помощью добавления красителя (олигогидрамнион определяется при ОАЖ < 500 мл, полигидрамнион определяется при ОАЖ >1500 мл).
Таблица 2. Взаимосвязь между ультразвуковой оценкой отклонений ОАЖ и фактического измерения ОАЖ в мл.
| Чувствительность | Специфичность | ППЗ | ОПЗ | ||
| Полигидрамнион, (многоводие) | ИАЖ ≥ 20 см | 29 % | 97 % | 62 % | 89 % |
| ГНК ≥ 8 см | 29 % | 94 % | 45 % | 89 % | |
| Олигогидрамнион | ИАЖ ≤ 5 см | 10 % | 96 % | 60 % | 63 % |
| ГНК ≤ 2 см | 5 % | 98 % | 60 % | 62 % | |
Сокращения: ИАЖ – Индекс амниотической жидкости, ГНК – глубина наибольшего кармана
Использование процентилей, а не фиксированных пороговых значений, при определении низкого или высокого уровня ОАЖ не улучшает точность ИАЖ. В таблице 3 показаны наиболее распространенные «подводные камни» при оценке ОАЖ.
Таблица 3. «Подводные камни» при оценке ОАЖ
- Чрезмерное давление на матку абдоминальным датчиком приводит к недооценке ИАЖ и ГНК
- Артефактные эхо-сигналы (особенно у пациентов с ожирением) приводят к недооценке ИАЖ и ГНК;
- «Свободноплавающие частицы» в третьем триместре приводят к недооценке ИАЖ и ГНК;
- Измерение карманов в самом большом не перпендикулярном диаметре приводит к переоценке AFI и ГНК.
Сокращения: ИАЖ – индекс амниотической жидкости, ГНК – глубина наибольшего кармана
Преимущества и ограничения ИАЖ и ГНК
В обзоре, в котором сравнивались ИАЖ и ГНК, было показано, что использование ИАЖ приводит к гипердиагностике олигогидрамниона, что приводит к ненужным вмешательствам (например, стимуляции родовой деятельности), что зачастую связано с увеличением количества осложнений, без улучшения результатов в перинатальном периоде. Таким образом, измерение ГНК может быть более подходящим методом оценки ОАЖ во время динамического наблюдения за плодом в предродовом периоде, особенно в том случае, когда ложноположительная диагностика может приводить к ятрогенному преждевременному родоразрешению.
В недавнем систематическом обзоре сообщалось об улучшении положительного коэффициента правдоподобия (КП) ГНК по сравнению с ИАЖ для прогнозирования неблагоприятного протекания перинатального периода (КП 6.2, 95% ДИ=2.3-16.9 против 2,7, 95% ДИ=1.3-5.7), но не для веса при рождении < 10-го процентиля (КП 2,6, 95% ДИ=1,7-4,0 против 2,6, 95% ДИ=1,9-3,5) в присутствии олигогидрамниона.
Для повышения надежности результатов может быть полезным проведение повторных измерений при наличии патологических показателей. Результаты оценки ОАЖ следует оценивать совместно с другими клиническими и ультразвуковыми показателями для более точной интерпретации их значений и оптимального ведения беременности.


