Комплексное лечение мужчин, страдающих трихомонадным уретропростатитом
В последние годы отмечается выраженная тенденция к увеличению количества мужчин, страдающих воспалительными заболеваниями уретрального канала и предстательной железы. Хронические уретропростатиты занимают значительное место в структуре уретрогенных воспалительных заболеваний.
Результаты исследований ряда авторов (И. И. Ильин, 1991; И.И. Мавров, 1994) показывают, что в настоящее время преобладают негонорейные уретриты, возбудителями которых нередко являются трихомонады. По данным ВОЗ Т. Vaginalis является ежегодно причиной заболевания около 200 млн. человек. От б до 15% мужчин являются его носителями. Трихомониаз имеет острое течение в 7%, подострое — в 15%, свежее торпидное — в 55 % и хроническое — в 23% случаев [2,5].
Нередко у мужчин воспалительный процесс распространяется на заднюю уретру, предстательную железу, семенные пузырьки и т. д. Особенности трихомонадного инфицирования определяют специфику клинического проявления заболевания, заключающуюся в скудности симптоматики, склонности заболевания к хроническому, бессимптомному течению, присоединению к другой патогенной флоре. С учетом определенных трудностей в диагностике трихомониаза, а так же не всегда удовлетворительных результатов лечения, становится очевидным широкое распространение трихомониазных уретропростатитов [3].
Нами, в 2000 году из 187 мужчин, страдающих хроническим уретропростатитом различной этиологии у 19 была выявлена Т. Vaginalis, у 15 — Т. Vaginalis в ассоциации с хламидиями, у 7 — Т. Vaginalis и уреаплазма. При обследовании этих пациентов (41) в первом анализе секрета простаты трихомонады обнаруживались у 12 человек (29,3%). В дальнейшем, при проведении провокационной пробы (в/м пирогенал + массаж простаты) еще у 19 мужчин выявились трихомонады. У 10 (24,4%) Т. Vaginalis определялись лишь в уретральном отделяемом.
Анализы частоты, клинических проявлений, особенности современного лечения трихомонадных уретропростатитов позволили определить принципы и методы лечения подобных больных.
Несмотря на множество схем, и методов лечения, в ряде случаев не учитываются научно обоснованные принципы подхода к этому вопросу, что приводит к неудовлетворительным терапевтическим результатам.
Поэтому проблема улучшения методов лечения уретропростатитов, особенно при смешанной урогенитальной инфекции, остается актуальной и требует дальнейшего совершенствования и поиска новых эффективных путей и способов терапии [1].
Помимо этиологического излечения, основной задачей является восстановление нормальных морфологических и функциональных особенностей пораженного органа. Для этого необходимо обеспечить и полноценное патогенетическое лечение, устранить факторы, способствующие и усугубляющие течение простатита, купировать осложнения и последствия болезни, предупредить рецидивы, при необходимости провести превентивные курсы лечения, обязательно обследовать и санировать от инфекционного агента полового партнера.
По мнению авторов [1], общая схема терапии больных хроническим уретропростатитом должна включать:
- соблюдение общего режима, гигиены половой жизни;
- противоинфекционное лечение;
- стимуляцию неспецифической реактивности организма;
- назначение общеукрепляющих средств, ферментов и витаминов;
- спазмолитические средства;
- анальгетики и противовоспалительные препараты;
- воздействие на нейротрофические и микроциркуляторные расстройства;
- местное лечение и массаж предстательной железы;
- физиотерапевтические процедуры;
- психокоррекция;
- санитарно-курортное лечение.
Мы объединили все методы лечения больных уретропростатитом в следующие группы:
- общие организационные и лечебные мероприятия;
- этиотропная терапия;
- патогенетические лечебные мероприятия;
- физиотерапевтическое и санитарно-курортное лечение;
- лечебные мероприятия по устранению осложнений и общих болезненных состояний.
Естественно, для каждого отдельного больного из этих методов и средств лечения подбирается адекватный комплекс с учетом результатов лабораторного и инструментального обследования пациента, особенностей его заболевания.
Лечение трихомонадного уретропростатита включает воздействие на возбудителя воспалительного процесса в уретральном канале и предстательной железе.
Традиционные способы лечения трихомониаза предусматривают пероральное применение препаратов имидазолового ряда (трихопола, метрогила, тинидазола и их аналогов). Препараты ряда других фармацевтических групп (нитазол, трихомонацид, осарсол, фурагин и др.) имеют сравнительно низкую эффективность и большую токсичность.
К сожалению, широкое использование препаратов имидазолового ряда в течение нескольких десятков лет по данным ВОЗ во всем мире способствовало увеличению количества штаммов трихомонад, резистентных к воздействию метронидазола. Также, входящая в их состав нитрогруппа оказывает следующие побочные эффекты: 1) появление металлического привкуса во рту, головной боли, тошноты; 2) влияние на формулу крови, вплоть до выраженной лейкопении; 3) гепатотоксичность; 4) аллергизацию и т. п.. Поэтому мы использовали антитрихомонадное средство Атрикан® 250, достаточно эффективное и наименее токсичное из указанных выше препаратов [4]. Всем больным мы назначали по схеме лечения хронического трихомониаза: во время еды по 250 мг два раза в сутки через 12 часов в течение 8 дней.
Так как у 22 мужчин трихомонады выявлялись в ассоциациях с уреаплазмами (7; 17,1%) и хламидийной инфекцией (15; 36,6%), через 4 дня после приема Атрикана® 250 на фоне неовира (противовирусное, иммуномодулирующее средство) мы назначали комбинацию антибиотиков с учетом спектра действия и степени диффузии в придаточные половые железы: перорально препараты фторхинолонового ряда в течение 10 дней, затем из группы макролидов — в течение 10 дней.
Несмотря на достижение высокой концентрации многих бактерицидных лекарств в ткани и секрете предстательной железы, выздоровления больных хроническим уретропростатитом не всегда удается добиться. Длительная антибиотикотерапия влияет на развитие иммунодефицитного состояния и активизацию кандидозной флоры. С целью предупреждения этого мы использовали назначение тимогена (через день №5) и местно уретрально свечи «Атрихол», обладающие противодрожжевым, антихламидийным и антиуреаплазменным действием, разработанными на кафедре кожных и венерических болезней (зав. – проф., д. м. н. Федотов В.П.) Днепропетровской государственной медицинской академии.
Вместе с этим, учитывая данные авторов [2;1], что исчезновение патогенных микроорганизмов в секрете простаты у некоторых пациентов отнюдь не означает исчезновение болезни, с целью стимуляции репаративных процессов при упорном течении заболевания применяли биостимулирующие препараты — стекловидное тело, спленин, апилак, ФИБС, пирогенал, плазмол, витаминотерапию, что мы так же учитывали при составлении индивидуализированных схем лечения.
В арсенал средств, показанных для лечения хронического простатита, рекомендуют включать препараты, улучшающие микроциркуляцию: традиционно эскузан, темикол, танакан. На наш взгляд в этом плане весьма перспективен новый венотоник и ангиопротектор Диовенор® 600, который мы применили у всех пациентов. Он улучшает микроциркуляцию и оксигенацию тканей органов малого таза, чем обеспечивает доставку активных лекарственных веществ в предстательную железу, обладает протективным эффектом (уменьшение проницаемости и повышение резистентности капилляров), противовоспалительным эффектом (ингибирует продукцию медиаторов воспаления, в частности ПГЕ-2 и 15-НЕТЕ, и адгезию гранулоцитов), венотонической активностью, уменьшает венозный застой в органах малого таза, снижает интенсивность болевого компонента [6,7].
Пациентам назначали Диовенор® 600 в суточной дозе 1 таб. (600 мг) однократно утром в течение 30 дней, и отмечали его хорошую переносимость и высокую эффективность.
На завершающем этапе лечения мы рекомендовали больным пептидный биорегулятор простатилен (№10), цинктерал, аевит и гентос (2-3 мес).
Местное лечение предусматривало массаж предстательной железы с троксевазиновым гелем 2 раза в неделю (№10), свечи «просталиновые» (№10), на область промежности ДКВ (№10), затем облучение инфракрасным лазером (№10-15).
К окончанию лечения клинические проявления уретропростатита были купированы у всех пациентов. Контрольное наблюдение проводилось в течение 3 – 6 – 1 2 месяцев. В 3 (7,3%) случаях отмечался рецидив трихомониаза. Дополнительно по принятой схеме больным рекомендовали нифурател по 200 мг 3 раза в день в течение четырех недель с препаратом наксоджин по 1г 2 раза в день в течение б дней, что привело к излечению.
Таким образом, среди больных хроническим уретропростатитом в 21,9% случаев Т. Vaginalis (моно- и в ассоциациях) являлась возбудителем заболевания. Применение Атрикана 250 в лечении трихомонадной инфекции дало положительный эффект в 92,7% случаев.
Очевидно, что использование препарата Диовенор® 600 оказывает выраженный терапевтический эффект при комплексном лечении больных хроническим уретропростатитом.
Лечение трихомониаза у мужчин препаратами

Лекарственные средства для лечения трихомониаза у мужчин подбираются специалистами после получения результатов обследования. Выздоровление от инфекционного заболевания происходит быстрее, если пациенты обращаются к врачам вскоре после возникновения первых признаков. Самолечение и применение неподходящих медикаментов нередко приводит к развитию осложнений, которые проявляются эректильным расстройством, бесплодием, дисфункцией мочеполовой системы.
Виды препаратов
В терапии трихомониаза применяется несколько видов медикаментозных средств. Только комплексный подход позволяет полностью устранить патогенные микроорганизмы и восстановить функцию иммунной системы. Лечебная схема включает применение:
- антибактериальных препаратов;
- фунгицидов;
- лекарств для местного использования;
- витаминно-минерального комплекса;
- иммуномодуляторов;
- физиопроцедур.
Терапия должна проходить строго по схемам, составленным специалистом. Длительность курса зависит от эффективности лечения. Антибактериальные препараты назначаются пациентам на 8-10 дней. В случае появления обострения требуется повторное применение лекарства через 3-4 недели.
Антибактериальные средства

Для устранения трихомониаза применяются различные виды антибактериальных препаратов. Наиболее эффективными являются:
-
. Благодаря входящему в состав активному веществу 5-нитроимидазолу удается быстро уничтожить возбудителя. Медикамент обладает свойством равномерно распределяться в тканях организма и подавлять различные виды инфекций. Препарат эффективен при выявлении у пациента нескольких типов бактерий и простейших. Его не применяют при серьезном нарушении печени и почек, патологии ЦНС, в первый триместр беременности. . В составе препарата присутствует метронидазол. Средство применяют при выявлении анаэробной инфекции. Тяжелое течение болезни требует внутривенного использования медикамента. По мере улучшения состояния инъекции заменяются на пероральные формы. Препарат не назначается при лейкопении, недостаточной функции почек, изменениях в ЦНС.
- Осарсол. В случае наличия аллергии на метронидазол пациенту назначают препарат на основе 3-ацетамино-4-оксифенилмышьяковой кислоты. Средство применяется при трихомониазе, запущенных формах сифилиса, дизентерии. Лечение медикаментом может способствовать возникновению токсического явления, негативно отражающегося на состоянии печени. Осарсол противопоказан при нарушении работы почек, гастроэнтеритах, язвенной болезни желудка. . Нитроимидазол, входящий в состав лекарственного средства, подавляет синтез нуклеиновой кислоты. Медикамент отличается быстрым всасыванием в пищеварительной системе и высокой абсорбцией. Орнидазол эффективен в терапии лямблиоза, трихомониаза, амебиаза, дизентерии. Средство с осторожностью назначается при эпилепсии, рассеянном склерозе, болезнях печени. . Препарат оказывает противомикробное и фунгицидное действия. Главный компонент быстро уничтожает патогенные микроорганизмы, нарушая их ДНК. Медикамент применяется при обнаружении анаэробной инфекции в органах дыхательной, пищеварительной, мочеполовой систем. Тинидазол не показан при заболеваниях крови, головного мозга.
Если на фоне приема антибактериального препарата возникли симптомы ухудшения состояния, необходимо получить консультацию у лечащего врача.
Средства для наружного применения
Устранить признаки трихомониаза можно с помощью мази, крема или геля. Они применяются вместе с таблетированной формой антибактериальных препаратов.
Самым эффективным на данный момент средством является Розамет. Медикамент выпускается в виде геля на основе 5-нитроимидазола, воска и глицерина. Он имеет антибактериальное, фунгицидное и антибактериальное действия. Розамет можно использовать в терапии вульвовагинитов, баланопоститов, хламидиоза. Средство следует наносить на область половых органов с помощью ватного тампона два раза в сутки в течение 1,5-2 месяцев.
Для устранения симптомов трихомониаза пациентам также прописывается Розекс. В составе — метронидазол. Компонент обладает противопаразитарными и антисептическими свойствами. Крем не назначается при нарушении функции ЦНС, изменениях в печени, аллергических реакциях на компоненты.
В схему терапии инфекции может входит Метрогил. В основе геля — метронидазол. Медикамент назначается при выявлении гарднереллеза и других инфекционных заболеваний. Гель противопоказан при болезни кроветворной системы, склонности к эпилепсии, дисфункции печени.
Витаминно-минеральные комплексы
Препараты, содержащие витамины и минеральные соли, прописывают пациентам для восстановления функции иммунной системы, повышения работоспособности и нормализации общего состояния. При выборе комплекса важно изучить его состав. Он должен содержать:
- витамин А, обладающий мощными антиоксидантными, регенерирующими свойствами;
- витамин С, повышающий иммунитет, предотвращающий возникновение анемических состояний, улучшающий структуру капиллярной сети;
- витамин Е, оказывающий антиоксидантное воздействие, необходимое для предотвращения появления патологического процесса в органах;
- цинк, поддерживающий функцию мочеполовой системы, устраняющий воспалительные процессы в организме.
Принимать витаминный комплекс рекомендуется после завершения курса антибиотикотерапии.
Терапия заболевания, вызванного воздействием трихомонады, проводится с помощью нескольких видов лекарств. Антибактериальные медикаменты назначаются пациентам после определения типа инфекционного агента. Самолечение трихомониаза опасно появлением осложнений в виде потери потенции, развития дисфункции мочеполовых органов. Длительно протекающее заболевание может привести к бесплодию.
Трихомониаз – симптомы, лечение, профилактика
Трихомониаз — венерическое заболевание, спровоцированное одноклеточным паразитарным микроорганизмом Trichomonas vaginals. По статистическим данным ВОЗ, это заболевание обширно распространено. Приблизительно 10% людей населяющие Землю заражены им (в некоторых социальных слоях населения достигает до 40%).
Трихомониаз, попадая в организм снижает иммунитет, вследствие чего он более подвержен инфицированию другими паразитами. В девяти случаев из десяти влагалищная трихомонада выявляется и у людей, которые болеют гонорей или хламидиозом. У людей, которые заражены трихомонадой могут не сразу выявляться симптомы заболевания (в большинстве случаях у мужчин заболевание протекает бессимптомно). Не выявленный на ранних этапах трихомониаз может впоследствии привести к воспалительным процессам органов малого таза и даже к бесплодию.
Трихомониаз – что это?
Влагалищная трихомонада (Trichomonas vaginalis) – поражает мочеполовую систему у человека. Женщины в большей степени подвержены негативному воздействию этого паразитарного микроорганизма. Во влагалище присутствует женский гормон – эстроген, он вырабатывает гликоген, который необходим для существования трихомонады. Этот микроорганизм может существовать только во влагалище, в других органах он не выживет (там отсутствует гликоген).
Мужчины, зараженные им, в большей степени являются носителями данного паразитарного микроорганизма. Болезнь зачастую проходит бессимптомно и мужчина, не зная о том, что у него трихомонада заражает своего полового партнера. В редких случаях у мужчин бывают симптомы – боль в уретре и увеличение частоты мочеиспускания.
Три вида трихомонад
- Влагалищная Трихомонада (Trichomonas vagimalis) – поражает мочеполовую систему. Вагинит и уретрит – частые болезни при заражении влагалищной трихомонадой.
- Кишечная Трихомонада (Trichomonas hominis) – поражает толстую кишку, протекает заболевание бессимптомно. Заболевание может ослабить иммунитет, что в сочетании с другими болезнями кишечника приведет к большему вреду для организма.
- Ротовая Трихомонада (Trichomonas tenax – поражает ротовую полость, так же, как и кишечный трихомониаз заболевание не проявляет симптоматику, но может повлиять на течение других заболеваний полости рта, а при болезни легких может выявится и в мокроте.
Каждый из перечисленных видов трихомонад может обитать только в определенной среде и не выживет в другой.
Как можно заразится трихомониазом?
Трихомониазом – является половой венерической болезнью. Микроорганизм трихомонады содержится в жидкостях из мочеполовых органов: в моче, в выделениях из влагалища и сперме.
Используя презерватив как стандартное профилактическое средство, шансы заразиться данным паразитом достаточно низки, т.к. ваши слизистые и секреции вашего полового партнера не будут явно взаимодействовать.
Во внешней среде трихомониаз не выживает, поэтому бытовым путем шанс заразится равен нулю. Возможно лишь заражение при таких условиях – если вы будете вытирать половые органы одним и тем же полотенцем, которое только что использовал зараженный человек. Шансы выше если в это время в ванной комнате была достаточно влажно и была подходящая температура для жизнедеятельности паразита, и их было в достаточно большом количестве. Поэтому заражение бытовым путем достаточно маловероятно, слишком много факторов, которые влияют на гибель трихомониаза.
Возможно и заражение ребенка при родах, когда он проходит родовые пути матери, которая заражена данным паразитом. Процент заражения таким путем составляет не более пяти процентов и в основном это девочки, мальчики заражаются довольно редко.
Трихомониаз передается половым путем через выделения, поэтому если у детей или подростков выявляется этот паразит, то можно предположить и насилие над ним как причину. Выявив его у детей и подростков, необходимо быть очень внимательным и серьезно отнестись к данному случаю.
Заболевания при трихомониазе
Когда у зараженного человека крепкий иммунитет, заболевание может никак не проявиться, но паразит трихомонады может усугубить существующие заболевания или способствовать заболеванию другими паразитами.
Проявление трихомониаза увеличивается при ослаблении иммунитета, что может вызвать активизацию трихомонад и проявить себя сильным воспалением. Чаще всего это связано с:
- беременностью;
- менструацией;
- сильными стрессами и гормональными сбоями;
- приемом медицинских препаратов которые снижают иммунитет – гормональные, антибиотики и др.
Симптомы и первые признаки трихомониаза
В случае инфицирования микроорганизмом в первое время каких-то явных симптомов ожидать не следует. Первые признаки заражения могут проявиться через две-четыре недели, в редких случаях через четыре-семь дней. За это время влагалищная трихомониаза по кровотоку и лимфотоку перемещается по организму и закрепляется в межклеточном пространстве, также микроб может спрятаться в другом паразите. Во втором случае будет сложнее выявить трихомониаз.
Различие симптомов вызывающие заражением трихомонадой в женском организме и в мужском различаются. Но есть определенный общий перечень симптомов, которые можно выделить:
1. Мочеиспускание более частое.
2. Жжение и рези при прохождении мочи по уретре, моча мутная с кровью и с гноем.
3. Специфические запахи (зачастую запах гнили).
4. Аномальные выделения из половых органов.
5. Покраснение и зуд половых органов.
Симптомы у мужчин
Мужчина выступает неявным носителем инфекции, у него же заболевание чаще всего не вызывает симптомов в более чем 50% случаев, если нет других сопутствующих заболеваний. В запущенных случаях может возникнуть воспалительный процесс в мочеиспускательном канале и даже простатит. Возможно покраснение вокруг мочеполовых органов, аномальные выделения, зуд, и даже к бесплодию. Трихомонадный простатит почти не поддается лечению и является хроническим заболеванием.
Симптомы у женщин
Женский организм более чувствителен к заражению трихомонадой. Поэтому симптомы у женщины проявляются уже через неделю или две (возможно и через месяц).
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода – симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов – пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Трихомониаз при беременности
При беременности иммунитет будущей мамы от природы ослабляется для того, чтобы плод успешно прикреплен и смог полноценно развиваться. Из-за ослабления иммунной системы обостряются хронические заболевания и возможность инфицирования другими паразитами сильно возрастает.
Трихомониаз не несет непосредственной угрозы плоду, но может ослабить иммунитет женщины и организм становится подверженным другим заболеванием (гонорея, герпес и др. ЗППП), что может привести к преждевременным родам, замершей беременности, заражению младенца во время родов (особенно у только что родившихся девочек, которые проходя через родовые пути, соприкоснулись с жидкостями из влагалища зараженной трихомонадой мамы), к выкидышу и т.п. Иногда трихомонада может негативно повлиять на внутриутробное развитие плода. Поэтому у беременных обязательно берут анализы для диагностики трихомоноза.
Трихомониаз: осложнения и последствия
Три варианты течения заболевания:
- Латентная форма. Чаще всего мужчин, реже у женщин. У человека не проявляются симптомы заболевания, они являются лишь переносчиком.
- Легкая форма заболевания: небольшим воспаление половых органов.
- Тяжелая форма: воспаление переходит на все органы малого таза.
Тяжелая форма очень опасна для организма, которая может привести к непоправимым последствиям и опасным осложнениям. В мужском организме чаще всего инфекция не вызывает никаких симптомов, он может не знать, что является переносчиком паразитарного организма трихомонады и заражать своих половых партнеров. Для того чтобы обезопасить их и себя, необходимо планово проходить обследования, не реже одного раза в год.
Одно из самых серьезных осложнений – спайки. На слизистой при воспалении из-за паразита образуются ранки, которые образуют фибриновые тяжи и рубцы. Что в последствии образуются патологии:
- У мужчин спайки в простате приводят к болям в тазовой области и к бесплодию.
- Усложняется отток мочи из-за сужения и изменения уретры
- Спайки нарушают естественное смущение органов что вызывает боли внизу живота.
- Нарушение менструального цикла у женщин, беременность протекает с осложнениями как для мамы, так и для плода.
- Женское бесплодие из-за спаек. Они усложняют прикрепление оплодотворенной яйцеклетки, т.к. маточная труба сужена из-за рубцов и яйцеклетке сложнее попасть внутрь.
Лечение трихомониаза, который перешел в тяжелую форму, длительное и сложное, т.к хирургу необходимо удалить хирургические спайки, восстановить все функции органов малого таза. Для восстановления показаны массаж, физиотерапия, физические упражнения и соблюдение здорового образа жизни.
Лечиться от трихомониаза стоит сразу, как только диагностировали показала наличие трихомонады, даже если болезнь бессимптомная. Чем дольше паразит находится в организме человека, тем больше вреда он наносит.
Диагностика трихомониаза
Проходить обследования необходимо не реже одного раза в год. Мужчинам лучше чаще, особенно если не имеют постоянного полового партнера., т.к. у них чаще всего заболевание трихомониазом проходит бессимптомно, а также если:
- Вы планируете забеременеть.
- При появлении симптомов ЗППП или при аномалии в области половых органов.
- Перед операциями на органах малого таза.
- После незащищенного полового акта.
В зависимости от вида выбранного исследования ЗППП сдаются на анализ кровь или мазок из влагалища и уретры.
Четыре вида диагностики инфекции:
- ПЦР (Полимеразная цепная реакция) – анализ выявляет следы ДНК инфекции. Этот метод является одним из самых точных, результат выдается через сутки.
- ИФА или другие серологические методы – находят антитела к патогену. Данный метод не всегда точен, часто есть случаи ложноположительных результатов.
- Микробиологическое исследование. Биоматериал помещают на питательную среду и в благоприятные для трихомонады условия, где он активно размножается. Результат исследования выдается через пару дней.
- Исследование под микроскопом. Специалистом изучается мазок под микроскопом. Данный метод самый неэффективный, потому что патоген может маскироваться в межклеточном пространстве или в других клетках.
Лечение трихомониаза
При выявлении трихомониаза к лечению следует приступить сразу же, не откладывать на потом. Противопротозойные препараты назначаются врачом индивидуально каждому пациенту. Закончив курс лечения назначенный врачом, через определенное время проводится контрольное обследование, т.к. трихомониаз довольно сложно с первого раза вылечить.
Для острого и хронического заболевания назначаются препараты – Метронидазол или Трихопол. Курс приема препарата врач назначает сам. Схема приема препарата назначается врачом с учетом вашего течения болезни. Зачастую назначают три раза в день по две таблетки с интервалом в восемь часов в течении 1 недели. Для женщин схема отличается: 2 раза в день по одной таблетке через равный промежуток времени, одновременно с приемом таблеток вводятся вагинальные свечи в течении 10 дней.
Метронидазол можно заменить на Орнидазол, Тиберал. Тинидазол др. Орнидазол назначают 2 раза в день утром и вечером после еды в течении 5 дней. Тинидазол назначают однократно 4 таблетки (1 таблетка 2 г).
Для беременных и мам кормящих грудным молоком эти таблетки противопоказаны, им назначают Орнидазол.
Женщинам назначаются крема и свечи для локальной борьбы с патогеном. Назначают такие препараты:
- Вагинальные таблетки Трихопол, Метронидазол или Клион. По одной таблетке во влагалище перед сном 10 дней.
- Вагинальные таблетки Тержинан — оказывает противовоспалительное действие и устраняет сопутствующие инфекции. По одной таблетке во влагалище перед сном в течение 10-20 дней.
- Макмиррор — вагинальные капсулы, имеет в составе нифурател. Назначают во влагалище по одной свече в течение восьми дней.
- Метрогил вагинальный гель. Имеет в составе 10 мг метронидазола на 1 г средства. Вводится 2 г однократно или по 500 мг дважды в день — десять дней.
Во время лечения микрофлора влагалища сильно пострадает, поэтому необходимо ее восстановить. Назначают свечи с полезными бактериями (например, Вагилак).
В период лечения рекомендуется воздержаться от половых контактов, вести здоровый образ жизни, укреплять иммунитет и соблюдать правила личной гигиены.
Для правильного и эффективного лечения следует обратиться к специализированному врачу, не занимайтесь самолечением. Самолечение может привести к серьёзным последствиям на ваш организм.
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии – как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи – Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Трихомониаз: особенности диагностики и лечения

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 07.05.2020
- Время чтения: 1 mins read
Трихомониаз – это инфекция, передающаяся половым путем. Может поражать женщин и мужчин.
Из всех венерических заболеваний трихомониаз занимает лидирующее место по обращению к специалистам по поводу урогенитальных инфекций – вагинита и неспецифического уретрита. При отсутствии лечения, трихомониаз повышает риск заражения ВИЧ.
Что такое трихомониаз?
Трихомониаз относится к наиболее распространенным венерическим заболеваниям невирусной этиологии. По оценкам ВОЗ, ежегодно заражаются трихомониазом минимум 250 млн человек. Возбудитель чаще поражает женщин, чем мужчин.
Болезнь вызывается простейшим микроорганизмом T.vaginalis. Легко поддается лечению, но при отсутствии симптомов легко распространяется. Часто происходит повторное заражение. Бессимптомное течение более характерно для женщин, поэтому они считаются основными переносчиками инфекции.
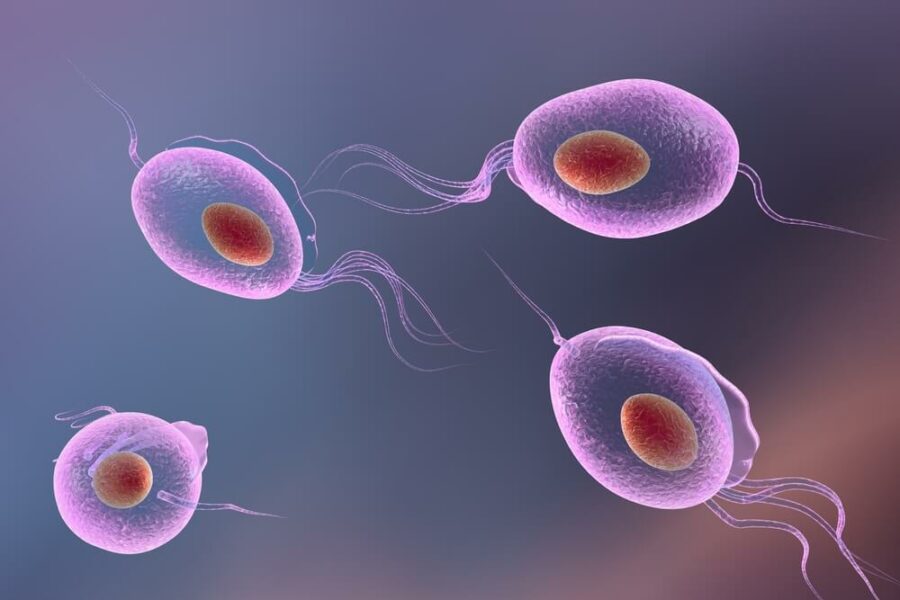
Возбудитель трихомониаза и его особенности
Возбудитель – Trichomonas vaginalis – относится к простейшим одноклеточным микроорганизмам. Имеет жгутики, благодаря чему может свободно перемещается. Образуя выросты цитоплазмы (псевдоподии) паразит проникает в межклеточные пространства.
Трихомониаз
Trichomonas vaginalis живет только в организме человека. Во внешней среде он быстро гибнет легко разрушаясь под действием температуры выше 45 °C, воздуха и солнечных лучей. При этом паразит обитает только в органах мочеполовой системы, поэтому заражение этой инфекцией называется урогенитальный трихомониаз. Кроме трихомонады влагалищной, различают также T.hominis (кишечная) и T.tenax (обитает в полости рта).
Особенность Trichomonas vaginalis состоит в том, что они поглощают другие микроорганизмы и при этом их не переваривают. Находясь внутри простейшего, эти патогенные бактерии защищены от действия лекарств и их достаточно сложно обнаружить. Таким образом легко происходит транспорт других возбудителей (хламидий, гонококков, микоплазм) в мочеполовые органы.
Противомикробные и противопротозойные средства излечивают трихомонадную инфекцию, но возможен рецидив. Повторное заражение встречается у 1 из 5 человек через три месяца после лечения. Если трихомониаз не лечить, инфекция может сохраняться в течение длительного времени. Эффективных домашних средств для лечения трихомониаза не существует.
Как передается трихомониаз?
Пути распространения трихомониаза:
- Вагинальный, оральный или анальный половой контакт при отсутствии барьерных средств защиты (презерватив мужской или женский). Трихомониаз может распространяться даже при отсутствии симптомов. Это означает, что можно заразиться трихомониазом от человека, у которого нет признаков заболевания.
- Через контакт с гениталиями, в том числе при отсутствии полового акта и эякуляции.
- Во время естественных родов.
Инфекция T. vaginalis во время беременности может привести к преждевременным родам и низкому весу новорожденного.
Каковы признаки и симптомы трихомониаза?
Во многих случаях наблюдается бессимптомное течение урогенитального трихомониаза. По некоторым данным отсутствие или минимально выраженные симптомы наблюдаются в 70-80% случаев. У большинства инфицированных женщин нет никаких признаков заболевания.
Если есть признаки или симптомы инфекции, они могут появиться через 5-28 дней после заражения и могут включать ряд симптомов.
- Раздражение и зуд половых органов.
- Покраснение кожи наружных половых органов.
- Жжение при мочеиспускании;
- Дискомфорт во время интимных отношений и мочеиспускания (дизурия и диспареуния).
- Боль внизу живота (редко).
- Пенистые выделения из влагалища (чаще, желтоватые или зеленоватые), которые имеют необычный неприятный запах.
- Воспаление и покраснение вульвы.
- Поражение слизистой оболочки половых органов в виде эрозий или язв.
- Выделения (слизистые) из уретры.
- Гематоспермия (редко).
- Высыпания на головке полового члена.
Диагноз основывается на выявлении паразита путем микроскопического исследования выделений из влагалища или уретры. Лучший тест на трихомонадную инфекцию – амплификация ДНК (ПЦР) и РНК (NASBA).
Чем опасен урогенитальный трихомониаз?
- Повышает риск передачи и заражения ВИЧ (по оценкам специалистов в 3-4 раза).
- Осложняет беременность (преждевременные роды и дефицит веса новорожденного).
- Инфекция может привести к раку предстательной железы вследствие длительного воспаления при бессимптомном течении уретрита и простатита.
- Повышает риск рака шейки матки вследствие возможного сочетанного инфицирования с высокоонкогенными ВПЧ.
Трихомониаз и ВИЧ
Установлено, что урогенитальный трихомониаз связан с повышенным риском заражения ВИЧ. По статистике, до 53% женщин с ВИЧ-инфекцией также инфицированы T. vaginalis, причем, трихомониаз у пациенток часто вызывает воспалительные заболевания тазовых органов.
Установлено несколько причин, почему трихомониаз приводит к увеличению риска заражения ВИЧ:
- При трихомониазе возникают крошечные участки кровоизлияния в слизистых оболочках, таким образом ВИЧ-инфекция легко попадает в кровь,
- Паразитический микроорганизм T. vaginalis расщепляет фермент, который блокирует прикрепление ВИЧ к клеткам.
Таким образом урогенитальный трихомониаз способствует заражению ВИЧ-инфекцией и ее передаче.
В каких случаях рекомендуется обследование на урогенитальный трихомониаз?
- Подозрение на воспалительный процесс мочеполовых органов (уретрит, вагинит);
- Выявление любой ИППП, в том числе у партнера;
- В период беременности (на первичном осмотре, на сроке 28-29 недель и 38-40 недель);
- Перед родами, если женщина не состояла на учете или не была обследована на ИППП;
- Перед оперативными вмешательствами на половые органы малого таза;
- При смене полового партнера.
Как диагностируется трихомониаз?
Анамнез. При сборе анамнеза выясняют:
- симптомы;
- перенесенные ИППП;
- наличие нового сексуального партнера.
У женщин при гинекологическом осмотре характерны:
- отек и гиперемия влагалища;
- эрозивно-язвенное поражение слизистой влагалища;
- кровоизлияния на шейке матки – петехии, из-за чего шейку называют “клубничная”;
- характерные серо-зеленоватые или серо-желтые вагинальные выделения с запахом “рыбы”.
У мужчин при осмотре выявляются:
- отек, покраснение наружного отверстия мочеиспускательного канала;
- слизистые выделения из уретры;
- поражение крайней плоти эрозивно-язвенное.
Поскольку симптомы трихомониаза похожи на симптомы других ИППП и часто встречаются сочетанные инфекции, поэтому проводят дифференциальную диагностику в отношении:
- хламидиоза, гонореи, микоплазмоза (Mycoplasma genitalium);
- заражений условно-патогенными микроорганизмами (бактериальный вагиноз, кандидоз);
- аллергических вагинитов;
- аллергических баланопоститов.
Для выявления возбудителя используют: микроскопическое исследование, молекулярно-биологические методы, исследование культуры.
Образцы для исследований:
- Первая порция мочи утром;
- Мазок. Берут строго через 3 часа после мочеиспускания. Время можно сократить до 1 часа при выраженных характерных выделениях. У женщин забор образцов проводится при отсутствии месячных.
Микроскопия . Необходимое условие для получения правильных результатов: исследование сразу после забора материала (“влажный мазок” из влагалища, канала шейки, уретры у мужчин), поскольку трихомонада вагиналис нестойкие и быстро гибнут в окружающей среде. Например, при задержке доставки мазка в лабораторию на 1 час результативность снижается на 20%.
Мазок исследуют под микроскопом, при обнаружении микроорганизмов диагностируют трихомониаз. Метод максимально специфичен (до 100%) и чувствителен (до 60-70%) при выраженных симптомах заболевания.
Микроскопия окрашенного мазка не применяется в связи с низкой чувствительностью (до 40%).
Молекулярно-биологические (методы амплификации нуклеиновых кислот). Среди них выделяют: амплификация рибонуклеиновых кислот РНК (NASBA) и выделение ДНК (ПЦР). Для анализа берется первая утренняя моча, соскоб уретры, влагалища, цервикального канала.
Тесты отличаются высокой чувствительностью (95-100%) и специфичностью (95-100%) и достоверным результатом. Например, у женщин исследование мочи и вагинального мазка методом NASBA имеет 100% результат выявления инфекции.
Исследование культуры (посев T.vaginalis на чувствительные среды и выращивание). До появления молекулярно-биологических методов использовался широко, особенно при бессимптомном течении заболевания, поскольку более чувствителен, чем микроскопия (70-85%).
Сейчас используется редко, потому что достаточно трудоемкий, длительный и не дает точных результатов по сравнению с ПЦР или NASBA.
Пап-тест для выявления T.vaginalis не используется (хотя выявление его возможно) вследствие большого числа ложноположительных и ложноотрицательных результатов.

Трихомониаз – профилактика
Как лечить трихомониаз?
Трихомониаз легко излечивается одним из двух препаратов:
- метронидазол,
- тинидазол.
Это противомикробные и противопротозойные средства. Применяются таблетки для приема внутрь, местное лечение не используется, так как не эффективно.
- метронидазол 2 г в разовой дозе,
- или тинидазол 2 г в разовой дозе.
Альтернативный режим: прием метронидазола 500 мг внутрь 2 раза в день, курс 7 дней.
Из двух препаратов преимущество отдается тинидазолу, поскольку у него больше концентрация в крови и слизистых мочеполовых органов и он имеет более длительный период полувыведения (12,5 часов), чем метронидазол (7,3 часа), отсюда более эффективно убивает T.vaginalis и снимает симптомы заболевания.
Доказано, что рекомендованные режимы метронидазола приводят к излечению в 84%-98% случаев, рекомендованный режим тинидазола приводит к излечению в 92%-100% случаев.
Как лечится персистирующий или рецидивирующий урогенитальный трихомониаз
Наибольшее количество рецидивирующих инфекций T. vaginalis являются результатом повторного заражения, однако, иногда излечение не происходит из-за устойчивости микроорганизма к препаратам. При вагинальном трихомониазе резистентность к метронидазолу может быть в 4-10% случаев, а резистентность к тинидазолу – в 1%.
Резистентный трихомониаз вызывает беспокойство, поскольку существует мало альтернатив стандартного лечения. Однократный прием лекарств для лечения рецидивирующего трихомониаза (если он не является вероятным результатом реинфекции) не применяется.
Назначается: метронидазол по 500 мг внутрь, два раза в день, курс 7 дней.
Если после этого лечения инфекция сохраняется, назначается: метронидазол по 2,0 г ежедневно, курс 7 дней или тинидазол по 2,0 г ежедневно, курс 7 дней.
В случае, когда все эти режимы не приводят к излечению инфекции (что маловероятно), назначается высшая доза тинидазола по 2–3 г 14 дней, часто в комбинации с интравагинальным введением тинидазола.
Иногда назначается определение чувствительности микроорганизмов к нитроимидазолам при рецидивирующем трихомониазе.
Правила приема препаратов и лечения
- Откажитесь от алкоголя. Абсолютно противопоказан алкоголь как во время лечения, так и после него (в течение 24 часов после окончания терапии метронидазолом и 72 часов после окончания терапии тинидазолом), поскольку сочетание этих препаратов приводит к дисульфирамоподобной реакции.
- Принимайте все лекарства. Даже если симптомы исчезнут, нужно закончить курс лечения.
- Необходимо обследование и лечение (по показаниям) партнеров даже при отсутствии признаков инфекции.
- Избегайте интимных контактов пока не пройден курс лечения. Даже после того, как закончите принимать лекарства, вы можете снова получить трихомониаз, если практиковать незащищенные половые контакты с носителем инфекции.
- Обратитесь к венерологу повторно, если есть симптомы, которые не проходят в течение нескольких дней после приема препаратов.
Можно ли самостоятельно вылечить трихомониаз?
В некоторых источниках для избавления от урогенитального трихомониаза указывают:
- интравагинальный Бетадин (повидон-йод);
- Клотримазол;
- раствор уксусной кислоты;
- Фуразолидон;
- фиалка;
- ноноксинол-9;
- раствор перманганата калия.
Эти средства не применяются и не рекомендуются для лечения трихомониаза. Они не просто неэффективны, но и могут нанести вред, например, возможны ожоги слизистых и длительно текущая инфекция из-за отсутствия лечения.
Доказано, что никакие местные средства против трихомониаза неэффективны и не приводят к гибели микроорганизма.
Влияет ли трихомониаз на беременность?
Беременные женщины с трихомониазом подвержены более высокому риску преждевременных родов (до 37 недель беременности) или рождению ребенка с низким весом.
Инфекция T. vaginalis у беременных женщин связана также с другими неблагоприятными исходами беременности, в частности преждевременным разрывом плодных оболочек. Хотя сами трихомонады не проникают в плодные оболочки, опасность представляет то, что эти микроорганизмы способствуют проникновению других более опасных патогенов, например хламидий. Преждевременные роды и низкий вес при рождении повышают риск возникновения проблем со здоровьем и развитием при рождении и в более позднем возрасте.
Перинатальная передача инфекции встречается достаточно редко, однако необходимо лечение беременной, поскольку это поможет предотвратить респираторную или генитальную инфекцию новорожденного.
Метронидазол можно использовать для лечения трихомониаза на любой стадии беременности. Тинидазол при беременности не применяется из-за отсутствия клинических данных о безопасности. Рекомендуемая схема терапии трихомониаза у беременных женщин: прием метронидазола 2 г в разовой дозе.
Можно ли принимать лекарства для лечения трихомониаза, в период кормления грудью?
Да, можно применять метронидазол при грудном вскармливании. Однако, следует воздержаться от кормления на период от 12 до 24 часов после лечения трихомониаза у кормящей матери одной дозой метронидазола 2 г.
Иногда проводится лечение метронидазолом (400 мг три раза в день в течение 7 дней), что приводит к снижению его концентрации в грудном молоке и считается совместимым с грудным вскармливанием в течение более длительных периодов времени.
Тинидазол для кормящих женщин противопоказан.
Как можно предотвратить трихомониаз?
Лучший способ предотвратить трихомониаз или любую ИППП – воздержание от интимных отношений.
Во время интимных отношений можно снизить риск заражения ИППП следующими способами:
- Используйте презервативы . Презервативы – лучший способ предотвратить ИППП во время секса. Поскольку заражение и передача могут происходить и без эякуляции, необходимо обязательно надевать презерватив до контакта с влагалищем, ртом или аналыным отерстием. Другие методы контроля рождаемости, такие как противозачаточные таблетки, уколы, имплантаты или диафрагмы, не защитят от ИППП. Пройдите обследование. Убедитесь, что ваш партнер также прошел тестирование на ИППП прежде чем заниматься сексом.
- Практикуйте моногамные отношения.
- Ограничьте количество сексуальных партнеров . Риск заболеть ИППП возрастает в зависимости от количества ваших партнеров.
- Женщинам не рекомендуется спринцевание. Оно удаляет полезные бактерий во влагалище, которые защищают от инфекции. Это может увеличить риск заражения ИППП.
- Не злоупотребляйте алкоголем . Употребление слишком большого количества алкоголя или употребление наркотиков увеличивает рискованное поведе ние и может подвергнуть риску сексуального насилия и возможного контакта с ИППП.
Методы работают лучше всего, когда используются вместе.
Трихомониаз: симптомы у мужчин, лечение

Бесплодие, простатит и импотенция – наиболее неприятные последствия трихомониаза у мужчин. Возбудитель этой инфекции способен поражать внутренние половые органы мужчины, вызывая сексуальные расстройства и нарушение репродуктивной функции. При этом заражение часто происходит легко и незаметно для человека.
Что такое «трихомониаз»?
Трихомониаз – инфекция, передающаяся половым путем и вызывающая воспаление мочеполового тракта. Причина заболевания – заражение возбудителем – влагалищной трихомонадой, одноклеточным паразитом из группы простейших (Trichomonas vaginalis).
Существуют еще ротовая и кишечная разновидности трихомонад, но эти возбудители признаны условно-патогенными и к развитию болезней у людей с нормальным иммунитетом не приводят. Несмотря на то, что заболеваемость трихомониазом в РФ идет на убыль, в структуре заболеваемости ИППП трихомонадная инфекция сохраняет лидирующие позиции. Так, в 2018 году заболеваемость трихомониазом в России составила 42,8 тысячи на 100 тысяч населения, что превышает заболеваемость гонореей, хламидиозом, сифилисом.
Возбудитель трихомониаза
Влагалищная трихомонада – жгутиковый простейший паразит, способный менять форму на округлую, грушевидную, полициклическую, амебовидную. Подвижность и изменчивость формы, наличие ферментов, разрушающих белковые структуры, позволяют возбудителю инфекции легко проникать в межклеточные пространства и проникать из мочеиспускательного канала во внутренние половые органы мужчин.
Трихомонада вырабатывает фермент гиалуронидазу, которая «разрыхляет» ткани и связи между клетками и провоцирует воспаление уретры, распространяясь по лимфатическим пространствам и кровеносным сосудам на предстательную железу и органы мошонки.
Важно! Трихомонады вырабатывают особые антигены, которые нейтрализуют клетки иммунной системы, поэтому инфекция часто протекает бессимптомно.
Возбудители трихомониаза обладают способностью к незавершенному фагоцитозу – захватыванию других клеток и микроорганизмов. Поэтому эти организмы могут создавать в себе «депо» возбудителей других ЗППП – хламидиоза, гонореи, микоплазмоза, кандидоза, генитальных вирусов и способствовать совместному заражению несколькими половыми инфекциями.
Заражение у мужчин возможно при вагинальном, оральном или анальном сексе. Наиболее частый возраст заражения трихомониазом у мужчин – 20–30 лет.
Трихомонадная инфекция у женщин и мужчин отличается своими проявлениями. У женщин она чаще протекает с симптомами, что заставляет обратиться за медицинской помощью. Для мужчин характерно стертое течение инфекции. Диагностировать трихомониаз у женщин проще в связи с особенностью возбудителя поражать влагалище. У мужчин возбудитель чаще поражает предстательную железу и выявляется сложнее. Поэтому трихомониаз регистрируют у женщин в 4–10 раз чаще, чем у мужчин.
Инкубационный период
Первые признаки трихомониаза у мужчин появляются в среднем через 5–7 дней после заражения. Инкубационный период может занять от 2–5 дней до 2–5 недель после интимного контакта. Срок зависит от количества и вирулентности (опасной активности) трихомонад, попавших в мочеиспускательный канал, а также от особенностей иммунитета организма, возраста, наличия других инфекций мочеполового тракта, сопутствующих заболеваний и принимаемых лекарств.
Рисунок 1. Развитие трихомониаза. Источник: СС0 Public Domain
У мужчин форма протекания инфекции зависит от срока заражения и наличия клинических проявлений:
- Трихомонадоносительство, которое отличается бессимптомным течением.
- Свежий трихомониаз с давностью инфицирования до 2 месяцев – редко протекает в острой и подострой формах с клиническими проявлениями, которые заставляют мужчину обратиться к врачу. Чаще имеет торпидное течение с минимальными жалобами и проявлениями.
- Хронический трихомониаз, при котором длительность заражения превышает 2 месяца. Возникает как первично-хронический процесс либо является исходом нелеченной инфекции с минимальными проявлениями.
Классификация трихомониаза у мужчин
Чаще всего вагинальная трихомонада поражает у мужчин эпителиальные клетки мочеиспускательного канала, семенные пузырьки и предстательную железу. Изначально паразит прикрепляется к эпителиальным клеткам уретры. За счет своих биологических особенностей трихомонады проникают во внутренние половые органы — их привлекает секрет предстательной железы, богатый питательными веществами.
На ранних этапах инфицирования у мужчин поражается нижний отдел мочеполового тракта, и трихомониаз может проявляться в виде:
- баланита и баланопостита – воспаления головки и крайней плоти полового члена;
- уретрита – воспаления мочеиспускательного канала;
- цистита – воспаления мочевого пузыря.
Трихомониаз верхних отделов мочеполового тракта протекает в виде:
- воспаления семенных пузырьков (везикулита);
- простатита – поражения предстательной железы;
- эпидидимита – воспаления придатка яичка.
Симптомы трихомониаза
Наиболее частые симптомы у мужчин – это проявления уретрита, которому характерны:
- зуд и жжение в мочеиспускательном канале в покое и при мочеиспускании;
- скудные жидкие серовато-желтые выделения из уретры;
- покраснение и отечность наружного отверстия мочеиспускательного канала.
При баланопостите возникает покраснение и мелкие эрозии или язвочки в области головки полового члена, болезненность во время секса.
Уретрит и баланопостит более характерны для свежих проявлений инфекции. Симптомы уретрита могут проходить самостоятельно и периодически возобновляться. Если признаки уретрита исчезли сами и без лечения – значит процесс перешел в хроническую стадию и грозит развитием осложнений.

Фото: suriyawutsuriya / freepik.com
Цистит при трихомониазе сопровождается болью в надлобковой области, болезненностью в конце мочеиспускания, патологией в общем анализе мочи — в виде повышения уровня лейкоцитов и появления в ней белка. Следует отметить, цистит у мужчин развивается редко из-за особенности строения мочевыводящих путей (длинный, по сравнению с женским, мочеиспускательный канал).
Кровь в моче или сперме может свидетельствовать о воспалительном поражении семенных пузырьков – везикулите. Этот симптом – повод незамедлительно обратиться к врачу.
Наиболее неприятные симптомы для мужчин – признаки простатита. Это боли в области нижней части живота и крестца, отдающие в промежность и прямую кишку, частые и болезненные мочеиспускания, проблемы с эрекцией и семяизвержением. При воспалении придатка яичка появляются боли в области мошонки, незначительное увеличение размеров придатка. Возникновение везикулита, простатита, эпидидимита нарушают сперматогенез, приводят к снижению подвижности сперматозоидов и увеличению патологических нежизнеспособных форм мужских половых клеток.
Диагностика трихомониаза
Источник: Nephron
Учитывая, что почти в половине наблюдений трихомониаз у мужчин протекает бессимптомно, а также то, что клинические проявления инфекции мало отличаются от симптомов других ИППП, решающий момент в диагностике заболевания – обнаружение возбудителя лабораторными методами.
Для этого применяются три методики.
Исследование биологического материала под микроскопом
В качестве образца для исследования может быть мазок выделений из уретры, секрет предстательной железы после проведения специального массажа, осадок центрифугированной мочи. Для микроскопии исследуют неокрашенные (нативные) препараты, обработанные специальными красками. В нативных мазках можно зафиксировать движения трихомонад.
Для качественной диагностики в этом случае время между забором материала и исследованием в лаборатории должно быть минимальным (не превышать 10 минут), так как трихомонада быстро теряет свою подвижность вне организма.
В окрашенных мазках выявление трихомонад в уретре методом микроскопии возможно в 36–82 % наблюдений. Это зависит от качества забора материала, опыта лаборанта, выполнения пациентом условий для взятия мазка.
Рекомендуется повременить с мочеиспусканием 3–4 часа перед исследованием и исключить в течение недели прием лекарств, обладающих активностью в отношении возбудителей ИППП.
Преимущества микроскопии окрашенного мазка заключаются в оценке воспалительной реакции уретры по уровню лейкоцитов и возможностью обнаружения других возбудителей половых инфекций.
Молекулярно-биологическая диагностика (ПЦР)
ПЦР применяют для обнаружения ДНК вагинальной трихомонады. В сравнении с другими методами отличается самой высокой чувствительностью и специфичностью (97–99 %).
Материалом для исследования могут быть соскоб из уретры, моча, секрет предстательной железы и эякулят.
Культуральная диагностика
При культуральной диагностике производится посев биоматериала на специальные среды с помещением их в термостат. Чувствительность данного метода достигает 95 %, но срок оценки результата обычно превышает неделю, что ограничивает его применение по сравнению с ПЦР.
Важно! При наличии клинических симптомов уретрита проведение массажа предстательной железы для получения сока не рекомендуется с целью недопущения возможности распространения воспалительного процесса на простату.
Для дополнительной диагностики локализации патологического процесса в организме мужчины врач может назначить УЗИ органов мошонки, трансректальное ультразвуковое исследование предстательной железы (ТРУЗИ), проведение анализов мочи.
Лечение

Источник: jarmoluk/Pixabay
Лечением трихомониаза у мужчин занимается врач дерматолог-венеролог. Перед началом терапии трихомониаза рекомендуют:
- Подтверждение диагноза лабораторным методом и обследование на все возможные ИППП.
- Обследование всех половых партнеров для их санации и определения возможного срока инфицирования.
Медикаментозное лечение
Для лечения трихомониаза применяют препараты, которые убивают простейших. К ним относят лекарства группы нитроимидазола и его производных (орнидазол, тинидазол).
В случае наличия смешанных половых инфекций проводится сочетанная терапия нитроимидазолами и чувствительными антибиотиками либо последовательное лечение противотрихомонадными средствами, затем – антибактериальными.
Лекарства принимают обычно в форме таблеток, но при тяжелых осложненных случаях трихомониаза, врач может назначить внутривенные препараты.
Кроме противотрихомонадных препаратов, при наличии осложнений у мужчин применяют симптоматические средства. Например, нестероидные противовоспалительные препараты в лечении эпидидимита, альфа-адреноблокаторы и миорелаксанты в терапии простатита.
Важно! Сочетание приема противотрихомонадных препаратов с алкогольными напитками недопустимо из-за риска развития нежелательных реакций: тошноты, рвоты, головной боли, тахикардии, падения АД.
На современном этапе не рекомендуется проведение системной энзимотерапии, иммуномодулирующей терапии и терапии местными антисептическими препаратами.
Физиотерапия
Физиотерапевтические методики и народные средства не применяются в лечении трихомониаза, поскольку доказательств их эффективности нет. При малейших подозрениях на возможность инфицирования важно не терять время и обратиться к специалистам.
Народная медицина
Средства из этой категории неэффективны. Любые способы избавиться от трихомониаза с помощью припарок, самодельных мазей, заговоров и прочих средств народной медицины не приведут к излечению, и могут только усугубить ситуацию. С трихомониазом надо обращаться к врачу.
Возможные осложнения
Особенность биологических свойств возбудителя и преобладание у мужчин скрытого или малосимптомного течения инфекции приводят к поражению предстательной железы, возникновению везикулита, эпидидимита. Поэтому возможный исход невыявленного и нелеченного трихомониаза у мужчин – бесплодие. Кроме того, возникает нарушение микробиоценоза мочеполового тракта с присоединением других патогенных микроорганизмов, поддерживающих хроническое воспаление в предстательной железе. Длительное течение простатита впоследствии может привести к развитию онкологического заболевания.
Профилактика
Ограничение числа половых партнеров и своевременные проверки у гинеколога — лучший способ не допустить развитие трихомониаза или других ИППП. Также важно не забывать пользоваться презервативом.
При наличии малейших подозрений на инфекцию нужно как можно раньше обратиться к врачу для полноценной диагностики и пройти соответствующее лечение, строго выполняя рекомендации специалиста. Не помешает ежегодное профилактическое обследование на ЗППП даже при отсутствии жалоб и симптомов.
Фото: romanzaiets / freepik.com
Заключение
Урогенитальный трихомониаз – распространенная инфекция среди мужчин репродуктивного возраста, которая может протекать с дебютом заболевания и иметь скрытое бессимптомное течение.
Для диагностики возбудителя предпочтительно использование метода ПЦР или сочетание нескольких методов лабораторной диагностики.
Частое сочетание трихомониаза с другими возбудителями ЗППП и микробными ассоциациями требует комплексного обследования на все половые инфекции и полноценного одновременного лечения всех половых партнеров.
Повторные заражения трихомониазом возможны, так как стойкого иммунитета не формируется. Арсенал лекарственных препаратов невелик, трихомонады способны формировать устойчивость к фармпрепаратам, поэтому важна профилактика первичного и повторного инфицирования.
Трихомониаз – причины, симптомы у мужчин и женщин, диагностика и эффективное лечение
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Трихомониаз – это паразитарное заболевание, известное с древних времен, передающееся половым путем и вызывающее воспаление слизистой оболочки мочеполовых органов женщин и мужчин.
В основе заболевания лежит особый вид микроорганизмов называемых простейшими. В природе встречается много видов простейших микроорганизмов. Одни из них живут в воде, почве, другие паразитируют в организмах животных и человека.
Кто такие трихомонады, виды трихомонад
- Мочеиспускательный канал
- Влагалище
- Простата
Пути инфицирования трихомонадой
Трихомониаз очень распространенное заболевание. Нет такого места на земле, где не существовало бы данного микроорганизма. По некоторым данным трихомониаз встречается как у мужчин, так и у женщин, молодого и зрелого возраста, ведущих активную половую жизнь. Передается заболевание преимущественно половым путем, то есть посредством незащищенных половых связей.
Существует также контактно-бытовой путь передачи инфекции, но риск заражения очень незначителен, поскольку на одежде, полотенцах постельном белье паразиты продолжают жить вне организма очень небольшой промежуток времени, около 10-15 минут.
Причины развития трихомониаза
- частые случайные половые связи
- несоблюдение правил гигиены
- менструация
- беременность
- Резкое покраснение и отек слизистой
- Отслоение поверхностного слоя клеток
- Мелкоточечные кровоизлияния
- Повышение местной температуры
Симптомы трихомониаза, фазы развития заболевания
Симптомы трихомониаза у женщин

При трихомониазе в первую очередь поражается слизистая оболочка влагалища. Слизистая оболочка мочеиспускательного канала (уретра), мочевой пузырь. Выводные протоки больших желез преддверия влагалища (выделяют секрет для уменьшения трения во время полового акта), в патологический процесс вовлекаются намного реже.
При описании клинических симптомов очень важно учитывать возраст пациентов. Так трихомониаз преимущественно встречается у молодых женщин репродуктивного возраста от 18 до 45 лет, то есть ведущих активную половую жизнь.
Период инкубации, то есть время, прошедшее от момента проникновения паразитов до появления первых клинических симптомов, оно примерно составляет от 3-5 дней до 20-30 дней. В данный промежуток времени трихомонады только начинают размножаться и не причиняют значительных повреждений слизистой оболочки. Женщины в данный промежуток времени чувствуют себя здоровыми, отсутствуют какие либо симптомы трихомониаза.
- Нестерпимый зуд, жжение в области влагалища, вокруг половых губ. Зуд объясняется раздражающим воздействием трихомонад на стенки влагалища и пенистыми выделениями (секретом).
- Покраснение и расчесы кожи в промежностной области, половых губ (больших и малых). Появляются вследствие зуда в указанных областях.
- Пенистые выделения с характерным неприятным запахом. Объем выделений зависит от фазы течения заболевания. От обильных белей (выделения) желтого цвета, при остром прогрессирующем течении, до скудных выделений серого цвета, при хроническом вялотекущем процессе. Пенистость и обилие секрета появляется вследствие жизнедеятельности параллельно с трихомонадами, особого вида бактерий, которые выделяют газ.
- Слизисто-гнойных выделений, иногда с прожилками крови
- Зуда в области преддверия влагалища
- Редко небольшие кровотечения после половых контактов
Беременность и трихомониаз
Как правило, трихомониаз вызывает воспалительные изменения на местном уровне, то есть на уровне половых органов. Тем самым негативно влияя на ход и течение беременности. Может вызывать такие осложнения как: спонтанный аборт и преждевременные роды. Сущность прерывания беременности заключается в том, что трихомонады вызывают воспалительные изменения, при которых в кровь выбрасываются особые вещества, называемые простагландинами. Простагландины вызывают повышенные сокращения маточной мускулатуры, тем самым способствуя выталкиванию плода из полости матки.
- Фагоцитоз сперматозоидов. При местном воспалительном процессе в поверхностных слоях слизистой оболочки скапливается большое количество защитных клеток (нейтрофилы, макрофаги), которые оказывают губительное действие не только на болезнетворные бактерии и различных паразитов, но и на сперматозоиды. Данный процесс называется фагоцитозом, то есть захват и переваривание чужеродных организму микроорганизмов.
- Снижение подвижности сперматозоидов, под влиянием токсических продуктов обмена трихомонад. В результате сперматозоиды не могут проникнуть к месту назначения и оплодотворить яйцеклетку.
Трихомониаз в детском возрасте
По некоторым данным трихомониаз может передаваться при родах от матери плоду при этом возникают схожие изменения со стороны влагалища девочек. Для роста и развития трихомонад необходим гликоген – вещество вырабатываемое палочками Дедерлейна. А также присутствие хотя бы небольшого числа эстрогенов, для нормальной жизнедеятельности этих палочек. Новорожденной девочке передаются и палочки и небольшое количество эстрогенов, что в свою очередь создает благоприятные условия для развития трихомонад. Но уже к 3-4 неделе жизни количество эстрогенов падает, исчезают палочки Дедерлейна и даже если и произойдет проникновение трихомонад в полость влагалища, то развитие последних не будет.
С началом полового созревания начинается активная выработка половых гормонов (эстрогены, прогестерон). Создаются благоприятные условия для роста и размножения лактобацилл (палочек Дедерлейна), которые вырабатывают гликоген. При бытовом контакте (общая мочалка, полотенце и др.), или половым путём может произойти заражение трихомонадами.

Расстройства со стороны центральной нервной системы (ЦНС)
Воспалительные повреждения слизистой оболочки, присоединение вторичной гнойной инфекции и обильные зловонные выделения из влагалища влияют на качество полового акта. Половой акт становится болезненным и невозможным. Длительное хроническое течение заболевания может в конечном итоге вызвать фригидность не только из-за болевых ощущений, но и эмоционального дискомфорта, вызывая в некоторых случаях нарушение психоэмоционального состояния женщины.
- При несоблюдении правил личной гигиены
- Неразборчивые половые контакты
- Общее пользование туалетными принадлежностями
- Слизисто-гнойные выделения из мочеиспускательного канала с неприятным запахом
- Боль, жжение при мочеиспускании
Симптомы трихомониаза у мужчин
- Ощущение неполного опорожнения мочевого пузыря
- Выделение мочи затруднено, по каплям
Диагностика трихомониаза

Клинические симптомы трихомониаза, проявляющиеся вульвовагинитами (воспаление вульвы и влагалища), уретритами, предполагают проведение лабораторных анализов, для выявления патологических агентов, вызвавших данные воспалительные изменения.
- Задний свод влагалища
- Канал шейки матки
- Мочеиспускательный канал
- Соскоб из мочеиспускательного канала
- Предстательная жидкость
- Сперма
- Позволяет определить исходное количество трихомонад в исследуемом материале. Косвенным образом отражает степень воспалительного процесса.
- Выявляет, к каким препаратам чувствительны трихомонады, что очень важно при назначении правильного и оптимального лечения. Также позволяет корректировать уже начатое лечение.
Метод ПЦР в диагностике трихомониаза
Очень ценный метод обнаружения трихомонад. Преимущество данного метода заключается в том, что при хроническом течении болезни возбудителя очень трудно обнаружить обычными микроскопическими методами. К тому же для исследования пригодна любая биологическая жидкость организма, будь-то кровь, слюна, соскоб слизистой уретры или влагалища.
Метод основан на том, что в исследуемом материале легко можно обнаружить ДНК трихомонад, то есть генетический материал. Точность анализа – 100%. Результаты появляются уже на следующий день, что позволяет своевременно начать эффективное лечение.
Лечение трихомониаза
- Необходимо лечиться обоим половым партнёрам одновременно
- При прохождении курса лечения исключают любые половые контакты
- Применяют специальные противотрихомонадные средства (метронидазол, тинидазол)
- Параллельно с лечением соблюдают гигиенические правила по уходу за мочеполовыми органами:
- Ежедневное подмывание половых органов с использованием антисептических средств (слабый раствор перманганата калия, раствор фурацилина) или детергентов, то есть обычного туалетного мыла.
- Все движения при подмывании проводят спереди назад, то есть со стороны влагалища к заднему проходу. Это необходимо для того, чтобы избежать заноса инфекции в мочеиспускательный канал.
- Индивидуальное использование туалетных принадлежностей (мыла, мочалок, полотенец).
- Ежедневная смена нижнего белья
- Обязательное лечение других, одновременно протекающих заболеваний мочеполовых органов инфекционно – воспалительного происхождения.
Схема с использованием метронидазола (трихопол)
Первый день принимают по 1 таблетке 4 раза внутрь, запивая водой.
Со второго по седьмой день включительно принимают по 1 таблетке 3 раза в день, также внутрь запивая водой.
Метронидазол – противопротозойный, противомикробный препарат.
Механизм действия заключается в угнетающем воздействии на генетический аппарат бактерий. При этом постепенно прекращаются все биологические процессы клетки и микроорганизм погибает.
Противопоказанием служит беременность и повышенная чувствительность к препарату.
Схема с использованием тинидазола
Однократно принимают сразу 4 таблетки по 500мг каждая. Или
На протяжении 7 дней по 1/3 таблетки 2 раза в день
- нарушения кроветворения
- беременность и период лактации
- повышенная чувствительность к препарату
| Обращаем Ваше внимание на то, что медикаментозное эффективное лечение трихомониаза возможно лишь под наблюдением лечащего врача специалиста. Самолечение может нанести вред Вашему организму! |
- На протяжении 2-3 месяцев после лечения берут мазки содержимого влагалища и уретры для микроскопического исследования на наличие вагинальных трихомонад
- Мазки следует брать на 1-3 день после менструации
Профилактика трихомониаза
- Начинать профилактику следует с просветительской деятельности о здоровом образе жизни, важности методов контрацепции, путях передачи инфекций, вызывающих воспалительные заболевания половых путей. Данные меры в первую очередь направлены на предупреждение появления инфекционных воспалительных заболеваний мочеполовых органов категориям лиц, подросткового возраста. Медицинские работники, учителя в школах, профессора в лицеях и университетах в обязательном порядке проводят просветительскую деятельность в данном направлении среди школьников старших классов, студентам ВУЗов, профессиональных училищ.
- Категории лиц молодого и среднего возраста, ведущих активную половую жизнь должны соблюдать осторожность в выборе полового партнера. Не приветствуются неразборчивые половые контакты. Идеальным вариантом считается интимная связь с одним половым партнёром. Не последнюю роль играет использование презервативов, как средство предотвращающее появление нежелательной беременности и передачи трихомонадной инфекции, при половом контакте.
- Профилактический контроль у гинеколога не менее чем 1 раз в год, с взятием мазков из мочеиспускательного канала, заднего свода влагалища, канала шейки матки. Содержимое из данных мест подвергают микроскопированию, тем самым определяя, наличие возможной инфекции и заодно определяют степень чистоты влагалища.
- Лечение сопутствующих заболеваний мочеполовых органов, вызванных другими видами патогенных микроорганизмов, которые снижают местный иммунитет и увеличивают риск восприятия трихомонадной инфекции.
- Несравненно значимую роль на распространение влагалищной трихомонады оказывает одновременное использование туалетных принадлежностей (мочалка, полотенце) двумя и более лицами, один из которых болеет трихомониазом. Поэтому необходимо каждому человеку иметь свои собственные средства по уходу за телом и использовать их в индивидуальном порядке.
- При подготовке к беременности следует сдать анализы, на возможное присутствие скрыто текущей инфекции мочеполовых путей, как женщине, так и мужчине. А также проконсультироваться по этому поводу с лечащим врачом. При планировании беременности необходимо вылечить все возможные очаги инфекции в организме женщины.
Каковы возможные последствия трихомониаза?
Чаще всего трихомониаз дает осложнения во время беременности:
- преждевременные роды;
- низкий вес ребенка при рождении;
- передача инфекции ребенку, когда он проходит через родовые пути.
Как правильно питаться при трихомониазе?

Особенности питания больше связаны не с самим заболеванием, а с приемом противотрихомониазных препаратов, обладающих антибактериальной активностью. Как и при приеме любых антибиотиков, питание должно быть полноценным, в противном случае может возникнуть тошнота, нарушение пищеварения и другие побочные эффекты. Завтракать нужно плотно, лучше кашей.
Полезно во время курса лечения принимать препараты ферментов поджелудочной железы, например, Мезим-Форте. Также можно принимать препараты, содержащие бифидобактерии, так как антибиотики способны вызывать дисбактериоз. За более подробными советами обратитесь к своему лечащему врачу.
Нельзя принимать алкоголь в течение 24 часов после приема метронидазола и в течение 72 часов после приема тинидазола. Эти препараты могут вызывать реакцию на этиловый спирт, как «кодирование» от алкоголизма. Возникает тошнота, рвота и другие неприятные симптомы.
Можно ли заниматься сексом при трихомониазе?

Во время лечения трихомониаза занятия сексом полностью противопоказаны по двум причинам:
- Трихомониаз – инфекция, передающаяся половым путем. А значит есть риск заразить партнера/партнершу.
- Половые контакты снижают эффективность лечения.
Защищает ли презерватив от трихомониаза?

Презервативы – одно из самых простых, доступных и эффективных средств защиты от нежелательной беременности и инфекций, передающихся половым путем. Но они не защищают полностью ни от того, ни от другого.
Презервативы предотвращают заражение трихомониазом только на 90%. При постоянных контактах с одним больным партнером вероятность передачи инфекции еще более повышается.
Не стоит забывать и о том, что во время полового контакта презерватив может порваться, сползти с полового члена.
Передается ли трихомониаз во время орального секса?
Теоретически такая возможность существует, может даже развиваться трихомониазная ангина. На практике такое происходит крайне редко. Но рисковать всё же не стоит.
Как кодируется трихомониаз в МКБ?
Трихомониаз имеет в Международной классификации болезней 10-го пересмотра несколько кодов:
- A59 – общий код, которым обозначают все виды трихомониаза.
- A59.0 – трихомониаз органов мочеполовой системы (урогенитальный трихомониаз).
- A59.8 – трихомониаз других локализаций. Встречается крайне редко, так как трихомонады – паразиты, которые хорошо приспособились только к мочеполовой системе человека. Во внешней среде и в других органах они достаточно быстро погибают и не могут вызывать патологических процессов.
- A59.9 – неуточненный трихомониаз.
- A07.8 – отдельно выделяют кишечный трихомониаз.
Хламидиоз и трихомониаз – это одно и то же?
Хламидиоз, так же, как и трихомониаз, относят к инфекциям, передающимся половым путем, но это два разных заболевания. Хламидиоз вызывает микроорганизм, который относят к отдельному семейству бактерий, но по сути он представляет собой нечто среднее между бактериями и вирусами. Хламидия – один из самых распространенных возбудителей урогенитальных инфекций во многих странах.


