Миелома
Миелома — злокачественная опухоль, подавляющая нормальное кроветворение, разрушающая кости и вырабатывающая патологические белки, повреждающие внутренние органы. Когда говорят о миеломе крови или костей, или позвоночника, или костного мозга, то имеют ввиду одно заболевание с разнообразными проявлениями.
Относящееся к гемобластозам или онкогематологическим процессам, то есть злокачественным болезням крови и лимфатической ткани заболевание имеет много названий: множественная миелома, миеломная болезнь и генерализованная плазмоцитома, плазмоцитарная миелома.
Причина миеломы
Миелома состоит из изменённых плазматических клеток. В нормальном костном мозге плазматические клетки рождаются из В-лимфоцитов, но число их ограничено всего 5%, большее количество — уже патология.
Определённой ясности с первопричиной развития плазматической опухоли нет, в инициации процесса подозревают плохую наследственность и склонность к аллергии против собственных тканей, радиацию и работу с токсичными веществами, под подозрение попал и вирус герпеса 8 типа.
Правда, достоверных доказательств участия всего перечисленного в злокачественном перерождении не представлено. Ясно одно, что-то помешало нормальному созреванию В-лимфоцитов или вмешалось в многоэтапный путь от их «детства» до лимфатической зрелости, из-за чего-то лимфоцит превратился в дефектный плазмоцит, давший начало миеломе.

Миеломная болезнь поражает трёх из 100 тысяч россиян, как правило, пожилых — преимущественно на седьмом десятке жизни, у молодых до 40 лет заболевание встречается очень редко.
Среди страдающих заболеваниями крови и лимфатической ткани плазмоцитому имеет 10-13%, но из всех существующих в природе злокачественных процессов на больных плазмоклеточной опухолью приходится не более одного процента.
Что происходит при миеломе?
По какой-то причине в костном мозге появляются ненормальные клетки, размножаясь, они нарушают нормальное кроветворение, что проявляется анемией. Недостаток эритроцитов сказывается на работе всех органов, но особенно сильно на легочной ткани и головном мозге, что проявляется недостаточностью их функций.
Функция нормальных плазматических клеток — выработка антител-иммуноглобулинов для защиты от болезнетворных агентов. Миеломные плазмоциты тоже вырабатывают иммуноглобулины, но дефектные парапротеины, не способные к иммунной защите.
Вырабатываемые злокачественными плазмоцитами парапротеины откладываются в тканях органов, излюбленное «место складирования» — почки, в которых развивается «болезнь лёгких цепей» с исходом в почечную недостаточность. В поражённой печени снижается выработка разжижающих кровь веществ — повышается вязкость крови, нарушающая обменные процессы в тканях, образуются тромбы. Отложения иммуноглобулинов наносят урон и другим органам, но не столь фатальный.
В костях миеломные клетки стимулируют остеокласты, вызывая остеолизис — разъедание кости. Из разрушенной кости кальций выходит в плазму, накапливаясь, приводит к гиперкальциемии — тяжёлому состоянию, требующему принятия срочных мер.
Диагностика миеломной болезни
Диагноз устанавливается по анализам крови, где находят парапротеины и определяют их суммарную и видовую концентрацию. Парапротеины обозначают как иммуноглобулины — IgA, IgG и IgМ. Плазмоциты вырабатывают иммуноглобулины по собственному усмотрению и в разном количестве, по их изменению продукции патологических белков впоследствии оценивают эффективность лечения и активность заболевания.
Степень агрессивности плазматических клеток выясняют при микроскопии костного мозга, его получают из грудины при стернальной пункции или при биопсии тазовой кости. Особенно актуально исследование при невысокой продукции парапротеинов или при изменении характера течения болезни.

Давний маркёр заболевания — белок Бенс-Джонса в моче, выявляемый у 70% пациентов. Белок формируется из цепочек иммуноглобулинов А и G небольшого молекулярного веса — «лёгких», которые просачиваются из почечных канальцев. По содержания Бенс-Джонса тоже контролируют течение болезни.
Часто заболевание случайно обнаруживается во время обычной рентгенографии органов грудной клетки по литическим дефектам ребер. На первом этапе необходимо выявить все деструктивные изменения в костях, чтобы в дальнейшем следить за процессом и результатами терапии, что позволяет высокочувствительная низкодозная КТ всего скелета.
При МРТ изучается состояние плоских костей — черепа и таза, что обязательно при тлеющей и солитарном варианте опухоли. МРТ помогает оценить не только дефекты кости, но и наличие опухолевой инфильтрации мягких тканей, вовлечение в процесс спинного мозга.
Обязательно проводится анализ на кариотип для выявления генетических аномалий, влияющих на прогноз в отношении жизни больного и эффективность лечения.

Когда диагноз миеломы не вызывает сомнений
Характерные особенности клеток определяют течение процесса от медленной и практически доброкачественной гаммапатии или тлеющей миеломы до стремительного плазмоклеточного лейкоза.
Не всегда изначально удаётся классифицировать заболевание, что усложняет выбор оптимальной терапии. В 2014 году международный консенсус определил критерии, облегчающие постановку точного диагноза и отделяющие один вариант опухолевого процесса от других.
В первую очередь, в костном мозге определяют процент плазматических клеток, так при симптоматической миеломной болезни их должно быть более 10%, а 60% говорит о высокой агрессивности опухоли.
Для каждого варианта заболевания предусмотрены определенные количественные характеристики и сочетания критериев, так для полной убеждённости в наличии у пациента миеломы необходимо обнаружить специфические «продукты»:
- М-протеин в крови, то есть IgA или IgG;
- легкие цепи иммуноглобулинов;
- в моче белок Бенс-Джонса;
- очаги в костях скелета.
При недостаточности специфических критериев диагностике помогают неспецифические, но часто встречающиеся последствия деятельности плазмоцитов и парапротеинов на органы-мишени:
- повышение уровня кальция крови в результате массивного разрушения костей;
- снижение гемоглобина при опухолевом замещении костного мозга;
- повышение креатинина крови — маркёра почечной недостаточности.
Симптомы миеломы
Замечено, что каждый пул плазматических клеток производит иммуноглобулины с персональными особенностями и по своему графику, отчего клинические проявления очень своеобразны и глубоко индивидуальны. Нет двух одинаковых больных, тем более невозможно найти двух похожих пациентов по диагностическим критериям. Тем не менее, выделяют несколько типов заболевания.
По количеству поражений опухоль может быть генерализованной или множественной и солитарной — с единственным очагом.
По течению различают вялотекущую или тлеющую, она же индолетная, и симптоматическую плазмоцитому, протекающую с явными клиническими проявлениями.

Основное проявление симптоматической миеломы — боли в костях вследствие их разрушения, которые появляются не сразу и часто даже не в первый год заболевания. Болевой синдром возникает при вовлечении в опухолевый процесс надкостницы, пронизанной нервными окончаниями. При медленно текущем процессе до выявления опухоли может пройти несколько лет, поскольку ничего кроме эпизодов слабости у пациента не возникает.
В развёрнутой стадии с множественными поражениями на первый план выходят в разных комбинациях и с индивидуальной интенсивностью переломы в местах деструкции костей и проявления почечной недостаточности, или амилоидоз органов.
Лечение миеломной болезни у молодых
Вялотекущий вариант миеломной болезни не всегда требует лечения, поскольку не угрожает жизни, а терапия совсем не безвредна. В данном случае наблюдение за течением процесса более выгодно пациенту, нежели токсичная химиотерапия. Регулярные обследования позволяют вовремя диагностировать активизацию процесса.
Симптоматическая миелома разделяется по стадиям от I до III по уровню в крови специфического микроглобулина и альбумина, стратегия при стадии I и II-III различается только используемыми препаратами и их комбинациями.
При любой стадии основное и определяющее тактику — состояние пациента и его возраст. Так сохранным больным до 65-летнего возраста и без тяжёлых хронических болезней предлагается агрессивная химиотерапия высокими дозами с пересадкой собственных стволовых клеток крови, по-научному, аутологичной трансплантацией.
Физически сохранные пациенты от 65 до 70-летия тоже могут претендовать на высокодозную химиотерапию, но уже не комбинацией лекарств, а единственным препаратом — мелфаланом.
До начала высокодозной химиотерапии проводится несколько курсов полихимиотерапии обычными дозами, затем специальным препаратом стимулируется выработка костным мозгом собственных стволовых клеток, которые собираются и консервируются. Затем пациент получает очень высокие дозы цитостатиков, в результате чего гибнут все клетки крови — опухолевые и нормальные. Нормальные, заблаговременно законсервированные кровяные элементы и вводят пациенту.
| Подробнее о лечении в «Евроонко»: | |
| Онколог-гематолог | 11 500 руб |
| Приём химиотерапевта | 6 900 руб |
| Скорая онкологическая помощь | от 12 100 руб |
| Паллиативная терапия в Москве | от 44 300 руб в сутки |
Лечение миеломы у пожилых
Пациенты старше 65 лет и помоложе, но с сопутствующими болезнями, влияющими на общее состояние и активность, тоже на первом этапе проходят цикловую химиотерапию, в том числе с использованием таргетных препаратов. Результат лечения оценивается по анализам крови и костного мозга, где определяют концентрацию специфических для заболевания белков и процент опухолевых клеток.
На результате лечения отражается не только возраст, но и наличие нескольких хронических болезней, астенизация, подразумевающая физическое ослабление с похуданием или без оного.
Астенизированного человека наши предки называли «квёлым». Такие пациенты рискуют не перенести агрессивного лечения, но достаточно неплохо отвечают на более легкие варианты противоопухолевой химиотерапии.
В последние годы спектр химиопрепаратов существенно расширился за счёт таргетных средств, продемонстрировавших хороший непосредственный результат и увеличение продолжительности жизни участников исследований.
Поражения скелета подлежат длительной терапии бисфосфонатами, уменьшающими болевой синдром, предотвращающими переломы и гиперкальциемию. На отдельные опухолевые очаги воздействуют ионизирующим излучением, обязательна лучевая терапия при угрозе сдавления спинного мозга и поражении шейного отдела позвоночника.

Прогноз при миеломной болезни
Кроме возраста пациента и его физического состояния на прогнозе миеломы и продолжительности жизни отражается чувствительность опухоли к лекарственному лечению и биологические характеристики плазматических клеток, в частности генетические аномалии с делецией участков хромосом и амплификацией — удвоением генов.
Играет роль концентрация парапротеинов и их фракций, объем поражения на момент выявления болезни и степень вовлечения в патологический процесс других органов, так уже развившаяся почечная недостаточность «перевесит» все прочие благоприятные признаки заболевания.
Очень важно для жизни пациента правильно выбрать лечащего доктора и клинику, где могут провести точнейшее обследование и пациентом занимается целая команда врачей разных специальностей, знающих клинические проблемы немолодого миеломного больного и умеющих их решать.
Множественная миелома
Множественная миелома — это вид онкопатологии, локализованной в костном мозге и поражающей кровеносную систему. Заболевание приводит к увеличению количества кальция, который откладывается в органах. Опухоль костного мозга влияет на окружающие ткани и кости: позвоночник, череп, таз. Кровь становится гуще за счёт повышенного количества белка. Обычно выявляется у людей от 60 лет и старше.
Акции
Запись на консультацию со скидкой 10%.

Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.

«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!

Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Лимфома
- Хронические миелопролиферативные заболевания
- Множественная миелома
- Лимфома Ходжкина
Содержание статьи:

Множественная миелома (ММ) представляет собой злокачественное опухолевое поражение B-лимфоцитов – плазматических клеток, отвечающих за иммунные функции. Относится к группе хронических миелобластных лейкозов. Патология также именуется миеломной болезнью, плазмоцитомой, болезнью Рустицкого-Калера.
Согласно последней версии классификации Всемирной организации здравоохранения (ВОЗ) 2017 г. термин “множественная миелома” заменен на термин “плазмоклеточная миелома” Источник:
Менделеева Л.П. Множественная миелома. Клинические рекомендации / Л.П. Менделеева [и др.] // Современная онкология. – 2020. – № 22 (4). – С. 6-28. .
Среди всех злокачественных опухолей на долю множественной миеломы приходится около 1%, среди опухолей органов кроветворения и лимфоидной ткани – 10-15%.
Болезнь чаще диагностируется у людей старшего возраста – в некоторых случаях ее симптомы обнаруживаются после 50 лет, средний возраст больных 66-70 лет, у людей до 40 лет распространенность патологии не превышает 2% Источник:
Менделеева Л.П. Множественная миелома. Клинические рекомендации / Л.П. Менделеева [и др.] // Современная онкология. – 2020. – № 22 (4). – С. 6-28. . Заболевание встречается во всех странах мира у людей всех рас Источник:
Бессмельцев С.С. Множественная миелома (лекция) / С.С. Бессмельцев // Вестник гематологии. – 2014. – Т. X. – № 3. – С. 6-39. .
В России, по данным на 2017 год, заболеваемость ММ составила 2,78 случаев на 100 тыс. населения.
Множественная миелома на сегодня считается неизлечимым заболеванием, терапия направлена на сдерживание роста опухоли, продление жизни больных и поддержание ее качества. Прогноз зависит от того, на какой стадии выявлено заболевание, возраста пациента, степени поражения и соответствующих лабораторных показателей. К сожалению, миеломная болезнь часто диагностируется только с появлением клинических симптомов, при этом с момента начала заболевания до явной симптоматики может пройти достаточно долгое время, в течение которого выявить патологию можно только по анализу крови.
Причины и факторы риска возникновения множественной миеломы
Болезнь развивается вследствие мутаций в клетках-предшественниках B-лимфоцитов. Причины возникновения мутаций неизвестны, но существуют факторы риска, их провоцирующие. Это:
- наследственная предрасположенность;
- воздействие физических и химических канцерогенов, радиоактивного излучения;
- прием иммуносупрессоров, иммунодефицитные состояния;
- длительная антигенная стимуляция клеток лимфоидной системы после вирусных инфекций.
Симптоматика заболевания

В 10-20% случаев болезнь протекает бессимптомно и выявляется случайно при плановых обследованиях, когда обнаруживается высокая СОЭ или белок в моче Источник:
Бессмельцев С.С. Множественная миелома (лекция) / С.С. Бессмельцев // Вестник гематологии. – 2014. – Т. X. – № 3. – С. 6-39. . Поэтому людям из групп риска – больным ВИЧ, принимающим иммуносупрессоры, перенесшим тяжелые вирусные инфекции, работникам вредных производств – следует периодически сдавать анализы крови и мочи.
В период клинических симптомов, как правило, раньше других появляются боли практически во всех костях скелета – позвоночнике, ребрах, грудине, тазовых, бедренных, плечевых костях. Боли возникают самопроизвольно при движении или пальпации. Позднее развивается остеопороз, могут возникать переломы, в таких случаях боль носит постоянный локализованный характер. Вследствие компрессионных переломов позвонков появляются сопутствующие симптомы, характерные для сдавления корешков спинного мозга, изменение чувствительности, параплегии, нарушение моторики мочевого пузыря и кишечника.
При ММ поражаются различные органы с соответствующей симптоматикой.
Миеломная нефропатия
Поражение почек, развивающееся вследствие склерозирования почечных канальцев, вынужденных фильтровать большой объем миеломного белка. Кроме того, в поражении почек при множественной миеломе принимают участие дегидратация, повышение уровня кальция в крови, сопутствующие инфекции и прием высоких доз нестероидных противовоспалительных препаратов. Миеломная нефропатия имеет различные проявления, от бессимптомной протеинурии (наличие белка в моче) до тяжелой почечной недостаточности. К нефропатии могут присоединяться инфекционные поражения почек.
Анемия
Инфильтрация костного мозга миеломными клетками приводит к снижению количества эритроидных клеток-предшественников, из которых образуются эритроциты. Помимо снижения гемоглобина и цветового показателя, в анализах крови обнаруживается значительно ускоренная СОЭ (скорость оседания эритроцитов). Больные с анемией испытывают слабость, беспричинную усталость, головокружения. У них отмечается сухость и бледность кожи, ломкость ногтей и волос.
Гиперкальциемия
Повышенное содержание кальция в крови приводит к появлению тошноты с приступами рвоты, учащенному мочеиспусканию, мышечной слабости, вялости, сонливости, потере сознания, вплоть до коматозного состояния в терминальной стадии болезни.
Инфекционные осложнения
При ММ в несколько раз повышается риск возникновения бактериальных и вирусных осложнений. Наиболее часто у пациентов развиваются инфекционные поражения почек и легких (пневмония). Присоединение инфекции – одна из ведущих причин смертности от множественной миеломы.
Нарушения свертываемости крови
Белки, вырабатываемые миеломными клетками, провоцируют повышенную вязкость крови, из-за чего появляются как местные симптомы – кровоизлияния в сетчатку глаза, носовые, маточные и другие кровотечения, так и общие – одышка, головокружение, инсультоподобные признаки.
Миеломный амилоидоз
Инфильтрация тканей миеломными клетками. Поражаются практически все органы и системы – сердечно-сосудистая, выделительная, нервная системы, желудочно-кишечный тракт, роговица глаз, суставы, кожа – с соответствующими поражениями.
Обращаться к врачу следует при появлении первых, даже неспецифических признаков заболевания, – слабости, вялости, болей в костях.
Классификация множественной миеломы
ММ классифицируют по характеру распространения новообразований, с учетом характеристик клеток, по секретированию парапротеинов.
По характеру распространения опухолевого инфильтрата:
- Локальная узловая форма (солитарная плазмоцитома):
- костная локализация – присутствует единичный очаг остеолиза (разрушения кости), плазмоклеточная инфильтрация костного мозга не выявляется;
- внекостная (экстрамедуллярная) локализация – опухолевое поражение лимфоидной ткани;
- множественно-узловатая;
- диффузно-узловатая;
- диффузная.
По характеристикам клеток:
- плазмоцитарная;
- плазмобластная;
- полиморфно-клеточная;
- мелкоклеточная.
По секреции парапротеинов:
- несекретирующие миеломы;
- диклоновые миеломы;
- миелома Бенс-Джонса;
- A-, G-, M-миеломы.
Стадии множественной миеломы
Стадирование множественной миеломы осуществляется на основании системы Дьюри-Салмона либо согласно международной системе ISS/R-ISS (международная система, пересмотренная в 2014 году).
По Дьюри-Салмону для определения стадии заболевания рассматривают следующие критерии:
- содержание моноклонального иммуноглобулина в крови и моче;
- уровень кальция в сыворотке крови, возрастающий при высвобождении его из костной ткани;
- степень анемии, вызванной угнетением эритропоэза;
- степень деструкции костной ткани.
В соответствии с этими критериями выделяют три стадии ММ.
Стадия Признаки Клеточная масса (1012/м2) I Моноклональный глобулин – незначительное количество;
Уровень кальция в крови – норма;
Гемоглобин – норма или незначительно понижен (не менее 10 г/дл);
Переломы или другие повреждения костей – отсутствуют либо единичный эпизод.II Признаки, не соответствующие I или III стадиям. 0,6-1,2 III Моноклональный глобулин – высокий уровень;
Содержание кальция в крови – выше нормальных значений;
Гемоглобин – менее 8,5 г/дл;
Повреждения костей – три и более остеолитических очага.>1,2 Для каждой из стадий выделяют подстадию A или B, в зависимости от нарушения функции почек:
- A – функция почек в норме, сывороточный креатинин
- B – сниженная функция почек, сывороточный креатинин ≥170 мкмоль/л или 2 г/дл.
Система ISS учитывает уровень в сыворотке крови сывороточного альбумина и β-2-микроглобулина. Согласно ей, ММ разделяется на три стадии.
Стадия Признаки I Альбумин ˃ 35 г/л, β-2-микроглобулин ˂3,5 мг/л. II Альбумин ˂ 35 г/л, β-2-микроглобулин ˂3,5 мг/л или β-2-микроглобулин находится в диапазоне 3,5-5,5 мг/л при любом содержании альбумина. III Показатель β-2-микроглобулина превышает 5,5 мг/л при любом содержании альбумина. После пересмотра в 2014 году к уже учитываемым показателям системы ISS, добавились наличие неблагоприятных хромосомных аномалий и уровень лактатдегидрогеназы (ЛДГ).
Стадии R-ISS
Стадия Признаки I Соответствует I стадии ISS + цитогенетические аномалии стандартного риска по FISH (отсутствие цитогенетических аномалий высокого риска) и нормальный уровень ЛДГ. II Критерии не соответствуют I или III стадиям R-ISS. III Соответствует III стадии ISS + цитогенетические аномалии высокого риска по FISH (наличие del 17p и/или транслокации t(4;14) и/или транслокации t(14;16)) или высокий уровень ЛДГ. Диагностика множественной миеломы
При первых признаках заболевания пациенты чаще всего обращаются к терапевту или узким специалистам в соответствии с беспокоящими симптомами. При подозрении на ММ больной направляется к гематологу. Врач проведет тщательный опрос больного, физикальный осмотр. Для постановки диагноза множественной миеломы применяются лабораторные методы, рентгенография и дополнительные исследования.
Лабораторные методы:
- развернутый общий анализ крови;
- анализ крови на группу и резус-фактор;
- исследование крови на ВИЧ;
- биохимия с обязательным определением креатинина, β-2-микроглобулина, ЛДГ, интерлейкина-6, С-реактивного белка;
- коагулограмма – для определения показателей свертываемости крови;
- определение содержания β-2-микроглобулина в моче;
- определение показателей сывороточных иммуноглобулинов.
На рентгенографии определяются очаги поражения костной ткани, их количество, степень поражения. Дополнительно для оценки остеодеструкции может назначаться компьютерная томография. Для уточнения наличия и распространенности поражения костей, выявления костных плазмоцитов с определением их размеров рекомендуется выполнить ПЭТ/КТ.

Для цитогенетического исследования опухолевых клеток показана биопсия костного мозга. Также проводится иммунофенотипирование клеток крови.
Для исключения поражения различных органов или при имеющейся симптоматике назначаются:
- ЭКГ, УЗИ сердца;
- рентгенография, КТ грудной клетки;
- эзофагогастродуоденоскопия;
- консультации кардиолога, невропатолога, нефролога и других врачей по показаниям.
При метастазировании ММ малигнизированные клетки лимфогенным путем распространяются в костную ткань. Метастатические очаги определяются с помощью рентгенографии или компьютерной томографии костей.
Лечение множественной миеломы
Тактика лечения ММ зависит от того, на какой стадии выявлено заболевание, а также от особенностей его течения. В случаях бессимптомной (тлеющей) миеломы (около 10% больных) болезнь прогрессирует очень медленно и не требует противоопухолевого лечения. Поэтому иногда на первых стадиях заболевания врачи выбирают выжидательную тактику, чтобы оценить скорость развития патологии.
При имеющейся симптоматике больным показано специфическое противоопухолевое лечение. Его схема назначается врачом с учетом всех факторов: вида множественной миеломы, возраста больного, имеющихся сопутствующих заболеваний, данных лабораторных анализов. Пациенту могут быть назначены химиотерапия, лучевая терапия, трансплантация костного мозга. В сочетании с основными методами лечения могут использоваться иммунотерапия (биотерапия), плазмаферез крови, терапия глюкокортикостероидами.
Совместно с противоопухолевым лечением проводится симптоматическая терапия для поддержания нормального функционирования пораженных органов и систем.
При болевом синдроме рекомендуется проведение обезболивающей терапии, при сильных болях – с применением наркотических и психотропных лекарственных препаратов.
Прогноз и профилактика заболевания
На сегодняшний день ММ считается неизлечимым заболеванием с неизбежным возникновением рецидивов. Как правило, рецидивы развиваются в течение года после лечения миеломной болезни, каждая последующая ремиссия короче предыдущей.

Прогноз выживаемости зависит от стадии, на которой выявлена множественная миелома, и ее вида. При выявлении на I и II стадиях средняя продолжительность жизни составляет 4-4,5 лет, при IIIA стадии – около 2,5 лет.
Самый неблагоприятный прогноз при ММ, выявленной на IIIB стадии, продолжительность жизни больных около 15 месяцев. При первичной резистентности к химиотерапии выживаемость составляет менее года.
Профилактики множественной миеломы не существует, так как неизвестны факторы, приводящие к мутации клеток. Больным после прохождения лечения ММ в течение всей жизни необходимо наблюдение гематолога.
Источники:
- Бессмельцев С.С. Множественная миелома (лекция) / С.С. Бессмельцев // Вестник гематологии. – 2014. – Т. X. – № 3. – С. 6-39.
- Кучма Ю.М. Множественная миелома / Ю.М. Кучма // Клиническая онкогематология. Фундаментальные исследования и клиническая практика. – 2012.
- Менделеева Л.П. Множественная миелома / Л.П. Менделеева, О.С. Покровская // Клиническая онкогематология. Фундаментальные исследования и клиническая практика. – 2009.
- Менделеева Л.П. Множественная миелома. Клинические рекомендации / Л.П. Менделеева [и др.] // Современная онкология. – 2020. – № 22 (4). – С. 6-28.
- Семочкин С.В. Множественная миелома / С.В. Семочкин // Клиническая онкогематология. Фундаментальные исследования и клиническая практика. – 2020. – № 13 (1). – С. 1-24.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Миеломная болезнь: причины и факторы, провоцирующие развитие болезни
Миеломная болезнь: причины и факторы, провоцирующие развитие болезни

Миеломная болезнь считается одной из разновидностей миелобластного лейкоза с хроническим течением. Основные характеристики: низкий пролиферативный потенциал опухолевидных клеток, усиленная выработка моноклональных иммуноглобулинов, иммунодефицит, инфильтрация костного мозга, мутация B-лимфоцитов в атипичные клетки. В ходе дифференциальной диагностики у пациентов выявляется ряд признаков – нефропатия, геморрагический диатез, амилоидоз.
С учетом локализации плазмоцитов миелома протекает в острой, хронической форме. Быстро прогрессирует во втором случае. Причины развития до конца не изучены. Врачи выделяют лишь группу риска, в которую входят наиболее подверженные пациенты к развитию болезни Рустицкого-Калера.
Факторы риска
Если учитывать все известные гемобластозы, то на долю миеломной болезни приходится до 10% случаев. В основном страдают мужчины после 45 лет. Основные факторы, провоцирующие формирование атипичных клеток:
- наследственная предрасположенность;
- расовая принадлежность;
- подверженность радиации;
- пол – заболевание чаще встречается у мужчин на фоне снижения уровня гормонов;
- длительное воздействие токсической продукции (мышьяк, бензоат, асбест).
Миеломная болезнь с учетом локализации опухолевого очага (костный мозг, селезенка, лимфатическая система) и количества пораженных костей бывает следующих видов:
- солитарная: плазмоциты в одном из узлов лимфосистемы либо кости, заполненных костным мозгом;
- диффузная: содержит плазмоцитарные клетки, склонные к размножению, быстрому проникновению в костный мозг;
- множественная: формирование опухолей сразу в 2-3 местах, совместное поражением узлов: лимфосистема, селезенка;
- множественно-очаговая: разновидность миеломы с видоизменением структуры костных соединений;
- диффузно-очаговая: сочетает свойства 2-ух разновидностей – множественная, диффузная;
- плазмобластная: быстро растущая, прогрессирующая форма миеломы с преобладанием плазмобластов, склонных к размножению, выделению парапротеинов;
- мелкоклеточная (полиморфноклеточная): содержит плазмоциты, выделяет парапротеины в очаге на начальном этапе развития.
Деление миеломных клеток при хронической форме болезни медленное. Развивается опухоль исключительно в соединительных тканях и костях. Симптомы практически отсутствуют. Острая форма протекает стремительней. Атипичные клетки быстро видоизменяются, провоцируют активное деление плазмоцитов.
Победить болезнь можно на начальном этапе развития, в случае осложнений хронического течения прогноз может стать неутешительным.
Причины возникновения
Врачи не обозначают точных причин развития болезни, однако спровоцировать мутацию b- лимфоцитов в миеломные клетки может:
- радиация;
- лучевая терапия;
- длительное воздействие на организм никотина, мышьяка;
- ожирение, нарушение обмена веществ с созданием благоприятных условий для мутации клеток;
- возраст 45-70 лет на фоне ослабленного иммунитета, не приспособленного к уничтожению раковых клеток;
- наследственная предрасположенность, когда у родственников была выявлена мутация гена, отвечающего за созревание b-лейкозных клеток.
Признаки
Симптомы миеломной болезни начинают проявляться по мере выработки парапротеинов. Пока злокачественные клетки отсутствуют, заболевание никак не проявляется.
Лишь по мере накопления плазмоцитов поражению подвергаются:
- кости (надкостница), приводя к ноющей боли;
- сердце, нарушая функциональность;
- мышечные сухожилия на фоне отложений белков.
Основные проявления миеломы:
- хрупкость, ломкость костей;
- спонтанность переломов;
- развития остеопороза из-за образования пустот в костях;
- гиперкальциемия, вымывание кальция из организма, попадание его в кровь в большом количестве, сопровождается появлением тошноты, заторможенности, слабости, расстройства психики, запоров, колик в животе;
- анемия на фоне повреждения костного мозга, снижения выработки эритроцитов;
- повышение вязкости крови, нарушение свертываемости вследствие спонтанного склеивания эритроцитов, развития тромбоцитопении, появление синяков и кровоподтеков под кожей.
- побледнение лица;
- головная боль;
- одышка;
- учащение сердцебиения;
- нарушение оттока мочи;
- излишняя слабость;
- боли в костях;
- частые травмы;
- компрессия спинного мозга;
- почечная недостаточность по мере увеличения концентрации протеинового белка в крови, отложений в суставах, почках, печени, сухожилиях, костях.
Диагностика
Основные методы исследования:
- анализ мочи для определения типа и уровня моноклонального белка в костях;
- анализ крови на процентное содержание белка в крови, степени склеивания красных кровяных клеток.
Обследованию подвергается костный мозг. Проводится биопсия, рентгенография для выявления изменений костей на снимке, как одного из признаков развития болезни.
Пораженные плазмоциты отличаются по структуре в отличие от здоровых, из-за превращения в атипические клетки.
Диагностика миеломной болезни – дифференциальная при подозрении на экстрамедуллярную миелому с поражением носоглотки, околоносовых синусов, миндалин, лимфоузлов. В крови наблюдается значительное снижение иммуноглобулина в сывороточной массе.
Точным методом диагностики считается иммунофиксация для идентификации моноклональных белков, на основании которой врачи ставят диагноз.
С целью выявления миеломы применимы аппаратные методы: МРТ, спирально-компьютерная томография, рентгенография для обследования грудной клетки и костей скелета.
Лечение
Основные методы лечения:
- лучевая терапия, ионизирующее облучение при единичных плазмоцитах; с применением сильных химиопрепаратов;
- хирургическое вмешательство для удаления пораженных участков кости при единичном плазмоцитозе;
- трансплантация стволовых клеток костного мозга.

Основа лечения миеломной болезни – химиотерапия. Вводят химиотерапевтические препараты, встраивая активные углеродные соединения в молекулы ДНК, что приводит к нарушению процесса их деления, в итоге – остановке размножения и гибели. Препараты: Мелфалан, Циклофосфамид, Леналидомид.
Состояние пациентов на период проведения лечебного курса находится под постоянным контролем врачей. Больные периодически сдают кровь, что позволяет определить динамику лечения и выявить атипичные клетки для корректировки терапии.
- противоопухолевые средства (Дексаметазон, Винкристин) с курсом до полугода для остановки деления клеток, угнетения синтеза нуклеиновых кислот;
- кортикостероиды (Преднизолон) для устранения побочных реакций;
- нестероиды (Индометацин, Спазган, Седалгин, Ибупрофен);
- опиоиды (Трамадол, Дигидрокодеин, Кодеин, Проседал,Морфин) для блокировки болевых импульсов.
Миеломная болезнь костей характеризуется нарушением обмена кальция, развитием гиперкальциемии, остеопороза. Дополнительно пациентам показано пить больше жидкости, не менее 3 л в сутки, чтобы кальций не вымывался полностью с мочой из организма. Для поддержки уровня ионов калия и магния в норме могут быть назначены препараты: Кальцитонин, Ибандронат натрия, Преднизолон, витамин Д.
Если при течении болезни поражению подвержены почки, нарушена функциональность и повреждено большое количество нефронов, с целью выведения отложений парапротеина назначаются анаболитики: натрия цитрат, Ретаболил, Хофитол. Возможно проведение гемодиализа для очистки крови.
Диуретики не назначается при лечении заболевания. Основная цель – нормализовать внутриклубочковое кровообращение, поспособствовать быстрому выведению кальция, нормализации работы почек.
Пациентам рекомендуется придерживаться безбелковой диеты. Допустимая суточная норма белка – 60 г. Важно ограничить прием рыбы, мяса, яиц.
Если стадия миеломы – тлеющая, лечение медикаментами не проводится. Врачи выжидают, когда аномальные клетки начнут рост и прогрессирование. Незначительный стресс, перенапряжение способны стать провоцирующим фактором перехода болезни в активную фазу.
Лечение миеломной болезни с учетом стадии:
- 1-я стадия – вялотекущая: терапия не проводится, пациенты находятся под наблюдением врачей;
- 2-я стадия с первичными признаками миеломы – гиперкальциемия, перелом костей, компрессия позвоночника, боль в костях, геморрагический синдром, увеличение протеина в крови: проводят кифопластику, ламинэктомию в случае спинномозговой компрессии;
- 3-стадия – паллиативная, при локальном расположении очагов миеломы, выраженной боли в костях: назначается полихимиотерапия, препараты (Мелфалан, Циклофосфамид).
Если скорость размножения клеток незначительная, для достижения ремиссии может назначаться Интерферон долгим курсом. При почечной недостаточности, повышенном уровне парапротеина применяются традиционные методики лечения: плазмаферез, гемосорбция, гидратация кортикостероидными лекарствами (бисфосфонаты) для внутривенного введения. При анемии выписывают препараты с эритропоэтином. В случае образования остеокластов назначается бисфосфонаты с нефротическим эффектом.
Прогноз
При миеломной болезни прогноз неутешительный. Не стоит ожидать полного восстановления. Даже при единичной опухоли не избежать пересадки костного мозга, удаления поврежденной кости, химиотерапии.
Смертность при миеломной болезни составляет 5-10%. Достичь ремиссии на несколько лет, ослабить симптомы можно, если соблюдать все предписания врачей. Спасением для пациентов могут стать цитостатики при их нормальной переносимости.
Проведение комплексного лечения гарантирует пациентам ремиссию на 4 года. Продолжительность жизни пожилых пациентов – не выше 2 лет.
Опасность миеломной болезни крови – это рецидивы, способные проявляться на протяжении 1 года после проведенного лечения. Каждая ремиссия может стать для пациента последней.
Помогает поддерживающая терапия с введением А-интерферона внутривенно. Если миеломная болезнь примет прогрессирующее течение с присоединением почечной недостаточности, сепсиса, инсульта или инфаркта, то летальный исход неизбежен.
Профилактика заболевания
В целях профилактики пациентам стоит порекомендовать соблюдение питьевого режима, низкобелковой диеты с ограничением приема бобовых, яиц мясных и рыбных блюд.
Лечение миеломы – индивидуальное. Течение болезни должно находиться под жестким контролем лечащего врача. Это важно, ведь общими усилиями можно значительно увеличить продолжительность жизни.
На ранней стадии миеломной болезни симптомы отсутствуют и это – основное коварство. Только своевременное проведение диагностики и терапии позволит пациентам рассчитывать на более благоприятный прогноз.
Миеломная болезнь (миелома)

Множественная миелома или миелома, что это за болезнь? Это онкогематологическое заболевание, которое характеризуется неконтролируемым размножением клональных плазматических клеток.
Плазматические клетки сосредотачиваются в костном мозге, костях (при этом идет разрушительный процесс) и внутренних органах (нарушается их функция). Поражение костей скелета обширно и локализуется в черепе, костях таза, ребрах, позвоночнике. Деструкция кости сопровождается не только болью, но и спонтанными переломами. Плазматическая клетка — это дифференцированный В-лимфоцит, который участвует в продукции антител в формировании иммунитета.
Опухолевой плазматической клеткой в большом количестве синтезируется моноклональный иммуноглобулин (его называют М-белок или М-комплекс, обнаруживают в крови и моче). Структура его не нарушена, но синтез его превосходит физиологические нормы. Множественная миелома считается болезнью старшего возраста. Максимальная встречаемость приходится на 50-70 лет. Однако может встречаться и у молодых. Больные моложе 40 лет составляют 5-10%. Мужчины болеют чаще. Синонимами данного заболевания являются миеломатоз и плазмоклеточная миелома — на этот термин изменен термин «множественная миелома». Миеломная болезнь МКБ-10 кодируется как C90.0.
Патогенез
Развитие плазмоклеточной миеломы происходит на уровне ранних предшественников В-лимфоцитов и первично трансформированные клетки дифференцируются до плазматических клеток (конечный этап). По мере созревания они начинают секретировать иммуноглобулины. Опухолевые клетки имеют свои закономерности роста. На ранних стадиях рост опухоли через 2-3 дня удваивается. В период ее клинического обнаружения масса составляет 1 кг/м2, при этом количество быстро растущих клеток уменьшается. Рост опухоли иногда останавливается при меньшей массе, тогда отмечается спокойное и длительное течение. В миеломных клетках и окружающей ткани функционируют сигнальные системы.
М-протеин, который продуцируют плазматические клетки, чаще всего относится к IgG, а также к IgА. Но независимо от их вида у 40% больных развивается протеинурия Бенс-Джонса (в моче обнаруживают моноклональные легкие цепи). У 20% больных злокачественные клетки секретируют только этот белок Б-Д, а при несекреторной форме M-белок в моче и крови вообще не обнаруживают. Для болезни характерным является развитие остеопороза чаще всего в костях таза, позвонках и ребрах. Это связано с тем, что нормальная кость замещается растущей опухолью, а цитокины, секретируемые злокачественными клетками, активизируют остеокласты, разрушающие кость. Увеличенная потеря кости сопровождается повышением кальция в крови.
Внекостные плазмоцитомы могут встречаться в верхних отделах дыхательного тракта. У многих больных уже на момент постановки диагноза есть почечная недостаточность, которая развивается в связи с отложением легких цепей в канальцах почек, а также с повышенным уровнем кальция в крови. Анемия связана с заболеванием почек и подавлением эритропоэза.
Классификация
Среди плазмоклеточных опухолей выделяются:
- Множественная миелома.
- Плазмоклеточная миелома и ее варианты (асимптоматическая, плазмоклеточный лейкоз несекретирующая).
- Плазмоцитома.
По активности заболевание бывает:
- «Тлеющая» (бессимптомная). Данная форма не проявляется характерными для заболевания симптомами (нет очагов разрушения костей и поражения внутренних органов). М-компонент больше 30 г/л или же количество плазматических клеток в костном мозге больше 10%. Риск прогрессии в симптоматическую большой.
- Активная миелома. Отмечается активный рост опухоли, остеодеструкция, повышенная вязкость крови, появляются инфекционные осложнения.
По клинико-анатомической классификации множественная миелома бывает нескольких форм:
- Диффузная.
- Множественно-очаговая.
- Диффузно-очаговая форма.
- Преимущественно-висцеральная.
Множественная миелома (код по мкб-10 C90.0) имеет стадии, которые различаются по степени продукции патологического белка:
- I стадия. Низкая продукция М-белка (IgG меньше 30 г/л), масса опухоли до 600 г/м2, белок Б-Д меньше 4 г/с, нормальное строение костей или есть один очаг.
- II стадия. Масса опухоли 600-1200 г/м2 и скорость продукции М-комплекса средняя.
- III стадия. Низкий уровень гемоглобина, кальций повышен, поражения костей множественные, IgG больше 70 г/л, а белок Б-Д выше 12 г/сутки.
Заболевание крови миелома может протекать спокойно и симптоматически с поражением костей, подавлением костного мозга и почечной недостаточностью. Симптоматическая миеломная болезнь крови отличается высокой продукцией парапротеина и она соответствует «развернутой» картине заболевания и обязательно требует лечения. Нарушение функции почек всегда присутствует и в зависимости от уровня креатинина все больные делятся на три группы для определения прогноза.
Основные критерии заболевания:
- Выявление в костном мозге более 10% плазматических клеток или развитие плазмоклеточной опухоли.
- Наличие моноклонального иммуноглобулина, который продуцируется злокачественными клетками.
- Определяется он при электрофорезе белков крови. В практике ориентируются на значение 30 г/л IgG. необходимо контролировать уровень M-протеина постоянно, поскольку повышение его является фактором прогрессии.
- Нередко у больных моноклональный иммуноглобулин отсутствует, но отмечается снижение уровня гаммаглобулина в крови и при исследовании мочи отмечается выделение легких к-цепей.
При повреждении органов и тканей параллельно развиваются:
- Повышается уровень кальция.
- Нарушается функция почек (основной критерий повышение креатинина).
- Развивается анемия.
- Поражение костей (компрессия тел позвонков, лизис, переломы).
Поражение при миеломе носит диффузный и очаговый характер. При диффузной форме поражается только костный мозг, и эта форма выявляется в 24% случаев. Диффузно-очаговая форма множественной миеломы представляет собой смешанный вариант и сочетает наличие опухолевого роста в организме и поражение костного мозга. Данный вариант встречается чаще всего.
О несекретирующей миеломе говорят тогда, когда в костном мозге выявляются плазматические клетки и есть признаки поражения органов. Но при этой форме нет моноклонального белка в крови и моче, поэтому почечная недостаточность развивается редко.
Асимптоматическая форма или тлеющая. Для нее характерны следующие критерии: М протеин более 30 г/л, в моче 500 мг парапротеина или более 10% плазматических клеток в костном мозге. При этом нет поражений органов и костей, а также отсутствует амилоидоз. Лечение в данном случае не проводится, но больные наблюдаются раз в квартал (определяется парапротеин в крови и моче). Обычно промежуток до прогрессии заболевания составляет 4 года.
Плазмоцитомы — это плазмоклеточные опухоли. В зависимости от локализации бывают они костными (костная плазмоцитома) и экстрамедуллярными (поражаются мягкие ткани). Солитарная плазмоцитома представлена единичным очагом в кости или тканях (бывает, что продукция М-белка низкая). Диагноз костной плазмоцитомы устанавливается, если опухоль расположена в кости и нет других системных признаков. Заболевание чаще встречается у молодых лиц. Солитарные очаги располагаются в позвонках (плазмоцитома позвоночника) и трубчатых костях. Больных беспокоят боли в поврежденных костях и патологические переломы. При солитарной плазмоцитоме применяется рентгенотерапия. В 50% в течение 3 лет отмечается трансформация в множественную миелому.
Плазмоцитома кожи или экстрамедуллярная миелома кожи имеет благоприятное течение. Поражение кожи при экстрамедулярной миеломе встречается у 4% больных. В отличие от множественной миеломы плазмоцитома кожи протекает без поражения костного мозга и органов. Если отсутствует гиперкальциемия и не вовлекается костный мозг, то продолжительность их жизни может достигать 10 лет. Но имеются наблюдения, когда при кожной миеломе через несколько лет развивается системный миеломатоз. Также бывают противоположные случаи — миелома метастазирует в кожу из костного мозга. Данный факт рассматривается как неблагоприятный признак, и продолжительность жизни больных может составлять 1,5-12 месяцев.
Причины
Возникновение множественной миеломы является сложным процессом, который включает сочетание внешних и внутренних факторов. Разрешающими факторами для развития болезни являются:
- Длительная антигенная стимуляция, которая развивается после вирусных инфекций и хронических заболеваний.
- Воздействие радиации и токсических веществ.
- Инфицированность 8 типом вируса герпеса.
- Если рассматривать генетический фактор, то при генетических изменениях формируется клон плазмоцитов, который продуцирует иммуноглобулин. Последовательность генетических событий в клональных клетках вызывает их бесконтрольное деление и прогрессирование зародившейся опухоли. Хромосомные транслокации — это основной фактор, который активирует протоонкогены. При множественной миеломе обнаруживаются сложные комбинации изменений хромосом (по количеству и структуре). Клинические проявления заболевания связаны с генетическими изменениями, а на прогноз влияют мутации онкогенов K-ras и N- as. При беседе с больным уделяется внимание семейному анамнезу — обычно история болезни их включает родственников, которые имеют гематологические заболевания — лимфомы и хронический лимфолейкоз.
Симптомы миеломной болезни
Длительность заболевания до того, как появятся первые симптомы, может быть от месяцев до 3 лет. Множественная миелома отличается от других заболеваний крови тем, что симптомы миеломной болезни разнообразны, поскольку сама опухоль и ее продукты вызывают многочисленные изменений в различных органах. У 20% больных признаки миеломной болезни отсутствуют (бессимптомное течение), но появляется увеличенная СОЭ. Потом появляются боли в костях, слабость и похудание. Боли в костях — наиболее частый признак и встречаются у 70% пациентов и появляется очень рано.
Часто заболевание начинается внезапно с появления боли в скелете или перелома. Очаги костных изменений на рентгенограмме определяются как лизис (разрушение кости). Разрушение кости связано с разрастанием клона опухоли, кроме того, активируются остеокласты. Такой процесс прежде всего развивается в плоских костях (это череп, грудина, ребра, тазовые кости) и позвоночнике. Разрушение позвонков проявляется корешковым синдромом в разных отделах позвоночника.
Боли беспокоят больного при движении, а метастазы различных опухолей в кость усиливаются ночью. Постоянные локальные боли свидетельствует о переломах. Лизис костей и разрастание опухолевой массы настолько выражены, что опухоли пальпируются на черепе или грудине. Лизис костей сопровождается потерей кальция из костной ткани и повышением кальция, а также фосфора в крови. Данным фактом объясняется появление сонливости, тошноты и рвоты.
Оседание позвонков сопровождается компрессией спинного мозга («коллапс позвоночника»), а поражение в области конского хвоста нарушает работу тазовых органов. Сдавление спинного мозга сопровождается потерей чувствительности, слабостью мышц рук и ног, парезами и плегиями. Нейропатия (жжение, покалывание в руках и ногах, нарушение чувствительности) связано с пропитыванием нервов амилоидом.
Патология почек отмечается у 50% больных и связана она с фильтрацией в клубочках патологического белка (так называемые, легкие цепи), который выделяется с мочой. Большое количество их повреждает канальцы и приводит к почечной недостаточности, которая сокращает продолжительность жизни. Диагностически значимым является креатинин крови больше 173 ммоль/л. Также отмечается инфильтрация почек плазматическими клетками, поэтому почки увеличиваются в размерах. Высокое содержание кальция приводит к психическим расстройствам и состоянию комы. Гиперкальциемия рассматривается как одна из причин недостаточности функции почек. Частым признаком является склонность к бактериальным инфекциям. Повышенная вязкость крови сопровождается головной болью, нарушением зрения и изменениями на глазном дне.
Развитие анемии объясняется замещением гемопоэза плазматическими клетками. Наличие анемии иногда становится поводом к поиску ее причины, а проведя другие исследования устанавливается правильный диагноз.
Диагноз устанавливается по повышению общего белка, бека в моче, анемии или наличию почечной недостаточности.
Анализы и диагностика миеломной болезни
- Общий анализ мочи. Выявляет только наличие белка в моче.
- Электрофорез и иммунофорез мочи, который позволяет выявить легкие цепи и количественно их оценить.
- Для выполнения анализа мочу собирают сутки. У 20% больных в моче (и крови) выявляются только легкие цепи — ставится диагноз «миелома легких цепей».
- Клинический анализ крови. В начальной стадии изменений в крови может не быть, но при генерализации процесса развивается нормохромная анемия, иногда являющаяся основным проявлением болезни.
- Характерным симптомом является резкое увеличение СОЭ до 60-90 мм/ч.
- Биохимический анализ крови (кальций, креатинин, мочевина, мочевая кислота, натрий, калий, общий белок и фракции).
- Определение уровня моноклонального иммуноглобулина (парапротеин). Это полноценный иммуноглобулин, который состоит из легких и тяжелых цепей. При миеломе чаще выявляется повышенная секреция иммуноглобулина IgG.
- Уровень свободных легких цепей иммуноглобулинов в крови (СЛЦ каппа и лямбда), который повышается при множественной миеломе. Опухолевые клетки при миеломе секретируют легкие цепи иммуноглобулинов, поэтому не происходит их полноценной сборки. Свободные легкие цепи называются белком Бенс-Джонса. Миеломная болезнь, при которой вырабатываются только легкие цепи, называется миеломой Бенс-Джонса.
- Определение легких цепей иммуноглобулинов в моче (белок Бнс-Джонса).
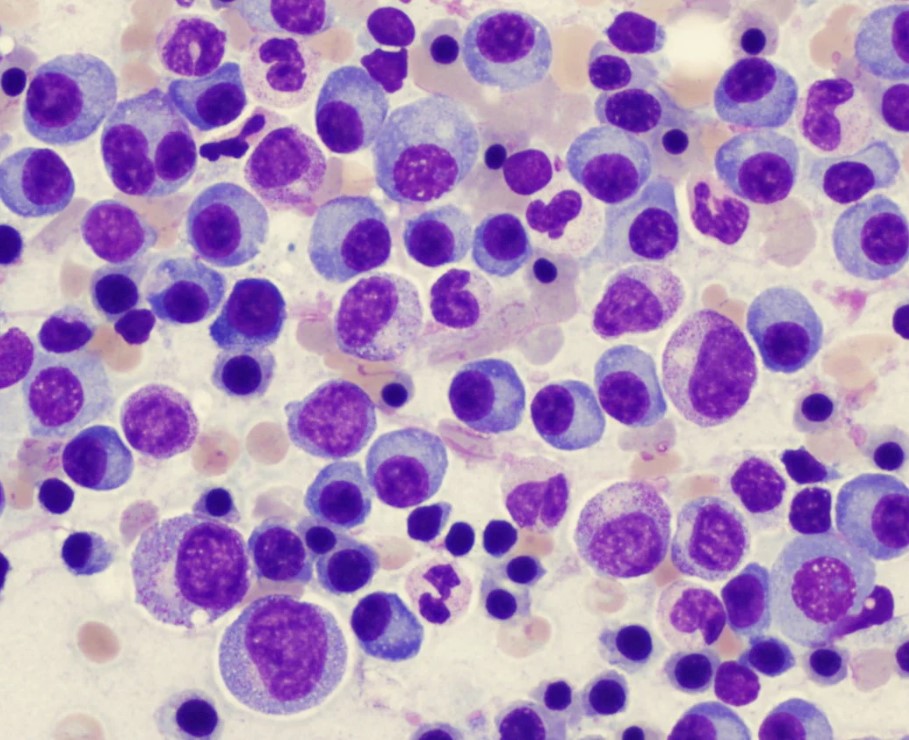
- Диагностика обязательно включает пункцию костного мозга — один из ведущих методов. В костномозговом пунктате определяется обилие плазматических клеток. Диагноз достоверен при обнаружении более 10% клональных плазматических клеток.
- Цитогенетическое исследование для выявления хромосомных изменений.
- Рентгенография костей (позвоночник, череп, таз, плечевые и бедренные кости).
- МРТ позвоночника или таза проводят больным при подозрении на солитарную плазмоцитому или компрессию спинного мозга.
- Для оценки тяжести остеопороза используют сцинтиграфию.

Лечение миеломы
Множественная миелома трудно поддается лечению и даже после полноценного курса может быстро рецидивировать. Больным с симптоматической миеломой сразу проводится противоопухолевая терапия, а при тлеющей форме лечение не рекомендуется, но больной должен наблюдаться у врача и обследоваться. В целом лечение направлено на подавление роста опухоли, улучшение качества жизни и продолжительности жизни.
Трудности в лечении связаны с тем, что часть опухолевых клеток резистентна к противоопухолевым средствам.
Тактика лечения определяется индивидуально. Лечение миеломной болезни предусматривает различные схемы химиотерапии, основными являются:- МР (мелфалан+преднизолон).
- СVМР (циклофосфамид+ мелфалан + винкристин + преднизолон).
- MPТ (мелфалан + преднизолон + талидомид).
- М2 (мелфалан + циклофосфамид + ломустин + винкристин + преднизолон).
С каждым годом появляются новые препараты, по эффективности превосходящие предыдущие. Чувствительность к химиотерапии — это важный прогностический критерий. При генетической резистентности к химиотерапии рекомендуется препарат Велкейд (бортезомиб), который дает высокую эффективность при разных стадиях заболевания. Его включают в схемы терапии VMP (велкейд мелфалан +преднизолон+), VТP (велкейд + талидомид+ преднизолон), VMPТ (велкейд + мелфалан + талидомид + преднизолон), VD (велкейд + дексаметазон), VCD (велкейд + циклофосфамид + дексаметазон), PAD (велкейд + доксорубицин + дексаметазон).
Множественная миелома хорошо лечится по схемам, которые включающие Велкейд, который считаются самыми эффективными.
Больным до 65 лет с впервые выявленной миеломой, которым планируется аутоТГСК, как индукционную терапию применяют один из режимов — VCD, PAD или VD. После трансплантации через 3 месяца, если нет прогрессии заболевания, назначается консолидирующая терапия двумя или тремя курсами VCD или VRD. Как вариант консолидации рассматривается вторая (тандемная) аутоТГСК. Также доказано значение поддерживающего лечения, которое назначается после первой или второй аутоТГСК. Могут применяться ингибитор протеасомы Велкейд внутривенно или подкожно каждые 2 недели два года подряд и иммуномодулятор Ревмилид в капсулах ежедневно в течение 1−2 лет.
Если первично больной не показал результат на режимы с Велкейдом, во второй линии применяются леналидомидсодержащие режимы:
- RD (Ревмилид + Дексаметазон).
- VRD (Велкейд+ Ревмилид + Дексаметазон).
- RCD (Ревмилид+ Циклофосфан +Дексаметазон).
- RCP (Ревмилид+ Циклофосфан + Преднизолон).
Ревлимид оказывает иммуномодулирующее действие, вызывает апоптоз (гибель) плазматических клеток и блокирует ангиогенез опухоли. Эффективно применение Ревмилида с дексаметазоном, что усиливает апоптоз патологических клеток.
Рецидивы при миеломе наступают неизбежно. Признаками рецидива являются:
Выбор программы при рецидиве зависит от эффективности предыдущего лечения, продолжительности ремиссии и возраста больного. При рецидиве через год после окончания лечения (считается поздним рецидивом) часто возобновляют первичное лечение. При ранних рецидивах программу лечения меняют.
Форум больных подтверждает возможность рецидивов. Некоторые проходят 7 курсов химиотерапии и по 2 аутотрансплантации, при этом через 1 год болезнь рецидивирует. После повторного проведения 5-ти курсов химиотерапии и донорской пересадки ремиссия отмечается в течение 5 лет. Судя по отзывам пациентов, после применения препарата Велкейд у многих развивается нейропатия нижних конечностей — появляются сильные боли. Рассмотрев сложности лечения данного заболевания с возможность рецидивирования можно сказать, что лечение миеломы народными средствами не эффективно и не должно применяться.
Миеломная болезнь ( Болезнь Рустицкого-Калера , Множественная миелома , Плазмоцитома )
Миеломная болезнь – злокачественная пролиферация зрелых дифференцированных плазматических клеток, сопровождающаяся усиленной выработкой моноклональных иммуноглобулинов, инфильтрацией костного мозга, остеолизом и иммунодефицитом. Миеломная болезнь протекает с болями в костях, спонтанными переломами, развитием амилоидоза, полинейропатии, нефропатии и ХПН, геморрагического диатеза. Диагноз миеломной болезни подтверждается данными рентгенографии скелета, комплексного лабораторного исследования, биопсии костного мозга и трепанобиопсии. При миеломной болезни проводится моно- или полихимиотерапия, лучевая терапия, аутотрансплантация костного мозга, удаление плазмоцитомы, симптоматическое и паллиативное лечение.


Общие сведения
Миеломная болезнь (болезнь Рустицкого-Калера, плазмоцитома, множественная миелома) – заболевание из группы хронических миелобластных лейкозов с поражением лимфоплазмоцитарного ряда гемопоэза, приводящее к накоплению в крови аномальных однотипных иммуноглобулинов, нарушению гуморального иммунитета и разрушению костной ткани. Миеломная болезнь характеризуется низким пролиферативным потенциалом опухолевых клеток, поражающих преимущественно костный мозг и кости, реже – лимфоузлы и лимфоидную ткань кишечника, селезенку, почки и другие органы.
На миеломную болезнь приходится до 10 % случаев гемобластозов. Заболеваемость миеломной болезнью составляет в среднем 2-4 случая на 100 тыс. населения и увеличивается с возрастом. Болеют, как правило, пациенты старше 40 лет, дети – в крайне редких случаях. Миеломной болезни более подвержены представители негроидной расы и лица мужского пола.
Причины
Причины миеломной болезни не выяснены. Довольно часто определяются разнотипные хромосомные аберрации. Имеет место наследственная предрасположенность к развитию миеломной болезни. Подъем заболеваемости связан с влиянием радиоактивного облучения, химических и физических канцерогенов. Миеломная болезнь часто выявляется у людей, имеющих контакт с нефтепродуктами, а также у кожевенников, столяров, фермеров.
Патогенез
Перерождение клеток лимфоидного ростка в миелому начинается в процессе дифференцировки зрелых B-лимфоцитов на уровне проплазмоцитов и сопровождается стимуляцией определенного их клона. Ростовым фактором миеломных клеток служит интерлейкин-6. При миеломной болезни обнаруживаются плазмоциты различной степени зрелости с чертами атипизма, отличающиеся от нормальных большим размером (>40 мкм), бледной окраской, многоядерностью (нередко 3-5 ядер) и наличием нуклеол, бесконтрольным делением и длительным сроком жизни.
Разрастание миеломной ткани в костном мозге приводит к деструкции кроветворной ткани, угнетению нормальных ростков лимфо- и миелопоэза. В крови снижается количество эритроцитов, лейкоцитов и тромбоцитов. Миеломные клетки не способны полноценно выполнять иммунную функцию из-за резкого снижения синтеза и быстрого разрушения нормальных антител. Факторы опухоли дезактивируют нейтрофилы, снижают уровень лизоцима, нарушают функции комплемента.
Локальная деструкция костей связана с замещением нормальной костной ткани пролиферирующими миеломными клетками и стимуляцией остеокластов цитокинами. Вокруг опухоли формируются очаги растворения костной ткани (остеолиза) без зон остеогенеза. Кости размягчаются, становятся ломкими, значительное количество кальция выходит в кровь. Парапротеины, поступая в кровяное русло, частично депонируются в различных органах (сердце, легких, ЖКТ, дерме, вокруг суставов) в виде амилоида.
Классификация
По типу и распространенности опухолевого инфильтрата выделяют локальную узловую форму (солитарную плазмоцитому) и генерализованную (множественную миелому). Плазмоцитома чаще имеет костную, реже – внекостную (экстрамедуллярную) локализацию. Костная плазмоцитома проявляется одиночным очагом остеолиза без плазмоклеточной инфильтрации костного мозга; мягкотканная – опухолевым поражением лимфоидной ткани.
Множественная миелома встречается чаще, поражает красный костный мозг плоских костей, позвоночника и проксимальных отделов длинных трубчатых костей. Подразделяется на множественно-узловатую, диффузно-узловатую и диффузную формы. С учетом характеристик миеломных клеток выделяют плазмоцитарную, плазмобластную, и низкодифференцированные (полиморфно-клеточную и мелкоклеточную) миелому. Миеломные клетки избыточно секретируют иммуноглобулины одного класса, их легкие и тяжелые цепи (парапротеины). В связи с этим различают иммунохимические варианты миеломной болезни: G-, A-, M-, D-, E- миеломы, миелому Бенс-Джонса, несекретирующую миелому.
В зависимости от клинических и лабораторных признаков определяют 3 стадии миеломной болезни:
- I – с малой массой опухоли;
- II – со средней массой опухоли;
- III – с большой массой опухоли.
Симптомы миеломной болезни
Миеломная болезнь в доклиническом периоде протекает без жалоб на плохое самочувствие и может обнаружиться лишь при лабораторном исследовании крови. Симптомы миеломной болезни обусловлены плазмоцитозом костей, остеопорозом и остеолизом, иммунопатией, нарушением функции почек, изменением качественных и реологических характеристик крови.
Обычно множественная миелома начинает проявляться болями в ребрах, грудине, позвоночнике, ключицах, плечевых, тазовых и бедренных костях, самопроизвольно возникающими при движениях и пальпации. Возможны спонтанные переломы, компрессионные переломы грудного и поясничного отделов позвоночника, приводящие к укорочению роста, сдавлению спинного мозга, что сопровождается радикулярной болью, нарушением чувствительности и моторики кишечника, мочевого пузыря, параплегией.

Миеломный амилоидоз проявляется поражением различных органов (сердца, почек, языка, ЖКТ), роговицы глаза, суставов, дермы и сопровождается тахикардией, сердечной и почечной недостаточностью, макроглоссией, диспепсией, дистрофией роговицы, деформацией суставов, кожными инфильтратами, полинейропатией. Гиперкальциемия развивается при тяжелом течении или терминальной стадии миеломной болезни и сопровождается полиурией, тошнотой и рвотой, дегидратацией, мышечной слабостью, вялостью, сонливостью, психотическими расстройствами, иногда – комой.
Частым проявлением заболевания является миеломная нефропатия с устойчивой протеинурией, цилиндрурией. Почечная недостаточность может быть связана с развитием нефрокальциноза, а также с AL-амилоидозом, гиперурикемией, частыми инфекциями мочевых путей, гиперпродукцией белка Бенс-Джонса, приводящего к повреждению почечных канальцев. При миеломной болезни может развиться синдром Фанкони – почечный ацидоз с нарушением концентрирования и подкисления мочи, потерей глюкозы и аминокислот.
Миеломная болезнь сопровождается анемией, снижением продукции эритропоэтина. За счет выраженной парапротеинемии происходит значительный рост СОЭ (до 60-80 мм/ч), увеличение вязкости крови, нарушение микроциркуляции. При миеломной болезни развивается иммунодефицитное состояние, повышается восприимчивость к бактериальным инфекциям. Уже в начальном периоде это приводит к развитию пневмонии, пиелонефрита, имеющих в 75% случаев тяжелое течение. Инфекционные осложнения являются одними из ведущих прямых причин летальности при миеломной болезни.
Синдром гипокогуляции при миеломной болезни характеризуется геморрагическим диатезом в виде капиллярных кровоизлияний (пурпуры) и синяков, кровотечений из слизистых десен, носа, пищеварительного тракта и матки. Солитарная плазмоцитома возникает в более раннем возрасте, имеет медленное развитие, редко сопровождается поражением костного мозга, скелета, почек, парапротеинемией, анемией и гиперкальциемией.
Диагностика миеломной болезни
При подозрении на миеломную болезнь проводится тщательный физикальный осмотр, пальпацией болезненных участков костей и мягких тканей, рентгенография грудной клетки и скелета, лабораторные исследования, аспирационная биопсия костного мозга с миелограммой, трепанобиопсию. Дополнительно в крови определяют уровни креатинина, электролитов, C-реактивного белка, b2-микроглобулина, ЛДГ, ИЛ-6, индекса пролиферации плазмоцитов. Проводится цитогенетическое исследование плазматических клеток, иммунофенотипирование мононуклеарных клеток крови.
При множественной миеломе отмечается гиперкальциемия, увеличение креатинина, снижение Hb 1%.. При плазмоцитозе >30% в отсутствии симптомов и костной деструкции (или ее ограниченном характере) говорят о вялотекущей форме заболевания.
Главными диагностическими критериями миеломной болезни служат атипическая плазматизация костного мозга >10-30%; гистологические признаки плазмоцитомы в трепанате; присутствие плазматических клеток в крови, парапротеина в моче и сыворотке; признаки остеолиза либо генерализованного остеопороза. Рентгенография грудной клетки, черепа и таза подтверждает наличие локальных участков разрежения костной ткани в плоских костях.
Важным этапом является дифференциация миеломной болезни с доброкачественной моноклональной гаммапатией неопределенного генеза, макроглобулинемией Вальденстрема, хронической лимфолейкемией, неходжкинской лимфомой, первичным амилоидозом, костными метастазами рака толстой кишки, легких, остеодистрофией и др.

Лечение и прогноз миеломной болезни
Лечение миеломной болезни начинают сразу после верификации диагноза, что позволяет продлить жизнь больного и повысить ее качество. При вялотекущей форме возможна выжидательная тактика с динамическим наблюдением до нарастания клинических проявлений. Специфическая терапия миеломной болезни проводится при поражении органов-мишеней (т. н. CRAB – гиперкальциемии, почечная недостаточности, анемии, костной деструкции).
Основной метод лечения множественной миеломы – длительная моно- или полихимиотерапия с назначением алкилирующих препаратов в сочетании с глюкокортикоидами. Полихимиотерапия чаще показана при II, III стадиях заболевания, I стадии протеинемии Бенс-Джонса, прогрессировании клинической симптоматики.
После лечения миеломной болезни рецидивы проявляются в течение года, каждая последующая ремиссия менее достижима и короче предыдущей. Для удлинения ремиссии обычно назначаются поддерживающие курсы препаратов a-интерферона. Полная ремиссия достигается не более чем в 10% случаев.
У молодых пациентов в первый год выявления миеломной болезни после курса высокодозированной химиотерапии проводится аутотрансплантации костного мозга или стволовых клеток крови. При солитарной плазмоцитоме применяется лучевая терапия, обеспечивающая многолетнюю ремиссию, при неэффективности назначается химиотерапия, хирургическое удаление опухоли.
Симптоматическое лечение миеломной болезни сводится к коррекции электролитных нарушений, качественных и реологических показателей крови, проведению гемостатического и ортопедического лечения. Паллиативное лечение может включать болеутоляющие средства, пульс-терапию глюкокортикоидами, лучевую терапию, профилактику инфекционных осложнений.
Прогноз миеломной болезни определяется стадией заболевания, возрастом больного, лабораторными показателями, степенью почечной недостаточности и костных поражений, сроками начала лечения. Солитарная плазмоцитома часто рецидивирует с трансформацией во множественную миелому. Самый неблагоприятный прогноз при III Б стадии миеломной болезни – со средней продолжительностью жизни 15 месяцев. При III А стадии она составляет 30 месяцев, при II и I А, Б стадии – 4,5-5 лет. При первичной резистентности к химиотерапии выживаемость составляет менее 1 года.
Множественная миелома

Множественная миелома — одна из форм хронического лимфобластного лейкоза, для которой характерно поражение костного мозга, разрушение костной ткани и выработка однотипных иммуноглобулинов. Это онкопатология крови, затрагивающая плоские кости, позвоночник и почки. Множественная миелома ведет к серьезным нарушениями в работе иммунитета. Заболевание считается достаточно редким. Патологию выявляют у 4-6 человек на 100 тыс. населения, чаще у пожилых людей. Характерно, что представители негроидной расы болеют вдвое чаще, чем европейцы.
В основе заболевания лежит изменение свойств плазмоцитов (клетки крови, которые являются разновидностью лейкоцитов). Дефект в ДНК этих иммунных клеток приводит к нарушению процесса деления и созревания. В результате в крови появляется множество телец атипичного строения (многоядерных, бледных, большого размера, которые склонны к бесконтрольному делению). Такие клетки живут дольше нормальных. Они не выполняют никаких функций, но колонизируют костный мозг, вытесняя функционально активную ткань и провоцируя нарушения гемопоэза. Помимо этого, такие аномальные плазмоциты вырабатывают моноклональные белки, которые утилизируются почками, испытывающими чрезмерную нагрузку.
При множественной миеломе разрушается костная ткань, что провоцирует резкое повышение уровня кальция в крови, которое ведет к поражению внутренних органов (почек, легких, органов пищеварительного тракта и пр.). Последствия миеломной болезни достаточно серьезные — размягчение костей, почечная недостаточность, анемия, снижение толерантности к бактериальным и вирусным инфекциям.
В зависимости от особенностей распространения опухолей выделяют множественно-узловатую, диффузно-узловатую и диффузную формы множественной миеломы. Стадирование проводят с учетом массы опухоли (первая стадия соответствует малой массе, вторая — средней, третья — большой).
Прогнозы при множественной миеломе неблагоприятные. Заболевание не имеет радикальных методов лечения. Современные методики позволяют замедлить его прогрессирование и продлить жизнь больного. Сроки жизни зависят от своевременности диагностики и начала лечения.
Симптомы множественной миеломы
Проявления заболевания обусловлены влиянием опухоли на различные органы и системы. Характерны следующие синдромы:
- Разрушение костей, или остеолиз. Проявляется костными болями. Деструкция костной ткани провоцирует аномальные переломы при отсутствии повреждающего фактора или при его минимальном воздействии. Зачастую множественная миелома провоцирует интенсивные боли в области грудной клетки, спины и конечностей.
- Гиперкальциемия. Повышение уровня кальция в крови становится причиной сильной жажды, запоров, спутанности сознания, тошноты, рвоты и сонливости.
- Изменение реологических свойств крови. Для множественной миеломы характерно повышение вязкости крови. Нарушение микроциркуляции не имеет типичной симптоматики. Может проявляться ощущением оглушенности, расстройствами зрения и т.п.
- Дисфункция кроветворения. Возникает кровоточивость, слабость и пр.
- Поражение других органов вследствие миеломного амилоидоза. Накопление в различных органах специфических белков приводит к частичной или полной потере их функций. При множественной миеломе поражаются почки, сердце, роговица глаза, суставы и дерма.
- Снижение иммунитета. Дефицит функциональных защитных клеток провоцирует частые рецидивы инфекционных заболеваний. Например, у больных множественной миеломой часто обостряется опоясывающий герпес.
Изменение структуры, формы и положения позвонков становится причиной разнообразного спектра неврологических симптомов. Среди признаков множественной миеломы можно выделить такие: прострелы, нарушение функций конечностей, парезы, параличи и пр.
Причины множественной миеломы
Заболевание возникает вследствие мутации в ДНК В-лимфоцитов. Точные причины изменения генетического материала не установлены. К возможным предрасполагающим факторам относят:
- возрастные изменения;
- принадлежность к мужскому полу и негроидной расе;
- моноклональная гаммапатия (нарушения синтеза иммуноглобулинов);
- иммунодефицитные состояния (обусловленные приемом медикаментов или первичными заболеваниями);
- миеломная болезнь у кровных родственников;
- воздействие ионизирующего излучения;
- работа с токсическими веществами;
- аутоиммунные заболевания;
- ожирение.
В настоящее время множественная миелома считается малоизученным онкологическим заболеванием. Поиск причин, которые бы позволили проводить эффективное лечение этой опухоли, продолжается.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
Диагностика множественной миеломы
На ранних стадиях заболевание диагностируют случайно, обычно в рамках скринингового обследования по поводу анемии. Подозрение на миелому возникает при выявлении отклонений в картине общего (снижение уровня гемоглобина и увеличение СОЭ) и биохимического анализа крови (гиперкальциемия и гиперпротеинемия, сочетающаяся со снижением концентрации альбумина).
При подозрении на множественную миелому проводят комплексное обследование, которое включает следующие мероприятия:
- физикальный осмотр с пальпаторным исследованием болезненных зон;
- рентгенографию скелета;
- лабораторную диагностику (общий анализ крови и мочи, биохимия крови, электрофоретическую идентификацию белка крови и мочи и др.);
- позитронно-эмиссионную томографию (для определения локализации и размеров опухолей);
- КТ и МРТ костей, суставов и внутренних органов;
- биопсию костного мозга (отражает плазматизацию костного мозга, что является важным диагностическим критерием).
Основаниями для постановки диагноза «множественная миелома» выступают следующие критерии: плазматизация костного мозга более 10%, наличие моноклонального белка в крови и моче в сочетании с поражением внутренних органов, гиперкальциемией, анемией и обнаружением очагов разрежения костной ткани или диффузного остеопороза.
Патологию дифференцируют с доброкачественной моноклональной гаммапатией и другими онкологическими заболеваниями (лимфолейкемия, лимфома, костные метастазы опухолей внутренних органов и пр.)
Мнение эксперта
Медицина значительно продвинулась вперед в лечении множественной миеломы. Комбинированная химиотерапия с применением цитостатических и таргетных препаратов способствует достижению хороших результатов. Пациентам без сопутствующих заболеваний проводят несколько курсов противоопухолевой терапии, а затем трансплантацию гемопоэтических стволовых клеток. У половины пациентов консолидирующая терапия приводит к устойчивой ремиссии.
Однако среди больных преобладают пожилые люди, часто с сопутствующими заболеваниями. В этом случае проводится только консервативное лечение. Схема подбирается в индивидуальном порядке с учетом ответа на терапию. Контроль за развитием заболевания и своевременное лечение позволяет обеспечить удовлетворительное качество жизни пациента.
Врач-онколог, врач-гематолог, врач-радиолог (лучевой терапевт) высшей категории, д.м.н., профессор, отличник здравоохранения РФ

Лечение множественной миеломы
Тактика терапии направлена на подавление роста и секреторной активности опухоли, а также на продление и повышение качества жизни больного. Схему лечения подбирают в индивидуальном порядке с учетом размеров, локализации и активности опухолей.
При вялотекущем процессе («тлеющем»), характеризующемся отсутствием симптомов, возможно применение выжидательной тактики. В данном случае пациент регулярно проходит обследования с целью контроля динамики заболевания.
Для замедления прогрессирования патологии применяют следующие методы:
- Химиотерапия. Подразумевает применение веществ, которые уничтожают или угнетают деление злокачественных клеток.
- Высокодозная полихимиотерапия. В целях лечения сочетают большие дозы химиотерапевтических средств с различными механизмами действия, что повышает общую эффективность схемы.
- Трансплантация стволовых клеток. Больному пересаживают собственные или донорские стволовые клетки с целью частичного восстановления функций костного мозга. Метод дополняет другие способы лечения и позволяет существенно продлить жизнь пациентов с множественной миеломой.
- Иммунотерапия. Предполагает применение интерферонов с целью подавления клональных злокачественных клеток и компенсации дисфункции иммунной системы.
- Лучевая терапия. Подразумевает воздействие на патологические очаги ионизирующим излучением с целью их разрушения.
- Хирургическое лечение. В большинстве случаев предполагает лечение переломов. Операция является симптоматическим лечением осложнений болезни.
- Терапевтическая коррекция осложнений. Предполагает контроль гиперкальциемии, переливание эритромассы, лечение инфекционных заболеваний, компенсацию почечной недостаточности с помощью плазмафереза и гемодиализа и пр.
За последние двадцать лет в лечении множественной миеломы достигнуты успехи. Прогноз выживаемости даже для пациентов с неблагоприятным течением заболевания на данный момент составляет 15 месяцев. Средний показатель выживаемости составляет около 5 лет. При ранней диагностике, хорошем ответе на химиотерапию и ее грамотном сочетании с другими методами, удается достигнуть безрецидивного периода длительностью 5-10 лет, иногда и дольше.
В медицинском центре «СМ-Клиника» прием ведут высококвалифицированные онкологи и онкогематологи. Специалисты регулярно посещают международные мероприятия, изучают и внедряют в практику передовые методы лечения онкопатологий, располагают высокотехнологичным диагностическим и лечебным оборудованием. Каждому пациенту Центра гарантировано получение специализированной медицинской помощи мирового уровня, комплексный анализ клинической ситуации и персонифицированный подход при подборе лечения.