Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия)
Что такое Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) –
Болезнь Вильсона-Коновалова или гепатоцеребральная дистрофия или гепатолентикулярная дегенерация или болезнь Вестфаля – Вильсона – Коновалова – врожденное нарушение метаболизма меди, приводящее к тяжелейшим наследственным болезням центральной нервной системы и внутренних органов.
Диагностируется у 5-10 % больных циррозом печени дошкольного и школьного возраста. Заболевание передается по аутосомно-рецессивному типу, обусловлено низким или аномальным синтезом церулоплазмина – белка, транспортирующего медь. Ген ATP7B, мутации которого вызывают заболевание, расположен на 13-й хромосоме (участок 13q14-q21).
Гепато-церебральная дистрофия (др.-греч. ἧπαρ/ἥπατος печень + лат. cerebrum мозг), син.: гепато-лентикулярная дегенерация, псевдосклероз Вестфаля, болезнь Вильсона-Коновалова – наследственное заболевание, характеризующееся сочетанием цирроза печени с дистрофическим процессом в головном мозге (преимущественно в чечевичных ядрах).
Английский невролог Вильсон (S. Wilson) в 1912 году описал типичные для гепато-церебральной дистрофии изменения в головном мозге, установил постоянное наличие цирроза печени и дал описание клиники нового заболевания, названного им прогрессивной лентикулярной дегенерацией (лат. lenticularis чечевицеобразный).
В качестве основных симптомов заболевания были отмечены разнообразные непроизвольные движения в конечностях и туловище, мышечная ригидность, приводящая к скованности, дисфагия и дизартрия, аффектные вспышки, иногда психические расстройства, но признаки поражения пирамидных путей отсутствовали. Ещё раньше К. Вестфалем (1883) и А. Штрюмпеллем (1898) было описано заболевание, которое по клиническому сходству с рассеянным склерозом получило название «псевдосклероз». Заболевание характеризовалось распространёнными, размашистыми, ритмичными непроизвольными движениями, повышением мышечного тонуса, амимией, дизартрией и выраженными психическими нарушениями вплоть до такого расстройства интеллекта, как слабоумие.
В дальнейшем оказалось, что прогрессивная лентикулярная дегенерация и псевдосклероз являются разными формами одного и того же заболевания, которое Галль (1921) назвал гепато-лентикулярной дегенерацией. Однако изменения в мозге при нём никогда не ограничиваются лентикулярными ядрами и нередко бывают даже сильнее выражены в других отделах мозга. Поэтому Н. В. Коновалов в 1960 году предложил название «гепато-церебральная дистрофия». Он значительно расширил представления о патофизиологии, патогенезе и клинике этой болезни и выделил новые её формы.
Что провоцирует / Причины Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
Наблюдается аутосомно-рецессивный тип передачи, патологический ген расположен в длинном плече 13 хромосомы. Встречается в среднем в популяции 3:100000. Распространённость выше среди народностей где распространены близкородственные браки. Чаще болеют мужчины, средний возраст дебюта 11-25 лет. Для проявления заболевания имеют значение экзогенные воздействия, поражающие печень – интоксикация и инфекция.
Патогенез (что происходит?) во время Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
В головном мозге при гепато-церебральной дистрофии размягчается чечевицеобразное ядро, особенно скорлупа, с образованием мелких кист. Поражаются и другие образования: хвостатое ядро, глубокие слои коры, мозжечок, в частности зубчатые ядра, подбугорные ядра; в остальных отделах головного мозга изменения выражены меньше.
Все изменения делятся на ангиотоксические и цитотоксические. Первые выражаются в атонии сосудов, особенно мелких, и изменении их стенок. В результате возникают стазы, распространённый периваскулярный отек с аноксией нервной ткани и её гибелью; часты геморрагии и следы их в виде скоплений гемосидерина.
Цитотоксический компонент заключается в распространённых дистрофических изменениях макроглиии нервных клеток, часто заканчивающихся их гибелью. Характерно появление глии Альцгеймера, которая образуется из обычных астроцитов. Нередко встречаются изменённые нервные клетки, очень похожие на глию Альцгеймера; сходные клетки обнаруживаются также в печени и почках. В основе этих клеточных изменений лежит один и тот же фактор – однотипное нарушение клеточного обмена, вероятно, обмена нуклеиновых кислот.
Чем позднее начинается заболевание, тем медленнее оно протекает, тем более диффузны изменения в головном мозге и тем более цитотоксический компонент преобладает над ангиотоксическим. Печень вследствие атрофического цирроза уменьшена и бугристая; участки нормальной ткани чередуются с участками некротическими, дегенерирующими и с островками регенерации; обильное новообразование сосудов приводит к появлению анастомозов между ветвями воротной и нижней полой вены.
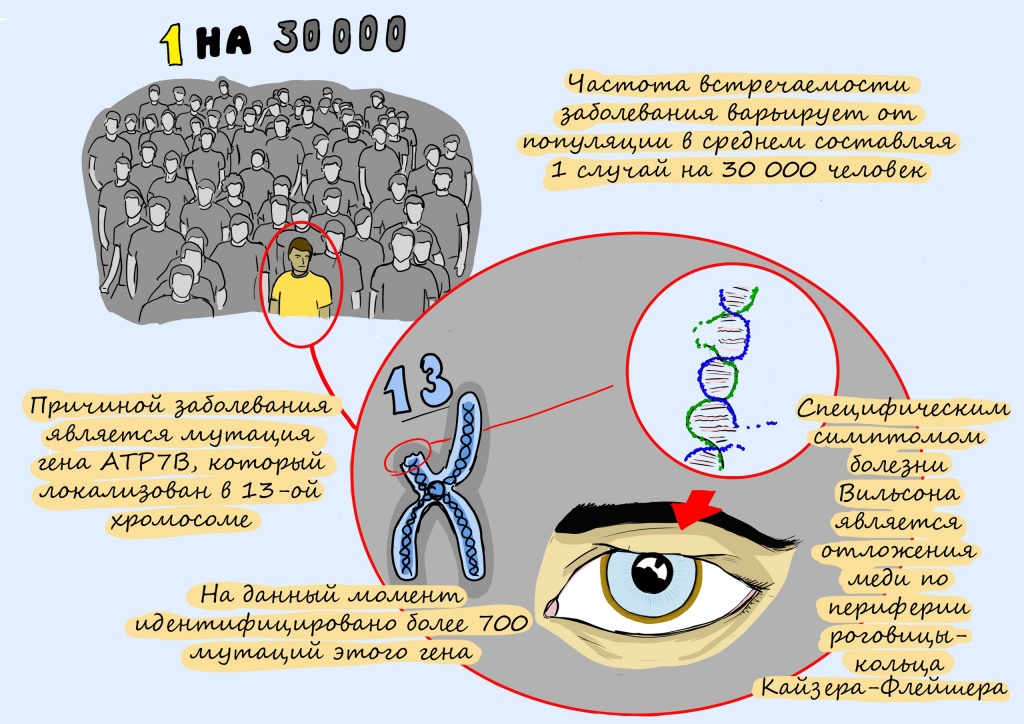
Основную роль в патогенезе играет нарушение обмена меди, её накопление в нервной (особенно поражены базальные ганглии), почечной, печёночной ткани и роговице, а также токсическое повреждение медью данных органов. Нарушение метаболизма выражается в нарушении синтеза и снижении в крови концентрации церулоплазмина. Церулоплазмин участвует в процессе выведения меди из организма. В печени формируется крупноузловой или смешанный цирроз. В почках в первую очередь страдают проксимальные канальцы. В головном мозге поражаются в большей степени базальные ганглии, зубчатое ядро мозжечка и черная субстанция. Отложение меди в десцеметовой мембране глаза приводит к формированию кольца Кайзера-Флейшера.
Симптомы Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
Гепато-церебральная дистрофия начинается в детском или молодом возрасте и имеет хроническое прогрессирующее течение. Во многих случаях появлению симптомов поражения нервной системы предшествуют висцеральные расстройства виде нарушения деятельности печени и желудочно-кишечных расстройств(желтуха, боли в правом подреберье, диспептические явления). Порой развивается выраженный гепато-лиенальный синдром.
Со стороны нервной системы на первый план выступают экстрапирамидные симптомы в виде мышечной ригидности, гиперкинезов и расстройств психики. Пирамидные симптомы могут быть, но чаще отсутствуют. Чувствительность обычно не расстроена.
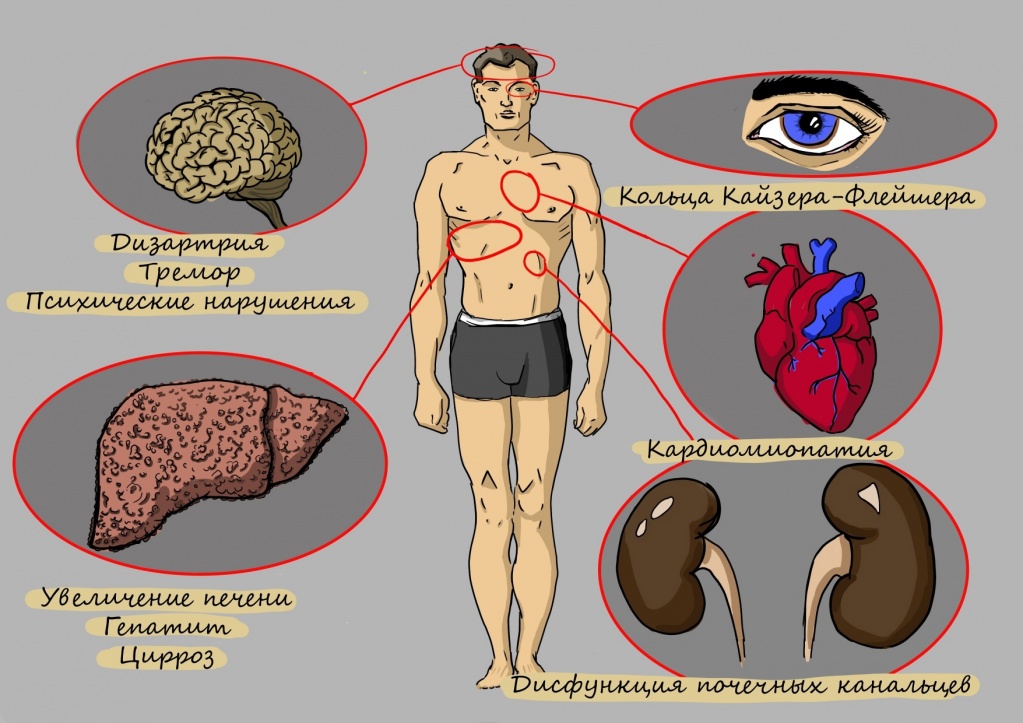
Типичным симптомом болезни является кольцо Кайзера-Флейшера – отложение по периферии роговой оболочки содержащего медь зеленовато-бурого пигмента; оно более выражено при поздних формах заболевания. Иногда отмечается желтовато-коричневая пигментация кожи туловища и лица. Часты геморрагические явления (кровоточивость дёсен, носовые кровотечения, положительная проба жгута), мраморность кожи, акроцианоз. Капилляроскопия обнаруживает атонию капилляров и застойность кровотока. Отмечаются суставные боли, профузные поты, остеопороз, ломкость костей. Патология печени клинически выявляется примерно у 30 % больных, а в ряде случаев она может быть обнаружена только функциональными пробами, например пробой с нагрузкой галактозой, пробой Квинка, пробой Бергмана-Эльботта, бромсульфофталеиновой пробой; количество билирубина в крови и уробилина в моче обычно увеличено; изменены осадочные реакции Таката-Ара и Грея, обычны лейкопения, тромбоцитопения, гипохромная анемия.
5 форм гепато-церебральной дистрофии:
Брюшная форма – тяжёлое поражение печени, приводящее к смерти раньше появления симптомов со стороны нервной системы; заболевают дети. Её продолжительность от нескольких месяцев до 3-5 лет.
Ригидно-аритмогиперкинетическая, или ранняя форма отличается быстрым течением; начинается также в детском возраста. В клинической картине преобладают мышечная ригидность, приводящая к контрактурам, бедность и замедленность движений, хореоатетоидные или торсионные насильственные движения. Характерны дизартрия и дисфагия, судорожный смех и плач, аффективные расстройства и умеренное снижение интеллекта. Заболевание длится 2-3 года, заканчивается летально.
Дрожательно-ригидная форма встречается чаще других; начинается в юношеском возраста, течёт медленнее, порой с ремиссиями и внезапными ухудшениями, сопровождающимися субфебрильной температурой; характеризуется одновременным развитием тяжёлой ригидности и дрожания, дрожание очень ритмичное (2-8 дрожаний в секунду), резко усиливается при статическом напряжении мышц, движениях и волнении, в покое и во сне исчезает. Иногда обнаруживаются атетоидные хореоформные насильственные движения; наблюдаются также дисфагия и дизартрия. Средняя продолжительность жизни около шести лет.
Дрожательная форма начинается в возраста 20-30 лет, течёт довольно медленно(10-15 лет и больше); дрожание резко преобладает, ригидность появляется лишь в конце болезни, а порой наблюдается гипотония мышц; отмечается амимия, медленная монотонная речь, тяжёлые изменения психики, часты аффективные вспышки. Наблюдаются эпилептиформные припадки.
Экстрапирамидно-корковая форма встречается реже других форм. Типичные для гепато-церебральной дистрофии нарушения в дельнейшем осложняются апоплектиформно развивающимися пирамидными парезами, эпилептиформными припадками и тяжёлым слабоумием (обнаруживаются обширные размягчения в коре больших полушарий). Длится 6-8 лет, заканчивается летально.
Диагностика Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
Основой диагностики является картина болезни. Диагноз заболевания подтверждается:
- Наличием кольца Кайзера-Флейшера или его «обломков».
- Снижение содержания меди в сыворотке ниже 80 мкг на 100 мл
- Снижение концентрации церулоплазмина ниже 20 мг на 100 мл
- Повышение экскреции меди с мочой более 100 мкг в сутки
Для диагностики используют:
- осмотр с помощью щелевой лампы (зелёное кольцо Кайзера-Флейшера на роговице у лимба)
- определение уровня церулоплазмина (типично снижение менее 1 мкмольл)
- определение уровня меди в сыворотке крови (снижение менее 9,4 ммольл)
- определение меди в суточной моче (повышение более 1,6 мкмоль или 50 мкг в сутки)
Лечение Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
- Диета № 5 – с ограничением меди до 1 мг в сутки – исключение шоколада, орехов, сухофруктов, раков, печени, цельной пшеницы.
- Препаратом выбора является купренил (пеницилламин), который эффективен в 90 % случаев. Д-пеницилламин или унитиол.
- Унитиол
- Витамин В6
Патогенетическое лечение при гепатолентикулярной дегенерации направлено на увеличение выведения меди из организма. Для этого применяются комплексоны (тиоловые соединения). Наиболее эффективным оказался пеницилламин. Его следует принимать постоянно по 1,5-2 г внутрь ежедневно.
Лечение пеницилламином сопровождается заметным улучшением состояния больных или даже приводит к полной ликвидации симптомов. Вполне удовлетворительные результаты получены и при применении унитиола.
Профилактика Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии):
Профилактика заключается в раннем обнаружении болезни. Существенное значение для успеха терапии и предотвращения тяжелых поражений нервной системы и печени, свойственных разв’ернутой стадии болезни Вильсона-Коновалова, имеет ранняя диагностика заболевания.
К каким докторам следует обращаться если у Вас Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Вильсона-Коновалова (гепатоцеребральной дистрофии), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Болезнь Вильсона ( Болезнь Вестфаля-Вильсона-Коновалова , Болезнь Вильсона-Коновалова , Гепатолентикулярная дистрофия , Гепатоцеребральная дистрофия , Лентикулярная прогрессирующая дегенерация )
Болезнь Вильсона — наследственное заболевание, передающееся по аутосомно-рецессивному типу. Возникает в условиях мутаций в гене АТР7В, кодирующем белок медьтраснпортирующей АТФазы печени. Характерный признак болезни Вильсона — накопление меди в различных органах и тканях, в большей степени в печени и базальных ганглиях. Болезнь Вильсона может протекать в брюшной, ригидно-аритмогиперкинетической, дрожательной или экстрапирамидно-корковой форме. Диагностика болезни Вильсона включает офтальмологическое обследование, биохимические анализы мочи и крови, МРТ или КТ головного мозга. Основу патогенетической терапии составляют тиоловые препараты, которые могут приниматься в течении нескольких лет и даже пожизненно.
МКБ-10
Общие сведения
Болезнь Вильсона — наследственное заболевание, передающееся по аутосомно-рецессивному типу. Возникает в условиях мутаций в гене АТР7В, кодирующем белок медьтраснпортирующей АТФ-азы печени. Характерный признак болезни Вильсона — накопление меди в различных органах и тканях, в большей степени в печени и базальных ганглиях. Первооткрыватель заболевания — А.К. Вильсон, описавший заболевание в 1912 году, в отечественной медицине — Н.А. Коновалов. Патогенез болезни Вильсона был выявлен в 1993 году. Понятию «болезнь Вильсона» соответствуют также: болезнь Вильсона-Коновалова, болезнь Вестфаля-Вильсона-Коновалова, дистрофия гепатоцеребральная, дистрофия гепатолентикулярная, дегенерация лентикулярная прогрессирующая.

Причины
Ген АТР7В картирован на длинном плече хромосомы 13 (13q14.3-q21.1). Организм человека содержит около 50-100 мг меди. Суточная потребность меди для человека — 1-2 мг. 95% абсорбированной в кишечнике меди, транспортируется в форме комплекса с церулоплазмином (один из глобулинов сыворотки, синтезируемых печенью) и только 5% в форме комплекса с альбумином. Кроме того, ион меди входит в состав важнейших метаболических ферментов (лизилоксидаза, супероксиддисмутаза, цитохром-С-оксидаза и др.). При болезни Вильсона происходит нарушение двух процессов обмена меди в печени — биосинтез главного медьсвязывающего белка (церулоплазмина) и выведение меди с желчью, следствием чего становится повышение уровня несвязанной меди в крови. Концентрация меди в различных органах (чаще всего в печени, почках, роговице и головном мозге) увеличивается, что приводит к их токсическому поражению.
Классификация
Согласно классификации Н.В. Коновалова различают пять форм болезни Вильсона:
- брюшная
- ригидно-аритмогиперкинетическая
- дрожательно-ригидная
- дрожательная
- экстрапирамидно-корковая
Симптомы
Для болезни Вильсона характерен клинический полиморфизм. Первые проявления заболевания могут появиться в детстве, юношестве, в зрелом возрасте и гораздо реже в зрелом возрасте. В 40-50% случаев Болезнь Вильсона манифестирует с поражения печени, в остальных — с психических и неврологических расстройств. С вовлечением в патологический процесс нервной системы обнаруживается кольцо Кайзера-Флейшера.
Брюшная форма развивается преимущественно до 40 лет. Характерный признак — тяжелое поражение печени по типу цирроза печени, хронического гепатита, фульминантного гепатита.
Ригидно-аритмогиперкинетическая форма манифестирует в детском возрасте. Начальные проявления — мышечная ригидность, амимия, смазанность речи, трудности при выполнении мелких движений, умеренное снижение интеллекта. Для этой формы заболевания характерно прогрессирующее течение, с наличием эпизодов обострения и ремиссии.
Дрожательная форма возникает в возрасте от 10 до 30 лет. Преобладающим симптомом является тремор. Кроме того, могут наблюдаться брадикинезия, брадилалия, тяжелый психоорганический синдром, эпилептические приступы.
Экстрапирамидно-корковая форма встречается весьма редко. Ее начало схоже с началом какой-либо из вышеперечисленных форм. Для нее характерны эпилептические припадки, экстрапирамидные и пирамидные нарушения и выраженный интеллектуальный дефицит.
Диагностика
Офтальмологическое исследование с помощью щелевой лампы выявляет кольцо Кайзера-Флейшера. Биохимические исследования мочи обнаруживают повышенную экскрецию меди в суточной моче, а также снижение концентрации церулоплазмина в крови. С помощью визуализационных методов (КТ и МРТ головного мозга) обнаруживают атрофию полушарий большого мозга и мозжечка, а также базальных ядер.
При диагностике болезни Вильсона неврологу необходимо дифференцировать ее от паркинсонизма, гепатоцеребрального синдрома, болезни Геллервордена-Шпатца. Основным дифференциально-диагностическим признаком этих заболеваний является отсутствие характерных для болезни Вильсона кольца Кайзера-Флейшера и расстройств обмена меди. Для подтверждения болезни Вильсона проводится генодиагностика.
Лечение болезни Вильсона
Основой патогенетического лечения является назначение тиоловых препаратов, в первую очередь — D-пеницилламина либо унитиола. Главное преимущество купренила — низкая токсичность и возможность длительного приема при отсутствии побочных эффектов. Его назначают по 0,15 г (1 капсула) в сутки (только после еды), в дальнейшем, в течение 2,5-3 месяцев дозу увеличивают до 6-10 капсул/сутки (оптимальная доза). Лечение D-пеницилламином проводится годами и даже пожизненно с небольшими перерывами (на 2-3 недели) в случае появления побочных эффектов (тромбоцитопения, лейкопения, обострения язвенной болезни желудка и т. д.).
Унитиол назначают в случае непереносимости (плохой переносимости) D-пеницилламина. Длительность одного курса лечения — 1 месяц, после чего лечение приостанавливают на 2,5-3 месяца. В большинстве случаев наступает улучшение общего состояния пациента, а также регресс неврологических симптомов (скованности, гиперкинезов). В случае доминирования гиперкинезов рекомендовано назначение небольших курсов нейролептиков, при ригидности — леводопы, карбидопы, тригексифенидила.
В случае тяжелого течения болезни Вильсона, при неэффективности консервативного лечения за рубежом прибегают к трансплантации печени. При положительном исходе операции состояние пациента улучшается, восстанавливается обмен меди в организме. В дальнейшем лечение пациента составляет иммуносупрессивная терапия. В России на сегодня постепенно внедряется в клиническую практику метод биогемоперфузии с изолированными живыми клетками селезенки и печени (т. н. аппарат «вспомогательная печень). Немедикаментозное лечение состоит в назначении диеты (стол №5) в целях исключения продуктов богатых медью (кофе, шоколад, бобовые, орехи и т. д.).
Прогноз и профилактика
В случае своевременного диагностирования болезни Вильсона и проведения адекватной медьснижающей терапии возможна нормализация общего состояние пациента и обмена меди в организме. Постоянный прием тиоловых препаратов по схеме, назначенной врачом-специалистом, позволяет поддерживать профессиональную и социальную активность пациента.
Для предотвращения рецидивов болезни Вильсона рекомендовано проведение лабораторных исследований крови и мочи пациента несколько раз в год. Необходим контроль следующих показателей: концентрация меди, церулоплазмина и цинка. Кроме того, рекомендовано проведение биохимического анализа крови, общего анализа крови, а также регулярные консультации у терапевта и невролога.
Болезнь Вестфаля-Вильсона-Коновалова
Болезнь Вестфаля-Вильсона-Коновалова (БВВК) — наследственное заболевание, при котором происходит нарушение обмена меди. Болезнь протекает с преимущественным поражением печени, почек, центральной нервной системы (ЦНС).
Вследствие генетического дефекта в 13 хромосоме происходит увеличение всасывания меди в кишке, снижение синтеза белка церулоплазмина и выделения меди с желчью (при этом, увеличено содержание токсичной «свободной» меди в крови и тканях, накопление ее и поражение в печени, почках, мозге, роговице).
Повреждение печени характеризуется этапным развитием ожирения печени (стеатоз), разрушения клеток печени (некроз), соединительной ткани в печени (фиброз) и его крайней степенью выраженности — цирроз печени.
Симптомы
Выделяют бессимптомную (выявляется только по лабораторным изменениям крови), брюшную (абдоминальную — с преимущественным поражением печени), церебральную (с преимущественным поражением головного мозга) и смешанные формы заболевания.
Симптомы можно условно разделить на внепеченочные (затрагивающие другие органы) и печеночные.

Внепеченочные проявления
Включают поражения почек, нервной системы (дрожание конечностей, нарушение речи, повышенное слюноотделение и пр.), психозы, поражение глаз (кольца Кайзера-Флейшера), сердца, эндокринной системы, системы крови (повышенное разрушение эритроцитов), костей (патологические переломы), кожи.
Печеночные проявления болезни
Являются наиболее частыми и отмечаются у 42% больных.
- Бессимптомные формы могут характеризоваться повышением активности ферментов печени (АЛТ, АСТ) в крови или увеличением печени или селезенки.
- Острый гепатит — часто развивается в детском возрасте, у 25% больных — желтуха, отсутствие аппетита, слабость, увеличение печени, изменение биохимических показателей. Часто проходит самостоятельно, но временно.
- Хронический гепатит часто развивается в возрасте 11–25–30 лет.
- Цирроз печени (выявляется у всех больных с поражением нервной системы)
- Фульминантная (молниеносная) форма печеночной недостаточности может развиться на фоне хронического гепатита или, чаще, цирроза печени.
Внимание!
Не откладывайте посещение врача-гепатолога, если у вас:
- выявляются изменения в биохимических показателях функции печени (АсАТ, АлАТ), а причина неизвестна
- имеется сочетание изменений функции печени и поражение нервной системы (нарушение почерка, дрожание рук, непроизвольные подергивания, затруднение речи, изменение голоса и пр.)
- если подобные изменения также обнаружены у родных братьев и сестер или родители являются родственниками — вы являетесь ребенком в близкородственном браке.
Диагностика
Главное в лечении болезни Вестфаля-Вильсона-Коновалова — это своевременное и правильное диагностирование этого заболевания!
Диагностика БВВК начинается с консультации гепатолога, на которой врач собирает анамнез наследственности (близкородственные браки, заболевания печени и нервной системы в семье и пр.).
Врач назначает необходимый спектр лабораторно-инструментальной диагностики, соответствующий мировым стандартам современной гепатологии.
Инструментальные исследования:
-
— оценкой фиброза печени
- МРТ головного мозга
- по показаниям — биопсия печени.
Анализы:
- клинический анализ крови
- биохимическое исследование крови с оценкой показателей функции печени
- исследование обмена меди в крови и моче, определение в крови концентрации белка церулоплазмина, транспортирующего медь
- генетическое исследование крови на типичные мутации или углубленное обследование на редкие мутации гена
- определяются стадия фиброза, степень воспаления в печени по показателям крови в виде ФиброТеста/ФиброМакса.
Лечение
Лечение нарушения обмена меди в гастро-гепатоцентре ЭКСПЕРТ включает в себя:
- обязательное совместное ведение пациента врачом-гепатологом и врачом-неврологом
- индивидуальный подбор и применение препаратов, выводящих медь из организма
- изменение питания с помощью врача-диетолога с исключением продуктов, богатых медью: баранина, мясо птиц, печень, колбасные изделия, ракообразные, грибы, салат, щавель, лук-порей, редис, бобовые, орехи, каштаны, перец, чернослив, мед, шоколад, какао
- применение гепатопротекторов, антиоксидантов, препаратов, улучшающих состояние сосудистой стенки по индивидуально разработанным схемам
- проведение терапии, направленной на обратное развитие фиброза и цирроза печени
- при необходимости, в тяжелых случаях, подготовка пациентов для представления на отборочную комиссию по трансплантации печени.
Лечение нарушения обмена меди предъявляет особые требования к контролю состояния вашего здоровья, полнотой выполняемых назначений и рекомендаций. Именно поэтому на протяжении всего лечения необходимо регулярно посещать врача-гепатолога, врача-невролога согласно разработанному плану.
Если после консультации у вас возникают дополнительные вопросы, вы всегда можете обратиться к врачу-куратору за любыми разъяснениями.
Прогноз
Прогноз при болезни Вестфаля-Вильсона-Коновалова связан со степенью нарушения печеночных функций, тяжестью поражения нервной системы, а также зависит от желания пациента следовать рекомендациям врача и его дисциплинированности.
БВВК является прогрессирующим заболеванием и при отсутствии своевременной терапии есть высокий риск смерти от осложнений цирроза печени или (реже) от прогрессирующей неврологической симптоматики.
- Неблагоприятный прогноз — при острой неврологической форме, развитии осложнений цирроза печени.
- Нормализация печеночных функций происходит на 1–2 году терапии и не прогрессирует при полном выполнении всех рекомендаций.
- Оперативное вмешательство необходимо при фульминантном (молниеносном) течении заболевания.
- Неврологическая симптоматика БВВК частично обратима при адекватной терапии и проведении трансплантации печени, что связано с необратимыми поражениями структур головного мозга токсическими концентрациями меди.
Когда удается достичь ремиссии, врач-гепатолог назначает итоговое обследование ЦНС, печени и других органов и систем. Также врач совместно с вами планирует сроки контрольных посещений и обследования с интервалом 1 раз в 3 месяца в течение года, и 2 раза в год – пожизненно.
Болезнь Вильсона-Коновалова, как причина тремора рук в молодом возрасте
Часто, мы не сразу обращаем внимание на появление у себя или близких людей подрагивания или дрожания рук. Особенно тревожно, если этот симптом появляется в молодом возрасте. В чем причина? Разобраться с этим – задача специалиста…
Проверьте себя: встаньте, вытяните перед собой руки, попробуйте дотронуться до носа с открытыми и закрытыми глазами*. Если в процессе этого несложного упражнения у вас появляется дрожание рук, то вам следует обратиться к врачу-неврологу.
*Тест с закрытыми глазами рекомендуется проходить в присутствии помощника, который поможет оценить наличие/отсутствие дрожания рук, а , при необходимости, поддержать и уберечь от падения.
МНЕНИЕ ЭКСПЕРТА
Консультирует врач-невролог: Федорова Тамара Федоровна, кандидат медицинских наук, доцент, участник рабочей группы по редким и орфанным болезням г. С-Петербурга, по разработке стандарта ведения регистров и специализированной медицинской помощи пациентам с болезнью Вильсона-Коновалова
Тремор рук в молодом возрасте
Появление дрожания (тремора) рук в молодом возрасте – явление редкое и непривычное. Чаще такое явление наблюдается в преклонном возрасте. Поэтому люди не сразу обращают на это внимание, предполагая, что причина в переутомлении или нехватке сна. Тем не менее, причиной может быть широкий спектр серьезнейших заболеваний, в том числе наследственная патология – Болезнь Вильсона-Коновалова или гепатолентикулярная дегенерация.
Что такое Болезнь Вильсона-Коновалова?
Болезнь Вильсона-Коновалова – тяжелое прогрессирующее хроническое заболевание, связанное с нарушением обмена меди в организме человека и имеющее наследственную предрасположенность. Из-за нарушения синтеза ферментов необходимых для выведения меди из организма, медь задерживается и накапливается в его тканях, поражая органы, в первую очередь страдают печень и головной мозг. Очень важно вовремя и правильно диагностировать болезнь Вильсона-Коновалова, так как требуется пожизненное лечение. Без лечения заболевание прогрессирует, необратимо поражая печень, головной мозг и почки, что быстро приводит к смерти.
В зависимости от того, какие органы страдают от избытка меди в первую очередь различают пять основных форм болезни:
- брюшная;
- ригидно-аритмогиперкинетическая;
- дрожательная;
- дрожательно-ригидная;
- экстрапирамидно-корковая.
При этом болезнь может проявляться множеством различных симптомов, связанных с поражением печени и головного мозга, что затрудняет постановку диагноза на ее ранних стадиях. В моей лечебной практике были пациенты с гепатолентикулярной дегенерацией, которые в течение месяцев и, даже, лет получали лечение по поводу других заболеваний.
Неврологические симптомы включают
- дрожание (тремор) рук и остальных частей тела;
- мышечный тонус и спазмы в мышцах, затрудняющие их подвижность;
- нарушение положения тела и походки;
- непроизвольные движения туловища;
- нарушения речи, мимики и письма;
- психические нарушения.
Для постановки правильного диагноза следует исключить другие заболевания, которые могут быть причиной тремора в молодом возрасте:
- панические и тревожные расстройства ;
- наследственные и приобретенные заболевания нервной системы (эссенциальный тремор с наследственной предрасположенностью; болезнь Паркинсона; рассеянный склероз и другие);
- повышенную функцию щитовидной железы (гипертиреоз);
- синдром отмены при отказе от алкоголя у людей с алкогольной зависимостью;
- прием психостимуляторов (амфетаминов и др. стимулирующих веществ);
- прием некоторых лекарственных средств (некоторые антидепрессанты, препараты от астмы и др.).
Почему болезнь Вильсона Коновалова вызывает дрожание (тремор) рук?
Накопление меди в головном мозге приводит к гибели нейронов. Это вызывает поражение различных отделов и структур головного мозга, отвечающих за речь,двигательные и когнитивные функции. Дрожание (тремор) возникает из-за поражения структур мозга, имеющих отношение к регуляции мышечного тонуса и произвольному контролю движений (мозжечок, базальные ганглии).
Дрожание является одним из распространенных симптомов болезни Вильсона-Коновалова, очень часто оно является первым признаком болезни и начинается с верхних конечностей, затем распространяясь на ноги и голову. В покое дрожание, как правило, отсутствует, а появляется при смене положения тела, физической нагрузке и эмоциональном напряжении.
Когда надо обратиться к неврологу при дрожании (треморе) рук?
Появление тремора (дрожания) рук во всех случаяхявляется поводом для обращения к врачу. Если тремор имеет постоянный характер и не связан с чрезмерной физической нагрузкой, приемом алкоголя или излишним нервным перенапряжением, необходима консультация врача-невролога для уточнения причины и постановки диагноза.
В сферу моих клинических интересов входит диагностика и лечение болезни Вильсона-Коновалова и заболеваний нервной системы, при которых может возникать тремор рук в молодом возрасте.
Медные люди: что важно знать о болезни Вильсона-Коновалова
Откуда берется медь в нашем организме и зачем она нужна? Из-за чего возникает болезнь, при которой медь не выводится из тела самостоятельно, и почему она опасна? Как живут люди, у которых меди слишком много, и чем медицина может им помочь?
Вместе с информационно-просветительским гуманитарным проектом «12 месяцев» мы запускаем серию материалов о редких (орфанных) генетических заболеваниях и жизни людей с ними. Читайте в ноябре рассказ о болезни Вильсона-Коновалова, которая встречается у одного из 30 тысяч человек, а также историю «медного пациента» — 38-летней Олеси Фрерихс, которая узнала о заболевании на 7 месяце беременности.
- Вероятность встретить редкого пациента у обычного врача ничтожно мала — в России редким (орфанным)считаетсязаболевание, которое обнаруживается у одного из 10 тысяч человек. В академических аудиториях им не уделяют должного внимания, а в повседневной профессиональной практике это приводит к диагностическим ошибкам, упущенному времени и поломанным судьбам.
- Информационно-просветительский гуманитарный проект «12 месяцев» — цикл материалов о редких (орфанных) заболеваниях и жизни людей с ними — реализуют студенты и ординаторы кафедры патологической анатомии Северо-Западного государственного медицинского университета имени И. И. Мечникова (Санкт-Петербург). Они изучают генетические методы диагностики и лечения, учатся разбираться в сложных вопросах медицины и рассказывать о них, находить общий язык с редкими пациентами и их родителями, работать в мультидисциплинарной команде.
Как связаны медь, гены и болезнь Вильсона-Коновалова?
Ежедневно наш организм получает с пищей не только белки, жиры, углеводы и витамины — в него поступает множество ионов металлов и других микроэлементов, необходимых для его правильного функционирования. Например, медь, которая содержится в печени и мясе, какао и бобовых, злаках и орехах.
Несмотря на небольшую суточную потребность — всего 1,5-2,5 мг, медь участвует в обмене энергии, метаболизме железа, защите клеточных мембран — то есть практически во всех физиологических процессах в нашем теле.
Обмен меди, как и многие другие индивидуальные особенности организма генетически запрограммированы, то есть заложены в нас при рождении. Гены — это всего лишь инструкции для синтеза белков в рибосомах. Один ген — один белок, все достаточно просто. А вот какую функцию будет выполнять этот белок — зависит от его структуры.
Некоторые белки участвуют в метаболизме меди. У всех людей всасывание меди происходит в желудке и двенадцатиперстной кишке. Дальше медь транспортируется в печень, где соединяется с различными белками, затем ее часть выводится в связанном состоянии в кровь и уже после — в мочу и кал.
Чтобы меди в организме было всегда ровно столько, сколько нужно, метаболизм регулирует и выравнивает скорости ее поступления и выведения наружу.
Ключевую роль в этом уравнении играет белок-транспортер меди под названием ATP7. Он работает исправно, если в его гене, в инструкции по его сборке, нет опечаток — или мутаций, как их называют биологи. Известно уже более 800 таких опечаток в гене АТР7.
Именно из-за этих мутаций у некоторых людей белок ATP7 не работает вовсе или его функция заметно снижена. В этом случае излишки меди не выводятся из организма, а накапливаются в органах. Но много — не всегда значит хорошо. Избыток металла не дает пациентам с неработающим белком ATP7 повышенную крепкость организма, а напротив — повреждает клеточные структуры. От избытка меди прежде всего страдает головной мозг и печень.
Такую болезнь, вызванную накоплением меди в организме из-за мутации белка ATP7, называют болезнью Вильсона — по имени Сэмюэля Уилсона (Вильсона) — британского невролога, подробно описавшего симптомы заболевания в 1912 году.
В России более распространено другое название — болезнь Вильсона-Коновалова: в 1960 году советский невропатолог Николай Коновалов существенно расширил понимание болезни. Еще реже можно встретить тройное название — Вильсона-Вестфаля-Коновалова (немецкий патолог Карл Фридрих Вестфаль описал болезнь еще в 1883 году). Сами пациенты называют себя вильсонятами.
В этом ролике — краткая история открытий на пути к познанию природы этой болезни и способов помочь пациентам.
Когда появляются симптомы и какими они могут быть?
Первые симптомы болезни Вильсона-Коновалова обычно появляются на втором или третьем десятке лет жизни в виде неврологических нарушений, например, нечеткости речи, нарушении глотания, автоматических жевательных движений, и нарушений показателей работы печени.
Болезнь умеет маскироваться: она может начаться как диспепсия (боль в верхнем отделе живота) или нарушение двигательной функции и речи. И даже самый запоминающийся ее признак — медное кольцо вокруг роговицы можно обнаружить только у половины больных.
В теле не остается ни одного органа, равнодушного к нарушению обмена меди.
Но точная диагностика этого заболевания обычно представляет собой большую проблему. Биохимическое исследование показателей обмена меди в крови считается информативным, однако достоверно подтвердить мутацию можно только при помощи генетического анализа.
Чем медицина может помочь «медным людям»?
Главный на сегодняшний день способ лечения болезни Вильсона-Коновалова был предложен еще больше полувека назад — это регулярное применение препаратов, которые связывают медь и выводят ее из организма. Важным для «вильсонят» остается соблюдение строгой диеты и, при необходимости, пересадка печени.
Прерывание терапии или неправильное лечение может привести к смерти в течение нескольких месяцев. При этом медикаментозная, лекарственная терапия эффективна не для всех пациентов — побочные эффекты препаратов могут даже утяжелять состояние некоторых людей. Поэтому наука продолжает искать ответ — чем же помочь «вильсонятам»?
Не так давно исследователи научились исправлять «опечатки» в генах. В том числе — и в ATP7. Не всегда это получается хорошо, тем не менее, генная терапия может навсегда избавить пациентов с болезнью Вильсона-Коновалова от пожизненного приема препаратов и строгой диеты.
Как исследователи пытались научиться делать такую «операцию» на генах? Первые способы замены поврежденного участка гена на здоровый, в частности, применение олигонуклеотидов — коротких фрагментов ДНК или РНК, получаемых путем химического синтеза, даже у мышей приводили к едва заметному улучшению — его точно не хватило бы для помощи человеку.
Разочарования исследователей продлились до тех пор, пока они не научились «протезировать» больной ген. Для этого копию гена без поломки помещают в структуру искусственного вируса, чтобы эта неизмененная копия гена легко проникла в клетку. Освободившись от белковой оболочки, как от скафандра, ген начинает работать — и клетка наполняется правильно работающими переносчиками для меди.
Такая генная терапия представляет собой перспективную альтернативу классическому лекарственному лечению.
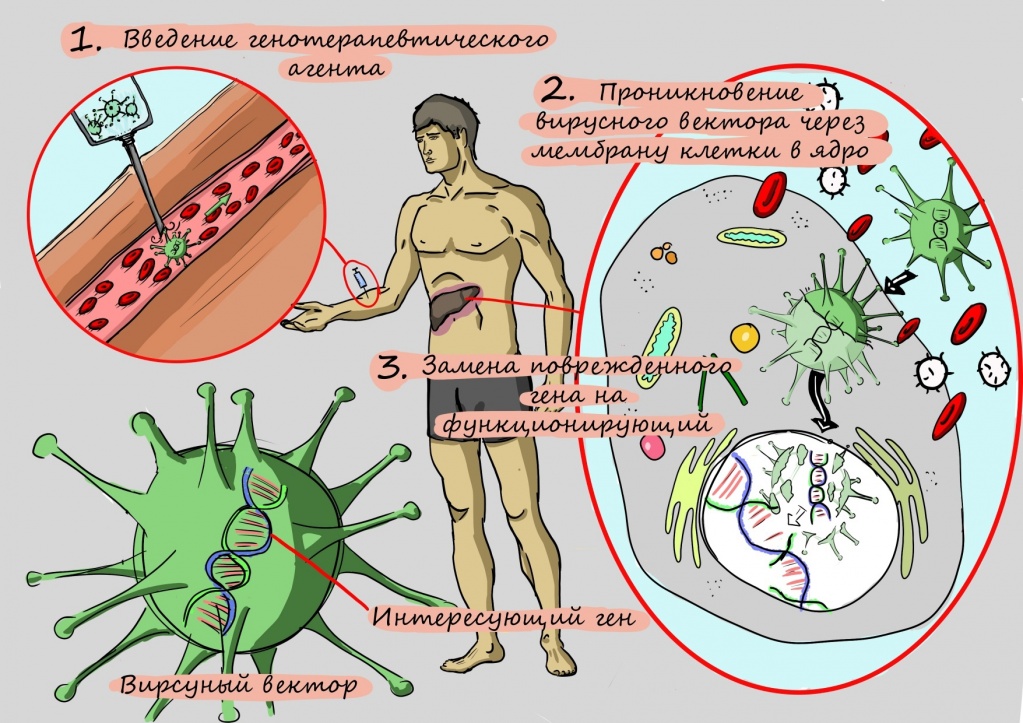
Молекулярное протезирование гена АТР7 — генная терапия
Однако при проведении этого вида терапии исследователи столкнулись с проблемой: аденовирус, который использовали для доставки гена в клетку, не может внедряться в собственный генетический аппарат клеток, — и это приводило к тому, что терапия работала недолго.
Следующим шагом в разработке терапии стало применение другого носителя — так называемого аденоассоциированного вирусного вектора.
Мышам с мутацией, которая похожа на мутацию в белке ATP7, вызывающую болезнь Вильсона-Коновалова, вводили такой вектор, и эффект оказался положительным.
Аденоассоциированный вирусный вектор имеет способность встраиваться в генетический аппарат клеток, поэтому результат лечения был более долгосрочным. Однако и этого оказалось недостаточно.
Успешный опыт подогревал ажиотаж исследователей: так, в 2021 году начались первые два клинических исследования по спасению «вильсонят» методами генной терапии (NCT04884815, NCT04537377). Через несколько лет мы узнаем — помогут ли эти разработки пациентам.
Материал подготовили: Роман Деев, Максим Пушкин, Екатерина Пичугина, Алексей Паевский, Виктория Рыжкова.
Иллюстрации Владислава Ефремова.
Болезнь Вильсона — Коновалова
Болезнь Вильсона — Коновалова (гепатолентикулярная дегенерация, болезнь Вестфаля — Вильсона) — редкое наследственное заболевание, нарушение метаболизма меди, характеризующееся ее избыточным накоплением в тканях и жизненно-важных органах (в основном в печени, почках, головном мозге, глазах).
Распространенность болезни Вильсона — Коновалова во всем мире составляет 1 случай на 30 000–100 000 человек. Данные приблизительные, поскольку пациенты с гепатолентикулярной дегенерацией иногда получают ошибочный диагноз (в этот список входят различные болезни печени, неврологические заболевания и психические расстройства). Оценка носительства гена заболевания колеблется, однако считается, что его носителем может быть 1 человек из 90.
Причины возникновения
Болезнь Вильсона — Коновалова наследуется по аутосомно-рецессивному типу (мутации гена — в данном случае ATP7B — наследуются от обоих родителей). При таком типе наследования у каждого ребенка носителей дефектного гена существует 25% вероятность заболеть и 50% вероятность носительства мутации.
Ген ATP7B отвечает за метаболизм меди и играет важную роль в выведении избытка меди из организма. На сегодняшний день выявлено более 300 мутаций гена ATP7B.
Симптомы
Возраст манифестации заболевания варьируется: симптомы могут начать проявляться у ребенка 3–5 лет или же болезнь не дает о себе знать десятилетиями. Однако чаще всего болезнь Вильсона — Коновалова развивается к сорока годам, в редких случаях — после пятидесяти лет. Клиническая картина заболевания зависит от пола и возраста, так, у детей (средний возраст — 10 лет) чаще преобладают поражения печени.
К признакам и симптомам заболевания относятся:
- проявления со стороны печени (гепатомегалия, острый гепатит, хронический гепатит, цирроз, фульминантная печеночная недостаточность) обычно предшествуют неврологическим и психиатрическим симптомам;
- изменение цвета кожи, слизистых оболочек и склер глаз на желтый; и живота (асцит);
- боль в верхней правой части живота;
- возникновение синяков на коже, коагулопатия;
- повышенная утомляемость;
- потеря аппетита и веса; и рвота;
- неврологические симптомы (тремор, нарушение координации и походки, дисфагия, дизартрия, хорея, спастичность, дистонические позы, мышечная ригидность);
- психические расстройства (эмоциональная нестабильность, фобии, тревожность, депрессия, компульсивное поведение, агрессивность, изменения личности и поведения) широко варьируются от пациента к пациенту, проявляются одновременно с неврологическими симптомами или развиваются в течение примерно 3 лет после их старта;
- кольца Кайзера — Флейшера на границе роговицы глаз (почти у всех пациентов с неврологическими симптомами и психическими расстройствами);
- аменорея;
- задержка полового созревания;
- выкидыши, бесплодие;
- артралгия, боль в костях;
- поражения костей и суставов (остеопороз, остеофиты);
- кардиомиопатия;
- гемолитическая анемия;
- гематурия;
- нефротический синдром;
- почечный канальцевый ацидоз;
- камни в почках;
- гепатоцеллюлярная карцинома (редко).
Диагностика
Раннее выявление болезни Вильсона — Коновалова и своевременное лечение позволяют сохранить нормальное качество жизни пациента и предотвратить опасные осложнения. Диагноз устанавливается на основании физикального осмотра, сбора жалоб, личного и семейного анамнеза пациента, лабораторной диагностики (проводятся биохимические анализы крови и мочи, которые могут показать сниженную концентрацию медь-содержащего белка церулоплазмина в плазме крови, повышение уровня печеночных ферментов, тромбоцитопению, повышенное содержание меди в моче), осмотра глаз офтальмологом с помощью щелевой лампы, КТ или МРТ головного мозга (у пациентов с неврологическими симптомами). Если лабораторные исследования не подтверждают и не исключают диагноз, врач может назначить биопсию печени, а также молекулярно-генетическое тестирование.
Болезнь Вильсона — Коновалова дифференцируют (различают) со следующими заболеваниями: вирусный гепатит, аутоиммунный гепатит, неалкогольная жировая болезнь печени, алкогольный цирроз печени, первичный склерозирующий холангит, первичный билиарный цирроз, неврологическими патологиями (эссенциальный тремор, болезнь Паркинсона с ранним началом, дистония, болезнь Хантингтона).
Лечение болезни Вильсона — Коновалова
Лекарства, воздействующего на причину болезни Вильсона — Коновалова, не существует. Пожизненное лечение направлено на снижение уровня меди в организме до нормального (нетоксичного), снижение прогрессирования заболевания и уменьшение симптомов, которые с ним связаны. Оно включает хелатирующие агенты (D-пеницилламин или триентин), которые связывают и выводят медь из организма с мочой; ацетат цинка, предотвращающий кишечную абсорбцию (всасывание) меди. Дополнительно врач может порекомендовать соблюдение диеты, исключающей продукты с повышенным содержанием меди (печень, шоколад, грибы, моллюски, орехи). Проводится динамическое наблюдение (пациент периодически сдает анализы крови и мочи) с целью оценки эффективности медикаментозной терапии.
Во время беременности лечение заболевания рекомендуется не прекращать, в этот период врач может снизить дозировку хелатирующего агента, прием ацетата цинка продолжается по стандартной схеме. Кормление грудью при использовании хелатирующего агента исключается, данных по ацетату цинка недостаточно.
При острой печеночной недостаточности, вызванной прогрессированием болезни Вильсона — Коновалова, необходима трансплантация печени.
Особенности и преимущества лечения болезни Вильсона — Коновалова в клинике Рассвет
Врачи клиники Рассвет специализируются на диагностике и лечении редких синдромов и болезней, в область их интересов в том числе входит помощь пациентам с гепатолентикулярной дегенерацией (болезнью Вильсона — Коновалова).
Наши гепатологи — врачи высокой квалификации, прекрасно подготовлены и имеют большой практический опыт. Любое редкое заболевание требует мультидисциплинарного подхода, поэтому пациент с болезнью Вильсона — Коновалова при необходимости направляется на консультацию к офтальмологу, нефрологу, психотерапевту, психиатру.
Пациентам с подозрением на болезнь Вильсона — Коновалова проводятся все необходимые диагностические исследования для подтверждения или исключения диагноза, индивидуально подбирается схема терапии.


