Симптомы, лечение и алгоритм неотложной помощи при почечной колике у женщин и мужчин
Частота образования камней в собирательной системе почек (чашечки, лоханка) зависит от географического, климатического, этнического, генетического факторов, а также от диетических предпочтений в популяции. Частота встречаемости мочекаменной болезни колеблется от 1 до 20%.
У одного из восьми мужчин (12%) и у одной из шестнадцати женщин (7%) с мочекаменной болезнью на протяжении жизни возникает почечная колика. Вероятность приступа повышается вдвое при наличии нефролитиаза у ближайших родственников.
Вероятность повторного приступа после первого эпизода составляет 14% в течение первого года, 35% и 52% в течение следующих 5 и 10 лет соответственно.
1. Как возникают боли при почечной колике?
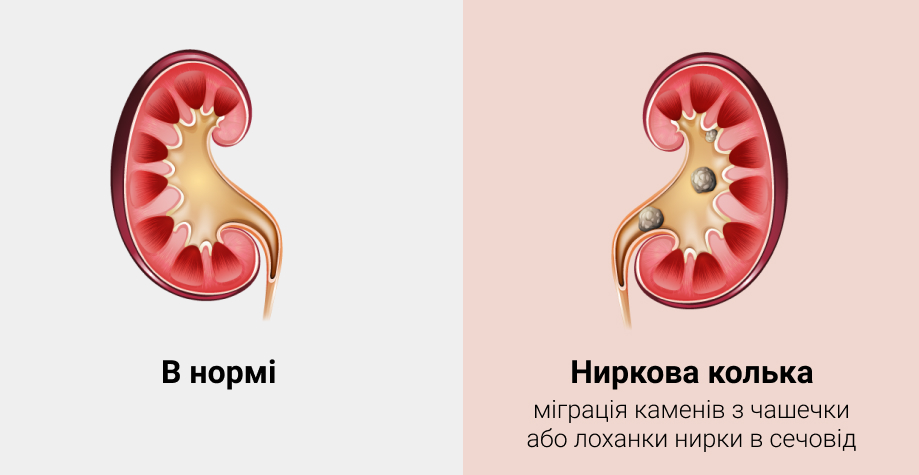
К возникновению болей приводит смещение камней из чашечек и лоханки почки в мочеточник, что сопровождается частичной или полной его закупоркой и нарушением оттока мочи.
В результате миграции конкремента давление в просвете лоханки нарастает, происходит ее растяжение, жидкость поступает в межклеточное пространство паренхимы почки. Отек паренхимы и растяжение капсулы почки приводят к характерным болям: пациента беспокоят боли в области поясницы, которые могут отдавать вниз.
Интенсивность приступа определяется болевым порогом пациента, скоростью нарастания и степенью закупорки мочеточника. Выход камня в мочевой пузырь и нижние мочевыводящие пути сопровождается облегчением болевого синдрома, в то время как его заклинивание в местах физиологического сужения мочеточника приводит к усилению болей и ухудшению общего состояния пациента.
Как правило, мигрирующий конкремент, вызывающий частичную закупорку, вызывает более выраженный болевой синдром, чем фиксированный.
Нарастающий отек способствует увеличению лимфатического и венозного оттока от почки, что несколько понижает давление внутри просвета лоханки и приводит к некоторому ослаблению болей.
В самом начале приступа расширение лоханки стимулирует сокращение мускулатуры (перистальтику) мочеточника. Спустя сутки перистальтика понижается, что также ведет к некоторому снижению давления в лоханке и облегчению состояния больного.
В течение первых 90 минут после появления обструкции происходит расширение приводящих артериол, что сопровождается повышением почечного кровотока.
В течение последующих 5 часов наблюдается понижение почечного кровотока одновременно с нарастанием давления в лоханке почки над местом блока. Далее давление в лоханке несколько понижается за счет усиления лимфатического оттока, ослабления перистальтики (сокращения мускулатуры) мочеточника и уменьшения притока крови к почке.
2. Что провоцирует приступ?
Нередко приступу почечной колики предшествует эпизод перегревания (баня, сауна), употребления алкоголя, избыточной физической нагрузки. Факторы риска мочекаменной болезни закономерно повышают вероятность возникновения почечной колики. К ним относятся:
- 1 Ожирение.
- 2 Обезвоживание, гиперконцентрация мочи (суточный объем мочи менее 1 литра приводит к повышению вероятности формирования уролитов).
- 3 Если у пациента ранее были конкременты в мочевыделительной системе, то вероятность их повторного возникновения в течение 5 лет – 30-40%.
- 4 Мочекаменная болезнь у ближайших родственников. Развитие мочекаменной болезни может быть обязано ряду генетических факторов.
- 5 Аномалии строения органов мочевыделительной системы (подковообразная почка, удвоение, стриктуры мочеточника, везикоуретеральный рефлюкс).
- 6 Ряд сопутствующих заболеваний может приводить к формированию конкрементов в чашечках и лоханках почек и развитию почечной колики (гиперпаратиреоидизм, тубулярный почечный ацидоз, миелопролиферативные заболевания, хроническая диарея на фоне колита).
3. Симптомы почечной колики

Рисунок 1 – Локализация болей при почечной колике
Почечная колика имеет типичную клиническую картину:
- 1 Острое начало, сильные боли в области поясницы, с иррадиацией в паховую область. Боли первоначально могут возникать в месте соединения позвоночника с 12 ребром, отдавать в бок, спускаться вниз по ходу мочеточника в область паха, промежности, мошонки, половых губ.
- 2 Нередко между приступами наступает период полного разрешения болевого синдрома.
- 3 Больной постоянно меняет свое положение, мечется, встает, садится, ложится, ходит из стороны в сторону.
- 4 Пациент может жаловаться на учащенное, болезненное мочеиспускание (выход конкрементов через уретру сопровождается ее повреждением). Возможны жалобы на снижение частоты мочеиспускания и уменьшение общего объема суточной мочи (причина – блок почки).
- 5 Тошнота, рвота. После рвоты пациент может отмечать кратковременное облегчение.
- 6 При присоединении вторичной инфекции пациент может жаловаться на повышение температуры, озноб, потливость. Появление постоянных тупых, распирающих болей в области поясницы на стороне поражения в сочетании с симптомами интоксикации указывает на развитие пиелонефрита, пионефроза.
- 7 Иногда приступ почечной колики сопровождается макрогематурией (окрашиванием мочи в красный цвет за счет примеси крови).
4. Алгоритм диагностики и лечения пациента
4.1. Доврачебная помощь
При возникновении симптомов, напоминающих почечную колику, необходимо незамедлительно обратиться за медицинской помощью: вызвать на дом бригаду скорой медицинской помощи.
- 1 В домашних условиях до приезда скорой можно принять 2 таблетки Но-Шпы, запив их водой.
- 2 При подозрении на почечную колику нельзя заниматься самолечением. Небольшие дозы алкоголя, горячая ванна позволяют снять спазм гладкой мускулатуры мочеточников, это в определенных обстоятельствах способствует изгнанию камней в мочевой пузырь. Однако, в большинстве случаев самолечение приводит к заклиниванию конкремента и полной закупорке мочеточника.
4.2. Первая врачебная помощь
Первая помощь при почечной колике оказывается бригадой скорой помощи и заключается в постановке предварительного диагноза на основании жалоб пациента, анамнеза, данных мануального обследования.
Линейная бригада купирует болевой синдром и доставляет пациента в стационар, специализирующийся на урологических заболеваниях. Препараты и схемы их применения приведены в таблице 2.
Первый приступ при неосложненном течении иногда лечится врачами скорой помощи на дому, а больного не госпитализируют. Если боли возникают повторно, необходимо снова обратиться за медицинской помощью. При повторном приступе больного, как правило, госпитализируют в урологический стационар.
Пациента доставят в приемный покой в следующих случаях:
- 1 При сомнении в диагнозе, когда требуются дополнительные обследования, консультации смежных специалистов (уролога, хирурга, гинеколога).
- 2 При беременности.
- 3 При осложненном течении приступа.
- 4 При наличии сопутствующей патологии.
- 5 При повторении приступа за последние сутки.
Пациента госпитализируют в следующих ситуациях:
- 1 Для дополнительного обследования и наблюдения дежурным персоналом.
- 2 При сохранении болевого синдрома и отсутствии эффекта от адекватного обезболивания.
- 3 При наличии лихорадки.
- 4 При подозрении на наличие обструкции обоих мочеточников.
- 5 При острой почечной недостаточности.
- 6 Приступ почечной колики в единственной почке.
4.3. Специализированная помощь в стационаре
При поступлении в приемное отделение пациента осматривает врач-уролог и назначает ряд лабораторных и инструментальных исследований.
4.4. Обследование пациента
Действия врача приемного покоя при почечной колике включают: сбор анамнеза заболевания, уточнение жалоб и анамнеза, осмотр и мануальное обследование.
При почечной колике живот мягкий, безболезненный при поверхностной пальпации. Глубокое нажатие на живот в области обструкции может сопровождаться усилением болей.
При поколачивании по пояснице на стороне поражения, как правило, боли усиливаются (положительный симптом поколачивания).
| Анализ | Возможные результаты |
|---|---|
| Общий анализ мочи | Повышение числа эритроцитов, лейкоцитов, наличие солей и их кристаллов |
| Общий анализ крови | Повышение СОЭ, лейкоцитоз |
| Биохимический анализ крови | Повышение уровня мочевины и креатинина, высокий СРБ |
| Бакпосев мочи | Выявление уропатогенных микроорганизмов и оценка их чувствительности к антибиотикам |
| Коагулограмма | Оценка свертывающей системы |
Таблица 1 – Лабораторные методы исследования при почечной колике
4.5. Инструментальная диагностика
В настоящее время предпочтение отдается компьютерной томографии, которая сравнима по дозе облучения с внутривенной урографией, но требует меньше времени для получения результатов и обладает большей точностью в постановке диагноза.
- 1 Обзорная рентгенограмма брюшной полости. Лишь в 85% случаев камни содержат соли кальция и могут визуализироваться на пленке.
- 2 Внутривенная урография: перед выполнением рентгенографии брюшной полости в вену вводится контраст, который выводится из крови почками и “подсвечивает”собирательную систему (лоханки, мочеточник, мочевой пузырь). После введения контраста выполняется серия снимков (через 1, 5, 10 и 15 минут после введения). Исследование противопоказано больным с отягощенным аллергическим анамнезом, пациентам с почечной недостаточностью, принимающим метформин.
- 3 УЗИ – этот метод исследования стоит на первом месте у беременных и пациентов педиатрического профиля. Метод обладает меньшей точностью, врачу трудно диагностировать конкременты мочеточника. Однако ультрасонография позволяет достаточно хорошо определять уролиты лоханки почки и мочевого пузыря.
- 4 Ретроградная пиелография (введение контрастного вещества в мочеточник при цистоскопии с последующей серией рентгеновских снимков).

Рисунок 2 –Внутривенная урография: на снимке определяется расширение собирательной системы (лоханки и мочеточника, который расширен на всем его протяжении) правой почки, которая может указывать на наличие конкремента в месте впадения мочеточника в мочевой пузырь.
После подтверждения диагноза пациенту назначается лечение.
5. Алгоритм неотложной помощи в стационаре
Оказание неотложной помощи невозможно без адекватного обезболивания.
- 1 Назначаются НПВС (диклофенак, ибупрофен, кетопрофен, кеторолак, анальгин, баралгин и другие препараты метамизола натрия, внутримышечно, схемы приведены в таблице ниже).
- 2 Облегчению болей способствует назначение спазмолитиков (папаверин, дротаверин, тамсулозин, доксазозин).
- 3 При устойчивом болевом синдроме могут быть назначены наркотические анальгетики (промедол, морфин, трамал) в сочетании со спазмолитиками.
После купирования болей и полноценного обследования производится выбор тактики дальнейшего лечения:
- 1 Активное наблюдение.
- 2 Неотложные хирургические вмешательства.
- 3 Окончательное удаление камней из почек, мочеточника и мочевого пузыря.
5.1. Активное наблюдение
Активное наблюдение заключается в симптоматическом лечении до выхода камня в мочевой пузырь.
Вероятность самопроизвольного выхода камня определяется его размерами и локализацией. Консервативное ведение в течение первых двух месяцев показано при размере конкремента не более 7 мм, неосложненной обструкции и отсутствии клинических проявлений.
| Размер и его локализация в мочеточнике | Вероятность спонтанного выхода |
|---|---|
| Менее 4 мм | 80% |
| Менее 7 мм, верхняя треть мочеточника | 25% |
| Менее 7 мм, средняя часть мочеточника | 45% |
| Менее 7 мм, нижний отдел мочеточника | 70% |
Таблица 3 – Вероятность самостоятельного выхода камня в зависимости от его размера и локализации
5.2. Неотложные хирургические вмешательства
К неотложным хирургическим методам временного устранения обструкции относят чрескожную нефростомию и постановку стента в просвет мочеточника.
Обе операции позволяют быстро устранить обструкцию, стабилизировать состояние пациента и облегчить болевой синдром.
Показания к этим операциям:
- 1 большие размеры камня (более 7 мм);
- 2 сохранение болевого синдрома на фоне проводимой терапии;
- 3 наличие сопутствующей инфекции;
- 4 при высоком риске развития пионефроза или сепсиса;
- 5 при двухсторонней обструкции мочеточников;
- 6 при поражении единственной почки.
Чрескожная нефростомия выполняется под внутривенной анестезией в сочетании с местным обезболиванием. Через кожный доступ в поясничной области под контролем ультрасонографии/КТ производится дренирование лоханки почки (в ее просвет вводится дренаж, выводящий мочу наружу).
Стентирование может быть наружным (стент выводит мочу наружу) и внутренним (стент не сообщается с окружающей средой и отводит мочу в мочевой пузырь).
При нефростомии может выполняться наружное стентирование мочеточника. Для постановки внутреннего стента необходимо выполнить цистоскопию.
5.3. Удаление камней
После стабилизации состояния больного урологи подбирают один из окончательных методов удаления конкрементов:
- 1 ДУВЛ – дистанционная ударно-волновая литотрипсия.
- 2 Уретероскопия с контактной литотрипсией, эвакуацией камня специальной корзинкой.
- 3 Чрескожная нефролитотрипсия.
- 4 Лапароскопическая уретеролитотомия.
- 5 Открытая уретеролитотомия.
Подробно об оперативных методах лечения мочекаменной болезни можно читать здесь (перейдите по внутренней ссылке).
6. Особенности ведения беременных
При беременности происходит внешнее сдавление увеличенной маткой мочевого пузыря и мочеточников, что приводит к нарушению оттока мочи от лоханок почек и повышению риска инфицирования (цистит, пиелонефрит).
- 1 У беременных на первое место в диагностике мочекаменной болезни и почечной колики выходит УЗИ.
- 2 При неэффективности ультрасонографии может выполняться МРТ.
- 3 Рентгенологические исследования в первом триместре беременности должны использоваться лишь при неэффективности УЗИ и МРТ.
- 4 Лечение приступа почечной колики у беременных достаточно затруднительно и требует тесного сотрудничества пациентки и врачей.
- 5 При невозможности самостоятельного выхода камня из чашечно-лоханочной системы и мочеточника, при развитии осложнений (риск индукции преждевременных родов, инфекционные осложнения, неэффективность консервативного лечения, появление признаков почечной недостаточности) требуется постановка чрескожной нефростомы или временного мочеточникового стента.
- 6 В сложных случаях может выполняться уретероскопия с дроблением и удалением конкрементов. Уретероскопия при беременности может выполняться лишь в специализированных центрах.
- 7 Беременность является абсолютным противопоказанием к выполнению ДУВЛ.
7. Почечная колика у детей
Более 1% от всех пациентов с почечной коликой – дети до 18 лет. Дети являются группой пациентов с высоким риском рецидивирования мочекаменной болезни.
- 1 У детей необходимо проводить химический анализ конкрементов, оценивать наличие нарушений обмена веществ.
- 2 Основной метод инструментальной диагностики у детей – ультрасонография.
- 3 При неэффективности УЗИ возможно выполнение МРТ.
- 4 Рентгенологические методы исследования (рентгенография, урография, КТ) применимы в случае неэффективности УЗИ и МРТ.
- 5 Показания к нефростомии, ДУВЛ, уретероскопии у детей не отличаются от таковых у взрослых. Полученные при дроблении фрагменты у детей отходят легче. Маленькие пациенты с размерами камней до 20 мм являются идеальными кандидатами для ДУВЛ.
8. Профилактические мероприятия
- 1 Пациентам с уролитами мочеточника, с высокой вероятностью их спонтанного выхода назначаются препараты НПВС в виде таблеток или суппозиториев. Прием Диклофенака в дозе 100-150 мг/ сутки в течение 3-10 дней уменьшает вероятность повторного болевого приступа.
- 2 К снижению вероятности рецидива колики приводит прием альфа-адреноблокаторов (доксазозин, теразозин, тамсулозин).
- 3 Увеличение суточного объема диуреза вне приступа (2 литра в сутки и более при отсутствии противопоказаний). Увеличение диуреза необходимо достигать за счет повышения потребления питьевой негазированной воды. Суточный объем выпиваемой жидкости – 2.5 – 3 литра. Объем жидкости распределяется равномерно на весь день. Для питья необходимо подбираться напитки с нейтральной кислотностью (обычная питьевая вода).
- 4 При наличии камней в собирательной системе – избегать тепловых процедур, приводящих к обезвоживанию организма (бани, сауны, перегревание в летнее время).
- 5 Пациенту рекомендовано придерживаться сбалансированной диеты, богатой овощами и пищевыми волокнами (овощи, каши – овсяная, перловая). Суточный рацион должен содержать нормальное количество кальция (1 – 1.2 г/сутки), ограниченное количество хлорида натрия (4-5 г/сутки) и животных белков (0.8-1.0 г/кг массы тела в сутки). Важно понимать, что потребности организма в белках обратно зависят от возраста пациента, и назначение низкобелковой диеты может быть противопоказано пациентам педиатрического профиля.
- 6 После химического анализа конкремента и определения его природы подбирается специфическая диета и назначается консервативная терапия.
9. Диета в профилактике рецидивов
Основной смысл диеты в профилактике рецидивов мочекаменной болезни и почечной колики заключается в формировании суточного рациона без избытка какой-либо из продуктовой групп.
Почечная колика
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника. При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника.
При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия или внешнее сдавление верхних мочевых путей, что приводит к резкому повышению давления в чашечно-лоханочной системе, отеку паренхимы и растяжению фиброзной капсулы почки (рис.).
| Рисунок. Патогенез почечной колики |
Самой частой причиной почечной колики является мочекаменная болезнь, болевой синдром возникает при движении почечного камня по мочевым путям и обтурации просвета мочеточника конкрементом.
Другие причины почечной колики:
- острый и хронический пиелонефрит (продукты воспаления — слизь, фибрин, эпителий, лейкоциты);
- опухоль почки (гематурия в виде сгустков);
- туберкулез почки (некротическая ткань сосочка);
- травма почки (сгустки крови или внешнее сдавление верхних мочевых путей урогематомой);
- гинекологические заболевания;
- заболевания забрюшинного пространства (ретроперитонеальный фиброз и др.).
Факторы риска мочекаменной болезни:
- семейный анамнез;
- эпизод мочекаменной болезни в анамнезе (вероятность развития повторного эпизода в течение 20 лет составляет 60%);
- воздействие повышенных физических нагрузок;
- работа, связанная с длительной гипертермией;
- заболевания, предрасполагающие к развитию конкрементов (поликистоз почек, тубулярный почечный ацидоз, саркоидоз, гиперпаратиреоидизм);
- повышенная потеря жидкости (илеостома, мальабсорбция);
- прием плохорастворимых лекарственных средств.
Боль внезапная, постоянная и схваткообразная, длительная (до 10–12 ч), локализуется в поясничной области или подреберье и иррадиирует по ходу мочеточника в подвздошную, паховую области, мошонку и ее органы, половой член, влагалище и половые губы.
Иррадиация боли снижается с перемещением камня, который останавливается чаще в местах физиологических сужений мочеточника:
- в лоханочно-мочеточниковом сегменте (соустье) — иррадиация в мезогастральную область;
- при перекресте с подвздошными сосудами — паховая область и наружная поверхность бедра;
- в юкставезикальном (предпузырном) отделе — могут быть ложные позывы к дефекации и учащенное мочеиспускание;
- в интрамуральном (внутри стенки мочевого пузыря) отделе — боль иррадиирует в головку полового члена и может сопровождаться учащенным и болезненным в конце мочеиспусканием.
Редко при аномалиях развития почек почечная колика возникает с противоположной по отношению к окклюзированному мочеточнику стороны («зеркальная боль»).
Характерна дизурия (учащенное болезненное мочеиспускание).
Колика может сопровождаться:
- тошнотой и рвотой, не приносящей облегчения (возникает почти одновременно с болью в пояснице);
- задержкой газов;
- развитием пареза кишечника разной выраженности;
- брадикардией;
- умеренным повышением артериального давления;
- гематурией;
- олигурией и анурией.
Боль, особенно в первые 1,5–2,0 ч, заставляет пациента менять положение тела, что, как правило, не приносит облегчения. Больной мечется, иногда наклоняет туловище, удерживая ладонь на пояснице со стороны боли.
У детей младшего возраста боль при почечной колике обычно локализуется в области пупка, чаще сопровождается рвотой. Ребенок плачет, испуган. Острый приступ боли длится 15–20 мин, возможно повышение температуры тела до 37,2–37,3°С.
Почечная колика с острой болью в пояснице может развиться у беременных в III триместре. Клиническая картина чаще соответствует обструкции в верхних двух третях мочеточника.
Камни размером менее 5 мм в 98% случаев отходят самостоятельно. После прекращения приступа почечной колики сохраняются тупые боли в поясничной области, но самочувствие пациента улучшается.
- острый обструктивный пиелонефрит;
- бактериемический шок;
- уросепсис;
- снижение функции почки;
- формирование стриктуры мочеточника.
Почечную колику дифференцируют со следующими состояниями:
- «острым животом» (аппендицит, печеночная колика, холецистит, панкреатит, прободная язва желудка или двенадцатиперстной кишки, кишечная непроходимость, расслоение аорты, тромбоз мезентериальных сосудов, аднексит, внематочная беременность, перекрут кисты яичника);
- грыжей межпозвонкового диска;
- межреберной невралгией (боль не схваткообразная, зависит от положения тела);
- опоясывающим лишаем (Herpes zoster).
При диагностике задаются следующие обязательные вопросы.
- Было ли начало болей внезапным?
- Имеется ли иррадиация боли? Отмечается ли изменение иррадиации в течение времени?
- Беспокоят ли пациента лихорадка, тошнота, рвота?
- Сохранено ли мочеиспускание?
- Были ли ранее приступы почечной колики?
- Страдает ли пациент мочекаменной болезнью?
- Была ли мочекаменная болезнь у ближайших родственников?
К диагностическим мероприятиям относятся:
- оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения;
- наблюдение за положением больного: двигательное беспокойство, непрерывная смена положения тела (нередко пациент старается согнуться, кладя руку на поясничную область, где ощущает нестерпимую боль);
- исследование пульса, измерение частоты сердечных сокращений (ЧСС) и артериального давления (АД);
- осмотр и пальпация живота — живот участвует в акте дыхания, отсутствует напряжение мышц передней брюшной стенки, отрицательный симптом раздражения брюшины;
- выявление симптомов почечной колики:
– поколачивание по пояснице — симптом Пастернацкого (считается положительным при выявлении болезненности на стороне поражения); постукивание следует проводить крайне осторожно — во избежание разрыва почки;
— пальпация поясничной области — отмечается болезненность на стороне поражения;
Лечение на догоспитальном этапе
Когда диагноз почечной колики не вызывает сомнения, проводят сначала экстренные лечебные мероприятия, а затем срочно госпитализируют больного.
- Необходимо уложить больного в постель, провести успокаивающую беседу.
- Для купирования болевого синдрома используются ненаркотические анальгетики в комбинации со спазмолитиком:
– препарат выбора — ревалгин (метамизол натрия + питофенон + фенпивериния бромид). Взрослым и подросткам старше 15 лет вводят внутривенно медленно 2 мл со скоростью 1 мл в течение 1 мин (при внутримышечном введении анальгетический эффект развивается через 16 мин). Расчет дозы для детей:
3–11 мес (5–8 кг) — только внутримышечно 0,1-0,2 мл;
1–2 года (9–15 кг) — внутривенно 0,1–0,2 мл или внутримышечно 0,2–0,3 мл;
3–4 года (16–23 кг) — внутривенно 0,2–0,3 или внутримышечно 0,3–0,4 мл;
5–7 лет (24–30 кг) — внутривенно 0,3–0,4 мл;
8–12 лет (31–45 кг) — внутривенно 0,5–0,6 мл;
12–15 лет — внутривенно 0,8–1 мл.
Перед введением инъекционного раствора его следует согреть в руке. В период лечения препаратом не рекомендуется принимать этанол.
– кеторолак (кеторол) внутривенно 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с (при внутримышечном введении анальгетический эффект развивается через 30 мин); или
– спазмолитик дротаверин — вводится внутривенно медленно, 40–80 мг (раствор 2% — 2–4 мл). Допустимо в качестве спазмолитика использовать нитроглицерин под язык в таблетках (0,25 мг или 1/2 таблетки; 400 мкг или 1 доза спрея).
Экстренной госпитализации в урологическое отделение подлежат больные в случае:
- некупирующейся почечной колики;
- наличия клинических признаков осложнений;
- двусторонней почечной колики или при единственной почке.
Транспортировка осуществляется на носилках в положении лежа.
Если диагноз почечной колики вызывает сомнение, больных следует госпитализировать в приемное отделение многопрофильного стационара.
Допустимо проводить амбулаторное лечение больных молодого и среднего возраста при их отказе от госпитализации в случае:
- удовлетворительного стабильного состояния;
- отсутствия признаков осложнений;
- умеренного болевого синдрома;
- хорошего эффекта от введения анальгетиков;
- возможности амбулаторного обследования, контроля и лечения.
Рекомендации пациентам, оставленным дома
Больным следует соблюдать следующие рекомендации:
- домашний режим;
- диета № 10, при уратном уролитиазе № 6;
- тепловые процедуры: грелка на область поясницы, горячая ванна (температура 40–50°С);
- своевременное опорожнение мочевого пузыря, тщательное соблюдение правил личной гигиены;
- необходимо мочиться в сосуд и просматривать его на предмет отхождения камней;
- если возникает повторный приступ почечной колики, появляется лихорадка, тошнота, рвота, олигурия, а также если состояние больного прогрессивно ухудшается, следует незамедлительно вызвать бригаду скорой медицинской помощи, так как больному в подобной ситуации показано стационарное обследование и лечение.
Всем больным, которым разрешено амбулаторное лечение, рекомендуется обратиться к урологу поликлиники для дообследования с целью установления причины развития почечной колики. Нередко подобные пациенты нуждаются в дальнейшем стационарном лечении.
Следует избегать следующих часто встречающихся ошибок:
- введение наркотических анальгетиков;
- стимуляция диуреза при развитии анурии на фоне почечной колики;
- одновременное назначение нескольких анальгетиков.
А. Л. Верткин, доктор медицинских наук, профессор
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
А. В. Дадыкина, кандидат медицинских наук
М. И. Лукашов, кандидат медицинских наук
ННПОСМП, МГМСУ, РГМУ, ЦПК и ППС НижГМА, Москва, Нижний Новгород
Почечная колика
Почечная колика – это острый болевой приступ, обусловленный внезапным нарушением пассажа мочи, повышением внутрилоханочного давления. Характеризуется выраженными схваткообразными болями в пояснице, распространяющимися по ходу мочеточника вниз, учащенным и болезненным мочеиспусканием, тошнотой и рвотой, психомоторным возбуждением. Купирование приступа осуществляется с помощью местного тепла, введения спазмолитиков и анальгетиков (вплоть до наркотических), новокаиновых блокад. Для определения причины почечной колики проводится исследование мочи, внутривенная урография, хромоцистоскопия, УЗИ, КТ почек.
МКБ-10
Общие сведения
Почечная колика может осложнять течение целого ряда заболеваний мочевыводящих путей. В клинической урологии расценивается как ургентное состояние, требующее скорейшего снятия острой боли и нормализации функционирования почки. Считается самым распространенным синдромом в структуре патологий мочевыводящих путей. Наиболее часто провоцируется уролитиазом. При расположении камня в почке колика возникает у половины пациентов, при локализации в мочеточнике – у 95-98%.
Причины
Развитие почечной колики связано с внезапным нарушением отвода мочи из почки вследствие внутренней закупорки или внешнего сдавления мочевыводящих путей. Это состояние сопровождается рефлекторным спастическим сокращением мускулатуры мочеточника, повышением гидростатического давления внутри лоханки, венозным стазом, отеком паренхимы и перерастяжением фиброзной капсулы почки. Вследствие раздражения чувствительных рецепторов и развивается внезапный и выраженный болевой синдром – почечная колика.
Непосредственными причинами почечной колики могут выступать:
- Механические препятствия, нарушающие пассаж мочи из почечной лоханки или мочеточника. В большинстве случаев (57,5%) состояние возникает при ущемлении конкремента в каком-либо отделе мочеточника при мочекаменной болезни. Иногда обтурацию мочеточника вызывают сгустки слизи или гноя при пиелонефрите, казеозные массы или отторгнувшиеся некротизированные сосочки при туберкулезе почки.
- Перегиб или перекрут мочеточника. Возникает при нефроптозе, дистопии почки, стриктурах мочеточника.
- Внешнее сдавление мочевых путей. Компрессию часто вызывают опухоли почек (папиллярная аденокарцинома и др.), мочеточника, предстательной железы (аденома простаты, рак простаты); забрюшинные и субкапсулярные посттравматические гематомы (в т. ч., после дистанционной литотрипсии).
- Воспалительные заболевания. Острые болевые приступы нередко возникают при гидронефрозе, остром сегментарном отеке слизистой при периуретерите, уретрите, простатите.
- Сосудистые патологии. Развитие почечной колики возможно при флебостазе в венозной системе малого таза, тромбозе почечных вен.
- Врожденные аномалии почек. Нарушения уродинамики, сопровождающиеся коликой, встречаются при ахалазии, дискинезии, мегакаликозе, губчатой почке и др.
Симптомы почечной колики
Классическим признаком служит внезапная, интенсивная, схваткообразная боль в поясничной области или реберно-позвоночном углу. Болевой приступ может развиваться ночью, в период сна; иногда начало колики пациенты связывают с физической нагрузкой, тряской ездой, длительной ходьбой, приемом мочегонных лекарств или большого объема жидкости.
Из поясницы боль может распространяться в мезогастральную, подвздошную область, бедро, прямую кишку; у мужчин – в половой член и мошонку, у женщин – в половые губы и промежность. Болевой приступ может длиться от 3-х до 18-ти и более часов; при этом интенсивность боли, ее локализация и иррадиация могут изменяться. Пациенты беспокойны, мечутся, не находят положения, облегчающего боль.
Развиваются частые позывы на мочеиспускание, в дальнейшем – олигурия или анурия, рези в уретре, сухость во рту, рвота, тенезмы, метеоризм. Отмечаются умеренная гипертензия, тахикардия, субфебрилитет, ознобы. Сильная боль может стать причиной шокового состояния (гипотония, бледность кожных покровов, брадикардия, холодный пот). После окончания почечной колики обычно выделяется значительный объем мочи, в которой обнаруживается микро- или макрогематурия.
Диагностика
При распознавании почечной колики руководствуются анамнезом, данными объективной картины и инструментальных исследований. Соответствующая половина поясничной области болезненна при пальпации, симптом поколачивания по реберной дуге – резко положителен. Исследование мочи после стихания болевого приступа дает возможность обнаружить свежие эритроциты или сгустки крови, белок, соли, лейкоциты, эпителий. Для подтверждения диагноза МКБ выполняется:
- Рентгенодиагностика. Обзорная рентгенография брюшной полости позволяет исключить острую абдоминальную патологию. Кроме того, на рентгенограммах и урограммах может выявляться пневматоз кишечника, более плотная тень пораженной почки и «ореол разрежения» в области околопочечных тканей при их отеке. Проведение внутривенной урографии по изменению контуров чашечек и лоханки, смещаемости почки, характеру изгиба мочеточника и др. признакам позволяет выявить причину почечной колики (нефролитиаз, камень мочеточника, гидронефроз, нефроптоз и др.).
- Эндоскопия мочевых путей. Хромоцистоскопия, проведенная во время приступа, обнаруживает запаздывание или отсутствие выделения индигокармина из блокированного мочеточника, иногда – отек, кровоизлияние или ущемленный в устье мочеточника камень.
- Эхография. Для изучения состояния мочевыводящих путей назначается УЗИ почек и мочевого пузыря; с целью исключения «острого живота» – УЗИ брюшной полости и малого таза.
- Томография. Установить причину развившейся почечной колики позволяют томографические исследования (КТ почек, МРТ).
Патологию следует дифференцировать от других состояний, сопровождающихся абдоминальными и поясничными болями, – острого аппендицита, острого панкреатита, холецистита, тромбоза мезентериальных сосудов, аневризмы аорты, внематочной беременности, перекрута ножки кисты яичника, прободной язвы желудка, эпидидимоорхита, перекрута яичка, грыжи межпозвонкового диска, межреберной невралгии и пр.
Лечение почечной колики
Купирование состояния начинают с местных тепловых процедур, (прикладывания теплой грелки к пояснице или животу, сидячей ванны с температурой воды 37— 39 °С). В целях снятия боли, спазма мочевых путей и восстановления пассажа мочи производится введение обезболивающих и спазмолитических препаратов (метамизола натрия, тримеперидина, атропина, дротаверина или платифиллина внутримышечно).
Затянувшийся приступ целесообразно попытаться снять с помощью новокаиновой блокады семенного канатика или круглой маточной связки матки на стороне поражения, внутритазовой блокады, паравертебрального орошения области поясницы хлорэтилом. В острой фазе широко используются иглорефлексотерапия и электропунктура. При мелких конкрементах в мочеточнике проводятся физиопроцедуры – диадинамотерапия, УЗ-терапия, вибрационная терапия и др.
При колике, протекающей на фоне острого пиелонефрита с высоким подъемом температуры, проведение тепловых процедур противопоказано. В случае безуспешности предпринимаемых консервативных мер пациента госпитализируют в урологический стационар, где производится катетеризация или стентирование мочеточника, пункционное наложение нефростомы или хирургическое лечение.
Прогноз и профилактика
Своевременное купирование и устранение причин, ведущих к развитию почечной колики, позволяет исключить возможность рецидива. При длительной обструкции мочевых путей могут возникнуть необратимые повреждения почки. Присоединение инфекции может привести к развитию вторичного пиелонефрита, уросепсиса, бактериемического шока. Профилактика состоит в предупреждении возможных факторов риска, в первую очередь – мочекаменной болезни. Пациентам показано обследование у врача-нефролога и плановое лечение заболевания, обусловившего развитие синдрома.
Что делать при почечной колике?
Почечная колика — это клинический синдром, включающий в себя острую схваткообразную боль в поясничном отделе, нарушение мочеиспускания и повышение внутрилоханочного давления. Подобное состояние связано с резким прекращением отвода мочи из мочевыводящих путей. Почечная колика требует неотложной помощи, потому считается наиболее распространенным синдромом в практике клинической нефрологии.
Если вы ищете хорошего специалиста, который бы мог провести точную диагностику и назначить эффективное лечение почечной колики или ее осложнений, звоните в клинику МЕДИКОМ. У нас есть квалифицированные специалисты и все необходимое для этого оборудование.
Классификация почечной колики
Почечную колику принято классифицировать по локализации боли и по динамике ее развития.
В зависимости от расположения болевых ощущений выделяют две формы патологии:
- Одностороннюю.
Схваткообразные боли появляются только с одной стороны, т.е. в области локализации патологического процесса. В свою очередь, односторонняя почечная колика бывает правосторонней и левосторонней. - Двустороннюю.
Болевые ощущения распространяются на всю поясничную область.
Болевой синдром, возникающий во время приступа почечной колики, имеет три фазы развития:
- Острая фаза.
Приступ начинается внезапно, чаще в ночное время. Спровоцировать его может большое количество выпитой жидкости, интенсивные физические или эмоциональные нагрузки, некорректное применение мочегонных препаратов. В этой фазе болевой синдром не утихает, а становится еще сильнее. Выраженность боли здесь связана с уровнем давления выделяемой почкой мочи на закупоренный мочеточник, а также от болевого порога человека. Состояния больного ухудшается из-за частых и резких колебаний мочеиспускательного канала. - Постоянная фаза.
На пике боль уже не схваткообразная, а более статичная. Эта фаза для людей, страдающих от почечной колики, наиболее мучительна. Длительность ее в среднем составляет от 1 до 5 часов, изредка — до 12 часов. - Фаза затухания.
Боль от почечной колики постепенно становится менее выраженной, и завершается полным угасанием болевых ощущений.
Этиология и патогенез
Возникновение клинической картины почечной колики связано с рефлекторными спазмами гладкой мускулатуры мочевыводящих путей. При прекращении отхождения мочи повышается давление в лоханке, нарушается отток венозной крови и кровообращение в сосудах почки, что ведет к увеличению ее размеров и патологическому растяжению тканей.
Приступ почечной колики чаще возникает в результате сужения просвета мочеточников вследствие его внутренней закупорки или внешнего сдавливания. Иногда внезапная задержка вывода мочи из почки появляется из-за дисфункции верхнего отдела мочевой системы, например, при нарушении кровообращения в ткани почки, острой аллергической реакции, а также при длительном приеме некоторых групп лекарственных препаратов.
Среди причин почечной колики, провоцирующих развитие заболевания, выделяют следующие:
- Мочекаменная болезнь.
Конкремент может находиться как в самой почке, так и в других отделах мочевыделительной системы, например, мочеточнике или мочевом пузыре. Если камень имеет относительно небольшой размер, то вполне вероятно, что он выйдет сам с током мочи. Крупные конкременты способны частично или полностью перекрыть просвет мочеточника и вызвать почечную колику. Постепенное продвижение камня по мочевыводящим путям будет сопровождаться сильной схваткообразной болью. - Воспалительный процесс.
При протекании этой патологической реакции с током мочи будут выходить лейкоциты, частички эпителия, фибрин (вид белка, формирующийся из фибриногена, циркулирующего в плазме крови), слизь, которые могут забиться в мочевых путях и стать препятствием к нормальному отхождению мочи из организма. - Новообразования.
Это могут быть опухоли (как злокачественной, так и доброкачественной природы), локализованные непосредственно в органах мочеполовой системы либо расположенные в толще близлежащих тканей. - Тромбы или некротизированные фрагменты тканей.
В этом случае происходит механическая закупорка мочеточников. Подобное состояние может возникнуть при туберкулезе почки или механическом повреждении органа. - Гинекологические заболевания.
Среди наиболее распространенных — миома матки, аднексит, а также спаечные процессы. - Блуждающая почка, или нефроптоз.
Это заболевание выражается в патологической подвижности почки. Такая острая почечная колика провоцируется так называемым «переломом» мочеточника. Обычно сильная боль, характерная для этого синдрома, возникает в результате сильной тряски, интенсивных физических нагрузок, занятий спортом и пр. При подобном состоянии болевой синдром усиливается в положении стоя и стихает, когда больной ложится на горизонтальную поверхность. - Болезни брюшной полости.
Например, ретроперитонеальный фиброз.
Существует несколько факторов, которые провоцируют развитие синдрома почечной колики:
- генетическая предрасположенность (регистрируется примерно в 50 % случаев);
- особенности анатомического строения мочевыделительной системы;
- патологические процессы, провоцирующие формирование конкрементов в почке, например, множественные кисты или синдром Бернета;
- профессиональное занятие спортом;
- синдром недостаточного всасывания. В этом случае наблюдается хроническое обезвоживание организма;
- неправильное пищевое поведение. В ежедневном рационе человека преобладает соленая пища, мясные продукты (особенно колбасные изделия), а также имеет место недостаточное количество потребляемой воды.
Симптомы почечной колики
Главным симптомом почечной колики есть устойчивый болевой синдром, который проявляется в нескольких вариантах иррадиации боли:
- в бок и пупочную зону — развивается при закупорке мочевыводящего канала на уровне перехода лоханки в мочеточник;
- в пах и наружную поверхность бедра — может возникнуть при перекрытии просвета мочеточника в зоне его перекрещивания с подвздошными сосудами;
- в головку пениса или клитор — появляется при окклюзии в зоне перехода мочеточника в мочевой пузырь.
Кроме этого, у больного проявляются такие признаки:
- тошнота, рвота;
- беспокойство;
- гематурия;
- озноб;
- повышение показателей артериального давления;
- острая задержка мочеиспускания.
Особенности течения у детей
Признаки почечной колики у ребенка:
- острый болевой синдром с характерной для этого заболевания локализацией;
- кишечные расстройства (диарея или задержка стула);
- сильное беспокойство;
- нарушение мочеиспускания;
- диспепсия;
- повышение общей температуры тела;
- вздутие живота;
- гематурия.
Существует закономерность: чем меньше возраст ребенка, тем ярче у него будут проявляться общие признаки почечной колики (озноб, лихорадка, беспокойное поведение), и тем меньше локальные (характерная боль, дизурия и проч.).
Среди детей младшего дошкольного возраста клинические признаки почечной колики часто бывают похожи на клинику кишечной непроходимости.
Что делать при почечной колике у ребенка, зависит от его возраста, тяжести состояния и первичной патологии, спровоцировавшей приступ. Лечением детской колики в почке занимается детский нефролог.
Особенности течения почечной колики при беременности
Опасность почечной колики при беременности заключается в риске повышения тонуса матки, что может стать причиной выкидыша или преждевременных родов. Кроме того, почечная колика у будущей матери может указывать на развитие у нее пиелонефрита или других серьезных патологических состояний. В таких случаях врачам приходится прибегать к нефростомии (выведению мочи через внешний прокол) или хирургическому удалению камней, не дожидаясь родоразрешения.
Осложнения почечной колики
Чтобы избежать осложнений, требуется неотложная помощь при почечной колике. В случае запоздалого лечения у больного могут развиться тяжелые осложнения:
- болевой шок – способен спровоцировать сердечную и дыхательную недостаточность;
- пионефроз – становится причиной деструкции почечной ткани;
- уросепсис – распространяется в мочеполовом аппарате;
- нефросклероз – рубцевание рабочей ткани почки;
- гидронефроз – патологическое увеличение объема почечной лоханки, вызванное долгим застоем мочи;
- пиелонефрит.
Первая помощь при почечной колике
Для купирования острой почечной колики необходимо придерживаться следующего алгоритма действий:
- обеспечить максимальный покой больному;
- сделать инъекции обезболивающих препаратов и спазмолитиков (можно применять исключительно в случае левосторонней почечной колики, так как боли с правой стороны могут быть связаны с другими неотложными состояниями);
- максимально сократить прием жидкости при острой задержке мочеиспускания;
- госпитализировать больного в отделение хирургии или урологический стационар.

Диагностика почечной колики
Для диагностики почечной колики у пациента с характерной клинической картиной врач будет использовать такие исследования, как:
- первичный сбор анамнеза;
- осмотр и пальпация;
- УЗИ мочеточников;
- лабораторные исследования.
При подозрении синдрома почечной колики у пациента врач проводит дифференциальную диагностику с другими заболеваниями, протекание которых сопровождается похожей симптоматикой. Среди таких болезней:
- Межпозвоночная грыжа
- Межреберная невралгия
- Заболевания “острого живота” – аппендицит, перитонит, внематочная беременность и пр.
- Опоясывающий лишай
Как лечить почечные колики
Лечение острой почечной колики заключается в устранении болевого синдрома, а также восстановлении нормального выведения мочи из организма. Врач составит индивидуальный план терапии, учитывая первичное заболевание, спровоцировавшее приступ почечной колики, а также самочувствие пациента.
Для лечения колики в почках применяются медикаментозный и хирургический методы.
Медикаментозный предполагает внутривенное и подкожное введение следующих групп препаратов:
- анальгетиков;
- спазмолитиков;
- лекарственных средств, уменьшающих выработку мочи;
- противорвотных препаратов.
Хирургический способ заключается в применении следующих методов:
- дистанционной литотрипсии;
- контактной литотрипсии;
- чрескожной нефролитотомии;
- извлечения конкрементов с использованием эндоскопа;
- полостной операции на почке.
Как лечить почечную колику в каждом конкретном случае, врач определяет с учетом причин нарушения нормального оттока мочи и общего состояния пациента. В процессе лечения может назначаться при почечной колике диета.
Контроль излеченности
Об эффективности первой помощи при почечной колике и последующей терапии первичного заболевания говорят следующие факторы:
- нормализация диуреза;
- устранение болезненных ощущений;
- коррекция первичной патологии, которая является причиной почечной колики;
- устранение общих симптомов почечной колики.
Профилактика почечной колики
Для эффективной профилактики колики в почках и мочевыводящих путях следует придерживаться следующих принципов:
- употреблять в пищу продукты с высокой концентрацией витаминов А и D, а также кальция;
- пить не менее 2 литров жидкости в день;
- своевременно обращаться за врачебной помощью при возникновении болезней мочеполовой системы;
- регулярно бывать на свежем воздухе, в умеренном объеме принимать солнечные ванны.
Советы и рекомендации
В период лечения больным назначается строгая диета при почечной колике (стол № 10, при выявлении уратных конкрементов в мочевыводящих путях — стол № 6). Кроме этого, следует придерживаться таких правил:
- применять тепловые процедуры;
- избегать переохлаждения;
- избегать травмирования поясничной зоны;
- не допускать обезвоживания организма;
- беречься от попадания инфекции в мочеполовую систему;
- не вести малоподвижный образ жизни.
Вопрос-Ответ
Что делать при почечной колике в домашних условиях?
Почечная колика сопровождается сильным болевым синдромом, поэтому важно уметь правильно оказать помощь, чтобы купировать боль до приезда неотложной помощи. Необходимо придерживаться алгоритма доврачебной помощи. Выпейте большое количество жидкости (воды, теплого чая, компота). Если нет температуры, приложите к пояснице теплую грелку, пластиковую бутылку с теплой водой, горячую пеленку, предварительно проутюженную. Затем примите горячую ванну (не более 10–15 минут) и выпейте спазмолитик или обезболивающее средство.
Что можно кушать после приступа почечной колики?
Правильно подобранная диета после приступа почечной колики позволяет уменьшить нагрузку на больной орган, болезненные проявления. На консультации у диетолога можно получить рекомендации по питанию. Больному назначается стол № 10. Важно соблюдать определенные правила: усилить режим питья (до 2–3 литров в сутки), снизить суточную калорийность еды, сократить потребление белков и жиров и полностью исключить соль. Кроме этого, следует есть около 5 раз в день маленькими порциями. Пища должна быть вареная, тушеная, запеченная, приготовленная на пару. Предпочтение необходимо отдавать растительным и овощным продуктам, особенно обладающим мочегонным свойством.
Можно ли принимать горячую ванну при почечной колике?
При почечной колике можно принимать горячую ванну, но не более 15 минут. Такая водная процедура снимет спазм и болезненные ощущения в области почек, мышечное напряжение. Опасно, если больной находится в ванной один. Рядом обязательно должен находиться близкий человек, который сможет проконтролировать состояние больного. Запрещено принимать горячую ванну, если повышена температура тела, есть инфекционное заболевание, онкология мочевыделительной системы, водно-электролитные нарушения и пр.
Как отличить почечную колику от аппендицита?
При постановке диагноза врач проводит дифференциальную диагностику почечной колики и аппендицита, для которого характерны такие симптомы: постоянная боль в области желудка, вокруг пупка или разлитого характера. Постепенно боль переходит на правую сторону живота и в область подвздошной области, боли усиливаются при движении, в положении на правом боку боль уменьшается. Характерными проявлениями почечной колики есть сильные схваткообразные боли, боль отдает в промежность и репродуктивные органы, наблюдаются дизурические расстройства (учащенное и болезненное мочеиспускание), на фоне приступов боли возникает рвота.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Какой врач лечит почечные колики?
Лечением острой почечной колики, в зависимости от заболевания, спровоцировавшего приступ, занимаются узкие специалисты: хирург, онколог, уролог и нефролог.
Получить качественное лечение почечной колики в Киеве можно в клинике МЕДИКОМ. Наши высококвалифицированные специалисты с помощью самых современных методов диагностики определят причины почечной колики и составят план лечения в подразделениях на Оболони и Печерске. Для получения более детальной информации по интересующим вас вопросам просто закажите звонок или напишите нам.
Почечная колика
Почечная колика является самым распространённым комплексом симптомов целого ряда болезней мочевыделительной системы. Она представляет собой интенсивный болевой синдром, развивающийся при нарушении целостности слизистой мочеточника во время выхода конкрементов, а также закупорке верхних мочевыводящих путей. Последнее может возникнуть из-за перекрытия крупным кровяным сгустком или конкрементом, а также вследствие сужения мочеточника.
Приступ почечной колики может развиться без видимых на то причин, в любое время дня и ночи, в период сна и бодрствования. Он может представлять собой опасность для жизни пациента и требует немедленного обращения за неотложной помощью, а нередко — и госпитализации.
Купировать боль при приступе, а также пройти необходимое обследование, позволяющее выявить основное заболевание, можно в многопрофильной клинике ЦЭЛТ. Наши специалисты располагают всем необходимым для того, чтобы точно поставить диагноз и назначить адекватное лечение, которое будет успешным при своевременном обращении.
- Первичная консультация – 3 000
- Повторная консультация – 2 000
Этиология почечной колики
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием камней в почках и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
- Конкременты при МЧБ (почти 58%);
- Крупные сгустки крови при воспалении каналов почки;
- Крупные скопления слизи при воспалении каналов почки;
- Скопления гноя;
- Кристаллические конгломераты мочевых солей;
- Некротизированные ткани;
- Перегиб мочеточника при опущении или дистопии почки;
- Сужение мочеточника.
Этиология компрессии ВМП
- Новообразования почек добро- и злокачественной природы;
- Новообразования мочеточника добро- и злокачественной природы;
- Новообразования простаты добро- и злокачественной природы;
- Гематомы, появившиеся после травм и неправильно проведённых медицинских процедур.
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
- Гидронефроз;
- Воспаления простаты;
- Воспаления мочевого пузыря;
- Флебостаз.
- Закупорка вен почек вследствие тромбоза;
- Инфаркт почки;
- Эмболы в крови и лимфе.
- «Губчатая» почка;
- Ахалазия;
- Дискинезия;
- Мегакаликоз.
Патогенез и факторы риска развития почечной колики
Сильнейшая боль при развитии приступов почечной колики возникает вследствие спазмов гладких мышц мочеточника, как ответ на препятствование оттоку урины. Оно является причиной повышенного внутрилоханочного давления и нарушений тока крови в почке. Как результат: поражённая почка увеличивается в размере, и её ткани и структуры начинают растягиваться, что приводит к развитию болевого синдрома. В то же время важно понимать, что приёма обезболивающего при почечной колике недостаточно, поскольку она (помимо того, что вызывает боли) ещё и является симптомом сбоев в работе почки и мочеточника. Это состояние является опасным для здоровья и жизни больного и может привести к развитию таких серьёзных осложнений, как:
- Гнойный пиелонефрит;
- Околопочечная флегмона;
- Уросепсис.
Что касается факторов, которые повышают риск развития приступа, то они заключаются в следующем:
- Врождённая предрасположенность — наблюдается более чем у 50% пациентов;
- Анатомические особенности строения мочевыводящих путей, провоцирующие застой урины и хронические воспалительные процессы;
- Ряд патологических состояний, которые провоцируют развитие мочекаменной болезни: множественные кистозные образования, синдром Бернета;
- Чрезмерные физические нагрузки, среди которых профессиональное занятие спортом;
- Синдром недостаточного всасывания, который характеризуется хроническим обезвоживанием организма;
- Частое потребление солёной пищи, а также пищи, в которой превалируют животные белки, недостаточное потребление воды.
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
- Микро- или макроскопическая гематурия;
- Повышение артериального давления;
- Сильный озноб.
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
- Межрёберная невралгия;
- Острый аппендицит;
- Перекрут яичка;
- Внематочная беременность;
- Воспаление желчного пузыря;
- Воспаление поджелудочной железы в острой форме;
- Воспаление яичка и его придатка;
- Расслаивающая аневризма аорты.
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к урологу. Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
- Физикальный осмотр;
- Опрос и сбор анамнеза;
- УЗИ;
- Экскреторная урография;
- Рентгенография;
- Общий анализ мочи; .
Методики лечения почечной колики
При развитии приступа лучше всего вызвать неотложную помощь. Специалисты скорой знают, как снять боль при почечной колике, а также проведут предварительную диагностику для того, чтобы знать, в какое отделение нужно госпитализировать пациента. В первую очередь, специалисты клиники ЦЭЛТ направляют усилия на устранение болевого синдрома. Для этого применяют фармакологические препараты в виде анальгетиков или спазмолитиков.
Диагностика и лечение почечной колики на догоспитальном этапе

Риск возникновения почечной колики в популяции составляет 1—10% (10—20% для мужчин, 3—5% для женщин). Наиболее частая ее причина — обструкция просвета мочеточника камнем. Заболеваемость нефролитиазом в России составляет около 500—550 случаев на 100 тыс. населения, а ежегодный ее прирост — от 1,1 до 3%. На долю данной патологии в структуре урологических заболеваний приходится от 28,3 до 33,9%. В большинстве случаев нефролитиаз выявляют у пациентов наиболее трудоспособного возраста — 30—50 лет. Мочекаменная болезнь (МКБ) имеет выраженную склонность к рецидивированию. Даже после первого эпизода спорадического отхождения конкремента из почки вероятность его рецидива в течение последующих 5 лет составляет от 27 до 50%.
В 5% случаев почечная колика развивается при других заболеваниях почек — пиелонефрите и стенозе лоханочно-мочеточникового сегмента. В 10% случаев обструкция мочеточника с развитием почечной колики возникает вследствие других причин, включая гинекологические заболевания и операции, уровазальный конфликт, ретроперитонеальный фиброз.
К основным факторам риска МКБ, являющейся основной причиной почечных колик, относятся: наличие нефролитиаза у ближайших родственников; эпизод этой болезни в анамнезе; повышенные физические нагрузки; длительная гипертермия; заболевания, предрасполагающие к развитию конкрементов (инфекции мочевых путей, тубулярный почечный ацидоз, саркоидоз, гиперпаратиреоидизм); повышенная потеря жидкости (илеостома, мальабсорбция); прием плохо растворимых лекарств.
Иррадиация боли указывает на точку закупорки
При почечной колике нарушается пассаж мочи по верхним мочевым путям либо возникает их внутренняя окклюзия или внешнее сдавление, что приводит к резкому повышению давления в чашечно-лоханочной системе, отеку паренхимы и растяжению фиброзной капсулы почки. Боль возникает вследствие гиперактивации барорецепторов чашечно-лоханочной системы и рецепторов фиброзной капсулы, которая по ThXI—LI сегментам спинного мозга передается в виде афферентных импульсов в кору головного мозга.
Почечная колика — это приступ резких болей, возникающий при острой обструкции верхних мочевыводящих путей. Наиболее частые ее причины — это нефролитиаз, острый и хронический пиелонефриты, опухоль, туберкулез, травма почки, заболевания гинекологические или забрюшинного пространства.
Основным симптомом почечной колики является боль. Она обычно бывает внезапная, постоянная и схваткообразная, продолжительностью от нескольких минут до 10—12?часов. Боль локализуется в поясничной области и/или подреберье и особенно в первые 1,5—2 часа заставляет пациента метаться, менять положение тела, удерживать ладонь на пояснице со стороны боли, что, как правило, не приносит облегчения.
У детей же младшего возраста локализация боли при почечной колике — область пупка. Острый приступ боли длится 15—20 минут, она часто сопровождается рвотой. Ребенок плачет, испуган, возможно повышение температуры тела до 37,2—37,3 °С. Важно также помнить, что почечная колика может развиться в III триместре беременности. При этом клиническая картина чаще соответствует обструкции верхних двух третей мочеточника.
Иррадиация боли зависит от локализации камня, который останавливается чаще в местах физиологических сужений мочеточника. Если поражен лоханочно-мочеточниковый сегмент, то иррадиация происходит в мезогастральную область. Если камень локализуется на перекресте мочеточника с подвздошными сосудами, боль иррадиирует в паховую область и наружную поверхность бедра, а если в юкставезикальном (предпузырном) отделе, то могут быть ложные позывы к дефекации и учащенное мочеиспускание. Наконец, при закупорке интрамурального отдела (внутри стенки мочевого пузыря) боль иррадиирует в головку полового члена и может сопровождаться учащенным мочеиспусканием, болями в уретре.
Идеальное первичное обследование — УЗИ
При диагностике почечной колики врач должен задать пациенту следующие вопросы:
- Боль возникла внезапно?
- Имеется ли иррадиация боли?
- Происходит ли изменение иррадиации с течением времени?
- Есть ли жалобы на повышение температуры тела, тошноту, рвоту?
- Сохранено ли мочеиспускание?
- Что предшествовало возникновению боли (тряская езда, бег, занятия спортом, физическая нагрузка, обильное питье или, наоборот, резкое ограничение питьевого режима, перегревание, употребление в пищу большого количества соленых продуктов, мяса, шоколада, молочно-растительных продуктов)?
- Были ли ранее приступы почечной колики с отхождением конкрементов?
- Есть ли МКБ в анамнезе у пациента?
- Имеется ли МКБ в анамнезе у ближайших родственников?
Перечислим теперь те диагностические мероприятия, которые обязан провести врач в случае почечной колики.
Прежде всего требуется провести оценку общего состояния и жизненно важных функций: сознания, дыхания, кровообращения (пульс, частота сердечных сокращений, артериальное давление, частота дыхания), а также оценку положения больного (двигательное беспокойство, непрерывная смена положения тела). Затем необходимы осмотр и пальпация живота с целью исключения острой хирургической патологии. Обязательно надо обратить внимание на наличие послеоперационных рубцов (следы аппендэктомии, холецистэктомии, операций по поводу перфоративной язвы желудка или двенадцатиперстной кишки, кишечной непроходимости).
Следует проверить и наличие основных симптомов почечной колики. Во-первых, это симптом поколачивания, который может оказаться положительным (то есть пациент сообщает о болезненности процедуры) на стороне поражения. Однако постукивание следует проводить крайне осторожно во избежание разрыва почки. Надо провести пальпацию поясничной области, чтобы установить, не появилась ли болезненность на стороне поражения. Наконец, врач обязан пристально оценить ассоциированные симптомы: есть ли дизурия, тошнота, рвота, задержка газов, стула, лихорадка.
Обязательно приводится экспресс-диагностика микрогематурии (при колике — более 10 неизмененных эритроцитов в поле зрения). В то же время нормальные показатели анализа мочи не исключают почечной колики, а скорее подтверждают ее, поскольку свидетельствуют об отсутствии поступления мочи из блокированной почки. Примесь крови в моче при почечной колике обусловлена разрывом вен почечных чашечек и появляется после разрешения приступа. Однако обычно видимой на глаз макрогематурии не наблюдается и примесь крови к моче обнаруживается только при микроскопическом исследовании мочевого осадка. В том случае, когда гематурия возникла в самом начале приступа, можно думать об онкологическом заболевании почки, лоханки или мочеточника с окклюзией мочевых путей сгустком крови.
Ультразвуковое исследование (УЗИ) — идеальное первичное обследование больных с почечной коликой, т.к. оно неинвазивное, быстрое, сравнительно недорогое и, что важно для врачей скорой помощи, — портативное. УЗИ в серо-шкальном режиме выявляет камни в чашечно-лоханочной системе, а главное — в лоханочно-мочеточниковом сегменте и интрамуральном отделе мочеточника. Трансректальное и трасвагинальное УЗИ позволяют визуализировать конкременты в юкставезикальном отделе мочеточника.
Признаком почечной колики может также быть пиелоэктазия. Однако расширение чашечно-лоханочной системы зависит от полноты обструкции и ее длительности. Следует учитывать, что расширение чашечно-лоханочной системы может быть следствием пузырно-мочеточниково-лоханочного рефлюкса, длительно существующего хронического пиелонефрита, неоднократных колик в анамнезе.
К осложнениям почечной колики относятся острый обструктивный пиелонефрит, бактериемический шок, уросепсис, снижение функций почки, а также формирование стриктуры мочеточника.
Камни размером менее 5 мм в 98% случаев отходят самостоятельно. Приступ почечной колики обычно кончается так же внезапно, как и начинается. После его прекращения иногда отмечается отхождение с мочой мелких камней; сохраняются тупые боли в поясничной области, но самочувствие пациента улучшается.
Почечную колику часто сопровождают дизурия, гематурия, олиго- и анурия, тошнота и рвота, не приносящие облегчения, парез кишечника разной степени выраженности, головокружение и обморок, брадикардия, умеренное повышение артериального давления.
Экстренной госпитализации в урологическое отделение подлежат больные в случае некупирующейся почечной колики, наличия клинических признаков осложнений, двусторонней почечной колики или при единственной почке. Транспортировку осуществляют на носилках в положении лежа. Если же диагноз почечной колики вызывает сомнение, больных следует госпитализировать в приемное отделение многопрофильного стационара. Допустимо оставить на амбулаторное лечение больных молодого и среднего возраста при их отказе от госпитализации в случаях удовлетворительного стабильного состояния, отсутствия признаков осложнений, умеренного болевого синдрома, хорошего эффекта от введения анальгетиков, возможности амбулаторного обследования, контроля и лечения.
Когда диагноз несомненный
Когда диагноз почечной колики не вызывает сомнения, проводят экстренные лечебные мероприятия. Купирование почечной колики следует начинать с применения нестероидных противовоспалительных средств (НПВС), предпочтителен внутримышечный путь введения.
Экстренные мероприятия при почечной колике включают постельный режим, успокаивающую беседу с пациентом, введение препаратов НПВС (диклофенак, кеторолак, лорноксикам).
Диклофенак натрия — это антагонист синтеза простагландинов при почечной колике, способствует снижению почечной фильтрации и, таким образом, внутрилоханочного давления. Кроме того, диклофенак натрия уменьшает воспаление и отек в зоне окклюзии, ингибирует стимуляцию гладкой мускулатуры мочеточника, что снижает или даже блокирует его перистальтику. Диклофенак натрия купирует боль при почечной колике, причем его анальгетический эффект равен таковому морфина при внутривенном введении. Препарат применяют в/м, ректально, сублингвально. Доза для в/м введения составляет 75 мг, ректальные свечи содержат 100мг препарата. Побочные эффекты на фоне терапии диклофенаком встречаются редко, чаще других наблюдают головную боль, аллергические реакции, боль в животе, боль в месте инъекции.
Кеторолак блокирует синтез простагландинов в почке, уменьшает перистальтику мочевых путей и спазм, снижает давление в них, а также уменьшает почечный кровоток. Режим дозирования: внутримышечно или внутривенно 30 мг (1 мл). Противопоказания к применению: повышенная чувствительность к аспирину и другим НПВС, аллергия, повышенный риск желудочного кровотечения, нарушения свертываемости крови, почечная или печеночная недостаточность, а также детский возраст (до 16 лет).
Рекомендации для оставленных дома больных должны быть следующими: домашний режим, диета № 10, однако при уратном уролитиазе — диета № 6; тепловые процедуры: грелка на область поясницы, горячая ванна, своевременно опорожнять мочевой пузырь, тщательно соблюдать правила личной гигиены. Больному также следует напомнить, что мочиться надо в сосуд и просматривать его на предмет отхождения камней, а если возникает повторный приступ почечной колики, появляется лихорадка, тошнота, рвота, олигоурия, а также, если состояние прогрессивно ухудшается, пациенту следует незамедлительно вызвать бригаду скорой медицинской помощи.


