Миома: лечить нельзя оставить
Самое важное о миоме матки, причинах ее возникновения, видах лечения и мифах об этом заболевании рассказывают Дмитрий Лубнин, акушер-гинеколог, и Борис Бобров, эндоваскулярный хирург, ведущие специалисты Центра Лечения Миомы Матки, функционирующего на базе Юсуповской Больницы и Европейской Клиники.
Что такое миома матки
Миома — доброкачественная опухоль женской репродуктивной системы, которая образуется в матке. Это заболевание очень распространено: по словам Дмитрия Лубнина, миомы развиваются у более чем 80% женщин. Однако у многих из них заболевание не вызывает никаких симптомов.
Проводились аутопсийные исследования, в которых изучали матки женщин, погибших от разных причин. Ученые изучали тонкие срезы матки с интервалом 2 мм, при этом фиксировались даже микроскопические зачатки будущих опухолей. Согласно этим исследованиям, частота встречаемости миомы достигает 87%. Но клинически заболевание проявляется лишь у 30-35% женщин старше 35 лет, — поясняет гинеколог.
Симптомы миомы матки: обильные менструальные кровотечения, давление на мочевой пузырь или прямую кишку, увеличение живота при крупных размерах узлов, частое мочеиспускание, запор, боль и дискомфорт во время секса.
Отдельным негативным проявлением миомы матки являются трудности с наступлением и вынашиванием беременности. Наступлению беременности могут мешать узлы, растущие в полость матки и деформирующие ее. По сути миомы занимают пространство, в котором должна развиваться беременность, — уточняет Лубнин.
Борис Бобров добавляет, что из-за крайне активного кровоснабжения миом формирующемуся эмбриону может не хватать питательных веществ, особенно в первом триместре беременности — плодное яйцо проигрывает конкуренцию за кровоток с миоматозным узломв.
Картина заболевания разная у каждой конкретной женщины: у кого-то может развиться одна миома, у кого-то — десяток миоматозных узлов. Миомы могут прогрессивно расти, сильно отличаться размерами — от нескольких миллиметров до десятков сантиметров, а также могут внезапно останавливаться в росте.
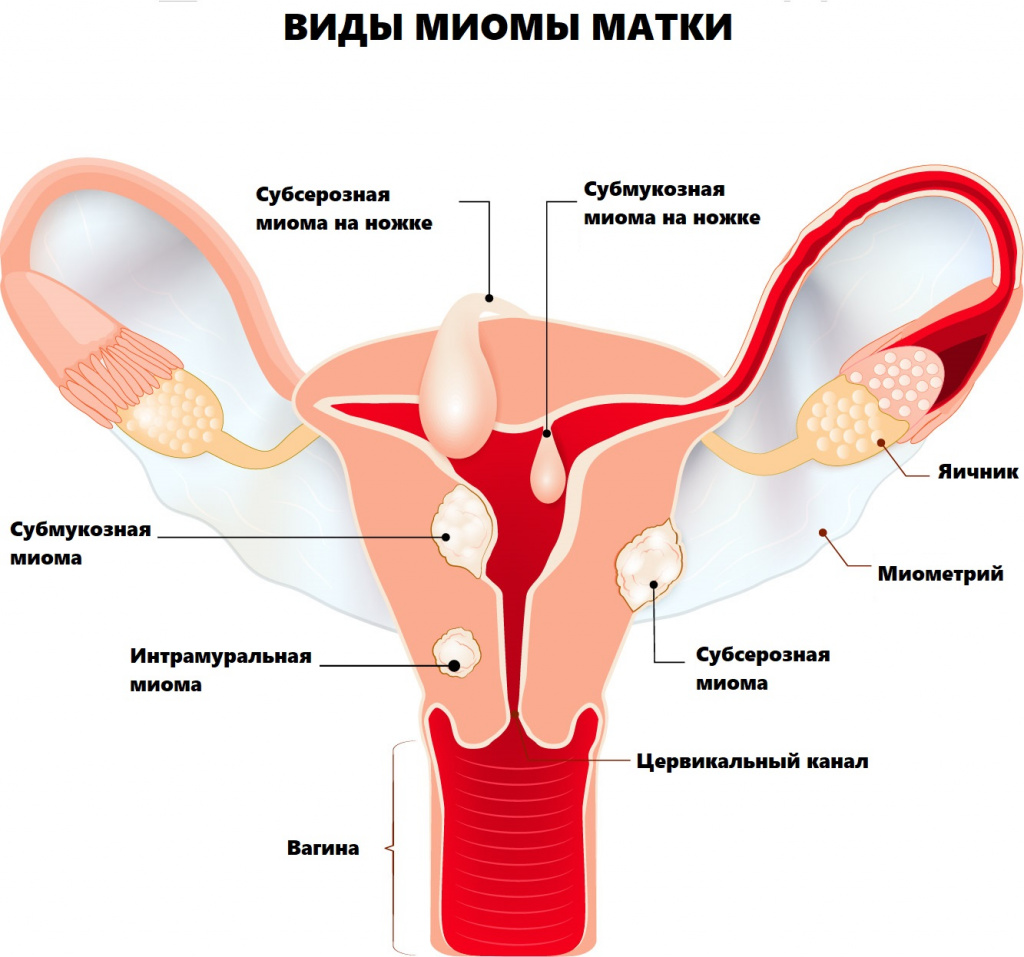
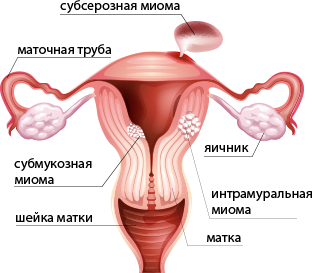
Рост миоматозного узла начинается с дефекта в одной гладкомышечной клетке матки. При недостаточном кровоснабжении рост узлов может также происходить за счет накопления соединительной ткани. При этом формируются плотные фиброзные узлы, которые нередко называют «фибромой матки». По локализации различают субсерозные узлы — растущие снаружи матки, интрамуральные — непосредственно в стенке матки и субмукозные, рост которых направлен в полость матки. Бывают смешанные локализации узлов, то есть узел может занимать несколько слоев матки. Отдельно выделяют узлы «на ножке», то есть растущие снаружи матки на тонком основании, и интралигаментарные узлы — располагающиеся в широкой связке матки, — перечисляет Дмитрий Лубнин.
 |
Причины
Точная причина развития миомы неизвестна. По словам Дмитрия Лубнина, из-за своей распространенности миома может рассматриваться как вариант физиологической реакции матки на ее «работу» в неестественных условиях. Под такими условиями в данном случае понимается множество менструальных циклов при малом количестве беременностей.
Предполагается, что множество менструальных циклов создает условия для возникновения дефектов в гладкомышечных клетках: происходит сбой, и часть клеток не подвергается апоптозу (программируемой клеточной гибели), а продолжает расти. И в следующем цикле формируются зачатки роста миоматозных узлов. Согласно другой теории, дефект в клетках может возникать во время внутриутробного периода, когда гладкомышечные клетки матки длительное время находятся в нестабильном состоянии: их развитие происходит вплоть до 38 недели беременности, в то время как развитие гладкомышечных клеток других систем заканчивается до 13 недели, — комментирует Лубнин.
Рост миоматозных узлов связывают с воздействием женских половых гормонов, так как развитие миом обычно приходится на репродуктивный возраст, когда уровень этих гормонов самый высокий, и прекращается после наступления менопаузы.
Основным гормоном, стимулирующим рост клеток миомы матки, является прогестерон — гормон, ответственный за начало и поддержание беременности. Иммуногистохимические исследования выявили преобладание на клетках миомы рецепторов к этому гормону. Активное деление клеток миомы происходит во второй фазе менструального цикла и во время беременности, то есть в те периоды, когда концентрация прогестерона в организме наибольшая и прогрессивно нарастает. Ранее предполагалось, что за развитие миомы матки отвечает другой женский гормон — эстрадиол, а прогестерон, являясь «контргормоном», может использоваться для лечения этого заболевания. Это ошибочное представление привело к повсеместному внедрению в практику препарата «Дюфастон» для лечения миомы матки, и в результате заболевание только прогрессировало, — объясняет Дмитрий Лубнин.
Факторы риска
— Раса. Вероятность развития миомы у женщин африканского происхождения в несколько раз выше. Как правило, у таких женщин миомы могут возникать в более раннем возрасте и сопровождаться более тяжелыми симптомами.
— Наследственность. Наличие миоматозных узлов у близких родственниц (мамы, сестры), повышает риск.
— Другие факторы. К ним относятся раннее начало менструаций, дефицит витамина Д, ожирение.
Диагностика
По словам Дмитрия Лубнина, диагностика миомы матки не представляет большого труда:
В подавляющем большинстве случаев достаточно обычного ультразвукового исследования. МРТ малого таза необходимо только при очень больших размерах матки и узлов. Желательно, чтобы любое ультразвуковое заключение всегда дополнялось графической схемой расположения узлов в матке, так как даже самое подробное описание узлов не позволяет точно указать локализацию образования и его отношение к полости матки, что имеет принципиальное значение при выборе метода лечения.
Лечение
Наличие миомы не означает, что лечение обязательно потребуется. Существуют конкретные ситуации, когда следует обратиться к врачу:
— Беременность не наступает или прерывается, и все другие причины исключены;
Для оценки скрытой кровопотери обязательно назначаются общий анализ крови, а также оценка уровня железа, ферритина и общей железосвязывающей способности сыворотки. Выявленная железодефицитная анемия (при исключении других причин) является показанием для лечения миомы матки даже при отсутствии у пациентки субъективных жалоб. Кроме этого, важным фактором для принятия решения о лечении и выборе его метода являются репродуктивные планы: хочет женщина забеременеть в ближайшее время или нет, — уточняет Дмитрий Лубнин.
По словам гинеколога, лечение миомы матки должно быть подобрано в соответствии с определенными требованиями:
1. Лечение должно быть органосохраняющим, то есть воздействовать только на узлы миомы и не причинять вреда матке;
2. Эффект лечения должен сохраняться на максимально длительный срок;
3. Лечение должно позволить женщине восстановить или сохранить репродуктивную функцию, если она в этом заинтересована;
4. В результате лечения узлы должны быть или удалены из матки, или лишены возможности расти дальше, или уменьшиться в размере на максимально длительный срок
Сейчас медицина располагает тремя основными методами лечения миомы матки.
Медикаментозный метод. Используется лечение, способное уменьшать миоматозные узлы. Эффект временный, то есть после окончания через некоторое время (период может значительно различаться) рост узлов возобновляется.
Оптимально использовать фармакотерапию для лечения маленьких, впервые выявленных узлов, предотвращая тем самым их прогрессирование до клинически значимых размеров. Кроме этого, такая терапия будет оправдана у пациенток, планирующих беременность, при наличии небольших узлов, деформирующих полость матки, но недоступных для хирургического удаления, — поясняет Лубнин.
Хирургический метод. Удаление миоматозных узлов из матки — миомэктомия.
Хирургическое удаление узлов миомы — временная «реставрация» матки для осуществления беременности. Подобный метод лечения оправдан только в случае, если пациентка планирует беременность, а имеющиеся узлы могут препятствовать этому. Частота рецидивов миомы матки после хирургического удаления узлов повышается на 7-14 % в каждый год после операции: уже через несколько лет после удаления узлы вырастают вновь более чем в половине случаев, — говорит Дмитрий Лубнин.
Борис Бобров отмечает, что по всей вероятности, хирургическая травма матки – процесс, который может запускать развитие других миоматозных узлов. Кроме того, в результате удаления множества узлов или особенно крупных узлов, на матке остаются рубцы, которые могут создать проблемы во время вынашивания беременности.
Еще один хирургический метод лечения миомы — удаление матки (гистерэктомия). Однако способ не соответствует принципам лечения этого заболевания.
Применение этого метода целесообразно только в очень запущенных случаях, когда матка, измененная узлами, достигает гигантских размеров, или имеется сопутствующая гинекологическая патология (пограничные или уже онкологические заболевания), — объясняет Дмитрий.
Кроме рисков, связанных с хирургическим вмешательством, у гистерэктомии существуют и другие возможные «побочные эффекты». Есть данные, что удаление матки в репродуктивном возрасте в отдаленном периоде повышает риск инфарктов и инсультов.
В российской науке существует такой термин – постгистерэктомический синдром. Это комплекс нарушений и расстройств – от физиологических до психологических, которые возникают у пациентки после удаления матки. Среди прочих последствий есть даже психологические опасения: «испуг потерять семью из-за ощущения себя неполноценной женщиной». Впрочем, за пределами нашей страны последствия гистерэктомии в отдельный симптомокомплекс не выделяют, — комментирует Борис Бобров.
Эндоваскулярный метод. Речь идет об эмболизации маточных артерий (ЭМА). Суть метода заключается в лишении кровоснабжения всех миоматозных узлов в матке с помощью введения в сосуды, питающие узлы, взвеси эмболов — микроскопических полимерных шариков.
Без кровоснабжения все миоматозные узлы погибают: уменьшаются в размере и замещаются соединительной тканью. Эффективность эмболизации маточных артерий, по данным разных исследований, составляет 94-99%, рецидивы заболевания исключительно редки — менее процента, — описывает Дмитрий.
По словам Бориса Боброва, термин «эмболизация маточных артерий» не точен.
Пациенток пугает, что мы «закрываем» саму маточную артерию, но это не так. Эмболы вводятся в периферические ответвления маточной артерии, располагающиеся внутри миоматозных узлов. ЭМА может быть показана любой пациентке с симптомной или растущей миомой матки. При наличии репродуктивных планов ЭМА тоже можно проводить, если возможность выполнения другого метода затруднена, либо таково желание пациентки: например, она не хочет иметь дела с наркозом, поскольку ЭМА требует только местной анестезии и может проводиться даже амбулаторно, — объясняет Борис Бобров.
Есть и другие методы лечения миомы матки, но, по словам обоих специалистов, эти методы пока не вышли за пределы экспериментального применения.
 |
Рост миоматозных узлов непредсказуем, он не зависит ни от каких внешних факторов, за исключением периода беременности. Распространенный миф о влиянии бань, саун, массажа, загара и физиопроцедур на рост узлов миомы матки не имеет никаких достоверных научных подтверждений, как и мнение о том, что доброкачественная миома способна «переродиться» в злокачественную опухоль.
Узлы миомы могут годами не изменяться в размерах, а после дать довольно стремительный рост. В целом, скорость роста узлов за редким исключением составляет не более 1-2 см в год. Иногда узел может самостоятельно погибнуть, лишив себя кровоснабжения. Подобное явление также возникает после беременности. Если во время первых двух триместров узлы миомы активно растут под воздействием нарастающей концентрации прогестерона, то в третьем триместре происходит перераспределение кровоснабжения матки. Ее стенки имеют очень скудное кровоснабжение, большая часть которого направлена плоду. В этих условиях миоматозные узлы часто «погибают», — поясняет Дмитрий Лубнин.
По словам Бориса Боброва, при миоме часто неоправданно назначают гистерэктомию — удаление матки:
Частота с которой в нашей стране пациенткам с миомой рекомендуют удаление матки, совершенно не объяснима с научной точки зрения. Мы — единственная страна в мире, где можно всерьез услышать от гинеколога нечто вроде: «Ну, смотрите, матка с миомой уже больше 12 недель, значит, нужно удалять матку». Это не базируется ни на каких научных данных. Опыт наблюдения за гинекологическими стационарами показывает, что около ¾ операций, которые там проводятся, — удаление матки. Рискну сделать осторожное предположение, что многие из этих операций, скорее всего, не были показаны.
Профилактика
Никакой специфической профилактики этого заболевания, основанной на данных научных исследований, не существует. Дмитрий Лубнин рекомендует женщинам старше 20 лет ежегодно проходить УЗИ, чтобы выявить возможную проблему на ранней стадии. Однако подчеркнем, что эта информация является мнением специалиста: никаких официально рекомендованных скрининговых программ, выявляющих миому матки, сейчас не существует.
Миоматозные узлы при миоме матки

Миома матки относится к доброкачественным гормонозависимым опухолям. Её диагностируют у женщин репродуктивного возраста (от тридцати пяти до сорока лет). Миома матки составляет около тридцати процентов заболеваний женской репродуктивной системы.
Теории происхождения миомы матки
Одним из наиболее изученных направлений этиологии миомы матки является гормональная теория. Она объясняет появление миоматозных узлов нарушениями экспрессии и метаболического превращения женских половых гормонов – эстрогенов, а также преобладанием эстрона и эстрадиола в фолликулиновую фазу, а эстриола – во вторую (лютеиновую) фазу менструального цикла. Они приводят к развитию морфологических изменений в миометрий. Количество миометрия увеличивается как в результате гиперплазии гладкомышечных клеток, инициируемой эстрогенами, так и по причине гипертрофии этих клеток.
Прогестерон также стимулирует рост миоматозных узлов. Гипертрофия гладкомышечных клеток при развитии миомы матки, которая аналогична их гипертрофии в период беременности, может возникать лишь при сочетанном воздействии достаточно высоких концентраций прогестерона и эстрадиола. В лютеиновую фазу менструального цикла прогестерон значительно повышает митотическую активность миомы. Он также воздействует на рост миоматозных узлов путём индуцирования факторов роста. Известно, что в ткани миомы значительно больше рецепторов эстрадиола и прогестерона, чем в неизменённом миометрии. Когда нарушается обмен половых стероидов, в миоматозных узлах происходит аутокринная стимуляция клеток, которая происходит при участии факторов роста. В данном случае медиаторами, запускающими действие эстрогенов в ткани миоматозного узла, являются первый и второй инсулиноподобные факторы роста.
Немалая роль в образовании и росте миоматозных узлов принадлежит изменениям иммунной реактивности организма, выраженным изменениям кровоснабжения малого таза, а также наследственной предрасположенности. Зоны роста миоматозного узла формируются вокруг эндометриоидных узлов и воспалительных инфильтратов в миометрии.
В увеличении миоматозного узла значительную роль играют дегенеративные изменении и фенотипическая трансформация гладкомышечных клеток. Известно, что зачатки миоматозных узлов могут закладываться в эмбриогенезе. Рост миоматозных клеток продолжается на протяжении многих лет при имеющейся выраженной активности яичников, которая происходит под действием прогестерона и эстрогенов.
Миоматозные узлы. Гистологическая структура
Миоматозные узлы неоднородные по гистологической структуре. Они делятся на миомы, фибромы и ангиомиомы, а также аденомиомы.
Выделяют три основные формы миом матки (в зависимости от морфогенетических признаков):
- простые миомы, которые развиваются по типу мышечных доброкачественных гиперплазий;
- пролиферирующие миомы, имеющие морфогенетические критерии истинной доброкачественной опухоли, встречаются у каждой четвёртой пациентки;
- предсаркомы являются этапом на пути истинной малигнизации.
В зависимости от того, где локализован миоматозный узел и как он прогрессирует, выделяют такие их типы:
- Подслизистый субмукозный миоматозный узел. Он растёт в полость матки и деформирует её.
- Субсерозный, или подбрюшинный миоматозный узел, который растёт в сторону брюшной полости.
- Интралигаментарный миоматозный узел располагается между листками широкой связки матки и раздвигает её.
- Интерстициальный (межмышечный) миоматозный узел растёт из среднего слоя миометрия и располагается в толще миометрия.
Признаки миомы матки
Классификация субсерозных узлов основана на соотношении субсерозного и интерстициального компонентов:
- при нулевом типе субсерозный миоматозный узел располагается на тонком основании;
- первый тип характеризуется тем, что половина миоматозного узла локализуется интерстициально;
- если более половины миоматозного узла расположено в стенке матки, то это второй тип;
- для третьего типа характерно интралигаментарное расположение субсерозного миоматозного узла.
Если узел имеет малые размеры, то он на протяжении продолжительного периода времени может не давать клинической картины. По мере их увеличения появляются симптомы нарушения питания новообразования, а также увеличивается вероятность того, что наступит перекрут ножки миоматозного узла. В это время пациентки жалуются на дискомфорт внизу живота, их беспокоят периодические тянущие или острые боли, которые иррадиируют в промежность, поясничную область или нижнюю конечность. Когда случается перекрут ножки, происходит некроз миоматозного узла. В этот момент боли становятся более интенсивными, могут появиться признаки раздражения брюшины и развивается перитонит.
Если субсерозный миоматозный узел располагается интерстициально, он менее подвержен деструктивным процессам по причине нарушения питания. Они себя клинически долго не проявляют. При достижении размера узла более двадцати сантиметров, пациентки начинают ощущать чувство тяжести и дискомфорт в нижних отделах живота. У них становится видимым увеличенный живот. Болевой синдром появляется по причине растяжения висцеральной брюшины матки, давления миоматозных узлов на нервы малого таза.
Когда в больших миоматозных узлах нарушается питание, боли приобретают интенсивный характер и становятся острыми. Может нарушаться функция органов, расположенных поблизости. Когда узел начинает давить на мочевой пузырь, у пациенток начинаются дизурические расстройства: учащённое мочеиспускание, императивные позывы к мочеиспусканию, неполное опорожнение мочевого пузыря, а также острая задержка мочи.
В том случае, когда узел располагается по задней стенке перешейка матки, он давит на прямую кишку и вызывает нарушение дефекации. При наличии субсерозных узлов больших размеров, располагающихся на боковой стенке матки в её нижней и средней трети, изменяется топография мочеточника. Это приводит к нарушению пассажа мочи со стороны поражения и возникновению гидроуретера. Затем формируется гидронефроз. Наличие субсерозного миоматозного узла редко вызывает нарушение менструальной функции. Тем не менее, при наличии множественных субсерозных миоматозных узлах первого и второго типов может нарушиться сократительная способность миометрия, что приводит к менометроррагиям.
Если такой узел на передней стенке (или задней) расположен интерстициально, то он вызывает увеличение размеров матки и заметно влияет на сократительную способность миометрия. У пациенток возникают обильные длительные менструации, а иногда кровяные выделения из половых путей между месячными. Следствием хронических кровопотерь является анемия.
Вторая причина малокровия при наличии миоматозного узла задней или передней стенки матки – депонирование крови в увеличенной матке. Если у пациенток узел более двадцати недель беременности расположен по задней или передней стенке, он вызывает синдром нижней полой вены. Они жалуются на сердцебиение и одышку в положении лёжа. Также для этого случая характерны жалобы на боли и увеличение живота. У женщин наступает острая задержка мочи, развивается гидронефроз.
Методы выявления миоматозных узлов
Для выявления миоматозного узла, расположенного по задней или передней стенке, а также боковых стенках матки, проводят гинекологический осмотр пациентки. Отдельно расположенные субсерозные миоматозные узлы пальпируются в виде округлых плотны, подвижных образований, расположенных отдельно от матки. Они увеличивают размеры матки и меняют её форму. Иногда матка достигает значительных размеров, а её поверхность становится бугристой. Определяется плотный миоматозный узел, пальпация которого при нарушении кровообращения болезненна.
Субсерозные узлы третьего типа определяются сбоку от матки. Они выполняют параметрий. Через боковой свод влагалища можно определить нижний полюс узла. Он плотной консистенции, при смещении ограниченно подвижный.
Важную роль в диагностике миоматозных узлов играет ультразвуковое исследование. На УЗИ субсерозный миоматозный узел визуализируется как округлое или овальное образование, которое выходит за наружный контур матки. Узел имеет слоистую структуру и псевдокапсулу. Эхогенность и звуковая проводимость находятся в прямой зависимости от гистологического строения узла миомы. Если узел на передней или задней стенке гиперэхогенный, тот в нём преобладает фиброзная ткань. Когда интранодулярно появляются включения со сниженной эхогенностью, это указывает на некроз миоматозного узла. При наличии кальцинированных дегенеративных изменений определяются гиперэхогенные включения, обладающие акустическим эффектом поглощения.
При центрипетальном расположении миомы рост миоматозных узлов происходит в полость матки. Если узел становится более десяти миллиметров, он деформирует полость матки. Центрифугальный рост миоматозных узлов происходит в сторону брюшной полости. Если имеется истинная межмышечная локализации миоматозных узлов, расположенных интерстициально, то это вызывает диффузное увеличение матки.
Для диагностики миоматозного узла и определения его локализации (по задней стенке или на передней) используют ультразвуковые томографы, которые дают трёхмерное ультразвуковое изображение. В дифференциальной диагностике миоматозного узла со злокачественной опухолью матки используют результаты компьютерной и магнитно-резонансной томографии. Если же невозможно провести дифференциальную диагностику субсерозной миомы матки, а также опухолей забрюшинного пространства и брюшной полости неинвазивными методами, выполняют диагностическую лапароскопию.
В том случае, когда у пациентки имеются нарушения менструального цикла и матка, увеличенная не более тринадцати недель беременности, выполняют диагностическую лапароскопию. Для того чтобы исключить патологию эндометрия у пациенток с метроррагиями, независимо от того, какова величина миоматозного узла, проводят раздельное диагностическое выскабливание матки.
Удаление миоматозных узлов
Если узел небольшого размера и не проявляется никакими симптомами, то женщине показано динамическое наблюдение гинекологом с обязательным ультразвуковым исследованием один раз в год. Пациенткам назначают препараты, приостанавливающие дальнейшее прогрессирование миоматозного узла и корригируют гипоталамо-гипофизарно-яичниковые взаимоотношения. Из рациона следует исключить избыток жиров и углеводов, а также ограничить острые и солёные блюда. Пациенткам не рекомендуется принимать тепловых процедур, загорать на солнце и в солярии. Им надо ограничить массаж. Назначают витамины и гормоны. Эффективными являются гомеопатические и фитопрепараты, а также методы нетрадиционной медицины.
В некоторых случаях после медикаментозного лечения наблюдается положительная динамика. Тем не менее, оперативные методы лечения миомы матки остаются ведущими. В восьмидесяти процентах случаев выполняют радикальные операции. Операции по поводу миомы матки составляют сорок пять процентов абдоминальных вмешательств, выполняемых в гинекологии.
Оперативное лечение миомы матки показано в таких случаях:
- размеры миоматозного узла превышают четырнадцать недель беременности;
- узел растёт быстро, более четырёх недель за один год;
- субмукозное расположение узла;
- миоматозный узел нулевого типа;
- имеются признаки нарушения питания миоматозного узла;
- некроз миоматозного узла;
- наличие маточных кровотечений, анемизирующих пациентку;
- шеечная миома;
- миоматозный узел растёт в постменопаузе;
- присутствуют симптомы нарушения функции соседних органов;
- привычное невынашивание беременности и бесплодие.
Операции по поводу миомы матки могут быть радикальными или органосохраняющими. Объем выполняемого оперативного вмешательства может зависеть от многих факторов. Радикальной считается операция, по ходу которой выполняют гистерэктомию. Она включает в себя проведение экстирпации матки или надвлагалищной ампутации матки с сохранением придатков. При шеечном и перешеечном расположении миоматозного узла выполняют экстирпацию матки у женщин, пребывающих в репродуктивном возрасте, с рецидивирующими фоновыми процессами шейки органа. Также иногда выполняют надвлагалищную ампутацию матки. Гистерэктомию проводят абдоминальным, лапароскопическим, а также трансвагинальным доступами.
В настоящее время отдают предпочтение органосохраняющим операциям. Удаление миоматозных узлов проводят во время миомэктомии. Преимущественно она выполняется лапароскопическим или гистероскопическим доступом. При необходимости используется лапаротомия.
Лапаротомический доступ применяют при множественных миоматозных узлах, расположенных интерстициально, имеющих диаметр от семи до дести сантиметров, расположенных на перешейке или шейке матки. Если узел локализован по задней стенке матки, также применяют лапароскопию. Лапароскопия показана при наличии миоматозных узлов 0-3 типа, расположенных субмукозно, а также при наличии интерстициальных миоматозных узлов, диаметр которых не превышает пяти сантиметров.
Если имеется отдельный субмукозный миомитозный узел, его удаляют также лапароскопическим методом. Удаление миоматозного узла заключается в следующем:
- узел фиксируют зубчатыми щипцами;
- затем его отделяют от матки, при этом коагулируют ножку;
- её после этого пересекают ножницами или коагулятором.
Благодаря наличию современных марцеляторов, из брюшной полости можно извлекать миоматозные узлы различных массы и размеров и массы. Также через кольпотомные и минилапаротомные отверстия производят удаление мелкого миоматозного узла. Для удаления интерстициально-субсерозных миоматозных узлов проводят их декапсуляцию и энуклеацию с поэтапной коагуляцией сосудов ложа Удаление миоматозного узла, расположенного интралигаментарно, проводят после того, как рассекут передний листок широкой маточной связки и произведут энуклеацию.
Довольно часто женщины предполагают, что у них имеется миоматозный узел. Лечение его можно проводить после полного обследования при помощи современных диагностических методов. Удаление миоматозного узла радикально излечивает женщину миомы матки.
Миоматозный узел
Миоматозные узлы – что это такое? Миоматозный узел матки не является опухолью. Это объёмное образование, которое развивается под воздействием повреждающих факторов. Основным из них является менструация. Зачатки миомы иногда закладываются во время внутриутробного развития плода. Из них в период полового созревания девушки начинают расти миоматозные узлы матки. Узнав о наличии миомы, женщины испытывают шок. Они наслышаны, что хирурги удаляют не только узлы миомы, но и матку. После этого женщина никогда не может забеременеть и родить ребёнка. Узнав, что у вас есть миомные узлы в матке, не поддавайтесь панике. Позвоните нам, Вас запишут вас на приём к гинекологам ведущих клиник Москвы. Вы можете получить консультацию эксперта по e-mail , если пришлёте результаты проведенных ранее исследований.
Мы сотрудничаем с гинекологами клиник лечения миомы , которые при наличии миоматозных узлов не удаляют матку. После проведенного обследования эндоваскулярные хирурги выполняют эмболизацию маточных артерий. Это инновационная процедура, после которого миоматозные узлы лишаются поступления с кровью питательных веществ и кислорода. После эмболизации матка сохраняется, восстанавливается структура матки, миомные узлы подвергаются обратному развитию. Часть новообразований уменьшается в размерах, большинство полностью исчезает. Из зачатков миомы новые узлы не вырастают.
Миоматозный узел матки – что это
Макроскопически миоматозный узел представляет собой овоидное плотное белесоватое образование в мышечном слое матки. Содержание мышечных и соединительнотканных элементов в миомных узлах может быть различным. Вокруг миоматозного узла образуется псевдокапсула из и соединительнотканных и мышечных элементов стенки матки, брюшинного покрова матки.
Наблюдается следующее расположение миоматозных узлов в матке:
- под серозным слоем;
- между мышцами миометрия;
- в шейке матки.
Возможно сочетанное расположение миомных узлов. По направлению роста различают следующие виды миоматозных узлов:
- интерстициальную миому;
- подбрюшинный миомный узел на ножке или на широком основании;
- интерстициальный узел, который растёт в полость матки;
- подслизистый узел;
- миому, которая исходит из шейки матки и в большинстве случаев располагается забрюшинно, матка пальпируется на верхнем полюсе новообразования;
- множественную миому матки с различным числом узлов неодинаковой формы и величины.
Различают следующие типы миоматозных узлов:
- 0 – узлы полностью располагаются в полости матки (миомы на ножке);
- 1 –миомный узел располагается в полости матки наибольшим диаметром;
- 2 – миоматозный узел наибольшим диаметром располагается в миометрии.
Подбрюшинные миомные узлы нулевого типа имеют ножку, полностью находятся в брюшной полости. Для второго типа миоматозных подбрюшинных узлов характерно размещение менее половины образования между мышцами миометрия, а большей его части – в брюшной полости. При втором типе более 50% объёма миоматозного узла располагается между мышцами, а меньшая его часть – в брюшной полости. Может локализоваться миоматозный узел по передней стенке матки, по задней, на шейке или перешейке, в области дна органа.
Причины появления миомных узлов в матке
Различают следующие факторы риска, которые предрасполагают к появлению миомных узлов в матке:
- возраст более 40 лет;
- принадлежность к негроидной расе;
- наследственность (наличие миомы матки у родственниц первой, второй линии родства);
- отсутствие беременности в анамнезе.
Вероятность образования миоматозных узлов невысокая у женщин, которые имели более пяти беременностей, находятся в постменопаузе, длительное время принимают оральные контрацептивы, медроксипрогестерон (депо-Прове-ра), курят.
Традиционно основную роль в механизме миомы матки отводят половым гормонам, поскольку миомные узлы возникают и прогрессируют у женщин репродуктивного возраста, когда высока гормональная активность яичников, и нередко регрессируют после наступления менопаузы, при резком снижении уровня половых гормонов.
Сторонники прогестероновой теории считают, что прогестерон играет ключевую роль в инициировании каскада молекулярно-генетических нарушений, которые возникают в процессе развития миомных узлов, и вместе с эстрадиолом регулирует данный процесс. Прогестерон: блокирует влияние эстрогенов посредством угнетения экспрессии их рецепторов и действует непосредственно через рецепторы прогестерона.
Учёные считают, что основная роль в возникновении миомных узлов принадлежит синергическому влиянию на мышечный слой матки эстрогенов, цитокинов (группы гормонов, повышающих деление клеток), факторов роста, иммунореактивного инсулина.
Миома диаметром 1-2 мм питается за счёт диффузии из окружающего миометрия, но миоматозные узлы большего размера нуждаются в собственных сосудах. Важным моментом в механизме развития миомы является неоангиогенез (процесс образования сосудов). Миоматозные узлы способны вырабатывать факторы, стимулирующие этот процесс. Они обусловливают врастание сосудов в миоматозный узел путём миграции в него эндотелиальных клеток из ткани и их размножения.
В механизме развития миомных узлов определённую роль играют изменения иммунологической реактивности организма, особенно при наличии хронических очагов инфекции. Врачи клиник, с которыми мы сотрудничаем, придерживаются инновационного мнения, что миомные узлы образуются и растут воздействием ежемесячной менструации.
Клинические проявления миомы матки
В 30% случаев при наличии миомных узлов женщины не испытывают дискомфорта или других симптомов заболевания. Врачи могут выявить миоматозные узлы в матке случайно при ультразвуковом исследовании. В остальных случаях при наличии миомных узлов пациентки предъявляют следующие жалобы:
- наличие обильных менструаций, приводящих к малокровию;
- ухудшение общего состояния;
- появление межменструальных кровотечений;
- бесплодие или привычную потерю беременности;
- нарушение функции тазовых органов.
Менструальные кровотечения при наличии миоматозного узла усиливаются за счёт следующих факторов:
- снижения сократительной способности миометрия, которое обусловлено разницей сократимости нормальных миоцитов и клеток миомы;
- увеличения поверхности эндометрия при наличии субмукозных узлов;
- увеличения толщины миометрия над поверхностью интрамуральных узлов и общей массы мышечного слоя матки;
- хорошей васкуляризации самих миомных и прилежащего миометрия.
Межменструальные кровотечения возникают чаще при субмукозном расположении узлов. Бесплодие возникает вследствие деформации матки миомными узлами и по иммунологическим причинам.
При большом размере миоматозного узла появляются симптомы нарушения функций органов малого таза:
- расстройство мочеиспускания;
- сдавление мочевого пузыря;
- болевой синдром.
Пациентки нередко отмечают нарушения сексуальной функции (диспареунию, снижение либидо).
При наличии симптомов миомы заподозрить наличие миомных узлов можно во время бимануального влагалищного исследования. Гинекологи находят увеличенную в размере матку, у которой деформирована, бугристая поверхность. Отчётливо пальпируются крупные миоматозные узлы. Диагноз подтверждают с помощью ультразвукового исследования с применением трансабдоминального и трансвагинального датчика. Эхография и допплерография сосудов матки позволяют оценить состояние мышечного слоя матки, количество сосудов в миомных узлах, динамику прогрессирования миомы.
Лечение при наличии миоматозных узлов матки
При наличии миомных узлов матки врачи проводят консервативную терапию или применяют оперативные методы лечения. Лекарственная терапия предусматривает применение следующих препаратов:
- Агонистов гонадотропин-рилизинг гормона. Их назначают при предоперативной подготовке пациенток, у которых выявлена увеличенная на 3-4 месяца матка для уменьшения размера как миомных узлов, матки, нормализации уровня гемоглобина у женщин с хронической постгеморрагической анемией, которая развилась на фоне обильного менструального кровотечения. Использование препаратов этой группы позволяет выполнить миомэктомию у пациенток с большими миоматозными узлами, которые желают сохранить и в дальнейшем реализовать генеративную функцию;
- Прогестинов (левоноргестрел-внутриматочных систем). Данная группа препаратов меняет кардинально течения заболевания, не назначается при наличии деформации полости матки;
- Антипрогестинов – селективного модулятора прогестероновых рецепторов. Как показали клинические исследования, применение мифепристона в терапевтической дозировке только в 50% случаев приводит к уменьшению размеров миомного узла, а увеличение дозы вызывает развитие гиперплазии эндометрия;
- Ингибиторов ароматаз. Препараты тормозят физиологическое превращение андрогенов в эстрогены в яичниках, внегонадный синтез эстрогенов;
- Селективного синтетического модулятора прогестероновых рецепторов улипристала ацетата, характеризующегося тканеспецифичным частичным антипрогестероновым эффектом. Он вызывает временную аменорею.
Учитывая низкую эффективность и широкий спектр побочных эффектов большинства препаратов, наши гинекологи не используют их в лечении миомы матки. При наличии миоматозных узлов эндоваскулярные хирурги выполняют эмболизацию маточных артерий. После процедуры прекращается кровоснабжение миомного узла, что приводит к уменьшению размеров миомы и клинических проявлений заболевания.
Операция проводится в специально оснащенной рентгеновской операционной, которая оборудована ангиографическим аппаратом. Врач под местным обезболиванием выполняет пункцию правой общей бедренной артерии, делает незначительный прокол кожи, через который под контролем рентгенотелевидения вводит в маточную артерию тонкий катетер.
Затем хирург через катетер вводит микроскопические частички эмболизационного препарата. Они перекрывают сосуды, питающие миоматозный узел. Эмболы вводят сначала в правую, а затем в левую маточную артерию. У пациенток нормализуется состояние, проходят симптомы заболевания.
Некоторые врачи говорят, что данный вид лечения показан женщинам, которые не собираются реализовывать репродуктивную функцию. Как показывают результаты проведенных исследований, после эмболизации маточных артерий нормализуется структура матки, у женщин при их желании наступает беременность. Роды протекают без осложнений, у детей не бывает аномалий развития, связанных с эмболизацией маточных артерий.
Эмболизацию маточных артерий выполняют при наличии следующих показаний:
- размере матки более 12 недель беременности;
- субмукозном расположении миомного узла;
- центрипетальном росте миомы;
- сочетании миомы матки с новообразованиями яичников;
- росте миомы;
- нарушении кровообращения в миомном узле;
- подозрении на саркоматоз;
- меноррагиях, менометроррагиях, вызывающих анемию;
- желании женщины восстановить репродуктивную функцию.
При выборе способа лечения наши врачи учитывают индивидуальные особенности, клинические проявления заболевания и интересы каждой пациентки.
Миоматозные узлы под воздействием гормональных препаратов могут лишь уменьшиться в размерах, но само новообразование окончательно не исчезнет. В ряде случаев консервативную терапию проводят в качестве подготовки к хирургическому лечению. Уменьшение размеров миомного узла позволяет хирургам выполнить операцию лапароскопическим доступом с наименьшей травматизацией, сохранением репродуктивной функции.
Во многих гинекологических клиниках основным методом лечения миомы матки до является хирургический. Молодым женщинам, которые не реализовали генеративную функцию, страдают бесплодием или невынашиванием беременности, желают сохранить матку с целью рождения детей в будущем, выполняют миомэктомию. Вид оперативного вмешательства зависит от локализации, размеров миомного узла, направления роста и количества узлов миомы матки. При субмукозном расположении миоматозных узлов выполняют гистерорезектоскопию, гистероскопическую миомэктомию. Если миоматозные узлы расположены в полости матки и проявляются ярко выраженной симптоматикой, гистерорезектоскопия позволяет с наименьшим воздействием на организм женщины убрать причину клинических проявлений.
При наличии множества миомных узлов хирурги удаляют матку. После операции женщина не может реализовать детородную функцию, у неё нарушается качество интимных отношений, развивается постгистерэктомический синдром. Врачи наших клиник считают, что показания к операции удаления матки при наличии миомных узлов необоснованно расширены. Мы сохраняем пациенткам матку, с которой ассоциируется их женственность.
В настоящее время для удаления миомных узлов врачи используют различные виды хирургических энергий:
- миолиз или криомиолиз;
- гипертермическую абляцию миомы фокусированной ультразвуковой энергией;
- гипертермическую абляцию лейомиомы лазером или радиоволновой энергией.
Во многих клиниках практикуется дистанционная абляция миомных узлов под контролем магнитно-резонансной томографии. Процедура заключается в коагуляции клеток миомы внутри узла импульсами фокусированного ультразвука под контролем МРТ. Все эти методы, в отличие от эмболизации маточных артерий, заключаются в удалении миоматозного узла, но не излечивают пациентку от миомы. Со временем возобновляется рост миомных образований, которые технически невозможно было удалить.
После эмболизации маточных артерий прекращается кровоток по всем сосудам, питающим миому. Обратному развитию подвергаются не только видимые миомные узлы, но и зачатки миомы. Нормальные участки матки получают питание по обширной сети коллатералей. Структура женского детородного органа восстанавливается, симптомы миомы регрессируют и исчезают.
Миома матки
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Миома матки: причины появления, симптомы, диагностика и способы лечения.
Определение
Миома матки – доброкачественная, хорошо отграниченная, капсулированная опухоль, происходящая из гладкомышечных клеток шейки или тела матки. Это одна из наиболее распространенных доброкачественных опухолей женской половой сферы, которая возникает у 20-40% женщин репродуктивного возраста. Локализация миомы матки бывает самой разнообразной. Наиболее часто диагностируют субсерозное (находящиеся под брюшиной и выступающие над поверхностью матки) и межмышечное (интрамуральное) расположение узлов (узлы находятся в толще стенки матки, между мышц), количество которых может достигать 25 и более, а размеры – значительно увеличиваться. Подслизистое (субмукозное) расположение узлов в полости матки наблюдают реже, но оно сопровождается более яркой клинической картиной.
Причины появления миомы матки
Причины развития миомы матки неизвестны, но они имеют отношение к эпидемиологии, генетике, гормональным аспектам и молекулярной биологии этой опухоли.
- Гормональные изменения – нарушение экскреции (выделения) и метаболического превращения эстрогенов и прогестерона.
- Изменения иммунной реактивности организма (хронический очаг инфекции); научные исследования подтверждают роль воспалительного фактора, провоцирующего рост узлов.
- Выраженные изменения кровообращения в органах малого таза.
- Наследственная предрасположенность.
Анализ факторов риска развития миомы матки остается трудной задачей в связи с относительно небольшим количеством проведенных эпидемиологических исследований и распространенностью бессимптомных случаев течения заболевания.
Наличие генетической предрасположенности к миоме матки косвенно свидетельствует об этническом и семейном характере заболевания. Риск заболеваемости миомой матки выше у нерожавших женщин, для которых, возможно, характерно большое количество ановуляторных циклов (циклов без овуляции и формирования желтого тела), множественные оперативные вмешательства на матке (аборты, выскабливания). К гиперсекреции гормонов эстрогенов приводит ожирение. А эстрогены, и прогестерон могут стимулировать роста миомы.
Миома матки часто сочетается с другими доброкачественными заболеваниями органов малого таза: эндометриозом и гиперплазией эндометрия, полипами полости матки, кистами яичников и заболеваниями маточных труб.
Классификация заболевания
В соответствии с клинико-анатомической классификацией, основанной на локализации новообразования в различных отделах матки и росте опухоли по отношению к мышечному слою матки, выделяют следующие типы заболевания:
- интрамуральная миома,
- субмукозная миома,
- субсерозная миома,
- межсвязочная миома,
- шеечная миома,
- паразитарная миома.
Классификация ВОЗ основывается на степени дифференцировки опухоли:
- обычная лейомиома – зрелая доброкачественная опухоль,
- клеточная лейомиома,
- причудливая лейомиома,
- лейомиобластома – эпителиоидная лейомиома,
- внутрисосудистый лейомиоматоз,
- пролиферирующая лейомиома,
- лейомиома с явлениями предсаркомы (малигнизирующаяся).
- одиночной,
- множественной.
0. Субмукозные узлы на ножке без интрамурального компонента (узел целиком находится в брюшной полости и соединяется с маткой посредством тонкой ножки).
I. Субмукозные узлы на широком основании с интрамуральным компонентом менее 50% (в брюшной полости находится значительная часть узла).
II. Субмукозные узлы с интрамуральным компонентом 50% и более (в брюшную полость «выступает» лишь незначительная часть узла, рост узла идет в сторону эндометрия).
Согласно рекомендациям Европейского общества репродукции человека (ESHRE), небольшими следует считать миомы до 5 см, большими – более 5 см.
Симптомы миомы матки
Клинические проявления опухоли связаны с маточными кровотечениями, болью, анемией, сдавливанием смежных органов, нарушением не только их функции (нарушение мочеиспускания, дефекации, боли при половом акте), но и фертильности, включая бесплодие и невынашивание беременности.
Симптомы и признаки миомы матки зависят от места расположения узла, его размеров и скорости роста опухоли. Различают следующие основные симптомы и признаки заболевания:
- обильные и длительные менструации и/или ациклические кровотечения, не связанные с менструацией, которые приводят к железодефицитной анемии, сопровождающейся слабостью, бледностью кожных покровов;
- ноющие или острые боли внизу живота и в пояснице;
- нарушение функции соседних органов — мочевыводящих и органов желудочно-кишечного тракта, в частности, это относится к мочевому пузырю и к прямой кишке — при их сдавливании миоматозным узлом могут возникнуть затруднения с мочеиспусканием, хронические запоры;
- маточные кровотечения (обильные, длительные менструации), часто приводящие к анемизации женщины (снижению уровня гемоглобина в крови);
- тянущие боли, тяжесть внизу живота. Боли могут быть острыми и схваткообразными, усиливающимися во время менструации.
Наличие развивающейся миомы часто устанавливают во время влагалищного гинекологического исследования. При обнаружении заболевания для подтверждения диагноза может быть проведено диагностическое выскабливание, после чего соскоб исследуют гистологическими методами.
Ультразвуковое исследование органов малого таза проводят для подтверждения данных гинекологического осмотра, чтобы оценить размер и топографию миомы, количество узлов и их структуру, кровоснабжение миоматозного узла.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
В ряде случаев назначается ультразвуковое исследование органов малого таза с допплерографией, ультразвуковая трехмерная эхография или гидросонография.
Лапароскопия позволяет осуществить осмотр матки специальным инструментом через предварительно выполненные в брюшной стенке небольшие проколы.
При гистероскопии для осмотра используют оптический прибор, который вводят в матку через влагалище и шейку, что позволяет визуально оценить расположение и размер миомы, структуру эндометрия, состояние устьев маточных труб. Во время процедуры возможно удаление полипов, удаление миоматозных узлов, растущих в полость матки.
Гистеросальпингография представляет собой способ исследования матки и маточных труб после введения контрастного вещества. Исследование позволяет определить проходимость маточных труб и состояние слизистой оболочки матки, а также обнаружить патологические изменения, в том числе доброкачественные и злокачественные новообразования.
В зависимости от конкретного случая может потребоваться проведение кольпоскопии, цервикоскопии.
Если опухоль большого размера, быстро увеличивается, врач может предложить сделать магнитно-резонансную томографию малого таза, предусматривающую введение контрастного вещества.
Введение контрастного вещества осуществляется внутривенно.
Женщинам, у которых диагностирована миома, целесообразно определить состояние щитовидной и молочных желез.
К каким врачам обращаться?
Самый простой и надежный способ своевременно выявить миому – ежегодно посещать врача-гинеколога . Лечением миомы занимаются гинекологи и гинекологи-хирурги. Если по результатам анализов показана операция, ее проводит гинеколог-хирург.
Лечение миомы матки
Консервативное лечение
Если диагностирована миома небольших размеров, отсутствуют четко выраженные симптомы, назначают гормональные препараты.

Ультразвуковой метод
Фокусированная ультразвуковая абляция под контролем магнитно-резонансной томографии представляет собой нагрев и последующую коагуляцию узла.
Гистерэктомия (удаление матки) – радикальный способ хирургического лечения. Проводится только в случае, если миома расположена прямо под слизистым слоем матки и выступает в полость матки. Современные возможности хирургической помощи позволяют считать гистерэктомию малоинвазивной операцией, в большинстве случаев не требующей кожных разрезов при лапароскопическом и влагалищном доступах. При осложненном течении заболевания или при нетипичном расположении миоматозных узлов гистерэктомия проводится с помощью лапаротомического доступа (разреза брюшной стенки).
Консервативная миомэктомия показана женщинам репродуктивного возраста. Удаление миоматозного узла осуществляется с сохранением матки. Доступы: лапароскопический, лапаротомический, влагалищный, гистерорезектоскопический, сочетанный (лапароскопия и гистерорезектоскопия).
Эмболизация маточных артерий – альтернатива хирургическому лечению. Малоинвазивная процедура, во время которой врач делает всего один небольшой прокол в области паха под местной анестезией. Эффект достигается за счет перекрытия кровотока в узлах миомы с помощью специального препарата, который вводят в артерии матки по тонкой трубке (катетеру) через бедренную артерию.
Открытая полостная операция проводится только при очень крупных размерах миомы матки: радикальное оперативное вмешательство (матка удаляется); консервативное (матка сохраняется).
Осложнения
При несвоевременном выявлении и отсутствии необходимого лечения миома матки может стать причиной развития анемии (из-за обильных кровотечений), разрастания опухолевого узла и, как результат, сдавливания ближайших органов малого таза, невынашивания беременности, гипоксии и гипотрофии плода.
Кроме того, нарушение питания или перекрут ножки узла чреваты разрывом узла, появлением кровотечения, острой болью в животе и резким повышением температуры. В качестве осложнения миомы врачи называют послеродовые кровотечения из-за пониженного тонуса матки, гиперплазии эндометрия различного вида, развитие гидронефроза или пиелонефрита.
Профилактика миомы матки
Профилактика миомы матки заключается в посещении врача-гинеколога дважды в год, выполнении УЗИ органов малого таза раз в год, соблюдении режима питания, режима сна и отдыха, уменьшении стрессовых нагрузок, регулярных физических упражнениях и борьбе с избыточной массой тела.
Замечено, что провоцирующими факторами является инсоляция, физиотерапевтические процедуры в области малого таза, массажи, то есть всё, что усиливает кровообращение в данной области.
Важным методом профилактики миомы матки является регулярная гармоничная половая жизнь, отказ от абортов, применение современных гормональных противозачаточных средств, беременность и роды.
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 15, т. 17.
- Клинические рекомендации (протокол лечения). Миома матки: диагностика, лечение и реабилитация. Адамян Л.В. с соавт. М. 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Субмукозная миома матки: Наблюдать? Лечить? Оперировать?
Миома (лейомиома, фибромиома) — опухоль матки, развивающаяся в миометрии (мышечный слой). Имеет доброкачественное течение и большую распространенность (12–25%), по некоторым данным — до 70%. Больше всех болеют женщины репродуктивного возраста и в пременопаузе.
Стаж работы 36 лет.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Причины
- Симптомы и осложнения
- Диагностика
- Методы терапии
- Варианты хирургического лечения миомы матки
- Профилактика
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Миома матки представляет собой узел из хаотично переплетающихся мышечных округлых волокон. Наиболее опасен для здоровья субмукозный узел, расположенный непосредственно в матке, который часто приводит к различным осложнениям, требующим экстренного лечения.
Причины
Миома матки гормонозависимая. Ее рост зависит от концентрации половых гормонов, прежде всего от эстрогенов. Любой сдвиг гормонального фона может дать старт развитию лейомиомы, почему это происходит до сих пор достоверно неизвестно, а также непонятно что первично: гормональные нарушения или миома. Одно точно известно: если вовремя не корректировать гормональный фон и не проводить грамотное лечение, то далее будет продолжаться рост субмукозных узлов с неприятными последствиями для общего и репродуктивного здоровья женщины.
Факторы, играющие роль в возникновении субмукозной миомы:
- Позднее менархе.
- Обильные месячные.
- Хирургическое лечение матки и придатков, лечебно-диагностические выскабливания, аборты при которых повреждаются маточные слои.
- Воспаление мочеполовой сферы.
- Сочетание гиподинамии, ожирения, стрессов.
- СПКЯ.
- Нездоровое питание.
- Нестабильные интимные контакты.
- Наследственная предрасположенность. Если кровные родственницы болели поликистозом, миомой матки, склерокистозом и другими подобными патологиями, то у такой женщины повышены риски.
Развитие и рост миомы матки обусловлены преобладанием эстрогенов над прогестеронами. При климаксе, когда синтез эстрогенов яичниками сводится к нулю, субмукозные узлы миомы в матке могут уменьшаться. Когда женщина в менопаузе проходит эстрогентерапию, то миоматозные узлы будут увеличиваться, если она была до климакса. Если же опухоли не было, то на фоне гормонотерапии она может появиться. При миоме матки эстрадиол (наиболее активный эстроген) преобразуется в эстрон (второй по активности эстроген), а андрогены преобразуются в эстрогены.
Один субмукозный узел образуется из одной поврежденной клетки миометрия матки. Если очагов несколько, то каждый очаг образуется из отдельной дефектной клетки мышечного слоя.
Симптомы и осложнения
В половине случаев отмечается бессимптомное течение миомы матки , если узлы небольших размеров локализуются подбрюшинно или межмышечно . Субмукозные узлы практически всегда дают симптомы, возможно, кроме начальной стадии болезни, когда опухоль еще слишком маленькая, обнаружить которую можно только при профосмотре. Лечение, проведенное на этой стадии, будет иметь наилучший эффект.
Наибольшую опасность представляет субмукозная миома матки. Располагаясь в полости матки, крупные субмукозные узлы давят на ее стенки и сосуды, вызывая обильные кровотечения как во время менструации, так и вне цикла. Небольшой субмукозный узел вызывает ациклические кровомазания , которые нельзя игнорировать. Если начать незамедлительное лечение субмукозной миомы на данном этапе, можно избежать опасных последствий.
Разрастаясь, субмукозный узел может вызывать такие симптомы:
- меноррагия (кровотечение во время менструации);
- продолжительные менструации;
- выделения кровяных сгустков;
- ациклические кровотечения или кровомазания;
- тянущие, схваткообразные или давящие боли внизу живота;
- метеоризм, запоры, обусловленные сдавлением кишечника;
- проблемы с мочеиспусканием (задержки, частые мочеиспускания), обусловленные давлением субмукозной миомы на мочевой пузырь;
- дискомфорт при сексе;
- ощущение что переполнен желудок.
Боли могут быть периодическими или постоянными, отдавать в поясницу. Это зависит от того, в какую сторону растет субмукозный узел — к наружной маточной стенке (центрифугальный рост) или к центру полости (центрипетальный рост). Чем больший объем субмукозной миомы матки , тем более серьезные осложнения могут возникнуть. В большинстве случаев опухоль достигает в размерах нескольких миллиметров или сантиметров . Однако при игнорировании симптомов, узлы способны разрастаться до значительных размеров. Медицинская литература описывает случай 63-килограммовой лейомиомы. Это может случиться, если не обращать на свое здоровье никакого внимания и много лет не обращаться к гинекологу.
Тонкая ножка субмукозной миомы может перекрутиться, что вызовет некротические изменения в патологическом очаге из-за нарушения кровоснабжения. Проявляется это резкими сильными болями, требует срочного хирургического лечения. Если заболевание развивается годами, и женщина ничего не предпринимает, то постепенно опухоль вызывает патологические изменения в репродуктивной сфере и проблемы с фертильностью . Поэтому без надлежащего лечения опухоль может привести к бесплодию. При длительном сдавливании кишечника и мочевого пузыря нарушается их функция.
При беременности особо опасно расположение миомы возле плаценты. Это может вызвать нарушение деятельности плаценты при, котором она не сможет полноценно осуществлять свои функции, а именно доставлять плоду кислород и питание, обеспечивать его здоровую жизнедеятельность. Кроме того, крупная миома продуцирует гормоны, способные спровоцировать самопроизвольный выкидыш или преждевременные роды за счет стимуляции тонуса миометрия.
![]()
Разновидности миомы матки
Диагностика
На приеме врач выясняет у пациентки жалобы, изучает историю болезни и семейный анамнез, задает наводящие вопросы в том числе интимного характера о семье, здоровье женщины. От того, насколько будет откровенна пациентка во многом зависят результаты обследования. Бимануальный и зеркальный гинекологический осмотр позволяет судить о размерах и форме матки, определить степень болевой чувствительности. Матка увеличивается не только при лейомиомах, но и при объемных процессах, беременности, сильных воспалениях, поэтому для подтверждения диагноза выполняется лабораторная, визуальная, инструментальная (при необходимости) диагностика .
Наиболее информативное исследование при опухолях половых органов — ультразвуковое. Миоматозный очаг визуализируется как округлое образование ( единичное или множественное ) пониженной эхогенности. Опухоль имеет меньшую плотность, чем миометрий. Определяется локализация, количество очагов, форма, рост, структура. Поскольку эта патология гормонозависимая, то исследуется кровь на концентрацию половых гормонов. Выполняется общий анализ крови и мочи. Кровь может показать воспаление, анемию, анализ мочи — инфицирование половых путей, молочницу, эритроциты (кровь в моче). При обследовании пациентки на кресле гинеколог берет мазок на микрофлору ( определяется патогенный возбудитель при воспалительном процессе ), онкоцитологию ( выявляются диспластические процессы ), ПЦР-тестирование ( выявляются возбудители ЗППП ).
Для дифференциальной диагностики или для уточнения диагноза проводится МРТ. Биопсия необходима при подозрении на злокачественный процесс. Забор биоптата может быть осуществлен при гистероскопии, кольпоскопии или лапароскопии. Объемная опухоль представляет опасность при беременности. В этом случае диагностика и лечение имеют особые нюансы, но лучше планировать беременность и избавиться от опухоли до зачатия, чтобы все риски при вынашивании свести к минимуму.

Методы диагностики
Методы терапии
Лечение субмукозной миомы до сих пор сводилось к хирургическому удалению образования вместе с маткой. Сегодня в некоторых случаях обходятся консервативной терапией при динамическом наблюдении: если узел маленький и желательно единственный, отсутствуют симптомы и деформация маточной полости, отмечается медленный рост, наблюдается уменьшение или остановка роста опухоли при лечении. Тогда выжидательная тактика оправдана, что позволяет обойтись без операции или отсрочить ее, если на данный момент имеются противопоказания.
Из лекарственных средств назначаются кровоостанавливающие, противоопухолевые, противовоспалительные, симптоматические, гормональные, препараты железа. Использование антагонистов ГнРГ приводит к уменьшению размеров опухоли и позволяет подготовиться к операции или применению безоперационной технологии.
Показания к хирургическому лечению фибромиомы:
- крупные размеры узлов;
- кровотечения во время месячных и ациклические;
- быстрый рост;
- субмукозное расположение очагов;
- перекрут ножки;
- сочетание лейомиомы с опухолями придатков;
- деформация маточной полости;
- сдавление соседних органов (кишечник, мочевой пузырь, мочеточник);
- растущая опухоль при климаксе.
Варианты хирургического лечения миомы матки
| Лечебная методика | Особенности проведения и результат |
| Эмболизация артерий | Маточные артерии закупоривают эмболизационным материалом для прекращения артериального кровотока в результате чего миоматозные узлы замещаются соединительной тканью. Это распространенный малоинвазивный лечебный метод, не требующий анестезии. Пребывание в стационаре занимает один день. |
| Лазерная абляция | Лучом лазера точечно воздействуют на онкоочаг, приводя к его гибели. |
| ФУЗ-абляция (ультразвуковая абляция) | Высокоинтенсивным ультразвуковым лучом воздействуют на соединительную ткань фибромиомы через брюшную стенку. Ткани подвергаются деструкции, наступает термический некроз. На сегодня медицина располагает МРТ-аппаратурой с вмонтированным ультразвуковым излучателем, поэтому вся процедура осуществляется под МРТ-контролем. Здоровые ткани не повреждаются, наркоз и госпитализация не нужны. |
| Лапароскопия | Диагностика и удаление небольших единичных очагов в ходе одной процедуры. |
| Гистероскопия | Удаляются субмукозные узлы |
| Лапаротомия | Операция с абдоминальным доступом (через разрез брюшной стенки) проводится редко, когда есть ограничения к проведению щадящих процедур. |
| Гистерэктомия | Матку удаляют вместе с опухолью при значительных ее размерах, сдавлении органов, регулярных кровотечениях, приведших к большой потери крови, анемии или геморрагическому синдрому. |

Варианты хирургического лечения миомы
Профилактика
Субмукозная миома матки может возникнуть в любом возрасте, к сожалению, специфической профилактики против ее появления нет.
Профилактические меры общие:
- активный образ жизни;
- своевременное лечение воспалений мочеполовой сферы и ЗППП;
- пользоваться контрацепцией для избегания абортов;
- не игнорировать любые проявления гинекологических проблем, сразу обращаться к врачу;
- проходить профосмотры;
- стараться родить впервые до 22 лет, второй раз – до 25 лет, последующие разы – до 35 лет;
- при наследственных рисках наблюдаться у специалиста;
- избегать ультрафиолета.
Заболевание наиболее часто диагностируют в возрасте 30–35 лет.
- Алиева А.А. Непосредственные результаты эмболизации маточных артерий в лечении миомы матки: автореф. дис. … канд. мед. наук. М.; 2005
- Reidy J. Uterine artery embolization. Int. J. Interv. Cardioangiol. 2003; 3: 50-4.
- Капранов С.А., Бреусенко В.Г., Доброхотова Ю.Э., Курцер М.А., Бобров Б.Ю., Краснова И.А. Эмболизация маточных артерий: Современный взгляд на проблему. Часть 1. Общие вопросы. Диагностическая и интервенционная радиология. 2007; 1(1): 72-87.
- Тихомиров А.Л. Оптимизация микроинвазивного хирургического лечения миомы матки. Русский медицинский журнал. 2008; 16(19): 1228-31.
- Goodwin S.C., McLucas B., Lee M., Chen G., Perrella R., Vedantham S. et al. Uterine artery embolization for the treatment of uterine leiomyomata midterm results. J. Vasc. Interv. Radiol. 1999; 10(9): 1159-65.
- Доброхотова Ю.Э., Капранов С.А., Алиева А.А., Бобров Б.Ю., Гришин И.И. Новый органосохраняющий метод лечения миомы матки – эмболизация маточных артерий. Лечебное дело. 2005; 2: 24-7.
- Бреусенко В.Г., Краснова И.А., Капранов С.А., Аксенова В.Б., Бобров Б.Ю., Шевченко Н.А. Спорные вопросы эмболизации маточных артерий при миоме матки. Вопросы гинекологии, акушерства и перинатологии. 2005; 4(4): 44-8.
- Abbara S., Spies J.B., Scialli A.R., Jha R.C., Lage J.M., Nikolic B. Transcervical expulsion of a fibroid as a result of uterine artery embolization for leiomyomata. J. Vasc. Interv. Radiol. 1999; 10(4): 409-11.
- Доброхотова Ю.Э., Капранов С.А., Алиева А.А., Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. В кн.: Сборник научных трудов, посвященный первому выпуску Московского факультета РГМУ. М.; 2004: 129-35.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Миома матки

Миома матки (лейомиома или фибромиома) – доброкачественное образование в миометрии (мышечный слой матки), возникающее в результате гормонального сбоя. Обычно она представлена несколькими узлами разных размеров, но встречаются и одиночные опухоли. Небольшие новообразования выявляют случайно в ходе осмотра, так как выраженная симптоматика отсутствует.
Причины миомы матки
Основной причиной развития заболевания является нарушение работы яичников, когда они начинают вырабатывать слишком большое количество гормона эстрогена. Спровоцировать миому и ее интенсивный рост могут контрацептивы с большой концентрацией этого гормона. Также миома может возникнуть после аборта, осложнений во время беременности, эндометриоза, в результате воспалений яичников, маточных труб. В группе риска нерожавшие женщины старше 30 лет. Нередко причиной образования узлов является ожирение, низкая физическая активность, нарушение работы эндокринной, иммунной систем, длительный период инсоляции (пребывание под активными солнечными лучами). Имеет место и наследственный фактор.
Факторы, способствующие образованию опухоли
По результатам исследований, ключевым фактором возникновения миом является увеличение эстрогена при дефиците прогестерона, что связано с дисфункцией яичников. Эстроген способствует росту отдельных групп мышц матки. Увеличение выработки женского гормона провоцируют не только воспалительные, инфекционные заболевания репродуктивной системы, аборты, контрацептивы, а еще неправильное питание. Так, продукты с высоким содержанием очищенных углеводов, жирных насыщенных кислот и недостаточное количество клетчатки при постоянном употреблении увеличивают риск развития опухолей.
Также фибромиома может появиться в результате травмы матки – травмирование в процессе родов, выскабливания, диагностической гистероскопии, введения ВМС (внутриматочная спираль). Подвержены опухолевым процессам женщины, страдающие избыточным весом – жировая клетчатка трансформирует андрогены в эстрогены. Поэтому у пациенток с весом более 70кг в 3 раза чаще встречается данное заболевание. Влияет на производство эстрогенов распределение жировой массы, так, наиболее подвержены миомам женщины с отложениями в области верхней части туловища и талии (тип фигуры «яблоко»). На гормональный фон оказывают воздействие гипертония, психоэмоциональное перенапряжение, малоподвижный образ жизни, региональный фактор, несовместимость с половым партнером.
Миома матки и ее виды
Исходя из участков размещения, выделяют следующие виды опухолей:
- Субсерозная . Находится на внешней стороне матки и развивается в наружную часть полости таза. На работу репродуктивной системы и менструальный цикл она не влияет, но сдавливает соседние органы и ткани. Поэтому возможны болевые ощущения в области поясницы, при дефекации, ощущение неполного опорожнения кишечника.
- Внутримышечная (интрамуральная) . Формируется в средних мышечных слоях, провоцируя увеличение органа. Данный вид опухоли наиболее распространен среди пациенток и характеризуется сбоем менструального цикла, болями, тяжестью в районе таза.
- Подслизистая (субмукозная) . Развивается под слизистой, устилающей полость матки, разрастаясь вглубь органа и приводя к остро выраженной симптоматике.
- Межмышечная (интерстициальная) . Узлы формируются внутри мышечного слоя матки. Для данного вида опухоли характерны обильные менструальные выделения, боль проявляется только при интенсивном росте миомы, ее некрозе или отеке, также страдают соседние органы – прямая кишка и мочевик. Увеличение матки носит равномерный характер.
Симптомы
Миома не всегда имеет явно выраженные симптомы, из них наиболее характерными, встречающимися у большинства пациенток, являются следующие:
- нарушение, ненормальное течение цикла – увеличенная продолжительность (8 и больше дней), боли, кровяные сгустки;
- болевые ощущения в области малого таза;
- ощущение тяжести, давления в области МТ (малый таз);
- боль в ногах и спине;
- боль, дискомфорт во время интимной близости;
- учащенное мочеиспускание при малом опорожнении мочевика, что связано со сдавливанием органа;
- запоры из-за сдавленного кишечника;
- увеличение объемов живота.
При наличии хотя бы одного симптома необходимо срочно обратиться в женскую консультацию. Если визуального осмотра, пальпации будет недостаточно, врач назначит УЗИ, анализ крови, мочи, мазок. В зависимости от результата могут применяться дополнительные методы обследования.
Миома и беременность
Пациенток, у которых обнаружена опухоль, волнует вопрос о возможности зачатия и беременности. Данная проблема весьма актуальна, так как основная возрастная категория мам – женщины старше 30-35лет, которые входят в группу риска.
Новообразование не является причиной бесплодия, но некоторые сложности она доставляет: сдавливает маточные трубы, нарушает овуляцию, снижает проходимость сперматозоидов. Поэтому если у пациентки не наступает беременность и обнаружена миома крупных размеров, рекомендуется медикаментозное или хирургическое лечение. При гипертрофических разрастаниях миом и значительном увеличении, деформации матки, восстановить способность к деторождению проблематично, иногда – невозможно.
1й триместр беременности
Проблемы чреваты при контакте опухоли с плацентой, в особенности если миома больших размеров. При небольшой опухоли, которая во время беременности отмечается у 60% женщин, осложнения и симптоматика отсутствуют, но имеет место раннее прерывание беременности. Причины:
- увеличение числа сокращений матки;
- нарушенное маточное кровообращение;
- проблемы в работе нейроэндокринной системы;
- хронические инфекции;
- разрастание слизистой матки из-за полипоза, гиперплазии.
2й, 3й триместры
Повышается риск выкидыша, так как уменьшается место, необходимое для плода, увеличивается интенсивность маточных сокращений. Важную роль играет количество, размер, размещение новообразований, их контакт с плацентой. Если выкидыш не произойдет, миома может негативно повлиять на развитие плода, спровоцировав деформации черепа, других частей тела, ущемления внутренних органов.
Новообразование зачастую является причиной затяжных родов, нередко врачи принимают решение о кесаревом сечении. Сама опухоль не влияет на процесс рождения, причина заключается в том, что в силу их наличия отмечается аномалия предлежания, положения ребенка, когда естественным путем родить невозможно (тазовое, лицевое, поперечное положение). Также при кесаревом сечении хирург сразу может удалить новообразование.
Отдельную сложность представляет отслоение плаценты, в особенности, если опухоль сформировалась за ней. В процессе родов врачи это обязательно учитывают.
Миома является причиной осложнений в послеродовой период. Они бывают ранними – вызывают кровотечения, прирастание плаценты, и поздними. К таким относится инволюция (матка не принимает исходные размеры), инфекции.
Беременность, роды и миома
Во время беременности отмечается повышенная выработка эстрогенов и прогестерона, что влияет на состояние новообразования. Наряду с гормональными изменениями происходят физические – миометрий растягивается, увеличивается в объеме. Поэтому значение имеет локализация опухоли, ее размеры. Увеличение характерно для 1 и 2-го триместров, тогда как в 3м миома уменьшается. На практике, у большинства пациенток с данным заболеванием, во время беременности и родов не отмечается интенсивного роста опухоли, она не доставляет существенных проблем. Чаще встречается обратный эффект – разрушение новообразования, некроз. Это негативное изменение, которое может спровоцировать кровотечения, отеки, появление кист. Некроз тканей фибромиомы сопровождается повышением температуры тела, увеличением лейкоцитов в крови, повышением уровня СОЭ, болями в области расположения узла. Если УЗИ и анализы подтверждают диагноз, беременную госпитализируют и проводят лечение в стационаре. Оперативных вмешательств почти не назначают.
Лечение
Терапия новообразований бывает медикаментозной и хирургической. Для лечения пациенток репродуктивного возраста применяются обычно медикаментозные методы с применением лекарственных препаратов, крайне редко миомы удаляются оперативным путем, так как это ставит под угрозу возможность забеременеть в дальнейшем.
Медикаментозная терапия предполагает использование препаратов железа, витаминов группы В, Е, А, положительно влияющих на работу эндокринной и нервной систем, фолиевой, аскорбиновой кислот. Обычно это сбалансированные комплексы, БАДы. Хороший эффект отмечается после назначения специальной диеты, направленной на снижение массы тела (часто при миоме нарушается липидный обмен, который провоцирует набор веса). Пациентке корректируют рацион питания, заменяют животные жиры растительными, ограничивают потребление углеводов, включают фруктовые, овощные соки. Также назначают гормональные средства с высоким содержанием прогестерона, тормозящего рост новообразований. Так, медикаментозное лечение проводится в следующих случаях:
- детородный возраст;
- если миома находится в мышечном слое;
- матка имеет небольшие размеры, не изменила форму.
Если опухоль большая, продолжает расти, принимается решение о хирургическом вмешательстве. Показания:
- маточные кровотечения, сопровождаемые анемией;
- большой объем матки;
- миома сформировалась под слизистой;
- сдавливание прямой кишки, мочевика;
- рост новообразования в постменопаузе;
- опухоль расположена в шейке матки.
При наличии показаний проводится миомэктомия (удаление фибромиомы), либо эмболизация артерий матки с целью перекрыть питание узла, что приводит к его уменьшению. Полное удаление матки может практиковаться в исключительных случаях, а также, если пациентка старше 45 лет.
Смотрите видео о миоме
Что будет, если не лечить
Касательно необходимости лечения миомы специалисты расходятся во мнениях. Одни предпочитают наблюдать, ждать, так как бывают ситуации, что гормональный фон нормализуется и новообразования рассасываются. В особенности это применимо к молодым женщинам детородного возраста и девочкам в момент полового созревания. В качестве вспомогательных средств назначаются витаминные комплексы, правильное питание.
Другая категория специалистов настаивает на безотлагательном лечении, в том числе гормональными средствами, чтобы своевременно предотвратить дальнейший рост опухоли и сохранить способность к рождению детей.
Решение принимается после ряда анализов:
- крови,
- мочи,
- на гормоны,
- мазков на ИПП,
- УЗИ-диагностики.
Дело в том, что если миому не лечить или применять народные методы, заниматься самолечением, это может привести к серьезным последствиям – нарушению работы других органов репродуктивной системы, соседних органов, развитию других новообразований. Учитывая, что на начальных стадиях заболевание протекает без симптоматики, женщинам рекомендуется ежегодно, два раза в год, проверяться у гинеколога.
Осложнения
После уменьшения или удаления новообразования необходимо уделять внимание организму, наблюдаться у врача, чтобы не допустить развития или появления новой опухоли. К этому могут привести различные негативные факторы, гормональные сбои, в том числе связанные с перестройкой организма в период менопаузы. Если проводилось хирургическое вмешательство, планировать беременность можно не раньше, чем через полгода, предварительно проконсультировавшись с врачом. В противном случае незатянувшийся послеоперационный рубец на матке может стать причиной ее разрыва во время родов.
В ходе медикаментозного лечения следует придерживаться врачебных рекомендаций, вести здоровый образ жизни, заниматься спортом, немаловажна регулярная интимная близость и контрацепция, назначенная гинекологом.
Ответы на популярные вопросы
Что будет если не лечить миому матки?
В любом случае ее нужно наблюдать. Показания к лечению миомы есть не всегда.
Нужно ли лечить миому матки малых размеров?
Миому матки малых размеров расположенную межмышечно или субсерозно, без клинических проявлений, и тенденции к росту, необходимо только регулярно наблюдать.
Возможно ли ЭКО при миоме матки?
Возможно, если миома матки без клинических проявлений, субсерозного или межмышечного типа, и не превышает общим размером 5 см.


