Гиперкинезы
Выявление и лечение гиперкинезов, судорог и других нарушений движения. Консультация невролога, психиатра и психотерапевта. Медикаментозное лечение, психотерапия, физиотерапия, массаж, ЛФК, БОС-терапия и другие методики.
- Консультация невролога
Цена услуги
- Основные услуги
- Консультативный прием врача (в т.ч. кандидата медицинских наук, взрослый и детский) 3 000
Что это
Гиперкинезы — нарушения движений в виде непроизвольных и ненормальных сокращений мышц. Термин происходит от древнегреческого ὑπέρ — “сильно, над, сверх” и κίνησις — “движение”. Другой термин, используемый неврологами, — дискинезии, означает то же самое.
Виды гиперкинезов (наиболее распространенные):
Причины
Основная причина — нарушенная работа нервной системы, в результате чего к мышце поступает “ложная команда” на сокращение. Выделяют две группы причин гиперкинезов: органическое поражение нервной системы и функциональные нарушения работы мозга. Первая группа имеет серьезный прогноз и может со временем прогрессировать, вторая — имеет более доброкачественное течение и может быть полностью обратима.
Органические поражения нервной системы, вызывающее гиперкинезы:
- Перенесенные черепно-мозговые травмы и тяжелые отравления (в том числе и при алкоголизме и наркомании).
- Последствия сосудистых нарушений мозга, инсульты и инфаркты.
- Атрофические процессы в нервной ткани.
- Инфекционные, воспалительные и аутоиммунные процессы в мозговой ткани.
- Новообразования (опухоли, кисты, кальцинаты).
- Механическое повреждение нервной ткани.
- Кислородное голодание (гипоксия).
Функциональные нарушения, вызывающие гиперкинезы:
- Лихорадка (повышение температуры).
- Психические расстройства (неврозы, тревожные и депрессивные состояния, истерические состояния, психозы).
- Побочные эффекты нейролептиков.
- Охлаждение, обезвоживание, переутомление.
- Астения.
- Чувство страха.
У детей
В детском возрасте гиперкинезы могут быть первыми симптомами неврологических и психических расстройств. Поэтому появлению неестественной двигательной активности у ребенка в виде подергиваний, гримас, спазмов, тиков и судорог нужно уделять особое внимание. С другой стороны, не всегда повышенная двигательная активность является симптомом болезни: детский организм может реагировать на временный дискомфорт не только плачем и криком, но и усиленными движениями рук и ног. Отличить первое от второго сможет врач невролог.
Гиперкинезы языка
Нарушенные движения языка в виде его дрожания, вываливания изо рта, постоянного движения являются симптомами инфекционного поражения нервной системы или побочных эффектов нейролептической терапии. Являются симптомами грубого органического поражения центральной нервной системы. Постоянные движения языка трудно поддаются лечению.
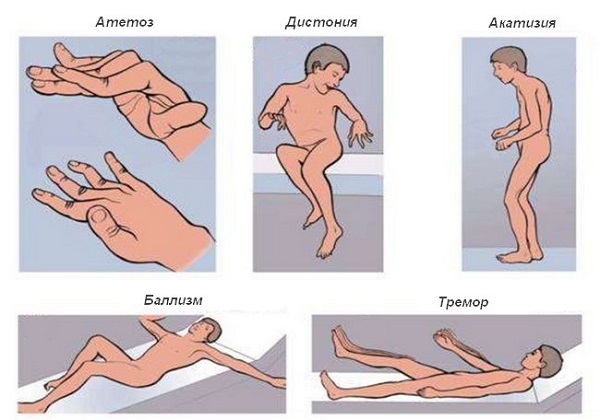
Тремор (дрожь)
Один из распространенных видов гиперкинезов. Может быть физиологическим (нормальным) при изменении температуры тела или внешней среды, является симптомом лихорадки, абстинентного синдрома при зависимости и астенического состояния. Кроме того, постоянный тремор — признак паркинсонизма и других неврологических заболеваний.

Лечение гиперкинезов
Лечением гиперкинезов занимается врач невролог. Но если выяснится, что причина нарушений движений измененное психическое состояние, то терапию будет проводить врач психотерапевт или психиатр. Первым этапом помощи будет установление причины гиперкинеза. В большинстве случаев осмотра опытным неврологом с оценкой неврологического статуса бывает достаточно для установления причины и точного диагноза. Но в некоторых ситуациях могут потребоваться дополнительные исследования: анализы, томография, ЭЭГ , УЗИ-исследования и др.
Методики лечения гиперкинезов:
- Лекарственная терапия.
- Физиотерапия.
- БОС-терапия.
- Массаж, мануальная терапия.
- ЛФК.
Чаще всего используется сочетание нескольких лечебных методик.
Лечение гиперкинезов в Клинике РОСА:
- Опытные специалисты с многолетним опытом.
- Возможность обследования внутренних органов, неврологического состояния и психической сферы.
- Безопасные методики терапии.
- Возможность проводить интенсивное лечение в собственном круглосуточном стационаре под круглосуточным контролем врачей.
- Реабилитационные программы после окончания интенсивной терапии.
Профильные специалисты
Руководитель лаборатории электроэнцефалографических исследований. Член Европейского Общества Нейронаук (Federation of European Neuroscience Societies).
Кандидат медицинских наук. Специалист по когнитивным нарушениям, лечению больных рассеянным склерозом, паркинсонолог.
Гиперкинезы
Гиперкинезы — избыточные насильственные двигательные акты, возникающие помимо воли больного. Включают разнообразные клинические формы: тики, миоклонии, хорею, баллизм, тремор, торсионную дистонию, лицевой пара- и гемиспазм, акатизию, атетоз. Диагностируются клинически, дополнительно назначается ЭЭГ, ЭНМГ, МРТ, КТ, дуплексное сканирование, УЗДГ церебральных сосудов, биохимия крови. Консервативная терапия требует индивидуального подбора фармпрепарата из следующих групп: холинолитики, нейролептики, вальпроаты, бензодиазепины, препараты ДОФА. В резистентных случаях возможна стереотаксическая деструкция экстрапирамидных подкорковых центров.
МКБ-10

Общие сведения
В переводе с греческого «гиперкинез» означает «сверхдвижение», что точно отражает избыточный характер патологической двигательной активности. Гиперкинезы известны давно, описаны ещё в средние века, зачастую упоминаются в литературных источниках как «пляска святого Витта». Поскольку выявить морфологические изменения в тканях мозга не удавалось, до средины ХХ века гиперкинезы считались проявлениями невротического синдрома. Развитие нейрохимии позволило предположить связь патологии с дисбалансом нейротрансмиттеров, сделать первые шаги в изучении механизма возникновения двигательных нарушений. Гиперкинезы могут появиться в любом возрасте, одинаково распространены среди мужской и женской части населения, выступают составной частью многих неврологических заболеваний.

Причины гиперкинезов
Гиперкинетический синдром возникает вследствие генетических нарушений, органического поражения головного мозга, интоксикаций, инфекций, травм, дегенеративных процессов, лекарственной терапии отдельными группами фармпрепаратов. В соответствии с этиологией в клинической неврологии различают следующие гиперкинезы:
- Первичные – являются следствием идиопатических дегенеративных процессов в ЦНС, имеют наследственный характер. Выделяют гиперкинезы, развивающиеся в результате избирательного поражения подкорковых структур (эссенциальный тремор), и гиперкинезы при мультисистемных поражениях: болезни Вильсона, оливопонтоцеребеллярных дегенерациях.
- Вторичные – проявляются в структуре базовой патологии, обусловленной черепно-мозговой травмой, опухолью головного мозга, токсическим поражением (алкоголизмом, тиреотоксикозом, отравлением СО2), инфекцией (энцефалитом, ревматизмом), расстройством церебральной гемодинамики (дисциркуляторной энцефалопатией, ишемическим инсультом). Могут являться побочным эффектом терапии психостимуляторами, карбамазепином, нейролептиками и ингибиторами МАО, передозировки дофаминергических средств.
- Психогенные – связаны с хронической или острой психотравмирующей ситуацией, психическими нарушениями (истерическим неврозом, маниакально-депрессивным психозом, генерализованным тревожным расстройством). Относятся к редким формам.
Патогенез
Гиперкинезы являются следствием дисфункции экстрапирамидной системы, подкорковыми центрами которой считаются полосатое тело, хвостатое, красное и чечевицеобразное ядра. Интеграционными структурами системы выступают мозговая кора, мозжечок, таламические ядра, ретикулярная формация, двигательные ядра ствола. Связующую функцию выполняют экстрапирамидные пути. Основная роль экстрапирамидной системы – регуляция произвольных движений – осуществляется по нисходящим трактам, идущим к мотонейронам спинного мозга. Воздействие этиофакторов приводит к нарушению описанных механизмов, что обуславливает появление неконтролируемых избыточных движений. Определённую патогенетическую роль играет сбой в нейротрансмиттерной системе, обеспечивающей взаимодействие различных экстрапирамидных структур.
Классификация
Гиперкинезы классифицируют по уровню поражения экстрапирамидной системы, темпу, двигательному рисунку, времени и характеру возникновения. В клинической практике для дифференциальной диагностики гиперкинетического синдрома определяющее значение имеет разделение гиперкинезов по четырем основным критериям.
По локализации патологических изменений:
- С доминирующим поражением подкорковых образований: атетоз, хорея, баллизм, торсионная дистония. Характерно отсутствие ритмичности, вариабельность, сложность движений, мышечная дистония.
- С преимущественными нарушениями на уровне ствола мозга: тремор, тики, миоклонии, лицевой гемиспазм, миоритмии. Отличаются ритмичностью, простотой и стереотипностью двигательного паттерна.
- С дисфункцией корково-подкорковых структур: диссинергия Ханта, миоклоническая эпилепсия. Типична генерализация гиперкинеза, наличие эпилептических пароксизмов.
По скорости непроизвольных движений:
- Быстрые гиперкинезы: миоклонии, хорея, тики, баллизм, тремор. Сочетаются с понижением мышечного тонуса.
- Медленные гиперкинезы: атетоз, торсионная дистония. Наблюдается повышение тонуса.
По типу возникновения:
- Спонтанные – возникающие независимо от каких-либо факторов.
- Акционные – провоцируемые произвольными двигательными актами, определённой позой.
- Рефлекторные – появляющиеся в ответ на внешние воздействия (прикосновение, постукивание).
- Индуцированные – совершаемые частично по воле пациента. До определённой степени могут сдерживаться больным.
- Постоянные: тремор, атетоз. Исчезают только во сне.
- Пароксизмальные – появляются эпизодически в виде ограниченных по времени пароксизмов. Например, приступы миоклонии, тики.
Симптомы гиперкинезов
Основное проявление заболевания – развивающиеся помимо воли пациента двигательные акты, характеризуемые как насильственные. Гиперкинезы включают движения, описываемые больными как «происходящие в силу непреодолимого желания их совершать». В большинстве случаев избыточные движения сочетаются с симптоматикой, типичной для причинной патологии.
Тремор – ритмичные низко- и высокоамплитудные колебания, обусловленные попеременным сокращением мышц-антагонистов. Может охватывать различные части тела, усиливаться в покое или в движении. Сопровождает мозжечковую атаксию, болезнь Паркинсона, синдром Гийена-Барре, атеросклеротическую энцефалопатию.
Тики – отрывистые низкоамплитудные аритмичные гиперкинезы, захватывающие отдельные мышцы, частично подавляемые волей больного. Чаще наблюдается подмигивание, моргание, подёргивание угла рта, области плеч, повороты головы. Тик речевого аппарата проявляется произношением отдельных звуков.
Миоклонии – беспорядочные сокращения отдельных пучков мышечных волокон. При распространении на группу мышц обуславливают резкое непроизвольные движение, рывковое изменение положения тела. Аритмичные фасцикулярные подёргивания, не приводящие к двигательному акту, называют миокимиями, ритмичные подёргивания отдельной мышцы – миоритмиями. Сочетание миоклонических феноменов с эпилептическими пароксизмами формирует клинику миоклонической эпилепсии.
Хорея – аритмичные порывистые гиперкинезы, часто большой амплитуды. Базовый симптом малой хореи, хореи Гентингтона. Произвольные движения затруднительны. Типично начало гиперкинеза в дистальных отделах конечностей.
Баллизм – резкое непроизвольное вращение плеча (бедра), приводящее к бросковому движению верхней (нижней) конечности. Чаще носит односторонний характер – гемибаллизм. Установлена связь гиперкинеза с поражением люисова ядра.
Блефароспазм – спастическое смыкание век в результате гипертонуса круговой мышцы глаза. Наблюдается при болезни Галлервордена-Шпатца, лицевом гемиспазме, офтальмологических заболеваниях.
Оромандибулярная дистония – насильственное смыкание челюстей и открытие рта, обусловленное непроизвольным сокращением соответствующих мышц. Провоцируется жеванием, разговором, смехом.
Писчий спазм – спастическое сокращение мышц кисти, провоцируемое письмом. Носит профессиональный характер. Возможны миоклонии, тремор поражённой кисти. Отмечены семейные случаи болезни.
Атетоз – червеобразные замедленные движения пальцев, кистей, стоп, предплечий, голеней, мышц лица, являющиеся результатом асинхронно возникающего гипертонуса мышц агонистов и антагонистов. Характерен для перинатального поражения ЦНС.
Торсионная дистония – медленные генерализованные гиперкинезы с характерными скрученными позами тела. Чаще имеет генетическую обусловленность, реже – вторичный характер.
Лицевой гемиспазм – гиперкинезы стартуют блефароспазмом, захватывают всю мимическую мускулатуру половины лица. Аналогичное двустороннее поражение носит название лицевой параспазм.
Акатизия – двигательное беспокойство. Отсутствие двигательной активности вызывает у больных выраженный дискомфорт, что побуждает их постоянно совершать движения. Иногда проявляется на фоне вторичного паркинсонизма, тремора, лечения антидепрессантами, нейролептиками, фармпрепаратами ДОФА.
Диагностика
Гиперкинезы распознаются на основании характерной клинической картины. Тип гиперкинеза, сопутствующая симптоматика, оценка неврологического статуса позволяют судить об уровне поражения экстрапирамидной системы. Дополнительные исследования необходимы для подтверждения/опровержения вторичного генеза гиперкинетического синдрома. План обследования включает:
- Осмотр невролога. Проводится детальное изучение гиперкинетического паттерна, выявление сопутствующего неврологического дефицита, оценка психической и интеллектуальной сферы.
- Электроэнцефалографию. Анализ биоэлектрической активности головного мозга особенно актуален при миоклониях, позволяет диагностировать эпилепсию.
- Электронейромиографию. Исследование дает возможность дифференцировать гиперкинезы от мышечной патологии, нарушений нейромышечной передачи.
- МРТ, КТ, МСКТ головного мозга. Проводятся при подозрении на органическую патологию, помогают выявить опухоль, ишемические очаги, церебральные гематомы, дегенеративные процессы, воспалительные изменения. Детям во избежание лучевой нагрузки назначается МРТ головного мозга.
- Исследование мозгового кровотока. Осуществляется при помощи УЗДГ сосудов головы, дуплексного сканирования, МРТ церебральных сосудов. Показано при предположении о сосудистом генезе гиперкинеза.
- Биохимический анализ крови. Помогает диагностировать гиперкинезы дисметаболической, токсической этиологии. Пациентам моложе 50 лет рекомендуется определение уровня церулоплазмина для исключения гепатолентикулярной дегенерации.
- Консультацию генетика. Необходима в диагностике наследственных заболеваний. Включает составление генеалогического древа для определения характера наследования патологии.
Дифференциальная диагностика проводится между различными заболеваниями, клиническая картина которых включает гиперкинезы. Важным моментом является исключение психогенной природы насильственных движений. Психогенные гиперкинезы отличаются непостоянством, внезапными длительными ремиссиями, полиморфностью и изменчивостью гиперкинетического паттерна, отсутствием мышечной дистонии, положительным ответом на плацебо и резистентностью к стандартным методам лечения.
Лечение гиперкинезов
Терапия преимущественно медикаментозная, осуществляется параллельно с лечением причинного заболевания. Дополнительно используются физиотерапевтические методики, водолечение, лечебная физкультура, рефлексотерапия. Выбор препарата, купирующего гиперкинезы, и подбор дозировки осуществляется индивидуально, иногда требует длительного периода времени. Среди антигиперкинетических средств выделяют следующие группы фармпрепаратов:
- Холинолитики (тригексифенидил) – ослабляют действие ацетилхолина, участвующего в процессах передачи возбуждения. Умеренная эффективность отмечается при треморе, писчем спазме, торсионной дистонии.
- Препараты ДОФА (леводопа) – улучшают метаболизм дофамина. Применяются при торсионной дистонии.
- Нейролептики (галоперидол) – купируют чрезмерную дофаминергическую активность. Эффективны в отношении блефароспазма, хореи, баллизма, лицевого параспазма, атетоза, торсионной дистонии.
- Вальпроаты – улучшают ГАМК-ергические процессы в ЦНС. Используются в терапии миоклонии, гемиспазма, тиков.
- Бензодиазепины (клоназепам) – оказывают миорелаксирующее, противосудорожное действие. Показания: миоклония, тремор, тики, хорея.
- Препараты ботулотоксина – вводятся локально в мышцы, подверженные тоническим сокращениям. Блокируют передачу возбуждения к мышечным волокнам. Применяются при блефароспазме, геми-, параспазме.
В случаях резистентности гиперкинеза к фармакотерапии возможно хирургическое лечение. У 90% пациентов с лицевым гемиспазмом эффективна нейрохирургическая декомпрессия лицевого нерва на стороне поражения. Выраженные гиперкинезы, генерализованный тик, торсионная дистония выступают показанием к стереотаксической паллидотомии. Новым способом лечения гиперкинезов является глубинная стимуляция церебральных структур – электростимуляция вентролатерального ядра таламуса.
Прогноз и профилактика
Гиперкинезы не опасны для жизни больного. Однако их демонстративный характер зачастую формирует у окружающих негативное отношение, что отражается на психологическом состоянии пациента, ведёт к социальной дезадаптации. Выраженные гиперкинезы, затрудняющие произвольные движения и самообслуживание, инвалидизируют больного. Общий прогноз заболевания зависит от причинной патологии. В большинстве случаев лечение позволяет контролировать патологическую двигательную активность, значительно улучшить качество жизни пациента. Специфические превентивные меры не разработаны. Предупредить развитие гиперкинезов помогает профилактика и своевременное лечение перинатальных, травматических, гемодинамических, токсических, инфекционных поражений мозга.
Гиперкинезы – формы, причины, симптомы и лечение

Главная причина гиперкинезов – это дисфункция церебрального двигательного аппарата. Это нарушение может быть вызвано различными факторами:
- дегенеративные процессы в центральной нервной системе, имеющие наследственный характер;
- состояния, связанные с перинатальными травмами;
- перенесенные черепно-мозговые травмы;
- опухоли головного мозга;
- различные токсические поражения – алкоголизм, отравление СО2;
- перенесенные нейроинфекции – менингиты, энцефалиты;
- нарушения мозгового кровообращения;
- эндокринные заболевания;
- психогенные факторы – неврозы, психозы, тревожные расстройства.
Гиперкинезы в ряде случаев возникают как побочный эффект при приеме психостимуляторов или нейролептиков.
Патогенез
Гиперкинезы возникают вследствие нарушений в деятельности экстрапирамидной системы ЦНС. Она отвечает за регулирование напряжения мышц, контролирует положение тела в пространстве и управляет мимикой. Несогласованность в работе мозговой коры, мозжечка, ядер двигательного анализатора искажает импульсы двигательных нейронов, поступающих к мыщцам. В результате моторика человека искажается и принимает аномальный характер.
Общая симптоматика
К главным симптомам гиперкинезов относятся двигательные акты, совершаемые пациентами против их воли, так называемые насильственные. Сами пациенты описывают их как результат непреодолимого желания, которому они не могут противостоять.
В перечень симптомов, представляющих гиперкинезы, входят:
- частые моргания и зажмуривания глаз (тики);
- судорожные наклоны или повороты головы;
- тремор различных частей тела, чаще конечностей;
- миоклонии – резкие мышечные подергивания рук или шеи;
- хорея – аритмичные движения мимики, непроизвольные звуки, возникающие из-за быстрых сокращений мышц гортани;
- баллизм – резкое вращение бедра или плеча;
- блафароспазм – патологическое смыкание век, как один из признаков различных заболеваний.
Формы гиперкинезов могут варьировать от прерывисто частых до постоянных. Некоторым больным удается усилием воли контролировать определенные формы гиперкинезов (например, тики), но через некоторое время приступ насильственных движений снова проявляет себя с еще большей силой.
Виды гиперкинезов
Существуют различные критерии, которые используются для классификации патологии. Благодаря им, можно выделить следующие виды гиперкинезов:
- детские формы – гиперкинезы до года, в возрастной категории от года до пяти, в период полового созревания;
- по типу возникновения – спонтанные, рефлекторные (реакция на внешние явления), акционные (провоцируемые определенным состоянием), индуцированные (могут контролироваться пациентом);
- по течению – постоянные (тремор) и эпизодические (тики);
- по скорости движений – быстрые и медленные;
- по локализации – гиперкинезы лица, конечностей, языка;
- по происхождению – различают первичные (врожденные) и вторичные гиперкинезы, приобретенные в результате травм или приема лекарственных средств.

Гиперкинезы при ДЦП у детей начинают проявляться в возрасте 1,5-2 года. Дети с такой патологией с трудом координируют свои движения, которые часто выглядят как толчки, рывки и скручивания. Повторяющиеся движения могут быть быстрыми и ритмичными или, наоборот, медленными и беспорядочными.
Гиперкинезы при ДЦП могут сопровождаться нарушениями глотания, задержкой и расстройствами речи, лабильностью эмоциональной системы.
Возможные осложнения
Оставленные без лечения различные проявления гиперкинезов ведут к таким осложнениям, как суставные контрактуры – лечение которых необходимо. Для этой патологии характерны ограничения подвижности суставов, вызывающие затруднения с одеванием, причесыванием и совершением других простых движений.
Постепенное развитие атрофии мышц приводит к полной неподвижности и инвалидности пациента.
Диагностика
Прежде, чем определить, как лечить гиперкинез, необходимо провести точную и достоверную диагностику. При этом обращают внимание на клиническую картину заболевания, оценку психологического и интеллектуального состояния пациента.
В диагностике гиперкинезов используются:
- общий и биохимический анализы крови – диагностируют патологию, возникающую вследствие токсического воздействия;
- КТ и МРТ головного мозга – выявляют опухоли, различные дегенеративные изменения;
- электроэнцефалография – определяет активность мозга, диагностирует эпилепсию;
- исследование мозгового кровотока, УЗДГ сосудов головного мозга и шеи;
- исследование цереброспинальной жидкости.

Некоторым пациентам назначают консультацию генетика. Она необходима, если есть подозрение о том, что гиперкинезы являются симптомами наследственных заболеваний.
Диагностика гиперкинезов – это длительный процесс, на который понадобится несколько недель. Определение причин патологии позволит лечить гиперкинез более эффективно.
Лечение гиперкинезов
Традиционное лечение гиперкинезов подразумевает применение консервативной терапии. Пациенту подбирают необходимые лекарственные средства следующих групп:
- холинолитики – вещества, блокирующие возбужденное состояние нервной системы, эффективны при треморах, писчем спазме;
- вальпроаты – этот вид препаратов используется в лечении эпилепсии, а также эффективен для снятия спазмов при тиках, миоклониях, лицевых спазмах;
- нейролептики – препараты, оказывающие успокаивающее действие, снижают реакцию организма на внешние раздражители, эффективны при треморах, миоклониях, баллизме, хореи;
- Ботулотоксин в инъекциях – понижает сократительную способность мускулатуры, блокирует передачу возбуждения мышечным волокнам, эффективно устраняет блефароспазм;
- противосудорожные средства (Клонезепам) – применяют при лечении тремора, тиков, хореи.
В процессе лечения подбор препаратов осуществляется индивидуально, с учетом состояния пациента. Подбор лучше проводить в условиях стационарного лечения.
Помимо медикаментозной терапии в лечении применяются массажи, выполнение упражнений ЛФК, физиолечение. Пациентам с таким диагнозом показано санаторно-курортное лечение.
Лечение гиперкинезов у детей подразумевает назначение препаратов Пирацетам и Пантокальцин. Они снижают двигательную активность, нормализуют работу сосудистой системы головного мозга. Для улучшения метаболизма клеток головного мозга применяют Глицин, Гликозил, для расслабления мускулатуры – средство Ацедипрол. Для обеспечения клеток головного мозга кислородом принимают витамины группы В.
При гиперкинезах детям назначают массажи, водные и физиотерапевтические процедуры, лечебную физкультуру. В особо сложных случаях показано хирургическое вмешательство.

В целом гиперкинезы не представляют опасности для жизни пациента, но вызывают значительные трудности в его нахождении в обществе и формировании взаимодействия с другими людьми. Полностью исключить самопроизвольные движения пациента нельзя, но при регулярном лечении можно достичь снижения их интенсивности, тем самым улучшив качество жизни человека.
На данный момент не существует эффективных профилактических мер, которые способны снизить риск развития патологии. Среди общих рекомендаций – своевременное выявление и лечение перинатальных, травматических и токсических поражений мозга, консультации генетиков лицам с наследственной предрасположенностью к патологии.
При заполнении формы «Получить консультацию» внимательно проверьте правильность написания своей электронной почты и номера телефона.
Синдром Брейгеля
Синдром Брейгеля (краниальная дистония, лицевой параспазм, синдром Мейжа) впервые был описан американским неврологом Горацио Вудом в 1887 году. Изучая различные нервные заболевания, он впервые обратил внимание на блефароспазм и оромандибулярную дистонию и описал их симптомы в своей работе «Нервные заболевания и их диагностика». Французский врач Генри Мейж (с именем которого связано одно из названий синдрома) в 1910 году обследовал 10 пациентов, страдающих этим заболеванием, и точно описал возникшие у них симптомы. Наконец, британский врач Чарльз Девид Марсден отметил, что выражения лиц больных, страдающих лицевым параспазмом, напоминают гримасу героя картины «Зевающий» фламандского живописца Питера Брейгеля-Старшего, творившего в 16 веке. По имени живописца синдром и получил свое название [1]
Дистонией называют синдром, характеризующийся постоянными или периодическими сокращениями мышц [2]. Чаще всего такие сокращения возникают спонтанно и могут иметь повторяющийся характер. Генерализованные дистонии (распространяющиеся на различные группы мышц) встречаются с частотой 3 на 100 000 человек, а фокальные формы, затрагивающие только одну часть тела, – 30 на 100 000 [3].
Клиника и течение
Впервые синдром Брейгеля проявляется в 50–60 лет. Женщины страдают этим синдромом в три раза чаще, чем мужчины. Обычно дебют заболевания сопровождается гиперкинезом круговой мышцы глаза (блефароспазмом) с последующей оромандибулярной дистонией – гиперкинезом мышц лица, челюстей, глотки и языка.
Этиология синдрома Брейгеля в настоящий момент неизвестна. Синдром редко возникает у детей, поражая в основном пожилых людей. Возможно, что появление дистонии связано с нарушением баланса основных нейромедиаторов в головном мозге и нарушениями в системе передачи сигналов. Скорее всего, этот дисбаланс обусловлен генетически.
Проявляется лицевой гиперкинез спонтанно – возникают сначала частые моргания, постепенно смыкание век становится всё более длительным. Блефароспазм обычно симметричен – затрагивает сразу оба глаза, но бывают случаи, когда поражается только одна половина лица. Блефароспазм сопровождается покраснением лица, учащением дыхания (диспноэ), корригирующими жестами, возникающими при попытке больного бороться с возникшим симптомом. У одних пациентов отмечается постоянное слезотечение, а другие, наоборот, страдают от повышенной сухости глаз.
Существует ряд парадоксальных кинезий – двигательных активностей, приводящих к снижению проявлений симптомов лицевого параспазма. К ним относятся сосание леденцов, курение. Подавляющее действие оказывают также прием алкоголя, темнота, закрывание одного или обоих глаз.
Обычно пациентам удается обнаружить положение глаз, при котором они ощущают облегчение – симптомы блефароспазма практически пропадают при полуопущенных веках или отведении глазных яблок в крайние положения.
Многие больные, страдающие синдромом Брейгеля(Мейжа), становятся неспособны обслуживать себя самостоятельно из-за возникающей «функциональной слепоты». Возникающий гиперкинез круговых мышц глаза приводит к невозможности нормально видеть, несмотря на то что зрение у таких пациентов не нарушено.
Оромандибулярная дистония – дистония мышц рта – может появиться через несколько лет после манифестации синдрома. Этот промежуток может достигать 20 лет, и некоторые пациенты не доживают до развития генерализованной формы синдрома Брейгеля.
При оромандибулярной дистонии затрагиваются мышцы нижней челюсти, щек, языка, глотки. В редких случаях спазмом поражаются дыхательные и шейные мышцы. Гиперкинез этих мышц приводит к появлению спонтанных гримас, непроизвольным движениям нижней челюсти – открыванию и закрыванию рта, высовыванию языка, кривошеи, которая является последствием спазма шейных мышц.
Прогрессирование заболевания ведет к возникновению нарушений речи – от изменения голоса до полной дизартрии. Также затруднен прием пищи. В большинстве случаев при синдроме Брейгеля оромандибулярная дистония возникает совместно с блефароспазмом. Однако, как указывалось выше, эти гиперкинезы лица могут являться симптомами и иных заболеваний в области неврологии (например, эссенциального тремора), что существенно затрудняет диагностику. Постановка диагноза должна осуществляться с учетом всех симптомов заболевания.
Гораздо реже встречается так называемый «нижний синдром Брейгеля». В этом случае у пациентов развивается дистония мышц нижней части лица, а блефароспазм не возникает вовсе.
В 30–80% случаев у пациентов, страдающих синдромом Брейгеля, развиваются дистонии, затрагивающие другие части тела. Наиболее часто встречается писчий спазм – тоническое напряжение мышц верхних конечностей, дистония глотки и гортани.
Важно, что возникновение и прогрессирование синдрома Брейгеля и сопутствующих симптомов нередко ведет к развитию тревожных состояний и депрессивных расстройств – они встречаются примерно у 20% больных. Возникшие дистонии медленно прогрессируют в течение нескольких лет, после чего состояние пациента стабилизируется. Ремиссии редки и кратковременны.
Диагностика
Несмотря на то, что дистонические расстройства, к которым относится синдром Брейгеля, являются одними из самых распространенных среди нарушений работы двигательной системы, диагноз «дистония» ставится не так уж часто. Это связано с тем, что не существует четких диагностических критериев дистоний. В 2006 году американские неврологи опубликовали ряд характеристик, позволяющих поставить правильный диагноз и не допустить гиподиагностики [4].
- Сокращения одной и той же группы мышц носят повторяющийся характер, а скорость сокращений остается постоянной.
- Гиперкинез стабильно затрагивает одну и более частей тела. При прогрессировании заболевания вовлекаются новые части тела или появляются новые движения.
- Изменение позы пациента может как усилить, так и ослабить гиперкинез.
- Стресс и усталость усиливают проявления дистонии, а отдых и сон – снижают их.
- На фоне гиперкинеза у пациента возникают корригирующие жесты, с помощью которых больной пытается контролировать дистонические явления.
Также в 2006 году в сборнике официальных рекомендаций Европейской федерации неврологических обществ (European Federation of Neurological Societies, EFNS) была опубликована классификация дистоний [5], использование которой, помогает специалистам правильно диагностировать заболевание, отличив его от иных неврологических двигательных расстройств, например тремора или хореи.
Лечение
Для снятия симптомов синдрома Брейгеля применяют нейролептики, холинолитики центрального действия, кроме того, иногда эффективны ГАМК-ергические препараты, изредка препараты L-ДОПЫ, агонисты дофаминовых рецепторов, бета-адреноблокаторы, бензодиазепиновые препараты, карбонат лития. Однако в целом медикаментозное лечение малоэффективно. В последние годы спазмы лицевых мышц лечат ботулотоксином.
Токсин, выделенный из бактерии Clostridium botulinum, блокирует выделение ацетилхолина, воздействуя на холинэргические окончания.
В клинической практике применяется ботулотоксин серотипа А, который приводит к разрушению белка SNAP25, участвующего в формировании синапса и нейро-мышечной передаче сигнала. Препарат ботулотоксина вводится местно, в целевые мышцы, вызывая исчезновение дистонии. На территории РФ зарегистрированы и используются следующие препараты: «Диспорт», «Ксеомин», «Ботокс». Действие препарата обратимо, поэтому инъекции необходимо повторять регулярно – примерно каждые 6–8 месяцев. Известны случаи длительного лечения, когда ботулотоксин вводился пациентам регулярно на протяжении 15–20 лет без каких-либо побочных эффектов.
Хирургическое лечение лицевого параспазма используется довольно редко, хотя оно может облегчить страдания пациентов, помогая избавиться от кривошеи и других дистоний [3]. Хирургическое лечение проводится на мышечном (миотомии) или невральном уровнях (например, пересекают веточку VII нерва к круговой мышце глаза).
Широкое распространение получил метод, называемый «стимуляция глубинных структур головного мозга» (Deep Brain Stimulation, DBS). Ее назначают в том случае, если лекарственная терапия, в том числе и ботулотоксин, не привела к улучшению состояния пациента.
Суть метода DBS состоит в том, что в определенный регион головного мозга пациента вживляются электроды. Специальный стимулятор передает импульсы заданной частоты и амплитуды, оказывая постоянное воздействие на нейрональные структуры головного мозга.
При синдроме Брейгеля стимуляции подвергается внутренняя часть бледного шара. Авторы одного из недавних исследований, изучавшие отдаленные эффекты глубинной стимуляции, отмечают, что эффект от ее проведения сохранялся у пациентов минимум в течение шести лет [6].
Применение DBS-терапии не исключает возникновения побочных эффектов. Имплантация электродов сопряжена с риском развития инфекции, их внедрение может вызвать кровотечение.
Реакция каждого пациента на передаваемые импульсы индивидуальна, в серьезных случаях могут появиться нарушения двигательной активности. Некоторые больные жалуются на депрессию или резкую смену настроения. Благодаря тому, что интенсивность импульсов можно регулировать, в большинстве случаев побочные эффекты можно минимизировать. Стимуляция глубинных структур головного мозга более эффективна для устранения симптомов оромандибулярной дистонии, чем при корректировке блефароспазма [6].
Немаловажным является проведение физиотерапии, способствующей лучшей реабилитации пациента, а также оказание больному психологической поддержки.
Случай из практики
15-летний мальчик жаловался на невозможность закрыть рот, напряженность мышц лица, частые непроизвольные моргания. В течение нескольких лет его беспокоили непроизвольные движения нижней части лица. Никакого лечения мальчик не получал и в целом ощущал себя здоровым.
Основываясь на истории болезни и симптомах, у пациента был диагностирован синдром Брейгеля. Других неврологических отклонений обнаружено не было.
Мальчику назначили «Ботокс», который вводили подкожно в мышцы лба, правую и левую глазные орбитальные мышцы, околоротовые мышцы, включая подбородочную.
Существенные улучшения наступили в течение недели, а терапевтический эффект инъекций сохранялся на протяжении восьми месяцев, после чего ботулотоксин был введен повторно [7].
1.Marsden C.D. Blepharospasm-oromandibular dystonia syndrome (Brueghel’s syndrome). A variant of adult-onset torsion dystonia? J Neurol Neurosurg Psychiatry. 1976. 39 (12): 1204-1209.
2.Fahn S., Bressman S.B., Marsden C.D. Classification of dystonia. Adv Neurol. 1998. 78:.1-10.
3.Тюрников В.М., Маркова Е.Д., Добжанский Н.В. Хирургическое лечение краниальной и цервикальной дистонии. Атмосфера. Нервные болезни. 2007; 3: 28-32.
4.Geyer L.H., Bressman S.B. The diagnosis of dystonia. Lancet Neurol. 2006; 5: 780–790.
5.Albanese A. (2006) Update on dystonia. Teaching course 1.2. 10th Congress of the European Federation of Neurological Societies (Glasgow Sept 2–5, 2006), pp. 1–17.
6. Reese R., et al. Long-term clinical outcome in Meige syndrome treated with internal pallidum deep brain stimulation. Mov Disord. 2011; 4: 691-8.
7.Sabesan T. Meige syndrome: a rare form of cranial dystonia that was treated successfully with botulinum toxin. Br J Oral Maxillofac Surg. 2008; 46(7): 588-90.8.
Лицевой гемиспазм. Лицевой параспазм. Блефароспазм
В случае проблем с мышцами лица, Вам потребуется осмотр неврологом; если ранее были выполнены какие-либо исследований, обязательно возьмите на консультацию их результаты, в т.ч. сами снимки. Если исследования выполнены не были, они будут рекомендованы и выполнены по результатам осмотра.
Лицевые гиперкинезы
Лицевой гемиспазм и параспазм, блефароспазм – это заболевания, связанные с неконтролируемым сокращением мышц лица. Они весьма сходны с невропатией, невритом, парезом лицевого нерва.
Управление мышцами лица построено следующим образом:
- Нервные клетки коры и подкорковых ядер головного мозга посылают нервные импульсы в ствол мозга, к центрам управления лицевым нервом;
- Эти центры распределяют импульсы по волокнам нерва и отправляют их по нерву, как по электрическому кабелю, непосредственно к мышцам лица;
- Каждое мельчайшее нервное волокно заставляет сокращаться свой микроскопический участок мышцы.
Причины лицевого гиперкинеза:
- Ошибка в работе подкорковых ядер мозга, в результате которой к мышцам лица направляются избыточные неконтролируемые нервные импульсы, которые и приводят к спазму;
- Чрезмерное возбуждение центров лицевого нерва в стволе головного мозга;
- Раздражение самого лицевого нерва уже после его выхода из мозга.
В первом и втором случаях – это результат повреждение ядра или центра при нейроинфекции, рассеянном склерозе, дефиците кровоснабжения или опухоли. В третьем случае заболевание возникает даже при незначительном сдавлении корешка лицевого нерва в области его выхода на основание мозга измененным сосудом (обвитие нерва артерией), опухолью, сдавление в толще околоушной слюнной железы при некоторых ее заболеваниях.
Даже врачи нередко путают лицевые гиперкинезы с невропатией, невритом лицевого нерва. Мы обязательно разберемся в причинах болезни и выполним необходимое лечение.
Лицевой гемиспазм
Это приступы непроизвольного сокращения или подергивания мимических мышц с одной стороны. Может выглядеть, как прищуривание, зажмуривание, отведение угла рта или кончика носа, опускание подбородка; происходят одновременно или по очереди. Спазм может провоцироваться стрессом, холодом, ярким светом. Со временем на пострадавшей половине лица усиливается рисунок морщин и кожных складок.
Лицевой параспазм
Это приступ непроизвольного сокращения мимических мышц с обеих сторон. Может страдать изолированно верхняя или нижняя половины лица. Встречается гораздо реже гемиспазма и часто имеет общие с ним причины. Также, со временем, в пострадавшей части лица может усилиться рисунок кожных складок. Иногда параспазм приводит к неконтролируемому зажмуриванию в самый неподходящий момент (например, на пешеходном переходе), что создает угрозу травмы.
Блефароспазм
Это заболевание, начинающееся с учащенного моргания, которое впоследствии переходит в интенсивное неконтролируемое зажмуривание глаза или обоих глаз. Через несколько лет к блефароспазму может присоединяться оромандибулярная дистония (интенсивные сокращения мышц рта и нижней челюсти). Блефароспазм способен привести к полному неконтролируемому зажмуриванию, что также создает угрозу уличной иди дорожно-транспортной травмы.
Обследование при гиперкинезе лица
Успех лечения напрямую зависит от точной диагностики места и причины повреждения путей и мозговых центров лицевого нерва. Поэтому мы тщательно обследуем каждого пациента. Ваш доктор установит причину избыточного возбуждения мышц лица, и на основании полученных данных подберет наиболее эффективное лечение.
МР-томография и рентгеновская компьютерная томография головного мозга и лицевого черепа. На томограммах, особенно если они выполнены с предварительным контрастированием, видны мозговые центры лицевого нерва и его область его выхода (корешок) на основание мозга, кровеносные сосуды, кости черепа. Они помогают увидеть причину сдавления корешка лицевого нерва, оценить структуру слюнных желез. Легко распознаются нарушения кровообращения, кисты и опухоли.
Анализы крови на наличие инфекций, биохимических изменений, повреждающих мозг и лицевой нерв. Подозрение на присутствие нейроинфекции и ее активность нетрудно проверить с помощью анализа крови.
Электромиография, Мигательный рефлекс – электрофизиологические методики, основанные на измерении электрических потенциалов мышц лица. Они помогают оценить функцию проведения импульсов по лицевому нерву, степень ее нарушения, судить об эффективности лечения, наличии осложнений, помогают в выборе правильной тактики лечения.
Как остановить лицевой гиперкинез. Введение Ботулотоксина А
Ботулотоксин А (Ботокс, Диспорт) – средство, позволяющее уменьшить возбудимость вовлеченной в гиперкинез мышцы.Препарат является одним из самых удобных вариантов симптоматического лечения спазмов мышц лица и глаз, и других гиперкинезов. Мы вводим Ботулотоксин А с помощью шприца с очень тонкой иглой непосредственно в пострадавшую мышцу, после чего мышца перестает включаться в тик или другой гиперкинез. Эффект развивается в течение 3-5 дней и сохраняется до 4-8 месяцев. За это время выполняется курс лечения причин заболевания и реабилитационные процедуры (массаж, гимнастика, физиолечение, психотерапия, косметологические процедуры).
Лечение лицевых мышечных спазмов
В зависимости от обнаруженных причин заболевания, Ваш доктор выберет подходящую комбинацию из широкого спектра методов лечения:
Гиперкинетическое расстройство поведения у детей

- Что такое гиперкинетическое расстройство у детей?
- Почему возникает гиперкинез?
- Симптоматика гиперкинетического расстройства у детей
- Проявления патологии в разном возрасте
- Как диагностируют расстройство
- Лечение гиперкинезов у ребенка
Такие симптомы у детей как нервный тик, подергивание, гримасы могут быть следствием гиперкинетического расстройства. Диагностирует эту неврологическую патологию и назначает лечение детский невролог при участии детского психолога и других специалистов.
Сегодня мы поговорим об этом непростом расстройстве у детей, разберем его причины, признаки и методы лечения. А если вы хотите на профессиональном уровне помогать детям с гиперкинезом, мы приглашаем вас освоить профессию детского психолога на наших курсах.
Что такое гиперкинетическое расстройство у детей?

Гиперкинез – это комплекс психосоматических расстройств поведения, который проявляется неосознанной двигательной активностью, нарушенным вниманием, беспокойством, импульсивностью, проблемами с самоорганизацией. Из-за ярко выраженных симптомов таким детям сложно обучаться, общаться со сверстниками в детском саду или школе.
Гиперкинетическое расстройство часто путают с гиперактивным поведением или синдромом дефицита внимания. Но это ошибка, гиперкинез отличается от других состояний стойким и неподконтрольным нарушением поведения и социальных норм, которое не представляет опасности для окружения, но если оставить эту проблему без внимания, то и во взрослом возрасте человек будет испытывать сложности, непосредственно влияющие на качество его жизни.
Почему возникает гиперкинез?

Спровоцировать расстройство у детей может множество состояний физиологического и психологического характера. Гиперкинез может возникнуть, если ребенок:
- пережил сильный стресс (к примеру, подвергся насилию или жестокому обращению);
- не имеет возможности в течение длительного времени удовлетворить свои потребности в общении;
- неустойчив к проблемам и трудностям;
- беспокоен и мнителен;
- страдает неврозом или повышенной тревожностью;
- имеет врожденные аномалии ЦНС;
- болел менингитом, энцефалитом;
- пережил состояния, которые привели к повреждению нервной системы (например, родовую травму);
- имеет заболевания наследственного характера;
- переболел в тяжелой форме вирусной или бактериальной инфекцией;
- получил солнечный удар или облучение;
- был в состоянии интоксикации;
- страдает хроническим переутомлением.
Симптоматика гиперкинетического расстройства у детей

В младенчестве довольно непросто выявить расстройство, а вот в возрасте 3-6 лет родители и воспитатели уже легко могут заметить, что малыш:
- скрипит зубами;
- покашливает или икает;
- ритмично или хаотично раскачивает туловищем или головой;
- вскрикивает;
- заикается;
- плохо спит, часто пробуждается, боится резких звуков и света;
- страдает тремором кистей рук, стоп, языка и подбородка;
- неестественно держит голову (стойкий поворот или наклон);
- имеет нервные привычки (например, грызет ногти).
Непроизвольное сокращение мускулатуры лица, шеи, плеч (нервный тик) – также будет являться явным симптомом гиперкинеза. Такие проявления усиливаются, если малыш сильно волнуется или находится в незнакомой обстановке.
Бывает, что расстройство проявляется тем, что ребенок излишне импульсивен, беспокоен, недисциплинирован, безостановочно разговаривает, не может долгое время заниматься одним делом, ему сложно ждать своей очереди, у него нарушены концентрация и внимание. А бывает наоборот – малыш предпочитает одиночество и тишину, испытывает проблемы в общении со взрослыми и сверстниками, подвержен депрессивным и тревожным состояниям.
Необходимо помнить, что бездействие при гиперкинетическом расстройстве привнесет определенные проблемы в жизнь личности как в детском возрасте (плохие успеваемость и дисциплина, неумение дружить и общаться), так и во взрослом (отсутствие отношений, карьерного роста, склонность к вредным привычкам).



.jpg)






