Болезнь Хаглунда-Шинца
На ноги ежедневно приходится значительная нагрузка. По этой причине они часто подвержены разного рода травмам. А ступня еще имеет сложное строение, что делает ее потенциальной жертвой разного рода недугов. Одним из них является так называемая болезнь Хаглунда-Шинца. В медицинских кругах ее знают как остеохондропатия бугра пяточной кости.
Болезнь Шинца считается проблемой, где в основе лежит некроз костной ткани. Внешне она представляет собой выступающий верх задний отдел пяточной кости. Свое название она носит в честь ортопедов, впервые выделивших ее в качестве самостоятельного недуга.
Такой дефект проявляется костным наростом, что находится над тем местом, где ахиллово сухожилие соединяется с пяточной костью. Выглядит он как шишка. По сути это хрящ, зачастую с острыми шипами. Чем больше нарост, тем больше его негативное влияние на стопу.
В результате остеохондропатии Шинца из-за постоянного трения сухожилия возникает воспалительный процесс. Он может проявляться как на одной ноге, так и на двух одновременно. Причин такого дефекта выделяют несколько:
- наследственная предрасположенность;
- расстройства нейтрофического;
- перенесенные инфекции;
- травмы ступни;
- ношение неудобной обуви;
- чрезмерная нагрузка (особенно при занятиях спортом);
- нехватка кальция в организме;
- проблемы с кровеносными сосудами;
- отклонения в работе эндокринной системы.
Замечено, что чаще всего данный недуг встречается у девочек подросткового возраста. Особенно распространенный он среди спортсменок, у которых постоянно наблюдаются большие перегрузки стопы. У взрослых людей болезнь бывает намного реже.
Характерными признаками пяточной остеохондропатии являются:
- боль в пятке, усиливающая при ходьбе;
- припухлость сустава;
- трудности при сгибании-разгибании ступни;
- острые болевые ощущения при нажатии;
- покраснения и повышение температуры кожи;
- возможная хромота;
- при движении больной больше опирается на переднюю часть ступни.
Данные отклонения хорошо заметны по результатам рентгена. Считается, что таким образом организм старается помочь области, которая получает постоянное трение и сделать лучше движения сухожилия. Но, несмотря на это, нарост недуга справиться с такой задачей не способен.
Симптомы могут сохраняться на протяжении достаточно долгого времени. Пациент какое-то время может не обращать внимания на них должного внимания, путая с обычной мозолью. Способствует развитию болезни пятки Шинца высокий свод стопы. При схожем строении кость больше отклонена назад. В результате этого сухожилие больше взаимодействует с бугром пятки.
Проявление остеохондропатии Халунга-Шинца по сути состоит из 2-х частей: костного нароста и мягких тканей. Именно в последних и происходит воспалительный процесс.
На ранних стадиях недуг может протекать бессимптомно. А иногда он сразу начинается резко и остро. В процессе развития болезни выделяют несколько ее этапов:
- асептический некроз (идут нарушения в питании кости, в результате чего появляется омертвление);
- импрессионный перелом (пораженный участок не справляется с привычными нагрузками и поэтому продавливается);
- дробление пораженной кости;
- рассасывание тканей;
- восстановление (возникает ткань, а вместо нее потом появляется новая кость).
Характерным показателем болезни Шинца является стихание боли, пока человек спит, а также при пребывании ноги в горизонтальном положении.
Уровень тяжести недуга имеет свойство варьироваться. У некоторых людей болезненные ощущения могут быть умеренными, в то время как у других доходят до такой степени, когда просто невозможно наступать на пятку и передвигаться без дополнительной поддержки.
Лечение патологии бугра пяточной кости
Диагноз повреждения пятки при болезни Шинца устанавливается доктором-ортопедом. Достовернее всего будет рентгеновский снимок (лучше всего вид сбоку) либо результаты МРТ. Помимо этого дспециалист выслушивает все жалобы больного и проводит осмотр. Это необходимо, чтобы точно поставить диагноз и исключить наличие других заболеваний, похожих по своей симптоматике.
В случае выявления данного недуга у детей, часто в процессе взросления он проходит самостоятельно. Иногда симптомы исчезают только после прекращения роста ребенка.
Лечение остеохондропатии пяточной кости по стандарту проводится консервативным методом. Пациенту говорят дать ноге покой, ограничить на нее нагрузку. Для этого могут использовать специальные лонгеты либо бандажи. Часто прописывают пластыри, силиконовые подкладки и ортопедические стельки. Если есть острые боли — могут накладывать на определенное время гипс.
При лечении подбирают удобную ортопедическую обувь. В случае сильных болевых ощущений разрешается применять нестероидные противовоспалительные препараты, которые снимают воспаление и боль. Допускается использование мазей. Можно также применять компрессы со льдом, прикладывая их на зону поражения не более чем на 20 минут.
При лечении болезни Шинца, всегда требуется физиотерапия:
- электрофарез;
- ультразвук;
- озокеритные и парафиновые аппликации;
- ударно-волновая терапия;
- магнитотерапия;
- диатермия;
- теплые ванны с лечебными травами и маслами.
При необходимости принимают витамины и препараты, которые расширяют сосуды. Страдающим таким недугом запрещается ходить в обуви на плоской подошве, а также носить очень высокие каблуки. Борьбу с нежелательным явлением проводят так же с помощью ЛФК и массажа.
Бороться с недугом самостоятельно в домашних условиях не рекомендуют, потому как это может только усугубить ситуацию. Для того чтобы снизить уровень болевых ощущений и снять отек можно принимать тепловые солевые ванны. Для них используют морскую соль. Некоторые также пользуются компрессами из димексида.
Как показывает практика, такие симптомы исчезают на протяжении 1,5-2 лет. В случае затяжной болезни либо очень сильных болевых ощущений могут применяться оперативные вмешательства. Их суть сводится к избавлению от шишки. Операция проводится, как правило, под местным наркозом.
Среди хирургических методов выделяют несколько способов удаления нароста:
- открытый;
- эндоскопический.
При первом варианте мягкие ткани сдвигаются с помощью специальных инструментов, благодаря чему можно избежать их механического повреждения. После этого образование спиливают медицинской пилой. Разрез зашивается и на него накладывают стерильную повязку. Несколько дней, как пройдет хирургическая терапия, необходимо носить ортез, чтобы свести до минимума подвижность ступни
Оперативное лечение болезни Шинца предусматривает проведение артроскопии. Для этого делается несколько разрезов, через которые специальным аппаратом удаляют нарост.
Практически тут же по прошествии манипуляции пациент способен передвигаться без посторонней помощи. Но при этом нужно ограничивать нагрузку на больную ногу, иногда могут понадобиться трость или костыли. До всецелого заживления раны проводятся перевязки. С первых же дней разрешается прибегать к физиотерапии. Полное восстановление при первом виде операции происходит через 4-6 недель. При втором может понадобиться пару месяцев.
Но, говоря о любом заболевании, лучше заниматься его профилактикой, нежели лечить. В случае остеохондропатии такими мерами считают:
- ношение удобной обуви;
- избегание чрезмерных нагрузок на пятку.
Обувь должна иметь мягкий задник или вообще быть без него. По мере изнашивания ее рекомендуют сразу же менять. Нужно избегать слишком высоких каблуков и в то же время для людей, у которых высокий свод стоп, наоборот рекомендуют носить обувь на каблуках.
Под слишком большими нагрузками понимают, к примеру, прыжки, приседания, пяточный бег. Это бег с особым акцентом на пятку, противопоказано им заниматься на твердых и жестких поверхностях.
Клиника «Гарвис» располагает всеми необходимыми условиями для предоставления помощи на разных стадиях недуга пяточного бугра. Наши специалисты проведут осмотр, диагностику и консультирование каждого пациента. В результате будет назначено оптимальное лечение, а в случае необходимости – проведено хирургическое вмешательство. С помощью новейшего оборудования и современных технологий мы избавим вас от боли и дискомфорта в ногах.
Болезнь Шинца у детей: развитие, причины, лечение и прогноз
Болезнь Шинца у детей (остеохондропатия) – некроз тканей бугра пяточной кости асептического характера с образованием апофиза – костного отростка. Заболеванию подвержены, преимущественно, девочки-подростки. Больные вынуждены выбирать удобную позу при ходьбе с опорой на носочную часть стопы. Синдром Хаглунда – Шинца может проявляться как односторонний или двухсторонний процесс. Болезненность сохраняется достаточно долго, практически до окончательного формирования костной ткани и скелета ребенка. В группе риска дети с аутоиммунными заболеваниями, спортсмены.
Особенности и механизмы развития
Анатомически пятка представляет собой крупный костный фрагмент стопы, который соединяет сразу несколько суставов, связок, сухожилий. Кость в области пятки имеет губчатую структуру, что повышает риск разрушения под воздействием различных негативных факторов.

Болезнь шинца у детей – разрушение пяточной кости невоспалительного характера
Условно выделяют несколько этапов развития остеохондропатии пяточного бугра:
- некротические изменения из-за нарушения тока крови на фоне физической активности;
- возникновение вдавленного перелома, когда разрушенная часть пяточной кости образует чашечку;
- фракционное разрушение апофиза;
- рассасывание патологически измененных тканей, некротического очага;
- процесс заживления, когда пораженная кость замещается соединительнотканным элементом с последующим формированием новой кости.
Клиническую картину ухудшает сниженный тонус сосудов стопы, нарушенное кровообращение. Асептический характер болезни Шинца у детей означает, что патологический процесс протекает без воспаления, инфильтративных очагов.
Причины
Этиология синдрома Шинца до сих пор не выяснена. Болезнь пяток обычно возникает в силу влияния сразу нескольких внутренних или внешних факторов:
- чрезмерные физические нагрузки;
- отягощенная наследственность;
- артрозы, артриты;
- нарушение кальциево-фосфорного обмена;
- метаболические расстройства;
- сахарный диабет и другие эндокринные заболевания;
- патологии крови, сердца, сосудов.
Способствовать развитию патологического синдрома могут переломы, недоразвитость костной ткани, избыточная масса тела, системные аутоиммунные заболевания.
Симптомы
Симптомы разрушения пяточной кости неспецифичны, выражаются в следующих проявлениях:
- болезненность при нагрузке на пятку;
- нарушение подвижности стопы;
- локальная гипертермия;
- покраснение, отечность и неприятные ощущения в дистальных отделах пораженной конечности;
- характерная походка с вынужденной нагрузкой на носочную часть стопы.
Начальные этапы болезни редко сопровождаются болью, но по мере развития боль становится интенсивнее. При остром течении симптомы проявляются активно. Если клиническая картина смазана и неприятные ощущения сохраняются длительное время, то подозревают хронизацию патологического процесса.
Диагностика
Диагноз устанавливается на основании осмотра врача хирурга-ортопеда, изучения жалоб, жизненного и клинического анамнеза пациента. “Золотым стандартом” диагностики болезни пяток является рентгенологическое исследование. По рентгенологическому снимку в прямой и боковой проекции рассматривают очаги уплотнения, увеличение интервала между пяточной костью и апофизом. Область окостенения представлена пятнами белого цвета из-за формирования нового костного фрагмента.

Лечение заболевания консервативное, подразумевает назначение препаратов, физиотерапию, лечебную физкультуру
При неясности диагноза может потребоваться магнитно-резонансная или компьютерная томография. Патологический процесс обязательно дифференцируют от остеомиелита, периостита, бурсита пяточной части стопы, злокачественных новообразований, остеом, туберкулеза костной ткани. Присоединение инфекции сопровождается острой симптоматикой: высокой температурой, признаками интоксикации. Воспаление костей требует незамедлительного оказания медицинской помощи во избежание генерализованного сепсиса, гибели ребенка.
Лечебный процесс
Лечение остеохондропатии консервативное или хирургическое. В первом случае показан курсовой прием медикаментозных препаратов, физиолечение, ношение ортопедической обуви. Во втором – требуется оперативная коррекция. Хирургическое вмешательство выполняется по особым показаниям. Обычно адекватное лечение приводит к полному выздоровлению через 1-2 года.
Лекарства и физиолечение
Для купирования болевого синдрома у детей назначают нестероидные противовоспалительные средства на основе парацетамола, ибупрофена. Детям старше 12-14 лет назначают болеутоляющие на основе диклофенака. Одновременно используют местные обезболивающие средства. По особым показаниям детям назначают внутрисуставные инъекции, наркотические анальгетики (редко).

Синдром почти не возникает у взрослых, а при отсутствии лечения у детей способствует деформации стопы.
Схема лечения выстраивается, исходя из жалоб больного, стадии развития болезни Хаглунд – Шинца. Так, при нарушении фосфорно-кальциевого обмена назначаются препараты кальция, витамин Д, В, требуется медикаментозная коррекция метаболизма. Больным во время лечения требуется охранительный режим, абсолютный покой пораженной конечности. Для улучшения результатов медикаментозного лечения назначается целый ряд физиотерапевтических процедур:
- ультразвуковое прогревание с гормональными препаратами;
- аппликации с озокеритом, горячим парафином;
- сухие прогревания;
- ударно-волновая и магнитотерапия;
- электрофорез с обезболивающими препаратами.
Физиопроцедуры можно проводить в стационарах или амбулаторно. По окончанию курса показан плановый осмотр врачом-ортопедом для оценки лечения.
Лечение в домашних условиях
Лечение можно продолжить и в домашних условиях. Для улучшения терапевтического эффекта, снижения неприятной симптоматики можно использовать такие средства:
- горячие компрессы с алоэ, медом, запеченным луком, капустным листом;
- компрессы из эфирных масел;
- обертывания теплой косметической глиной, сухим теплом, например, разогретой крупой.
Снизить болезненные ощущения при болезни пяток могут теплые ванны с отварами лекарственных растений, морской соли. Обыкновенные распаривания и растирания теплым полотенцем улучшают кровообращение в стопе, снимают боль, расслабляют. Горячие компрессы, сауны и бани противопоказаны при подозрении на инфекционный процесс во избежание септических рисков.
Лечебная гимнастика
Занятие спортом под руководством врача улучшает трофику тканей, помогает избавиться от болей, способствует минимизации травматического фактора. Правильная организация физических нагрузок – залог скорейшего выздоровления. Гимнастика проводится в специальных кабинетах или в домашних условиях по индивидуальным рекомендациям.
В период стойкой ремиссии показано ношение ортопедической обуви или использование специальных стелек.
Назначение курса возможно только при отсутствии болей, острой симптоматики. Физические нагрузки при острой форме болезни пяток приводят к осложнениям, травматизации, еще большей деформации пяточной кости, стопы.
Упражнения из курса лечебной гимнастики направлены на снижение нагрузки на носочную часть стопы, пятку, рисков искривления и деформации стопы. Во время занятий спортом не должно возникать боли, неприятных ощущений.
Хирургическое вмешательство
При отсутствии терапевтических результатов от назначенного лечения возможно проведение хирургического вмешательства. Среди показаний к операции выраженная деформация пяточной кости, изменение походки и хромота, развитие сколиоза, постоянные травмы.

Болезнь пяток доставляет множество проблем, ухудшает качество жизни ребенка
Хирургическая операция по поводу остеохондропатии пяточного бугра является единственным возможным решением, когда иные методы недоступны или не приносят должного результата. Существует два основных метода удаления:
- Традиционное удаление. По ходу манипуляции разрезают заднюю часть пятки, отодвигают ахиллово сухожилие для хорошей визуализации пяточной кости. Поврежденный фрагмент пятки удаляется, вылущивается, сама кость закругляется. Разрез ушивают наглухо, накладывают стерильную повязку.
- Клиновидная остеотомия. Метод напоминает выполнение традиционной операции, но назначается при одновременном поражении ахиллова сухожилия.
При значительном разрушении пяточной кости требуется установка специального протеза. Реабилитация зависит от объема хирургического вмешательства, достигает 2-3 месяцев. Во время восстановления пациенты носят специальную ортопедическую обувь, используют костыли и другие средства реабилитации.
Образ жизни пациентов с болезнью Шинца
Образ жизни больных с остеохондропатией пяточного бугра заключается в коррекции рациона питания, привычек. Питание обязательно включает в себя продукты с высоким содержанием кальция, витаминов С,В,Д, клетчатку, минералы. Важно избегать вредных продуктов, особенно фастфуда, чипсов, сладкой газированной воды и других. Детям показаны частые прогулки на свежем воздухе. Существуют и другие клинические рекомендации:
- своевременное лечение инфекционных заболеваний;
- ежегодные осмотры у хирурга-ортопеда при наследственной предрасположенности к болезни;
- ношение обуви с ортопедическими стельками;
- адекватная физическая нагрузка.
Врач-ортопед поможет подобрать правильные стельки или коррекционную обувь, которая бы соответствовала избигу стопы, точно фиксировала пятку и носок.
Болезнь Шинца у детей практически всегда имеет благоприятный прогноз при условии своевременного лечения, адекватной реабилитации. Профилактика болезни сводится к минимизации физических нагрузок, соблюдению режима питания, сна, бодрствования.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Есть три типа покупателей. Первые выбирают все полезное. Вторые покупают всякую ерунду. А третьи бегают в магазине в поиске своих детей.
Болезнь шинца
Чаще всего этим заболеванием болеют дети. Наиболее подвержены девочки в возрасте 7-8 лет, а так же мальчики в возрасте 9-11 лет. Патология довольно часто поражает сразу обе ноги. Взрослые болеют крайне редко.
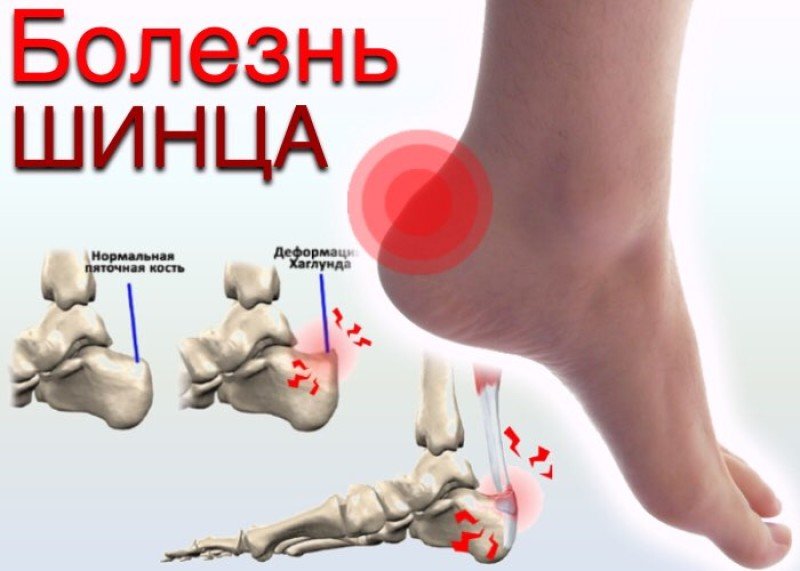
Возникновение болезни Шинца
Причины
Причины развития заболевания до конца не известны. Однако, существуют общие факторы развития болезни: регулярная сверх нагрузка мышц ног; занятия спортом, при которых сухожилия ног чрезмерно напрягаются; наследственные заболевания, предрасположенность; патологии эндокринной системы; нарушенный гормональный фон; расстройства нервного характера; сосудистые патологии; плохое усвоение кальция; нарушения обмена веществ; травмы ног, вследствие которых было затруднено кровоснабжение.
Болезнь Шинца может иметь 5 стадий:
- Асептический некроз. Нарушение питания участка кости, возникновение очага омертвения.
- Импрессионный (вдавленный) перелом. Омертвевший участок не выдерживает привычные для тела нагрузки и продавливается, в результате чего часть кости вклинивается в другую.
- Фрагментация. Пораженная часть разделяется на отдельные составляющие.
- Рассасывание некротизированных тканей.
- Репарация. Появление на месте некроза соединительной ткани, которую впоследствии замещает новая кость.
Симптомы
У разных людей могут проявляться различные признаки как в острой, так и в постепенной форме.
Основные симптомы болезни Шинца:
- нарастающая во время движения или после боль в пятке;
- при ощупывании пораженной части больной может испытывать резкую боль;
- затрудненное сгибание/разгибание стопы;
- припухлость в месте поражения сустава;
- краснота кожи и повышенная температура тела в проблемной области;
- невозможность встать на больную ногу, не используя дополнительную поддержку (костыли или трость);
- хромота при ходьбе;
- болевые ощущения в зоне прикрепления к кости ахиллова сухожилия;
- при нахождении ноги в горизонтальном положении наблюдается стихание или даже полное исчезновение боли;
- чтобы ослабить болевые ощущения при движении, больной неосознанно старается опереться на передний отдел стопы.
В некоторых случаях возможна атрофия и гиперестезия кожи на пятке и даже атрофия мышц голени. Перечисленные выше симптомы болезни, как правило, сохраняются на протяжении длительного времени.
Диагностика
Ортопед ставит диагноз, приняв во внимание общую клиническую картину, анамнез и рентгенологические снимки.
1. Рентгенографическая диагностика. Снимок делают в боковой проекции – данный ракурс наиболее информативен.
На 1-й стадии заболевания снимок зафиксирует уплотнение бугра, расширение зазора между бугром и пяточной костью. Также будет заметна пятнистость и неравномерность структуры окостенения, участки разрыхления кости и коркового вещества.
На более поздних стадиях болезни рентгенограмма отразит фрагменты бугра и признаки нового сформированного губчатого вещества кости. Здоровый пяточный бугор может иметь до 4 ядер окостенения, и это зачастую затрудняет диагностику.
2. МРТ и КТ. При возникновении сомнений делают сравнительный снимок пяточных костей обеих ног, отправляют пациентов на МРТ или КТ пяточной кости.
3. Дифференциальная диагностика. Дополнительно проводят дифференциальную диагностику, чтобы исключить такие заболевания, как остеомиелит, бурсит, туберкулез пяточной кости, злокачественные образования, и удостовериться в правильной постановке диагноза.
Здоровая окраска кожи в пораженной области, а также отсутствие некоторых изменений в крови (нормальная СОЭ, отсутствие лейкоцитоза) позволяют исключить вероятность воспаления. В случае злокачественных опухолей или костного туберкулеза у больного наблюдаются такие признаки, как раздражительность и вялость, повышенная утомляемость. Перечисленные выше симптомы в случае болезни Шинца отсутствуют.
Заболевания такого рода, как периостит и бурсит пяточной кости, чаще всего возникают у взрослых, которые страдают от резких утренних болей, первой активности после некоторого перерыва, после чего пациент привыкает, и боль уменьшается.
Если случай все еще вызывает сомнение, может потребоваться консультация онколога или фтизиатра.
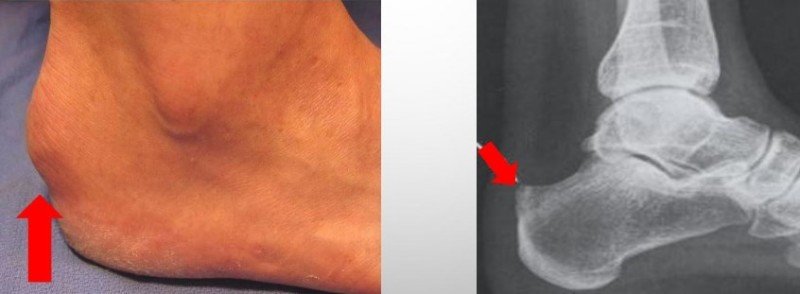
Проявление болезни Шинца
Лечение
При выборе методики лечения врачи отталкиваются в первую очередь от общего состояния здоровья больного и степени развития заболевания.
В случае обострения болезни рекомендуют полный покой пораженной стопы, которую обязательно фиксируют с помощью фиксирующей конструкции из гипса.
Как правило, лечение начинается с консервативных методов.
2. Также отдельное внимание нужно уделить обуви:
- запрещена обувь на сплошной подошве, которая увеличит нагрузку на травмированную часть;
- женщинам и девушкам придется на время лечения забыть о высоких каблуках;
- ортопедическая стелька с внутренним и наружным сводом поможет смягчить ударную нагрузку на пяточную кость и разгрузить задний отдел стопы – такой вид стелек изготавливается на заказ с учетом индивидуальных особенностей стопы.
3. Физиопроцедуры – одно из самых эффективных методов лечения данной болезни. Врач может назначить следующие процедуры: электрофорез, диатермия, ЛФК, массаж, ультразвук с гидрокортизоном. Электрофорез выполняется вкупе с применением лекарственных средств, которые снимут воспаление и облегчат боль (анальгин, новокаин и др.).
4. Домашнее лечение болезни Шинца. В домашних условиях пациент также может облегчить свое состояние и избавиться от болевых ощущений. Для этого следует наложить на стопу согревающие компрессы. Также можно смазывать очаг воспаления обезболивающими противовоспалительными мазями (ибупрофеновая мазь, «Троксевазин», «Фастум гель» и т.д.). Чтобы восстановить кровообращение, врач может прописать специализированные средства, такие как: «Дибазол», «Берлитион», «Эуфиллин».
Если консервативное лечение не дало результатов, врач может назначить проведение операции – невротомия подкожного и большеберцового нерва. Суть операции заключается в полном поперечном отсекании нервного ствола.
Если до операции пациент передвигался без сторонней помощи, ему полагается носить простую ортопедическую обувь, в случае необходимости он может использовать костыли. Если же до хирургического вмешательства больной самостоятельно не ходил, ему предлагается восстанавливать навыки стояния с помощью специальных аппаратов с захватами коленного сустава.
Диагностика болезни Шинца
Болезнь Шинца
На сервисе СпросиВрача доступна консультация ортопеда по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, болезнь Шинца или осеохондропатия бугра пяточной кости, не редкость у детей.
Проще говоря, болезнь роста.
Лечение комплексное. Исключить нагрузки и танцы на на 3 нед.
Втирать в области боли Меновазин или Кетопрофен гель. 3 раза день 10 дн.
Пропить Ибуклин юниор по 1 таб 3 раза день 5 дн.
Хорошо помогает физиолечение – элекрофорез с новокаином и кальцием.
Прогноз благоприятный.

Могла привести повышенная физическая нагрузка на стопы в области пяток. Возможно есть какие-то деформации стопы, например, плоскостопие или плоско-вальгусные стопы, которые способствовали неправильному распределению нагрузки на стопы.
Лечение
1. Очный осмотр детского ортопеда.
2. Танцы прекратить однозначно. Освобождение от физкультуры (нельзя бегать и прыгать категорически).
3. ФТЛ. Например, озокерит, грязи.
4. Основное – изготовлении индивидуальных ортопедических стелек системы ФормТотикс с целью разгрузить задний отдел стоп (гугл в помощь). Исключение обуви на каблуках. Основная обувь – кроссовки с толстой подошвой.
5. Рентгенография в динамике. Раз в полгода, если боли еще беспокоят и раз в год, если не беспокоят.
6. Лекарственная терапия не нужна. Можно сейчас при болях симптоматически Ибуклин или детский Нурофен, мази НПВС на область пяток.
Пы.Сы. Прогноз благоприятный при исключении физ нагрузок и ношении инд орт стелек.

Лечение очень хорошо вам написали доктора выше. От себя хочу добавить: симптомы часто уходят примерно через 2 года после начала терапии, танцы и спорт придется исключить на это время, хотя может быть так, что данная болезнь не пройдет пока не прекратится рост ребенка. И очень важно носить специальные стельки или гелевые подпяточники в обувь.

Все остеохондропатии имеют единый принцип лечения – устранения фактора их вызывающего.В вашем случае – это танцы.Причем микроархитектоника пяточных бугров восстановится через год и более.Это связано с длительным восстановлением кровоснабжения в кости в месте развития остеохондропатии Все остальное, это лишь симптоматическое лечение.К ортопеду загляните, пусть посмотрит еще раз, назначит физио, порекомендует стельки.Все хорошего, выздоравливайте



Скорейшего вам выздоровления, не переживайте, эти проблемы мелкие.Спорт прекратите на 2 года и стельки и все норм будет, гарантирую.

Елена, здравствуйте !
Было бы правильнее, если бы сделали одновременно рентгенографию стоп для исключения плоскостопия ! Возможно , ортопед не назначил такой снимок будучи уверенным в его отсутствии по клиническим признакам ! К этому могло привести либо плоскостопие, если оно есть либо просто индивидуальность типа кровоснабжения пяточного бугра ! Провоцирующим моментом , конечно могли быть танцы, если это даже не любительском уровне ! Дело в том, что любительский это уровень или профессиональный , для детей такого возраста принципиально не отличаются ! Если ребёнку это нравится и она поставила цель добиться каких – то результатов, то она этим будет заниматься не только на занятиях но и дома , потому нагрузки возрастают и грань между профессиональным и любительским увлечением стирается !
Повода для тревоги нет ! С возрастом всё как правило нормализуется !
Мои рекомендации :
– СДЕЛАТЬ РЕНТГЕНОГРАФИЮ СТОП ДЛЯ ИСКЛЮЧЕНИЯ ПЛОСКОСТОПИЯ ;
– НОШЕНИЕ СУПИНАТОРОВ ПРИ НАЛИЧИИ ПЛОСКОСТОПИЯ;
– ОБРАБОТАТЬ ОБЛАСТЬ ПЯТОК МАЗЬЮ ТРАУМЕЛЬ “С”, 2 РАЗА В ДЕНЬ ;
– ИСКЛЮЧИТЬ НАГРУЗКИ , МИНИМУМ 1 МЕСЯЦ, А ДАЛЕЕ В ЗАВИСИМОСТИ ОТ НАЛИЧИЯ ИЛИ ОТСУТСТВИЯ ПЛОСКОСТОПИЯ И БОЛЕЙ ;
– КОНТРОЛЬНОЯ РЕНТГЕНОГРАФИЯ ИЛИ МРТ ЧЕРЕЗ 3 МЕСЯЦА , В СЛУЧАЕ СОХРАНЕНИЯ БОЛЕВОГО СИНДРОМА .

Добрый вечер. Консервативное лечение:траумель С в таблетках и мазь траумель,остеогенон, альфа д3тева,при болях на область пяточного бугра меновазин.Ограничение бег,прыжки,занятия танцами.Иньекции дипроспана в область пяточного бугра НЕЛьзЯ. Контроль рентгенограмм через 4 месяца.
Болезнь Шинца у детей

Остеохондропатия бугра пяточной кости, называемая также болезнью Шинца (по фамилии впервые описавшего ее швейцарского ученого), не слишком распространена. Встречается она у детей в возрасте семи-пятнадцати лет, а также у ведущих активный образ жизни взрослых, например у любителей спорта. Однако другие патологии нижних конечностей у ребенка, например плоскостопие, способные отрицательно повлиять на всю его дальнейшую жизнь, встречаются весьма часто. Для их профилактики эффективен, в частности, детский ортопедический коврик-пазл, купить который сейчас – не проблема.
Причины болезни Шинца
Большинство специалистов полагает, что этот недуг появляется вследствие значительных нагрузок на пятку либо ее неоднократного травмирования и частых ушибов, а также под влиянием многих других факторов. Среди них – чрезмерная нагрузка на сухожилия стопы, патологии эндокринной системы с гормональными сбоями, заболевания сосудов с затруднениями кровотока в ногах, недостаточное поступление кальция в организм, генетическая предрасположенность.
Течение заболевания у детей
Данный недуг у девочек возникает преимущественно в семь-восемь лет, у мальчиков – в девять-одиннадцать. Страдают обе нижние конечности или одна (второй вариант наблюдается чаще). Заболевание протекает в несколько стадий. На первой – асептическом некрозе – происходит затруднение питания тканей пятки, вследствие чего возникает участок нечувствительности. На второй стадии – импрессионном переломе – некрозные ткани не могут функционировать и нести должные нагрузки, наблюдается продавливание какого-либо одного из участков пяточной кости и вжатие его в другой. На третьей стадии данного заболевания – фрагментации – продавленная часть пяточной кости делится на несколько отломков. На четвертой стадии происходит рассасывание омертвелых тканей. На пятом этапе заболевания – репарации – на месте некроза происходит возникновение новой соединительной ткани, замещаемой некоторое время спустя образующейся другой костью.
Сначала данная патология проявляется пяточными болями, их ребенок ощущает при долгой ходьбе, беге или прыжках. Затем возникает припухлость пятки, чувствуется сильная боль при нажатии на нее. Сгибать и разгибать стопу становиться тяжело. Пораженный участок краснеет, его температура повышается. При ходьбе ребенок хромает. Боль, распространившаяся на место соединения ахиллова сухожилия с костью пятки, утихает лишь при долгом лежачем положении ребенка. Впоследствии на пострадавшую ногу становится невозможно вставать, приходится применять костыль или трость для снижения нагрузки на нее. Для минимизации болевых ощущений ребенок старается ступать не на пятку, а на пальцы ног.
У некоторых страдающих данным недугом он проявляется несильными болями, которые не слишком осложняют жизнедеятельность человека. Другим же становится тяжело ходить, а постоянные мучительные боли не дают спать. Могут атрофироваться мышцы голени. Остеохондропатия пяточной кости у разных страдающих данным недугом детей может протекать с неодинаковой скоростью. При возникновении болей в пяточной области следует незамедлительно обратиться к ортопеду для своевременной постановки правильного диагноза и начала терапии.
Лечение болезни Шинца у детей
В дни обострения данного недуга пострадавшей стопе обеспечивается полный покой, для чего она фиксируется с применением гипсовой лонгеты. Терапия этого заболевания преимущественно консервативная с использованием различных препаратов, физиопроцедур, компрессов.
Лечение медикаментами предусматривает применение парацетамола, ибупрофена, диклофенака, кетопрофена, напроксена, нимесулида и других средств. Также используются препараты, улучшающие кровоток и питание тканей, витамины (особенно группы B). Для местного применения задействуются обезболивающие мази. Эффективны компрессы с димексидом.
В рамках физиотерапии возможно использование ультразвука с гидрокортизоном, диатермии или электрофореза, а также озокеритных аппликаций, улучшающих периферическое кровообращение и снижающих мышечный тонус. Отличный эффект дает массаж, причем не только стопы, а и всего тела. Также показаны упражнения лечебной физкультуры, помогающие улучшить кровоток в пострадавшей ноге и нормализовать питание тканей стопы, минимизировать боль, укрепить связки и усилить мышцы. Набор упражнений назначается ортопедом в каждой конкретной ситуации, исходя из состояния больного.
Изредка при остеохондропатии бугра пяточной кости не помогает консервативная терапия. Тогда показано хирургическое лечение. При операции производят поперечное отсечение подкожного и большеберцового нервов. Это может привести к тому, что вместе с болью исчезает и чувствительность пятки, в то же время способность ходить нисколько не ухудшается.
Народное лечение этого недуга заключается в следующем. Двести-четыреста граммов морской соли растворяют в теплой воде, в нее погружают стопы не менее чем на четверть часа. По окончании процедуры ноги моют и тщательно вытирают.
Остеохондропатия бугра пяточной кости при должной и проведенной вовремя терапии совершенно излечивается. Но если не принять меры, бугор пятки на всю жизнь останется гипертрофированным и деформированным. Поэтому, когда у ребенка проявляются какие-либо симптомы из вышеперечисленных, следует незамедлительно обратиться к ортопеду. Целесообразно также не забывать о профилактических мерах, ведь любую болезнь легче предотвратить, чем лечить. Стоит использовать массажный ортопедический коврик для детей от плоскостопия, сколиоза, рахита и других костных патологий. Он активизирует кровообращение в нижних конечностях, позитивно влияет на нервные окончания и суставы стоп, укрепляет кости ног, что особенно важно в детском возрасте.
Болезнь Хаглунда
Болезнь Хаглунда – патологическое костное разрастание в области пяточного бугра, приводящее к развитию болевого синдрома и воспалительных изменений мягких тканей в пяточной области. Как и многие прочие деформации стопы чаще встречается у женщин, любящих покрасоваться на лабутенах. Задник обуви на высоком каблуке образует зону давления по задне-наружной поверхности пяточного бугра и приводит к сдавлению мягких тканей и синовиальной сумки расположенных между ахилловым сухожилием и пяточной костью.

Но нередко этот недуг развивается и у мужчин, носящих классические ботинки с жёстким задником. Собственно говоря, впервые болезнь Хаглунда была описана Patrick Haglund в далёком 1927 году на примере мужчин, играющих в гольф, так как традиционная обувь для гольфа выполнена из сильно дублёной кожи. Любая обувь с жёстким задником, малоразмерная или тесная обувь, особенно вкупе с большими физическими нагрузками могут привести к развитию Болезни Хаглунда. Помимо жёсткой обуви важное значение в формировании болезни Хаглунда играют высокий подъём стопы, варусное отклонение пяточной кости, укорочение ахиллова сухожилия.

Как часто бывает в медицинском сообществе, термин «болезнь Хаглунда», хотя и является широко распространённым, не является корректным. В настоящее время принято выделять Деформацию и Синдром Хаглунда. Под деформацией Хаглунда понимается хронически увеличенные задне-верхная и латеральная пяточные области с периодическими болевыми обострениями, а под синдромом Хаглунда – боль, обусловленную воспалением в ретрокальканеальной сумке, ахилловом сухожилии и поверхностной сумке ахиллова сухожилия, которая может не сопровождаться костным разрастанием.
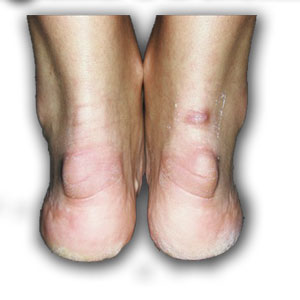
Синдром Хаглунда является одной из частых причин болей в области ахиллова сухожилия и пятки. Диагноз не всегда удаётся поставить по клинической картине, так как многие другие заболевания этой локализации имеют схожую симптоматику, а костная деформация может быть не сильно выражена. Так изолированный ретрокальканеальный бурсит, инсерционный тендинит ахиллова сухожилия, системные заболевания, такие как синдром Рейтера и ревматоидный артрит могут сопровождаться той же симптоматикой. Соответственно и лечение в этих случаях потребуется совершенно иное.
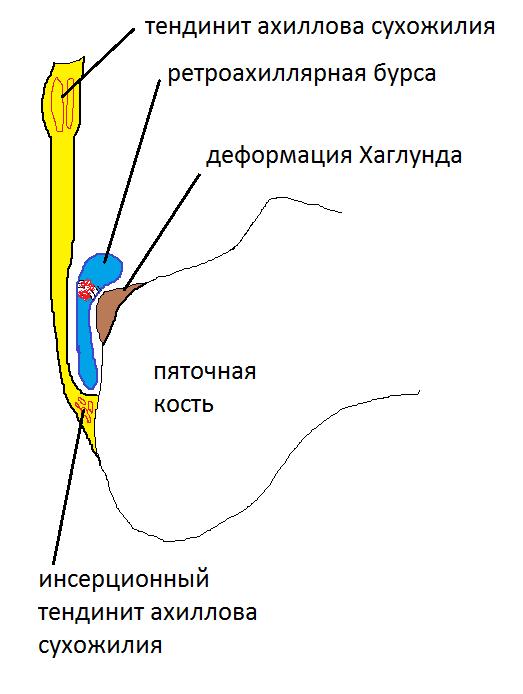
Симптомы болезни Хаглунда.
– «шишка» на задней поверхности пятки.
– боль в области места пикрепления ахиллова сухожилия к пяточному бугру.
-отёчность в нижней трети ахиллова сухожилия и его места прикрепления.
-покраснение в нижней трети ахиллова сухожилия и его места прикрепления.
-все вышеперечисленные симптомы могут наблюдаться как на одной так и на обеих стопах.
Причины болезни Хаглунда.
Высокий подъём, или высокий свод (pes cavus) может быть одной из причин развития болезни Хаглунда. Так как ахиллово сухожилие прикрепляется к задней поверхности пяточного бугра, то изменение горизонтальной оси пяточной кости приводит к его натяжению и избыточному травмированию во время ходьбы.
Из за постоянной травматизации пяточной кости ахилловым сухожилием может развиваться костное разрастание, а ретроахиллярная синовиальная сумка становится воспалённой.
Второй причиной развития болезни Хаглунда может быть ригидное, плотное, укороченное ахиллово сухожилие. К этому могут приводить как анатомические особенности, так и тендинит или тендиноз самого ахиллова сухожилия.
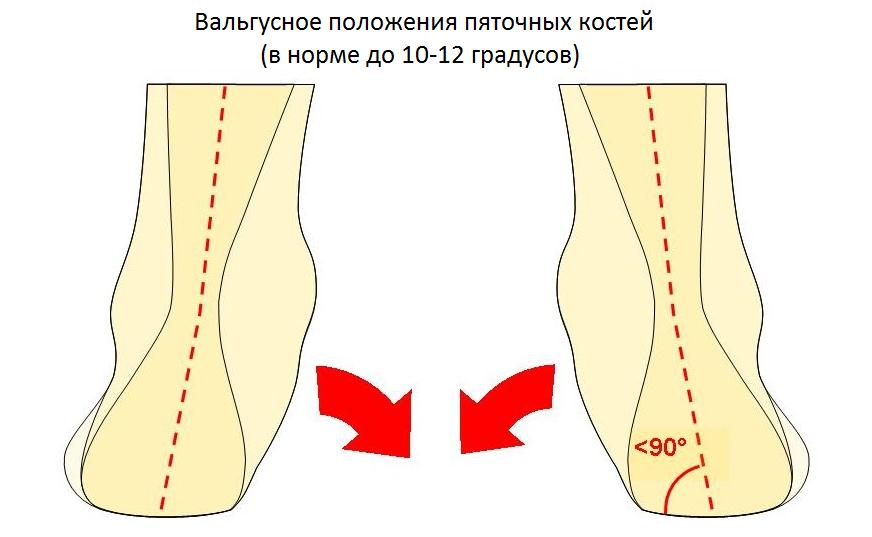
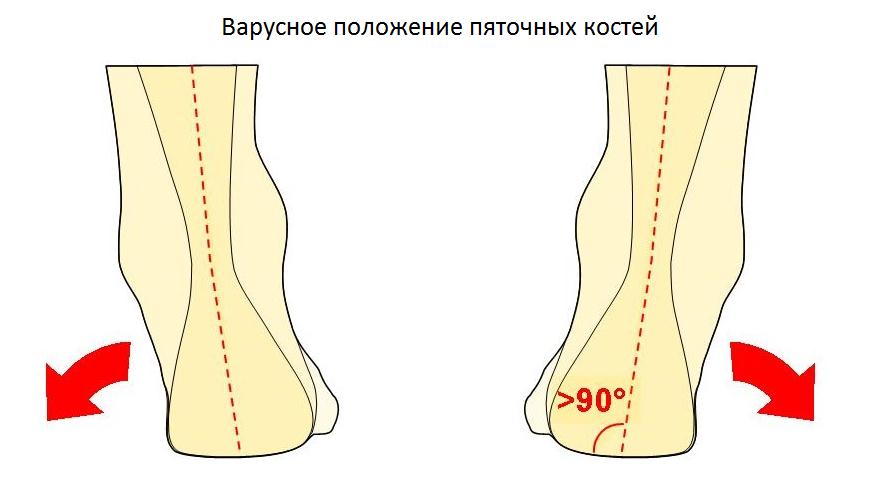
Ещё одной причиной развития болезни Хаглунда является варусное положение пяточной кости. В норме человеческой стопе свойственен небольшой физиологический вальгус, то есть пяточный бугор откланяется немного кнаружи от продольной оси голени.
При варусном положении пяточной кости наружная часть пяточного бугра приходит в конфликт с сильно натянутым и трущимся о него ахилловым сухожилием, что в конечносм счёте приводит к формированию костного остеофита в данной области.
Диагностика болезни Хаглунда.
Диагностика болезни Хаглунда помимо клинической картины включает рентгенографию, УЗИ и в затруднительных случаях МРТ.
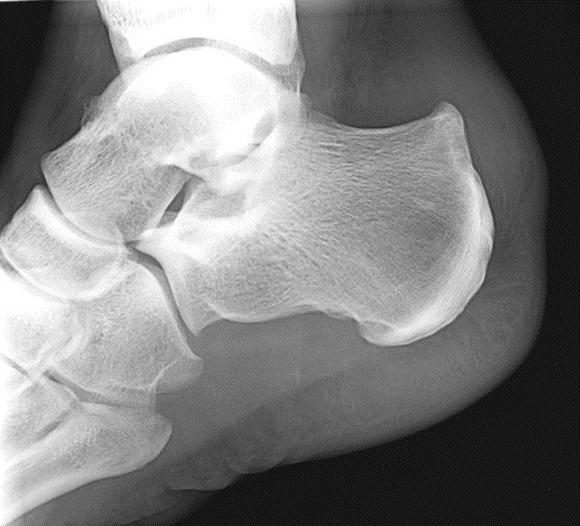
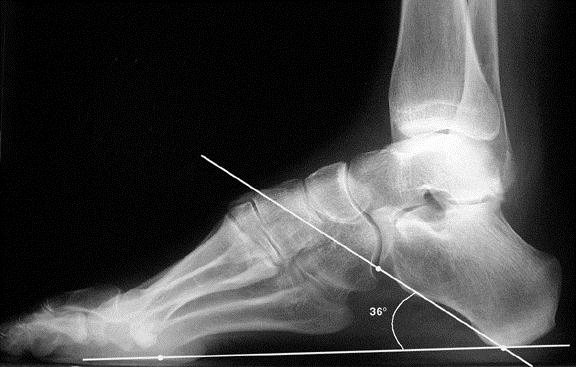
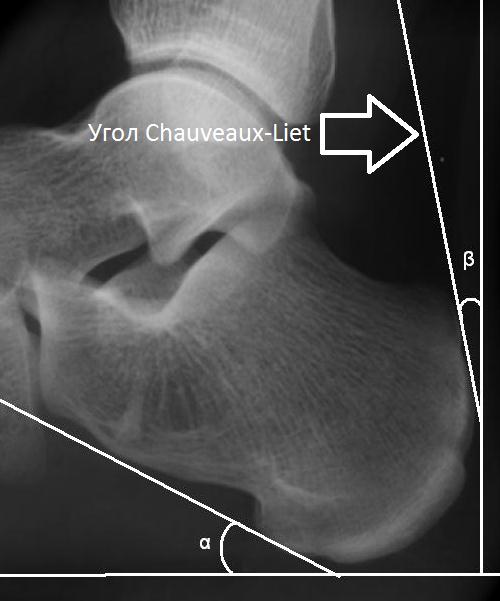
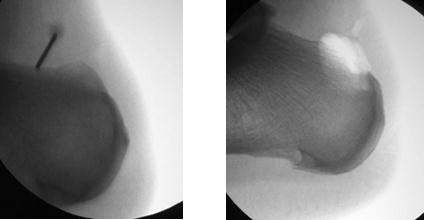
Рентгенография при болезни Хаглунда. При рентгенографии можно обнаружить характерное костное разрастание по задне-наружной поверхности пяточного бугра, исчезновение треугольника Кегера из-за ретроахиллярного бурсита (просветление позади ахиллова сухожилия), утолщение тени ахиллова сухожилия свыше 9 мм на 2 см выше края пяточного бугра из-за тендинита, увеличение угла Chauveaux-Liet меньше 12 °.
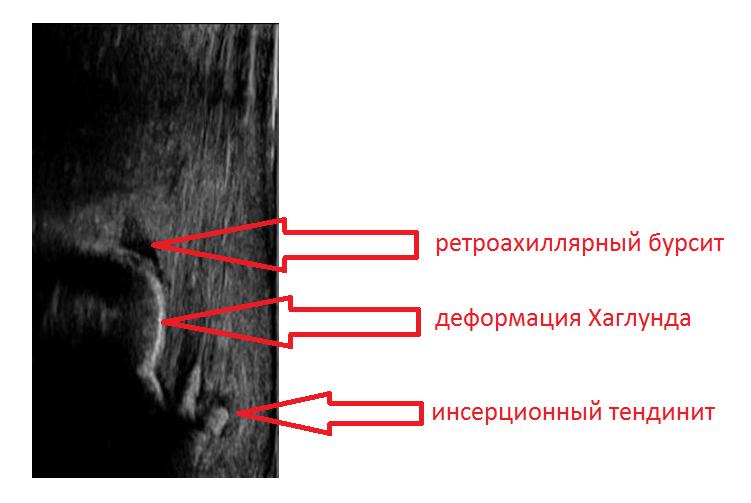
УЗИ (сонография) исследование ахиллярной области позволяет выявить признаки ретроахиллярного бурсита, инсерционного тендинита ахиллова сухожилия и саму деформацию Хаглунда.
МРТ является вспомогательным методом используемым в затруднительных случаях. Позволяет визуализировать утолщение и изменение сигнала в толще ахиллова сухожилия, ретрокальканеальный и ретроахиллярный бурсит, отёк костного мозга в области пяточного бугра. Позволяет дифференцировать болезнь Хаглунда от запущенных случаев инсерционной тендинопатии ахиллова сухожилия и ретроахиллярного бурсита.
Консервативное лечение болезни Хаглунда.
Консервативное лечение направлено на снятие острого воспаления в ретроахиллярной синовиальной сумке и предотвращение её травматизации в будующем за счёт ношения ортопедической обуви. Для купирования болевого синдрома и снятия воспаления может быть выполнено введение ГКС длительного действия в смеси с наропином или маркаином в область ретроахиллярной сумки. Эту манипуляцию можно выполнить под УЗИ контролем, но в большинстве случаев она не представляет никаких трудностей учитывая подкожное расположение ахиллова сухожилия. Нельзя вводить ГКС непосредственно в сухожилие так как это вызовет дегенерацию его волокон и в последующем может привести к его разрыву. После снятия острого болевого синдрома показано ношение обуви на 5 см каблуке с мягким задников или вовсе без него.
Нестероидные противовоспалительные препараты и местная криотерапия также способствуют уменьшению болевого синдрома при остром заболевании. При неэффективности всех вышеуказанных мероприятий может быть применена краткосрочная гипсовая иммобилизация.
Оперативное лечение болезни Хаглунда.
Хирургическое лечение болезни Хаглунда в большинстве случаев сводится к удалению части пяточного бугра которая конфликтует с ахилловым сухожилием, удаления рубцовой ткани в области ретроахиллярной бурсы, синовэктомии дитсальной порции ахиллова сухожилия, а при выраженных изменениях самого сухожилия удаление дегенеративно изменённых тканей и при необходимости его пластика.
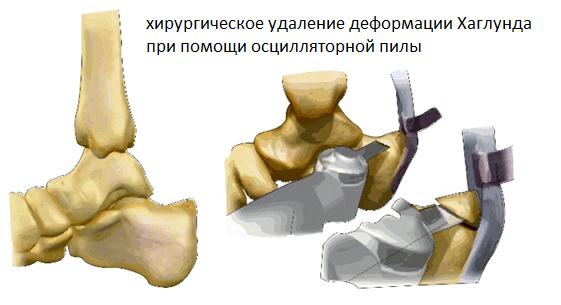
Для выполнения операции может использоваться медиальный, латеральный параахиллярный, трансахиллярный или же эндоскопический малоинвазивный доступ. При выполнении открытого вмешательства резекция деформации осуществляется при помощи осцилляторной пилы и кусачек Люэра. При этом легче проконтролировать полноту резекции как непосредственно визуально так и пальпаторно. Однако 3-4 см разрез выглядит менее косметично и сроки реабилитации составляют от 6 до 12 недель.
Для открытого хирургического лечения болезни Хаглунда используется трансахиллярный или параахиллярный доступ. В клинических исследованиях не получено значимой разницы в функциональных результатах в зависимости от используемого доступа.
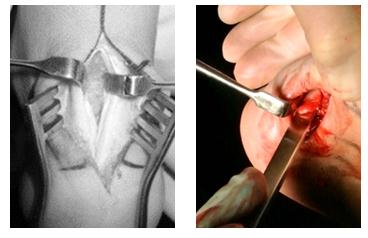
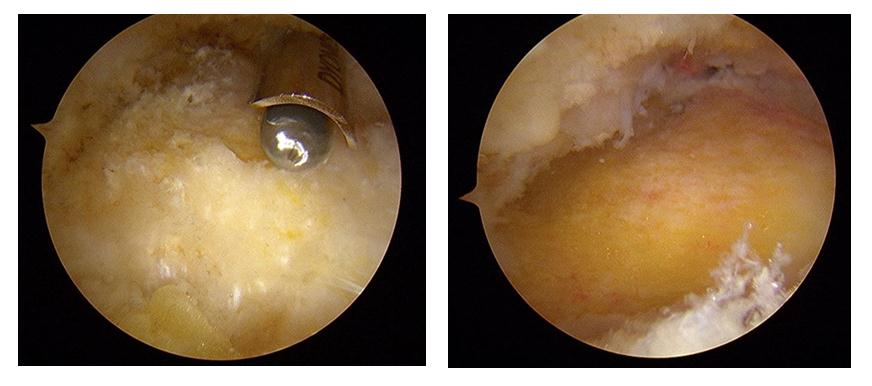
При выполнении эндоскопической кальканеопластики на коже с обеих сторон от ахиллова сухожилия производятся точечные разрезы через которые вводятся камера и инструмент. Диаметр троакаров 4,5 мм, диаметр камеры и инструмента 3,5 мм. Это обеспечивает отличный косметический результат.
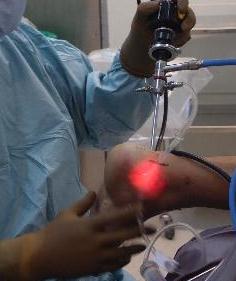
Сначала с латеральной стороны устанавливается артроскоп, затем под визуальным контролем в ретроахиллярную сумку вводится обычная игла, после её позиционирования выполняется второй разрез по игле с медиальной стороны ахиллова сухожилия. В медиальный порт также вводится троакар 4,5 мм, затем производится удаление ретроахиллярной бурсы при помощи абблятора и шейвера для улучшения визуализации.
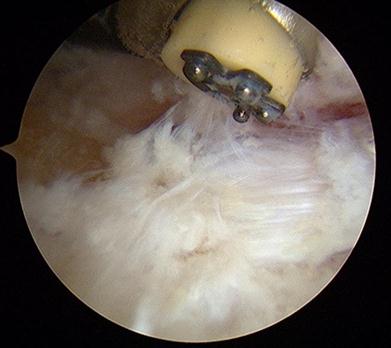
Слой периоста покрывающий деформацию Хаглунда также обрабатывается абблятором. Для определения места и степени импиджмента ахиллова сухожилия стопа переводится в положение максимальной дорсифлексии.
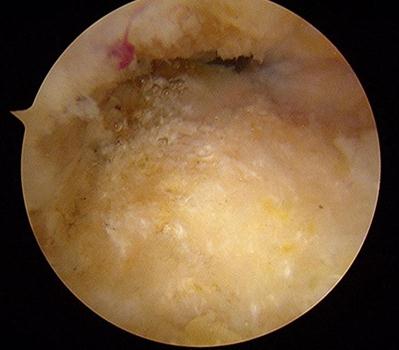
Далее выполняется удаление деформации Хаглунда при помощи артроскопического бура.
Контроль полноты удаления деформации выполняется рентгенологически.
Из положительных моментов эндоскопического вмешательства можно выделить отличный косметический результат, более быструю реабилитацию. Из отрицательных моментов – в некоторых случаях крайне сложно оценить необходимый объём резекции деформации опираясь только на эндоскопическую картину.
Хирургическое лечение при болезни Хаглунда оказывается эффективно в 90 % случаев.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.


