РЕВМАТОЛОГИЯ. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ И ВИСОЧНЫЙ АРТЕРИИТ: ДИАГНОЗ И ЛЕЧЕНИЕ
Для цитирования: Назаренко В. РЕВМАТОЛОГИЯ. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ И ВИСОЧНЫЙ АРТЕРИИТ: ДИАГНОЗ И ЛЕЧЕНИЕ. РМЖ. 1998;16:10.
Ревматическая полимиалгия (РП) и височный артериит (ВА) встречаются преимущественно в пожилом возрасте и рассматриваются как различные проявления гигантоклеточного артериита. J.Jones в 1991 г. предложил следующую классификацию клинических признаков гигантоклеточного артериита:
Системные – недомогание, анорексия, лихорадка, ночные поты, похудание, депрессия.
Миалгические – проксимальная симметричная мышечная боль и скованность при РП.
Связанные с воспалением артерий:
боль, припухлость и эритема над пораженной артерией;
симптомы, связанные с неполной окклюзией артерии;
ишемия и некроз при полной артериальной окклюзии.
РП характеризуется симметричной болью и скованностью мышц в области шеи, лопаток и ягодиц, причем боль и скованность могут быть настолько сильными, что мешают больному встать утром с постели. Днем они значительно ослабевают.
При ВА наиболее часто поражаются поверхностные височные артерии, однако местные признаки воспаления могут выявляться и при обследовании лицевых, затылочных и задних аурикулярных артерий. Головная боль, вызванная частичной окклюзией артерий, может быть настолько сильной, что не позволяет больному лечь, и он вынужден провести всю ночь в кресле. Следующим наиболее частым симптомом окклюзии является боль в нижней челюсти.
Нередким и угрожающим осложнением гигантоклеточного артериита (особенно ВА) является окклюзия центральной артерии сетчатки, задней цилиарной артерии, глазной артерии, артерии сосудистой оболочки глаза. Классическим симптомом является внезапная, безболезненная потеря зрения на один глаз при пробуждении утром. Как для ВА, так и для РП характерен также повышенный риск возникновения ишемических инсультов.
Практически облигатным признаком гигантоклеточного артериита является ускорение СОЭ. Концентрация протеинов острой фазы (особенно протеина С) также повышена, но это не имеет дополнительного значения для диагноза.
РП и ВА приходится дифференцировать с широким кругом заболеваний.
Дифференциальная диагностика РП проводится со злокачественными новообразованиями, цервикальным спондилезом, ревматоидным артритом, заболеваниями соединительной ткани, миеломой, лейкемией, заболеваниями костей, гипотиреоидизмом, милиарным туберкулезом.
Дифференциальная диагностика ВА проводится с заболеваниями полости рта, невралгией n.trigeminus и воспалением придаточных пазух носа, отологическими заболеваниями, сосудистыми заболеваниями сетчатки, другими причинами офтальмоплегии.
Единственным методом исследования, подтверждающим диагноз РП и ВА, остается биопсия височной артерии, при которой выявляют утолщение интимы и уменьшение просвета сосуда и выраженную инфильтрацию стенки гистиоцитами, лимфоцитами, эпителиоидными и гигантскими клетками. Нормальные данные биопсии не исключают диагноза, поскольку поражение артерий не носит сплошного характера. Положительные результаты биопсии выявляются у 60-80% больных с ВА и только у 15-20% больных с РП. Биопсия не только подтверждает диагноз, но также позволяет исключить другие системные васкулиты, такие как узелковый полиартериит и гранулематоз Вегенера.
Основное значение в терапии РП и ВА имеют кортикостероиды, которые обычно дают выраженный клинический эффект уже в течение 48-72 ч и значительно снижают риск потери зрения. В настоящее время рекомендуют назначать преднизолон в начальной дозе 40 мг в сутки при ВА и по15 мг в сутки при РП. После достижения клинического эффекта дозу преднизолона постепенно снижают примерно на 5 мг в неделю. Обычно необходима длительная терапия преднизолоном в поддерживающей дозе 10 мг в сутки. После 2 лет лечения преднизолон удается отменить примерно у трети или половины больных. Подход к лечению РП и ВА остается эмпирическим и требует тщательного наблюдения больных.
Swannell AJ. “Polymyalgia rheumatica and temporal arteritis: diagnosis and management.” BMJ 1997;314:1329-32
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Артериит
Артериит — это воспаление стенок артерий, которое возникает первично вследствие аутоиммунных нарушений либо вторично как осложнение инфекционно-аллергических процессов различной локализации. Заболевание проявляется несколькими синдромами: интоксикационным, кожным, суставным, а также признаками поражения внутренних органов. Для диагностики артериита проводится комплексное обследование, которое включает ангиографию, биопсию тканей, лабораторные исследования (биохимический анализ крови, анализ мочи, иммунограмма). Лечение предполагает иммуносупрессорную, противовоспалительную, антиагрегантную терапию, а также экстракорпоральную гемокоррекцию.
МКБ-10
Общие сведения
Под термином «артериит» понимают группу васкулитов, протекающих с преимущественным поражением артериальных сосудов. Патологии, при которых воспаляется артериальная стенка, чаще всего находятся в компетенции кардиологов и ревматологов, однако с вторичными артериитами могут столкнуться врачи любой специализации. Актуальность проблемы в современной медицине обусловлена ее повсеместной распространенностью, сложностью диагностики, высоким риском жизнеугрожающих осложнений.

Причины артериит
На современном этапе заболевание считается полиэтиологическим, возникающим при сочетании эндогенных нарушений и экзогенных провоцирующих факторов. Ключевым звеном большинства случаев поражения артерий выступают идиопатические аутоиммунные нарушения, повреждения сосудистой стенки при системных болезнях соединительной ткани. К предрасполагающим факторам развития васкулита относятся следующие:
- Отягощенная наследственность. Связь патологии с расовой принадлежностью, а также нередкие семейные случаи заболевания позволяют установить влияние генетических факторов на формирование артериита. Повышенный риск болезни обусловлен носительством определенных генов главного комплекса гистосовместимости (HLA).
- Инфекционные заболевания. В этом случае поражение артерий развивается как осложнение инфекционного процесса любой локализации. Чаще всего предпосылкой артериита выступают бактериальные (стрептококковый фарингит, сифилис, туберкулез), вирусные процессы (грипп, герпетические инфекции, вирусные гепатиты, сыпной тиф).
- Ятрогенные факторы. В качестве триггера манифестации артериита нередко выступает вакцинация, введение сывороток с целью иммунизации или лечения инфекционных болезней, применение некоторых лекарств. При этом негативные последствия являются индивидуальной реакцией организма на препарат, и они не связаны с врачебной ошибкой.
- Прочие причины. Пусковым фактором аутоиммунного процесса изредка выступают экзогенные влияния: повышенная инсоляция, переохлаждение, резкая смена климата и/или часовых поясов. У женщин нарушения иммунной системы нередко провоцируются циклическими гормональными изменениями, беременностью, менопаузой.
Патогенез
В механизме развития артериитов ключевая роль отводится антителам, которые реагируют с компонентами сосудистого эндотелия. К таковым относятся антинейтрофильные цитоплазматические антитела (АНЦА), эндотелиальные клеточные антитела. Также в сыворотке крови больных с воспалениями артерий нередко обнаруживаются антитела к протеиназе-3, миелопероксидазе. Кроме того, происходит гиперэкспрессия фактора некроза опухолей, увеличивается синтез цитокинов.
Патогенез включает инфекционно-аллергический компонент, который проявляется в виде эозинофильной инфильтрации сосудистой стенки, формирования гранулематозного воспаления. На фоне инфекций нередко образуются перекрестные антитела, способные уничтожать не только патогены, но и здоровые клетки сосудистого эндотелия. Немаловажное значение в развитии патологии имеют расстройства в свертывающей системе крови.
Вышеописанные изменения становятся причиной воспалительного процесса в разных отделах артериальной стенки, который завершается структурно-функциональными нарушениями сосудов. В тканях, которые кровоснабжались пораженными артериями, происходят типичные процессы ишемии, нарушения метаболических реакций, потеря функциональности. Патологический процесс приводит к органным нарушениям, специфическим для локализации артериита.
Классификация
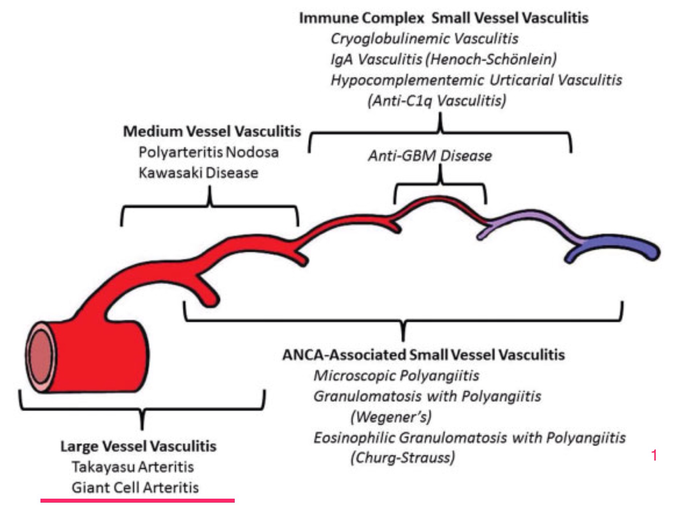
С учетом патогенеза артериит подразделяется на первичный, который возникает при повреждении сосудистой стенки при отсутствии других болезней, и вторичный, имеющий инфекционно-аллергическую природу. По локализации поражения выделяют эндартериит, мезартериит, периартериит и панартериит. В практической кардиологии также применяется следующая классификация:
- Васкулиты крупных сосудов. Патологический процесс поражает аорту и отходящие от нее крупные ветви, в дальнейшем может распространяться на более мелкие сосуды. К этой категории относится артериит Такаясу, гигантоклеточный артериит (болезнь Хортона).
- Васкулиты сосудов среднего калибра. Воспалительные поражения локализованы в висцеральных артериях, кровоснабжающих внутренние органы. Данная группа патологий включает узелковый периартериит, болезнь Кавасаки.
- Васкулиты мелких сосудов. Воспаление развивается в интрапаренхиматозных артериях, артериолах. Самые распространенные варианты: артериит, ассоциированный с антинейтрофильными цитоплазматическими антителами, микроскопический полиангиит, гранулематоз Вегенера.
Симптомы артериита
Клиническая картина разнообразна, поскольку повреждение сосудов возможно в любой зоне тела, и признаки болезни будут соответствовать этой локализации. При этом все типы воспаления артерий имеют общие неспецифические симптомы интоксикации: повышение температуры тела, снижение аппетита, слабость. Зачастую возникает кожный синдром, который включает геморрагическую сыпь, мелкие язвы, некрозы.
К распространенным симптомам артериитов относят мышечные и суставные боли, полинейропатии — локальные или распространенные снижения чувствительности, парестезии, моторные расстройства. В случае воспаления сосудов органов ЖКТ беспокоят боли в животе, диарея, многократная рвота. При поражении мочевыделительной системы наблюдается болезненность в пояснице, снижение количества мочи. Ишемия сердца проявляется нарушениями ритма, давящими болями в груди.
При оценке клинической симптоматики обращают внимание на патогномоничные признаки, которые дают ценную информацию для дифференциальной диагностики. Для артериита Такаясу характерны тяжелые поражения сердца (миокардит, артериальная гипертензия) в сочетании с симптомами патологии ЦНС: неустойчивостью позы и походки, синкопальными состояниями, ухудшением когнитивных способностей.
Для гигантоклеточного височного артериита типично вовлечение в процесс зрительного анализатора: пациенты жалуются на двоение предметов, периодическое затуманивание зрения, боли в глазных яблоках. Важным признаком болезни считается уплотнение и болезненность артерий в височной области, изредка наблюдается покраснение кожи этой зоны. Симптоматика, как правило, дополняется проявлениями поражения коры головного мозга.
Узелковый периартериит относится к артериитам с максимально разнообразной и неспецифичной клинической картиной: при этом заболевании возможны признаки повреждения любых внутренних органов, мягких тканей, опорно-двигательного аппарата. Болезнь Кавасаки характеризуется красной макулярной сыпью, поражением слизистых оболочек, конъюнктивитом. Более половины случаев сопровождаются шейной лимфаденопатией, у 35% больных отмечаются суставные боли.
При гранулематозе Вегенера чаще всего в процесс вовлекаются дыхательные пути, развивается ларинготрахеобронхиальный стеноз, пневмонии, инфаркты легкого. Сходная клиническая картина встречается при эозинофильном гранулематозе (синдроме Чарджа-Стросс). Артерииты, возникающие вследствие поражения сосудов иммунными комплексами, проявляются гломерулонефритом, почечной недостаточностью.
Осложнения
Учитывая полиморфность клинических симптомов артериитов, негативные последствия заболеваний также отличаются большим разнообразием. При вовлечении в процесс коронарный артерий существует риск инфаркта миокарда, жизнеугрожающих аритмий. При повреждении крупных артерий нередко формируются аортальная недостаточность, сердечная недостаточность, а воспаление брюшного отдела аорты чревато мезентериальной ишемией, ишемией нижних конечностей.
Осложнения со стороны нервной системы включают транзиторные ишемические атаки, инсульты, эпилептиформные приступы, атрофию зрительного нерва. Запущенное поражение почек сопровождается развитием аневризм почечных сосудов, инфаркта почки, острой или хронической почечной недостаточности. Со стороны дыхательной системы нередко возникает легочная гипертензия, эозинофильная пневмония.
Диагностика
Обследование пациента начинается со сбора жалоб и анамнеза, что позволяет поставить предварительный диагноз, предположить причины развития артериита. Физикальный осмотр включает оценку кожных покровов и слизистых оболочек, определение основных показателей работы дыхательной, сердечно-сосудистой системы. Для верификации диагноза требуется детальное лабораторно-инструментальное обследование. Применяются следующие методы:
- Инструментальное обследование. Оценка работы сердечно-сосудистой системы проводится с помощью ЭКГ, эхокардиографии, рентгенографии грудной клетки. Для исследования почек выполняется УЗИ, обзорная урография. Изучение структурно-функциональных особенностей головного мозга производится с помощью КТ, МРТ, УЗДГ церебральных сосудов.
- Инвазивные методы диагностики. Для детального изучения состояния артериального эндотелия, нахождения признаков воспаления и тромбоза показана ангиография с контрастированием. Максимальной диагностической значимостью обладает биопсия пораженных тканей вместе с сосудами для морфогистологического исследования.
- Стандартные анализы крови. Лейкоцитоз, эозинофилия, повышенное СОЭ — неспецифические проявления воспалительного процесса. Более информативным считается биохимическое исследование: определение С-реактивного белка, мочевины и креатинина, протеинограммы, печеночных проб. Дисфункция почек выявляется по изменениям в клиническом анализе мочи.
- Иммунологические исследования. Поскольку большинство артериитов имеют аутоиммунную природу, для детальной диагностики расшифровывается иммунограмма. С диагностической точки зрения интересуют наличие АНЦА, антинуклеарных антител, других симптомов системных ревматических болезней.
- Микробиологические тесты. Для обнаружения инфекционных патологий, как провоцирующего фактора воспаления артериальной стенки, необходимы бактериологические исследования (посев мазка из зева, мокроты, мочи, крови). Современными высокоинформативными методиками являются серологические реакции (ИФА, РИФ, РНГА), полимеразная цепная реакция.
Лечение артериитов
Консервативная терапия
Основу терапии артериитов составляют медикаментозные методы, которые направлены на коррекцию иммунологических нарушений, стабилизацию общего состояния больного, предупреждение осложнений. Подбирается персонализированная схема фармакотерапии с учетом вида артериита, наличия сопутствующих патологий. Применяются такие группы препаратов:
- Кортикостероиды. Лекарства первой линии для подавления гиперергических реакций иммунной системы, снижения продукции аутоантител и провоспалительных цитокинов. В зависимости от тяжести состояния назначается пульс-терапия и/или длительная схема приема гормональных препаратов.
- Цитостатики. Медикаменты используются как дополнение к кортикостероидной терапии, чтобы усилить иммуносупрессивный эффект, быстрее достичь клинико-лабораторной ремиссии.
- Биологические препараты. Моноклональные антитела, которые инактивируют провоспалительные факторы, показывают хорошую эффективность для купирования острых симптомов артериита. Подобные лекарства имеют щадящее действие, по сравнению с цитостатиками.
- Антиагреганты. Для коррекции показателей свертывания крови эффективны вазодилатирующие средства, препараты из групп НПВС. С целью ликвидации и профилактики тромбозов рекомендованы лекарства из группы антикоагулянтов.
- Противомикробные средства. Антибиотики, противовирусные, противопротозойные лекарства требуются для ликвидации инфекций, вызывающих вторичный артериит.
При аутоиммунном воспалении артерий для снижения числа циркулирующих иммунных комплексов, аутоантител, цитокинов проводится экстракорпоральное очищение крови. С этой целью применяются методики плазмафереза, криоафереза, каскадной фильтрации плазмы. При почечной недостаточности пациенты переводятся на гемодиализ, который обеспечивает выведение токсических метаболитов из организма.
Хирургическое лечение
Поскольку поражение артерий чревато утолщением их стенки или закупоркой тромбом при критическом снижении кровотока в поврежденном участке сосуда показано хирургическое вмешательство. С учетом локализации стенозированного участка возможно проведение эндартерэктомии, чрескожной ангиопластики, обходного шунтирования. При сопутствующем поражении клапанного аппарата крупных сосудов (аорты, легочной артерии) выполняется замена клапанов.
Прогноз и профилактика
При своевременном выявлении артериита, обеспечении комплексных лечебных мероприятий прогноз благоприятный. С учетом того, что большинство случаев сосудистых воспалений возникает на фоне других патологий, прогноз также определяется степенью тяжести и возможности компенсации основного заболевания. При длительном течении васкулита происходит ишемия пораженных тканей, что снижает шансы на полное выздоровление.
В основе профилактики вторичного артериита лежит ранняя диагностика и терапия болезней, которые могут стать пусковым фактором его развития. Также больным рекомендуется соблюдение противоэпидемических мер, избегание необоснованного приема лекарств, исключение чрезмерной инсоляции. Поскольку этиопатогенез первичного артериита недостаточно изучен, возможна только вторичная профилактика осложнений у пациентов с уже имеющейся патологией.
2. Классификация, дифференциальная диагностика и лечение системных васкулитов у детей и взрослых/ А.Г. Румянцев// Гематология. — 2016. — №5.
3. Современная классификация системных васкулитов/ Т.В. Бекетова// Терапевтический архив. — 2014. — №5.
Височный артериит

Височный артериит – представляет собой воспалительное заболевание средних и крупных артерий. Вообще, подвержены воспалению все артерии организма, но чаще всего болезнь поражает артерии головы и шеи. Именно такая локализация очагов воспаления делает болезнь очень опасной, ведь в числе ее осложнений числятся нарушение кровотока, частичная или полная слепота и даже инсульт.
Кроме того, характерной чертой заболевания является образование гранулем на стенках сосудов, что в следствии может привести к перекрытию просветов артерий и тромбозу.
Чаще всего болезнь развивается после 50 лет, а ее пик припадает на возраст 70 лет и больше. Примечательно, что в группе риска преобладают женщины – согласно статистике, они болеют артериитом в 3 раза чаще, чем мужчины.
Но, к счастью, височный артериит сегодня успешно лечится, что выгодно отличает его от других воспалительных заболеваний организма. И, тем не менее, иметь хотя бы поверхностные знания о причинах, симптомах, способах диагностирования и лечения артериита иногда бывает жизненно необходимо.
На сегодняшний день точные причины возникновения височного артериита неизвестны. Тем не менее, установлено, что важную роль в развитии болезни отыграют естественные процессы старения сосудов и сопутствующего разрушения их стенок, а также генетическая предрасположенность.
Кроме того, в отдельных случаях толчком к развитию височного артериита могут быть перенесенные тяжелые инфекционные заболевания, лечение которых сопровождалось приемом сильных антибиотиков. Помимо этого, воспаление может быть спровоцировано определенными вирусами, которые, попадая в организм, поражают стенки ослабленных артерий.
Первый тревожный симптом, который нельзя оставлять без внимания – внезапное возникновение резкой боли в висках и иррадиационных болей в области языка, шеи и даже плеч.
Явный признак развивающегося височного артериита – пульсирующая боль в висках. Причем, одновременно с болевым симптомом ярко выраженную пульсацию височной артерии можно ощутить при пальпации.
Очень часто приступы боли сопровождаются частичной или полной потерей зрения, которая может длиться от нескольких минут до многих часов. В этом случае речь идет уже о прогрессирующем воспалении артерий и поражении глазных сосудов.
Кроме того, о воспалении височных артерий могут свидетельствовать и второстепенные симптомы, среди которых стоит отметить следующие:
- общее недомогание и приступы слабости;
- заметное снижение аппетита;
- ощущение вялости, апатии или депрессии;
- опущение верхнего века на фоне болезненных ощущений в глазах;
- периодическое ухудшение зрения, двоение в глазах;
- боль в висках, которые заметно усиливаются во время жевания;
- покраснения кожи на висках и лбу;
- болезненность кожного и волосяного покрова головы при касании;
- болезненные ощущения в шее и плечах во время физической активности.
При наблюдении нескольких симптомов височного артериита необходимо обратиться к врачу-ревматологу для немедленного диагностирования заболевания. Последнее включает в себя общий осмотр пациента, сбор анамнеза и, в обязательном порядке, направление на анализ крови (общий и биохимический). Ведь только результаты анализа крови дают возможность постановки предварительного диагноза. Окончательный же диагноз можно поставить только после получения результатов биопсии.
При анализе крови маркирующими являются 2 параметра: СОЭ (скорость оседания эритроцитов) и С-реактивный белок. При протекании воспалительных процессов в артериях оба показатели демонстрируют завышенные значения.
После получения результатов анализа крови, в том случае, когда они показывают высокие значения вышеуказанных параметров, пациенту назначают биопсию, в ходе которой под микроскопом исследуют небольшой фрагмент височной артерии. Важно отметить, что при подозрении на височный артериит проведение биопсии имеет определяющее значение, ведь очень часто похожая симптоматика может быть признаком совершенно другой болезни. Так, очень важно дифференцировать артериит с ревматической полимиалгией, артритом и даже онкологическими заболеваниями.
Височный артериит: как не потерять зрение?
Ухудшение зрения, ведущее к слепоте, могут вызывать не только офтальмологические, но и аутоиммунные болезни. Одним из таких заболеваний, которое напрямую отражается на зрительной функции, является височный артериит. Что это за патология, как ее можно диагностировать и лечить, расскажем в этой статье.
Височный, или гигантоклеточный артериит — что это за болезнь?

Височный артериит является разновидностью васкулита и представляет собой аутоиммунное воспаление, при котором поражаются крупные и средние артериальные сосуды. Преимущественно при данной патологии страдают глазные, височные и позвоночные артерии.
Данное заболевание имеет несколько наименований: болезнь Хортона, гигантоклеточный темпоральный и височный артериит. Первое название патология получила по имени врача, который впервые описал ее в 30-е годы 20 века. Височным артериитом болезнь называют потому, что она почти всегда поражает височную артерию и характеризуется сильной болью в висках.
Патология распространена среди скандинавов и жителей северной части Европы. По статистике, на 100 тысяч человек приходится в среднем 25 людей с болезнью Хортона. Среди азиатов, японцев и населения арабских стран артериит встречается гораздо реже (не более 2 заболевших на 100 тысяч человек).
Заболеванию подвержены в основном пожилые люди старше 50 лет, при этом пик патологии приходится на 70-летний возраст. Представительницы женского пола страдают височным артериитом чаще, нежели мужчины.
Гигантоклеточный артериит — по какой причине возникает?
Аутоиммунный характер болезни означает, что воспаление вызвано нарушениями функционирования собственной иммунной системы человеческого организма. Точные причины заболевания до сих пор не установлены, но предполагается, что спровоцировать болезнь могут вирусы гриппа, герпеса, гепатита. Зачастую болезнь Хортона развивается именно после перенесенных инфекционных заболеваний. Предполагается, что патогенные микроорганизмы могут изменять антигены в клетках нашего организма, тем самым превращая их в чужеродные для нашего иммунитета. Для борьбы с изменившимися клетками защитная система организма вырабатывает антитела, которые могут прикрепляться к сосудистым стенкам и действовать на них разрушительно. Таким образом в артериальных сосудах образуются очаги воспаления, где возникают клеточные скопления.
Ряд ученых склоняются к тому, что болезнь может иметь генетические предпосылки: установлено, что многие больные являются носителями одних и тех же генов.

Симптомы височного артериита
Точно определить, что у пациента височный артериит, позволяет диагностика, проведенная врачом. Поводом для обращения к специалисту могут служить три категории симптомов — общие, сосудистые и зрительные.
- Общая симптоматика.
При артериите может наблюдаться лихорадка, высокая утомляемость, плохой сон, снижение веса, болезненные ощущения в мышцах и суставах. Характерным признаком является сильная головная боль преимущественно в височной зоне. Она может распространяться на одну или обе половины черепа, сопровождается пульсацией, усиливается к ночи. Интенсивность головной боли может увеличиваться по мере развития заболевания. Иногда наблюдаются болезненность кожных покровов в области головы, онемение в лицевой зоне, боль при жевании.
- Сосудистые симптомы.
При данной патологии артерии в области висков, темени становятся более плотными, болезненными, легко обнаруживаются при пальпации. При прогрессировании патологии эти артериальные сосуды перестают пульсировать. При поражении внутренней сонной артерии у пациента может возникать ишемический инсульт — нарушается кровообращение в области головного мозга, что приводит к повреждению тканей и, как следствие, к нарушению мозговых функций. Реже при артериите происходит поражение других крупных артериальных сосудов с аналогичными симптомами.

- Симптомы со стороны зрительного аппарата.
Характерными признаками болезни являются также различные поражения глаз. В частности при артериите происходит нарушение кровоснабжения в артериальных сосудах, которые расположены рядом с глазным яблоком и связаны со зрительным нервом. В результате человек может заметить у себя резкое ухудшение зрения, особенно периферического, и выпадение зрительных полей. В 30% случаев зрение ухудшается на обоих глазах.
Могут наблюдаться и другие симптомы: двоение в глазах, болевой синдром, «затуманенность» изображения. Заметив у себя подобные признаки, нужно как можно раньше обратиться к врачу.
Специалисты говорят о том, что необратимые нарушения в зрительном нерве происходят спустя несколько месяцев после начала заболевания. Поэтому если при височном артериите диагностику провести как можно раньше и вовремя начать лечение, то можно сохранить пациенту зрение.
Как проводится диагностика заболевания?
Поскольку при болезни Хортона наблюдаются симптомы как со стороны зрительной, так и со стороны сосудистой системы, то у многих людей возникает вопрос — какой врач должен проводить диагностическое обследование?
Обычно при подозрении на височный артериит проводится комплексная диагностика, которая включает осмотр терапевта, обследование офтальмолога и невролога, целую серию лабораторных, ультразвуковых и прочих исследований.
Анализ крови у больных артериитом зачастую показывает повышение количества лейкоцитов, гипохромную анемию, увеличение СОЭ. Окулист во время обследования может выявить снижение остроты зрения, диплопию, сужение зрительных полей, изменения глазного дна. Во время неврологического осмотра и дополнительных обследований (ультразвуковой диагностики сосудов, магнитно-резонансной и компьютерной томографии головного мозга, ангиографии мозговых сосудов) можно установить наличие сосудистых патологий.
Результаты биопсии височной артерии при наличии болезни могут показать утолщение стенок сосудов, образование в них узелков и гигантских клеток, появление тромбов и суженный просвет артерии. Но иногда биопсия не дает характерной картины даже при наличии заболевания. Это объясняется тем, что артерии поражаются не по всей длине, а отдельными сегментами и, соответственно, исследование может быть проведено на неповрежденном участке, что и дает ложноотрицательный результат исследования.

Американская Ревматологическая Ассоциация приняла ряд диагностических критериев височного артериита. В этот перечень входят:
- возраст старше 50 лет;
- специфичный характер головной боли;
- патологические нарушения височных артериальных сосудов;
- уровень СОЭ в крови, превышающий 50 мм/ч;
- типичные для болезни Хортона результаты гистологического исследования материала, полученного при биопсии височной артерии.
Если у пациента выявлены хотя бы три из пяти перечисленных признаков, то ему будет поставлен диагноз «гигантоклеточный артериит».
Как лечится болезнь Хортона?
Если пациенту поставили диагноз «височный артериит», лечение следует начинать незамедлительно. Как правило, его назначает и проводит врач-ревматолог. Цель терапии — остановить некорректное функционирование иммунной системы, которое и вызывает повреждение сосудов. Для этого назначают прием глюкокортикостероидных препаратов. На начальном этапе пациенту прописывают гормоны в дозе, которая сопоставима с уровнем сосудистых повреждений и осложнений со стороны зрительного аппарата. Если в процессе диагностики выявлено резкое, острое падение зрения, то может быть назначена так называемая пульс-терапия — краткосрочное введение пациенту ультравысоких доз кортикостероидов. Через месяц или позже от начала лечения (на усмотрение врача) дозу постепенно уменьшают до поддерживающей. Обычно продолжительность терапии при гигантоклеточном артериите составляет два года. Отменить лечение врач может в том случае, если отсутствуют признаки болезни в течение шести месяцев поддерживающей терапии.

Если же лечение кортикостероидными гормонами не принесло ожидаемого результата или у пациента проявились серьезные побочные эффекты, врач может назначить в качестве альтернативы цитостатические препараты, которые блокируют или замедляют рост клеток.
Симптомы болезни лечат при помощи противовоспалительных, сосудорасширяющих медикаментов и антикоагулянтов.
Височный артериит поражает преимущественно пожилых людей, которые страдают в том числе другими хроническими болезнями, когда есть возрастные нарушения обмена веществ. Чтобы терапия не навредила состоянию других органов и систем, в процессе лечения врач контролирует работу печени, уровень минерального обмена пациента, чтобы вовремя заметить признаки остеопороза или печеночной недостаточности. Также параллельно с лечением проводится профилактика возникновения язвы 12-перстной кишки и желудка, осуществляется контроль уровня сахара в крови. Если у пациента будет развиваться острый тромбоз в зоне поражения, то специалист может назначить операцию.
Нужно понимать, что полностью вылечить аутоиммунное заболевание на сегодняшний день невозможно. Однако своевременно начатая и правильно подобранная терапия блокирует или значительно замедляет процесс воспаления, помогая предотвратить опасные осложнения в виде инсультов, инфарктов, полной утраты зрения.

Прогноз улучшения состояния сосудов, сохранения зрительной функции является благоприятным, если терапия начата на раннем этапе. Поэтому не стоит подвергать себя риску и затягивать с визитом к врачу, если у Вас часто болит голова в височной зоне, двоится в глазах или наблюдаются другие признаки болезни Хортона.
Гигантоклеточный артериит (ГКА).
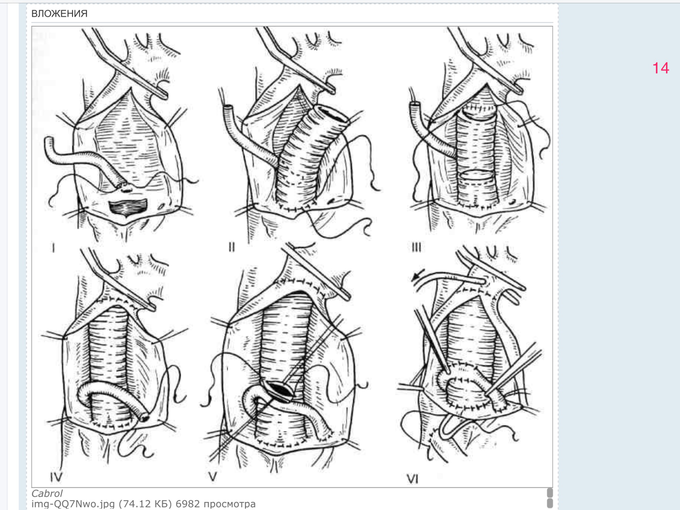
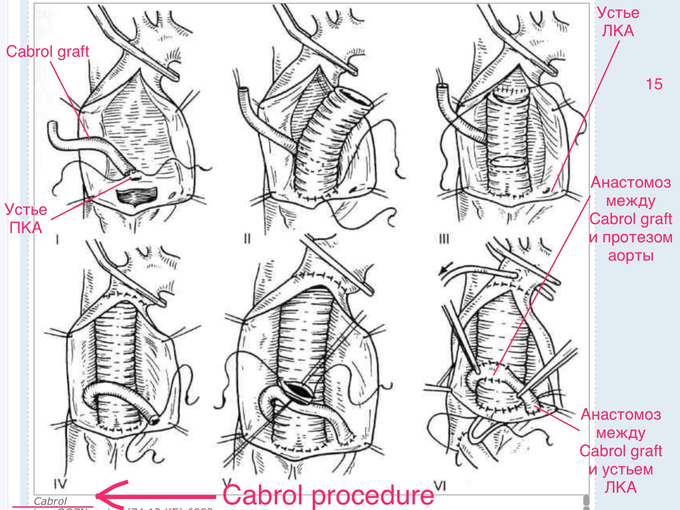
Он же – “височный артериит”. Эпоним – “болезнь Хортона” (“Horton’s disease”). Поражает артерии крупного и среднего калибра (в наиболее характерной презентации – височные артерии), и поэтому, в классификации Chapel Hill, занимает ту же нишу, что и болезнь Такаясу. (Скриншот 1
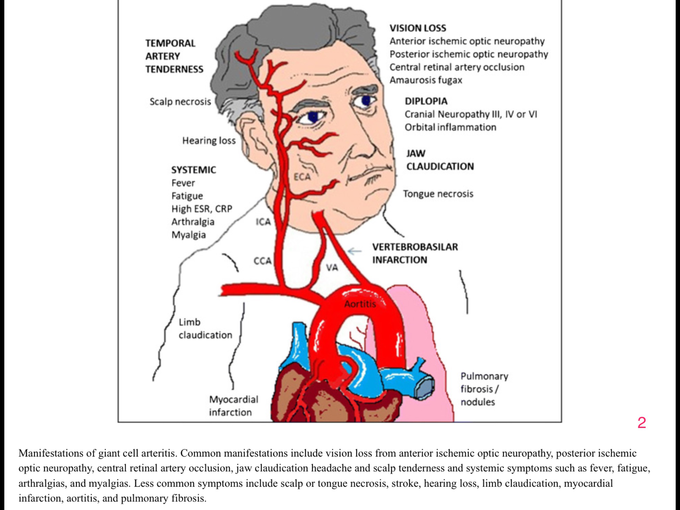
ГКА встречается чаще, чем Такаясу, и является самым частым системным васкулитом у взрослых, поражая до 1% женщин и 0,5% мужчин. Болеют пожилые, старше 50, пик – между 70 и 79 годами. ГКА – это воспаление, поэтому лабораторные маркеры воспаления будут положительными. Морфологически, ГКА проявляется утолщением стенок артерий и сужением их просвета. Гемодинамически – нарушением кровотока. Опасен осложнениями – потерей зрения и инсультом. В более мягких вариантах, проявляется головными болями, миалгиями, лихорадками, диплопией, и т.п. (Скриншот 2
Чаще страдают европеоиды, наиболее часто – скандинавы и их потомки. (Скриншот 3
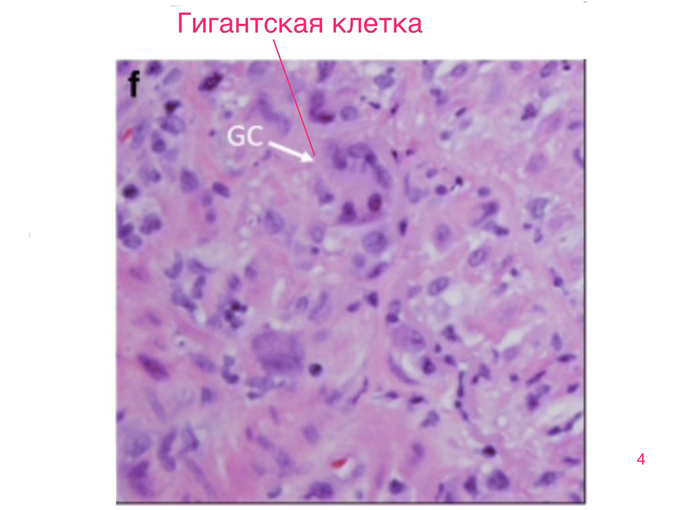
Название “гигантоклеточный артериит” – описательное, и отражает особенности его патогенеза, для которого характерно слияние лейкоцитов из группы макрофагов в гигантские многоядерные клетки. (Скриншот 4
ГКА является аутоиммунным заболеванием. Триггерный механизм неизвестен, однако иммунопатогенез изучен неплохо. Чтобы в этом убедиться, достаточно взглянуть сюда
В упрощённом виде, патогенез ГКА может выглядеть так (скриншот 5
Пишут, что важную роль в инициировании иммунологических реакций, при ГКА, играют Т-лимфоциты (Т-cells). Это те самые, которые, при появлении в организме чужеродного антигена, подают своим “иммунологическим коллегам” сигнал: “Обнаружено несанкционированное вторжение!”, и передают им “параметры нарушителя” – копии чужеродного белка. “Коллег” у Т-лимфоцитов немало: В-лимфоциты, дендритные клетки, макрофаги, гранулоциты, NK-клетки, и т.п. Между собой, они “общаются” примерно так же, как мореплаватели, терпящие кораблекрушение – с помощью “бутылок с записками”. Роль таких бутылок играют биологически активные молекулы – цитокины (интерлейкины, хемокины, интерфероны, и т.п.). Их называют “химическими сигналами”, а этапы передачи информации называют “сигнальными каскадами”. Этих каскадов уже обнаружено несметное количество, и постоянно открываются новые.
Иногда Т-лимфоциты могут ошибиться, и принять за чужака какой-нибудь белок своего организма. Например, белок стенки артерии. В этом случае, “обезумевшая” иммунная система яростно набрасывается на свои же собственные артерии, стараясь их уничтожить. В разрушенных тканях, естественно, возникает воспалительная реакция, и активизируются репаративные процессы. Клинически, это проявляется утолщением артерии. (Скриншот 6
Сонографически – симптомом “хало”. (Скриншот 7
Гистологически – гиперплазией интимы и других слоёв стенки артерии. (Скриншоты 8, 9
До недавнего времени, биопсия считалась “золотым стандартом” диагностики ГКА (скриншот 10
Однако, сейчас её “потеснили” визуализирующие методы. Европейская Антиревматическая Лига (European League Against Rheumatism, EULAR), в своём гайде от 2018 года, называет основным методом диагностики ГКА ультразвуковое исследование (Скриншот 11
Самым важным сонографическим признаком ГКА считается симптом “хало”. Настолько важным, что даже была разработана система градуирования толщины “хало” и суммирования градаций “хало” на разных артериях. (Скриншот 12
Правда, нам напоминают, что “хало” встречается не только при ГКА, но и при других нозологиях, таких как атеросклероз, амилоидоз, остеомиелит, лимфома, нейросифилис, грануломатоз, сепсис, и т.п. (Скриншот 13
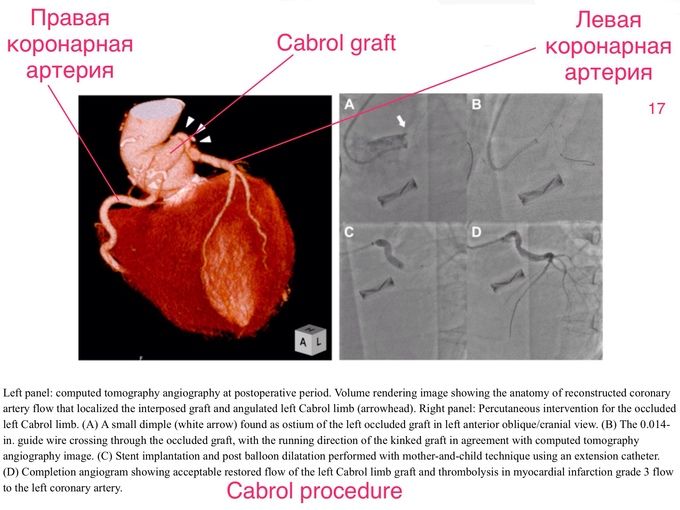
Ещё немножко сонограмм с ГКА (скриншоты 14,15,16,17
Вот ещё неплохая обзорная статья по ГКА
Об остальных васкулопатиях – в следующих сериях.
Напоминаю, что в тексте могут самопроизвольно возникать искажения, а иллюстрации, из разных постов, могут самопроизвольно меняться местами. Модераторы объясняют это техническим несовершенством сайта. В любом случае, я буду стараться исправлять искажения, по мере их выявления.
РS. Если кому интересно, то расшифровка этой схемы-комикса
может звучать примерно так:
По неизвестной причине (предположительно, инфекционной) активируются “незрелые” дендритные клетки (это лейкоциты, которые первыми реагируют на чужеродный белок (антиген), поглощают его, нарезают на куски, и потом эти куски (эпитопы) “презентуют” Т-лимфоцитам, поскольку те не способны самостоятельно распознавать антигены в их нативном виде). Активированные (“созревшие”) дендритные клетки выделяют хемокины (CCL18–21), которые активируют (“рекрутируют”) группу Т-лимфоцитов -хелперов ( CD4+). Кроме того, дендритные клетки выделяют ещё и интерлейкин-12 (IL-12 ), который воздействует на уже упомянутые активированные (“рекрутированные”) Т-лимфоциты, стимулируя их дифференцироваться в клетки “Th1”, которые вырабатывают интерферон гамма (INF-γ). Интерферон гамма влияет на гладкомышечные клетки, стимулируя их вырабатывать определённые цитокины (на схеме, они не названы), которые воздействуют на моноциты, трансформируя их в макрофаги. Эти макрофаги вырабатывают матриксную металлопротеиназу MMP-2, которая разрушает эластин, являющийся конструктивным элементом медии сосудов. Кроме того, эти же макрофаги выделяют химически активные ионы кислорода, которые повреждают фосфолипиды, являющиеся конструктивным элементом клеточных мембран. [В принципе, это, наверное, оксидативный стресс? Да?] Это тоже способствует некрозу клеточной стенки. Кроме того, под влиянием всех этих цитокиновых пертурбаций, гладкомышечные клетки и сами начинают выделять матриксную металлопротеиназу (MMP-9), которая дополнительно разрушает эластин. И это ещё не всё. Под действием того же гамма-интерферона, гладкомышечные клетки выделяют ещё одну группу цитокинов (CXCL10–11), которые “рекрутируют” Т-лимфоциты другой клеточной линии (CD8+), побуждая их вырабатывать цитотоксичный перфорин, который разрыхляет клеточные мембраны.
А параллельно с этим, часть моноцитов, под действием всё того же гамма-интерферона, превращается не в обычные макрофаги, а в “гигантские многоядерные клетки” (которые и дали название этому варианту васкулита).
И вот вся эта орава – макрофаги, повреждённые гладкомышечные клетки и гигантские клетки дружно вырабатывают тромбоцитарный фактор роста (PDGF) – мощный стимулятор репарации тканей, вызывающий гиперплазию интимы. А фактор роста эндотелия сосудов (VEGF), вырабатываемый гигантскими клетками способствует неоангиогенезу, чтобы питать всю эту разросшуюся клеточную массу.
РРS. Конечно, эта схема крайне упрощена, поскольку адаптирована под восприятие иммунологической тематики неиммунологами. Тем не менее, она даёт некоторое представление о процессах, происходящих в клеточной стенке. Возможно, это полезно, поскольку некоторые элементы этих биохимических “каскадов” могут повторяться и в других патологиях. Например, матриксные металлопротеиназы играют существенную роль в процессах ремоделирования сосудистой стенки при варикозной болезни ног.
Темпоральный Артериит: Причины, Диагноз и Лечение
Кровеносные сосуды в голове, называемые темпоральными артериями, страдают от темпорального артериита. Это вызывает симптомы, которые включают длительную головную боль.
Состояние диагностируется в основном у людей среднего возраста после 50 лет. Шансы заболеть темпоральным артериитом растут с возрастом.
Различные страны имеют разные показатели заболеваемости, а темпоральный артериит в два-три раза чаще влияет на женщин, чем мужчин.
Лечение важно, потому что без него некоторые случаи приводят к потере зрения.
Что такое темпоральные артерии?

Тяжелые головные боли являются одним из основных симптомов темпорального (височного) артериита.
Есть две височные (темпоральные) артерии, по одной на каждой стороне головы. Каждая из них проходит часть черепа, которая находится над и вокруг уха. Обе артерии проходят спереди уха.
Темпоральные артерии являются важными, и отходят от двух основных источников крови к голове от сердца.
В то время как обычно поражаются темпоральные артерии, темпоральный артериит является заболеванием, которое может также влиять на другие средние и большие артерии. Они также обычно находятся в голове и шее.
Темпоральный артериит также известен как гигантоклеточный артериит. Его иногда называют краниальным артеритом и когда-то называли болезнью Хортона.
Симптомы темпорального артериита
Основными симптомами темпорального артериита являются:
Боль тяжелая и длительная. Обычно она происходит в области головы, где находятся артерии.
Другие симптомы включают:
- Чувствительность висков
- Общая усталость и слабость
- Боль, связанная с ртом, особенно поражающая челюсть
- Боль, поражающая язык, горло или лицо
- Боль или припухлость головы
- Размытое зрение или двоение в глазах
С любым из этих симптомов нужно обратиться к врачу для диагностики и лечения. Важно знать, вызвана ли головная боль и другие симптомы темпоральным артериитом или чем-то еще.
Осложнения темпорального артериита

Помутнение зрения и даже слепота могут возникать в результате темпорального артериита.
Наиболее серьезной проблемой, которая может быть вызвана темпоральным артериитом, является слепота. Однако потеря зрения из-за этого состояния встречается редко.
Это осложнение может возникнуть, если васкулит влияет на артерию, которая снабжает глаз.
Если лечение височного — темпорального артериита начато до какого-либо воздействия на зрение, риск слепоты, происходящий позже, уменьшается до 1 процента или ниже.
Другие осложнения, связанные с артериями, такие как чрезмерный отек, также могут возникать в редких случаях.
Диагностика височного — темпорального артериита
Важно посетить врача с любыми симптомами, которые могут быть вызваны темпоральным артериитом.
Врачи начинают следить за описанными симптомами. Они задают вопросы и изучают другие возможности. Они также проведут физическое обследование.
Если врач считает, что это темпоральный артериит, он должен сразу начать лечение.
Диагноз проясняется лабораторной диагностикой, анализирующей образец стенки артерии. Часть артерии удаляется под местной анестезией. Также могут быть назначены анализы крови.
Что такое гигантские клетки?
Гигантоклеточный артериит — другое название темпорального артериита. Это связано с тем, что может произойти с покрытием артерий. Во многих случаях темпорального артериита воспаление кровеносных сосудов стенок проявляет образование «гигантоклеточных» поражений.
Гигантские клетки — это многочисленные иммунные клетки, слившиеся вместе. Эти иммунные клетки представляют собой тип лейкоцитов.
Тем не менее, темпоральный артериит включает в себя другие иммунные клетки и биологические особенности воспаления. Таким образом, он не всегда вызывает эти гигантоклеточные поражения.
Гигантоклеточные поражения образуют в около половине случаев темпорального артерита. В результате состояние может быть диагностировано без обнаружения гигантских клеток.
Причины темпорального артериита
Почему некоторые люди развивают темпоральный артериит, не полностью понятно. Также непонятно, почему некоторые группы подвергаются более высокому риску, чем другие.
Старение является фактором риска, хотя непонятно, почему. География, сезонные факторы и вирусы также связаны.
Очень немногие случаи связаны с такими причинами, как аллергическая реакция на наркотики или токсины. В Национальном институте сердца, легких и крови говорится, что заболевание иногда может быть связано с вышеуказанными причинами, добавив, что есть вероятность того, что недавняя или продолжающаяся инфекция вызовет приступ.
Темпоральный артериит и ревматическая полимиалгия
Ревматическая полимиалгия — это форма воспаления, которая поражает все тело. Это вызывает мышечную боль. Подобно темпоральному артерииту, она также чаще встречается у людей старше 50 лет и затрагивает больше женщин, чем мужчин.
По данным исследования Arthritis Research UK, около 1 из 5 случаев ревматической полимиалгии сопровождаются темпоральным артеритом.
Эксперты также подсчитали, что до 60 процентов людей с темпоральным артериитом проявляют симптомы ревматической полимиалгии.
Темпоральный артериит и системный васкулит
Системный васкулит связан с темпоральным артериитом просто потому, что воспаление артерий головы является одной из форм васкулита.
Системный васкулит — это совокупность различных расстройств. Все они связаны с воспалением и повреждением стенок кровеносных сосудов, что может привести к гибели ткани.
Различные типы классифицируются и лечатся в зависимости от размера кровеносного сосуда — большого, среднего или малого — и области действия, например, на орган.
При темпоральном артериите пораженные артерии являются средними, и глаз подвергается риску.
Общий метод лечения темпорального артериита одинаковый для всех форм васкулита.
Почему у некоторых выше вероятность темпорального артериита
Люди с североевропейским наследием демонстрируют более высокий риск развития темпорального артериита.
Одно исследование по темпоральному артериту в США показало, что население Миннесоты, в основном состоящее из людей с североевропейскими предками было подвержено этому заболеванию.

«Гигантские клетки» образуются из многочисленных иммунных клеток, сливающихся вместе.
Точная причина этого более высокого уровня для североевропейского фона не полностью понятна.
Изучая графство Олмстед, в частности, исследователи обнаружили, что этот показатель здесь был выше, чем в Швеции, стране с одним из самых высоких показателей темпорального артериита.
За 50-летний период исследование показало, что за это время на каждые 100 000 человек приходилось почти 20 случаев. Авторы сравнили это с показателями в Средиземноморском регионе, где темпоральный артериит находится на самом низком уровне в северной Италии. Там уровень составляет 6,9 на каждые 100 000 человек.
Авторы писали, что разделение с севера на юг было «вызывающим озабоченность экологическими причинами, но могло также отражать генетическое или этническое влияние».
Однако уровни темпорального артериита могут быть поставлены в перспективу. Например, специалисты по статистике, которые классифицируют то, какие раки редко встречаются, используют для редких раковых заболеваний показатель 6 на 100 000 человек.
Таким образом, средние показатели темпорального артериита в популяции в целом относительно низкие — хотя они значительно выше у пожилых людей. В то время как эта цифра удваивается в таких группах, как графство Олмстед, это все равно вдвое меньше, чем среди населения в целом.
Лечение темпорального артериита
Обычно врач начнет лечение сразу. Высокие дозы кортикостероидных препаратов — это лечение темпорального артериита, и оно предотвращает такие осложнения, как потеря зрения.
Лекарство должно быть назначено до подтверждения диагноза. Докторам первичной медицинской помощи рекомендуется выдавать рецепт, а не ждать биопсии.
Затем лечение может быть передано специалистам. Независимо от того, какие врачи участвуют в лечении темпорального артериита, терапия стероидами является долгосрочной. Однократно суточная доза от 40 до 60 миллиграммов, постепенно уменьшается через несколько недель.
Если подозревается потеря зрения, назначается препарат, называемый преднизолоном. В противном случае препарат, называемый преднизоном, обычно должен приниматься более 2 лет. Ежедневно низкие дозы аспирина также рекомендуются в качестве профилактики сгустков крови.