Панкреатит у взрослых: симптомы, причины, лечение
Болевые ощущения в поджелудочной области свидетельствуют о воспалительном процессе, на фоне которого может развиваться панкреатит. Поджелудочная железа отвечает за пищеварительную систему, является второй после печени по размеру железой. Этот орган отвечает за выделение панкреатического сока, содержащего больше 30 различных ферментов. Панкреатический сок попадает в двенадцатиперстную кишку. Чтобы не разрушить ткани, первоначально сок вырабатывается в неактивной форме. После, при взаимодействии с желчью, неактивная форма переходит в панкреатический сок. Если желчь попадает в панкреатический поток, это приводит к разрушению поджелудочной железы, развитию различных заболеваний. В результате самостоятельного переваривания желез развивается некроз тканей, провоцирующий развитие панкреатита.
Причины возникновения
Причина развития панкреатита поджелудочной железы чаще всего кроется в желчнокаменной болезни – камни влияют на отток желчи. На развитие заболевания влияет и питание, однообразный рацион, отсутствие режима питания, вредная пища. Если у пациента диагностировали патологию, если он употребляет чрезмерное количество спиртных напитков, это приведет к развитию панкреатита, а если своевременно не начать лечение, болезнь перерастет в острую, а потом в хроническую форму.
К заболеванию расположены пациенты, попадающие под такие критерии:
- лишний вес;
- вредные привычки, включая курение;
- неправильное питание;
- повышенная чувствительность организма к еде;
- прием медицинских препаратов длительное время.
На фоне указанных критериев возникает панкреатит поджелудочной железы. Причиной развития хронического панкреатита являются вирусы, инфекции, бактерии, к примеру, гепатит C.
К основным факторам, влияющим на развитие заболевания нужно отнести:
- строение потоков железы;
- травмы, в результате которых пострадала поджелудочная железа;
- особенности поджелудочной железы;
- особенности кровоснабжения;
- анатомические особенности.
Также нужно выделить и такие причины прогрессирования острого панкреатита:
- глисты;
- заболевания, воспалительные процессы двенадцатиперстной кишки;
- нарушенный обмен веществ;
- опухоли;
- сбои в гормональном фоне.
В зоне риска люди возрастом от 40 до 60 лет. Если панкреатит диагностировали у маленького ребенка – это врожденный порок.
Симптомы и признаки

Симптомы панкреатита моно определить не сразу, такой диагноз доктор поставит только после обследования. Первые признаки панкреатита имеют общий характер, среди них:
- тошнота;
- рвота;
- повышенная температура тела;
- вздутие живота;
- расстройство желудка.
Если своевременно не обратить на эти проявления внимания, к симптомам панкреатита у взрослых добавляются сильные болевые ощущения.
К симптомам хронического панкреатита (подходят и для острой формы) относят:
- сильные болевые ощущения в подложечной области, отдающие в левую лопатку;
- желчь, выходящая вместе со рвотой;
- кожный покров приобретает желтый оттенок.
Острый панкреатит сопровождается вздутием живота, изжогой, на теле могут появиться пятна синего цвета, в области пупка появятся следы кровоизлияния. Пациенты жалуются на боль слева в области верхнего отдела желудка и посередине. Эта боль при запущенной форме может отдавать в спину. При хроническом панкреатите болевые ощущения могут менять характер, например, частота болей уменьшится, взамен появятся схваткообразные боли около пупка. Вместе с калом будут выходить слизистые массы. Так как в кишечнике будет большое количество бактерий, нарушится пищеварение. Это приведет к ухудшению аппетита (или полной потере в зависимости от формы заболевания), обильному количеству каловых масс, поносу, на этом фоне может развиваться пищевая аллергия.
Нестабильный прием пищи или полный отказ от еды приведут к истощению организма. Помимо веса человек теряет витамины, важные микроэлементы, минералы, которые поступают в организм с пищей. Также развивается обезвоживание организма, нарушается моторика желудка, мочевой пузырь опорожняется не полностью. Для хронического панкреатита на поздних стадиях прогрессирования характерны проблемы с выработкой инсулина, глюкагона. Это приводит к развитию сахарного диабета.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Когда следует записаться к врачу
Если долго не проходит тошнота, на ее фоне появилась рвота, понос, повысилась температура тела, нужно обратиться к врачу. Часто именно такую симптоматику путают с пищевым отравлением, легкими расстройствами желудка. Это может быть обострение панкреатита. Лечит панкреатит врач-гастроэнтеролог, он проведет диагностику, назначит лечение, проконтролирует процесс выздоровления. Обследование проводится при помощи нового оборудования, доктора используют современные методики лечения. АО «Медицина» (клиника академика Ройтберга) находится в центре Москвы, по адресу 2-й Тверской-Ямской переулок 10, недалеко от станций метро Чеховская, Маяковская, Белорусская, Новослободская, Тверская.
Диагностика
Хронический панкреатит лечению и диагностике поддается сложнее всего, он прогрессирует как отдельное заболевание и не всегда выступает формой острого панкреатита.
Диагностика в АО «Медицина» (клиника академика Ройтберга) может состоять из таких этапов:
- сдача общего анализа крови;
- сдача биохимического анализа крови, мочи;
- сдача анализа кала;
- ультразвуковое исследование;
- мультиспиральная компьютерная томография;
- гастроскопия;
- МРТ.
Для предотвращения заболевания рекомендуется регулярно проходить профилактический медосмотр, включая визиты к гастроэнтерологу. При необходимости специалист назначает рентгенографию брюшной полости, рентгенологическое исследование, позволяющее увидеть состояние желудка, двенадцатиперстной кишки.
Лечение
Лечение острого панкреатита начинается с устранения болевых ощущений. На первых этапах лечения перед специалистом стоит задача – снять тяжесть с поджелудочной железы, нагрузку на нее. Также важно направить лечение на стимуляцию самовосстановления.
Лечение зависит от формы заболевания, в АО «Медицина» (клиника академика Ройтберга) практикуются такие методы:
- медикаментозный (доктор назначает лекарственные препараты после проведения полного обследования);
- назначается диета при панкреатите поджелудочной железы;
- проводится аспирация содержимого желудка.
Лечение панкреатита у взрослых может проходить амбулаторно и стационарно. Хроническая форма должна лечиться в клинике под контролем специалиста. При сильных болях пациенту могут назначаться препараты, имеющие наркотическое воздействие, к примеру, наркотические анальгетики.
Во время лечения панкреатита важно придерживаться правильного рациона, врач может даже прописать голод. Чтобы облегчить болевые ощущения, на область проекции железы кладут лед. В клинике работают квалифицированные диетологи, которые разрабатывают диету для каждого пациента в отдельности. Блюда должны быть малокалорийными, механически и химически щадящие организм. Если заболевание стало результатом чрезмерного приема спиртных напитков, курения, с пациентами работает психолог, который помогает избавиться пациентам от вредных привычек. На территории клиники проводятся оперативные вмешательства, здесь работают опытные хирурги с многогодовым стажем.
Примите во внимание! Хроническая форма панкреатина может перерасти в злокачественную опухоль, поэтому не рекомендуется откладывать лечение, игнорировать рекомендации врача.
При несвоевременном обращении хроническая стадия перерастает в серьезные заболевания, которые могут привести к летальному исходу. Курс лечения направлен на восстановление поджелудочной железы, помимо медикаментозных методов и назначения диеты проводится лечение желчнокаменных болезней. Оно назначается только после полного обследования пациента.
Как записаться к гастроэнтерологу
Записаться к врачу-гастроэнтерологу можно по телефону +7 (495) 775-73-60. Линия работает круглосуточно, принимаются звонки от англоязычных граждан. В случае проявления острых приступов рекомендуется вызвать скорую помощь по телефону +7 (495) 229-00-03. Звонки принимаются круглосуточно, клиника работает как в будние дни, так и в выходные, на территории медицинского учреждения функционирует стационар. Здесь работают доктора с большим стажем работы. Также можно воспользоваться формой для записи к врачу, представленной на сайте. АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы, по адресу 2-й Тверской-Ямской переулок 10.
Болезни поджелудочной железы: причины, симптомы, диагностика, лечение

Воспаление поджелудочной железы сопровождается постоянными или периодическими болями разного характера. Это основной симптом панкреатита, который может развиваться в острой и хронической форме. При первом проявлении опоясывающих болей вокруг живота необходимо обратиться к врачу для прохождения обследования. В большинстве случаев показано лечение медикаментами и длительным соблюдением диеты.
Основные заболевания поджелудочной железы
Большинство патологий поджелудочной железы начинают развиваться с панкреатита. Он может иметь 2 формы – острая и хроническая. В свою очередь, острый панкреатит бывает 3 видов:
Отечный – сопровождается сильным отеком железы, который походит за 5-10 дней.
Стерильный панкреонекроз – часть клеток железы отмирает, что не связано с инфекцией.
Инфицированный панкреонекроз – в этом случае клетки отмирают из-за инфицирования. Это самое опасное состояние, которое приводит к смерти в 80% случаев.
Хронический панкреатит развивается в течение длительного времени и не сопровождается острыми болями. Это заболевание чаще всего встречается в возрастной группе 35-50 лет. Боли могут иметь как постоянными, так и приступообразными (вокруг живота). Именно этот симптом является наиболее характерным.
Увеличена поджелудочная железа: причины
При поражении панкреатитом поджелудочная железа увеличивается в размерах, что хорошо заметно даже на рентгеновских снимках. К развитию патологии приводят такие причины:
Поражение, разрушение поджелудочной железы или ее удаление после операции.
Наследственные проблемы с выработкой пищеварительных ферментов.
Осложнения после удаления желудка.
Ферменты синтезируются железой, но не могут пройти через протоки из-за скопления камней или опухоли.
Пища и ферменты поступают в кишечник в разное время.
Панкреатит появляется на фоне неправильного питания (избыток жиров), вредных привычек (злоупотребление алкоголем, курением), инфекционных поражений, отравлений, приема отдельных лекарственных препаратов (в том числе антибиотиков).
Симптомы панкреатита у мужчин и женщин
У мужчин и женщин панкреатит проявляет себя сходными симптомами. Основным является резкая боль, которая опоясывает живот и может отдавать в спину, лопатки. При этом ощущения не усиливаются во время кашля, чихания или глубокого вдоха, что характерно для холецистита, аппендицита. Иногда болевые ощущения сопровождаются рвотой и тошнотой, которые, однако не приводят к ослаблению симптомов. Для заболевания характерны и другие проявления:
побледнение или посинение кожи;
резкое снижение, поднятие температуры;
колики в кишечнике;
Панкреатит в острой форме может повлечь внутреннее кровотечение, что часто приводит к летальным исходам. Поэтому при первом возникновении болезненных ощущений хронического характера необходимо пройти диагностику.
Диагностика заболевания
Диагностика проводится только в клинических условиях – первоначально пациент обращается к терапевту. В ходе обследования врач уточняет жалобы, назначает ряд процедур:
анализ крови (общий и биохимический);
анализ кала с определением содержания жира;
забор секрета поджелудочной железы через зонд (вводится непосредственно через пищевод);
метод Лунда исключает введение зонда, но является не таким эффективным, поэтому применяется заметно реже.
Поджелудочная железа: лечение, где купить препараты
В большинстве случаев лечение поджелудочной железы консервативное, т.е. без хирургического вмешательства. Курс лечения подразумевает прием препаратов и соблюдение диеты. Зачастую пациенты с панкреатитом полагают, что им необходимо исключить прием жирной пищи. На самом деле организм должен регулярно получать жиры, поскольку они помогают быстрее восстановить потерянный вес, а также способствуют усвоению жирорастворимых витаминов.
Поэтому в рационе на постоянной основе должны присутствовать такие продукты:
сыры мягкие, твердые;
десерты на сливках, В том числе мороженое;
молоко и молочные продукты с нормальной жирностью.
Пищу лучше разделить на 6-7 приемов, поскольку чем меньше объем еды, тем меньше нагрузки на поджелудочную железу.
Наряду с корректировкой питания необходимо применять ферментные препараты, которые назначает врач. Дозировка, кратность и длительность приема определяются индивидуально – самолечение опасно. К тому же многие лекарства можно купить только при наличии рецепта.
Спустя 6 месяцев после начала терапии врач снова оценивает состояние пациента, назначает необходимые анализы. Далее при необходимости может быть назначен прием препаратов, являющихся ингибиторами протонной помпы, или другие лекарства:
Заболевания поджелудочной железы
Поджелудочная железа – это орган желудочно-кишечного тракта, располагающийся в брюшной полости, соприкасается с двенадцатиперстной кишкой. Это дольчатое образование удлиненной формы, вес – варьируется от 80 до 90 гр. Железа состоит из головки, тела и хвоста.
- выработка ферментов для переваривания пищи;
- эндокринная функция – выработка гормона инсулина и глюкагона, функция которых регулировать метаболизм углеводов;
- экзокринная функция – попадание пищеварительных ферментов через поджелудочную железу в кишечник.
Заболевания поджелудочной железы:
- панкреатит (острый, хронический);
- панкреонекроз;
- панкреолитиаз;
- киста;
- опухоль поджелудочной железы (доброкачественная, злокачественная);
- муковисцидоз;
- панкреатогенный сахарный диабет.


Симптомы
Заболевания поджелудочной железы обычно начинаются с панкреатита. Симптомы заболеваний похожи.
- боль в левом подреберье, опоясывающая, часто острая боль;
- диспепсия: вздутие живота, тошнота, рвота пищей;
- диарея, метеоризм.
Боль имеет приступообразный и постоянный характер, может отдавать под лопатки и спину, усиливается после приемов еды, приема алкоголя, при переедании.
Хронический панкреатит может быть бессимптомным либо сопровождаться монотонной болью в верхних отделах живота, часто опоясывающей, разной интенсивности. Паренхиматозная ткань поджелудочной железы замещается на фиброзную, изменения не обратимые.
Воспаление поджелудочной железы
Панкреатит – это воспаление поджелудочной железы, может быть острым или хроническим. Причины – неправильное питание, камни в желчных протоках, отравление, курение, хронический алкоголизм, нарушение работы органов жкт (желудка, двенадцатиперстной кишки), вирусные заболевания, инфекции и др.
Симптомы острого панкреатита – тошнота, рвота, изжога, ноющая, монотонная боль в животе, в левом подреберье, сохраняющаяся в течение нескольких дней. А также спастическая боль в нижней части живота, метеоризм, нарушение стула (диарея или запор), озноб или повышенная потливость, во рту ощущается неприятный вкус, изменение цвета кожи.
Лечение воспаления поджелудочной железы
Терапия острого панкреатита должна проходить в стационаре. Первая помощь – необходимо приложить мешок со льдом к левому подреберью, исключить употребление любой еды.
Медикаментозное лечение включает прием спазмолитиков, обезболивающих средств (опиоидных анальгетиков), противорвотных препаратов. В острую фазу вводят инфузионные препараты внутривенно. При осложнениях могут назначаться антибиотики. Голод соблюдается от трех до пяти дней либо используют парентеральное питание.
Терапия хронической формы заболевания базируется на отказе от курения, употребления алкоголя, диетотерапии с небольшим количеством жиров в рационе, применении обезболивающих средств, прием ферментных препаратов, для купирования боли могут назначаться антидепрессанты (прегабалин, габапентин), а также лечение осложнений.
Если есть камни в протоках железы, то рационально выполнение литотрипсии, эндоскопической терапии.
Хирургическое лечение выполняется при невозможности терапии лекарственными препаратами или толерантности организма к их действию.
Длительность лечения зависит от формы и осложнений заболевания, от восприимчивости организма к терапии.
Опухоли поджелудочной железы
Опухоль поджелудочной железы может быть двух видов – рак и гормонально-активная опухоль. Чаще болеют мужчины, средний возраст – 55 лет. Чаще опухоль локализуется в головке железы.
К факторам, провоцирующим развитие рака железы, относят курение, хроническую форму панкреатита, высокий индекс массы тела, мужской пол.
Симптоматика рака зависит от части железы, которая поражается. Если поражена головка железы, то может развиться желтуха, т.к. происходит сдавливание желчного протока. Появляется кожный зуд. При поражении тела и хвоста развивается сахарный диабет, варикозное расширение вен пищевода и желудка, риск кровотечения.
Лечение хирургическое или химиотерапевтическое.
Кисты поджелудочной железы
Киста – это капсула, заполненная жидкостью, образуются внутри железы, как исход панкреонекроза, может выступать за границы органа. Образуются из-за травм, острого панкреатита.
Работа железы при наличии кист нарушается, симптомы проявляются не сразу, больной теряет вес, чувствует слабость, постоянные боли в животе, может быть желтуха, ферментная недостаточность. Лечение медикаментозное и хирургическое.
Камни поджелудочной железы
Панкреолитиаз – образование камней в протоках поджелудочной железы. Часто камни образуются, если есть киста или опухоль, это одно из осложнений хронического панкреатита. Происходят застойные процессы в органе, секрет поджелудочной железы сгущается, белок выпадает в осадок. Протоки расширяются, давление в них повышается, появляются симптомы панкреатита.
- жгучая опоясывающая боль в животе с иррадиацией в спину, лопатку;
- тошнота, рвота с желчью;
- стеаторея – «жирный» стул;
- сахарный диабет;
- усиленное слюноотделение;
- механическая желтуха.
Диагностика заболеваний поджелудочной железы
Для диагностирования заболеваний поджелудочной железы врач выполняет осмотр и пальпацию живота, назначает лабораторно-инструментальные методы.
Биохимический анализ крови исследует уровень панкреатических ферментов (амилаза, липаза), глюкоза в крови, функциональные пробы печени.
Анализ кала проводится для оценки дефицита выработки ферментов, исследуется наличие непереваренной пищи, жира, некоторых ферментов (панкреатическая эластаза).
Визуальные инструментальные обследования проводятся с помощью трансабдоминального ультразвукового исследования (УЗИ брюшной полости), КТ, рентгенографии, магнитно-резонансной холангиопанкреатографии.
Диета при заболеваниях поджелудочной железы
Диета должна включать мягкую, хорошо измельченную пищу. Продукты готовить на пару, запекать, отваривать, тушить. Включать в рацион супы-пюре, крем-суп. Хлеб можно употреблять подсушенный, вчерашний из муки первого и второго сорта. Мясо – курица, индейка, нежирные части говядины, рыба допускается нежирных сортов. Яйца должны быть в виде омлетов, приготовленные на пару, в духовке. Можно есть некислые виды фруктов, запечённые фрукты. Можно пить отвар шиповника, компот без сахара, травяные чаи, воду. Из жиров в рационе должно присутствовать масло сливочное 82.5% жирности и подсолнечное масло, но ограничено.
Пища должна приниматься в теплом виде. Необходимо исключить колбасные изделия, копчености, жирное, жареное, консервированные, маринованные продукты.
- алкоголь;
- острая пища;
- кофе;
- энергетические, газированные сладкие напитки;
- шоколад;
- мороженое;
- утиное, гусиное мясо, свинина, сало, бекон;
- бобовые продукты;
- чеснок, капуста;
- виноград, бананы.
Строгость диеты зависит от болезни поджелудочной железы. В остром периоде назначается голод в течение трех-пяти дней, при истощении используется парентеральное и специальное энтеральное питание.
Симптомы панкреатита у женщины: признаки, где болит, как лечить
Панкреатит является воспалением поджелудочной железы. Течение может быть острым и хроническим, все зависит от степени воспалительных процессов и реактивности организма. Симптомы заболевания отличаются у мужчин и женщин, это связно с некоторыми анатомическими особенностями. Поэтому стоит быть предельно внимательным в диагностике и лечении заболевания. В нашей статье мы узнаем, какие признаки панкреатита симптомы, где болит у женщин и какое лечение нужно проводить.

симптомы панкреатита у женщин
В гастроэнтерологическом отделении клиники «ЭЛ Клиника» можно получить качественное и обследование и лечение панкреатита на любой стадии. Качество и эффективность лечения обеспечат квалифицированные специалисты клиники. Стоит отметить, что только быстрое обращение к гастроэнтерологу может предотвратить возникновение осложнений.
Симптомы панкреатита
Проявления панкреатита зависят от его стадии. Панкреатит бывает острый или хронический.
Симптомы панкреатита у женщины:
- резкая боль,
- тошнота,
- тахикардия,
- кишечные колики,
- резкое повышение или понижение температуры,
- бледность или синюшность кожи.
Именно острый панкреатит способен спровоцировать внутреннее кровотечение. А это большой риск для организма женщины.
Хронический панкреатит — достаточно распространенное заболевание, ведь симптомы не постоянны, а приступообразны. К тому же, они не интенсивны, а это может стать причиной запоздалого визита к гастроэнтерологу. Как следствие — ткани поджелудочной железы атрофируются, и создается рубец тканей. Чем больше атрофия, тем меньше сохраняется функция поджелудочной железы. В запущенных случаях осложнений не избежать.

симптомы панкреатита у женщин
Что касается хронического панкреатита, то он бывает первичным и вторичным. Первичный панкреатит обозначает изначальное повреждение поджелудочной железы, а вторичный – поражение железы происходит из-за наличия других заболеваний ЖКТ.
Основные признаки панкреатита у женщин:
- болевые ощущения тянущего характера в левом боку, с иррадиацией в область шеи, лопатки и груди;
- проблемы с актом дефекации,
- рвота,
- вздутие живота,
- ухудшение работоспособности,
- апатия,
- повышение температуры.
Если процесс запущен, и интоксикация нарастает, могут появляться следующие признаки острого панкреатита у женщин: сыпь на животе, сухость кожи и слизистых оболочек, появление налета на языке, изменение цвета кожи на желтоватый.
Часто вместе с хронически панкреатитом обостряется ряд других заболеваний желудочно-кишечных заболеваний.
Причины возникновения панкреатита
Панкреатит может иметь наследственный характер. Ситуацию могут ухудшать огрехи в рационе, прием медикаментов, вредные привычки и много других факторов. Что спровоцирует появление панкреатита, зависит от наличия хронических заболеваний.
- травмы органов желудочно-кишечного тракта,
- пищевые отравления,
- грибковые заболевания,
- эндоскопические операции,
- употребление жирной или острой пищи,
- употребление алкоголя,
- курение,
- инфекционные заболевания.
Диагностика
Для правильного выбора метода лечения необходимо провести качественную диагностику, для выяснения стадии процесса и отягощения заболевания сопутствующей патологией. К наиболее важным обследованиям относятся:
- биохимический анализ крови,
- ОАК,
- микроскопия кала,
- лапароскопическое исследование,
- УЗИ и КТ.
Лечение
Способ лечения зависит от стадии заболевания, а также прогрессирования симптоматики. Можно лечить пациента амбулаторно или стационарно, исключительно под присмотром гастроэнтеролога. В комплекс лечения входит медикаментозное и хирургическое.
Медикаментозная терапия необходима для уменьшения симптоматики, профилактики рецидивов и предупреждения осложнений.
Не менее важным есть диетические ограничения, которые прописаны в диете. Хирургическое вмешательство необходимо при осложненных острых формах панкреатита или неэффективности консервативного лечения.

лечение панкреатита у женщин
Важно вовремя обратится к гастроэнтерологу. Поэтому не стоит откладывать визит к специалисту за помощью, если были замечены симптомы острого панкреатита у женщины.
Как записаться на прием?
Как только вы почувствовали какой-то из вышеперечисленных симптомов, нужно как можно раньше записаться на прием к врачу. Это можно сделать по телефону или на нашем сайте, просто оставив заявку.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Симптомы заболеваний поджелудочной железы
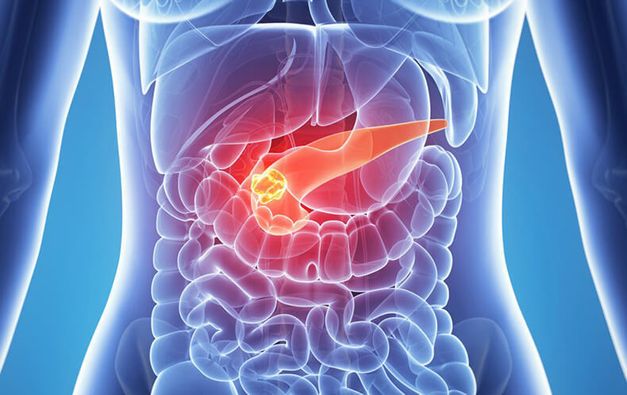
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты.
Поджелудочная железа – один из основных органов желудочно-кишечного тракта. Он располагается за желудком и двенадцатиперстной кишкой. Железа небольшая – 15-20 см в длину, имеет вытянутую форму.
Орган выделяет секрецию – панкреатический сок, который содержит в себе необходимые для пищеварения ферменты. Поджелудочная железа содержит клетки, которые вырабатывают глюкагон и инсулин. Эти гормоны поступают в кровь и регулируют обмен глюкозы в организме. Инсулин влияет на человеческое тело, так как его недостаточность может спровоцировать серьезные заболевания, например, сахарный диабет.
Существует множество заболеваний, которые поражают поджелудочную железу. Чаще всего воспаление этого органа сопровождается перманентными или периодическими болями различного характера. Например, это является чуть ли не основным симптомом панкреатита.
Причины появления болезней поджелудочной железы
По данным ВОЗ, самым распространенным недугом поджелудочной железы считается именно панкреатит. Это асептическое воспаление органа, которое провоцирует распад тканей. Оно возникает вследствие скопления вырабатываемых ферментов в железе и их негативного воздействия на сам орган.
Специалисты выделяют множество причин, которые провоцируют появление болезней поджелудочной железы. Основные из них:
- Неправильное питание – злоупотребление жирной, острой пищей и фастфудом.
- Несоблюдение водного баланса – человек должен потреблять не менее 2 литров воды ежедневно.
- Наличие вредных привычек – злоупотребление спиртными напитками и курение.
- Чрезмерный стресс и нервные перегрузки.
Основные симптомы болезней поджелудочной железы
Существует ряд признаков недугов поджелудочной железы. Они отличаются в зависимости от типа болезни и формы ее течения. Однако специалисты выделяют несколько основные клинические проявления, которые указывают на развитие поражения в этом органе.
Основные симптомы заболеваний поджелудочной железы у женщин и мужчин:
- Наличие нестерпимой острой боли в области левого подреберья. Болевой синдром может переходить в лопатку, спину и грудину. Продолжительность болей варьируется от нескольких часов до нескольких дней. При вовлечении в воспалительный процесс желчного пузыря, боли распространяются и в эпигастральную область. Болевые ощущения усиливаются при пальпации, а также при воздействии на пораженную область теплом.
- Нарушение обмена веществ также является основным признаком болезней поджелудочной железы. Он развивается вследствие отмирания здоровых клеток органа. Таким образом снижается выработка пищеварительных ферментов. Из-за этого в организме пациента может начать развиваться сахарный диабет и другие гормональные заболевания.
- Тошнота, рвота и острая диарея нередко сопровождают пациентов с нарушениями поджелудочной железы. Все начинается со вздутия живота, частой отрыжки, после чего появляется метеоризм. Также возможно повышение температуры тела.
- Появление высыпаний в области груди, спины и живота. Сыпь выглядит как скопление небольших красных пятнышек. Они возникают в следствие разрыва капилляров.
- Усиление болей в животе и подреберье после приема пищи. Обычно пациенты для облегчения болевого синдрома меняют свой рацион – питаются реже. Вследствие чего происходит потеря массы тела, организм начинает утрачивать свои защитные функции. На этом фоне может развиться тяжелая форма гиповитаминоза, которая может привести к ухудшению состояния волос, ногтей и кожных покровов.
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Своевременное распознавание болезни и эффективно подобранное лечение, а также сбалансированная диета способны устранить воспалительный процесс в поджелудочной железе, нормализовать ее функционирование, а также предотвратить оперативное вмешательство – один из радикальных методов хирургического лечения.
Панкреатит – заболевание поджелудочной железы: симптомы заболевания у женщин и мужчин
Панкреатит – это воспаление тканей поджелудочной железы. Недуг характеризуется нарушением оттока секреции органа. Поражение происходит вследствие повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
По данным ВОЗ, распространенность заболевание выросла в несколько раз. Основные факторы, влияющие на появление панкреатита – нарушение рациона питания и злоупотребление алкогольными напитками.
Специалисты разделяют панкреатит на две формы – острую и хроническую. Первая требует срочную госпитализацию, лечение в стационаре под наблюдением специалистов.
Основные симптомы острого панкреатита у мужчин и женщин:
- Изменение цвета кожного покрова – кожа становится тусклее и приобретает землистый цвет. В области поясницы и над пупком возникают коричневые или синие пятна. Некоторые пациенты сообщают о появлении механической желтухи.
- Ощущение острой боли в подреберье – синдром бывает опоясывающим или же локализоваться только в левой или правой стороне тела.
- Нарушение функционирования пищеварительного тракта – появление икоты, отрыжки с неприятным запахом, тошнота и непрерывные приступы рвоты, диарея и запор.
- Общее ухудшение состояния организма – обезвоживание, ощущение сухости во рту, сильная слабость, апатия. Изменение артериального давления – повышение или понижение, усиленное потоотделение, одышка, повышение температуры тела.
Признаки хронического панкреатита
Они выражены слабее. Специалисты выделяют следующий ряд симптомов при таком недуге:
- Присутствуют изменения цвета кожного покрова – желтушность.
- В запущенных формах наблюдается резкая потеря веса.
- Возможно возникновение серьезных заболеваний и нарушение пищеварения – анемия, сахарный диабет, запор или диарея.
- Ощущение боли после приема пищи. Чаще всего болевой синдром возникает после употребления жирной или жареной пищи, а также большого количества алкогольных напитков. Боль локализуется в области подреберья.
- Нарушение работы желудочно-кишечного тракта – запор, метеоризм, отрыжка, отрыжка с неприятным запахом.
На ранних стадиях обнаружить заболевание практически невозможно без вмешательства специалиста, так как хроническая форма протекает без ярко выраженных симптомов.
Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему – печень, желчный пузырь и протоки, двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Лечение панкреатита поджелудочной железы
При появлении первых симптомов заболевания необходимо обратиться к специалисту. Врач проведет опрос, осмотр и диагностику. После чего будет назначена стратегия терапии. Лучше не оттягивать с походом к врачу. Тогда болезнь может спровоцировать появление серьезных осложнений. Врач, занимающийся диагностикой и лечением панкреатита – гастроэнтеролог.
Терапия острой формы проходит в стационаре под присмотром доктора. А хроническая форма лечится на протяжении долгого времени с применением различных процедур.
Диффузные изменения поджелудочной железы: симптомы и лечение
Это признаки патогенеза органа, которые можно обнаружить лишь при помощи ультразвукового исследования.
Специалисты выделяют разнообразные причины появления такого недуга. Диффузные изменения могут развиваться на фоне нарушения кровообращения в поджелудочной железе, эндокринных и обменных заболеваниях, а также при нарушении работы желчевыводящих путей и печени.
Например, у людей пожилого возраста и пациентов с сахарным диабетом ткань органа заметно уменьшается в объеме. Его недостающее количество восполняется жировой тканью. Такие изменения в органе не считаются патологическими и не требуют терапии. По результатам ультразвукового исследования, диагноз будет звучать как, диффузное изменение поджелудочной железы при повышенной эхогенности при нормальных размерах органа.
Диффузные изменения возникают и при равномерном замещении разрушенных тканей поджелудочной железы соединительной тканью. Размеры органы могут соответствовать норме или немного меньше. Такая ситуация наблюдается при наличии хронических обменно-дистрофических нарушений или при остром панкреатите. Если диагноз острый панкреатит не подтверждается, то диффузные изменения не требуют лечения.
Как лечат патологию поджелудочной железы?

Поджелудочная железа — это продолговатый орган, который находится позади желудка, как бы прикрывается им. Она лежит на очень крупных сосудах — нижней полой вене и аорте, а рядом идут сосуды, которые снабжают ее кровью. Из-за такой сложной локализации заболевания поджелудочной железы могут вызывать тяжелые осложнения.
Этот орган выполняет 2 основные функции:
- ферментативную: выделяет в желудочно-кишечный тракт ферменты, которые помогают переваривать пищу — это примерно 1-1,5 л сока в сутки;
- эндокринную: вырабатывает инсулин, который регулирует уровень глюкозы в нашем организме.
Заболевания поджелудочной и их причины
Есть 2 группы заболеваний поджелудочной железы:
- доброкачественные;
- злокачественные — рак.
Самое распространенное доброкачественное заболевание — панкреатит, то есть воспаление железы. Его вызывают:
– калькулезный холецистит — камни в желчном пузыре;
– неправильное питание: много жирного, копченого, соленого, жареного, кислого — из-за такой еды усиливается выделение желчи и сока поджелудочной железы;
– употребление алкоголя — он и сам по себе вызывает отек слизистой, но если мы пьем спиртное и обильно закусываем вредной пищей, воспаление усугубляется.
Другие доброкачественные заболевания поджелудочной — это часто последствия панкреатита:
- хронический кальцифицирующий панкреатит — когда часть поджелудочной железы заменяется кальцинатами, которые образуются и в протоках железы;
- псевдотуморозный панкреатит — хроническое воспаление поджелудочной железы с ее увеличением в размере, похожее по виду на опухоль;
- кисты: врожденные и приобретенные;
- доброкачественная опухоль — перестройка клеток;
- сахарный диабет — нарушение выработки инсулина островковыми клетками.
В отличие от других патологий поджелудочной железы, опухоль нередко возникает даже при здоровом образе жизни, хоть это и снижает риск новообразований.
Рак поджелудочной железы могут вызвать:
- наследственность;
- работа с вредными веществами;
- посещение радиационных зон и т.д.

Как лечат патологию поджелудочной железы?
Панкреатит проходит 3 стадии:
1. ферментативную — выброс ферментов;
2. реактивную — когда ферменты «успокаиваются», но начинается воспалительный процесс;
3. осложнения: гнойник, некроз или еще более серьезное — кровотечение и т.п.
В зависимости от стадии у панкреатита бывают разные формы:
Во всех случаях лечение острого панкреатита начинается с консервативной медикаментозной терапии. В зависимости от состояния пациента при госпитализации, оно проводится либо в условиях стационара, либо в реанимации.
В отделении реанимации проходят лечение пациенты с тяжелыми формами острого панкреатита или его осложнениями, которые угрожают жизни.

На фоне тяжелого панкреатита могут появляться проблемы с гемодинамикой, острая почечная недостаточность, которая потребует замещения почечной функции и выведения лишней жидкости.
Достаточно сложное и лечение панкреонекроза, когда фермент амилаза выходит за пределы железы и разъедает все на своем пути: и жировую клетчатку, и сосуды. Он скапливается в сальниковой сумке за желудком, инфицируется, нагнаивается.
Если происходит инфицирование и нагноение, приходится применять дренирующие операции. Ведение и лечение осложненного инфицированного панкреатита достаточно сложное и долгое. Такие процессы могут приводить к образованию кишечных, желудочных свищей и к сепсису.
На этом этапе случаются еще более фатальные последствия — поражаются сосуды. Кровотечение часто заканчивается летальным исходом. Но здесь могут помочь рентгенэндоваскулярные хирурги. Они находят сосуд, который кровит, и могут его эмболизировать, то есть закрыть изнутри.
При лечении панкреатита важно предугадывать течение болезни. Если удастся с самого начала опередить процесс, а не догонять его, высок шанс выздоровления.
После выздоровления от панкреатита обязательны диета и отказ от алкоголя.
Если есть жидкостные скопления, кисты, то применяют малоинвазивные аспирационные или дренирующие манипуляции под УЗ-контролем: ставится тонкая трубочка или дренаж, чтобы вывести все ненужное.
Если это неэффективно, при доброкачественной патологии выполняют внутреннюю дренирующую операцию, когда киста соединяется с просветом желудка или тонкой кишки. После этого сок, который не может поступать в двенадцатиперстную кишку, напрямую идет в желудок или кишку.

Опухоли: злокачественные и доброкачественные
При опухоли чаще всего используется резекционная хирургия: удаляется часть железы. Образование может не беспокоить и быть маленьким, но оказаться злокачественным. Чем раньше его удалить, тем лучше будет прогноз.
Образования поджелудочной железы не всегда злокачественные. Имеют место и доброкачественные. Если такие появляются, нужно проводить дифференциальную диагностику по результатам:
- УЗИ;
- КТ органов брюшной полости;
- МРТ органов брюшной полости;
- эндосонографического исследования;
- биопсий.
Некоторые доброкачественные образования тоже подлежат оперативному лечению, решение о проведении операции принимает лечащий врач.
Эти операции бывают:
– открытые: классические, когда делается большой разрез — лапаротомия;
– малоинвазивные: лапароскопические либо роботические, когда выполняется тот же объем операции, только за счет малых доступов: несколько разрезов 1-1,5 см на брюшной стенке.
При этом видимость зоны во втором случае в разы лучше, что значительно повышает безопасность. Сегодня практически 90% онкологических операций в ведущих центрах выполняют лапароскопически или роботически.
После лапароскопии пациент быстро встает на ноги, метод позволяет избежать многих осложнений.
Бывает, из-за размеров опухоли, поражения прилежащих сосудов и других структур оперативное лечение выполнить невозможно. Тогда пациенту назначают химио-лучевую терапию, а уже на фоне ее проведения оценивается возможность операции.

Опухоль головки поджелудочной железы
Самая сложная для хирургии — опухоль головки поджелудочной железы. Здесь прилежат достаточно крупные сосуды, двенадцатиперстная кишка, желудок, желчный проток.
При раке головки поджелудочной железы показана достаточно сложная операция — гастропанкреатодуоденальная резекция. В этом случае удаляется часть желудка, желчный пузырь вместе с желчным протоком, вся двенадцатиперстная кишка и головка железы с самой опухолью.
В большом проценте случаев, когда пациент первый раз обращается к врачу и у него находят опухоль головки поджелудочной железы, уже есть прорастание (инвазия) опухоли в крупные сосуды. Такая ситуация требует сложной реконструктивной операции – удаления опухоли с частью сосуда и восстановлением кровотока по нему.
Кистозные образования
Если в железе появляются кистозные образования, то при большом росте, изменении структуры также ставится вопрос о хирургическом лечении. Объем операции зависит от того, доброкачественная это патология или злокачественная.
После операций
После сложных оперативных вмешательств на поджелудочной железе организм восстанавливается долго. Если есть признаки ферментной недостаточности, назначают ферменты.
Иногда после удаления достаточно большой части железы появляется сахарный диабет. Поэтому врачи помогают следить за профилем глюкозы и назначают пациенту необходимые препараты.

Как обнаружить проблемы с поджелудочной?
Обычно патология поджелудочной железы проявляет себя после еды. Вы можете чувствовать боль в верхних отделах живота, вздутие, тошноту, сильную слабость или, наоборот, возбуждение. Бывают боли, которые отдают в поясницу. В стуле можно заметить непереваренные части пищи. Также сигналом бывает повышение глюкозы, но чаще после перенесенного панкреатита.
Если у вас болит живот, ни в коем случае не кладите на него теплые и горячие грелки. При воспалениях это противопоказано. Даже в народе говорят, что лечение панкреатита — это голод, холод и покой.
При таких симптомах нужно обращаться к гастроэнтерологу или терапевту. А при острых болях в животе — к хирургу.
Сначала врач назначит обычное обследование:
- общий анализ крови;
- биохимический анализ крови;
- УЗИ брюшной полости;
- фиброгастроскопию.
Дальше, если нашли патологию этой зоны — желудка, двенадцатиперстной кишки, печени, желчного пузыря или поджелудочной железы, назначают КТ, МРТ, эндосонографию. Это нужно, чтобы определить характер поражения поджелудочной железы и степень распространения патологического процесса. Если образование есть, эти методы диагностики показывают, доброкачественное оно или злокачественное.
Важно знать, что опухоли поджелудочной железы начинают болеть, как правило, в запущенных формах, когда выходят за пределы поджелудочной железы, прорастают и давят на соседние структуры. Поэтому людям после 45 лет важно периодически делать УЗИ брюшной полости, даже если ничего не беспокоит. Как правило, опухоли поджелудочной железы мы обнаруживаем после 50-ти.
А вот панкреатиту подвержены и молодые люди, так как они часто нарушают режим питания, особенно мужчины.


