Виды кожных образований
Рассказывает врач дерматолог, заведующая отделением дерматологии Крылова Екатерина Владимировна.
Большинство людей по привычке называют каждое темное и четко очерченное пятно, появившееся на коже – родинка. Непонятные пятнышки принято называть бородавками. Причем, как правило, к таким образованиям относятся легкомысленно и очень часто пытаются удалить самостоятельно. Но такое отношение к кожным новообразованиям, по меньшей мере, неправильно, а в некоторых случаях и смертельно опасно для человека. Ведь нередко при неправильном лечении новообразование перерождается в злокачественную опухоль.
В нашей клинике, прежде чем выполнить удаление новообразования кожи, будь то родинка, фиброма, себорейный кератоз, папиллома, бородавка, кондилома и др., врач дерматолог проводит необходимые дерматоскопические исследования, а при необходимости и цитологические исследования. Как правило, своевременное обследование дает возможность безопасно и своевременно диагностировать новообразование кожи.
Кроме медицинских показаний удаление новообразований в нашей клинике может происходить и по эстетическим мотивам. Очень часто в нашу клинику обращаются пациенты, у которых имеются большие или висячие новообразования на лице, нередко из этих образований растут волосы. Причем в зависимости от размера кожного образования дерматолог клиники может порекомендовать один из двух вариантов (хирургического) вмешательства: лазерное удаление новообразований или хирургическое удаление с наложением пластического шва. Но независимо от способа наши специалисты гарантируют, что шрамов или других следов на коже у пациента не останется.
В клинике «Ева» все операции выполняются под местной анестезией. Само удаление лазером новообразований может быть выполнено разными видами лазеров: диодным лазером или лазером на основе СО2.
Наши врачи после процедуры всем клиентам дают четкие рекомендации по уходу за оставшимися после удаления новообразования ранками, а так же нередко назначают контрольные послеоперационные наблюдения.
Родинка (невус)
Смотрите также: Удаление родинок.
Пигментные (темные) кожные образования чаще всего представлены невусами (родинка). Родинка может быть на самых разных участках тела. Родинка, расположенная на открытых, подверженных солнечному воздействию участках кожи, представляет особую опасность. Если родинка начала беспокоить: увеличилась в размере, стала чесаться необходимо обратиться к врачу. Любую родинку самостоятельно убирать ни в коем случае нельзя! Оптимальное лечение – лазерное удаление родинки (невуса). Дерматолог – специалист, к которому нужно обратиться за консультацией. В клинике Ева работают дерматологи – онкологи, специалисты, имеющие дополнительное образование позволяющее проводить удаление новообразование на высокопрофессиональном уровне.

Папилломовирусная бородавка (папилломы)
Смотрите также: Удаление паппилом.
Папиллома (Papilloma) – син.: кератотическая папиллома, доброкачественный плоскоклеточный кератоз. Это доброкачественное новообразование из плоского покровного и переходного эпителия предположительно вирусной этиологии. Чаще наблюдается у лиц пожилого возраста и характеризуется медленным развитием и доброкачественным течением. Лечение включает в себя лазерное удаление папилломовирусных бородавок (папиллом).

Бородавка обыкновенная (Verrucae vulgares)
Смотрите также: Удаление бородавок.
Бородавка обыкновенная (вульгарная) чаще располагается на открытых участках тела. Обычно поражают тыл кистей, стоп, пальцы рук, в околоногтевой зоне, иногда могут быть на лице, на красной кайме губ и даже в полости рта. Бородавка представляет собой округлые, плотные, четко ограниченные, возвышающиеся над кожей невоспалительные узелки (1,0 – 10,0 мм.) с неровной шероховатой или сосочковидной поверхностью, покрытой гиперкератотическими массами, серовато-желтого цвета. Лечение бородавок включает в себя, помимо общего, назначаемого доктором, лазерное удаление бородавок.

Подошвенная бородавка
Подошвенная бородавка это образования желтоватого или сероватого цвета обычно единичные, реже – множественные (2–3), до 2 – 3 см в диаметре, появляющиеся на стопе в местах наибольшего давления. Это глубокие, резко болезненные папулы, покрытые толстыми роговыми наслоениями, с разрыхлением в центральной части.Лазерное удаление подошвенных бородавок имеет некоторые особенности, которые подробно объяснят перед процедурой. Для успешного лечения подошвенных бородавок необходимо 4-5 процедур лазеротерапии, интервал 1-2 недели. Эффективность лечения – 96%.

Плоская (юношеская) бородавка
Плоская бородавка обычно располагаются на лице, тыльной поверхности кистей. Как правило, множественны и имеют вид мелких (0,5–5,0 мм.) плоских округлых или полигональных папул нормального цвета или желтовато-коричневого оттенка, плотноватой консистенции с гладкой поверхностью, едва выступающей над уровнем кожи. Иногда имеют тенденцию к слиянию или располагаются в виде полос. Редко травмируются и беспокоят больного. Рекомендуется лазерное удаление бородавок. На месте лазерного удаления образуются тонкие корочки, которые сходят на 3-6 день после лечения. Рецидивов практически не наблюдается.

Контагиозный моллюск
Заболевание вызывается вирусом контагиозного моллюска (MCV), являющегося неклассифицированным типом вируса группы оспы. Идентифицированы два типа вируса MCV-1 и MCV-2. Тип 1 вызывает 96,6%, а тип 2 – 3,4% заболеваний. Связи между типом вируса, морфологией высыпных элементов и их локализацией не отмечается. Является исключительно заболеванием человека. На месте лазерного удаления контагиозного моллюска образуются тонкие корочки, которые сходят на 3-6 день после лечения. Рецидивы редки.

Остроконечные кондиломы (Condylomatis acuminatem)
Смотрите также: Удаление кондилом
Остроконечные кондиломы (Condylomatis acuminatem) – син.: папилломы вирусные, бородавки генитальные, бородавки остроконечные. Представляют собой мелкие сосочкоподобные папулы на тонкой ножке с остроконечной поверхностью, мягкие, нитевидные, телесного или розоватого цвета, темнеющие со временем. При длительном существовании разветвляются, разрастаются и сливаются, образуя очаги, напоминающие петушиный гребень. Путь заражения – контактный, преимущественно половой. Лечение остроконечных кондилом, помимо лазерного удаления, обязательно включает в себя общую терапию.

Ангиофиброма
Ангиофиброма (аденома сальных желез Прингля) – доброкачественная опухоль, встречающаяся довольно часто и характеризующаяся сочетанием сосудистой и волокнистой соединительной ткани. По многим параметрам чрезвычайно близка к дерматофиброме и часто рассматривается вместе с ней как единое заболевание. Ангиофиброма кожи имеет вид небольшого (0,3–1,5см) хорошо отграниченного узла (как правило, солитарного), более или менее возвышающегося над поверхностью неизмененной кожи, розоватого, желтоватого или бурого цвета, плотноватой или эластической консистенции.

Себорейный кератоз
Себорейный кератоз (Keratosis seborrheic) – син.: себорейная кератома, себорейная бородавка, старческая бородавка. Считается, что это заболевание наследственно обусловлено, и что в его развитии имеют значение генетические факторы. Себорейный кератоз чаще наблюдается у лиц пожилого возраста, но нередок он и у молодых людей, подростков и даже детей. В начале заболевания очаг себорейного кератоза клинически выглядит как небольшое плоское пятно (0,5-1,0 см в диаметре) серой, желтоватой или буроватой окраски с резко ограниченными краями, обычно овальной или округлой формы.

Папилломатозный порок развития
При папилломатозном пороке развития (nevus papillomatosus) клиническая картина характеризуется возникновением бородавчатых папилломатозных разрастаний, обнаруживаемых практически на любом участке кожного покрова обычно уже в первые годы жизни. В некоторых случаях появлению элементов бородавчатого невуса могут предшествовать различные агрессивные экзогенные воздействия на кожу: механическая травма, ожоги различной природы и пр. Различают две клинические формы папилломатозного порока развития: ограниченную и диссеминированную.

Эпидермальная киста
Эпидермальная киста – одна из наиболее часто встречающихся форм кист. Клиническая картина заболевания характеризуется возникновением опухолеподобного образования округлых очертаний, мягкой консистенции, 0,5–5,0 см в диаметре (больше – редко), безболезненного, несколько выступающего над поверхностью кожи, подвижного и не спаянного с окружающими тканями. Типичная локализация – волосистая часть головы, лицо, шея, грудь. Значительно реже – конечности (описаны случаи обнаружения даже на ладонях и подошвах), область вульвы.

Угревая болезнь (acne)
Угревая болезнь (acne) – хронически рецидивирующее заболевание кожи преимущественно лиц молодого возраста, являющееся результатом гиперпродукции кожного сала и закупорки гиперплазированных сальных желез с последующим их воспалением. Угри могут быть: папулезные, конглобатные, индуративные, флегмонозные.Лазеротерапия используется в комплексном лечении угревой болезни, как наружная терапия с целью быстрого рассасывания элементов.

Фиброма
Фиброма – это доброкачественная соединительно-тканная опухоль. В практике различают твердую фиброму (fibroma durum) и мягкую фиброму (fibroma molle pendulum).Твердая фиброма клинически представляет собой выступающее над поверхностью кожи ограниченно-подвижное новообразование плотной консистенции розоватой или цвета нормальной кожи окраски с гладкой или слабо гиперкератотической поверхностью. Обычно размеры опухоли составляют 0,5–1,5см, но могут быть и крупнее. Фибромы размером до 0,5 см лечатся за 1 сеанс. Более крупные за 2–3 сеанса, проводящиеся с интервалом 1 неделя.
Атерома
Это доброкачественное опухолевидное образование, появляющееся, как результат закупорки протока сальной железы. Слово имеет греческое происхождение – аtherоmа, где athera означает кашица, а оmа – опухоль. Народное название атеромы – жировик. Чаще всего появляется на коже лица, головы, шеи и спины. Удаление атеромы лазером это современно, безболезненно, безопасно, а главное эффективно.

Липома
Смотрите также: Лазерное удаление липомы
Липома, или как ее называют в народе жировик, – это доброкачественная опухоль, образующаяся в слое подкожной соединительной ткани. Произошло от греческих слов lipos – жир и oma – опухоль. Чаще всего липому можно встретить на плечах, спине, бедрах. Лазерное удаление липомы – это современная безоперационная технология, позволяющая максимально эффективно решить данную проблему.

Рубцы
Смотрите также: удаление шрамов и рубцов лазером
Рубцы возникают в следствие естественной регенерации тканей после различных повреждений (хирургических операций, порезов) и воспалений. Рубцы значительно ухудшают внешний вид, и совершенно естественно желание избавится от них. На данный момент лазерная шлифовка рубцов, является самым эффективным способом убрать рубец.

Шрамы
В разговорной речи мы называем шрамом грубый рубец на коже. Шрам может доставить значительные неудобства как психологические, так и физические. Наилучшим способом полностью избавиться от этой проблемы – лазерное удаление шрамов.
9 кожных заболеваний, связанных с воспалительными заболеваниями кишечника

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 12.08.2020
- Время чтения: 1 mins read
При язвенном колите и болезни Крона поражается не только желудочно-кишечный тракт. То же воспаление, которое вызывает заболевание в кишечнике, проявляется по всему телу, включая кожу.
Согласно исследованиям, до 15 % людей с воспалительными заболеваниями кишечника также имеют кожные заболевания. Основной метод защиты от этих проблем с кожей – контролировать язвенный колит с помощью диеты и применения лекарств по назначению проктолога.
Рассмотрим кожные заболевания, которые наиболее часто развиваются при ВЗК.
Узловатая эритема
Узловатая эритема – это сыпь, состоящая из болезненных выпуклостей – узлов, бугров или шишек. Образуется вследствие воспалительного поражения сосудов. Это наиболее распространенная проблема кожи, связанная с воспалительным заболеванием кишечника (ВЗК) вызванная реакцией иммунной системы на кишечные бактерии.

Узловатая эритема
В период обострения язвенного колита на нижних конечностях (чаще голенях) появляются красноватые комочки, которые иногда выглядят как синяки.
Варианты лечения включают:
- обезболивающие НПВП (Ибупрофен, Напроксен внутрь);
- стероиды (например, Метипред внутрь или преднизолон в виде инъекций);
- противоаллергические средства;
- местные аппликации (например, с димексидом, ихтиолом или с димексидом и гепарином);
- местное применение мазей с ГКС (Белогент, Белодерм, Акридерм);
- холодные компрессы и поднятие ног для уменьшения отека и облегчения боли.
Симптомы обычно проходят в течение шести недель, но могут вернуться при обострении основного заболевания.
Гангренозная пиодермия
Это следующая по распространенности проблема кожи у людей с ВЗК и самая серьезная. Относится к нейтрофильным дерматозам, развивается по невыясненной причине, но ассоциируется в первую очередь с язвенным колитом и болезнью Крона. Развитие гангренозной пиодермии не связано с периодом обострения ВЗК.

Гангренозная пиодермия
Начинается с небольшой красной шишки (пустула или пузырек), обычно на ногах (локализация 70%) и животе, которая течение нескольких часов или дней перерастает в большую открытую болезненную язву с синей или фиолетовой каймой. Бугорков или волдырей и соответственно язв может быть несколько. Содержимое язвы сукровичное, при присоединении вторичной бактериальной инфекции – гнойное. Это классическая форма гангренозной пиодермии.
Редкая перистомальная форма ГП развивается у больных с ЯК или БК после илеостомии или колостомии вследствие раздражения кожи каловыми массами при несоблюдении правил гигиены за стомой или аллергической реакции на материалы повязок.
Общее самочувствие человека практически не страдает, язвы могут не изменяться в течение нескольких недель, но могут и объединяться, расширяться. При этом на периферических участках развивается частичная эпителизация с образованием атрофических рубцов, часто пигментированных.
Лечение гангренозной пиодермии обязательно сочетается с терапией основного заболевания и включает:
- применение ГКС (например, преднизолон 2 мг на кг массы тела в сутки);
- применение моноклональных ингибиторов фактора некроза опухоли (например, Инфликсимаб);
- прием иммунодепрессантов (циклоспорин, метотрексат, азатиоприн);
- местную терапию (особенно положительна при моноочаговой ГП), выбор средств различен, могут быть аппликации на язвы или внутриочаговое введение ГКС, циклоспорина, препаратов такролимуса.
Афтозный стоматит
При афтозном стоматите образуются язвы, на слизистой оболочке рта или на языке. Чаще всего развиваются непосредственно перед обострением и в период обострения ВЗК, но могут быть и следствием побочного эффекта лекарств от ЯК или болезни Крона. Беспокоят жжение, парестезия, болезненость во рту, которые усиливаются во время еды, особенно кислой, горячей и острой.

Афтозный стоматит
У людей с язвенным колитом язвы часто бывают больше сантиметра в диаметре и держатся более 2 недель.
Лечение афтозного стоматита местное и включает:
- обезболивание с помощью спрея Лидокаин 10%;
- полоскание полости рта (Хлоргексидин, Мирамистин, Фурацилин);
- аппликации, Метрогил дента, Холисал, токоферола ацетат 30% масляный раствор после снятия воспаления для эпителизации ран.
Псориаз
Псориаз – неинфекционное кожное заболевание, вызванное проблемами с иммунной системой, характеризующееся появлением красных пятен или бляшек, покрытых скоплением омертвевших клеток .
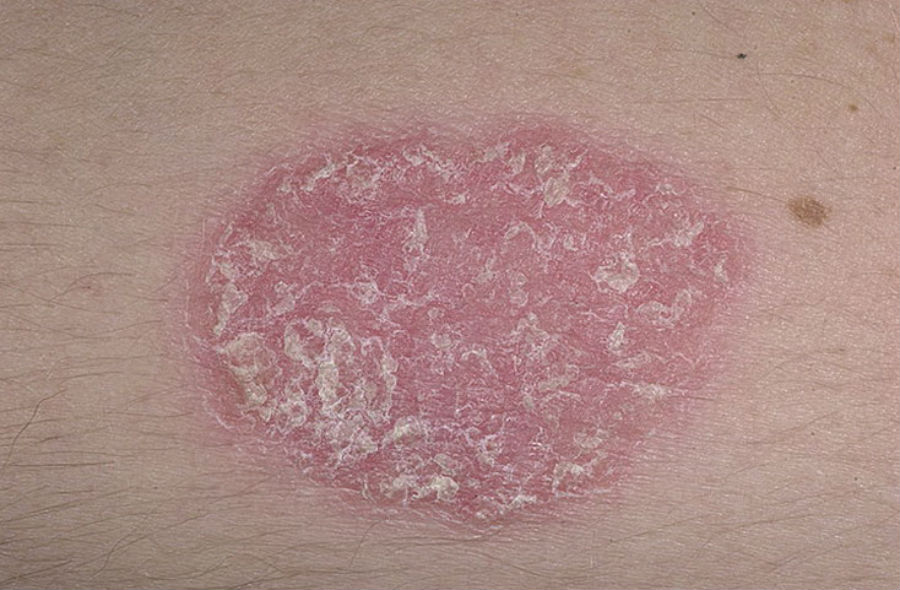
Псориаз
Результаты проведенных исследований показали, что существуют некоторые генетические связи между генами, вызывающими ВЗК, и теми, которые вызывают псориаз. Например, у 10% людей с язвенным колитом обнаружены родственники первой линии с псориазом, что более чем в три раза больше по-сравнению с обычными (3%). Для полного понимания этих связей необходимы дополнительные эксперименты.
Псориазом страдают многие с язвенным колитом или другими ВЗК, то есть он может быть не только самостоятельным иммуноопосредованным заболеванием, но и проявлением воспаления кишечника.
Для лечения псориаза вначале назначают местное применение мазей, растворов (гормональных – Дайвобет, дипросалик, гомеопатических – Псориатен, метаболитов витамина D3 – Дайвонекс). Затем простое ультрафиолетовое облучение кожи (фототерапия или УФ-Б) или с применением фотосенсибилизаторов (фотохимиотерапия или УФ-А) и только после этого системные препараты.
В качестве новых препаратов используют моноклональные антитела, например – адалимумаб, который назначается как при псориазе, так и при ВЗК.
Синдром Свита
Это еще одно редкое кожное осложнение, связанное с язвенным колитом. Относится к нейтрофильным дерматозам, развивается остро, сопровождается лихорадкой и сыпью, состоящей из множества нежных красных или голубовато-красных папул, пятен. Обычно они развиваются на руках, ногах, лице или шее. Форма бляшек неправильная, но контуры четкие, на ощупь они плотные, болезненные при надавливании. Иногда кожные симптомы также сопровождаются артритом и воспалением глаз.

Синдром Свита
Синдром Свита обычно лечится кортикостероидами, поскольку отмечается быстрое улучшение состояния с началом их приема. Чаще всего назначают преднизолон 40-60 мг в день с постепенным уменьшением дозы в течение 2-3 недель.
Вегетирующая пиодермия
Это редкое заболевание, которым страдают люди с язвенным колитом. Исследователи считают, что, как и многие проблемы с кожей, связанные с ВЗК, она вызвана проблемами с иммунной системой (снижение имунитета и фагоцитоза).
Вегетирующая пиодермия приводит к появлению волдырей или пятен в паху или под мышками, которые темнеют по мере заживления.
Стандартного лечения не существует, но ключевым моментом является лечение самого ВЗК.
Витилиго
Витилиго – это заболевание кожи, при котором в отдельных участках разрушается пигмент меланин. Витилиго приводит к образованию белых пятен в любом месте тела.

Витилиго
Ученые считают, что витилиго вызвано иммунным расстройством. Примерно 20% людей с этой патологией также имеют другое иммунное расстройство, такое как язвенный колит.
Эффективных методов лечения витилиго не разработано. Применяют антиоксиданты, иммуномодуляторы, дозированное облучение ультрафиолетом (лазер, узкополосный УФ, ПУВА). Они позволяют только незначительно уменьшить косметический дефект и предположительно предупредить появление новых очагов, белые пятна (депигментация) сохраняется в течение жизни.
Лейкоцитокластический васкулит
Лейкоцитокластический васкулит (гиперчувствительный васкулит) возникает, когда мелкие кровеносные сосуды под кожей воспаляются и отмирают. Воспалительная реакция приводит к развитию пурпурных пятен на коже ног или лодыжек, называемых пурпурой. Очаги, как правило, небольшие с умеренной болезненностью и зудом, но если развиваются пузыри – боль усиливается.

Васкулит
Это состояние развивается при обострении язвенного колита, в стадии ремиссии ВЗК – проходит. В дополнение к препаратам для лечения воспаления кишечника, назначают антигистаминные средства для уменьшения зуда и обезболивающие препараты.
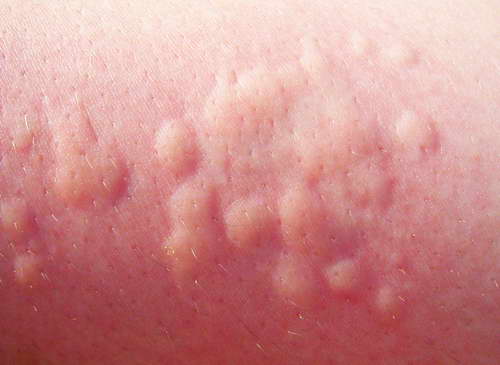
Крапивница
Крапивница – кожный дерматит – характеризуется появлением сильно зудящих волдырей красного цвета в любой части тела. Хроническая крапивница у страдающих ВЗК развивается в результате аллергической реакции на лекарственные препараты.

Крапивница
Смена препаратов и антигистаминные средства приносят хорошие результаты. В тяжелых не реагирующих на противоаллергические средства случаях применяют иммунодепрессанты, ГКС, моноклональные антитела против иммуноглобулина Е (Омализумаб).
Профилактика заболеваний кожи при ВЗК
Чаще всего проблемы с кожей развиваются в период обострения язвенного колита или болезни Крона. Чтобы предупредить их развитие, рекомендуется:
- Обращение к проктологу в период обострения ВЗК. Это необходимо, чтобы назначить препараты для купирования и предупреждения осложнений, в том числе с кожей;
- Прием кортикостероидов для уменьшения воспаления (только по назначению);
- Сбалансированная диета с достаточным содержанием БЖУ, витаминов и микроэлементов;
- Поддержание пораженной кожи в чистоте для снижения риска вторичного бактериального заражения;
- Покрытие пораженного участка стерильными бинтами или дышащими стерильными повязками;
- Прием безрецептурных обезболивающих средств.
В целом, при соблюдении рекомендаций проктолога по поводу основного заболевания (диета+медикаменты+здоровый образ жизни) поражения кожи можно предупредить и быстро вылечить.
При развитии поражений кожи, схожих с описанными выше заболеваниями (но список не полный, это наиболее распространенные) у человека без диагностированного ВЗК, рекомендуется консультация проктолога и обследование, поскольку они могут быть признаками и проявлениями воспалительного аутоиммунного процесса в кишечнике.
Виды дерматита
Термины «дерматит» и «экзема» являются синонимами. Термин «экзема» обычно применяют в отношении дерматита, наблюдаемого у лиц с атопией. Термин «дерматит» означает воспаление кожи. Он может быть острым с мокнутием, образованием корочек и везикул, подострым или хроническим с сухостью, шелушением и трещинами.
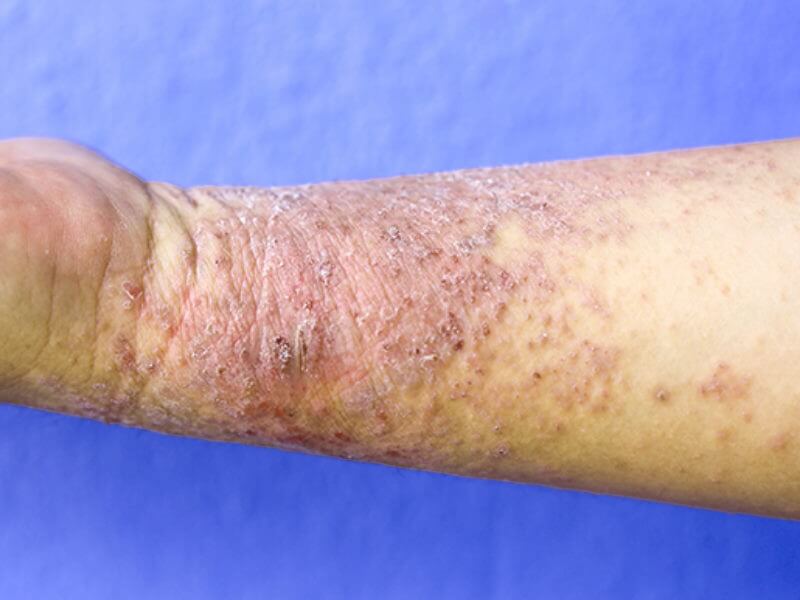
Кожные высыпания почти всегда вызывают зуд и обычно осложняются вторичной инфекцией.
Дерматит может быть экзогенным (например, контактный, ирритативный, то есть вызванный раздражающими средствами, инфекционный или фотодерматит) или эндогенным (например, атопический, себорейный, дискоидный).
Чаще всего диагноз ставят на основании детального анамнеза и морфологических исследований кожных высыпаний с учетом особенностей их распространения.
Атопический дерматит
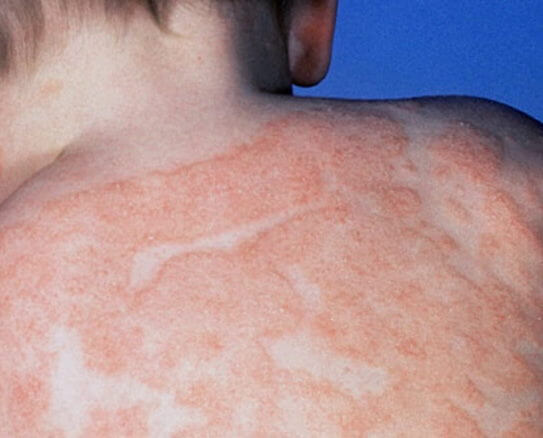
Атопический дерматит начинается в детстве, в возрасте 2-6 месяцев, и поражает около 2% населения, но сейчас отмечается увеличение его распространения. Семейный анамнез атопии имеется у 70% больных. Поллиноз (сенная лихорадка) и /или астма могут развиться у ребенка, когда он станет старше. Более 90% детей, достигая возраста 12 лет, выздоравливают, но предсказать это у отдельного ребенка очень трудно.
Атопический дерматит у детей поражает лицо, шею, туловище. Позднее в процесс вовлекаются сгибательные поверхности: подколенные, области локтевых суставов, запястья и голеностопных суставов, а в результате повторных расчесов может произойти лихенизация кожи. Дерматит рук обычно появляется в более позднем возрасте. Вторичная инфекция является обычной и часто приводит к обострению дерматита. Зуд может быть изнуряющим и вызывать сильный дистресс у пациентов и его семьи. У некоторых больных, особенно у младенцев и маленьких детей, выявляют пищевую аллергию, чаще всего на яйца, рыбу и молочные продукты. При атопическом дерматите можно определить множество нарушений в коже. Иммунологические нарушения включают тенденцию к увеличению иммуноглобулина Е, предрасположенность к анафилактическим реакциям и снижение местного клеточно-опосредованного иммунитета. Это приводит к повышенной чувствительности к вирусным инфекциям.
Оставьте контактные данные или позвоните по телефону +7 983 318 55-50 и наш менеджер свяжется с вами для мгновенной записи на прием
Нейродермит (Лишай)
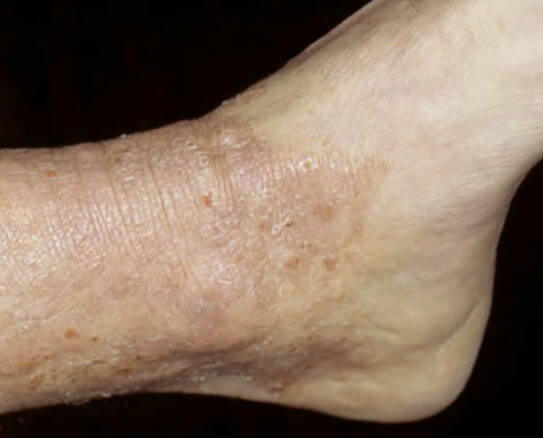
Нейродермит, или простой лишай, – локализованный хронический дерматит, характеризующийся порочным кругом зуда и расчесов. Обычные места локализации – шея и нижние конечности. Зуд часто непропорционален количеству сыпи. Часто первоначальную причину сыпи установить невозможно, поэтому состояние плохо поддается лечению.
Дискоидный дерматит
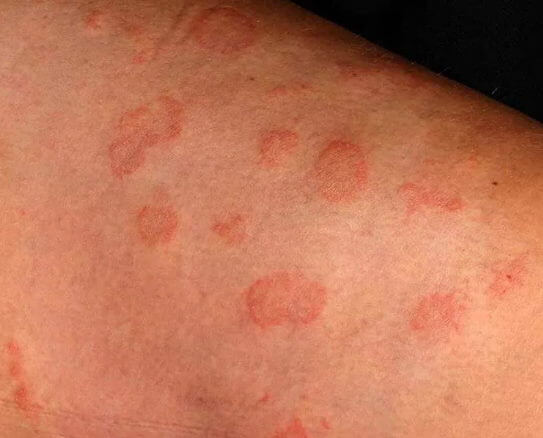
Дискоидный дерматит – характеризуется появлением округлых или овальных пятен в симметричных областях, часто на разгибательных поверхностях, как правило, у взрослых пациентов. Необходимо исключать экзогенные причины.
Дисгидроз является вариантом экземы, при котором рецидивирующие везикулы или буллы поражают ладони, пальцы рук и стоп, либо то и другое. Заболевание характеризуется ремиссиями и обострениями, которые иногда провоцируют жара, эмоциональный стресс, активная грибковая инфекция.
Контактный дерматит
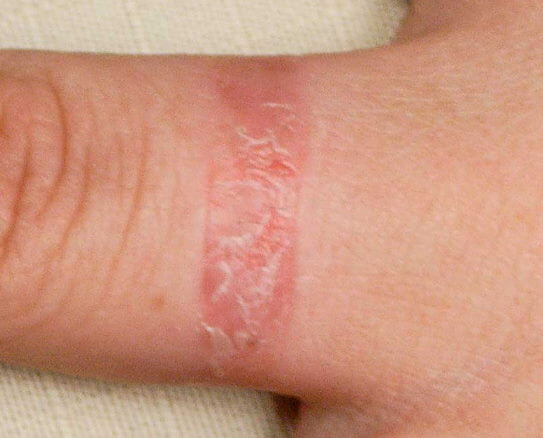
Контактный дерматит является проявление гиперчувствительности замедленного типа к веществам, контактирующим с поверхностью кожи. Поражающий фактор можно определить сразу, например никель в украшениях, парфюмерия, каучук обуви или растения. В домашней или профессиональной жизни существует широкий спектр потенциальных аллергенов. Тщательно собранный анамнез и соответствующие аллергопробы помогают установить диагноз.
Себорейный дерматит
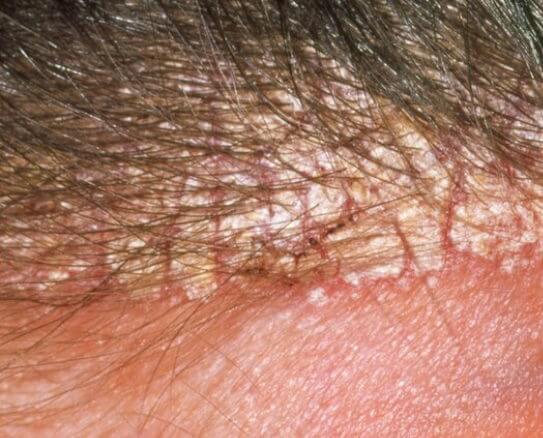
Себорейный дерматит встречается у младенцев в виде экземы головы под чепчиком с рассеянными пятнами на голове и шее в сочетании с пеленочной сыпью. У взрослых характерным является шелушение в области волосистой части головы, блефарит, красные шелушащиеся пятна в носогубных областях, опрелость вокруг ушей и области грудины. Себорейный дерматит встречается у 3-5 % молодых людей.
Ирритативный дерматит
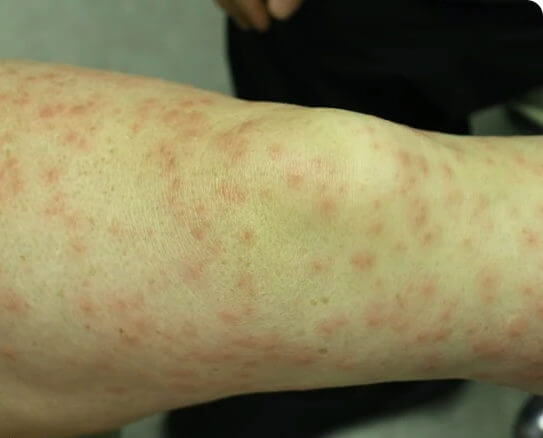
При ирритативном дерматите сыпь может быть вызвана физическим или химическим раздражением и повреждением кожи, в этом случае ее обычно не связывают с аллергией. Этот тип поражения могут вызывать мыло, моющие средства, пищевые продукты, строительные материалы.
Необходимое обследование и адекватное современное лечение при каждой форме дерматита могут определить высококвалифицированные специалисты нашего центра – Клиники иммунологии Три И – аллергологи и дерматолог.
Приходите к нам по адресу Новосибирск, ул. Галущака, д. 2, мы поможем решить Ваши проблемы!

Популярные акции
УЗИ брюшной полости

УЗИ брюшной полости- диагностическая процедура для выявления различных заболеваний.
Удаление папиллом

Фиброэпителиальные полипы – так называются папилломы на медицинском языке.
Изготовление стелек

Стельки, приготовленные индивидуально врачом – ортопедом – это не акссесуар, а лечебное средство.
Биоревитализация и контурная пластика

Хотите сохранить молодость лица, улучшить состояние кожи и сохранить естественную красоту?
SMAS лифтинг на аппарате UCOS HIFU

Процедура воздействия высокосфокусированным ультразвуком на новейшем аппарате HIFU UCOS.
Хронический тонзиллит

Хронический тонзиллит – это не только боль в горле, но и общая слабость, усталость, субфебриллитет и т.д.
ТОП-5 кожных заболеваний и их симптомы

Кожа — самый большой орган человека. И при этом самый уязвимый. Часто именно она принимает на себя первый удар, и еще чаще она становится сигнальной системой, которая говорит, что в организме идет не так. В этой статье мы разберем 5 кожных заболеваний, которые встречаются чаще всего.
Не каждый симптом говорит об опасности. Но иногда мы игнорируем и те симптомы, которые требуют срочного врачебного вмешательства. стесняется проблемы, боится врачей, предпочитает прикладывать подорожник.
Врачи сети клиник «Здоровье» расскажут вам о тех проявлениях кожных заболеваний, которые ни в коем случае нельзя игнорировать.
С какими симптомами стоит срочно обратиться к врачу
Люди часто прибегают к самостоятельной диагностике заболеваний при выявлении изменений на коже. Интернет пестрит статьями с подробным описанием симптоматики и лечения болезней. Но есть множество опасных симптомов, при обнаружении которых стоит незамедлительно обратиться к специалисту.
1. Сыпь. Сыпь является симптомом многих заболеваний, как кожных, так и связанных с другими органами. Высыпания могут быть симптомом аллергической реакции, стресса, патологии тракта и даже онкологического заболевания. Если сыпь ярко окрашена и не проходит более 48 часов, не откладывайте визит к специалисту.
2. Бородавки. Появление бородавок на коже вызвано различными штаммами вируса папилломы человека. Вирус передается от человека к человеку, поэтому при обнаружении папиллом или кондилом на любой части тела, стоит записаться к дерматологу или дерматовенерологу.
3. Шелушение. На первый взгляд безобидный симптом может служить сигналом опасного заболевания. Если шелушение кожи сопровождается длительным зудом, покраснением и сильной сухостью, лучше обратиться к врачу для постановки точного диагноза и назначения лечения. Если же шелушение стало ответом кожи на воздействие мороза, солнца или ветра, то мы рекомендуем вам тщательнее защищать кожу и использовать специальные крема.
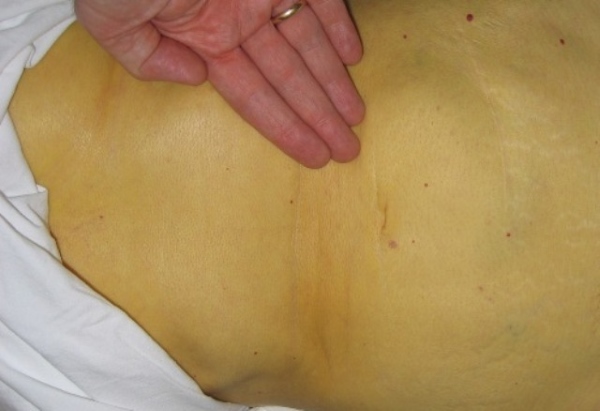
4. Изменение цвета кожи. Изменение цвета кожи после загара или пилинга вполне объяснимо, но если вы обнаружили на теле или лице внезапно появившиеся пятна 0 это повод записаться к врачу. Красные пятна могут сигнализировать об острой аллергической реакции или заболеваниях ЖКТ, пожелтение кожных покровов — один из симптомов гепатита В и С, темные пятна могут говорить о некротических процессах.
кожных болезней
Кожные заболевания встречаются довольно часто и могут появиться в любом возрасте. Они доставляют человеку физический дискомфорт, заставляют прятать пораженные участки под плотной одеждой или использовать косметические средства, чтобы скрыть недостатки.
К счастью, современная дерматология успешно борется с кожными заболеваниями. И вот 5 самых распространенных из них.
1. Акне.
Угревая болезнь, или акне — это воспалительное заболевание кожи, возникающее в результате закупорки сальных желез. Более 80% населения планеты подвержены акне, большинство из них — подростки. Заболевание начинается с появления угрей, черных точек и папул (воспалительных узелков). Если вы родитель подростка с акне, приведите его на прием к врачу, чтобы вовремя вылечить заболевание и не допустить его осложнений, или приходите сами, если вы вдруг столкнулись к заболеванием во взрослом возрасте.
2. Атопический дерматит.
Еще одним воспалительным заболеванием кожи является атопический дерматит. Особенно распространена болезнь среди детей (10–15% в развитых странах). Заболевание сопровождается покраснением верхнего слоя кожи, сухостью и сильным зудом. Полное излечение пациента невозможно, но для смягчения течения заболевания применяются увлажняющие лечебные мази, местные иммуномодуляторы. Игнорирование болезни может привести к серьезным осложнениям и развитию кожных инфекций.
3. Псориаз.
Еще одним распространенным заболеванием (около 5% в развитых странах) является псориаз. Это хроническое воспалительное неинфекционное заболевание, для которого характерно появление бляшек или красного цвета на разных частях тела и головы. Помимо этого наблюдается сильное жжение и зуд, сухость кожи. При отсутствии должного лечения увеличивается риск инсульта, а также поражаются внутренние органы, например, печень и почки.
4. Простой герпес.
Одно из самых распространенных вирусных заболеваний кожи. Антитела к этому вирусу встречаются у 90% людей. Основным симптом герпеса являются пузырьки, наполненными жидкостью, которые появляются в области слизистых — чаще губ или носа. Отсутствие лечения может спровоцировать снижение иммунитета и, как следствие, повышенный риск приобретения новых заболеваний.
5. Вирусные бородавки.
Распространенное вирусное заболевание кожи, вызванное попаданием в клетки кожи человека вируса папилломы. Часто вирус передается бытовым путем (при рукопожатии, использовании предметов носителя) или половым путем. На месте внедрения вируса образуются выпуклые узелки — бородавки. Опасность заболевания состоит в том, что вирус имеет онкогенные штаммы, которые могут привести к развитию рака.
К счастью таких штаммов немного, но стоит провериться, чтобы исключить риски. Особенно это касается женщин, потому что ВПЧ — первая и самая главная причина развития рака шейки матки.
Как лечить кожные заболевания
К сожалению, не существует одного универсального средства для лечения кожных заболеваний. После диагностики врач назначает лечение, которое уместно в вашем случае. Это могут быть:
- Лечебные мази и бальзамы (заживляющие, противовоспалительные, гормональные, антибактериальные)
- Лекарства для приема внутрь (антибиотики, гормональные средства, иммуномодуляторы)
- Физиопроцедуры (лазеро-, магнитотерапия)
- Косметологические процедуры (чистки, пилинги, увлажняющие маски)
- Космецевтические средства (лосьоны, тоники, кремы, маски)
Стоит ли назначать себе лечение самостоятельно? Каждый решает для себя сам. Но мы хотим предостеречь вас. Конечно, если вы немного переборщили с загаром или у вас на фоне приближающихся критических дней появилось несколько воспалений на лице, то можно обойтись и без врача. Но когда речь идет о тяжелых заболеваниях — псориазе, аллергии, дерматите — самолечение может привести к усугублению симптомов.
Обращайтесь к специалистам, которые помогут подобрать эффективное лечение. В сети клиник «Здоровье» прием веду врачу дерматологи и дерматовенерологи. Они проведут осмотр, назначат необходимые анализы и помогут справиться с болезнью.
Самые распространенные заболевания кожных покровов человека

Наша кожа всегда на виду. Из всех органов человека, кожа – самый уязвимый орган. На состояние кожи влияют одновременно и внешняя среда, и питание, образ жизни, стрессы, хронические заболевания и скрытые патологии.
Кто такой дерматолог?
Дерматолог — это ВРАЧ, который 6 лет обучался всему, что связано со здоровьем человека в целом, а затем еще 2 года постигал секреты болезней кожи, ее придатков: сальных и потовых желез, волос и ногтей.
В нашем организме все взаимосвязано, для того чтобы вылечить заболевания кожи, хороший дерматолог должен разобраться в остальных проблемах здоровья. Поэтому врачи – дерматологи Клиники эстетической медицины «РИМ» всегда сначала выявляют причину, а потом уже приступают к лечению того или иного заболевания.
К сожалению, не существует универсального средства от всех болезней, мы все индивидуальны. Но подход должен быть един: СНАЧАЛА ВЫЯВЛЯЕМ ПРИЧИНУ И ТОЛЬКО ПОТОМ НАЗНАЧАЕМ ЛЕЧЕНИЕ!
1. Атопический дерматит — одно из самых распространённых сложных воспалительных заболеваний кожи.

Причина атопического дерматита – неспособность кожи противостоять аллергенам, внешним раздражителям и патогенным микроорганизмам. Как правило, склонность к атопическому дерматиту есть у людей, родители которых (преимущественно мать) страдает этим же заболеванием.
Основной признак атопического дерматита – зуд разной интенсивности и высыпания на лице, волосистой части головы, локтевых и коленных сгибах, наружной поверхности голеней, предплечий, туловища, ягодиц, складках кожи, сухость.
Формы атопического дерматита:
Легкая форма: обострения не более 2- х раз в год, незначительный кожный зуд, небольшие поражённые участки кожи. Хорошо поддаётся терапии.
Среднетяжёлая форма: длительные обострения до 4-х раз в год, кожный зуд более выражен, распространённые кожные высыпания.
Тяжёлая форма: затянувшиеся обострения, чаще 5-ти раз в год, выраженный зуд, нарушающий сон, интенсивные распространённые высыпания.
Особенности атопического дерматита:
Из-за снижения защитной функции кожи, у пациентов с атопическим дерматитом часто присоединяются вторичные инфекции, бактериальные: стрептококковая, стафилококковая; вирусные: вирус простого герпеса, вирус папилломы человека, что, в свою очередь, может привести к различным осложнениям: тяжести и сложности лечения непосредственно самого процесса атопического дерматита, экземам, поражению центральной нервной системы, поражениям глаз (конъюнктивит), поражению лимфатической системы.
При грамотно подобранном лечении прогноз благоприятный и даже тяжёлые формы можно перевести в стойкую ремиссию.
Задачей врача-дерматолога является анализ особенностей проявлений заболевания, выявление пускового механизма заболевания (причины) и только после этого назначается лечение, которое состоит из сложного и индивидуально подобранного комплекса различных препаратов, регулярного наблюдения и оценки эффективности терапии с возможной последующей коррекцией.
2. Аллергический контактный дерматит – воспалительное заболевание кожи, спровоцированное реакцией на аллерген.

Выявляют несколько видов контактного дерматита:
Острый контактный дерматит – возникает после однократного контакта с веществом, вызывающим раздражение кожи
Аллергический контактный дерматит – является, по сути, иммунным ответом кожи на аллергические вещества.
Острый и аллергический контактный дерматит по своим проявлениям очень схожи: зуд, жжение, болезненность кожи, покраснения, отёчность, высыпания. При остром контактном дерматите такие проявления носят местный характер (именно в месте контакта с раздражающим веществом). При аллергическом контактном дерматите, все вышеперчисленные симптомы распространяются за пределами воздействия аллергена и могут проявиться на любом участке кожи.
Хронический контактный дерматит – развивается после повторных и длительных контактов с веществами, обладающими слабыми раздражающими свойствами, такими как: моющие растворы, кислоты и щелочи, порошками. Хронический контактный дерматит выражается очагами неяркого покраснения, трещинами, мокнутием, корками, пятнами. Даже после устранения аллергена, без должного лечения процесс может продолжаться годами.
Контактный дерматит любой формы является хроническим заболеванием. Основной задачей лечения является быстрое снятие симптомов, выявление аллергена (раздражающего фактора), поддерживающая терапия.
3. Себорейный дерматит – это не просто перхоть. Себорейный дерматит –хроническое заболевание кожи в виде шелушения и высыпаний с частыми рецидивами.

Причиной себорейного дерматита может являться наличие дрожжевого гриба Malassezia spp., интенсивная продукция кожного сала изменённого состава, вызванная эмоциональным напряжением, стрессовыми ситуациями, иммунными, нейроэндокринными и гормональными нарушениями, а также приёмом некоторых лекарств.
Ранний признак себорейного дерматита – перхоть волосистой части головы. Позднее появляется зуд, покраснения, шелушения, бляшки и корки.
Себорейные высыпания могут также появляться на лице (в области скул, крыльев носа, лба, бровей), ушных раковинах, верхней части туловища (в области груди и лопаток), в крупных складках.
Лечение себорейного дерматита требует тщательного подбора противовоспалительных, противозудных и противогрибковых средств. При присоединении вторичной инфекции подбираются антибактериальные препараты.
4. Крапивница. При крапивнице на коже лица, плеч, ягодиц, бёдер появляются волдыри и отеки, красные пятна, иногда сопровождаемые чувством жжения и зудом.

— употребление некоторых продуктов, например, цитрусов, яиц, шоколада, орехов.
— употребление пищи богатой консервантами и красителями, усилителями вкуса.
— прием некоторых лекарств, таких как: аспирин, антибиотики, обезболивающие.
— хронические заболевания (болезни желудочно-кишечного тракта, эндокринная патология)
Волдыри и отеки также могут вызвать физические воздействия – перепады температур, контакт с раздражающим веществом. Иногда крапивница возникает в период беременности и при климаксе.
Целью лечения является прекращение высыпаний и отсутствие рецидивов. Для этого после тщательного сбора анамнеза выявляется фактор, спровоцировавший заболевание, назначается диета и медикаментозная терапия, при острых состояниях применяются неотложные методы лечения.
5. Красный плоский лишай– хроническое заболевание кожи и слизистых оболочек, иногда затрагивающее волосы и ногти.

Причины красного плоского лишая заключаются в ответе иммунитета на воспаление.
Признаки красного плоского лишая:
— плоские розовато-красные, сиреневатые, фиолетовые, желтоватые или синеваты папулы и бляшки размером от 3 до 30 мм. Они могут быть с вдавлением в центре, гладкие или бугристые. Располагаются, как правило, на сгибах конечностей, туловище, половых органах, на подошвах, ладонях, лице.
— при травматизации папулы и бляшки начинают усиленно разрастаться
— зуд практически всегда сопровождает красный плоский лишай
Красный плоский лишай – сложное заболевание. Насчитывается около 15 –ти видов красного плоского лишая кожи, слизистых оболочек и губ. Красный плоский лишай слизистых оболочек и губ считается предраковым состоянием, способствующее развитию плоскоклеточного рака.
Целью лечения является существенного улучшение качества жизни пациента, регресс высыпаний и стойкая ремиссия, предотвращение возникновения онкологии. Для лечения применяется медикаментозная внутренняя и наружная терапия, противовоспалительные и ранозаживляющие средства.
6. Лишай красный волосяной отрубиевидный(другое название — Питириаз красный волосяной отрубевидный, болезнь Девержи) — воспалительное заболевание кожи.

Причинами отбуриевидного лишая принято считать наличие аутоиммунных заболеваний, приводящих к нарушению метаболизма витамина А. Часто встречаются семейные случаи данного заболевания.
Признаки красного волосяного отрубиевидного лишая: шелушащиеся бляшки желтовато-оранжевого оттенка. Высыпания начинаются с лица и верхней части туловища, затем (от нескольких недель до нескольких месяцев) поражается нижняя часть туловища. Часто высыпания поражают ладони и стопы, а также ногти.
Лечение состоит из системной внутренней и наружной терапии, требующей тщательного контроля со стороны врача – дерматолога.
При правильно подобранном лечении достигается стойкая ремиссия.
7. Разноцветный лишай – поверхностное заразное грибковое заболевание кожи.

Причинами разноцветного лишая являются дрожжевые грибы. Возникновению заболевания способствуют повышенная потливость, сопутствующие хронические заболевания эндокринной системы, легких, желудочно-кишечного тракта, прием некоторых лекарств.
Разноцветный лишай начинается с мелких невоспалительных пятен, сначала розового, затем желотовато-розового цвета, которые впоследствии темнеют и могут стать красно-коричневыми. Пятна шелушатся. Постепенно пятен становится много, и они как бы «сливаются» в одно пятно. После усиления шелушения (на фоне загара) пятна могут стать депигментированными (не иметь цвета). Разноцветный лишай в большинстве случаев не чешется, или больной испытывает легкий зуд. Пятна могут покрывать любую часть лица и тела, как правило, не затрагивает ладони и стопы.
При тщательно подобранной противогрибковой терапии достигается полное излечение.
8. Экзема – частовстречающееся хроническое или острое часто повторяющее (рецидивирующее) аллергическое кожное заболевание.

Причинами экземы являются инфекционно-аллергические, метаболические, вегето-сосудистые и наследственные факторы.
Экзема может быть острой, подострой и хронической.
Различают несколько форм заболевания экземой:
Истинная (идиопатическая) экзема. Острую стадию истинной экземы сопровождают покраснения, точечные мокнущие эрозии, корочки, иногда папулы. Высыпания начинаются на лице и конечностях, с чередованием непоражённой кожи. Больной испытывает умеренный зуд. Без лечения переходит в хроническую стадию с застойными красными пятнами, появляются трещины, возможно присоединение вторичной инфекции.
Одной из разновидности истинной экземы, является дисгидротическая экзема – на боковых поверхностях пальцев, ладоней и стоп появляются зудящие пузырьки, которые впоследствии становятся язвами.
Пруригинозная экзема – еще одна разновидность хронического течения заболевания. На лице, половых органах, сгибах конечностей образуются мелкие, зудящие папулы.
В запущенных случаях может развиться роговая экзема – толстая корка на ладонях и стопах с болезненными, глубокими трещинами.
Микробная экзема – заболевание сопровождается интенсивным зудом. Кожа отслаивается и покрывается гнойными мокнущими корками.
Существует еще несколько видов экземы, все они, как правило, являются осложнением запущенных случаев истинной экземы.
Целью лечения является уменьшение зуда и высыпаний, профилактика рецидива, предотвращение перехода заболевания в более тяжёлую стадию. Лечение состоит из выявления факторов, вызвавших заболевание, подбора системной терапии.
9. Псориаз — системное хроническое заболевание кожи. Развитию псориаза способствуют наследственная предрасположенность, нарушение нервной, эндокринной, иммунной систем, психоэмоциональное перенапряжение, хронические инфекции, прием некоторых препаратов. Псориаз частый спутник других заболеваний, таких как: сахарный диабет, болезни сердечно-сосудистой системы, метаболического синдрома.

Псориаз, как и многие другие хронические кожные заболевания, сложен в диагностике. Основными признаками псориаза являются высыпания желтоватого, розового-красного цвета, постепенно сливающиеся и образующие шелушащиеся бляшки разных форм и размеров. Бляшки могут находиться на любых участках: волосистой части головы, локтях, коленях, пояснице, на ладонях и подошвах. Больные псориазом жалуются на зуд различной интенсивности.
Запущенные случаи псориаза могут привести к патологическим изменениям опорно-двигательного аппарата, часты случая псориаза ногтей.
Основной целью лечения является стойкая ремиссия с регрессом высыпаний и улучшением качества жизни больного. Для этого врачом после установления формы заболевания подбирается индивидуальная системная терапия.
Симптомы кожных болезней
Объективные признаки кожных болезней чрезвычайно разнообразны и многогранны.
Обследуя кожу больного всегда следует обращать внимание на ее окраску, блеск, поверхность: чрезмерно влажна ли кожа или ненормально суха, утолщена или истончена, изменена ли она сплошь, или только отдельными участками.
Важно отметить состояние сосудодвигательной системы – живая ли реакция или вялая.
При наличии разлитого поражения кожи следует выяснить как оно развивалось: сразу ли и равномерно (желтуха), или из слившихся очагов (чешуйчатый лишай), или из одного очага (рожа).
Выделяют первичные и вторичные элементы кожной сыпи
Первичные высыпания появляются первыми по времени и появление их вызывается непосредственно самими патологическими изменениями в коже.
Вторичные морфологические элементы кожной сыпи никогда первыми не возникают и являются результатом обратного развития первичных элементов.
К первичным проявлениям высыпаний на коже относятся:
- пятно (macula),
- узелок (papula),
- бугорок (tuberculum),
- узел (nodus),
- пузырек (vesicula),
- пузырь (bulla),
- гнойничек (pustula),
- волдырь (urtica).
Пятно – (macula) характеризуется изменением окраски кожи на различных участках.
Площадь пятен колеблется от булавочной головки до 3 см в диаметре.
По своим очертаниям пятна чаще всего они бывают круглыми или овальными.
Различают пятна воспалительные, которые возникают в результате переполнения поверхностных капилляров кожи, вследствие различных воспалительных процессов, с чем обыкновенно связана бывает интенсивность окраски их.
Если небольшие круглые пятна не сливаются между собой, а расположены отдельно, фокусно, их называют розеолой (розеола при сифилисе, при брюшном тифе).

Пятна более крупные – диаметром свыше 3 см и больше называются эритемой.
Пятна невоспалительные зависят от увеличения или уменьшения содержания нормального, присущего коже, пигмента (хлоазма, веснушки, витилиго), или от отложения пигмента, например, грибком, при отрубевидном лишае, при татуировке, при бывшем ранее кровоизлиянии и проч.
От давления пальцем окраска воспалительных пятен обычно ослабляется и даже исчезает, но после прекращения давления они вновь появляются.
Невоспалительные пятна от давления обычно не изменяются.
Розеолезные пятна не стойки, появившись, она держатся недолго и бесследно исчезают.
Эритематозные пятна держатся более продолжительное время.
Пятна способны к обратному развитию, а поэтому на них могут образоваться вторичные изменения. Пятна могут оставить после себя временную пигментацию, или же исчезнуть не оставляя ее.
Кроме изменений в окраске пятна подвергаются и другим изменениям, например, шелушению.
Узелок или папула (papula) представляет собой ограниченное возвышение кожи, величиной от булавочной головки до 2-2 ½ см диаметром в среднем, зависящее от размножения клеток эпидермиса или от отложения клеточного инфильтрата.
Окраска узелков красноватая, с различными оттенками: то розоватым, то синеватым, в зависимости от того, являются ли они воспалительными или невоспалительными.
По своим очертаниям узелки могут быть: правильно округлыми, овальными или многогранными, неправильных очертаний.
Существуют две разновидности узелков:
- I. лентикулярные плоские узелки, напр., при красном плоском лишае, или выпуклые, полушаровидные, например, при лентикулярном папулезном сифилиде, величиной в среднем с чечевицу,
- II. милиарные, конической формы узелки, величиной в среднем с просяное зерно, например, при милиарном сифилиде или лишае золотушных. Милиарные узелки развиваются обычно вокруг отверстий волосяных фолликулов.
Поверхность узелков большей частью гладкая и блестящая.
В некоторых случаях они имеют в центре углубление, а в ряде случаев они могут покрываться чешуйками или корками.

При обратном развитии узелки либо совсем не оставляют следа, либо оставляют нестойкую пигментацию, постепенно исчезающую.
Бугорок (tuberculum) отличается от узелка тем, что анатомические изменения при нем происходят в глубине кожи.
Бугорок представляет собой ограниченно образование, выдающееся над поверхностью кожи и захватывающее все ее толщину до подкожной клетчатки.
Величина бугорка может быть различной, от булавочной головки (например, при волчанке) до горошины в среднем (при сифилисе).
Бугорки также бывают воспалительного характера – при туберкулезе, сифилисе или невоспалительные – при различных новообразованиях – фибромы, миомы.
В отличие от узелка бугорок при обратном развитии оставляет после себя стойкий след в виде рубца, если она развивается обратно после изъязвления и атрофические изменения кожи, если она развивается обратно сухим путем, например, при сифилисе после лечения.
Узел (nodus-gumma) отличается от бугорка тем, что при нем инфильтрат исходит из подкожной клетчатки, а также своими обычно большими размерами.
Поверхность узлов чаще гладкая, вначале красноватая, при длительном существовании изменяет окраску.
Нередко процесс заканчивается распадом.
Течение узла различно, однако, при своем развитии узел иногда не оставляет атрофии, а лишь некоторое западение кожи, так как при этом могут вовлекаться в процесс только глубокие части, верхние же слои кожи могут остаться незатронутыми.
Примером может служить течение сифилитической гуммы при специфическом лечении.
Пузырек (versicula) представляет собой возвышающееся над поверхностью кожи образование, по величине обычно не больше конопляного зерна.
Пузырек образуется в силу скопления жидкости в ограниченном пространстве как в самом эпителии, так и между эпителием и собственно кожей.
Дно пузырька находится на различной глубине эпидермиса, а покрышка его состоит из одного или нескольких слоев эпителиальных клеток.
Содержимое пузырька состоит из серозной жидкости с примесью небольшого количества лейкоцитов, фибрина и бактерий.
Иногда к этому содержимому примешивается кровь, придающая содержимому пузырьков кровянистую окраску.
Нередко пузырьки в силу вторичной инфекции нагнаиваются и превращаются в гнойнички – пустулы.

Пузырек при обратном развитии может дать прозрачную корочку, или вскрываясь дает эрозию, постепенно эпителизирующуюся без стойкого следа.
Пузырь (bulla) значительно больше пузырька.
Пузырь возвышается над кожей, он натянут и наполнен серозной жидкостью.
Пузырь, как и пузырек может локализироваться между различными слоями эпидермиса, не захватывая сосочкового слоя кожи, а поэтому он при обратном развитии также не оставляет после себя стойкого следа.
Гнойничок (pustula) представляет собой то же образование, что и пузырек с той лишь разницей, что содержимое его гнойное.
Гнойничок может образоваться в тех же слоях, что и пузырек и тогда возникает поверхностная пустула.
При расположении гнойничка в более глубоких слоях, в сосочковом и ниже лежащих слоях, получается глубокая пустула.
Цвет гнойничков зависит от находящихся в них микробов, от степени нагноения и от примеси в них крови.
По локализации, анатомическому строению и глубине распространения различают следующие разновидности гнойничков:
- фолликулит,
- акне,
- импетиго,
- эктиму и
- рупию.
При обратном развитии импетиго не оставляет следа.
Фолликулит и акне в зависимости от глубины поражения заживают либо с образованием рубца, либо без него.
В то время как эктима и рупия всегда оставляют рубец, так как нагноение захватывает сосочковый и подсосочковый слои.
Волдырь (urtica) характеризуется не стойким образованием на коже ограниченного, различной величины возвышения, возникшего в результате кратковременного скопления между клетками в сосочковом слое серозной жидкости.
Типичный волдырь в центре бледный, а по периферии розовый.
Волдыри возникают в очень короткое время. Свое название волдырь получил от сходства с ожогом крапивой.
К вторичным морфологическим элементам кожи относятся:
Пигментации (pigmentationes) вторичного характера возникают обычно при обратном развитии различных первичных элементов – после узелков (папул), пустул, бугорков и т.п.
Чешуйка (squama) представляет собой беловатого цвета наслоение, состоящее из ороговевших или не вполне ороговевших клеток, с примесью продуктов выделения сальных и потовых желез.
В зависимости от этого чешуйка может принять различный оттенок.
По величине чешуйки могут быть от очень мелких, едва заметных образований, до 1 см диаметром и больше.
В первом случае говорят об отрубевидном шелушении (desquamatio furfuracea), во втором случае о пластинчатом (desquamatio lamellosa).
Корка (crusta).
При обратном развитии пузырька, пузыря или гнойничка, на месте ссадин, эрозий и язв, при распадении и изъязвлении бугорка, может образоваться корка, вследствие ссыхания эксудата.
Корка содержит остатки покрышки пузырька или гнойничка, фибрин, лейкоциты, микробы, пыль.
При более глубоком положении образовавшаяся корка содержит также остатки волокнистой и эластической соединительной ткани, клетки сосочкового и подсосочкового слоя и т.п.
Корки бывают разными по цвету, толщине и слоистости.
Грязноватого цвета корка получается из ссохшегося гноя на месте бывшего глубокого гнойничка.
Черная корка получается в результате примеси крови, когда вследствие зуда кожа травматизируется больным до крови.
Желтовато-зеленоватая корка получается в результате красящего вещества, вырабатываемого, например, стафилококком при импетиго.
Эрозия (erosio) образуется при нарушении целости одного только эпидермиса.
Эрозия может быть как округлых, так и неправильных очертаний, при слиянии из нескольких элементов.
Ссадина (excoriatio) – дефект кожи образующийся обычно вследствие травмы, например, расчесов при зудящих болезнях.
При этом могут быть нарушены более глубокие, чем при эрозиях, слои кожи, в частности – сосочковый слой.
Ссадины чаще всего бывают линейными и покрыты кровянистыми корочками.
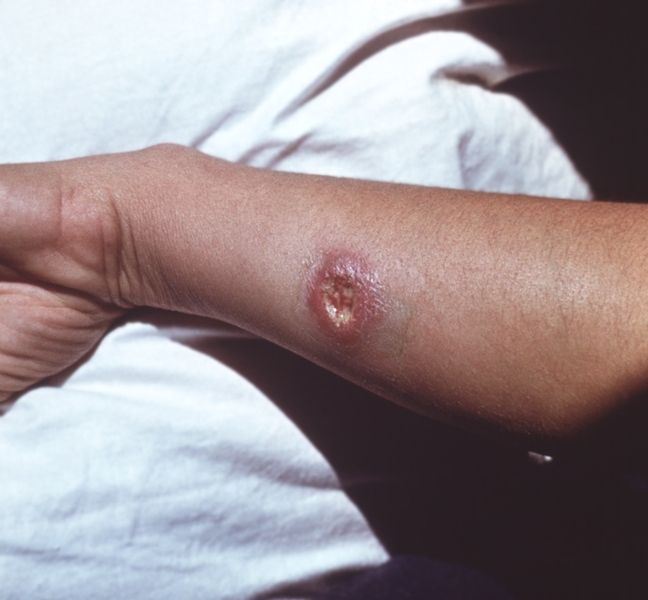
Язва (ulcus) представляет собой дефект кожи, зависящий от распада тканей.
Язва образуется на месте глубоких гнойничков, бугорков или узлов.
В каждой язве различают центральную часть – дно и периферическую часть – края язвы.
Дно язвы может находиться на различной глубине и может быть покрыто темноватым или сероватым налетом, распадом, некротической тканью.
Язва выделяет большее или меньшее количество гноя и характеризуется живыми или вялыми грануляциями.
Края язвы могут быть правильных или неправильных очертаний, могут быть крутыми или отлогими, подрытыми или изъеденными, мягкими или плотными.
Трещины (rhagades) представляют собой нарушение целости кожи различной глубины, вследствие чрезмерного растяжения кожи, в результате тех или других патологических состояний на местах, где имеются складки кожи, например, в углах рта, у заднего прохода и т.д.
Вегетации (vegetationes) – разращения сосочков кожи, возникающие от тех или других причин, например, на сифилитических папулах, при остроконечных кондиломах и пр.
Рубец (cicatrix) образуется на месте бывшей язвы.
Рубцом называется стойкое соединительнотканное образование, например, после – эктимы, рупии, или при изъязвлении бугорков.
Гипертрофические рубцы отличаются возвышающимся над поверхностью кожи уровнем.
Они образуются в результате очень пышных и обильных грануляций язвы, ведущих к избыточному развитию соединительной ткани.
Атрофические рубцы отличаются тем, что они расположены ниже нормального уровня кожи.
Свежие рубцы имеют розоватую окраску вследствие новообразования сосудов, которые впоследствии при уплотнении соединительной ткани запустевают.
Затем они становятся пигментированными, а по рассасывании пигмента остается более бледная окраска кожи.
Кожа на месте рубцов блестящая, более гладкая, а впоследствии, как было указано, более бледная.
Рубцы со значительным развитием соединительной ткани, резко возвышаются над поверхностью кожи, носят название келоидных и наблюдаются обычно не у всех больных, а лишь у предрасположенных к этому.
Различить рубцовые изменения обыкновенно бывает легко, так как рубцовая поверхность утрачивает нормальную исчерченность кожи.
Исчезают ромбы, треугольники, фолликулы кожи и придатки кожи – волосы, запустевают железы кожи.
Однако не всегда легко бывает отличить рубец от, так называемой, рубцевидной атрофии кожи, возникающей в результате не изъязвления, а рассасывания инфильтрата и замещения его волокнистой соединительной тканью.
Это наблюдается, например, при эритематозной волчанке и некоторых других заболеваниях.
Общая характеристика элементов кожной сыпи
Помимо определения элементов сыпи и их вторичных изменений важно охарактеризовать их в отношении окраски, очертаний, формы и границ.
Окраска элементов зависит от того с каким видом сыпи мы имеем дело – с воспалительной или невоспалительной сыпью, в зависимости от этого элементы сыпи будут то резки в своей окраске, то менее интенсивно окрашены, что также связано со стадией развития элементов.
Очертания элементов могут быть правильными, округлыми, овальными и неправильными, например, полигональными – многогранными.
Границы элементов могут быть резкими, что, например, наблюдается часто при сифилитических папулах, бугорках и проч., и наоборот, границы бывают нерезки при воспалительных сыпях, например, при вульгарных гнойничковых высыпаниях – фурункулах, при волчанке и т.д.
Во многих случаях чрезвычайно важным оказывается определить также и взаимное расположение элементов сыпи – располагаются ли они отдельно – фокусно или сливаются, группируются ли правильно в кольца, дуги или рассеяны беспорядочно.
Фокусность, изолированность расположения отдельных элементов сыпи – признак характерный для всех почти сыпей, наблюдающихся при сифилисе и не характерный для чешуйчатого лишая.
При котором, наоборот, наблюдается слияние отдельных элементов друг с другом, образование крупных, различных по величине и очертаниям, очагов поражения.

Наличие у некоторых сыпей выраженного периферического роста отдельных элементов может обуславливать их слияние; отсутствие этого свойства обусловит фокусность расположения элементов сыпи.
Наконец, очень важно определить состоит ли сыпь из одних элементов или из разных, т.е. мономорфна ли сыпь – состоит ли она, например, из одних пятен, или одних папул, или же полиморфна – состоит, например, из пятен, папул и пустул и т.д.
При этом может наблюдаться, так называемый, ложный полиморфизм, когда сыпь состоит из одного первичного элемента, но находящегося в разных стадиях развития, что указывает также на постепенность высыпания сыпи, а не на одновременное появление всех элементов.
Чрезвычайно важный признак, характеризующий ту или иную сыпь – это локализация сыпи, так как, например, ряд кожных заболевания имеет свою, так называемую, излюбленную локализацию.
Например, излюбленной локализацией чешуйчатого лишая считаются разгибательные поверхности верхних и нижних конечностей, локти и колена в частности.
Чесотка отличается своей излюбленной локализацией сыпи на сгибательных поверхностях конечностей, в противоположность почесухе, поражающей, прежде всего, разгибательные поверхности конечностей.
Различают, кроме того, и, так называемую, отрицательную локализацию сыпи – т.е. места, где сыпь, как правило, не встречается.
Например, почесуха обычно не поражает локтевые впадины и подколенные ямки, также как угри не наблюдаются на ладонях и подошвах – т.е. на местах, где нет сальных желез.
Различают также системное расположение элементов, например, при опоясывающем лишае элементы обычно располагаются группами по ходу тех или других нервов.
Сыпь может также располагаться симметрично на обеих сторонах тела, или асимметрично, что также, например, характерно для опоясывающего лишая и не характерно для многих других болезненных форм.
При появлении любых высыпаний на коже, обращайтесь к опытному дерматологу в Москве нашей клиники.


