МРТ крестцово-подвздошных сочленений, что показывает
МРТ крестцово-подвздошных сочленений – метод выявления болезней крупных неподвижных суставов, соединяющих крестец с костями таза. Магнитно-резонансная томография – безопасная и точная процедура, которая использует вместо вредного рентгеновского излучения только магнитное поле и радиоволны. МРТ эффективнее и раньше других методов обнаруживает признаки сакроилеита – воспаления крестцово-подвздошных суставов.
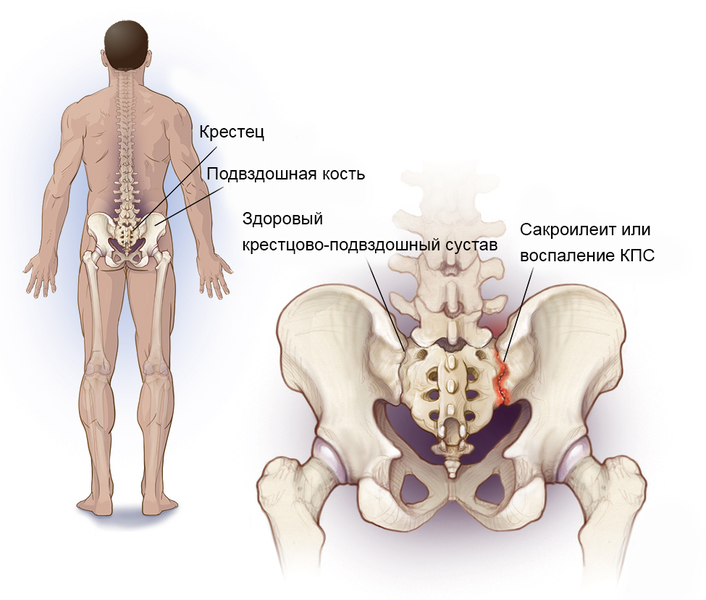
Где находится крестцово-подвздошное сочленение
Крестцово-подвздошное сочленение – крупный малоподвижный сустав, образованный ушковидными поверхностями крестца и подвздошной кости, покрытыми плотным волокнистым хрящом. Наиболее подвижно крестцово-подвздошное сочленение у маленьких детей. С возрастом, из-за возрастающих вертикальных нагрузок, сустав становится крепче – на суставных поверхностях образуются гребни и впадины, заходящие друг за друга. Стабильность сустава также обеспечивается мощными связками, по прочности превосходящими кости таза.
Основная функция сочленения – поглощение ударных нагрузок, поддержка для позвоночника, вращение пояса нижних конечностей относительно позвоночника в пределах 2-18 градусов. Сустав также принимает непосредственное участие в ходьбе.
Болезни крестцово-подвздошного сочленения
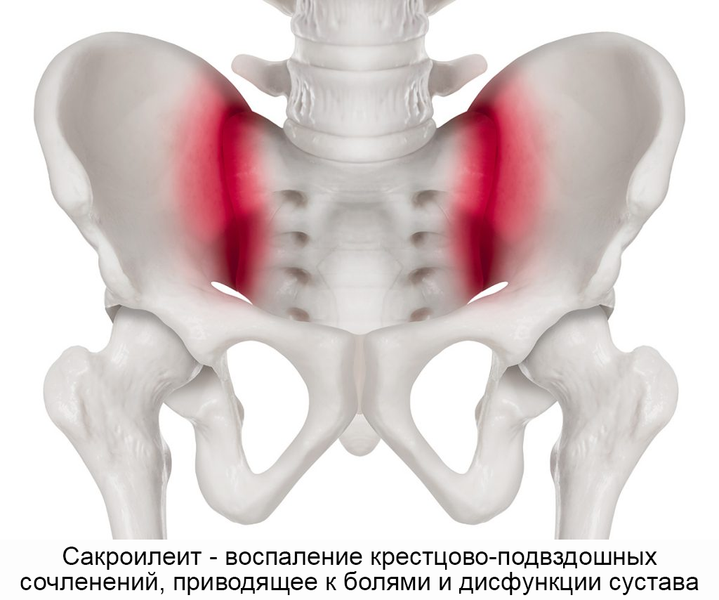
Сакроилеит – воспаление крестцово-подвздошного сочленения. Служит характерным признаком ревматоидного артрита и других суставных патологий, болезни Бехтерева. Сакроилеит – это один из диагностических критериев болезни Крона и неспецифического язвенного колита. Воспаление также может быть признаком бруцеллеза, дегенеративно-дистрофических явлений (артроза, остеоартрита). Сакроилеит ведет к патологической подвижности (нестабильности) или анкилозу (патологическому сращению) крестцово-подвздошного сочленения. Нарушение функции сустава при этом становится источником постоянных болей.
Область крестцово-подвздошного сочленения может поражаться при опухолях, метастазах в кости таза, инфекционном процессе (остеомиелит).
Показания и противопоказания для МРТ крестцово подвздошных сочленений
МРТ крестцово-подвздошного сочленения рекомендуют при наличии следующих жалоб пациента:
- боль внизу спины, в ягодицах, крестце, отдающая в бедро – признак сакроилеита и нестабильности КПС;
- боль усиливается, когда человек долго стоит или сидит, при поворотах тела, длительной ходьбе, при попытках изменить положение, встать со стула;
- характерный симптом – возникновение или усиление болей при подъеме по лестнице, переносе тяжести тела с одной ноги на другую, попытке перевернуться лежа в постели;
- ограничение подвижности позвоночника;
- наличие объемных образований, отека, припухлости, узлов и шишек, определяющихся визуально или наощупь.
МРТ крестцово-подвздошных сочленения запрещено, если имеются противопоказания:
- кардиостимуляторы, дефибрилляторы, кохлеарные импланты и другие медицинские устройства, имплантируемые в организм пациента – абсолютное противопоказание, если только имплант не изготовлен из МРТ совместимых материалов;
- магнитно-резонансная томография не проводится у пациентов до 5 лет и у беременных в I триместре беременности;
- инородные тела из магнитного металла – также абсолютное противопоказание для МРТ (это особенно касается мелких кусочков металла в глазах, стальных клипс на сосудах головного мозга, осколков и фрагментов боеприпасов);
- вес пациента более 130 кг и/или окружность тела более 150 см – препятствие для исследования, из-за несоответствия антропометрических данных и размеров оборудования для МРТ;
- тяжелая клаустрофобия.
Подготовка к МРТ крестцово-подвздошных сочленений
Очень важно помнить, что магнитно-резонансное сканирование, несмотря на отсутствие необходимости в подготовке, имеет ряд требований. Пациенты перед исследованием должны оставить все лишние предметы в камере хранения – это особенно касается ювелирных изделий, пирсинга, любых металлических предметов, телефонов и гаджетов. Мощные магнитные поля, генерируемые во время МРТ, могут выводить из строя электронику и нагревать металл, вызывая ожоги.
Магнитно-резонансная томография крестцово-подвздошных сочленения с контрастированием
МР-томография КПС поддерживает использование контрастного усиления. Эта методика предусматривает введение в кровь пациента специального контрастного препарата, которые накапливается в патологически измененных тканях при воспалительных заболеваниях и опухолях. Применение контраста значительно облегчает диагностику заболеваний крестцово-подвздошных сочленений и повышает информативность исследования, особенно в спорных случаях.
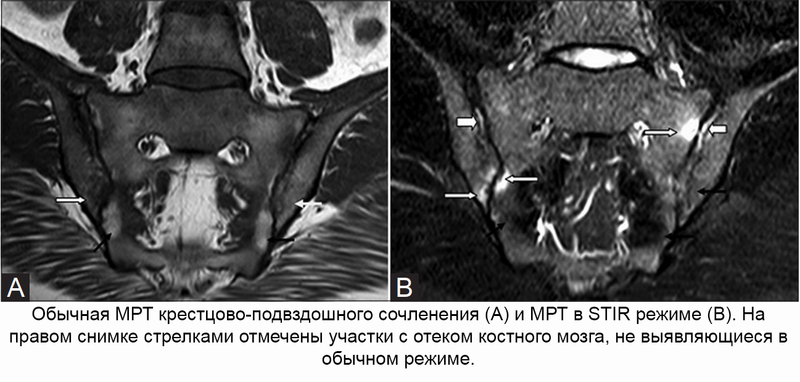
МРТ крестцово-подвздошного сочленения в STIR-режиме
Магнитно-резонансная томография – не одно исследование, а целый комплекс алгоритмов, режимов и программ, применяющихся для диагностики заболеваний. Режим STIR – один из таких алгоритмов, подавляющий сигнал от жировой ткани и выявляющий сакроилеит на ранних стадиях, когда воспаление проявляется только отеком костного мозга. Другие методы диагностики не способны выявлять сакроилеит в самом начале, что в конечном итоге ухудшает прогноз и препятствует эффективной профилактики осложнений.
Как проводится магнитно-резонансная томография крестцово-подвздошного сочленения
МР-томография проводится с помощью томографа – аппарата в виде цилиндра, лежащего на боку, с коротким и широким туннелем в центре. Этот туннель – рабочая часть установки, в нем во время исследования находится пациент. Для этого в туннеле имеются направляющие, по которым передвигается стол для больного.
Перед началом исследования необходимо убедиться, что вы оставили все посторонние предметы, а особенно предметы из металла, в камере хранения. Затем, пройдя в помещение с томографом, с помощью медперсонала пациента укладывают на стол. На уши рекомендуется надеть наушники – они приглушают достаточно громкие звуки работающего томографа. Чтобы сделать исследование комфортнее, через них также транслируют спокойную музыку и передают указания оператора.
Длительность МР-томографии КПС – 15 минут. При необходимости в контрастном усилении процедура длится 30 минут. После завершения исследования вам необходимо подождать не более 30 минут, пока врачи не расшифруют снимки.
Что покажет МРТ крестцово подвздошных сочленений
Любой пациент хочет узнать, что видно на МРТ крестцово-подвздошных сочленений. Поэтому мы дарим консультацию врача-рентгенолога каждому нашему пациенту – специалист в области МРТ-диагностики покажет вам ваши снимки, расскажет, какие изменения и признаки были обнаружены, каким болезням они могут соответствовать. Если вы делали МРТ ранее, захватите старые снимки с собой – это позволит сравнить их с новыми и выяснить, есть ли положительная или отрицательная динамика развития болезни.
Расшифровка МРТ крестцово-подвздошных суставов
На серии послойных снимков, сделанных в нескольких проекциях через область крестца и таза, легко увидеть сами КПС, их суставные поверхности и суставные хрящи, полость сустава, окружающие его связки и сухожилия, а также кости таза. Врач МРТ диагностики, просматривая снимки, обращает внимание на отклонения от нормы, признаки воспалительных изменений, сужение суставной щели, наличие выпота в суставную полость. В STIR-режиме могут обнаруживаться признаки сакроилеита в виде отека костного мозга. При использовании контраста оценивается динамика его накопления и высвобождения из тканей. Исключается наличие грубых изменений в виде опухолей, остеомиелита, остеопороза и т.д. Полученная информация после расшифровки снимков заносится в заключение.
Крестцово-подвздошный сустав
Соединения костей таза у человека отражают развитие этих костей в связи с меняющимися функциональными условиями в процессе филогенеза. Как уже говорилось выше, таз у четвероногих позвоночных не испытывает в силу их горизонтального положения большой нагрузки.
С переходом человека к прямохождению таз становится поддержкой для внутренностей и местом перенесения тяжести с туловища на нижние конечности, вследствие чего он испытывает на себе огромную нагрузку. Отдельные кости, соединенные хрящом, сливаются в единое костное образование — тазовую кость, так что синхондроз переходит в синостоз. Однако синхондроз на месте соединения обеих лобковых костей не переходит в синостоз, а становится симфизом.
Соединение обеих костей таза с крестцом, нуждающееся в сочетании подвижности с прочностью, приобретает форму истинного сустава — диартроза, прочно укрепленного связками (синдесмоз).
В результате в тазу человека наблюдаются все виды соединений, отражающие последовательные стадии развития скелета: синартрозы в форме синдесмозов (связки), синхондрозов (между отдельными частями тазовой кости) и синостозов (после слияния их в тазовую кость), симфиз (лобковый) и диартрозы (крестцово-подвздошный сустав). Общая подвижность между костями таза очень невелика (4—10°).
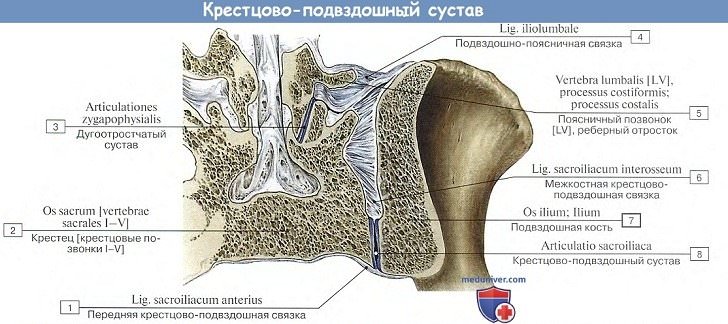
1. Крестцово-подвздошный сустав, art. sacroiliaca, относится к типу тугих суставов (амфиартроз), образован соприкасающимися между собой ушковидными суставными поверхностями крестца и подвздошной кости. Его укрепляют ligg. sacroiliaca interossea, расположенные в виде коротких пучков между tuberositas iliaca и крестцом, являющиеся одними из самых прочных связок всего человеческого тела. Они служат осью, около которой происходят движения крестцово-подвздошного сочленения.
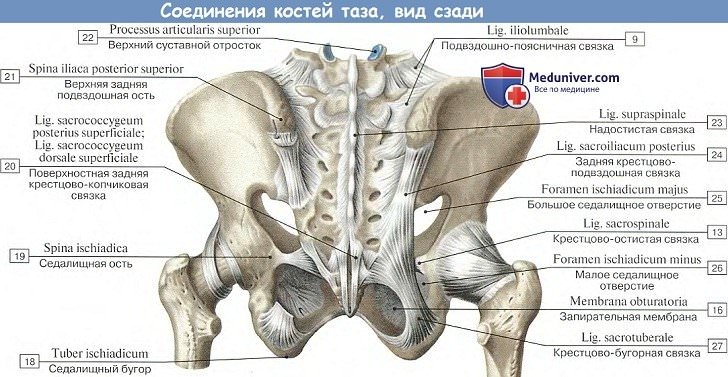
Последнее укрепляется еще и другими связками, соединяющими крестец и подвздошную кость: спереди — ligg. sacroiliaca ventralia, сзади — ligg. sacroiliaca dorsalia, а также lig. iliolumbale, которая протянута от поперечного отростка V поясничного позвонка к crista iliaca.
Крестцово-подвздошное сочленение васкуляризуется из аа. lumbalis, iliolumbalis et sacrales laterales. Отток венозной крови происходит в одноименные вены. Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici sacrales et lumbales. Иннервация сустава обеспечивается ветвями поясничного и крестцового сплетений.
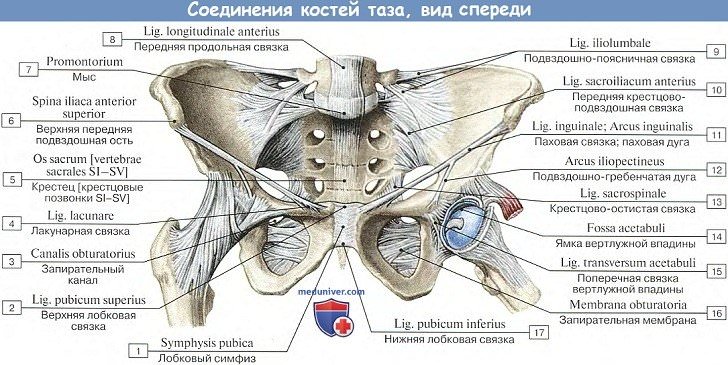
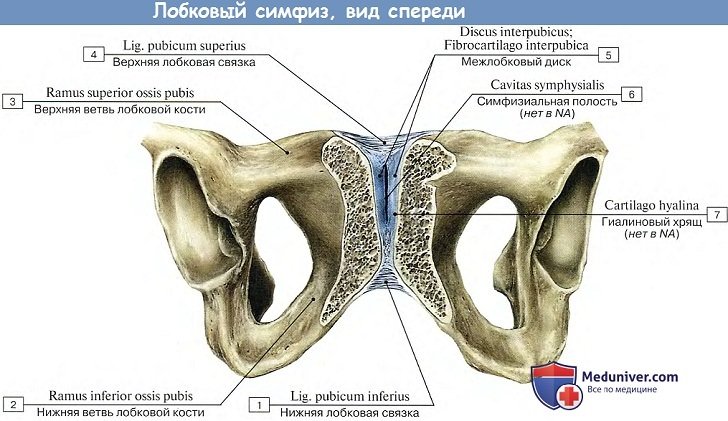
2. Лобковый симфиз, symphysis piibica, соединяет, располагаясь по средней линии, обе лобковые кости между собой. Между обращенными друг к другу facies symphysitis этих костей, покрытыми слоем гиалинового хряща, заложена волокнисто-хрящевая пластинка, discus interpubicus, в которой обычно, начиная с 7-летнего возраста, находится узкая синовиальная щель (полусустав).
Лобковый симфиз подкреплен плотной надкостницей и связками; на верхнем крае — lig. pubicum superius и на нижнем — lig. arcuatum pubis; последняя сглаживает под симфизом угол, angulus subpubicus.
3. Lig. sacrotuberal и lig. sacrospinal — две крепкие межкостные связки, соединяющие на каждой стороне крестец с тазовой костью: первая — с tuber ischii, вторая — со spina ischiadica. Описанные связки дополняют костный остов таза в задненижнем его отделе и превращают большую и малую седалищные вырезки в одноименные отверстия: foramen ischiadicum majus et minus.
4. Запирательная мембрана, membrana obturatoria, — фиброзная пластинка, закрывающая собой foramen obturatum таза, за исключением верхнелатерального угла этого отверстия. Прикрепляясь к краям находящегося здесь sulcus obturatorius лобковой кости, она превращает этот желобок в одноименный канал, canalis obturatorius, обусловленный прохождением запирательных сосудов и нерва.
МРТ крестцово подвздошных сочленений что показывает
Заболевание, связанное с поражением крестцово-подвздошных сочленений (КПС), было описано более 100 лет назад. Но и по сей день своевременная диагностика затруднена. Это объясняется тем, что проявления поражения КПС, особенно на ранних этапах, носят разнообразный характер. Например, боль (один из признаков патологии) может отдавать в ногу, ягодицу, поясницу. Нередко ошибочно выставляют такие диагнозы, как остеохондроз позвоночника, артроз тазобедренного или коленного сустава и даже пиелонефрит. Без специальных инструментальных исследований правильно определить характер патологии очень сложно.

Один из первых МР-аппаратов.
Что покажет МРТ крестцово-подвздошных сочленений
История применения магнитного резонанса для получения изображения человеческого тела началась в 80-х годах прошлого столетия. С тех пор аппараты МРТ непрерывно совершенствуются, создаются новые компьютерные программы для улучшения качества снимков.
В настоящее время томографы показывают малейшие изменения в костях и хрящах, связках и мышцах. МРТ наилучшим образом подходит для диагностики заболеваний крестцово-подвздошных сочленений, так как патология может быть связана с поражением всех вышеназванных структур.
Где находится крестцово-подвздошное сочленение?
Анатомическое образование, расположенное в основании скелета человека, называется таз. Состоит из двух костей, крестца и копчика. Вышеназванные элементы формируют кольцо, служащее для прикрепления нижних конечностей к туловищу и содержащее ряд жизненно важных структур: репродуктивные органы, мочевой пузырь, части толстой кишки, лимфатические узлы, сосуды.
Тазовая кость представляет собой слияние подвздошной, седалищной и лобковой костей, которые, соединяясь, образуют вертлужную впадину. Последняя является местом прикрепления нижней конечности.
Соединение подвздошной кости и крестца называется крестцово-подвздошным сочленением. Это крупнейший парный сустав человеческого скелета, удерживаемый самыми прочными связками. КПС взаимодействует с многими мышцами: большой ягодичной, грушевидной и широчайшей мышцей спины. Объем движений в суставе маленький, главными его задачами являются поддержка тела и уменьшение нагрузки при ходьбе.
Основными функциями сочленения являются:
фиксация тела в положении сидя;
амортизация нижних конечностей и туловища при беге, прыжках.
Нарушение в пределах крестцово-подвздошного сочленения приводит к дисфункции всей биомеханической линии тазового кольца. В последующем происходит деформация других суставов этого комплекса, что необратимо вызывает нарушению возможности передвигаться.
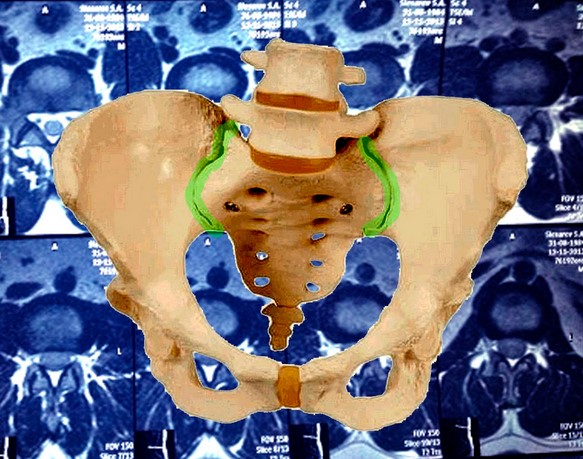
Модель таза. КПС обозначены зеленым цветом.
Болезни крестцово-подвздошного сочленения
Причины развития заболевания делятся следующим образом:
Первичный сакроилеит патологический процесс, развивающийся непосредственно в суставе. Причинами могут быть:
травмы мышечно-связочной системы и костей в поясничном и крестцовом отделах позвоночника;
местное инфицирование КПС;
опухоли позвоночника области сочленения, метастазирование.
Вторичный сакроилеит патологический процесс на фоне хронического аутоиммунного или инфекционного системного заболевания. Причинами выступают:
псориаз – хроническое заболевание с неинфекционным поражением кожи, ногтей, суставов;
ревматоидный артрит – аутоиммунное заболевание соединительной ткани;
анкилозирующий спондилоартрит, или болезнь Бехтерева, характеризуется развитием воспалительного процесса как в позвоночнике, так и крупных периферических суставах, пальцах.
воспалительные заболевания желудочно-кишечного тракта, например болезнь Крона;
специфические инфекции (сифилис, туберкулез, бруцеллез).
Основным симптомом сакроилеита является боль в нижней части спины, которая может появляться внезапно или иметь постоянный характер, усиливаться при движении или длительном покое. Все зависит от характера и стадии патологического процесса. Именно болезненные ощущения в районе крестца становятся причиной обращения к специалисту.
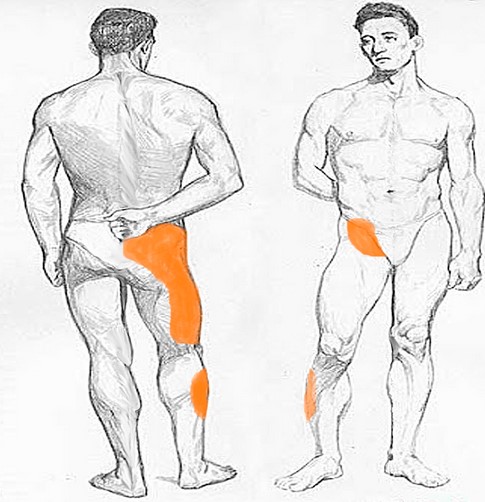
Зоны распространения боли при сакроилеите.
Показания и противопоказания для МРТ крестцово-подвздошных сочленений
Основными методами исследования данной зоны являются компьютерная и магнитно-резонансное томография. Первая позволяет выявить начальные признаки склеротических изменений и очагов разрушения костей таза (которые трудно определяются на рентгенограммах). Но данная методика недостаточно информативна.
Преимуществом МРТ является отсутствие рентгеновского излучения и возможность оценки состояния не только костных, но хрящевых и мягкотканных анатомических структур. Метод основан на использовании постоянного магнитного поля определенной напряженности и радиоволн. Точность диагностики составляет 97,9%.
Процедуру МРТ крестцово-подвздошных сочленений назначают в следующих случаях:
болевой синдром в нижней части спины, усиливающийся при длительном пребывании в одной позе (сидя или стоя), ходьбе;
ограничение объема движений в позвоночнике;
отек, уплотнение, симптомы воспаления в зоне сочленения;
диагностика и контроль течения и эффективности лечения заболеваний, характерных для развития вторичного сакроилеита.
Ограничений для проведения МРТ крестцово-подвздошных сочленений не существует, но имеется ряд общих противопоказаний:
кардиостимулятор или кохлеарный имплант (слуховой аппарат, подключенный непосредственно к слуховому нерву), инсулиновая помпа и другие медицинские устройства изготовленные из материалов, не совместимых с магнитным полем;
I триместр беременности, так как воздействие МРТ на плод в этом периоде недостаточно изучено;
наличие в организме металла, например стальных клипс на сосудах головного мозга, фрагментов поражающих элементов, стальной стружки;
клаустрофобия (проведение исследования возможно при применении успокаивающих средств либо в аппаратах МРТ открытого типа).

Томограмма сакро-илиальной зоны.
Подготовка к МРТ крестцово-подвздошных сочленений
Перед исследованием крестцово-подвздошных сочленений можно придерживаться обычной диеты и физической нагрузки, вести привычный образ жизни. Существует небольшое исключение из этого правила в случае, если предполагают исследование с применением контрастного вещества.
Иногда введение препарата сопровождается вегетативными реакциями (тошнота, рвота), возникающими при полном желудке или натощак. В день процедуры не стоит переедать, а за 30-40 минут до исследования рекомендуют перекусить фруктами или бутербродом.
Исключительно редко гадолиний (вещество, на основе которого сделан контрастный препарат) может вызывать аллергические реакции. Нужно подробно рассказать врачу-рентгенологу об имеющихся непереносимостях лекарств. По показаниям назначают аллергическую пробу на гадолиний. У людей с исходной тяжелой почечной недостаточностью препарат может утяжелить течение заболевания.
Поэтому при наличии указанной патологии подготовка к МРТ крестцово-подвздошных сочленений с применением усиления включает исследование уровня креатинина крови.
Противопоказаниями к выполнению МРТ с контрастным препаратом являются:
исследование с усилением, выполненное менее 36 часов назад;
аллергические реакции на гадолиний;
хроническая почечная недостаточность IV-V стадии;
бронхиальная астма тяжелой степени
поливалентная лекарственная непереносимость в анамнезе.
На исследование необходимо принести медицинскую документацию, которая имеет отношение к заболеванию крестцово-подвздошных сочленений:
направление от лечащего врача;
выписки из стационара;
данные предыдущих исследований, таких как МРТ, КТ, если они выполнены в другом лечебном учреждении.
Это поможет врачу сделать правильные выводы. Если в организме установлены металлические конструкции или искусственные суставы, нужно представить справку из стационара, где проводилось оперативное вмешательство с указанием материала, из которого сделана конструкция или записью, что противопоказаний для МРТ нет. Ограничение не имеет отношения к зубным брекетам и имплантатам.
В кабинет, где проводится томография, категорически нельзя вносить:
кредитные карты (они повреждаются магнитным полем) и т.д.
При работе МР-аппарат производит громкие звуки, не нужно пугаться. Необходимо воспользоваться наушниками, это снизит уровень шума. По окончании процедуры можно сразу вернуться к обычной жизни, если из-за клаустрофобии не применялись седативные препараты. При использовании успокаивающих средств нельзя водить автомобиль. Уточнить, в течение какого времени необходимо воздержаться от управления машиной, нужно у врача.
Современный высокопольный томограф – залог качественных результатов исследования.
Расшифровка МРТ крестцово-подвздошных сочленений
Исследование занимает 15-30 минут (в зависимости от необходимости введения контраста). После сеанса специалист-рентгенолог изучает изображения и анализирует увиденное.
Основное преимущество МРТ крестцово-подвздошного сочленения от других методов исследования (рентгенография, компьютерная томография) – способность выявить патологию на ранних стадиях, обнаружить самые мелкие образования. Качественно справиться с этой задачей может только аппарат с высокой напряженностью магнитного поля (от 1,5 Тл).
МРТ крестцово-подвздошных сочленений показывает:
состояние хрящевой ткани сустава;
скопление жидкости там, где ее быть не должно;
ширину суставной щели;
Для более точной диагностики сакроилеита используют контрастное усиление с препаратами на основе гадолиния. Средство улучшения визуализации МРТ крестцово-подвздошных сочленений позволяет рассмотреть воспалительные изменения, обнаружить признаки жировой дегенерации костной и соединительной тканей.
После выполнения процедуры рентгенолог подробно описывает все обнаруженные патологические процессы и делает заключение по результатам исследования. На руки пациенту выдают информацию на электронном носителе, по желанию за отдельную плату на – фотопленке.
Окончательный клинический диагноз может поставить лечащий врач, который оперирует не только данными, полученными при МРТ, но всей совокупностью медицинских сведений. В случае необходимости рентгенолог порекомендует профильного специалиста.
Выполнить процедуру сканирования крестцово-подвздошного сочленения можно в диагностическом центре “Магнит”. На нашем сайте имеется подробное видео о том, как проходит исследование. Запись на прием в любое удобное время. Звоните по номеру +7 (812) 407-32-31 ! Наш специалист даст подробные рекомендации.
Синдром крестцово-подвздошного сочленения (боли в крестцово-подвздошном суставе)
О так называемом крестцово-подвздошном сочленении, сокращенно КПС, большинство людей узнают лишь тогда, когда начинаются боли в нижней части спины. Этот сустав величиной с ладонь соединяет в тазу нижний отдел позвоночника с обеими тазовыми костями. Положение в теле дало суставу его название: этот сустав находится между тазовой костью (Ilium) и крестцом (Sakrum) и поэтому его часто называют тазово-крестцовым суставом. Крестцово-подвздошное сочленение – это не только наименее известный сустав нашего тела, но и самый малоподвижный. В отличие от «типичных» суставов, таких как коленный, локтевой или же плечевой, КПС имеет сравнительно малый диапазон движения. Это тугой сустав с узкой полостью. Две граничащие друг с другом поверхности сустава соединяются каждая со связками из волокнистого хряща. При беге или при других видах спорта вроде футбола или гандбола, которые включают интенсивные беговые нагрузки, при отталкивании стопы действуют огромные силы. При этом КПС выступает как своего рода противоударный амортизатор, который смягчает входящие нагрузки и направляет их дальше в позвоночник. Даже малейшие смещения в этой чувствительной структуре по имени КПС при определенных обстоятельствах могут вызвать сильные боли в спине: диагноз – блокада КПС. При рождении ребенка КПС матери имеет совершенно специальное значение. Благодаря нутационному движению (мелкие движения крестцовой кости по отношению к тазовой) и связанное с этим растяжение лонного сочленения увеличивается тазовое кольцо. Это важно для прохождения головки плода при родах.
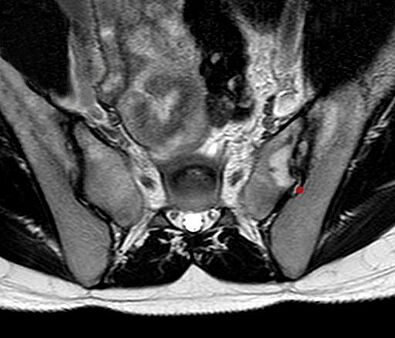
Очень часто боли исходят из крестцово-подвздошного сочленения (КПС)
Практически каждый человек (90%) хотя бы раз в жизни страдает от мучительного феномена болей в спине. Примерно каждый третий немец более или менее регулярно жалуется на боли в спине. При этом боли в нижнем отделе позвоночника наиболее частые. Во многих случаях боли исходят из крестцово-подвздошного сочленения (КПС). Примерно от 60 до 80% всего населения хотя бы один раз в жизни испытывает блок КПС с локальными мышечными спазмами в прилегающем пояснично-крестцовом отделе позвоночника (ПКО) и в ягодицах. Блок КПС может случиться в любом возрасте и затрагивает как мужчин, так и женщин в равной мере.
Сустав КПС также может быть затронут артрозом
Так как связки очень тугие, а суставные поверхности способны выносить лишь небольшую нагрузку, это приводит к чрезмерным нагрузкам (например, в спорте), при тянущих и давящих воздействиях на связочный аппарат сустава (например, при подъеме тяжестей или лишнем весе), из-за неправильной позы сидя или других факторов может привести к раздражению, изнашиванию или другим острым или хроническим воспалениям этих суставных поверхностей. Мы в таких случаях говорим о синдроме крестцово-подвздошного сочленения. При резких движениях, падениях (сюда же относится и внезапный шаг ногой «в пустоту») или при скручивании таза могут случиться вывихи и переломы крестцово-подвздошного сочленения. Кроме того, суставы КПС очень часто бывают затронуты при болезни Бехтерева. Сустав КПС также может быть затронут артрозом. А еще в суставе может случиться так называемый блок КПС. В этом случае происходит защемление в суставе.
Изменения или заболевания позвоночника сами по себе могут повышать нагрузку на КПС и вызывывать боли, например, соскальзывание позвонков, нестабильность, межпозвоночная грыжа, артроз, особенно после операций на позвоночнике. Кроме того, переломы костей, опухоли или инфекции также могут быть причиной.
Симптомами могут быть не только боли в спине
Ведущий симптом при блоке КПС – это боль в спине, которую часто описывают как глубоко поясничную (глубоко люмбальную). Актуальные исследования относят около 25% всех хронических болей спины на КПС. Хронические боли в КПС пациенты локализовывают преимущественно как боли в боковых частях таза и/или в паховой области. Некоторые пациенты говорят о болях в нижней части живота, которые возникают из-за напряжения крестцово-подвздошной мышцы. Часто боли отдают в область ягодиц, в пах и в пояснично-крестцовый отдел. Также наблюдаются такие неприятные ощущения как чувство «ползания насекомых по коже». Даже боли в колене могут быть симптомом блока КПС. Боли в спине, вызванные заболеваниями КПС, в течение дня нарастают. Особенно болезненны подъем, повороты, подъем тяжелых предметов и долгое стояние.
Диагноз синдром КПС
Именно потому, что синдром КПС не вызывает однозначных типичных жалоб, диагноз зачастую ставится поздно, и больной долго не получает никакого лечения или получает неподходящее лечение. Другими словами: диагностика заболеваний КПС требует глубоких профессиональных знаний. Именно поэтому блоком КПС должен заниматься врач-специалист по заболеваниям позвоночника. Осмотр тела пациента включает тест на болезненность при простукивании.
Метод исследования – это так называемые симптомы Меннеля. Пациент лежит на животе, врач рукой фиксирует крестцово-подвздошный сустав. Другой рукой он поднимает ногу пациента. Если пациент при этом чувствует боль, то симптом Меннеля позитивный и указывает на синдром КПС.
Кроме того, существует также тест Патрика, когда пациент лежит на спине. Пациент подводит правую пятку к левому колену и опускает согнутую правую ногу вправо. Затем тест проводится на другую сторону. При болях или ограниченной подвижности это указывает на участие тазобедренного или крестцово-подвздошного суставов.
Такие методы визуализации как КТ или МРТ могут помочь поставить диагноз.
Но только их недостаточно. Последнее разъяснение, идет ли речь о синдроме КПС, дает целенаправленное введение обезболивающих, а именно напрямую в крестцово-подвздошное сочленение. Если боль быстро исчезла, то это явно указывает на заболевание.
Существует много возможностей снять блок сустава
В большинстве случаев жалобы на состояние КПС проходят быстро и сами собой. Поэтому зачастую достаточно на несколько дней снизить физическую нагрузку и принимать обезболивающие. Принципиально можно сказать, что есть много путей снять блок КПС. Начальное физиотерапевтическое лечение с применением специальных упражнений для КПС – это разумное начало терапии. Также лечение теплом может оказаться полезным и смягчить жалобы со стороны КПС. Специально подготовленные врачи или физиотерапевты могут с помощью мануальной терапии снять блокаду сустава. При этом применяются две различные методики. При мобилизации (разработке сустава) подвижность затронутого сустава улучшается с помощью его осторожного вытяжения. При манипуляции лечат вновь возникший синдром КПС путем коротких силовых воздействий (импульсов) на сустав. Манипуляции в Германии могут проводить только врачи.
При так называемой инфильтрационной терапии врач вводит обезболивающие медикаменты (локальный анестетик) прямо в место возникновения боли. Локальный анестетик вводится или в связочный аппарат крестцово-подвздошного сустава или напрямую в суставную щель. Наряду с местной анестезией (инфильтрация) могут быть введены противовоспалительные и обезболивающие глюкокортикоиды, например, кортизон. Денервация под контролем преобразователя изображений позволяет успокоить раздраженные нервы (ветви спинального нерва). И наконец, последнее по очереди, но не по важности: если все эти меры не помогают или помогают недостаточно, значит, в современную концепцию лечения входит обездвижение затронутого болезнью сегмента.
Прогноз – так вы нарастите здоровую мускулатуру
Когда после успешного лечения боль прошла, то пациент, естественно, спрашивает себя: «А что же теперь? Могу ли я жить прежней жизнью?» И тут надо сказать следующее: после лечения пациент должен усвоить долгосрочное поведение в повседневной жизни и на отдыхе, которое дружественно к его спине. Только в этом случае эффект, достигнутый медицинским лечением, станет долгосрочным. Решающая роль принадлежит лечебной гимнастике.
Правильные упражнения способствуют наращиванию здоровой мускулатуры. Прежде всего рекомендовано развивать мускулатуру, стабилизирующую таз. Больные должны регулярно двигаться, чтобы активизировать выработку суставной смазки. Тот, кто долго сидит за письменным столом, должен приобрести стул с подвижной спинкой, регулярно вставать и растягивать позвоночник. Идеальный помощник – медицинское приложение на вашем компьютере.
Автор
Др. мед. Мунтер Сабарини
Врач-специалист, нейрохирургия
Avicenna Klinik в Берлине охотно поможет вам
С 2000 года клиника Avicenna Klinik находится в Берлине. Наши врачи, каждый в своей области (нейрохирургия, спинальная хирургия, анестезиология, ортопедия) имеют минимум 25 лет международного опыта.
Если вы хотите обратиться в нашу клинику с сильными болями в спине, межпозвоночной грыжей или с подозрением на грыжу, используйте следующий контакт:
Avicenna Klinik
Paulsborner Str. 2
10709 Berlin
Телефон: +49 30 236 08 30
Факс: +49 30 236 08 33 11
E-Mail: info@avicenna-klinik.de
Вы можете позвонить нам в любое время, написать E-Mail или заполнить формуляр с просьбой перезвонить. Каждый пациент получает время для приема у врача в нашей клинике, который в любом случае является специалистом по заболеваниям позвоночника (нейрохирург). На основе данных МРТ (привезенных вами с собой или сделанных в нашей клинике) и подробного обследования врач обсудит с вами различные варианты терапии или операции. Вы также можете использовать опыт наших врачей только для получения их (второго) мнения.
Если вы решите пройти лечение и/или операцию у нас в Берлине, мы постараемся организовать ваше пребывание настолько приятным, насколько это возможно. В нашей клинике вы, как человек и пациент, находитесь в центре внимания. У нас вас ждет самое современное оборудование везде – от операционных до палат для пациентов.
Самые современные, щадящие, минимально инвазивные методы лечения – это ключевой элемент в нашей клинике. Совместно мы пытаемся найти подходящее лечение при ваших жалобах. Только после подробного разговора с пациентом, обследований и диагностики начинается собственно лечение. Таким образом, каждый пациент получает свое индивидуальное лечение.
Таким же важным, как оптимальное медицинское обслуживание, является для нас и индивидуальная человеческая забота. Во время пребывания в стационаре наш обслуживающий медицинский персонал находится в распоряжении пациентов круглосуточно. Кроме того, наши сотрудники могут общаться с пациентами на многих языках: английском, арабском, болгарском, русском, польском, турецком и французском. Мы заботимся о вашей безопасности, уважаем ваши пожелания, традиции и религию.
Наш коллектив состоит из высококвалифицированных специалистов. Все вместе они работают над тем, чтобы вы как можно быстрее вновь обрели здоровье.
Клиника имени Авиценны
Неважно, что спровоцировало у вас боли в спине, Грыжа межпозвоночного диска, Стеноз спинального канала, Соскальзывание позвонков (листез) или Перелом позвонка: у нас вы найдете подходящее вам лечение.
Крестцово-подвздошный сустав
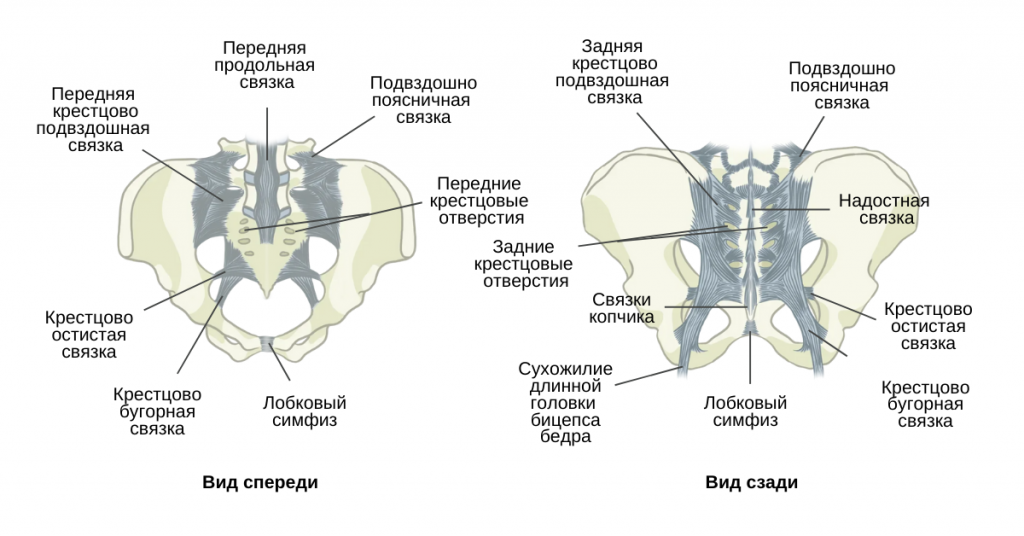
Крестцово-подвздошный сустав (КПС) — это суставное соединение между позвоночником и тазом.
- Это большой диартродиальный сустав, который образован суставной поверхностью крестца и тазовой (безымянной) кости.
- Каждая безымянная кость образуется в результате слияния трех костей таза: подвздошной, седалищной и лобковой.
- КПС необходимы для эффективной передачи нагрузки между позвоночником и нижними конечностями.
- Он функционирует как амортизатор для позвоночника и преобразует крутящий момент от нижних конечностей в остальную часть тела.
- Крестец, таз и позвоночник функционально взаимосвязаны через мышцы, связки и фасции.
Доступные движения
- Основная функция КПС заключается в обеспечении устойчивости и ослаблении сил, действующих на нижние конечности.
- Сильная связочная система сустава делает его более устойчивым и ограничивает количество доступных движений.
- Нутация и контрнутация — это движения, которые происходят в крестцово-подвздошных суставах.
Нутация — это движение, которое происходит, когда сила (вес) поглощается в крестцово-подвздошном суставе и происходит в направлении гравитационных сил (к полу). Контрнутация — это реакция организма, поднимающего сустав против силы тяжести. У большинства людей это движение ограничено 2-4 мм движения из-за костной архитектуры и связочных структур сустава.
Друзья, 12-13 февраля в Москве состоится семинар Георгия Темичева «Диагностика и терапия боли в поясничном отделе». Узнать подробнее…
- Когда крестец поглощает удар, он движется вниз, вперед и поворачивается в противоположную сторону.
- По мере того как крестец движется вперед и вниз, копчик движется назад относительно тазовых костей.
- Этому движению препятствует клиновидная форма крестца, выступы и впадины суставных поверхностей, коэффициент трения суставной поверхности и целостность задних, межкостных и крестцово-бугорных связок, которые также поддерживаются окружающими мышцами.
- Крестец движется вверх, назад и поворачивается в ту же сторону, которая поглощает силу. Этому движению препятствует задняя крестцово-подвздошная связка, которая поддерживается многораздельной мышцей.
Связки и суставная капсула
- КПС — это диартродиальный синовиальный сустав.
- Он окружен фиброзной капсулой, включающей суставное пространство, заполненное синовиальной жидкостью.
- Суставные поверхности состоят из двух прочных С-образных слоев.
- КПС отличается от других синовиальных суставов необычным сочленением двух различных типов хрящей.
- Крестцовая капсулярная поверхность сформирована из гиалинового хряща (гиалиновый хрящ состоит из коллагена II типа и является самым слабым типом хряща).
- Подвздошная капсулярная поверхность состоит из фиброзного хряща (фиброзный хрящ состоит из коллагена I типа и является самым прочным типом хряща).
Мощная связочная система стабилизирует КПС. Она слабее у женщин, по сравнению с мужчинами, что позволяет им рожать.
- Передняя крестцово-подвздошная связка — это переднезаднее утолщение фиброзной капсулы, которое является слабым и тонким по сравнению с другими связками сустава. Она соединяет третью крестцовую связку с латеральной стороной предаурикулярной борозды и лучше развита ближе к дугообразной линии и задней верхней подвздошной ости (ЗВПО). Эта связка травмируется чаще всего и является распространенным источником боли из-за своей малой толщины.
- Межкостная крестцово-подвздошная связка образует основное соединение между крестцом и тазовой костью и представляет собой сильную короткую связку, глубоко прилегающую к задней крестцово-подвздошной связке. Она препятствует переднему и нижнему движению крестца.
- Задняя (дорсальная) крестцово-подвздошная связка соединяет ЗВПО с латеральным гребнем третьего и четвертого сегментов крестца; она очень жесткая и крепкая. Нутация, которая является передним движением крестца, ослабляет связку, а контрнутация, которая является задним движением, делает связку натянутой. Ее можно пропальпировать непосредственно под ЗВПО; она часто является источником боли.
- Крестцовое-бугорная связка состоит из трех крупных волокнистых пучков и соединяется с задней (дорсальной) крестцово-подвздошной связкой. Она препятствует нутации крестца и противодействует заднему и верхнему движению крестца во время переноски веса.
- Крестцово-остистая связка -треугольной формы и тоньше крестцово-бугорной связки. Она идет от седалищных костей к латеральным отделам крестца и копчика. Вместе с крестцово-бугорной связкой она препятствует наклону крестца вперед относительно тазовых костей при ношении тяжестей.
Иннервация
- КПС хорошо иннервирован, но характер иннервации у разных людей неодинаков.
- Данный сустав получает иннервацию от вентральных ветвей L4 и L5, верхнего ягодичного нерва и дорсальных ветвей L5-S2.
- Иннервация варьируется у разных людей и может быть исключительно производной от дорсальной ветви, что может объяснять вариабельность болевых паттернов из КПС.
Мышцы
Существует множество мышц, которые прикрепляются к крестцу и тазовым костям. Примечательно, что они не только осуществляют движение туловища и нижних конечностей, но и стабилизирует КПС.
Специфические патологии
Дисфункция крестцово-подвздошного сустава — это широко использующийся термин, который обозначает аномальную биомеханическую функцию сустава. Некоторые причины дисфункции КПС включают в себя следующие состояния.
Последствия травмы
- Повышенная подвижность КПС может быть результатом повреждения вышеперечисленных связок. Это можно увидеть при ДТП, падениях, травмах чрезмерного использования, а также в спорте.
Гипермобильность
- Может быть генетически обусловленной. Термин часто обозначает разнонаправленную нестабильность. Другие причины наследственной слабости могут включать синдром Марфана и синдром Элерса-Данлоса.
- Гормональные изменения также могут вызвать гипермобильность. Связки КПС ослабевают во время беременности из-за гормона релаксина. Это ослабление, наряду с ослаблением лобкового симфиза, позволяет тазу расширяться в процессе родов. Связки также могут быть растянуты из-за повышенного поясничного лордоза. Таким образом, связанная с КПС боль является распространенным явлением во время беременности. Однако эта боль может сохраняться и после беременности, если связки не возвращаются к своему привычному состоянию. К факторам риска относятся длительные роды и рождение крупных детей.
Дегенерация
- Структурные изменения в суставе могут также приводить к дисфункциям. Люди с измененной походкой, деформациями позвоночника или несоответствием длины ног могут иметь пониженную способность сцепления в КПС, что приводит к его слабости и боли. Это приравнивается к повторяющимся и неравномерным нагрузкам на суставные поверхности КПС, вызывающим слабость и боль.
Остеоартрит КПС
- Остеоартрит данного сустава также распространен, и заболеваемость увеличивается с возрастом. К другим факторам риска развития остеоартрита относятся перенесенные ранее травмы.
Воспаление
- Воспаление или сакроилеит. Существует множество причин возникновения сакроилиита. Среди причин инфекционного сакроилеита выделяют бруцеллез. Данное состояние также может быть связано с другими воспалительными патологиями, такими как воспалительные заболевания кишечника и серонегативные спондилоартропатии.
Эпидемиология
По имеющимся данным, распространенность болей в КПС при хронической боли в нижней части спины и нижних конечностях составляет от 10 до 27%. Есть несколько сообщений о предрасполагающих факторах для боли в КПС, таких как несоответствие длины ног, возраст, артрит, предыдущая операция на позвоночнике, беременность и травма. По сравнению с лицевой и дискогенной болью в пояснице, боль в КПС чаще связана со специфическим провоцирующим событием и характеризуется чрезвычайно изменчивыми паттернами боли.
Специальные тесты
-
пациента с дисфункцией КПС начинается с оценки ходьбы и разницы в длине ног.
- Во время физического обследования следует провести пальцевой тест Фортина. Тест считается положительным, когда точка болезненности находится в пределах 2 см нижнемедиально от ЗВПО.
- Чтобы исключить другие патологии, в дополнение к этому следует оценить тазобедренный сустав и поясничный отдел позвоночника.
Стресс-тесты КПС
-
— проводится в положении стоя. Пациент стоит на одной ноге, одновременно сгибая противоположное бедро и колено. Движение КПС оценивается путем помещения одного большого пальца под ЗВПО со стороны согнутого бедра, а другого большого пальца — по средней линии на уровне S2. В норме большой палец под ЗВПО опускается ниже и вбок при сгибании бедра. Ограничение проявляется уменьшением движения большого пальца по сравнению со здоровой стороной.
- Также можно использовать кластер тестов Ласлетта. Он включает тест дистракции, тест компрессии, траст бедра, траст крестца и тест Gaenslen.
Боль в пояснице
- Частота болей в пояснице, возникающих вследствие поражения КПС, может достигать 27%.
- Пациенты часто описывают конкретную травму или провоцирующее событие.
- Боль, возникающая в КПС, вероятно, встречается чаще, чем это осознают большинство врачей, из-за трудностей в локализации симптомов и связанных с ними болевых паттернов.
- Использование диаграммы боли для определения местоположения боли часто очень полезно в диагностике данной проблемы.
- Боль из-за поражения КПС может обнаруживаться на расстоянии 10 см каудально и 3 см латерально от ЗВПО.
- Боль из КПС может отдавать в ягодицы, поясничный отдел, паховую область и распространяться по латеральной поверхности бедра. Пациенты с дисфункцией КПС говорят, что их боль усиливается при вставании со стула, длительном стоянии или сидении, при подъеме по лестнице; также у них присутствует утренняя скованность.
- Также могут присутствовать онемение и покалывание в ноге. Как было сказано выше, факторы риска включают разницу в длине ног, возраст, артрит, операции на позвоночнике в анамнезе, беременность и травму.
Возрастные изменения
КПС проходит через множество изменений на протяжении всей жизни. В раннем детстве поверхности сустава гладкие и позволяют совершать скользящие движения во многих направлениях. После полового созревания поверхность подвздошной кости становится более грубой, покрытой фиброзными бляшками, которые значительно ограничивают движения. Эти возрастные изменения нарастают на третьем и четвертом десятилетии, а к шестому десятилетию движение может стать заметно ограниченным. К восьмому десятилетию образуются бляшки и эрозии.
Артроз крестцово-подвздошного сочленения
Артроз крестцово-подвздошного сочленения представляет собой воспалительное дегенеративно-дистрофическое заболевание, при котором страдают не только соединяющие тазовые кости и крестец суставы, но и все близкорасположенные ткани. Его развитие может провоцировать выраженный болевой синдром и существенное ограничение подвижности, поскольку именно на зону крестцово-подвижного сочленения приходится большая нагрузка при ходьбе. Поэтому важно как можно раньше обнаружить заболевание и провести грамотное лечение, что предотвратит потерю способности человека свободно передвигаться.
«SL Клиника» приглашает вас пройти диагностику заболеваний опорно-двигательного аппарата на современном оборудовании и получить развернутую консультацию врача. Вы сможете задать любые интересующие вас вопросы, получить тщательно расписанную схему лечения, объективную оценку ситуации и при необходимости решить проблему хирургическим путем.
Причины развития
Крестцово-подвздошное сочленение – парный сустав, представляющий собой место соединения позвоночного столба и таза. В крестцовом отделе позвонки прочно срощены между собой, формируя практически монолитную кость. Обе его боковые поверхности укрыты гиалиновым хрящом. К ним плотно примыкает подвздошная кость.

Образованный таким образом сустав или сочленение укреплено многочисленными жесткими, практически неподвижными связками. Он имеет щелевидную форму, а непосредственно суставная полость заполнена синовиальной жидкостью и выступает в роли амортизатора при движении.
Крестцово-подвздошное сочленение практически неподвижно, но при этом обеспечивает устойчивость при стоянии, отвечает за стабилизацию положения тела при выполнении определенных движений, при сидении и распределяет нагрузку на таз и ноги при ходьбе. Поэтому малейшие нарушения в его работе сказываются на состоянии позвоночного столба и способны провоцировать развитие самых разнообразных осложнений.
С течением лет крестцово-подвздошное сочленение постепенно видоизменяется и становится предрасположенным к дегенеративным и дистрофическим изменениям. Спровоцировать развитие артроза способны:
- травмы поясницы и копчика разного рода;
- многократные беременности и роды, особенно при вынашивании крупного плода;
- аномалии развития костной ткани;
- инфекционные заболевания, затрагивающие костную ткань;
- ожирение;
- нарушения обмена веществ, провоцирующие возникновение дефицита кальция в организме;
- малоподвижный образ жизни;
- аутоиммунные нарушения, в частности болезнь Бехтерева;
- чрезмерные физические нагрузки.
Существенно повышает риск возникновения патологии генетическая предрасположенность к ней. Большинство людей, сталкивающихся с таким диагнозом, старше 55 лет. Хотя в последнее время отмечается тенденция к омоложению заболеваний опорно-двигательного аппарата, поэтому сегодня уже не редкость обнаружение артроза крестцово-подвздошного сочленения у людей от 25 — 35 лет. Чаще всего патология диагностируется у женщин, что обусловлено особенностями анатомии.
Симптомы артроза крестцово-подвздошного сочленения
На ранних этапах развития заболевание практически не проявляется. Признаки дегенеративного процесса возникают при разрушении хрящевой ткани. Это может сопровождаться:
- дискомфортом в области пояснично-крестцового отдела позвоночника и ягодицах, усиливающимся при выполнении физической работы, наклонах, поворотах, длительном сидении или пешей ходьбе;
- повышением тонуса мышц в области крестца;
- ограничением двигательной активности и амплитуды движений, ощущением скованности;
- появлением характерного хруста при выполнении наклонов или поворотов корпусом;
- нарушением походки;
- учащением позывов к мочеиспусканию;
- снижением либидо.
Боли изначально обычно можно описать, как тянущие, ноющие. Они склонны иррадиировать в пах, ноги, промежность, ягодицы.
Воспалительный процесс быстро усугубляется, что сопровождается покраснением, повышением чувствительности и отечностью мягких тканей в проекции больного сустава, нарушением кровообращения в области поражениях и снижением количества поступающих питательных веществ. В результате формируются остеофиты. По мере прогрессирования артроза симптомы усиливаются, и в запущенных случаях человек практически полностью теряет способность самостоятельно передвигаться.
Стадии заболевания
Интенсивность признаков артроза крестцово-подвздошного сочленения зависит от этапа его развития. Выделяют 4 стадии:
- На первых порах заболевание практически не проявляется. После физической работы, долгого хождения или сидения в крестце и ягодицах может возникать незначительный кратковременный дискомфорт, который быстро проходит после отдыха. При этом функции суставов полностью сохранены, поэтому человек не замечает ограничения подвижности. Приступы острой боли, мешающей стоять, бывают редко.
- Боли усиливаются и возникают все чаще, причем их удается купировать только путем приема обезболивающих препаратов. Это спровоцировано появлением необратимых изменений в состоянии хрящевой ткани сочленения.
- В виду сильной деформации хряща по всей поверхности сочленения образовываются остеофиты, а костные поверхности оголяются. В отдельных случаях наблюдается отрыв крестца. Это сопровождается выраженным болевым синдромом, полностью лишающим человека трудоспособности.
- Дегенеративно-дистрофические процессы приводят к полной скованности и постоянным сильным болям.
Диагностика
Установить причину болей только на основании имеющейся клинической картины невозможно, так как более 15 различных заболеваний сопровождаются типичными для артроза крестцово-подвздошного сочленения симптомами. В частности, анкилозирующий спондилоартроз, грыжи L5–S1, стеноз спинномозгового канала, склеродермия и другие заболевания проявляются аналогичным образом.

Чтобы диагностировать заболевание, назначаются:
- ОАК – используется для обнаружения признаков воспалительного процесса (при артрозе количество лейкоцитов в крови и СОЭ обычно не сильно превышают норму);
- биохимический анализ крови – необходим для оценки работы внутренних органов;
- рентген или КТ – каждый метод позволяет обнаружить сужение суставной щели, признаки разрушения хрящевой ткани и остеофиты;
- МРТ – наиболее информативная диагностическая процедура, с помощью которой можно обнаружить даже минимальные отклонения от нормы в состоянии связок, мышц и суставов;
- Обследование на остеопороз – назначается для выявления слабости кости.
В «SL Клиника» можно получить консультацию специалиста, который много лет занимается лечением этой проблемы. Поэтому, проходя лечение у нас, вы точно не упустите момент прогрессирования и развития заболевания при обращении сразу после появления первых симптомов.
Лечение артроза подвздошно-крестцового сочленения
Эффективность лечения во многом зависит от того, насколько рано оно было начато. Вместе с консервативной терапией назначается радиочастотная абляция сустава, в комплексе мер, которые в сумме помогают устранить воспалительный процесс и остановить разрушение сочленения. Она включает:
При обострении заболевания рекомендован постельный режим вплоть до момента уменьшения выраженности болевых ощущений. В дальнейшем больным рекомендуется отказаться от тяжелой физической работы, спорта и длительного бега. Но умеренные физические нагрузки являются неотъемлемой частью борьбы с артрозом крестцово-подвздошного сочленения. При сидячей, а также стоячей работе важно регулярно прерываться и прохаживаться.
Вертебролог может рекомендовать пациенту ношение специального ортопедического корсета. Он поможет снизить нагрузку на мышцы спины и давление на пораженные суставы. Бандаж подбирается врачом индивидуально. Носить его следует несколько часов днем.
При полной неэффективности консервативного лечения или запущенных формах артроза, приведших к образованию остеофитов, помочь больным можно оперативным путем. Это обезопасит человека от болевого синдрома, сохранит его трудоспособность и позволит избежать инвалидности.
Медикаментозная терапия
С целью купирования болей и устранения воспалительного процесса больным назначаются препараты из разных групп. Они, а также способ введения (перорально, внутримышечно, внутривенно) и дозы подбираются индивидуально, основываясь на стадии развития артроза крестцово-подвздошного сочленения. При этом обязательно принимаются во внимание имеющиеся сопутствующие заболевания.
Пациентам показано использование:
- НПВС – используются при умеренном болевом синдроме. Кроме обезболивающего действия, они обладают противовоспалительными свойствами. Чаще применяются в форме средств для перорального употребления, но при их неэффективности могут назначаться внутримышечные инъекции. Отрицательной стороной препаратов данной группы является их негативное влияние на состояние слизистых оболочек органов ЖКТ при длительном применении.
- Кортикостероидов – показаны при выраженном воспалительном процессе, не поддающимся лечению НПВС. Они назначаются короткими курсами и обладают мощным противовоспалительным действием.
- Миорелаксантов – средства, снимающие спазмы мышц. Они применяются для устранения рефлекторных спазмов, спровоцированных болевым синдромом. Благодаря этому происходит уменьшение интенсивности боли и улучшается кровообращение в данной области. – препараты этой группы призваны остановить разрушение хрящевой ткани и улучшить ее структуру. Они предназначены для длительного употребления.
- Витаминных комплексов – способствуют повышению эффективности препаратов других групп и нормализации обменных процессов.
- Местных средств в форме мазей, кремов или гелей – чаще всего содержат НПВС и используются для устранения слабо выраженных болей.
Быстро снять нестерпимую боль способны лидокаиновые или новокаиновые блокады. Они выполняются исключительно в условиях полной стерильности, т. е. в медицинском учреждении. Суть процедуры состоит во введении растворов анестетиков в точно определенные точки в области крестца. Манипуляция приносит облегчение уже через 2–5 минут. Провести ее так же можно в «SL Клиника».
Но блокада не может быть выполнена при беременности, наличии гнойничковых высыпаний на коже в проекции пораженного сустава.
Физиотерапия
Правильно подобранные по длительности и кратности проведения физиотерапевтические процедуры существенно повышают эффективность медикаментозной терапии и позволяют снизить интенсивность болевого синдрома. Пациентам рекомендованы:
- электрофорез с введением препаратов из группы НПВС – процедура подразумевает введение посредством слабого электрического тока лекарственных средств непосредственно в очаг поражения;
- лазерная терапия – тепловое воздействие лазера активизирует процессы регенерации клеток хрящевой ткани;
- рефлексотерапия – воздействие на биологически активные точки способствует улучшению кровообращения и уменьшению выраженности болей;
- магнитотерапия – метод помогает снизить интенсивность болевых ощущений и уменьшить скорость течения дегенеративных процессов.
Обычно назначается курс процедур, состоящий из 10–12 сеансов. Они могут проводиться только в период ремиссии. Противопоказаниями к физиотерапевтическому лечению выступают серьезные заболевания сердечно-сосудистой системы, тяжелая почечная или дыхательная недостаточность, лихорадочные состояния, эпилепсия.
Мануальная терапия
Сеансы мануальной терапии, проведенные специалистом с учетом особенностей состояния больного, способны не только активизировать кровообращение в области крестцово-подвздошного сочленения и тем самым улучшить питание тканей, но и замедлить течение дегенеративно-дистрофических процессов.
Процедуры проводятся курсами. К ним стоит приступать только после завершения острой фазы артроза.
Хотя облегчению болей способствует отдых, специальный комплекс упражнений может оказать еще большую помощь. Более того, лечебной физкультуре отводится важная роль в консервативной терапии артроза крестцово-подвздошного сочленения. В зависимости от стадии и общего состояния больного для него в индивидуальном порядке разрабатывается график занятий и нагрузка. Обычно необходимо заниматься лечебной гимнастикой ежедневно по 20–30 минут.
Первые сеансы ЛФК рекомендуется проводить под контролем специалиста. Это поможет не только усвоить необходимый комплекс упражнений, но и при его выполнении соблюдать оптимальный ритм. В большинстве случаев больным назначаются повороты корпуса, наклоны, вращения и т. д. При выполнении любого упражнения важно избегать резких движений и перенапряжения, а при появлении боли обязательно нужно обратиться к врачу.

Благотворно сказывается на состоянии больного плавание и занятия йогой. Но они допустимы только вне обострения артроза.
Хирургическое лечение артроза крестцово-подвздошного сочленения
В ряде случаев единственной возможностью больных избавиться от мучительных болей и избежать длительные боли в спине и кпс, является оперативное лечение артроза. Оно показано при безрезультатности попыток справиться с заболеванием консервативными методами, а также в сильно запущенных случаях, т. е. артрозе крестцово-подвздошного сочленения 3 стадии.
Суть хирургического вмешательства зависит от характера имеющихся изменений. Для устранения болевого синдрома может применяться радиочастотная абляция нервных окончаний. Ее суть состоит во введении специального электрода через точечный прокол мягких тканей непосредственно к вызывающему болевой синдром нерву и его разрушение создаваемой тепловой энергией.

Процедура в большинстве случаев приводит к немедленному устранению болей. В других ситуациях наблюдается прогрессивное уменьшение их интенсивности в течение 6–8 недель. После ее выполнения пациент может практически сразу же самостоятельно передвигаться и в тот же день вернуться домой.
Если же в крестцово-подвздошном сочленении произошли необратимые изменения, хирург может рекомендовать пациенту артродезирование. Операция выполняется с двух сторон в 2 этапа:
- Из положения пациента лежа на животе после обработки операционного поля выполняют разрез, длиной около 2 см и формируют канал в полость сочленения через заднюю порцию крестцово-подвздошной связки. С помощью специальных инструментов осуществляют тщательный кюретаж, т. е. очищение суставных поверхностей. Полость промывают растворами антисептиков и антибиотиков и ушивают рану. В нее вводят дренаж и накладывают антисептическую повязку.
- Пациента переворачивают на спину и укладывают под поясничный изгиб валик. По гребню подвздошной кости выполняется разрез длиной до 4–5 см, через него в гребне формируют костный канал с помощью шила. Также создается еще 2 канала на расстоянии 1–2 см от первого. В них вводят 3 стержня и тщательно контролируют жесткость установки. На них монтируют аппарат внешней фиксации и задают необходимые параметры компрессии.
В процессе реабилитации хирурги меняют режимы компрессии, чем достигается эффективное артродезирование крестцово-подвздошного сочленения. Пациенты могут вставать уже на вторые сутки после проведения операции. При отсутствии нежелательных явлений он может самостоятельно вставать и начинать обучение ходьбе. Контрольный рентген выполняется на 5 день и при отсутствии осложнений может возвращаться домой, получая подробные рекомендации по особенностям восстановления.
Каждые 2–3 дня пациент должен самостоятельно или с помощью родных проводить перевязки, принимать назначенные лекарственные средства. Через 8–10 недель проводится повторное рентгенографическое исследование и демонтаж части аппарата внешней фиксации. После этого пациенту необходимо около часа ходить, опираясь на костыли и без них. При отсутствии болей производится окончательный демонтаж, что приводит к нормализации объема движений.
Пройти консервативное и хирургическое лечение артроза крестцово-подвздошного сочленения можно в «SL Клиника». Наши высококвалифицированные вертебрологи способны точно определить причины болевого синдрома и скованности движений, подобрать оптимальную тактику лечения, которая обязательно даст положительные результаты.
В тяжелых случаях у нас вы можете получить профессиональную хирургическую помощь и снова обрести способность спокойно двигаться. Мы осуществляем медицинские услуги на уровне известных клиник Германии, Израиля и Чехии, но при этом делаем их доступными для широкого круга больных. Стоимость всех видов услуг, включая консультации специалистов, блокады, оперативное лечение, приведена в прайсе. Доверьте свое здоровье нам, и мы сделаем все возможное, чтобы боли больше вас не беспокоили.
Профилактика заболевания
Поскольку артроз является возрастным заболеванием, гарантировать его отсутствие невозможно, особенно при наличии наследственной предрасположенности. Но снизить риск его развития реально. С этой целью рекомендуется:
- регулярные умеренные физические нагрузки;
- избегать длительного сидения или стояния;
- своевременно лечить любое инфекционное заболевание;
- избегать стрессов и нервного перенапряжения;
- не поднимать слишком тяжелые предметы;
- поддерживать вес в норме.
Стоимость лечения артроза крестцово подвздошного сочленения в SL клиника
Лечение артроза кпс представляет собой введение игл в проекции больного сустава и обработка их в температрурном режиме. Процедура малоинвазивная и амбулаторная т.е. в этот же день можно идти домой.
Стоимость радиочастотного лечения артроза кпс 68 000 руб и зависит от:
— Стоимости игл для радиочастотной абляции;
— Клиники и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Операцию;
— Стоимости игл для радиочастотной абляции ;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.


