Инвазивный рак молочной железы
Способность к инвазивному росту — одно из ключевых свойств злокачественных новообразований, которое отличает их от доброкачественных. Это означает, что опухоль способна прорастать в окружающие ткани. Таким образом, инвазивный рак молочной железы — это такой, который распространяется глубже, за пределы того места, где изначально появились опухолевые клетки. Согласно статистике США, это заболевание возникает в течение жизни у каждой восьмой женщины.
Сначала опухоль прорастает в соседние ткани, следующим этапом будет распространение в близлежащие (регионарные) лимфатические узлы и рост отдаленных метастазов. Чем раньше установлен диагноз, тем выше шансы на успешное лечение и вероятность наступления ремиссии.
Причины инвазивного рака
Точные причины возникновения злокачественных опухолей в молочной железе неизвестны. Клетка становится раковой из-за некоторых мутаций, но почему они возникли в каждом конкретном случае — точно сказать нельзя. Известны лишь некоторые факторы риска, повышающие вероятность развития заболевания:
- Женский пол. У мужчин заболевание тоже встречается, но гораздо реже.
- Возраст. Чем старше женщина, тем выше ее риски.
- Наследственность. Вероятность заболеть повышена, если у женщины есть близкие родственницы (мать, сестры, дочери), у которых уже диагностирован рак молочной железы.
- Генетические дефекты. Например, риск рака молочной железы повышается при мутациях в генах BRCA1, BRCA2.
- Лишний вес, ожирение.
- Позднее менархе.
- Ранняя менопауза.
- Отсутствие беременностей.
- Поздние первые роды. Риски повышены у женщин, которые родили первого ребенка после 30 лет.
- Употребление алкоголя.
- Заместительная гормональная терапия после менопаузы.
Ни один из этих факторов не приведет к болезни со стопроцентной вероятностью. Каждый из них лишь в той или иной степени повышает риск. Женщина может заболеть раком, даже если у нее нет ни одного фактора из этого списка — но с более низкой вероятностью.
Классификация
Примерно в 90% случаев инвазивные злокачественные опухоли молочной железы представлены одним из двух типов:
- Протоковая карцинома (инфильтрирующий протоковый рак) — наиболее распространенный тип, составляет 70–80% случаев. Злокачественное новообразование начинает расти в молочных протоках и затем распространяется глубже.
- Дольковая карцинома представлена в 10% случаев. Она развивается из клеток долек в молочной железе, которые в период грудного вскармливания вырабатывают молоко.
Иногда встречаются смешанные варианты, они сочетают одновременно черты протоковой и дольковой карциномы. Реже новообразование бывает представлено медуллярной (1–5% случаев), муцинозной (1–6%), трубчатой (2%) карциномой и другими гистологическими типами.
Чаще всего встречается инвазивный рак молочной железы неспецифического (неспецифицированного) типа. Он назван так потому, что, в отличие от других типов, не имеет специфических признаков, по которым его можно отличить при исследовании под микроскопом. То есть для того, чтобы установить такой диагноз, врач должен исключить все «специфические» типы.

Стадии инвазивного рака
Злокачественные опухоли молочной железы классифицируют в соответствии с общепринятой системой TNM, где буква T обозначает особенности первичной опухоли в груди, N — ее распространение в регионарные лимфоузлы, M — отдаленные метастазы. В зависимости от разных сочетаний показателей T, N и M, инвазивные новообразования в груди относят к одной из четырех стадий:
- Стадия I — небольшая опухоль без очагов в лимфоузлах (IA), либо опухоль не более 2 см и очаг в лимфатическом узле не более 2 мм (IB).
- Стадия II — опухоль до 2 см, распространившаяся в подмышечные узлы (IIA, IIB), либо опухоль не более 5 см, не распространившаяся в лимфатические узлы (IIC).
- Стадия III — опухоль, которая распространилась на большее число лимфатических узлов, проросла в грудную стенку, привела к изъязвлению на коже молочной железы. Выделяют подстадии IIIA, IIIB и IIIC.
- Стадия IV — имеются отдаленные метастазы.
Стадию заболевания оценивают по данным обследования и биопсии. Кроме того, можно определить степень дифференцировки опухолевых клеток, то есть насколько они отличаются от нормальных. Степень дифференцировки обозначают буквой G с соответствующей цифрой:
- G1 означает, что опухолевая ткань сильно напоминает нормальную. В таком случае она будет менее агрессивной.
- Инвазивный неспецифицированный рак молочной железы G2 уже существенно отличается от здоровой ткани. Он быстрее растет и распространяется в организме.
- G3 — это низкая степень дифференцировки. Такие опухоли наиболее агрессивны.
Симптомы
На ранних стадиях симптомы обычно отсутствуют. По мере прогрессирования рака женщина может заметить следующие патологические изменения со стороны молочных желез:
- Уплотнение непосредственно в груди или в области подмышечной впадины. Если узел не исчезает после месячных — это должно особенно насторожить.
- Изменение формы, размера груди, выраженная асимметрия.
- Выделения из соска, прозрачные или кровянистые.
- Любые изменения внешнего вида кожи: покраснение, припухлость, пятна, ямочки, «лимонная корка», шелушение, язвочки.
- Изменение внешнего вида соска.
Для того чтобы вовремя заметить эти изменения, каждая женщина должна раз месяц проводить самообследование молочных желез. Узнайте, как это правильно делать. Посещайте раз в год врача-маммолога. Женщинам старшего возраста рекомендовано проходить маммографию — рентгенографию молочных желез.
Диагностика
Если во время осмотра врач обнаружил признаки рака в молочной железе, первым делом он назначит ультразвуковое исследование или маммографию. Это поможет обнаружить новообразование, предварительно оценить, является ли оно инвазивной опухолью (раком).
Далее проводят биопсию: получают фрагмент патологически измененной ткани и отправляют в лабораторию для гистологического, цитологического исследования. Биопсия позволяет установить диагноз с высокой точностью. Кроме того, можно провести молекулярно-генетический анализ: он поможет понять, какие мутации произошли в опухолевой клетке и какие препараты будут эффективны в данном случае.
Молекулярно-генетическое исследование позволяет назначить персонализированную терапию, то есть такую, которая будет оптимальна для конкретной женщины, с учетом особенностей ее опухоли. Это особенно актуально на поздних стадиях рака, когда не помогают классические протоколы лечения. Благодаря сотрудничеству с ведущими зарубежными лабораториями, в клиниках «Евроонко» может быть выполнен такой анализ.
Далее, когда точно установлено, что образование в молочной железе является раком, нужно разобраться, насколько инвазивная опухоль успела распространиться в организме за пределами молочной железы. Для этого проводят следующие исследования:
- КТ, МРТ.
- ПЭТ-сканирование.
- Рентгенография грудной клетки.
- Радиоизотопное исследование костей.
- УЗИ печени, органов брюшной полости.

Биомаркеры
Биомаркерами называют вещества, с помощью которых можно оценить характеристики злокачественной опухоли, разобраться, почему клетки стали раковыми, и на какие препараты они будут реагировать. При инвазивном раке молочной железы определяют следующие разновидности биомаркеров:
- Наличие на опухолевых клетках рецепторов к гормонам. При ER-позитивном раке определяются рецепторы к женским половым гормонам — эстрогенам, при PR-позитивном — к прогестерону. В данном случае рост опухоли зависит от гормональных эффектов, и в качестве метода противоопухолевого лечения будет эффективна гормональная терапия.
- Уровень HER2 — белка-рецептора, который находится на поверхности опухолевых клеток и стимулирует их быстрое размножение. Если активность HER2 повышена, то ожидается, что при таком раке будут эффективны определенные противоопухолевые препараты. Если результат анализа на гормоны и HER2 отрицательный, то такой рак называют тройным негативным. Он плохо реагирует на лечение и ведет себя более агрессивно.
- Исследование экспрессии (активности) некоторых генов. Такой анализ помогает выявить женщин, которым потребуется курс химиотерапии после хирургического лечения, прогнозировать риск рецидива рака I–II стадии после завершения курса лечения.

Особенности протекания заболевания у мужчин
Вероятность развития инвазивного рака молочной железы есть не только у женщин, но и у мужчин. Но распространенность патологии среди представителей мужского пола намного ниже. Риск развития рака груди у мужчины в течение жизни составляет 1:1000. Как правило, заболевание встречается после 65 лет и протекает более благоприятно, чем у женщин. Выше пятилетняя выживаемость.
Чаще всего инвазивная злокачественная опухоль в груди у мужчины проявляется в виде безболезненного узла. Реже встречаются такие симптомы, как изменение внешнего вида соска, выделения из него, язвы и другие изменения на коже.
Особенности протекания заболевания у беременных женщин
Принципы лечения инвазивного рака молочной железы во время беременности те же, что и у небеременных женщин. Но это более сложная задача, потому что некоторые препараты и процедуры могут нанести вред будущему ребенку.
Хирургическое вмешательство может быть выполнено на любом сроке беременности. Анестезия несет некоторые риски для плода, но зачастую они оправданы. Если инвазивная опухоль молочной железы обнаружена на ранних сроках беременности, то обычно выполняют мастэктомию — молочную железу удаляют полностью. После частичной резекции обычно требуется химиотерапия, лучевая терапия.
Химиотерапия возможна только во втором и третьем триместрах беременности. В первом триместре она нанесет вред будущему ребенку. Если женщине требуется активное лечение, может встать вопрос о прерывании беременности.
Лучевая терапия, таргетная и гормональная терапия у будущих мам практически не применяются, потому что они могут нанести вред плоду.
Лечение
Программа лечения при раке в молочной железе зависит от стадии, типа, степени агрессивности злокачественного новообразования, а также от общего состояния женщины, наличия у нее сопутствующих заболеваний, ее личных предпочтений. Проводят хирургические вмешательства, применяют различные типы химиопрепаратов, таргетные, гормональные препараты, лучевую терапию.
Химиотерапия
Химиопрепараты назначают до операции (неоадъювантная химиотерапия), после хирургического вмешательства (адъювантная химиотерапия) или в качестве основного вида лечения при раке на поздних стадиях. В последнем случае лечение носит паллиативный характер, то есть направлено не на достижение ремиссии, а на уменьшение размеров опухоли, замедление прогрессирования заболевания, продление жизни.
Применяют разные типы химиопрепаратов: таксаны (паклитаксел, доцетаксел), антрациклины (доксорубицин, эпирубицин), препараты платины (цисплатин, карбоплатин), винорелбин, капецитабин, гемцитабин и др. Химиотерапию доксорубицином и эпирубицином часто называют «красной» за счет характерного цвета растворов препаратов.
В настоящее время, помимо классических химиопрепаратов, существуют таргетные препараты. Они воздействуют на определенные молекулы-мишени, которые способствуют выживанию и бесконтрольному размножению опухолевых клеток. В настоящее время известно несколько таких «мишеней», применяются различные типы таргетных препаратов для лечения инвазивных злокачественных опухолей молочной железы, как правило, на поздних стадиях. Зачастую эти препараты эффективны, когда не помогают классические химиопрепараты.
В клиниках «Евроонко» в Москве, Краснодаре и Санкт-Петербурге доступны практически все существующие на данный момент противоопухолевые препараты для лечения рака груди. Мы применяем оригинальные лекарственные средства с доказанной эффективностью от ведущих производителей.
Хирургическое лечение
На ранних стадиях, когда опухоль находится только в молочной железе и не распространяется на другие части тела, может быть выполнена радикальная операция. Существует два типа хирургических вмешательств:
- Мастэктомия — когда молочную железу удаляют полностью.
- Органосохраняющая операция (секторальная резекция, лампэктомия) — удаление части молочной железы. Зачастую такие вмешательства более предпочтительны, так как они позволяют сохранить внешний вид груди и не несут повышенного риска рецидива (если после операции есть возможность провести курс лучевой терапии). Решение в каждом случае принимают индивидуально.
После удаления опухоли можно провести реконструктивно-пластическое вмешательство, направленное на восстановление внешнего вида груди. Иногда его можно выполнить сразу, иногда нужно отложить на некоторое время.
При раке на поздних стадиях радикальное хирургическое лечение, как правило, невозможно. Проводят паллиативные операции, направленные на уменьшение болей и других симптомов, удаление отдельных метастазов, устранение сдавления спинного мозга, механической желтухи, при прорастании опухоли в кожу с образованием язв, ран.

Лучевая терапия
Лучевую терапию применяют для лечения опухолей в молочной железе до операции (неоадъювантная лучевая терапия), после хирургического вмешательства (адъювантная), а также на поздних стадиях, когда имеются метастатические очаги в различных частях тела. Применяют облучение из внешнего источника, а также брахитерапию — когда источник излучения в виде небольших гранул помещается прямо в опухолевую ткань или рядом с ней.
Гормонотерапия
Около 2/3 злокачественных новообразований в молочной железе являются гормонально-позитивными. В таких случаях эффективна гормональная терапия. Обычно ее назначают после операции, чтобы снизить риск рецидива, в некоторых случаях — до хирургического лечения. Суть лечения в том, чтобы подавить гормональные влияния на опухоль и тем самым затормозить ее рост.

Применяют такие препараты, как тамоксифен, фулвестрант, ингибиторы ароматазы. В некоторых случаях подавляют выработку гормонов, воздействуя на яичники химиопрепаратами или с помощью их хирургического удаления — оофорэктомии.
Реабилитация
После того, как лечение инвазивного рака молочной железы завершено, женщина должна регулярно наблюдаться у врача, потому что всегда есть риском рецидива. Онколог назначит осмотры раз в несколько месяцев, по прошествии 5 лет — раз в год. Через 6–12 месяцев, а далее раз в год проводят маммографию. Если женщина проходила курс гормональной терапии, ее должен регулярно осматривать гинеколог, после лечения ингибиторами ароматазы контролируют плотность костей. При необходимости врач может назначить другие анализы и исследования.
После хирургического лечения рака груди может быть выполнена реконструктивно-пластическая операция.
У молодых женщин нередко встает вопрос о возможности беременности после лечения инвазивного рака молочной железы. Чаще всего женщина может зачать и выносить ребенка. Но некоторые виды противоопухолевого лечения, в частности, химиотерапия, способны повлиять на фертильность, этот вопрос нужно обсудить с онкологом заранее.
Нет доказательств того, что после успешного лечения рака беременность или грудное вскармливание могут каким-либо образом повысить риск рецидива или создать опасность для будущего ребенка. Но планировать беременность разрешается только через 2 года после завершения терапии.
Прогноз и профилактика рака молочной железы
Прогноз при онкологических заболеваниях принято рассчитывать по показателю пятилетней выживаемости. Это процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза.
Пятилетняя выживаемость главным образом зависит от стадии рака. Показатели при злокачественных опухолях молочной железы:
- Если рак не распространился за пределы молочной железы: 99%.
- Опухоль, проросшая в окружающие ткани и/или распространившаяся в лимфатические узлы: 85%.
- Рак груди с отдаленными метастазами 27%.
Меры профилактики, которые подходят для всех женщин:
- Поддержание нормального веса.
- Регулярная физическая активность.
- Здоровое питание.
- Ограничение потребления алкоголя.
- После рождения ребенка — кормление грудью в течение нескольких месяцев.
- По возможности ограничение применения заместительной гормональной терапии в постменопаузе.
Женщины с высоким риском (например, если рак груди был диагностирован у многих родственниц, при обнаружении мутаций в генах BRCA1 и BRCA2) должны проконсультироваться онкологом. Возможно, им потребуются специальные меры профилактики.
Инвазивный рак молочной железы
Заболеваемость раком молочной железы в России с каждым годом увеличивается. Невзирая на наличие современных методов ранней диагностики злокачественных опухолей груди, женщины всё чаще обращаются к врачу в поздней стадии опухолевого процесса. В клинике онкологии Юсуповской больницы маммологи проводят обследование молочных желез с помощью современных диагностических методов: маммографии и ультразвукового исследования.
Инвазивный рак – это злокачественное новообразование, которое развивается из эпителиальных клеток и выходит за пределы определённой структуры. Так, инвазивный протоковый рак развивается из атипичных клеток, расположенных в стенках млечного выводного протока. Опухоль не остаётся в пределах дольки, а пронизывает её и поражает жировую ткань. Атипичные клетки при наличии инвазивного рака переносятся с током крови или лимфы по сосудам в другие органы.
При выявлении инвазивного рака молочных желез онкологи Юсуповской больницы проводят комплексное лечение. Оно включает традиционные и малоинвазивные оперативные вмешательства, гормональную, лучевую и химиотерапию. Тяжёлые случаи инвазивного рака молочной железы обсуждают на заседании Экспертного Совета с участием докторов и кандидатов медицинских наук, врачей высшей категории. Ведущие специалисты в области диагностики и лечения злокачественных новообразований молочных желез коллегиально вырабатывают тактику ведения пациентки.
Причины возникновения
Известны следующие факторы, провоцирующие образование инвазивного рака молочной железы:
Нерегулярная половая жизнь или её отсутствие;
Частое прерывание беременности;
Отказ от грудного вскармливания.
Опухоль может развиться на фоне мастопатии или аденомы (доброкачественного новообразования) молочной железы. Инвазивный рак молочных желез развивается у женщин с отягощённой наследственностью, у которых нарушено гормональное равновесие, не рожавших или поздно родивших первого ребёнка. Опухоль может начать расти после травмы молочной железы, радиоактивного облучения. Чаще болеют женщины, страдающие алкоголизмом, курящие и употребляющие наркотические вещества.
Типы заболевания
Онкологи различают несколько разновидностей инвазивного рака молочной железы:
Инфильтрующий протоковый рак;
Инвазивный неспецифический рак молочной железы.
Показатель степени дифференцировки атипичных клеток обозначают буквой «G». Он бывает пяти вариантов:
Gx – степень дифференцировки не определяется.
G1 – высокодифференцированное злокачественное новообразование;
G2 – средняя степень дифференцировки опухоли.
G3 – низкодифференцированное злокачественное новообразование;
G4 – недифференцированный опухолевый процесс.
Высокодифференцированный рак состоит из мономорфных клеток. Они развиваются внутри протока, имеют небольшой размер. Для промежуточной степени дифференцировки характерно наличие атипичных клеток, схожих с низкозлокачественным инвазивным раком молочной железы. Низкодифференцированные раковые опухоли молочной железы состоят из морфологических структур, которые характерны для внутрипротокового рака. При наличии инвазивного неспецифического рака молочной железы все клетки опухоли похожи. Диагноз устанавливают в том случае, когда морфологу не удаётся точно установить тип опухоли.
Известны следующие типы инвазивного рака:
Инвазивный протоковый рак – это злокачественное новообразование, которое встречается в 80% случаях злокачественных опухолей молочной железы. Он развивается в млечных протоках. Опухоль прорастает в жировую ткань. Атипичные клетки быстро распространяются по организму лимфогенным и гематогенным путём;
Прединвазивный протоковый рак – развивается и остаётся в млечных ходах, метастазирует в соседние органы;
Инвазивный дольковый рак груди встречается у 15% пациенток, страдающих инвазивным раком. Опухоль развивается в протоках и дольках. Атипичные клетки мигрируют по всему организму, поражая внутренние органы.
Инвазивный неспецифицированный рак молочной железы может быть гормонозависимым или гормононегативным. Онкологи чаще выявляют гормонозависимые опухоли у пациенток, пребывающих в постменопаузе. Гормононегативный рак развивается у женщин, которые находятся в периоде предменопаузы.
Симптомы
Инвазивный рак молочной железы проявляется болезненностью груди, уплотнениями и узелками, которые не реагируют на менструальный цикл. В большинстве случаев начальные стадии рака проходят бессимптомно. С прогрессированием опухоли изменяется цвет кожи в месте расположения новообразования, из соска появляются кровянистые или жёлтые выделения. Пациентку беспокоит зуд, жжение в молочной железе. Кожа может покраснеть, шелушиться. Увеличиваются подмышечные лимфатические узлы.
Низкодифференцированный протоковый рак молочной железы локализуется внутри стенки млечного протока. Развиваясь, опухоль прорастает в соседние ткани. Атипичные клетки мигрируют в лимфатические узлы, распространяются по организму. При наличии инвазивного протокового рака молочной железы плотное новообразование срастается с соседними тканями. Сосок с ареолой втягивается.
Низкодифференцированная протоковая опухоль отличается высокой степенью агрессивности. Её клетки быстро делятся и распространяются по организму. Симптомы заболевания быстро появляются при агрессивном инвазивном раке молочной железы со степенью дифференцировки клеток G3.
Диагностика
Чтобы своевременно выявить изменения в груди, маммологи рекомендуют каждой женщине ежемесячно во время менструации проводить самообследование молочных желез. При выявлении асимметрии желез или груди, изменения формы соска или выделений, уплотнения, узлов или изменения плотности кожи следует немедленно обращаться к онкологу. Врачи клиники онкологии проводят раннюю диагностику рака молочных желез с помощью следующих современных исследований:
Маммографии – позволяет выявить изменения структуры ткани грудной железы на ранних стадиях развития рака;
Ультразвукового исследования – визуализирует опухоль, позволяет определить её размеры и особенности кровоснабжения;
Магнитно-резонансной томографии – определяет особенности структуры новообразования;
Биопсии – заключается в получении образцов ткани опухоли, которые затем отправляют в гистологическую лабораторию;
Рентгенологической дуктографии – позволяет выявить мельчайшие новообразования млечных путей;
Определение уровня онкомаркеров – появляются в крови на доклинической стадии рака.
Раннее выявление инвазивного рака молочной железы позволяет провести адекватную терапию, направленную на излечение женщины от рака, улучшение качества и продления продолжительности жизни.

Лечение
Онкологи Юсуповской больницы проводят комплексное лечение инвазивного рака молочных желез. Оно включает следующие методы:
Основной метод лечения рака груди – операция. Многие хирурги считают, что при выявлении раковой опухоли женщине обязательно надо удалить грудь. Якобы это предотвратит дальнейший рост и метастазирование опухоли. Хирурги клиники онкологии Юсуповской больницы удаляют молочную железу только в том случае, когда с помощью других методов лечения нельзя сохранить женщине жизнь и излечить от рака. В остальных случаях онкологи проводят малоинвазивные вмешательства. Они позволяют не только сохранить орган, но и предотвратить рецидив заболевания, метастазы раковой опухоли.
Во время оперативного вмешательства выполняют биопсию лимфатических узлов, которые расположены рядом с опухолью, и проводят экстренное гистологическое исследование. Благодаря этому удаётся обнаружить и удалить все метастазы. В Юсуповской больнице применяют инновационную технологию электромагнитного обнаружения клеток, склонных к мутации, которые находятся на границе удалённого злокачественного новообразования и здоровой ткани.
Мастэктомию (удаление молочной железы) проводят женщинам, которые находятся в группе риска при наличии мутации генов BRCA 1 и 2. В остальных случаях онкологи считают целесообразным выполнять резекцию молочной железы – удалять только часть органа. Такой же органосохраняющий принцип онкологи Юсуповской больницы соблюдают при удалении лимфоузлов. Если во время биопсии сигнального узла окажется, что он не содержит атипичных клеток, остальные лимфатические узлы не удаляют. При наличии в нём раковых клеток удаляют всю гроздь. Для лечения инвазивного рака молочных желез после органосохраняющих операций проводят лучевую терапию с помощью аппаратов экспертного класса.
Профилактика
Лучший метод профилактики инвазивного рака молочной железы – немедленное обращение к маммологу Юсуповской больницы при выявлении изменений ткани груди во время самообследования. Женщинам до сорока лет маммологи рекомендуют ежегодно проходить ультразвуковое исследование молочных желез. После сорока лет следует делать маммографию – рентгенологическое исследование груди.
Предотвратить инвазивный рак молочной железы можно, соблюдая следующие рекомендации онкологов:
Вести здоровый образ жизни;
Избегать абортов и стрессов;
Вести регулярную половую жизнь с постоянным партнёром;
Рожать первого ребёнка до 30 лет;
Кормить малыша грудью.
Рак легче предупредить, чем лечить.
Прогноз
Инвазивный рак груди характеризуется высокой летальностью. Заболевание можно выявить на ранней стадии и эффективно лечить, только проводя скрининг. В 90% инвазивного рака груди I стадии наступает выздоровление. Излечивается 70% женщин, у которых выявлен рак второй стадии, 47% – третьей. Только 6% пациенток, у которых диагностирован рак молочной железы четвёртой стадии, выживают в течение пяти лет.
Поэтому врачи Юсуповской больницы рекомендуют женщинам, которые обнаружили малейшие изменения в молочной железе, немедленно обратиться к маммологу. При выявлении раковой опухоли он организует консультацию онколога. Записаться на приём к врачу можно, позвонив по номеру телефона контакт-центра.
Инвазивная протоковая карцинома молочной железы
В последние годы взгляд на объем хирургического вмешательства при первичных операбельных опухолях изменился. Радикальная мастэктомия была стандартной процедурой, с тех пор как Холстед опубликовал первую серию своих работ в 1894 г. Его концепция удаления единым блоком первичной опухоли вместе с подмышечными лимфоузлами была признана во всем мире. Этот метод лечения преобладал в течение приблизительно 50 лет, несмотря па недостаточно высокие показатели эффективности.
В дальнейшем неудовлетворенность стандартной радикальной мастэктомией усиливалась, и в последние два десятилетия возросла тенденция к менее радикальным хирургическим вмешательствам.
В 1992 г. American Colleges of Surgeons, Radiologists and Pathologist вместе с ACS и Society of Surgical Oncology начали изучать методики органосохраняющего лечения рака молочной железы (РМЖ). Многие ретроспективные, а также проспективные рандомизированные исследования подтвердили одинаковую эффективность результатов лечения больных с ранним РМЖ с помощью мастэктомии или органосохраняющей операции.
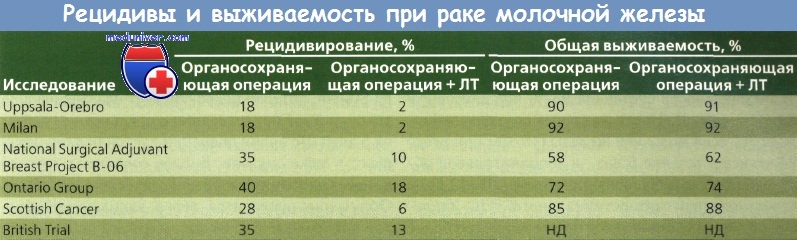
Результаты обсуждений были опубликованы в 1998 г. В 6 современных проспективных рандомизированных исследованиях мастэктомия сравнивалась с органосохраняющим хирургическим вмешательством в комбинации с лучевой терапией (ЛТ) при раке молочной железы (РМЖ) I и II стадий. ЛТ молочной железы (45—50 Гр) применялась во всех 6 исследованиях с бустом на ложе первичной опухоли в 5 из них.
Обязательным условием для органосохраняющей операции и лучевой терапии (ЛТ) было отсутствие опухолевых клеток в краях резекции. На протяжении более 18 лет ни в одном из исследований не обнаружены значимые различия между общей и безрецидивной выживаемостью при двух типах лечения. В исследованиях Milan I и NSABP В-06 у больных с наличием метастазов в лимфоузлах после мастэктомии и XT выживаемость не улучшалась.
В 5 из 6 исследований не было значительных различий в частоте рецидивов в оперированной молочной железе или грудной стенке после мастэктомии. В исследовании NCI отмечен значительно более высокий уровень местного рецидивирования при органосохраняющей лечении, но для включения в исследование требовалась резекция видимой опухоли.
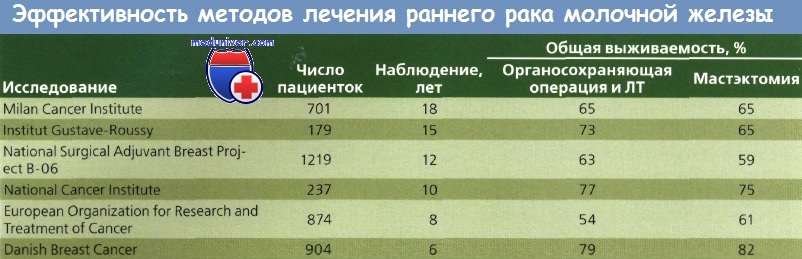
При метаанализе 7 из 9 проспективных рандомизированных исследований, сравнивавших органосохраняющее хирургическое вмешательство и ЛТ с мастэктомией, различий в выживаемости выявлено не было. Местное рецидивирование отмечено у 6,2 % больных после мастэктомии и у 5,9 % — после органосохраняющей операции. Различия в частоте рецидивов в противоположной молочной железе или вторичных злокачественных опухолей в оперированной железе не обнаружены.
Частота рецидивов в оперированной молочной железе после лечения колебалось от 3 до 19 %. В большинстве случаев при неэффективности органосохраняющего лечения может применяться мастэктомия, при этом 5-летняя выживаемость составляет 70 %. Мастэктомия не предотвращает местных рецидивов, частота которых может составлять 4 — 14 %.
Было проведено 6 рандомизированных исследований, сравнивавших органосохраняющее хирургическое вмешательство и такое же вмешательство в сочетании с ЛТ. Выбор терапии, объем хирургического вмешательства и ЛТ, использование адъювантной системной терапии в разных исследованиях варьировали. Несмотря на различия, общий коэффициент уменьшения частоты рецидивирования в молочной железе составил 84 % (диапазон 73—97 %) после лучевой терапии (ЛТ). Не удалось провести анализ подгруппы больных без эффекта от ЛТ.
Для оптимальной органосохраняющей операции на молочной железе необходим тщательный отбор больных, осуществляемый бригадой специалистов разного профиля. Выбор метода лечения должен основываться на данных анамнеза, физикального исследования, маммографии, гистологической оценке биоптата молочной железы и пожеланиях пациентки. Возраст (ни молодой, ни пожилой) не может быть противопоказанием к сохранению молочной железы. Втяжение кожи, соска или молочной железы может и не быть признаком локального прогрессирующего РМЖ и необязательно служит противопоказанием к сохранению молочной железы.
Для уточнения возможности проведения органосохраняющей операции необходимо предоперационное маммографическое исследование. Должно использоваться высококачественное, сертифицированное, специализированное маммографическое оборудование, определяющее объем поражения и возможное наличие нескольких очагов. Необходимо провести двустороннюю маммографию. При непальпируемых образованиях и микрокальцификатах органосохраняющие операции выполняются все чаще. Размер патологических очагов (по крайней мере, двух) должен быть указан.
Кожу молочной железы над опухолью нужно обследовать на предмет утолщения, по которому можно предположить поражение ее раком. Если есть микрокальци-фикаты, необходимо определить их протяженность в пределах или вне образования, описать их расположение и распределение, особенно если они — единственный признак опухоли.
Необходимо оценить различные патологические находки, которые могут быть факторами риска рецидива рака молочной железы (РМЖ). Инвазия в кровеносные или лимфатические сосуды, некроз опухоли и воспалительный инфильтрат повышают риск рецидивирования (10—15 % в течение 5 лет). У больных с метастазами в лимфоузлах нет повышенного риска рецидивирования РМЖ после органосохраняющей операции и ЛТ; однако у больных после мастэктомии число метастазов в лимфоузлах коррелирует с частотой рецидивирования опухоли в грудной стенке.
Более низкая частота рецидивирования при органосохраняющей операции и облучении может быть следствием комбинированного эффекта XT и тамоксифена. Крупный внутрипротоковый очаг может быть связан с высоким риском рецидивирования. Риск может быть увеличен при наличии значительной остаточной опухоли после удаления видимых очагов. Риск рецидивирования у этих больных уменьшается при отсутствии опухолевых клеток в краях резекции. По-видимому, крупный внутрипротоковый очаг служит показателем того, что заболевание более тяжелое, чем предполагалось до операции.
При наличии опухолевых клеток в краях резекции следует расширить объем операции. В случае повторного обнаружения опухолевых клеток наиболее целесообразно провести мастэктомию. Gage и соавт. показали различную частоту рецидивирования опухоли в течение 5 лет после резекции: 3 % при отсутствии опухолевых клеток в краях резекции, 9 % при наличии отдельных опухолевых клеток и 28 % при наличии опухолевых клеток по всей линии резекции.
Последние данные подтверждают, что системная терапия может уменьшить 5-летний уровень рецидивирования рака молочной железы (РМЖ) у пациенток с наличием опухолевых клеток в краях резекции. Состояние краев резекции — вероятно, самый важный аспект гистологической оценки операционного материала, если изначально планировалась орга-носохраняющая операция.
LCIS — это случайная находка (в противоположность DCIS); он считается маркером повышенного риска рака молочной железы (РМЖ) в будущем, но не служит показанием для расширения объема операции при наличии опухолевых клеток в краях резекции. Повышенный риск относится к обеим молочным железам и остается па протяжении жизни.

Очевидно, что есть как абсолютные, так и относительные противопоказания к органосохраняющим операциям и лучевой терапии (ЛТ). Беременность считается абсолютным противопоказанием к ЛТ. Альтернативой может быть послеродовая ЛТ, что зависит от срока беременности во время установления диагноза. Женщины с двумя или более первичными опухолями в разных квадрантах либо с диффузными характерными микрокальцификатами не рассматриваются как возможные кандидатки для органосохраняющего хирургического вмешательства. Наличие опухолевых клеток в краях резекции после расширения объема операции, а также предшествующая ЛТ молочной железы служат абсолютным противопоказанием к органосохраняющей операции.
Относительными противопоказаниями могут быть коллагенозы в анамнезе (склеродермия или системная красная волчанка), т. к. эти больные плохо переносят ЛТ. Ревматоидный артрит не считается противопоказанием. Размер опухоли не есть абсолютное противопоказание, хотя крупная опухоль в небольшой молочной железе, адекватная резекция которой может привести к косметическому дефекту, может быть относительным противопоказанием. Семейный РМЖ не влияет на выживаемость.
Тенденции проведения менее радикальных операций появились после введения метода удаления молочной железы и подмышечных лимфоузлов без грудных мышц. Было показано, что простая мастэктомия с последующей ЛТ приводит к таким же результатам выживаемости, как и радикальная мастэктомия. В настоящее время проходит много рандомизированных исследований, но ограничения этического и юридического характера затрудняют получение значительного количества данных. В большинстве исследований графики выживаемости сравнивались с исследованиями, основанными на радикальной мастэктомии по Холстеду.
Важно, что все менее травматичные процедуры приводят к подобным конечным результатам, но ни один не превзошел результаты, полученные при радикальной мастэктомии. Соответственно, многие сторонники радикальной мастэктомия по Холстеду будут продолжать применять этот метод до появления альтернативы, при которой 10-летняя выживаемость будет лучше.
В некоторых исследованиях продемонстрированы благоприятные результаты органосохраняющего лечения рака молочной железы (РМЖ), но не всем больным показан этот метод, заключающийся в минимальном хирургическом вмешательстве и послеоперационной ЛТ. Hellman описал 255 больных РМЖ I и II стадий, получающих такое лечение. У 97 % женщин с I стадией заболевания и 87 % — со II стадией проведена резекция опухоли. Частота выживаемости составила 93 % при I стадии и 84 % — при II.
После удаления опухоли проводили лучевую терапию (ЛТ) всей молочной железы (45—50 Гр), всего 23 сеанса в течение 5 нед., и дополнительное облучение области первичной опухоли (20—22 Гр) с использованием интерстициального 192Ir. Удаление опухоли рекомендуется при ее диаметре более 2 см. Послеоперационная ЛТ предположительно должна приводить к 80—85%-й частоте локального контроля со сравнимой выживаемостью.
Montague описал 1073 пациентки с благоприятным результатом лечения рака молочной железы (РМЖ), получавших лечение в M.D. Anderson Hospital между 1955 и 1980 г. У 355 больных этой группы проведено органосохраняющее хирургическое вмешательство и ЛТ, а у 728 — только радикальная или модифицированная радикальная операция. Частота местного регионарного рецидивирования при органосохраняющей операции составила 4,9 %, после радикальной или модифицированной радикальной мастэктомии — 5,6 %. В целом значимых различий в уровне безрецидивной выживаемости в течение 10 лет в двух группах не обнаружено.
Хотя это исследование не было рандомизированным, его результаты согласуются с данными других исследований.
Lichter и соавт. из NCI сообщили о рандомизированном исследовании, проведенном в 1992 г., в котором мастэктомия сравнивалась с органосохраняющей операцией при РМЖ I и II стадий. 237 женщин были разделены на две группы: в одной проведена мастэктомия, в другой — эксцизионная биопсия опухоли и ЛТ. Всем женщинам в обеих группах выполнена полная подмышечная лимфодиссекция; больные с метастазами в лимфоузлах в обеих группах дополнительно получали циклофосфамид и доксорубицин каждые 28 дней в течение 1 года и тамоксифен 40 мг/сут в течение 5 лет.
Общая и безрецидивная выживаемость при двух видах лечения значительно не отличались. Авторы также суммировали результаты 6 крупных проспективных рандомизированных исследований с участием более 3800 пациенток, в которых сравнивали мастэктомию и лампэктомию в комбинации с ЛТ при лечении РМЖ I и II стадий. В результате этих исследований были сделаны такие же выводы в отношении безрецидивной выживаемости. Таким образом, врачи могут теперь смело рекомендовать лампэктомию в сочетании с ЛТ больным РМЖ I и II стадий, т. к. этот метод лечения оказался эквивалентным мастэктомии по выживаемости и оптимальному локальному и регионарному контролю.
В мае 2002 г. Управление по контролю за качеством пищевых продуктов и лекарственных средств США (FDA) одобрило MammoSite Radiation Therapy System, которая подразумевает назначение внутриполостной брахитерапии в предписанных дозах на 5 дней. Во время операции пустой баллон помещают в ложе опухоли. Баллон соединен с трубкой и может наполняться физиологическим раствором. Облучение проводится через наполненный баллон в течение 1—5 дней, затем баллон опорожняют и извлекают. Время ЛТ сократилось с традиционных 6 нед. до 5 дней. Эта технология находится в стадии разработки, и критерии включения больных для этого метода ЛТ пока изучаются.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инвазивная протоковая карцинома молочной железы
Инвазивная протоковая карцинома молочной железы – злокачественное новообразование, происходящее из клеток железистого эпителия внутренней выстилки молочных протоков. На начальных стадиях течет бессимптомно. В последующем проявляется наличием опухолевидного образования, выделениями из соска, изменением состояния кожи, размера и формы груди. При распространении процесса появляются слабость, гипертермия и потеря веса. Присоединяются симптомы, обусловленные поражением различных органов отдаленными метастазами. Диагноз устанавливается с учетом жалоб, данных осмотра и результатов дополнительных исследований. Лечение – операция, радиотерапия, химиотерапия.
Общие сведения
Инвазивная протоковая карцинома – самая распространенная разновидность рака молочной железы. Составляет примерно 80% от общего количества случаев злокачественных опухолей груди. Возникает при распространении протокового рака in citu (ПКИС) за пределы протока. Риск развития инвазивной протоковой карциномы увеличивается с возрастом, 2/3 больных – женщины старше 55 лет. На поздних стадиях наблюдается поражение регионарных лимфоузлов и отдаленное метастазирование. Прогноз на I-II стадиях достаточно благоприятный, при своевременном лечении стойкая ремиссия наблюдается у 85% пациентов. При метастазировании в лимфатические узлы и отдаленные органы выживаемость снижается. Лечение проводят специалисты в сфере онкологии и маммологии.

Причины инвазивной протоковой карциномы
Причины возникновения данной патологии точно не выяснены. В числе факторов риска специалисты указывают неблагоприятную наследственность. Женщины, имеющие близких родственниц с инвазивной протоковой карциномой, страдают этим заболеванием в 2-3 раза чаще по сравнению со средними показателями по популяции. Вероятность возникновения карциномы также увеличивается при наличии неинвазивного протокового рака в анамнезе, при этом временной отрезок между двумя заболеваниями может сильно варьировать. Иногда инвазивная протоковая карцинома диагностируется через 20-25 лет после лечения неинвазивного рака.
В число факторов риска включают особенности гинекологического анамнеза и хронические заболевания молочных желез. Инвазивная протоковая карцинома чаще выявляется у женщин с ранним менархе, поздним началом климакса, поздней первой беременностью, отсутствием гестаций, родов и кормления грудью в анамнезе. Кроме того, раком груди чаще болеют пациентки, страдающие фиброзно-кистозной мастопатией и фиброаденомой молочной железы.
Развитие инвазивной протоковой карциномы может провоцироваться продолжительным (в течение нескольких лет) приемом гормональных препаратов. В репродуктивном возрасте негативную роль могут сыграть оральные контрацептивы, в периоде менопаузы – лекарственные средства для устранения проявлений климакса. Наряду с перечисленными факторами имеет значение высокий уровень радиации, радиотерапия по поводу других онкологических заболеваний, сахарный диабет, гипотиреоз, ожирение и артериальная гипертония.
Симптомы инвазивной протоковой карциномы
На ранних стадиях заболевание протекает бессимптомно. Обычно на начальном этапе новообразование удается обнаружить только благодаря проведению регулярных осмотров и самоосмотров. При пальпации определяется безболезненный плотный узел без четко выраженных границ. Первым явным признаком часто становятся прозрачные, желтовато-зеленые или кровянистые выделения из соска, появляющиеся независимо от фазы менструального цикла. По мере прогрессирования инвазивной протоковой карциномы количество выделений увеличивается, возможна мацерация кожи, появление эрозий и язвочек в зоне ареолы.
Меняется внешний вид груди. Кожа над инвазивной протоковой карциномой вначале становится розовой, багровой или красноватой, а затем начинает шелушиться. Может выявляться умбиликация (втяжение кожи в области новообразования), «симптом площадки» (наличие неэластичного участка, не расправляющегося после кратковременного взятия в складку) и «симптом лимонной корки» (чрезмерная пористость кожи на взятом в складку участке). Постепенно все более заметной становится внешняя деформация. Больная грудь по размеру, форме и внешним контурам отличается от здоровой. Возможна втянутость соска.
При инвазивной протоковой карциноме выявляются как локальные, так и общие признаки онкологического поражения: слабость, повышенная утомляемость, потеря аппетита, отвращение к мясным продуктам, анемия, снижение веса и гипертермия. При метастазировании инвазивной протоковой карциномы в регионарные лимфоузлы пальпируются опухолевидные образования в подмышечной области. Возможен отек верхней конечности на стороне поражения, боли и неприятные ощущения при попытке поднять руку.
Отдаленные метастазы возникают в результате распространения раковых клеток с током крови. Инвазивная протоковая карцинома обычно метастазирует в кости, легкие, кожу, печень, яичники и головной мозг. При метастазах в кости пациентов беспокоят боли в спине и конечностях. При метастазировании в печень может развиваться асцит. Метастазы в головной мозг проявляются головными болями, эпиприпадками и различными неврологическими расстройствами. Метастазы в легкие нередко долгое время протекают бессимптомно. Возможны боли в груди, одышка, длительный кашель и кровохарканье. Поражения кожи напоминают картину рожистого воспаления.
Симптомы инвазивной протоковой карциномы с учетом стадий:
- I стадия – диаметр опухоли не превышает 2 см. Прорастание кожи и подкожной жировой клетчатки отсутствует.
- IIа стадия – диаметр инвазивной протоковой карциномы 2-5 см. Выявляется положительный «симптом площадки» и морщинистость кожи при взятии в складку.
- IIб стадия – диаметр опухоли 2-5 см. Может определяться нерезко выраженная умбиликация. Выявляется не более 2 метастазов.
- III стадия – диаметр инвазивной протоковой карциномы более 5 см. Обнаруживается умбиликация, отечность груди и «симптом лимонной корки». Возможна втянутость соска. Выявляется не более 2 метастазов.
- IV стадия – опухоль большого размера, поражающая значительную часть молочной железы. Выявляются многочисленные метастазы.
Диагностика и лечение инвазивной протоковой карциномы
Диагноз устанавливают с учетом жалоб, анамнеза, результатов внешнего осмотра и данных дополнительных исследований. При наличии хотя бы одного настораживающего симптома показано расширенное обследование. Пациенток с подозрением на инвазивную протоковую карциному направляют на обзорную маммографию в трех проекциях, прицельную маммографию, дуктографию, МРТ и УЗИ молочной железы с регионарными лимфоузлами. Осуществляют исследование мазка из соска молочной железы. Проводят определение онкомаркера СА 15-3 в крови. Выполняют биопсию инвазивной протоковой карциномы, гистологическое, иммуногистохимическое и цитологическое исследование биоптата. Для исключения метастазов назначают рентгенографию легких, рентгенографию костей конечностей, УЗИ внутренних органов и другие исследования.
Лечебную тактику определяют с учетом стадии процесса, гормонального статуса инвазивной протоковой карциномы (гормонзависимая либо гормоннезависимая) и HER2 статуса опухоли. На начальных стадиях выполняют радикальную резекцию молочной железы или подкожную мастэктомию. При распространенной инвазивной протоковой карциноме проводят радикальную мастэктомию или мастэктомию с одновременным облучением. По возможности осуществляют реконструкцию или одномоментное протезирование молочной железы. При наличии противопоказаний к масштабному оперативному вмешательству (пожилой возраст, наличие тяжелой соматической патологии) применяют абляцию с лимфаденэктомией.
В послеоперационном периоде назначают лучевую терапию и химиотерапию. При инвазивной протоковой карциноме III и IV стадии лечение начинают с химиотерапии. При выявлении гена HER-2 применяют лапатиниб и его аналоги. При гормонзависимых новообразованиях используют гормональные препараты. После хирургического вмешательства больных направляют на психологическую реабилитацию, в отдаленном периоде при необходимости проводят реконструктивные операции для устранения косметического дефекта.
Прогноз и профилактика инвазивной протоковой карциномы
Прогноз при инвазивной протоковой карциноме определяется стадией, распространенностью процесса, степенью злокачественности новообразования, количеством метастазов и некоторыми другими факторами. При I стадии пятилетняя выживаемость по различным данным колеблется в пределах 85-95%, при II – 66-80%, при III – 41-60%. Средняя продолжительность жизни пациентов с опухолью IV стадии составляет 2-3,5 года, 25-35% больным удается прожить более 5 лет, 10% – более 10 лет.
Основным средством профилактики инвазивной протоковой карциномы являются регулярные осмотры и самоосмотры. Все женщины детородного возраста должны ежегодно посещать маммолога и проходить УЗИ молочных желез. Пациенткам в возрасте старше 35 лет обзорную маммографию назначают раз в 2 года, в возрасте старше 50 лет – ежегодно. При выявлении в молочной железе очагов кальцификации пациенток направляют на биопсию. По желанию или по показаниям осуществляют исследование на наличие генетических мутаций, увеличивающих риск развития инвазивной протоковой карциномы молочной железы.
Самоосмотры рекомендуют проводить на 8-12 день менструального цикла. Необходимо тщательно осмотреть обе молочные железы в зеркале, обращая внимание на симметричность размера и формы, изменения структуры или цвета кожи. Затем следует последовательно прощупать обе молочные железы и подмышечные лимфоузлы и надавить на сосок, чтобы убедиться в отсутствии выделений. Наличие хотя бы одного симптома, характерного для инвазивной протоковой карциномы, является поводом для немедленного обращения к маммологу или онкологу.
Крибриформная карцинома молочной железы. Часть 1

Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
- Запись опубликована: 23.11.2020
- Время чтения: 1 mins read
Инвазивная крибриформная карцинома (ICC invasive cribriform carcinoma) – это редкий тип инвазивного рака молочной железы с частотой приблизительно 0,3-6% первичных карцином молочной железы. Он имеет решетчатый рисунок, напоминающий гистологические структуры решетчатой протоковой карциномы in situ (cribriform DCIS).
Клинически опухоль обычно представляет собой небольшую плотную массу, но часто протекает бессимптомно. Опухоль обычно не выявляется при маммографии, но в нескольких исследованиях описаны ее радиологические особенности. Однако она может быть идентифицирована как доброкачественная опухоль при сонографии (УЗИ). В любом случае образование удаляется при помощи хирургической операции.
Крибриформная карцинома считается злокачественным новообразованием с низким метастатическим потенциалом и хорошим прогнозом.
Характеристика инвазивной крибриформной карциномы молочной железы
Инвазивная крибриформная карцинома молочной железы представляет собой отдельный гистологический тип инвазивной карциномы, впервые описанный Пейджем и соавторами в 1983 г.

Гистология инвазивной крибриформной карциномы молочной железы
Крибриформная карцинома груди характеризуется особой гистологической архитектурой или «паттерном роста», который выглядит как своего рода «рябь». «Крибриформ» происходит от латинского корня «cribrum, I-n» решето и обозначает микроскопический рисунок железистых эпителиальных клеток, растущих «спина к спине» без промежуточной стромы. Внутри такой решетчатой опухоли груди, как правило, есть характерные «дыры» между раковыми клетками, которые создают вид, часто описываемый как «швейцарский сыр».
Инвазивная крибриформная карцинома (ICC Invasive Cribriform Carcinoma) – это редкий тип инвазивной карциномы молочной железы, которая демонстрирует этот решетчатый рисунок в преобладающем большинстве инвазивных компонентов и обычно связана с отличным прогнозом. На инвазивную решетчатую карциному молочной железы приходится около 6% всех инвазивных форм рака молочной железы.
Крибриформная карцинома молочной железы, наряду с тубулярной (канальцевой) карциномой молочной железы, медуллярной карциномой молочной железы, муцинозной карциномой молочной железы и лобулярной карциномой, образуют неформальную группу “специфических” раковых заболеваний молочной железы. Вместе они составляют 20-30% всех инвазивных видов рака молочной железы, и обычно характеризуются низким потенциалом злокачественности и хорошим прогнозом.
Классификация крибриформных опухолей
Ивазивные крибриформные карциномы делятся на:
- чистые,
- классические;
- смешанные формы.
Около 20% инвазивных решетчатых карцином молочной железы являются чистыми, около 30% преимущественно решетчатыми (классическими) и около половины содержат менее 50% признаков клеточного роста решетчатых форм.
Некоторые считают, что называется опухоль «смешанной», «преобладающей» или нет – это вопрос субъективного мнения. На самом деле относительное количество решетчатых элементов (чистых или смешанных) важно и влияет на дальнейший прогноз. Несмотря на то, что прогноз крибриформного рака молочной железы всегда очень положительный, смешанные формы имеют тенденцию быть более агрессивными. «Смешанный» крибриформный рак груди, как правило, встречается в более старшей возрастной группе, и опухоли также имеют тенденцию быть немного большего размера
Преобладающие (более 50%, но не чистые) инвазивные крибриформные карциномы молочной железы весьма склонны к метастазированию, но, что интересно, почти никогда не более чем в три лимфоузла, в то время как опухоли инфильтрирующей протоковой карциномы с менее чем 50% решетчатой карциномы могут метастазировать в большее число лимфатических узлов.
Распространенность крибриформной карциномы молочной железы
Заболеваемость крибриформной карциномой колеблется от 0,3 до 3,5%.
Данный тип рака встречается у женщин в возрасте от 38 до 75 лет со средним возрастом 53 года.
Чаще встречается у пожилых женщин, особенно в постменопаузе, причем сообщается лишь о нескольких мужчинах с такой патологией.
Клинические особенности крибриформной карциномы молочной железы
Как правило, крибриформная карцинома развивается в одной молочной железе. Мультифокальный рак данного типа встречается очень редко.
Опухоль чаще всего небольшого размера (в среднем 2,5 см). Большинство опухолей 58%-75% были менее 2 см, 22%-38% размером от 2 до 5 см (по результатам некоторых исследований). Симптоматически она проявляется как незначительное уплотнение в груди. Никаких выделений из соска и изменений кожных покровов нет. В некоторых случаях обнаруживается случайно при скрининговой маммографии.
В целом можно сказать, что у инвазивной крибриформной карциномы груди нет конкретных клинических признаков, и ее обычно диагностируют гистологически после маммографии или УЗИ.
Диагностика крибриформной карциномы молочной железы
После осмотра маммолога (выяснения жалоб, анамнеза, пальпации молочных желез и лимфоузлов) назначаются:
Особенности маммографии
Никаких специфических маммографических находок, характерных для инвазивной решетчатой карциномы молочной железы нет. Однако, опытные радиологи часто могут отличить эти опухоли от трубчатой карциномы груди, которая является ближайшим гистологическим аналогом. Обычно в паренхиме груди обнаруживается участок повышенной плотности, часто со спикуляцией, что считается очень подозрительным на злокачественное новообразование. Довольно часто опухоль скрыта, на маммографии не выявляется. Вместо этого может быть найдена на УЗИ.
Что касается микрокальцификации, данные исследований варьируют. Но в большинстве показано, что их нет. Чаще всего микрокальцификаты при инвазивных крибриформных карциномах груди если и обнаруживаются, то только в части опухоли. В результате характеристика опухоли (степень инвазии злокачественных клеток) только с помощью маммографии часто недооценивается.

Результаты косой и аксиальной маммографии инвазивной крибриформной карциномы
Особенности сонографии
На УЗИ молочных желез инвазивный решетчатый рак молочной железы может не казаться полностью типичным для карциномы молочной железы.
Обычно можно обнаружить нечеткую, гипоэхогенную, неоднородную твердую массу неправильной формы, но без дистального акустического затухания, которое проявляется в 60-95% других форм карциномы молочной железы.
Результаты УЗИ инвазивной крибриформной карциномы нетипичны для рака молочной железы. Исследования показывают, что большинство опухолей (3/4) представлены в виде плохо очерченной, неоднородной твердой массы, но без дистального акустического затухания.
Наиболее распространенные признаки крибриформной опухоли следующие:
- гипоэхогенная внутренняя эхоструктура (почти 100%);
- неправильная форма (порядка 80-90%);
- края могут быть размытые или хорошо очерченные (50/50);
- дистальное затухание отсутствует (практически во всех случаях).
Хотя результаты сонографии обычно указывают на злокачественность, этот тип карциномы при сонографии также может быть показан как доброкачественная масса.
МРТ. Магнитно-резонансная томография, выполняется при возможности и не всем пациентам. Она показывает, что масса проявляет слегка высокую интенсивность сигнала на насыщенных жиром Т1-и Т2-взвешенных изображениях. После контрастного усиления выявляется однородное раннее усиление с быстрым подъемом и быстрым спуском кривой временной плотности.

Результаты магнитно-резонансной томографии инвазивной крибриформной карциномы
Кроме того, назначаются также исследования крови, например, на наличие онкомаркера карциноэмбрионального антигена.
Инвазивный рак молочной железы: особенности и лечение
Рак молочной железы, диагностированный на ранней стадии, хорошо поддается лечению. Разные формы опухолей требуют разного подхода. В 70% от всех случаев онкологических заболеваний у женщин выявляется инвазивный рак молочной железы. Он имеет свои особенности течения.
Что такое инвазивный рак
Основное свойство, отличающее злокачественную опухоль от доброкачественной – способность к инвазии. Это значит, что карцинома прорастает в окружающие ткани и избавиться от нее становится сложнее.

Инвазивная карцинома молочной железы, как правило, возникает внутри млечного протока или внутри железистой дольки. По мере ее развития, она поражает мышечные ткани грудной клетки и подкожно-жировую клетчатку. Следующие этапы – распространение в близлежащие лимфатические узлы, а затем в отдаленные внутренние органы.
Еще одна часто встречающаяся форма – неспецифический рак. Он объединяет в себе формы инвазивного рака, которые не удалось дифференцировать. Такие опухоли развиваются агрессивно и быстро образуют метастазы.
Атипичное новообразование имеет множество характеристик. Одна из самых важных – степень злокачественности. Этот показатель устанавливается при гистологическом исследовании тканей молочной железы. Выделяют следующие степени злокачественности:
gx-cтепень дифференцировки невозможно установить
- g1 – клетки опухоли незначительно отличаются от здоровых и медленно распространяются, они называются высокодифференцированными;
- g2 – умеренная злокачественность, среднедифференцированная карцинома
- g3 – низкодифференцированный рак, самая неблагоприятная форма.
- g4– недифференцированная опухоль
Также инвазивный рак молочной железы различается по стадиям. Выделяют 4 стадии карциномы:
- 1 стадия – опухоль имеет размер до 20 мм, минимальный процесс инвазии, отсутствуют метастазы;
- 2 стадия – карцинома более 25 мм, началось прорастание в окружающие ткани, возможны метастазы в регионарных лимфоузлах;
- 3 стадия – размер опухоли до 50 мм, в лимфатических узлах более 3 метастаз;
- 4 стадия – опухоль более 50 мм или поражает большую часть груди, множественные метастазы во внутренних органах.
Точный диагноз устанавливается в соответствии с Международной системой TNM. T означает размер карциномы, N – состояние лимфоузлов, M – наличие отдаленных метастаз. К примеру, диагноз инвазивная карцинома неспецифического типа g2 T1N0M0 будет означать опухоль 1 степени со 2 степенью злокачественности без метастазов.
Как происходит инвазия карциномы
Инвазия опухоли – это процесс ее распространения путем прорастания через базальную мембрану здоровых клеток. Ткани человеческого организма, независимо от их расположения, на клеточном уровне имеют сходное строение:
- базальная мембрана;
- ростковый слой;
- слой созревающих клеток;
- поверхностный слой.
Злокачественные клетки прикрепляются к базальной мембране здоровых клеток и разрушают их с помощью особых ферментов. Затем они мигрируют в артерии и распространяются по всему организму. Именно поэтому явление инвазии лежит в основе процесса метастазирования.
Клетки новообразования, находящиеся в процессе инвазии, устойчивы к химиотерапии и радиационному излучению. Поэтому инвазивный рак считается агрессивным и быстро распространяется.
Причины и симптомы заболевания
Точные причины развития заболевания не установлены, но выявлены предрасполагающие факторы. Это наличие хронических гинекологических болезней, поздние первые роды, раннее половое созревание, выкидыши и аборты, длительный прием противозачаточных таблеток, заболевания эндокринной системы.

В группу риска входят женщины, чьи кровные родственницы сталкивались с опухолями груди. Если в семье были случаи передачи рака по наследству, риск заболеть возрастает в 2 – 3 раза в сравнении со среднестатистическими показателями.
Иммунная система каждого человека обладает свойством подавлять развитие опухолевых клеток. Но если иммунитет снижен, организм не может на 100% справляться с этой задачей. Поэтому у людей с ослабленным организмом опухоли развиваются быстрее. К примеру, человек с ВИЧ (вирусом иммунодефицита человека) практически беззащитен перед процессом образования атипичных клеток.
Инвазивный протоковый рак молочной железы часто не дает симптомов на ранней стадии. Женщина может не подозревать, что больна, длительное время. Постепенно появляются следующие симптомы:
- асимметрия груди, появившаяся внезапно;
- покраснение, шелушение, огрубение кожи молочных желез, эффект “лимонной корки;
- выделения из сосков;
- втянутость сосков;
- боль и отечность.
Также женщина может самостоятельно обнаружить новообразование при пальпации груди. Если опухоль уже более 5 мм, сделать это вполне реально. Такая находка – повод для срочного обращения к маммологу, даже если остальные симптомы отсутствуют.
Лечение
Злокачественные опухоли груди лечат хирургическим путем. Не менее важный этап лечения – химиотерапия. Необходимо определить, будет она проводиться до операции или после.
Химиотерапия, проведенная до операции, называется неоадъювантной. Ее используют для того, чтобы уменьшить размер новообразования до операбельного.
Химиотерапия, проведенная после операции, называется адъювантной. Она необходима для полного уничтожения злокачественных клеток в организме. С этой же целью может быть назначена лучевая терапия.

Операция по удалению раковой опухоли груди называется мастэктомией. Она бывает радикальной или частичной. Во время радикальной мастэктомии грудь удаляют полностью, во время частичной опухоль удаляется в пределах 1.5 см от краев здоровых тканей. В обоих случаях удаляют часть подкожно-жировой клетчатки, часть мышц груди и лимфатические узлы, если они поражены метастазами или риск метастазирования очень высок.
Если гистологическое исследование покажет, что опухоль гормонозависимая, будут применены гормональные препараты.
После пройденного курса лечения женщине следует встать на учет к онкологу-маммологу. В первые 2 – 3 года сохраняется высокая вероятность рецидива, поэтому нужно регулярно сдавать анализы, проходить МРТ, маммографию и УЗИ молочных желез.
Прогноз выживаемости
Прогноз принято рассчитывать по показателю пятилетней выживаемости. Как это следует понимать: сколько пациентов прожили более пяти лет с момента установления диагноза.
По среднестатистическим показателям, пятилетняя выживаемость при карциноме 1 стадии составляет около 95 %. Если есть метастазы в регионарных лимфоузлах, показатель снижается до 60 – 85%. При наличии отдаленных метастаз, которые появляются на 3 и 4 стадии, шансы составят до 25%.
Все случаи заболевания очень индивидуальны. Значение имеет возраст пациентки, молекулярный подтип опухоли, реакция на лечение, степень злокачественности. К примеру, рак молочной железы g2 опасен больше, чем карцинома g1.
Специальных профилактических мероприятий, способных предотвратить рак груди, не существует. Необходимо держать под контролем хронические эндокринные заболевания, воздерживаться от вредных привычек, принимать оральные контрацептивы только по назначению врача. Для женщин старше 40 лет является обязательным прохождение маммографии 1 раз в 2 года. Это может выявить заболевание на самом раннем этапе, что в разы увеличивает шансы на полное выздоровление.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для лечения рака молочной железы 3 стадии только те медицинские центры, где действительно окажут наиболее эффективную помощь.


