Синусит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синусит: причины появления, симптомы, диагностика и способы лечения.
Определение
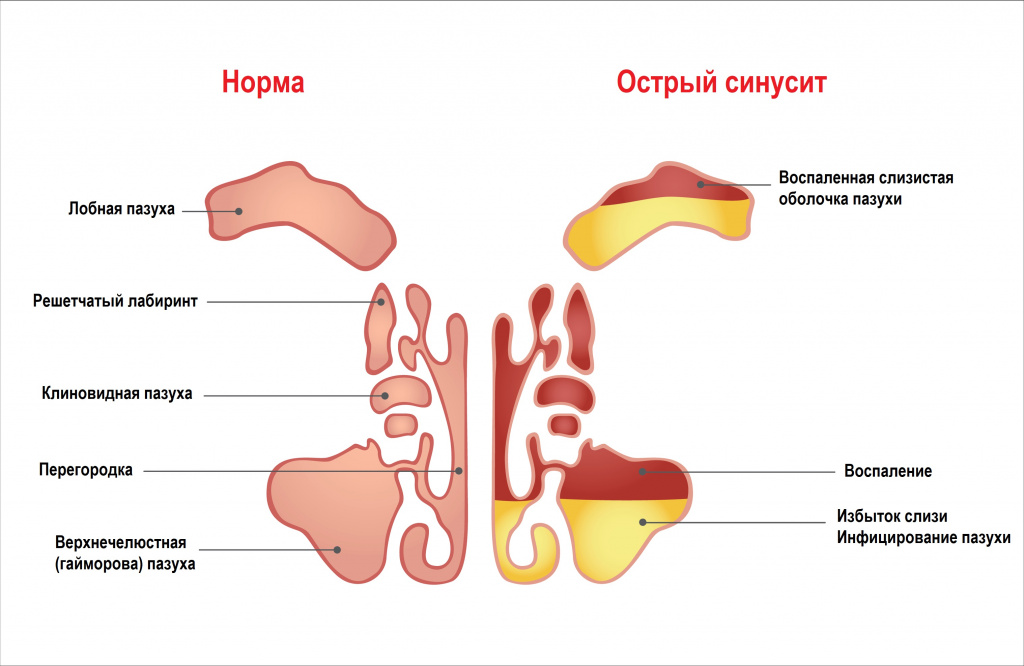
Синусит – это воспаление слизистой оболочки околоносовых пазух и полости носа. Синусит относится к числу наиболее часто встречающихся заболеваний и, хотя не существует точной статистики его распространенности, по разным данным до 15% взрослого населения во всем мире страдает от этой патологии, а у детей она встречается еще чаще.
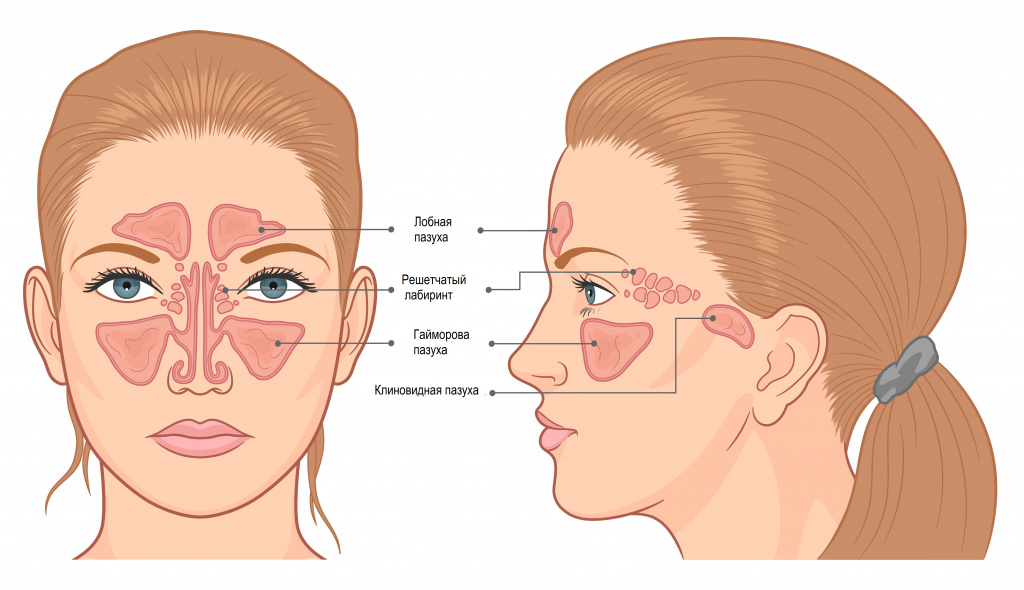
Нос – это начальная часть верхних дыхательных путей. Он делится на три отдела: наружный нос, полость носа и околоносовые пазухи (ОПН). ОПН – это воздухоносные полости, которые располагаются вокруг полости носа и сообщаются с ней выводными отверстиями, или протоками. Выделяют четыре пары пазух: верхнечелюстные, лобные, решетчатый лабиринт и клиновидные пазухи. Самая большая пазуха – верхнечелюстная, или гайморова – располагается в теле верхней челюсти, лобная пазуха – в толще лобной кости, решетчатый лабиринт – это многочисленные ячейки в решетчатой кости, а клиновидная пазуха расположена в теле одноименной кости.
Причины возникновения синусита
Основная причина возникновения острого синусита – инфекция. В 90-98% случаев синусит вызывают вирусы, в 2-10% случаев – бактерии. Кроме того, синусит может иметь грибковую природу, а также быть результатом воздействия аллергенов или ирритантов (веществ с раздражающим действием).
Вторичная бактериальная инфекция ОПН после перенесенного вирусного заболевания с поражением верхних дыхательных путей развивается у 0,5–2% взрослых и у 5% детей.
Обычно острый синусит наблюдается на фоне острой респираторной вирусной инфекции (ОРВИ), чаще всего вызванной риновирусами. По данным исследований, почти у 90% больных ОРВИ выявлялись изменения в виде отека слизистой оболочки ОПН по данным магнитно-резонансной томографии, что служит подтверждением того, что синусит является одним из типичных проявлений ОРВИ.
Среди бактерий острое воспаление слизистой ОПН чаще всего вызывают пневмококк и гемофильная палочка. Кроме того, все чаще обнаруживаются так называемые атипичные возбудители – хламидии и микоплазмы (около 10%) – как у взрослых, так и у детей.
Единой теории, почему развивается хронический синусит, нет. К предрасполагающим факторам относят большое число состояний и заболеваний, среди которых анатомические аномалии строения полости носа и ОПН (например, искривление носовой перегородки), хронический ринит, атопия (наследственная предрасположенность иммунной системы к неадекватной реакции на распространенные в окружающей среде аллергены), непереносимость нестероидных противовоспалительных препаратов, иммунодефицитные состояния и др.
Синуситы могут также возникать в результате аэро- и баротравм, огнестрельных и механических повреждений (травматические синуситы) или при наличии в полости рта очага острого или хронического воспаления (одонтогенные синуситы). При одонтогенном верхнечелюстном синусите основную роль играет наличие сообщения ОПН с полостью рта после удаления зубов верхней челюсти и попадание в пазуху фрагментов инородного материала во время пломбировки каналов этих зубов, а также хроническое воспаление структур верхних зубов (пульпит) и болезни периодонта.
Классификация заболевания
Синуситы классифицируют в зависимости от причинного фактора (травматические, вирусные, бактериальные, грибковые, смешанные, аллергические) и в зависимости от остроты процесса (острые и хронические).
Кроме того, синуситы делят на экссудативные (серозные, катаральные, гнойные) и продуктивные (пристеночно-гиперпластические и полипозные).
В зависимости от того, какие пазухи поражены, выделяют:
- гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной пазухи;
- фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной пазухи;
- этмоидит — воспаление слизистой оболочки ячеек решетчатого лабиринта;
- сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины полости носа заболевание имеет название — гемисинусит, а обеих половин — пансинусит.
Симптомы синусита
Основные симптомы синусита – стойкие выделения из носа, затрудненное носовое дыхание, головная боль или боль в проекции ОПН, снижение обоняния, заложенность ушей, общее недомогание и кашель, повышение температуры.
Головная боль – один из ведущих симптомов острого синусита, она возникает вследствие воздействия воспалительного процесса на оболочки мозга. Боль локализуется в области переносицы и надбровья, может отдавать в верхнюю челюсть. Для сфеноидита характерна боль макушки и затылка («каскообразная» боль), она обычно носит разлитой характер, но при более выраженном воспалении в одной из пазух может быть локальной.
Нарушение носового дыхания может быть периодическим или постоянным, односторонним и двусторонним. При односторонних синуситах затруднение носового дыхания обычно соответствует стороне поражения.
Отделяемое из полости носа может быть слизистым, слизисто-гнойным, гнойным и отходить при сморкании, либо стекать по задней стенке глотки. При выраженном остром процессе интенсивность указанных симптомов обычно возрастает – присоединяются признаки общей интоксикации. В ряде случаев развивается реактивный отек век и осложнения на глазницу (особенно у детей), отечность мягких тканей лица.
У детей острый синусит часто сочетается с гипертрофией и хроническим воспалением глоточной миндалины и может проявляться неспецифическими симптомами – упорным кашлем и увеличением шейных лимфатических узлов.
По тяжести течения острые синуситы делят на легкие, средней степени и тяжелые.
При легкой степени температура не повышается, а заложенность носа, выделения из носа и кашель выражены умеренно. Симптомы не влияют на качество жизни пациента (сон, дневную активность) или влияют незначительно.
При легкой степени отсутствует головная боль в проекции околоносовых пазух, и заболевание проходит без осложнений.
Для средней степени тяжести синусита характерна повышенная температура, однако она не превышает 38оС. Заложенность носа, выделения из носа и кашель выражены и влияют на качество жизни пациента. В проекции околоносовых пазух при движении головы и при наклоне головы возникает ощущение тяжести. Может развиться осложнение со стороны среднего уха – острый средний отит.
Для тяжелого синусита характерна температура тела выше 38оС. Заложенность носа, выделения из носа и кашель выражены сильно, могут быть мучительными, умеренно или значительно влияют на качество жизни. Возникает периодическая или постоянная болезненность в проекции околоносовых пазух, усиливающаяся при движении или наклоне головы, при перкуссии (постукивании) в проекции околоносовой пазухи. Могут наблюдаться внутричерепные и орбитальные осложнения (осложнения на глазницу).
Диагностика синусита
Для постановки диагноза «синусит» у пациента должны присутствовать два и более симптома: затрудненное носовое дыхание или выделения из носа, давление или боль в области ОПН, снижение или потеря обоняния, а также риноскопические или эндоскопические признаки (слизисто-гнойное отделяемое преимущественно в среднем носовом ходе и/или отек или слизистая обструкция преимущественно в среднем носовом ходе). Если эти симптомы наблюдаются менее 12 недель, то синусит определяется как острый, если более – как хронический.
Всем пациентам с подозрением на синусит может быть рекомендовано общеклиническое обследование, включающее:
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Гнойный синусит
Гнойный синусит – это воспаление околоносовых пазух или синусов, сопровождающееся обильным отделением гнойного содержимого, носит название.
Лечение гнойного синусита должно осуществляться своевременно и под непрерывным контролем.
Виды синусита
Распределение синуситов по видам осуществляется исходя из места их расположения. Выделяют следующие формы заболевания:
- Гайморит — поражает верхнечелюстные пазухи;
- Сфеноидит — воспалительный процесс, затрагивающий ячейки клиновидной кости;
- Этмоидит — поражает ячейки решетчатого лабиринта;
- Фронтит — сопровождается воспалением лобных придаточных пазух.
Причины развития воспаления
Чаще всего проблема возникает в виде осложнения после перенесенных ранее заболеваний. К группе риска относятся люди, имеющие следующие патологии:
- Повреждения и травмы носовой перегородки;
- Постоянная заложенность носа вследствие аллергии;
- Полипы;
- Заболевания верхней челюсти, поражающие корни зубов, расположенные около гайморовых пазух;
- Простудные, вирусные и бактериальные инфекции, например, ОРВИ, грипп и другие.
Симптомы заболевания
Гнойный синусит сопровождается головными болями, заложенностью носа и выделениями гнойного характера из полости носа, к этому чаще всего приводят патологические процессы со стороны слизистой оболочки полости носа.
При этом воспаленная, отечная слизистая закрывает узкие места сообщения пазух с полостью носа, в пазухах начинается воспаление и быстро накапливается гнойный экссудат, который не находя выхода из пазух, проявляется головными болями и утяжеляет состояние больного.
Указать на развитие гнойного синусита могут следующие признаки:
- Длительный насморк, не проходящий в течение 10-14 дней. При этом время от времени из носа может выделяться желто-зеленая слизь. Также у человека снижается уровень обоняния;
- Чувство давления в области гайморовых пазух. При этом неприятное ощущение усиливается, если человек наклоняет голову вперед;
- Болезненные ощущения при надавливании на пазухи;
- Головная боль, которая может усиливаться при кашле или чихании, а также во время поворота головы. Боль может отзываться в ушах или зубах;
- Симптомы общей интоксикации, выражающиеся в слабости и плохом аппетите. Очень часто у больного повышается температура до 38 градусов;
- Стекание слизи по задней стенки гортани. При этом у человека может возникать ощущение инородного предмета в горле и сильный кашель по утрам;
- Отек тканей и слезотечение.
Любой из перечисленных выше симптомов является поводом для посещения специалиста. Важно понимать, что справиться с болезнью быстро и эффективно, а также помочь избежать осложнений может только опытный врач.
Возможные осложнения синусита
При отсутствии своевременного и правильного лечения, гнойный синусит может перерасти в более серьезные заболевания:
- Поражение органов слуха и зрения. При этом человек может жаловаться на снижение остроты зрения и слуха, а также болезненные ощущения в слуховом проходе;
- Переход болезни в пневмонию, трахеит, менингит и иные поражения. Данные осложнения несут прямую угрозу для жизни пациента в связи с чем, требуют лечения в стационаре;
- Развитие абсцессов;
- Поражение оболочки мозга;
- Воспаление мышечных тканей лица.
Кроме того, в некоторых случаях гнойный синусит может провоцировать сепсис. Таким образом, не смотря на кажущуюся безобидность, синусит может стать причиной инвалидности человека и даже его смерти.
Профилактика синусита
Несмотря на то, что полностью исключить риск развития синусита невозможно, тем не менее, при соблюдении определенных правил можно свети риск его развития к минимуму. Для этого важно своевременно лечить простудные и инфекционные заболевания, регулярно посещать лора и проходить обследования. Кроме того, следует лечить болезни зубов и десен.
Так как гнойный синусит чреват серьезными последствиями, важно лечить заболевание под контролем опытного врача. Специалисты крайне не рекомендуют заниматься самолечением при возникновении симптомов, перечисленных выше.

до лечения

после лечения
При лечении гнойного синусита используют комплекс препаратов и мероприятий. Чаще всего при синусите пациентам назначают:
- Фармацевтические препараты;
- Физеопроцедуры;
- Оперативное вмешательство (требуется в запущенных формах);
Для того чтобы эффективно лечить больного, необходимо удалить гнойный секрет из пазух. Ранее с этой целью применяли, в частности, пункции верхнечелюстных пазух,которые позволяют отмыть пазуху от гнойного содержимого, но не создают условий для выздоровления.
Для проведения хирургического вмешательства существует ряд показаний:
- Усиление болевого синдрома;
- Длительная интоксикация организма, сопровождающаяся повышением температуры тела;
- Обструкция синусов;
- Отсутствие результатов при лечении;
- Иные осложнения.
Лечение синусита в «КДК»
Лечение синусита в клинике «КДК» проводится с применением лазерной пластики остиомеатальных комплексов.
Процедура позволяет открыть естественные отверстия околоносовых пазух, через которые мерцательный эпителий самостоятельно и очень быстро освобождает пазухи от патологического содержимого. Это есть основное условие для выздоровления!
Операция проводится при помощи лазера под контролем эндоскопа. При таком воздействии происходит уменьшение отека слизистой оболочки полости носа, открываются естественные соустья, через которые начинается отток гнойного экссудата.
Методика соответствует механизму формирования болезни.
Проводится безболезненно и как правило – однократно. Операция не влияет на привычный образ жизни ни в профессиональном, ни в бытовом смысле.
Специалисты «Клиники доктора Коренченко» оказывают помощь в лечении гнойного синусита,
как взрослым, так и детям.
Позвоните нашим консультантам, чтобы уточнить стоимость обследований
и записаться на прием в ближайшее время!
| Гнойный синусит | Цена, руб. |
|---|---|
| Консультация главного врача | 1 700 |
| Консультация врача – оториноларинголога | 1 500 |
| Эндоскопическая лазерная полисинусотомия | 23 000 |
| Пункция верхнечелюстной пазухи | 2000 |
Часто мучаюсь с гайморитом. Делала много проколов. Пришла в клинику по совету знакомого врача. После осмотра камерой, а так меня осматривали впервые, мне предложили провести лазерную процедуру. Я согласилась. Было абсолютно не больно, и по времени заняло минут 30, в дополнении к лазерному лечению были назначены антибиотики. Уже на следующий день мне стало легче, перестала болеть голова, прошла температура и даже общее состояние улучшилось. Со мною был заключен договор на год бесплатного наблюдения. Сейчас обращаюсь в клинику раз в месяц на осмотры. Обострений нет уже давно. Я очень благодарна врачам этой клиники, Вы меня спасли!
Симптомы и лечение гнойного риносинусита
Целью как консервативного, так и хирургического лечения является уменьшение выраженности симптомов и ликвидация бактериального/грибкового возбудителя. Симптоматическое лечение включает в себя увлажнение воздуха, орошение полости носа соленой водой, прием пероральных деконгестантов.
Монотерапия топическими стероидами может быть эффективной для контроля симптомов при остром процессе, при хроническом они используются в сочетании с другими препаратами. У соответствующих пациентов необходимо проведение максимальной противоаллергической терапии.
а) Лечение острого риносинусита. Начинать антибактериальную терапию при остром риносинусите стоит с крайней осторожностью, т.к. ее эффективность вызывает сомнения. Системные антибиотики имеют ограниченную роль в лечении острого риносинусита. У пациентов, чьи симптомы длятся менее семи дней, антибактериальная терапия имеет небольшой эффект.
Начинать антибактериальную терапию стоит с препаратов, спектр которых включает в себя нормальную флору дыхательных путей. Пациенты с лихорадкой выше 38° по Цельсию, среднетяжелой/тяжелой лицевой болью, ухудшением симптомов или длительностью заболевания более 14 дней нуждаются в проведении антибактериальной терапии. Обычно используются амкосициллин, цефалоспорины, сульфаниламиды. В качестве альтернативы возможно использование макролидов.

б) Лечение хронического риносинусита. При лечении как полипозного, так и неполипозного хронического риносинусита необходима комбинация топических или системных кортикостероидов с системными антибиотиками. Необходимость в назначении системных стероидов возникает достаточно часто. Дозировки и длительность лечения варьирует в зависимости от выбора специалиста.
При наличии аллергии требуется максимальная противоаллергическая терапия, необходимо рассмотреть возможность иммунотерапии. В соответствующем лечении нуждаются сопутствующие системные заболевания и иммунодефицит.
Выбор антибиотика зависит от переносимости, предыдущей антибактериальной терапии и результатов посевов. При переносимости пенициллинов антибиотиком выбора является амоксициллин с клавулановой кислотой, при его непереносимости могут использоваться фторхинолоны. При непереносимости пенициллинов и подозрении на наличие метициллин-резистентного золотистого стафилококка возможно применение клиндамицина. Для достижения ремиссии необходим курс длительностью около трех недель. Часто требуется сочетание курсов антибактериальной терапии и хирургического лечения.
У пациентов с полипозом и непереносимостью пенициллина могут быть эффективными десенситизация к аспирину, ингибиторы синтеза лейкотриенов (зилеутон) и/или антагонисты лейкотриенов (монтелукаст), но прием последних выходит за рамки зарегистрированных показаний. Пациентам, принимающим зилеутон, необходим контроль функции печени. При наличии астмы и/или аллергии возможно проведение провокационного теста с аспирином. Следует рассмотреть возможность других системных причин полипоза, при их наличии проводится соответствующее лечение.
Лечение пациентов с аллергическим грибковым синуситом начинается с проведения оперативного вмешательства, за которым обязательно следует прием пероральных кортикостероидов, являющихся основой безрецидивного течения болезни после операции. Иммуномодулирующие и противовоспалительные свойства стероидов предотвращают рецидив заболевания. Точные дозировки и длительность лечения неизвестны и зависят от выраженности симптомов у конкретного пациента.
Мощным инструментом в лечении аллергического грибкового синусита является иммунотерапия. Поначалу считалось, что иммунотерапия с использованием аллергенов причинного грибка провоцирует обострения заболевания, а потому нецелесообразна. Тем не менее, согласно результатам трех небольших исследований, пациенты, которым проводилась иммунотерапия длительностью от трех до пяти лет, отмечали уменьшение выраженности симптомов, прекращали прием топических или пероральных кортикостероидов и имели меньший шанс рецидива в течение последующих трех лет.
Многообещающим методом лечения может стать использование рекомбинантного IgE (омализумаб), имеется несколько серий случаев, согласно которым его использование приводило к улучшению симптоматики и снижению частоты рецидивов.
В прошлом при аллергическом грибковом синусите широко использовались пероральные противогрибковые препараты, но доказательства их эффективности отсутствуют, а возможные побочные эффекты весьма серьезны. Местные противогрибковые препараты могут быть эффективны в уменьшении выраженности симптомов, но их эффективность никогда не исследовалась.
Подробная техника операций при риносинуситах разбирается в следующих статьях на сайте (можно найти по ссылке ниже или через форму поиска на главной странице сайта).
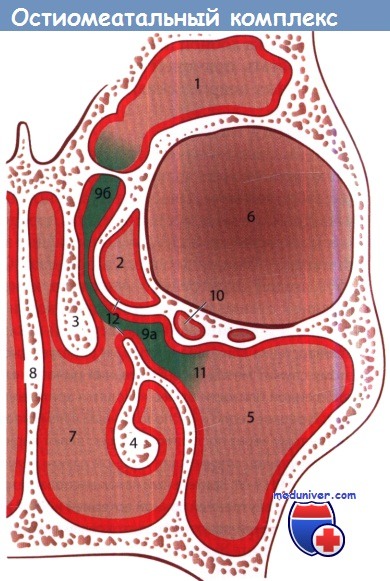
Остиомеатальный комплекс (окрашен зеленым цветом):
1 – лобная пазуха; 2 – решетчатый лабиринт; 3 – средняя носовая раковина;
4 – нижняя носовая раковина; 5 – верхнечелюстная пазуха; 6 – глазница;
7 – полость носа; 8 – перегородка носа; 9а – решетчатая воронка; 9б – лобный карман;
10 – глазничная ячейка решетчатого лабиринта; 11 – отверстие верхнечелюстной пазухи; 12 – полулунная расщелина.
в) Прогноз риносинусита. Острый риносинусит в большинстве случаев излечивается после первого курса антибактериальной терапии. Ухудшение состояния или отсутствие улучшения после семи дней с начала терапии является показанием для смены антибиотика. Выбор эмпирический, обычно используется левофлоксацин или амкосициллин-клавулонат.
Пациентам с хроническим риносинуситом должно быть разъяснено, что они имеют хроническое заболевание с необходимостью пожизненного лечения. Несмотря на медикаментозное лечение частота обострений и рецидивов остается высокой, особенно в случае аллергического грибкового синусита (10-100% больных).
г) Осложнения риносинусита. Промедление при постановке диагноза, рецидив или неэффективность проводимой терапии могут привести к развитию осложнений как при остром, так и при хроническом риносинусите. При остром вирусном риносинусите возможно развитие транзиторной гипо- или аносмии, которая обычно разрешается самостоятельно. В редких случаях острого бактериального риносинусита возможно формирование абсцесса орбиты, мозговых оболочек или вещества мозга. Наиболее частым осложнением острого риносинусита является его прогрессия в хронический.
Наиболее опасным осложнением является распространение инфекции в полость черепа или глазницу. Признаками внутриглазничной инфекции являются: проптоз (смещение глазного яблока кпереди), ограничение подвижности глазного яблока, снижение остроты зрения, цветовые нарушения, афферентный зрачковый дефект. При сочетании этих симптомов с лихорадкой, головной болью и поражением черепных нервов следует заподозрить тромбоз кавернозного синуса. Также следует помнить о побочных эффектах используемых медикаментов, развитии устойчивости к антибиотикам, аллергических реакциях.
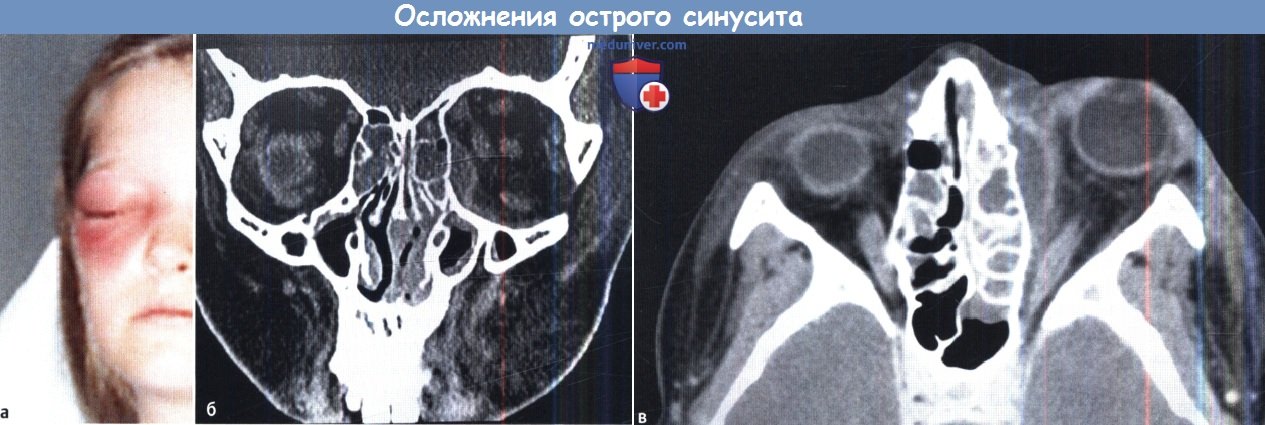
(а) Пациент с периорбитальным отеком вследствие субпериостального абсцесса.
(б) КТ пациента с острым синуситом. осложнившимся субпериостальным абсцессом.
(в) Аксиальная КТ пациента с субпериостальным абсцессом. Обратите внимание на четкий контур по краям абсцесса.
д) Ключевые моменты:
• Острый и хронический риносинусит различаются по длительности заболевания, но имеют схожую клиническую картину.
• Большинство случаев острого ринусинусита имеют вирусную природу. При длительности заболевания менее двух недель антибактериальная терапия не требуется.
• Хронический риносинусит представляет собой группу заболеваний, различающихся по иммунологической реакции на аллергические и инфекционные агенты.
• Хронический риносинусит протекает с чередованием рецидивов и ремиссий.
• Существует стойкая связь между хроническим риносинуситом и аллергией.
• Четырьмя основными симптомами хронического риносинусита являются слизисто-гнойные выделения, затруднение носового дыхания, гипо- или аносмия, боль и давление в лицевой области. Для постановки диагноза необходимо наличие двух из них, а также признаков воспаления слизистой оболочки полости носа.
• В лечении острого риносинусита антибиотики используются редко. В лечении хронического риносинусита используются как консервативные, так и хирургические методы.
• Проптоз (смещение глазного яблока кпереди), ограничение подвижности глазного яблока, снижение остроты зрения, цветовые нарушения, афферентный зрачковый дефект должны насторожить врача в отношении внутриглазничного распространения инфекции. Откладывать диагностику и лечение в таких случаях недопустимо.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Острый гнойный риносинусит
Воспаления носовых пазух – синуситы – в последнее время встречаются все чаще и являются одним из самых распространенных видов респираторных заболеваний. Связано это в первую очередь с повсеместно плохой экологией, а также с преимущественно пассивным образом жизни, который никак не способствует укреплению иммунитета. Если воспаление осложняется попаданием в полость или пазухи носа патогенных микроорганизмов, то развивается острый гнойный риносинусит.
Содержание статьи
Причины развития

Гной при насморке появляется не сразу. Поначалу выделения из носа абсолютно прозрачные и жидкие. И даже если респираторное заболевание имеет вирусную или бактериальную природу, при его своевременном и правильном лечении гнойная форма не развивается. Но многие оставляют насморк без внимания, считая, что эта неприятность исчезнет сама по себе.
У человека с сильным иммунитетом защитные клетки организма активно атакуют вредные микробы и побеждают. В этом случае слизистые носовые выделения загустевают и приобретают молочно-белую окраску, а уже через 3-4 дня полностью исчезают. Но так легко протекает болезнь при отсутствии лечения не у всех.
Насморк почти всегда сопровождается сильным воспалением и отеком слизистых при воздействии таких факторов:
- сильно загрязненного воздуха;
- наличии хронических респираторных заболеваний;
- некоторых нарушений в работе эндокринной системы;
- присутствии в носу полипов, кист и других новообразований;
- сильном разрастании аденоидов;
- постоянно высокой температуре окружающей среды;
- злоупотреблении некоторыми лекарствами;
- наличии грибковой инфекции в носу;
- частыми аллергическими реакциями;
- длительном курении, вдыхании химических испарений.
При отеке слизистых узкие проходы пазух носа, через которые слизь отводится в носовую полость, частично или полностью перекрываются, и нормальная циркуляция воздуха нарушается. В отсутствии недостатка кислорода начинают активно размножаться анаэробные бактерии, продуктом жизнедеятельности которых и является гной.

Не имея выхода наружу, гной скапливается в пазухах, усиливая воспалительные процессы. Жидкость давит на раздраженные нервные окончания слизистой выстилки и возникают интенсивные болевые ощущения, усиливающиеся при опускании или резких поворотах головы. Локализация боли зависит от того, какие из придаточных пазух поражены инфекцией.
При отсутствии адекватного лечения гной под собственным давлением «продавливается» в полость носа и может заражать соседние пазухи, проникать в ухо, разноситься по всему телу с кровью или через лимфоток. В этом случае быстро развиваются очень серьезные осложнения, иногда приводящие к летальному исходу.
Основные симптомы
Немедленно прекращать самостоятельное лечение насморка и обращаться за помощью к врачу необходимо, если вы обнаружите у себя три и более из перечисленных ниже симптомов:
- распирающие ощущения в передней части лица;
- сильная отечность в области переносицы, щек, лба;
- резкое и значительное повышение температуры тела;
- признаки общей интоксикации: слабость, тошнота, рвота;
- неврологические расстройства: раздражительность, бессонница;
- повышенная утомляемость, вялость;
- частичная или полная потеря обоняния;
- припухлость век во внутренних уголках глаз;
- постоянное ощущение гнойного запаха;
- обильные густые слизистые выделения: желто-зеленые или оранжевые.
На поражение придаточных пазух носа всегда указывает боль с четкой локализацией. Ее расположение зависит от того, где находится очаг воспаления. При пальпации болевые ощущения усиливаются, а количество гнойных выделений может увеличиться.

- Гнойный гайморит дает отечность щек и передней части лица, сильное чувство распирания над верхней челюстью.
- При фронтитах поражаются лобные пазухи, и пациент ощущает сильную боль в средней части головы, которая при наклоне вниз становится просто невыносимой.
- Этмоидит диагностируют при воспалении одной или нескольких ячеек решетчатого лабиринта, проявляющего себя болью и опуханием межглазничной части переносицы.
- Сфеноидит дает постоянную изматывающую внутричерепную головную боль и из-за особого расположения клиновидной пазухи его труднее всего диагностировать.
Диагностическое обследование
Конечно же, поставить диагноз только на основании субъективных ощущений пациента не сможет ни один врач. Для определения настоящей причины и точной локализации заболевания придется пройти серьезное диагностическое обследование. Если не сделать все необходимые анализы, то можно ликвидировать только острый воспалительный процесс, а оставшаяся инфекция продолжит провоцировать вялотекущий хронический, избавиться от которого значительно труднее, так как он не дает четко выраженных симптомов.
При подозрении на любой из видов гнойного риносинусита обращаться надо не к терапевту, а к отоларингологу – именно в его ведении находятся подобные заболевания. Он же проведет тщательный осмотр носа при помощи риноскопа (а при необходимости – эндоскопа) и составит анамнез, опираясь на жалобы пациента.
Однако для того, чтобы понять, какие из носовых пазух поражены и насколько сильно, необходимы дополнительные методы обследования:

- общий анализ крови – покажет, насколько сильным является воспалительный процесс и общее состояние организма;
- бактериальный посев слизи – выявит возбудителя заболевания, определит, к какой группе микроорганизмов он относится (вирусы, бактерии или грибки) и даже проверит на чувствительность к различным препаратам;
- рентгенограмма – помогает увидеть наличие полипов и других новообразований в пазухах носа, а также определить, какие из них поражены;
- эндоскопия – введение в полость носа эндоскопа с вмонтированной миниатюрной камерой позволяет оценить состояние слизистых оболочек изнутри;
- компьютерная томография – более детальный метод обследования, позволяющий четко определить локализацию очагов воспаления;
- МРТ – назначается в тех случаях, когда есть подозрение на присутствие злокачественных новообразований или внутричерепных осложнений.
Осуществить забор слизи из носа можно во время риноскопии или эндоскопии. Но в некоторых случаях, когда пазуха носа полностью закрыта из-за сильного отека слизистой и в нее невозможно проникнуть эндоскопом или зондом, приходится делать пункцию. В этом случае одновременно откачивается скопившийся в носовой пазухе гной.
Медикаментозная терапия
Гнойный риносинусит народными методами вылечить невозможно. Это нужно запомнить раз и навсегда и не терять понапрасну время на бесполезные попытки самолечения! Все это приведет только к развитию серьезных осложнений и ускорит переход заболевания в хроническую форму.
Если вы обнаружили гнойные выделения из носа – немедленно к врачу! Лечить заболевание нужно комплексно, устраняя одновременно причину и симптомы. Только такой подход даст быстрый и качественный результат.
Поэтому по итогам проведенного диагностического обследования больному назначаются несколько лекарственных препаратов различного действия:

- Для ликвидации инфекции. Наиболее эффективны антибактериальные препараты. Они подбираются с учетом выявленного возбудителя заболевания, возраста и общего состояния здоровья пациента. На ранней стадии заболевания чаще всего применяется «Амоксициллин» или его аналоги. Это комплексный препарат с хорошим противовоспалительным эффектом. Ели же он не справился с инфекцией за 3-5 дней, подключают более сильные антибиотики тетрациклинового или цефалоспоринового ряда. Конкретно вид препарата и его дозировку назначить может только врач.
- Для снятия отека. С этой задачей хорошо справляются антигистаминные препараты. Они не только быстро снимают отек, но и уменьшают количество выделяемой слизи, что значительно облегчает дыхание и способствует восстановлению нормальной циркуляции воздуха. Хороший эффект показали «Кларитин», «Тавегил», «Лоратадин» и др. Для увлажнений слизистой и уменьшения воспалительного процесса полезно применять назальные спреи: «Вибрацил», «Полидекса» и т.п. При обильном течении соплей применяют сосудосуживающие капли «Отривин», «Галазолин», «Нафтизин».
- Для активизации защиты. Используются иммуномодуляторы и мультивитаминные препараты. Они способствуют укреплению организма и помогают ему быстрее справиться с болезнетворной микрофлорой. Для этого можно взять настойки женьшеня, элеутерококка, эхинацеи или комплексные аптечные препараты «ИРС-19», «Иммунал» и др.
- Для уменьшения воспаления. При сильном воспалении и болях показано применение таких средств, как «Нурофен», «Ибупрофен», «Парацетамол». Они нормализуют температуру тела, обезболивают, купируют воспалительные процессы. Длительное использование жаропонижающих средств крайне нежелательно. Как только температура упадет до отметки 38 о С, их отменяют.
Данная схема лечения является общей. Существует множество других лекарственных препаратов, использование которых в данном конкретном случае будет более эффективным. Поэтому самостоятельное назначение себе курса медикаментозной терапии может не дать ожидаемого результата – это должен делать врач.
Хирургическое лечение
При средне-тяжелой и тяжелой формах гнойного риносинусита иногда приходится прибегать к хирургическим методам лечения, так как медикаментозная терапия оказывается неэффективной. Операция необходима при хроническом гнойном полипозном риносинусите, который постоянно обостряется. Это заболевание не пройдет до тех пор, пока полипы не будут удалены.

Приходится иногда делать операцию и при остром гнойном этмоидите, так как доступ к некоторым ячейкам решетчатого лабиринта через носовую полость невозможен. Их приходится вскрывать снаружи, чтобы очистить от гноя, промыть и обработать лекарственными препаратами. Проведенная на современном оборудовании такая операция является малотравматичной и почти бескровной.
Пункция гайморовых или фронтальных пазух, хотя и не является операцией в полном смысле этого слова, но тоже инвазивный метод лечения. К процедуре прибегают при больших скоплениях гноя, если не удается избавиться от них другим способом. Прокол выполняется в стационарных условиях, под местной анестезией, шприцом с толстой иглой. После откачки гноя пазуха тщательно вымывается и в нее заливается лекарственный препарат. Иногда ставится тонкий зонд, чтобы избежать повторных проколов. После того как гной перестает выделяться, зонд извлекается, а ранка быстро заживает.
Чтобы избежать операции, обычно больному сначала назначается катетерное промывание носовых пазух. В этом случае в воспаленную полость вводят зонд, через который под давлением подается антисептический раствор, выталкивающий гной наружу. После завершения процедуры в придаточные пазухи заливается лекарство. Подобные манипуляции проводятся только в условиях стационара, хотя и не являются операцией.
Профилактика гнойной формы
Риносинусит уже сам по себе не слишком хороший диагноз, поэтому если у вас долго не проходит насморк после простуды и ОРЗ, необходимо принять профилактические меры, чтобы не допустить развития гнойной формы заболевания:

- регулярно промывать нос солевым раствором или отварами трав;
- избегать сквозняков и резких перепадов температуры и давления воздуха;
- не находиться в непосредственной близости от работающего кондиционера;
- отказаться от курения как минимум до полного выздоровления;
- не посещать бассейн, не погружаться под воду с головой;
- отказаться от полетов на самолетах и резкой перемены климата;
- продолжать прием иммуностимулирующих препаратов;
- применять народные средства для полного излечения насморка;
- следить за температурой и влажностью воздуха в помещении;
- отказаться от активных занятий спортом, особенно на улице в холодное время года.
Если, несмотря на все принимаемые меры, насморк не проходит полностью в течение 2-3 недель – необходима консультация с врачом и обследование.
Опасность состоит в том, что если гноя немного, он может и не выделяться активно наружу, а лишь образовывать по утрам зеленые корочки носу. Но, тем не менее, вялотекущий воспалительный процесс будет продолжаться и со временем может привести к развитию осложнений.
Острый риносинусит
Предпочтительнее употреблять термин «риносинусит», а не «синусит», поскольку воспаление, изолированное в пазухах, встречается крайне редко.
В зависимости от длительности риносинусит разделяют на типы:
- острый — симптомы заболевания длятся менее 4 недель;
- подострый — от 4 до 12 недель;
- хронический — симптомы сохраняются более 12 недель.
Рецидивирующий ОРС — это четыре и более повторяющихся эпизодов воспалительного процесса в течение года, с полным выздоровлением между ними.
По этиологии различают острый вирусный риносинусит (ОВРС) — наиболее распространенную форму заболевания, неосложненный острый бактериальный риносинусит (ОБРС) и осложненный ОБРС (воспалительный процесс распространяется на окружающие структуры).
Подавляющее большинство случаев ОРС вирусного происхождения — чаще это риновирус, вирус гриппа и парагриппа. Острая бактериальная инфекция встречается только в 0,5-2,0% случаев. ОБРС, как правило, возникает как осложнение вирусной инфекции, но может быть и следствием стойкого затруднения носового дыхания, снижения местной или системной иммунной функции (аллергический, неаллергический ринит, зубная инфекция, муковисцидоз, иммунодефицит). Наиболее распространенными бактериями, связанными с ОБРС, являются Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, причем первые две составляют примерно 75% случаев синусита.
Диагностика острого риносинусита
Симптомы ОРС включают затруднение носового дыхания, заложенность носа, гнойные выделения из носа, дискомфорт или боль в области верхнечелюстных пазух (щек) и зубов, которые в ряде случаев усиливаются при наклоне вперед. Общая симптоматика: лихорадка, усталость, кашель, гипосмия или аносмия (нарушение обоняния), заложенность ушей, головная боль.
Симптомы ОВРС и ОБРС очень схожи, что порой затрудняет диагностику и приводит к неправильному лечению.
Основные симптомы ОВРС проходят в течение 7-10 дней. В большинстве случаев пик тяжести заболевания приходится на 3-6 день, после чего самочувствие улучшается. Лихорадка может присутствовать на ранних стадиях заболевания и исчезает в течение первых 24-48 часов, причем респираторные симптомы после этого становятся более выраженными. При ОБРС у пациентов наблюдаются те же симптомы, но их длительность составляет более 10 дней. Болезнь протекает по сценарию «двойного ухудшения» — нарастание симптомов происходит после начального периода улучшения.
При осмотре (передней риноскопии) в полости носа визуализируется диффузный отек слизистой оболочки, сужение средних носовых ходов, гипертрофия и отечность нижних носовых раковин, слизистое или слизисто-гнойное отделяемое в полости носа.
Осложнения ОБРС, когда инфекция распространяется за пределы околоносовых пазух и полости носа в центральную нервную систему, орбиту или окружающие ткани, возникают крайне редко.
На рентгенографии или компьютерной томографии носа и околоносовых пазух могут быть выявлены такие изменения, как уровни жидкости, отек слизистой оболочки, пузырьки воздуха в пазухах. Все эти признаки являются неспецифичными и нередко наблюдаются при банальной ОРВИ. Именно поэтому при неосложненном ОРС рентгенологическое исследование не показано.
Микробиологические исследования (мазки из полости носа) также не показаны в стандартной ситуации. Необходимость в них возникает либо в случаях неэффективности эмпирической терапии, либо у пациентов с подозрением на осложненное течение болезни.
Дифференциальная диагностика
ОРС следует дифференцировать со следующими процессами:
- Грибковый риносинусит (острая инвазивная форма) — симптомы аналогичны ОРС, но заболевание прогрессирует более стремительно, во многих случаях инфекция распространяется за пределы пазух.
- Острая респираторная вирусная инфекция — симптомы простуды и ОРС часто схожи. Тем не менее, у пациентов с простудой, как правило, нет лицевой боли, а симптоматика чаще включает приступы чихания, слизистые выделения из носа, кашель из-за стекания слизи из носоглотки.
- Аллергический и вазомоторный ринит. В отличие от ОРС преобладают симптомы чихания, ринореи (обильные слизистые водянистые выделения), заложенности носа и зуда в носу. Лицевой боли не отмечается.
- Лицевая боль. Может быть проявлением невралгии, патологии височно-нижнечелюстного сустава. Симптомы со стороны носа при этом отсутствуют.
- Головная боль. Боль в области лобной пазухи может быть вызвана различными причинами, включая мигрень, головную боль напряжения и кластерные головные боли.
Лечение острого риносинусита
Пациентам с ОВРС показана симптоматическая терапия.
- Анальгетики и жаропонижающие средства — ибупрофен или парацетамол могут быть использованы для облегчения боли и снижения температуры по мере необходимости.
- Ирригационная терапия солевым раствором — промывание полости носа физиологическим или гипертоническим солевым раствором может снизить потребность в обезболивающих препаратах и улучшить общее состояние. Важно, чтобы растворы для промывания носа были стерильными, так как есть данные об амебном энцефалите из-за использования воды из-под крана для промывания носа.
- Интраназальные глюкокортикоиды (инГКС) — исследования показали небольшие симптоматические преимущества и минимальные побочные эффекты при кратковременном применении инГКС у пациентов как с вирусным, так и с бактериальным ОРС. ИнГКС более эффективны у пациентов с сопутствующим аллергическим ринитом. Мета-анализ трех исследований с участием пациентов с ОРС показал, что применение интраназальных стероидов увеличивало скорость стихания симптомов по сравнению с плацебо. Однако, имеются также данные, что только у 1 из 15 пациентов на фоне лечения инГКС будет значимое уменьшение клинических симптомов.
- Ипратропия бромид — антихолинергический спрей, который может помочь уменьшить ринорею у пациентов с сопутствующими симптомами простуды.
- Оральные противоотечные средства могут быть полезны при дисфункции евстахиевой трубы.
- Интраназальные сосудосуживающие средства часто используются пациентами в качестве симптоматической терапии. Спреи, содержащие оксиметазолин или ксилометазолин, могут давать временное облегчение заложенности носа, но нет данных об их значимой эффективности при ОРС.
В случаях легкого неосложненного ОБРС показаний к назначению системных антибиотиков нет, лечение проводится симптоматически, как и в случаях вирусной инфекции.
При ОБРС рекомендована выжидательная тактика в течение 7 дней. Систематические обзоры и метаанализ показали, что около 80% пациентов с клинически диагностированным ОБРС выздоравливают без антибиотикотерапии в течение двух недель.
Если самочувствие в течение 7 дней не улучшается или ухудшается к симптоматическому лечению, следует добавить системную антибактериальную терапию.
Препаратами выбора при ОБРС являются амоксициллин или амоксициллин-клавуланат. Применение антибиотика с клавулановой кислотой в составе расширяет спектр действия препарата в том числе на устойчивые бактерии к ампициллину Haemophilus influenzae или Moraxella catarrhalis. Это необходимо не в каждом случае. Есть доказательства, что использование амоксициллин-клавуланата более предпочтительно у детей, чем у взрослых. Следует также понимать, что показатели резистентности варьируются в зависимости от региона, что тоже необходимо учитывать при подборе терапии.
Предпочтение амоксициллину-клавуланату следует отдавать в следующих случаях.
- Пациент проживает в регионе с высокими показателями невосприимчивых к пенициллину штаммов S. Pneumoniae (более 10%).
- Возраст ≥ 65 лет.
- Госпитализация в последние пять дней.
- Использование антибиотиков в предыдущем месяце.
- Иммунокомпрометированные пациенты.
- Пациенты с сопутствующими заболеваниями, такими как диабет, хроническое заболевание сердца, печени или почек.
- Тяжелое или осложненное течение заболевания.
При аллергии на антибиотики пенициллинового ряда рассматриваются варианты назначения доксициклина, антибиотиков цефалоспоринового ряда, клиндамицина. Еще одной альтернативой для пациентов с аллергией на пенициллины являются респираторные фторхинолоны. Однако данные препараты должны использоваться только в тех случаях, когда нет альтернативы — из-за серьезных побочных эффектов.
Продолжительность курса антибактериальной терапии у взрослых обычно составляет 5-7 дней, у детей — 10-14 дней. Есть исследования, свидетельствующие о том, что короткие курсы антибактериальной терапии не уступают по эффективности длительным.
При отсутствии эффекта от первого курса антибиотиков следующий назначаемый препарат должен иметь более широкий спектр активности и/или относиться к другому классу лекарств.
Как происходит лечение острого риносинусита в клинике Рассвет?
- Мы тщательно собираем анамнез, проводим осмотр.
- Мы не назначаем антибиотики при отсутствии четких данных, указывающих на развитие бактериальной инфекции.
- Мы не назначаем рентген, бактериологические исследования или анализы крови в стандартной ситуации. В этом нет необходимости.
- Мы придерживаемся принципов доказательной медицины, а это значит, что при наличии показаний к антибактериальной терапии всегда отдаем предпочтение системным антибиотикам, как правило пероральным. Введение препарата внутримышечно не имеет никаких доказанных преимуществ перед таблетированными формами.
- Ни один местный антибиотик не показал своей эффективности при ОРС, поэтому мы не проводим «кукушки» или многократные пункции пазух с промыванием их «сложными растворами».
- В клинике Рассвет вам не надо приходить к врачу на контроль каждые 2-3 дня в случаях стандартного течения заболевания.
Факторы риска острого риносинусита и профилактика
Своевременная, правильная диагностика заболеваний и адекватное лечение помогают снизить риск неоправданного применения антибиотиков и возможных проявлений антибиотикорезистентности.
Факторы риска ОРС включают в себя пожилой возраст (старше 65 лет), курение, частые перелеты, глубоководные погружения, плавание, бронхиальную астму, аллергические заболевания, включая аллергический ринит, заболевания зубов и иммунодефицитные состояния.
Синусит
Синусит – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух. Может иметь вирусную, бактериальную, грибковую или аллергическую природу. К общим симптомам, характеризующим течение синуситов, относятся повышение температуры тела, боль в проекции придаточных пазух, затруднение носового дыхания, серозно-гнойное отделяемое из носа. Синуситы распознаются на основании данных рентгенографии, УЗИ, КТ и МРТ околоносовых пазух, диагностической пункции. При синуситах проводится антибиотикотерапия, физиотерапия, лечебные промывания, пункции и дренирования, традиционные и эндоскопические операции на придаточных пазухах носа.

Общие сведения
Синусит – воспалительный процесс в одной или нескольких придаточных пазухах носа. Синуситы диагностируются у 0,02% взрослого населения; у детей инфекции верхних дыхательных путей осложняются развитием синусита в 0,5% случаев. В отоларингологии к синуситам относятся воспаления: верхнечелюстной пазухи – гайморит, лобных пазух – фронтит, клиновидной пазухи – сфеноидит, лабиринта решётчатой кости – этмоидит. По течению выделяют острый и хронический синуситы. Отмечается повышенная температура, головная боль, заложенность и гнойные выделения из носа, отек лица в зоне воспаленной пазухи. При отсутствии лечения развиваются серьезные осложнения: воспаление зрительного нерва и оболочек глаза, остеомиелит, абсцесс мозга, менингит.

Причины синуситов
Носовая полость сообщается с семью придаточными (параназальными) пазухами: двумя лобными, двумя верхнечелюстными, двумя решетчатыми и одной клиновидной. Пазухи соединены с носовой полостью узкими ходами. Через эти ходы осуществляется постоянное дренирование (очищение) пазух. Если пазухи по какой-то причине перестают очищаться, в них застаивается секрет и создаются благоприятные условия для развития синусита.
Соустья носовых пазух могут блокироваться при различных деформациях внутриносовых структур (гипертрофические риниты, искривление носовой перегородки, аномалии строения решетчатого лабиринта и носовых раковин). Вирусная инфекция является еще одним фактором риска возникновения синуситов. В результате воспаления слизистая оболочка придаточных пазух и носовой полости отекает. Слизистые железы начинают вырабатывать большое количество секрета. Соустья параназальных пазух еще больше сужаются из-за отека слизистой и забиваются густым патологическим секретом.
Нарушение вентиляции, застой отделяемого и дефицит кислорода в тканях пазух становятся толчком для интенсивного развития условно-патогенной флоры. К вирусной инфекции присоединяется бактериальная. Степень выраженности проявлений синусита зависит от вирулентности вызывавших воспаление микробов. Широкое применение антибиотиков приводит к тому, что бактериальная флора, ставшая причиной развития синусита, нередко отличается повышенной резистентностью (устойчивостью) к большинству антибиотиков.
В последние годы синуситы все чаще вызываются грибками. Причина этой тенденции также кроется в неоправданном использовании антибиотикотерапиии, которая отрицательно влияет на состояние иммунной системы, нарушает нормальный состав микрофлоры и создает благоприятные условия для развития микозной инфекции. Синуситы на начальной стадии не обязательно провоцируются микробами. Отек слизистой оболочки, приводящий к закрытию соустий параназальных пазух, может быть вызван вдыханием холодного воздуха и ряда химических веществ.
Однако, самой частой причиной развития синуситов являются иммунодефицитные состояния и аллергические реакции. Аллергия вызывает вазомоторный ринит, одним из проявлений которого является отек слизистой носовой полости. Процесс неоднократно повторяется. В результате хронические синуситы развиваются примерно у 80% больных вазомоторным ринитом.
Классификация
В зависимости от локализации процесса выделяют следующие виды синуситов:
- Гайморит. Воспалительный процесс поражает гайморову (верхнечелюстную) пазуху.
- Этмоидит. Воспаление развивается в решетчатом лабиринте.
- Фронтит. Патологический процесс охватывает лобную пазуху.
- Сфеноидит. Воспаление возникает в клиновидной пазухе.
Первое место по распространенности занимает гайморит, второе – этмоидит, третье – фронтит и четвертое – сфеноидит. Возможно одно- или двухстороннее поражение. В процесс может вовлекаться одна или несколько пазух. Если воспаление охватывает все придаточные пазухи, заболевание называют пансинуситом.
Все синуситы могут протекать остро, подостро или хронически. Острый синусит, как правило, провоцируется насморком, гриппом, скарлатиной, корью и другими инфекционными заболеваниями. Заболевание продолжается 2-4 недели. Подострый синусит чаще всего является следствием неправильного или недостаточного лечения острого синусита. Симптомы заболевания при подостром течении синусита сохраняются от 4 до 12 недель. Хронический синусит становится исходом повторных острых синуситов инфекционной этиологии или развивается, как осложнение аллергического ринита. Критерием хронизации процесса является наличие симптомов синусита в течение 12 и более недель.
В зависимости от характера воспаления выделяют три формы синусита:
- отечно-катаральная. Поражаются только слизистая оболочка параназальных пазух. Процесс сопровождается выделением серозного отделяемого;
- гнойная. Воспаление распространяется на глубокие слои тканей придаточных пазух. Отделяемое приобретает гнойный характер;
- смешанная. Имеются признаки отечно-катарального и гнойного синусита.
Симптомы синуситов
Клинические проявления гайморита подробно описаны в статье «Гайморит».
Симптомы этмоидита
Как правило, воспалительный процесс в передних отделах решетчатого лабиринта развивается одновременно с фронтитом или гайморитом. Воспалению задних отделов решетчатого лабиринта нередко сопутствует сфеноидит.
Больной этмоидитом предъявляет жалобы на головные боли, давящую боль в области переносицы и корня носа. У детей боли часто сопровождаются гиперемией конъюнктивы, отеком внутренних отделов нижнего и верхнего века. У некоторых пациентов возникают боли неврологического характера.
Температура тела обычно повышается. Отделяемое в первые дни заболевания серозное, затем становится гнойным. Обоняние резко снижено, носовое дыхание затруднено. При бурном течении синусита воспаление может распространиться на глазницу, вызывая выпячивание глазного яблока и выраженный отек век.
Симптомы фронтита
Фронтит, как правило, протекает тяжелее других синуситов. Характерна гипертермия, затрудненность носового дыхания, выделения из половины носа на стороне поражения. Пациентов беспокоят интенсивные боли области лба, больше выраженные по утрам. У некоторых больных развивается снижение обоняния и светобоязнь, появляется боль в глазах.
Интенсивность головных болей снижается после опорожнения пораженной пазухи и нарастает при затруднении оттока содержимого. В отдельных случаях (обычно – при гриппозном фронтите) выявляется изменение цвета кожи в области лба, отек надбровной области и верхнего века на стороне поражения.
Хронический фронтит часто сопровождается гипертрофией слизистой оболочки среднего носового хода. Возможно появление полипов. Иногда воспаление распространяется на костные структуры, приводя к их некрозу и образованию свищей.
Симптомы сфеноидита
Сфеноидит редко протекает изолированно. Обычно развивается одновременно с воспалением решетчатой пазухи. Пациенты жалуются на головную боль в глазнице, области темени и затылка или глубине головы. При хроническом сфеноидите воспаление иногда распространяется на перекрест зрительных нервов, приводя к прогрессирующему снижению зрения. Нередко хронический сфеноидит сопровождается стертой клинической симптоматикой.
Осложнения синусита
При синуситах в патологический процесс может вовлекаться глазница и внутричерепные структуры. Распространение воспаления вглубь может приводить к поражению костей и развитию остеомиелита. Самым распространенным осложнением синуситов является менингит. Заболевание чаще возникает при воспалении решетчатого лабиринта и клиновидной пазухи. При фронтите может развиться эпидуральный абсцесс или субдуральный (реже) абсцесс мозга.
Своевременная диагностика осложнений при синуситах иногда затруднена из-за слабо выраженной клинической симптоматики. Запущенные внутричерепные осложнения синуситов прогностически неблагоприятны и могут стать причиной летального исхода.
Диагностика синусита
Диагноз синусита выставляется на основании характерной клинической картины, объективного осмотра и данных дополнительных исследований. В процессе диагностики используется рентгенография околоносовых пазух в двух проекциях, ультразвуковое исследование, ядерно-магнитный резонанс и КТ околоносовых пазух. По показаниям для исключения осложнений проводится КТ или МРТ головного мозга.

Лечение синусита
Терапия острого синусита направлена на купирование болевого синдрома, устранение причины воспалительного процесса и восстановление дренирования пазух. Для нормализации оттока отоларингологи используют сосудосуживающие препараты (нафазолин, оксиметазолин, ксилометазолин и т. д.), устраняющие отек слизистой носовой полости и полости пазух.
Практическое применение при синуситах находит метод синус-эвакуации. Процедура осуществляется следующим образом: в разные носовые ходы вводят два катетера. Антисептик подается в один катетер и отсасывается через другой. Вместе с антисептиком из носовой полости и полости пазух удаляется гной и слизь.
При синуситах бактериальной природы применяют антибиотики. Для освобождения пазухи от гноя проводят ее вскрытие (гайморотомия и др.). При вирусных синуситах антибиотикотерапия не показана, поскольку антибиотики в данном случае неэффективны, могут усугубить нарушение иммунного статуса, нарушить нормальный состав микрофлоры в ЛОР-органах и стать причиной хронизации процесса.
Пациентам с острыми синуситами назначают антигистаминные средства и рассасывающие препараты (чтобы предупредить образование спаек в воспаленных пазухах). Больным с синуситами аллергической этиологии показана противоаллергическая терапия. Лечение обострения хронического синусита проводится по принципам, аналогичным терапии острого воспаления. В процессе лечения используются физиотерапевтические процедуры (диадинамические токи, УВЧ и т. д.).
При неэффективности консервативной терапии хронических синуситов рекомендуется хирургическое лечение. Операции, проводимые пациентам с хроническими синуситами, направлены на устранение препятствий для нормального дренирования параназальных пазух. Выполняется удаление полипов в носу лазером, устранение искривления носовой перегородки и т.д. Операции на пазухах проводятся как по традиционной методике, так и с использованием эндоскопического оборудования.


