Алгоритмы ведения больных острым и хроническим панкреатитом
Для цитирования: Охлобыстин А.В. Алгоритмы ведения больных острым и хроническим панкреатитом. РМЖ. 1999;6:5.
Острый панкреатит
Острый панкреатит – острое воспаление поджелудочной железы, проявляющееся болями в верхней половине живота и повышением уровня панкреатических ферментов в крови и моче, при котором клинические и гистологические изменения полностью разрешаются после прекращения действия этиологического фактора.
Схема 1. Признаки тяжелого течения острого панкреатита
Неблагоприятные ранние прогностические критерии
- і 3 показателей шкалы Рэнсона
- і 8 показателей шкалы APACHE-II
Признаки органной недостаточности:
Шок: систолическое АД < 90 мм рт.ст.
Легочная недостаточность: PaO2 < 60 мм рт.ст.
Почечная недостаточность: креатинин > 2 мг%
Кровотечение из желудочно-кишечного тракта > 500 мл/сут
Главными целями терапии при остром панкреатите являются предотвращение системных осложнений заболевания, некроза поджелудочной железы и предупреждение инфицирования при развитии некроза.
Основными системными осложнениями острого панкреатита являются дыхательная и почечная недостаточности, гипотензия. Лечение системных осложнений в значительной степени основано на элиминации медиаторов воспаления, в частности активированных панкреатических ферментов:
- Подавление панкреатической секреции ферментов (Н2 – блокаторы, ингибиторы протонной помпы, холиноблокаторы, глюкагон, кальцитонин, 5-фторурацил, соматостатин и его аналог октреотид).
- Удаление медиаторов воспаления из кровообращения. Ингибиторы протеаз, (например, апротинин и габексат) не оказывают эффекта. Ожидается действенность новых препаратов, способных оказывать влияние на цитокины, лизосомальные гидролазы, активные соединения кислорода.
- Перитонеальный лаваж.
Удаление камней общего желчного протока также позволяет сократить риск системных осложнений. Показано выполнение ЭРХПГ в первые 2-3 дня после госпитализации больного с билиарным панкреатитом и признаками билиарного сепсиса или органной недостаточности.
Таблица 1. Критерии тяжести острого панкреатита по Рэнсону
Алкогольный
Предотвратить возникновение некроза поджелудочной железы позволяет активная инфузионная терапия.
Инфицирование участков некроза связано с перемещением бактерий из толстой кишки. В 75% случаев возникает инфекция Escherichia coli, Klebsiella и других грамотрицательных бактерий, в 20% – Staphylococcus и Streptococcus sp. Эффективность антибиотиков для профилактики инфекции в настоящее время окончательно не установлена. Тем не менее рекомендуется использовать антибиотики у больных с некрозом поджелудочной железы с развившейся органной недостаточностью, у которых высок риск развития инфекции. В наибольшей степени проникают в ткань поджелудочной железы имипинем, офлоксацин и ципрофлоксацин.
Лечение больных острым панкреатитом должно быть дифференцированно в зависимости от тяжести течения заболевания (Схема 1 ). Наибольшее значение для оценки тяжести острого панкреатита имеют критерии Рэнсона ( Таблица 1) и APACHE-II (Схема 2 ).
Таблица 2. Шкала комы Глазго (GCS) Учитывается одно значение в каждой категории
Лечение острого панкреатита легкого течения
Течение острого панкреатита считается легким, если определяются благоприятные прогностические признаки и отсутствуют системные осложнения. Лечение заключается в проведении поддерживающей терапии. Необходимо осуществлять адекватную компенсацию потерь циркулирующей жидкости в результате рвоты и диафореза. Возникновение гиповолемии может привести к трансформации заболевания в некротизирующий панкреатит. Для купирования боли можно использовать наркотические анальгетики (меперидин 50 – 100 мг внутримышечно каждые 3 – 4 ч или гидроморфон), включая морфин. При развитии инфекции дыхательной системы, желчевыводящих или мочевых путей проводится соответствующая антибактериальная терапия. Прием пищи возобновляют на 3-7-й день пребывания в больнице после исчезновения резистентности живота, значительного стихания болей, при восстановлении перистальтических шумов и появлении у больного чувства голода. Желательно начинать с дробного приема пищи, состоящей прежде всего из углеводов, которые в меньшей степени, чем жиры и белки, стимулируют секрецию поджелудочной железы.
Медикаментозное лечение тяжелого панкреатита
У больных с тяжелым панкреатитом гораздо выше риск развития некротизирующего панкреатита, что можно установить посредством проведения КТ с введением контрастного вещества. При неблагоприятном прогнозе и появлении признаков органной недостаточности больного необходимо перевести в блок интенсивной терапии для совместного наблюдения бригадой гастроэнтерологов, пульмонологов, хирургов и рентгенологов.
Схема 2. Критерии тяжести острого панкреатита APACHE-II
А. Показатель острых оридиологических нарушений
Для поддержания нормального объема циркулирующей жидкости в первые несколько дней необходимо переливать 5-6 л жидкости, иногда – до 10 л. При тяжелом состоянии больного использование катетера Сван-Ганза позволяет оценить адекватность инфузионной терапии и избежать развития застойной сердечной недостаточности. Снижение уровня альбумина сыворотки крови ниже 2 г/л делает необходимым переливание коллоидных растворов. Оптимальное кровообращение в поджелудочной железе поддерживается при гемотокрите 30%, снижение этого показателя ниже 25% требует переливания эритроцитарной массы. Если, несмотря на проведение инфузионной терапии, сохраняется низкое АД, показано введение допамина. При остром панкреатите следует избегать применения сосудосуживающих препаратов.
B. Возрастной показатель
Возраст, лет
Нарушение функции почек, связанное с гиповолемией, устраняют интенсивной инфузионной терапией. Развитие острого тубулярного некроза требует проведения перитонеального диализа или гемодиализа.
Необходим мониторный контроль за уровнем насыщения крови кислородом, при снижении его (менее 70%) требуется определение артериальных газов. Если ингаляция кислорода не устраняет гипоксемию, выполняют интубацию трахеи и переводят больного на вспомогательную вентиляцию легких. Тяжелая одышка и прогрессирующая гипоксемия, возникшие у больного на 2-7-й день заболевания, могут свидетельствовать о развитии наиболее тяжелого осложнения острого панкреатита со стороны дыхательной системы – дыхательного дистресс-синдрома взрослых. В этом случае при рентгенологическом исследовании наблюдается появление инфильтратов в нескольких долях легких. Больному необходимо провести интубацию трахеи и начать вентиляцию легких с созданием положительного давления в конце выдоха.
C. Показатель хронических заболеваний
| Если в анамнезе у больного имеются данные о тяжелых нарушениях функций внутренних органов или нарушениях иммунитета, его состояние оценивают следующим образом: а) пациент, которому оперативное вмешательство не было выполнено или после экстренной операции, – 5 баллов; б) пациент после проведения плановой операции – 2 балла. Необходимы доказательства наличия нарушений функций внутренних органов или иммунодефицита до поступления в клинику согласно следующим критериям: Печень: морфологически доказанный цирроз печени; верифицированная печеночная гипертензия, эпизоды кровотечения из верхних отделов желудочно-кишечного тракта, связанные с портальной гипертензией; предшествующие эпизоды печеночной недостаточности; энцефалопатии; комы. Сердечно-сосудистая система: Стенокардия IV функционального класса согласно Нью-Йоркской классификации. Дыхательная система: Хронические рестриктивные, обструктивные или сосудистые заболевания легких, приводящие к значительному ограничению физической нагрузки (например, невозможность подниматься по лестнице или обслуживать себя); доказанная хроническая гипоксия, гиперкапния, вторичная полицитемия, тяжелая легочная гипертензия (> 40 мм рт.ст.), зависимость от искусственной вентиляции легких. Почки: Повторные процедуры гемодиализа в течение длительного времени. Иммунодефицит: больному проводят терапию, снижающую сопротивляемость организма инфекциям (иммуносупрессивные препараты, химиотерапия, облучение, длительная терапия стероидами или высокие дозы), или у пациента имеется тяжелое заболевание, снижающее сопротивляемость организма инфекциям (например, лейкемия, лимфома, СПИД). |
Показатель APACHE-II: сумма баллов A + B + C
Б. Возрастной показатель ___________________
В. Показатель хронических заболеваний ___________________
Итоговый показатель APACHE-II ___________________
Для купирования боли внутривенно вводят наркотические анальгетики (морфин и гидроморфин) каждые 2-3 ч.
Системные осложнения можно сократить проведением перитонеального лаважа в первые 2-3 дня после начала заболевания.
Инфицированный некроз развивается в первые 2 нед заболевания у 50% больных. Подтвердить это осложнение можно с помощью чрескожной аспирации содержимого некротического очага под контролем КТ или УЗИ с последующей окраской по Граму и бактериологическим исследованием. При обнаружении инфекции необходимо начать антибактериальную терапию и провести хирургическую санацию очага.
Больные с тяжелым панкреатитом могут быть не в состоянии принимать пищу до 3-6 нед. Это требует проведения полного парентерального питания. Не следует исключать из инфузионной терапии жировые эмульсии, если только уровень липидов сыворотки не превышает 500 мг%.
Хронический панкреатит
Хроническим считается панкреатит, при котором морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. Основными проявлениями хронического панкреатита являются постоянная боль в животе и постоянное снижение функции поджелудочной железы.
Терапия проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50 – 75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Купирование боли при хроническом панкреатите
Из всех симптомов хронического панкреатита сложнее всего устранить боль. Выраженность болей в животе у разных больных варьирует в значительной степени: от полного отсутствия до постоянной нестерпимой боли, которая приводит к частым госпитализациям и инвалидизации пациента.
Основные методы купирования боли при хроническом панкреатите:
* Подавление воспаления ткани поджелудочной железы
*Прекращение приема алкоголя
*Воздействие на иннервацию
- медикаментозное (амитриптилин, доксепин)
- чрескожная электрическая стимуляция нервов
- оперативное (двустороннее пересечение внутренностных нервов, интраплевральная анальгезия, блокада чревного сплетения введением алкоголя, стероидов)
* Снижение интрапанкреатического давления
- подавление секреции
– омепразол, Н2 -блокаторы
– панкреатические ферменты
– соматостатин
- устранение обструкции
– стенты
– удаление камней
– хирургическое лечение
Боль при хроническом панкреатите имеет разнообразное происхождение: она может быть связана с нарушением оттока панкреатического сока, увеличением объема секреции поджелудочной железы, ишемией органа, воспалением перипанкреатической клетчатки, изменением нервных окончаний, сдавлением окружающих органов (желчных протоков, двенадцатиперстной кишки). В связи с этим первым шагом при ведении такого пациента является тщательное обследование (ЭГДС, рентгенологическое исследование желудка и двенадцатиперстной кишки, компьютерная томография, эндоскопическое ультразвуковое исследование), которое может выявить некоторые осложнения панкреатита, например, псевдокисты, стриктуры желчных протоков или заболевания, часто сочетающиеся с хроническим панкреатитом (Схема 3 ). После предварительного обследования следует назначить высокую дозу панкреатических ферментов в таблетированной форме в сочетании с Н2-блокатором или ингибитором протонной помпы. Следующим этапом является выбор между продолжительным приемом наркотических анальгетиков или инвазивным лечением. Большие перспективы имеет эндоскопическое лечение: сфинктеротомия, литотрипсия, установление стентов (при стриктуре главного панкреатического протока). Хирургическое лечение (латеральная панкреатикоеюностомия, резекция головки поджелудочной железы) у некоторых больных приносит стойкое облегчение боли, однако не менее чем у 20 – 40% пациентов не удается достичь положительного эффекта. Альтернативой резекции поджелудочной железы у больных с нормальным диаметром протоков является пересечение нервных стволов при торакоскопии.
Лечение внешнесекреторной панкреатической недостаточности
Выбор препарата для проведения заместительной терапии у больных с экзокринной недостаточностью поджелудочной железы должен быть основан на следующих принципах:
- Высокое содержание липазы в препарате – до 30 000 ЕД на 1 прием пищи (поскольку при экзокринной панкреатической недостаточности переваривание жиров нарушается в первую очередь).
- Наличие оболочки, защищающей ферменты от переваривания желудочным соком (основные составляющие ферментных препаратов – липаза и трипсин быстро теряют активность в кислой среде: липаза при рН менее 4 ед., трипсин при рН менее 3 ед.; до попадания препарата в двенадцатиперстную кишку может разрушаться до 92% липазы).
- Маленький размер гранул или микротаблеток, наполняющих капсулы (одновременно с пищей эвакуация препарата из желудка происходит лишь в том случае, если размер его частиц не превышает 2 мм).
- Быстрое освобождение ферментов в верхних отделах тонкой кишки.
- Отсутствие желчных кислот в составе препарата (желчные кислоты вызывают усиление секреции поджелудочной железы, что обычно нежелательно при обострении панкреатита; кроме того высокое содержание желчных кислот в кишечнике, которое создается при интенсивной ферментной терапии, вызывает хологенную диарею).
Способность препарата активироваться только в щелочной среде – очень важное свойство, которое резко повышает эффективность ферментов. Так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению защелачивания в двенадцатиперстной кишке. Эффективность ферментной терапии может быть повышена одновременным назначением антацидных или антисекреторных препаратов, но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Протеолитические ферменты растительного происхождения (например, из ананаса) сохраняют активность при гораздо более широком диапазоне рН, чем животные ферменты. Перспективным является использование кислотоустойчивых видов липаз, которые образуются в слизистой оболочке языка и желудка у человека и некоторых животных, а также грибками Aspergillus niger и Rhizopus arrhizus .
Суточная доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20000 – 40000 ЕД липазы. Обычно это соответствует приему 2 – 4 капсул препарата при основных приемах пищи и по 1 – 2 капсулы при приемах небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка массы тела, нормализация стула (менее 3 раз в день), снижение вздутия живота.
При тяжелой стеаторее дополнительно назначают жирорастворимые витамины (A, D, E, K), а также группы B.
Лечение эндокринных нарушений при хроническом панкреатите аналогично лечению сахарного диабета другого происхождения, однако, учитывая наклонность к гипогликемии и калорийную недостаточность этих больных, ограничение углеводов в пище нежелательно. Более того, следует соблюдать осторожность при назначении инсулина, поскольку сопутствующее поражение печени и продолжающееся употребление алкоголя повышают риск развития гипогликемии.
Схема 3. Тактика ведения больного острым панкреатитом [10]
Схема 4. Рекомендации AGA по лечению боли при хроническом панкреатите (1998) [8].
Схема 5. Теравпетьический алгоритм при лечении внешнесекреторной панкреатической недостаточности
1. Яковенко Э.П. Ферментные препараты в клинической практике // Клин. фарм. и тер. 1998;1:17-20.
2. Lankisch PG, Buchler V, Mossner J, Muller-Lissner S. A primer of pancreatitis // Springer 1997.
3. DiMagno EP. Patterns of human exocrine pancreatic secretion and fate of human pancreatic enzymes during aboral transit. In Lankisc h (Ed.) Pacreatic enzymes in health and disease, pp. 1-10, Springer-Verlag, Berlin, Heidelberg, 1991.
4. DiMagno EP. Future aspects of enzyme replacement therapy. In Lankisch (Ed.) Pancreatic enzymes in health and disease, Springer-Verlag, Berlin, Heidelberg, 1991;209-14.
5. Diseases of the gut and pancreas. Misiewicz JJ, Pounder RE, Venables CW eds., Blackwell scientific publication, 1994;1.
6. Paris JC. A Multicentre Double-Blind Placebo-Controlled Study of the Effect of a Pancreatic Enzyme Fo (Pa nzytratЁ) 25 000) on Impaired Lipid In Adults with Chronic Pancreatitis //Drug Invest 1993;5 (4):229-37.
7. Roberts IM. Enzyme therapy for malabsorption in exocrine pancreatic insufficiency. Pancreas 1989;4:496-503.
8. American Gastroenterological A ssociation Medical Position Statement: Treatment of Pain in Chronic Pancreatitis. Gastroenterology 1998;115:763-4.
9. AGA Technical Review: Treatment of Pain in Chronic Pancreatitis. Gastroenterology 1998; 115:765-76.
10. Banks PA. Acute and chronic pancreatitis. In: Sleisenger and Fordtran’s gastrointestinal and liver disease: pathophysiology/diagnosis/management / [edited by] Mark Feldman, Bruce F. Scharschmidt, Marvin H. Sleisenger-6th ed. W.B.Saunders company, 1998.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Как проявляет себя хронический панкреатит, каким образом его вылечить
Панкреатит подразумевает под собой воспаление, которое наблюдается в поджелудочной железе. Вызвать обострение может и самая небольшая причина. Но чтобы избежать негативных последствий, стоит сразу же начинать лечение.
Что становится причиной обострения данного заболевания
Панкреатит — воспаление поджелудочной железы.
Наряду с хроническим воспалением обычно можно встретить развитие холецистита, а также желчно-каменную болезнь.
Помимо указанного основной причиной выступает неверное питание. То есть теперь можно сделать вывод, что среди всех причин, наиболее весомыми выступают:
- Нехватка в организме необходимых белков;
- Принятия даже в самых маленьких количествах алкогольных напитков;
- Постоянное принятие в пищу острых либо жаренных блюд, которые негативно сказываются на работе ЖКТ;
- Прохождение курса лечения с принятием определенных препаратов лекарственных;
- Нервные потрясения;
- Наличие инфекций в организме;
- Воспалительные процессы внутренних желчных протоков.
Как проявляется развитие панкреатита

Панкреатит вызывает сильные болевые ощущения в левом подреберье.
Большинство пациентов может и не заметить, что в организме присутствуют воспалительные процессы в виде панкреатита.
Лишь иногда могут быть проблемы с дефекацией либо появляются незначительные болевые ощущения в левом подреберье.
Однако и пропустить первые признаки данного заболевания очень сложно. При первых проявлениях обычно происходит следующее:
- Появляется ноющая или тупая боль с левой стороны. Иногда она иррадиирует в область спины либо под лопатку;
- Появляется понос, при этом кал содержит в себе не переваренную пищу, а также имеет жирноватый отблеск;
- Во рту ощущается горечь, может мучить тошнота, отсутствие аппетита;
- На языке белый налет;
- Человек резко худеет.
Указанные проявления могут появляться по одному или же все вместе. Когда болевые ощущения слишком сильные, то значит, присутствует диспепсическое расстройство. Некоторые пациенты могут не ощущать сильных болей, а лишь изредка страдают тошнотой, проблемами с дефекацией, отсутствием аппетита.
Иногда указанное состояние может продолжаться около месяца. Когда больной находится в диспепсическом состоянии, то появляется рвотные позывы, пропадает аппетит, резко худеет – вплоть до 8 кг за две недели. Если же наоборот постоянно хочется есть, голод не утоляется, то стоит провериться на наличие сахарного диабета.
Каким образом можно выявить данное заболевание
Для того чтобы выявить данное заболевание можно сделать анализ крови, а также использовать инструментальные методы исследования. Это покажет, в каком состоянии находится слизистая оболочка.
После сдачи анализов можно увидеть отклонены ли от нормы показатели лейкоцитоза, увеличено ли СОЭ, какой уровень трипсина и антитрипсина в крови, а также амилазы и липазы. Если начинает развиваться сахарный диабет, то на это укажет глюкозурия, а также повышение сахара (гипергликемия):
- Наиболее верным вариантом исследования выступает УЗИ. Когда будет присутствовать воспаление, то размер поджелудочной железы будет больше необходимого;
- Степень фиброза можно узнать, пройдя исследование при помощи компьютерной томографии;
рентгенография покажет кальцинаты.
Лечение панкреатита
Спазмолитики помогут избавиться от боли.
Когда воспаление выявлено, необходимо уменьшить активность ферментов. Также нужно исключить боли.
Для этого человеку необходимо пройти голодание на протяжении трех дней. Помимо этого необходимо пропить антациды, а также анальгетики и спазмолитики.
Кроме этого врач назначит для налаживания панкреатической секреции ферментсодержащие препараты. Но их можно применять после того, как будут исключены острые проявления болезни.
Если присутствуют диспепсические расстройства, то пациенту необходимо возместить количество жидкости при помощи введения в вену лекарственных растворов, которые может назначить лишь соответствующий врач.
Рацион
После того, как человек будет воздерживаться от принятия пищи в течении трех дней, необходимо еще в течении месяца соблюдать строжайшую диету. Нельзя употреблять продукты, что могут раздражать слизистую оболочку органов ЖКТ:
- Принятие пищи должно быть мелкими порциями до 8 раз за день. Еду необходимо перетирать, отваривать либо на пару готовить. Таким образом, органы ЖКТ не будут подвергаться раздражительному воздействию;
- В пищу лучше принимать белковые продукты. Это говядина, нежирная рыба, а также нежирные молочные продукты. Необходимо также смотреть какие напитки принимаются в пищу. Исключить полностью газированную воду, а также различные магазинные напитки. Наилучшим вариантом будет замена данных напитков натуральными отварами растений;
- Нельзя принимать в пищу наваристые бульоны, продукты с добавлением уксуса, сладкие продукты, выпечку, жирные блюда.
Дополнять свой рацион такими продуктами стоит очень осторожно, по одному. При этом необходимо четко смотреть, как на них реагирует организм.
Лечение заболевания, используя народные методы

Отвары трав можно использовать для лечения панкреатита.
Кроме воздержания от пищи в виде голодания, можно лечить данное заболевание при помощи отваров различных трав, которые приготовлены в домашних условиях.
Они содержат лишь натуральные элементы, которые берутся из растений, при этом в таком отваре полностью отсутствуют различные химические добавки, которые также в определенной мере негативно могут сказаться на всем организме. К рецептам таких отваров относятся следующие:
- Взять чайную ложку чистотела, а также сухих кукурузных рылец, добавить корень одуванчика, горца птичьего, а также семян аниса и соцветий трехцветной фиалки. Все это необходимо хорошо перемешать, после чего разбавить водой. Потом довести до кипения. После этого необходимо остудить данный отвар, потом процедить его через сито. Принимать в пищу 30% отвара после окончания принятия пищи. Принимать данный отвар необходимо до тех пор, пока не пройдет воспаление. Выпивая данную смесь можно помочь наладить свои функции поджелудочной железе.
- Взять три свежих листа золотого уса. Перетереть их в мелкую кашицу и добавить воды. Поставить на огонь и проварить на протяжении 10–15 минут. После того, как остынет данная смесь, ее необходимо процедить через сито мелкое. Когда указанный отвар полностью готов, его необходимо выпивать по 1 столовой ложке, постепенно увеличивая дозировку.
Стоит отметить, что лечение будет эффективным в том случае, если сразу применять комплексный подход. То есть, правильное питание, применение лекарственных препаратов, а также отваров поможет быстро восстановить деятельность органов ЖКТ.
Также необходимо помнить, что любое воспаление, что связано с органами желудочно-кишечного тракта может существенно изменить качество жизни. Поэтому своевременное лечение поможет восстановить работоспособность указанных органов.
Острый Панкреатит. Причины, симптомы, современная диагностика, лечение и диета
Панкреатит представляет собой воспалительное заболевание поджелудочной железы, которое может протекать как в хронической, так и в острой форме. При этом острый панкреатит отличается по своему течению, клиническим проявлениям и прогнозу от хронического. Данный недуг является довольно распространенным среди населения, и его частота составляет примерно 40 случаев на сто тысяч населения.
Острый панкреатит возникает, когда факторы, задействованные в поддержании нормальной работы клеток и структур поджелудочной железы, внезапно перевешиваются агрессивными факторами различной природы.
Основным фактором агрессии при развитии острого панкреатита выступают пищеварительные ферменты, продуцируемые самой поджелудочной железой. При достаточной концентрации данные ферменты способны самостоятельно активироваться, что в итоге приводит к саморазрушению железы (поэтому в основе лечения лежат мероприятия, направленные на снижение продукции поджелудочных ферментов).
Выделяют следующие возможные причины острого панкреатита:
•Употребление алкоголя. Употребление алкоголя рассматривается как одна из основных причин возникновения острого панкреатита, которая встречается не менее чем в 35% случаев. При этом количество алкоголя, выпитого накануне возникновения острой воспалительной реакции, может значительно разниться у различных людей и быть достаточно небольшим. Возникает панкреатит из-за того, что под действием этилового спирта увеличивается проницаемость внутренних протоков поджелудочной железы, что позволяет крайне агрессивным ферментам достигать тканей с развитием повреждения клеток. Кроме того, алкоголь увеличивает концентрацию белков в составе поджелудочного сока, благодаря чему формируются протеиновые пробки в небольших протоках, что значительно затрудняет отток секрета.
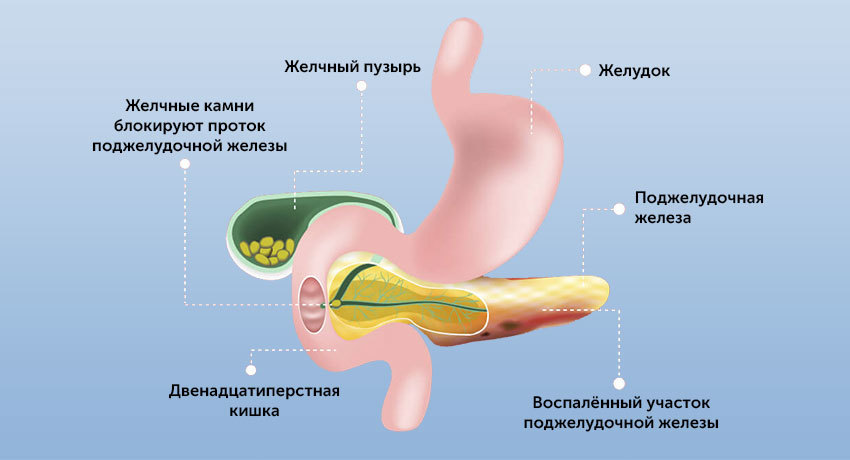
•Камни в желчных протоках. Желчнокаменная болезнь является одной из наиболее распространенных причин возникновения острого панкреатита. При данном недуге из-за смещения равновесия при образовании желчи в желчном пузыре могут образовываться и скапливаться различных размеров конкременты (камни). Миграция данных камней по желчным протокам может вызвать их закупорку с застоем желчи и развитием, так называемой, механической желтухи. Однако при миграции камней в область общего протока для желчевыводящих путей и для поджелудочной железы может возникнуть также и острый панкреатит. Развитие острой воспалительной реакции в данном случае связано с повышением давления в протоках поджелудочной железы и накоплением ферментов, которые активируются и начинают оказывать агрессивное воздействие на клетки органа.
•Травмы. Закрытые и открытые травмы брюшной полости способны вызвать значительное повышение уровня ферментов поджелудочной железы в крови за счет развития острой воспалительной реакции, которая возникает на фоне повреждения как клеточных структур железы, так и ее протоков.
•Ретроградная холангиопанкреатография. Ретроградная холангиопанкреатография (РХПГ) представляет собой малоинвазивную процедуру, в ходе которой при помощи гибкого эндоскопа (трубка, оснащенная осветительными приборами, с помощью которой можно выполнять ряд манипуляций) производится извлечение камней из желчных протоков. Так как отверстие, через которое в двенадцатиперстную кишку попадает желчь, является общим и для поджелудочной железы, его повреждение или отек могут стать причиной развития острой воспалительной реакции.
•Употребление ряда лекарственных препаратов. Панкреатит, спровоцированный лекарственными препаратами, возникает достаточно редко, даже среди населения, принимающего потенциально токсичные препараты. В большинстве случаев данный недуг протекает в легкой форме.
Редкими причинами возникновения панкреатита являются следующие патологии:
•чрезмерно повышенный уровень кальция в крови;
•различные нарушения в структуре поджелудочной железы;
•чрезмерно высокий уровень триглицеридов в крови;
Для острого панкреатита характерна выраженная клиническая картина с бурным началом и значительным дискомфортом. В основе симптоматики лежит сильная боль, которая, однако, сопровождается и другими признаками. Следует отметить, что несмотря на довольно характерную клиническую картину, для подтверждения диагноза необходимы дополнительные обследования или консультация опытного специалиста.
Для острого панкреатита характерны следующие симптомы:
•Боль. Боль обычно высокой интенсивности, располагается в верхней части живота, иногда с некоторым акцентом в левую или правую часть. Зачастую боль является опоясывающей. В некоторых случаях боли уменьшаются в положении на спине. Длительность болей различная, но обычно – более одного дня.
•Тошнота и рвота. Тошнота и рвота могут сопровождаться полным отсутствием аппетита. В некоторых случаях возникает диарея.
•Жар и учащенное сердцебиение. Встречаются более чем в половине случаев. Могут сопровождаться снижением артериального давления с развитием соответствующей симптоматики (снижение продукции мочи, головокружения, слабость).
Лечение острого панкреатита основывается на восполнении потерянных жидкостей и стабилизации водно-электролитного баланса, а также на сбалансированной энергетической поддержке. Для снижения продукции ферментов поджелудочной железы обычное питание исключается. В некоторых случаях назначаются антибиотики (как для лечения, так и для профилактики). При необходимости прибегают к хирургическому вмешательству.
Каковы симптомы острого панкреатита?
Острый панкреатит является серьезным заболеванием поджелудочной железы, при котором ткани органа воспаляются, и происходит их повреждение за счет пищеварительных ферментов, продуцируемых самой железой. Данный недуг сопровождается рядом выраженных симптомов, которые развиваются достаточно быстро.
Острый панкреатит проявляется следующими симптомами:
•Боль в животе. Боль в животе при остром панкреатите является доминирующим симптомом, который причиняет наибольший дискомфорт больному. Боль обычно тупая, ноющая и продолжительная. Обычно боль возникает внезапно и постепенно усиливается в интенсивности, пока не достигнет своего максимума. В большинстве случаев боль локализуется в верхней средней части живота, однако в некоторых ситуациях она может сильнее ощущаться с левой или правой стороны (в зависимости от зоны поджелудочной железы, подвергшейся наибольшему повреждению). Боль распространяется назад, на поясничную область в виде пояса. Обычно болевое ощущение усиливается при физической нагрузке и уменьшается в покое и в положении на спине. Продолжительность данного симптома может быть различной в зависимости от течения заболевания, но в большинстве случаев составляет более одного дня.
•Тошнота и рвота. Тошнота и рвота возникают в большинстве случаев. При этом тошнота не связана с приемом пищи, а рвота не приносит значительного облегчения. В некоторых случаях возникает расстройство стула по типу диареи.
•Жар. Возникновение жара связано с выбросом в кровь биологически активных веществ, которые формируются в месте развития воспалительной реакции. Повышенная температура встречается более чем у двух третей больных. Обычно лихорадка не превышает 38 градусов, однако при инфекционной природе панкреатита эта цифра может быть более высокой.
•Учащенное сердцебиение. Учащение сердцебиения связано с несколькими факторами. Во-первых, повышение температуры рефлекторно вызывает учащение сердцебиения в среднем на 10 ударов в минуту на каждый один градус выше нормы. Во-вторых, воздействие провоспалительных веществ на сердечно-сосудистую систему может вызвать непосредственное изменение в работе сердца. В-третьих, под действием как ферментов поджелудочной железы, выброшенных в кровь, так и некоторых других факторов, может возникнуть снижение артериального давления, что рефлекторно вызывает учащение пульса, так как это позволяет сохранять адекватное кровоснабжение внутренних органов даже на фоне сниженного давления.
•Напряжение мышц живота. Под действием ферментов поджелудочной железы может возникнуть раздражение листков брюшины (оболочка покрывающая большинство органов брюшной полости и ее стенки) с развитием рефлекторного защитного механизма, проявляющегося напряжением мышц передней брюшной стенки.
•Вздутие живота, отсутствие перистальтики. Раздражение брюшины и воздействие биологически активных веществ на кишечник вызывает нарушение его работы с уменьшением или полным устранением перистальтики (ритмичные сокращения кишечника, направленные на перемешивание и перемещение содержимого). В результате возникает вздутие живота (нет транзита газов), развивается запор. Из-за скопления токсичного содержимого кишечника может разиться синдром интоксикации.
•Нарушение дыхания. При остром панкреатите нередко отмечаются нарушения дыхательной функции, что связано с раздражением диафрагмы (основная дыхательная мышца) воспаленной поджелудочной железой, а также из-за скопления жидкости в плевральной полости.
Отдельно следует упомянуть о желчной колике, которая не является симптомом острого панкреатита, но нередко ему предшествует. Проявляется данная колика периодическими и сильными болями в правом подреберье, которые могут сопровождаться рвотой, тошнотой, вздутием живота. Кроме того, при миграции камней из желчного пузыря нередко возникает механическая желтуха, для которой характерно повышение температуры, боль в правом подреберье и пожелтение склер и кожных покровов. Данное состояние может спровоцировать панкреатит, так как небольшой камень в желчных протоках может закупорить и общий с ними проток поджелудочной железы.
Как лечить острый панкреатит?
Лечение острого панкреатита во многом зависит от тяжести заболевания. В большинстве случаев, при относительно легком и неосложненном течении болезни лечение проводится в терапевтических отделениях. При развитии неблагоприятной эволюции, развитии осложнении или панкреонекроза (отмирание тканей поджелудочной железы) больные поступают в отделения интенсивной терапии для проведения адекватного лечения.
В основе лечения острого панкреатита с неосложненным течением лежат следующие принципы:
•разгрузка поджелудочной железы;
•коррекция водно-электролитных нарушений;
•устранение первоначальной причины (если это возможно);
Снижение нагрузки на поджелудочную железу и уменьшение ее синтетической активности является крайне важным принципом по двум причинам. Во-первых, при снижении активности железы уменьшается продукция пищеварительных ферментов, которые оказывают неблагоприятное действие на ее ткани, расщепляя ее. Во-вторых, уменьшение нагрузки способствует более быстрой и полной регенерации поврежденных структур и клеток.
Снятие нагрузки с поджелудочной железы осуществляют следующими путями:
•Диета. Поступление пищи в желудок является одним из главных факторов, которые стимулируют внешнюю секрецию поджелудочной железы. Устранение этого путем прекращения питания (старый принцип лечения – голод, холод и покой) позволяет значительно снизить уровень пищеварительных ферментов. При необходимости продолжения энтерального питания (то есть питания с использованием желудочно-кишечного тракта) в область после двенадцатиперстной кишки может быть помещен специальный зонд, по которому могут подаваться особые питательные смеси.
•Лекарственные препараты. Некоторые лекарственные препараты (соматостатин, октреотид) оказывают подавляющее воздействие на клетки поджелудочной железы, уменьшая их секреторную активность.
Коррекция водно-электролитных нарушений проводится путем внутривенного вливания жидкостей. Состав жидкостей может быть различным и подбирается в зависимости от типа нарушения, а также от доминирующей симптоматики и общего состояния больного. Наиболее часто используется физиологический раствор, представляющий собой стерильный 0,9% раствор NaCl в воде. Данный препарат позволяет эффективно замещать потерянные объемы жидкости, а также восполняет ионы хлора, утраченные вместе с рвотными массами. Нередко используют раствор глюкозы, так как он позволяет восполнить энергетические потери организма (которые на фоне голода, повышенной температуры и общего недомогания значительно возрастают). При необходимости включаются и другие жидкости.
Вливание больших объемов внутривенных растворов позволяет уменьшить степень интоксикации, за счет «вымывания» токсинов из организма. Кроме того, данные жидкости стабилизируют кровообращение в крупных и мелких сосудах, улучшают работу внутренних органов. Основным показателем нормального водно-электролитного баланса является адекватная продукция мочи.
Энергетическая поддержка осуществляется путем внутривенного введения специальных препаратов, содержащих питательные частицы определенного состава и типа. Основным богатым энергией продуктом является раствор глюкозы. Однако при необходимости в рацион включают растворы аминокислот и эмульсии жиров. При первой возможности, когда функции поджелудочной железы стабилизируются, больные переводятся на обычное питание, которое является более естественным.
Первоначальная причина может быть устранена следующими мероприятиями:
•Применение антибиотиков. В некоторых случаях панкреатит вызывается инфекционными агентами, которые могут быть уничтожены корректно подобранными антибиотиками. Однако в большинстве случаев антибиотики назначают с целью профилактики инфекционных осложнений, которые могут развиться на фоне нарушенной функции кишечника.
•Ретроградная холангиопанкреатография. Ретроградная холангиопанкреатография является малоинвазивной процедурой (не связана с массивным повреждением тканей), в ходе которой с помощью специального инструмента удаляются камни или другие объекты, вызвавшие закупорку протока поджелудочной железы.
•Хирургическое вмешательство. В некоторых ситуациях для разрешения острого панкреатита или для устранения его первоначальной причины необходимо проведение хирургической операции. При этом проводятся как лапароскопические вмешательства (введение небольших манипуляторов через 3 маленьких разреза), так и лапаротомические (широкий разрез передней брюшной стенки). Выбор операционной техники зависит от типа поражения и степени воспаления поджелудочной железы. Если развились осложнения или возник панкреонекроз (отмирание тканей железы) необходим широкий доступ к поврежденным органам.
Симптоматическое лечение направлено на устранение болей и других беспокоящих пациента клинических проявлениях недуга. Мероприятия, составляющие основу данного лечения, не оказывают или оказывают крайне малое воздействие на сам воспалительный процесс в поджелудочной железе и не способствуют устранению первоначальной причины заболевания.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Температура при панкреатите: что делать?
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Лечение так то неплохое, адекватное. По узи несильно критично. Самое основное лечение при панкреатите. Холод, голод и покой. Там на первом фото курс более чем адекватный. Думаю вылечат не переживайте.

Здравствуйте,Андрей!
Конечно- постараемся помочь
Прикрнпите пожалуйста имеющуюся медицинскую документацию

Ну, не волнуйтесь!
Как я и предполагала- у Вашего супруга не острый панкреатит( тьфу,тьфу. ), а обострение хронисеского.
Назначения- соответсиютвующие
Расскажите пожалуйста подробно:
Как муж попал в больницу- в плановом порядкн или по скорой?
Дата госпитализации?
Какие сейчас жалобы?
Есть ли аппетит и ест ли вообще?
Елена, Приехали сами, не стали ждать скорую. ( Живем за городом) После принятия алкоголя ( до этого не пил более 2 лет) Была тупая, ноящая опояс. Боль.
Тошнота сильная. Не мог пить воду даже.
2 дня лежал дома. Потом в терапию положили. Сегодня 5 день в больнице присоединилась температура, живот твёрдый, увеличился. Боль есть ноющая обезболивают Кеторалом в уколах.
Стула нет 5 день. Сна тоже.
Давление 175/95 (((
Как не пропустить ухудшение?
Может КТ съездить сделать?
Анализы брали только раз при поступлении. Узи тоже только раз.
Елена, дата госпитализации 14.06
Пьёт воду только.
Не ест.

Понятно.
Ну, все не так страшно: по УЗИ изменения небольшие.
КТ сделать не помешает, но сросности нет
Прсмотрела назначения.
Они совершенно алекватные.
Но я бы немнго изменила:
Панкреатин бы щаменила на
Креон 25 000х 3 раза в день
Добавила бы дюфалак х 2 р в день утром и вечером, разводить в полстакане золодной воды
И кетролак не надо- он токсично вохдействует на поджелудочную железу
Тут обезболивающими выступают спазмолитикии- но шпа, платифиллин+ баралгин)
Далее- ть, пить и пить – мелкими глотками ( не воду ( ягодные несладкие морсы)- ставить банку рядом и постоянно отпивать мелкими глотками
Если не назначен голод- понемногу есть ( стол 1 дают в больнице)+ детское питание .
В целом- лечение назначено современное и правильное

Здравствуйте.
По результатам анализов и узи органов брюшной полости – обострение хронического панкреатита.
Лечение назначено абсолютно адекватное.

Ради, здравствуйте! Это анализы на момент поступления 4 дня назад.
А самочувствие стало хуже. Живот каменный. Стула нет. Сна тоже. И температура сегодня 37.4

Здравствуйте,Андрей!Вместо Ципрофлоксацина назначил бы Цефтриаксон 2,0 1 раз в/в 10 дней+Метронидазол 500мг*2 раза в сутки в/в 10-14дней.Инфузии с Магнезией при обострениях панкреатита обязательны.Необходимо сделать КТО ОБП(посмотреть есть ли отёк поджелудочной железы,нет ли там кисты с нагноением),ФГДС,Рентген ОГК.Для поджелудочной железы нужны инфузии 1-1,5 л/сутки.Не вижу НПВС в назначениях.По питанию тут понятно-строгая диета. Дообследуйте своего мужа и а/б поменять необходимо (Ципрофлоксацин не поможет)Будьте здоровы!

Здравствуйте !
В Вашей ситуации анализ № 1 определяющий наличие острого панкреатита и даже степень остроты , это АМИЛАЗА крови !
ВЫ прикрепили всё ,что можно было только не его ! Есть у Вас результат амилазы ?

Амилаза у Вас от 14.06. нормальная , но сегодня уже 17.06. !
Это динамика , и незначительное воспаление железы за несколько часов может стать значительным, вплоть до рецидива панкреонекроза , потому амилазу , так же как лейкоциты крови нужно определить ежедневно и в случае появления признаков обострения панкреатита перевести больного в хирургическое отделение , добавить к лечению препарат ИПП (например, КВАМАТЕЛ 20мг внутривенно капельно ), антибиотик (например ЦЕФТРИАКСОН), ингибитор протеаз (например, – КОНТРИКАЛ или ГОРДОКС ) !
Яков, Благодарю! Я поэтому и переживаю, и обращаюсь сюда ! Потому что в нашем маленьком городе ( очень сложно добиться действий) сегодня просила отпустить на платное КТ врач по телефону сказала не вижу необходимости. Завтра заберу его утром из терапии, съездим сдадим платно анализы.
Завтра скину сюда свежие

Сейчас пока достаточно следить за общим состоянием (отсутствие рвоты , это хорошо !), за состоянием живота при пальпации , за количеством лейкоцитов (в приложенном Вами результате лейкоцитоз имеется , – 11, с небольшим , но это не угрожающий) и за уровнем амилазы и реагировать в зависимости от результатов перечисленного !
Яков, здравствуйте!
Сегодня пришёл результат амелаза 107
Фгдс сделали умеренная атрофия слизистой желудка. Результаты прилагаю.
Температура 37.2


Здравствуйте, Андрей !
Сначала по ФГДС .
Обращают на себя внимания 2 момента :
– расширение вен нижней трети пищевода;
– незначительные явления атрофического гастрита антрального отдела желудка !
По поводу вен пищевода можно смело сказать ,что это результат проблем ,связанных с печенью , возможно начальные проявления цирроза печени ! Так что , если у Вас имеются проблемы с печенью по причине алкоголя , то нужно прекращать это дело , иначе разовьётся цирроз вены могут расшириться ещё более и стать причиной обильного кровотечения с неблагоприятным исходом !
К счастью результаты Ваших анализов на удивление хороши (АЛТ, АСТ, амилаза в пределах нормы ), что означает , что изменения в печени не запущенные , в начальной стадии и консервативное лечение должен дать хороший эффект ! Судя по уровню амилазы , значимого воспаления панкреатита нет !
Нужно продолжить консервативное лечение и узнать у доктора проводившего ФГДС был ли проведен анализ на хеликобактер ,и в зависимости от этого назначить лечение от гастрита !
Острый панкреатит: особенности течения болезни, диета и лечение
Острый панкреатит — это воспаление тканей поджелудочной железы, одним из главных признаков которого является острая боль в животе 1 . Это достаточно тяжелое заболевание, которое требует обращения к врачу и безотлагательного лечения.
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Симптомы острого панкреатита зависят от того, в какой форме – легкой или тяжелой – протекает заболевание. Панкреатит легкой формы сопровождается умеренной болью и невысоким риском развития осложнений. Тяжелая форма воспаления чревата гибелью тканей поджелудочной железы, что может привести к формированию абсцессов и развитию гнойного панкреатита 1 .
Основные симптомы острого панкреатита 1 :
- тошнота и рвота, в рвотных массах иногда присутствует желчь;
- выраженная боль в левом подреберье;
- высокая температура;
- жидкий стул;
- скачки артериального давления;
- вздутие живота, тяжесть;
- появление кровоизлияний в пупочной области.
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
- переедание, злоупотребление жирными продуктами, остротами;
- желчнокаменная болезнь;
- хирургические операции на поджелудочной железе и рядом расположенных органов;
- злоупотребление алкоголем;
- повреждения поджелудочной железы;
- обострение холецистита, гастродуоденита, гепатита и других воспалительных процессов пищеварительной системы;
- прием лекарственных препаратов, которые могут оказывать токсическое действие на ткани поджелудочной железы.
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
- лабораторные исследования мочи, крови, кала;
- УЗИ органов брюшной полости;
- КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) поджелудочной железы;
- лапароскопию – мини-операцию, подразумевающую небольшие хирургические надрезы для точной диагностики болезни;
- ангиографию – исследование кровеносных сосудов.
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
- анальгетиков;
- миотропных спазмолитиков;
- антибиотиков для профилактики присоединения вторичной инфекции.
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.

Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Обеспечить качественное переваривание пищи и всасывание питательных веществ, помогает препарат Креон ® – современный ферментный препарат, выпускающийся в форме капсул. Каждая капсула лекарства содержит сотни маленьких частиц – минимикросфер, содержащих в составе натуральный панкреатин. Такая форма обеспечивает оптимальный эффект: желатиновая оболочка быстро растворяется в желудке 2 , а минимикросферы перемешиваются с едой и способствуют её эффективному расщеплению и оптимальному усвоению питательных веществ, витаминов и микроэлементов.
Креон ® может применяться не только при снижении работы самой поджелудочной железы, но и при различных заболеваниях ЖКТ, связанных с нехваткой ферментов. Ферментная недостаточность может возникать на фоне заболеваний желчевыводящей системы, пищевых инфекций и аллергии, хронического дуоденита, а также в других случаях. Креон ® следует принимать во время или сразу после приема пищи 2 . Если есть трудности с проглатыванием, содержимое капсулы можно добавить в напиток или любую мягкую кислую пищу (йогурт, фруктовое пюре).
Дозировку и курс терапии, как правило, определяет врач. В соответствии с российскими рекомендациями по лечению ферментной недостаточности оптимальной стартовой дозировкой для качественного лечения является 25000 ЕД, но может быть и больше 3 . Бояться большой цифры не стоит. Поджелудочная железа человека, ответственная за выработку ферментов, выделяет до 720 000 единиц липазы при каждом приеме пищи 4 . Поэтому препарат Креон ® лишь поддерживает собственное пищеварение, помогая справляться с неприятными симптомами. Подробнее о препарате можно узнать здесь.
Острый панкреатит с госпитализацией
Воспаление поджелудочной железы называется панкреатитом, острым или хроническим.


Поджелудочная железа — орган небольших размеров, но она играет большую роль, как в пищеварении, так и в гормональной регуляции.
Панкреатический сок содержит ферменты, необходимые для переваривания жиров и белков. Он поступает в кишку, где смешивается с желчью.
Отдельные группы клеток поджелудочной железы, называемые островками Лангерганса, вырабатывают инсулин, который необходим для утилизации глюкозы крови. При нарушении их работы развивается сахарный диабет.
Таким образом, воспаление поджелудочной железы представляет опасность как для пищеварительной, так и для эндокринной системы организма.
Острый панкреатит требует срочной госпитализации и экстренного лечения. В противном случае он может привести к инвалидности или даже смерти человека. Поэтому важно знать признаки, при которых нужно немедленно вызвать скорую помощь.
Большое значение имеет то, как быстро начнется хирургическое лечение. Счет может идти на часы или даже на минуты.
Врачи отделения реанимации и интенсивной терапии, хирургического отделения международной клиники Медика24 имеют большой опыт оказания экстренной помощи и срочного лечения острого панкреатита.
Госпитализация в нашу клинику возможна обычной каретой скорой помощи или реанимобилем, в зависимости от состояния больного.
Консервативное и хирургическое лечение острого панкреатита в нашей клинике позволяет купировать осложнения или избежать их.
Почему возникает болезнь?
Острый панкреатит занимает третье место среди болезней ЖКТ, требующих экстренной госпитализации и неотложного хирургического лечения (после аппендицита и холецистита). Этим заболеванием чаще страдают мужчины.
Он имеет два пика заболеваемости. Первый приходится на 40 лет, второй — на 70 лет. Первый связан с употреблением алкоголя, второй (билиарный) — с желчекаменной болезнью.
Непосредственные причины развития острого панкреатита бывают разными, но суть заболевания во всех случаях одна — это самопереваривание поджелудочной железы.
Этот орган вырабатывает сильные ферменты, которые выводятся в кишку в «недозревшем» виде. В кишке и тонком кишечнике они дозревают, входят в полную силу и активно переваривают жиры и белки.
Это защитный механизм, созданный природой для сохранения поджелудочной железы. В силу разных факторов он блокируется.
Это может быть ранняя активизация и преждевременное созревание ферментов, когда они становятся агрессивными до того, как покинут место своего образования.
Или это может быть блокировка панкреатического сока при желчекаменной болезни, дискинезии желчевыводящих путей (билиарный панкреатит). В этом случае желчь поступает в кишку в виде резких выбросов. Это может стать причиной обратного заброса панкреатического сока и самопереваривания поджелудочной железы.
Застой или ранняя активация ферментов приводит к тому, что поджелудочная железа начинает переваривать сама себя.
Самопереваривание поджелудочной железы вызывает воспаление, некроз тканей и разрушение островков Лангерганса (это может стать причиной развития сахарного диабета).
До тех пор, пока воспалительный процесс развивается без присоединения инфекции, он остается асептическим. С присоединением инфекции ситуация резко усугубляется. Заболевание переходит в гнойную форму.
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
В 40% случаев острый панкреатит бывает связан с алкоголизмом, в 20% случаев — с болезнями желчевыводящих путей (желчекаменной болезнью, холециститом), в остальных 40% случаев — с другими причинами.


