Дефект межпредсердной перегородки
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. У плода, как мы говорили выше, это отверстие (открытое овальное окно) не только есть, но и необходимо для нормального кровообращения. Сразу после рождения оно закрывается у подавляющего большинства людей. В некоторых случаях, однако, оно остается открытым, но люди и не подозревают об этом. Сброс через него настолько незначителен, что человек не только не чувствует, что «с сердцем что-то не то», но и спокойно может дожить до глубокой старости. (Интересно, что благодаря возможностям УЗИ этот дефект в межпредсердной перегородке хорошо виден, и в последние годы появились статьи, которые показывают, что среди таких взрослых и здоровых людей, которых нельзя причислить к больным с врожденным пороком сердца, существенно выше число страдающих мигренями — тяжелыми головными болями. Эти данные, однако, еще предстоит доказать).
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети, в 2/3 случаев девочки, растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Физических нагрузок они стараются по возможности избегать, что в семье могут объяснить их природной ленью и нежеланием себя утомлять.
Жалобы на сердце могут и, как правило, появляются в отроческом возрасте, и нередко — после 20 лет. Обычно это жалобы на «перебои» сердечного ритма, который человек ощущает. Со временем они становятся чаще, а иногда приводят к тому, что больной становится уже неспособным к нормальным, обычным физическим нагрузкам. Это происходит не всегда: Г.Э. Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил.
Иногда дефект межпредсердной перегородки может сочетаться с неправильным, аномальным впадением одной или двух легочных вен в правое предсердие вместо левого. Клинически это никак себя не проявляет, и является находкой при обследовании ребенка с большим дефектом. Операцию это не усложняет: просто заплата — больше и делается в виде тоннеля в полости правого предсердия, направляющего окисленную в легких кровь в левые отделы сердца.
Сегодня, кроме хирургической операции в некоторых случаях можно безопасно закрыть дефект с помощью рентгенохирургической техники. Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект.
Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Конечно, при их наличии этот метод менее травматичен, чем операция на открытом сердце. Больной выписывается через 2-3 дня. Однако он не всегда выполним: например, при наличие аномального дренажа вен.
Сегодня оба способа широко применяются, а результаты – отличные. В любом случае вмешательство носит элективный, не срочный характер. Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.
Все о дефекте межпредсердной перегородки у новорожденных и взрослых
Ко мне в кабинет вбежали испуганные родители двухлетней девочки: «Мы знаем, что у нашей Дашеньки открытое овальное окно, а врач на УЗИ сказал, что у нас ДМПП! Разве это не одно и то же?» Попробуем разобраться, что такое дефект межпредсердной перегородки у детей, чем и когда он опасен.
Что это такое
Перегородка между предсердиями – структура особая. Для нормального кровоснабжения всех органов плода необходимо, чтобы кровь в предсердиях смешивалась до самого момента рождения, поэтому в стенке между ними должно быть отверстие. Образование межпредсердной перегородки проходит несколько этапов:
- Вначале от верхней стенки к атриовентрикулярному каналу растет первичная преграда, но еще до того, как она полностью достигнет «конца пути», в ней открываются мелкие отверстия, которые по мере роста сливаются. У плода вновь появляется сообщение между предсердиями (вторичное).
- Чуть правее первичной перегородки, вдоль нее, у эмбриона начинает расти еще одна – вторичная. Вогнутый край этой дополнительной преграды не смыкается, а оставляет в центре отверстие (именно его специалисты называют овальным окном). Тонкая первичная перегородка образует его заслонку – своеобразный клапан.
- В формировании межпредсердной преграды принимают участие и эндокардиальные валики, которые также частично создают межжелудочковую перегородку, трехстворчатый и митральный клапаны.
Международная классификация болезней 10 пересмотра (МКБ-10) все анатомические нарушения межпредсердной перегородки объединяет единым шифром – Q 21.1. Но клиницисты разделяют три типа отверстий:
- Незаращение овального окна (ostium secundum) – располагается в центральной части. Возникает, когда вторичная заслонка полностью не может прикрыть это отверстие.
- Дефект венозного синуса (sinus venosus) – в задней части перегородки, в непосредственной близости от верхней и нижней полых вен. При таком типе порока тканей достаточно, просто они располагаются «неправильно» – так, что не могут перекрыть сообщение между предсердиями.
- Дефект на передней стенке перегородки (ostium primum).
В норме каждый из нас рождается с открытым овальным окном, но в первые минуты жизни, с началом дыхания и включения двух кругов кровообращения, в левом предсердии усиливается давление, благодаря чему клапан заслонки плотно прижимается и прикрывает это отверстие.

Постепенно, с трех месяцев до двух лет, клапан срастается с подлежащей тканью, полностью закрывая овальное окно. «Прирастание» может затянуться и до пяти лет, а иногда отверстие вовсе не «зарастает». Если оно маленькое, нарушения гемодинамики не наблюдается, то такой человек способен прожить всю жизнь, не имея жалоб. Встречаются и так называемые комбинированные пороки, когда дефект в стенке между предсердиями сочетается с другими изменениями структуры сердца.
Небольшие «овальные окна» относят к малым сердечным аномалиям и рассматривают как вариант нормы. Открытое овальное окно – один из типов дефектов в межпредсердной перегородке. Но обычно, употребляя этот термин, врачи подразумевают отверстие в центральной части малых размеров и без нарушений гемодинамики. Отдельные авторы не считают данную аномалию ДМПП (дефектом межпредсердной перегородки), поясняя свою точку зрения тем, что она не является нарушением эмбриогенеза.

ДМПП у взрослых
Ребенок с таким «особенным» сердцем вырастет, абсолютно не испытывая проблем со здоровьем. Врожденный дефект межпредсердной перегородки у взрослых может проявиться нарушением сердечного ритма после различных заболеваний. Кроме того, ДМПП часто выступает как фактор риска образования венозных тромбов, что в свою очередь может спровоцировать острое коронарное событие (инфаркт либо инсульт).
Беременность создает дополнительную нагрузку на все органы и системы, поэтому если у женщины ДМПП, следует тщательно подготовиться к предстоящему зачатию. Наблюдаться будущая мама с любыми врожденными сердечными аномалиями должна совместно гинекологом и специалистом по кардиологии.
Почему возникает дефект
Если у Вашего ребенка диагностирована любая внутриутробная аномалия развития, Вы непременно зададите врачу вопрос – почему это случилось именно с моим малышом? Причинами, вызывающими нарушение формирования сердечных камер и соединений у плода, могут быть:
- генетическая предрасположенность;
- внутриутробная инфекция;
- воздействие некоторых лекарственных препаратов;
- ионизирующее излучение;
- токсические вещества, поступающие в организм беременной с пищей и воздухом;
- вредные привычки родителей.
Патофизиологические изменения
Если отверстие в стенке между предсердиями значительных размеров, то в них происходит смешивание артериального и венозного потоков. Так как давление в левой половине сердца сильнее, часть крови «сбрасывается» через дефект в правое предсердие (шунт «слева направо»), «вынуждая» последнее работать с чрезмерной нагрузкой. Следовательно, правый желудочек тоже получает больший объем крови и «перегружается».
Если своевременно не устранить обширный дефект, могут возникнуть повышение давления в малом круге кровообращения (легочная гипертензия), нарушения сердечного ритма по типу суправентрикулярных аритмий, фибрилляции, трепетания предсердий. С усугублением процесса правый желудочек перестает справляться с нагрузкой, давление в нем начинает расти, в результате чего возникает синдром Эйзенменгера («обратный сброс» крови, справа налево).
Как определить болезнь
Диагноз «приходит» к каждому по-разному. Вы можете, еще нося под сердцем малыша, узнать об имеющейся у него патологии, либо неонатолог сразу после рождения сообщит вам про вторичный дефект межпредсердной перегородки у новорожденного, а иногда бывает, что подростка вдруг начинают беспокоить неприятные ощущения в области грудной клетки, и обследование выявляет ДМПП.
Симптомы и признаки
Я ни в коем случае не призываю «искать болезни» у ребенка. Лишь хочу напомнить, что своевременная диагностика и коррекция нарушений позволят малышу сохранить здоровье, обеспечить полноценную работоспособность, качество жизни, избежать инвалидности. Советую обратиться к педиатру, если Вы вдруг заметите следующие симптомы у ребенка:
- чрезмерную усталость;
- одышку после физической нагрузки;
- жалобы на учащение сердцебиения;
- бледность или цианоз (синеватый оттенок кожи).
Дошкольник не всегда способен точно описать свое состояние. Вы можете обнаружить, что малыш чаще присаживается отдохнуть, чем другие дети, чаще простужается. А банальная вирусная инфекция у него вдруг осложняется пневмонией. «Перебои в сердце» при латентном течении ДМПП обычно проявляются в подростковом возрасте.
К счастью, обычно ДМПП характеризуется бессимптомным течением, ребенка ничего не тревожит, но если врачи диагностировали дефект межпредсердной перегородки, важно проходить профилактические медицинские обследования, чтобы не пропустить первые клинические признаки легочной гипертензии.
УЗИ-критерии
При аускультации, скорее всего, Ваш педиатр выявит систолический, реже – диастолический шум, расщепление второго тона. Но достаточно часто, даже при дефектах больших размеров, в случае ДМПП уловить ухом изменение мелодии сердца не всегда возможно.
«Клинические рекомендации по ведению детей с врожденными пороками сердца», утвержденные Ассоциацией сердечно-сосудистых хирургов России в 2013 г., как основной и наиболее информативный визуализирующий диагностический метод выделяют эхокардиографию.
Диагностические возможности УЗИ в случае ДМПП включают:
- Непосредственное определение дефекта, его размеров, формы, локализации. Благодаря двухмерному изображению осматривается вся межпредсердная перегородка. Отдельные авторы рекомендуют оценивать отверстие в трех проекциях.
- Увеличение размеров правого предсердия и желудочка.
- При цветном доплеровском картировании определение сброса через дефект крови слева направо, скорость кровотока.
- Выявление парадоксального характера движения межжелудочковой перегородки – наблюдается в случае отсутствия легочной гипертензии при сбросе крови слева направо. Если объем шунтированной крови невелик, а легочное систолическое давление высокое, данный симптом обычно не выявляется (часто в период новорожденности).
- Исключение других врожденных аномалий (комбинированного порока).
Детальная визуализация дефекта и изменений гемодинамики необходимы для определения дальнейшей тактики ведения пациента. Иногда Ваш кардиолог может направить ребенка повторно на эхокардиографию через какое-то время после первого обследования. Это нужно, чтобы уточнить, насколько имеющееся отверстие в межпредсердной перегородке влияет на функциональное состояние сердца и динамику кровообращения.
Дополнительные методы диагностики
Электрокардиографическое исследование не даст представления об анатомических аномалиях главного насоса организма. На ЭКГ будут отражаться изменения, характеризующие гипертрофию правых отделов сердца и нарушения ритма:
- отклонение электрической оси вправо;
- блокада ножки пучка Гиса;
- аномальная ось зубца Р.
На рентгенографии органов грудной клетки специалист увидит увеличение правого предсердия и желудочка, выбухание дуги легочной артерии, усиление легочного рисунка. Иногда требуется магнитно-резонанстная томография. Дополнительные методы исследования помогают оценить, насколько отверстие в межпредсердной перегородке влияет на деятельность сердца.
Лечение
Дефект межпредсердной перегородки у детей требует строго индивидуального подхода в выборе терапевтической тактики. Новорожденный с таким диагнозом подлежит систематическому врачебному наблюдению. Отверстие до 5 мм в диаметре при отсутствии перегрузки правых отделов сердца в лечении не нуждается. Лекарственные средства показаны:
- грудничкам с первыми признаками недостаточности кровообращения в предоперационном периоде;
- детям с необратимой легочной гипертензией, когда для операции уже «момент упущен».
Если отверстие на протяжении первого года жизни не имеет тенденции к зарастанию, а правый желудочек «не справляется» с нагрузкой, без хирургической коррекции не обойтись. Различают два подхода:
- Хирургический – прямое ушивание либо наложение заплаты.
- Чрескожное катетерное закрытие отверстия – устройство проводится в сердце через одну из крупных артерий.

К сожалению, не все виды ДМПП можно устранить минимальной инвазивной методикой. Согласно протоколу лечения, не подлежат закрытию с помощью катетера:
- дефекты венозного и венечного синусов;
- первичные дефекты ДМПП.
В послеоперационном периоде ребенку следует регулярно обследоваться у кардиолога, ежедневно измерять температуру тела, избегать контакта с инфекцией. В случае даже незначительных жалоб немедленно обращайтесь к своему врачу. Это поможет не допустить таких серьезных послеоперационных осложнений, как тромбоз и перикардиальный выпот.
Прогноз на выздоровление
Обычно прогноз данной врожденной аномалии благоприятный. Пациенты с открытым овальным окном ведут активный способ жизни. Если коррекция ДМПП больших размеров проведена вовремя, малыш не будет отличаться от здоровых детей. Главное – не допустить развития недостаточности кровообращения, когда сердце не выдержит нагрузки при операции, и кардиохирурги не смогут уже ничем помочь.
Можно ли заподозрить дефект в утробе
Примерно в 1/5 случаев рождения ребенка с ДМПП мама идет в роддом, уже зная о возможной патологии у малыша. Это позволяет родителям быть психологически готовым к предстоящим трудностям. Но качество антенатальной диагностики во многом зависит от опыта врача, его квалификации, наличия в клинике современного оборудования.
Гинеколог, наблюдающий Вас во время беременности, должен знать обо всех факторах риска рождения ребенка с внутриутробной патологией. Если Вы «в интересном положении» переболели краснухой, или у кого-то из родственников наблюдались врожденные аномалии сердца, следует обязательно известить своего врача. Вероятно, Вам понадобится пройти дополнительное ультразвуковое обследование.
Неблагоприятные последствия любого врожденного порока развития всегда сопряжены с «упущенным временем» – поздней диагностикой, непроведением своевременной оперативной коррекции. Сегодня медицина позволяет сохранить жизнь и здоровье малышу даже при значительных дефектах межпредсердной перегородки.
Для подготовки материала использовались следующие источники информации.
Дефект межпредсердной перегородки у взрослых

Что такое дефект межпредсердной перегородки?
В нормальном сердце правые и левые отделы разделены между собой тонкой стенкой, так называемой перегородкой. Дефект межпредсердной перегородки это отверстие между камерами сердца – левым и правым предсердиями (Рис 1). Давление в левых отделах сердца в норме выше, чем правых. Кровь из левого предсердия попадает в правое передсердие, затем в правый желудочек и легочную артерию, вызывая растяжение и перегрузку этих отделов сердца. Это в свою очередь приводит к ряду неприятных проблем.
Естественное течение порока. Или к чему приведет дефект межпредсердной перегородки?
Перегруженные кровью правый желудочек и правое предсердие увеличиваются в размерах, что приводит к нарушению работы сердца, развитию сердечной недостаточности и различных аритмий. Порок проявляется отдышкой, постоянным чувством усталости, а в запущенных случаях – отеками и ощущением перебоев в работе сердца. Перегрузка кровью легочной артерии приводит к развитию частых бронхо-легочных заболеваний, а в запущенных случаях – к необратимым изменениям со стороны сосудов легких, их склерозу. В таких случаях закрытие дефекта межпредсердной перегородки противопоказано.
Что такое открытое овальное окно?
У некоторых здоровых людей есть небольшая щель между предсердиями, которая называется открытым овальным окном. Такая щель есть у плода в утробе матери и, как правило, закрывается она самостоятельно в первые несколько месяцев жизни. Открытое овальное окно не является пороком развития и не приводит к развитию тех симптомов, которые проявляются при дефекте межпредсердной перегородки. Довольно редко у взрослых людей открытое овальное окно может привести к развитию внезапной тромбоэмболии сосудов головного мозга (инсульту у лиц молодого возраста). Только в этом случае открытое овальное окно требует эндоваскулярного закрытия.
Лечение дефекта межпредсердной перегородки.
Показанием для выполнения операции является перегрузка и увеличение правых отделов сердца. Оптимальный возраст для операции при неосложненном течении – дошкольный. В случае большого дефекта межпредсердной перегородки, значительного сброса крови, при появлении и нарастании симптомов сердечной недостаточности операция должна быть выполнена вне зависимости от возраста пациента. На сегодняшний день существует два способа закрытия дефектов: эндоваскулярный способ и операция в условиях искусственного кровообращения (ушивание ДМПП или закрытие его заплатой).
Эндоваскулярное закрытие ДМПП
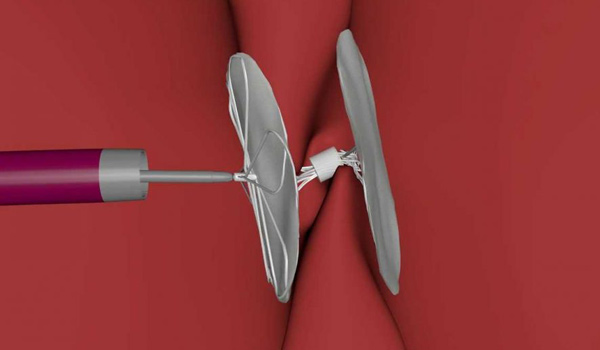
В последние два десятилетие появились устройства, позволяющие выполнить закрытие дефекта межпредсердной перегородки не прибегая к открытому вмешательству, требующему разреза, проведения искусственного кровообращения и длительной реабилитации. Для выполнения этой манипуляции было предложено большое количество специальных устройств – окклюдеров (Рис 2 – 4).
Рис 2 – Внешний вид окклюдера
Рис 3 – Окклюдер на системе доставки
Рис 4 – Окклюдер может растягиваться и деформироваться, но в сердце он примет нужную нам форму
Устройство представляет собой два диска из нитинола (сплав элементов титана и никеля, обладает эффектом памяти формы), заполненные тонкими нитями из дакрона (синтетический полимер). В сложенном состоянии окклюдер располагается в тоненькой трубочке – катетере (Рис 5 – 7).
Рис 5 – Окклюдер частично сложен в систему доставки (вид сзади)
Рис 6 – Окклюдер частично сложен в систему доставки (вид спереди)
Рис 7 – Окклюдер полностью сложен в систему доставки диаметром всего в 4 мм
Материалы, из которых сделан окклюдер полностью биосовместимые и гипоалергенные, не имеют магнитных свойств. Эндоваскулярное вмешательство выполняется в условиях рентгеноперационной. Перед проведением операции эндоваскулярного закрытия дефекта межпредсердной перегородки всем пациентам проводится транспищеводное ультразвуковое исследование сердца (УЗИ). Поскольку наше сердце располагается непосредсдвенно за пищеводом, транспищеводное УЗИ дает полную информацию об анатомии такого порока сердца.
Рис 8 – Транспищеводная ЭхоКГ
Рис 9 – Измерение размера дефекта по данным ЭхоКГ
Рис 10 – Измерение размера дефекта с помощью измерительного баллона, который заведен и раздут в отверстии между предсердиями. Размер перетяжки на баллоне соответствует размеру дефекта.
Рис 11 – Система доставки заведена в бедренную вену
Рис 12 – Дефект закрыт окклюдером (транспищеводная ЭхоКГ)
Только этот метод диагностики позволит точно определить показания и противопоказания к эндоваскулярному лечению (Рис 8). Транспищеводный датчик у большинства пациентов вызывает дискомфорт, поэтому операция закрытия дефекта межпредсердной перегородки окклюдером проводится под наркозом. Ни разреза грудной клетки, ни использования аппарата искусственного кровообращения при этом не требуется.
Размер дефекта измеряют по ЭхоКГ (Рис 9) или определяют с помощь измерительного баллона (Рис 10). Затем через прокол вены на бедре (Рис 11) окклюдер в «упакованном» виде, по ходу естественных сосудов вводится в полости сердца, под контролем рентгеноскопии и эхокардиографии устанавливается таким образом, что один из его дисков располагается в левом предсердии, другой – в правом предсердии. Дефект оказывается полностью закрыт заплаткой, которая исключает сброс крови из левого предсердия в правое(Рис 12).
2). Если окклюдер установлен правильно, катетер отсоединяется и извлекается наружу, если произошло смещение, окклюдер может быть снова втянут в доставляющий катетер и процесс установки повторится. Продолжительность вышеописанной процедуры, включая подготовку пациента – около часа. Через сутки после операции проводится контрольное обследование и пациента выписывают. После выписки пациент находится под наблюдением кардиохирурга, с периодичностью сначала в один, затем в три месяца выполняется эхокардиография для контроля положения окклюдера и герметичности межпредсердной перегородки. На сегодняшний день более чем у 90% пациентов дефект межпредсердной перегородки может быть устранен при помощи эндоваскулярной операции. В то же время имеются противопоказания. Это огромные дефекты без краев, что делает невозможным надежную фиксацию окклюдера, наличие у пациента других внутрисердечных аномалий (часто это бывает аномальный дренаж одной или нескольких легочных вен), требующих хирургической коррекции. Отсутствие аортального края или аневризма перегородки не являются противопоказаниями к эндоваскулярному лечению порока. Хочется отметить, что возможность закрытия дефекта окклюдером могут точно определить лишь опытный УЗИ-специалист или эндоваскулярный хирург после проведения транспищеводной ЭхоКГ. На данные обычной трансторакальной ЭхоКГ ориентироваться можно лишь условно.
Реабилитация после процедуры
Как правило, пациентов выписывают на следующий день после процедуры. На месте введения катетера в сосуд еще некоторое время должна оставаться стерильная повязка. Некоторое время после процедуры вы будете чувствовать дискомфорт в горле, обусловленный введением транспищеводного датчика. В течение 6 месяцев после операции вы будете принимать аспирин для профилактики тромбообразования и в случае простудных заболеваний проводить антибиотикопрофилактику инфекционного эндокардита. В течение одного месяца после процедуры необходимо будет ограничить физические нагрузки. Уже через 6 месяцев после операции окклюдер полностью покрывается собственными клеточками сердца – эндотелизируется. До этого времени пациентам стоит воздержаться от плановой вакцинации и планирования беременности. Спустя 6 месяцев наш пациент может вести привычный для него образ жизни – теперь он абсолютно здоров! У нас наибольший в Украине опыт по эндоваскулярному закрытию вторичного дефекта межпредсердной перегородки – более 350 операций. Мы имеем доступ к оборудованию для закрытия дефектов любых размеров. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.
Видео 1 – В этой красочной анимации Вы сможете увидеть, как закрывают дефект межпередсердной перегородки окклюдером.
Эндоваскулярная операция — закрытие ДМПП окклюдером
Дефект межпредсердной пререгородки (ДМПП) — самый часто встречающийся врожденный порок сердца у взрослых, находится на втором месте по частоте развития у детей.
Деление единого общего предсердия на две части, правую и левую, начинается уже к пятой неделе развития плода внутри утробы матери. В последующем начинает появляться межпредсердная перегородка, которая развивается из двух частей. Сначала — первичная перегородка, а затем — вторичная перегородка. Перегородки располагаются параллельно и плотно друг к другу. До рождения между предсердиями функционирует физиологическое сообщение — щель между первичной и вторичной перегородками, прикрытая гибкой створкой — это так называемое «овальное окно».
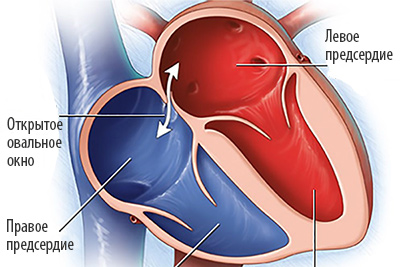
Овальное окно
Проходимость «овального окна» осуществляется вследствие того, что давление в правом предсердии выше и кровь из правого предсердия попадает в левое. Сообщение между предсердиями необходимо, так как у плода не функционируют легкие. После рождения, когда новорожденный начинает дышать, давление в правом предсердии падает и гибкая створка закрывает щель между предсердиями, это происходит в 70% случаев. В 30% «случаев овальное» окно остаётся открытым и в подавляющем большинстве случаев закрывается в течение двух лет после рождения. В редких случаях открытое «овальное окно» может сохраняться в течение всей жизни, обычно не влияет на работу сердца и крайне редко нуждается в закрытии.
Овальное окно и закрытие его с помощью окклюдера
Дефекты межпредсердной перегородки (ДМПП)
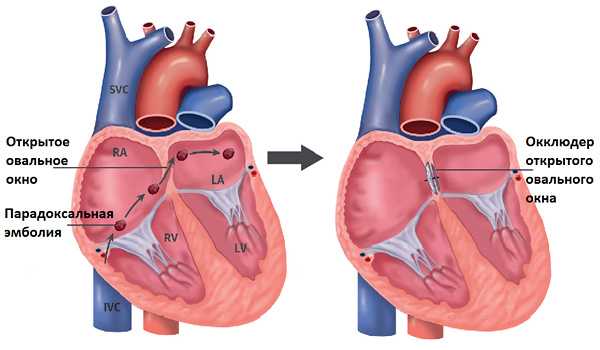
Недоразвитие межпредсердной перегородки может привести к образованию дефекта межпредсердной перегородки (ДМПП) — открытого отверстия между правым и левым предсердиями. В результате этого кровь из левого предсердия под более высоким давлением попадает в правое предсердие и далее в правый желудочек и легкие.
По расположению различают несколько видов дефектов межпредсердной перегородки:
- «Вторичный (центральный) ДМПП» является самым частым и встречается в 80% случаев.
- «Первичный ДМПП» встречается в 15% случаев.
- На остальные формы ДМПП приходится менее 5%.
Диаметр ДМПП варьируется от 3 мм. до 3 см. и более.
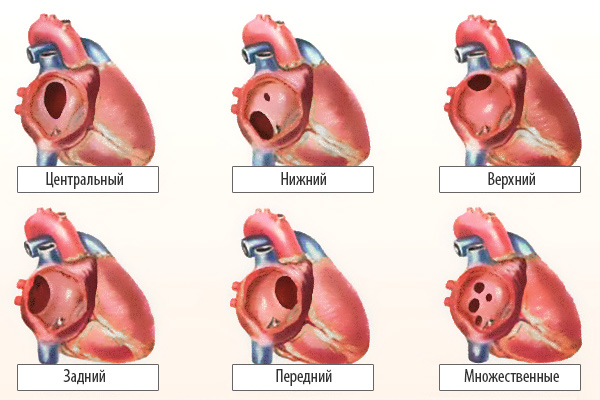
Варианты дефектов межпредсердной перегородки
80% дефектов у новорожденных закрываются к возрасту 18 месяцев. В 20% случаев дефект сохраняется, при этом показанием к закрытию ДМПП у детей является отверстие более 8 мм., наличие сердечной недостаточности, незаращение дефекта к возрасту 4 лет.
Зачастую дефект межпредсердной пререгородки протекает бессимптомно и не ограничивает жизнь человека на протяжении многих лет, вследствие чего остаётся не диагностированным. У 70% пациентов не выявленный в детстве ДМПП начинает проявляться в возрасте от 18 до 40 лет.
Проявлениями ДМПП со временем становятся:
- повышенная физическая утомляемость;
- появление одышки при повседневных нагрузках;
- пароксизмы учащенного неритмичного сердцебиения (суправентрикулярная тахикардия, трепетание и фибрилляция предсердий);
- повышенная частота инфекционных заболеваний дыхательной системы;
- отеки нижних конечностей.
Часто пациенты не подозревают о наличии у них ДМПП и диагноз устанавливается неожиданно при плановом выполнении ЭХО-КГ.
Целью закрытия дефекта межпредсердной пререгородки является снижение повышенной нагрузки на сердце и легкие, предотвращение сердечно-легочной недостаточности и последующих необратимых морфологических изменений тканей сердца и лёгких. Чем раньше ДМПП будет устранён, тем выше вероятность полного восстановления морфологии сердца и лёгких, и ниже вероятность развития осложнений из-за длительной их перегрузки.
Наилучшие результаты лечения проявляются при закрытии дефекта у пациентов до 25 лет. Операции проведённые у пациентов старше 40 лет улучшают качество жизни, увеличивают переносимость физических нагрузок, уменьшают проявления одышки. Однако, у данной возрастной группы в результате длительного наличия ДМПП часто развиваются нарушения ритма сердца в результате стойких изменений стенки предсердий: тахикардия, трепетание и фибрилляция предсердий. Таким пациентам после закрытия дефекта необходимо рассмотрение вопроса о выполнении радиочастотной аблации для восстановления нормального сердечного ритма.
Открытая операция на сердце для закрытия ДМПП
До недавнего времени единственным методом лечения ДМПП была так называемая открытая операция не сердце. При данной операции выполняется разрез грудной клетки, осуществляется доступ к сердцу, подключается аппарат искусственного кровообращения и дефект межпредсердной перегородки устраняется (ушивается) хирургически.
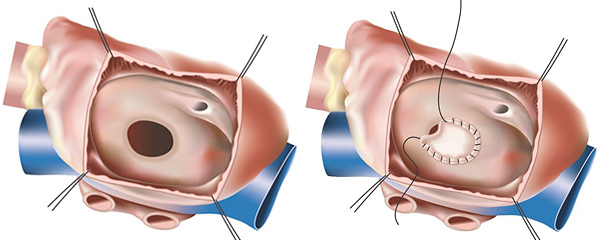
Открытая операция на сердце при ДМПП
Эндоваскулярный (внутрисосудистый) метод закрытия ДМПП
Схема имплантации
окклюдера
Эндоваскулярный (внутрисосудистый) метод закрытия дефекта межпредсердной пререгородки (ДМПП) начал развиваться с 1975 года. Устройство для эндоваскулярного закрытия дефекта получило название окклюдер . В последующие годы было испытано несколько поколений окклюдеров, но только с 2001 года устройства получили международное одобрение для использования в повседневной медицинской практике.
Современные окклюдеры обладают необходимыми качествами для использования:
- имеют легкую и удобную систему доставки непосредственно к дефекту,
- полностью выполняют отверстие дефекта,
- обладают способностью к репозиционированию и извлечению в сложных анатомических случаях.
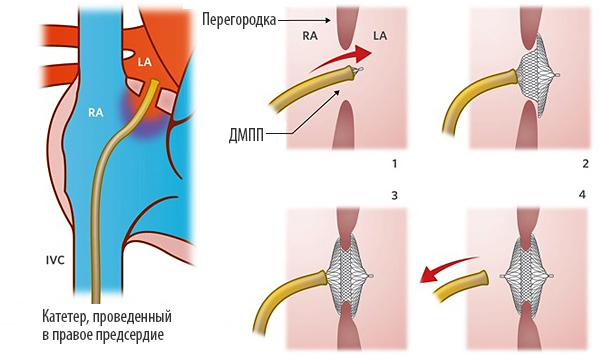
Этапы эндоваскулярной имплантации окклюдера ДМПП
В мировой медицинской практике эндоваскулярное закрытие ДМПП стало операцией выбора, то есть первоочерёдным и оптимальным методом лечения. Закрытие вторичного ДМПП с помощью эндоваскулярной технологии с использованием окклюдера возможно в 80% случаев. Возможность эндоваскулярного метода лечения определяется анатомо-морфологическими характеристиками дефекта.
- отсутствие разрезов и швов на теле;
- проведение операции через прокол бедренной вены;
- без наркоза, под местным обезболиванием;
- отсутствие длительной реабилитации после проведения операции;
- возможность вернуться к повседневной жизни через несколько дней после операции.
Для определения возможности выполнения операции эндоваскулярного закрытия ДМПП проводится трансторакальное Эхо-Кг и чреспищеводное Эхо-Кг .
После оценки показателей данных исследований принимается решение об анатомической и морфологичсекой возможности выполнения операции.
Источник: Крашонкин А.А. Кардиохирург ГВКГ им. Н.Н. Бурденко. На основании рекомендаций лечения врожденных пороков сердца у взрослых европейского общества кардиологов (ESC — European society of Cardiology)
Дефект межпредсердной перегородки: симптомы, диагностика, лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Дефект межпредсердной перегородки – это одно или несколько отверстий в межпредсердной перегородке, через которые происходит сброс крови слева направо, развивается легочная гипертензия и сердечная недостаточность. Симптомы и признаки включают непереносимость физических нагрузок, одышку, слабость и предсердные нарушения ритма. Часто выслушивается мягкий систолический шум во II-III межреберье слева от грудины. Диагноз ставят на основании эхокардиографии. Лечение дефекта межпредсердной перегородки заключается в хирургическом или через катетер закрытии дефекта. Профилактики эндокардита, как правило, не требуется.
Дефекты межпредсердной перегородки (ДМПП) составляют примерно 6-10 % в структуре врожденных пороков сердца. Большинство случаев изолированные и спорадические, однако некоторые являются частью генетического синдрома (например, мутации 5-й хромосомы, синдром Холта-Орама).
Дефект межпредсердной перегородки может быть классифицирован по локализации: вторичный дефект перегородки [дефект в области овального окна – в центральной (или средней) части межпредсердной перегородки], дефект венозного синуса (дефект в задней части перегородки, около устья верхней или нижней полой вены), или первичный дефект [дефект в передне-нижних отделах перегородки, является формой дефекта эндокардиального валика (атриовентрикулярная коммуникация)].

[1], [2], [3], [4], [5], [6], [7]
Что происходит при дефекте межпредсердной перегородки?
Дефект межпредсердной перегородки – порок, характеризующийся наличием сообщения между предсердиями, через которое происходит сброс крови слева направо и в отличие от межжелудочкового дефекта, под значительно меньшим градиентом давления. Давление в левом предсердии превышает таковое в правом на 8-10 мм рт.ст. дефекте межпредсердной перегородки в 2-3 раза чаще встречается у женщин, чем у мужчин. В зависимости от анатомической локализации дефекты межпредсердной перегородки делят на первичные (в нижнем отделе межпредсердной перегородки над АВ отверстиями) и вторичные (чаще центральные, так называемые дефекты овальной ямки). составляющие до 66%. В результате сброса крови возрастает перегрузка правых отделов, постепенно (медленнее, чем при дефекте межжелудочковой перегородки) прогрессирует сердечная недостаточность. Длительному отсутствию лёгочной гипертензии при дефекте межпредсердной перегородки способствуют несколько факторов: отсутствует непосредственное влияние на сосуды лёгких высокого давления левого желудочка (при дефекте межжелудочковой перегородки и открытом артериальном протоке последнее непосредственно передаётся на сосуды малого круга кровообращения), значительна растяжимость правых отделов сердца, проявляется резервная ёмкость сосудов малого круга кровообращения и их низкое сопротивление.
Для понимания гемодинамических изменений при дефекте межпредсердной перегородки (и других пороках) следует разобраться во внутрисердечной гемодинамике в норме. При дефекте межпредсердной перегородки сначала происходит левоправый сброс крови. Большая часть небольших дефектов межпредсердной перегородки спонтанно закрывается в течение первых лет жизни. Тем не менее при больших дефектах происходит перегрузка правого предсердия и желудочка объемом, повышается давление в легочной артерии, легочное сосудистое сопротивление, развивается гипертрофия правого желудочка. Позже может развиться фибрилляция предсердий. В конечном итоге повышение давления в правых отделах сердца может привести к двунаправленному сбросу крови и появлению цианоза (см. «Синдром Эйзенменгера»).
Симптомы дефекта межпредсердной перегородки
В большинстве случаев небольшой дефект межпредсердной перегородки протекают бессимптомно. Большинство детей с дефектом межпредсердной перегородки ведут нормальный образ жизни, некоторые даже занимаются спортом. Постепенно с возрастом выявляется большая утомляемость, одышка при физической нагрузке. Цианоза не бывает. При больших размерах дефекта могут отмечаться непереносимость физических нагрузок, одышка при напряжении, слабость и предсердные нарушения ритма, иногда ощущение сердцебиения. Прохождение микроэмболов из вен большого круга кровообращения через дефект межпредсердной перегородки (парадоксальная эмболизация), часто сочетающееся с аритмиями, может вести к тромбоэмболии сосудов головного мозга или других органов. Редко, если дефект межпредсердной перегородки не диагностируют вовремя, развивается синдром Эйзенменгера.
В анамнезе у больных с дефектом межпредсердной перегородки повторные бронхиты, изредка пневмонии. Нередко у детей первых месяцев и лет жизни отмечается тяжёлое течение порока с одышкой, тахикардией, отставанием в физическом развитии, гепатомегалией. После 2-3 лет самочувствие может улучшаться, признаки сердечной недостаточности исчезают.
При аускультации у детей во II-III межреберье слева обычно выслушивается систолический шум (или шум изгнания), градация которого по интенсивности составляет 2-3/6, расщепление II тона над легочной артерией (вверху слева по краю грудины). При значительном сбросе крови слева направо может выслушиваться диастолическии шум низкого тона (за счет увеличения тока крови на трикуспидальном клапане) по краю грудины внизу слева. Эти аускультативные данные могут отсутствовать у грудных детей, даже при наличии большого дефекта. Может отмечаться отчетливая эпигастральная пульсация (правого желудочка).
Диагностика дефекта межпредсердной перегородки
Диагноз предполагают на основании данных физикального обследования сердца, рентгенографии органов грудной клетки и ЭКГ, подтверждают при эхокардиографии с помощью цветной допплеркардиографии.
Катетеризация сердца обычно не требуется, если только не подозревают наличие сочетанных пороков сердца.
При клиническом осмотре сердечный горб обнаруживают в более старшем возрасте у детей с кардиомегалией, систолическое дрожание выявляют редко, его наличие свидетельствует о возможности сопутствующего порока (стеноз лёгочной артерии, дефект межжелудочковой перегородки). Верхушечный толчок ослабленный, неразлитой. Границы относительной сердечной тупости могут быть расширены в обе стороны, но за счёт правых отделов: левая граница – из-за смещения влево увеличенным правым желудочком левого, правая граница – за счёт правого предсердия.
Основной аускультативный признак, позволяющий заподозрить дефект межпредсердной перегородки, -систолический шум средней интенсивности, негрубый, без выраженной проводимости, с локализацией во втором-третьем межреберье слева у грудины, лучше выслушиваемый в ортостазе. Мнение о происхождении систолического шума едино: он связан с функциональным стенозом лёгочной артерии, возникающим из-за увеличения кровотока при неизменённом фиброзном кольце лёгочного клапана. По мере повышения давления в лёгочной артерии появляется и нарастает акцент II тона над лёгочной артерией.
С развитием относительной недостаточности трикуспидального клапана нарастает перегрузка предсердий, возможно появление нарушений сердечного ритма. На ЭКГ характерно отклонение электрической оси сердца вправо до +90. +120. Признаки перегрузки правого желудочка имеют неспецифический характер: неполная блокада правой ножки пуска Гиса в виде rSR в отведении V1. По мере увеличения давления в лёгочной артерии и перегрузки правого желудочка амплитуда зубца R нарастает. Обнаруживают и признаки перегрузки правого предсердия.
Данный порок не имеет специфических рентгенологических признаков. Выявляют усиление лёгочного рисунка. Изменение размеров сердца на рентгенограмме определяется величиной сброса. В косых проекциях видно, что сердце увеличено за счёт правых камер. При рентгенографии органов грудной клетки обнаруживают кардиомегалию с дилатацией правого предсердия и правого желудочка, расширение тени легочной артерии и усиление легочного рисунка.
Трансторакальная двухмерная ЭхоКГ позволяет непосредственно обнаружить перерыв эхосигнала в зоне межпредсердной перегородки. Диаметр дефекта межпредсердной перегородки, определённый эхокардиографически, практически всегда отличается от измеренного во время операции, что связано с растяжением сердца движущейся кровью (в период операции сердце расслаблено и опорожнено). Именно поэтому измерение фиксированных тканевых структур возможно произвести довольно точно, а меняющихся параметров (диаметр отверстия или полости) – всегда с определённой ошибкой.
Катетеризация сердца и ангиокардиография в настоящее время потеряли свое значение в диагностике дефекта межпредсердной перегородки. Применение данных методов целесообразно лишь при необходимости точного измерения величины сброса через дефект или степени лёгочной гипертензии (у пациентов старших возрастных групп), а также дли диагностики сопутствующей патологии (например, аномального дренажа лёгочных вен).

[8], [9], [10], [11], [12], [13]
Дифференциальная диагностика дефекта межпредсердной перегородки
Дифференциальную диагностику при вторичном дефекте межпредсердной перегородки прежде всего проводят с функциональным систолическим шумом, выслушиваемым на основании сердца. Последний ослабевает в положении стоя, правые отделы сердца не увеличены, неполная блокада правой ножки пучка Гиса не характерна. Достаточно часто дефект межпредсердной перегородки приходится дифференцировать с такими заболеваниями, как изолированный стеноз лёгочной артерии, триада Фалло, аномальный дренаж лёгочных вен, дефект межжелудочковой перегородки, аномалия развития трёхстворчатого клапана (аномалия Эбштейна).

[14], [15], [16], [17], [18], [19], [20], [21], [22]
Что нужно обследовать?
Как обследовать?
Лечение дефекта межпредсердной перегородки
Большая часть небольших дефектов (менее 3 мм) закрывается спонтанно; примерно 80 % дефектов диаметром 3-8 мм закрывается спонтанно к 18 месяцам. В то же время не происходит спонтанного закрытия первичных дефектов межпредсердной перегородки и дефектов венозного синуса.
При наличии небольшого дефекта без клинических проявлений ребенка наблюдают с ежегодным проведением эхокардиографии. Так как эти дети подвержены риску парадоксальной эмболии, некоторые центры рекомендуют использовать закрытие дефекта с помощью катетеризации (например, Amplatzer Septal Occluder, Cardioseal device) даже при небольших размерах дефекта. Однако эти приспособления не применяются, если дефект межпредсердной перегородки первичный или дефектах венозного синуса, так как эти дефекты расположены рядом с важными структурами.
При наличии сердечной недостаточности терапия направлена на уменьшение гиперволемии малого круга кровообращения и увеличение антеградного потока через левые отделы сердца. Назначают диуретики и сердечные гликозиды. Операция показана при нарастающей сердечной недостаточности, отставании в физическом развитии, повторных пневмониях. Гемодинамическое показание к операции – соотношение лёгочного и системного кровотока 2:1, что возможно даже при незначительных клинических симптомах. По этому признаку дефект межпредсердной перегородки можно назвать «коварным» пороком. Традиционная хирургическая коррекция заключена в ушивании дефекта или его пластике через торакотомический доступ в условиях искусственного кровообращения. В последнее десятилетие интенсивно развиваются эндоваскулярные методы закрытия дефектов с помощью специальных устройств – окклюдеров. Процедуру выполняют путём пункции периферических сосудов с последующей доставкой специального «зонтика» или «пуговичного устройства» к дефекту. Для проведения данной процедуры существует ряд анатомических ограничений: эндоваскулярное вмешательство возможно только в случае вторичного дефекта межпредсердной перегородки размером до 25-40 мм, расположенного достаточно далеко от коронарного синуса, АВ-клапанов, устьев лёгочных и полых вен.
Пациентам с дефектами средних и больших размеров (отношение легочного кровотока к системному кровотоку более 1,5:1) показано закрытие дефекта, обычно в возрасте между 2 и 6 годами. Предпочтительнее использовать закрытие дефекта при катетеризации при наличии соответствующих анатомических характеристик и диаметре дефекта менее 13 мм. В других случаях показано хирургическое закрытие дефекта. При закрытии дефекта в детском возрасте периоперационная летальность достигает нуля, а продолжительность жизни – среднего значения в популяции. До закрытия дефекта пациентам с большими дефектами и сердечной недостаточностью назначают диуретики, дигоксин и ингибиторы АПФ.
Если у пациента первичный дефект межпредсердной перегородки, необходимо проводить профилактику эндокардита; при вторичных дефектах и дефектах в области венозного синуса профилактика эндокардита не показана.
Дефект межпредсердной перегородки (ДМПП): причины, лечение, операция
Дефект межпредсердной перегородки (ДМПП) – врожденный порок сердца, обусловленный наличием отверстия в перегородке, разделяющей предсердные камеры. Через это отверстие кровь сбрасывается слева направо под относительно небольшим градиентом давления. Больные дети плохо переносят физические нагрузки, у них нарушается сердечный ритм. Проявляется заболевание одышкой, слабостью, тахикардией, наличием «сердечного горба» и отставанием больных детей в физическом развитии от здоровых. Лечение ДМПП — хирургическое, заключающееся в проведении радикальных или паллиативных операций.

Малые ДМПП часто протекают бессимптомно и обнаруживаются случайно во время проведения УЗИ сердца. Они зарастают самостоятельно и не вызывают развития тяжелых осложнений. Средние и большие дефекты способствуют смешиванию двух типов крови и появлению основных симптомов у детей – цианоза, одышки, боли в сердце. В таких случаях лечение только хирургическое.

ДМПП подразделяются на:
- Первичные и вторичные,
- Комбинированные,
- Одиночные и множественные,
- Полное отсутствие перегородки.
По локализации ДМПП делятся на: центральный, верхний, нижний, задний, передний. Выделяют перимембранозный, мышечный, отточный, приточный типы ДМПП.
- Большими — раннее выявление, выраженная симптоматика;
- Средними — обнаруживают у подростков и взрослых;
- Малыми — бессимптомное течение.
ДМПП может протекать изолировано или сочетаться с другими ВПС: ДМЖП, коарктацией аорты, открытым артериальным протоком.
Видео: ролик о ДМПП союза педиатров России
Причины
ДМПП — наследственное заболевание, тяжесть течения которого зависит от генетической склонности и влияния на плод неблагоприятных факторов среды. Основная причина формирования ДМПП – нарушение развития сердца на ранних этапах эмбриогенеза. Обычно это происходит в первом триместре беременности. В норме сердце плода состоит из нескольких частей, которые в процессе своего развития правильно сопоставляются и адекватно соединяются друг с другом. Если этот процесс нарушается, в межпредсердной перегородке остается дефект.
Факторы, способствующие развитию патологии:

- Экология — химические, физические и биологические мутагены,
- Наследственность – точечные изменения гена или изменения в хромосомах,
- Перенесенные во время беременности вирусные болезни,
- Сахарный диабет у матери,
- Употребление беременной женщиной лекарственных препаратов,
- Алкоголизм и наркомания матери,
- Облучение,
- Производственный вредности,
- Токсикозы беременности,
- Возраст отца более 45 лет, возраст матери более 35 лет.
В большинстве случаев ДМПП сочетается с болезнью Дауна, почечными аномалиями, заячьей губой.
Особенности гемодинамики
Внутриутробное развитие плода имеет много особенностей. Одной из них является плацентарное кровообращение. Наличие ДМПП не нарушает функции сердца плода во внутриутробном периоде. После рождения у ребенка отверстие закрывается спонтанно, и кровь начинает циркулировать через легкие. Если этого не происходит, кровь сбрасывается слева направо, правые камеры перегружаются и гипертрофируются.

При больших ДМПП гемодинамика изменяется на 3 сутки после рождения. Легочные сосуды переполняются, правые камеры сердца перегружаются и гипертрофируются, кровяное давление повышается, легочной кровоток увеличивается, и развивается легочная гипертензия. Застойные явления в легких и инфицирование приводят к развитию отека и пневмонии.
Затем легочные сосуды спазмируются, и наступает переходная стадии легочной гипертензии. Состояние ребенка улучшается, он становится активным, перестает болеть. Период стабилизации — лучшее время для проведения радикальной операции. Если этого не сделать вовремя, легочные сосуды начинают необратимо склерозироваться.
У больных компенсаторно гипертрофируются желудочки сердца, утолщаются стенки артерий и артериол, они становятся плотными и неэластичными. Постепенно давление в желудочках выравнивается, и венозная кровь начинает поступать из правого желудочка в левый. У новорожденных развивается тяжелое состояние – артериальная гипоксемия с характерными клиническими признаками. В начале заболевания веноартериальный сброс возникает транзиторно при натуживании, кашле, физической нагрузке, а затем становится стойким и сопровождается одышкой и цианозом в покое.
Симптоматика
Небольшие ДМПП часто не имеют определенной клиники и не вызывают нарушений здоровья у детей. У новорожденных может возникать транзиторный цианоз при плаче и беспокойстве. Симптомы патологии обычно появляются в более старшем детском возрасте. Большинство детей долгое время ведут активный образ жизни, но с возрастом их начинает беспокоить одышка, быстрая утомляемость и слабость.
Средние и большие ДМПП проявляются клинически в первые месяцы жизни ребенка. У детей бледнеет кожа, учащается сердцебиение, цианоз и одышка возникают даже в покое. Они плохо едят, часто отрываются от груди, чтобы сделать вдох, давятся в процессе кормления, остаются голодными и беспокойными. Больной ребенок отстает в физическом развитии от сверстников, у него практически отсутствует прибавка в весе.

цианоз у ребенка с пороком и пальцы по типу “барабанных палочек” у взрослого с ДМПП
Достигнув 3-4-лет, дети с сердечной недостаточностью жалуются на кардиалгию, частые кровотечения из носа, головокружения, обмороки, акроцианоз, одышку в покое, ощущение сердцебиения, непереносимость физического труда. В последствии у них возникают предсердные нарушения ритма. У детей деформируются фаланги пальцев и приобретают вид «барабанных палочек», а ногти – «часовых стекол». При проведении диагностического обследования больных выявляют: выраженный «сердечный горб», тахикардию, систолический шум, гепатоспленомегалию, застойные хрипы в легких. Дети с ДМПП часто болеют респираторными заболеваниями: рецидивирующим воспалением бронхов или легких.
У взрослых аналогичные симптомы заболевания являются более отчетливыми и разнообразными, что связано с возросшей нагрузкой на сердечную мышцу и легкие за годы болезни.
Осложнения

- Синдром Эйзенменгера — проявление длительно текущей легочной гипертензии, сопровождающейся сбросом крови справа налево. У больных появляется стойкий цианоз и полиглобулия.
- Инфекционный эндокардит – воспаление внутренней оболочки и клапанов сердца, вызванное бактериальной инфекцией. Заболевание развивается в результате травмирования эндокарда большой струей крови на фоне имеющихся в организме инфекционных процессов: кариеса, гнойного дерматита. Бактерии из очага инфекции поступают в системный кровоток, колонизируют внутреннюю часть сердца и межпредсердную перегородку.
- Инсульт часто осложняет течение ВПС. Микроэмболы выходят из вен нижних конечностей, мигрируют через имеющийся дефект и закупоривают сосуды головного мозга.
- Аритмии: фибрилляция и трепетание предсердий, экстрасистолия, предсердная тахикардия.
- Легочная гипертензия.
- Ишемия миокарда – недостаточное поступление кислорода к сердечной мышце.
- Ревматизм.
- Вторичная бактериальная пневмония.
- Острая сердечная недостаточность развивается в результате неспособности правого желудочка выполнять насосную функцию. Застой крови в брюшной полости проявляется вздутием живота, потерей аппетита, тошнотой, рвотой.
- Высокая смертность – без лечения, согласно статистике, до 40 – 50 лет доживает только 50% процентов больных с ДМПП.
Диагностика
Диагностика ДМПП включает беседу с больным, общий визуальный осмотр, инструментальные и лабораторные методы исследования.
При осмотре специалисты обнаруживают «сердечный горб» и гипотрофию ребенка. Сердечный толчок смещается вниз и влево, он становится напряженным и более заметным. С помощью аускультации обнаруживают расщепление II тона и акцент легочного компонента, умеренный и негрубый систолический шум, ослабленное дыхание.

Поставить диагноз ДМПП помогают результаты инструментальных методов исследования:
- Электрокардиография отражает признаки гипертрофии правых камер сердца, а также нарушения проводимости;
- Фонокардиография подтверждает аускультативные данные и позволяет записать звуки, производимые сердцем;
- Рентгенография — характерное изменение формы и размера сердца, избыточная жидкость в легких;
- Эхокардиография дает детальную информацию о характере сердечных аномалий и внутрисердечной гемодинамике, обнаруживает ДМПП, устанавливает его расположение, количество и размер, определяет характерные гемодинамические нарушения, оценивает работу миокарда, его состояние и проводимость сердца;
- Катетеризация камер сердца проводится с целью измерения давления в камерах сердца и крупных сосудах;
- Ангиокардиография, вентрикулография, флебография, пульсоксиметрия и МРТ — вспомогательные методы, применяемые в случае диагностических трудностей.
Лечение
Малые ДМПП могут закрыться спонтанно в младенческом возрасте. Если симптоматика патологии отсутствует, а размер дефекта меньше 1 сантиметра, оперативное вмешательство не проводят, а ограничиваются динамическим наблюдением за ребенком с ежегодным проведением эхокардиографии. Во всех остальных случаях требуется консервативное или хирургическое лечение.
Если ребенок быстро утомляется во время еды, плохо прибавляет в весе, испытывает одышку во время плача, которая сопровождается цианозом губ и ногтей, следует немедленно обратиться к врачу.
Консервативная терапия
Медикаментозная терапия патологии является симптоматической и заключается в назначении больным сердечных гликозидов, диуретиков, ингибиторов АПФ, антиоксидантов, бета-блокаторов, антикоагулянтов. С помощью медикаментов можно улучшить сердечную функцию, обеспечить нормальное кровоснабжение.

- Сердечные гликозиды оказывают избирательное кардиотоническое действие, урежают сердцебиение, повышают силу сокращения, нормализуют артериальное давление. К препаратам данной группы относятся: «Коргликон», «Дигоксин», «Строфантин».
- Диуретики удаляют избыток жидкости из организма и понижают кровяное давление, снижают венозный возврат к сердцу, уменьшают выраженность внутритканевых отеков и застойных явлений. При острой форме сердечной недостаточности назначают внутривенное введение «Лазикса», «Фуросемида», а при хронической – таблетки «Индапамид», «Спиронолактон».
- Ингибиторы АПФ оказывают гемодинамический эффект, связанный с периферической артериальной и венозной вазодилатацией, не сопровождающейся увеличением ЧСС. У больных с застойной сердечной недостаточностью ингибиторы АПФ уменьшают дилатацию сердца и повышают сердечный выброс. Больным назначают «Каптоприл», «Эналаприл», «Лизиноприл».
- Антиоксиданты оказывают гипохолестеринемическое, гиполипидемическое и антисклеротическое действие, укрепляют стенки сосудов, выводят свободные радикалы из организма. Их применяют для профилактики инфаркта и тромбоэмболии. Наиболее полезными антиоксидантами для сердца являются витамины А, С, Е и микроэлементы: селен и цинк.
- Антикоагулянты снижают свертываемость крови и препятствуют образованию тромбов. К ним относятся «Варфарин», «Фенилин», «Гепарин».
- Кардиопротекторы защищают миокард от повреждений, оказывают положительное влияние на гемодинамику, оптимизируют работу сердца в норме и при патологии, предупреждают воздействие повреждающих экзогенных и эндогенных факторов. Самыми распространенными кардиопротекторами являются «Милдронат», «Триметазидин», «Рибоксин», «Панангин».
Эндоваскулярная хирургия
Эндоваскулярное лечение в настоящее время является очень популярным и считается самым безопасным, быстрым и безболезненным. Это малоинвазивный и малотравматичный метод, предназначенный для лечения детей, склонных к парадоксальной эмболии. Эндоваскулярное закрытие дефекта проводят с помощью специальных окклюдеров. Пунктируют крупные периферические сосуды, через которые к дефекту доставляют специальный «зонтик» и открывают его. Со временем он зарастает тканью и полностью закрывает патологическое отверстие. Такое вмешательство проводят под контролем рентгеноскопии.

эндоваскулярное вмешательство – наиболее современный метод коррекция порока
Ребенок после эндоваскулярной операции остается абсолютно здоровым. Катетеризация сердца позволяет избежать развития тяжелых послеоперационных осложнений и быстро восстановиться после операции. Подобные вмешательства гарантируют абсолютно безопасный результат лечения ВПС. Это интервенционный метод закрытия ДМПП. Размещенное на уровне отверстия устройство закрывает аномальное сообщение между двумя предсердиями.
Хирургическое лечение
Открытую операцию проводят под общей анестезией и в условиях гипотермии. Это необходимо для того, чтобы снизить потребность организма в кислороде. Хирурги подключают больного аппарату «искусственное сердце-легкие», вскрывают грудную и плевральную полость, рассекают перикард кпереди и параллельно диафрагмальному нерву. Затем разрезают сердце, аспиратором удаляют кровь и непосредственно устраняют дефект. Отверстие размером менее 3 см просто ушивают. Большой дефект закрывают путем имплантации лоскута из синтетического материала или участка перикарда. После наложения швов и повязки ребенка переводят в реанимацию на сутки, а затем в общую палату на 10 дней.
Продолжительность жизни при ДМПП зависит от величины отверстия и выраженности сердечной недостаточности. Прогноз при ранней диагностике и своевременно начатом лечении относительно благоприятный. Небольшие дефекты часто закрываются самостоятельно к 4 годам. При невозможности проведения операции исход заболевания неблагоприятный.
Профилактика
Профилактика ДМПП включает тщательное планирование беременности, проведение пренатальной диагностики, исключение воздействия неблагоприятных факторов. Для предупреждения развития патологии у ребенка беременной женщине необходимо соблюдать следующие рекомендации:

- Сбалансировано и полноценно питаться,
- Соблюдать режим труда и отдыха,
- Регулярно посещать женскую консультацию,
- Исключить вредные привычки,
- Избегать контактов с негативными факторами внешней среды, оказывающими токсическое и радиоактивное воздействие на организм,
- Не принимать лекарства без назначения врача,
- Своевременно проходить иммунизацию против краснухи,
- Избегать контактов с больными людьми,
- Во время эпидемий не посещать места массового скопления людей,
- Пройти медико-генетическом консультировании на стадии подготовки к беременности.
За ребенком с врожденным пороком и перенесшим его лечение нужен тщательный особый уход.


