Раствор для ингалятора
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей

Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых

Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.

Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.

Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.

Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.

Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.

Ангина
Ангина – гнойное воспаление миндалин.
Хлорофиллипт в том же разведении, что и для бронхита.
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.

Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
При астме ингаляции
К сожалению, мы начинаем ценить что-то только тогда, когда возникает беспокойство, что его можем скоро потерять. Так и с дыханием. Вдох-выдох, вдох-выдох …. Это процесс нам кажется так естественным, что мы не обращаем внимания на него до тех пор, пока не ощущаем затруднения в дыхании.
В норме по продолжительности вдох должен быть равен выдоху, если же в дыхательных путях имеется воспаление, бронхи резко сужаются, и человек не может сделать полноценный выдох. Такой симптом уже может быть сигналом начала бронхиальной астмы – хронического воспаления бронхов. Однако ставить себе этот диагноз самостоятельно нельзя, даже врач не может быть в этом уверенным без проведения спирографии, клинического анализа крови и мокроты.
По официальной статистике в нашей стране больных бронхиальной астмой насчитывается около 1,5 миллионов человек, но как показали результаты недавних исследований на самом деле их число в 7 раз больше. В проведении исследования участвовали пациенты, которые проходили в своей поликлинике различные обследования по поводу наличия одышки, затрудненного дыхания и мучительного кашля. У каждого 4-го имелись симптомы астмы, но в амбулаторной карте такой диагноз стоял менее чем у 7% обследованных.
Диагноз “бронхиальная астма” у нас ставят слишком поздно, когда болезнь уже “набрала обороты”. Причина этого вовсе ни в том, что больные астмой должны получать льготные лекарства, а в том, что во многих поликлиниках в настоящее время нет пульмонологов и аллергологов, а терапевты чаще всего пациентам, которые жалуются на одышку, свистящее дыхание и кашель, ставят диагноз “обструктивный бронхит”.
И проблема здесь не только в квалификации участкового терапевта, а в отсутствии стимула. Ведь сегодня врачи этой специальности настолько загружены писаниной, беготней по вызовам и приемом больных, на прием каждого из которых им отводится не более 15 минут, что у них просто не остается времени думать об эффективности лечения. Да и размер зарплаты у них этому никак не способствует…

Мы сами тоже относимся не очень внимательно к своему здоровью, отсюда и многие проблемы. Бронхиальная астма не всегда начинается с приступов удушья, в начале развития болезни могут беспокоить только одышка, кашель, чувство заложенности в горле и свистящее дыхание. Большинство из нас не придает значения этим симптомам и идет к врачу только тогда, когда возникают резкие проявления удушья.
Принято различать три вида астмы: атопическая, инфекционно-аллергическая и лекарственная. Самой распространенной является атопическая астма, вызванная реакцией организма на аллергены. Инфекционно-аллергическая астма развивается на фоне хронической инфекции в дыхательных путях. Это может быть осложнения после бронхита, синусита и тонзиллита. Лекарственная астма возникает после длительного употребления определенных препаратов. Например, аспирина или нестероидных противовоспалительных средств.
Поэтому прежде чем назначить лечение, врач должен выявить первопричину развития астмы и поставить правильный диагноз, и только потом порекомендовать избегать контакта с аллергенами, пролечить инфекцию дыхательных путей или прекратить прием препаратов, способствующих возникновению кашля и приступов удушья.
При атопической астме обязательно нужно делать специальный анализ крови на выявление чувствительности организма к “попавшим под подозрение” аллергенам. Диагностика астмы по анализу крови – один из самых достоверных способов. Если в крови определяются повышение уровня иммуноглобулина Е (IgE) или иммуноглобулина G (IgG), то первый показатель указывает на наличие аллергической реакции, а второй – на непереносимость определенного пищевого аллергена.
Бронхиальная астма – болезнь неизлечимая, но управляемая. Это значит, астму вылечить нельзя, но человек больной астмой может жить полноценно и долго, если будет держать болезнь в узде. Для этого он должен каждый день контролировать свое состояние, принимать лекарства, назначенные врачом и вести обычный образ жизни. В этом случае больные астмой могут даже заниматься спортом, их жизнь ничем не будет отличаться от жизни здоровых людей.
Главное в лечении астмы – не купирование приступов удушья, а их профилактика. Правильное лечение астмы состоит из 3-х схем:
1. Начальный этап развития астмы. Симптомы болезни проявляются не чаще 2-х раз в неделю, а ночные приступы случаются примерно 1 раз в месяц. Для лечения назначаются противовоспалительные негормональные препараты, стабилизирующие мембрану тучных клеток, “запускающих аллергический процесс”. На этой стадии болезни нельзя злоупотреблять бронхорасширяющими средствами, такими как эуфиллин и теофиллин.
2. Средняя степень развития астмы. Кашель, одышка и выделение прозрачной мокроты из дыхательных путей уже наблюдается каждый день, а примерно 1 раз в неделю случается и приступы удушья. На этом этапе развития астмы уже необходимо пользоваться и глюкокортикостероидами – ингаляционными гормонами и препаратами группы бета-агонистов. Они улучшают работу легких, расширяют бронхи и снимают одышку.
3. Тяжелая степень развития астмы. Уже наблюдаются частые приступы удушья в ночное время. На этом этапе необходимо добавлять к описанной выше терапии астмы прием глюкокортикостероидов в таблетках, обычно один раз в день.
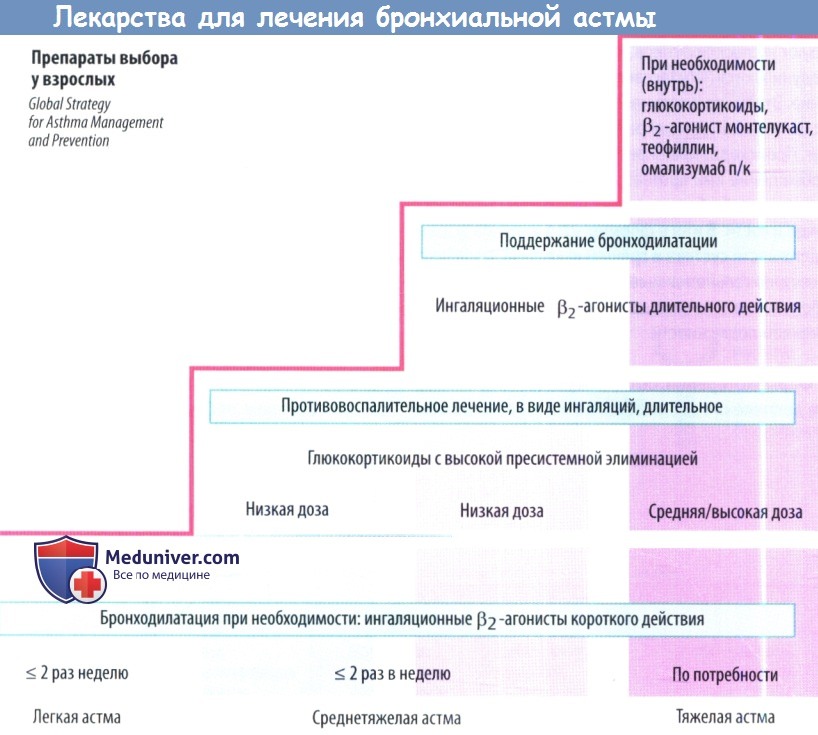
Чем эффективнее будет проводиться лечение противовоспалительными средствами на начальном этапе развития астмы, тем выше шанс вести полноценный образ жизни и реже будет возникать потребность в ингаляционных гормонах и бронхорасширяющих препаратах. Поэтому и важно начать лечение астмы при появлении первых симптомов.
Дополнением ко всем 3-м схемам лечения должно стать постоянный контроль за состоянием своего здоровья – измерение скорости вдоха и выдоха с помощью пикфлоуметра, ведение дневника приема лекарственных средств и реакции на них.
Сегодня в лечении астмы все чаще используют и психотерапию, так как у специалистов уже нет сомнений в том, что приступ удушья или сильного кашля при астме могут вызвать не только встреча с аллергеном, но и испуг и стресс. Ведь отличительная особенность психики больных астмой – глубоко переживать обо всем и за всех. Постоянная напряженность и эмоциональная сверхчувствительность приводят к тому, что любая ссора и неприятная ситуация может стать спусковым крючком для обострения астмы. Поэтому чтобы справиться с астмой, необходимо научиться проще смотреть на жизненные трудности, меньше переживать и быть оптимистом.
При астме ингаляции







Современные методы лечения




Бронхиальная астма
- 30 авг. 2016 г.
Бронхиальная астма – хроническое воспалительное заболевание с преимущественным поражением бронхов, которое проявляется приступами удушья, одышки (в большинстве случаев с затруднением выдоха) и кашлем. Бронхиальная астма – очень распространенное заболевание, которым страдают примерно 300 миллионов человек в мире.
В основе заболевания лежит утолщение, отек и спазм стенок бронхов, а также чрезмерная секреция вязкого бронхиального секрета, который затрудняет прохождение воздуха по дыхательным путям. Во время приступа бронхиальной астмы в легкие поступает меньше воздуха, его прохождение усложняется во время выдоха, что приводит к ощущению скованности в грудной клетке, влечет к приступу удушья и возникновению хрипов.
Бронхиальная астма является хроническим заболеванием, течение которого можно контролировать. Лечение бронхиальной астмы должно быть непрерывным, не следует отменять его самостоятельно, даже если Ваше самочувствие удовлетворительное! Помните, что у Вас не возникнет зависимости от препаратов даже в случае их приема на протяжение многих лет!
При условии правильного лечения бронхиальной астмы:
- Нет необходимости в регулярном применении препаратов, которые расширяют бронхи (сальбутамол, венталин, атровент, беротек, беродуал и др.), то есть течение заболевания можно контролировать.
- Нет необходимости в госпитализации.
- Нет ограничений физической активности – пациент ведет полноценную жизнь, даже может заниматься спортом, женщины с бронхиальной астмой могут рожать.
При неправильном лечении бронхиальной астмы:
- Периодически возникает потребность в применении бронходилататоров во время возникновения приступов бронхиальной астмы, причем эта потребность постоянно возрастает.
- Есть ограничения физической активности (в тяжелых случаях назначают группу инвалидности).
- Шерсть животных, перья птиц. Не держите дома домашних животных и птиц.
- Сигаретный дым. Не курите и не позволяйте курить в Вашем присутствии.
- Сильные и резкие запахи. Не пользуйтесь гигиеническими средствами, которые имеют выраженный парфюмерный запах.
- Профессиональные факторы, например контакт с аэрозолями, химическими веществами, лаками и красками.
- Домашняя пыль. В Вашем помещении не должно быть ковров. Поскольку пыль накапливается в одеялах и простынях, их нужно часто стирать в очень горячей воде. Целесообразно на подушки и матрацы специальные пыленепроницаемые чехлы. Во время уборки следует пользоваться марлевой маской.
- Некоторые лекарственные средства, например ацетилсалициловая кислота, бета-адреноблокаторы.
- Некоторые продукты и пищевые добавки: натрия глутамат, консерванты, морепродукты, орехи.
- Инфекционные заболевания, особенно острые респираторные респираторные вирусные инфекции. Посоветуйтесь с врачом по поводу ежегодной вакцинации против гриппа.
- Тяжелые физические нагрузки, особенно в холодную погоду.
- Эмоциональная перегрузка.
Чаще всего для лечения бронхиальной астмы назначают аэрозольные и порошковые ингаляторы. Больным бронхиальной астмой назначают две группы ингаляторов:
- Профилактические препараты для ежедневного применения с целью предупреждения приступов бронхиальной астмы: ингаляционные глюкокортикостероиды (флутиказон, будесонид, бекламетазон), кромоны (кромогликат и недокромил). Эти лекарственные средства действуют на основные патогенетические механизмы бронхиальной астмы – воспаление и повышенную чувствительность дыхательных путей. Если Вы по назначению врача пользуетесь гормональным ингалятором, после ингаляции следует обязательно прополоскать ротовую полость и горло водой или слабым раствором соды. Это предупреждает развитие грибковой инфекции: стоматита, ангины. Не используйте препараты этой группы для купирования приступа бронхиальной астмы!
- Препараты, которые расширяют бронхи (сальбутамол, фенотерол, салметерол, формотерол, ипратропия бромид, тиотропия бромид). Большинство из них начинают действовать через 1-2 минуты, поэтому их можно применять для прекращения приступа бронхиальной астмы.
Помните, что для эффективного использования ингалятора следует придерживаться следующих правил:
- Снимите колпачок ингалятора и на протяжение 2-3 секунд энергично встряхивайте ингалятор. Во время ингаляции дно баллончика должно быть направлено к верху.
- Встаньте. Немного наклоните голову назад. Откройте рот.
- Медленно сделайте глубокий вдох.
- Обхватите мундштук губами. Начинайте вдыхать одновременно с резким нажимом на верхнюю часть ингалятора. Продолжайте вдох на протяжении 5-7 секунд.
- Закройте рот, задержите дыхание на 10 секунд. После этого осторожно выдохните воздух через нос. При необходимости в еще одной ингаляции сделайте ее через 1 минуту.
- При возможности пользуйтесь спейсером. Это специальный резервуар, который облегчает использование ингалятора (аэрозоль сначала подается в спейсер, а потом вдыхается через мундштук или лицевую маску).
Для лучшего контроля течения бронхиальной астмы пользуйтесь пикфлоуметром и ведите специальный дневник для записи показателей пикфлоуметрии. Пикфлоуметр – это специальный прибор, который позволяет измерять скорость воздушного потока во время выдоха. Пикфлоуметрия позволяет подобрать индивидуальную схему лечения, контролировать Ваше состояние и эффективность лечения. Обязательно покажите Вашему врачу результаты пикфлоуметрии во время планового визита или в случае госпитализации.
Для правильного использования пикфлоуметра следует придерживаться следующей последовательности:
- Установите указатель устройства до конца вниз (на нулевую отметку).
- Встаньте. Сделайте глубокий вдох открытым ртом. Держите пикфлоуметр в одной руке, не размещайте пальцы на цифровой шкале.
- Обхватите мундштук губами, выдохните как можно сильнее и быстрее. Во время выдоха показатель поднимется вверх и остановиться.
- Запишите число, возле которого остановился указатель, на специальном графике. Установите показатель пикфлоуметра на нулевой отметке и повторите измерение еще два раза. Отметьте наилучший из трех показателей. Повторяйте процедуру не менее двух раз в день – утром и вечером.
Самопомощь в случае приступа бронхиальной астмы:
- Прекратите физические нагрузки, сядьте.
- При возможности прекратите контакт с фактором, который спровоцировал приступ, откройте окно для обеспечения доступа свежего воздуха.
- Воспользуйтесь ингалятором с препаратом, который расширяет бронхи. Максимальное количество ингаляций и возможность самостоятельно приннимать преднизалон в таблетках во время приступа целесообразно обсудить с врачом.
- Оставайтесь в покое на протяжение 1 часа.
Немедленно обратитесь за медицинской помощью в случае:
- Сохранения или увеличения выраженности симптомов после двух ингаляций препарата, который расширяет бронхи.
- Усиление одышки, кашля и появления чувства скованности в грудной клетке.
- Затруднение речи (возможность проговаривать некоторые слова, а не предложения).
- Сонливость или спутанное сознание.
- Посинение ногтей или губ.
- Очень частый пульс (более 100 ударов в минуту).
- Втягивание кожи в межреберных промежутках и возле шеи во время вдоха.
Всегда носите с собой ингалятор с препаратом, который расширяет бронхи, и следите за тем, чтобы он был полным!
Необходимо помнить, что бронхиальная астма характеризуется хроническим течением, требующим постоянного наблюдения и контроля работы дыхательных путей. Важно помнить, что самостоятельное лечение нельзя прекращать ни в коем случае, даже при заметном улучшении состояния. Лечение должно быть длительным. Кроме того, огромное значение имеет профилактика, при соблюдении которой можно добиться длительной ремиссии.
Важно!
Каждый пациент, страдающий этим заболеванием должен уметь своевременно распознать начинающийся острый приступ и выполнить необходимый алгоритм действий, чтобы его нейтрализовать. Профилактика и течение бронхиальной астмы напрямую зависят от правильного выполнения всех лечебных рекомендаций. Нередко от этого зависит жизнь человека.
Необходимо помнить, что лекарственные средства, используемые при лечении астматических заболеваний, разделяются на бронхорасширяющую группу (применяемую для снятия и предупреждение развитие приступа) и противовоспалительные (активно воздействующие на нейтрализацию воспалительных процессов дыхательных путей). Предпочтительно использовать эти препараты в ингаляциях.

Максимально эффективными являются глюкокортикостероидные препараты, которые могут назначаться при лечении бронхиальной астмы. Кроме этого, такими препаратами выполняется профилактика по предупреждению заболевания. Самостоятельный отказ от гормональной терапии провоцирует прогрессирование бронхиальной астмы и появление необратимого процесса в области бронхов. Соблюдение всех лечебных рекомендаций предупреждает возможное развитие вторичных инфекций.
Профилактика и эффективность терапии при развитии астмы напрямую зависят от его умения пользоваться ингаляторами. Поэтому до использования ингалятора с лекарственными препаратами рекомендуется пройти обучение совместно с врачом. Это позволит уточнить некоторые особенности его использования.
Первая помощь при удушье
- При начинающемся астматическом приступе самое важное — это не стоит поддаваться паническому страху, который не позволяет правильно действовать в экстренной ситуации.
- В том случае, когда приступ астмы начинается в закрытом помещении, необходимо обеспечить максимальный доступ свежего воздуха, открыв форточку или окно. Следует расслабиться и принять наиболее удобное положение, чтобы нормализовать дыхание. Нужно прекратить все физические нагрузки, включая спортивные занятия, и оставаться в полном покое не менее 1 часа.
- Кроме того, рекомендуется прекратить возможный контакт с аллергенами (растениями, животными, продуктами питания), так как именно они являются наиболее частыми провокаторами бронхиального приступа.
- Если эти действия не помогли и симптоматика астмы выражается более ярко, необходимо воспользоваться карманным ингалятором с бронхорасширяющим средством короткого воздействия, который всегда нужно носить с собой. Строго придерживаясь техники применения, следует произвести два ингаляционных вдоха с промежутком между ними не менее 1 минуты. Максимальный объем вдыхаемых ингаляций и возможность использования Преднизолона в таблетированной форме заранее обсуждается с лечащим врачом.
- В том случае, когда состояние остается стабильным и ухудшений не отмечается, можно повторно использовать 2-3 ингаляции с промежутком в 20-30 минут в течение часа. Если профилактика и лечение не помогают, спустя 20 минут необходимо повторно оценить состояние, а при отсутствии улучшения и неэффективности проведенных манипуляций, рекомендуется обратиться за высококвалифицированной медицинской помощью.
Когда необходимо обращаться за медицинской помощью?

Памятка, предназначенная для астматиков, четко определяет ситуации, когда необходимо обратиться за профессиональной высококвалифицированной помощью после необходимого количества ингаляций.
К ним относится нарастание следующей симптоматики:
- Усиление бронхиальной симптоматики, а также ее сохранение после применения 2 ингаляций лекарственного средства, расширяющего бронхи.
- Возникновение сильной одышки, свистящего дыхания и сильного спастического кашля, сопровождающегося чувством тяжести в грудной клетке.
- Возможное затруднение речевого произношения, характеризующееся невозможностью проговаривания некоторых слов и даже предложений.
- Показаниями к обращению за экстренной помощью служат повышенная сонливость, а также спутанность сознания.
- Появление цианоза носогубного треугольника и посинение ногтевых фаланг.
- Появление учащенного пульса (более 100 ударов в течение 1 минуты).
- Шумное дыхание, сопровождающееся напряжением грудной клетки и втягиванием при вдохе кожи в области шеи и межреберных промежутках.
Важно помнить, что пациентам с астматическими заболеваниями необходимо всегда носить с собой ингалятор с лекарственным средством и следить за его наполнением. Такая профилактика позволяет своевременно предупредить астматический приступ и избежать негативных проявлений в дальнейшем.

Препараты, не рекомендованные для применения в небулайзерной терапии
1. Все растворы, содержащие масла (за исключением применения при терапии ЛОР-патологии с использованием назальных канюль);
2. Растворы, содержащие взвешенные частицы, в т. ч. отвары и настои трав;
3. Ингаляция системными глюкокортикостероидами (гидрокортизон, дексазон, преднизолон) через небулайзер технически возможна, но при этом достигается системное, а не местное действие препаратов. Поэтому небулайзерная терапия системными глюкокортикостероидами не имеет преимуществ и не рекомендуется.
4. Эуфиллин, папаверин, платифиллин, димедрол и им подобные средства как не имеющие субстрата воздействия на слизистой оболочке.
Препараты для применения в небулайзерной терапии:
1. Средства, расширяющие бронхи:
ФЕНОТЕРОЛ
В форме готового раствора под торговым названием Беротек (Boehringer Ingelheim, Австрия) во флаконах по 20 мл в дозе 1 мг/мл.
Показаниями к применению Беротека являются: бронхиальная астма и хронический обструктивный бронхит, особенно в стадии обострения, а также острые бронхиты, сопровождающиеся бронхоспазмом. Доза на одну ингаляцию 1-2 мг Беротека (1-2 мл), пик действия – 30 мин., длительность действия – 2-3 часа. Количество ингаляций в день зависит от сте-пени выраженности бронхоспазма. В период обострения, как правило, пациент ингалирует лекарство 3-4 раза в день, в период ремиссии – 1-2 раза в день или по потребности. При тяжелых приступах удушья рекомендуются частые ингаляции Беротека – каждые 20 минут в первый час, далее – с интервалом в 1 час до улучшения состояния, а потом – каждые 4 часа.
По бронходилятирующему эффекту Беротек превосходит Сальбутамол приблизительно в 4 раза. Преимущество небулизированного b-2 агониста перед обычным, дозированным в аэрозольных баллончиках, в том, что первый создает существенно большие концентрации в мелких бронхах, в то время как основная доза второго оседает в ротовой полости и, всасываясь в кровь, вызывает сердцебиения, перебои в работе сердца, дрожание рук и повышает артериальное давление.
Кроме того, для эффективного действия баллонного ингалятора, необходимо задерживать дыхание после ингаляции на 10 секунд, что практически невозможно в период приступа. При использовании небулайзера необходимость в этом отпадает в силу создания непрерывного потока аэрозоля с продолжительностью ингаляции 5-7 минут.
Особенно важно это свойство небулайзеров в лечении детской астмы, когда невозможно заставить ребёнка правильно выполнить технику ингаляции дозированного аэрозоля.
Для детей в комплекте компрессорных небулайзеров предусмотрены маски.
САЛЬБУТАМОЛ
В форме готового раствора под торговыми названиями Стери-Неб Саламол или Ген-сальбутамол в ампулах по 2,5 мл.
Показания к применению жидкого Сальбутамола такие же, как и для Беротека. Доза на 1 ингаляцию обычно составляет 2,5 мг Сальбутамола (1 ампула), но может колебаться: от 1/2 ампулы в лёгких случаях до 2 ампул (5 мг) при тяжёлых приступах одышки (пик действия 30-60мин., длительность действия – 4-6 часов). Количество ингаляций в день зависит от степени выраженности симптомов заболевания.
В период обострения, как правило, пациент ингалирует лекарство 3-4 раза в день, в период ремиссии – 1-2 раза в день или по потребности. При тяжёлых обострениях бронхиальной астмы рекомендуются частые ингаляции Сальбутамола – каждые 20 минут в первый час (вплоть до постоянной небулизации), далее – с интервалом в 1 час до выхода из приступа на фоне базисного лечения основного заболевания.
б) Комбинированные препараты
ФЕНОТЕРОЛ
Фенотерол комбинированный с ипратропиума бромидом – торговое название Беродуал (Boehringer Ingelheim, Австрия). Выпускается во флаконах по 20 мл, 1мл раствора содержит 250 мкг ипратропиума бромида и 500 мкг фенотерола.
Во многих исследованиях было доказано преимущество комбинированной терапии по сравнению с монотерапией симпатомиметиками, особенно у лиц с очень выраженной бронхиальной обструкцией, страдающих хроническим обструктивным бронхитом в сочетании с брон-хиальной астмой. На ингаляцию берется 2-4 мл раствора Беродуала, в который добавляется 1-1,5 мл 0,9% раствора хлорида натрия.
Кратность применения – такая же как и для Сальбутамола.
в) М-холинолитики
ИПРАТРОПИУМ БРОМИД
Готовый раствор для ингаляций, торговое название – Атровент (Boehringer Ingelheim, Австрия), во флаконах по 20 мл, в 1мл раствора содержится 250 мкг ипратропиума бромида. Разовая доза через небулайзер – 500-1000 мкг, пик действия – 60-90 мин.
Бронхорасширяющий эффект продолжается до 5-6 часов. Основным показанием для назначения Атровента является хронический обструктивный бронхит. По бронхорасширяющему эффекту он несколько усту-пает Беротеку и Сальбутамолу, но основным достоинством терапии Атро-вентом является безопасность применения. Назначение Атровента не приводит к гипоксемии, гипокалиемии, практически отсутствуют побочные эффекты со стороны сердечно-сосудистой системы, что особенно ак-туально у пациентов страдающих ХОБЛ в сочетании с заболеваниями сердца и сосудов.
г) Сульфат магния
Уступает в бронхолитическом действии вышеперечисленным препаратам, но более доступен и дёшев. Показания к применению те же, что у Сальбутамола.
Для приготовления раствора для ингаляции необходимо взять 1 мл 25% раствора сульфата магния и добавить к нему 2 мл физиологического раствора.
2. Препараты, разжижающие мокроту
ЛАЗОЛВАН (Boehringer Ingelheim, Австрия)
Раствор для ингаляций во флаконах по 100 мл. Является ингаляционным аналогом Бромгексина. Воздействуя непосредственно на бокаловидные клетки слизистой оболочки бронхов, увеличивает секрецию ими жидкого компонента мокроты, в результате чего снижается вязкость мокроты, облегчается ее откашливание и выведение ресничками эпителиальных клеток. Препарат показан при любых процессах в бронхах, когда имеется вязкая, трудноотделяемая мокрота – пневмониях, бронхитах, бронхиальной астме, муковисцидозе. В первую стадию ОРВИ – когда воспаление слизистых еще не сопровождается выделением секрета с ощущением сухости, жжения в трахее и бронхах, сухом кашле – применение Лазолвана помогает быстро преодолеть эти симптомы. Доза на ингаляцию: 2-3 мл раствора лазолвана 2-4 раза в день.
ФЛУИМУЦИЛ
Действующее начало – ацетилцистеин. Он разрушает полимерные связи в компонентах мокроты, уменьшая ее вязкость.
Наиболее эффективное средство при бронхитах и муковисцидозе с обильной секрецией трудноотделяемой мокроты в том числе гнойного характера. Данный препарат не имеет смысла применять при “сухих” бронхитах и трахеитах со скудным количеством секрета. Стандартная доза на ингаляцию – 3 мл раствора флуимуцила (1 ампула) 2 раза в день.
Физиологический 0,9% раствор хлорида натрия или слабощелочные минеральные воды типа “Боржоми”, “Нарзан”.
Хорошие средства при любых простудных заболеваниях и легких формах бронхита и астмы. Увлажняют слизистую оболочку на всем ее протяжении от ротоглотки до мелких бронхов, смягчая катаральные явления, и увеличивают жидкую часть бронхиального секрета. Берётся 3 мл раствора на ингаляцию (минеральную воду необходимо отстоять до дегазации). Применять 3-4 раза в день.
Гипертонический раствор NaCl (3 или 4%).
Главное показание к применению – вязкая мокрота в бронхах с невозможностью эффективно откашляться. Обладает мягким дезинфицирующим действием. Можно использовать при малом количестве секрета с целью получения мокроты для анализа, так называемая “индуцированная мокрота”. С осторожностью следует применять у пациентов с бронхиальной астмой, т. к. часто провоцируется бронхоспазм. На ингаляцию используется 4-5 мл раствора 1-2 раза в день.
3. Антибактериальные средства
ФЛУИМУЦИЛ-АНТИБИОТИК
Комбинированный препарат ацетилцистеина и тиамфеникола, антибиотика широкого спектра действия, к которому чувствительны главные возбудители респираторных заболеваний.
Рекомендуется при тонзиллитах, фарингитах, бронхитах бактериального происхождения, пневмониях, нагноительных заболеваниях лёгких – абсцессах, бронхоэктазах, муковисцидозе. Может быть использован для профилактики послеоперационных пневмоний у больных с постельным режимом. Для приготовления лечебного раствора 5 мл растворителя добавляют во флакон с сухим порошком препарата. На 1 ингаляцию берут половину полученного раствора. В лечебных целях препарат ингалируют 2 раза в сутки, в профилактических – 1 раз в день.
ГЕНТАМИЦИН 4%
Раствор выпускается в ампулах для инъекций по 2 мл. Его можно использовать и для ингаляций. Обладает активностью в отношении большой группы микроорганизмов. Особенно эффективен при обострении хронических гнойных бронхитов у ослабленных больных, курильщиков, стра-дающих сахарным диабетом. Ингалируется по 2 мл готового раствора Гентамицина 2 раза в день.
ДИОКСИДИН 0,5% раствор
Дезинфицирующее средство широкого спектра действия. Его следует применять у пациентов с гнойными заболеваниями легких: бронхоэктазами, абсцессами. Доза: 3-4 мл раствора дважды в сутки.
ФУРАЦИЛЛИН
Обладает умеренными дезинфицирующими свойствами. Наиболее целесообразны ингаляции с профилактической целью у больных ОРВИ, чтобы не допустить распространение инфекции вглубь бронхиального дерева. Предпочтительнее использовать готовый 0,02% раствор по 4 мл на ингаляцию 2 раза в день. Можно приготовить раствор самостоятельно. Для этого 1 таблетку Фурациллина растворяют в 100 мл стерильного раствора 0,9% NaCl.
4. Стабилизаторы мембран тучных клеток
КРОМОГЛИЦИЕВАЯ КИСЛОТА
При регулярных ингаляциях снижает частоту обострений БА, а также уменьшить дозы бронходиляторов и системных глюкокортикостероидов. В целом терапевтический эффект меньший, чем при применении ингаляционных глюкокортикостероидов, но также значительно ниже проявления побочных эффектов.
Показания: бронхиальная астма различной этиологии. Лекарственная форма для небулайзерного введения –Интал (Великобритания). Раствор 1% для ингаляций в ампулах по 2 мл.
5. Препараты легочного сурфактанта
Сурфактант – природный комплекс фосфолипидов и сурфактант – ассоциированных белков. Он препятствует коллапсу альвеол в конце выдоха т обеспечивает нормальную механику дыхания.
ПОРАКТАНТ АЛЬФА
Фосфолипидная фракция, выделенная из легких свиньи. Показания: РДС у недоношенных детей массой тела более 700 г. Применеять интратрахеально у интурбированных детей с ИВЛ. Начальная разовая доза – 100-200 мг/кг. Максимальная общая доза – 300-400 мг/кг.
СУРФАКТАНТ
Лиофилизированный порошок для приготовления эмульсии. Используется болюсное эндобронхиальное, интратрахеальное и ингаляционная введение. При сурфактант терапии острых бронхопневманий детям вводят препарат в дозе 100 или 200 мг.
6. Противовоспалительные средства
а) Глюкокортикостероиды
БУДЕСОНИД
Суспензия для ингаляций через ингалятор, выпускается под торговым названием Пульмикорт в пластиковых контейнерах по 2 мл в трех дозировках – 0,125 мг/мл, 0,25 мг/мл, 0,5 мг/мл. Основным показанием для назначения является бронхиальная астма. Суточная доза составляет от 1 до 20 мг в зависимости от фазы и степени тяжести заболевания.
б) Фитотерапия
РОТОКАН
Представляет собой экстракт из растений, обладающих противовоспалительными свойствами и традиционно использующихся в фитотерапии – ромашки, календулы и тысячелистника. Показан для лечения острых воспалительных заболеваний верхних и средних дыхательных путей. Раствор для ингаляций готовят путем разведения 1/2 чайной ложки ротокана в 100 мл физиологического раствора хлористого натрия. Лечебная доза: 3-4 мл 2-3 раза в день.
7. Противокашлевые средства
ЛИДОКАИН
В случаях навязчивого сухого кашля как симптоматическое средство можно использовать ингаляции Лидокаина через ингалятор. Лидокаин, обладая местными анестезирующими свойствами, снижает чувствительность кашлевых рецепторов и эффективно подавляет кашлевой рефлекс. Наиболее частые показания к ингаляциям Лидокаина – вирусные трахеиты, ларингиты, рак лёгкого. Можно ингалировать 2% раствор Лидокаина, выпускаемый в ампулах по 2 мл дважды в день. При одновременном назначении нескольких препаратов следует соблюдать очередность. Первым ингалируется бронхорасширяющее средство, спустя 10-15 минут – отхаркивающее, затем, после отхождения мокроты, – противовоспалительное или дезинфицирующее.
8. Противогрибковые средства
АМФОТЕРИЦИН В
Полиеновый противогрибковый препарат. Показания: системные микозы и лейшманиоз.
Лекарственные формы: Амбизом, порошок лиофилизированный для инъекций 50 мг, вл.30 мл., Амфоцил, порошок лиофилизированный для инъекций, 50 и 10 мг.
Внимание! Перед применением любого лекарственного препарата посоветуйтесь с лечащим врачом. Не занимайтесь самолечением и не назначайте лечение детям без дополнительной консультации с педиатром.
Особенности проведения физиопроцедуры ингаляции при астме
При бронхиальной астме в обязательном порядке используется ингаляционная терапия. Вдыхание препаратов, распыляемых в виде мельчайших частиц, применяется для снятия приступов, в качестве базового лечения и профилактической меры.
Почему при бронхиальной астме делают ингаляции?
В большинстве случаев доктор назначает пациентам с бронхиальной астмой процедуры, требующие использования дозированного ингалятора. Однако иногда могут возникать сложности с вдыханием. Такое случается у пожилых и ослабленных людей, у маленьких детей и во время серьезных астматических приступов. В подобных случаях незаменимы небулайзеры – устройства, распыляющие лекарство по аэрозольному принципу.

Использование ингаляторов при бронхиальной астме дает целый ряд преимуществ:
- Частицы лекарственного препарата практически моментально проникают глубоко в бронхи, что позволяет быстро остановить приступ, снять симптомы удушья;
- За счет ингаляций появляется возможность предотвратить серьезные обострения, чреватые летальным исходом;
- Процедуру без проблем можно провести грудному ребенку, лежачему больному;
- Возможно использование различных препаратов в определенных комбинациях, изменение дозировки по мере необходимости;
- Лекарства, поступающие в организм при вдохе, эффективно действуют на пораженные участки дыхательной системы, но не оказывают негативного влияния на ЖКТ и другие органы;
- Проведение процедуры не требует применения инвазивных методик и нарушения целостности кожных покровов.
Существует целый ряд достаточно эффективных лекарств, которые действуют только при распылении. Немаловажным плюсом небулайзеров является возможность использования в домашних условиях: для проведения регулярных ингаляций не требуется обязательное посещение поликлиник и других медучреждений.
Ингаляционные процедуры при бронхиальной астме проводятся для:
- Доставки лекарства прямо в бронхи;
- Лечения пациентов, у которых возникают проблемы с применением распыляющих устройств другого типа;
- Альвеолярной терапии при сложных легочных патологиях;
- Снятия длительных приступов удушья у астматиков;
- Увлажнения слизистых оболочек.
При использовании небулайзера следует соблюдать осторожность. Слишком частое применение способно спровоцировать нарушения в сердечной деятельности.
Как подготовить небулайзер к использованию?
Прежде чем пользоваться ингалятором-небулайзером, нужно изучить принцип его действия и ознакомиться с инструкцией, а также с основными правилами проведения процедуры. К примеру, компрессорный небулайзер состоит из:
Перед процедурой необходимо подготовить лекарство, отмерить дозу, назначенную доктором. Часто препарат приходится разбавлять, для этого используется физраствор. Не стоит готовить слишком большое количество состава заранее, поскольку хранить разведенные препараты нельзя. Лучше сразу отмерить именно тот объем лекарства, который нужен для одной процедуры. Для каждого лекарства используется отдельный мерный стаканчик.
Как проводить ингаляции при астме?
Подготовив небулайзер к работе, нужно поставить прибор на твердую поверхность. Устройство подключается к заземленной электросети. Перед процедурой нужно хорошо помыть руки и вытереть их насухо. Далее алгоритм действий будет следующим:
- Залить лекарственный состав в предназначенную для него емкость небулайзера;
- Собрать резервуар с делениями;
- Подсоединить подающую трубку с компрессором и емкостью, в которой находится лекарство;
- Включить прибор (при нормальной работе из части трубки, противоположной загубнику, должно выходить некоторое количество пара);
- Сесть удобно, выпрямив спину (ребенка посадить на колени);
- Плотно прижать маску к лицу или поместить мундштук между зубами и плотно сжать губы;
- Медленно делать глубокие вдохи, задерживая дыхание на 2-3 секунды (по возможности);
- Продолжать процедуру, пока не закончится лекарство.
Многие модели небулайзеров издают характерный щелчок, когда в резервуаре остается небольшое количество раствора. Во время процедуры может появиться головокружение. В таком случае нужно прервать ингаляцию, отдохнуть, стараясь дышать медленно. Если такие явления стали регулярными, необходимо проконсультироваться с врачом.

Существуют не только стационарные, но и портативные небулайзеры. Они работают от аккумуляторов либо батареек и не подсоединяются к сети. Такие устройства компактны, их легко носить с собой даже в небольшой сумочке и пользоваться в любом месте в удобное время. Они являются незаменимыми вариантами для путешествий. Порядок использования портативных ингаляторов такой же, как и стационарных.
Очистка и хранение прибора
Небулайзеры нуждаются в определенном уходе. В основном это касается очистки – обязательной процедуры, позволяющей предотвратить инфекционные заражения. После процедуры емкость нужно хорошо промыть, удалив остатки лекарства, а также просушить. Загубник и маска раз в сутки промываются теплой водой с мыльным раствором. А вот трубку компрессора чистить не нужно.
Раз в три дня прибор рекомендуется проводить дезинфекцию: обработать специальным раствором либо водой с уксусом (1/2 части уксуса на полтора стакана воды). В таком растворе компоненты оставляют на 20 минут, после чего их надо прополоскать и высушить на бумажной салфетке или полотенце. Упаковывать можно только сухие компоненты устройства.
Периодически необходимо контролировать чистоту фильтра компрессора. При загрязнениях его промывают и тщательно высушивают либо заменяют. Удобно иметь запасные маску, мундштук и резервуар для лекарственного раствора.
Между процедурами небулайзер нужно хранить в чистоте, защищая от воздействия пыли и дыма. Желательно подобрать для этого место подальше от открытого окна, источников тепла, и накрыть прибор чистой материей. Ставить аппарат на пол не рекомендуется ни во время процедуры, ни после нее. Важно соблюдать условия хранения лекарств, указанные в инструкции. Использовать составы, поменявшие цвет или структуру, нельзя.
Надежный помощник в борьбе с бронхиальной астмой
Использование небулайзера позволяет успешно бороться с приступами бронхиальной астмы и эффективно контролировать болезнь. Но для получения хороших результатов нужно соблюдать правила использования устройства, ухода за ним и хранения.
Бронхиальная астма
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Николаева Лариса Ивановна
Врач-терапевт, зам.главного врача по КЭР
Высшая квалификационная категория, кандидат медицинских наук
Смитиенко Анна Викторовна
Кандидат медицинских наук
Харебова Жанна Леонидовна
Высшая квалификационная категория
Пульмонология. Кашель – симптом опасных заболеваний
“Специальный репортаж”, ТВ-программа, телеканал “Москва 24” (ноябрь 2021г.)
Радио “Sputnik” (интернет-портал) (август 2021г.)
“Жизнь Столички”, журнал (июнь 2021г.)
РИАМО, интернет-портал (март 2021г.)
Блог Райффайзенбанка (апрель 2020г.)
“MediaMetrics”, радиостанция, программа “Онлайн прием” (март 2017г.)
Бронхиальная астма — хроническое воспалительное заболевание бронхов, основными проявлениями которого выступают приступы удушья, свистящего дыхания, кашля, вызванные обратимым сужением просвета бронхов, беспокоящие больного преимущественно в ночное время или рано утром.
Бронхиальная астма — довольно распространенное заболевание и, как и многие другие хронические заболевания, она требует очень внимательного отношения к лечению, обязательного обучения основам самоконтроля за течением болезни и регулярного посещения врача. На сегодняшний день абсолютно очевидно, те люди, которые тщательно выполняют предписания врача и трепетно относятся к своему здоровью, в 10 раз реже страдают обострениями бронхиальной астмы и практически всегда избегают тяжелых осложнений болезни. Кажущаяся сложность лечения со временем входит в образ жизни и в дальнейшем существенно помогут улучшить Ваше самочувствие. Правильное лечение — залог активной жизни, которая по своему качеству и продолжительности практически никак не отличается от людей, не страдающих астмой!
Симптомы
Приступ удушья (острая нехватка воздуха) с резким затруднением выдоха — основное проявление бронхиальной астмы. Чаще всего, удушье возникает после вдыхания пыли, дыма, резких запахов, на фоне физической нагрузки. Другими признаками астмы могут быть сухой кашель, ощущение дискомфорта в груди, свистящие хрипы. Чаще эти симптомы беспокоят ночью или рано утром.
У некоторых людей заболевание носит сезонный характер (симптомы возникают, в основном, в весенне-летнее время — например, во время цветения различных растений) или появляются только при контакте с аллергеном (например, с животными). Такую форму бронхиальной астмы называют эпизодической, или интермиттирующей. У других людей симптомы могут беспокоить в течение всего года — в этом случае говорят о постоянной (персистирующей) форме бронхиальной астмы. В любом случае, даже при легкой персистирующей бронхиальной астме, необходимо лечение.
Осложнения
При правильном лечении осложнения бронхиальной астмы практически невозможны.
Тем не менее, при неадекватном лечении может формироваться стойкое сужение бронхов (хроническая обструктивная болезнь легких), разрушение «дыхательного аппарата» легких — альвеол (эмфизема) и стойкая дыхательная недостаточность.
При отсутствии противовоспалительной терапии и передозировки короткодействующими бета2-адреномиметиками (например, сальбутамолом) приступы астмы могут протекать очень тяжело и может развиться так называемый астматический статус — выраженное сужение бронхов с формированием слизистых пробок в мелких воздухоносных путях. Самостоятельное исчезновение данного осложнения, как и самостоятельное его лечение, невозможно, необходима срочная госпитализация!
При тяжелом приступе бронхиальной астмы может также развиться спонтанный пневмоторакс — проникновение воздуха в плевральную полость через разрыв в легком, что также требует экстренной госпитализации.
Диагностика
Диагноз устанавливают на основании описания типичных проявлений бронхиальной астмы. Диагностическое значение имеет и быстрый эффект (уменьшение затрудненного дыхания) после ингаляции бронхорасширяющего препарата. Важно выяснение наследственной предрасположенности, провоцирующих приступы факторов. Полноценное обследование, особенно при первичном обращении, включает общеклинические анализы (общий анализ крови с оценкой лейкоцитарной формулы; определение уровня общего белка и оценка белковых фракций; исследование иммуноглобулинов М, G, E; общий анализ мокроты), исследование функции внешнего дыхания (спирометрия) рентгенографию органов грудной клетки, определение возможных аллергенов, чаще всего с помощью кожных тестов на аллергию.
К средствам «самодиагностики» и самоконтроля относят пиковую флоуметрию (пикфлоуметрия), которая помогает определить скорость выдоха и при постоянном проведении — вовремя зафиксировать начинающееся обострение бронхиальной астмы.
На основании частоты возникновения симптомов астмы и показателей функции внешнего дыхания определяется тяжесть болезни и в зависимости от ее степени подбирается адекватное лечение.
Лечение бронхиальной астмы
1. В случае развития приступа удушья или перед предполагаемой физической нагрузкой необходимы ингаляции быстродействующих бронхорасширяющих средств, назначаемых врачом, из группы бета2-адреномиметиков (например, сальбутамол, фенотерол).
Важно правильно выполнять ингаляцию, желательно пользоваться спейсером (см. «Правила пользования ингаляторами»). К сожалению, почти все люди, не прошедшие обучения, делают очень много ошибок при ингаляциях. Отнеситесь к этому очень ответственно!
После ингаляций полощите рот обычной водой!
В случае развития тяжелого приступа бронхиальной астмы, который не снимают ингаляции быстродействующего бронхорасширяющего средства, необходимо, не откладывая, обратиться за медицинской помощью.
2. В основе лечения бронхиальной астмы лежит применение ингаляционных глюкокортикоидов (исключение только составляет только интермитирующая форма бронхиальной астмы). Эти вещества подавляют воспаление в бронхах, уменьшают частоту и выраженность приступов удушья и других симптомов заболевания. Поскольку ингаляционные глюкокортикоиды используются в виде ингаляций, только малая часть препарата попадает кровь, и, следовательно, нежелательные лекарственные реакции встречаются редко. Уменьшить частоту их развития Вы сможете, если после использования ингаляторов будете полоскать рот обычной водой.
Помните, без использования ингаляционных глюкокортикоидов Вы не лечите Ваше заболевание! Правильное выполнение ингаляций, использование спейсера и полоскание ротовой полости водой после применения данных лекарств очень важно при использовании ингаляционных глюкокортикоидов, не пренебрегайте этим!
Возможно применение (1-2 раза в день) длительнодействующих лекарственных препаратов (бета2-адреномиметиков длительного действия, лейкотриенов, теофиллина), для предупреждения развитие приступов бронхиальной астмы. При тяжелых формах бронхиальной астмы возможно использование оральных глюкокортикоидов и антител к иммуноглобулину Е.
3. Для аллергиков могут быть рекомендованы противоаллергические средства. В случае известного аллергена и плохого контроля заболевания возможна специфическая иммунотерапия аллергенами (аллергенспецифическая иммунотерапия).
Кроме того, важно исключить воздействие аллергенов, при помощи простых мероприятий.
- Надевайте непроницаемые покрытия на матрасы, подушки и одеяла.
- Постельные принадлежности стирайте еженедельно в горячей воде (55-60°С).
- По возможности удалите ковры и ковровые покрытия.
- Все ковры обрабатывайте акарицидами и/или таниновой кислотой.
- По возможности избавьтесь от мебели с тканевой обивкой.
- Используйте жалюзи или занавески, легко стирающиеся в горячей воде.
- Мягкие игрушки стирайте в горячей воде или периодически замораживайте. Дети не должны спать с мягкими игрушками в кровати.
- Проводите мероприятия для уменьшения контакта с аллергенами домашних животных.
- Используйте воздухоочистители.
- Ограничьте контакты с поллютантами (загрязнителями воздуха) вне помещений.
- Избегайте курения и прокуренных помещений.
- Избегайте контакта с пылью и другими раздражающими факторами, такими как спреи для волос, краска, сильные запахи или любой дым.
4. При бронхиальной астме нельзя применять некоторые лекарства (например, многим пациентам противопоказана ацетилсалициловая кислота и схожие с ней препараты, так как они могут способствовать сужению бронхов).
5. Крайне важно своевременно и правильно лечить инфекционные заболевания дыхательных путей!
Насколько эффективно Вы лечите свое заболевание?
При адекватном лечении можно достичь полноценной ремиссии (отсутствия признаков болезни), которая определяется следующими основными компонентами:
- Симптомы астмы возникают не чаще 2 раз в неделю.
- У Вас нет ограничений по обычной ежедневной деятельности, включая умеренную физическую нагрузку.
- Вы не просыпаетесь ночью из-за удушья или кашля.
- У Вас не возникает необходимость более 2 раз в неделю пользоваться ингаляторами.
- Функция дыхания нормальная или близка к нормальным показателям, а колебания пиковой скорости выдоха в течение суток составляют не более 20%.
Правила пользования ингаляторами
Использование дозированных аэрозольных ингаляторов без спейсера
- Встряхнуть ингалятор перед использованием.
- Сделать глубокий выдох.
- Мягко обхватить мундштук ингалятора губами (зубы как бы прикусывают ингалятор).
- Начать медленно вдыхать.
- Сразу после начала вдоха один раз нажать на ингалятор.
- Медленно продолжить вдох до максимума.
- Задержать дыхание на 10 секунд или при невозможности так долго – задержать дыхание насколько возможно, желательно не вынимая ингалятор изо рта.
- Сделать выдох через рот.
- Повторная ингаляция не ранее чем через 30 секунд.
- Прополоскать рот водой.
Использование дозированных аэрозольных ингаляторов со спейсером
Использование специального устройства — спейсера — значительно увеличивает эффективность аэрозольных ингаляций. Будьте внимательны, алгоритм использования аэрозольного ингалятора со спейсером имеет несколько существенных особенностей.


