Использование поликомпонентной адгезивной мази в сочетании с имудоном в комплексной терапии красного плоского лишая
Красный плоский лишай — узелковое хроническое заболевание, возникающее на коже и видимых слизистых оболочках. При этом заболевании часто поражается слизистая оболочка полости рта и красная кайма губ. Заболевание чаще встречается у женщин в возрасте от 40 до 65 лет [3]. Причины возникновения плоского лишая окончательно не выяснены. Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. Токсико-аллергическая теория имеет значение при развитии изолированного плоского лишая слизистой оболочки полости рта. Хронические общесоматические заболевания ослабляют защитные свойства организма, а также резистентность слизистой оболочки к травме, что ведет к возникновению плоского лишая [1].
В последнее время отмечается «омоложение» страдающих этим заболеванием. Это объясняется возросшим контактом с вирусной инфекцией, существенным изменением реактивности организма, а также повышенной частотой психоэмоциональных напряжений [4].
Основное место по частоте поражения красным плоским лишаем занимает кожа. Папулы на коже — диаметром до 2 мм, фиолетовой окраски, с гиперкератозом, плотной консистенции, с полигональными контурами и пупкообразным вдавлением в центре [7, 9]. По данным ряда авторов, частота поражений слизистой оболочки полости рта варьируется от 60 до 80 % [2, 4—6, 10].
Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ (рис. 1а) и языке (рис. 1б).
Рис. 1а. Красный плоский лишай. Эрозивно-язвенная форма с поражением губ. Выраженный сетчатый рисунок беловато-синеватого цвета на губах и боковых поверхностях языка. Рис. 1б. Красный плоский лишай. Эрозивно-язвенная форма с поражением языка.
У большинства пациентов на ней видны отдельные папулы небольших размеров с полигональным основанием. Отдельные папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [4].
S. Gotze (1964) обнаружил значительные изменения сосудов слизистой оболочки полости рта и губ при плоском лишае, выявляемые с помощью капилляроскопии. Роль сосудистой патологии в патогенезе плоского лишая была показана Г. П. Васьковской (1972), которая установила у этих больных значительное повышение проницаемости стенок сосудов.
На сегодняшний день выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. По некоторым данным, крайне редко встречается пигментная форма [5, 9]. Признаки плоского лишая — молочно-белые шероховатые участки ороговения и появление мелкой сетчатости, так называемой сетки Уикхема (рис. 2).
Рис. 2а. Клинические проявления красного плоского лишая на слизистой оболочке полости рта — внутренней поверхности щек. Рис. 2б. Клинические проявления красного плоского лишая на слизистой оболочке полости рта — углах рта и языке.
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения красного плоского лишая.
В настоящее время больных красным плоским лишаем лечат кортикостероидами, которые применяют в виде инъекций один раз в 1—3 дня по 1—1,5 мл препарата под каждую эрозию, на курс 8—12 инъекций. Недостатком этого метода является возможность образования атрофических рубцов в местах инъекций [2, 5, 10].
Методы и средства лечения плоского лишая с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних лет. Сегодня местная терапия в полости рта сводится к назначению кортикостероидных мазей в виде аппликаций, однако используемые мази, масла, кремы и пасты не обладают одновременно адгезивным, противовоспалительным и ангиопротекторным эффектом. Такое лечение не предотвращает развития рецидивов заболевания [6, 8].
В этой связи для повышения эффективности лечения красного плоского лишая целесообразно использовать средства, обладающие адгезивным, противовоспалительным и ангиопротекторным эффектом.
Цель исследования
Повышение эффективности комплексной терапии красного плоского лишая за счет использования разработанной поликомпонентной адгезивной мази в сочетании с имудоном.
МАТЕРИАЛЫ И МЕТОДЫ
Всего под наблюдением находились 56 пациентов в возрасте от 32 до 75 лет, среди которых было 26 мужчин и 30 женщин. Обследуемые были разделены на 3 группы в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме «Персена» по 1 капсуле 3 раза в день, преднизолона по 25 мг через день. Первую группу составили 16 пациентов, которым проводили традиционное местное лечение: аппликации облепихового масла, 5%-ный раствор анестезина в персиковом масле в течение 20 минут 3—4 раза в день.
Во вторую группу вошли 20 пациентов; в ней местную терапию проводили с использованием разработанной мази (положительное решение о выдаче патента РФ на изобретение по заявке № 2012118101 (027377). В состав мази входит гидрокортизон, «Солкосерил дентальная адгезивная» паста, 5%-ный раствор витамина С, витамины А и Е.
В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с имудоном.
ХАРАКТЕРИСТИКА КОМПОНЕНТОВ РАЗРАБОТАННОЙ ПОЛИКОМПОНЕНТНОЙ АДГЕЗИВНОЙ МАЗИ (ПАМ)
Витамины С, А и Е обладают антиоксидантным действием, способствуют укреплению стенок микрососудистого русла слизистой оболочки полости рта. «Солкосерил дентальная адгезивная» паста (рег. № 015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции, к влажной слизистой оболочке и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов ПАМ на ее поверхности. Гидрокортизон оказывает противовоспалительное действие, а также способствует эпителизации эрозий.
Имудон — иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта.
Местная терапия в полости рта сводится к кортикостероидным маям, которые не обладают одновременно адгезивным, противовоспалительным и ангиопротекторным эффектом
Противовоспалительные и противоинфекционные свойства препарата обусловлены особенностями иммунобиологического действия, которое заключается в повышении активности фагоцитов с качественным улучшением фагоцитоза, а также в повышении содержания лизоцима в слюне, стимуляции и увеличении количества иммунокомпетентных клеток, которые отвечают за продукцию антител, повышение титра местных антител (секреторный IgА слюны). Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту, не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности проводимых методов лечения осуществляли путем ежедневного измерения площади измененной слизистой оболочки с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 — площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n — количество измерений.
Пациенты находились на лечении на кафедре стоматологии СтГМА и в ГБУЗ «Краевой клинический кожно-венерологический диспансер» (Ставрополь).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, ускорения заживления папул на слизистой оболочке не происходило.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 13,2 % образований. На 14-е сутки наблюдалась эпителизация 20,4 % эрозий, на 21-е сутки — 39,5 %. На 28-е сутки отмечалось эпителизация 45,6 % образований (табл. № 1).
Таблица № 1. Сроки эпителизации эрозий слизистой оболочки полости рта и губ в различных группах наблюдения.
Мазь для лечения красного лишая
В последние годы среди жителей Краснодара и Краснодарского края значительно увеличилось количество больных обращающихся по поводу красного плоского лишая в полости рта. Обследовано 682 пациента в возрасте 50 – 85 лет. В результате обследования установлено, что красный плоский лишай диагностирован у 10,8% больных. Рассматривается лечение красного плоского лишая и его результаты в зависимости от сопутствующей соматической патологии и состояния полости рта. Использование патогенетической терапии в лечении красного плоского лишая позволяет устранить воспалительные процессы быстро и эффективно.

1.Анисимова И.В. Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ:учебное пособие / И.В.Анисимова, В.Б. Недосеко, Л.М. Ломиашвили. – М.: Медицинская книга, 2008. – 194 с.
2. Барер Г.Б. Рациональная фармакотерапия в стоматологии / Е.Н. Зорян, В.С. Агапов, В.В. Афанасьев и др. // Руководство для практикующих врачей. – М.: Литтерра, 2006. – 568 с.
3. Зорина В.В. Красный плоский лишай: варианты лечения // Дентал Юг. – Краснодар, 2008. – №7(56). – С. 20-21.
4. Камышникова И.О., Зорина В.В. Актуальность вопросов диагностики и лечения глоссалгии в клинике терапевтической стоматологии // КНМВ. – Краснодар, 2013. –№6(141). – С.108-110.
5. Рабинович И.М. Клинико-лабораторное обоснование комплексной терапии красного плоского лишая слизистой оболочки полости рта / И.М. Рабинович, И.В. Безрукова, В.В. Хазанова, Е.А. Земская, Н.А. Дмитриева // Стоматология. – 1997. – №4(76). – С. 12-17.
6. Рабинович О.Ф. Применение иммунокорригирующего препарата “Ликопид” в комплексном лечении плоского лишая слизистой оболочки полости рта / О.Ф. Рабинович, И.М. Рабинович, Б.В. Пинегин // Институт стоматологии. – 2001. – №3(12). – С. 29-30.
9. Цветкова Л.А. Заболевания слизистой оболочки рта и губ: Учебное пособие / Л.А. Цветкова, С.Д. Арутюнов, Л.В. Петрова, Ю.Н. Перламутров. – М.: МЕДпресс-информ, 2006. – 208 с.
10. Rebora A. Плоский лишай. Европейское руководство по лечению дерматологических болезней // Под редакцией А.Д. Кацамбаса, Т.М. Лотти. – М.: “МЕДпресс-информ”, 2008. – С. 371-374.
Красный плоский лишай (КПЛ) – хроническое заболевание кожи и слизистых оболочек, этиология которого до настоящего времени остается неясной. Изолированное поражение слизистой оболочки полости рта (СОПР) КПЛ по данным различных авторов колеблется от 13,5 до 77%, а клиническая картина имеет существенные отличия от проявления его на коже. Поиск причины возникновения КПЛ вызывает затруднения, т.к. практически всегда заболевание возникает на фоне соматической патологии (заболевания желудочно-кишечного тракта, печени, сахарный диабет) [1, 5, 9]. Местные факторы в полости рта (гальваноз, кандидоз, несанированная полость рта) могут быть, как причиной КПЛ, так и отягощать течение уже возникшего заболевания. В связи с неясной этиологией и особенностями проявления КПЛ в полости рта, многообразием предлагаемых лекарственных препаратов необходим серьезный подход к выбору и назначению того или иного препарата с учетом индивидуальных особенностей пациента [2].
Из этого вытекает актуальность выбора показаний к назначению лекарственных препаратов с учетом различных форм КПЛ и сопутствующей соматической патологии.
Цель данного исследования: оценить эффективность предлагаемых схем лечения КПЛ.
· выяснить процент обращений по поводу КПЛ;
· выяснить наличие соматической патологии;
· оценить состояние полости рта;
· провести сравнительный анализ эффективности лечения КПЛ.
Материалы и методы исследования
За период времени 2010 – 2013 годы нами проконсультировано 682 пациента с заболеваниями слизистой оболочки полости рта. КПЛ диагностирован у 74 больных, что составляет 10,8%. Явления гальванизма отмечены у 97 пациентов (14,2%). Возраст пациентов колебался от 50 до 85 лет. Значительно чаще КПЛ диагностирован у женщин – 65, у мужчин – 9 (рис. 1,2).
Всем пациентам проводилось тщательное обследование. Уточнялись жалобы и анамнез заболевания, собирались сведения о сопутствующих заболеваниях, объективное обследование включало осмотр полости рта (зубов, зубных рядов, прикуса, слизистой полости рта). Проводилась оценка полноценности зубных протезов и пломб, определялись микротоки (ЭДС) в полости рта с помощью мультиметра (MASTECHMY-65). При необходимости пациентам проводились лабораторные методы исследования – клинический анализ кров, биохимический анализ крови на содержание глюкозы, исследование ЖКТ.
После постановки диагноза всем пациентам назначалось адекватное лечение в зависимости от состояния соматического и стоматологического статуса.
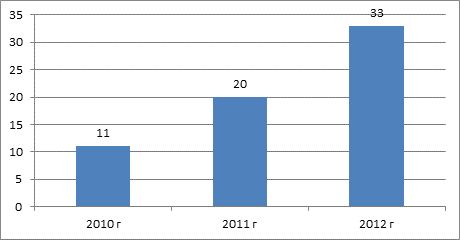
Рис. 1. Частота обращений по поводу красного плоского лишая
и их обсуждение
У всех больных без исключения обнаружена та или иная соматическая патология: гастрит, гепатит, панкреатит, гипертоническая болезнь, сахарный диабет. Синдром Гриншпана диагностирован у 6 больных. Всего у трех больных выявлены проявления КПЛ на коже рук, волосистой части головы, ногтях. Достаточно часто отмечено неблагополучие в полости рта: заболевания пародонта, зубные отложения, кариес зубов, явления гальваноза. Наиболее упорное течение, плохо поддающееся лечению, отмечено у больных с эрозивно-язвенной формой КПЛ, синдромом Гриншпана, на фоне гальванизма.[4] Лечение пациентов с типичной формой КПЛ и экссудативно-гиперемической, как правило, не вызывает трудностей. Эрозивно-язвенная форма КПЛ трудно поддается лечению, требует более длительного времени и часто рецидивирует.
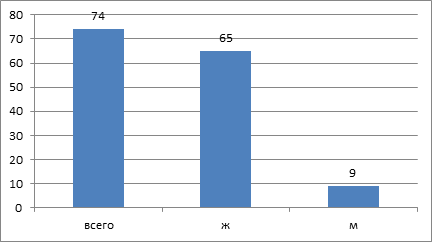
Рис. 2. Частота обращений по поводу красного плоского лишая в зависимости от пола
При составлении плана лечения типичной формы КПЛ учитывалось, что заболевание имеет аутоиммунную природу с нарушением локальных иммунных механизмов, всегда присутствует психоэмоциональный фактор, гистологически – эпителий кератинизирован, в сосочковом слое – диффузный лимфоцитарный инфильтрат, отечность базальной мембраны [6,8,10]. Местное лечение проводилось по общепринятой схеме: санация полости рта; обезболивающие средства – холисал, камистад; эпителизирующие – аевит, тыквеол, масло шиповника, солкосерил. Хороший эффект для ускорения эпителизации, уменьшения сухости и жжения во рту дает назначения ротовых ванночек с льняным маслом, маслом расторопши. Выбор нами данного метода обуславливается их антиоксидантными и улучшающими микроциркуляцию эффектами, а также отсутствием запаха, вкуса, цвета (в отличие от аекола). Масло расторопши оказывает ранозаживляющее, противоязвенное, обезболивающее, органопротекторное, противорадиационное и общеукрепляющее действие. В связи с этим, мы рекомендовали нашим пациентам применение внутрь по 10 капсул 3 раза в день во время еды в течение месяца (при отсутствии противопоказаний).
При назначении антигистаминных препаратов предпочтение отдавали следующим: кларитин, зиртек, эриус в связи с отсутствием седативного и снотворного эффекта.
Для снятия психоэмоционального напряжения назначали Ново-Пассит по 1 таблетке 3 раза в день, глицин по 1 таблетке сублингвально 2 раза в сутки, экстракт пустырника или валерианы по 1 таблетке 2 раза в день. Транквилизаторы и антидепрессанты при необходимости назначал невропатолог.
Среди большого арсенала поливитаминных комплексов отдавали предпочтение “Алфавит” в связи с тем обстоятельством, что в нем учитывается принцип совместимости отдельных витаминов и указанием процента суточной дозы. Особо необходимые витамины при лечении КПЛ (витамины А, В, никотиновая кислота) в данном комплексе присутствуют и составляют 100% суточной дозировки.
Из современных иммуномодулирующих препаратов наибольший интерес вызывает ликопид в связи с непродолжительностью применения – сублингвально по 1 таблетке (1 мг) в течение 7 – 14 дней. Основанием для выбора данного иммунокорректора является широкая фармакологическая активность (иммунорегулирующая, противовоспалительная и стимулирующая процессы регенерации), а также удобством в применении (курс лечения 7 – 14 дней, мягкое действие, таблетированная форма препарата). Назначение имудона не давало ощутимых результатов. Возможно это связано с нерегулярным выполнением рекомендаций (6 – 8 таблеток в течение 20 дней).
В результате комплексного лечения больных КПЛ улучшалось общее самочувствие, уменьшались неприятные ощущения, исчезали участки гиперкератоза или значительно уменьшались. Как правило, этого комплекса было достаточно для получения хорошего эффекта. Однако, в некоторых случаях приходилось назначать дополнительно другие препараты. В связи с тем, что одной из причин возникновения КПЛ может быть грибковая флора [1,3] при недостаточной эффективности проводимого лечения мы назначали гризеофульвин (во время еды по 1 таблетке 0,125 4 раза в день в течение 2 – 4 недель). Гризеофульвин оказывает фунгистатическое действие на разные виды дерматофитов и считается одним из основных средств при лечении больных дерматомикозами. Следует помнить, что применение препарата противопоказано при болезнях кроветворения, печени, почек, злокачественных новообразованиях, беременности. Уже на второй – третий день после приема препарата наступало улучшение, к концу первого курса лечения исчезали очаги гиперкератоза. Таким образом, можно рекомендовать назначение гризеофульвина при отсутствии выраженного эффекта терапии КПЛ по общепринятым схемам. Назначение других препаратов (делагил, плаквенил, глюкокортикоиды) при лечении типичной формы КПЛ, как правило, не требовалось.
Лечение экссудативно-гиперемической и эрозивно-язвенной формы КПЛ вызывает определенные трудности. В план лечения таких пациентов включали дополнительные методы и средства, как для местного, так и для общего лечения. С целью исключения инфицирования назначали 0,01% раствор мирамистина для полоскания полости рта. Эрозированные поверхности обрабатывали ферментами (трипсин, химотрипсин), с последующей аппликацией кератопластических препаратов или инъекцией под очаг поражения. Очень хороший эффект дают инъекции 1% раствора никотиновой кислоты, хонсурида. Никотиновая кислота, участвуя в окислительно-восстановительных процессах, способствует заживлению ран и язв, оказывает сосудорасширяющее действие, способствует общему оздоровлению. Хонсурид (действующее вещество – хондроитинсерная кислота) – является высокомолекулярным мукополисахаридом, участвует в построении основного вещества соединительной ткани, тем самым способствуя ускорению эпителизации эрозий и язв.
В план общего лечения пациентов с эрозивно-язвенной формой КПЛ включали дополнительно плаквенил, преднизолон. Плаквенил оказывает тормозящее действие на синтез нуклеиновых кислот, на активность некоторых ферментов, на иммунологические процессы [2]. По типу действия сходен с делагилом, хингамином, однако, основным преимуществом его является лучшая переносимость. Плаквенил назначали по 1 таблетке 2 раза в день в течение 2 недель. Как показали наши наблюдения, препарат хорошо переносился, достаточно эффективен, за данный период полностью исчезали симптомы воспаления, наступала эпителизация эрозий. Добавление преднизолона в дозе 10 – 20 мг в течение 10 дней значительно улучшало эффект лечения. Преднизолон активно действует на углеводный и белковый обмены, оказывает противовоспалительное, десенсибилизирующее, антиаллергическое действие. В большинстве случаев за этот период времени эрозивно-язвенная форма КПЛ трансформировалась в экссудативно-гиперемическую, а далее в типичную. При назначении преднизолона следует помнить о побочных эффектах препарата, возможных противопоказаниях, следить за картиной крови, артериальным давлением, содержанием глюкозы в крови и состоянием психики. Если процесс излечения затягивался, мы назначали гризеофульвин, что улучшало эффект лечения (рис. 3,4).
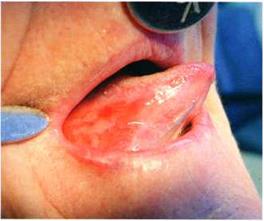
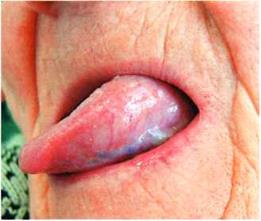
Рис.3. Состояние слизистой языка до (а) и после лечения (б)
Следует отметить, что в случае возникновения КПЛ на фоне гальваноза, рано или поздно наступает рецидив заболевания, если не устранить причину. Нами отмечены также рецидивы заболевания в случае возникновения стрессовых ситуаций, обострения общесоматической патологии, погрешностей в питании.
Другие формы КПЛ – буллезная, гиперкератотическая и атипичная встречаются крайне редко и нами за период наблюдения не выявлены.
Проведенное исследование показывает, что в последние годы отмечается тенденция к увеличению пациентов с КПЛ (10,8%), особенно на фоне гальваноза (14,2%).
Полученные результаты подтверждают тот факт, что КПЛ не существует изолированно, а протекает на фоне соматической патологии, что следует учитывать при составлении плана лечения пациентов с КПЛ. В связи с чем, необходим индивидуальный подход в выборе схемы лечения КПЛ с учетом фармакологического действия препарата, побочных эффектов, ответной реакции организма на назначаемое лечение.
Красный плоский лишай: симптомы, диагностика, лечение у человека
Красный плоский лишай — кожное воспалительное заболевание хронического течения, которое сопровождается высыпаниями на коже, слизистой оболочке ротовой полости и половых органов, а также на красной кайме губ. В некоторых случаях воспаление распространяется на волосы и ногти. При типичной форме красного плоского лишая заболевание легко диагностируется, но при атипичных, видоизмененных, формах этого процесса установить патологию сложнее.

Особенности заболевания. Факторы, провоцирующие его развитие
Точная причина развития красного плоского лишая до сих пор не установлена. Существуют мнения о том, что воспаление имеет вирусную, неврогенную, инфекционно-аллергическую или генетически обусловленную природу. Также красный плоский лишай ассоциируют с аутоиммунными заболеваниями, при которых иммунитет атакует клетки собственного организма, воспринимая их как чужеродные.
Установлено, что чаще от красного плоского лишая страдают люди в возрасте 45-60 лет, хотя патология может проявляться и раньше.
К факторам, которые повышают риск развития воспалительного процесса, относят:
- наличие заболеваний желудочно-кишечного тракта (язва желудка, хронический гастрит, билиарный цирроз печени);
- эндокринные нарушения (ожирение, сахарный диабет);
- сопутствующие вирусные инфекции, в частности — гепатит С;
- контакт с аллергенами (металлами, красителями);
- трансплантацию внутренних органов в анамнезе;
- частые продолжительные стрессы.
Главным толчком к развитию воспалительного процесса является серьезное нарушение иммунитета.
Характерные симптомы красного плоского лишая
При таком воспалительном процессе образуется сыпь, представленная плоскими высыпаниями с блестящей поверхностью розово-фиолетового или малиново-красного цвета. Диаметр каждого элемента сыпи — 2-3 мм. Появление сыпи сопровождается выраженным кожным зудом.
При кожной форме красного плоского лишая высыпания локализуются:
- на сгибательных поверхностях предплечий;
- на внутренних поверхностях бедер;
- в паховых и подмышечных областях;
- на слизистой оболочке полости рта.
Сыпь при таком воспалительном заболевании обычно не распространяется на кожу лица, волосистую часть головы, ладони и подошвы.
В 25% случаев пациенты жалуются на поражение только слизистых оболочек. В этом случае речь идет не только о полости рта, но и о головке полового члена у мужчин и преддверии влагалища у женщин.
Если воспалительный процесс распространился только на кожу, говорят о благоприятном течении заболевания и о благоприятном прогнозе.
Формы воспалительного процесса
Красный плоский лишай на коже может протекать в нескольких формах:
- Типичной. Это наиболее распространенный вид воспалительного процесса. На поверхности кожи (туловище, коленные и локтевые сгибы) образуются характерные бляшки, вызывающие зуд.
- Гипертрофической. Мелкие бляшки склонны к слиянию в отдельные крупные образования. Они имеют четкие границы. Наиболее частый вариант локализации высыпаний — передняя часть голеней.
- Фолликулярной. Сыпь образуется на волосистой части головы, в паховой области и подмышечных впадинах. Элементы сыпи — возвышающиеся над поверхностью кожи узелки.
- Эрозивно-язвенной. Малораспространенная форма, при которой сыпь представлена язвами и эрозиями. Области поражения небольшие, болезненные.
- Атрофической. Это редкая форма красного плоского лишая. Для нее характерны высыпания в виде узелков или небольших бляшек, которые образуются на спине, груди, животе. Элементы сыпи имеют нетипичную бурую или синеватую окраску. Фолликулярная форма красного плоского лишая может вызывать выпадение волос и облысение.
Поражение красным плоским лишаем слизистых оболочек также имеет свои типы. В этом случае воспалительный процесс представлен такими формами:
- Типичной.Как и в случае с поражением кожи, это самая распространенная форма. Сыпь представлена скоплениями мелких узелков, которые склонны к слиянию и образованию пятен, линий. Других симптомов (боли, раздражения) нет.
- Гиперкератотической. Элементы сыпи — бляшки. На их поверхности образуется ороговевший слой, из-за чего, при поражении слизистой полости рта, больного беспокоит ощущение сухости.
- Экссудативно-гиперемической. Слизистые оболочки отекают и краснеют, возникают узелки. При приеме пищи возникает боль.
- Эрозивно-язвенной. На поверхности слизистой оболочки образуются язвы, которые при повреждении кровоточат, и эрозии.
- Атипичной.Поражение распространяется на верхнюю губу. Она отекает и краснеет.
Если плоский красный лишай распространяется не только на кожу, но и на слизистые оболочки, то это довольно опасное проявление. Такое состояние может быть предраковым и в дальнейшем перерождаться в плоскоклеточный рак. Это наиболее тяжелое последствие такого воспалительного процесса.
Менее опасные, но также представляющие угрозу для здоровья и состояния человека последствия красного плоского лишая, — поражение всего кожного покрова, выраженное снижение иммунитета, необратимая потеря волос, образование рубцов и шрамов на слизистых оболочках.
Диагностика
Пациентов с подозрением на красный плоский лишай осматривает дерматолог или дерматовенеролог. Для подтверждения диагноза проводят такие исследования:
- общий и биохимический анализ крови;
- соскоб с пораженной кожи или слизистых оболочек на участке поражения для изучения под микроскопом.
Красный плоский лишай необходимо дифференцировать от псориаза, вторичного сифилиса, атопического дерматита, отрубевидного волосяного лишая.
Лечение
Тактика лечения при воспалительном процессе зависит от того, насколько распространено поражение, а также от локализации очагов поражения.
В состав терапии красного плоского лишая входят такие препараты:
- Седативные, для устранения нервного напряжения и подавления тревожности.
- Антигистаминные, для устранения зуда.
- Средства для десенсибилизации,то есть снижения чувствительности организма к аллергену.
- Топические глюкокортикостероиды наружного применения. Они подавляют иммунитет, чтобы снизить его активность относительно самого себя (при аутоиммунных процессах), и оказывают противоаллергическое действие.
- Разнозаживляющие средства.
- Витаминные комплексы. Они помогают ускорить процесс восстановления поврежденных кожных покровов и слизистых оболочек.
Если очаги поражения не имеют признаков инфильтрации, возможно назначение узкополосной средневолновой фототерапии. В случае инфильтрации проводят ПУВА-терапию с применением фотосенсибилизатора (перорально или наружно).
Специфических мер по предотвращению развития красного плоского лишая нет. Болезнь не заразна, не передается от человека к человеку. При своевременном начале лечения прогноз воспалительного процесса благоприятный.
Мазь для лечения красного лишая
В статье рассмотрены этиология, патогенез, клиническая картина, диагностика и лечение красного плоского лишая слизистой оболочки полости рта. Представлена схема общего лечения данной патологии, рекомендуемая врачами-дерматологами. Проведена сравнительная оценка традиционного и современного местного лечения красного плоского лишая. Пациенты были разделены на две группы. В первой проводилось традиционное местное лечение, во второй применялась ранозаживляющая мазь. Местная терапия в первой группе оказалась недостаточно эффективной, по сравнению со второй. Наиболее эффективные средства для ускорения эпителизации образований при данной патологии, применяемые во второй группе, обладающие адгезивным, эпителизирующим и противовоспалительным действием. В статье приведены практические рекомендации, включающие общее и местное лечение, а также общие мероприятия, проводимые врачом-стоматологом и врачами смежных специальностей.

1. Григорьян А. А. Разработка и клиническое применение нового ранозаживляющего средства для лечения заболеваний слизистой оболочки полости рта у детей и подростков / А. А. Григорьян, С. В. Сирак, А. Г. Сирак, С. А. Ханова // Современные проблемы науки и образования. – 2013. – № 2. – С. 41.
2. Сирак С. В. Использование поликомпонентной адгезивной мази в сочетании с иммуномодулирующим препаратом в комплексной терапии пузырчатки / С. В. Сирак, И. А. Копылова, В. В. Чеботарев, Аль-Асфари // Пародонтология. – 2012. – Т.17. – № 2. – С. 62-65.
3. Сирак С. В. Особенности выбора антимикробных препаратов для местного лечения воспалительных заболеваний пародонта у детей и подростков / С. В. Сирак, И. А. Шаповалова, Ю. Н. Пугина, А. К. Лолаева // Стоматология детского возраста и профилактика. – 2008. – Т.7. – №4. – С. 61-63.
4. Сирак С. В. Лечебно-профилактический эликсир для ухода за полостью рта / С. В. Сирак, Е. М. Максимова, А. П. Кожемякина // Патент на изобретение RUS 2334522 12.03.2007.
5. Сирак С. В. Средство для полоскания полости рта / С. В. Сирак, А. А. Слетов, М. В. Локтионова // Патент на изобретение RUS 2364389 11.03.2008.
6. Сирак С. В. Способ лечения воспалительных заболеваний пародонта / С. В. Сирак, Е. В. Компанцева, Е. С. Ващенко // Патент на изобретение RUS 2372949 14.07.2008.
7. Сирак С. В. Съедобная жевательная резинка с ранозаживляющим эффектом и способ ее производства / С. В. Сирак, А. Г. Сирак // Патент на изобретение RUS 2432939 29.04.2010.
8. Сирак С. В. Разработка и применение поликомпонентной адгезивной мази для лечения эрозивных поражений слизистой оболочки полости рта у пациентов с обыкновенной пузырчаткой / С. В. Сирак, В. В. Чеботарев, А. Г. Сирак, А. А. Григорьян // Современные проблемы науки и образования. – 2013. – № 2. – С. 15.
9. Сирак С. В. Опыт использования местных ранозаживляющих средств при лечении вульгарной пузырчатки с локализацией на слизистой оболочке полости рта и губах / С. В. Сирак, В. В. Чеботарев, А. Г. Сирак, А. А. Григорьян // Медицинский вестник Северного Кавказа. – 2013. – Т. 8. – № 1. – С. 59-62.
10. Сирак С.В. Изучение противовоспалительных и регенераторных свойств стоматологического геля на основе растительных компонентов, глюкозамина гидрохлорида и димексида в эксперименте / С. В. Сирак, М. В. Зекерьяева // Пародонтология. – 2010. – № 1. – С. 46-50.
11. Сирак С. В. Изучение морфологических изменений в пульпе зубов экспериментальных животных при лечении глубокого кариеса и острого очагового пульпита / С. В. Сирак, А. Г. Сирак, И. А. Копылова, А. К. Бирагова // Медицинский вестник Северного Кавказа. – 2011. – Т. 23. – № 3. – С. 29-33.
12. Сирак С. В. Изучение эффективности ранозаживляющего средства для лечения заболеваний слизистой оболочки полости рта у детей и подростков / С. В. Сирак, И. А. Шаповалова, М. В. Локтионова, А. К. Лолаева // Стоматология детского возраста и профилактика. – 2008. – Т. 7. – № 2. – С. 79-81.
Красный плоский лишай – хронический зудящий дерматоз мультифакторной природы, характеризующийся моноформными папулезными высыпаниями на коже. По некоторым данным, частота поражений слизистой оболочки полости рта варьирует от 60 до 80 % [1, 2, 7, 11].
Чаще болеют женщины в возрасте от 40 до 65 лет. Из-за возросшего контакта с вирусной инфекцией, существенным изменением реактивности организма, а также повышенной частотой психоэмоциональных напряжений, в последнее время отмечается «омоложение» лиц, страдающих этим заболеванием [2, 4, 9].
Выделяют нейрогенную, вирусную, бактериальную, аутоиммунную теории этого заболевания. Токсико-аллергическая теория имеет значение при развитии изолированного плоского лишая слизистой оболочки полости рта (СОПР). Хронические общесоматические заболевания ослабляют защитные свойства организма, а также резистентность слизистой оболочки к травме, что ведет к возникновению плоского лишая. Неврогенная теория плоского лишая подтверждается тем, что первые вспышки заболевания у многих пациентов обнаруживались после какого-либо нервного потрясения или после хронического нервного перенапряжения, послужившего провоцирующим фактором. На основании анамнеза и клинического обследования больных красным плоским лишаем выясняется, что большинство из них страдает теми или иными расстройствами нервной системы (неврастения, вегетоневрозы и т.д.) [8, 9, 11].
Отмечена зависимость течения красного плоского лишая от наличия различных заболеваний желудочно-кишечного тракта, печени, поджелудочной железы [2, 3, 12].
В развитии красного плоского лишая значение имеет наследственная предрасположенность. Описаны случаи, когда КПЛ был констатирован в нескольких поколениях, наследственный анамнез отмечается примерно у 0,6 % из всего количества больных [1, 10].
На возникновение КПЛ СОПР влияют ятрогенные факторы: острые края зубов, плохо подогнанные съемные пластинчатые протезы, нависающие пломбы, а также протезы из разнородных металлов. Наличие в полости рта протезов из разных металлов изменяют микроэлементный состав слюны. В ней появляются примеси разнородных металлов, что способствует возникновению гальванических токов и оказывает ингибирующее действие на ряд ферментов [2, 10].
Красный плоский лишай в некоторых случаях может представлять собой общую аллергическую реакцию на некоторые медикаментозные и химические раздражители [3, 6, 8]. Это так называемые лихеноидные реакции.
Клинически красный плоский лишай характеризуется появлением узелков, сопровождающихся зудом. Преобладают папулы полигональной формы, круглые и овальные. Величина элементов – 1-2 мм в диаметре, поверхность плоская, с круто обрывающимися краями. Цвет высыпаний синюшно-красный. На месте регресса высыпаний остаются пигментные пятна желтоватого или коричневатого цвета. При слиянии высыпаний образуются бляшки (стека Уикхема).
Поражения чаще локализуются на слизистой щек в заднем отделе и ретромолярном пространстве, далее язык (латеральная и дорзальная поверхности, реже нижняя), губы, десна и слизистая оболочка альвеолярного края и твердого неба.
Своеобразную клиническую картину представляет красный плоский лишай на красной кайме губ. У большинства пациентов на ней видны отдельные папулы небольших размеров с полигональным основанием. Отдельные папулы соединяются между собой кератотическими мостиками. Ороговение придает папулам беловато-синеватый оттенок [6, 9].
Течение плоского лишая хроническое, торпидное, однако возможны и периоды обострений.
Выделяют шесть основных клинических форм красного плоского лишая слизистой оболочки полости рта и красной каймы губ: типичную, гиперкератотическую, экссудативно-гиперемическую, эрозивно-язвенную, буллезную, атипичную. Крайне редко встречается пигментная форма [1, 10].
При типичной и гиперкератотической формах течение бессимптомное, отмечается шероховатость слизистой оболочки. Экссудативно-гиперемическая и атипичная формы всегда сопровождаются жжением и чувствительностью. Болезненность отмечается при буллезной, эрозивно-язвенной и инфильтративной формах.
Диагностика красного плоского лишая не вызывает трудностей, если высыпания имеются и на коже, и на слизистой оболочке полости рта. Симптом Кебнера: на месте механического раздражения появляются новые высыпания. Гистологическая картина при данной патологии следующая: эпителий кератинизирован, в сосочковом слое определяется диффузный лимфоцитарный инфильтрат, базальная мембрана отечна.
Лечение красного плоского лишая должно быть комплексным и индивидуальным, с привлечением специалистов других профилей. Перед проведением любой терапии проводится тщательная санация полости рта. При общем лечении всех форм плоского лишая больным, страдающим ангионевротическими реакциями, рекомендуется седативная терапия.
Способы и средства, предложенные для лечения красного плоского лишая, различны: это внутримышечные инъекции 0,1 % раствора иммуномодулятора тимодепрессина, применение анксиолитика тенотена и антиоксиданта кудесана в сочетании с иммуномодулятором иммудоном, использование топических ингибиторов кальциневрина и высокоактивных стероидов в сочетании со светотерапией «Биоптрон», применение препарата «Галавит ПЛ», системная кислородно-озоновая терапия [2, 4, 5, 7, 10, 11, 12]. Некоторые авторы предалагают использовать ультрафонофорез левзеи для ускорения эпителизации эрозивно-язвенных элементов и купирования основных симптомов заболевания [6, 8, 9].
Цель исследования: повышение эффективности комплексного лечения красного плоского лишая за счет использования разработанной мази.
Материалы и методы: всего под наблюдением находилось 24 пациента, в возрасте от 30 до 65 лет, 18 женщин и 6 мужчин. Пациенты находились на лечении в ГБУЗ «Краевом клиническом кожно-венерологическом диспансере» г. Ставрополя. Перед началом лечения, всем пациентам были проведены общие мероприятия: санация полости рта, профессиональная гигиена полости рта, устранение очагов хронической инфекции (деструктивные формы периодонтита, пародонтита), определение уровня глюкозы.
Общее лечение: антигистаминные препараты: «Эриус» по 1 табл. в день 20-30 дней. Седативные средства: «Ново-пассит» по 1 ч.л.; «Глицин» по 1 табл. сублингвально. Витаминотерапия: витамин «А» по 1 таблетке после еды в течение 1 мес. Противомалярийные препараты: «Делагил» по 0,25 г 1-2 раза в день, в течение 1 мес. Противогрибковые средства: «Флюкостат» по 1 табл., на 1, 3, 5 сутки от начала лечения.
Пациенты были разделены на 2 группы по 12 человек, в зависимости от проводимого местного лечения. Первую группу составляли пациенты с диагнозом: красный плоский лишай (типичная форма). Во второй: красный плоский лишай (гиперкератотическая форма). Больные предъявляли жалобы на болезненность, чувствительность, шероховатость слизистой оболочки полости рта. У всех пациентов отмечались высыпания на коже: синюшно-красные папулы в диаметре от 0,1 до 1 см.
Местное лечение, проводимое у пациентов I группы, было традиционное и заключалось в назначении 5 % раствора анестезина на персиковом масле, масла шиповника и инъекций раствора преднизолона по 0,5 мл под каждое образование на слизистой оболочке один раз в три дня.
Во второй группе применялась разработанная мазь: до и после приема пищи. Она обладает обезболивающим эффектом, за счет входящего в ее состав геля «Лидоксор», что позволяет пациентам безболезненно принимать пищу. «Солкосерил дентальная паста» обеспечивает кератопластический эффект и адгезию мази к влажной слизистой оболочке полости рта, тем самым пролонгирует действие всех компонентов средства. Облепиховое масло также обладает эпителизирующим эффектом. Преднизолоновая мазь снимает воспаление и ускоряет процессы заживления.
Оценку процессов заживления проводили путем измерения размера папул, исключения появления новых высыпаний и уменьшение болезненности и чувствительности слизистой оболочки полости рта.
Результаты и обсуждение. Контроль процессов эпителизации папул проводили на 7-е, 14-е и на 21-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй группе. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и ангиопротекторное действие не имело стойкого терапевтического эффекта, ускорения заживления папул на слизистой оболочке не происходило.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялся характерный сетчатый рисунок, отмечалась эпителизация 12,6 % образований. На 14-е сутки наблюдалась эпителизация 18,6 % папул, на 21-е сутки – 37,8 %. Окончательное заживление высыпаний к концу второго месяца наблюдения отмечено лишь у 3 больных (25 %), у 4 больных данной группы (33,3 %) полная эпителизация папул слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 40,9 % папул, на 14-е отмечено заживление 53,5 % образований и на 21-е сутки – 70,2 % папул. У 1 пациента (8,3 %) на фоне старых появились новые папулы. У 6 пациентов (50 %) этой группы полное заживление папул слизистой оболочки отмечено к концу второго месяца лечения. Аллергических реакций и осложнений при проведении лечения не отмечалось.
Практические рекомендации:
– санация полости рта;
– профессиональная гигиена полости рта;
– устранение очагов хронической инфекции (деструктивные формы периодонтита, пародонтита);
– определение уровня глюкозы.
– антигистаминные препараты: «Эриус» по 1 табл. в день 20-30 дней;
– седативные препараты: «Ново-пассит» по 1 ч.л.; «Глицин» по 1 табл. сублингвально;
– витаминотерапия: витамин А по 1 таблетке после еду в течение 1 месяца;
– противомалярийные препараты: «Делагил» по 0,25 г 1-2 раза в день, в течение 1 мес.;
– противогрибковые препараты: «Флюкостат» по 1 табл., на 1, 3, 5 сутки от начала лечения.
Местное лечение: применение ранозаживляющей мази до и после еды.
Необходимо помнить, что эрозивно-язвенная и гиперкератотическая формы красного плоского лишая являются факультативным предраком!
Клинический пример
Пациентка М., 47 лет, амб.карта № 2577
Жалобы: слабая боль и жжение при приеме пищи, сухость во рту.
Объективно: на красной кайме губ характерный сетчатый рисунок беловато-синюшного цвета. На десне белые и красные папулы, также выраженная сетка, которая распространяется от переходной складки по всей слизистой оболочке нижней губы.
Проведена дифференцированная диагностика со сходными по клинической картине заболеваниями. Исключены: плоская лейкоплакия, вторичный сифилис, красная волчанка. Для дифференциации одного вида кератоза от другого применялось люминесцентное свечение. В лучах Вуда высыпания при красном плоском лишае светятся бледно-голубым цветом.
Диагноз: красный плоский лишай слизистой оболочки полости рта, типичная форма.
Лечение. Пациентке проведена санация полости рта. Удалены зубные отложения: наддесневые и поддесневые. Лечение кариеса и его осложнений. Устранены ятрогенные факторы: удалены нависающие края пломб.
Назначен курс общей терапии с использованием седативных препаратов «Ново-пассит» по 1 чайной ложке 3 раза в день и преднизолона по 25 мг через день. «Эриус» по 1 таблетке в течение 20 дней. «Глицин» по 1 табл. сублингвально. Витамин А по 1 таблетке после еду в течение 1 месяца. «Делагил» по 0,25 г 1-2 раза в день, в течение 1 мес. «Флюкостат» по 1 табл., на 1, 3, 5 сутки от начала лечения.
Местное лечение: применение разработанной мази 2-3 раза в день. Уже на 14-е сутки отмечено заживление более половины образований на слизистой оболочке полости рта и губ, новых папул не отмечено. На 21-е сутки – отмечено полное заживление и эпителизация изменений слизистой оболочки.
Выводы. Таким образом, полученные данные показали, что местное лечение, проведенное в первой группе, оказалось не достаточно эффективным, по сравнению со второй. Кроме того, у пациентов первой группы после инъекций под папулы наблюдались осложнения в виде рубцов. Применение поликомпонентной мази (вторая группа) позволило сократить заживление папулезных высыпаний и предотвратить развитие осложнений.
Рецензенты:
Чеботарев Вячеслав Владимирович, доктор медицинских наук, профессор, заведующий кафедрой дерматовенерологии и косметологии ГБОУ ВПО «Ставропольская государственная медицинская академия» Минздрава РФ, г. Ставрополь.
Калиниченко Александр Анатольевич, доктор медицинских наук, главный врач стоматологической клиники «Фитодент», г. Михайловск.
Лишай красный плоский
Рекомендовано лечение выявленных сопутствующих заболеваний (шистосомоза, гепатитов, санация очагов хронической инфекции и др.) и устранение вероятных провоцирующих факторов (отмена лекарственных препаратов, УФО и пр.). Выбор метода лечения при КПЛ зависит от степени выраженности клинических проявлений, длительности заболевания, сведений об эффективности ранее проводимой терапии.
Наружное лечение
Показано при наличии ограниченных высыпаний. Для наружной терапии КПЛ используют глюкокортикостероидные препараты средней и высокой активности (возможно их чередование) в виде смазываний или под окклюзионную повязку 1-2 раза в день ежедневно в течение 3-4 недель:
- Триамцинолона ацетонид, 0,1% мазь;
- Бетаметазона дипропионат, 0,1% мазь;
- Метилпреднизолона ацепонат, 0,1% крем, мазь и жирная мазь;
- Клобетазола пропионат, 0,05% крем и мазь;
- Флуоцинолона ацетонид, 0,025% мазь;
- Гидрокортизона бутират, 0,1% мазь и др.
Общее лечение
Показано при наличии распространенных высыпаний. Учитывая положительный результат от применения кортикостероидных и антималярийных препаратов, назначаемых сочетанно внутрь, рекомендуется совместное использование лекарственных средств данных групп больным КПЛ. Из группы антималярийных препаратов может быть назначен один из приведенных ниже лекарственных препаратов:
- Гидроксихлорохин по 200 мг 2 р/день в течение 5 дней, затем перерыв 2 дня, курсы лечения повторять в течение 1–2 месяцев;
- Хлорохин по 250 мг 2 р/день в течение 5 дней, затем перерыв 2 дня, курсы лечения повторять в течение 1–2 месяцев.
В терапии КПЛ применяются глюкокортикостероидные препараты системного действия, таблетированная либо инъекционная форма:
- Преднизолон в дозе 20–25 мг в сутки в течение 1–2 месяцев с последующей постепенной отменой;
- Бетаметазона дипропионат 1 мл в/м 1 раз в 2–3 недели, на курс 3–4 инъекции.
Для лечения распространенной формы КПЛ используют также ацитретин в дозе 30 мг/сут в течение 3–4 недель. В зарубежной литературе имеются сообщения о назначении циклоспорина из расчета 5 мг/кг/сут при генерализованных формах КПЛ.
При эрозивно-язвенной форме КПЛ может быть использован метронидазол по 250 мг 3 р/день в течение 2–3 недель. Также имеются немногочисленные публикации о применении метотрексата, циклофосфана, локально — такролимуса (пимекролимуса) для лечения КПЛ.
При прогрессировании заболевания применяют одну из нижеприведенных схем лечения (допустимо чередование различных схем):
- Поливидон + натрия хлорид + калия хлорид + кальция хлорид + магния хлорид + кальция гидрокарбонат (гемодез) 400 мл в/в капельно 1–4 раза в неделю, на курс 3–5 инфузий (по потребности);
- Калия хлорид + натрия хлорид + магния хлорид 400,0 в/в капельно 1–4 в неделю, на курс 3–5 инфузий;
- Натрия хлорид 0,9% 400 мл в/в капельно 1–4 в неделю, на курс 3–5 инфузий;
- Кальция глюконат 10% 10 мл в/м 1 р/сут № 8–10;
- Тиосульфат натрия 30% 10 мл в/в 1 р/сут № 8–10.
Для купирования зуда назначают любой из следующих антигистаминных препаратов 1-го поколения длительностью 7–10 дней как перорально, так и в инъекционных формах (возможно их чередование):
- Хлоромирамин по 25 мг 2–3 р/день;
- Мебгидролин по 100 мг 2–3 р/день;
- Хифенадин по 10 мг 2–3 р/день;
- Клемастин по 1 мг 2–3 р/день.
Режим
В период обострения заболевания пациентам рекомендуется щадящий режим с ограничением физических и психоэмоциональных нагрузок.
Диета
В пищевом режиме должны быть ограничены соленые, копченые, жареные продукты. У пациентов с поражением слизистой полости рта необходимо исключить раздражающую и грубую пищу.
Физиотерапия
Общая ПУВА-терапия с применением фотосенсибилизаторов внутрь (метоксалена по 0,6 мг/кг массы тела или изопимпинеллин/ бергаптен/ксантотоксин по 0,8 мг/кг массы тела) за 1,5–2 часа до облучения УФА. Начальная доза облучения составляет 0,25–1,0 Дж/см 2 . Процедуры проводить 2–4 раза в неделю, разовую дозу УФА увеличивать каждую 2-ю процедуру на 0,25–1,0 Дж/см 2 до максимального значения 10–15 Дж/см2 на курс 20–45 процедур.
Показаны электросон, индуктотермия пояснично-крестцового отдела позвоночника.
При гипертрофической форме КПЛ возможно удаление веррукозных разрастаний при помощи следующих методов деструктивной терапии:
- Криодеструкции;
- Электрокоагуляции;
- Лазеротерапии;
- Радиохирургии.
Метод деструктивной терапии выбирается врачом в зависимости от распространенности процесса и локализации высыпаний.
Критерии эффективности лечения
Отсутствие новых высыпаний и разрешение существующих высыпаний, уменьшение зуда.
Показания для госпитализации
Госпитализизация показана при отсутствии эффекта от амбулаторного лечения, а также при наличии тяжелых форм заболевания или его осложнений.
Лечение красного плоского лишая
Красный плоский лишай — незаразное заболевание кожи и слизистых, которое сопровождается наличием характерных элементов сыпи. В очагах формируется аутоиммунное воспаление, то есть организм вырабатывает антитела против собственных клеток кожи. Чаще красным плоским лишаем болеют взрослые 30–60 лет.
Причины появления заболевания
Запустить процесс воспаления может:
- нервный стресс;
- наличие хронических инфекций в организме, особенно вирусных (вызванных вирусом гепатита B или C, герпеса, цитомегаловируса, гриппа и др.);
- некоторые лекарства и вакцины (тетрациклины и другие антибиотики, нестероидные противовоспалительные средства);
- заболевания органов ЖКТ: колиты, гастриты, холециститы, гепатиты;
- нарушения обмена (сахарный диабет, гипо- и гипертиреоз);
- травматизация слизистых и кожи.
Как выглядят типичные проявления красного плоского лишая?
Излюбленные места локализации красного плоского лишая: сгибательные поверхности лучезапястных суставов и предплечий, передних поверхностей голеней, тыла стоп и голеностопных суставов, паховых и подмышечных складок, поясницы. Возможно поражение любых зон туловища и конечностей, лица и волосистой части головы. В трети случаев заболевание сопровождается поражением слизистой щек, наружных половых органов, возможны высыпания в области языка, слизистой пищевода, а также поражение ногтей. Типичные элементы сыпи при красном плоском лишае имеют вид розово-сиреневых слегка уплотненных очагов округлой, овальной или полициклической формы, размерами от 0,2 см в диаметре до 0,8 см. Возможна группировка и слияние элементов в более крупные бляшки. Центр высыпаний имеет вдавление, при боковом освещении или смазывании очагов маслом прослеживается белесоватая сетка на поверхности очагов, напоминающая кружево. Высыпания могут сильно чесаться или не зудеть совсем. В местах травматизации кожи (например, при царапинах) появляются свежие расположенные линейно характерные элементы — это проявление изоморфной реакции.
Как выглядят атипичные проявления заболевания?
При наличии типичных высыпаний заболевание диагностируется несложно. Затруднения в постановке диагноза возникают при атипичных формах, которыми считаются:
- гипертрофическая (бородавчатая, веррукозная) форма — локализуется чаще на передней поверхности голеней, сопровождается выраженным зудом, уплотнением, бородавчатой поверхностью;
- пузырная и эрозивно-язвенная формы — возникают и на коже, и на слизистых, тяжело поддаются терапии;
- атрофическая форма — в очагах появляются необратимые изменения кожи с исходом в мелкоточечные белесоватые рубчики, при наличии очагов на волосистой части головы формируется мелкоочаговое облысение;
- пигментная — сопровождается стойким изменением цвета очагов на коричневый, серый, синевато-черный;
- зостериформная форма, при которой высыпания располагаются по ходу нерва;
- кольцевидная — очаги имеют светлый центр и эритематозно-синюшный ободок по периферии.
При наличии атипичных форм заболевания врач может назначить биопсию для подтверждения диагноза. Это иссечение под местным обезболиванием с диагностической целью небольшого кусочка кожи. Выполняется для морфологического исследования кожи под микроскопом на клеточном уровне.
Что важно сделать перед началом лечения красного плоского лишая?
С учетом того, что причины возникновения заболевания различны, пациента важно обследовать. В комплекс обследования входят:
- Клинический анализ крови, общий анализ мочи, сахар крови, биохимические показатели работы печени (билирубин и его фракции, печеночные ферменты — АЛТ, АСТ, ГГТ, ЩФ), креатинин, холестерин, антитела к гепатитам B и C. При наличии положительного результата на маркеры вирусных гепатитов пациента целесообразно направить на консультацию к инфекционисту для уточнения диагноза и лечения вирусного гепатита (при необходимости).
- УЗИ щитовидной железы, так как возможно сочетание заболевания с аутоиммунным тиреоидитом.
- УЗИ органов брюшной полости.
При выявлении «фоновой» патологии возможно понадобятся консультации эндокринолога, гастроэнтеролога и других специалистов.
Какие методы лечения красного плоского лишая существуют?
Существует несколько методов лечения заболевания:
- Местное.
- Физиотерапевтическое.
- Общее лечение.
Все методы лечения должны быть направлены на устранение иммунного воспаления в очагах, прекращения зуда, уменьшения плотности элементов сыпи, прекращения появления новых высыпаний и роста по площади имеющихся очагов.
Наружное лечение
Из наружных средств наилучший результат дают глюкокортикостероидные гормоны (стероиды) в форме мазей, кремов, гелей. Тип топического стероида и особенность его применения определяет дерматолог в зависимости от характера, локализации и распространенности высыпаний. Могут также быть эффективны препараты такролимуса и пимекролимуса, местное лечение которыми должно быть подконтрольно врачу. Дополнительно назначаются препараты мочевины, декспантенола, нафталана. При поражении слизистых широко используются облепиховое масло, масло шиповника, солкосерил, актовегин, местные средства с витамином A.
Физиотерапевтическое лечение
Из методов физиотерапии наиболее эффективна фототерапия (лечение светом). При этом могут использоваться лучи спектра B, A и ПУВА-терапия, при которой пациент за 2 часа до облучения принимает внутрь препарат, усиливающий чувствительность кожи к лучам солнечного спектра. Лечение светом (кроме использования лучей спектра B) имеет определенные противопоказания: онкозаболевания и предрасположенность к ним, заболевания щитовидной железы, катаракта, высокие цифры артериального давления. Кроме фотолечения, возможно использование ультразвука, лазера, индуктотермии. Перед проведением любых методов физиотерапии женщины должны быть осмотрены гинекологом для исключения противопоказаний (доброкачественных и злокачественных новообразований половых органов и молочных желез). Для мужчин старше 45 лет при назначении физиотерапии нужно исключить новообразование предстательной железы. Для этой цели наиболее информативным будет трансректальное УЗИ предстательной железы с последующей консультацией уролога (при необходимости).
Общее лечение
Общая терапия красного плоского лишая включает такие лекарственные средства, как:
- Делагил и его производные.
- Глюкокортикоидные гормоны внутрь и в инъекционных формах.
- Вспомогательные средства: седативные, антигистаминные при зуде, гепатопротекторы, витамины групп A, E, C, B, сосудистые препараты. Эти препараты могут назначаться внутрь (в таблетках и капсулах, каплях), в виде внутримышечных и внутривенных инъекций, внутривенных капельных инфузий.
Выбор метода зависит от распространенности патологического процесса на коже, локализации сыпи, возраста пациента, вида высыпаний, эффективности ранее использованной терапии, наличия сопутствующих заболеваний. При распространенных формах, как правило, назначается комплексное лечение. Средняя длительность терапии красного плоского лишая — от 2 до 4 недель, иногда выполняется 2 курса лечения с небольшим перерывом.
Какие рекомендации должен выполнять пациент при лечении красного плоского лишая?
В процессе лечения заболевания важно:
- не травмировать кожу (грубыми мочалками, трением тесной одежды, самоповреждением кожи, избегать царапания домашними животными и пр.);
- при локализации высыпаний на слизистой рта не употреблять раздражающую пищу: слишком горячую, грубую, острую;
- отказаться от алкоголя.
Оставляют ли элементы красного плоского лишая след на коже?
Это зависит от формы заболевания. Высыпания могут пройти бесследно, с остаточной пигментацией, иногда — с мелкоочаговым рубцеванием кожи.
Возможно ли рецидивирование высыпаний при красном плоском лишае?
Рецидивы могут быть редкими: 1 раз в 5–10 лет, могут повторяться ежегодно. Но возможно также лечение этого заболевания 1 раз в жизни, со стойкой длительной ремиссией.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

дерматовенеролог / Стаж: 25 лет
Дата публикации: 2019-10-21
уролог / Стаж: 29 лет
Дата обновления: 2021-12-01
Лечение красного плоского лишая в Москве – цены
| Прием врача дерматолога (миколога, трихолога) первичный без назначения курса лечения | 1 900 руб. |
| Повторный прием врача дерматолога (миколога, трихолога) без назначения курса лечения | 1 800 руб. |
| Лечение К.П.Л.( красный плоский лишай) | 16 000 руб. |
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!


