Саркома Капоши кожи: симптомы и лечение заболевания
Вирус герпеса человека 8 типа (HHV-8) относится к семейству g-herpesviridae, роду Rhadinovirus. Как и при других герпес-вирусах, экспрессия гена HHV-8 связана с вирусной латентностью или лизирующей вирусной репликацией.
Частота распространения классической формы саркомы Капоши значительно варьирует в различных географических областях от 0, 14 на 1 млн. жителей (как мужчин, так и женщин) до 10, 5 на 1 млн. мужчин и 2, 7 на 1 млн. женщин. Мужчины болеют в 3 раза чаще. Начало заболевания регистрируется в возрасте 35-39 лет у мужчин и в возрасте 25-39 лет у женщин.
Большая частота встречаемости наблюдается в странах расположенных на побережье Средиземного моря и центральной Африки (эндемическая саркома Капоши). В развитых странах у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ) -1, частота встречаемости HHV-8 наиболее высока среди мужчин гомо- и бисексуальной ориентации. Саркома Капоши является самой распространенной СПИД-ассоциированной опухолью у мужчин, практикующих сексуальные отношения с мужчинами, и наблюдается у 20% больных СПИД.
- Трансплантационная саркома Капоши наблюдается преимущественно при пересадке почки. Возможно развитие у пациентов, получающих иммуносупрессивную терапию при лечении аутоиммунных заболеваний.
- Одним из основных путей передачи HHV-8 является половой, риск инфицирования повышается с увеличением числа сексуальных партнеров и практикой нетрадиционных видов половых контактов.
- Ротоглотка является местом наиболее выраженной репликации вируса; в слюне находится большое число копий вируса HHV-8. Неполовой механизм передачи вируса через слюну является общепризнанным и имеет важное значение в заражении детей в эндемических областях.
- Вертикальный путь передачи HHV-8 от матери к плоду во время беременности и родов не имеет большого значения для распространения вируса.
- Вирус HHV-8 также может передаваться через кровь, продукты крови, донорские органы после трансплантаций. Вирусный геном HHV-8 обнаруживается во всех элементах при всех стадиях заболевания независимо от клинического варианта.
Общепринятой классификации не существует.
Выделяют четыре типа:
- классический (идиопатический, спорадический, европейский)
- эндемический (африканский)
- эпидемический, связанный со СПИДом
- иммунносупрессивный (ятрогенный, возникающий при проведении иммуносупрессивной терапии цитостатиками и иммунодепрессантами)
Классическая (идиопатическая) саркома Капоши
| На коже дистальных отделов нижних конечностей появляются одно- или двухсторонние синюшно-красные пятна диаметром 1-5 см с четкими границами, напоминающие гематому. Далее элементы медленно растут, трансформируясь в плотные узелки (при слиянии формируют бляшки) и узлы. Крупные узлы на нижних конечностях темнеют (из-за отложения гемосидерина) и изъязвляются, вызывая отторжение некротизированных тканей. По периферии узелков наблюдаются выраженные отеки с явлениями лимфостаза (в дальнейшем образуются участки фиброза). Классическая форма саркомы Капоши обычно имеет доброкачественное течение, медленно распространяясь в проксимальном направлении; иногда пациенты могут жить с медленно прогрессирующей болезнью в течение десятков лет. Распространение высыпаний на другие участки тела, лимфатические узлы , слизистую оболочку полости рта и гениталий, внутренние органы (часто с бессимптомным течением) происходит через 2-3 года. Летальный исход при классической форме чаще наступает от других причин, т.к. болезнь наблюдается у лиц пожилого возраста и заболевание развивается медленно. |
Эндемическая (африканская) саркома Капоши
| Проявляется узловым, «цветистым», инфильтративным и лимфаденопатическим вариантами. «Цветистый», вегетирующий и инфильтративный варианты характеризуются более агрессивным течением с глубоким поражением дермы, подкожной клетчатки, мышц и костей. Лимфаденопатическая африканская саркома преимущественно поражает детей и молодых людей и может иметь молниеносное течение с очень быстрым прогрессированием. Кожа и слизистые оболочки поражаются в меньшей степени. |
Саркома Капоши, ассоциированная со СПИДом (эпидемический тип)
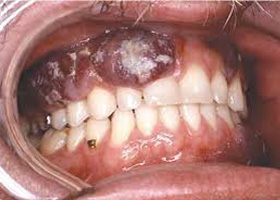
Слизистая оболочка полости рта поражается у 10-15% больных. Наиболее типично расположение высыпаний в области твердого и мягкого неба и корня языка, где они быстро изъязвляются. Также часто наблюдается поражение глотки, которое может приводить к затруднению приема пищи, речи и дыхания.
Кроме того, в воспалительный процесс вовлекаются лимфатические узлы, желудочно-кишечный тракт и легкие. Желудок и двенадцатиперстная кишка представляют собой места излюбленной локализации, и заболевание нередко сопровождается кровотечением и непроходимостью кишечника. При легочной форме могут наблюдаться респираторные симптомы: бронхоспазм, кашель и прогрессирующая дыхательная недостаточность.
Иммуносупрессивная саркома Капоши
| Чаще развивается после трансплантации внутренних органов и обусловлен ятрогенным воздействием иммуносупрессивных препаратов. Кожные проявления вначале имеют ограниченный характер, затем распространяются и напоминают высыпания при СПИД-ассоцированной формы. Снижение дозы или отмена иммуносупрессивных препаратов приводит к полному регрессу кожных и висцеральных проявлений саркомы у 24-80% больных, однако возобновление их применения ведет к рецидиву заболевания. |
Диагностика СК основана на результатах физикального обследования (характерные клинические проявления на коже и слизистых оболочках).Для верификации диагноза используют гистологическое исследование биоптатов кожи и идентификацию HHV-8 с помощью молекулярно-биологических методов исследования.Учитывая высокую частоту ассоциации заболевания со СПИДом необходимо проведения серологического исследование на ВИЧ.
При морфологическом исследовании выделяют ангиоматозный, фибробластический и смешанный варианты.В пятнистых элементах определяется увеличение числа дермальных сосудов, окруженных эндотелиальными клетками, в прилегающих участках – отложения гемосидерина и экстравазальные эритроциты с умеренным периваскулярным инфильтратом. В бляшках выявляется выраженная сосудистая пролиферация во всех структурах дермы, включая коллагеновые волокна.
Характерным является наличие плотных тяжей и веретенообразных клеток между зазубренными сосудистыми клетками. В узлах определяются преимущественно веретеновидные клетки, участки ангиоматоза и плотные саркоматозные волокна. Воспалительный инфильтрат состоит из лимфоцитов, гистиоцитов и плазмоцитов.
В начальной стадии заболевания и при его локализованных формах необходимо проводить дифференциальную диагностику с гематомой, бактериальным ангиоматозом, пиогенной гранулемой, дифференцированной ангиосаркомой. В поздней стадии дифференциальная диагностика проводится с акроангиодерматитом (псевдосаркома Капоши типа Мали), бактериальным ангиоматозом. Поражения на слизистых оболочках полости рта и глотки дифференцируют с неходжкинской лимфомой, плоскоклеточным раком, бактериальным ангиоматозом.
Цели лечения
- уменьшение выраженности симптомов и предотвращение прогрессирования заболевания;
- ремиссия опухоли;
- продление жизни и работоспособности больного;
- улучшение качества жизни пациента.
Общие замечания по терапии
Методы лечения саркомы Капоши зависят от клинической формы заболевания, размера поражений и вовлеченных в патологический процесс органов и/или систем.
Несмотря на огромное число данных в пользу того, что онкогенная герпес-вирусная инфекция, вызываемая HHV-8, играет в патогенезе саркомы Капоши центральную роль, применение специфических антигерпетических препаратов неэффективно!
Показания к госпитализации : Диссеминированные формы (в т.ч. с поражением внутренних органов)
Методы лечения
- хирургическое иссечение
- криодеструкция
- топические средства с 9-цис-ретиноевой кислотой
- лучевая терапия
2.Диссеминированные формы (в т.ч. с поражением внутренних органов)
Терапия классической саркомы Капоши
- липосомальный доксорубицин 20-40 мг/ м2 каждые 2-4 недели, 6-8 введений на курс
- винбластин 6 мг внутривенно 1 раз в неделю. После достижения эффекта назначают поддерживающую дозу 0, 15 мг/кг (каждые 7—14 дней до полного устранения симптомов).
- доксорубицин /блеомицин//винкристин 20-30 мг/м2 // 1-2 мг каждые 2-4 недели до достижения эффекта
- интерферон -a 3-30 млн. ЕД. ежедневно внутривенно в течение 3 недель.
Терапия саркомы Капоши, ассоциированной со СПИДом
- начальная высокоактивная антиретровирусная терапия
При отсутствии эффекта – системная цитостатическая терапия
Терапия больных, получающих иммуносупрессивную терапию
- изменение схемы приема иммуносупрессивных препаратов
- липосомальный доксорубицин 20-40 мг/м2 каждые 2-4 недели течение, 6-8 введений на курс
- паклитаксел 100мг/ м2 каждые две недели течение до достижения эффекта под контролем лабораторных и функциональных показателей
Требования к результатам лечения
- предотвращение развития осложнений;
- клиническое выздоровление
Профилактика
Особое внимание уделяется пациентам, получающим иммуносупрессивную терапию, с выявлением лиц, инфицированных HHV-8 и повышением их иммунного статуса.Вторичная профилактика включает диспансерное наблюдение за больными в целях предотвращения рецидива заболевания, осложнений после лечения и их реабилитацию.
Саркома Капоши
Саркома Капоши (множественная геморрагическая идеопатическая саркома Капоши, ангиосаркома Капоши, ангиоэндотелиома кожи) — множественные злокачественные поражения дермы, развивающиеся из эндотелия проходящих в ней лимфатических и кровеносных сосудов. Зачастую заболевание сопровождается поражением слизистой рта и лимфатических узлов. Проявляется саркома Капоши множественными синюшно-красноватыми пятнами на коже, трансформирующимися в опухолевые узлы до 5 см в диаметре. Диагностика саркомы Капоши включает гистологию биопсийного образца из очага поражения, исследование иммунитета и анализ крови на ВИЧ. Лечение проводится путем системного и местного применения химиопрепаратов и интерферонов, лучевым воздействием на опухолевые узлы, криотерапией.
МКБ-10
Общие сведения
Саркома Капоши получила свое название по имени венгерского дерматолога, впервые описавшего заболевание в 1872 году. Распространенность саркомы Капоши не так велика, но среди больных ВИЧ она достигает 40-60%. У этих пациентов саркома Капоши является самой часто встречающейся злокачественной опухолью. По данным проводимых в дерматологии клинических исследований у мужчин саркома Капоши диагностируется примерно в 8 раз чаще, чем у женщин.
К группам риска, в которых развитие саркомы Капоши наиболее вероятно, относятся: инфицированные ВИЧ мужчины, мужчины средиземноморского происхождения в пожилом возрасте, народности Центральной Африки, реципиенты пересаженных органов или пациенты, длительно получающие иммуносупрессивную терапию.

Причины саркомы Капоши
Медицине пока неизвестны точные причины развития саркомы Капоши и ее патогенез. Заболевание нередко возникает на фоне других злокачественных процессов: грибовидного микоза, болезни Ходжкина, лимфосаркомы, миеломной болезни. Исследования последних лет подтверждают связь заболевания с присутствием в организме специфических антител, образующихся при инфицированности вирусом герпеса 8 типа. Заражение вирусом может произойти половым путем, через кровь или слюну.
На сегодняшний день ученым удалось выделить цитокины, оказывающие стимулирующее действие на клеточные структуры саркомы Капоши. К ним относят: 3FGF — фактор роста фибробластов, IL-6 — интерлейкин 6, TGFp — трансформирующий фактор роста. В возникновении опухоли у больных СПИДом большое значение отводят онкостатину.
Саркома Капоши является не совсем обычной злокачественной опухолью. Слабая митотическая активность, зависимость процесса от иммунного статуса пациента, мультицентрическое развитие, возможность обратного развития очагов опухоли, отсутствие клеточной атипии и гистологическое выявление признаков воспаления подтверждают предположение о том, что в начале своего возникновения саркома Капоши скорее представляет собой реактивный процесс, нежели истинную саркому.
Симптомы саркомы Капоши
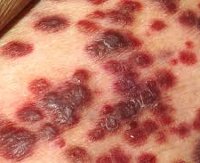
Наиболее часто заболевание начинается с появления на коже фиолетово-синих пятен, которые инфильтрируются с образованием округлых дисков или узлов. В отдельных случаях саркома Капоши начинается с возникновения на коже папул, что имеет сходство с высыпаниями красного плоского лишая. Узлы постепенно растут, достигая величины лесного или грецкого ореха. Они имеют плотно-эластичную консистенцию и шелушащуюся поверхность, часто пронизанную сосудистыми звездочками. Узлы причиняют пациенту боль, усиливающуюся при давлении на них. Со временем при саркоме Капоши возможно самопроизвольное рассасывание узлов с образованием рубцов в виде вдавленных гиперпигментаций.
Выделяют 4 клинических варианта саркомы Капоши: классический, эпидемический, эндемический и иммунно-супрессивный.
Классическая саркома Капоши распространена в России, Украине, Белоруссии и странах Центральной Европы. Ее типичная локализация — кожа боковой поверхности голеней, стоп и кистей. Характерна четкая очерченность и симметричность опухолевых очагов, отсутствие субъективной симптоматики (лишь в некоторых случаях пациенты отмечают жжение или зуд). Данная форма саркомы крайне редко протекает с поражением слизистых. В течении классической саркомы Капоши выделяют 3 клинический стадии: пятнистую, папулезную и опухолевую.
Пятнистая стадия — самое начало заболевания. Представлена красно-синюшними или красно-бурыми пятнами неровной формы, размер которых не превышает 0,5 см. Пятна имеют гладкую поверхность.
Папулезная стадия саркомы Капоши имеет вид множественных элементов, выступающих над уровнем кожи в виде сфер или полусфер. Они плотные, эластичные, диаметр колеблется от 0,2 до 1 см. Сливаясь между собой, элементы могут образовывать полушаровидные или уплощенные бляшки с шероховатой или гладкой поверхностью. Но чаще отдельные элементы саркомы Капоши этой стадии остаются изолированными.
Опухолевая стадия характеризуется образованием опухолевых узлов диаметром от 1 до 5 см. Узлы, как и элементы пятнистой стадии, имеют синюшно-красный или красновато-бурый оттенок. Они сливаются друг с другом и изъязвляются.
Эпидемическая саркома Капоши ассоциирована со СПИДом и является одним из характерных симптомов этого заболевания. Типичен молодой возраст заболевших (до 37 лет), яркость высыпных элементов и необычное расположение опухолей: слизистые, кончик носа, верхние конечности и твердое небо. При этой форме саркомы Капоши происходит быстрое вовлечение в процесс лимфатических узлов и внутренних органов.
Эндемическая саркома Капоши встречается, как правило, в Центральной Африке. Заболевание развивается в детском возрасте, чаще на первом году жизни. Характеризуется поражением внутренних органов и лимфатических узлов, изменения кожи минимальны и редки.
Иммунно-супрессивная саркома Капоши протекает хронически и наиболее доброкачественно, как правило, без вовлечения внутренних органов. Возникает на фоне проводимого иммунносупрессивного лечения у пациентов, перенесших пересадку органов. При отмене подавляющих иммунитет препаратов часто происходит регресс симптомов заболевания.
Течение саркомы Капоши может быть острым, подострым и хроническим. При остром развитии заболевания происходит быстрая генерализация злокачественного процесса с развитием интоксикации и кахексии. Пациенты погибают в период от 2-х месяцев до 2-х лет от начала заболевания. Подострая форма без проведения лечения может длиться 2-3 года. Медленное развитие опухолевого процесса при хронической форме саркомы Капоши приводит к ее более длительному течению (8-10 и более лет).
К осложнениям саркомы Капоши относятся деформация и ограничение движений в пораженных конечностях, кровотечения из распадающихся опухолей, лимфостаз с развитием лимфедемы при сдавлении опухолью лимфатических сосудов и др. Изъязвление опухолевых узлов опасно возможностью инфицирования, что на фоне иммунодефицита приводит к быстрому развитию сепсиса и может явиться причиной летального исхода.
Диагностика саркомы Капоши
Диагностика саркомы Капоши основана на ее типичных клинических проявлениях и данных биопсии образований. Гистологическое исследование выявляет в дерме множественные новообразованные сосуды и пролиферацию веретенообразных клеток — молодых фибробластов. Наличие гемосидерина и экстравазатов (геморрагических экссудатов) позволяет отличить саркому Капоши от фибросаркомы.
Пациентам проводят иммуннологические исследования крови и анализ на ВИЧ. Для выявления поражений внутренних органов при саркоме Капоши применяют УЗИ брюшной полости и сердца, гастроскопию, рентгенографию легких, сцинтиграфию скелета, КТ почек, МРТ надпочечников и т. п.
Необходима дифференциальная диагностика саркомы Капоши с красным плоским лишаем, саркоидозом, гемосидерозом, грибовидным микозом, высокодифференцированной ангиосаркомой, микровенулярной гемангиомой и др.
Лечение саркомы Капоши
Важным моментом в лечении саркомы Капоши является терапия основного заболевания для повышения иммунного статуса организма. Системное лечение саркомы Капоши обычно назначается пациентам с благоприятным иммунологическим фоном при бессимптомном течении болезни. Оно состоит в интенсивной полихимиотерапии. Риск применения подобной терапии у пациентов с иммуннодефицитом связан с токсическим воздействием препаратов на костный мозг, особенно в сочетании с медикаментами для лечения ВИЧ-инфекции. На 1 и 2 стадии саркомы Капоши наиболее оптимальной считается однокомпонентная химиотерапия проспидием хлоридом, который отличается отсутствием угнетающего действия на иммунную систему и кроветворение. В лечении классической и эпидемической формы саркомы Капоши успешно применяются интерфероны: α-2a, α-2b и β. Они препятствуют пролиферации фибробластов и способны инициировать апоптоз опухолевых клеток.
Местное лечение саркомы Капоши включает криотерапию, инъекции химиотерапевтических препаратов и интерферона в опухоль, аппликации динитрохлорбензола и мази проспидия хлорида, др. методы. При наличие болезненных и крупных очагов поражения, а также для лучшего косметического эффекта проводится локальное облучение.
Прогноз саркомы Капоши
Прогноз заболевания при саркоме Капоши зависит от характера его течения и тесно связан с состоянием иммунной системы пациента. При более высоких показателях иммунитета проявления заболевания могут носить обратимый характер, системное лечение дает хороший эффект и позволяет добиться ремиссии у 50-70% больных. Так у больных саркомой Капоши с показателем лимфоцитов CD4 больше 400 мкл-1 частота ремиссий на фоне проводимой иммунной терапии превышает 45%, а при CD4 меньше 200 мкл-1 добиться ремиссии удается лишь 7% пациентов.
Саркома Капоши

Саркомой Капоши называется геморрагический множественный саркоматоз, который вызван множественными злокачественными новообразованиями в дерме кожи и мягких тканях. Патология названа в честь венгерского дерматолога – Морица Капоши, впервые описавшего данный тип ангиосаркомы.
Ангиосаркомы по своей сути представляют собой опухоли, происходящие из перителия сосудов и эндотелиальных клеток. Считаются крайне злокачественными и часто метастазирующим новообразованиями. Множественные образования обычно локализуются на коже (в 92% случаев), слизистых, а также гортани, легких, пищеварительном тракте (у 45% больных) и лимфатических узлах.
Чаще всего встречается у людей 40-50 лет, соотношение мужчин к женщинам 3:1. Несмотря на то, что саркома Капоши достаточно редкое заболевание, но при ВИЧ она лидер по частоте злокачественных новообразований и достигает частоты — 40-60%.
Патогенез
Онкопроцесс приводит к образованию опухоли, имеющей гистологическую структуру со множеством беспорядочно расположенных тонкостенных новообразованных сосудов с расширениями капилляров и сплетений пучков веретеноподобных клеток. В опухоли наблюдается инфильтрация макрофагами и лимфоцитами. Из-за сосудистого характера опухоли повышен риск кровотечений и выход гемосидерина.
Опухолевый мультицентричный рост из ангиобластической мезенхимы начинается с активации герпесвируса 8 в условиях иммунодефицита, вызванных ВИЧ-инфекцией, старческим возрастом, лекарственной иммуносупрессией после трансплантации, малярией или другими хроническими инфекциями и инвазиями у африканцев. В результате изменений происходит трансформация нормальных эндотелиальных клеток в злокачественные. Опухолевый рост вызван нарушениями регуляции клеточного цикла и связан с имеющимися в герпесвирусами вирусным циклином D, вирусным ИЛ-6 и другими. Ангиоматозные поражения имеют воспалительную, гранулематозную и опухолевую стадию.
Классификация
По клинической картине и эпидемиологии саркому Капоши разделяют на 4 типа:
- Классический – обычно встречается у пожилых жителей Средиземноморья, Центральной Европы и России, опухоли локализуется на стопах, боковых поверхностях голени и поверхностях кистей, в крайне редких случаях – на слизистых и на веках. Протекает чаще всего медленно и безболезненно на протяжении 10-15 лет и в трети случаев ассоциируется с другими злокачественными образованиями.
- Эндемический – характерен для населения Центральной Африки, Гаити причем диагностируется у детей, пиком заболеваемости является первый год жизни и молодые особы 25-30 лет, патогенез отличается экзофитным ростом опухолей и поражением внутренних органов, костей и главных лимфоузлов при минимальных и редких кожных поражениях.
- Эпидемеческий — ассоциированный со СПИДом, поэтому считается достоверным признаком ВИЧ-инфекции, его обычно диагностируют у молодых людей возрастом младше 37 лет, опухоли имеют яркую окраску и сочное содержимое, отличаются необычной локализацией — на верхних конечностях, кончике носа, слизистых оболочках и на твёрдом нёбе. Течение быстрое с вовлечением в патогенез внутренних органов и лимфатических узлов.
- Иммунносупрессивный – ятрогенный тип саркомы, характерный для пациентов-реципиентов, перенесших пересадку органов, чаще всего – почки. Течение хроническое доброкачественное, без вовлечения внутренних органов. Развивается на фоне приема особого вида иммуносупрессоров, после их отмены наблюдается регресс опухолей.
В зависимости от локализации саркома Капоши разделена по коду МКБ-10: на коже – С46.0, в мягких тканях –С46.1, на небе – С46.2, в лимфатических узлах – С46.3, другие локализации – С46.7, на множественных органах – С46.8, неуточненной локализации – С46.9.
Причины
Человеческий вирус герпеса восьмого типа (HHV-8) можно обнаружить у 100% больных. Он ассоциирован с саркомой Капоши. Было установлено, что за 3-10 лет до развития опухоли обнаруживается инфекция, вызванная герпесвирусом 8. Однако, у некоторых носителей герпевирусом не возникают злокачественные пигментные элементы, так как на манифестацию саркомы влияет еще ряд факторов:
- наличие различных субстанций, например, цитокинов, которые продуцируют ВИЧ-инфицированные мононуклеары в ответ на инфекцию;
- выработка интерлейкинов ИЛ-6 и ИЛ-1b, основного фибробластического фактора роста, сосудистого эндотелиального фактора роста и других регуляторов роста онкообразований;
- снижение функции иммунной системы;
- постоянный источник антигенного стимула – паразитарные или инфекционные (грибковые, простейшие, бактериальные, вирусные) заболевания, в том числе цитомегаловирус, Эпштейна-Барра, простой герпес, а также сперма и травмирование кишечника во время гомосексуальных контактов;
- терапия глюкоксртикостероидами и иммуносупрессорами, к примеру, прием Циклоспорина;
- генетическая предрасположенность.
При этом в группе риска находятся:
- ВИЧ-инфицированные особы мужского пола, чаще всего с нетрадиционной ориентацией и наркоманией;
- мужчины пожилого возраста средиземноморского происхождения;
- люди родом из экваториальной Африки;
- особы-реципиенты, имеющие пересаженные органы.
Симптомы саркомы Капоши
Для данного типа злокачественного образования характерно медленное течение. Первые симптомы могут возникнуть спустя года, они могут выражаться в виде снижения массы тела, кровотечений, лихорадки и симптомов, напоминающих язвенный колит.
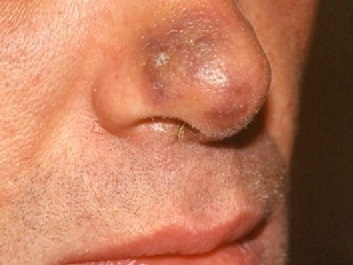
Начальная стадия саркомы Капоши
Отличительные черты опухолей накожных или в более редких случаях — расположенных на внутренних органах:
- имеют четкие границы, преимущественно пурпурную окраска, но могут быть с оттенком красного, фиолетового или бурого;
- представляют собой плоские или слегка возвышающиеся над кожей образования в виде безболезненных пятен или узелков;
- при классической клинической картине — симметричные, асимптомные, но иногда могут вызывать зуд или жжение.
Кроме того, ангиоретикулоэндотелиома может сочетаться в большинстве случаев с повреждениями слизистых нёба и лимфоузлов.
Клиническая картина классического типа саркомы Капоши разделяется на 3 стадии:
- Первая — начальная стадия является пятнистой, то есть на самом раннем этапе возникают только красновато-синюшные и буроватые пятна неправильной формы с гладкой поверхностью, их размеры не превышают 5 мм (как на фото начальной стадии саркомы Капоши).
- Вторая стадия – развивается постепенно и в дальнейшем онкоэлементы становятся паппулезными — в виде сферических или полусферических изолированных образований, имеющих плотно-эластичную консистенцию, размер их может увеличиваться до 1 сантиметра в диаметре. В результате их слияния возможно формирования уплощённых либо полушаровидных бляшек с гладкой и, реже, шероховатой поверхностью, напоминающей апельсиновую корку. Кроме того, может наблюдаться поражение лимфатических узлов, вызывающих лимфаденопатию.
- Третья стадия – опухолевая, при этом новообразования узловатые, могут сливаться, некротизироваться, изъязвляться и кровоточить, бывают единичными или множественными, красного, синюшного или бурого цвета, консистенция плотно эластичная или мягкая.
Анализы и диагностика
Биопсию при подозрении на ангиосаркому чаще всего не проводят — это не является обязательным условием, ведь она представляет собой особый вид опухоли, не требующим верификации диагноза – перепроверки диагноза и подбора наиболее правильного курса химиотерапии.
Лечение саркомы Капоши
Чаще всего при саркоме Капоши не проводят изолированное лечение, так как добиться полного исцеления практически невозможно. В связи с причинными факторами основного заболевания и иммунодефицитом, анемией, оппортунистическими инфекциями лечение назначается паллиативное — направленное исключительно на уменьшение проявлений заболевания.
Больным с неблагоприятным прогнозом может быть предложена полихимиотерапия либо паллиативная монохимиотерапия. Однако, они должны быть информированы об опасности их применения на фоне иммунодефицита, которая связана с токсическим воздействием химиотерапевтических препаратов на клетки костного мозга, в особенности вместе с терапией, назначаемой при ВИЧ-инфекции.
Наиболее эффективным оказывается системное лечение при бессимптомном течении заболевания и наличии таких иммунологически благоприятных факторов, как например, большое количество лимфоцитов CD4.
Основными методами лечения являются местные аппликации с 30 % мазью Проспидина, Динитрохлорбензолом, инъекции в середину опухоли различных химиотерапевтических препаратов или интерферона-α. Кроме того, может применяться лучевая и криотерапия. Опасным состоянием считается изъязвление ткани во время лечения саркомы Капоши, ведь в связи с иммунодефицитом оно может с высокой вероятностью приводить к инфицированию.
Саркома Капоши
ОПРЕДЕЛЕНИЕ
Саркома Капоши – это заболевание, ассоциированное с вирусом герпеса человека 8 типа (HHV-8) и характеризующееся множественными кожными и внекожными новообразованиями эндотелиальной природы.

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Вирус герпеса человека 8 типа (HHV-8) относится к семейству g–herpesviridae, роду Rhadinovirus. Как и при других герпес-вирусах, экспрессия гена HHV-8 связана с вирусной латентностью или лизирующей вирусной репликацией.
Частота распространения классической формы саркомы Капоши (СК) значительно варьирует в различных географических областях от 0,14 на 1 млн. жителей (как мужчин, так и женщин) до 10,5 на 1 млн. мужчин и 2,7 на 1 млн. женщин. Мужчины болеют в 3 раза чаще. Начало заболевания СК регистрируется в возрасте 35-39 лет у мужчин и в возрасте 25-39 лет у женщин.
Большая частота встречаемости СК наблюдается в странах расположенных на побережье Средиземного моря и центральной Африки (эндемическая саркома Капоши). В развитых странах у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ) –1, частота встречаемости HHV-8 наиболее высока среди мужчин гомо- и бисексуальной ориентации. Саркома Капоши является самой распространенной СПИД-ассоциированной опухолью у мужчин, практикующих сексуальные отношения с мужчинами, и наблюдается у 20% больных СПИД.
Трансплантационная СК наблюдается преимущественно при пересадке почки. Возможно развитие СК у пациентов, получающих иммуносупрессивную терапию при лечении аутоиммунных заболеваний.
Одним из основных путей передачи HHV-8 является половой, риск инфицирования повышается с увеличением числа сексуальных партнеров и практикой нетрадиционных видов половых контактов.
Ротоглотка является местом наиболее выраженной репликации вируса; в слюне находится большое число копий вируса HHV-8. Неполовой механизм передачи вируса через слюну является общепризнанным и имеет важное значение в заражении детей в эндемических областях.
Вертикальный путь передачи HHV-8 от матери к плоду во время беременности и родов не имеет большого значения для распространения вируса.
Вирус HHV-8 также может передаваться через кровь, продукты крови, донорские органы после трансплантаций. Вирусный геном HHV-8 обнаруживается во всех элементах СК при всех стадиях заболевания независимо от клинического варианта.
Клиническая картина
Cимптомы, течение
Выделяют четыре типа СК:
– классический (идиопатический, спорадический, европейский);
– эндемический (африканский);
– эпидемический, связанный со СПИДом;
– иммунносупрессивный (ятрогенный, возникающий при проведении иммуносупрессивной терапии цитостатиками и иммунодепрессантами).
При классической (идиопатической) СК (С 46.0) на коже дистальных отделов нижних конечностей появляются одно- или двухсторонние синюшно-красные пятна диаметром 1-5 см с четкими границами, напоминающие гематому. Далее элементы медленно растут, трансформируясь в плотные узелки (при слиянии формируют бляшки) и узлы. Крупные узлы на нижних конечностях темнеют (из-за отложения гемосидерина) и изъязвляются, вызывая отторжение некротизированных тканей. По периферии узелков наблюдаются выраженные отеки с явлениями лимфостаза (в дальнейшем образуются участки фиброза).
Классическая СК обычно имеет доброкачественное течение, медленно распространяясь в проксимальном направлении; иногда пациенты могут жить с медленно прогрессирующей болезнью в течение десятков лет. Распространение высыпаний на другие участки тела, лимфатические узлы (С46.3), слизистую оболочку полости рта (С46.2) и гениталий, внутренние органы (часто с бессимптомным течением) (С46.7; С 46.8) происходит через 2-3 года. Летальный исход при классической СК чаще наступает от других причин, т.к. болезнь наблюдается у лиц пожилого возраста и заболевание развивается медленно.
Эндемическая (африканская) СК проявляется узловым, «цветистым», инфильтративным и лимфаденопатическим вариантами. «Цветистый», вегетирующий и инфильтративный варианты характеризуются более агрессивным течением с глубоким поражением дермы, подкожной клетчатки, мышц и костей. Лимфаденопатическая африканская СК преимущественно поражает детей и молодых людей и может иметь молниеносное течение с очень быстрым прогрессированием. Кожа и слизистые оболочки поражаются в меньшей степени.
Саркома Капоши, ассоциированная со СПИДом (эпидемический тип) (В21.0)
Для СК у больных СПИДом характерно быстрое течение с мультифокальным диссеминированием. Первичные проявления СК на лице отмечаются чаще на коже носа, век, ушных раковин, на туловище – вдоль линий наименьшего напряжения кожи. При отсутствии лечения диссеминированные элементы могут сливаться с образованием крупных бляшек, распространяющихся на кожу лица, туловища или конечностей, что нередко приводит к нарушениям функции органов.
Слизистая оболочка полости рта поражается у 10-15% больных. Наиболее типично расположение высыпаний в области твердого и мягкого неба и корня языка, где они быстро изъязвляются. Также часто наблюдается поражение глотки, которое может приводить к затруднению приема пищи, речи и дыхания. Кроме того, в воспалительный процесс вовлекаются лимфатические узлы, желудочно-кишечный тракт и легкие. Желудок и двенадцатиперстная кишка представляют собой места излюбленной локализации СК, и заболевание нередко сопровождается кровотечением и непроходимостью кишечника. При легочной форм СК могут наблюдаться респираторные симптомы: бронхоспазм, кашель и прогрессирующая дыхательная недостаточность.
Иммуносупрессивный тип СК чаще развивается после трансплантации внутренних органов и обусловлен ятрогенным воздействием иммуносупрессивных препаратов. Кожные проявления вначале имеют ограниченный характер, затем распространяются и напоминают высыпания при СПИД-ассоцированной СК. Снижение дозы или отмена иммуносупрессивных препаратов приводит к полному регрессу кожных и висцеральных проявлений СК у 24-80% больных, однако возобновление их применения ведет к рецидиву заболевания.
Диагностика
Диагностика СК основана на результатах физикального обследования (характерные клинические проявления на коже и слизистых оболочках).
Для верификации диагноза используют гистологическое исследование биоптатов кожи и идентификацию HHV-8 с помощью молекулярно-биологических методов исследования.
Учитывая высокую частоту ассоциации заболевания со СПИДом необходимо проведения серологического исследование на ВИЧ.
При морфологическом исследовании выделяют ангиоматозный, фибробластический и смешанный варианты СК. В пятнистых элементах определяется увеличение числа дермальных сосудов, окруженных эндотелиальными клетками, в прилегающих участках – отложения гемосидерина и экстравазальные эритроциты с умеренным периваскулярным инфильтратом. В бляшках при СК выявляется выраженная сосудистая пролиферация во всех структурах дермы, включая коллагеновые волокна. Характерным является наличие плотных тяжей и веретенообразных клеток между зазубренными сосудистыми клетками. В узлах больных СК определяются преимущественно веретеновидные клетки, участки ангиоматоза и плотные саркоматозные волокна. Воспалительный инфильтрат состоит из лимфоцитов, гистиоцитов и плазмоцитов.
Дифференциальный диагноз
В начальной стадии заболевания и при его локализованных формах необходимо проводить дифференциальную диагностику с гематомой, бактериальным ангиоматозом, пиогенной гранулемой, дифференцированной ангиосаркомой. В поздней стадии СК дифференциальная диагностика проводится с акроангиодерматитом (псевдосаркома Капоши типа Мали), бактериальным ангиоматозом. Поражения на слизистых оболочках полости рта и глотки дифференцируют с неходжкинской лимфомой, плоскоклеточным раком, бактериальным ангиоматозом.
Лечение
– уменьшение выраженности симптомов и предотвращение прогрессирования заболевания;
– ремиссия опухоли;
– продление жизни и работоспособности больного;
– улучшение качества жизни пациента.
Общие замечания по терапии
Методы лечения саркомы Капоши зависят от клинической формы заболевания, размера поражений и вовлеченных в патологический процесс органов и/или систем.
Несмотря на огромное число данных в пользу того, что онкогенная герпес-вирусная инфекция, вызываемая HHV-8, играет в патогенезе саркомы Капоши центральную роль, применение специфических антигерпетических препаратов неэффективно!
Показания к госпитализации
Диссеминированные формы СК (в т.ч. с поражением внутренних органов)
Методы лечения
1. Локализованная форма СК
– хирургическое иссечение (А) [1];
– криодеструкция (А) [1];
– топические средства с 9-цис-ретиноевой кислотой (А) [1];
– лучевая терапия (А) [1].
2. Диссеминированные формы СК (в т.ч. с поражением внутренних органов)
Терапия классической СК
– липосомальный доксорубицин 20-40 мг/ м 2 каждые 2-4 недели, 6-8 введений на курс (А) [2]
– винбластин 6 мг внутривенно 1 раз в неделю. После достижения эффекта назначают поддерживающую дозу 0,15 мг/кг (каждые 7—14 дней до полного устранения симптомов). (В) [3]
– доксорубицин /блеомицин//винкристин 20-30 мг/м 2 // 1-2 мг каждые 2-4 недели до достижения эффекта (А) [1]
– интерферон -a 3-30 млн. ЕД. ежедневно внутривенно в течение 3 недель (В) [3].
Терапия СК, ассоциированной со СПИДом
начальная высокоактивная антиретровирусная терапия (А) [2]
При отсутствии эффекта – системная цитостатическая терапия (А) [2]
Терапия СК у больных, получающих иммуносупрессивную терапию
– изменение схемы приема иммуносупрессивных препаратов (А) [2];
– липосомальный доксорубицин 20-40 мг/м 2 каждые 2-4 недели течение, 6-8 введений на курс (А) [2,4]
– паклитаксел 100мг/ м 2 каждые две недели течение до достижения эффекта под контролем лабораторных и функциональных показателей (А) [2,3,4]
Требования к результатам лечения
– предотвращение развития осложнений;
– клиническое выздоровление
ПРОФИЛАКТИКА
Особое внимание уделяется пациентам, получающим иммуносупрессивную терапию, с выявлением лиц, инфицированных HHV-8 и повышением их иммунного статуса.
Вторичная профилактика включает диспансерное наблюдение за больными в целях предотвращения рецидива заболевания, осложнений после лечения и их реабилитацию.
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Treatments for classic Kaposi sarcoma: A systematic review. Régnier-Rosencher E, Guillot B, Dupin N. J Am Acad Dermatol. 2013 Feb; 68(2):313-31. 2. Cianfrocca M, Lee S, Von Roenn J, Tulpule A, Dezube BJ, Aboulafia DM, et al. Randomized trial of paclitaxel versus pegylated liposomal doxorubicin for advanced human immunodeficiency virus-associated Kaposi sarcoma: evidence of symptom palliation from chemotherapy. Cancer. Aug 15 2010;116(16):3969-77. 3. Di Lorenzo G, Konstantinopoulos PA, Pantanowitz L, et al. Management of AIDS-related Kaposi’s sarcoma. Lancet Oncol. Feb 2008;8(2):167-76. 4. Brinkhof MW, Pujades-Rodriguez M, Egger M. Mortality of patients lost to follow-up in antiretroviral treatment programmes in resource-limited settings: systematic review and meta-analysis. PLoS One. 2009;13:e5790. doi: 10.1371.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю “Дерматовенерология”, раздел «Саркома Капоши»:
1. Дубенский Валерий Викторович – заведующий кафедрой дерматовенерологии ГБОУ ВПО «Тверская государственная медицинская академия» Минздрава России, доктор медицинских наук, профессор, г. Тверь
2. Дубенский Владислав Валерьевич – доцент кафедры дерматовенерологии ГБОУ ВПО «Тверская государственная медицинская академия» Минздрава России, кандидат медицинских наук, г. ТверьМЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).Рейтинговая схема для оценки силы рекомендаций:
Уровни доказательств Описание 1++ Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок 1+ Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок 1- Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок 2++ Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2+ Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2- Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 3 Неаналитические исследования (например: описания случаев, серий случаев) 4 Мнение экспертов Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.Рейтинговая схема для оценки силы рекомендаций:
Сила Описание А По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
или
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатовВ Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
или
экстраполированные доказательства из исследований, оцененных как 1++ или 1+С Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
или
экстраполированные доказательства из исследований, оцененных как 2++D Доказательства уровня 3 или 4;
или
экстраполированные доказательства из исследований, оцененных как 2+Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендацийСаркома Капоши

Саркома Капоши у ВИЧ-инфицированных больных относится к числу «СПИД-индикаторных» заболеваний. Выявление опухоли такого типа у людей молодого возраста без явных нарушений работы иммунной системы дает основание ставить диагноз ВИЧ-инфекции в стадии СПИДа даже без использования лабораторных методов исследования.
Саркома Капоши составляет 85% всех опухолей, развивающихся у больных СПИДом. Это злокачественная многоочаговая опухоль сосудистого происхождения, которая поражает кожные покровы, слизистые оболочки и внутренние органы. Она имеет несколько разновидностей, одной из которых является эпидемическая саркома, связанная со СПИДом.
Опухоль поражает лиц в возрасте до 35 — 40 лет, чаще всего встречается у пассивных гомосексуалистов, проявляется пятнами, узелками или бляшками ярко-красного или красно-бурого цвета, быстро распространяется по всем кожным покровам, слизистым оболочкам и внутренним органам. Элементы опухоли со временем сливаются с образованием опухолевидных образований, которые со временем изъязвляются. Саркома Капоши тяжело поддается лечению и быстро приводит больных к смертельному исходу. Правильный диагноз устанавливается легко и подтверждается исследованием кусочка ткани под микроскопом.

Что это такое?
Саркома Капоши (ангиосаркома Капоши или множественный геморрагический саркоматоз) представляет собой множественные злокачественные новообразования дермы (кожи). Впервые описана венгерским дерматологом Морицем Капоши и названа его именем. Распространённость этого заболевания в целом невелика, однако саркома Капоши занимает первое место среди злокачественных новообразований, поражающих больных ВИЧ-инфекцией, достигая цифр 40—60 %.
Причины возникновения
Доподлинно причины, вызывающие появление таких новообразований, не известны. Но ученые с большой долей вероятности предполагают, что заболевание может развиваться на фоне вируса герпеса человека 8-го типа, который сам по себе ещё недостаточно изучен.
Также часто саркома Капоши сопровождает другие злокачественные процессы, среди которых:
- лимфосаркома;
- множественная миелома;
- грибовидный микоз; (лимфогранулематоз);
- лейкозы.
Для возникновения патологии необходимо значительное понижение иммунитета человека вследствие разных причин. Кроме того, у некоторых групп людей риск появления саркомы Капоши гораздо выше, чем у остальных. Так, например, чаще болезнь наблюдается у мужчин, чем у женщин.
В группе риск находятся:
-
;
- лица с пересаженными от доноров органами (особенно почкой);
- мужчины пожилого возраста, относящиеся к средиземноморской расе;
- лица, родиной которых является экваториальная Африка.
- скудными симптомами;
- хроническим и доброкачественным течением;
- редким вовлечением в процесс внутренних органов и лимфоузлов.
- возникновение в молодом возрасте (до 40 лет);
- новообразования яркой окраски;
- характерно обязательное вовлечение в процесс слизистых оболочек;
- необычное расположение элементов саркомы: на кончике носа, в полости рта на твердом небе, верхних конечностях.
- встречается обычно в детском возрасте, на первом году жизни;
- характерно поражение лимфоузлов и внутренних органов;
- на коже патологических элементов практически не возникает.
- Острое: быстрое прогрессирование процесса, неблагоприятный исход без лечения наступает от 2 месяцев до 2 лет от начала болезни.
- Подострое: при отсутствии терапии больные могут жить до 3 лет.
- Хроническое: доброкачественное течение, при котором больные могут обходиться без терапии 10 лет и более.
- Проверяют признаки заболевания.
- Делают биопсию.
- Проводят гистологическое исследование на выявление пролиферации фибробластов.
- Проводят иммунологические исследования.
- Забирают кровь на анализ ВИЧ-инфицирования.
- лимфатические отеки, слоновость вследствие передавливания лимфоузлов;
- бактериальное инфицирование поврежденных опухолей;
- ограничение двигательной активности конечностей и их деформирование;
- кровотечения из распадающихся опухолей;
- интоксикация организма, вызванная распадом новообразований;
- нарушение работы внутренних органов при локализации на них новообразований.
- длительность такой терапии должна быть как минимум год;
- способствует подавлению вирусной нагрузки и повышению иммунного статуса при ВИЧ-инфекции;
- антиретровирусные препараты могут полностью подавить жизнедеятельность одного из вирусов герпеса, который вызывает онкологическое заболевание – саркому Капоши.
- Цель: в качестве иммуномодулирующего действия назначают препараты интерферона, а именно: альфа-интерферон рекомбинантный 2a и 2b (интрон, роферон, реаферон) или нативный (вэллферон) в дозах 5-10 млн МЕ/сут в/м, п/к длительными курсами.
- Эпидемическая, или СПИД-ассоциированная саркома Капоши – самый распространенный вид. Возникает у инфицированных ВИЧ на последней стадии заболевания – при синдроме иммунодефиците человека, или СПИДе.
- Классическая – встречается в основном у пожилых пациентов восточноевропейского, ближневосточного и средиземноморского происхождения. Она чаще поражает мужчин, а у ее обладателей обычно есть одно или несколько поражений в области ног, лодыжек или стоп. Такие опухоли растут довольно медленно. По мнению врачей, подобные новообразования появляются из-за естественного при старении ослабления иммунной системы.
- Эндемическая – развивается у жителей Центральной Африки. Обычно от нее страдают молодые люди в возрасте до 40 лет, и в редких случаях – дети до наступления полового созревания. Вероятно, ее возникновению способствует снижение иммунитета из-за различных инфекций, недоедания и других проблем со здоровьем.
- Ятрогенная – поражает перенесших трансплантацию пациентов, которые получают подавляющие иммунную систему лекарства, предотвращающие отторжение организмом пересаженных тканей. Нередко снижение дозы таких препаратов или их отмена приводит к исчезновению или уменьшению очагов саркомы Капоши.
- их слишком быстрому или неконтролируемому росту;
- сбоях в апоптозе – «запрограммированной» гибели, в результате чего неправильные клетки живут гораздо дольше, чем здоровые;
- образованию новых кровеносных сосудов;
- увеличению выработки некоторых химических веществ, вызывающих воспаление.
- в желудке и кишечнике: стул становится черным или похожим на деготь, в нем обнаруживается кровь;
- в легких: кашель с кровью и развитие одышки;
- кровотечение из новообразований в пищеварительном тракте может быть очень медленным и незаметным для пациента. Со временем оно приводит к анемии – снижению в крови количества переносящих кислород эритроцитов, постоянной усталости и появлению проблем с дыханием.
- Анализы кала на скрытую кровь.
- Биопсия – взятие образцов тканей и передача их в лабораторию для тщательного изучения клеток. Как правило, забор частиц кожных покровов проводится под местной анестезией – с применением препаратов, вызывающих онемение нервов, передающих болевые сигналы в мозг. При поражении внутренних органов, таких как легкие или кишечник, материал получают в ходе описанных ниже бронхоскопии и эндоскопических исследований.
- Рентгенограмма грудной клетки –выполняется для обнаружения повреждений дыхательной системы. При выявлении необычных участков назначаются и другие тесты, например, КТ – компьютерная томография, создающая четкое изображение внутренних тканей.
- Бронхоскопия – назначается для пациентов с такими симптомами, как одышка или кашель с кровью. В ее ходе в трахею вводится бронхоскоп, который представляет из себя трубку с подсветкой и небольшой камерой на конце. Он позволяет не только осматривать ткани дыхательной системы, но и проводить их биопсию.
- Эндоскопические исследования желудочно-кишечного тракта с применением специального оборудования – тонкого гибкого прибора с видеокамерой и источником света:
- Эзофагогастродуоденоскопия – осмотр внутренней оболочки пищевода, желудка и первой части тонкой кишки для выявления язв, инфекций и других поражений.
- Колоноскопия – оценка состояния толстой и прямой кишки.
- Капсульная эндоскопия. Пациент проглатывает капсулу размером с крупную таблетку, содержащую в себе источник света и камеру. Она проходит через весь пищеварительный тракт и делает тысячи снимков, которые отправляются на носимое на талии устройство. Изображения передаются на компьютер и изучаются врачом, а прибор выходит из организма во время дефекации.
- Двойная баллонная энтероскопия. Обычные эндоскопические процедуры не дают возможности глубоко заглядывать в тонкий кишечник, поскольку он очень длинный и имеет большое количество изгибов. Данный метод позволяет обойти вышеуказанные ограничения с помощью специального устройства, состоящего из 2 трубок, расположенных одна в другой. Оно вводится либо в рот, либо в задний проход, доходит до нужной точки, после чего на его конце надувается баллон, позволяющий ему оставаться на месте. Затем внешняя трубка продвигается вперед и закрепляется на месте вторым «шаром». Процедура повторяется раз за разом, пока специалист не осмотрит все интересующие его области и не возьмет образец ткани.
Лечение саркомы Капоши
Борьба с опасными для жизни опухолями – сложная задача, с которой не справится один, даже самый опытный доктор. Лучшего результата можно добиться только при слаженной работе нескольких специалистов – онколога, химиотерапевта, дерматолога и других.
Именно такая команда настоящих профессионалов своего дела есть у нас, в онкологическом центре «Лапино-2».
Мы проводим полную диагностику и любое лечение саркомы Капоши – быстро, без очередей и задержек, на самом современном оборудовании и только оригинальными препаратами, дающими предсказуемый результат.
Все процедуры и вмешательства выполняются на территории нашей клиники, а результаты анализов мы получаем из собственной лаборатории в максимально сжатые сроки.
Самый важный момент при нарушениях иммунной системы – это восстановление естественной защиты и борьба с любыми сопутствующими инфекциями.
Для людей с ВИЧ или СПИДом это означает прием ВААРТ – высокоактивной антиретровирусной терапии, состоящей из 3-4 препаратов, подавляющих вирус иммунодефицита.
Некоторым пациентам, перенесшим трансплантацию органов, достаточно отмены, снижения дозировки или замены лекарств на такие, как Сиролимус и Эверолимус. Они помогают предотвращать отторжение пересаженных тканей и останавливают возникновение дополнительных очагов заболевания.Новые поражения с большей вероятностью возникают при наличии в организме вируса герпеса человека 8 типа. Шанс их развития понижается при применении противовирусных средств, таких как Ганцикловир или Фоскарнет. Содержащиеся в них соединения не позволяют измененным клеткам распространяться, но не уменьшают уже существующие новообразования и могут вызвать серьезные побочные эффекты.
Кроме того, каждому пациенту необходимо принимать все меры для снижения рисков заражения бактериальными или любыми другими инфекциями, поскольку при их появлении вызванные саркомой Капоши симптомы обычно ухудшаются.Местная терапия – влияет только на конкретные области поражения, а не на весь организм в целом. Ее часто используют для борьбы с несколькими расположенными в одном месте высыпаниями для улучшения внешнего вида или самочувствия. Такое лечение наиболее эффективно при наличии нескольких очагов на заметных участках, например, на лице, а его минусы заключаются в отсутствии воздействия на другие опухоли и неспособности предотвращения появления дополнительных поражений.
Подобным образом работает, например, выпускаемый в виде геля Алитретиноин. Он наносится на поврежденные участки 2-4 раза в сутки, которые заметно уменьшаются в размере или полностью проходят через 1-3 месяца. С этой же целью можно использовать крем Имиквимод, применяемый 3 дня в неделю на протяжении 5,5 месяцев.Криохирургия – заморозка и уничтожение измененных клеток с помощью жидкого азота. Процедура эффективна при небольших поражениях на лице. После оттаивания омертвевший участок кожи нередко покрывается волдырями и коркой, а для его заживления обычно требуется несколько недель.
Пациентам с несколькими небольшими высыпаниями саркомы Капоши может подойти хирургическое лечение:
- Обычное удаление опухоли и окружающих ее здоровых тканей, после которого рана сшивается, оставляя небольшой шрам.
- Соскабливание новообразования кюреткой – длинным тонким инструментом с острым закругленным краем на одном конце, с последующей обработкой области электродом – электрической иглой, уничтожающей оставшиеся неправильные клетки.
Операция может быть хорошим решением для борьбы с одним поражением, которое не позволяет воздуху попадать в легкие или нарушает работу мочевыделительной системы.
К сожалению, даже после выполнения подобных вмешательств очаг может повторно разрастись в том же месте.
Внутриочаговая химиотерапия – введение небольшого количества уничтожающих измененные клетки препаратов непосредственно в опухоль. Данный вид лечения позволяет сводить к минимуму побочные эффекты, которые вызывает «химия», за счет малых объемов действующего вещества.
Фотодинамическая терапия – нанесение на кожу специального жидкого препарата, который в течение нескольких часов или дней накапливается в измененных клетках и делает их чувствительными к некоторым видам излучения. Затем врачи фокусируют специальный источник света на новообразовании и разрушают его.
Лучевая терапия – уничтожение клеток саркомы Капоши с помощью радиации. Как правило, заболевание хорошо реагирует на подобное лечение, но у части пациентов рядом с обработанной областью появляются новые высыпания. Данный вид вмешательства часто применяется при опухолях, расположенных на поверхности тела или рядом с ней. Его назначают для уменьшения симптомов – болей или отеков, воздействия на очаги, расположенные на заметных участках – например, на лице, а также во рту или горле. Лучевая терапия обычно проводится 1 раз в 7 дней на протяжении нескольких недель. Процедура безболезненна и после настройки оборудования сам сеанс длится всего несколько минут. К ее побочным эффектам относят тошноту, рвоту, постоянное ощущение усталости и проблемы с кожей, а в части случаев она вызывает анемию – уменьшение количества переносящих кислород эритроцитов. Кроме того, у некоторых пациентов снижается уровень лейкоцитов – клеток крови, которые борются с инфекциями, что приводит к увеличению риска заражения.
Химиотерапия – специальные препараты, уничтожающие измененные клетки. Такие вещества принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу, воздействуя на все очаги заболевания. Более чем у половины получающих ее людей состояние улучшается, но саркома Капоши полностью не проходит. Подобные лекарства нельзя назначать на длительный срок при нарушениях работы иммунной системы, поскольку они серьезно воздействуют на организм и ослабляют естественную защиту человека. В таких ситуациях «химию» можно применять одновременно с антиретровирусной терапией Высокоактивная антиретровирусная терапия – это метод борьбы с ВИЧ, заключающийся в приеме 3-4 препаратов, подавляющих вирус иммунодефицита человека. . Данные ограничения объясняются принципом действия химиотерапии. Она атакует любые быстро делящиеся клетки – не только опухолевые, но и здоровые, включая те, что содержатся в костном мозге, слизистой оболочке рта и кишечника, а также в волосяных фолликулах. Их повреждение приводит к развитию тяжелых побочных эффектов: тошноте и рвоте, потере аппетита, появлению язв, диарее, выпадению волос, постоянной усталости и повышению риска заражения инфекциями.
Иммунотерапия – применение препаратов, которые стимулируют собственную иммунную систему человека и помогают ей распознавать и уничтожать неправильные клетки. Все они назначаются в сочетании с аспирином или другими разжижающими кровь средствами, поскольку их прием увеличивает вероятность образования тромбов – сгустков, закупоривающих сосуды.
К подобным средствам относят:
- Помалидомид, который может быть назначен для ВИЧ-отрицательных или больных СПИДом людей при отсутствии реакции опухоли на ВААРТ – высокоактивную антиретровирусную терапию.
- Леналидомид (Ревлимид) – применяется при повторном развитии саркомы Капоши и подходит некоторым пациентам, которым не помогают другие лекарства.
Прогнозы и выживаемость при саркоме Капоши
На сегодняшний день ни один, даже самый опытный специалист, не имеет точной информации о продолжительности жизни каждого больного саркомой Капоши. Перспективы зависят от большого количества факторов – типа опухоли, ее стадии, общего состояния здоровья, возраста, количества СД4 – особых клеток иммунной системы, и других важных моментов.
Для оценки примерных прогнозов врачи ориентируются на данные специального показателя – так называемой «пятилетней выживаемости». Он представляет из себя статистическую выборку – количество пациентов с определенной стадией заболевания, оставшихся в живых на протяжении 5 или более лет с даты постановки диагноза.
Для данного типа новообразований он выглядит следующим образом:
- на локализованном этапе, пока измененные клетки присутствуют только в одной области – в коже, поверхности слизистой оболочки рта или в органе, например, определенном отделе пищеварительного тракта – около 81%;
- при распространении их за пределы места, в котором они образовались, в ближайшие ткани или лимфатические узлы – примерно 62%;
- при поражении других частей тела, расположенных далеко от первоначального очага, таких как легкие или печень – 41%.
Вышеуказанные цифры относятся только к стадии, на которой саркому удалось обнаружить впервые, и не применимы при ее разрастании после проведенной терапии и рецидивах – повторном развитии заболевания.
Важно отметить, что эти числа были получены в результате анализа данных за прошлые годы, и не учитывают возможности новых препаратов и методов борьбы с опасными опухолями. Это значит, что перспективы сегодняшних пациентов могут быть гораздо более оптимистичными, чем шансы тех, для кого была составлена данная статистика.
Кроме того, «пятилетняя выживаемость» составлена исключительно для определенных стадий, и не принимает в расчет важнейшие факторы и нюансы, такие как возраст, состояние здоровья, количество иммунных клеток и ответ саркомы Капоши на лечение.
Саркома Капоши
Саркома Капоши – злокачественная сосудистая опухоль кожи. Другие названия заболевания – множественный геморрагический саркоматоз, ангиосаркома Капоши.
Саркома Капоши в цифрах и фактах:
- Заболевание впервые было описано в 1872 году дерматологом Морицем Капоши, от фамилии которого и получило своё название.
- Возбудитель – герпесвирус человека типа 8 (ВГЧ-8, HHV-8).
- Саркомой Капоши страдают около 30% больных ВИЧ/СПИДом.
- Примерно с начала 1990-х годов, из-за эпидемии СПИДа, распространенность саркомы Капоши сильно выросла.
- В целом среди всего населения саркома Капоши встречается достаточно редко. Но она составляет 40-60% среди всех опухолей у больных СПИДом.

Почему возникает саркома Капоши?
Герпесвирус человека типа 8 вызывает саркому Капоши у людей, которые уязвимы к нему из-за снижения иммунитета. Различают 4 типа заболевания:
- Больные ВИЧ/СПИДом. Особенно часто заболевание развивается у инфицированных мужчин-гомосексуалов. Такой тип саркомы Капоши называется эпидемическим.
- Мужчины 50-70 лет средиземноморского и восточноевропейского происхождения. У них развивается классическая форма болезни, описанная Морицем Капоши. Считается, что у этих людей имеется врожденное нарушение работы иммунной системы, из-за которого они более подвержены инфицированию вирусом герпеса 8.
- Эндемическая саркома Капоши. Встречается в некоторых регионах Африки, где является самой распространенной злокачественной опухолью. Считается, что это также связано с генетическими нарушениями у местных жителей, приводящими к ослаблению иммунитета.
- Трансплантация органов. После пересадки органов люди, как правило, принимают препараты, подавляющие иммунитет. Они помогают избежать отторжения трансплантата, но делают организм уязвимым к вирусу, вызывающему саркому Капоши.
Каковы симптомы саркомы Капоши?
При классической форме выделяют три стадии саркомы Капоши:
- В начале на коже ног и рук появляются фиолетовые пятна. Они имеют неправильную форму, диаметр до 5 мм.
- Затем пятна приобретают круглую или полукруглую форму, становятся плотными, могут сливаться и образовывать бляшки.
- На третьей стадии возникают плотные узелки синюшно-красного цвета диаметром до 2-5 см. Они сливаются между собой, изъязвляются.
У больных ВИЧ/СПИДом пятна появляются на кончике носа, слизистой оболочке рта (небо, десны). Очаги во рту часто кровоточат и инфицируются, мешают разговаривать и принимать пищу. Эпидемическая саркома Капоши распространяется на лимфатические узлы, внутренние органы.
Для поражения пищеварительной системы характерны такие симптомы, как потеря веса, боль, тошнота и рвота, желудочно-кишечные кровотечения, диарея. Может развиваться кишечная непроходимость.
При поражении дыхательной системы отмечается лихорадка, кашель, одышка, кровохарканье, боль в груди.
Какое обследование может назначить врач? Как устанавливают диагноз?
Если пациент болен ВИЧ/СПИДом, и у него на коже есть характерные пятна, врач может заподозрить саркому Капоши. Окончательный диагноз устанавливается после биопсии. Во время лабораторных тестов в опухолевых клетках обнаруживают протеин герпесвируса человека типа 8 – LANA (latency-associated nuclear antigen).

Для диагностики поражений пищеварительной и дыхательной системы назначают эндоскопические исследования.
Как лечат саркому Капоши? Каковы прогнозы?
Основной метод лечения саркомы Капоши – высокоактивная антиретровирусная терапия (ВААРТ). Это комбинация противовирусных препаратов (обычно 3-4), которые прерывают репродуктивный цикл вируса ВИЧ. Вирус ВИЧ может изменяться и приобретать устойчивость к лекарствам, при этом требуется замена комбинации препаратов.
Если иммунный статус больного достаточно высок, симптомы саркомы Капоши могут носить нестабильный и даже временный характер. При ухудшении контроля над ВИЧ и снижении иммунитета опухоль снова начинает расти.
При саркоме Капоши, как и при других формах рака, могут применяться хирургические методики, химиотерапия, иммунотерапия, лучевая терапия.
В «Евроонко» работают врачи-специалисты экспертного уровня и используются современные международные стандарты лечения. Благодаря этому удается длительное время держать саркому Капоши под контролем, значительно повышать качество жизни пациентов.

Главный врач сети “Евроонко”, онколог, кандидат медицинских наук

Радиотерапевт, заместитель генерального директора по научной деятельности, к.м.н.

Медицинский директор, заведующий ОРИТ

Эндоскопист, доктор медицинских наук

Хирург-онколог, кандидат медицинских наук

Руководитель центра опухолей молочной железы, онколог

Акушер-гинеколог, к.м.н. Куратор направления лечения миомы матки

Врач ультразвуковой диагностики, хирург

Онкопсихолог, психотравматолог, нутрициолог

Сердечно-сосудистый хирург, кандидат медицинских наук
Оперировалась у врача Чернышевой Юлии Викторовны. Осталась очень довольна, профессиональный врач и очень внимательный человек. Пе.
Низкий поклон и благодарность доктору Жандаровой Анне Александровне, благодаря ее профессионализму и чуткому отношению я продолжаю.
Пациент 70 лет осенью 2020 года отметил появление болей в животе и прошёл обследование, установившее наличие у него опухоли желудка с метастатическим поражением регионарных лимфатических узлов. По .
Лечение пациентов проводится в соответствии со стандартами и рекомендациями наиболее авторитетных онкологических сообществ. «Евроонко» является партнёром Фонда борьбы с раком. ВНИМАНИЮ ПАЦИЕНТОВ: Рекомендации по лечению даются только после консультации у специалиста. Ваши персональные данные обрабатываются на сайте в целях его корректного функционирования. Если вы не согласны с обработкой ваших персональных данных, просим вас покинуть сайт. Оставаясь на сайте, вы даёте согласие на обработку ваших персональных данных.
Политика конфиденциальности © ООО «Центр инновационных медицинских технологий». 2012 – 2022
Товарный знак зарегистрирован. Все права защищены. Незаконное использование преследуется по закону.



Содержание данного интернет ресурса (сайт https://www.euroonco.ru/), включая любую информацию и результаты интеллектуальной деятельности, защищены законодательством Российской Федерации и международными соглашениями. Любое использование, копирование, воспроизведение или распространение любой размещенной информации, материалов и (или) их частей не допускается без предварительного получения согласия правообладателя и влечет применение мер ответственности.
Сведения и материалы, размещенные на сайте , подготовлены исключительно в информационных целях и не являются медицинской консультацией или заключением. Авторы информационных материалов сайта не могут гарантировать применимость такой информации для целей третьих лиц и не несут ответственности за решения третьих лиц и связанные с ними возможные прямые или косвенные потери и/или ущерб, возникшие в результате использования информации или какой-либо ее части, содержащейся на сайте.
Сайт использует файлы cookies для правильного функционирования, индивидуального подбора контента в социальных сетях и сбора анонимной статистики о пользователях с помощью систем аналитики для повышения удобства использования. Оставаясь на сайте, вы соглашаетесь с правилами использования файлов cookies.
Ученые-медики единодушны в одном: чаще всего, особенно в начальных стадиях развития, это заболевание скорее представляет реактивный процесс (то есть возникающий в ответ на инфекционное поражение), чем истинную саркому.

[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’][/spoiler]
Патологическая анатомия
Обычно опухоль имеет пурпурную окраску, но цвет может иметь различные оттенки: красный, фиолетовый или бурый. Опухоль может быть плоской или слегка возвышаться над кожей, представляет собой безболезненные пятна или узелки. Почти всегда располагается на коже, реже — на внутренних органах. Саркома Капоши часто сочетается с повреждением слизистой нёба, лимфоузлов. Течение заболевания медленное. Обнаружение саркомы Капоши при ВИЧ-инфекции даёт основание для постановки диагноза СПИД.
Гистологическая структура опухоли характеризуется множеством хаотично расположенных тонкостенных новообразованных сосудов и пучков веретенообразных клеток. Характерна инфильтрация опухоли лимфоцитами и макрофагами. Сосудистый характер опухоли резко увеличивает риск кровотечений. Однако делать биопсию при подозрении на саркому Капоши вовсе не обязательно. Саркома Капоши — особый вид опухоли, который часто не требует не только верификации диагноза, но и его лечения. Это может показаться странным на первый взгляд. Такая ситуация связана с тем, что поставить безошибочный диагноз можно и без биопсии, а изолированное лечение саркомы Капоши крайне редко даёт полное исцеление.
Более того, лечение саркомы Капоши (в силу своей связи с причинными факторами основного заболевания) обычно является паллиативным, то есть направленным лишь на уменьшение симптомов заболевания.
Симптомы
Клиническая картина саркомы Капоши достаточно разнообразна и зависит от длительности протекания болезни.
На начальных стадиях симптомы саркомы проявляются различные по очертаниям и размерам красновато-синюшные пятна, а также розовые узелковоподобные элементы, которые затем приобретают синюшный цвет. По мере протекания саркомы Капоши, высыпания приобретают вид различных по размеру узловатых инфильтрированных элементов красновато-синюшного цвета. Данные узловатости склонны к слиянию, что приводит к образованию крупных бугристых очагов с образовавшимися резко болезненными язвами. В области очага кожные покровы уплотнены, отечны, багрово-синюшного цвета. Главным образом очаги локализуются на кожных покровах дистальных отделов конечностей (в 94% на нижних конечностях – переднебоковых поверхностях голеней и на стопах) и имеют тенденцию к расположению возле поверхностных вен. Зачастую отмечается симметричность поражения конечностей.
По своему течению опухоль может быть подострой, острой и хронической. Острое течение саркомы Капоши характеризуется стремительно прогрессирующей симптоматикой и проявляется генерализованным поражением кожи в виде множества узловатых образований на туловище, лице и конечностях, а также лихорадкой. Эти симптомы сопровождаются поражением внутренних органов или/и лимфатических узлов. Длительность протекания острой формы от двух месяцев до двух лет.
При подостром течении саркомы генерализация кожных высыпаний наблюдается гораздо реже. Хроническое течение характерно постепенным прогрессированием кожных высыпаний в виде бляшечных и пятнисто-узелковых элементов. Длительность хронической формы восемь и более лет.
Иммунно-супрессивный тип
Заболевание возникает при приеме иммуносупрессивных препаратов (обычно после трансплантации почки). Характеризуется:
При отмене иммуносупрессивного препарата часто отмечается регресс заболевания.
Эпидемический тип
Возникновение этого новообразования – один из основных симптомов ВИЧ-инфекции. Для такой саркомы Капоши характерно:
Данный тип заболевания характеризуется быстрым и злокачественным течением с вовлечением в процесс лимфоузлов и внутренних органов.
Эндемический тип
Возникает в основном у жителей Африки, в России обычно не встречается. Отличительными особенностями данного типа являются:
Варианты течения
Как выглядит Саркома Капоши: фото
На фото ниже показано, как проявляется заболевание у человека.

[spoiler title=’Нажмите для просмотра’ style=’default’ collapse_link=’true’][/spoiler]
Диагностика
Диагностика саркоматоза Капоши проводится у инфекциониста, дерматолога и онколога. Сначала врачи выслушивают пациента и собирают анамнез, а затем:
Также пациенту назначают дополнительные исследования, например, УЗИ, рентгенографию, гастроскопию, КТ почек, МРТ надпочечников и другие для выявления внутренних поражений.
Осложнения
Возникновение осложнений саркомы Капоши зависит от этапа развития заболевания и мест локализации опухолей. Возможно появление следующих осложнений:
Некоторые осложнения приводят к угрожающим жизни человека состояниям.
Лечение саркомы Капоши
Лечение единичных очагов проводят хирургическим методом (иссечение очага) с последующей лучевой терапией. Такое лечение при классической саркоме Капоши приводит к успешному результату (длительной ремиссии) у 30-40% больных.
Если больной с генерализацией саркомы Капоши, а в частности, у ВИЧ-инфицированного, то показан комплекс антиретровирусной терапии, химиотерапии, интерферонотерапии, лучевой терапии (однако в стадии СПИДа это чаще не приводит к желаемому результату).
1) Высокоактивная антиретровирусныя терапия (ВААРВТ)
2) Химиотерапия, с целью которой используются проспидин (отечественный препарат), винкристин и винбластин (розевин), этопозид, таксол, доксирубицин, блеомицин и другие. Препараты обладают выраженными побочными эффектами на органы кроветворения и другими, что нередко требует назначения гормональной терапии (преднизолон, дексаметазон).
4) Локальная терапия включает в себя: радиационную терапию, криотерапию, нанесение специальных гелей (панретин), местная химиотерапия.
Препаратов, которые были бы достаточно эффективны в лечении инфекции, вызванной HHV-8, пока не найдено.
Прогноз саркомы Капоши
Прогноз заболевания при саркоме Капоши зависит от характера его течения и тесно связан с состоянием иммунной системы пациента.
При более высоких показателях иммунитета проявления заболевания могут носить обратимый характер, системное лечение дает хороший эффект и позволяет добиться ремиссии у 50-70% больных. Так у больных саркомой Капоши с показателем лимфоцитов CD4 больше 400 мкл-1 частота ремиссий на фоне проводимой иммунной терапии превышает 45%, а при CD4 меньше 200 мкл-1 добиться ремиссии удается лишь 7% пациентов.
Профилактика
Основной мерой профилактики заболевания является своевременное и правильное лечение иммунодефицитных состояний. Так, применение антиретровирусных препаратов у ВИЧ-инфицированных больных позволяет длительное время поддерживать нормальную функцию иммунной системы, тем самым предотвращая появление саркомы Капоши.
После лечения саркомы Капоши необходим тщательный осмотр кожи и слизистых оболочек не реже чем раз в 3 месяца, оценка состояния легких и желудочно-кишечного тракта – не реже чем раз в полгода или в год. Эти меры помогут вовремя выявить рецидив заболевания.
Саркома Капоши
.png)
Саркома Капоши – это опухоль, которая развивается из клеток, выстилающих лимфатические Лимфатическая система дополняет сердечно-сосудистую. Циркулирующая в ней лимфа – межклеточная жидкость – омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В лимфатических узлах, выполняющих роль «фильтров», опасные вещества обезвреживаются и выводятся из тела. и кровеносные сосуды. Как правило, подобных высыпаний возникает сразу несколько. Они появляются на коже или поверхности слизистых оболочек – например, во рту, но способны поражать и легкие, пищеварительный тракт, а также лимфатические узлы.
Такие новообразования называют злокачественными, поскольку они бесконтрольно увеличиваются, разрушают окружающие ткани и повреждают органы, расположенные далеко от основного очага заболевания.
Их клетки формируют пурпурные, красные или коричневые пятна, чаще всего появляющиеся на ногах или лице. Обычно они не вызывают никаких тяжелых симптомов, но некоторые поражения в области нижних конечностей или области паха могут привести к появлению болезненных отеков – скоплению жидкости в тканях.
Саркома Капоши не просто влияет на внешний вид человека. Например, расположенные в пищеварительном тракте опухоли способны спровоцировать развитие опасного для жизни внутреннего кровотечения, а находящиеся в легких могут нарушить работу дыхательной системы.
Типы саркомы Капоши
Врачи выделяют 4 их различных типа:
Причины развития саркомы Капоши
Заболевание возникает из-за воздействия на организм ВГЧ 8 – вируса герпеса человека 8 типа. Он изменяет гены клеток, выстилающих кровеносные и лимфатические сосуды, что приводит к целому ряду последствий:
У большинства инфицированных ВГЧ 8 саркома Капоши и ее симптомы не развиваются. Как правило, они появляются только у людей с ослабленной иммунной системой – пожилых, зараженных ВИЧ и пациентов с пересаженными органами, принимающих подавляющие естественную защиту организма препараты.
Исследования показали, что мужчинам, практикующим однополый секс, данный диагноз чаще ставится чаще, чем приверженцам традиционных отношений.
Вирус содержится в слюне, сперме и влагалищной смазке, и способен передаваться в том числе от матери к ребенку.
Симптомы и признаки саркомы Капоши
Обычно первыми проявлениями заболевания становятся высыпания – фиолетовые, красные или коричневые пятна на коже. Они бывают плоскими или похожими на бугорки, чаще всего развиваются на ногах или лице, но могут появляться и на других участках тела.
Поражения в области нижних конечностей или паха способны блокировать отток жидкости и вызывать болезненные отеки.
Возникают они и на слизистых оболочках – например, внутри рта, горла и век, а также на внешней стороне глаза. Большинство таких новообразований не болят и не вызывают зуда.
Опухоли легких могут блокировать дыхательные пути и вызывать одышку – ощущение нехватки воздуха, а саркомы желудка и кишечника – боль в животе и диарею.
Кроме того, некоторые подобные пятна кровоточат, что приводит к развитию следующих симптомов:
Диагностика саркомы Капоши
Обследование – очень важный момент для любого пациента. Чем тщательнее оно проводится, тем больше информации о количестве пораженных тканей, общем состоянии здоровья и других нарушениях получают врачи. Эти данные необходимы им для постановки точного диагноза, определения его стадии, оценки прогнозов и назначения правильного лечения.
Пройти полную диагностику саркомы Капоши можно у нас, в онкологическом центре «Лапино-2».
Мы быстро и качественно выполняем любые исследования, берем анализы и в максимально сжатые сроки получаем их результаты из собственной лаборатории.
Все процедуры в нашем Центре выполняют специалисты с многолетним стажем работы в крупных федеральных клиниках и большим опытом в области выявления и борьбы с опасными опухолями.
Обследование начинается с опроса о симптомах и дате их появления, имеющихся заболеваниях, операциях, сексуальной активности и возможных контактах с вирусом герпеса. Затем проводится осмотр кожи, внутренней части рта, а в некоторых случаях – и прямой кишки, после чего назначается ряд процедур: