Артроз – не болезнь, а образ жизни
Одно из самых частых заболеваний, которые приводят людей на прием к травматологу-ортопеду, – остеоартроз, или, как его еще называют, артроз. Об этом недуге, его проявлениях и способах борьбы с ними рассказывает травматолог-ортопед Муртуз Халимбекович Токай.
Движение – жизнь
Для начала небольшой неприятный факт: износ, утончение хрящей в суставах – неотъемлемая часть заложенной в наших организмах программы старения. Снабжение хрящей, практически не имеющих собственных кровеносных сосудов, в процессе жизни ухудшается, и это становится препятствием для нормального функционирования суставов. По сути, это и есть артроз – заболевание, при котором истончаются хрящ и волокна связок, а если говорить о коленных суставах, еще и мениски. Этот недуг можно было бы считать болезнью стариков, если бы современные люди, сами того не ведая, не губили свои суставы раньше времени. Порой доходит до того, что признаки артроза выявляются даже у подростков.
Артроз можно было бы считать болезнью стариков, если бы современные люди, сами того не ведая, не губили свои суставы раньше времени
«Питание хрящей, как и других тканей организма, осуществляется через кровь. По мелким сосудам питательные вещества доставляются в зону сустава. И вот что интересно: когда мы двигаемся, работают, выполняют свои функции 4-5 из 5 капилляров. А когда сустав находится в состоянии покоя – только 1-2 капилляра, то есть пока наши суставы находятся в неподвижном состоянии, питание сокращается в 3-4 раза», – объясняет Муртуз Халимбекович Токай.
Отсюда и одна из главных причин развития артроза у еще не старых людей – малоподвижный образ жизни: работа в офисе за компьютером, езда на машине, отдых дома на диване. Кроме того, на питании сустава сказываются холод и сырость, заболевания сосудов, повышенная вязкость крови, избыточный вес.
- Травмы: переломы, вывихи, ушибы
- Возрастные изменения опорно-двигательного аппарата у детей: деформации позвоночника и стоп, болезнь Осгуда-Шляттера, болезнь Шинца и др.
- Болезнь Нотта («щелкающий палец»)
- Болезнь де Кервена («болезнь молодых мам», когда от постоянного ношения младенцев на руках через 2-4 месяца появляется боль в области лучезапястных суставов)
«Часто говорят, что плоскостопие приводит к артрозу. Это не совсем так. Плоскостопие не является непосредственной причиной этого заболевания, его можно считать лишь предрасполагающим фактором, – говорит Муртуз Халимбекович. – Интереснее другое. Часто артроз развивается у людей, которые, казалось бы, стараются следить за здоровьем. Например, ходят в фитнес-центры. В зале они активно занимаются по два-три часа пару раз в неделю. Это полезно для сердца, но не для суставов, которые получают сильные перегрузки. То же самое и при беге. Хорошая привычка, но нужно грамотно выбирать кроссовки – специальные, именно для бега, с хорошей амортизацией в области пятки».
Кроме того, нередко с болью в области суставов к ортопеду приходят люди после диеты. Вроде бы похудели, вес уменьшился, суставы должны «радоваться», а они болят. Все дело в том, что во время диеты они недополучили важных питательных элементов, необходимых для постоянной регенерации, в том числе жиров, от которых чаще всего стараются отказаться во время похудения.
Артроз также может быть вызван травмами в области суставов, особенно переломами. Через некоторое время после травмы может возникнуть боль в суставе – это так называемый посттравматический артроз.
«Лучший способ поддержать суставы – это регулярные спокойные нагрузки в виде высокоамплитудных движений в суставах и полноценное питание, – советует Муртуз Халимбекович. – Если уже есть артроз, то допустимые физические нагрузки нужно обсудить с травматологом».
Главное – не допустить рецидива
Артроз может развиваться практически во всех суставах. Например, ношение обуви на высоком каблуке приводит к стиранию хрящей в мелких суставах стопы, особенно на большом пальце. Но чаще к доктору приходят пациенты с жалобами на боль в крупных суставах – плечевых и коленных.
«Заболевание может развиваться бессимптомно и 10, и 20 лет. Иногда удается его выявить до того, как начнется воспаление – на профосмотрах или при исследованиях, связанных с другими проблемами», – рассказывает травматолог.
Первые признаки артроза, которые пациенты начинают ощущать, – это скованность в суставе после долгого покоя, затекание суставов; если заболевание развивается в плечах, то трудно становится дотянуться рукой до поясницы, спины, если в ногах – больно спускаться по лестнице, появляется хромота, постепенно сокращается расстояние, которое человек проходит, не испытывая неприятных ощущений. Если суставы начинают болеть даже в покое, это говорит уже о значительной выраженности патологического процесса, когда от хряща почти ничего не остается. Обычно в этот момент пациенты и обращаются за помощью к врачам.
«В первую очередь мы снимаем воспаление, назначая препараты и ограничивая нагрузку, уменьшая боли в области сустава. Резкая боль уходит в течение первых 1-2 недель, – объясняет Муртуз Халимбекович. – Но дальше обязательно нужно продолжить активное лечение, что обычно занимает около 1-2 месяцев. Главная задача – остановить процесс разрушения сустава и не допустить рецидива. Хрящ нельзя восстановить, нарастить, но можно добиться стойкой ремиссии, и тогда с артрозом можно будет качественно жить, то есть двигаться без боли и неудобства, еще долгие годы. Важно только соблюдать двигательный режим, правильно питаться, не переохлаждаться. Я часто объясняю своим пациентам, что артроз – это не заболевание, а образ жизни».
Современное оборудование в клинике EMS позволяет быстро и качественно оценить, что происходит с суставами. Проконсультироваться с ортопедом-травматологом, провести лабораторную диагностику, выполнить рентгенографию и УЗИ сустава можно и в целях профилактики, чтобы оценить состояние хрящей. А при болях эти обследования просто необходимы.
Травматология и ортопедия
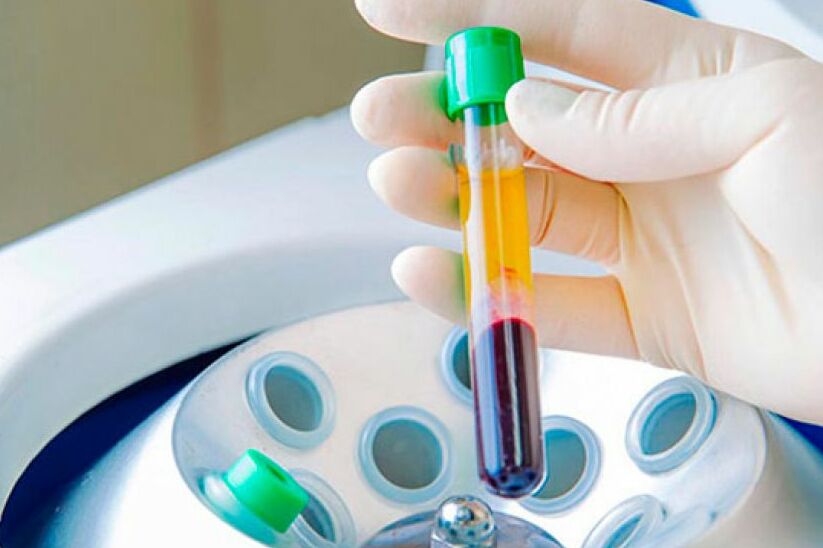
Наш организм умеет самостоятельно противостоять многим болезням. Но иногда ему нужна помощь. А еще есть методы лечения, которые объединяют возможности самого организма и современные технологии. Например, плазмолифтинг – процедура, при которой для лечения используется плазма собственной крови. Заведующий отделением травматологии и ортопедии клиники EMS Роман Валерьевич Адашкевич рассказал о том, как плазмолифтинг помогает лечить суставы.

По статистике, более 80 процентов населения планеты страдают из-за проблем с суставами. К тому же в последние годы наблюдается стремительное «омоложение» заболеваний опорно-двигательного аппарата. Один из самых современных методов лечения суставов, SVF-терапия, позволяет задействовать ресурсы собственных стволовых клеток пациента.

Утро начинается не с кофе. Исследования показывают, что сотни тысяч людей первым делом, едва открыв глаза, тянутся к смартфону – вдруг сообщение пришло. Потом почитать с экрана новости за завтраком, обедом и ужином. В транспорте – скоротать дорогу за перепиской. В офисе – рабочий чат, дома – общение с друзьями и родственниками. Конечно, удобно, когда в одном маленьком приспособлении столько ценного – информация, общение, развлечения. Но не слишком ли много стало смартфона в нашей жизни? Чем это чревато для здоровья и как можно снизить вредное воздействие, рассказывают врачи клиники EMS – терапевт, взрослый и детский неврологи, офтальмолог.
Как помочь суставам после перенесенного ковида

COVID-19 опасен не только тяжелейшим течением заболевания, но и постковидным синдромом (его еще называют Long COVID – долгий ковид). По данным ВОЗ каждый десятый человек, перенесший COVID-19, столкнулся и с симптомами постковида, длящимися до 12 недель и более.
Притча во языцех – потеря обоняния или изменение вкусовых ощущений. Неприятно, но можно пережить. А вот слабость, не дающая встать с постели, одышка, тяжесть за грудиной, головная боль – симптомы куда серьезнее. В пятерку самых болезненных проявлений постковидного синдрома входят боли в мышцах и суставные боли.
Дадим ответы на наиболее часто повторяющиеся вопросы пациентов о постковидном синдроме.
Какие основные нарушения опорно-двигательной системы отслеживаются при постковиде?
По истечение трех или шести месяцев после заболевания пациентов начинают беспокоить боли в мышечно-связочном аппарате и в суставах, становится трудно ходить и даже переворачиваться в постели. Человек начинает чувствовать себя «развалиной».
Слабость сопровождается снижением работоспособности, а постоянная боль значительно ухудшает общее состояние людей, которые перенесли COVID-19.
Это происходит из-за того, что при коронавирусе страдают легкие, мышцы не получают нужное количество кислорода. В результате при движении появляется боль. Болезненность в мышцах и связках появляется и при поражении сердца, почек, эндокринных нарушениях.
У пациентов, перенесших COVID-19, часто болят и опухают суставы – так начинается развитие артрита.Появляются боли в мышцах, связках или костях, развивается артралгия (боли в суставах, не сопровождающиеся воспалением или изменением подвижности), обостряется скрытно протекающий остеоартрит.
Признаками воспалительного синдрома мышц, связок и суставов является боль в покое, которая усиливается ночью и под утро.Если ощущения связаны с развитием реактивного воспаления, врач может выписать препараты для снятия симптомов.
Облегчить свое состояние можно с помощью специальных минерально-витаминных комплексов и очень осторожных упражнений на растяжку: медленная нагрузка на мышцы и связки поможет восстановить прежнее состояние опорно-двигательного аппарата.
Существуют ли результативные исследования постковида?
Сегодня научное мировое сообщество пришло к пониманию того, что коронавирус вызывает повреждение эндотелия, клеток, которые выстилают сосуды изнутри, и таким образом оказывает системное воздействие сразу на многие органы.
Есть вероятность, что COVID-19 провоцирует появление наследственных заболеваний, о которых человек раньше не знал.
Поэтому совершенно непонятно, где COVID-19 может «выстрелить» даже у того, кто переболел легко, и какой болезнью обернется уже после того, как сам коронавирус отступит. Больший риск получить постковид имеют те, у кого в течение первой недели было более пяти симптомов болезни.
Также большие шансы остаться с неприятными симптомами надолго — у женщин и людей старшего возраста.
На многие вопросы, касающиеся постковидного синдрома, еще придется искать ответы из-за отсутствия достаточного количества достоверных научно-статистических данных.
Как понять, что проблема с суставами – это постковидный синдром, а не какое-то новое заболевание?
Мышечно-скелетные боли в период пандемии – очень сложный вопрос, в котором ни один пациент не сможет разобраться самостоятельно. Скажем, все, что выкручивает, режет, стреляет, печет и жжет – проявление не воспалительной, а невропатической боли, которая не поддается лечению нестероидными противовоспалительными препаратами и глюкокортикоидами.
Их ни в коем случае нельзя принимать самостоятельно – целесообразность, эффективность и возможные риски терапии способен оценить только врач.
Вы можете достаточно легко перенести коронавирус (или даже бессимптомно), но при этом у вас будут проявления постковидного синдрома с сильнейшей болью в суставах или мышцах.Необходимо учитывать, что если человек не был заражен вирусом, то появление болей свидетельствует о развитии ревматического заболевания, при котором тактика лечения совершенно иная. Поэтому при появлении боли в мышцах, связках, суставах необходимо обратиться к врачу травматологу-ортопеду. На основании анализов специалист определит, переболели ли вы COVID-19, и подберет соответствующее лечение.
Какие бывают серьезные постковидные последствия опорно-двигательной системы?
Иногда после бессимптомного течения коронавируса человек оказывается будто закованным в панцирь – болят плечевые и тазобедренные суставы, уменьшается эластичность связок. Высокая температура и гипервентиляция при COVID-19 могут вызвать нарушение баланса электролитов, например, калия, магния и других микроэлементов.
Недостаток калия наблюдался у 41% пациентов, лечившихся в стационаре. Такое состояние увеличивает риск развития аритмии, которая в некоторых случаях может привести к смерти.
Недостаток магния в крови ослабляет антиоксидантную защиту, что повышает риск повреждения ткани легких при «цитокиновом шторме» (воспалительной реакции организма, во время которой иммунитет атакует собственные клетки).
Есть какие-то рекомендации по витаминам, которые поддержат суставы и мышцы?
При любых нарушениях функций организма, заболеваниях потребность в витаминах и микроэлементах возрастает. Даже условно здоровым людям рекомендовано принимать ежедневно витамин D и магний, потому что эти вещества люди не могут получить в достаточном количестве. Ну, а уж при болезнях, стрессе и травмах требуется полный спектр витаминов и микроэлементов, так как часто либо повышается потребность, либо возникает недостаточное поступление.
Независимо от повреждения органов и систем желательно принимать препараты магния – именно этот микроэлемент является очень важной составляющей для нормального функционирования связочного аппарата и включения всей системы детоксикации организма. Магний входит в структуру порядка трехсот ферментов, которые участвуют в очищении организма.
Хорошо поддерживает костно-мышечную систему селен. Можно каждый день съедать по два бразильских ореха, но без одновременного употребления с углеводами.
Рекомендуем включать в рацион продукты, богатые витамином С. Это один из главных антиоксидантов, важен для противовирусного и противобактериального иммунитета, необходим для синтеза коллагена, нейромедиаторов.
Витамин Е – токоферол – отвечает за ту часть иммунитета, что препятствует возникновению аутоиммунных реакций, защищает мембраны клеток, является мощным антиоксидантов, стимулирует деятельность мышц.
При постковидном синдроме возникает нехватка витаминов группы В, которые помогают бороться с инфекциями, противостоять анемии, участвуют в росте красных телец крови. Витамин В12 – цианокобаламин – абсолютно необходим для кроветворении, роста и регенерации клеток, восстановления костно-мышечного каркаса.
В постковидный период принимать очень важно поддержать организм, но собрать разнообразные микроэлементы и витамины в виде препаратов или создать себе безупречное меню весьма проблематично.
Можно принимать сбалансированные и проверенные витаминно-минеральные комплексы направленного действия, которые доказали свою эффективность. Например, Orthomol Tendo (Ортомол Тендо) – немецкий витаминно-минеральный комплекс для лечения и реабилитации сухожилий и связок после болезней и воспалительных процессов. Сбалансированный состав поддерживает и укрепляет связки и сухожилия и служит профилактикой атрофических процессов.
Когда можно возвращаться в спортзал, на йогу или на пробежку?
Возвращаться к полноценной жизни нужно постепенно, обязательно с поправкой на самочувствие.
Физическая нагрузка должна быть комфортной, ни в коем случае не через силу и желательно первое время под контролем инструктора ЛФК или реабилитолога. Особенно хороши упражнения на растяжку связочного аппарата, например, пилатес, йога.
С разрешения врача, через несколько недель-месяцев рекомендованы плавание (подойдут и бассейн, и море), но обязательно в теплой воде с температурой от 26 градусов.
Не стоит забывать и о соблюдении теплового режима – ноги, щиколотки, бедра и поясница должны находиться в сухом тепле.
Полезна скандинавская ходьба, которая будет фиксировать работу плечевых суставов в правильном положении. Помните всегда что физическая нагрузка первые 3-6 месяцев должна быть комфортной. Минимизируйте стрессовую нагрузку и не забывайте о массажах и специальных физиотерапевтических процедурах.
Тепло или холод? Первая помощь при травмах на рабочем месте
Ручной труд сопровождается травмами и болью. От производства до сельского хозяйства, эти отрасли имеют свою долю травматизма.
Как только возникает травма, возникает извечный вопрос. Тепло или холод? Когда дело доходит до оказания первой помощи при боли, этот вопрос сопровождается большим количеством путаницы. Горячие и холодные компрессы могут помочь в восстановлении при болях и травмах. Каждый метод обладает своими сильными и слабыми сторонами.
Горячие и холодные аппликации имеют особое применение, когда речь идет о боли, острых травмах и хроническом дискомфорте. Однако, если эти средства используются неправильно, они могут принести больше вреда, чем пользы.
В данной статье предлагаем некоторые основные рекомендации о том, как использовать тепло и холод, когда дело доходит до уменьшения боли и воспаления.
Использование теплых компрессов
Когда вы думаете о применении тепла, ассоциируйте его с хроническим дискомфортом. Судорожные или напряженные мышцы, стресс, мышечную усталость, а иногда даже хроническую боль в спине, можно снизить путем применения тепла.
Тепло работает путем увеличения притока крови к пораженному участку, делая волокна коллагена более гибкими и помогая ослабить жесткость в мышцах и суставах. Преимущества тепла включают облегчение боли, уменьшение хронической боли, усиление кровотока и снижение напряжения.
Тепло помогает расслабить и успокоить мышцы, а усиленный кровоток может помочь в процессе восстановления Тепловые обертывания и гидротерапия — два основных способа воздействия тепла на тело Тем не менее, тепло не следует использовать при острых травмах, так как это может увеличить воспаление, боль и даже повреждение тканей в конкретной области. Всегда лучше сохранять тепло для напряжения и усталости, оставляя лед для острых травм.
3 способа подачи тепла:
Влажное горячее полотенце — смочите полотенце и положите в микроволновку на 2-3 минуты. Поместите в сухое полотенце перед использованием.
Микроволновые грелки — просто нагрейте в микроволновке и наслаждайтесь теплом. Пожалуйста, обратите внимание на предупреждения производителей.
Электрические грелки — просто подключите и используйте! Будьте осторожны при применении. Пожалуйста, обратите внимание на предупреждения производителей.

Использование холодных компрессов
Применение холода рекомендуется для свежих травм, возникших по любой причине. При этом сужается кровоток в поврежденной области, помогая уменьшить отек и повреждение тканей, которые сопровождают воспалительный процесс.
Холод вызывает оцепенение, поэтому используйте лед без лекарства, чтобы уменьшить боль, помогая пострадавшему участку начать процесс восстановления. Еще одним дополнительным преимуществом применения льда является то, что он помогает снизить мышечный спазм. Пакеты со льдом — самый распространенный способ применения холода, даже пакета замороженного горошка достаточно, чтобы сделать трюк. Знание того, когда следует применять холодную терапию, важно для быстрого восстановления после недавней травмы или внезапного появления боли.
3 способа подачи холода:
Лед хорошо подходит для многих видов травм. Вот 3 способа нанесения льда:
Мешок со льдом — маленькие кусочки льда в пластиковом пакете. Удерживайте 10-20 минут.
Многоразовые пакеты со льдом — часто содержат гель или химикаты. Всегда используйте тонкий тканевый барьер и держите до 30 мин.
Ледяной массаж – круговыми движениями потрите кусочками льда по болезненной области. Остановитесь, если тело немеет.
Советы по выбору метода первой помощи
На разных рабочих местах опасности различаются. Теперь, когда методы применения тепла и холода немного объяснены, несколько советов ниже помогут вам выбрать правильное лечение для вашей боли или травмы.
Свежие травмы не требуют тепла
Применение высокой температуры к новой ране только увеличит приток крови к области. Это усугубит травму, так как усиливает воспалительный процесс. Даже при острых мышечных болях избегайте тепла, поскольку свежей травме нужно время, чтобы сначала уменьшить воспаление.
Холод при отеках и синяках
Свежий синяк или отек от острой травмы? Лед — это то, что нужно, когда у вас отеки или синяки в результате недавней травмы. Охлаждение поможет уменьшить отек и уменьшить приток крови к пораженной области.
Мышечная боль различается
Горячие и холодные компрессы могут быть другом для мышечных болей, но время и обстоятельства имеют решающее значение при выборе. Острые боли в мышцах и травмы мышц можно снизить применением холода — особенно в течение первых 72 часов.
После того, как воспаление уменьшится, вы можете переключиться на тепло, чтобы ускорить заживление. Если вы не уверены, обязательно проконсультируйтесь с вашим лечащим врачом. Помните, тепло лучше всего использовать при мышечной усталости и скованности.
Использование тепла или льда для боли может вызвать некоторую путаницу. Оба средства имеют свои преимущества, когда дело доходит до контроля дискомфорта, но при неправильном использовании они могут принести больше вреда, чем пользы.
Свяжитесь с нами, чтобы узнать, какие услуги по охране труда мы можем предоставить чтобы помочь членам вашей команды быть здоровыми и работать!
Можно ли к воспаленным суставам прикладывать грелку? Врач-ревматолог – о причинах, профилактике и лечении артрита
Что такое ревматоидный артрит и кто чаще им страдает, почему первые симптомы болезни проявляются во время беременности и можно ли к воспаленным суставам прикладывать грелку, Intex-press рассказала Елена Штылева, заведующий ревматологическим отделением Барановичской городской больницы №2.

Заведующий ревматологическим отделением, главный внештатный ревматолог УЗ «Барановичская городская больница №2» Елена Штылева. Фото: Александр ЧЕРНЫЙ
Ревматоидный артрит – хроническое аутоиммунное заболевание, одна из наиболее распространенных форм артрита. В процессе болезни иммунная система человека «атакует» ткани суставов, из-за чего они воспаляются и болят.
Заболеть можно в любом возрасте
По статистике, чаще артритом болеют женщины. Но у мужчин заболевание протекает более агрессивно и тяжело. Возможно, из-за того, что представители сильного пола менее внимательно относятся к своему здоровью: курят, поздно обращаются к врачу, забывают принимать медпрепараты и т.д. Правда, в последние годы запущенных пациентов стало гораздо меньше, а летальных исходов из-за артрита за ушедшие 10 лет в городе и вовсе не было.
Заболеть артритом можно в любом возрасте. И дети, даже младенцы – не исключение. В нашем отделении лечение проходит немало 18-летних девочек, с 15–16-летним «стажем» заболевания.
Передается по женской линии
Из-за чего начинается артрит, точно не известно. Но доказано, что заболевание наследственное и передается по женской линии. То есть если в вашей семье мама или бабушка болели артритом, то высока вероятность, что заболеете и вы. Однако наследственность – не прямая причина болезни, а лишь фактор риска. Тем не менее людям с предрасположенностью к заболеванию нужно особое внимание уделить профилактике. Помимо генетики существует еще ряд факторов, способных «запустить» заболевание. Это может быть переохлаждение или сильный стресс. Также пусковым механизмом для развития артрита может стать иммунная система в организме. Поэтому часто болезнь впервые проявляется у женщин в период беременности или менопаузы.
Довольно распространенная причина развития болезни – инфекции лор-органов, которые перенес человек (ангина, хронический тонзиллит, отит, гайморит и т.д.), и даже кариозные зубы.

Фото: Александр ЧЕРНЫЙ
Симметричность и непредсказуемость
Зачастую артрит начинается вполне «невинно»: по утрам человек чувствует скованность пальцев рук или стоп. Кстати, особенность ревматоидного артрита в том, что суставы, как правило, поражаются симметрично – на обеих руках или ногах. По мере прогрессирования болезни суставы отекают, краснеют, появляются болевые ощущения. Если артрит не лечить, болезнь может перейти на крупные суставы: голеностопные, коленные, локтевые. В то же время артрит – заболевание системное, а потому непредсказуемое: никто не знает, в какой форме оно будет протекать у того или иного пациента.
Возможно, это будет относительно легкая суставная форма – когда поражаются только суставы. Но бывает и более тяжелое течение, когда болезнь переходит на внутренние органы.
В результате страдают почки, легкие, печень или сердце. Поэтому, чем раньше начато лечение, тем лучше. У ревматологов существует понятие – «резервное окно лечения» (три месяца после появления первых симптомов), когда вероятность «затормозить» болезнь и избежать тяжелых последствий наиболее высока.
«Мне уже лучше. Зачем глотать таблетки?»
Иногда сталкиваюсь с тем, что пациенты несерьезно относятся к лечению: игнорируют прием препаратов, самостоятельно отменяют лечение, мол, «мне уже лучше, так зачем глотать таблетки?». Этого делать категорически нельзя. Заболевание хроническое: проявившись однажды, оно будет преследовать вас всю оставшуюся жизнь. И с этим придется смириться. Но не стоит отчаиваться: жить полноценной жизнью с артритом возможно. Только нужно постоянно принимать лекарства и соблюдать все рекомендации. Отказ от лечения приведет к прогрессированию болезни и инвалидизации.
Не стоит заниматься самолечением: греть воспаленные суставы в горячей воде, прикладывать к ним грелки, использовать согревающие мази. Все это в острой фазе болезни противопоказано и может только усугубить ситуацию.

Фото: Александр ЧЕРНЫЙ
Рекомендации для тех, у кого болят суставы:
- тяжелый груз распределяйте на две сумки, чтобы нести не в одной руке, а в обеих;
- поддерживайте нормальный вес тела: лишние 5 кг повышают нагрузку на коленные суставы на 20 кг;
- обувь выбирайте с супинаторами и на небольшом каблуке (каблук высотой более 3,5 см заставляет наклоняться вперед и перегружает колени);
- не используйте в быту низкие стулья и кровати – подкладывайте подушки. Высота сиденья должна быть на уровне колена;
- противопоказаны бег, прыжки, приседания;
- полезны плавание, гимнастика в положении лежа, регулярные занятия лечебной физкультурой позволяют улучшить подвижность суставов и препятствуют ослаблению мышц;
- не переохлаждайтесь и одевайтесь по погоде.
Как избежать ревматоидного артрита
• своевременно выявляйте и лечите инфекционные заболевания;
• проводите санацию очагов хронических воспалительных процессов (в том числе кариозных полостей зубов, ангин);
• укрепляйте иммунитет и повышайте защитные силы организма (закаляйтесь, принимайте поливитаминные препараты и т.д.);
• ведите здоровый образ жизни, занимайтесь спортом и физической культурой.
Молодой уже
Названия этих болезней произошли от одного греческого слова – “артрон” (то есть сустав), и люди, испытывающие хронические боли в суставах, порой даже не могут точно сказать, чем они больны. А между тем различий между этими болезнями гораздо больше, чем сходства: артрит – это воспаление суставов, а артроз – их изменение, связанное не с воспалительным процессом, а с истончением хрящей, потерей их эластичности.
Откуда что берется
Да, артрит и артроз по внешним признакам и ощущениям весьма схожи: суставы припухают, при движении похрустывают, болят. Артрит и артроз одинаково не терпят ни сильного холода, ни жгучей жары – поэтому летом эти болезни у тех, кто много времени проводит на пляже, могут обостряться.
Но на этом общее у артрита и артроза заканчивается. А вот на различиях стоит остановиться подробнее.
Специалисты не пришли к единому мнению, почему у человека возникает артроз. Наиболее вероятными причинами называются генетическая предрасположенность, осложнение после острого артрита, возрастные изменения в суставах, избыточные нагрузки на хрящ в результате ожирения или особенностей профессиональной деятельности (поэтому артроз чаще случается, например, у бывших грузчиков и профессиональных спортсменов). Артрит же гораздо чаще возникает после инфекционных хламидиоза и стрептококка, вследствие заболеваний нервной системы или нарушений обмена веществ, хронической нехватки в организме витаминов и микроэлементов – да и заболевают артритом нередко 35-40-летние люди, в то время как артроз считается болезнью пожилого возраста.
Как узнать?
Артрит нападает внезапно и атакует остро. Вашим суставам вдруг может резко стать больно при физических нагрузках, во время ходьбы. Боль может прийти и ночью, разбудив вас. Вскоре вы увидите, что кожа над суставом покраснела, припухла, место артритного удара начинает ныть, вдруг необъяснимо и подолгу – до 37 градусов и выше – повышается температура, тело по утрам скованно. Для артрита характерны “летучие” боли, когда воспаление “перескакивает” с одних суставов на другие, причем симметрично: если, например, воспалился правый сустав, то, скорее всего, вскоре воспалится и левый. Чаще болезнь начинается с кистей и пальцев рук, потом может перейти на стопы, коленный и локтевой суставы, шею.
Поврежденный сустав – вот где возникает артроз, поражающий в первую очередь хрящи, причем в отличие от артрита несимметрично. Вначале поражаются крупные опорные суставы, коленные и тазобедренные. В начале болезни сустав внешне не изменен и не болит, но по мере ее прогрессирования, особенно при чрезмерных нагрузках, появляется тупая ноющая боль, усиливающаяся к концу дня, но в состоянии покоя проходящая. Сустав постепенно – по мере деформации хрящей – теряет подвижность, при движении начинает хрустеть.
Как лечить?
При начинающихся болях в суставах не говорите себе “само пройдет”. Вы потеряете время, в тканях сустава произойдут необратимые изменения, что приведет к инвалидности. Опасно и самолечение, без врача вы точно не знаете – артрит у вас или артроз, а действия по смягчению симптомов заболеваний противоположны: при артрозе помогает прогревание, а при артрите же тепло категорически противопоказано.
Антибиотики, противовоспалительные препараты, обезболивающие мази, кремы, физиотерапевтические процедуры – это все средства преодоления артрита. Многое зависит и от образа жизни, который должен быть максимально подвижным, и от соблюдения диеты – пусть в вашей пище будет много витамина С и совсем не будет алкоголя.
Артрозному суставу хорошо несколько раз в день предоставлять покой, погреть его в горячей ванне, приложить согревающий компресс. Лечат артроз чаще амбулаторно, назначая гормональные и обезболивающие средства, массаж, лечебную гимнастику. В самых тяжелых случаях больному поможет только операция.
Радикальных способов лечения заболеваний суставов пока, увы, не существует. Лекарства снимают боль и воспаление на время, затем болезнь снова прогрессирует. Но на начальных стадиях страдания суставов можно облегчить. Для этого:
1 Ешьте меньше мяса, мучного и сладкого, больше овощей, рыбы и морепродуктов. Меньше соли и острых специй.
2 Постарайтесь сбросить вес: не заставляйте суставы “носить” лишние килограммы.
3 Не употребляйте алкоголь, он усиливает побочный (как правило, вредный) эффект антиревматических лекарств.
4 Больше двигайтесь, ходите, ездите на велосипеде, танцуйте – причем быстрые танцы. Если вам уже много лет, то хотя бы вальсируйте: движение – это долгая жизнь суставов.
Растительные препараты и средства народной медицины при артрозе и артрите рекомендуется применять только дополнительно к лечению, назначенному врачом.
В нарушение сустава. Что поможет избавиться от боли – грелка или лёд

Боль в суставах периодически испытывает каждый. Можно ли предотвратить ревматические поражения и что делать, если болезнь уже возникла?

Рассказывает главный внештатный специалист-ревматолог Минздрава, научный руководитель НИИ ревматологии им. Насоновой академик РАН Евгений Насонов.
Лидия Юдина, «АиФ»: Евгений Львович, правда ли, что холодная погода – самое плохое время для суставов?
Евгений Насонов: Отчасти это так. В холодную погоду может снижаться барометрическое давление, что приводит к усилению отёка или нарушению кровоснабжения сустава. И это вызывает боль. Зимой также наблюдается усиление активности генов, регулирующих синтез медиаторов воспаления и боли. Однако более очевидная причина – сезонные вирусные инфекции, на фоне которых у людей с предрасположенностью к ревматическим заболеваниям часто развивается обострение уже существующего процесса. И суставы, которые молчали в тёплое время года, напоминают о себе в холода.
Каждый первый
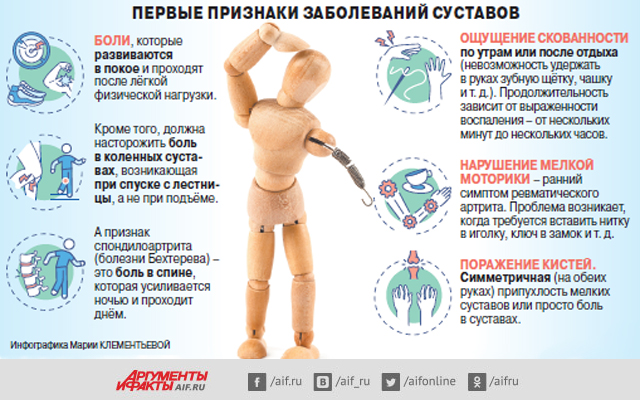
– По статистике, болезнями суставов страдают 40% людей…
– Думаю, хотя бы раз в жизни с болью в суставах сталкивается каждый человек. Некоторые заболевания проявляются локальной болью, проходят самостоятельно или после краткого лечения анальгетиками, поэтому пациенты не доходят до врачей и не попадают в статистику. Однако многие хронические заболевания суставов начинаются как раз с такой незначительной боли. Поскольку у врачей больше всего возможностей помочь пациенту с ревматическими заболеваниями на ранней стадии, даже при умеренных, но стойких болях (особенно сразу в нескольких в суставах) мы рекомендуем обращаться к специалисту.
В возрасте 20–50 лет у женщин чаще всего развивается ревматоидный артрит (при котором боль в суставах редко проходит спонтанно и преследует человека всю жизнь), у мужчин – анкилозирующий спондилоартрит (болезнь Бехтерева). Для большинства людей старше 60 лет характерны дегенеративные изменения в суставах (остеоартрит).

– А может, болезни суставов неизбежны, ведь их срок службы рассчитан на определённое количество сгибаний-разгибаний?
– С точки зрения биомеханики предел у суставов, наверное, существует. Но запас прочности у них колоссальный, и человек за свою жизнь (какой бы продолжительной она ни была) исчерпать его не может. По разным оценкам, мы используем лишь 10–15% этого ресурса. Исключение составляет профессиональный спорт, при котором у людей с предрасположенностью патология суставов развивается очень рано. В остальных случаях физическая активность идёт только на пользу.
– При заболеваниях суставов рекомендуют хондропротекторы.
– Этот термин объединяет большую группу биологически активных веществ (биодобавок). Их роль в предотвращении прогрессирования дегенеративных заболеваний суставов невелика. Например, остеоартрит может развиться из-за множества причин, и наивно полагать, что их все реально устранить с помощью одного, пусть даже очень полезного вещества.

– 90% успеха в лечении дегенеративных заболеваний суставов играют не лекарства. Основа профилактики и лечения – дозированная физическая нагрузка, которая улучшает работу сустава (это решающий фактор) и позволяет предотвратить как развитие, так и прогрессирование ревматических поражений.
Второе важнейшее условие – нормализация массы тела. Лишний вес – это лишняя нагрузка на суставы. Также у пациентов с ожирением всегда присутствует плохо контролируемое хроническое воспаление, которое провоцирует и воспаление в суставах. При ревматических недугах (в первую очередь остеоартрите) снижение массы тела всего на 10% даёт эффект, сопоставимый с приёмом анальгетиков. Ещё один доказанный фактор риска ревматоидного артрита – курение.
Как починить?
– Боль появляется внезапно и в неурочное время. Что лучше использовать как домашнюю скорую помощь – тепло или холод?
– Однозначного ответа нет. Выбор метода зависит не столько от интенсивности боли, сколько от стадии и характера болезни. При остром воспалении помогает холод – он вызывает сужение сосудов и уменьшает приток крови к поражённому суставу, тем самым ограничивая действие медиаторов воспаления, которые вызывают боль. В хронической стадии, при отсутствии острого процесса, хороший эффект дают тепловые процедуры. Однако нужно понимать, что и тепло, и холод – вспомогательные средства. Они помогают унять боль, но вылечить таким способом суставы невозможно. Необходимо врачебное наблюдение.

– На сегодняшний день – нет. Ведётся большое количество исследований, цель которых – найти возможности восстановления разрушенного сустава (главным образом при остеоартрите коленных суставов). Большие надежды возлагаются на мезенхимальные стволовые клетки, которые позволяют вырастить и пересадить клетки хряща (хондроциты), но все исследования на эту тему находятся на ранней стадии. К тому же они предполагают коррекцию только локальных повреждений (которые в большинстве возникают из-за травм). А при системных ревматических заболеваниях одновременно поражается большое количество суставов, и «чинить» их нужно одновременно.
Регенеративная медицина развивается и имеет большие перспективы, но вряд ли она войдёт в повседневную врачебную практику ревматологов в обозримом будущем.
Сегодня любому пациенту рано или поздно понадобится операция по замене сустава. В США, например, ежегодно выполняется 500 тыс. таких операций – больше, чем кардиологических вмешательств (аортокоронарных шунтирований и стентирований). В России эта цифра пока скромнее – 100 тыс. операций в год, но их число постоянно растёт.
Имеются противопоказания. Обязательно проконсультируйтесь с врачом


