Медикаментозное лечение левостороннего варикоцеле
Одним из наиболее распространенных заболеваний в практике детского хирурга, уролога-андролога является варикоцеле — расширение вен семенного канатика. Частота его в мужской популяции, по разным данным, достигает 10–20%. Особое внимание варикоцеле
Одним из наиболее распространенных заболеваний в практике детского хирурга, уролога-андролога является варикоцеле — расширение вен семенного канатика. Частота его в мужской популяции, по разным данным, достигает 10–20%. Особое внимание варикоцеле стало привлекать к себе с середины XX в: когда была выявлена связь этого заболевания с бесплодием. В настоящее время расширение вен семенного канатика в структуре мужской инфертильности составляет более 30% и считается одной из ее ведущих причин [1, 2, 3].
Обычно варикозное расширение гроздевидного сплетения возникает в подростковом возрасте, в ходе полового созревания. Оно проявляется расширением вен в верхней части левой половины мошонки, которые вначале лишь пальпируются при напряжении мышц брюшного пресса с задержкой дыхания, а затем увеличиваются, становясь заметными на глаз, и выглядят как клубок вен сверху от яичка. При дальнейшем развитии процесса мошонка отвисает, а яичко становится дряблым, уменьшается в объеме по сравнению с противоположным. У взрослых больных часто возникают неприятные ощущения, тянущие боли в области мошонки. Очень часто левостороннее варикоцеле сопровождается бесплодием. У мужчин зрелого и старшего возраста при этом заболевании отмечаются гормональные нарушения, снижение потенции [4, 5, 6].
Несмотря на некоторую неясность патогенеза левостороннего варикоцеле и многообразие гипотез о причине снижения фертильности при этом заболевании, общепринятым методом лечения варикоцеле считается хирургическое вмешательство. Как правило, целью операции является прерывание рефлюкса (сброса крови в направлении, противоположном ее обычному течению) из левой почечной вены в гроздевидное сплетение по яичковой вене, проходящей в забрюшинной клетчатке. «Открытая» хирургия практикует доступ в забрюшинное пространство через разрез в левой подвздошной области. За рубежом часто используется разрез в паховой области. Лапароскопическое вмешательство обычно производится через брюшную полость, что позволяет достичь тех же самых сосудов за брюшиной. Наконец, эндоваскулярные методы позволяют прерывать кровоток в яичковой вене, проводя в нее катетер через бедренную, нижнюю полую и почечную вены последовательно, после чего производится склеротерапия или устанавливаются приспособления для окклюзии сосуда. Все имеющиеся методики преследуют одну цель, и хотя они и имеют ряд преимуществ и недостатков зачастую чисто технического плана, единый принцип вмешательства сохраняется. Можно сказать, что современные методы оперативного вмешательства в 95–98% случаев позволяют прервать патологический кровоток, вызывающий расширение вен гроздевидного сплетения. При этом «рутинные» оперативные вмешательства Паломо и Иваниссевича приводят к рецидивам и осложнениям более чем в 10% случаев [7, 8, 9].
Таким образом, оперативное вмешательство весьма успешно решает проблему собственно варикозного изменения сосудов, т. е. «косметическую» проблему. Что касается проблемы функциональной — нарушения репродуктивной функции, то этот вопрос остается открытым до сих пор. Большинство исследователей, занимающихся этой проблемой, отмечают значительное улучшение показателей примерно у 1/2 больных, даже при выраженном снижении количества сперматозоидов в сперме. В случае бесплодия около 30% пар удается зачать ребенка в первый год после оперативного лечения. К сожалению, «нормальных» показателей удается достичь также не у всех пациентов [11, 12, 13, 14]. Во всяком случае, тактика лечения взрослых пациентов четко определена: это андрологическое наблюдение и лечение, т. е. восстановление репродуктивных функций [9, 11, 12, 14].
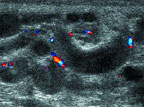 |
| Рисунок 1. Варикозно измененное гроздевидное сплетение. Цветовое допплеровское картирование. Клиностаз |
 |
| Рисунок 2. Цветовое допплеровское картирование гроздевидного сплетения того же больного во время пробы Вальсальвы |
У детей, а к ним относят и подростков 14-15 лет, у которых практически закончилось половое созревание, варикоцеле расценивается по-прежнему как «косметический» дефект. Считается необходимым проводить оперативное вмешательство при 2-й и 3-й степени расширения вен семенного канатика. При 1-й степени болезни пациент подлежит наблюдению (в отличие от взрослых, где снижение фертильности может служить показанием к оперативному лечению и при скрытых субклинических формах заболевания), поскольку иногда встречаются случаи самоизлечения больных с начальными степенями варикоцеле. Вместе с тем наши собственные наблюдения свидетельствуют о прогредиентном течении этого процесса у подавляющего числа больных. Таким образом, в настоящее время большинство детей с начальными степенями варикоцеле (субклинической и 1-й степенью) не получают никакого лечения вообще, хотя у взрослых больных уже в этом случае часто наблюдаются нарушения сперматогенеза.
Больные со 2-й и 3-й степенью варикоцеле в обязательном порядке направляются на оперативное лечение. Этому способствует установка медицинских комиссий военкомата, где 16-летних подростков также обязательно лечат оперативно, вне зависимости от состояния их репродуктивной функции. Положение осложняется тем, что в детском и подростковом возрасте не всегда возможен анализ спермы.
 |
| Рисунок 3. Цветовое допплеровское картирование устьевого отдела тестикулярной вены: 1— левая почка; 2 — левая почечная вена; 3 — тестикулярная вена |
 |
| Рисунок 4. Цветовое допплеровское картирование устьевого отдела тестикулярной вены: 1 — левая почка; 2 — левая почечная вена; 3 — тестикулярная вена с нормальным кровотоком; 4 — вторая тестикулярная вена с ретроградным кровотоком |
Долгое время диагноз варикоцеле ставился лишь при физикальном обследовании. Рентгеноконтрастные эндоваскулярные методы достаточно сложны, и поэтому для уточнения причины, вызвавшей варикоцеле и последующее склерозирование сосудов, применяются сравнительно редко. В настоящее время для подтверждения диагноза широко используется неинвазивное ультразвуковое обследование. Выработаны четкие критерии диагноза варикоцеле [7, 8, 9, 15]. Конечно, обследование должно проводиться на аппаратах высокого класса. Это дает возможность не только зарегистрировать рефлюкс крови в гроздевидное сплетение (рис. 1, 2), но и оценить строение почечных вен, устьевых отделов левой яичковой вены (рис. 3, 4). Мы использовали иллюстративный материал, любезно предоставленный проф. М. И. Пыковым, к. м. н. Т. Р. Лавровой, к. м. н. М. Ю. Любаевой.
Сонография важна еще и потому, что этот метод дает возможность увидеть нарушения кровообращения в ткани самого яичка, являющиеся, по нашему мнению, основной причиной снижения фертильности (рис. 5).
Исследование не имеет возрастных ограничений. Результаты научных изысканий отдела детской хирургии и кафедры лучевой диагностики детского возраста РМАПО свидетельствуют о том, что имеется четкая связь между показателями интратестикулярного кровотока и качеством семени у подростков [7]. Импульсная допплерометрия возвратных артерий паренхимы яичка, таким образом, является на настоящий момент едва ли не единственным методом, позволяющим неинвазивно оценить трофику яичка у больных варикоцеле, равно как и при других заболеваниях яичек. Важно, что это исследование можно повторять многократно как до операции, так и в период после вмешательства для оценки эффективности лечения.
 |
| Рисунок 5. Цветовое допплеровское картирование яичка: 1 — транс-медиастенальная артерия; 2 — центропетальная артерия; 3 — возвратная артерия |
Наши наблюдения за подростками, осуществлявшиеся до и после оперативного вмешательства, показывают, что для яичка перевязка основного отводящего кровь сосуда (яичковой вены), а зачастую и главного питающего ствола (яичковой артерии) имеет свои последствия. Атрофии яичка, как правило, не происходит, но уже в первый месяц после операции возникают нарушения сперматогенеза, частично восстанавливающиеся через 1 год и нивелирующиеся по прошествии 3 лет. Более всего страдает и так сниженная при варикоцеле подвижность сперматозоидов (рис. 6, а, б) [16].
Таким образом, при лечении варикоцеле в ряде случаев необходима медикаментозная поддержка, во-первых, при начальных формах заболевания, которые по существующему положению не подлежат оперативному лечению, во-вторых, до и после оперативного лечения — для сглаживания негативных воздействий, возникающих в результате операции, и наилучшей последующей адаптации.
В патогенезе бесплодия при варикоцеле важную роль играет циркуляторная гипоксия тканей. Последняя, вызывая активацию перикисного окисления липидов и гликолиза и снижение активности антиоксидантной системы, ведет к повреждению сперматогенного эпителия, перестройке стероидогенеза, обратимому снижению подвижности гамет, структурным их изменениям и акросомальной реакции.
Это диктует необходимость назначения пациентам антиоксидантов. Помимо традиционных витаминов А, Е, С, в настоящее время широко используются экстракты из виноградных выжимок. Антиоксидантные комплексы, как правило, содержат значительное количество жирорастворимых витаминов. Можно применять один из комбинированных препаратов, учитывая в каждом случае наличие тех или иных необходимых компонентов: антиокс — по 1 капсуле 2 раза в сутки; витамакс плюс С с антиоксидантами — по 1 капсуле в сутки или через день; антиокс плюс — по 1 капсуле перед едой, запивая большим количеством воды (не содержит токоферол, который надо добавлять, и не назначается детям до 12 лет); три-ви плюс — 1 таблетка в сутки перед едой (также не назначается детям до 12 лет); триовит — по 1–2 капсуле в сутки, курс — 2 мес.
Наряду с этим необходимо снять спазм артериол, проявляющийся в повышении индекса резистентности и индекса пульсации при допплеровском обследовании и приводящий к гипоксии тестикулярной ткани. Надо сказать, что при выраженных степенях варикоцеле и в послеоперационном периоде часто отмечается и снижение уровня вышеуказанных допплеровских показателей, что указывает на патологические типы кровообращения (коллатеральный или шунтирование). Из средств, улучшающих микроциркуляцию, предпочтительными являются препараты пентоксифиллина (агапурин, трентал, орбифлекс). Пентоксифиллин назначают по 100 мг 2 раза в день (в зависимости от возраста подростка, доза может быть увеличена или снижена — при склонности к снижению артериального давления).
Антиоксиданты и препараты, улучшающие микроциркуляцию, целесообразно назначать курсами постоянно. В случае использования токоферола, аскорутина и пентоксифиллина вне состава комбинированных препаратов возможно лечение по схеме: 10 дней в начале каждого месяца.
Применение указанных препаратов хорошо отражается на трофике гонад, что подтверждается ультразвуковыми параметрами.
В качестве «стабилизирующего» лечения, призванного предотвратить прогрессирование процесса при начальных степенях (субклинической и первой) варикоза гроздевидного сплетения, мы используем венопротекторы. Назначают детралекс по 1 таблетке 2 раза в день в течение 1 мес, далее при клиническом эффекте дозу снижают до 1 таблетки в сутки в течение 1 мес. В следующий месяц применяют эскузан (флаконы по 20 мл) по 12–15 капель 3 раза в сутки или препараты гингко билоба. К последним относятся гинкор форте (в состав средства, кроме экстракта гингко, входит гептаминола гидрохлорид 300 мг и троксерутин 300 мг).
В предоперационном периоде целесообразно за 10–14 дней провести курс медикаментозной подготовки, включающий применение антиоксидантов.
В послеоперационном периоде курс медикаментозного лечения должен составлять минимум 3 мес (период, наиболее опасный для яичка, когда еще не сформировались коллатерали). Целесообразно назначать антиоксиданты, препараты, улучшающие микроциркуляцию (не ранее 10-го дня после операции); в более позднем периоде, в особенности при наличии грубых узлов, не всегда сразу исчезающих в послеоперационном периоде, — венопротекторы.
В идеале терапия должна осуществляться под строгим контролем показателей импульсной допплерометрии или анализов спермограмм.
Больной варикоцеле даже после успешной операции должен находиться под наблюдением андролога вплоть до рождения желаемого количества детей. В случае если операция по каким-то причинам невозможна, наблюдение специалиста может понадобиться и в дальнейшем: для предотвращения последствий варикозного расширения вен и орхопатии, наступающих в период около 40 лет.
Литература
- Comhaire F. Varicocele infertility: an engima//Int. J. Androl. 1983; 6: 401.
- Grasso-Leanza F., Pepe P., Panella P., Pepe F. Valutazione velocimetrica delle arterie spermatiche mediante eco color-Doppler in pazienti affetti da varicocele idiopatico//Minerva. Urol. Nefrol. 1997; 49: 4: 179-182.
- Hargriavi T. B., Kyle K. F., Killy A. M., England P. Prolactin and gonadotropin in 208 men presenting with infertility// Brit. J. Urol. 1977; 49: 747-750.
- Уро-Ниле Джоди Туре. Прогнозирование и оценка способов восстановления фертильности у больных варикоцеле: автореф. дис. . канд. мед. наук. Ташкент, 1991. 22 с.
- Hadziselimovic F., Herzog B., Liebundgut B., Jenny P., Busep M. Testicular and vascular changes in children and adults with varicocele//J. Urol. 1989; 142: 2: 2: 583-585.
- The influence of varicocele on parameters of fertility in a large group of men presenting to infertility clinics//Fertil. Steril. 1992; 57: 6: 1289-1293.
- Кондаков В. Т., Пыков М. И. Варикоцеле. М.: Издательский дом ВИДАР-М, 2000. 104 с.
- Любаева М. Ю. Ультразвуковые критерии оценки эффективности хирургического лечения варикоцеле у детей и подростков: дис. . канд. мед. наук. М., 2003. 107 с.
- Степанов В. Н., Кадыров З. А. Варикоцеле. Диагностика и лечение варикоцеле. М.: Трансдорнаука, 2001. 169 с.
- Thon W. F., Gall H., Danz B., Bahren W., Sigmund G. Percutaneous sclerotherapy of idiopathic varicocele in childhood: A preliminary report//J. Urol. 1989; 141: 4: 913-915.
- Арбулиев М. Г., Адзиев М. Р., Гаджиев Д. П. К проблеме лечения варикоцеле//Хирургия периферических сосудов.: сборник трудов Ставропольского государственного медицинского института и Дагестанского государственного медицинского института/под ред. И. Гиреева. Ставрополь, 1991. С. 68-73.
- Гончар М. А., Попов А. И. Варикоцеле как одна из причин бесплодия мужчин//Урология. 1986. № 20. С. 91-92.
- Ковалев В. А., Ковалева С. В. Влияние варикоцеле на сперматогенез//Современные технологии в оценке отдаленных результатов лечения урологической патологии у детей: материалы научно-практической конференции детских урологов, посвященной 35-летию отдела урологии Московского НИИ педиатрии и детской хирургии Министерства здравоохранения Российской Федерации. Москва. 13-15 марта 2001 г. С. 13-15.
- Cayan S., Kadioglu T. C., Tefekli A., Kadioglu A., Tellaloglu S. Comparison of results and complications of high ligation surgery and microsurgical high inguinal varicocelectomy in the treatment of varicocele// Urology. 2000. May. 55(5). 750-754.
- Лаврова Т. Р. Ультразвуковая диагностика варикоцеле у детей и подростков: дис. . канд. мед. наук. М., 2002. 156 с.
- Кондаков В. Т., Годлевский Д. Н., Филиппова Е. А., Спориус Р. М. Функциональные нарушения половых желез при варикоцеле у подростков// 4-й съезд Российской ассоциации специалистов ультразвуковой диагностики: тезисы докладов. Москва, 27-30 октября 2003 г. С. 242.
Д. Н. Годлевский
А. Б. Окулов, доктор медицинских наук, профессор
РМАПО, МГМСУ, Москва
Лечение варикоцеле оперативным путем: операции Мармара и Иваниссевича
Варикоцеле — распространенное урологическое заболевание, при котором у мужчины происходит расширение вен лозовидного сплетения семенного канатика яичка. Как правило, патология возникает у мужчин, имеющих предрасположенность к варикозному расширению вен. Слабость венозной стенки обусловлена генетически, поэтому у пациентов с варикоцеле очень часто имеются сопутствующие венозные заболевания — варикозное расширение вен и геморрой.
Расширение вен яичка мешает нормальному оттоку крови, в результате со временем может возникнуть полная атрофия тестикулы. У многих мужчин с варикоцеле из-за нарушения сперматогенеза спермограмма имеет отклонения, от минимальных нарушений до полного отсутствия живых подвижных сперматозоидов, пригодных для оплодотворения. Поэтому лечение варикоцеле имеет важное значение в профилактике мужского бесплодия.
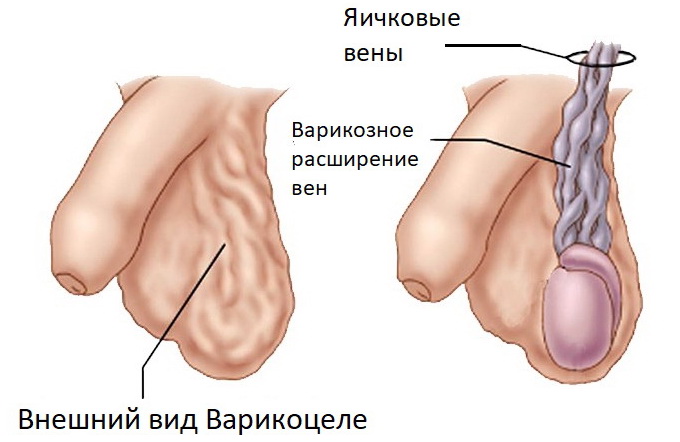
Варикоцеле нельзя вылечить консервативно, мужчине требуется операция.
Есть несколько вариантов операции:
- операция Иваниссевича — через паховый доступ;
- операция Мармара — через подпаховый разрез;
- забрюшинный доступ;
- лапароскопическое клипирование;
- трансвенозная эмболизация.
Операция Мармара при варикоцеле
Считается самой эффективной среди возможных вариантов. По сравнению с остальными типами хирургического вмешательства отличается самым низким процентом рецидивов, минимальным числом осложнений. Это малотравматичная операция, безопасная для соседних тканей. Микрохирургическое вмешательство проводится через небольшой разрез в проекции пахового канала, мобилизует семенной канатик и перевязывает расширенные вены. Накладывается косметический шов, и уже через несколько часов пациент может идти домой.
Операция Иваниссевича
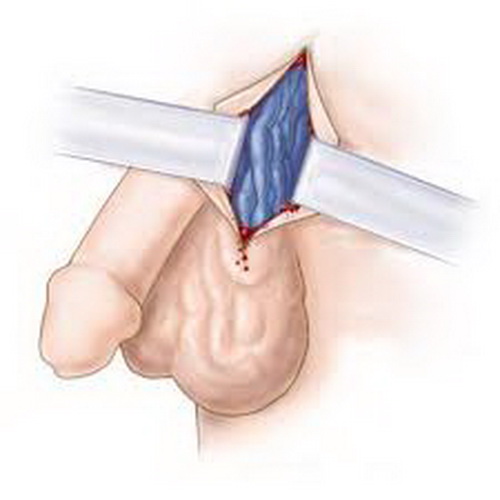
При этом варианте лечения варикоцеле рецидивы встречаются довольно часто, поэтому операция Мармара предпочтительна. Операция Иваниссевича проводится с помощью разреза в левой подвздошной области длиной около 5 сантиметров. Разрез довольно глубок и достигает стенок пахового канала. В паховом канале проходят вены и семенной канатик. Задача врача — перевязать все расширенные сосуды.
Если сравнивать операции Мармара и Иваниссевича, то первая несравнимо более эффективна и малотравматична, поэтому предпочтительна в современных реалиях. Часто пациентам приходится делать повторную операцию по лечению варикоцеле по методу Мармара, после того как неудачно была проведена операция Иваниссевича.
Лапароскопическое клипирование при варикоцеле
Лапароскопическая варикоцелэктомия имеет массу преимуществ: косметический эффект, короткий реабилитационный период и возможность быстро вернуться к привычной жизни. Но вместе с тем высок риск задеть лимфотические пути. Чтобы этого не произошло, применяется контрастирование.
Применение эндовидеохирургического метода лечения варикоцеле позволяет точно оценить количество ветвей вены яичка и пресечь их полностью, сохранив неповрежденной артерию.
Эмболизация гонадной вены
Речь идет о тромбировании поврежденной вены. Через прокол вены на бедре вводят специальный катетер, он постепенно доводится до почечной, а потом и до семенной вены. С помощью контрастирования врач определяет, какие сосуды нужно выключить. С помощью катетера вводится вещество, эмболизирующее и «выключающее» паталогически расширенные вены.
Эмболизация практически не требует восстановления, потому что вся операция проводится через небольшой прокол. Это эффективный и современный метод лечения.
Выбор метода лечения варикоцеле зависит от желания пациента, его состояния здоровья, доступности медицины. Чтобы получить лечение варикоцеле на самом высоком уровне, обратитесь в Клинику урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии).
9 сентября 2020
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Клиника урологии имени Р. М. Фронштейна Первого МГМУ имени И.М. Сеченова приглашает на прием к опытным врачам урологам. Чтобы попасть на прием к квалифицированному специалисту, достаточно заполнить короткую онлайн-заявку. Обязательно заполните все поля, включая краткое описание симптомов (графа «Сведения»), уточните – вторичный или первичный прием вас интересует.
Обратите внимание на кнопку «Прикрепить файл» – она позволяет сразу же оправить врачу медицинские документы в электронном виде. Это могут быть снимки, анализы и другая информация, которая будет важна для определения диагноза.
Остались вопросы? Позвоните нам по телефону +7 (926) 242-12-12 или +7 (499) 409-12-45! В будний день прийти на консультацию к врачу возможно уже через несколько часов после заполнения онлайн-заявки. Не откладывайте посещение специалиста, если вас беспокоит здоровье мочеполовой сферы!
Варикоцеле
Считается что около 50% случаев мужского бесплодия обусловлено наличием варикоцеле. Это заболевание проявляется расширением и варикозным изменением вен располагающихся вокруг яичка.
Что такое варикоцеле?
Варикоцеле – это расширение и варикозное изменение вен гроздевидного сплетения, располагающихся вокруг яичка. Варикоцеле зачастую приводит к нарушению подвижности сперматозоидов, снижению функций яичка и сопровождается высокой частотой бесплодия или ранним «мужским климаксом». Считается что около 50% случаев мужского бесплодия обусловлено наличием варикоцеле (35% первичного бесплодия и более 80% вторичного).
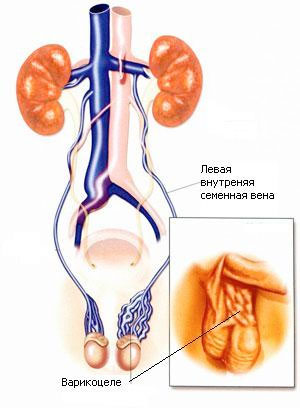
Почему варикоцеле может вызывать бесплодие у мужчин?
Исследования показали, что в развитии бесплодия при варикоцеле ведущую роль играют роль такие факторы, как повышение температуры яичка и венозный застой.
Как проявляется варикоцеле?
До периода полового созревания варикоцеле никак себя не проявляет и, поэтому, редко диагностируется. Иногда определяется синева левой половины мошонки. Заболевание у подростков обычно выявляется при профилактическом осмотре по выбуханию через кожу мошонки резко расширенных вен окружающих яичко. Особенно это заметно при напряжении живота.
При осмотре в случае варикоза 1 степени расширенные и извитые вены гроздевидного сплетения видны и прощупываются при напряжении живота.
В случаях выраженного варикоза , требующего хирургического лечения (II-III степень), варикозные вены в области мошонки контурируются при простом осмотре в вертикальном положении. При напряжении мышц брюшного пресса вены увеличиваются.
Характерным для варикоцеле является уменьшение объема и упругости яичек, а также более низкое расположение яичка на стороне варикоцеле (обычно слева). Значительное снижение объема яичка на стороне поражения наблюдается при № степени заболевания.
Какие бывают формы варикоцеле?
Бывает врожденное варикоцеле, обусловленное повыщением давления в левой почечной вене и приобретенное варикоцеле, развивающееся обычно в подростковом возрасте в процессе бурного роста или значительного увеличения физических нагрузок.
Изредка варикоцеле развивается вторично в зрелом возрасте вследствие занятий культуризмом, развития опухоли в забрюшинном пространстве, цирроза печени и др.
Как часто встречается варикоцеле?
К 10 годам варикоцеле диагностируется у 6% мальчиков, с 13 до 17 лет – у 10-16%.
Около 90-95% пациентов имеют варикоцеле слева, в 2% случаев варикоцеле встречается справа, и около 8-10% детей имеют 2-стороннее варикоцеле.
Каковы причины развития варикоцеле?
В норме венозная кровь оттекает от левого яичка вверх по венам гроздьевидного сплетения и далее по внутренней семенной вене, которая впадает в левую почечную вену. Есть и другие пути оттока венозной крови от яичка, но они в возникновении варикоцеле участвуют мало.
Основная причина развития варикоцеле – возвратный ток крови по левой внутренней семенной вене (рефлюкс) из левой почечной вены. Это происходит вследствие недостаточности клапанов внутренней семенной вены и повышения давления в левой почечной вене.
Другая важная причина – врожденная слабость венозных стенок, сопровождающаяся расширением извитостью (варикозом) вен.
Приобретенное варикоцеле может быть следствием занятий тяжелой атлетикой и бодибидингом. Это связано с резким повышением давления в животе и нарушением клапанной функции вен в процессе тренировок.
Редкая причина развития варикоцеле – опухоль забрюшинного пространства, приводящая к появлению возвратного тока крови по внутренней семенной вене.
Какие исследования проводятся для уточнения диагноза?
Задачей диагностических исследований является определение формы и степени развития варикоцеле, от которых зависит выбор метода лечения.
Чтобы убедиться в диагнозе и определить вид варикоцеле следует проводить ультразвуковое исследование яичек и допплерографию (дуплексное исследование) сосудов мошонки, позволяющие зафиксировать снижение объема яичка, выявить возвратный ток крови по внутренней семенной вене и другие признаки заболевания.
В некоторых случаях, особенно при рецидивах заболевания после операций, может быть показано ретгеноконтрасное (ангиографическое) исследование с измерением давления в системе левой почечной вене для определения анатомии венозной системы и причины рецидива.
В каком возрасте следует проводить операцию?
Как правило, хирургическое лечение варикоцеле 2-3 степени начинают с приходом пубертатного (переходного) периода, когда полнокровие вен яичка значительно возрастает, и отрицательное влияние варикоцеле на яичко увеличивается. После операций выполненных в более возрасте (10-11) лет чаще встречаются рецидивы заболевания.
Какие методы хирургического лечения применяются в настоящее время?
- Операция Иванисевича – один из наиболее распространенных методов лечения. Перевязка ветвей семенной вены из пахового доступа. Эффективность 85-95%. Недостатки – сравнительно невысокая эффективность высокий процент водянки оболочек яичка после операции от 3 до 30% и риск повреждения яичковой артерии.
- Микрохирургическое иссечение и перевязка вен – операции Мармара, Гольдштейна (современные модификации операции Иванисевича) –относятся к эффективных способов хирургического лечения варикоцеле. Позволяет получить более 95% положительных результатов лечения и значительно снизить риск развития водянки яичка и лимфостаза по сравнению с операцией Иванисевича. Недостатки – большая продолжительность операции и риск повреждения артерии яичка.
- Антеградная склеротерапия из микрохирургического доступа. Комбинированный метод лечения. 90-97% положительных результатов, минимальная травматичность лечения из всех хирургических методов и более высокая эффективность по сравнению с эндоваскулярным леченим.
- Операция Паломо-Ерохина – перевязка внутренней семенной вены с контрастированием лимфатических сосудов яичка. Наиболее простая и достаточно эффективная методика, широко применявшаяся в России до 2000 года. Предполагает прокрашивание лимфатических сосудов яичка, для предупреждения их повреждения. При рецидивах варикоцеле позволяет снизить риск водянки яичка. Часто при выполнении этой операции для профилактики рецидива варикоцеле перевязывается внутренняя семенная артерия, что снижает артериальный приток к яичку, и составляет один из недостатков метода. Другой минус состоит во введении красящего вещества иглой непосредственно в ткань яичка. Эффективность 90-95% при перевязке яичковой артерии и 80-85 % без перевязки артерии.
- Лапароскопическое лечение варикоцеле – наложение клипс на внутреннюю семенную вену при лапароскопии. Современная модификация операции Паломо. Результаты лечения аналогичны. Эффективность 85-95%. Гидроцеле 4-16%. Это наиболее рискованная процедура из-за риска повреждений органов брюшной полости. Кроме того более сложный и длительный наркоз, более продолжительное хирургическое вмешательство (вместе с наркозом 30-60 минут в процедуру) у опытных специалистов. Все это снижает ценность метода.
- Эндоваскулярное склерозирование – ангиографическое введение склерозирующих веществ во внутренюю семенную вену без открытой операции – внутрисосудистая манипуляция вызыающая слипание стенок вены (эндоваскулярная окклюзия, склеропластика, эндосклерозирование и др.). Метод выполняется у подростков и взрослых под местной анестезией и позволяет получить около 80% положительных результатов лечения. Склерозирующие вещества доставляются во внутреннюю яичковую вену по катетеру, который помещают в венозную систему чрезкожно (перкутанно) путем пункции (прокола) кожи и правой бедренной вены. Далее катетер под контролем рентгеноскопии проводят в нижнюю полую и левую почечную вены.
Какие существуют осложнения после лечения варикоцеле?
Различные методы имеют специфические осложнения и, кроме того, результаты варьируют в зависимости от квалификации хирурга. Среди типичных осложнений встречающихся после операций Иванисевича, Паломо, лапароскопического клипирования вен, эндоваскулярного склерозирования и их модификаций выделяются гидроцеле (лимфоцеле), рецидивы варикоцеле.
Гидроцеле (лимфоцеле). Среди проблем лечения на первом месте стоят развитие отека яичка и водянки оболочек яичка (лимфостаз яичка и оболочек, лимфоцеле, гидроцеле). Это связано либо с глубоким проникновением склерозирующих препаратов, либо с пересечением или перевязкой лимфатических путей яичка, проходящих рядом с веной.
Наименее травматичны для лимфатической системы яичка операции с использованием оптического увеличения и микрохирургической техники, а также те склерозирующие процедуры, при которых склерозирующее вещество водится открытым способом под контролем зрения.
Сохраняющееся варикоцеле (рецидив)
Рецидивы варикоцеле могут быть связаны с неполным прекращением тока крови по внутренней семенной вене или развитием дополнительных вен, имевших малый калибр в момент операции Частота от 2 до 25%.
Хорошие результаты при рецидивах варикоцеле позволяет получить антеградная склеротерапия из микрохирургического доступа и эндоваскулярная склеротерапия.
Эффективность хирургического лечения в отношении восстановления функции яичка снижается с возрастом: в 13 лет – 70-90%, в 20 лет – 35-50%, в 30 лет – 0-2%, что связано с прогрессирующим процессом в яичке. Значительно медленнее восстанавливаются показатели спермограммы после пересечения внутренней семенной артерии. Негативно влияет на сперматогенез псолеоперационный лимфостаз и водянка яичка (гидроцеле лимфоцеле).
Как мы выбираем метод лечения варикоцеле?
Консервативное лечение проводится при варикоцеле в начальной стадии, чтобы не допустить прогрессирования патологии. При первой степени возможно полное излечение без проведения хирургического вмешательства. В 30-40% наблюдений варикоцеле 1 ст. проходит самостоятельно.При начальной 2 степени консервативное лечение варикоцеле эффективно лишь в 1/3 наблюдений.
Хирургическое лечение необходимо проводить 1) детям с 2-х сторонним варикоцеле, 2) при уменьшении объема яичка с одной или двух сторон 3) в случаях одностороннего варикоцеле II и III степени.
Основной принцип хирургического лечения варикоцеле заключается в прекращении тока крови по внутренней семенной вене и ее ветвям (коллатералям), а также в устранении застоя крови в расширенных венах мошонки. При этом важно сохранять внутреннюю семенную артерию и лимфатические сосуды яичка.
Мы выбираем метод лечения варикоцеле с учетом данных объективных методов исследования, индивидуальных особенностей и возраста пациента, а также вида варикоцеле и риска осложнений.
Каким методам отдаем предпочтение?
Мы имеем опыт использования практически всех современных методов лечения. Предпочтение отдаем комбинированным методам лечения в собственной модификации, включающим перевязку и склерозирование вен. Проведенные исследования и анализ результатов до и после лечения показали преимущества этих методов. При минимальной травматичности и времени операции достигается высокая эффективность устранения варикоза и улучшение показателей спермограммы в короткие сроки.
По показаниям выполняем микрохирургическую диссекцию с перевязкой вен из пахового доступа, а также эндоваскулярное склерозирование под контролем ангиографии.
При технически безупречном и своевременном выполнении операция восстанавливает развитие и функцию яичка.
Как протекает послеоперационный период?
Операция по поводу варикоцеле не относится к разряду тяжелых хирургических вмешательств, и ребенок может быть выписан из стационара уже через 6-24 часа после операции. Домашний режим 7-10 дней.
В дальнейшем проводится обязательное наблюдение и осмотры через 1 мес, 6 мес. и 1,5 года. Проводится контроль спермограммы. При этом индивидуально подбираются оптимальный режим нагрузок и профилактические мероприятия.
Консультации (от 0 до 18 лет) проводятся в поликлинике Российской Детской Клинической Больницы (Москва, Ленинский проспект 117)
Варикоцеле
Варикоцеле – это патология яичка, при которой происходит сплетение варикозно расширенных вен левого семенного канатика. Вены удлиняются, повышается их извилистость. Заболевание чаще развивается у подростков в процессе полового созревания, но может возникать и у детей.
Симптомы
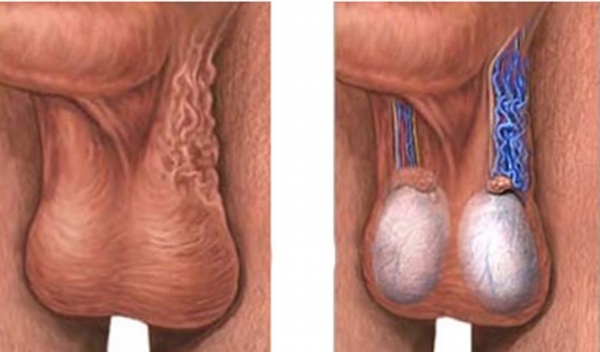
Патология обычно проходит бессимптомно и выявляется при медицинском осмотре.
Для варикоцеле характерно:
- Снижение упругости;
- Сокращение объема яичек;
- Низкое расположение яичка.
В отдельных случаях возникают тянущие боли, ощущение жжения. С течением времени происходит нарушение функции образования мужских половых клеток. Тянущие боли могут проявляться в одном яичке или в обоих, в паху, может происходить опущение мошонки, ее увеличение. При физической нагрузке боль усиливается. У таких пациентов во взрослом возрасте может развиваться бесплодие.
- Врожденной, обусловленной повышенным давлением в почечной вене;
- Приобретенной, развивающейся в подростковом возрасте.
Не тратьте свое драгоценное время – звоните!
Наши специалисты с радостью ответят на все интересующие вас вопросы
Причины развития
Причиной является наследственная предрасположенность, изменение гормонального фона во время интенсивного роста. Семенной канатик – это проток, по которому сперматозоиды проходят в мочеиспускательный канал. При застое крови и нарушении оттока от яичка происходит расширение вен. Процесс образования сперматозоидов нарушается, происходит гипотрофия яичка, повышая риск бесплодия. Патология чаще наблюдается с левой стороны из-за сужения левой почечной вены.
Основной возрастной состав пациентов с таким диагнозом – мальчики 12-15 лет.
Главной причиной патологии в любом случае является несовершенство венозного оттока, которое вызывает изменения в наружной или внутренней семенной вене. Нарушение венозного оттока вызывает застойные явления, которые приводят к изменениям эндокринной и сперматогенной функции яичка.

Провоцирующими факторами считаются:
- Повышенное кровяное давление в венах;
- Недостаточность клапанного аппарата, слабость стенок;
- Анатомический недостаток – когда левая почечная вена сдавливается, ухудшая венозный отток из мошонки.
Развитию варикоцеле способствуют следующие факторы.
- Нарушение функции клапанного аппарата. Если клапаны, предупреждающие обратный ток крови, претерпевают патологические изменения, происходит обратная передача давления с расширением венозного сосуда.
- Слабость сосудистой стенки. Это врождённая патология. Утерянные мышечные волокна замещаются соединительной тканью.
- Вторичное варикоцеле. В брюшной полости или за брюшиной нарушается отток крови, возникает застой и расширение венозных стенок. Пациентов, страдающих данной патологией, необходимо обследовать, чтобы исключить опухолевые процессы.
Стадии развития варикоцеле:
- Первая – варикоз можно определить при пальпировании и только при натуживании, когда человек стоит;
- Вторая – варикоз определяется визуально, консистенция яичка и размеры остаются в норме;
- Третья – выражено расширение вен, изменения консистенции и размеров яичка. В чем опасность патологии
Варикозное расширение нарушает кровообращение – ухудшается снабжение тканей кислородом и их питание. Больное яичко отстает в размере. Через некоторое время изменения происходят и на клеточном уровне. Слишком высокое наполнение органа кровью вызывает повышение местной температуры. В результате выработка половых гормонов нарушается, что может впоследствии привести к бесплодию. Застой крови воздает повышенное давление, в результате вены растягиваются. У каждого пациента степень патологии индивидуальна. Она зависит от прочности сосудистых стенок и величины давления на них. С течением времени венозная сеть разрастается, препятствуя естественному охлаждению органа. В таких условиях функция сперматогенеза не соответствует норме.

Руководитель центра, профессор, детский хирург уролог-андролог
Главный принцип работы нашего центра – высокий профессионализм, преданность своей профессии, человеческое участие и взаимопонимание между специалистами, маленькими пациентами и их родителями!
Диагностика варикоцеле
Сегодня подтверждение этого диагноза не вызывает сложностей. Для диагностики используют:
- Осмотр;
- Пальпацию;
- Функциональные пробы;
- Инструментальные методы диагностирования;
- УЗИ;
- Допплеровское сканирование;
- Флебографию.
Проводится осмотр, в процессе которого:
- Определяют толщины семенных канатиков в расслабленном состоянии;
- Просят напрячь брюшную стенку, чтобы патология проявилась ярче;
- Проводят УЗИ мошонки в положении стоя.
Операции при варикоцеле
Необходима ли операция?
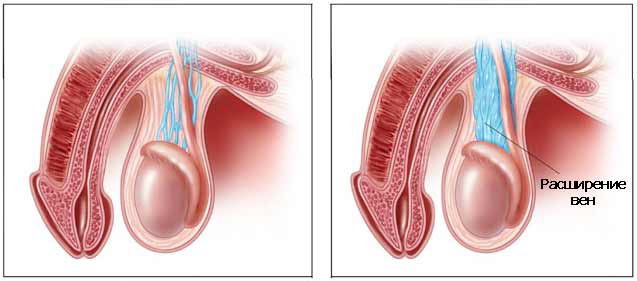
Варикоцеле не приводит к тяжким последствиям, но качество жизни существенно снижается. Проблему приходится решать оперативно, если:
- Выражена болезненность;
- Снижается вероятность зачатия ребенка;
- Патология прогрессирует, происходят осложнения.
Показания к операции чаще определяют в переходном периоде к половой зрелости, когда возрастает полнокровное наполнение вен левого яичка и усиливается отрицательное влияние патологии на здоровье пациента.
Если операция выполнена мальчику в 10-11 лет, риск развития рецидивов возрастает.
Операция варикоцеле имеет целью:
- Закрыть ток крови;
- Устранить застой в измененных венах;
- Сохранить лимфатические сосуды и внутреннюю семенную артерию.
Перед назначением оперативного вмешательства пациент проходит тщательный осмотр, выполняются диагностические мероприятия с использованием аппаратов и инструментов.
Результаты этих мероприятий позволяют определить степень заболевания и тяжесть его протекания.
Нужна ли операция на варикоцеле яичка, решает врач. Если возраст пациента слишком мал для проведения операции, а патология находится на ранней стадии, можно отложить операцию и ограничиться только наблюдением за состоянием здоровья пациента и контролем яичек.
Лапароскопия при варикоцеле: особенности подготовки и проведения операции

Варикозное расширение вен – это заболевание, касающееся не только ног. Часто у мужчин до 40 лет и подростков диагностируют патологию вен мошонки и семенного канатика. Данное заболевание, выраженное удлинением и расширением вен, называется варикоцеле.
Чаще всего болезнь поражает вены левого яичка. Реже патология бывает правосторонней и двухсторонней. Наиболее безопасная и малотравматичная операция, позволяющая восстановить репродуктивные функции – это лапароскопия варикоцеле.
Лапароскопия: преимущества перед классическими операциями
Операция лапароскопии выполняется с помощью современного прибора – лапароскопа. Он оснащен специальной видеосистемой. При введении через небольшие проколы в мошонке, аппаратура выводит многократно увеличенное изображение на монитор.
Метод лапароскопической хирургии имеет ряд преимуществ перед традиционными операциями. Он характеризуется:
- малой вероятностью возникновения осложнений инфекционного характера;
- высокой точностью хирургических действий;
- малой степенью травматизма и кровопотери;
- возможностью диагностирования дополнительных варикозных узлов;
- коротким периодом восстановления;
- отсутствием послеоперационных болевых синдромов;
- восстановлением сексуальных функций уже через семь дней;
- возможностью осмотра других органов брюшины;
- отсутствием шрамов и косметических дефектов.
Метод лапароскопии успешно используется для удаления варикоцеле с двух сторон.
Несмотря на большое количество достоинств, методика имеет недостатки. По большей части они связаны с зависимостью хирургических действий от используемого технического оборудования. В случае нарушения в работе видеосистемы может создаться ситуация угрозы здоровью пациента. Также к недостаткам лапароскопического вмешательства относят:
- применение общего наркоза, иногда вызывающего побочные явления у пациентов;
- более высокую цену, сравнительно с классическими операциями;
- возможные рецидивы (возникают очень редко, приблизительно в 3% случаев).

На какой стадии заболевания нужна операция: противопоказания
Вторая и третья степень развития варикоцеле являются поводом для лапароскопического вмешательства. Варикозные расширения вен на этом этапе видны при визуальном осмотре и хорошо ощущаются при пальпации. Яичко уменьшается в размерах и становится дряблым.
При любой степени заболевания показаниями к операции являются:
- снижение сперматогенеза;
- атрофия яичек;
- изменение размеров мошонки;
- боли в области паха;
- нарушение семяизвержения.
Чаще всего из существующих методов проведения оперативного вмешательства пациенты выбирают лапароскопию благодаря удобству и короткому периоду восстановления после операции.
Как и любое другое оперативное лечение, лапароскопический метод имеет определенные противопоказания. Операция запрещена для пациентов с плохой свертываемостью крови и для людей, страдающих от следующих недугов:
- эпилепсии;
- онкологических патологий;
- органов дыхательной системы;
- острых воспалительных процессов;
- заболеваний сердечно-сосудистой системы;
- декомпенсированного сахарного диабета;
- обострения хронических болезней.
Также запрещено хирургическое вмешательство детям и подросткам до 18 лет в связи с высоким риском развития рецидива патологии.

Лапароскопия и микрохирургия: отличительные особенности
В настоящее время насчитывается более ста способов хирургического лечения варикоцеле. Многие из них не используются, так как имеют низкий уровень эффективности. Излечение заболевания происходит с прекращением в яичковых венах кровотока. Этого хирурги достигают путем перевязывания, иссечения тестикулярных сосудов.
Отличные результаты обеспечивают методы микрохирургии и лапароскопии. Благодаря их применению, пациенты с бесплодием, которое связано с варикоцеле, получают возможность уже спустя два-три месяца после операции планировать зачатие малыша.
Метод микрохирургии предусматривает выполнение под общей анестезией небольшого разреза в паху. Через него выводится наружу семенной канатик. С помощью современных микрохирургических приборов перевязываются и удаляются поврежденные сосуды. Операция заканчивается наложением швов и асептической повязки.
Микрососудистая реваскуляризация отличается практически полным отсутствием рецидивов и осложнений в виде водянки яичка. Но при двустороннем варикоцеле применяется только лапароскопия, так как она позволяет одновременно перевязывать и иссекать тестикулярные сосуды с двух сторон.
Лапароскопические процедуры при варикоцеле: классификация
При варикоцеле лапароскопия может иметь различные цели. Она используется для диагностики, операции или послеоперационного контроля. Процедуры лапароскопии классифицируются как:
- диагностические;
- оперативные;
- контрольные.
Современные методики позволяют использовать лапароскопию как метод, характеризующийся малой травматичностью, слабовыраженными болевыми синдромами в периоде после операции и коротким периодом восстановления.
Когда назначается оперативное вмешательство
Большинство обращений мужчин к врачу по поводу варикоцеле приводят к назначению оперативного лечения. Проведение операции чаще всего требуется при варикоцеле, усугубленном:
- бесплодием;
- нарушением сперматогенеза;
- болями в паховой области;
- гематомой мошонки;
- атрофией яичка.
Проведение оперативного вмешательства позволяет предупредить развитие осложнений в дальнейшем. Боли могут вызываться натяжением семенного канатика, появлением тромбов, флебитов, тромбофлебитов в варикозных венах мошонки. Если венозный узел разрывается, то возникает гематома мошонки. Это редкое осложнение также является поводом к хирургическому вмешательству.

Подготовка к выполнению операции
Перед проведением лапароскопии необходимо провести ряд подготовительных исследований. Общее состояние пациента оценивается на основании результатов:
- общего и биохимического анализов крови;
- общего анализа мочи и ее бактериологического исследования;
- электрокардиограммы;
- флюорографии грудной клетки;
- УЗИ мочеполовых органов;
- допплерографии мошонки в положениях стоя и лежа;
- спермограммы.
Пациент при подготовке к лапароскопическому вмешательству также обязан выполнить ряд определенных требований:
- прекратить употреблять острую, соленую, копченую пищу, газированные и алкогольные напитки за три дня до операции;
- не принимать пищу за 10-12 часов, воду – за пять часов до проведения процедуры;
- удалить волосы в районе паха перед операцией.
Очистительная клизма ставится пациенту в стационаре за определенное время до начала хирургического вмешательства.
Технология выполнения лапароскопии
Этапы проведения хирургических манипуляций:
- введение общего наркоза;
- в область брюшины через проколы устанавливают три троакара (трубки, через которые вводится инструментарий);
- через иглу Вереша полость заполняют углекислым газом (это улучшает движение инструментов);
- через один троакар вводится лапароскоп, остальные служат для доступа хирургического инструментария к необходимому участку;
- проводится выделение расширенных вен, перевязка и иссечение больных участков, останавливается поток крови в пораженных сосудах;
- инструменты извлекают, а на места проколов накладывают асептическую повязку.
Операция реваскуляризации лапароскопическим методом длится от 45 минут до одного часа.
Особенности реабилитационного периода
Особенности лапароскопии варикоцеле – после операции не снимаются швы. В течение первых суток иногда бывают боли в зоне вмешательства. Их устраняют с помощью обезболивающих препаратов. Пациента из стационара выписывают на третий-четвертый день после операции. Со второго дня разрешается принимать пищу, вставать с постели и ходить. Первые две недели после принятия теплого душа необходимо обрабатывать послеоперационные следы раствором йода.
Рекомендовано ограничение физических нагрузок, двухнедельное соблюдение полового покоя, трехнедельное ношение суспензория. Спустя неделю необходимо провести ультразвуковое исследование для проверки эффективности операции. Визит к лечащему врачу стоит запланировать не позже, чем через месяц после проведения процедуры. Через два-три месяца произойдет восстановление процесса выработки качественных сперматозоидов.
Риск послеоперационных осложнений
Как и любое другое хирургическое вмешательство, лапароскопия не дает 100% гарантии отсутствия осложнений. Чаще всего их причиной становится нарушение пациентом условий подготовки к операции или правил реабилитационного периода. В крайне редких случаях возможны проявления послеоперационных осложнений в виде:
- негативных последствий использования общего наркоза;
- последствий от наполнения брюшины углекислым газом;
- травм органов, расположенных по соседству с местом хирургических манипуляций;
- нагноения места прокола, связанного с попаданием инфекции;
- появления гидроцеле;
- атрофии яичка.

Таблица: риск появления осложнений
| № п/п | Осложнения, возможные после лапароскопии | Вероятность появления |
| 1 | Травмы соседних органов | < 1 % |
| 2 | Атрофия яичек | < 1 % |
| 3 | Водянка яичка | 2 – 3 % |
| 4 | Рецидив повторного развития варикоцеле | 3 – 5 % |
Прогнозирование результатов проведенного лечения
Эффективность проведения лапароскопической операции доказана тем, что пациенты через непродолжительный период реабилитации возвращаются к полноценной активной жизни. До 90% мужчин обретают возможность отцовства. Качественный состав спермы восстанавливается, сперматозоиды становятся подвижными, их количество увеличивается.
Главным условием для прооперированных пациентов становится соблюдение правил периода восстановления и внимательное наблюдение за самочувствием.
В случаях появления неприятных или болезненных ощущений необходимо сразу посетить врача. Признаками, вызывающими опасения, могут выступать:
- изменение размеров мошонки;
- болевые симптомы в области мошонки;
- температура тела выше 37°;
- болезненные ощущения при мочеиспускании.

Цена операции лапароскопии
Многих мужчин интересует вопрос: цена операции варикоцеле методом лапароскопии. Однозначного ответа на этот вопрос не существует. Стоимость операции зависит от множества факторов. Ее можно узнать только после получения и анализа проведенных исследований и диагностики.
Мужчины, находящиеся в группе риска, должны постоянно проходить обследование. Выявление недуга на ранних стадиях развития повышает эффективность и результативность лечения.
Варикоцеле у детей симптомы и лечение.
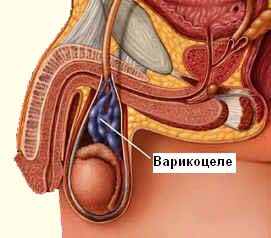
Варикоцеле – варикозное расширение вен гроздевидного сплетения и семенного канатика, чаще всего наблюдается слева, связано с интенсивным ростом ребенка, сменой гормонального фона, неблагоприятной наследственностью. Семенной канатик – трубчатое образование, входящее в семявыносящий проток, по которому сперматозоиды выбрасываются в мочеиспускательный канал. Причиной заболевания служит нарушение оттока крови от яичка, застой крови, расширение вен яичка. Все вышеперечисленное приводит к нарушению образования сперматозоидов, а в последствии и бесплодию.
Варикоцеле является одним из самых распространенных заболеваний в хирургии детского возраста и встечается у 12% мальчиков и примерно у 17% лиц мужского пола в возрасте от 10 до 30 лет.
С наибольшей частотой варикоцеле проявляется в 12-15-летнем возрасте. Варикоцеле усугубляется тем, что данная патология связана с нарушением оттока крови от яичка, что, в свою очередь, приводит к гипотрофии яичка, ухудшению сперматогенеза и бесплодию. Среди лиц страдающих бесплодием число пациентов с варикоцеле достигает 35-60%.
Почему возникает варикоцеле?
Каковы причины развития варикоцеле?
Наиболее частая причина – аорто-мезентериальная компрессия: сужение левой почечной вены вследствии ущемления ее между верхней брызжеечной артерией и стволом аорты в так называемом аортомезентериальном “пинцете”
Клапаны, существующие в венах и препятствующие обратному току крови, не функционируют или функционируют, но плохо, и при повышении давления в венах (например, в вертикальном положении тела, при физическом напряжении) это давление начинает передаваться в обратном направлении, постепенно вызывая расширение венозного сосуда. Таким образом, расширяются вены, окружающие семенной канатик.
Врожденная слабость сосудистой стенки
Врожденная слабость сосудистой стенки проявляется в потере мышечных волокон и замещении их соединительной тканью, в сочетании со слабостью мышцы, поднимающей яичко.
Развитие опухоли в брюшной полости или забрюшинном пространстве нарушает отток крови из вен семенного канатика. Вследствие чего и происходит расширение венозной стенки. Эта разновидность болезни заставляет тщательно обследовать пациента, страдающего варикоцеле, с целью исключения такой серьезной патологии как опухолевидные заболевания. Например, опухоль почки.
Проявление, симптомы и опасность варикоцеле
Проявление и симптомы варикоцеле
Зачастую, варикоцеле начинается в период полового созревания, в большинстве случаев никак себя не проявляя, а диагноз устанавливается случайно, при проведении профилактических и лечебных мероприятий, что еще раз подчеркивает важность их своевременного проведения.
Клинические проявления варикоцеле (боль, неприятные ощущения в мошонке) отмечается только у 10-15% больных. При выраженном расширении вен пациент может обнаружить дополнительное образование в мошонке, косметический дефект.
Различают 3 степни варикоцеле.
I стадия – варикоз вен выявляют только пальпаторно при натуживании больного в вертикальном положении тела;
II стадия – визуально определяются расширенные вены, размеры и консистенция яичка не изменены;
III стадия – выраженное расширение вен, опускающихся за нижний полюс яичка, уменьшение в размерах и изменение консистенции яичка.
В чем опасность заболевания
Само по себе варикоцеле большой проблемой не является, жизни пациента не угрожает, и с ним можно спокойно прожить. Проблемой может быть основное осложнение этого заболевания – мужское бесплодие и болевой симптом, возникающие под воздействием на яичко следующих негативных факторов:
- Повышенная температура в мошонке, нарушение ее терморегулирующей функции;
- Венозный застой, гипоксемия;
- Ухудшение питания за счет удлинения питающих артерий, сужения их просвета и артериоспазма;
- Механическое давление на яичко со стороны варикозно расширенных вен.
Варикоцеле как основной фактор мужского бесплодия
Всем известный факт – жидкость (здесь кровь) практически несжимаема, что объясняет передачу давления, создаваемого обратным током крови, во всех направлениях. Под воздействием повышенного давления вены начинают растягиваться, увеличиваться в размерах. Степень таких изменений индивидуальна и зависит от прочности стенок сосудов у разных людей, а также от величины венозного давления. Таким образом, венозная сеть, окружающая яичко, разрастается, что нарушает терморегулирующую функцию мошонки. Иными словами, яичко перестает охлаждаться. В свою очередь, пониженная температура – это необходимый фактор для выработки сперматозоидов, поэтому нормальный сперматогенез нарушен.
Варианты лечения, осложнения и рекомендации
Как правило, первая степень заболевания не требует оперативного лечения. Рекомендуется ношение плавок (подтягивающих мошонку), контрастный душ, занятие спортом (особенно плаванием), консервативное лечение.
При второй и третьей степени варикоцеле производится оперативное лечение: у детей под общим нарокозом, у взрослых, как правило, под местной анестезией.
Варианты оперативного лечения
Существует около девяноста видов операций, которые можно отнести к трем основным направлениям:
- Открытая (обычная) операция
- Эндоваскулярная окклюзия
- Эндоскопическая операция
Наиболее популярной операцией в России, выполняемой по поводу варикоцеле, является перевязка ветвей яичковой вены по Иваниссевичу, реже по Паломо и по Паломо-Ерохину. Но в последние годы получила распространение лапароскопическая окклюзия ветвей яичковой вены, а также операция эндоваскулярной окклюзии левой яичковой вены.
Принцип оперативного лечения заключается в перевязке яичковой вены и прекращение тем самым патологического тока крови к яичку.
Метод лечения, который использует доктор Матар
Доктор Матар предлагает своим пациентам самую эффективную и безопасную методику лечения варикоцеле – микрохирургическую операцию Мармара.
МИКРОХИРУРГИЧЕСКАЯ ОПЕРАЦИЯ МАРМАР ПРИ ВАРИКОЦЕЛЕ
Хирургические методы лечения варикоцеле
Это оперативное вмешательство, которое выполняется при варикоцеле. Принципиально оно не отличается от операций Иваниссевича и Паломо. При этом вмешательстве так же перевязывается и пересекается яичковая вена с целью ликвидации обратного оттока крови к яичку. Отличие при этом заключается в том, что операция проводится в области пахового канала, но разрез – всего 2 см.
Показания к операции
Операция Мармар показана при варикоцеле.
Такие же, как и при операции Иваниссевича или Паломо.
Подготовка к операции
Подготовка к операции Мармар такая же, как и при при операции Иваниссевича или Паломо.
Методика операции Мармар
При операции Мармар проводится поперечный разрез в области пахового канала длиной около 2 см. Далее осуществляется послойно доступ к паховому каналу, где и отыскивается яичковая вена. В отличие от забрюшинного пространства, в паховом канале яичковая вена отыскивается легче. Еще одним преимуществом операции Мармар является то, что после нее остается меньший рубец, а послеоперационный период протекает легче и с меньшей частотой осложнений. После того, как ячиковая вена найдена, она точно так же перевязывается, прошивается и пересекается. После этого операционная рана ушивается.
Осложнения в течение операции
Из осложнений во время операции можно отметить кровотечение и повреждение (захват в шов или пересечение) нервов, проходящих в паховом канале. Хотя, при правильном соблюдении техники операции такие осложнения редки.
Течение послеоперационного периода
Течение послеоперационного периода более гладкое, быстрое и сопровождается меньшей частотой осложнений. Швы обычно удаляют на 8-е сутки. В первые дни ограничена физическая нагрузка. Кроме того, в течение полугода после операции рекомендуется также избегать физических перегрузок и тяжелого труда.
Из послеоперационных осложнений после операции Мармар можно отметить кровотечения, инфекционные осложнения со стороны раны и водянку яичка, а также рецидив варикоцеле.
Осложнения возникают довольно редко. Наиболее распространненным осложнением является развитие в послеоперационном периоде водянки оболочек яичка. По данным литературы до 20% случаев заболевания после оперативного вмешательства подвержены рецидиву.
Двустороннее варикоцеле довольно редкая патология, как правило при установке такого диагноза показано проведения полного урологического обследования для исключения серьезных патологических процессов!
Рекомендации в послеоперационном периоде
Огромную роль в послеоперационном периоде играет социальная и психологическая адаптация. Ежемесячное (в течение 6-и месяцев после операции) наблюдение лечащего врача поможет предотвратить рецидив заболевания.


