Трихомонадный вульвовагинит : клиника, диагностика и лечение
Трихомониаз является одним из наиболее распространенных заболеваний мочеполового тракта и занимает первое место среди заболеваний, передающихся половым путем. В мире трихомониазом ежегодно заболевают 170 млн. человек.
Это заболевание одинаково часто поражает как женщин, так и мужчин. У девочек трихомонадная инвазия встречается крайне редко.
Возбудителем мочеполового трихомониаза является влагалищная трихомонада, она относится к простейшим, классу жгутиковых, роду трихомонад и представляет собой подвижный одноклеточный организм, приспособившийся в процессе эволюции к жизни в органах мочеполовой системы человека. Благодаря движениям жгутиков и колебанию ундулирующей мембраны, трихомонада совершает толчкообразные, вращательные и слабопоступательные движения. Размножение ее происходит путем простого поперечного деления; оптимальными условиями развития трихомонады является рН среды 5,5—6,5. Поэтому трихомонады интенсивно размножаются во время и после менструации, что связано с изменением кислотности содержимого влагалища в этот период.
В настоящее время известно более 50 разновидностей трихомонад, различаемых по величине, форме клетки, числу жгутиков и т.д.
У человека паразитируют только 3 вида трихомонад: урогенитальные, ротовые и кишечные.
Урогенитальные трихомонады являются самостоятельным видом, морфологически и культурально отличающимся от ротовых и кишечных трихомонад. В естественных условиях они обитают только в мочеполовых органах человека и не поражают животных.
У женщин местом обитания трихомонад является влагалище, у мужчин — предстательная железа и семенные пузырьки. Мочеиспускательный канал может поражаться как у мужчин, так и у женщин.
Мочеполовая трихомонада передается при половом контакте.
Без лечения эти простейшие не покидают организм хозяина и способны вызвать всевозможные осложнения.
Клиника
Трихомониаз — это многоочаговое заболевание.
Местом внедрения трихомонад у женщин является слизистая влагалища. На слизистые оболочки мочеполового тракта простейшие попадают при контакте с больным трихомониазом человеком или носителем трихомонад. Трихомонады фиксируются на клетках плоского эпителия слизистой оболочки, проникают в железы и лакуны. Затем постепенно патологический материал попадает в уретру и цервикальный канал, распространяется по поверхности слизистых оболочек. Вульвиты, вестибулиты, бартолиниты, цервициты редко бывают первичными, они возникают вторично и сочетаются с кольпитами. Встречается и восходящая инфекция мочеполовых органов. Внутренний зев шейки матки является своего рода границей распространения урогенитальных трихомонад вверх благодаря циркулярному сжатию мускулатуры шейки матки и резко щелочной реакции секрета эндометрия. Эти защитные барьеры теряют свою силу во время менструаций, абортов и родов. Кроме того, ритмические движения матки во время полового акта являются предрасполагающими факторами для всасывания урогенитальных трихомонад, находящихся в шейке матки, в ее полость. При проникновении трихомонад в трубы возникает трихомонадный сальпингит. Изолированного воспаления яичников, как правило, не бывает, обычно это поражение наблюдается совместно с поражением маточных труб. Урогенитальные Трихомонады проникают внутрь яичника через раневую поверхность лопнувшего граафова пузырька. Могут возникать тубоовариальные образования. Уретрит может быть как первичным, так и вторичным. Чаще всего поражается передняя часть уретры, однако, иногда инфекция распространяется в заднюю часть уретры и возникает тотальный уретрит, при длительном течении которого возможно образование множественных стриктур. Могут присоединиться парауретрит, цистит и даже пиелит.
В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя различают следующие формы трихомониаза:
1. Свежий: острый, подострый и торпидный (малосимптомный).
2. Хронический (торпидное течение и давность заболевания свыше 2 месяцев или не установленная длительность заболевания): трихомонадоносительство (при наличие трихомонад в отделяемом из влагалища отсутствуют объективные и субъективные симптомы заболевания).
Ни один из клинических признаков трихомонадной инфекции не является строго специфичным.
При остром трихомониазе воспалительный процесс протекает бурно с обильными раздражающими кожу выделениями и сильным зудом наружных половых органов. Беспокоят жжение и болезненность при мочеиспускании.
Жалобы появляются вскоре после начала половой жизни или случайной половой связи. Инкубационный период при трихомониазе равен в среднем 5—15 дням. Клинические проявления воспалительного процесса усиливаются после менструации.
При осмотре выявляют воспалительные изменения от умеренной гиперемии свода влагалища и шейки матки до обширных эрозий, петехиальных геморрагий и опрелости в области промежности. Весьма характерным, но не постоянным симптомом является наличие гранулематозных, рыхлых поражений слизистой оболочки шейки матки красного цвета (малиновая шейка матки). В области заднего свода отмечается скопление жидких серовато-желтых, пенистых выделений, которые свободно вытекают из влагалища, раздражая кожу. В области преддверия влагалища могут образовываться остроконечные кондиломы. При вовлечении в воспалительный процесс уретры ее губки нередко отечны и гиперемированы, можно выдавить небольшое количество гнойных выделений при массаже. При пальпации уретры отмечаются ее болезненность и пастозность. Может иметь место гиперемия устьев протока большой вестибулярной железы.
При кольпоскопии на слизистой оболочке влагалища и влагалищной части шейки матки обнаруживают точечные кровоизлияния (симптом клубничной шейки). Очаги воспаления при окраске раствором Люголя йоднегативны.
При подостром процессе симптомы незначительны, выделения необильны.
Для торпидной формы трихомониаза характерно незначительное число объективных и субъективных симптомов или их полное отсутствие. У женщин слизистые оболочки влагалища и наружных половых органов имеют нормальную окраску или слегка гиперемированы, выделения из влагалища молочного цвета, их количество незначительно. Стертые признаки воспалительного процесса (нерезко выраженная очаговая или диффузная гиперемия, петехии) выявляются лишь при кольпоскопии.
Переход инфекции в хроническую стадию происходит путем постепенного стихания острых и подострых явлений. Однако могут возникать периодические обострения, которые чаще всего обусловлены половыми сношениями, употреблением алкоголя, снижением сопротивляемости организма, нарушением функции яичников и изменениями рН содержимого влагалища.
Хронический мочеполовой трихомониаз, как правило, представляет собой смешанный протозойно-бактериальный процесс, поскольку трихомонада является резервуаром для хламидий, уреаплазм, гонококков, стафилококков и другой флоры. Только у 10,5% больных трихомониаз протекает как моноинфекция, в 89,5% случаев выявляют смешанные трихомонадные инфекции в различных комбинациях. По нашим данным, наиболее часто влагалищная трихомонада встречается в ассоциации с микоплазмами (47,3%), гонококками (29,1%), гарднереллами (31,4%), уреаплазмами (20,9%), хламидиями (18,2%), грибами (15,7%).
Способность урогенитальных трихомонад к фагоцитозу гонококков, хламидий, микоплазм, грибов и вирусов способствует количественному уменьшению последних, что может привести к снижению антигенного и токсикогенного воздействия на организм женщины, а это приводит к уменьшению фагоцитарной реакции и снижению иммунного ответа организма на инфекционный фактор. В связи с этим часто наблюдается малосимптомное, вялое течение воспалительного процесса. Под влиянием протистоцидной терапии урогенитальные трихомонады, как правило, исчезают. Однако клиническое выздоровление наступает не всегда — остаются посттрихомонадные воспалительные процессы. Формированию их способствует то обстоятельство, что с гибелью урогенитальных трихомонад воспаление поддерживает обильная микрофлора, которая сопровождает трихомониаз. Посттрихомонадный воспалительный процесс после лечения диагностируется у 14,6—48,2% женщин.
Кроме того, лечение трихомониаза протистоцидными препаратами ведет к освобождению флоры, находящейся внутри трихомонады, и поддержанию процесса воспаления. При смешанных процессах осложнения у больных наблюдаются в 2 раза чаще и носят более глубокий характер. Значительные нарушения, развивающиеся в организме больных смешанными урогенитальными инфекциями, с трудом поддаются коррекции терапевтическими средствами, что обусловливает крайне упорное течение процесса, несмотря на применение этиотропной терапии и способствует появлению рецидивов. Рецидивы возникают в 20% случаев.
Под трихомонадоносительством следует понимать наличие трихомонад в организме человека при отсутствии клинических признаков заболевания. Частота трихомонадоносительства, по данным разных авторов, составляет от 2 до 41%. Истинное число трихомонадоносителей неизвестно. Трихомонадоносительство зависит как от штамма трихомонад, так и от особенностей организма хозяина. Сложное антигенное строение наружной поверхности урогенитальных трихомонад (как и разнообразие мозаики эритроцитов) способствует образованию антитрихомонадных антител (AT), выявляемых серологическими реакциями. Не исключено, что по антигенной детерминанте различные серологические штаммы урогенитальных трихомонад могут быть похожими на антигены эритроцитов, которые ответственны за выработку нормальных AT, постоянно циркулирующих в сыворотке крови с момента рождения индивида. У трихомонадоносителя естественный иммунный ответ на внедрение трихомонадных антигенов, родственных антигенам собственных эритроцитов, развивается в недостаточной степени. Играет свою роль и местный клеточный иммунитет. Трихомонадоносители, как и больные с вялотекущим воспалительным процессом, представляют серьезную опасность в эпидемиологическом отношении, являясь источником распространения трихомониаза.
Лечение
Лечение мочеполового трихомониаза является одной из актуальных и серьезных задач, стоящих перед врачами всех стран мира, что обусловлено высоким уровнем заболеваемости этой инфекцией, отсутствием гарантированного этиологического излечения трихомониаза и значительным удельным весом посттрихомонадных осложнений.
Для лечения трихомониаза используется множество протистоцидных средств, таких как Метронидазол, Трихопол, Тинидазол, Тиберал, Наксоджин и т.д. Местное лечение трихомониаза назначают при наличии противопоказаний к применению Метронидазола, а также больным с торпидным рецидивирующим течением заболевания. Для местного лечения при кольпитах применяют Клион-Д, Тержинан, Макмирор и т.д.
В научно-поликлиническом отделении Научного центра акушерства, гинекологии и перинатологии РАМН (директор — Кулаков В.И.) под наблюдением находилось 77 женщин, страдающих сахарным диабетом 1-го типа, у которых был диагностирован трихомонадный вульвовагинит.
Все женщины были разделены на 3 группы. В 1-ю группу вошло 25 пациенток, которым было назначено лечение Метронидазолом по 1 таблетке (0,5 мг) 3 раза в день на протяжении 10 дней. Из них 11 пациенткам был поставлен диагноз острой трихомонадной инфекции, 9 — обострение хронической и 5 — трихомонадоносительство.
Что делать, если обнаружен трихомониаз?
Трихомониаз, он же трихомоноз или трихомонадная урогенитальная инфекция, все термины абсолютно равноправны. Всем известная инфекция, передающаяся половым путём, которой не очень-то и боятся заразиться, и тому есть объяснение — легко лечится. Но это всё-таки половая инфекция, и как все инфекции этой локализации способна вызывать воспаление органов, ответственных за репродуктивные возможности, и при неблагоприятном стечении клинических обстоятельств, приводить к бесплодию.
Трихомониаз (трихомоноз) относится к венерическим заболеваниям, и по закону без анализа на эту инфекцию получить медкнижку нельзя. Если вы когда-либо занимались сексом без презерватива, то у вас может быть трихомониаз. Дело в том, что у подавляющего большинства женщин он не проявляет себя никак.
Среди всех страдающих половыми инфекциями трихомониазом болеет каждый десятый, а нередко параллельно с ним сосуществуют и другие урогенитальные инфекции. Предполагается, что ежегодно в мире трихомонадную инфекцию переносит чуть больше 150 миллионов, в России в каждой тысяче взрослых граждан есть один больной трихомониазом, и в последние годы заболеваемость снижается. Правда, никто не поручится, что такая частота заболевания соответствует действительности, ведь к докторам приходит не более половины болеющих трихомониазом. Вторая половина даже не подозревает о наличии у них простейшего микроорганизма Trichomonas vaginalis.
Когда появился трихомониаз
Первым трихомонаду 180 лет назад увидел французский профессор микроскопии парижского Коллежа де Франс Альфред Франсуа Донне, изучавший человеческие секреторные выделения. В выделениях из половых путей женщин полусвета он и нашёл трихомонаду. Причём трихомонада в одном организме могла мирно сосуществовать с сифилисом и гонореей. Профессор Донне не знал, что это именно трихомонада, это был неизвестный организм пока без имени. Через два года немецкий зоолог Кристиан Готфрид Эренберг, делом жизни которого были простейшие инфузории, за которыми он даже ездил в Сибирь, установил природу влагалищной «живности» — простейшее из класса инфузорий и дал её имя. На этом и остановились, решив, что как большинство инфузорий, и эта тоже довольно безобидна, живёт себе во влагалище и поглощает всё лишнее.
Так прошло три с половиной десятилетия, пока российский акушер Иван Павлович Лазаревич не сопоставил частое выявление трихомонады при воспалении слизистых половых путей, обозначив микроорганизм возможным виновником патологического процесса. Но трихомонадой мало интересовались, общемировое признание как естественного представителя нормальной влагалищной флоры, пришло к трихомонаде только в 1916 году, ровно через 70 лет после первого «выхода в свет». Ещё через 20 лет опять же наши соотечественники поняли, что трихомонада не сугубо женский микроорганизм, а общечеловеческий, потому что нашли её в секрете предстательной железы и даже в крови. Тем не менее, только перед Второй мировой войной трихомонаду признали патогенной — вредной для человека. А после ещё два десятилетия гадали, как же ею заражаются, уж не из грязной ли воды она берётся.
Откуда берётся трихомонада
В конце пятидесятых годов прошлого столетия состоялось несколько международных конференций, обсуждавших, откуда трихомонада приходит в половые пути. Решили, что этот одноклеточный организм можно получить не только при половом контакте, но и с банной скамейки или тазика, и даже воды бассейнов и просто воды из крана, не говоря уж о колодцах. Банные принадлежности обвиняли по причине того, что у мужчин трихомониаз практически не выявлялся вследствие отсутствия клинических симптомов. Если женщина жалуется на воспаление, а у мужчины всё нормально, то видимо, женщина «подцепила заразу» где-то ещё.
Где приличная и верная супругу женщина может инфицироваться половой инфекцией? Конечно же, в общественной бане, где она совершенно беззащитна. А в то время персональные ванные комнаты были большой редкостью, граждане на промывку ходили в бани. Ещё одну пятилетку человечество убеждали, что принесённая в семью трихомонада, отнюдь не следствие неверности одного из супругов, а свидетельство несоблюдение женщиной личной гигиены. Одно хорошо, это заблуждение помогало сохранить семью, ведь инфицирование случилось «неполовым» путём.
Но в середине 60-х годов из советской Эстонии пришло научное доказательство крайне плохой выживаемости трихомонады вне организма человека, посему заражение никаким иным способом, кроме полового, просто нереально. Трихомонада не любит солнечного света и горячей воды, и сразу же погибает от любого антисептика. Действительно, трихомонада настолько нежна, настолько требовательна к внешней среде, что даже в собранном с целью исследования секрете половых путей частенько погибает до того, как её донесут до микроскопа. С того времени заболевание, вызываемое Trichomonas vaginalis, признали венерическим.
Основной путь передачи трихомонады у взрослых, конечно, половой, но оральный секс не способствует инфицированию, во всяком случае, не смогли доказать оной возможности передачи. Больная трихомониазом роженица может инфицировать своего ребёнка, чаще это происходит с девочками. Такой путь передачи инфекции называется вертикальным. И сегодня у 2–17% новорожденных находят трихомонадные вагиниты или, по-старому, кольпиты, доставшиеся от мамы. Вполне возможно, ведь анализы у беременных берут за несколько недель до родов.
В группе риска по трихомониазу находятся имеющие несколько половых партнёров граждане, работники нелегальной секс-индустрии, наркозависимые и ВИЧ-инфицированные, социально неблагополучные, в общем, товарищи. Правда, до сих пор граждане активно используют идею насчёт заражения трихомониазом в бассейне, главное, чтобы лечились, а уж как объяснять партнёру появление Trichomonas vaginalis, пусть решают сами.
Симптомы трихомониаза
Трихомониаз часто может протекать совершенно бессимптомно, особенно характерно это для мужчин. Для жизни Trichomonas vaginalis выбирает плоский эпителий полового тракта и мочевыводящих путей — уретру, в 90% имеется сочетанное поражение уретры и гениталий, и только пять из сотни имеют изолированное поражение уретры.
Инфекция проявляется не сразу после заражения, а в среднем через две недели, хотя известны случаи совсем короткого, буквально 2 дня, и достаточно продолжительного инкубационного периода. Заболевание у женщин проявляется, как правило, остро с появления обильных мутных и пенистых выделений с неприятным запахом, что сопровождается зудом во влагалище или уретре. Острый период длиться неделю-две, после этого отмечаются не столь обильные выделения прежнего характера. Мужчины жалуются на зуд и жжение в мочеиспускательном канале.
При отсутствии лечения в процесс могут вовлекаться слизистые наружных половых органов, где возникают зудящие красные пятна, местами с отсутствием поверхностного слоя эпителия — эрозии. Половой акт может сопровождаться болью, возможны боли в уретре при мочеиспускании. Гинекологи видят отёк и покраснение слизистой, а на шейке матки — кровоизлияния, а сама слизистая шейки очень похожа на зрелую клубничку. Но такая клиническая картина возникает только у части инфицированных, другие же мирно сосуществуют с трихомонадой, что называется носительством.
Мирное ли это носительство?
Почему у кого-то развивается бурная симптоматика поражения половых путей трихомонадой, а кто-то даже не подозревает о пребывании простейшего, сказать определённо нельзя. Скорее всего, это обусловлено и штаммом инфузории и особенностями хозяина. Но у мужчин такое положение клинических дел отмечается на порядок чаще, чем у женщин.
Предполагается, что иммунный ответ на внедрение трихомонады может быть очень вялым, потому что она по генам чем-то похожа на красные кровяные тельца — эритроциты. А возможно, наоборот, местный иммунитет такой силы, что окончательно убить Trichomonas vaginalis не способен, но и спуску не даёт, не дозволяя ей активно проявляться.
Тем не менее, отсутствие клинических симптомов не делает носителя безвредным для полового партнёра, он такой же источник инфекции, как и осознающий себя больным половой инфекцией человек. Трихомонадоноситель опасен потому, что не ощущая венерической болезни, не считает нужным ограничиваться в половом поведении. Именно трихомонадоносителям обязаны мы довольно значимым распространением заболевания.
Носительство трихомонад позволяет значительно более лёгкому инфицированию другими половыми инфекциями и ВИЧ, поскольку защитные свойства слизистой при трихомониазе ниже, в слизистой половых органов возникают повреждения, через которые легко проникают другие возбудители. Есть подозрение, что хоть и трихомонада сама редко поражает канал шейки матки, но повышает вероятность развития не совсем доброкачественных изменений слизистой шейки — цервикальной неоплазии.
Диагностика
Наличие трихомонады в половых путях необходимо доказать обнаружением под микроскопом или вырастив её в специальной питательной среде.
Прицельно ищут Trichomonas vaginalis у женщин, жалующихся на выделения из половых путей, при длительно текущем и устойчивом к лекарствам воспалении влагалищной слизистой, и, конечно, у группы риска. Берут мазок из половых путей и сразу же смотрят под микроскопом. У мужчин проверяют мочу или выделения из пениса.
Если трихомониаз обнаружен, то стоит провериться на другие заболевания, передающиеся половым путём: вполне возможно, что они передались тогда же, когда и трихомониаз.
Выращивание возбудителя в питательной среде более результативный метод выявления Trichomonas vaginalis, но ещё выше — 100% результат даёт полимеразная цепная реакция — ПЦР, выявляющая ДНК трихомонады.
Лечение
Примечательно, что за несколько десятилетий Trichomonas vaginalis не утратила высокой чувствительности к метронидазолу. Лечится быстро и легко, можно несколько дней пить таблетки, можно за один раз принять большую дозу. Врач назначит метронидазол, тинидазол, орнидазол или другие препараты из этой группы антибиотиков. Даже если симптомы быстро ушли, нужно допить курс, чтобы все паразиты были убиты, иначе трихомониаз может вернуться. Эффективность метронидазола могут снижать некоторые бактерии, обитающие во влагалище, к примеру, гемолитический стрептококк, который «убивает» метронидазол.
Сегодня предлагаются гели с метронидазолом для смазывания, но они непригодны для терапии трихомониаза, потому что Trichomonas vaginalis живёт не только во влагалище, но и в мочеиспускательном канале. Беременных лечат на любом сроке и обязательно, кормящим мамам после приёма метронидазола предлагается на сутки отказаться от грудного вскармливания, тинидазол требует трёхдневного воздержания от кормления младенца.
Это одни из немногих антибиотиков, при приёме которых категорически запрещено употреблять алкоголь. В том числе в течение 24 часов после приёма метронидазола и в течение 72 часа после приёма тинидазола. Иначе может развиться крайне тяжёлая реакция с рвотой, ознобами, сердцебиением, падением артериального давления.
Лечатся все половые партнёры одновременно, после проведения диагностики. Через 2 недели после завершения терапии проводится контрольный анализ: микроскопия мазков или культуральный анализ, а ПЦР делается только через месяц. Излечение подтверждается дважды, второй анализ следует делать ещё через 3 месяца. Правильное лечение практически всегда успешно.
Презервативы защищают от передачи этого заболевания не на сто процентов (а спермициды и спринцевание вообще неэффективны), поэтому заниматься сексом можно только после окончания лечения и исчезновения симптомов (примерно через неделю после обращения к врачу). Важно помнить, что даже если мужчина не эякулировал, заболевание может передаться. Половой акт между женщинами также может привести к заражению. При сексе между мужчинами это случается реже. Бытовой путь передачи трихомониаза теоретически возможен, но о таких случаях медицине не известно.
Если вас беспокоят симптомы и вы хотите обследоваться – запишитесь на приём к дерматовенерологу. Для этого позвоните по телефону +7 (495) 120-08-07.
Трихомонадный вагинит
Одним из самых распространенных заболеваний мочеполовых органов с преимущественной передачей половым путем является трихомониаз (иначе урогенитальный трихомониаз).
Вызывает инфекцию влагалищная (урогенитальная) трихомонада Trichomonas vaginalis, которая представляет собой простейший жгутиковый микроорганизм-паразит.
Инфекция может протекать в разных формах в зависимости от того, какой орган поражен: трихомонадного вагинита, уретрита, вульвовагинита, простатита и др.
У мужчин болезнь в 80% случаев характеризуется асимптомным течением, что обусловило распространение мифа об отсутствии болезни у мужчин.
У женщин наиболее частым проявлением инфекции является трихомонадный вагинит.
Что такое трихомонадный вагинит?
Вагинитом, или кольпитом, называют воспалительное поражение слизистой влагалища.
Трихомонадный вагинит – воспаление влагалища, обусловленное трихомонадной инфекцией.
Паразитирующие у человека трихомонады бывают кишечными, ротовыми и урогенитальными.
Именно к последней группе и относится вагинальная трихомонада.
Микроорганизм приспособлен к проживанию в мочеполовой системе человека.
Быстро погибает на свету, при температуре, превышающей 40 градусов, высушивании, в дистиллированной воде, при действии антисептических препаратов.
Специфической особенностью трихомонад служит их способность к фагоцитозу – «заглатыванию» и удержанию внутри себя некоторых других микроорганизмов, например, гонококков, микоплазм.
У 85% больных трихомониазом выявляется также иная сопутствующая половая инфекция (бактериальный вагиноз, гонорея, хламидиоз, гонорея, мико- или уреаплазмоз, кандидоз).
Инфицирование трихомонадами облегчает заражение женщин ВИЧ, вирусом папилломы человека онкогенных групп (т.е. имеется связь между трихомониазом и раком шейки матки) и пр.
Также достоверно установлено, что трихомонадный вагинит у женщин при ВИЧ способствует передаче последней инфекции и здоровому половому партнеру.

Различают трихомониаз:
- свежий, с длительностью менее 2-х месяцев
- хронический
- трихомонадоносительство (как правило, такой вариант встречается у мужчин, когда на фоне отсутствия проявлений болезни микроб обнаруживается в анализах)
Как передается трихомонадный вагинит?
Причины, по которым может развиться трихомонадный вагинит, связаны с заражением вагинальной трихомонадой при половом контакте с инфицированным человеком.
Орально-генитальная передача трихомониаза на сегодняшний день не доказана, тогда как случаи заболевания в результате анального секса описаны.
Контактно-бытовое заражение встречается исключительно редко из-за неустойчивости возбудителя во внешней среде.
Так, описаны единичные эпизоды болезни у маленьких девочек после контакта с предметами, загрязненными выделениями больного человека, такими как мочалки, полотенца и пр.
После контакта с источником инфекции возбудитель попадает на слизистые урогенитальных органов.
Фиксируется на клетках эпителия, распространяясь в железы и лакуны с развитием воспалительного процесса.
Инкубационный период при таком состоянии, как трихомонадный вагинит, варьируется от 5-ти до 15-ти суток.
Каковы симптомы трихомонадного вагинита?
Первыми признаками трихомонадного вагинита являются острое начало с выраженным дискомфортом, сильный зуд и характерные выделения.
Могут также появляться боли при половом акте, мочеиспускании, болезненность и тяжесть внизу живота (хотя у четверти женщин симптомы вовсе отсутствуют).
Характеристика выделений при трихомонадном вагините:
- обильные
- слизисто-гнойные
- с пузырьками воздуха «пенистые»
- желто-зеленого или серо-желтого цвета
- с неприятным запахом
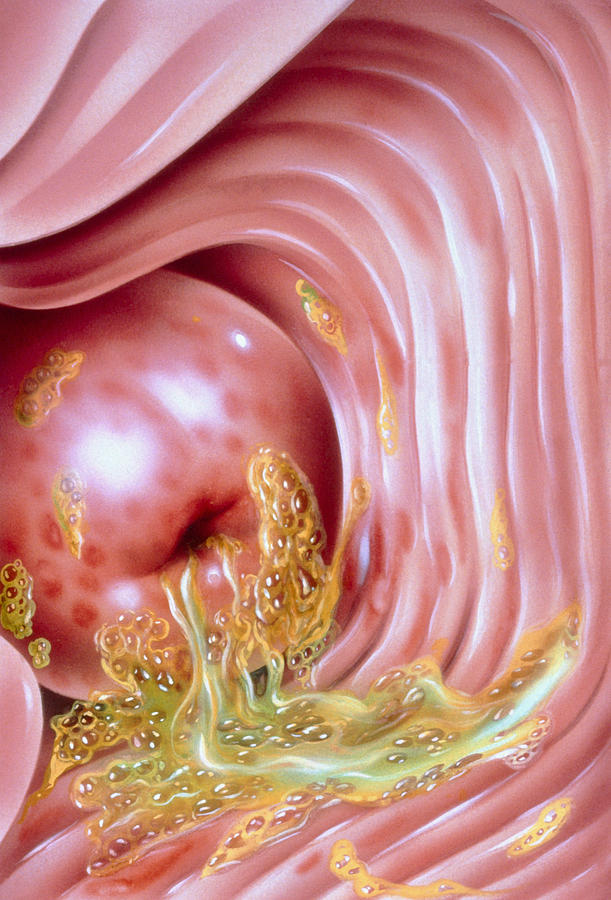
Объективно выявляется покраснение и отечность слизистой влагалища, появление склонных к кровоточивости язв и эрозий.
Специфическим проявлением трихомониаза у женщин является так называемый земляничный (клубничный, макулярный) цервикс – появление мелкоточечных кровоизлияний на шейке матки.
Подобный симптом выявляется у 10% заболевших с трихомонадным вагинитом, а при проведении кольпоскопии – у 45%.
Предполагается, что причина этого признака – токсическое воздействие продуктов жизнедеятельности возбудителя.
При беременности трихомониаз обычно проявляется как многоочаговая инфекция.
Поэтому основные признаки у беременных трихомонадного вагинита могут дополняться симптомами поражения мочеиспускательного канала, мочевого пузыря (цистит), вульвы (вульвовагинит), прямой кишки.
Риск поражения внутренних органов зависит от срока беременности, на котором произошло инфицирование женщины.

Это объясняется тем, что, с одной стороны, процессы в организме направлены на защиту плода от восходящей инфекции.
С 16-й недели закрывается маточный зев цервикального канала плодными оболочками.
Тогда как, с другой стороны, ослабевают собственные защитные механизмы организма, что особенно заметно к концу беременности.
Распространение инфекции может приводить к образованию язвенно-эрозивных поражений на внутренней стороне бедер, развитию вестибулита, скинеита, бартолинита.
При хроническом течении заболевания выраженные проявления зачастую отсутствуют.
Каковы осложнения трихомонадного вагинита?
Относительно редкими осложнениями трихомониаза являются воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит), цистит.
Основные же проблемы связаны с неблагоприятными исходами беременности у инфицированных женщин.
Такими как преждевременный разрыв плодного пузыря, преждевременные роды, маловесность плода.
Существует опасность заражения при родах у женщин с трихомонадным вагинитом новорожденных девочек, развития у последних вульвитов, а также пневмоний у новорожденных обоих полов.
Как диагностируется трихомонадный вагинит?
Проведение диагностики трихомониаза рекомендуется:
- при появлении характерной симптоматики
- при выявлении иных половых инфекций
- после «подозрительного» незащищенного полового контакта
- в период подготовки к беременности
- при беременности (а именно при постановке на учет, на 30-й неделе и непосредственно перед родами)
- при бесплодии, повторных выкидышах
- в ходе осмотра перед проведением плановых хирургических вмешательств в области мочеполового тракта
Лабораторные анализы при подозрении на трихомонадный вагинит проводятся методами, включающими:
- микроскопическое исследование мазка
- культуральный посев на трихомонады
- анализ на иммуноглобулины, ПЦР анализ выделений и/или соскоба из влагалища (используются реже)
Для исследований с помощью аппликатора с ватным наконечником берется образец выделений из нижнего свода влагалища или соскоб с влагалищных стенок (в отсутствие менструации!).
У не вступавших в сексуальные отношения женщин и девочек взятие материала производится с задней ямки преддверия влагалища.
Некоторые исследователи указывают, что при заборе материала у женщин репродуктивного возраста в середине цикла вероятность выявления патогенного микроорганизма выше.
Что касается такого популярного в прошлом веке метода увеличения эффективности исследований, как пищевые, биологические, химические и иные провокации, то на сегодняшний день признана нецелесообразность их применения.
У женщин наиболее распространенным методом диагностики трихомониаза оказывается микроскопическое исследование (иначе «мазок на флору»).
Для этого анализа, как правило, используется световая микроскопия неокрашенного материала («влажные» мазки).
Важным условием является изучение препарата непосредственно после взятия биообразца (желательно в течение первых 10-ти минут).
Исследование эффективно при наличии симптоматики, в такой ситуации специфичность методики достигает 100%, а чувствительность – 70%.
Иногда проводится дополнительное окрашивание мазка простыми и сложными красителями (например, окраска метиленовым синим, по Грамму) с последующим сравнением результатов обоих исследований.
При таком анализе, как мазок на флору, показатели при трихомонадном вагините демонстрируют отсутствие или наличие, иногда и количество, трихомонад в поле зрения.
Культуральное исследование представляет собой самый оптимальный вариант диагностики заболевания.
При 100%-ной специфичности чувствительность достигает 98%.
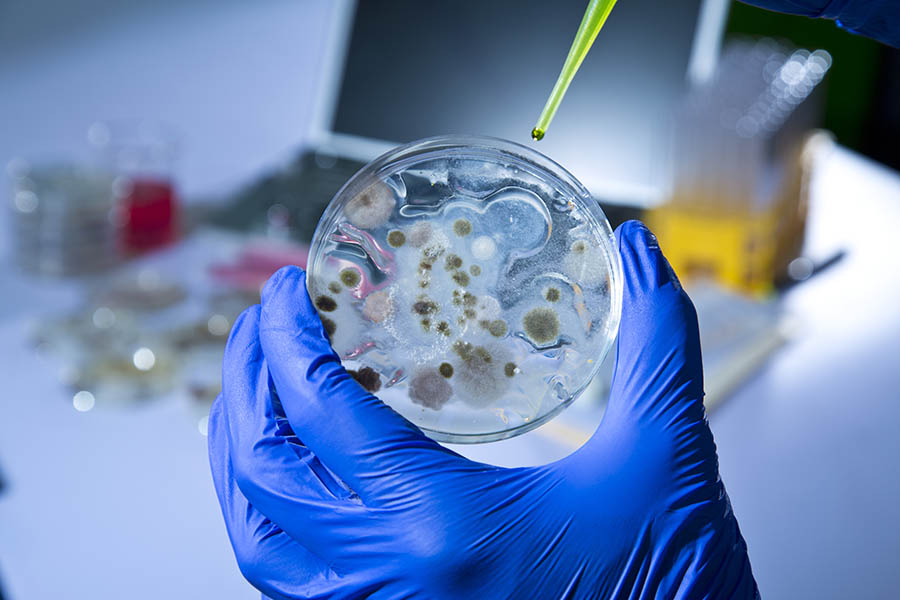
Но он требует много времени и сложен в исполнении.
Существенным плюсом анализа оказывается возможность его применения при минимальном количестве трихомонад в биообразце, асимптомном течении и атипичных формах заболевания.
Также метод позволяет оценивать устойчивость микроорганизмов к действию лекарственных препаратов.
Полимеразная цепная реакция используется в Европе и России как альтернатива посеву, при этом не превосходя его по специфичности и чувствительности.
Положительным качеством анализа является его оперативность, недостатком – стоимость.
При проведении исследования в режиме «реального времени» можно осуществлять количественную оценку результата.
Это, в принципе, не имеет особого значения при назначении схемы лечения.
Иммунодиагностический метод, а именно реакция иммунофлюоресценции, также характеризуется высокой чувствительностью и специфичностью.
Но применяется редко из-за цены и зависимости оценки результата от квалификации персонала.
Антитела класса IgG при трихомонадном вагините могут обнаруживаться в крови уже через пару недель от момента заражения.
Важно понимать, что при данном заболевании не формируется выраженного иммунитета, поэтому после излечения вполне вероятно повторное инфицирование.
Выявление трихомонадного вагинита у детей требует осмотра на предмет исключения сексуального насилия.
При подтверждении диагноза «трихомониаз» проводятся дополнительные исследования на иные распространенные половые инфекции (гонорею, хламидиоз и пр.).
Как лечить вагинит трихомонадный?
При такой патологии, как трихомонадный вагинит, лечение предполагает полное избавление от проявлений болезни, устранение патогенных микроорганизмов, предотвращение развития осложнений и заражения иных лиц.
Лечение партнера является обязательным.
В ходе терапии также следует воздерживаться от сексуальных отношений или использовать барьерные контрацептивные средства.
К какому врачу обратиться при трихомонадном вагините?
Помочь в борьбе с болезнью могут такие специалисты, как:
- дерматовенеролог
- инфекционист
- акушер-гинеколог
На сегодняшний день единственной эффективной группой лекарственных препаратов оказываются 5-нитроимидазолы.
Наиболее известен антибиотик этого ряда метронидазол.
Относительно недавно были синтезированы препараты с улучшенными фармакокинетическими параметрами: тинидазол, орнидазол, секнидазол, ниморазол и др.
Показано, что эти лекарства обладают лучшей переносимостью и удобством приема.
Какие таблетки выпить при трихомонадном вагините
Это определяет врач с учетом ряда факторов (наличие беременности, склонности к аллергическим реакциям, острой или хронической формы инфекции и т.д.).
Существуют разные схемы назначения препаратов.
Так, установлено, что даже однократный прием метронидазола приводит к излечению в 95% случаев.
Существенным моментом при лечении нитроимидазолами является требование полного отказа от употребления алкоголя в этот период, а также в течение 72-х часов (минимум 24-х часов) после завершения курса.
Нарушение этого правила чревато неприятными последствиями, симптомами так называемой дисульфирамподобной реакции: тошнотой, рвотой, головными болями, приливами, судорогами.
Также метронидазол может вызывать лейкопению, кандидозную суперинфекцию.
Все эти негативные проявления обуславливают отказ от применения препарата в период ранней беременности. Тинидазол во время беременности не назначается.
Если у пациента ранее обнаруживалась непереносимость таблеток с метронидазолом, то ему противопоказано применение и свечей с тем же активным компонентом.
Схемы лечения
Общие:
- метронидазол 0,25 г внутрь дважды в сутки неделю
- орнидазол 0,5 г внутрь в сутки 5 дней
- тинидазол 0,5 г внутрь в сутки 5 дней
Альтернативные:
- метронидазол 1 г однократно
- орнидазол 1 г однократно
- тинидазол 1 г однократно
Для рецидивирующих и осложненных форм:
- метронидазол 0,5 г внутрь дважды в сутки неделю или по 1.5 г раз в день 4 суток
- орнидазол 0,5 г внутрь дважды в сутки 5 дней
- тинидазол 1 г раз в сутки 3 дня
Лечение у беременных трихомонадного вагинита проводится со II триместра однократным приемом 2 г метронидазола.
Лечение детей осуществляется метронидазолом из расчета 10 мг/кг массы тела внутрь трижды в сутки 5 дней или орнидазолом из расчета 25 мг/кг массы тела внутрь раз в сутки 5 дней.
Возможности исключительно местного лечения трихомонадного вагинита, например, с помощью метронидазол геля, вызывают определенные сомнения.
Использование препаратов местного действия не позволяет достичь терапевтического уровня концентрации действующего вещества.
Поэтому и эффективность такого лечения значительно ниже, чем при приеме системных препаратов.
В то же время сочетанное лечение с использованием средств местного и системного действия бывает эффективнее терапии монопрепаратами.
Так, при лечении осложненных форм могут применяться дополнительно к таблеткам протистоцидные местнодействующие препараты метронидазола:
- в виде вагинальных таблеток (0,5 г раз в сутки 6 дней)
- в виде 0,75%-ного геля (во влагалище вводится 5г раз в сутки 5 дней)

Трихомониаз часто сочетается с иными половыми инфекциями.
Поэтому врач может назначить дополнительно прием иных лекарственных средств, в том числе комбинированных местного действия.
Именно специалист после проведенных исследований сможет посоветовать, какие свечи применять при трихомонадном вагините.
Часто рекомендуемым средством являются свечи Тержинан, в состав которых входит тернидазол, сульфат неомицина (антибиотик, активный в отношении грамотрицательных и грамположительных бактерий), нистатин (препарат противогрибкового действия), преднизолон (глюкокортикостероидный гормон, ослабляет воспалительный процесс).
В редких случаях при трихомонадном вагините тяжелого течения врачом назначаются капельницы Метрогила.
Проводимые исследования в отношении лечения и профилактики трихомониаза посредством вакцины Солкотриховак показали ограниченные возможности этого метода.
Отмечалось, что ее некоторая эффективность проявляется в случае продолжительных рецидивах инфекции и только в комбинации с протистоцидными препаратами.
Вакцину вводят в дозе 0,5 мл, тремя инъекциями с двухнедельными интервалами, а затем спустя год однократно.
Когда берутся контрольные анализы при лечении трихомонадного вагинита?
При проведении контрольной диагностики методами бактериологического посева, микроскопического исследования неокрашенного мазка необходимо выждать 2 недели после завершения терапевтического курса.
При анализе методом ПЦР – месяц.
Каковы причины рецидивов и тактика лечения в таких случаях?
Особый интерес представляет изучение причин рецидивирования инфекции. Возможно возобновление проявлений заболевания после лечения в связи с:
- повторным заражением от половых партнеров
- снижением эффективности препаратов имидазольного ряда некоторыми микроорганизмами, населяющими влагалище (например, b-гемолитическими стрептококками, способными захватывать активную нитрогруппу действующего вещества)
- развитием устойчивости трихомонад к имидазолам
В первом случае проводят повторный курс одновременно с лечением партнера.
Обращают внимание пациента на необходимость применяемых мер предосторожности (в том числе воздержание от незащищенных половых контактов).
В случае развития второй ситуации перед повторным применением метронидазола проводят лечение амоксициллином или эритромицином для снижения уровня кокковой флоры (устранение относительной резистентности к терапии).
При развитии проблемы по третьему варианту эффективного лечения не существует.
Как предупредить заболевание?
Использование презервативов снижает риск инфицирования трихомониазом.
Однако, поскольку трихомонада может поражать области вне покрытия материалом презерватива, полной защиты достигнуть не удается.
При подозрении на трихомонадный вагинит обращайтесь к опытному гинекологу нашего медицинского центра в Москве.
Трихомонадный кольпит
Трихомонадный кольпит – это воспаление слизистой влагалища, вызванное заражением трихомонадой. Одноклеточный микроорганизм активизирует патогенную флору, способствует снижению естественной иммунной защиты от ИППП. В 90% случаев развивается как смешанная инфекция в сочетании с микоплазмозом, хламидиозом, уреаплазмозом.
Трихомонадный кольпит – заболевание, передающееся половым путём. Чем опасна трихомонада? Она способна маскироваться под клетки крови, поэтому не распознаётся иммунной системой, и долгое время болезнь протекает в скрытой форме.
Внутрь «тела» возбудителя могут проникнуть и жить внутриклеточные бактерии – уреаплазмы, гонококки, хламидии. Паразиты, защищённые оболочкой, становятся неуязвимыми для лекарственных препаратов, провоцируют разрушение эпителиальных клеток, вагиниты, аднекситы. Кольпит у женщин приводит к инфицированию партнёра, бесплодию, при беременности вызывает выкидыш или преждевременные роды.
Причины возникновения трихомонадного кольпита
Основная причина возникновения трихомонадного кольпита – заражение от полового партнёра. Чаще всего инфекция исходит от мужчин, но из-за того, что болезнь развивается бессимптомно, за медицинской помощью они не обращаются.
- снижение иммунитета;
- простуда;
- нарушение микрофлоры влагалища;
- беспорядочные сексуальные связи;
- злоупотребление алкоголем, наркозависимость.
В обычных условиях трихомонада живёт несколько часов, но во влажной среде быстро размножается, поэтому заразиться кольпитом можно в сауне, купаясь в реке или бассейне.
Третий путь инфицирования – восходящий. Трихомонада способна внедряться в межклеточное пространство, кровь, перемещаться по родовым путям. Число внутриутробных патологий, вызванных трихомонадным кольпитом у матери, достигает 5 на 1000. При диагностике редко обнаруживается моноинфекция, в большинстве случаев микрофлору заселяет смешанная патогенная среда, которая разрушает иммунную защиту организма.
Последствием заболевания может стать инфицирование ВИЧ, развитие ракового процесса в матке. Поскольку признаки воспаления, вызванного трихомонадой, неспецифичные, для правильной оценки клинической ситуации рекомендуется пройти обследование с использованием различных лабораторных методик.
Что входит в обследование при трихомонадном кольпите
Симптомы трихомонадного кольпита
Симптомы развивающейся инфекции в динамике меняются, в связи с чем различают несколько видов трихомонадного кольпита:
- острый;
- подострый;
- хронический.
Инкубационный период – от 5 до 30 дней, острая форма – около 2-х недель.
Как проявляется острый кольпит
Как и любая острая инфекция трихомонадный кольпит клинически ярко выражен и проявляется:
- гнойными выделениями с неприятным запахом;
- примесью крови в моче;
- болями при половом акте;
- жжением при мочеиспускании.
У женщин нарушается менструальный цикл. У мужчин период размножения паразитов проходит незамеченным, вследствие чего возможно заражение полового партнёра.
Подострая форма
В подострой форме на фоне активного взаимодействия трихомонад с другими патогенными бактериями симптомы воспалительного процесса постепенно спадают. Могут наблюдаться частые позывы к мочеиспусканию, раздражение на внутренней поверхности бёдер и промежности.
Хронический трихомонадный кольпит
Если в течение 2-х месяцев с момента инфицирования не начать лечение, то заболевание перетекает в хроническую форму. Симптоматика практически полностью угасает, у мужчин может возникнуть половая дисфункция.
При поздней диагностике нередко обнаруживается гнойный процесс в органах малого таза, поражение яичников, маточных труб, эндометрия.
Методы лечения
Зачастую трихомонады обнаруживают в ассоциации с другими патогенными микроорганизмами, поэтому лечение направлено на подавление всех инфекций.
Терапию начинают сразу после получения положительных результатов анализов. Лекарственные препараты должны принимать оба половых партнёра, даже если у мужчины нет признаков инфекции. Исключение составляют женщины в 1 триместре беременности, так как в этот период плацента, которая может защитить плод от негативного влияния антибиотиков, ещё не сформирована. По возможности лечение смещают на 2 или 3 триместр.
Системная терапия
Монотерапию при трихомонадном кольпите применяют очень редко. Системное лечение позволяет не только купировать процесс активной жизнедеятельности паразитов, но и создать условия для восстановления иммунной защиты организма.
В данной таблице приведены группы препаратов, которые применяют при трихомонадном кольпите.
| Группа препаратов | Название | Действие |
|---|---|---|
| Антибиотики | Метронидазол, Нитазол, Орнидазол | Уничтожают не только трихомонаду, но и другие бактерии. |
| Суппозитории (свечи) | Трихомонацид, Тержинан | Снимают воспаление, оказывают антипротозойное действие (разрушают структуру ДНК паразитов). |
| Противотрихомонадные средства | Трихопол, Фазижин (в таблетках), Фуразолидон (для орошения) | Эффективны при моноинфекции. |
| Антисептики | Мирамистин (для промывания гениталий) | Снимают воспаление, обеззараживают. |
| Иммуностимулирующие средства | Иммунал | Способствуют укреплению иммунитета. |
| Антагонисты | Бифидумбактерин | Восстанавливают равновесие влагалищной и кишечной флоры. |
Использовать народные средства нежелательно, так как прогноз лечения будет неопределённым. Самостоятельно заболевание не проходит. При симптомах трихомонадного кольпита нужно обязательно обратиться к врачу и незамедлительно начать терапию!
Подробнее о лечении трихомонадного кольпита
Как защититься от инфекции
Последствия инфекции, вызванной трихомонадой, опасны не только для женщин репродуктивного возраста, но и для мужчин, так как влияют на качество спермы и эректильную функцию. Чтобы защититься от заражения, необходимо вести половую жизнь с одним партнёром либо предохраняться с помощью презервативов.
Для профилактики трихомонадного кольпита рекомендуется регулярно проходить осмотры у гинеколога и венеролога, своевременно лечить другие ИППП.
Кольпит

Согласно статистике, каждая вторая девушка, пришедшая на прием гинеколога, хотя бы раз в жизни сталкивалась с таким интимным заболеванием, как кольпит.
Кольпит или вагинит – это воспалительный процесс инфекционной или неинфекционной природы, затрагивающий слизистую оболочку влагалища, а в отдельных случаях и вульву.
Данная болезнь приносит массу дискомфорта – от выделений и неприятного запаха до болезненных ощущений во время полового акта, и ухудшает качество жизни женщины.
На начальном этапе развития инфекция не является опасной, но отсутствие своевременной квалифицированной медицинской помощи или самолечение могут привести к возникновению серьезных осложнений.
Причины заболевания
В зависимости от того, что является причиной кольпита, можно выделить специфический, то есть вызванный инфекционным агентом, и неспецифический, вызванный микроорганизмами влагалища, которые в норме у здоровой женщины не вызывают проблем, но при воздействии определенных факторов начинают интенсивно размножаться, вызывая неприятные ощущения и приводя к патологическим процессам.
Важно правильно определить причину, вызвавшую воспалительный процесс и назначить соответствующее лечение, точно направленное на устранение проблемы.
Выделяют следующие наиболее распространенные причины вагинита:
● Инфекции, передающиеся половым путем.
Обширная группа заболеваний вызвана инфекциями, приобретенными при незащищенном половом контакте.
Существуют микроорганизмы, которые могут быть переданы данным способом от инфицированного партнера через слизистые оболочки, но не несут никакого вреда здоровому человеку, так как его иммунная система подавляет размножение патогенной микрофлоры.
Однако, если имеют место особо патогенные микроорганизмы, а также при снижении иммунитета, наличии микротравм или сопутствующих заболеваний, развивается воспалительный процесс.
Кольпит могут вызвать сифилис, хламидиоз, гонорея, трихомониаз, вирус папилломы человека, уреаплазмоз и многие другие.
Самым надежным вариантом профилактики вагинита в данном случае является использование методов барьерной контрацепции при сексуальном контакте.
● Повреждения слизистой оболочки влагалища.
Слизистая оболочка играет очень важную роль барьера, препятствующего попаданию микроорганизмов в толщу стенок влагалища. Ее травмирование может произойти как при половом контакте, так и медицинскими инструментами при неправильно проведенных манипуляциях. Через микротравмы бактерии и микроорганизмы проникают в ткани и размножаются там, вызывая воспаление.
С кровью во влагалище поступает не только кислород, но и множество питательных веществ, обеспечивающих нормальное функционирование слизистой оболочки. При нехватке микроэлементов, она истончается, не производит достаточное количество естественных выделений, что приводит к образованию микротравм.
Правильное функционирование эндокринной системы отвечает в том числе и за достаточное производство естественного секрета влагалища и своевременное обновление слизистой оболочки. При заболеваниях яичников, щитовидной железы, поджелудочной железы и надпочечников в организме женщины происходит гормональный дисбаланс, который может привести к воспалительным процессам во влагалище.
Длительный прием антибактериальных препаратов широкого спектра действия может привести к нарушению микрофлоры влагалища. Действие антибиотиков заключается в том, что они уничтожают все патогенные микроорганизмы, но вместе с ними они убивают и полезные бактерии, которые составляют естественную микрофлору.
● Слабая иммунная система.
Иммунитет играет важную роль в организме человека, с точностью идентифицируя патогенные микроорганизмы и устраняя их. После хирургических вмешательств, длительного приема антибиотиков, авитаминоза, общего истощения организма и перенесенных заболеваний иммунная система ослабевает и становится не способна отражать атаки инфекций, что провоцирует кольпит.
Виды кольпита

В зависимости от причины, вызвавшей кольпит, можно выделить несколько видов. Каждой форме болезни присущи разные проявления, сроки выздоровления и риски развития осложнений, поэтому подход к лечению должен подбирать персонально.
Кандидозный кольпит
Вид инфекции, называемой “молочница”, провоцирует грибок Candida. Эти грибки могут обитать в организме годами, не вызывая неприятных ощущений, а некоторые факторы могут спровоцировать их интенсивный рост и привести к воспалению. Кандидозный кольпит возникает как в результате незащищенного секса, так и при ослабленном иммунитете, дисбактериозе, антибактериальной терапии.
Атрофический кольпит
Чаще всего появляются у женщин после наступления естественной менопаузы, когда снижается количество эстрогенов, из-за чего эпителий влагалища становится недостаточно увлажнен, он истончается, появляются микротрещины. Для женщины кольпит сопровождается массой дискомфортных ощущений, сухостью, зудом, болью во время полового акта.
Атрофический кольпит может встречаться и у девушек, перенесших операцию по удалению яичников или матки, и после приема некоторых медикаментов.
Трихомонадный кольпит
Связан с инфицированием микроорганизмом Trichomonas vaginalis. Передача инфекции происходит во время полового акта с зараженным партнером без использования средств барьерной контрацепции.
На раннем этапе развития заболевания оно легко диагностируется и лечится. Но запущенная стадия может привести к хронизации болезни, вылечить которую составляет большую проблему. В этом случае периоды обострения, сменяются короткими периодами ремиссий.
Трихомонадный кольпит опасен тем, что при отсутствии грамотного и своевременного лечения приводит к опасным осложнениям, в том числе к бесплодию.
Возбудители инфекции
При специфическом характере болезни возбудителями служат инфекции, передающиеся половым путем, а при неспецифическом – условно-патогенная микрофлора.
Среди факторов, которые провоцируют условно-патогенные микроорганизмы стать возбудителями болезни, можно выделить следующие:
● Частое использование ежедневных прокладок;
● Ношение нижнего белья из искусственных материалов;
● Обтягивающая одежда, не дающая возможность вентилирования половых органов;
● Несоблюдение регулярной интимной гигиены;
● Ослабление иммунной защиты организма вследствие стрессов, приема антибиотиков, авитаминоза, недостаточного питания;
Симптомы

Признаки данного заболевания могут быть самыми разными, в зависимости от причины его возникновения и стадии развития. На более поздних стадиях у больной может наблюдаться повышение температуры тела, головные боли, общее недомогание. А на начальном этапе болезни самыми частыми проявлениями являются запах из влагалища, нездоровые выделения, болезненные ощущения как при половых контактах, так и в обычной жизни.
Выделения из влагалища
Выделения при вагините никак не связаны с фазой менструального цикла. При кандидозе они белого цвета, имеют неоднородную творожистую текстуру. Для трихомониаза характерны серо-зеленые выделения, а при бактериальной форме они пенистые, однородной консистенции.
Запах
Часто признаком размножения патогенной микрофлоры во влагалище является запах. Он может быть разным в зависимости от конкретного вида микроорганизмов. Его появление связано с тем, что в процессе жизнедеятельности бактерии разлагают различные вещества, выделяя газ, который в свою очередь и обладает запахом.
При воспалении стенок влагалища нередко отмечают болезненные ощущения во время полового акта. Также боль может возникать при мочеиспускании, когда вещества, содержащиеся в моче, раздражают и без того раздраженные слизистые оболочки. Часто женщины жалуются на присутствие жжения и зуда, а боль характерна для воспалений, в результате механических повреждений.
Диагностика заболевания
При диагностике кольпита задача врача заключается не только в выявлении болезни, но и в установлении фактора, спровоцировавшего ее появления. Обычно уже на первом приеме врач-гинеколог может заподозрить заболевание по жалобам пациентки и осмотру в гинекологическом кресле.
Для более точной диагностики проводится кольпоскопия, УЗИ органов малого таза, ректальное обследование, позволяющее обнаружить различные новообразования в прямой кишке. Мазок из влагалища на цитологию позволит определить характер воспалительного процесса, а с помощью бактериологического анализа можно выявить конкретный вид микроорганизмов.
При необходимости доктор также назначает сдачу общего анализа крови и мочи и анализа крови на гормоны.
Профилактика
Для профилактики кольпита следует соблюдать ряд правил:
● Регулярные обследования у гинеколога для выявления нарушений на начальных стадиях их возникновения.
● Уход за оболочкой влагалища, включающий в себя соблюдение правил личной гигиены, частую смену нижнего белья, правильное использование туалетной бумаги.
● Прием антибактериальных средств исключительно по назначению врача и, при необходимости, сочетание их с приемом препаратов, которые поддержат микрофлору слизистой в нормальном состоянии.
● Укрепление иммунной системы.
Лечение кольпита

Правильное лечение должно включать в себя не только устранение тревожащих симптомов, но и избавление от причины патологии. Последнее входит в компетенцию этиотропной терапии. Она основана на применении противогрибковых, антибактериальных или противовирусных препаратах.
Для лечения неспецифического кольпита назначается прием комбинированных лекарств для уничтожения нескольких видов инфекций. Местная терапия заключается в наружном использовании различных антисептиков и других медикаментов в виде спринцевания или смоченных вагинальных тампонов.
Не стоит забывать, что, если вагинит связан с приобретением инфекционного агента при половом контакте с зараженным партнером, нужно проводить лечение обоих партнеров одновременно.
Рекомендуется на время терапии отказаться от половых связей до полного выздоровления.
Чем опасен кольпит
Кольпит не является опасным заболеванием, если своевременно начать его лечение. Если же женщина пренебрегает медицинской помощью, заболевание может перейти в хроническую форму, что значительно ухудшит качество жизни.
При неправильном лечении вагинита, он может перейти в эндометрит, уретрит или эрозию шейки матки. Также кровоточащие микротрещины на стенках влагалища служат открытыми вратами для приобретения новых патогенных микроорганизмов, осложняющих процесс лечения.
Какие могут быть осложнения
Отсутствие должного внимания к проблеме и своевременного обращения за медицинской помощью может привести к серьезным осложнениям при кольпите таким как проблемы с зачатием, невынашивание ребенка, бесплодие и внематочная беременность.
Также есть вероятность, что воспалительный процесс перейдет другие органы малого таза, спровоцировав другие серьезные заболевания. Поэтому регулярное посещение гинеколога и внеплановая консультация при подозрении на патологию крайне необходимы для профилактики кольпита.
С уважением, Аксенова Виктория Борисовна
Врач акушер-гинеколог, врач ультразвуковой диагностики, к.м.н.
Кольпит
Причины кольпита бывают разные. Это и нарушения в работе организма, и инфекции, и травмы. Каждый из провоцирующих факторов приводит к возникновению острого воспалительного процесса, дисбалансу в бактериальной микрофлоре влагалища.
Кольпит может развиться в результате:
- Заражения инфекциями, передающимися половым путем. При незащищенном половом акте патогенные микроорганизмы попадают с инфицированной слизистой оболочки партнера на слизистую влагалища. Здоровая собственная микрофлора не дает размножаться микробам, но из-за ослабленного иммунитета, дисбактериоза или микротравм может начаться воспалительный процесс. Некоторые условно-патогенные микроорганизмы способствуют возникновению кольпита даже при отсутствии сопутствующих осложнений. Кольпит вызывают ИППП: трихомониаз, хламидиоз, гонорея, уреаплазмоз, генитальный герпес.
- Механического повреждения слизистой влагалища. Имеются в виду микротравмы, которые появляются по разным причинам (обычно из-за недостаточного увлажнения влагалища во время полового акта, введения инородных предметов). Из-за них целостность слизистой оболочки нарушается, бактерии попадают в толщу тканей и начинают там активно размножаться. Нормальный баланс микрофлоры нарушается.
- Длительного приема антибактериальных препаратов. Антибиотики широкого спектра действия уничтожают не только возбудителя, но и нормальные микроорганизмы, поэтому развивается дисбактериоз, а вместе с ним кольпит.
- Заболеваний эндокринной системы. Если яичниками вырабатывается недостаточное количество женских гормонов, риск развития атрофического кольпита резко увеличивается. Поэтому к причине болезни относятся любые патологии, приводящие к уменьшению количества эстрогенов (заболевания надпочечников, поджелудочной и щитовидной железы).
- Нарушения питания слизистой оболочки. Лишить здоровую слизистую возможности защищать организм от проникновения патогенных микроорганизмов может нарушенное кровообращение. Если в ткани стенок влагалища поступает недостаточное количество крови, оболочки истончаются, на них легко образуются микро разрывы. Слизистые клетки перестают вырабатывать нормальный физиологический секрет, pH во влагалище изменяется. Также питание слизистых может нарушиться из-за нехватки в организме витаминов (особенно витамина А).
- Аллергии локального характера. Их могут вызывать смазочные жидкости, презервативы, мази, свечи. Механизм развития аллергического кольпита связан с работой клеток местного иммунитета. Попадая на них, аллергены запускают цепочку биохимических реакций. В итоге начинается борьба организма с чужеродным материалом, слизистая воспаляется.
- Несоблюдения правил личной гигиены. Остатки мочи, менструальной крови, влагалищных выделений, не устраненные вовремя, являются отличной средой для развития болезнетворных микроорганизмов.
- Снижения иммунитета. Сам по себе ослабленный иммунитет не может быть причиной влагалищного кольпита, но он создает все условия для развития данной болезни. Поэтому с воспалением слизистой половых органов чаще сталкиваются женщины, перенесшие тяжелые инфекционные заболевания, процедуру пересадки костного мозга, онкологию, болеющие ВИЧ/СПИД, плохо питающиеся, длительное время употребляющие гормональные и антибактериальные препараты.
Симптомы кольпита
Особенности и интенсивность симптомов кольпита могут быть различными. Это зависит от давности заболевания и его причин. Вне зависимости от клинической формы патологии, признаки носят исключительно локальный характер. Общие проявления — повышение температуры, мышечные/головные боли, слабость, повышенная утомляемость — возможны только при гнойном кольпите.
Среди наиболее распространенных симптомов кольпита:
- Выделения из влагалища, наблюдаемые в любой фазе менструального цикла. При бактериальной форме они обильные, содержащие пузырьки газа. При кандидозном кольпите — творожистые, в виде хлопьев. При трихомонадной форме – грязно-зеленые, иногда пенные.
- Запах. В процессе жизнедеятельности грибы разлагают химические вещества (белки, сахара) и выделяют газообразные. Из-за этого появляется запах тухлой рыбы (данный симптом не характерен для кандидозного кольпита).
- Слабые боли в животе, которые усиливаются во время мочеиспускания. Их вызывает раздражение воспаленных влагалищных стенок веществами, входящими в состав мочи. Также дискомфорт становится более выраженным во время полового акта.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Предварительный диагноз «Кольпит» врач может поставить сразу после выслушивания жалоб пациентки и осмотра на кресле, в ходе которого выявляется сильный воспалительный процесс. Сложность состоит лишь в том, что нужно не только определить заболевание, но и понять его причину. Очень часто кольпит сопутствует другим гинекологическим болезням, является следствием нарушений в работе определенных систем и органов.
Сбор информации при подозрении на кольпит предполагает проведение следующих процедур:
-
;
- стандартный гинекологический осмотр с помощью зеркал; (осмотр влагалища с помощью микроскопа);
- ректальный осмотр (пальцевой/визуальный осмотр прямой кишки на наличие фистул);
- амиотест (направлен на определение специфического запаха);
- бактериологический и цитологический анализы;
- анализ крови (общий, биохимический, на гормоны);
- анализ мочи.
Перед гинекологом стоят задачи:
- определить точные границы возникшего воспалительного процесса;
- исключить наличие воспаления в матке, ее придатках и шейке;
- выявить возбудителя (если речь об инфекционном кольпите);
- провести анализ дисбактериоза;
- проверить уровень эстрогенов в крови;
- определить, к каким антибиотикам устойчивы микробы;
- проверить, нет ли структурных изменений в слизистой оболочке влагалища,
- обнаружить хронические заболевания, которые могут влиять на протекание кольпита.
Лечение кольпита
Лечение кольпита обязательно должно быть комплексным — включать местную и общую терапию. Оно предусматривает устранение симптомов воспалительного процесса и борьбу с инфекцией, спровоцировавшей его. Максимум внимания врачи уделяют повышению защитных свойств организма.
К основным принципам лечения кольпита относятся:
- этиотропная терапия;
- восстановление микрофлоры влагалища;
- лечение полового партнера;
- повышение иммунитета;
- физиопроцедуры;
- лечение имеющихся сопутствующих заболеваний.
Этиотропная терапия
Этиотропная терапия при кольпите направлена на устранение основной причины болезни. Она предусматривает использование противовирусных, антибактериальных и противомикробных лекарственных средств. Неспецифические кольпиты лечат с помощью комбинированных препаратов широкого спектра действия, ликвидирующих грибковую/бактериальную инфекцию. Влагалище спринцуют антисептиками (хлоргексидин, фурацилин), внутрь вставляют тампоны с облепиховым маслом, галаскорбином. Дополнительно принимают таблетки «Далацин», «Бетадин», «Метронидазол», «Клотримазол», «Дифлюкан» или «Тержинан».
Особенности лечения специфического кольпита зависят от возбудителя:
- кандидозную форму лечат противогрибковыми препаратами;
- бактериальную — антибиотиками (необходимо проведение предварительного исследования для определение чувствительности выявленных микробов к антибиотикам);
- трихомонадную — «Метранидозолом» (если диагностирован трихомонадный кольпит при беременности, лечение «Метранидозолом» в первом триместре не проводится).
Также для устранения симптомов кольпита могут применяться свечи («Нистатин»), крем «Кетоконазол», таблетки «Ампициллин» и «Тетрациклин», вагинальные таблетки «Метронидазол».
Восстановление микрофлоры влагалища
Восстановить микрофлору влагалища после применения противогрибковых и антибактериальных препаратов помогают эубиотики. Это молочнокислые бактерии, способные населить влагалищную оболочку и восстановить, таким образом, их кислотность. Их прием препятствует размножению болезнетворных микроорганизмов.
Хорошо зарекомендовали себя препараты для лечения кольпита: «Вагилак», «Лактобактерин», «Биовестин», «Бифидумбактерин».
Лечение полового партнера
Если кольпит вызван инфекцией, передающейся половым путем, необходимо одновременное лечение обоих половых партнеров. Это делается для того, чтобы исключить повторное заражение и рецидив. На время лечения следует оказаться от занятий сексом. Интимные отношения допускаются только после сдачи контрольного анализа, взятого и у мужчины, и у женщины.
Повышение иммунитета
Чтобы повысить сопротивляемость организма к болезнетворным микроорганизмам и ускорить процесс восстановления, пациентке назначаются:
- гелиотерапия (солнцелечение);
- витаминно-минеральный комплекс;
- талассотерапия;
- лазерное облучение крови.
Физиопроцедуры при кольпите у женщин
Физиопроцедуры рекомендованы не всем женщинам, у которых диагностирован кольпит. Обычно они применяются в случае хронизации заболевания. С помощью физиотерапии купируется зуд, стимулируется локальный иммунитет, устраняется воспаление, уменьшается грибковая/бактериальная интоксикация.
Пациентке могут быть назначены:
- электрофорез цинка;
- ультрафиолетовое коротковолновое облучение;
- полуванны с перманганатом калия;
- низкочастотная УВЧ-терапия.
Лечение имеющихся сопутствующих заболеваний
Чтобы лечение кольпита было успешным, нужно устранить сопутствующие заболевания. Так, при гипофункции яичников проводится коррекция их деятельности. Если у женщины есть серьезные хронические болезни (щитовидки, сахарный диабет), добиваются стойкой ремиссии.
Лечение кольпита при беременности
Лечение кольпита у беременных женщин основывается на определении вида возбудителя и подборе безопасных и эффективных лекарственных препаратов. Сложность терапии состоит в невозможности использования многих препаратов.
Тактика лечения кольпита у беременных:
- исключение из рациона жирной, острой и жареной пищи;
- отказ от половой жизни на время лечения;
- антибиотикотерапия («Джозамицин», «Эритромицин», «Ровамицин» — лекарства подбираются гинекологом);
- противогрибковая терапия (если кольпит кандидозный) в виде мазей и свечей («Нистатин», «Клотримазол», «Лимафуцин»).
Диета при кольпите
Соблюдение диеты при кольпите дает возможность укрепить иммунитет и форсировать процесс восстановления поврежденной слизистой оболочки. Во время лечения женщине следует употреблять:
- продукты питания, в состав которых входят полиненасыщенные кислоты (тунец, треска, креветки);
- кисломолочные продукты;
- овощи, зерновые, фрукты.
От тяжелой пищи (жирной, жареной) и алкоголя нужно отказаться. Они препятствуют нормальной работе печени, способствуют обострению хронических болезней, что в итоге приводит к торможению восстановительного процесса в слизистой влагалища.
Опасность
Если лечение назначено грамотно, угрозы состоянию здоровья женщины нет. Но самолечение, как и полное игнорирование симптомов недуга, может вызвать воспаление маточных труб, матки, шейки матки, яичников. Это негативно влияет на репродуктивное здоровье, приводит к привычному невынашиванию или бесплодию.
О наличии опасных осложнений кольпита говорят:
- сбои менструального цикла;
- аменорея;
- трудности, связанные с зачатием ребенка;
- сильные боли внизу живота;
- влагалищные кровотечения.
Группа риска
Наиболее часто кольпиту подвержены женщины:
- страдающие от гипотиреоза, сахарного диабета;
- климактерического возраста;
- являющиеся носительницами ВИЧ-инфекции;
- перенесшие овариоэктомию (хирургическое удаление яичников);
- со сниженным иммунитетом;
- прошедшие лучевую терапию тазовой области.
Профилактика
Вакцин, позволяющих избежать развития кольпита, не существует. Чтобы снизить риск заражения, нужно:
- раз в год проходить гинеколога (во время стандартного осмотра на гинекологическом кресле врач может без труда выявить первые симптомы воспалительного процесса и сразу назначить эффективную терапию);
- строго соблюдать правила личной гигиены (подмывать наружные половые органы дважды в день теплой водой с мылом или средством для интимной гигиены в направлении спереди назад);
- укреплять иммунитет, хорошо питаться, принимать витамины и минералы;
- не заниматься самолечением с использованием антибиотиков;
- иметь одного постоянного полового партнера.
При первых симптомах кольпита нужно незамедлительно записаться на прием к гинекологу. Болезнь, выявленная на ранней стадии, гораздо лучше поддается терапии. Если не посетить врача вовремя, кольпит может перейти в хроническую форму или вызвать осложнения (абсцесс, фистула). Также пущенная на самотек инфекция способна распространиться на полость матки, привести к бесплодию.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.


