Невралгия тройничного нерва (лицевая, или тригеминальная невралгия, болевой тик, болезнь Фозерджилла, tic douloureux)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия тройничного нерва: причины появления, симптомы, диагностика и способы лечения.
Определение
Невралгия тройничного нерва является одной из самых распространенных лицевых болей и относится к числу наиболее устойчивых болевых синдромов в клинической неврологии. Тройничный нерв – это самый крупный из 12 черепных нервов. Он относится к нервам смешанного типа и включает очень чувствительные волокна.
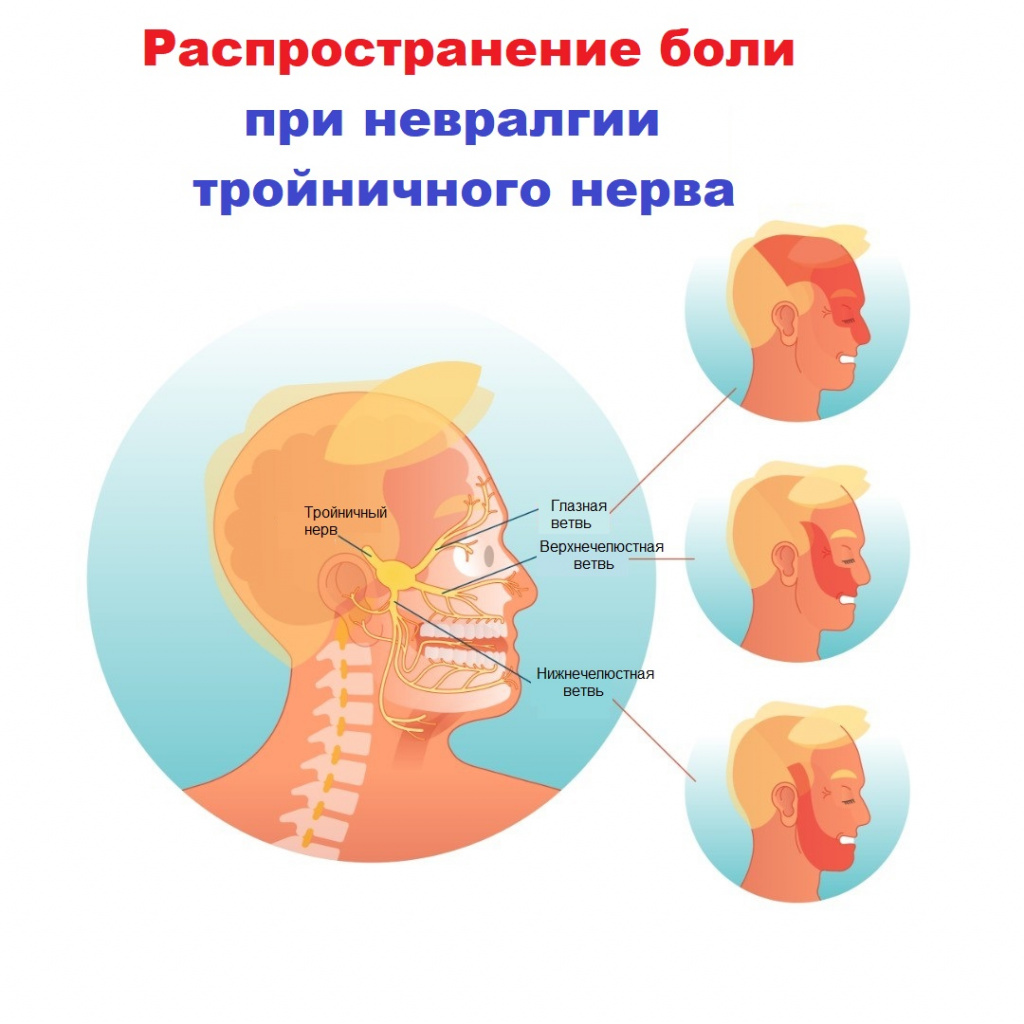
Свое название нерв получил из-за наличия в нем трех ветвей:
- глазная ветвь обеспечивает чувствительность лба и глаз;
- верхнечелюстная ветвь обеспечивает чувствительность щек, верхней челюсти, верхней губы и неба;
- нижнечелюстная ветвь обеспечивает чувствительность нижней челюсти, нижней губы и обеспечивает движение мышц, участвующих в жевании и глотании.
Воспаление тройничного нерва – серьезное хроническое заболевание, протекающее с ремиссиями и обострениями, характеризующееся приступами чрезвычайно интенсивной, стреляющей боли в области лица.
Тригеминальная невралгия гораздо труднее поддается лечению, чем многие другие типы хронической боли и приводит к временной или постоянной нетрудоспособности, что делает ее значимой экономической и социальной проблемой.
Причины появления невралгии тройничного нерва
К факторам, наиболее часто провоцирующим развитие заболевания, относятся:
- ущемление тройничного нерва (травмы височно-нижнечелюстного сустава, врожденные аномалии развития костных структур черепа, опухоли головного мозга и лицевой области, патологические расширения сосудов и т.д.);
- вирусное поражение нерва (герпетическая инфекция, полиомиелит, аденовирусы, эпидемический паротит, туберкулез легких и др.);
- хронический кариес, отит, синусит и другие воспалительные заболевания лицевой области;
- воспаления, возникшие при лечении, удалении зубов или иных хирургических вмешательствах в области лица и ротовой полости, реакция на стоматологическую анестезию, зубной флюс;
- сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Классификация невралгии тройничного нерва
Согласно Международной классификации головных болей (3-е издание), предложенной Международным обществом головной боли (2013), тригеминальная невралгия подразделяется:
- на классическую (идиопатическую, первичную), вызванную компрессией тригеминального корешка извилистыми или патологически измененными сосудами, без признаков явного неврологического дефицита;
- симптоматическую (вторичную), вызванную доказанным структурным повреждением тройничного нерва (новообразованием, инфекцией, демиелинизирующей патологией, костными изменениями), отличным от сосудистой компрессии.
Характерный признак невралгии тройничного нерва — приступ кратковременной, острой, резкой, интенсивной боли, напоминающей удар электрическим током. Боль обычно проявляется в одной половине лица и носит циклический характер. Периоды ремиссии могут длиться от нескольких часов до нескольких месяцев. При нетипичном или запущенном течении заболевания болевые ощущения носят практически постоянный характер. При этом продолжительность приступов увеличивается, а период ремиссии — сокращается.
Боли в области лица (губ, глаз, носа, верхней и нижней челюсти, десен, языка) могут возникать спонтанно или быть спровоцированы мимикой, чисткой зубов, прикосновением к определенным участкам лица (триггерным точкам). Их частота варьирует от единичных случаев до десятков и даже сотен в день. В период обострения (чаще в холодное время года) приступы учащаются. В течение всей ремиссии больные живут в страхе, опасаясь обострения заболевания, закрывают голову даже летом, не прикасаются к больной половине лица, не чистят зубы, не жуют на стороне поражения.
К типичным признакам болевого синдрома при невралгии тройничного нерва относят:
- характер боли в лице — острый, кратковременный, интенсивный;
- продолжительность приступа — от 10 секунд до 2 минут;
- локализация боли и ее направленность всегда остаются неизменными;
- непроизвольные судороги жевательных и мимических мышц на пике болевых ощущений.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения.
Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль мышц лица.
Диагностика невралгии тройничного нерва
Предварительный диагноз может быть поставлен неврологом на основании жалоб пациента, изучения истории его заболевания и объективного осмотра лица с оценкой его симметричности в состоянии покоя и при попытке улыбнуться.
Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу ветвей нерва в лицевую область.
Для выяснения причины возникновения невралгии тройничного нерва назначают следующие инструментальные исследования:
-
методы нейровизуализации: компьютерная и магнитно-резонансная томография, которые позволяют исключить другие причины боли и выявить васкулярную (сосудистую) компрессию корешка тройничного нерва;
Исследование, позволяющее выявлять различные патологии ЛОР-органов.
Магнитно-резонансная томография шейного отдела позвоночника и головного мозга для постановки диагноза и выбора оптимального варианта лечения.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
К каким врачам обращаться
При появлении симптомов невралгии тройничного нерва необходимо сразу обратиться к врачу-неврологу , поскольку в лечении неврологических патологий крайне важна точная и своевременная диагностика. Однако часто первым врачом, к которому идут за помощью, становится стоматолог. Это связано с тем, что зона распространения боли располагается не только на лице, но и в полости рта.
Невралгия тройничного нерва активно изучается специалистами смежных дисциплин (стоматологами, офтальмологами, оториноларингологами, рефлексотерапевтами, психиатрами). Совместная работа специалистов является условием эффективного лечения данной категории пациентов.
Лечение невралгии тройничного нерва
На начальном этапе заболевания, после стандартного неврологического и общего обследования рекомендуется медикаментозная терапия, физиотерапия, блокады периферических ветвей тройничного нерва и только в случае неэффективности лечения в течение нескольких месяцев показан один из нейрохирургических методов терапии.
Основными направлениями консервативной терапии являются: устранение причины тригеминальной невралгии, если она известна (лечение больных зубов, воспалительных процессов смежных зон и др.), и проведение симптоматического лечения (купирование болевого синдрома).
Назначаются противосудорожные препараты, предотвращающие развитие приступа боли, сосудистые препараты, спазмолитики, успокаивающие средства. Широко применяются физиотерапевтические процедуры (аппликации с парафином, токи Бернара), иглорефлексотерапия. Для избавления от боли или уменьшения ее выраженности хотя бы на короткое время широко применяются выполняют спирт-новокаиновые блокады в точки выхода ветвей тройничного нерва на лице. К сожалению, даже при эффективной блокаде ее хватает лишь на короткое время, и боли возобновляются.
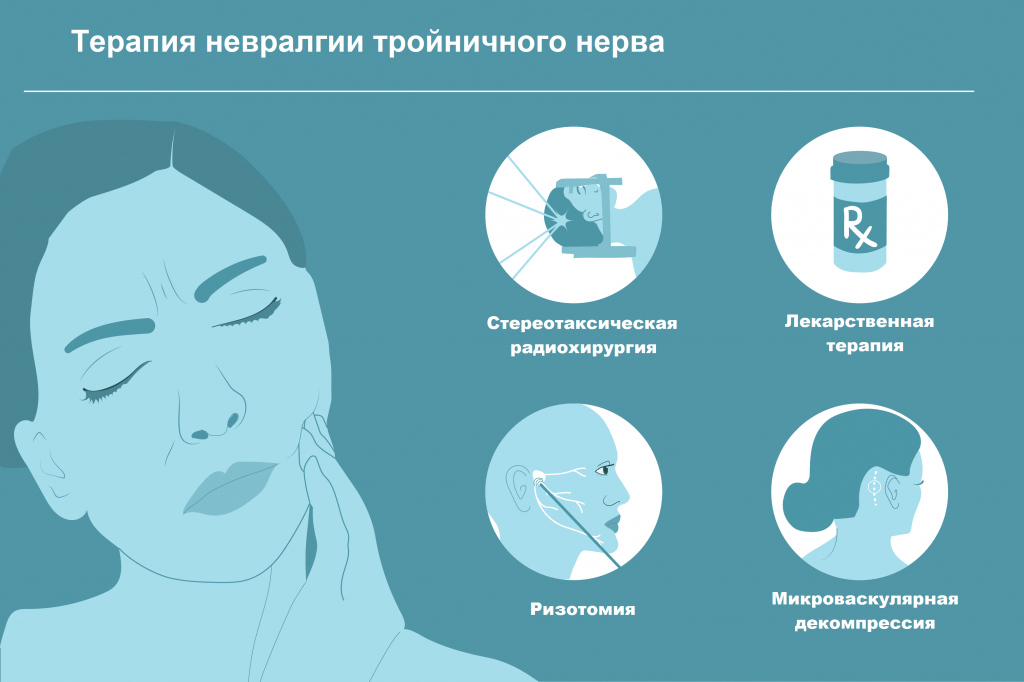
В настоящее время одним из наиболее распространенных методов лечения тригеминальной невралгии является чрескожная радиочастотная деструкция корешков тройничного нерва (ризотомия). Этот метод наиболее эффективен, практически не имеет серьезных осложнений.
Несмотря на разнообразие консервативных методов лечения, основным методом на сегодняшний день остается хирургический. Операция избавляет пациента от боли навсегда или на длительное время. Микроваскулярная декомпрессия заключается в том, что между тройничным нервом и сосудом, вызывающим компрессию, укладывается специальный «протектор», защищающий нерв.
Еще одним современным методом оперативного лечения является стереотаксическая радиохирургия тройничного нерва с помощью «Кибер-Ножа». Суть данного метода заключается в подведении высокой дозы ионизирующего излучения в область выхода ветвей тройничного нерва. Лечение «Кибер-Ножом» проходит безболезненно, не требует общей анестезии и способствует быстрому восстановлению пациента—уже на следующий день он может вернуться к привычному образу жизни.
Осложнения
Ввиду того, что невралгия не влияет на общее состояние организма, многие пациенты откладывают посещение врача и лечение тройничного нерва, пытаясь самостоятельно бороться с болью. Однако продолжительная болезнь может привести к параличу и парезу мышц. Кроме того, она оказывает значительное воздействие на психологические и социальные аспекты жизни.
Пациенты с патологией тройничного нерва пользуются при разжевывании пищи только здоровой половиной рта. Следствием этого становятся образование мышечных уплотнений и потеря чувствительности пораженной половины лица.
Не менее важен тот факт, что обезболивающие препараты при невралгии тройничного нерва дают только непродолжительный эффект. Со временем могут перестать действовать и противосудорожные препараты, поскольку к ним развивается привыкание. Лекарственные средства временно устраняют лишь симптомы невралгии, но не лечат ее причину.
С течением времени симптомы воспаления тройничного нерва могут дать невропатические осложнения и привести к развитию вторичного болевого синдрома в голове. При хронической форме заболевания раздражаются слуховой и лицевой нервы. Без лечения невралгия тройничного нерва может приводить к более серьезным осложнениям:
- дистрофии жевательных мышц;
- снижению чувствительности пораженной области;
- контрактуре и самопроизвольному сокращению лицевых мышц;
- конъюнктивиту.
- Большая Медицинская Энциклопедия, под ред. Петровского Б.В., 3-е издание, т. 16.
- Методические рекомендации по диагностике и лечению невропатической боли. Общество по изучению боли. Под редакцией академика РАМН Яхно Н.Н.
- Клинические рекомендации «Хирургическое лечение хронического нейропатического болевого синдрома». Ассоциация нейрохирургов России. 2015.
- Гусев Е.И. Неврология. Национальное руководство / Гусев Е.И., Коновалов А.Н., Скворцова В.И. и др. – М.:ГЭОТАР-Медив. 2009. 1040с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Невралгия причины, симптомы, методы лечения и профилактики
Невралгия — поражение нервов. Например, воспаление, раздражение, ущемление, которое сопровождается изматывающим болевым синдромом. Болезнь развивается на фоне переохлаждения, нахождения на сквозняке, перенесённой травмы, инфекционного заболевания организма или сильной интоксикации.
Невралгия сопровождается приступами острой боли. Они развиваются внезапно или после воздействия раздражителя. Например, болевой прострел может запустить чистка зубов, прикосновение к области иннервации поражённого нерва, разговор или пережевывание пищи.
Симптомы невралгии
Основной признак болезни — сильнейшая боль, которая развивается внезапно, как прострел. Она пронизывает поражённый участок, сопровождается сильным жжением. Локализация болевых ощущений зависит от поражённого нерва:
- при невралгии тройничного нерва пациента беспокоит сильный зуд носа и лица, который сменяется приступом боли, охватывающей лицо
- при поражении межрёберного нерва болевые ощущения проходят между ребрами, опоясывают туловище и усиливаются при чихании, кашле и даже во время дыхания
- если поражённым оказался наружный кожный нерва бедра, развивется сильная боль в наружной поверхности бедра, поражённый участок зудит и жжет
- для воспаления или ущемления языкоглоточного нерва характерны приступы боли в глотке с иннервацией в ухо и нижнюю челюсть
Статью проверил
Информация актуальна на 2021 год
Содержание статьи
Причины
Невралгия может развиться на фоне любых поражений нервов: воспалений, защемлений, инфекций. К основным причинам развития болезни относят:
- растяжения и разрывы нерва вследствие перенесённых травм при ударах, падениях, автомобильных авариях
- переохлаждение и длительное нахождение на сквозняке
- болезни опорно-двигательного аппарата, в том числе межпозвоночные грыжи, грудной спондилез, остеохондроз и другие, при которых поражённые участки позвоночника приводят к раздражению нерва
- дисфункция суставов при артрозе
- нарушения осанки, искривления позвоночника, деформация грудной клетки, нарушения прикуса
- доброкачественные и злокачественные новообразования, которые прорастают из нервов или недалеко от них и приводят к их сдавлению
- воспаления и инфекционные заболевания. Например, кариес, герпес и другие
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Невралгия — это обиходный термин. Сейчас от него отходят и чаще применяют термин «нейропатия» — то есть страдание нерва. Имеется в виду нерв как структурная единица периферической нервной системы. То есть той системы, которая находится удаленно от центра управления головного мозга или, если говорить о черепных нервах, анатомически близко к нему, но как отдельная структура.
Разновидности
Невралгию классифицируют в зависимости от того, какой нерв поражён:
Невралгия языкоглоточного нерва. Встречается очень редко, развивается из-за атеросклероза, заболеваний ЛОР-органов, острых и хронических интоксикаций. В большинстве случаев носит идиопатическое происхождение, то есть достоверно установить причины ее развития не удается. Сопровождается сильнейшей болью, которая возникает в корне языка и распространяется на мягкое небо, глотку, миндалины, ухо.
Невралгия затылочного нерва. Развивается из-за раздражения и сдавления волокон затылочного нерва из-за травм, опухолевых процессов, переохлаждения или по идиопатическим причинам. Проявляется нестерпимой пульсирующей болью в голове, которая многократно усиливается при малейших движениях головой, доставляет мучения при кашле и чихании и может провоцировать рвоту.
Невралгия тройничного нерва. Этот вид поражения провоцируют травмы лица, воспалительные процессы в пазухах носа, заболевания ротовой полости и неправильный прикус. Для невралгии тройничного нерва характерна приступообразная простреливающая боль в лице, которую может спровоцировать прикосновение, разговор, принятие пищи или чистка зубов.
Межрёберная невралгия. Характерна для остеохондроза грудного отдела позвоночника, реже сопровождает перенесённые травмы, онкологические новообразования, сильные переохлаждения и интоксикации. Дает о себе знать опоясывающей болью в области спины и между ребрами, из-за которой пациент не может согнуться и повернуть туловище — ему приходится удерживать вынужденное положение.
Невралгия седалищного нерва. Воспалительный процесс в седалищном нерве, который начинается от нервных корешков поясничного отдела спинного мозга и проходит через область ягодиц по задней поверхности ноги. Развивается из-за грыж межпозвоночных дисков, опухолей, болезней и инфекций позвоночника. Проявляется болью в задней поверхности бедра и голени, снижением чувствительности и двигательной активности конечности.
Диагностика
Диагностикой невралгии занимается врач-невролог. Специалист записывает жалобы пациента, проводит осмотр и ощупывает пациента, чтобы определить триггерные точки. По локации и характеру болевых ощущений врач исключает заболевания со схожей симптоматикой. Например, ишемическую болезнь сердца, стенокардию, болезни органов пищеварительной системы. При необходимости уточнить диагноз рекомендуют пройти рентгенографию, магнитно-резонансную или компьютерную томографию.
Невралгия
Невралгия – неприятное состояние, которое проявляется в виде болей в той или иной части тела, зачастую весьма сильных, имеющих, как правило, колющий, жгучий характер. Связано оно с патологическим процессом в определенном нерве. Собственно, если перевести этот термин на русский язык, то окажется, что он состоит из двух слов: «нерв» и «боль». Болевые ощущения при невралгии могут иметь разные причины.


Какие бывают виды невралгии?
Существуют две основные классификации данного состояния:
- в зависимости от причины.
- в зависимости от того, какой нерв поражен.
В зависимости от причины выделяют первичную и вторичную невралгию.
Первичная — является самостоятельным заболеванием. Её еще называют идиопатической и эссенциальной. Сопутствующих заболеваний, которые могли привести к повреждению нерва, нет.
Вторичная — возникает как симптом другой болезни. Её другое название — симптоматическая. Отдельно выделяют постгерпетическую невралгию, которая является осложнением опоясывающего лишая.
В зависимости от того, какой нерв поражен, выделяется невралгия:
- тройничного нерва;
- языкоглоточного нерва;
- крылонебного узла; межреберная;
- реберно-ключичная;
- наружного кожного нерва бедра;
- затылочная.
Чаще всего болевые ощущения возникают в области шеи, лица.
Лечение невралгии
Как лечить невралгию? Существует два основных подхода, всё зависит от того, удастся ли обнаружить причину заболевания. Если она выявлена, то лечение будет направлено на её устранение, если нет – на борьбу с болью.
В зависимости от ситуации, врач может назначить:
- Обезболивающие препараты. Например, ибупрофен или аспирин.
- Антидепрессанты. Обычно это нортриптилин или амитриптилин.
- Наркотические препараты. Их прописывают при очень сильных болях, когда их не удается снять обычными обезболивающими.
- Средства с капсаицином. Обладают раздражающим действием, за счет чего помогают справиться с болью.
- Блокаду нерва. В область поврежденных нервных волокон вводят раствор анестетика – он блокирует передачу болевых импульсов.
- Физиотерапию.
В некоторых случаях лечение невралгии спины, грудной клетки, лица, руки или ноги требует хирургического вмешательства, если нерв сдавлен сосудом, связками, костью, опухолью. Во время операции хирург устраняет сдавление.
Если невралгия вызвана сахарным диабетом, одна из основных лечебных мер – контроль уровня сахара в крови.
Получить заочную консультацию врача
Как следует из названия заболевания (в переводе с греческого языка «альгос» означает «боль»), основным симптомом невралгии являются болевые приступы:
- Зачастую они довольно сильные. Характер боли – жгучая, колющая.
- Чаще всего боль возникает в виде периодических приступов. Но иногда она бывает постоянной, проходит только после приема обезболивающих препаратов.
- Часто болевым ощущениям сопутствуют вегетативные проявления: покраснение кожи в области пораженного нерва, слезотечение.
- У некоторых больных возникает болевой тик: боль приводит к локальным судорогам мышц в месте поражения.
Локализация симптомов соответствует области иннервации пораженного нерва. Чаще всего они возникают в области лица, шеи.
Как врач-невролог выявляет симптомы невралгии у взрослых?
Прием у невролога начнется с того, что вам придется ответить на некоторые вопросы:
- Как давно вас стали беспокоить боли?
- Опишите болевые ощущения. Какие они? Колющие, жгучие, ноющие, тянущие?
- Какими хроническими заболеваниями вы страдаете? Какие болезни вы перенесли недавно?
- Какие лекарственные препараты вы принимаете?
Затем будет проведен неврологический осмотр. Врач не только оценит локализацию боли, но и чувствительность кожи, силу и тонус мышц, рефлексы. Это нужно для того, чтобы выявить или исключить неврологические заболевания, которые могли стать причиной признаков невралгии. Если боли локализуются в области лица, вас могут направить на осмотр к стоматологу. Причиной возникновения симптомов мог стать зубной абсцесс – заболевание, способное приводить к серьезным осложнениям.
Какие исследования нужно пройти, если появились признаки невралгии?
Объем обследования зависит от того, какую симптоматику врач обнаружит во время осмотра. Чаще всего невролог назначает следующие исследования и анализы:
- Анализ крови на уровень сахара. Назначается, если есть подозрение, что заболевание вызвано сахарным диабетом.
- Магнитно-резонансная томография. Помогает обнаружить в головном мозге очаги поражения при рассеянном склерозе.
- Электронейромиография. Исследование, во время которого при помощи специальных электродов, подключенных к прибору, оценивают проведение электрических импульсов в нервах и реакцию на них со стороны мышц. Помогает выявить повреждения нервных волокон, их местоположение.
Лечение симптомов невралгии у взрослых
В случае, если причину заболевания обнаружить не удалось, лечение будет симптоматическим, то есть направленным на борьбу с основным симптомом – болью. Обычно назначают нестероидные противовоспалительные средства, например, ибупрофен.
Если это не помогает, проводят блокаду поврежденного нерва: в том месте, где он проходит, вводят раствор анестетика. В тяжелых случаях, если с болевыми ощущениями не удается справиться другими способами, применяют наркотические обезболивающие средства.
Мы вам перезвоним
Невралгия – состояние, вызванное повреждением нерва, которое может происходить по разным причинам. Нервные волокна в организме человека окружены миелином – особой оболочкой, состоящей из жиров. Её можно сравнить с изоляцией электрического провода, с одной лишь оговоркой: в отличие от обычной изоляции, миелиновая оболочка важна для нормальной передачи нервных импульсов. Повреждение или износ миелина могут приводить к неврологическим расстройствам.
Иногда причину невралгии установить не удается. В этом случае её называют первичной, или эссенциальной. Вторичная невралгия – всегда симптом какого-либо другого заболевания.
Основные причины невралгии
Чаще всего к данному заболеванию приводят следующие причины:
- Сдавление нерва. Нервные волокна могут быть сдавлены сосудом, связками, костью, опухолью. Например, сдавление сосудом часто приводит к поражению тройничного нерва.
- Сахарный диабет. Повышенный уровень сахара в крови приводит к повреждению миелиновых волокон. Поэтому невралгия может возникать в качестве осложнения у диабетиков.
- Инфекционные заболевания. Постгерпетическая невралгия – осложнение опоясывающего лишая – заболевания, которое вызывает вирус ветряной оспы. Другие инфекции, которые могут приводить к повреждению нерва: сифилис, ВИЧ, болезнь Лайма. . Это демиелинизирующее заболевание, предположительно аутоиммунной природы, при котором происходит разрушение миелина. Оно проявляется разными симптомами, в том числе невралгией в области лица.
Более редкие причины невралгии
В некоторых случаях заболевание может быть вызвано следующими причинами:
- Порфирия – редкое наследственное заболевание, которое проявляется расстройствами со стороны кожи, крови, пищеварительной и нервной системы.
- Хронические заболевания почек.
- Прием некоторых лекарственных препаратов, таких как паклитаксел, цисплатин, винкристин.
- Отравления различными химическими веществами.
- Травмы.
Как лечение будет зависеть от причины болезни?
Если причина невралгии известна, основное лечение будет направлено на неё. Например, при сахарном диабете нужно эффективно держать под контролем уровень сахара в крови, чтобы предотвратить дальнейшее повреждение нерва. Если нервные волокна передавлены, осуществляется хирургическое вмешательство – хирург освобождает их, устраняет сдавление.
Если же установить, почему возникло заболевание, не получается, остается только симптоматическая терапия – врач назначает препараты, которые помогают уменьшить боль. Иногда приходится прибегать к наркотическим обезболивающим препаратам, блокадам – когда в область пораженного нерва вводят раствор анестетика.
Не занимайтесь самодиагностикой и самолечением – это может привести к негативным последствиям. Обратитесь к врачу. Администраторы нашего отделение неврологии Международной клиники Медика24 примут ваш звонок и запишут на прием в любое время суток, в любой день недели.
Невралгия тройничного нерва у детей: диагностика и лечение

Тройничный нерв представляет собой один из 12 нервов, которые отходят от головного мозга.
Разделяясь далее на ветви, тройничный нерв обеспечивает связь с центральной нервной системой верхнюю, среднюю, нижнюю зоны лица и полость рта. В практике врачей-неврологов сети медицинских центров “Целитель” в Каспийске, Махачкале, как и в других городах, это заболевание чаще встречается среди женской половины населения, в возрасте от 50 лет и выше. Невралгия тройничного нерва у детей встречается хоть и реже, но тем не менее проблема остаётся актуальной и требующей внимания со стороны родителей, т. к. ребёнок не всегда способен адекватно описать свои ощущения.
Что такое невралгия?
Специалисты-неврологи диагностируют невралгию тройничного нерва (тригеминальная невралгия), основным признаком которого является выраженная острая, приступообразная боль в области соединения с ЦНС (иннервации), например, в области щеки или челюсти. Сами по себе приступы могут быть небольшой продолжительности, но с большой частотой повторов. В некоторых случаях перед приступами возникает чувство покалывания или онемения в лицевой области.
Отмечают следующие два вида патологии:
- Типичная. При которой сильный приступ жгучей боли возникает неожиданно и очень быстро исчезает.
- Атипичная, когда боль носит ноющий характер, причиняя больному страдания на протяжении длительного периода времени.
Оба вида заболевания несут немало мучений больному ребёнку и взрослому. Приступ боли может спровоцировать любое, даже незначительное раздражение зоны прохождения воспалённого нерва, к примеру, бритьё, разжёвывание пищи или приём жидкости, произношение слов, обычная улыбка, плач и даже просто лёгкое поглаживание лица.
Причины невралгии
В настоящее время конкретно не установлены причины, из-за которых развивается тригеминальная невралгия у детей и взрослых. Однако можно выделить факторы риска и патологии, которые могут привести к болезни. В их число входят:
- сдавление нерва в месте его выхода из головного мозга;
- переохлаждение;
- повреждения нерва в результате травмы или хирургического вмешательства;
- хронические инфекции лицевой части (кариес, гайморит, фронтит, синусит);
- болезни обмена веществ (подагрический артрит, диабет);
- патологии эндокринной системы;
- расстройства психики;
- атеросклероз;
- опухолевые образования в головном мозге;
- инфекционные болезни (сифилис, герпес, туберкулёз);
- аллергии;
- глистная инвазия
- сердечно-сосудистые заболевания и др.
Приступы провоцирует любое раздражение зоны иннервации тройничного нерва: умывание, бритье, использование косметики, пережевывание пищи, разговоры и, к сожалению, многое другое.
Последствия невралгии тройничного нерва и методы диагностики
Среди осложнённых последствий невралгии, при непринятии своевременных или адекватных мер лечения, неврологи называют следующие патологии:
- парез лицевого нерва;
- снижение слуха;
- паралич мышц лица;
- хронические боли;
- нарушения нервной системы;
- потеря симметричности лица.
Для диагностирования невралгии больному ребёнку нужно в первую очередь пройти консультацию врача-невропатолога детской поликлиники. После чего лечащий врач определит необходимость прохождения дальнейших обследований, в число которых входят:
- рентгенография черепа и зубов;
- магнитно-резонансная терапия (МРТ);
- электромиография;
- лабораторный анализ крови.
В некоторых случаях может понадобиться дополнительная консультация узких специалистов – офтальмолога, стоматолога, оториноларинголога или педиатра.
Лечение невралгии тройничного нерва
При своевременно начатом лечении прогноз, как правило, положительный. Основная методика лечения невралгии у детей в Каспийске и Махачкале включает в себя медикаментозную терапию, физиотерапевтические процедуры, оперативное вмешательство. В ходе медикаментозного лечения назначаются лекарства противосудорожного действия, нестероидные противовоспалительные препараты, анальгетики, а также средства для снижения мышечного напряжения. В ходе физиотерапии в наших клиниках “Целитель” в Каспийске и Махачкале эффективно проводятся процедуры иглотерапии, магнитотерапии, лечения лазером и ультразвуком, а также электрофорез с назначенными врачом лекарственными препаратами.
Необходимость в хирургическом лечении ребёнка может возникнуть, когда необходимо устранить причину сдавливания нерва и другими способами достичь нужного результата невозможно. В настоящее время широко распространены малоинвазивные операции типа радиохирургии. Конкретный вид оперативного вмешательства зависит от особенностей течения заболевания. Но главное, что надо знать – чем раньше будет проведена операция, тем большего эффекта можно достичь.
Мусаева Раисат Магомедкадиевна, детский врач-невролог в Каспийске.
Работает в поликлинике “Целитель-Каспийск” по адресу: ул. Орджоникидзе, 6а.
График работы: пн, вт, чт, пт, сб – с 13.00 до 15.00.
Телефон для записи на приём в Каспийске: +7 (928) 800-07-82.
Межреберная невралгия – симптомы и лечение
Что такое межреберная невралгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., невролога со стажем в 32 года.
Над статьей доктора Кричевцов В. Л. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Межреберная невралгия (МРН) — совокупность болевых симптомов, возникающая в результате повреждения межреберных нервов.
Межреберный нерв составляют вегетативные, чувствительные, двигательные волокна. Травматические, компрессионные, воспалительные воздействия оказывают на межреберный нерв раздражающее влияние, в итоге происходит болевой рефлекторный ответ по ходу межреберных промежутков. [1]
Сегодня в научной среде выделяется целый ряд причин межреберной невралгии:
- защемление нервов;
- травматическая или ятрогенная нейрома;
- постоянное раздражение нервов или опоясывающий лишай;
- дегенеративно-дистрофические заболевания позвоночника (остеохондроз, грыжи дисков, протрузии дисков, спондилолистез, травмы, остеопороз с коллапсом позвонков, артрит реберного сустава); [2]
- деформации позвоночника (сколиоз);
- локальное переохлаждение межреберных мышц или нервов;
- рассеянный склероз;
- опухоли;
- врожденные пороки развития, наследственные заболевания;
- токсические поражения;
- хронические воспаления легких, плевриты;
- ВИЧ-инфекция;
- тораколюмбарные периневральные кисты.
Существует и межреберная невралгия посттравматического характера, возникающая вследствие:
б) физической активности;
в) длительного, сильного кашля;
г) хирургических операций, которые фиксируют пациента в определенных положениях в течение длительных периодов времени;
е) травм грудной клетки и спины.
В некоторых случаях МРН возникает в результате медицинских манипуляций. Сообщается о случаях межреберной невралгии, возникающей как осложнение внутренностной радиочастотной абляции (RFA), из-за нарушения целостности изолирующей оболочки иглы RFA. [11]
Боль при МРН является результатом повреждения или воспаления межреберных нервов и локализуется в одном или нескольких местах межреберного пространства. Хотя зачастую заболевание возникает после торакотомии, сообщалось о межреберной невралгии у пациентов после грудной и абдоминальной хирургии, травм и инфекций. МРН из-за хирургического повреждения межреберного нерва традиционно трудно поддается лечению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы межреберной невралгии
Основной симптом МРН описывается больными как «прострел, электрический ток» по ходу нерва, затем возникает боль в грудной клетке (торакалгия). Как правило, распространяясь между ребрами, от позвоночника к грудине, боль сначала не такая интенсивная, однако может усиливаться, принимая нестерпимый характер; отдает в лопатку, сердце, область эпигастрия. Болевые припадки могут длиться от нескольких секунд до двух-трех минут, появляясь вследствие неловкого движения, вздоха, кашля или смеха.
Если по ходу нерва возникает гиперемия, бледность кожи или гипергидроз, парестезии, значит поражены вегетативные волокна, входящие в состав нерва. Описанная симптоматика нередко сопровождается паническими атаками.
Герпетическая инфекция при МРН провоцирует кожные высыпания, которые возникают на второй-четвертый день, локализуясь на коже между ребрами.
Во время пальпации определенных частей тела (в области между ребрами вдоль спинальных дисков и грудной клетки) пациент может почувствовать острую боль. Кроме того, пациенты часто жалуются на боль во время активной ингаляции и выдоха, описывая свои ощущения как «перехватывает дыхание». Присутствует также «отражение» боли, которая обычно локализуется в других частях тела и может возникать под лопаткой, в спине и области паха. Характерной особенностью является также «боль в пояснице». МРН может сопровождаться не только болью и стеснением межреберного пространства, но также непроизвольным сокращением и подергиванием отдельных групп мышц. В области повреждения периферийных нервов кожа может краснеть, бледнеть или утратить чувствительность. Общие симптомы (лихорадка, одышка, потоотделение) при МРН, как правило, отсутствуют. [9]
Патогенез межреберной невралгии
В классическом варианте механизм острой межреберной невралгии связан с активацией болевых рецепторов (периферических ноцицепторов) цитокинами, выделившимися из поврежденной ткани. В результате механического действия костных структур на нерв происходит массивный выброс медиаторов воспаления (цитокинов), которые провоцируют отек и воспалительный процесс в окружающих нерв тканях. Межпозвоночные и межреберные мышцы рефлекторно спазмируются по механизму биологической обратной связи и тем самым усиливают воспаление и боль.
Но при воздействии на нерв токсических веществ, физических факторов, вирусов и бактерий, опухолей, остеобластоме, [4] глиозе спинного мозга, ВИЧ-инфекции, лучевой болезни, плеврита или пневмонии возникают схожие симптомы.
Межреберная невралгия может быть проявлением функционального заболевания нервной системы, истерии, неврастении. В исключительных случаях может возникать как следствие оперативного вмешательства на грудной клетке. [5]
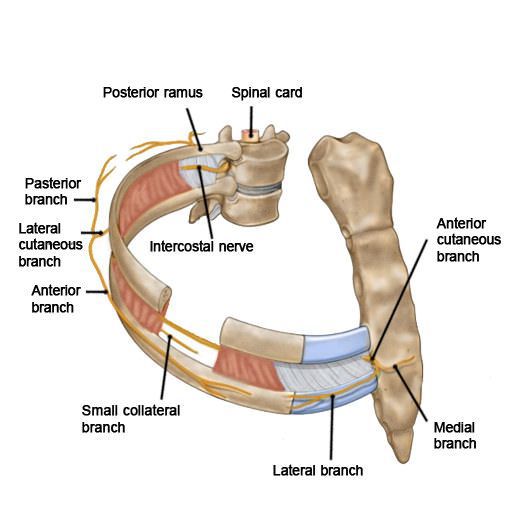
Основные проявления МРН — резкие интенсивные стреляющие боли, часто — жжение. Боль носит постоянный характер и может включать любой из межреберных нервов и нерв 12-го ребра. Болевые ощущения обычно начинаются у задней подмышечной линии и иррадируют вперед в область пораженного межреберья. Это обычно боль костно-мышечного происхождения (например, боль в суставах или перелом ребра). [1] [2] Глубокий вдох или движения грудной клетки усиливают болевые ощущения.
При МРН в грудной клетке ощущается сильная, острая, стреляющая боль, которая излучается спереди назад (или наоборот). Кожа может быть болезненной на ощупь, чувствительна к прикосновениям или наоборот — может иметь пониженную чувствительность.
Классификация и стадии развития межреберной невралгии
Специальной классификации межреберной невралгии не существует, различают отдельные формы в зависимости от причины заболевания, а также первичные и вторичные поражения.
В МКБ – 10 и выглядит как М79.2.
Осложнения межреберной невралгии
Когда говорят об осложнениях межреберной невралгии, как правило, упоминают о наиболее распространенном — постпроцедурной боли в результате интервенционного лечения. Местная боль возникает в течение нескольких дней после почти всех видов процедур. 20% пациентов, которые получали радиочастотную терапию, сообщили, что послепроцедурная боль продолжалось несколько недель. [10]
Основные осложнения межреберной блокады нерва — пневмоторакс и внутрисосудистые инъекции местных анестетиков. Для обнаружения этих осложнений необходим тщательный постпроцедурный мониторинг.
Другие редкие осложнения, связанные сблокадой межреберного нерва:
- инфекции;
- гемоторакс;
- кровохарканье;
- гематомы;
- некроз тканей;
- неврит;
- респираторная недостаточность;
- субарахноидальный блок;
- аллергическая реакция на местные анестетики. [11]
Диагностика межреберной невралгии
Физический осмотр обычно дает минимальные результаты, если только у пациента есть в анамнезе операции на грудной клетке (грудная или подреберная хирургия) или опоясывающий герпес. Предпочтительно проводить осмотр грудного отдела позвоночника с пациентом в сидячем положении и включать осмотр в покое и пальпацию позвонков и паравертебральных структур. Провокация боли путем проведения пассивных поворотов вперед, сгибание, обратное сгибание и боковые сгибания, в частности, могут указывать на то, что боль имеет спинальное происхождение. [9]
Как правило, на осмотре пациент наклоняет туловище в здоровую сторону, уменьшая таким образом давление на пораженный межреберный нерв. Если повреждено несколько нервов, невролог при осмотре может определить зону понижения или выпадения чувствительности определенных участков кожи туловища.
Если боли локализуются в области сердца, проводится дифференциальная диагностика с заболеваниями сердечно-сосудистой системы (например, стенокардией, которая, в отличие от МРН, купируется приемом нитроглицерина). МРН провоцируют движения в грудной клетке и прощупывание межреберных промежутков. Стенокардия характеризуется болевым приступом сжимающего характера, ее провоцирует физическая нагрузка, и она не связана с поворотами туловища, чиханием и т. п. Чтобы исключить ишемическую болезнь сердца, нужно провести ЭКГ и при необходимости направить пациента на консультацию к кардиологу.
Если поражены нижние межреберные нервы, болевой синдром имеет сходства с заболеваниями желудочно-кишечного тракта (гастрит, язва желудка, острый панкреатит). Следует отметить, что при заболеваниях желудка боль обычно носит более длительный и менее интенсивный характер и, как правило, связана с приемом пищи. Панкреатит характеризуется опоясывающими болями двустороннего характера.
Чтобы исключить патологию органов ЖКТ, целесообразно провести дополнительные обследования: анализ панкреатических ферментов в крови, гастроскопия и пр. Если межреберная невралгия возникает как симптом грудного радикулита, то болевые пароксизмы протекают на фоне постоянных тупых болей в спине, уменьшающихся при разгрузке позвоночника в горизонтальном положении.
Для анализа состояния позвоночника проводится рентгенография грудного отдела, при подозрении на межпозвоночную грыжу — МРТ позвоночника.
МРН встречается при некоторых заболеваниях легких (атипичной пневмонии, плеврите, раке легкого).
При диагностике межреберной невралгии следует иметь в виду сирингомиелию, менингорадикулиты, интрадуральные опухоли, а также отраженные боли от внутренних органов – зоны Геда. [2]
Лечение межреберной невралгии
В остром периоде заболевания прежде всего необходимо исключить вирусную этиологию межреберной невралгии, если условия не позволяют выполнить подтверждающие исследования, противогерпетические препараты (ацикловир) следует назначить в профилактических целях.
Для купирования воспалительного процесса и боли назначают:
- глюкокортикоиды (преднизолон);
- нестероидные противовоспалительные средства (вольтарен);
- обезболивающие (прегабалин, карбамазепин);
- успокоительные (реланиум);
- витамины.
При дискогенной причине МРН показана мануальная терапия: новокаиновые блокады; физиотерапевтические процедуры.
Если терапевтическими методами с болью справиться не удалось, проводят хирургическое удаление межреберных нервов. [8]
Сама межреберная невралгия сегодня не вызывает трудностей при лечении. Проблемы случаются при герпетическом процессе, если противовирусная терапия не проводилась. В этом случае формируются поражение рецепторного аппарата кожи и вегетативных ганглиев, что дает каузалгические боли, для снятия которых применяют противосудорожные средства, [7] а в крайних случаях и наркотические.
Если межреберная невралгия не поддается лечению и носит стойкий характер, нужно пересмотреть ее происхождение и дополнительно обследовать пациента относительно наличия межпозвоночных грыж, опухолевых процессов и возможного оперативного вмешательства. [8]
Эпидуральная аналгезия рассматривается как золотой метод борьбы с болью после торакотомии. Криоанальгезия межреберного нерва может также приводить к удовлетворительным анальгетическим эффектам, но, как предполагается, увеличивает частоту хронической боли. [10] Если для межреберной блокады нерва применялись местные анестетики, то могут возникнуть осложнения: пневмоторакс, гемоторакс, кровохарканье, гематома, некроз тканей, респираторная недостаточность, субарахноидальный блок, аллергическая реакция на местные анестетики. [9]
Невралгия: симптомы и лечение
Мучительная боль, которая может длиться от нескольких минут до нескольких часов и не поддающаяся обезболиванию, непосредственно указывает на проявление невралгии. Невралгия — это патологическое состояние, вызванное поражением периферических нервов, которое сопровождается интенсивным болевым синдромом и жжением в области иннервации нервного волокна по его протяженности. Причиной могут стать травмы, защемления на фоне метаболических нарушений, инфекционные патологии, воспалительный процесс, интоксикация и т. п.
При проявлении приступов невралгии стоит неотложно обратиться за медицинской помощью. Так, любые формы расстройств нервной системы поддаются эффективному лечению в подразделениях клиники МЕДИКОМ в Киеве, где опыт специалистов умножается на возможности качественного диагностического оборудования и применение передовых методик.
Классификация
Патологический процесс классифицируют согласно локализации. Выделяют такие виды невралгии:
- Тройничного нерва.
Возникает вследствие травм лица, неправильного прикуса, воспаления пазух носа и патологий ротовой полости. - Языкоглоточного нерва.
Редкая форма заболевания, появляется на фоне интоксикации, атеросклероза, патологий лор-органов. - Затылочного нерва.
Возникает при травмах, переохлаждении, опухолях, по идиопатическим причинам. - Межреберная невралгия.
Обычно развивается при остеохондрозе грудного отдела, реже — на фоне травм, сильного переохлаждения, раковых опухолей, интоксикации. - Седалищного нерва.
Появляется при воспалении, причина появления — инфекции и заболевания позвоночника, новообразования, грыжа межпозвоночного диска. - Постгерпетическая невралгия.
Возникает как осложнение опоясывающего лишая. - Крылонебного узла.
Развивается из-за воспаления пазух в черепе, повреждений лицевых костей, опухолей в этой области, хронической интоксикации. - Тазовая невралгия.
Обычно спровоцирована защемлением нерва при грыже и переломах поясничного отдела, у женщин патология возникает вследствие гинекологических заболеваний. - Плечевого нерва.
Развивается при сдавливании нервного волокна спазмированными сухожилиями, позвонками и мышцами.
В зависимости от причины патологического процесса, выделяют такие виды невралгии:
- Первичная.
Самостоятельная форма, которая появляется без сопутствующих заболеваний, также называется идиопатической. - Вторичная.
Развивается как осложнение других патологий, таких как вирус герпеса, сдавление ткани в узких местах, травмы (второе название — симптоматическая).
По течению невралгия бывает:
- Острая.
Возникает при определенных негативных факторах, лечится хорошо, длится не больше 30 дней. - Хроническая.
Неоднократно возникает в течение года, когда рецидивы провоцируют аномалии развития, хронические соматические патологии, травмы в прошлом; ремиссия и обострения чередуются. - Тяжелая.
Течение является прогредиентным, без ремиссий.
Этиология и патогенез
Причины невралгии разнообразны. Чаще всего патологическое состояние вызывают:
- повреждения, сдавления нерва при аневризме, опухолевых образованиях, защемление связками, тканями;
- негативное воздействие токсинов – алкоголь, работа с тяжелыми металлами, некоторые медицинские препараты;
- спазм мышц, перенапряжение;
- рассеянный склероз;
- патологии внутренних органов;
- операции на нерве;
- дефицит витамина B и пр;
- остеохондроз;
- местное переохлаждение, вследствие которого нарушается снабжение кровью тканей;
- вирусные, инфекционные заболевания, поражающие волокна;
- воспалительные процессы в опорно-двигательном аппарате.
Среди редких факторов поражения нервов выделяют:
- отравление химикатами;
- хронические заболевания почек;
- порфирия — наследственные расстройства нервной и пищеварительной систем, крови, кожи.
Причины патологического процесса отличаются в зависимости от локализации нерва.
Этиология затылочной невралгии:
- подагра;
- опухоли в области шейных позвонков;
- переохлаждение;
- остеохондроз;
- травмы шейного отдела.
Причины возникновения невралгии тройничного нерва:
- рассеянный склероз;
- дефекты сосудов головного мозга, опухоли;
- хроническое инфекционное воспаление в области лица;
- нарушение кровообращения в сосудах.
Этиология межреберной невралгии:
- неудобное положение тела;
- повреждения грудной клетки;
- остеохондроз, лордоз, кифоз;
- переохлаждение;
- длительные физические нагрузки на позвоночник.
Причины повреждения языкоглоточного нерва:
- опухоли гортани, мостомозжечкового узла;
- грипп;
- ангина и т. п.
Причины невралгии седалищного нерва:
- межпозвоночная грыжа;
- травмы позвоночника в области поясницы;
- опухоли, локализованные в местах прохождения нерва;
- перелом таза или бедра;
- сидячая работа;
- период вынашивания ребенка.
Вызвать невралгию могут болезни нерва или нервных сплетений, патологические процессы в прилегающих органах, костях, тканях, травмы, резкое переохлаждение, инфекции, хронические патологии и т. п.
Заболевание развивается в волокнах, где нерв проходит через анатомически узкий канал. В таких местах он легко защемляется или сдавливается окружающими органами, тканями, сухожилиями, мышцами. Чаще всего диагностируют поражение седалищного, тройничного и затылочного нерва, межреберную невралгию.
Без своевременного лечения на фоне постоянных болей ухудшается психоэмоциональное состояние больного. Хронический болевой синдром не позволяет нормально работать и двигаться. Человек ощущает скованность, слабость. Если не предпринимать мер, повреждение нервных волокон может вызвать дыхательную недостаточность или даже остановку дыхания.
Невралгия: симптомы и признаки
Основные симптомы невралгии — внезапный, мощный болевой синдром, чувство жжения, зуд. Локализация боли будет зависеть от местонахождения пораженного нерва:
- При межреберной невралгии болевые ощущения сконцентрированы между ребрами, могут опоясывать туловище. Во время дыхания, смеха, чихания, при кашле и смене положения усиливаются. Наблюдается онемение в месте, где находится нерв. В отличие от инфаркта, боль при неврологических нарушениях острая, длится долго и не снимается нитроглицерином. сопровождается сильной болью лица и носа, которая сменяется зудом. Мышцы лица дергаются, кожа немеет. Болевой синдром не возникает ночью, спровоцировать его может пережевывание пищи, умывание и т. п.
- Повреждение затылочного нерва вызывает острую боль в затылке, в задней части головы, шее, отдающую в глаза.
- При поражении наружного кожного нерва бедра возникает жжение, зуд, болевые ощущения снаружи бедра.
- Ущемление языкоглоточного нерва сопровождается болью в глотке, которая отдает в нижнюю челюсть, ухо. Симптомы невралгии этого типа могут наблюдаться и ночью. Также, больной отмечает боль при глотании, зевании. Меняется вкус, возникает сухость в горле, приступ невралгии провоцирует усложнение речи или глотания.
- При поражении седалищных нервов боль локализуется внизу спины, по задней части голени и бедер, вплоть до стоп. Жжение и болевые ощущения усиливаются в сидячем положении. Также, возможно чувство онемения, слабость в мышцах.
Основные признаки невралгии:
- постоянный болевой синдром;
- судороги;
- непроизвольное дрожание мышц;
- жжение и зуд;
- онемение, “ползание мурашек”, покалывание;
- атрофия мышц;
- кожа в пораженной области припухшая, при прикосновениях ощущается дискомфорт;
- мышечная слабость;
- внезапная колющая, стреляющая боль, которая следует по пути раздраженных нервных волокон.
Болевой синдром возникает в виде приступов, но в некоторых ситуациях носит постоянный характер и снимается на время обезболивающими препаратами.
Невралгия может сопровождаться слезотечением, покраснением кожи, повышенным потоотделением.
Особенности течения невралгии при беременности
При беременности весь организм женщины меняется. Увеличивается масса тела, из-за чего нагрузка на позвоночник и нижние конечности становится сильнее, возникают отеки, ущемляются нервы. Обычно заболевание диагностируют на 2–3 триместре.
Врачи выделяют несколько основных факторов, вызывающих невралгию у беременных:
- вредные привычки;
- переохлаждение;
- чрезмерные физические нагрузки;
- снижение иммунитета;
- несвоевременное лечение вирусных, инфекционных патологий;
- частые эмоциональные переживания, стрессы.
Заболевание проявляется по-разному. Среди основных симптомов невралгии стоит выделить:
- хроническая усталость;
- повышенная потливость;
- онемение конечностей или пальцев;
- судороги мышц;
- сильная, внезапная боль в области воспаленного нерва.
При межреберной невралгии возникает боль в грудине при чихании, кашле, напряжении этого отдела, смехе. Заболевание можно спутать с сердечным приступом, поэтому при возникновении неприятных симптомов необходима консультация врача-кардиолога.
Если поражен седалищный нерв или волокна в области поясницы, болевой синдром локализуется в спине и отдает на ногу. При защемлении тройничных нервов, боль возникает во время пережевывания пищи, разговора. Жевательные мышцы могут непроизвольно сокращаться, дергаться. Чтобы исключить стоматологические проблемы, необходим осмотр у стоматолога.
Обычно после родов неврологические нарушения исчезают самостоятельно. Если патология возникла до беременности, женщина должна постоянно быть под наблюдением лечащего врача. Облегчить неприятные симптомы поможет точечный массаж, сухое тепло (электрогрелка, нагретая соль), прием витамина В. Как лечить невралгию, решает только врач, потому что терапия зависит от многих факторов.
Особенности невралгии у детей
Неврологические нарушения у детей часто возникают в пубертатном периоде, после травм, вирусных или инфекционных заболеваний, вследствие искривления позвоночника. Патология также развивается вследствие кислородного голодания в утробе, негативного воздействия вредных привычек матери, родовых травм и т. п. Боль локализуется с обеих сторон, имеет колющий, стреляющий характер. Активность ребенка снижается, усиливается потоотделение, кожа быстро белеет.
У младенцев отмечается беспокойный сон. При поражении лицевого нерва ребенок сильно плачет и протягивает руки к лицу. Челюстные мышцы сковываются, разжать рот у малыша не получается. Отмечается повышенное потоотделение и слюноотделение, периодические судороги мышц. При отсутствии лечения происходит задержка общего развития и речи, эмоциональная неуравновешенность, гиперактивность, боль может стать хронической и мешать нормальной жизни. Обнаружив у ребенка симптомы неврологических нарушений, родители обязательно должны показать его врачу.
Осложнения и последствия невралгии
Постоянная боль приводит к тревожности, раздражительности, соматическим патологиям в виде артериальной гипертензии и стенокардии. Снижается работоспособность, человек не может нормально жить, развивается стойкая депрессия.
Заболевание провоцирует и другие серьезные осложнения, среди которых:
- скованность, слабость;
- пневмония;
- дыхательная недостаточность и остановка дыхания;
- хронический болевой синдром.
Постоянное ожидание приступа изматывает больного, происходит социальная дезадаптация. Боль нельзя игнорировать, обязательно посетите врача-невролога при возникновении первых симптомов заболевания.
Диагностика невралгии
Первым делом врач собирает анамнез, осматривает пациента. Затем необходимо сдать кровь на анализ для определения уровня сахара, эритроцитов, лейкоцитов, наличия воспалительного процесса.
Инструментальная диагностика невралгии включает:
- рентгенографию позвоночника;
- ЭКГ, ФГДС при болях в грудине;
- МРТ сосудов головного мозга;
- электронейромиографию;
- миелографию;
- КТ.
Также показана дифференциальная диагностика для исключения или подтверждения других патологий со схожей симптоматикой.
Как лечить невралгию?
Терапия комплексная, направлена на устранение причины заболевания и снятие симптоматики.
Медикаментозное лечение включает прием таких препаратов:
- обезболивающие – назначаются анальгетики, нестероидные противовоспалительные средства в виде уколов, мазей, свечей и т. п.;
- витамины группы В при дефиците;
- противосудорожные препараты;
- миорелаксанты при нарушениях тонуса мышц;
- трициклические антидепрессанты.
Местные средства в виде пластырей, мазей и гелей хорошо снимают отек, боль и воспаление, имеют минимум противопоказаний.
Лечебный массаж с применением специальных средств улучшает кровообращение, нормализует мышечный тонус, снимает боль, отек, воспалительный процесс. Массаж при невралгии должен делать только специалист.
Хороший результат показали физиотерапевтические процедуры в комплексе с основным методом лечения. Физиотерапия при невралгии включает:
- Дарсонваль терапию.
Ускоряет регенерацию клеток, восстанавливает их питание. - Электрофорез.
Поставляет в кровь обезболивающие и противовоспалительные средства. - Магнитотерапию.
Снимает отек и боль.
При лечении невралгии также применяют иглоукалывание, пиявки, компрессы с лечебными отварами, мазями, настойками, мануальная терапия и т. п. Как лечить невралгию, решает только врач после тщательной диагностики.
Операции при невралгии
Хирургическое лечение невралгии применяется при сдавливании корешка, опухолях, анатомических дефектах.
Метод оперативного вмешательства подбирается индивидуально. При поражении тройничного нерва проводят:
- расширение стенок черепных каналов;
- точечное устранение пострадавшего нерва гамма-лучом;
- микрососудистую декомпрессию;
- корешковую абляцию (чрескожную, радиочастотную).
Седалищный нерв лечат такими методами:
- ламинэктомия;
- вертебропластика;
- микродискэктомия;
- фасетэктомия и др.;
- электротермальная терапия (внутридисковая);
- пункционная лазерная дискэктомия.
Может проводиться также имплантация нейростимулятора, который на постоянной основе облегчает боль, воздействуя на нервную систему.
Контроль излеченности
Длительность курса лечения составляет 1–2 месяца, в тяжелых случаях — до 8 месяцев. Терапия считается эффективной, если состояние пациента улучшилось, снят болевой синдром, удалось исключить рецидивы и обострения. При неэффективности лечения назначается пункция с последующим изучением материала для определения причины неврологических нарушений.
Профилактика невралгии
Профилактические меры, позволяющие снизить риск повреждений нерва, включают:
- своевременное лечение заболеваний, в том числе вирусных, инфекционных;
- отказ от вредных привычек;
- правильное питание;
- избегание переохлаждений, травм;
- регулярное прохождение плановых осмотров.
Заболевание может возникнуть на фоне опоясывающего лишая и ветрянки, поэтому лучше обезопасить себя и сделать прививку.
Советы и рекомендации
В качестве дополнительной терапии, после консультации врача-вертебролога или невролога, можно воспользоваться нетрадиционными средствами. Прогревание улучшает кровоток в пораженной области. Подойдет соль или песок в мешочке, шаль или шерстяной платок.
При сколиозе и остеохондрозе поможет специальный корсет. Чай с мелиссой и пустырником успокоит нервы, а настой тысячелистника — боль и воспаление.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.



