Формы туберкулеза легких
Туберкулез – заболевание инфекционно-аллергической природы, вызываемое туберкулезной палочкой и протекающее в виде хронического воспалительного процесса в различных органах и тканях. Основным путем проникновения возбудителя в организм является аэрогенный, поэтому болезнь чаще поражает органы дыхания – легкие, бронхи и трахею, верхние дыхательные пути, а также плевру и внутригрудные лимфоузлы.
Патология характеризуется затяжным течением и многообразием клинических проявлений, в связи с чем выделяют несколько форм туберкулезного поражения. Различают открытые туберкулезные процессы, протекающие с выделением возбудителя в окружающую среду, и закрытые, при которых выделения микобактерий туберкулеза не происходит.
Первичный туберкулез
Значительно чаще диагностируется в детском и подростковом возрасте, однако в последние годы встречается и у взрослых. Болезнь может протекать в клинически выраженной и стертой формах, что зависит от многих причин: количества внедрившегося возбудителя, его болезнетворных свойств, состояния иммунной системы организма.
Для варианта с явными клиническими проявлениями характерно острое начало с высокой лихорадкой (38–39 о С) и умеренным нарушением общего состояния. Нередко отмечаются кашель, насморк, покраснение слизистой зева как проявления аллергической реакции, а также увеличение групп периферических лимфатических узлов. При стертых формах болезни температура тела нормальная или повышена незначительно, воспалительные явления верхних дыхательных путей не выражены, общее состояние практически не страдает.
Рентгенологически первичный туберкулез проявляется участком затемнения в пораженном легком, похожим на пневмонию, а также расширением корня легкого. Характерной особенностью, говорящей в пользу специфического процесса, является отсутствие быстрого положительного результата при назначении антибактериального лечения.
Диссеминированный туберкулез легких
Возбудитель попадает в легкие с током крови. Источником заражения могут быть существующие туберкулезные очаги в различных органах или процесс в лимфоузлах корня легкого. Ведущее место в механизме развития диссеминированного туберкулеза легких принадлежит реакция организма на туберкулезную палочку, в частности, ослаблению иммунитета и снижению защитных сил.
Процесс может протекать остро, подостро и хронически. Острые случаи встречаются у детей, реже у лиц пожилого возраста. Острый диссеминированный туберкулез легких в своем дебюте протекает по типу кишечной инфекции – с лихорадкой до 38 о С, недомоганием, головной болью, расстройством стула. В дальнейшем температура тела нарастает до 39–40 о С, появляются учащенное сердцебиение, сухой кашель, одышка.
У взрослых, как правило, наблюдается подострая форма заболевания. Ее симптомы ничем не отличаются от остро протекающего процесса, но нарастают постепенно и выражены слабее. Общее состояние нарушается незначительно.
Хронический диссеминированный туберкулез является наиболее часто встречающимся вариантом болезни. Он протекает со стертой клинической картиной и выявляется в большинстве случаев спустя много лет после перенесенного первичного процесса. Появление симптомов заболевания свидетельствует не о начале болезни, а об обострении уже имеющегося туберкулеза.
При диссеминированной форме множественные мелкие туберкулезные очаги располагаются в обоих легких. В начале болезни рентгенологические признаки могут отсутствовать. По прошествии недели изменяется сосудистый рисунок ткани легких, приобретая сетчатый вид, а далее появляются множественные очаговые тени. В зависимости от степени активности процесса, очаги могут сливаться, увеличиваясь в размерах, или уплотняться, переходя в фиброз.
Очаговый туберкулез легких
Составляет около 50% всех выявляемых случаев туберкулеза. Развивается на фоне сниженного иммунитета и характеризуется наличием единичного или нескольких очагов в верхних отделах легких. Может наблюдаться одностороннее или двустороннее поражение.
Клиническое течение возможно от острого до бессимптомного, однако даже при остром процессе симптомы, как правило, слабо выражены. Больных беспокоит кашель, иногда кровохарканье, боль в грудной клетке, а также повышенная утомляемость, нарушение сна и расстройства пищеварения –проявления хронической интоксикации. Температура тела повышена до 37.1–37.5 о С.
Рентгенологическая картина при очаговом туберкулезе легких характеризуется многообразием проявлений и зависит от стадии болезни. Возможно выявление как свежих форм с размытыми границами очагов, так и длительно существующих процессов с четкими очертаниями и явлениями фиброза.
Инфильтративный туберкулез легких
Эта форма заболевания объединяет все варианты туберкулезных процессов, протекающих с формированием очагов уплотнения (инфильтрации) в ткани легких. В связи с этим для нее свойственно многообразие клинических проявлений, определяющихся степенью поражения и стадией процесса.
Неосложненный инфильтративный туберкулез в активной фазе напоминает клинику пневмонии. Он протекает с высокой лихорадкой (38 о С и выше) и сопровождается сухим кашлем, болью в грудной клетке, одышкой, нарушением общего состояния. При обширных инфильтратах температурная реакция сохраняется в течение 2–3 недель. При неблагоприятном течении инфильтраты могут распространяться на всю долю легкого или подвергаться распаду. Благоприятным исходом является отграничение процесса и его переход в очаговую форму.
На рентгенологических снимках выявляют круглые или облаковидные инфильтраты, а в случаях осложненных форм – поражение доли легкого или очаги распада.
Туберкулома легких
Туберкулома представляет собой очаг распада, отграниченный от окружающих тканей плотной соединительнотканной капсулой. Образование является вариантом исхода различных форм туберкулеза легких: первичного, очагового, диссеминированного, но чаще – инфильтративного. Туберкуломы чаще встречаются в молодом возрасте и могут формироваться как на фоне применения антибактериальной терапии, так и без нее.
Характерной особенностью туберкулом является малосимптомное и бессимптомное течение. Доказательством этому служит частое выявление образований во время профилактических флюорографических исследований. Иногда туберкуломы проявляют себя нарушением общего состояния, незначительным повышением общей температуры, реже – кашлем, болью в грудной клетке.
Рентгенологически туберкулома выглядит как неоднородная тень с четко очерченными границами. Количество туберкулом, их размер и расположение зависят от формы тубпроцесса, явившегося их предшественником.
Кавернозная форма туберкулеза легких
Отличительными чертами данной формы патологии является наличие полости с тонкими стенками (каверны) без инфильтрации и фиброза. Каверны являются источником быстрого распространения инфекции по бронхиальному дереву, а их тонкие стенки угрожают возможностью опасных осложнений.
Кавернозный туберкулез протекает разнообразно, что связано с неодинаковым размером полостей и их различным расположением, однако всем случаям все же присущи общие черты. Симптомы интоксикации, такие как слабость, повышенная утомляемость, потеря аппетита, бывают выражены незначительно. Пациентов беспокоит кашель по утрам с отделяемым слизистого или слизисто-гнойного характера, а также боль. Проявления могут быть выражены в большей или меньшей степени, а могут и вовсе отсутствовать. Их выраженность напрямую зависит от степени сужения бронха, препятствующего выходу секрета наружу.
На рентгеновских изображениях в верхних отделах определяется тонкостенная полость округлой формы, иногда содержащая жидкость. Легочная ткань других отделов чаще не изменена.
Фиброзно-кавернозная форма
Формируется годами и является конечной стадией всех очаговых процессов в легких в случае их дальнейшего продолжения. Причинами возникновения данной формы являются неполноценное лечение или полное его отсутствие.
Ведущим симптомом у лиц с фиброзно-кавернозным туберкулезом является кашель с отделяемым различного характера. В некоторых случаях за счет спазма бронхиальных мышц отмечается приступообразный кашель, интенсивность которого более высокая в утренние часы. В фазе обострения количество мокроты увеличивается, при стихании воспалительных явлений – уменьшается, может наблюдаться кровохарканье. У больных в большей или меньшей степени выражена одышка.
В печени, сердце, почках за счет длительной хронической интоксикации развиваются дистрофические изменения. Кроме этого, нарушается обмен веществ и функции эндокринных органов.
Рентгенография позволяет увидеть одну или несколько каверн с плотными стенками и участками фиброза, а также признаки обсеменения легочной ткани.
Цирротический туберкулез легких
Данной форме заболевания свойственно отсутствие привычных туберкулезных очагов и полостей. Цирроз, как процесс замещения ткани легких соединительной тканью, может являться исходом различных форм болезни.
Наибольшие изменения при цирротической форме касаются дыхательной функции, которая может сильно страдать из-за снижения рабочей поверхности легких. Кроме этого, ввиду сужения легочных сосудов, происходит ухудшение газообмена, еще более усугубляющее явления недостаточности дыхания. Наиболее частые жалобы – одышка, слабость, кашель. Одышка, появляющаяся вначале при нагрузке, в дальнейшем возникает и в покое. Приступы кашля, больше выраженные в первой половине дня, после откашливания на какое-то время прекращаются, а затем возникают вновь.
Рентгенологически цирротический туберкулез представлен понижением прозрачности пораженных участков и множественными очагами склероза. Непораженная часть легких, наоборот, имеет повышенную прозрачность за счет компенсаторного увеличения здоровой ткани.
Туберкулезный плеврит
Развивается при вовлечении в патологический процесс плевры. Туберкулезные плевриты, сопровождающиеся образованием экссудата (выпота), носят название экссудативных, а протекающие без выпота – сухих, или фибринозных. В их развитии, кроме инфекционной составляющей, принимают участие многие факторы: особенности лимфообращения и иммунитета, а также особое состояние повышенной чувствительности организма к возбудителю, носящее название сенсибилизации.
Основными симптомами сухих плевритов являются боль, соответствующая участку поражения, и сухой кашель. В ряде случаев наблюдается температурная реакция (37.1–37.5 о С) и одышка. Экссудативные плевриты чаще проявляют себя болью в грудной клетке и лихорадкой, вначале невысокой, а затем доходящей до 38 о С и выше. Кашель, как правило, сухой является непостоянным симптомом заболевания. Еще реже наблюдается скрытое течение экссудативного плеврита. Среди малораспространенных форм плеврита выделяют гнойный и геморрагический, но они практически не встречаются.
Рентгенологические признаки плевритов выглядят в виде тени на фоне нормального легочного рисунка. У фибринозного плеврита тень соответствует месту поражения, а у экссудативного располагается в задненижних и боковых отделах, что соответствует местам скопления экссудата.
Кроме описанных форм легочного туберкулеза существует несколько менее часто встречающихся, но заслуживающих внимания разновидностей поражения органов дыхания.
Туберкулез верхних дыхательных путей, трахеи и бронхов является осложнением различных активных форм легочных процессов, чаще запущенных. Патология протекает с неудержимым и плохо поддающимся медикаментозной коррекции кашлем. Иногда приступы кашля сопровождаются загрудинной болью и одышкой.
Туберкулез внутригрудных лимфоузлов (туберкулезный бронхоаденит) сопровождает формирование в легких первичного очага, а также может протекать изолированно. Часто он протекает с сухим кашлем и невысокой лихорадкой, а иногда проявляется лишь общими расстройствами – утомляемостью, плохим сном и аппетитом и др.
Диагностика туберкулеза
Основными методами выявления легочного туберкулеза являются рентгенография и компьютерная томография (КТ). Не последнюю роль в этом также играют туберкулинодиагностика и бронхоскопия. Бактериоскопия и бактериологические методики позволяют определить и идентифицировать возбудителя. Исследование крови подтверждает наличие в организме инфекционно-воспалительного процесса и говорит о его активности.
Многообразие клинических и рентгенологических изменений при туберкулезе требует от врача глубоких знаний и умения отличать различные его формы от других заболеваний. Специалисты медицинского центра «СанМедЭксперт» владеют современными навыками и методиками выявления многообразной патологии органов дыхания.
Принципы лечения туберкулеза
Ведущая роль в лечении легочного туберкулеза принадлежит антибактериальному лечению. Химиотерапия всех форм инфекционного процесса значительно повышает эффективность консервативного и хирургического лечения. Сегодня современная фтизиатрия располагает широким арсеналом средств, обладающих различными механизмами противотуберкулезного действия.
Кроме антибактериальных средств, в лечении туберкулеза легких широко используются препараты других групп – кортикостероиды, десенсибилизирующие и общеукрепляющие средства, иммуностимуляторы, а также средства симптоматической терапии – анальгетики, жаропонижающие, отхаркивающие, гепатопротекторы и пр. Немаловажная роль отводится лечебному питанию, соблюдению режима, оздоровительным процедурам. Только комплексный подход к лечению туберкулеза способствует быстрому и полноценному выздоровлению.
При обширных повреждениях легочной ткани, а также при четко отграниченных туберкулезных очагах, не поддающихся рассасыванию, прибегают к хирургическому вмешательству. Операция также показана для устранения рубцовых деформаций и других поздних осложнений перенесенного тубпроцесса.
Милиарный туберкулез в старческом возрасте
Для цитирования: Дворецкий Л.И., Тихонов Г.Н., Дедова И.С. Милиарный туберкулез в старческом возрасте. РМЖ. 2001;13:596.
ММА имени И.М. Сеченова, 7-я ГКБ, Москва
Т уберкулез (ТБК) у больных пожилого и старческого возраста продолжает оставаться одной из важных клинических проблем для врачей общей практики неспециализированных отделений и стационаров. По многочисленным данным, наибольший процент ошибок в диагностике ТБК в клинике внутренних болезней отмечается у пожилых и стариков. Примечательно, что со временем ситуация практически не меняется, несмотря на совершенствование методов диагностики ТБК и появление современных лучевых, эндоскопических и микробиологических методов исследования. По данным А.Е. Рабухина, относящихся к 1975 г., около 80% больных, умерших от ТБК в терапевтических и инфекционных отделениях и не состоявших на учете в противотуберкулезных диспансерах, были старше 50 лет [1]. Согласно более поздним данным [2], в 37 из 60 смертных случаев в гериатрических госпиталях ТБК был диагностирован только на аутопсии, причем у трети прижизненно ошибочно диагностировались злокачественные опухоли различной локализации. Если учитывать современную повсеместную тенденцию к уменьшению числа патологоанатомических вскрытий умерших стариков, то есть основания полагать, что истинная частота нераспознанного ТБК в неспециализированных стационарах может быть выше.
Основными причинами трудности диагностики ТБК и связанных с ней ошибками у пожилых и стариков являются следующие:
• атипичное течение заболевания и его патоморфоз в данном возрасте;
• частое наличие сопутствующей патологии (полиморбидность) с синдромно-сходными проявлениями;
• длительное торпидное течение хронического (“старого”) процесса под маской других заболеваний органов дыхания;
• тяжесть состояния больных (декомпенсация сопутствующей патологии и др.), не позволяющая проводить адекватное обследование;
• недостаточная настороженность врачей общей практики в отношении реальности ТБК у стариков.
В качестве иллюстрации особенностей течения и трудностей диагностики ТБК в старческом возрасте приводим наблюдение.
Больная Л., 78 лет, поступила в 7-ю ГКБ г. Москвы с жалобами на повышение температуры тела до 38–39°С в течение 3 нед, устойчивую к гентамицину, боли в нижнем отделе позвоночника, слабость.
В анамнезе: хронический бронхит, ишемическая болезнь сердца, язвенная болезнь двенадцатиперстной кишки.
Объективное состояние больной тяжелое, больная адинамична, частота дыханий 28 в 1 мин, дыхание жесткое, сухие рассеянные хрипы, в нижних отделах легких влажные единичные хрипы, ЧСС 105 в 1 мин, АД 160/90 мм рт.ст. Тоны сердца ритмичные, систолический шум на аорте. Печень выступает из подреберья на 3 см, селезенка увеличена. Периферические лимфоузлы не увеличены. Болезненность при пальпации поясничного отдела позвоночника. Подвижность, больной из-за боли в спине ограничена.
Анализы крови: Нb 90 г/л, эр. 2,7х1012/л, тр. 95000, лейк. 9200: п. 7%, с. 70%, л. 10%, м. 13%. СОЭ 65 мм/ч. Общий белок 60 г/л. Моноклональный иммуноглобулин при электрофоретическом исследовании сыворотки отсутствует, холестерин 4,6 ммоль/л, фибриноген 5 г/л, мочевина 7 ммоль/л.
Анализ мочи: удельный вес 1015, белок 0,65% ° , эритроциты 2–3 в поле зрения, лейкоциты – 3–4 в поле зрения.
Рентгенография грудной клетки: мелкоочаговая диссеминация в обоих легких, преимущественно в верхних отделах на фоне усиления и деформации легочного рисунка.
УЗИ органов брюшной полости: увеличение размеров печени с наличием в ней диффузных изменений. Размеры почек не изменены, умеренное расширение чашечно-лоханочной системы с обеих сторон. Образование в верхнем полюсе правой почки (киста?).
Рентенография позвоночника (рис. 1): деформация тела IV поясничного позвонка, неоднородная структура, разрушение верхней замыкательной пластинки.

Рис. 1. Рентгенограмма позвоночника больной Л.
Эхокардиография: гипертрофия левого желудочка, склероз и кальциноз аортального клапана. ЭКГ–диффузные изменения миокарда.
Гастроскопия: недостаточность кардии, рефлюкс-эзофагит, эрозивный гастрит.
Состояние больный продолжало оставаться тяжелым. Тяжесть состояния была обусловлена выраженной интоксикацией с вероятным развитием ДВС-синдрома (единичные кожные геморрагии, эрозии слизистой, тромбоцитопения).
Окончательный диагноз оставался неясным. Имеющаяся клинико-рентгенологическая симптоматика – двусторонняя легочная диссеминация, рентгенологические изменения поясничного позвонка, лихорадка, устойчивая к антибиотикам, анемия, увеличение СОЭ, наличие образования в почке – давала основание подозревать опухоль правой почки с метастазами в легкие, позвоночник. Вместе с тем нельзя было полностью исключить гематогенно-дисcеминированный туберкулез. Миеломная болезнь у данной больной была исключена на основании отсутствия в крови моноклонального иммуноглобулина.
Лечение больной включало антибиотики: цефоперазон, ципрофлоксацин, инфузионную терапию (свежезамороженная плазма, гемодез), антиагреганты (пентоксифиллин), анальгетики. Несмотря на проводимую терапию, состояние больной прогрессивно ухудшалось: появились признаки сердечной недостаточности, возникло желудочное кровотечение, в результате которого наступила смерть.
Клинический диагноз: рак правой почки с метастазами в поясничный отдел позвоночника и легкие, хронический пиелонефрит. Острые эрозии желудка, желудочное кровотечение, отек легких. ИБС: атеросклеротический кардиосклероз, атеросклероз аорты, недостаточность кровообращения II ст. Хронический бронхит вне обострения, эмфизема легких.
При патологоанатомическом исследовании обнаружен деструктивный процесс в IV поясничном позвонке с наличием в нем желтоватых масс; множественные белесоватые просовидные бугорки в обоих легких, более интенсивные в нижнезадних отделах; сужение просвета левой коронарной артерии на 70%; фиброзные бляшки и кальциноз аорты; множественные эрозии слизистой желудка с содержимым типа “мелены” в тонком и восходящем отделе толстого кишечника.
Гистологическое исследование внутренних органов: легкие – множественные гранулемы с эпителиоидными клетками и клетками Пирогова–Лангханса, участки казеозного некроза. В отдельных полях зрения вокруг бугорков выраженная эмфизема (рис. 2). Сердце – жировая дистрофия миокардиоцитов, диффузные поля соединительной ткани. Печень – множественные туберкулезные гранулемы (рис. 3) с типичным строением. IV поясничный позвонок – выраженный казеозный некроз, туберкулезные гранулемы. Паратрахеальные лимфоузлы – рисунок стерт за счет большого количества туберкулезных бугорков с клетками Пирогова–Лангханса. Двенадцатиперстная кишка – поверхностный некроз эпителия, кровоизлияния в поверхностный слой. Почки – картина хронического пиелонефрита.

Рис. 2. Энфизема легких

Рис. 3. Туберкулезные гранулемы в печени
Таким образом, у 78-летней больной, у которой прижизненно диагностировался рак почки с отдаленными метастазами, посмертно был выявлен острый милиарный ТБК с поражением легких, печени, лимфоузлов, туберкулезный спондилит IV поясничного позвонка. Морфологическая картина в виде очагов казеозного некроза в пораженных органах свидетельствовала об активности процесса, который манифестировался клинико–лабораторными признаками. Источником гематогенной диссеминации туберкулезной инфекции явился, по всей вероятности, туберкулезный спондилит IV поясничного позвонка, в котором был выявлен острый деструктивный процесс со значительным разрушением и наличием массивных казеозных участков.
Диагностика туберкулезного спондилита у стариков представляет немалые трудности. Имеющийся болевой синдром обычно расценивается как проявление сенильного остеопороза, спондилеза, остеохондроза. Выявляемые рентгенологические изменения в позвоночнике при соответствующей клинической картине заставляют врача в первую очередь проводить онкологический поиск (миеломная болезнь, метастазы рака), обременительный для стариков и часто не подтверждающий наличие первичного опухолевого очага. Тем не менее даже в подобных ситуациях вероятность туберкулезного спондилита не принимается в расчет.
Не меньшие трудности возникают при диагностике милиарного ТБК легких при наличии рентгенологических признаков легочных диссеминаций. Одним из объективных источников ошибок в диагностике ТБК легких у стариков являются часто встречающиеся в данном возрасте заболевания с синдромно-сходной картиной. На эти заболевания (например, опухоли, неспецифические воспалительные заболевания) клиницисты нацелены в большей степени из-за их частоты и общепризнанной реальности в позднем возрасте. Милиарный ТБК легких был наиболее частой формой при патологоанатомическом исследовании умерших (средний возраст 84,5 года), которым прижизненно ставился диагноз опухолевых заболеваний [3]. В другом исследовании [2] из 85 умерших, у которых активный ТБК был диагностирован при патологоанатомическом исследовании, у 12 больных со средним возрастом 79,5 года прижизненно диагностировался рак, причем рентгенологические изменения обнаруживались у половины больных.
Трудности своевременного распознавания ТБК у стариков усугубляются тяжестью состояния больных в связи с далекозашедшим процессом, а также декомпенсацией сопутствующих заболеваний (сердечная и дыхательная недостаточность, анемии и т.д.). Последние часто выступают на первый план в клинической картине заболевания. С другой стороны, тяжесть состояния больных и нередко краткость их пребывания в стационаре (в связи с летальным исходом) не всегда позволяют провести детальное и целенаправленное обследование.
Патогенетическим фоном развития ТБК в позднем возрасте могут быть инволюционный Т-клеточный иммунодефицит, нарушения в местной защите легких [4], а также иммунодефицитные состояния, обусловленные тяжелыми заболеваниями (опухоли, сахарный диабет, лечение антибиотиками, глюкокортикоидами, несбалансированное питание).
1. Рабухин А.Е. Туберкулез вчера и сегодня. Тер. арх. 1978; 3: 3–10.
2. Mac Gee W. Z Gerontol. 1989; 22 (6): 311–4.
3. Chastonay Ph. Schweiz med W. schr. 1988; 118 (44): 1612–5.
4. Адамбеков Д.А., Салов В.Ф., Литвинов В.И. Старение, противотуберкулезный иммунитет, иммунокоррекция. Проб. туберк. 1993; 12: 52–55.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Туберкулез легких
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Определение
Туберкулез – инфекционное заболевание, передающееся воздушно-капельным путем. Его возбудителем является бактерия Mycobacterium tuberculosis. Заразиться может каждый, но особенно восприимчивы к туберкулезу дети ввиду недостаточно сформированного иммунитета.
Заболевание излечимо, но лечение занимает длительное время. Огромное значение имеет ранняя диагностика туберкулеза – чем скорее он будет выявлен, тем меньше осложнений вызовет.
Причины появления туберкулеза
Туберкулез передается воздушно-капельным и воздушно-пылевым путями. Микобактерии находятся в мельчайших каплях, которые больной туберкулезом выделяет при разговоре, кашле, чихании и т.д.
Количество людей, инфицированных бактериями туберкулеза, составляет примерно 25–30%. Но заболевает только каждый десятый из них.
Выделяет микобактерии не каждый больной туберкулезом, а только тот, у кого происходит распад легочной ткани и бактериовыделение (в просторечии – открытая форма туберкулеза). Получить дозу микобактерий можно, даже не контактируя непосредственно с больным человеком, так как они способны оседать на частичках пыли и оставаться на ней при благоприятных условиях до 18 дней.
Дети чрезвычайно восприимчивы к инфекциям, а отсутствие прививок приводит к тому, что, встретив туберкулезную палочку, организм не распознает ее как чужеродный агент и не выделяет антитела для борьбы с инфекцией, а вместо этого дает бактериям возможность беспрепятственно проникнуть в легкие.
Среди взрослого населения в группу риска по заражению туберкулезом входят:
- пожилые люди,
- лица, страдающие хроническими заболеваниями (такими, как сахарный диабет, аутоиммунные заболевания),
- люди с онкологическими заболеваниями,
- люди, принимающие иммуносупрессивные препараты,
- пациенты, перенесшие тяжелые операции,
- курильщики.
- Первичный туберкулезный комплекс. Возникает при первичном заражении туберкулезом и встречается, как правило, среди детей. Протекает без выраженных симптомов, рентгенологически напоминает пневмонию, поэтому диагностика затруднена, не заразен. Небольшой очаг в большинстве случаев закрывается капсулой, и болезнь дальше не развивается.
- Туберкулез внутригрудных лимфатических узлов. Характеризуется распространением туберкулезных очагов в обоих легких и поражением лимфоузлов.
- Диссеминированный туберкулез легких. По всей поверхности легких образуются крошечные воспалительные бугорки. Может быть острым или хроническим, протекает тяжело (с лихорадкой, интоксикацией) и волнообразно.
- Очаговый туберкулез легких. В легком образуется от одного до нескольких воспалительных очагов не более 1 см в диаметре. Может протекать бессимптомно или с невысокой температурой, недомоганием.
- Инфильтративный туберкулез легких. Является одним из осложнений очагового туберкулеза. Протекает тяжело, с длительной лихорадкой, потерей веса, кашлем, может наблюдаться кровохарканье.
- Казеозная пневмония. Тяжелая форма легочного туберкулеза, развивается остро, с тяжелой интоксикацией, лихорадкой. Характеризуется массивным воспалением и затем распадом легочной ткани с образованием полостей в легком. Чаще всего возникает у больных с ослабленным иммунитетом.
- Туберкулема легких. В ткани легкого образуется инкапсулированный очаг более 1 см в диаметре, внутри которого происходит распад легочной ткани.
- Кавернозный туберкулез легких. Тяжелая форма туберкулеза, при которой происходит деструкция легочной ткани и образуются большие каверны (полости) в легком. Возникает как осложнение других форм туберкулеза.
- Фиброзно-кавернозный туберкулез легких. Является завершающим этапом кавернозного туберкулеза, когда окончательно формируется полость в легком.
- Цирротический туберкулез легких. Последняя стадия туберкулеза легких, характеризуется замещением легочной ткани на рубцовую. Встречается в 0,1-8% случаев, в основном у нелеченых или неправильно леченых пациентов. Для формирования данной формы требуются годы болезни.
- Туберкулезный плеврит. Воспалительный процесс поражает оболочку легких – плевру. Может развиться как осложнение туберкулеза легких или как самостоятельное заболевание, особенно у молодых людей.
- Туберкулез бронхов, трахеи, верхних дыхательных путей.
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких.
- с выделением микобактерий туберкулеза (МБТ+);
- без выделения микобактерий туберкулеза (МБТ–).
- Выраженная слабость, утомляемость, хроническая усталость.
- Бессонница, ночные кошмары.
- Снижение аппетита и потеря массы тела.
- Ночная потливость (она может быть настолько сильной, что больному приходится менять постельное белье).
- Повышение температуры тела, в основном до субфебрильных значений, то есть не выше 37,5°С. Температура держится постоянно и сопровождается ознобом.
- Кашель. Сначала больных беспокоит сухой кашель, но по мере прогрессирования заболевания появляется мокрота.
- Кровохарканье. Характерно для более поздних стадий туберкулеза.
- Боль в грудной клетке. Возникающая при кашле боль свидетельствует о вовлечении плевры в патологический процесс.
- Сильная одышка.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (с целью выявления воспалительного процесса).
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Электрофорез белков сыворотки крови используют в диагностике состояний, сопровождающихся аномальным синтезом или потерей белка. Скрининговый тест при подозрении на миелому.
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Определение уровня АЛТ в сыворотке крови применяют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение уровня АСТ в сыворотке крови используют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Лактатдегидрогеназа – гликолитический фермент, участвующий в конечных этапах превращений глюкозы. Тест используют в диагностике различных заболеваний (сердца, печени, мышц, почек, легких, системы крови).
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Определение уровня калия, натрия и хлора в сыворотке крови используется для скрининга электролитов и исследования кислотно-щелочного дисбаланса.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме.
Выявление ДНК микобактерий туберкулеза в мокроте используется для ускоренной диагностики туберкулеза и подтверждения инфекции легких.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Диагностический тест с постановкой внутрикожной пробы для всех возрастных групп с целью диагностики туберкулезной инфекции.
Тест предназначен для диагностики латентной туберкулезной инфекции у детей, лиц со сниженным иммунитетом, а также у лиц, имеющих противопоказания к проведению кожных туберкулиновых проб.
Лечение туберкулеза легких
Успех лечения во многом зависит от ранней диагностики заболевания. Терапия туберкулеза длительная и составляет от 4 месяцев до нескольких лет.
Самостоятельное прекращение приема лекарств, пропуск или уменьшение дозировки могут вызвать резистентность, то есть устойчивость микобактерий к антибиотикам.
Во время лечения необходимо отказаться от курения и употребления алкоголя.
Терапия туберкулеза подразумевает комбинацию нескольких антибактериальных препаратов. В основном все лекарства принимают в таблетированной форме, однако в начале заболевания или при тяжелом течении требуется их внутривенное введение.
Лечение туберкулеза осуществляется как дома, так и в специализированном стационаре. Госпитализация показана при первичном обнаружении туберкулеза, для лечения тяжелых форм туберкулеза и для хирургического лечения туберкулеза легких.
Во время терапии туберкулеза очень важно полноценно питаться, получая с пищей необходимое количество калорий, витаминов и питательных веществ.
Калорийность пищи должна быть на 10% выше, чем при обычном образе жизни. Молочные продукты, нежирное мясо, рыба, орехи богаты белком, который необходим для укрепления иммунитета. Обязательно нужно включать в меню овощи, зелень, цельнозерновые продукты. Следует избегать фастфуда, жирной, копченой пищи, сахара и сладких газированных напитков.
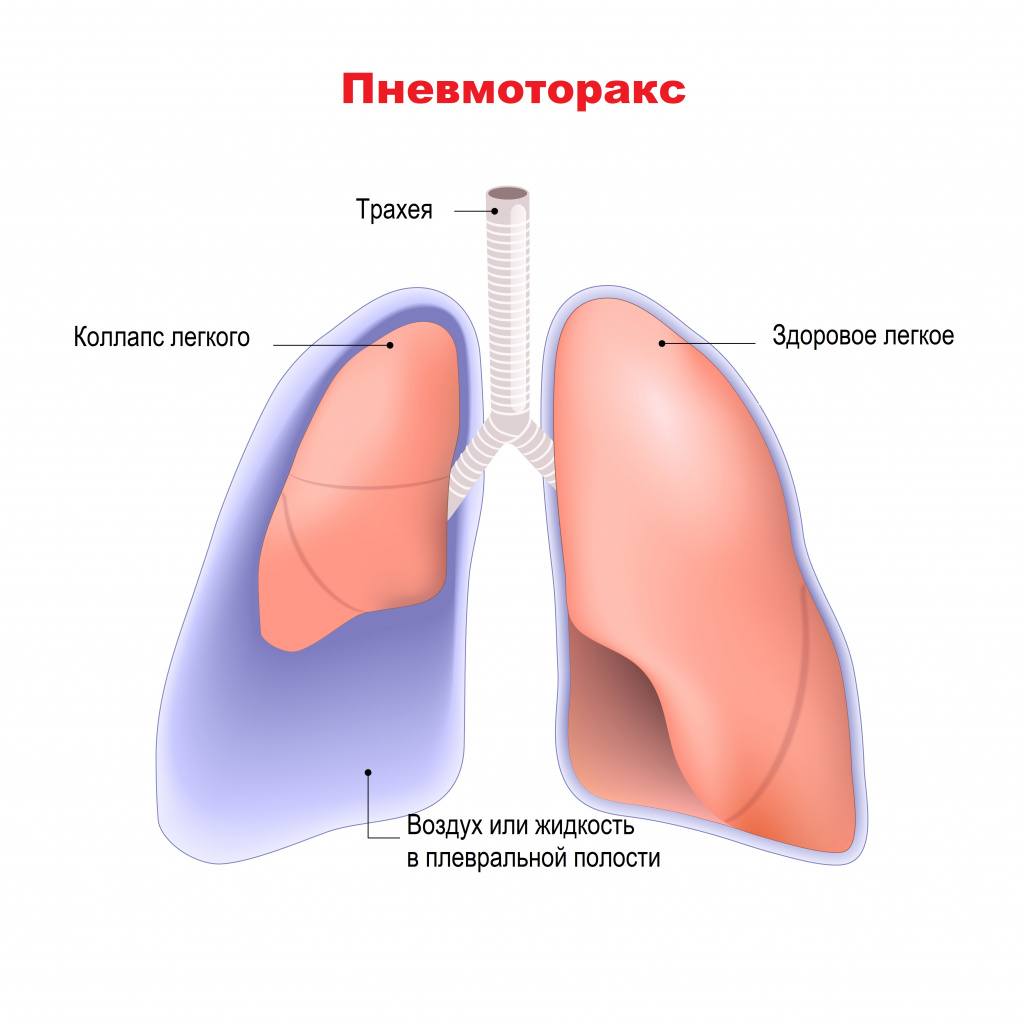
К неспецифическим осложнениям, характерным для многих легочных заболеваний, врачи относят кровохарканье, легочное кровотечение, спонтанный пневмоторакс. Спонтанный пневмоторакс – это попадание воздуха в плевральную полость вследствие повреждения ткани легкого. Наличие воздуха в плевральной полости сдавливает легкие и мешает нормальному процессу дыхания. Описаны случаи, когда к пневмотораксу приводит образование бронхоплевральных свищей.
К редким, но грозным осложнениям относятся: ателектаз (спадение части легкого, которая перестает участвовать в газообмене и процессе дыхания), абсцесс легкого (образование гнойника в ткани легкого), амилоидоз внутренних органов (в результате длительного воспалительного процесса происходит нарушение белкового обмена, в органах начинает откладываться белок-амилоид, вследствие чего нарушается их нормальная работа), хроническая легочная недостаточность.
К специфическим осложнениям, характерным для туберкулеза легких, относятся: туберкулез бронхов, трахеи, гортани, корня языка; туберкулезный плеврит; туберкулезная эмпиема – скопление гноя в плевральной полости.
Профилактика туберкулеза легких
К специфической профилактике относится вакцинация.
Вакцину вводят внутрикожно, после чего формируется местный туберкулезный процесс, неопасный для общего здоровья. Впоследствии организм вырабатывает специфический иммунитет против микобактерий. Это значит, что привитой ребенок с хорошим поствакцинальным иммунитетом при встрече с микобактериями либо не инфицируется, либо переносит инфекцию в легкой форме.
Иммунитет, приобретенный после прививки БЦЖ, сохраняется в среднем 5 лет. Повторные вакцинации проводят в 7 и 14 лет.
Профилактика туберкулеза у взрослых включает ежегодную диспансеризацию с выполнением флюорографии легких.
- Карачунский М.А. Дифференциальная диагностика туберкулеза легких // Пульмонология и аллергология. – Т.1. – 2005. С. 6–9.
- Федеральные клинические рекомендации по диагностике и лечению туберкулеза органов дыхания. Российское общество фтизиатров. – 2014. – С. 43.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диагностика и лечение милиарного туберкулёза лёгких
а) Терминология:
1. Аббревиатуры:
• Туберкулез (ТБ)
• Микобактерии туберкулеза (МБТ)
2. Определения:
• МБТ: инфекция с аэрогенным (воздушно-капельным) механизмом передачи
• Гранулема: эпителиоидные гистиоциты, в т.ч, гигантские клетки Лангханса, окруженные лимфоцитами
• Очаг Гона: первичный легочный очаг ТБ
• Комплекс Ранке: очаг Гона + поражение лимфоузлов
б) Визуализация:
1. Рентгенография легких при туберкулезе:
• Легочный ТБ:
о Участки консолидации, очаги, и/или объемные образования ± кавитация
о Поражение верхних долей и/или верхних сегментов нижних долей
о Сегментарные или субсегментарные участки консолидации часто обнаруживаются у пациентов с выраженным снижением иммунитета и ТБ лимфаденитом
• ТБ лимфаденит:
о Лимфаденопатия средостения и/или корней легких
о Может имитировать злокачественную опухоль
• Милиарный ТБ:
о Микроузелки о Может проявляться разбросанными участками «матового стекла»
• Туберкулома:
о Мягкотканный или обызвествленный очаг
о Часто с сателлитными очагами поблизости
• ТБ плевры:
о Свободный или осумкованный плевральный выпот
о Гидропневмоторакс – признак бронхоплеврального свища
(Слева) На аксиальной КТ без КУ у девушки 16 лет с кавитирующим мультирезистентным туберкулезом визуализируются множественные очаги с признаками кавитации и очаги в виде «дерева в почках». Обратите внимание на полостиво внутрилегочных очагах.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) образца тканей, полученного у этой же пациентки, видны гранулемы вокруг бронхиол и стенок альвеол, соотносящиеся с «деревом в почках» на КТ. (Слева) На аксиальной КТВР (слева) и аксиальной ПЭТ/КТ с ФДГ (справа) у пациента с туберкулезом в верхней доле левого легкою визуализируется узел, окруженный мелкими сателлитными очагами, часто ветре чающимися при туберкулезе. Туберкулез может имитировать рак легкого на диагностических изображениях.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) образца тканей, полученного у этою же пациента, виден конгломерат гранулем с казеозным некрозом в центре. (Слева) На аксиальной КТВР у мужчины 37 лет с острым миелолейкозом и туберкулезом в верхней доле левого легкою визуализируется опухолеподобный участок консолидации, окруженный «матовым стеклом». Такая лучевая картина очень часто встречается у пациентов с туберкулезом на фоне иммунодефицита.
(Справа) На микрофотографии с малым увеличением (окраска тематоксилин-эозином) образца тканей, полученного у этою же пациента, видны гранулемы с казеозным некрозом и фибринозный экссудата между ними.
2. КТ легких при туберкулезе:
• ТБ легких:
о Центрилобулярные очаги и ветвящиеся структуры («дерево в почках») (наиболее типичные изменения):
– Симптом «галактики»: очаг, окруженный сателлитными очагами меньшего размера
о Очаги, объемные образования, и/или участки консолидации с признаками кавитации:
– Кавитация (20-45%)
о Участки консолидации, занимающие легочную дольку:
– Очаговые или «географические» неоднородные участки
– Локализация: верхушечные или задние сегменты верхних долей, верхние сегменты нижних долей
о Утолщение стенок бронхов
о Плохо отграниченные очаги и линейные тяжи (25%)
о Туберкулома (очаг/объемное образование) (5%)
• ТБ лимфаденит:
о Гиподенсный участок в центре, контрастное усиление на периферии
о Типичная односторонняя лимфаденопатия корня легкого и/или паратрахеальная лимфаденопатия
• ВИЧ(+):
о Лимфаденопатия с вовлечением нескольких групп лимфоузлов
о Консолидация легочной ткани у пациентов с тяжелым иммунодефицитом (СПИД) и уровнем CD4
• Милиарный ТБ:
о Очаги («просяное зерно») с диффузным хаотическим распределением в обоих легких; множественные, размером 1-3 мм о 2-6% случаев первичного ТБ, чаще возникает при реактивации ТБ
о Утолщение междольковых перегородок и внутридольковые тяжи (типичные находки)
о Диффузные или локальные участки «матового стекла»
• ТБ плевры:
о Плевральный выпот, возможно, осумкованный
о Утолщение, контрастное усиление, обызвествление плевры
о Сопутствующий ТБ легких (часто):
– Субплевральные и перибронховаскулярные микроузелки, утолщение междольковых перегородок
– Может напоминать злокачественную опухоль
– Парадоксальный ответ: увеличение внутрилегочных очагов после начала эффективного лечения
о Плевральный выпот на стороне поражения
о Бронхоплевральный свищ:
– Гидропневмоторакс, возможно, напряженный
о Эмпиема плевры, сообщающаяся с внешней средой
– Жидкость и мягкотканный компонент с распространением из полости плевры в мягкие ткани грудной стенки ± свищ, открывающийся в коже
3. Сцинтиграфия:
• ПЭТ/КТ:
о Пораженные ткани при ТБ обычно накапливают ФДГ
(Слева) На аксиальной КТВР у мужчины 27 лет с милиарным туберкулезом визуализируются милиарные очаги с хаотическим распределением на фоне «матового стекла». Милиарные очаги часто возникают при реактивации туберкулеза. Без соответствующего лечения летальность достигает 100%.
(Справа) На аксиальной КТВР у этого же пациента визуализируются милиарные очаги на фоне обширных участков «матового стекла». Милиарные очаги – показание к эмпирической терапии в отсутствие микробиологического подтверждения, повышающей выживаемость. (Слева) На микрофотографии с малым увеличением (окраска тематоксилин-эозином) у этого же пациента визуализируются гранулемы, хаотически разбросанные по ходу бронховаскулярных пучков, стенок альвеол, и субплеврального интерстиция.
(Справа) На фотографии макропрепарата, полученного у пациента с туберкулезом легких, определяется казеозный («творожистый») некроз, сопоставимый с изменениями, обнаруженными при исследовании микропрепарата. (Слева) На корональной КТ с КУ у женщины 22 лет, страдающей туберкулезом, визуализируются увеличенные лимфоузлы средостения с гиподенсными зонами некроза в центре, и участками накопления контраста на периферии.
(Справа) На микрофотографии с большим увеличением (окраска гематоксилин-эозином) образца тканей, полученных при биопсии средостения у этой же пациентки, визуализируется увеличенный лимфоузел, замещенный зонами гранулематозного воспаления и участками казеозного некроза.
в) Дифференциальная диагностика туберкулеза легких:
1. Нетуберкулезная микобактериальная инфекция легких:
• Mycobacterium avium-intracellularecomplex (MAC), Mycobacterium kansasii и др.
• Классическая или кавитирующая инфекция неотличима от кавитирующего ТБ на диагностических изображениях:
о Предполагайте ТБ, пока не доказано обратное
о Необходимо исследование мокроты и/или другие лабораторные исследования
2. Бронхопневмония:
• Центрилобулярные микроузелки и/или очаги в виде «дерева в почках»
• Поражение верхних долей или верхних сегментов нижних долей с зонами кавитации – признак ТБ
3. Некротическая лимфаденопатия:
• Центральный некроз и периферическое контрастное усиление:
о Другие инфекции: грибки
о Метастатическая лимфаденопатия: рак легкого, плоскоклеточный рак головы и шеи
4. Милиарные микроузелки:
• Милиарная грибковая инфекция
• Милиарные метастазы:
о Папиллярный рак щитовидной железы
• Трансбронхиальная биопсия позволяет дать точный диагноз
5. Рак легкого:
• Возможна кавитация (в случае плоскоклеточного рака)
• «Дерево в почках» обычно отсутствует
6. Саркоидоз:
• Возможен симптом «галактики» на КТ
• Более обширная и симметричная лимфаденопатия средостения и двухсторонняя лимфаденопатия корней легких
• Очаги с признаками кавитации обнаруживаются редко
• Для дифференциальной диагностики с ТБ может потребоваться биопсия
(Слева) На корональной КТ с КУ у пациента с туберкулезом в обоих легких визуализируются мелкие сливные очаги (симптом «галактики»). В данном случае отсутствует центральный очаг большего размера, но наличие мелких сливных очагов позволяет предположить туберкулез.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) у этого же пациента видны мелкие сгруппированные казеозные гранулемы (картина соотносится с симптомом «галактики», обнаруженным на КТ). (Слева) На аксиальной КТ с КУ в легочном (слева) и мягкотканном (справа) окне у молодого мужчины, страдающего туберкулезом, в верхней доле правого легкого визуализируется участок консолидации, окруженный очагами в виде «дерева в почках». Обратите внимание на плевральный выпот на троне поражения, утолщение и контрастное усиление париетальной плевры.
(Справа) На аксиальной КТ с КУ у женщины 29 лет со СПИД (CD4 (Слева) На аксиальной КТ без КУ у мужчины 53 лет с туберкулезом визуализируется туберкулома, выглядящая как мягкотканный узел неправильной формы. Туберкулома может имитировать первичный рак легкого морфологически и на ПЭТ/КТ, накапливая ФДГ.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) образца тканей, полученного у этою же пациента, определяются признаки гранулематозною воспаления вокруг центральной зоны некроза, наряду с различным количеством коллагена в туберкуломе. Обратите внимание на казеозную гранулему поблизости.
г) Патология:
1. Общая характеристика:
• Центрилобулярные микроузелки и очаги в виде «дерева в почках»: казеозный некроз и гранулематозное воспаление в терми-нальных/респираторных бронхиолах и альвеолярных протоках либо рядом с ними
• Дольковая или сегментарная консолидация: гранулематозные узлы (микроабсцессы и окружающие их эпителиоидные гистиоциты в фибринозном экссудате в альвеолярных пространствах)
• Кавитация: центрилобулярные полости могут прогрессирующе сливаться, формируя полость большего размера:
о Стенка полости: казеозный некроз, эпителиоидные клетки, многоядерные гигантские клетки, грануляционная ткань, фиброзная капсула
• Милиарные очаги: желтовато-белого цвета, содержат казеозные некротические массы, располагаются в стенках альвеол, междольковых перегородках, в субплевральных отделах легких
• Туберкулома: хорошо отграниченный очаг ТБ в паренхиме легкого:
о Центр: казеозный некроз
о Периферия: эпителиоидные гистиоциты, многоядерные гигантские клетки с различным содержанием коллагена
2. Макроскопические и хирургические особенности:
• Кавитация:
о Сообщение паренхиматозных очагов ТБ с просветом дыхательных путей и последующим оттоком в них некротического материала
• ТБ лимфаденит:
о Гранулематозное воспаление и лимфаденопатия
3. Микробиология:
• МБТ: облигатные патогены рода Mycobacteriaceae, вызывающие туберкулез
• Аэробные, требующие большого количества кислорода
• Окрашиваются по Цилю-Нильсену, являются кислотоустойчивыми
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Хронический кашель (>3 недель)
о Боль в груди
о Кровохарканье
о Слабость и потеря веса
о Лихорадка, озноб, ночная потливость
• Клинический профиль:
о Концепция первичного и постпервичного (вторичного) ТБ устарела:
– У здоровых людей возникает картина вторичного ТБ (например, кавитация), даже если они не были инфицированы ранее
– У пациентов с иммунодефицитом развивается картина первичного ТБ (консолидация и/или лимфаденопатия), даже если они уже инфицированы
• Полимеразная цепная реакция (ПЦР):
о Чувствительность: 74-85%, специфичность: 88-93%
о У пациентов с отрицательным анализом мокроты чувствительность 53-73%
• Латентный ТБ:
о Лица, подверженные риску ТБ, должны подвергаться скринингу
о Туберкулиновая реакция (PPD) (+) или тест высвобождения гамма-интерферона (IGRA) (+)
о При положительной реакции: профилактика изониазидом (6 месяцев)
• Исследование мазка мокроты и культуральный анализ:
о Определение резистентности к антимикробным препаратам
о Кислотоустойчивые бактерии при исследовании мокроты или бронхоальвеолярного лаважа (БАЛ) могут являться НТМ, для окончательной диагностики требуется культуральное исследование
• Визуализация:
о Рентгенография органов грудной клетки – метод выбора:
– Высокая диагностическая ценность отрицательного результата
2. Демография:
• Эпидемиология:
о ТБ эндемичен для всех стран мира; в Юго-Восточной и Западной Азии (Океании) и Африке: 58% и 28% новых случаев соответственно о 2014 год:
– 9,6 млн. новых случаев:
1,2 млн. (12%) пациентов с ТБ страдают СПИД
– 1,5 млн. летальных исходов
– 3,3% новых случаев ТБ обусловлены мультирезистентны-ми формами
3. Течение и прогноз:
• Смертность без лечения при ТБ, мазок(+): 70%
• Смертность без лечения при ТБ мазок(-), посев(+): 20%
• ТБ у ВИЧ-инфицированных быстро приводит к гибели, средняя выживаемость
4. Лечение:
• Принципы терапии:
о Множественные препараты (в зависимости от чувствительности); предпочтительные препараты: изониазид, рифампин, этамбутол, пиразинамид
5. Прогноз:
• Уровень успешности терапии-80%
• Предикторы летальности:
о ВИЧ-инфекция
о ТБ, мазок мокроты (+)
о Мультирезистентный ТБ
о ТБ в анамнезе
е) Диагностическая памятка. Следует учесть:
• Активный туберкулез при верхнедолевой пневмонии с кавитацией:
о При подозрении на кавитацию в верхней доле КТ помогает подтвердить патологические изменения
о Пациенты с кавитацией в верхних долях должны изолироваться, пока не исключен ТБ
ж) Список использованной литературы:
1. Rozenshtein A et al: Radiographic appearance of pulmonary tuberculosis: dogma disproved. AJR Am J Roentgenol. 204(5):974-8, 2015
2. Ко JM et al: Pulmonary changes of pleural ТВ: up-to-date CT imaging. Chest. 146(6):1604-11, 2014
3. LeeJY et al: Pulmonary tuberculosis: CT and pathologic correlation. J Comput Assist Tomogr. 24(5):691-8, 2000
Туберкулез

Туберкулез является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу.
В 2013 году в мире 9 миллионов человек заболели туберкулезом и 1,5 миллиона человек умерли от этой болезни.
Более 95% случаев смерти от туберкулеза происходит в странах с низким и средним уровнем дохода, и эта болезнь является одной из трех основных причин смерти женщин в возрасте от 15 до 44 лет.
В 2013 году около 550 000 детей заболели туберкулезом и 80 000 ВИЧ-негативных детей умерли от него.
Туберкулез является одной из основных причин смерти людей с ВИЧ: он приводит к четверти всех случаев смерти.
По оценкам 2013 года, у 480 000 людей в мире развился туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ).
За период с 1990 по 2013 год смертность от туберкулеза снизилась на 45%. По оценкам, 37 миллионов человеческих жизней было спасено с 2000 по 2013 год благодаря диагностике и лечению туберкулеза.
Около 2 миллиардов людей, почти треть населения Земли, инфицировано (люди инфицированы бактериями туберкулеза, но еще не заболели этой болезнью). Риск того, что инфицированные люди заболеют туберкулезом на протяжении своей жизни, составляет 10%.
БЦЖ, единственная существующая в настоящее время вакцина против туберкулеза, обеспечивает защиту от туберкулезного менингита и диссеминированной формы туберкулеза у младенцев и детей младшего возраста
За год человек, больной туберкулезом, может инфицировать до 10-15 других людей, с которыми он имеет тесные контакты. При отсутствии надлежащего лечения до двух третей людей, больных туберкулезом, умирают.

Материалы для скачивания
В. Аксенова. Туберкулез в контексте БЦЖ
Скачать ( 611.33 Кб ) Чтобы скачать файл, воспользуйтесь встроенными возможнстями вашего браузера
Файл в формате PDF может быть прочитан с помошью бесплатной программы Adobe Reader DC либо встроенными стредствами браузера
Спецпроект “Медицинского вестника”: вакцинопрофилактика. Туберкулез
Дополнительные материалы
Общие сведения
Туберкулез (чахотка) – одна из наиболее распространенных болезней, которая известна еще с древности. Возбудителем туберкулеза является бактерия (Mycobacterium tuberculosis), чаще всего поражающая легкие.
Туберкулез (ТБ) является второй по значимости причиной смерти от какого-либо одного инфекционного агента, уступая лишь ВИЧ/СПИДу. Туберкулез распространяется от человека к человеку по воздуху. При кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух бактерии. Для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Вероятность заболеть
Туберкулез распространен повсеместно. По данным ВОЗ, около 2 миллиардов людей, почти треть населения Земли, инфицировано (люди инфицированы бактериями туберкулеза, но еще не заболели этой болезнью). Риск того, что инфицированные люди заболеют туберкулезом на протяжении своей жизни, составляет 10%. Однако люди с ослабленной иммунной системой (с ВИЧ, недостаточностью питания, диабетом или употребляющие табак) подвергаются гораздо более высокому риску заболевания. заболеет туберкулезом, возрастает в 21-34 раза.
За год человек, больной туберкулезом, может инфицировать до 10-15 других людей, с которыми он имеет тесные контакты.
Симптомы и характер протекания заболевания
Общими симптомами активного легочного туберкулеза являются кашель (иногда с мокротой и кровью), боль в груди, слабость, потеря веса, лихорадка и ночной пот. Для диагностирования туберкулеза многие страны до сих пор полагаются на давно используемый метод, называемый микроскопией мазка мокроты. При проведении трех таких тестов диагноз может быть поставлен в течение одного дня, но этот тест не выявляет многочисленные случаи менее инфекционных форм туберкулеза.
Особенно сложно диагностировать туберкулез у детей. В 2013 году около 550 000 детей заболели туберкулезом, и 80 000 ВИЧ-негативных детей умерли от него. Возбудитель туберкулеза может жить в организме человека годами. Когда у человека развивается активный туберкулез, то симптомы (кашель, лихорадка, ночной пот, потеря веса и др.) могут быть умеренными в течение многих месяцев. Это может приводить к запоздалому обращению за медицинской помощью и к передаче бактерий другим людям.
Осложнения после перенесенного заболевания
Осложнения при туберкулезе чрезвычайно опасны. К наиболее частым осложнениям туберкулеза легких относят легочное кровотечение, туберкулезный плеврит, туберкулезную пневмонию, милиарный туберкулез (распространение туберкулезной инфекции на другие органы и системы), развитие легочного декомпенсированного сердца. Легочное кровотечение может иметь вид кровохарканья. Продолжительное легочное кровотечение без своевременной помощи может привести к резкому ослаблению организма, острой анемии и – в особо тяжелых случаях — смерти больного.
Наиболее тяжелым осложнением туберкулеза легких является распространение туберкулезной инфекции на другие органы и системы. При милиарном туберкулезе бывает поражение оболочек мозга, так называемая менингеальная форма. В этих случаях наблюдаются сильные головные боли, нарушение сознания, высокая температура тела, замедление пульса, параличи. Для бурно растущего организма туберкулёз может обернуться тяжелыми последствиями, включая поражение головного мозга, а это влечет за собой задержку психического и физического развития. ВИЧ и туберкулез представляют собой смертельное сочетание, компоненты которого ускоряют развитие друг друга. В 2013 году около 360 000 человек умерли от ВИЧ-ассоциированного туберкулеза. Примерно 25% случаев смерти среди людей с ВИЧ вызваны туберкулезом. По оценкам ВОЗ, в 2013 году произошло 1,1 миллиона новых случаев заболевания туберкулезом среди ВИЧ-позитивных людей, 78% которых имели место в Африке.
У 480 000 людей в мире развился туберкулез с множественной лекарственной устойчивостью (МЛУ-ТБ). Болезнь, вызванная устойчивыми бактериями, не поддается обычному лечению препаратами первой линии. МЛУ-ТБ можно лечить и излечивать, используя препараты второй линии. Однако выбор препаратов второй линии ограничен, а рекомендуемые лекарства не всегда доступны. Требуемая экстенсивная химиотерапия (лечение длительностью до 2 лет) дороже и может вызывать тяжелые побочные реакции у пациентов.
Смертность
При отсутствии надлежащего лечения до двух третей людей, больных туберкулезом, умирают. В 2013 году 9 миллионов человек заболели туберкулезом, и 1,5 млн человек умерли от этой болезни.
Особенности лечения
Лечение туберкулёза, особенно внелёгочных его форм, является сложным делом, требующим много времени и терпения, а также комплексного подхода.
Фактически с самого начала применения антибиотикотерапии возник феномен лекарственной устойчивости. Поэтому на сегодняшний день основой лечения туберкулёза является поликомпонентная противотуберкулёзная химиотерапия. Благодаря этому, туберкулез можно лечить и излечивать. В случае активной, чувствительной к лекарствам формы туберкулеза проводится стандартный 6-месячный курс лечения 4 противомикробными препаратами при обеспечении для пациента информации, наблюдения и поддержки со стороны работника здравоохранения или прошедшего специальную подготовку добровольного помощника. Без такого наблюдения могут возникать сложности в соблюдении медицинских предписаний в отношении лечения, и болезнь может распространяться дальше. Подавляющее большинство случаев туберкулеза можно излечивать при условии надлежащего обеспечения и приема лекарств.
Эффективность вакцинации
Число людей, ежегодно заболевающих туберкулезом, уменьшается, хоть и очень медленно. За период с 1990 по 2013 год смертность от туберкулеза снизилась на 45%. По оценкам ВОЗ, 37 миллионов человеческих жизней было спасено с 2000 по 2013 год благодаря диагностике и лечению туберкулеза.
Вакцинация БЦЖ является обязательной в 64 государствах и официально рекомендована в 118 странах и территориях (всего в мире 270 стран и территорий). За последние 70 лет в мире иммунизированы сотни миллионов людей. В высокоразвитых странах, где заболеваемость невелика, вакцинируют только группы риска (иммигрантов из стран с высокой заболеваемостью в районах их плотного проживания, лиц имеющих контакты с больными и т.п.).
Вакцины
Мнение эксперта
С.М. Харит

профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний НИИ детских инфекций
Вакцина БЦЖ, единственная существующая в настоящее время вакцина против туберкулеза, обеспечивает защиту от туберкулезного менингита и диссеминированной формы туберкулеза у младенцев и детей младшего возраста. Однако она не предотвращает первичное инфицирование или реактивацию латентного туберкулеза, которая является основным источником распространения микобактерий среди населения. В отсутствие лечения оба эти состояния обычно приводят к летальному исходу.
Таким образом, за прошедшие годы вакцинация БЦЖ позволила спасти тысячи человеческих жизней, т.к. смерть детей обычно обусловлена туберкулезным менингитом или диссеминированной формой заболевания.
Последние эпидемии
В 2013 году самое большое число новых случаев болезни произошло в Юго-Восточной Азии и западной части Тихого океана — 56% новых глобальных случаев. Однако самая большая доля новых случаев по отношению к численности населения — более 280 случаев на 100 000 человек — была зарегистрирована в 2013 году в Африке.
Исторические сведения и интересные факты
Врачи древней Греции и Рима, в частности Гиппократ, описывали клиническую картину легочной чахотки. Возбудитель туберкулеза — микобактерии туберкулеза (МБТ) — открыт в 1882 г. Р. Кохом. Туберкулез – страшная болезнь, которая унесла миллионы жизней, и болезнь коварная. День открытия микобактерии туберкулеза Робертом Кохом 20 марта объявлен ВОЗ всемирным днем борьбы с туберкулезом.
Легочный туберкулез: диагностика и лечение
Туберкулез легких является наиболее распространенной формой туберкулеза. Связано это с тем, что основной механизм передачи туберкулеза – воздушно капельный, и микобактерии первично попадают в легкие.
Следует понимать, что именно больные с легочной формой туберкулеза являются основным источником инфекции для окружающих их людей (бактериовыделители).
Симптомы
Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии, рентгена грудной клетки, постановке реакции Манту. Зачастую симптомы туберкулеза легких трудно отличить от симптомов бронхита, пневмонии или ОРВИ. Основным тревожным знаком бывает сохранение симптомов длительное время и отсутствие улучшения на фоне стандартного лечения перечисленных заболеваний.
К основным симптомам туберкулеза легких можно отнести:
- кашель или покашливание с выделением мокроты, возможно с кровью;
- длительное повышение температуры до 37-37,5 градусов;
- быстрая утомляемость и появление слабости;
- снижение или отсутствие аппетита, потеря в весе;
- повышенная потливость, особенно по ночам;
- появление одышки при небольших физических нагрузках.
При сохранении хотя бы одного из перечисленных выше симптомов в течение трех недель необходимо срочно обратиться к терапевту или к врачу-фтизиатру. При подозрении на наличие туберкулеза пациента направляют в туберкулезный диспансер, где проводят все необходимые обследование и при подтверждении диагноза назначают лечение.
Диагностика
Диагностикой туберкулеза легких занимаются терапевт (или педиатр) по месту жительства и врачи-фтизиатры в туберкулезном диспансере или специализированном стационаре. В зависимости от возраста пациента диагностический план будет включать различные исследования. У детей ключевое место в диагностике занимает проба Манту. Это специфическая реакция на внутрикожное введение туберкулина (вещество, являющееся продуктом жизнедеятельности микобактерий). Проба Манту проводится ежегодно всем детям при отсутствии противопоказаний. В случае обнаружения положительной или гиперергической реакции педиатр может направить ребенка в туберкулезный диспансер для дальнейшего обследования. Однако следует понимать, что такая положительная реакция может быть проявлением как инфекционной аллергии так и поствакцинальной. При оценке результатов принимают во внимание срок, прошедший с момента вакцинации или ревакцинации, характер и динамику предыдущих реакций.
Существуют строгие критерии по которым врач может отличить первичное инфицирование от поствакцинальной аллергии. При подозрении на инфицирование микобактериями назначают дополнительное обследование, которое в целом схоже с обследованием взрослых людей:
- обследование мокроты с проведением бактериоскопии и бактериологических исследований;
- рентгенография лёгких;
- общий анализ крови (могут быть выявлены умеренное увеличение СОЭ, небольшой лейкоцитоз со сдвигом лейкоцитарной формулы влево, эозинофилия, лимфопения).
При необходимости назначают компьютерную томографию или магнитно-резонансную томографию легких, бронхоскопию, биопсию легких, рентген позвоночника, суставов, УЗИ органов брюшной полости и другие исследования.
При постановке диагноза указывают локализацию поражения, фазу патологического процесса, осложнения. По наличию или отсутствию выделения больным туберкулёзной палочки туберкулёз характеризуют как БК (+) или БК (-). БК+ пациенты являются активными бактериовыделителями и способны заражать окружающих людей воздушно-капельным путем.
Лечение
В ряде случаев для первичного обследования и лечения пациенту рекомендуют госпитализацию. Лечение проводит фтизиатр совместно с терапевтом (педиатром) и врачами других специальностей. Основой лечения является этиотропная химиотерапия. Лечение больных туберкулёзом длительное (6-18 мес) и включает несколько этапов (стационар-санаторий-противотуберкулёзный диспансер).
Химиотерапию начинают сразу после установления диагноза, проводят длительно и непрерывно. Обычно назначают комбинацию из 2 и более лекарственных средств (к ним относятся такие препараты как изониазид, рифампицин, этамбутол, стрептомицин, пиразинамид и др). Кроме того проводят комплекс неспецифических мероприятий, направленных на укрепление защитных сил организма (лечебное питание, витаминотерапию, физиопроцедуры, ЛФК и др.).
Лекарственные противотуберкулёзные препараты обладают рядом побочных эффектов и требуют строгого соблюдения режима применения. В то же время неправильное или недостаточное лечение превращает легко излечимую форму болезни в трудно излечимый лекарственно-устойчивый туберкулез. Именно поэтому следует строго соблюдать все рекомендации врача подозам и срокам лечения. При отсутствии лечения смертность от активного туберкулеза доходит до 50% в течение одного-двух лет. В остальных 50% случаев нелеченый туберкулез переходит в хроническую форму. Хронический больной продолжает выделять микобактерии и заражать окружающих.


