Угревая болезнь – как ее лечить?
Прежде, чем говорить о лечении угревой болезни (о ее патогенезе и клинике рассказывалось в “Мире Медицины” N 7 за 1998 год), необходимо остановиться на принципах, которым должны следовать пациенты при уходе за кожей.
1. Ежедневное очищение кожи.
Большинству больных можно использо-вать различные антибактериальные мыла, пенки или гели для умывания. Некоторые пациенты, особенно с признаками жидкой себореи, вероятно, из-за снижения барьерных свойств кожи, плохо переносят частое мытье. У них появляются эритематосквамозные высыпания или ухудшается течение болезни. В таких случаях для ежедневного очищения кожи можно рекомендовать лосьоны и тоники для жирной кожи или традиционные водно-спиртовые болтушки, в состав которых входят салициловая, борная кислоты, резорцин и т.д.
2. При уходе за кожей лица следует избегать жирных кремов и мазей, вызывающих закупорку вопосяных фолликулов.
Наиболее предпочтительна форма эмульсии или жидкого крема, а также геля. Макияж следует использовать с осторожностью вследствие потенциального комедогенного действия декоративной косметики. Следует употреблять средства для ухода за кожей и декоративную косметику с маркировкой “non-comedogenic” .
В настоящее время при лечении угревой болезни используется довольно большое количество различных препаратов. Их применение и другие современные методы терапии этого заболевания основываются на знании четырех основных патогенетических механизмов болезни:
- гиперпродукция кожного сала,
- фолликулярный гиперкератоз,
- активизация бактериальной флоры,
- воспаление.
Выбор методов лечения должен основываться на:
– данных анамнеза ( наследственная предрасположенность, длительность и факторы, оказывающие влияние на течение болезни – стресс, предменструальное и сезонное обострения, характер и эффективность ранее проводимого лечения). У женщин необходимо собрать подробный гинекологический анамнез: менструальный цикл, беременности, роды, пероральная контрацепция
– адекватной клинической оценке болезни: степени тяжести, типа высыпаний, их локализации и распространенности, типа поражений (воспалительный или невоспалительный) и тяжести осложнений (рубцы, очаги гиперпигментации и экскориации).
В последнее время все большая роль отводится оценке психосоциального статуса больного с угрями. Известно, что угревая болезнь оказывает значительное психологическое воздействие на пациента, вызывая тревогу, депрессию, социальную дезадаптацию, межличностные и производственные трудности. Эти моменты следует обязательно выяснять при беседе с больным для возможной психотерапевтической или медикаментозной коррекции выявленных особенностей.
Не существует единой классификации степеней тяжести течения угревой болезни. Однако большинство исследователей выделяет три степени тяжести:
- легкую – наличие, главным образом, закрытых и открытых комедонов практически без признаков воспаления. При легкой степени возможно наличие менее 10 папулопустулезных элементов на коже лица
- среднюю – от 10до 40 папулопустулезных элементов на коже лица
- тяжелую – более 40 папулопустулезных элементов на коже лица, а также абсцедирующие, флегмонзные ( узловато-кистозные ) или конглобатные угри.
Легкая степень угревой болезни требует только наружной терапии. Пациенты, страдающие среднетяжелой или тяжелой формами акне, нуждаются в наружном и пероральном лечении.
При легкой степени угревой болезни назначается одно из современных наружных средств.
Бензоилпероксид (ОХY5, OXY10) используется в дерматологии более 20 лет. Благодаря мощному кератолитическому эффекту препарат широко применялся в наружной терапии ихтиозов. Отбеливающие свойства бензоилпероксида используются при различных изменениях пигментации кожи. За счет выраженного окислительного эффекта бензоилпероксид оказывает значительное антибактериальное действие на P.acnes и Staph.epidermidis (даже на резистентные к антибиотикам), не вызывая появления резистентных штаммов. Благодаря кератолитическому эффекту препарат оказывает влияние на комедогенез. По-видимому, бензоилпероксид обладает также непосредственным противовоспалительным действием, поскольку на фоне терапии быстро уменьшается количество папулопустулезных элементов. Препарат показан в качестве монотерапии при легкой степени угревой болезни, сопровождающейся появлением комедонов и воспалительных элементов.
Существуют комбинированные препараты бензоилпероксида с антибактериальными средствами, препаратами серы, азольными соединениями. Их эффективность, как правило, выше.
Синтетический аналог витамина А третиноин (Айрол, Ретин-А) назначается наружно в случае непереносимости и неэффективности бензоилпероксида. Препарат обладает очень высоким комедолитическим действием и нормализует кератинизацию эпителия волосяного фолликула, уменьшая вероятность развития в нем воспаления, а также вызывает некоторое уменьшение продукции кожного сала.
Азелаиновая кислота (Скинорен) обладает выраженным действием на заключительные стадии кератинизации, препятствуя образованию комедонов. Антибактериальная эффективность препарата обусловлена его активным транспортом внутрь бактерий. Резистентные формы флоры не развиваются. Это средство обладает также проти-вовоспалительным действием, но не влия-ет на продукцию кожного сала.
Следует отметить, что терапия бензоилпероксидом, третиноином или азелаиновой кислотой эффективна лишь при длительном использовании (не менее 3-х месяцев). В ряде случаев они могут вызывать раздражение кожи – простой дерматит. В таких ситуациях показано уменьшение частоты аппликаций или снижение концентрации препарата (многие средства выпускаются в различных концентрациях). Не рекомендуется одновременно накладывать на кожу два и более из указанных средств, пользоваться ими при сильных морозах и активной инсоляции.
Антибактериальные средства в большинстве случаев являются препаратами второго ряда и назначаются наружно в случае непереносимости или неэффективности бензоилпероксида, третиноина и азелаиновой кислоты. Возможна также комбинированная наружная терапия, включающая один из трех препаратов выбора и антибиотик.
Антибактериальные препараты не оказывают комедолитического действия, поэтому их целесообразно назначать при преобладании у пациента папулопустулезных элементов, но не при acne comedonica. Наружное применение антибиотиков при лечении acne, создающее высокие концентрации препаратов в месте аппликации, может приводить к развитию резистентности нормальной микрофлоры кожи и, в частности, P. acnes. Это приводит не только к неудачам терапии, но также и к переносу факторов резистентности другим микроорганизмам, что вызывает появление мультирезистентных штаммов кожной флоры. До конца 70-х годов P. acnes были чувствительны ко всем наружным антимикробным препаратам. В настоящее время нарастает число резистентных штаммов, но остается неясным, является ли эта резистентность результатом длительной общей антимикробной терапии или наружного лечения.
Общепризнаным антибиотиком в лечении угрей является эритромицин, обладающий высокой антибактериальной и противовоспалительной активностью. Современная комбинация эритромицина с цинком (Зинерит) значительно увеличила эффективность антибиотика против P. acnes и уменьшила риск возникновения резистентных штаммов. Присутствие цинка в таком хелатном комплексе снижает выработку секрета сальных желез, уменьшает сцепление фолликулярных эпителиальных клеток, увеличивает абсорбцию эритромицина и потенциирует его действие. При использовании Зинерита значительно уменьшается количество как воспалительных (папул и пустул), так и невоспалительных элементов угревой сыпи (комедонов).
Препарат широко используется при легких и среднетяжелых вариантах течения угре-вой болезни. Заметное улучшение наблю-дается уже через 2 недели. Иногда может наблюдаться сухость кожи, поэтому препарат целесообразно использовать при повышенном салоотделении.
Другой антибиотик для наружного применения – клиндамицин (Далацин). К нему до сих пор не выявлено случаев резистентности флоры.
Помимо современных наружных средств по-прежнему широко используются традиционные препараты серы, салициловой кислоты, резорцина, цинка пиритионата.
При угревой болезни средней степени тяжести назначается описанная наружная терапия, но, как правило, ее сочетают с системными антибиотиками.
Антибиотики из группы тетрациклина – препараты выбора для лечения угрей. Предпочтительнее прием доксициклина или миноциклина, поскольку они хорошо всасываются, лучше переносятся и интенсивно кумулируют в сальных железах. Их антимикробная активность выше, чем у других препаратов данной группы. Гораздо реже для системной терапии среднетяжелых случаев акне используются эритромицин, клиндамицин и сульфаниламидные препараты. Следует подчеркнуть, что эффективность антибактериальных средств обусловлена не только их непосредственным бактериостатическим действием на P. acnes. Тетрациклин и эритромицин обладают прямым противовоспалительным действием. Например, они способны уменьшать продукцию P. acnes хемотаксического фактора и миграцию нейтрофилов, а также снижают уровень активированного кислорода. Тетрациклины уменьшают уровень коллагеназы и влияют на механизмы хронического воспаления. Возможно, антибиотики воздействуют также на иммунные реакции в коже, в частности влияя на уровень цитокинов.
Положительный эффект от антибиотикотерапии при среднетяжелых вариантах угревой болезни отмечается лишь при длительном лечении (не менее 1 месяца). В связи с этим необходимо учитывать целый ряд побочных действий, возникающих при продолжительном приеме этих препаратов:
1. Дисбактериоз – расстройства со стороны желудочно-кишечного тракта (тошнота, диарея – у 5% пациентов) и кандидоз влагалища (у 6% пациенток). Следствием дисбактериоза могут быть также грам-отрицательный и питироспорум-фолликулит. Грам-отрицательный фолликулит вызывают Klebsiella, Escherichia, Proteus serratia, Pseudomonas. Клинически он проявляется острым высыпанием множественных пустул, узлов или выглядит как обыкновенное обострение угревой болезни. Грам-отрицательный фолликулит крайне трудно поддается терапии. В случае фолликулита, вызванного бактериальной флорой, необходимо отменить получаемый антибиотик и назначить ампициллин или сульфаниламидные препараты. При грам-отрицательных фолликулитах, обусловленных грибами рода питироспорум, показано назначение наружно и внутрь имидазольных препаратов. Если грам-отрицательный фолликулит часто рецидивирует, то желательна отмена любой антибактериальной терапии и переход на лечение угревой болезни изотретиноином.
2. Развитие резистентности нормальной микрофлоры кишечника и кожи. При использовании доксициклина риск развития резистентности считается наиболее низким, эритромицина – наиболее высоким.
3. Фототоксические реакции описаны у тетрациклинов, в большей степени – у доксициклина, поэтому в период лечения следует избегать пребывания на солнце и загара в солярии. По-видимому, выраженность фотореакций зависит от дозы препарата.
4. Взаимодействие препаратов. Предполагают, что при одновременном приеме тетрациклинов и гормональных контрацептивов эффективность последних снижается в 6-7 раз.
5. Другие осложнения. На фоне приема тетрациклина могут возникать онихолизис, язвенный эзофагит, доброкачественное повышение внутричерепного давления (головные боли, нарушения внимания, застойные диски зрительных нервов);
миноциклина – серовато-синеватая пигментация кожи и ногтевых пластинок, обусловленная образованием комплексов “меланин-препарат” и существующая до 8-15 мес. после окончания терапии. Если эффекта от антибактериальной терапии нет или он очень слабый, то врач должен разобраться, почему это происходит. Низкий эффект от проводимой антибиотикотерапии возможен:
– при развитии резистентности флоры,
– при появлении грам-отрицательных фолликулитов.
И в том, и в другом случае показано микробиологическое исследование. В дальнейшем решается вопрос о смене антибактериального препарата или назначении синтетических ретиноидов (изотретиноина). У женщин, кроме того, возможно назначение в дополнение к наружной терапии гормонотерапии комбинированными оральными контрацептивами с эстрогенным профилем или антиандрогенами. Эффект от такого лечения на-блюдается спустя 3-6 месяцев и может быть длительным – у пациенток снижается продукция кожного сала и значительно уменьшается количество как воспалительных, так и невоспалительных акне. Этот метод лечения возможен только после консультации гинеколога-эндокринолога и тщательного исследования гормонального фона пациентки, то есть он должен назначаться строго по показаниям.
При лечении тяжелых форм угревой болезни необходима комбинация стандартной наружной терапии и общего лечения. Антибактериальные препараты назначают длительными курсами (до трех и более месяцев). У женщин с тяжелыми проявлениями угревой болезни при неэффективности антибиотиков после обследования гинекологом-эндокринологом назначаются комбинированные оральные контрацептивы с эстрогенным профилем или антиандрогенные препараты. Если спустя 3 месяца эффекта от лечения нет, назначают изотретиноин.
Изотретиноин (Роаккутан) является синтетическим аналогом витамина А. Этот препарат эффективно воздействует на все звенья патогенеза угревой болезни. Он значительно снижает продукцию кожного сала, уменьшает формирование комедонов в результате нормализации уровня дифференцировки клеток эпителия стенки и устья волосяного фолликула. На фоне приема изотретиноина снижается число P. acnes, что, по-видимому, непосредственно связано с уменьшением секреции кожного сала, поскольку этот микроорганизм использует кожное сало в качестве источника питания. Количество P. acnes остается пониженным еще длительное время после отмены терапии.
Изотретиноин обладает общим противовоспалительным действием за счет регулирующего влияния на процессы хемотаксиса и фагоцитоза, которые у больных угрями изменены. Изотретиноин является наиболее эффективным средством. Вопрос о его назначении следует рассматривать у больных с тяжелыми ее формами, особенно при наличии абсцедирующих, флегмонозных и конглобатных акне с образованием обезображивающих рубцов, стойких нарушений пигментации. Изотретиноин может назначаться и при среднетяжелых вариантах течения акне:
– если длительные неоднократные курсы антибактериальной терапии не принесли желаемого результата
– если после нескольких успешных курсов обычной терапии быстро возникали рецидивы
– при наклонности к формированию рубцов
Это средство показано пациентам с угрями, сопровождающимися тяжелыми психосоциальными расстройствами, и для лечения такой тяжелой формы угревой болезни, как acne fulminans.
В большинстве случаев требуется курс лечения не менее 4 месяцев, в 10% случаев -6 месяцев и в 3% случаев – более 10 месяцев. Остаточные явления акне постепенно разрешаются и после отмены препарата. Ремиссия во многих случаях продолжается несколько лет. Для уменьшения вероятности рецидива общая доза препарата должна достичь не менее 120 г/кг.
- беременным, из-за потенциальной тератогенности ретиноидов
- кормящим матерям, в случаях гипервитаминоза А
- при повышенной чувствительности к активному веществу препарата.
Препарат не рекомендован пациентам:
- с печеночной недостаточностью
- с почечной недостаточностью
- с гиперлипидемиями
- с сахарным диабетом
Не следует комбинировать изотретиноин:
- с витамином А (из-за риска появления гипервитаминоза А)
- с тетрациклинами (из-за риска повышения внутричерепного давления)
Женщинам детородного возраста препарат назначают только после отрицательного результата теста на беременность (желательно начинать лечение на второй или третий день следующего менструального цикла) и на фоне эффективной контрацепции. После окончания терапии, через четыре недели, необходимо выполнить тест на беременность.
Препарат принимают обязательно под наблюдением специалиста. В процессе терапии осуществляется клинико-лабораторный мониторинг (уровни ACT, АЛТ, триглицеридов, холестерина, щелочной фосфатазы, креатинина в сыворотке крови). В случае выявления гиперлипидемии и после окончания лечения рекомендуется повтор лабораторных тестов через две недели.
К дополнительным методам лечения угревой болезни, показанным только при acne comedonica, относится чистка лица, особый щипковый массаж лица. Нередко используется поверхностная криотерапия, которая может ускорить разрешение узловатокистозных элементов. Применяется дарсонвализация, каутеризация, лазеротерапия на отдельные невоспалительные угри. Хирургические манипуляции имеют очень ограниченное применение при угревой болезни. Вскрытие кистозных полостей противопоказано, поскольку оно приводит к формированию стойких рубцов. Иногда при абсцедирующих акне применяется обкалывание очагов кортикостероидами.
Знаете ли Вы, что:
вопрос о назначении ультрафиолетового облучения (УФО)
пациенту с угрями должен решаться сугубо индивидуально:
Акне: что такое акне на лице, причины, симптомы. Лечение акне на лице в клинике ROSH
Акне (воспалительные образования на коже, угревая болезнь) – это наиболее распространенное заболевание сальных желез и волосяных фолликулов кожи, которое встречается от периода новорожденности до старости.
Акне стоит на втором месте по частоте среди кожных заболеваний в мире после экземы. Чаще болеют женщины, но у мужчин заболевание проходит тяжелее. У некоторых пациентов акне – наследственное заболевание (объясняется особенностями строения сальных желез и генетической чувствительностью к патогенам).
Известны случаи самопроизвольного излечения до 25 лет, но бывает, что, наоборот, болезнь приобретает хронический характер. Точный прогноз дать очень сложно, поэтому очень важно выяснить причины болезни и максимально устранить их, чтобы не было печальных последствий.
Как же возникают угри? Объясним подробнее этот процесс.
Как возникает угревая сыпь

Кожа самый большой орган человека по массе и по площади. Она выполняет ряд важнейших функций: обменную, теплорегулирующую, рецепторную, защитную.
Кожный покров состоит из трех слоев:
- эпидермис – наружный слой кожи, включает пять слоёв, располагающихся над дермой и осуществляющих преимущественно барьерную функцию,
- дерма – собственно кожа, соединительная ткань, расположенная между эпидермисом и нижележащими органами, от которых ее отделяет слой соединительной ткани – подкожной клетчатки,
- подкожная клетчатка – рыхлая соединительная ткань, часто богатая жировыми отложениями,
Самый верхний слой эпидермиса – роговой слой – выполняет защитную функцию. и живых клеток не имеет, а состоит из отмерших клеток. Толщина этого слоя может быть различной, зависит от интенсивности механической нагрузки на участок кожи. Водно-липидная мантия покрывает роговой слой эпидермиса как скафандр и защищает кожу от вредных внешних воздействий, микроорганизмов и от потери влаги. Ее нормальный уровень кислотности (РН) составляет 4,5-5,5. Однако при акне, грибковых и др. заболеваниях кислотность кожи меняется.
Водно-липидная мантия обладает собственной микрофлорой, на ней в симбиозе дружно живут стафилококк эпидермальный, акне бактерии и некоторые грибки в определенной пропорции, которая строго индивидуальна. Эти бактерии поддерживают кислую среду на коже и не дают проникнуть в нее патогенным микроорганизмам. Однако если этот баланс нарушается, некоторые бактерии начинают слишком активно размножаться. Кроме того, нарушения в верхнем слое эпидермиса снижают его защитно-барьерную функцию, и могут привести к проникновению в кожу (особенно при определенной патологии внутри организма) чужеродной инфекция из внешней среды. Все это в совокупности и приводит к развитию угревой сыпи.
Изменения в химическом составе водно-липидной мантии могут быть вызваны многими причинами, Так, во время пубертатного периода (подростковый возраст) меняется кислотность и повышается выработка кожного сала из-за гормональной перестройки. Тонкие протока сальных желез закупориваются, деформируются, как следствие, появляются камедоны, жировики, а при активном развитии патогенной микрофлоры – акне.
Таким образом, акне является болезнью липидного обмена. Можно сказать, что у больных акне особая гиперчувствительность (как аллергия своего рода) на бактерии.
Как образуется акне.
Непосредственно процесс образование угревой сыпи выглядит так. В результате патогенных воздействий или гормональных нарушений происходят изменения в химическом составе в верхних слоях эпидермиса. Повышается секреция сальных желез и изменяется состав кожного сала. Нарушается процесс обновления клеток волосяного фолликула и утолщается роговой слой (фолликулярный гиперкератоз). Наступает бактериальный дисбаланс (размножение одних бактерий и угнетение других). В результате начинается воспалительная реакция.
Если на коже появляются покраснения, воспаления, прыщи, подкожные болезненные элементы – это сигнал организма, что человек не здоров!
Диагностика акне
Как выглядит кожа при акне

Внешний вид кожи при акне отличается от нормального – кожа блестит, имеет сальный вид. Наблюдаются различного вида высыпания (угри).
Высыпания на коже бывают разного вида, и могут выглядеть как небольшой косметический дефект, не доставляющий больших неприятностей, или носить ярко выраженный воспалительный характер, что может доставлять значительные страдания пациенту.
Зоны высыпаний при угревой сыпи достаточно традиционны.. Чаще всего это лицо, так называемая Т-зона(лоб, нос ,подбородок), где больше всего сосредоточены сальные железы, питающие волосяной фолликул. В более тяжелых случаях это может быть не только лицо, но и спина, грудь, плечи, а иногда даже ягодицы и волосистая часть головы.
Акне характеризуется наличием нескольких разновидностей кожных дефектов. Рассмотрим их подробнее.
Открытые комедоны
Чаще всего на коже присутствуют черные точки в порах – это открытые комедоны. Они возникают в результате закупорки устья сальных желез кожным салом, косметическими средствами, пылью и т.п. Локализуется открытые комедоны обычно на тех участках, где находится значительное количество сальных желез, как правило, это зона лба, подбородок и крылья носа. Единичные комедоны обычно устраняются правильным уходом за кожей. Однако при пористой коже возможно образование многочисленных комедонов, причем не только на лице, но и на других участках кожи – на спине, на плечах и т.п. Такая ситуация требует специальных мер для очистки кожи, за советом лучше обратится к специалисту.
Закрытые комедоны
Белые подкожные пробки – закрытые комедоны – также достаточно частое явление. Закрытый комедон – это бугорок на коже телесного или белого цвета, слегка выступающие над поверхностью кожи. Он может быть малозаметен, ощущается лишь как некоторая неровность, если провести рукой по коже. Воспаления и каких-либо болезненных явлений при этом не наблюдается.
Милиумы
Милиум (белый угорь) – плотная поверхностная киста сальной железы. имеющее вид маленького белого зернышка. Это безболезненные, невоспаленные узелки беловатого цвета, величиной 0,5-3 мм, , содержащая густое кожное сало и кератин. Наблюдаются обычно на так называемых Т-зонах лица, а также на щеках, веках, реже – на туловище и гениталиях.
Папулы
Узелки “Papula” (папулы) – их обычно называю прыщами – это более тяжелый случай. Папулы – это плотные, резко очерченные прыщики диаметром 1 – 3 мм, несколько возвышающиеся над дермой. Гнойной головки они не имеют. Папулы обычно образуются из-из закрытых комедонов. Если папула сформировалась из открытого комедона, видно темную пробку, расширенное устье волосяного фолликула. Могут быть как воспалительного, так и невоспалительного характера. Если возникает воспаление, то могут остаться рубцы, поэтому папулы надо лечить обязательно. Следует сказать, что папулы могут быть симптомом некоторых серьезных заболеваний,, например ветрянка, корь, сифилис, оспа, сибирская язва, красный плоский лишай. Поэтому при появлении многочисленных высыпаний необходимо срочно обратиться к врачу!
Пустулы
Гнойнички “Pustula” это маленькие шарику, на самой верхушке которого есть белое пятно (гнойная головка). Вокруг пустулы обычно наблюдается болезненная краснота – воспаление. Пустулы могут вызывать очень сильные боли. Это поражение эпидермиса возникает не только на лице, но и на разных областях тела. В принципе эти высыпания не опасны, но требуется лечение, так как гнойнички имеют инфекционную природу. И нужна антисептическая обработка, а в тяжелых случаях – и лечение антибиотиками.
Узлы и кисты
В более серьезных случаях наблюдаются глубокие подкожные уплотнения – узлы и кисты. Узлы – это глубокие подкожные уплотнения диаметром более 5 мм красного или синюшно-багрового цвета, болезненны при пальпации. После их заживления могут оставаться рубцы (различного типа – атрофические, гипертрофические, келоидные). Кисты – это переродившиеся из-за воспалительных процессов узлы, обычно очень болезненные, имеют красновато-синюшный цвет.
Гнойные капсулы
Если же в глубоких тканях длительное время наличествует воспалительный процесс и образующийся инфильтрат не удаляется, может образоваться плотная объемная капсула, внутри которой содержится гной или кожное сало. Это образование специалисты называют кистой.
Рубцы и пигментация
Также при акне могут наблюдаться рубцы (последствия заживших высыпаний), а также различного размера пятна на коже (поствоспалительная пигментация).
Степени акне
Клинические формы акне подразделяются на невоспалительные и воспалительные. Невоспалительные форма акне – это открытые и закрытые комедоны, милиумы. Воспалительные формы – это поверхностные папулы и пустулы; узлы и кисты, а также акне глубокие индуративные, конглобатные; осложненные абсцедирующие, флегмонозные, молниеносные, акне-келоид, рубцующиеся.
Тяжесть заболевания, согласно классификации, предложенной Американской академией дерматологии, оценивается следующим образом:
- 1-я степень — наличие комедонов и единичных папул;
- 2-я степень — папулезная сыпь и незначительное количество пустул;
- 3-я степень — папулы, пустулы и от 3 до 5 узлов;
- 4-я степень — выраженная воспалительная реакция в глубоких слоях дермы с формированием множественных болезненных узлов и кист.
Однако наиболее удобна часто используемая и более понятная пациентам следующая классификация Акне, предложенная в 2000году(G Plewig M A Kligman):
- 1 степень (легкая) – менее 10 комедонов и папулопустул на ограниченном участке кожи.
- 2 степень (умеренная,средняя) – до 20 комедоны и 25 папулопустул на двух и более участках кожи.
- 3 степень (тяжелая) – много комедонов (свыше 21), много папулопустул (свыше 26), конглобальные и индуративные элементы, распространённая форма и выраженные психосоциальные нарушения.
Дифференциальный диагноз
С какими заболеваниями надо дифференцировать акне при постановке диагноза? Важно знать, что угревая сыпь может быть симптомом других, порой очень серьезных заболеваний. Это, например, розацея пустулезная. пустулезный угревидный сифилис, инфильтративно-нагноительная трихофития, акнеформные дерматозы. Возможна также такая форма заболевания, как медикаментозные угри, которая является реакцией организма на некоторые лекарственные средства, исчезает при их отмене
Причины акне
Акне -это почти всегда результат воздействия целого ряда причин. Однако их можно разделить на две большие группы – внутренние (эндогенные) и внешние (экзогенные).
Эндогенные (внутренние ) причины акне связаны с нарушениями или отклонениями в работе организма пациента.
Экзогенные (внешние) причины – это различные внешние воздействия на кожу, которые могут вызвать появление угревой сыпи.
В каждом конкретном случае причиной могут быть как отдельные единичные факторы, так и сочетание различных эндогенных и экзогенных факторов. Точную причину или комплекс причин поможет установить тщательное обследование, которое мы обязательно проводим в нашей клинике.
Эндогенные причины угревых высыпаний
Среди эндогенных причин прежде всего стоит выделить физиологические изменения, которые естественным образом происходят в организме и могут спровоцировать появление акне. Это прежде всего изменение гормонального фона:
- в подростковом периоде, когда гормоны еще не установились,
- при беременности или после аборта,
- перед менструацией.
Некоторые паталогии внутренних органов также могут сопровождаться угревой сыпью. Так, акне возможно при некоторых заболеваниях: дисфункция яичников при поликистозе, заболеваниях гипофиза и надпочечников и др. Высыпания наблюдаются и при заболеваниях желудочно-кишечного тракта, таких как дисбаланс микрофлоры кишечника, гастриты, панкреатиты, гепатиты, нарушения в работе желчного пузыря, запоры, приводящие к интоксикации организма.
У мужчин при активном занятии спортом и приеме анаболиков и спортивного питания для улучшения рельефа мышц порой возможно появление различного рода угревых высыпаний.
Очень часто акне является следствием стресса. Даже однократный стресс приводит к выбросу гормонов, что может привести к нарушениям в эндокринной системе, и как следствие вызвать появление угревых высыпаний. Хронический стресс приводит к постоянному повышенному выбросу гормонов и снижению иммунитета, что открывает дорогу многим инфекциям, в том числе и воспалительным формам акне.
Вирусные заболевания – еще одна причина кожных высыпаний. Не только острая фаза герпеса, , но и носительство герпетической группы вирусов снижает иммунитет, и в результате организм не может справиться с нарушением микробной флоры. На коже расцветают бактерии, и акне приобретает затяжной хронический характер.
Гиперкератоз-утолщение рогового слоя кожи, закупорка пор усугубляет акне.
Зоны высыпаний и их связь с заболеваниями внутренних органов

Существуют классификация зон высыпания акне – зоны Захарьина-Геда – которая как географическая карта дает возможность понять, где произошел сбой в работе организма. Эта классификации соотносит зоны угревых высыпаний и внутренние органы человека.
Зоны Захарьина – Геда – это ограниченные участки кожи (зоны), в которых при заболеваниях внутренних органов часто появляются отраженные боли, а также изменения чувствительности в виде болевой и температурной гиперестезии.
Экзогенные причины появления акне
Среди экзогенных (внешних) причин угревых высыпаний в первую очередь стоит отметить неправильное и беспорядочное использование различной косметики, особенно тональных средств и корректоров. Провоцирует акне и неправильный ежедневный уход, излишнее увлечение косметическими эстетическими процедурами. Это, например, чистки, которые НЕЛЬЗЯ делать при наличии воспалительных элементов на коже.
А выдавливать что либо в области носогубного треугольника и переносицы вообще опасно – это может привести к воспалению мозговых оболочек и менингиту.
Еще один провоцирующий фактор – чрезмерная инсоляция. Кожа на солнце и в солярии вроде бы подсушивается, однако компенсаторно это приводит к усилению выделения кожного сала, закупорке пор и обострению акне. К тому же солнце является великим иммунодепресантом.
Чрезмерное трение кожи, частое умывание, протирание лосьонами, синдром “чистюли” – все это также приводит к усилению акне, т.к. смывается защитный слой кожи со «своими» микробами, которые играют огромную роль в эпидермальном барьере. На пересушенной коже образуются микротрещинки – входные ворота для инфекции.
Контакт с некоторыми химическими соединениями усиливают акне .
Какие виды микроорганизмов вызывают воспаления при акне
Воспалительные процессы при акне чаще всего вызываются следующими видами микроорганизмов:
- Propionbacterium асnes-грамм положительные липофильные палочки
- Propionbacterium granulosum
- Гноеродные кокки : staphylococcus epidermis is и др. –
- Дрожжеподобные липофильные грибы Malassezia.
Гормоны при акне и их роль
Уже давно известно, что Акне является гормонозависимым заболеванием, то есть одним из факторв появления угрей являются нарушения гормонального фона. Провоцирующими обычно являются такие гормоны, как тестостерон, дегидроэпиандростерон, инсулиноподобный фактор роста-1 (ИФР-1, соматомедин С). Их гиперпродукция приводит к излишней работе сальных желез и даже изменению состава и качества кожного сала.
Но не только эти гормоны вызывают акне. Нарушение гормонального баланса гипофиза, коры головного мозга, работы яичников, надпочечников и щитовидной железы также может привести к акне. Поэтому надо помнить, что кроме дерматолога нужно обращаться к специалистам-эндокринологам при обнаружении, каких бы то не было нарушений в анализах крови.
Обострение прыщей за 5-7 дней до начала месячных объясняется повышением уровня стероидных гормонов и изменением гидратации эпителия фолликулов.
Появление высыпаний на коже может быть и после приема или отмены некоторых противозачаточных препаратов.
Во время стресса надпочечники вырабатывают в большем количестве андрогены, что вызывает гиперактивную работы сальных желез и упадок иммунитета – в результате акне расцветает. Тем не менее достаточно часто молодым девочкам гинекологи назначают противозачаточные препараты при абсолютно нормальном гормональном фоне. Не разумно назначение гинекологами наружной (топической) терапии акне без консультации врача-дерматолога.
Лечение акне – сложный процесс

Итак, мы видим, что акне может быть и самостоятельным заболеванием, вызванным например неправильным уходом (обычно это легкие формы акне). Но гораздо чаще акне является симптомом нарушений в работе организма. Именно поэтому симптоматическое лечение наружными препаратами, даже если и приводит к временным улучшениям, зачастую не дает стойких результатов, ибо не устраняет причину заболевания. В результате акне переходит в более тяжелую форму.
К нам в клинику нередко всего обращаются пациенты уже со сложными, запущенными, тяжелыми формами, требующими серьезного комплексного лечения. И наши методики позволяют победить недуг даже в сложных случаях –разумеется, при точном выполнении рекомендаций наших специалистов.
Лечение акне – это чаще всего не просто лечение прыщей. Это лечение всего организма, приведение в порядок и гармонию работу его различных органов и систем. А для этого необходимо комплексное обследование и установление всех возможных причин заболевания, и тщательное соблюдение всех рекомендаций врачей.
Как правильно питаться при акне? Рассказывает главный врач нашей клиники, д.м.н. Л.А. Хачатурян
Диета при акне. Советы врачей нашей клиники о правильном питании при заболевании
Акне во взрослом возрасте

Чистая и красивая кожа – это залог уверенности в себе и показатель здоровья. Хотя бы раз в жизни среднестатистический человек сталкивался с проблемой акне.
Высыпания на коже чаще появляются в подростковые годы – период гормонального всплеска и перестройки организма. Однако прыщи могут беспокоит и взрослых людей, а при несвоевременном лечении способны перерасти в проблему, избавиться от которой получится только с помощью врачей.
Механизм развития
Акне, или угревая сыпь, – хроническое воспаление сальных желез и волосяных фолликулов со склонностью к рецидивам. Это самая распространенная патология кожи, которая встречается как у мужчин, так и у женщин.
Высыпания чаще всего появляются в себорейных зонах, то есть местах наибольшего скопления сальных желез: лицо, плечи, грудь, верхняя часть спины.
Существует четыре фактора, совместное воздействие которых обуславливает механизм развития угревой болезни:
- Избыточная секреция сальных желез и снижение бактерицидных свойств кожного сала. Такое явление обычно обнаруживается у женщин перед менструацией. Кожный секрет становится более плотным, из-за чего закупоривает и перекрывает протоки.
- Фолликулярный гиперкератоз. Постоянное обновление кожи происходит за счет слущивания ороговевших, отмерших пластин. Роговой слой кожи утолщается, ухудшается отток сального секрета.
- Активизация пропионовых бактерий. Эти микроорганизмы живут в организме здоровых людей, не вызывая кожных заболеваний. Однако закупоривание сальной железы и повышенная секреция кожного сала (себума) создают благоприятные условия для размножения условно патогенной микрофлоры.
- Воспалительный процесс. Это закономерная реакция в ответ на активное размножение пропионовых бактерий акне.
Причины
Акне – это полиэтиологическое заболевание, к появлению которого приводят как хронические заболевания, так и внешние факторы. Чтобы определить, что же послужило пусковым механизмом к развитию патологии, важно понаблюдать за образом жизни человека, какой косметикой он пользуется, какие препараты принимает. Для получения полной картины потребуется консультация дерматолога и косметолога, которые назначат перечень необходимых анализов.
Ведущую роль в развитии угревой болезни специалисты отдают наследственной предрасположенности. Например, размер и видимость пор могут передаваться от родителей детям. Было установлено, что за 50% всех случаев отвечают именно генетические факторы. Образованию акне способствует большое количество экзогенных и эндогенных факторов.
Экзогенные (внешние) причины
Вызвать развитие акне у взрослых могут такие причины:
- Неправильный уход за лицом. Использование низкокачественной косметики может вызывать закупорку пор. Воспаления могут даже вызывать натуральнее растительные масла, применяющиеся с целью увлажнения, и солнцезащитные крема. Выбирать лучше крема с легкой текстурой с пометкой «некомедогенно».
- Климатические условия. Повышенная влажность может вызывать гиперсекрецию сальных желез.
- Выдавливание прыщей. Механическая травма приводит к еще большему распространению воспаления в окружающие ткани. При отсутствии стерильности неизбежно проникновение инфекции, что усугубляет ситуацию. Когда в воспалительный процесс вовлекаются более глубокие слои кожи, появляются грубые шрамы и рубцы.
- Загрязнение кожи и окружающей среды. Грязь на лице забивает поры, провоцируя появление сыпи.
- Контактирование с токсическими веществами. Это касается людей, работающих на вредном производстве и вынужденных постоянно контактировать с химическими веществами, растворителями, лаками и красками.
- Ультрафиолетовое воздействие. Прямые солнечные лучи сушат кожу. Для компенсации состояния начинается избыточная секреция себума. Перед выходом на улицу важно использовать солнцезащитные крема.
Выбор продуктов питания также отражается на состоянии кожи. К ним относится жареная, копченая пища, фаст-фуды, молочные продукты, шоколад. Важно следить за тем, как кожа реагирует на ту или иную пищу. При появлении воспалений и покраснений лучше исключить такие продукты.
Преобладание в рационе углеводной пищи усиливает секрецию сальных желез. Часто акне диагностируется на фоне гастрита, панкреатита, дисбактериоза.
Бесконтрольное потребление сладких продуктов вызывает резкое повышение инсулина — гормона, который регулирует уровень глюкозы в крови и воздействует на тестостерон. Когда человек съедает плитку шоколада, подскакивает уровень сахара в крови, а вместе с ним и показатели мужского гормона.
Не стоит допускать частых инсулиновых скачков за день. Для этого следует сохранять «пищевое окно» (голодание) между основными приемами. Это будет способствовать снижению выработки мужских гормонов, а вместе с ними уменьшится и количество воспалений.
Полинезийцы, изолированные от цивилизации, практически не страдают от акне. Однако после перехода от привычного для них питания на рацион среднестатистического жителя планеты у них часто возникают проблемы с кожей.
Не стоит пренебрегать ежедневным очищением кожи, однако чрезмерная чистоплотность также может послужить причиной комедонов. Частое использование средств личной гигиены приводит к нарушению состава и снижению численности полезной микрофлоры, которые не позволяют пропионовым бактериям акне активно размножаться.
Эндогенные (внутренние) причины
На первом месте среди эндогенных причин акне стоят гормональные изменения. Выработка кожного сала контролируется андрогенами: тестостероном, который есть и у женщин, и другими, близкими к нему. Если их уровень превышает норму, кожа начинает вырабатывать больше себума.
За количество вырабатываемых организмом гормонов отвечает щитовидная железа. При гипертиреозе (гиперфункции) на коже появляются гнойнички, повышается температура тела и снижается вес. При гипотериозе (гипофункции щитовидной железы) также появляются прыщи, кожа становится сухой, нарушается менструальный цикл.
Оценить функциональную активность щитовидной железы помогут лабораторные исследования крови (тиреотропный гормон, трийодтиронин, антитела к тиреоглобулину, антитела к рецепторам ТТГ, кальцитонин). Чтобы понять причину акне у взрослых, необходимо также сдать анализ на уровень половых гормонов. Потребуется и ультразвуковое исследование матки, яичников и щитовидной железы.
У женщин обострение угревой болезни может происходить во время или после беременности, перед менструаций или при менопаузе. Уровень гормонов меняется и после отмены оральных контрацептивных препаратов.
Однако мужчины чаще страдают угревой болезнью, причем в тяжелых формах. Для выявления причинных факторов назначается гастроскопия, а также анализ на наличие бактерии Хеликобактер пилори. Может потребоваться развернутый биохимический анализ крови.
Хронический стресс – это еще одна причины высыпаний. Выброс гормона стресса – кортизола влияет на состояние кожи. Накопленные годами негативные эмоции прорываются в виде угрей, закупорок и раздражений на лице.
Необходимо давать себе возможность отдыхать и расслабляться. Первое правило, которым нельзя игнорировать, — это здоровый сон не менее 8 часов в день.

Акне во взрослом возрасте
Признаки
Акне у взрослых проявляется в виде:
- Подкожных угрей, или закрытых комедонов. Это высыпания черного или серого цвета, которые появляются в результате окисления содержимого пор. Угри состоят из воспаленных и уплотненных выделений. Они возникают в результате закупорки устья сальных желез кожным салом, косметическими средствами или пылью. Локализуются в зоне лба, подбородка и крыльев носа. Единичные подкожные угри устраняются правильным уходом за кожей.
- Черных точек. В отличие от закрытых комедонов, появляются на поверхности кожи. Они обычно малозаметны, ощущаются лишь в виде некоторой неровности. Воспалительных процессов и болезненных ощущений они не вызывают.
- Кист. Наполнены гноем и обычно оставляют после себя рубцы.
- Нодул. Это подкожные узелковые образования, которые имеют вид твердых бугорков. Нодулы сопровождаются воспалительной реакцией и вызывают болевые ощущения при нажатии. Могут быть окружены гнойными образованиями.
- Папул. Выглядят в виде мелкой сыпи красного цвета. Не имеют гнойного содержимого. Обычно папулезные угри высыпают массово, придавая коже бугристый вид. Они могут быть симптомом некоторых серьезных заболеваний, например ветрянки, кори, красного плоского лишая. Поэтому если все лицо усеяно пустулами, лучше обратиться к врачу.
- Пустул. Это довольно болезненные угри с белым содержимым. Могут заживать бесследно, а в некоторых случаях оставляют после себя заметные рубцы. Пустулезные угри не представляют опасности, однако требуют лечения ввиду своей инфекционной природы.
Акне у взрослых развивается по тому же сценарию, что и у подростков. Все начинается с усиленной выработки кожного сала, приводящей к закупорке желез. Затем бактерии начинают активно размножаться в протоках, что и приводит к развитию воспалительной реакции и формированию высыпаний.
Однако позднее акне отличается от подростковых прыщиков. Угри обычно расположены более глубоко и локализуются в области подбородка и щек, а не в Т-зоне. Часто проявляются в виде более болезненных и ярких воспалений и хуже рассасываются. Позднее акне сложнее поддается чистке и часто оставляет после себя рубцы. Формирование осложнений в виде пятен, бугров и рубцов происходит из-за возрастного ухудшения регенерации кожи.

Акне во взрослом возрасте
Стадии развития
Высыпания появляются в одиночку или группами, незаметно исчезают или сопровождаются дискомфортными ощущениями. В зависимости от количества и характера угрей специалисты выделяют 4 основных стадии развития акне:
- Легкая. Единичное количество угрей небольшого размера, не сопровождающихся воспалительным процессом.
- Средняя. Высыпаний становится все больше, некоторые из которых имеют признаки воспаления. На этой стадии прогноз при адекватном лечении благоприятный.
- Тяжелая. Добавляется большое количество воспалительных комедонов, а также кист и узлов.
- Крайне тяжелая. На лице насчитывается более сорока элементов высыпаний. На данном этапе местные средства и корректировка питания ситуацию не исправит. Требуется помощь специалиста.
Методы лечения
Скорость избавления от акне связана с тем, насколько быстро будет начато лечение. Дисциплина в рационе питания и ежедневной гигиене, а также неукоснительное соблюдение рекомендаций дерматолога по применению препаратов и уходовой косметики помогут ускорить выздоровление.
Полностью избавиться от акне можно исключительно при комплексном подходе. Одним лишь каким-то препаратом или косметической процедурой проблему не решить. Нужно подготовить себя к длительному курсу терапии и восстановления. Не существует средств, которые бы за одну ночь убрали все изъяны и неровности.
Препараты
Уже на второй стадии акне целесообразно применение лекарственных средств. К препаратам первой линии в лечении угревой болезни относятся бензоилпероксид, третиноин, азелоиновая кислота.
Их назначают с целью оказания противовоспалительного и антибактериального действия. Свою эффективность препараты показывают лишь при условии длительного применения – не менее трех месяцев.
Если средства первой линии не оказали результата, могут назначаться антибиотики для наружного применения. Перорально антибактериальные препараты используются при акне средней степени тяжести. При лечении угревой болезни у женщин при гиперандрогении могут назначаться гормональные контрацептивные средства.
Косметология
Борьба с проблемной кожей – это трудоемкий и непрерывный процесс. Для нормализации работы сальных желез потребуется целый арсенал скрабов, пилингов, масок, однако иногда и этого недостаточно. В этом случае не обойтись без помощи профессиональных косметологов. Косметология предлагает разнообразие процедур для обладателей проблемной кожи. Рассмотрим наиболее популярные и эффективные из них.
Пилинги
Принцип действия пилингов заключается в отшелушивании отмерших роговых клеток. Это приводит к уменьшению активности бактерий, вызывающих воспаление. Микроорганизмы, лишенные своей привычной питательной среды, погибают.
Самыми распространенными в терапии акне являются поверхностные пилинги. Они способствуют мягкому очищению кожи, нормализуют клеточное дыхание, работу сальных желез, не нанося при этом больших травм.
В случае появления рубцов, неровностей и пятен предпочтение отдают срединному отшелушиванию. И в самых тяжелых случаях может применяться глубокий пилинг.
Биодермабразия
Это по сути тот же пилинг только с комплексным воздействием. Биодермабразия проводится в несколько этапов:
- Очищение.
- Поверхностный подготавливающий пилинг.
- Нанесение средства, усиливающих микроциркуляцию крови.
- «Распаривание» кожи кремами.
- Механическое отшелушивание.
- Нанесение успокаивающих масок и крема.
Процедура делает поры менее заметными, убирает четкие точки, нормализует работу сальных желез. Она абсолютно не травматична для кожи и не требует особого ухода.
Лазерная шлифовка
Лазерный луч точечно воздействует на клетки верхнего слоя кожи и более глубокие структуры, способствуя их обновлению. В результате запускается естественный процесс выработки коллагена и эластина, улучшается трофика тканей и микроциркуляция крови, выравнивается рельеф.
Дерма начинает самостоятельно регенерировать поврежденные слои. На месте пятен и рубцов образуется новая молодая кожа.
Особенностью лазерной шлифовки является воздействие на отдельные зоны. Тончайшие лазерные лучи своего рода выпаривают поврежденные участки.
Результат виден сразу же после процедуры. Повторно шлифовку можно сделать через полгода. Помимо того, что уходят неровности и рубцы, кожа станет более гладкой и подтянутой.
Мезотерапия
Мезотерапия комплексно воздействует на кожу:
- иммуностимулирующее действие;
- насыщение эпидермиса витаминами;
- антибактериальный эффект;
- антиоксидантное влияние.
В серединный слой кожи вводятся микроскопические дозы препарата. Каждый угревой элемент обкалывается отдельно. Косметолог использует «коктейль» препаратов. В их состав входят антибиотики, противовоспалительные и заживляющие вещества, а также витамины и микроэлементы.
Мезококтейль вводится непосредственно в проблемную зону. Это позволяет доставить лекарственное вещество к очагу воспаления, купировать его и уничтожить бактерии.
Ультразвуковая чистка
Ультразвук очищает поверхность кожи. Это малотравматичная процедура. Результат заметен после первой чистки. УЗ удаляет с лица шрамы, рубцы, стрии.
Ультразвуковые волны излучают высокочастотные колебания, ослабляя связь с отмирающими клетками и обеспечивая их легкое удаление. Они увлажняют кожу, ускоряют процессы регенерации и активизируют окислительно-восстановительные процессы.
Профилактика
Уход за лицом не занимает много времени. Достаточно всего два раза в день уделить этому внимание, чтобы в будущем избежать проблем. Ежедневный уход проходит в пять этапов:
- Очищение. Два раза в день на кожу следует наносить средства, содержащие противовоспалительные вещества и фруктовые кислоты. Для очищения можно использовать молочко, мусс или гель.
- Тонизация. Применяется для выравнивания кислотности кожи и устранения микроорганизмов, которые могут стать причиной акне. Не стоит использовать тоники на спиртовой основе, так как они будут пересушивать кожу. Стоит тщательно подойти к выбору средства, так как оно не смывается.
- Увлажнение и питание. Предпочтение лучше отдать кремам из профессиональных брендов или аптечной линейки.
- Пилинг. Для отшелушивания кожи при акне лучше всего использовать средства на основе кислот. При гнойничковых высыпаниях пилинги с частицами могут вызвать появление новых элементов.
- Маски. Достаточно делать несколько раз в неделю. Средство подбирается в зависимости от типа кожи и ее потребностей. Маску лучше наносить кистью, которую после каждого использования необходимо дезинфицировать.
Качественный ежедневный уход крайне важен при акне. Он помогает убрать излишки кожного сала, сохраняет поры чистыми, а также ускоряет заживление открывшихся прыщей.
Подбор метода лечения и средств для ухода лучше доверить специалисту. Так процесс избавления от угрей пройдет безопасно и эффективно.
Осложнения
Запущенные стадии угревой болезни редко проходят бесследно. Выраженность последствий зависит от степени поражения дермы. При травмировании на уровне эпидермиса появляется гиперпигментация. А повреждение дермальных слоев ткани выражается в виде рубцовых изменений и бугристости.
После акне кожа может потерять красивый и здоровый вид из-за появившихся недостатков:
- расширенные поры;
- красные, синие и даже фиолетовые следы;
- рубцы и неровности;
- кисты сальных желез;
- белые угри;
- коричневые пятна;
- поствоспалительная гиперпигментация;
- пересушенная чувствительная кожа;
- шелушение.
Если угри травмируются, выдавливаются или плохо заживают, на коже остаются пятна и формируются рубцы – это и есть постакне. Главной причиной такого осложнения является хроническое воспаление. При несвоевременно начатом лечении в процесс вовлекаются глубокие ткани. Их повреждение повышает риск развития осложнений. Поэтому нельзя игнорировать даже легкие формы акне, с единичными высыпаниями.
Выраженность постакне напрямую зависит от тяжести протекания угревой болезни. Поэтому терапия направлена не только на устранение самих последствий, но и на предотвращение появления новых элементов на коже.
Если прыщи появляются снова и снова, воспалительный процесс будет порождать новые рубцы. Поэтому требуется работа с дерматологом-косметологом.
Золотым стандартом лечения постакне является использование ретиноидов. Эта группа препаратов обладает широким спектром косметического воздействия, осветляя пигментные пятна, выравнивая рельеф кожи и уменьшая глубину рубцов.
Более глубокие и заметные следы самостоятельно убрать не удастся. Для этого проводятся косметологические процедуры, например, химические пилинги, мезотерапия, лазерная шлифовка.
Акне у взрослых возникает в результате избыточной выработки кожного сала. Вызвать появление угрей могут внутренние проблемы, например гормональные или эндокринные нарушения. Сыпь может появиться при использовании низкокачественной косметики, употреблении сладкого и мучного, а также после длительного стресса. Устранить акне поможет ежедневный уход за кожей лица и косметологические процедуры.
8 причин возникновения угревой сыпи у взрослых и эффективные методы лечения акне

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 31.05.2020
- Время чтения: 1 mins read
Угревая сыпь появляется не только у подростков, но и у людей среднего возраста. Угри могут развиваться как вследствие неправильного ухода за кожей, так и из-за наличия отклонений в состоянии здоровья.
Угревая сыпь у взрослых поддается лечению препаратами, назначенными врачами – эндокринологом и дерматологом.
Почему развиваются прыщи?
В корне развития всех прыщей лежит закупорка пор кожи. Поры – это отверстия, которые окружают каждый волосяной фолликул, а в фолликул выделяют свой секрет сальные железы. Жировой секрет – кожное сало – выводится через отверстие поры.
Когда поры открыты, себум свободно выходит на поверхность и помогает сохранить кожу мягкой, защищая ее от внешних воздействий. Но если поры забиты частичками грязи, отмершими клетками кожи, избытком масла и, возможно, бактериями, развиваются угри.
Иногда, чтобы предотвратить появление прыщей, достаточно просто заботиться о здоровье кожи путем ее регулярного очищения. Однако, когда угри уже появились, справиться с ними бывает сложно. Ситуация осложняется тем, что угревая сыпь у взрослых часто возникает не только при отсутствии надлежащего ухода за кожей, но и вследствие развития некоторых заболеваний
Общие причины развития угревой сыпи у взрослых
Причина 1: гормональные проблемы . К развитию угревой сыпи приводит отклонение от нормы уровня гормонов. У женщин изменение количества гормонов в организме происходит естественным образом в определенные моменты жизни:
- перед менструацией;
- во время или после беременности;.
- во время пременопаузы и менопаузы.
Уровень гормонов также меняется, когда женщина начинает или прекращает использовать гормональные контрацептивы (противозачаточные таблетки, пластыри и др.) для предохранения от беременности.
В любой из этих периодов может появиться угревая сыпь, причем, за ее развитие могут отвечать различные гормоны. Например, увеличение выработки прогестерона, которое происходит после овуляции, стимулирует выработку кожного сала и может привести к образованию прыщей перед менструацией. Андрогены (мужские гормоны), такие, как тестостерон, увеличивают выработку кожного сала и, следовательно, увеличение содержания этих гормонов могут вызывать угри у людей всех полов.
Уровень андрогенов может и не изменяться, чтобы вызвать такой эффект. Угревая сыпь может возникать в результате развития повышенной чувствительности рецепторов кожи к тестостерону. Также способствует чрезмерной активности андрогенов снижение эстрогенов в организме. В период менопаузы уровень женских половых гормонов падает, в результате чего действие андрогенов усиливается, что может привести не только к сухости и истончению кожи, но и к появлению угревой сыпи.
Причина 2: стресс . Хронический стресс может играть огромную роль в развитии многих заболеваний кожи, в том числе и в появлении угревой сыпи, вследствие повышенного уровня кортизола.
Во время стресса кортизол синтезируется не только в надпочечниках. Этот гормон вырабатывается локально в волосяных фолликулах и различных типах клеток кожи. Хотя кортизол обычно называют «гормоном стресса», он на самом деле является важным соединением, которое помогает регулировать множество различных процессов в организме, включая иммунную систему, пищеварительную и нервную.
Его уровни естественно колеблются в течение дня, но когда организм испытывает стресс, особенно хронический, кортизол начинает вырабатываться в избытке, вызывая многочисленные проблемы, в том числе с кожей. Исследования показывают, что кортизол может способствовать появлению прыщей, создавая благоприятную среду для развития воспаленных угрей, вызванных бактериями.

Причины угрей у взрослых
Причина 3: загрязнение кожи и окружающей среды . Многие пациенты, пытаясь справиться с угревой сыпью, ищут ее причины, но не учитывают влияние окружающей среды на состояние кожи. Тогда как на кожу очень влияет загрязнение воздуха и ультрафиолетовое излучение.
- Избыток грязи на лице забивает поры и вызывает прыщи, поэтому удаление видимых загрязнений с помощью последовательного ежедневного очищения, безусловно, полезно и помогает предотвратить появление угревой сыпи.
- Воздействие ультрафиолета увеличивает риск возникновения рака кожи, преждевременных признаков старения, таких как пигментные пятна, и прыщей, поскольку они сушат кожу, что приводит к избыточному производству кожного сала, компенсирующего сухость кожи. Поэтому нужно наносить солнцезащитный крем широкого спектра, по крайней мере 30 SPF каждый день.
Причина 4: использование неправильных средств для ухода . Средства для ухода за кожей, содержащие растительные масла (питательные кремы, лосьоны) могут повышать жирность кожи и приводить к развитию угревой сыпи.
При жирной или комбинированной коже склонной к появлению прыщей следует использовать средства по уходу с надписью «некомедогенное» или «на водной основе». Такие средства с меньшей вероятностью могут забить поры кожи и привести к появлению угревой сыпи.
Причина 5: слишком частое или интенсивное очищение кожи . Чрезмерное интенсивное очищение и умывание ухудшает состояние кожных покровов и приводит к появлению угревой сыпи.
Людям с сухой или чувствительной кожей достаточно очищать лицо только один раз в день. Большинству людей достаточно очищать кожу два раза в день с помощью мягкого моющего средства. Слишком частое умывание может просто высушить кожу и усилить работу сальных желез.
Кроме того, слишком частое применение отшелушивающих средств или использование слишком жестких скрабов повреждает кожу и усугубляет прыщи. Тип и частота пилинга зависит от типа кожи и ее состояния. Но в целом дерматологи рекомендуют использовать мягкие химические эксфолианты (продукты, содержащие такие ингредиенты, как молочная кислота, гликолевая кислота или салициловая кислота) вместо скрабов, содержащих измельченную скорлупу орехов, кристаллы соли или сахара, абразивы, которые считаются ручными или механическими эксфолиантами.
Большинству людей с нормальным типом кожи рекомендуется делать пилинг лица не более трех раз в 7 дней. При сухой, тонкой, чувствительной коже может быть достаточно отшелушивания один раз в 7 или 14 дней.
Причина 6: определенные продукты. Употребление некоторых продуктов может отразиться на состоянии кожи. Среди них: шоколад, жареные и копченые блюда, пицца, кофеин.
Главное правило эффективной диеты – вводя какие-либо продукты, обращайте внимание на кожу, и если она реагирует раздражением, появлением прыщей или повышением жирности, исключите их из рациона. Планирование каких-либо серьезных изменений в рационе питания, например, исключение того же молока или выбор диеты для улучшения состояния организма и кожи, в том числе, лучше всего делать под руководством врача диетолога.
Причина 7: некоторые заболевания и лекарства . В некоторых случаях угревая сыпь в постпубертатном периоде может быть признаком заболеваний ЖКТ или развития СПКЯ.
Синдром поликистозных яичников часто развивается у женщин репродуктивного возраста и может привести к появлению гормонального акне. СПКЯ – это общая полиэндокринная патология, характеризующаяся повышенной секрецией эстрогенов и андрогенов яичниками, андрогенов надпочечниками, инсулина поджелудочной железой, нарушением функции гипофиза и гипоталамуса.
Кроме угревой сыпи, синдром поликистозных яичников вызывает такие симптомы, как нерегулярные месячные, рост волос на лице и груди (гирсутизм), выпадение волос в области центрального пробора или по бокам (андрогенная алопеция) и увеличение веса.
Вызывать угревую сыпь в качестве побочного эффекта могут такие лекарства, как кортикостероиды, барбитураты, анаболические стероиды, препараты, содержащие, литий, бром, фтор и йод.
Если вы предполагаете, что прыщи могут быть связаны с основной проблемой здоровья или лекарствами, особенно важно проконсультироваться с дерматологом, чтобы выяснить, точную причину их развития.
Причина 8: генетика . Если у человека была угревая сыпь, которая появилась во взрослом возрасте, у потомков также может быть предрасположенность к развитию акне. Состояние и строение структур кожи, например размер и видимость пор, может передаваться по наследству.
Генетические факторы, предрасполагающие к развитию угревой сыпи, пока не могут полностью контролироваться врачами. Снизить риски появления наследственных прыщей и угрей можно, изменив уход за кожей, но для этого нужно знать тип кожи и использовать подходящие средства, которые эффективно работают против прыщей.
Применение любых средств для лечения угревой сыпи, тем более лекарственных, нужно согласовать с дерматологом и эндокринологом.
Лучшие варианты лечения угрей у взрослых: характеристика активных компонентов и местных средств против угревой сыпи
Первое и самое важное, что нужно сделать для борьбы с прыщами, это выбирать средства с научно обоснованными клинически проверенными ингредиентами. Помните, что не каждый продукт или ингредиент подходит для вашей кожи. Кроме этого многие средства нужно использовать длительно, в течение нескольких недель, прежде чем произойдут какие-либо заметные изменения.
Вот вещества (ингредиенты), которые помогают избавиться от прыщей:
- Салициловая кислота . Это бета-гидроксикислота (ВНА), своего рода химический эксфолиант, который растворяет связи между мертвыми клетками кожи. Салициловая кислота особенно полезна при лечении прыщей, так как она растворима в масле, что позволяет ей лучше очищать кожу от жира, чем другие химические эксфолианты. Салициловая кислота содержится во многих средствах для умывания, кремах и масках.
- Гликолевая кислота. Представляет собой другой тип химического эксфолианта – альфа-гидрокси кислоту (AHA). Найти гликолевую кислоту можно в средствах для умывания сыворотках и пилингах. Обратите внимание на концентрацию гликолевой кислоты, чем выше содержание AHA, тем сильнее средство, но оно может повысить раздражение кожи. Лучше соблюдать осторожность и начинать с менее сильных средств.
- Молочная кислота . Еще один химический эксфолиант, АНА. Молочная кислота, действует немного мягче, чем другие виды химических эксфолиантов, безопасна, особенно для людей с чувствительной кожей или для тех, кто впервые использует пилинги.
- Полигидроксикислоты (PHAs) , которые включают глюконолактон и лактобионовую кислоту. Также относятся к химическим отшелушивающим средствам и, как правило, считаются наиболее мягкими. Если у вас очень сухая или чувствительная кожа, или у вас были негативные реакции на другие пилинги, вам можно рассмотреть возможность использования PHA.
- Бензоилпероксид . Органическое соединение обладает противомикробным действием в отношении Propionibacterium acnes (грамположительные пропионовые бактерии) и Staphylococcus epidermidis (эпидермальный стафилококк), кератолитическим действием, уменьшает выработку кожного сала, улучшает снабжение тканей кислородом. После первого применения средства с этим ингредиентом может появиться легкое жжение, а в течение 5-7 дней может наблюдаться покраснение, шелушение кожи, это не относится к побочным эффектам. Однако, если появляется сильное раздражение, применение Базирона АС рекомендуется временно прекратить.
- Азелаиновая кислота. Обладает противовоспалительным, противомикробным (пропионовые бактерии и эпидермальный стрептококк) действием. Нормализует процесс кератинизации в фолликулах. Точный механизм действия азелаиновой кислоты, полностью не изучен. Препарат Скинорен содержит азелаиновую кислоту, он выпускается в виде геля и крема. Обе формы Скинорен используются для лечения угревой сыпи, гель дополнительно (кроме угрей) для лечения розацеа, крем дополнительно для лечения гиперпигментации (хлоазмы). К другим препаратам азелаиновой кислоты относятся Азелик и Скиноклир.
- Ретиноиды. Это производные витамина А, включая ретинол, ретиналь (ретинальдегид) и ретиноевую кислоту. Различают безрецептурные препараты (обычно содержат активное действующее вещество ретинол) и рецептурные. Применение ретиноидов относится к одному из наиболее эффективных методов лечения угревой сыпи, не только подростковой, но и у людей старшего возраста. К недостаткам ретиноидов относится фотосенсибилизация и раздражающее действие, особенно для чувствительной кожи. В период лечения такими препаратами рекомендуется использование солнцезащитного крема и увлажняющих средств, лучше наносить на кожу их перед сном. Препарат Дифферин (гель и крем) содержит активный метаболит ретиноида – адапален. Он обладает противовоспалительным действием (ингибирует миграцию лейкоцитов к воспалительному элементу и снижает выработку арахидоновой кислоты), комедонолитическим (растворяет комедоны), нормализует процессы кератинизации кожи. Дифферин рекомендуется для лечения угревой сыпи, но противопоказан при повышенной чувствительности и с осторожностью применяется при дерматитах и экземе. Достоинства Дифферина состоят в том, совместим с другими препаратами (как местными, так и системными, поскольку не разрушается под действием ультрафиолетовых лучей и не взаимодействует с кислородом, то есть с клиндамицином и бензоилпероксидом его применять можно.
Пилинги против угрей
Пилинг (эксфолиация, отшелушивание ороговевших клеток кожи) рекомендуется применять регулярно не только в качестве предотвращения появления угревой сыпи, но и для ее лечения.
В качестве эксфолианта предпочтение отдается гликолевой кислоте, причем, лучше использовать не моющие средства, а маски с этим действующим веществом или оставлять эксфолиант на некоторое время на коже, чтобы он лучше подействовал.
Слишком частый и интенсивный пилинг не рекомендуется, поскольку это может привести к раздражению, шелушению, сухости кожи. Для большинства людей достаточно выполнять процедуру от одного до трех раз в неделю или реже, в зависимости от индивидуального типа кожи и выраженности воспалений.
Точечное воздействие на прыщи
Точечная обработка воспалительных элементов позволяет эффективно лечить угревую сыпь, особенно если использовать средства, содержащие бензоила пероксид, поскольку он убивает бактерии, вызывающие угри. Точечное лечение угревой сыпи рекомендуется начинать как можно быстрее при появлении первых воспалительных элементов.
Изменение диеты
Прыщи образуются, когда поры забиваются частицами грязи, секретом сальных желез и мертвыми клетками кожи. Присоединение бактерий вызывает воспалительную реакцию, угри становятся красными, болезненными, развивается местный отек. Чтобы уменьшить воспалительную реакцию организма, рекомендуется внести изменение рациона питания.
Необходимо исключить потребление тугоплавких жиров и масел во время лечения, и увеличить употребление продуктов, содержащих естественные противовоспалительные вещества. Рекомендуются добавки, содержащие цинк, который уменьшает работу сальных желез и воспаление.
Пероральные и инъекционные препараты против угрей
Угревая сыпь не всегда легко поддается терапии. В зависимости от причины и выраженности угревой сыпи, применение местных препаратов может быть неэффективным. В таких случаях для лечения акне врачи назначают ряд препаратов для приема внутрь: антибиотики, гормональные препараты и ретиноиды.
- Гормональные препараты . Женщинам назначаются противозачаточные комбинированные контрацептивы (эстроген+прогестаген). Эти препараты нормализуют гормональный фон и эффективны для лечения акне. Существуют низкодозированные КОК, которые не вызывают нежелательную для женщин прибавку массы тела, снижение либидо, а наоборот нормализуют цикл, устраняют симптомы ПМС, менструальную мигрень. Однако, они применяются только по назначению гинеколога, требуют индивидуального подбора препарата и дозировки, чтобы минимизировать потенциальные побочные эффекты.
- Антиандрогенные препараты . Для лечения гормональных акне, вызванных повышенным уровнем андрогенов, применяются антиандрогенные препараты. Назначается спиронолактон (Верошпирон), который обладает антиандрогенной активностью, хотя и относится к калийсберегающим диуретикам. Спиронолактон особенно рекомендуется женщинам с синдромом поликистоза яичников, поскольку позволяет не только избавиться от акне, но и от других эффектов андрогенизации, например, гирсутизма при PCOS.
- Антибиотики. При тяжелых формах угревой сыпи возможно назначение антибиотикотерапии. В качестве препаратов применяются макролиды (чаще всего азитромицин, реже эритромицин) или тетрациклины (доксициклин). При назначении доксициклина женщинам, принимающим КОК следует соблюдать осторожность, поскольку некоторые КОК с этим антибиотиком не сочетаются.
- Инъекции кортизона . Для лечения кистозной угревой сыпи – тяжелой формы акне, после которой часто остаются рубцы – назначаются инъекции кортизона (кортизон – глюкокортикоид).
- Ретиноиды . Для лечения лечения угревой сыпи иногда, как у женщин, так и у мужчин, применяются препараты ретиноиды (для приема внутрь). К ним относятся средства, содержащие изотретиноин (Роаккутан или российский дженерик Акнекутан). Роаккутан подавляет активность и уменьшает размеры сальных желез, кроме того, он обладает противовоспалительным действием.
Поскольку кожное сало является основным субстратом для развития Propionibacterium acnes, уменьшение его выработки, препятствует колонизации этих бактерий, что приводит к уменьшению угрей. Кроме того, Роаккутан подавляет избыточное деление и разрастание себоцитов, восстанавливает нормальный процесс дифференциации клеток. Таким образом подавляется гиперкератоз и уменьшаются акне. Точный механизм изотретиноина не известен.
Важно понимать, что все гормональные препараты строго рецептурные, и назначаются в случае отсутствия эффекта других методов лечения акне.
Акне – угревая сыпь
Угревая сыпь (акне, угревая болезнь) – это заболевание кожи, выражающееся в нарушении работы сальных желез. Эти железы вырабатывают сальный секрет, который служит для увлажнения кожи и защиты её от воздействий внешней среды. Секрет, продуцируемый железой, поступает в волосяные мешочки (фолликулы). Если секрета вырабатывается больше, чем нужно, он склеивает ороговевшие клетки кожи, которые образуют пробку в устье протоки, идущей от сальной железы. Волосяной мешочек начинает выбухать – подниматься над уровнем кожи. Возникают полушаровидные узелки (так называемые закрытые комедоны) – угри белого цвета размером не больше булавочной головки. Если в образование попадает воздух, сальная пробка окисляется и приобретает черный цвет. Это другая разновидность угрей: черные угри или открытые комедоны.

Сальная пробка является благоприятной средой для размножения бактерий, поэтому угри легко воспаляются. Образуются прыщи – папулы красного цвета, имеющие конусовидную форму с гнойничком на верхушке. Воспалившиеся угри вызывают беспокойство; их начинают трогать, расчесывать, что делать категорически нельзя.
Угри и прыщи могут поражать кожу лица, груди и спины. Угревая сыпь обычно возникает в период полового созревания, но иногда принимает хронический характер. Протекать акне может с различной степенью тяжести. В тяжелых формах угревая сыпь сопровождается образованием узлов и кист под кожей. Такие образования оставляют после себя уродливые рубцы.
Причины возникновения угревой сыпи (акне)
Ведущую роль в возникновении угревой сыпи играют гормональные изменения. Повышенный уровень мужского полового гормона (андрогена) стимулирует избыточную продуктивность сальных желез. Именно поэтому у мужчин акне встречается гораздо чаще, чем у женщин. Однако в пубертатный период у девушек также увеличивается количество мужских гормонов, поэтому девушки также сталкиваются с этим заболеванием. С гормональными изменениями связано и обострение акне при приближении менструации.
В более старшем возрасте угревая сыпь может указывать на проблемы эндокринной системы. Значение имеет генетическая предрасположенность, поскольку чувствительность сальных желез к андрогенам и узость сальных протоков могут наследоваться. Благоприятными факторами для развития акне также являются:
- неправильно подобранная косметика. Некоторые, использующиеся в косметической промышленности вещества, способны засорять поры (они называются комедогены): ланолин, сквален, сера;
- гормональные препараты (оральные контрацептивы); некоторые другие лекарственные средства – стероиды, антибиотики, антидепрессанты, транквилизаторы, препараты, содержащие литий;
- стресс;
- загрязнение кожи (маслом, дегтем и т.п.);
- сухость кожи. Слишком частое мытье может также усугублять ситуацию, поскольку кожа становится слишком сухой;
- сдавливание кожи (например, телефонной трубкой);
- в отдельных случаях роль провоцирующего фактора могут сыграть определенные продукты питания. Чаще всего это бывают шоколад, газированные напитки, орехи, кофе.
Профилактика угревой сыпи (акне)
Поскольку главная причина акне – гормональные изменения, не существует способов гарантировано предотвратить возникновение угревой сыпи у подростка. Однако можно минимизировать проявления заболеваний, если при появлении первых признаков акне соблюдать следующие правила:
- не следует выдавливать угри и прыщи;
- участки пораженной кожи рекомендуется протирать спиртовым раствором;
- в питании необходимо исключить шоколад, консервы, жирные продукты;
- умываться желательно теплой водой; для гигиенических процедур следует пользоваться банным мылом;
- полезна гимнастика, пребывание на свежем воздухе не менее 1-2 часов в день. Однако после физических нагрузок следует сразу же принимать душ, так как пот может ухудшать состояние кожи. Также следует использовать как можно меньше макияжа, если Вы предполагаете, что можете вспотеть;
- воздействие стрессов можно снизить, если правильно питаться и достаточно спать (не менее 7 часов в сутки).
Лечение угревой сыпи (акне)
Угревая сыпь вызывает серьёзный психологический дискомфорт. А самолечение угревой сыпи способно привести к образованию шрамов и рубцов, особенно если пытаться самостоятельно удалять появившиеся угри и прыщи. Поэтому правильнее всего обратиться к квалифицированному дерматокосметологу.
Активное лечение угревой сыпи направлено на решение следующих задач:
- предотвращение появлений новых образований (комедонов);
- нормализацию количества секрета сальных желез;
- разрушение уже имеющихся комедонов;
- подавление размножения бактерий и снятие воспаления.
Лечение угревой сыпи в АО «Семейный доктор»
По поводу лечения акне в Москве Вы можете обратиться в поликлиники АО «Семейный доктор». В «Семейном докторе» работают опытные дерматокосметологи, способные обеспечить индивидуальный подход к каждому клиенту, учитывающий особенности именно Вашей кожи.
Для лечения угревой сыпи в «Семейном докторе» применяются:
- современные методы ухода за проблемной кожей;
- химические пилинги; ;
- местная терапия;
- системная терапия.
Если всё же обращение к дерматокосметологу запоздало и после прыщей появились рубцы, их можно удалить с помощью лазера или комплекса косметологических процедур.
Обязательно следует показаться врачу, если угревая сыпь появилась в возрасте старше 25 лет.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Прыщи на лице (акне): основные причины

Примерно 80-85 % людей страдают акне в той или иной степени, что делает данное дерматологическое заболевание одним из самых распространенных в мире.
ИНТЕРЕСНЫЙ ФАКТ: Проблема акне имеет очень древние корни: еще Гиппократ и Аристотель в своих трудах подробно описывали этот эстетический дефект.
Акне может свидетельствовать о наличии серьезных внутренних патологий. Поэтому выяснить, в чем корень проблем с кожей, крайне важно.
Сориентироваться и подобрать максимально эффективную процедуру поможет консультация врача-дерматокосметолога в Expert Clinics.
Плазмотерапия – процедура, позволяющая решить множество задач по оздоровлению и улучшению внешнего вида кожи.
Процедура отлично помогает избавиться от темных пятен и морщин, а также от акне и различных эстетических дефектов.
Причины прыщей на лице
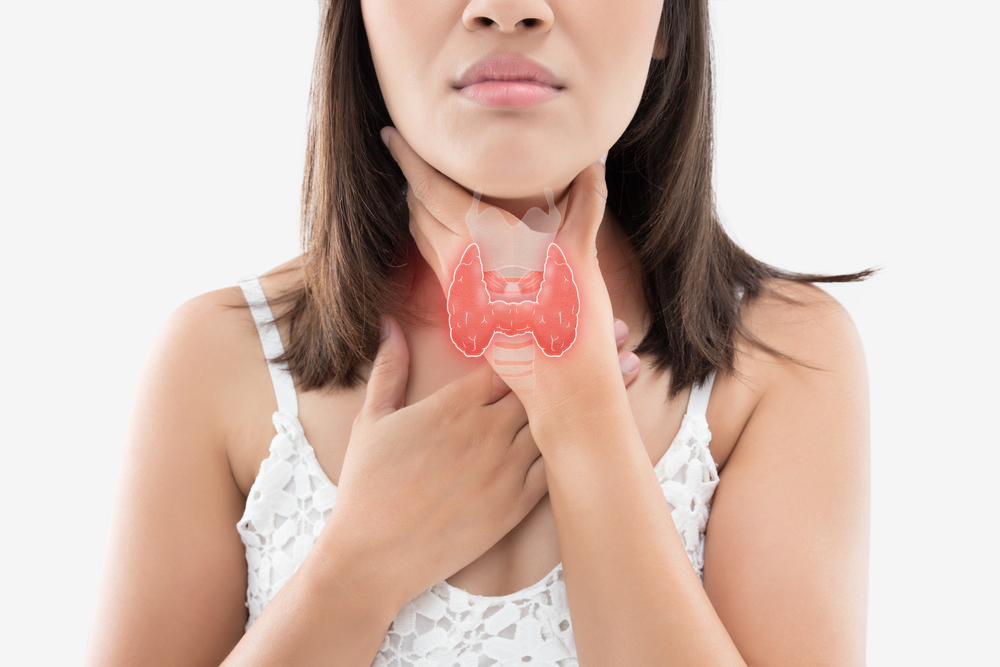
Ранние проявления акне чаще всего встречаются в подростковом возрасте. С годами их распространенность снижается. Однако процент заболеваемости все равно остается высоким: после 30 лет прыщи наблюдаются у 35% женщин и у 20% мужчин.
· Когда угревая сыпь устойчива к дерматологическому лечению, это дает возможность заподозрить гормональную природу акне .
На это могут повлиять следующие факторы:
– Приближение менструального цикла .
– Начало или завершение приема оральных контрацептивов.
– Беременность и период лактации;
· Гиперандрогения (повышенное содержание мужских половых гормонов). Помимо акне, в таких случаях наблюдается рост или потеря волос по мужскому типу, ожирение, расширение объема плеч, сужение бедер.
Гиперандрогения может стать признаком:
– СПКЯ (синдрома поликистозных яичников), при котором происходит нарушение превращения андрогенов в эстрогены.
– Опухолевых процессов в надпочечниках и яичниках . В этом случае симптомы гиперандрогении появляются внезапно и прогрессируют очень быстро.
· Дисбаланс гормонов щитовидной железы. При повышенной гормональной активности высок риск появления гипертиреоза. Обменные процессы в организме ускоряются, что не может не сказаться на коже: продуцируется больше себума, поры расширяются, появляются разные виды акне.
· Наследственность . У большинства пациентов с ярко выраженной дерматологической проблемой один или оба родителя имеют в своем анамнезе акне такой же степени.
· Стрессы, депрессия . Выброс в кровь гормона стресса кортизола стимулирует чрезмерную выработку кожного сала. Непосредственно на сами угри стресс не влияет, однако он оказывает разрушительное воздействие на иммунную и гормональную систему.

· Ослабление иммунитета . Когда защитные механизмы организма снижены, то появление даже безобидных микробов может вызвать воспаления на коже.
· Высокая влажность и некоторые косметические средства тоже могут спровоцировать появление прыщей.
· Нарушение работы желудочно-кишечного тракта . Гастрит, дисбактериоз, застой желчи и даже запоры могут привести к гнойным высыпаниям на лице.
· Медикаменты . Доказано, что стероидные гормоны, применяющиеся в лечении многих заболеваний, вызывают появление акне. В этом случае прыщи не заставляют себя ждать уже после нескольких дней приема лекарственных средств.

· Выдавливание. Применяя механическое воздействие и желая побыстрее избавиться от прыщей, мы только вредим себе. При выдавливании инфекция проникает в более глубокие слои кожи и создает благоприятную почву для новых угрей.
· Ультрафиолет. Переизбыток солнечных лучей не только активизирует работу сальных желез, но и пересушивает роговой слой кожи, способствуя увеличению числа прыщей.
«Карта акне» на лице по зонам
«Карта лица» из древней китайской медицины связывает локализацию высыпаний на конкретной части лица со сбоями в работе определенных органов. Эта взаимосвязь, например, может выглядеть так:
· Лоб – желудочно-кишечный тракт. Если угри распространяются около линии роста волос, то страдает желчный пузырь.
· Кожа вокруг глаз – печень.
· Нос – поджелудочная железа.
· Щёки – дыхательная система.
· Подбородок – репродуктивная система.
· Зона вокруг губ “отвечает” за недавние стрессовые ситуации и гормональные изменения.
Конечно, заниматься самолечением по «карте лица» ни в коем случае нельзя. Это лишь результаты некоторых наблюдений, но никак не доказательная медицина. Правильный и точный диагноз вам сможет поставить лишь квалифицированный врач-косметолог.
Способы устранения акне

Чтобы наверняка избавиться от прыщей, необходимо соблюдать несколько основных условий:
1) Профилактика возникновения новых комедонов. Она подразумевает подбор правильного ухода за проблемной кожей лица. Средства должны регулировать гидролипидный баланс, контролировать жирный блеск, мягко очищать и увлажнять. В число активных компонентов входят активированный уголь, белая глина, AHA- и BHA-кислоты, гидролаты растений (шалфей, розмарин, чистотел), салициловая кислота, масло чайного дерева. В ежедневный уход для проблемной кожи также входит очищение гелем или пенкой, тонизирование, увлажняющий крем и средство для точечного нанесения. Кроме того, 1-2 раза в неделю рекомендуется наносить маску.
2) Удаление имеющихся комедонов с помощью разных видов чисток лица (механической, ультразвуковой, вакуумной, атравматичной).
3) Сокращение выделения кожного сала с помощью нормализации внутренней работы организма. Для этой цели применяются гормональные, антибактериальные препараты, группа ретиноидов.
4) Уменьшение рубцевания. Производится методом химического пилинга, мезотерапии, фототерапии, лазеротерапии. Если вы хотите решить проблему акне и возрастных изменений в виде морщин, пигментных пятен, заломов комплексно, то лучшим решением станет нитевое омоложение.
Профилактические меры борьбы с акне

Чтобы кожа оставалась чистой и гладкой как можно дольше, важно следовать простым, но эффективным правилам:
– Следить за состоянием гормонального фона и при наличии отклонений от нормы сразу же обращаться к гинекологу или эндокринологу.
– Раз в полгода сдавать общий и биохимический анализ крови, половые гормоны и гормоны щитовидной железы.
– Раз в год проходить УЗ-диагностику органов малого таза.
– Скорректировать рацион, соблюдая баланс белков, жиров и углеводов. Помочь в этом могут множество мобильных приложений, считающих проценты БЖУ.
– Заниматься умеренными физическими нагрузками и ограждать себя от разрушительного влияния стресса.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для Вашего здоровья!
Прыщи на лице (акне): основные причины
Примерно 80-85 % людей страдают акне в той или иной степени, что делает данное дерматологическое заболевание одним из самых распространенных в мире. ИНТЕРЕСНЫЙ ФАКТ: Проблема акне имеет очень древние корни: еще Гиппократ и Аристотель в своих трудах подробно описывали этот эстетический дефект. Акне может свидетельствовать о наличии серьезных внутренних патологий. Поэтому выяснить, в чем корень проблем с кожей, крайне важно. Услуги Expert Clinics Консультация врача-дерматокосметолога Сориентироваться и подобрать максимально эффективную процедуру поможет консультация врача-дерматокосметолога в Expert Clinics. Консультация врача-дерматокосметолога Плазмотерапия для лица Плазмотерапия – процедура, позволяющая решить множество задач по оздоровлению и улучшению внешнего вида кожи. Плазмотерапия для лица Мезотерапия лица Процедура отлично помогает избавиться от темных пятен и морщин, а также от акне и различных эстетических дефектов. Мезотерапия лица Перезвоните мне Причины прыщей на лице Ранние проявления акне чаще всего встречаются в подростковом возрасте. С годами их распространенность снижается. Однако процент заболеваемости все равно остается высоким: после 30 лет прыщи наблюдаются у 35% женщин и у 20% мужчин. · Когда угревая сыпь устойчива к дерматологическому лечению, это дает возможность заподозрить гормональную природу акне. На это могут повлиять следующие факторы: – Приближение менструального цикла. – Начало или завершение приема оральных контрацептивов. – Беременность и период лактации; – Менопауза. · Гиперандрогения (повышенное содержание мужских половых гормонов). Помимо акне, в таких случаях наблюдается рост или потеря волос по мужскому типу, ожирение, расширение объема плеч, сужение бедер. Гиперандрогения может стать признаком: – СПКЯ (синдрома поликистозных яичников), при котором происходит нарушение превращения андрогенов в эстрогены. – Опухолевых процессов в надпочечниках и яичниках. В этом случае симптомы гиперандрогении появляются внезапно и прогрессируют очень быстро. · Дисбаланс гормонов щитовидной железы. При повышенной гормональной активности высок риск появления гипертиреоза. Обменные процессы в организме ускоряются, что не может не сказаться на коже: продуцируется больше себума, поры расширяются, появляются разные виды акне. · Наследственность. У большинства пациентов с ярко выраженной дерматологической проблемой один или оба родителя имеют в своем анамнезе акне такой же степени. · Стрессы, депрессия. Выброс в кровь гормона стресса кортизола стимулирует чрезмерную выработку кожного сала. Непосредственно на сами угри стресс не влияет, однако он оказывает разрушительное воздействие на иммунную и гормональную систему. · Ослабление иммунитета. Когда защитные механизмы организма снижены, то появление даже безобидных микробов может вызвать воспаления на коже. · Высокая влажность и некоторые косметические средства тоже могут спровоцировать появление прыщей. · Нарушение работы желудочно-кишечного тракта. Гастрит, дисбактериоз, застой желчи и даже запоры могут привести к гнойным высыпаниям на лице. · Медикаменты. Доказано, что стероидные гормоны, применяющиеся в лечении многих заболеваний, вызывают появление акне. В этом случае прыщи не заставляют себя ждать уже после нескольких дней приема лекарственных средств. · Выдавливание. Применяя механическое воздействие и желая побыстрее избавиться от прыщей, мы только вредим себе. При выдавливании инфекция проникает в более глубокие слои кожи и создает благоприятную почву для новых угрей. · Ультрафиолет. Переизбыток солнечных лучей не только активизирует работу сальных желез, но и пересушивает роговой слой кожи, способствуя увеличению числа прыщей. Записаться на консультацию «Карта акне» на лице по зонам «Карта лица» из древней китайской медицины связывает локализацию высыпаний на конкретной части лица со сбоями в работе определенных органов. Эта взаимосвязь, например, может выглядеть так: · Лоб – желудочно-кишечный тракт. Если угри распространяются около линии роста волос, то страдает желчный пузырь. · Переносица – сердце. · Кожа вокруг глаз – печень. · Нос – поджелудочная железа. · Уши – почки. · Щёки – дыхательная система. · Подбородок – репродуктивная система. · Зона вокруг губ “отвечает” за недавние стрессовые ситуации и гормональные изменения. Конечно, заниматься самолечением по «карте лица» ни в коем случае нельзя. Это лишь результаты некоторых наблюдений, но никак не доказательная медицина. Правильный и точный диагноз вам сможет поставить лишь квалифицированный врач-косметолог. Способы устранения акне Чтобы наверняка избавиться от прыщей, необходимо соблюдать несколько основных условий: 1) Профилактика возникновения новых комедонов. Она подразумевает подбор правильного ухода за проблемной кожей лица. Средства должны регулировать гидролипидный баланс, контролировать жирный блеск, мягко очищать и увлажнять. В число активных компонентов входят активированный уголь, белая глина, AHA- и BHA-кислоты, гидролаты растений (шалфей, розмарин, чистотел), салициловая кислота, масло чайного дерева. В ежедневный уход для проблемной кожи также входит очищение гелем или пенкой, тонизирование, увлажняющий крем и средство для точечного нанесения. Кроме того, 1-2 раза в неделю рекомендуется наносить маску. 2) Удаление имеющихся комедонов с помощью разных видов чисток лица (механической, ультразвуковой, вакуумной, атравматичной). 3) Сокращение выделения кожного сала с помощью нормализации внутренней работы организма. Для этой цели применяются гормональные, антибактериальные препараты, группа ретиноидов. 4) Уменьшение рубцевания. Производится методом химического пилинга, мезотерапии, фототерапии, лазеротерапии. Если вы хотите решить проблему акне и возрастных изменений в виде морщин, пигментных пятен, заломов комплексно, то лучшим решением станет нитевое омоложение. Профилактические меры борьбы с акне Чтобы кожа оставалась чистой и гладкой как можно дольше, важно следовать простым, но эффективным правилам: – Следить за состоянием гормонального фона и при наличии отклонений от нормы сразу же обращаться к гинекологу или эндокринологу. – Раз в полгода сдавать общий и биохимический анализ крови, половые гормоны и гормоны щитовидной железы. – Раз в год проходить УЗ-диагностику органов малого таза. – Скорректировать рацион, соблюдая баланс белков, жиров и углеводов. Помочь в этом могут множество мобильных приложений, считающих проценты БЖУ. – Заниматься умеренными физическими нагрузками и ограждать себя от разрушительного влияния стресса. Записаться


