Почему в гинекологических мазках повышаются лейкоциты и что считать нормой
По уровню лейкоцитов, который без труда определяют специалисты под микроскопом, судят о имеющемся воспалительном процессе. Что касается гинекологии, то белые кровяные клетки определяются и подсчитываются при следующих исследованиях — мазках на:
- флору (микроскопия);
- цитологию;
- степень чистоты.
Анализ на состав микрофлоры
Урогенитальный мазок на микрофлору берется из трех точек: вагины, шейки матки и уретры. Если обнаруживается воспалительный процесс, то он называется кольпитом (если поражено влагалище), цервицитом (если лейкоцитоз зафиксирован в цервикальном канале) и уретритом (есть проблема в мочеиспускательном канале).
Кроме лейкоцитов, врачей интересует количество эпителия и слизи. Это дополнительно говорит о здоровье или патологии.
Итак, в норме лейкоцитов в мазке у женщин должно быть вот сколько.
Как видите, в таблице указан и 0, а это значит, отсутствие лейкоцитов — тоже допустимый вариант. Не ниже нормы.
Анализ на степень чистоты
Мазок на степень чистоты аналогичен микроскопии. И часто в результатах анализа на флору вы увидите и числовое указание «чистоты» половых путей. Если найдены единичные лейкоциты — 1-3-5 в поле зрения, то говорят о первой степени. Кроме этого, во влагалище женщины обнаруживается множество полезной микрофлоры — молочнокислых палочек.
При второй степени лейкоцитов еще не слишком много, возможно, чуть больше нормы, например, 10-15, но во влагалище, помимо палочек Дедерлейна, определяются условно-патогенные микроорганизмы — клебсиелла, грибы Кандида, гарднерелла, фекальный энтерококки т. д.
При третьей степени во влагалище кокковая флора — то есть много условно-патогенных бактерий. Лейкоциты обнаруживаются скоплениями, в большом количестве. Их примерный уровень 25-30 или даже 40-50.
При четвертой степени в мазке от 60 белых кровяных клеток. Иногда они покрывают сплошь все поле зрения, то есть их число достигает выше 100. Очень высокие лейкоциты диагностируются на фоне других признаков воспалительного процесса — коккобацилярной флоры и практически полного отсутствия лактобацилл.
Анализ на атипичные клетки шейки (онкоцитология)
В цитологическом мазке информация о количестве лейкоцитов важна в том случае, если у женщины выявлены атипичные клетки шейки матки или имеется подозрение на них. Дело в том, что цервицит, который характеризуется как раз лейкоцитозом, вызывает реактивные процессы в клетках, схожие с теми, что происходят при предраковых заболеваниях.
Если лейкоциты высокие, сначала нужно пролечиться, а потом, когда их уровень станет небольшим, через 2-3 месяца, повторить анализ. Напомним, сколько норма белых кровяных клеток в цервикальном канале — до 30 ед.
Причины повышенных лейкоцитов в мазке у женщин, симптомы и лечение
Виновник этого — воспалительный процесс. А его провоцируют различные бактерии, грибы и вирусы.
Мочеполовая инфекция. Хронический или острый цистит
У девочек часто протекает одновременно с вульвовагинитом, то есть слизистая половых губ и влагалища краснеет, становится отечной. Цистит — очень распространенное заболевание у женщин из-за их анатомических особенностей — небольшого расстояния, отделяющего влагалище, прямую кишку от уретры и очень короткого и широкого мочеиспускательного канала, черед который инфекция легко попадает в мочевой пузырь.
Переохлаждение или так называемая простуда играет негативную роль и приводит к быстрому прогрессу воспаления.
При этом в посеве или в мазке методом ПЦР диагностируются следующие болезнетворные микроорганизмы:
- Chlamydia trachomatis (хламидии);
- Mycoplasma genitalium (генитальная микоплазма);
- Ureaplasma urealyticum (уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- E. coli (кишечная палочка);
- Staphylococcus saprophyticus (сапрофитный стафилококк);
- Enterococcus faecalis (фекальный энтерококк);
- Klebsiella (клебсиелла);
- Proteus mirabilis (протей мирибилис).
Молочница (вагинальный кандидоз)
Возбудитель — дрожжеподобные грибы рода Candida. Дрожжи не передаются половым путем. Это условно-патогенный микроорганизм, который присутствует в микрофлоре влагалища почти у каждой женщины, но болезнь вызывает только при снижении количества лактобактерий, в случае роста его числа.
Способствуют развитию кандидоза:
- сахарный диабет;
- беременность;
- прием антибиотиков;
- ВИЧ-инфекция.
- зуд и жжение в области половых губы;
- белые творожистые или сливкообразные выделения, усиливающиеся перед менструацией;
- боль во время секса;
- болезненное мочеиспускание, если уретру тоже поражают грибки.
Диагностика кандидоза проводится при помощи бакпосева. В микроскопии не всегда есть явные признаки заболевания.
Тактика лечения зависит от того, является ли заболевание хроническим, часто ли рецидивирует и насколько яркой и болезненной является симптоматика.
Используются следующие препараты для местного лечения (интравагинально):
- клотримазол таблетки (по 100 мг раз в день в течение 7 суток, или по 200 мг раз в день в течение 3 суток);
- крем клотримазол (если поражены половые губы) в течение 1-2 недель;
- натамицин (по 100 мг 6 дней);
- бутоконазол 2% крем однократно;
- итраконазол (по 200 мг 10 дней).
- флуконазол (150 мг однократно);
- итраконазол (по 200 мг 3 дня).
При беременности назначаются препараты для местного использования с действующими веществами клотримазол (со второго триместра беременности) и натамицин (с первого триместра).
Вагинальный кандидоз не передается половым путем, но есть условия, которые способствуют размножения грибов, их нужно избегать:
- бесконтрольный прием антибиотиков и гормональных препаратов;
- ношение плотного синтетического белья;
- эндокринные, желудочно-кишечные, гинекологические заболевания;
- частое использование гигиенических прокладок;
спринцевания; - один половой партнер (происходит «привыкание» к его микрофлоре).
К осложнениям молочницы относятся:
- воспалительные заболевания органов малого таза;
уретроцистит; - при беременности — инфицирование плода, его внутриутробная гибель, преждевременные роды;
- послеродовой кандидозный эндометрит.
Аллергический вульвит или вульвовагинит
Причиной являются гигиенические прокладки, тампоны, средства интимной гигиены. Половые губя становятся отечными, зудят. Проходит самостоятельно. Главное, не пользоваться аллергеном.
Трихомониаз (трихомонадный вагинит)
Возбудитель болезни – влагалищная трихомонада (Trichomonas vaginalis). Передается половым путем, очень редко бытовым (через постельное белье, полотенце и т. д.). Выявляется в общем мазке или бакпосеве и является одной из самых распространенных причин лейкоцитоза в мазке.
От заражения до появления первых симптомов проходит от 7 до 28 дней:
- пенистые выделения из влагалища желтого, серого цвета;
- покраснение слизистой половых органов;
- зуд;
- болезненность при половых актах;
- боль при мочеиспускании;
- боль в нижней части живота.
Опасен трихомоноз для беременных женщин, так как вызывает у них преждевременный разрыв околоплодного пузыря и роды раньше срока.
Является причиной парауретрита, сальпингита.
- метронидазол — 2 гр внутрь однократно или 500 мг внутрь 2 раза в сутки в течение одной недели;
- тинидазол — 500 мг 2 раза в сутки в течение 5 дней или 2 гр однократно;
- орнидазол — 500 мг 2 раза в сутки в течение 5 дней или 1,5 гр однократно.
При осложненном и рецидивирующем течении заболевания в указанные схемы лечения вносятся правки — рекомендуются более высокие дозы препаратов и более длительный прием. Также назначаются противомикробные препараты интравагинально: метронидазол в виде таблеток по 500 мг по одной в течение 6 дней или одноименный вагинальный крем в течение 5 дней.
При беременности лечение проводится теми же препаратами, но не ранее второго триместра беременности (13-14 недели).
Скрытые инфекции, передающиеся половым путем (уреаплазмоз, микоплазмоз, хламидиоз)
Есть три инфекционных возбудителя, из-за которых может быть воспалительный тип мазка с повышением лейкоцитов, но они не определяются в обычном мазке на флору. Только специальным методом ПЦР. Это хламидиоз, уреаплазмоз и микоплазмоз. Провоцируются они следующими микроорганизмами: Chlamydia trachomatis, Mycoplasma genitalium, Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum.
Более чем в половине случаев скрытые инфекции протекают бессимптомно. Если же признаки заболевания проявляются, они таковы:
- слизисто-гнойные выделения;
- боль при половых контактах;
- зуд и жжение;
- боль при мочеиспускании;
- ноющая боль в области матки.
Хламидиоз также вызывает межменструальные кровянистые выделения и образование эрозии на шейке матки.
Если инфекция распространяется выше, в матку, фаллопиевы трубы, яичники, то у нее диагностируется сапингоофорит и эндометрит.
Возможные схемы лечения (назначается перорально один из препаратов):
- доксициклина моногидрат — 100 мг 2 раза в сутки в течение недели;
- азитромицин — 1,0 г, принимается однократно;
- джозамицин — 500 мг 3 раза в сутки в течение недели;
- офлоксацин — 400 мг 2 раза в сутки в течение недели.
В некоторых случаях требуется более длительная терапия — 2-3 недели. Беременных лечат теми же антибактериальными средствами.
Если выявляются микроорганизмы M. Hominis и/или Ureaplasma spp., при этом высокие лейкоциты и есть симптомы заболевания, то врач должен поискать более явных его возбудителей: трихомонаду, гонококк, микоплазму гениталиум.
Лечение не проводится при: отсутствии симптомов болезни, то есть случайном обнаружении уреаплазмы в количестве даже более 10 в 4 степени. Исключением являются будущие мамы. Если у них есть в анамнезе замершие, неразвивающиеся беременности, преждевременное отхождение околоплодных вод, внутриутробное инфицирование плода — лечиться нужно.
Нарушение микрофлоры влагалища или неспецифический вагинит
Кроме кокков (стафилококков, стрептококков и т. д.), виновниками неспецифического вагинита являются и другие условно-патогенные представители флоры: эшерихии (кишечные микроорганизмы), грибы, трихомонады.
- зуд и жжение;
- боль при половом акте и небольшие кровянистые выделения;
- отечность слизистой влагалища;
- серозно-гнойные выделения.
Диагностика. При микроскопии обнаруживаются сильно завышенные лейкоциты, много грамположительных и грамотрицательных микроорганизмов, слущенный эпителий.
Проводится бакпосев для точной диагностики болезнетворных возбудителей и определения их чувствительности к антибиотикам.
1 этап — антибиотики и антибактериальные средства местно:
- Тержинан;
- Полижинакс;
- Нео-пенотран;
- Нифурател;
- Гиналгин;
- Бетадин;
- Метронидазол;
- Клиндамицин;
- Орнидазол.
2 этап — восстановление микрофлоры:
- Вагилак;
- Бифидумбактерин;
- Лактобактерин;
- Биовестин.
Гонорея
Возбудитель заболевания — гонококк (Neisseria gonorrhoea — грамотрицательные диплококки). Частая причина женского и мужского бесплодия.
- затруднения при мочеиспускании;
- зуд во влагалище;
- гнойные выделения из шейки матки.
Если болезнь не затрагивает уретру и мочевой пузырь, то выявить ее можно только с помощью анализа — мазка на флору или бактериального посева, так как вагинальные признаки болезни у женщин отсутствуют. Лейкоциты в мазке на гн повышены и присутствуют микроорганизмы возбудители заболевания.
Если болезнь поднимается выше и затрагивают репродуктивные органы, то возможна такая симптоматика:
- температура до 39 градусов и выше;
- тошнота, рвота — интоксикация;
- нарушения менструального цикла.
Провоцируют восходящую инфекцию:
- аборты;
- диагностические и лечебные выскабливания;
- зондирование полости матки;
- биопсия шейки;
- внутриматочная спираль.
Обычно обостряется воспалительный процесс после менструации, родов.
Гонорея опасна следующими осложнениями:
- спаечный процесс в малом тазу;
- бесплодие;
- внематочная беременность;
- выкидыши и преждевременные роды;
- тазовые боли;
- эндометрит.
Лечение быстрое и простое, одним из следующих препаратов:
- Цефтриаксон (500 мг) внутримышечно однократно;
- Цефиксим (400 мг) перорально однократно;
- Спектиномицин (2 г) внутримышечно однократно.
Эти же препараты применяются для лечения беременных, причем на любом сроке.
Истинная эрозия
Это рана на шейке матки. Может появиться в результате полового акта, осмотра гинеколога, взятия анализов, неаккуратного введения во влагалище суппозитория (свечки) и т. д. Заживает самостоятельно в течение 10 дней.
Диагностируется при осмотре с помощью гинекологического зеркала или при кольпоскопии. Иногда для ее лечения назначаются свечи «Депантол», облепиховые, метилурациловые, спринцевания календулой. Используются разные народные средства и продукты-целители
Но, как показывает врачебная практика, в течение 10 дней она проходит самостоятельно — хоть с лечением, хоть без.
Вирус простого герпеса
Если инфекций нет — в мазке не видно возбудителя заболевания, скрытые инфекции не обнаружены, следует искать вирусы культуральным методом (анализ на ВПГ-1,2). Это необходимо сделать и в том случае, если женщина лечилась антибактериальным препаратом или антибиотиком широкого действия, но у нее лейкоциты стали только еще выше или не понизились. На вирусы антибиотики не действуют.
Также лейкоцитоз в мазке определяется при ВИЧ-инфекции.
Онкология — рак шейки матки (РШМ)
Непосредственно злокачественная опухоль редко провоцирует повышение уровня лейкоцитов. Поэтому данную причину мы поставили на самое последнее место.
При бактериальном вагинозе количество лейкоцитов нормальное. По этой причине его в списке выше нет. Признаками дисбактериоза влагалища является наличие ключевых клеток в мазке и снижение числа лактобацилл, на фоне появления условно-патогенной флоры (гарднерелла, клебсиелла, лептотрикс и т. д.). Кстати, очень частое заболевание при менопаузе, когда защитная функция слизистой влагалища и шейки матки становится слабее из-за недостатка эстрогена.
Рост лейкоцитов в зависимости от фазы менструального цикла и при беременности
Лейкоцитов всегда больше в канале шейки матки, чем во влагалище. Причем растет это количество в середине цикла (когда овуляция) и перед месячными. Часто врачи неправильно берут мазок — слишком много материала или чересчур тщательно растирают его по стеклышку, из-за чего происходит разрушение эпителиальных клеток. А ведь именно соотношение лейкоцитов к клеткам плоского эпителия является важнейшим признаком воспаления или его отсутствия. В норме это примерно 10 полиморфноядерных лейкоцитов (ПЯЛ, а бывают и другие виды) на одну клетку эпителия.
У некоторых женщин по непонятным причинам какое-то время лейкоциты остаются высокими. И это при явном отсутствии воспаления и других хороших анализах. Пытаться уменьшить количество белых кровяных телец или вообще от них избавиться не следует. Лечат не результат анализа, а болезнь, если она есть.
Еще больше лейкоцитов становится при беременности. Физиологический процесс. И если кроме этого ничего не беспокоит, можно наблюдаться. Однако врачи перестраховываются и часто назначают при «плохом» мазке местный антисептик — свечи «Гексикон» (действующее вещество — хлоргексидин). Их можно использовать в любом триместре беременности. И в конце ее, перед родами таким образом проводится санация влагалища.
При беременности из лейкоцитов и слизи формируется шеечная пробка. Именно она является защитой матки от инфекции.
Вопросы от наших читательниц по теме
Мешают ли лейкоциты забеременеть? Если у женщины нет гинекологического заболевания, которое мешало бы ей зачать, например, эндометрита, то бесплодия по этой причине не будет. Однако нужно обязательно сдавать анализы на инфекции и их пролечить. Ведь именно они чаще всего виноваты в лейкоцитозе.
Пустят ли в ЭКО с патологией по микроскопии? Если проблема только в числе белых кровяных клеток, возможно, имеет смысл пересдать мазок немного позднее, в другую фазу менструального цикла. Возможно имеет место ошибка медика при заборе материала или лаборатории. Но если результат подтверждается, при этом иных проблем нет, врач может назначить небольшим курсом антисептик. Это не опасно.
Ставят ли вмс при мазке третьей или четвертой степени чистоты? Нет, так как это приведет к распространению микробов в матку и эндометриту, аднекситу, сальпингоофориту.
Делают ли гистероскопию при неидеальном мазке? Если назначена плановая процедура, то ее, вероятно, придется отложить.
Могут ли быть повышенными лейкоциты из-за эндометриоза? Да, такое может быть.
Если после выкидыша плохой мазок — что делать? Сдать анализ на скрытые инфекции и вирус герпеса. Помните, что инфекция мешает выносить ребенка, приводит к ее раннему прерыванию.
При подготовке материала были использованы клинические рекомендации Минздрава России.
В мазке повышены лейкоциты: показатель болезни или вариант нормы? Можно ли выявить нарушение без анализа?

Статьи
Лейкоциты в мазке возникают на фоне различных заболеваний инфекционно-воспалительного, аутоиммунного характера, реже — на фоне онкологических заболеваний женской репродуктивной системы. Часто наблюдается естественное происхождение отклонений от нормы. Например, в результате чрезмерной интимной гигиены, использования некоторых бытовых химикатов. Вопрос о происхождении явления, его патологическом происхождении решает на месте гинеколог. Требуются дополнительные исследования.
Лейкоциты играют в организме защитную роль. Эти клетки обеспечивают уничтожение всех болезнетворных микроорганизмов, вирусов. Есть несколько типов ячеек. Моноциты, эозинофилы и др. Поэтому помимо гинекологического мазка требуется как минимум общий анализ крови. Обобщение результатов диагностических тестов, их уточнение и дальнейшее продвижение в оценке здоровья. Многие патологии имеют обобщенные лабораторные симптомы.
Лейкоциты в мазке почти всегда являются специфическим симптомом, указывающим на воспаление. Поэтому исключение воспалительных явлений является приоритетной задачей.
Почему повышены лейкоциты в мазке? Основные причины и методы терапии состояний

В кратком материале невозможно представить полный список нарушений. Существует несколько десятков патологических состояний, вызывающих отклонения в лабораторных исследованиях. Мы расскажем вам о наиболее частых и вероятных нарушениях.
Инфекции, передающиеся половым путем
Существует огромный пласт болезней, которые характеризуются некоторыми обобщающими чертами. Один из них — увеличение количества лейкоцитов в вагинальном мазке. Список патологических процессов этого типа представлен широко:
Патологическое состояние сопровождается выделением из половых путей прозрачного экссудата без запаха. В случае массивных изменений на слизистых оболочках возможно появление обильных выделений. К основным симптомам относят боль в области наружных половых органов, жжение, легкий тянущий дискомфорт внизу живота. Сначала хламидиоз протекает медленно, но быстро становится хроническим. В дальнейшем дает частые обострения, которые трудно исправить. Длительное течение почти в 40% случаев вызывает бесплодие.
Это относительно редко, но вероятность заражения от незащищенного полового акта очень высока. Контрацепция также не является 100% гарантией. Сифилис сопровождается поражением структур половых органов, а затем и всего организма. Без лечения бесплодие не пройдет, вероятно поражение головного мозга, слизистых оболочек.
- Трихомониаз (гонорея)
Распространенное гонококковое заболевание. Особый подвид бактерий. Характерный признак гонореи — гнойное воспаление половых органов. Клинически гонорея проявляется гнойным колитом. Заболевание характеризуется отделением большого количества гнойного экссудата желтого цвета с интенсивным неприятным запахом. Возникает сильная боль в области наружных половых органов, ощущение жжения, припухлости, проблемы с мочеиспусканием. Из-за сильного дискомфорта пациент не может нормально двигаться или сидеть. Количество лейкоцитов в мазке очень высокое.
- Заражение вирусами герпеса
Вирусы герпеса представлены несколькими штаммами. Вирус герпеса 2 типа, или генитальный герпес, в основном передается при незащищенном половом акте. Это чрезвычайно устойчивый вирусный агент, который не поддается эффективному лечению. Особенно на запущенных фазах. Симптоматика поражения — массивная сыпь на бедрах, половых органах, ягодицах. Возможно развитие зуда, повышение температуры тела. Другими штаммами, которые могут передаваться половым путем, являются вирус герпеса пятого типа (цитомегаловирус), реже вирус Эпштейна-Барра (четвертый тип). Оба представляют риск не столько сыпи, сколько генерализованного поражения мочевыделительной системы, сердечно-сосудистой системы и других тканей. Все герпетологические факторы сложно не только лечить, но и обнаруживать. Для диагностики необходим не только мазок на лейкоциты, но и анализ ПЦР и ИФА.
- Папилломавирусная инфекция
Существуют десятки вирусов папилломы человека. Многие штаммы являются онкогенными, вызывая опухоли в области гениталий. Есть отдельная подгруппа, провоцирующая опухоли. Классические проявления патологического процесса — образование наростов-папиллом на половых органах и их слизистых оболочках, острых кондиломах, кондиломах. Лечение тоже не имеет особого смысла, потому что радикально избавиться от вируса невозможно. Все, что вам нужно сделать, это держать это под контролем.
Также другие, менее распространенные варианты.
Лечение проводится в зависимости от ситуации. Используются препараты нескольких фармацевтических групп. Противовоспалительного нестероидного происхождения. Замедление развития патологического состояния. Антибиотики. Важное условие — прививка флоры. Определить, какой возбудитель присутствует и каких антибиотиков боятся. Такое мероприятие эффективно только в случае бактериального поражения. Подсчет лейкоцитов работает как основной показатель.
При вирусных поражениях назначают средства, стимулирующие выработку интерферона — Интерферон и другие. В зависимости от тяжести ситуации могут применяться иммуномодуляторы. Это довольно тяжелые препараты, которые нельзя назначать без четких показаний.
Применяются местные антисептические растворы: Мирамистин, аналог. Борьба с поражением половых структур на местном уровне. Осуществляются опрыскивание, полив, смазка. Такие процедуры имеет смысл проводить систематически, несколько раз в день. И так до полного восстановления нормального состояния.
Наиболее частой причиной повышенного количества лейкоцитов в мазке являются бактериальные и вирусные причины. Инфекции занимают первое место по количеству клинических случаев.
Кольпит
Типичное заболевание в гинекологической серии. Воспаление слизистой оболочки влагалища. Это происходит в большинстве случаев. Возбудителями расстройств могут быть как упомянутые выше возбудители инфекций, передающихся половым путем, так и другие структуры. Будь то стафилококки, стрептококки, гнойная флора, прочие факторы. К инфекциям венерической системы они не относятся, поэтому выделены в отдельную категорию.
Кольпит (вагинит) сопровождается невыносимой болью в области половых органов, внизу живота, чувством жжения, ощущением напряжения и тяжести. Нарушение мочеиспускания по типу поллакиурии (частые ложные позывы к опорожнению мочевого пузыря). При этом наблюдаются выделения из половых путей. Прозрачный или гнойный, с запахом или без него. Также бывают ациклические кровотечения, которые являются результатом запущенной воспалительной инфекции. Этот симптом чаще всего опасен и требует госпитализации в гинекологический стационар для основного лечения.

Гинекологический мазок на наличие флоры
Если мазок на флору показывает повышенный уровень лейкоцитов, запускающий агент распознается как инфекционный агент, лечение примерно такое же, как описано выше. Используются целевые антибиотики (в данном конкретном случае), противовоспалительные антибиотики нестероидного происхождения, местные антисептики. При необходимости используются иммуномодуляторы. Кроме того, также возможно назначение противовирусных препаратов. Восстановление занимает не одну неделю. После лечения требуется определенный режим: минимальные физические нагрузки, полноценное питание, временное воздержание от половых контактов, отказ от вредных привычек, таких как курение или употребление алкоголя.
При правильном подходе можно добиться полного выздоровления. Прогноз благоприятный, не считая запущенных хронических вариантов патологии.
Аднексит
Ощущение яичников и маточных труб. Это приводит к повышенному содержанию лейкоцитов в мазке, но не сразу. Часто объективные лабораторные изменения появляются уже, когда состояние зажигания распространяется на влагалище, канал шейки матки, матку. Такие расстройства характерны для долгосрочного заболевания. С помощью прогресса заболевания концентрация клеток увеличится, пропорционально тяжести патологического процесса.
Воспринимать использование сильной боли в животе. Влево или вправо, в зависимости от расположения патологических изменений. Нормальный менструальный цикл нарушен: возможны задержки, удлинение природного цикла, интенсивное кровотечение и меноррагия. При отсутствии качественного лечения использования воспаления содержание лейкоцитов в мазке остается на том же уровне, в зоне яичника образуются адгезии. Это неизбежно включает в себя бесплодие, что трудно исправить никак.
Лечение происходит с помощью идентичных методов. Предполагается, что антибиотики, противовоспалительные препараты предписаны, указывается творческий режим. Терапия происходит под систематическим наблюдением гинеколога.
Уретрит
Воспаление уретра является воспалением уретра. Типичный воспалительный процесс редко вызывает увеличение количества лейкоцитов в мазке. Это результат расширяемого распространения воспаления на органы половых органов, слизистой оболочки влагалища. Это заболевание в основном характеризуется дизарными явлениями, расстройствами в нормальной экскреции мочи.
Среди возможных симптомов:
- Болезненные чувства вокруг уретра, горения, боли, потирания. Они особенно усиливаются после следующего визита в ванную. Они оставляют себя через несколько минут. Дискомфорт также становится более ощущенным из-за механической нагрузки уретра.
- Pollakuria типична. Увеличена частота сопряжения при моче без увеличения концентрации мочи, его производства в течение дня. Температура организма увеличивается, интенсивность гипертермии зависит от усиления воспаления.
Оценка уровня лейкоцитов в движении в аспекте динамики динамики урехрайта неэффективна. Анализ крови требуется.
Лечение проводится с использованием антибиотиков, местных антисептических лекарств, а также противовоспалительных агентов.
Эндометрит
Патология напоминает достижения в природе, симптомах комплекс. Однако это происходит немного чаще. Это может быть первичным, изначально сформированным или вторичным, развивающимся в результате других процессов, например травление. Этот процесс обременен быстрым образованием закрытия в полости. Эффект будет трудно удалить бесплодие. Феттус не сможет организовать. Что будет главной проблемой.
Методы лечения эндомида более или менее такие же, как описано ранее. Антибиотики, противовоспалительные, противовирусные, антипиретные препараты в зависимости от потребностей (на основе ибупрофена, парацетамола).
Воспалительные процессы комплексного характера
Среди них являются сальпингоорофорит, аднексит, системные изменения в расширении сексуальных сооружений вирусами, бактериями.

Такие расстройства в основном происходят после долгосрочного основного заболевания. Воспалительные процессы с инфекционным генесом редко исчезают спонтанно. Регрессия сопровождается временным немым, после чего заболевание перераспределяется новой энергией. Количество белых кровяных клеток в движении в этом случае не всегда увеличивается, особенно при длительном отклонении. Лечение задерживается. Процесс аплодисменты приводит к значительным терапевтическим трудностям.
Аутоиммунные воспалительные явления
В этом месте они крайне редки. Эпидемиологическое значение не так велико. Типичная особенность не является септическим элементом. При разработке заболевания ни бактерии, ни вирусы не участвуют.
Аллергические реакции
Аллергические реакции могут возникнуть в результате использования некоторых продуктов экономической химии: гели для душа, мыла, гигиены вставок, тампонов и других продуктов. Что странно, возникновение аллергии также возможно, если потребляются невыносимые продукты. Также с иммунологической реакцией на противозачаточные средства (аллергия на латексные и силиконовые продукты, презервативы).
Типичные симптомы недуга — сильное жжение в области половых органов, покраснение слизистых оболочек, отек, отделение прозрачной слизи без запаха. Этот процесс происходит по частям. Каждый такой эпизод длится от нескольких часов до суток. Возможны повторные рецидивы. Пока не исключен провоцирующий фактор.
Лечение проводится под наблюдением хотя бы гинеколога. Возможно включение в терапию иммунолога-аллерголога. Используются антигистаминные препараты (обычно второго или третьего поколения: цетрин, кларитин и подобные). Если процесс неконтролируемый, назначают глюкокортикоиды.
Помимо действительно постоянно повышенного уровня лейкоцитов в мазке, в крови присутствуют эозинофилы. То же самое верно до тех пор, пока не будет проведена всесторонняя проверка. Для динамического мониторинга ситуации вы можете выполнить анализ мазка.
Онкологические нарушения
Это не обязательно рак. Речь идет о развитии новообразований в структурах половых органов. Будь то само влагалище, цервикальный канал, а также полость матки. Гораздо реже наблюдается увеличение количества лейкоцитов в мазке на фоне поражения яичников.
Объемные процессы, такие как кисты, также редко вызывают изменения в лабораторной оценке мазка.
Восстановление проходит хирургическими методами. Операция не всегда нужна немедленно. Некоторые объемные новообразования годами остаются латентными, обнаруживаются случайно и не доставляют пациенту дискомфорта. В этом случае устанавливается динамическое наблюдение и при необходимости назначается оперативная коррекция.
Хирургическое лечение включает полную резекцию опухоли или субтотальное удаление с целью удаления как можно большего количества ткани. Особенно в случае проникающего инфильтративного разрастания на неопластическом фоне. При необходимости применяют лучевую терапию и химиотерапию.
Если в мазке на бактериальную флору повышенное количество лейкоцитов, есть смысл проверить на возможный онкологический процесс, вплоть до обычных полипов цервикального канала.
Естественные, не болезнетворные причины
В медицинской практике повышенное количество лейкоцитов не всегда рассматривается как полностью патогенный симптом. Значит, могут быть и другие причины. Например:
- Взросление. Иногда у ребенка подросткового возраста может наблюдаться повышение количества лейкоцитов.
- Если у беременной женщины в мазке из влагалища обнаружены лейкоциты, это тоже симптом. На ранних сроках беременности это ложный иммунный ответ организма. В более позднем подходе — результат подготовки организма к родам. В то же время, когда уровень лейкоцитов повышен, следует сдать анализы. Грань между нормой и патологией при беременности довольно тонкая. Требуется лабораторная оценка.
- Уровень лейкоцитов повышается перед родами, перед менструацией и после продолжительных физических упражнений.
На результаты также влияют диета и другие природные факторы. Все эти факторы необходимо учитывать при интерпретации результатов.
Основные симптомы повышения уровня лейкоцитов

Специфических клинических симптомов нет. Необходимо оценить конкретный патологический процесс, вызвавший увеличение количества лейкоцитов.
Гинеколог нашел у меня лейкоциты! Это плохо? Мне надо лечиться?
Лейкоциты — неотъемлемая часть организма человека, но многие привыкли их бояться, ведь врачи говорят, что повышенный уровень этих клеток это плохо и опасно. Но так ли это на самом деле? Мы спросили об этом Елену Березовскую, которая занимается доказательной гинекологией и развенчивает мифы о популярных диагнозах.

Вам приходилось слышать фразу: «У вас повышены лейкоциты!» или «У вас лейкоцитоз», и сразу после этого вам предлагают довольно объемное лечение, иногда в список препаратов входит две-три антибиотика, потому что у вас наверняка «страшное воспаление»? «Лечение» лейкоцитов стало коммерчески выгодным шарлатанством в постсоветской медицине, и сегодня я постараюсь вам объяснить, почему трезво мыслящий, прогрессивный врач лейкоциты не лечит.
Что собой представляют лейкоциты и какова их роль для организма человека
Лейкоциты — это «белые клетки крови», или белые кровяные тельца. Они выполняют разную роль, но также являются неотъемлемой частью защитной системы.
Существует два их типа: гранулоциты и агранулоциты. Гранулоциты содержат в цитоплазме (жидкость внутри клеток) вещества в виде гранул, поэтому их также называют зернистыми лейкоцитами. В эту группу входят нейтрофилы, базофилы и эозинофилы. Их ядра тоже имеют разную форму, поэтому такие лейкоциты часто называют полиморфноядерными или сегментированными.
Другой тип лейкоцитов не содержит гранулы, поэтому их называют агранулоцитами. К ним относят лимфоциты (В и Т) и моноциты, также делящиеся на подклассы лейкоцитов. Они имеют одно ядро правильной формы, поэтому называются моноядерными лейкоцитами.
Если гранулоциты выполняют защитную функцию непосредственно в очаге инфекции или поврежденных клеток, то агранулоциты, в частности лимфоциты, играют важную роль в формировании иммунной памяти и образовании антител (иммуноглобулинов).
Лейкоциты живут от 13 до 20 дней, но вырабатываются костным мозгом ежедневно.
Интересное по теме
«Плохие анализы» лечить не нужно: отрывок из книги акушера-гинеколога Ольги Белоконь «Я беременна, что делать?»
Откуда возникли мифы об опасности лейкоцитов
Мифы об «опасности» лейкоцитов начались от ненаучного объяснения их появления при воспалительных процессах, и существуют, в основном, только на территории постсоветского пространства из-за низкого уровня подготовки врачей (чрезмерно старые учебники по медицине).
Действительно, при возникновении воспаления (особенно при наличии бактерий) в его очаге появляется большое количество нейтрофилов, то есть полиморфноядерных лейкоцитов. В гное часто находят так называемые «гнойные клетки» — измененные полиморфноядерные лейкоциты в виде скоплений вперемешку со слизью, бактериями и обрывками разрушенных клеток.
Это защитная реакция организма. Фактически, образованием таких «конгломератов» лейкоцитов, организм старается ограничить распространение бактерий и других микроорганизмов за пределы пораженного участка.
Иногда особый вид гранулоцитов, которые можно обнаружить, например, во влагалище, называют токсическими лейкоцитами, что не вовсе не справедливое название, а скорее наоборот.
Запомните: если лейкоцитов много — это хороший признак, говорящий о том, что организм принял все меры по устранению инфекции или воспаления (не всегда воспаление является результатом инфекции).
Лейкоциты и репродуктивная система женщины
Лейкоциты и репродуктивная система женщины неразделимы. Это динамический процесс в организме женщин, полностью зависящий от гормонального фона. Количество и вид лейкоцитов меняются каждый день в течение всего менструального цикла.
Хотя при воспалении стенок влагалища и шейки матки уровень лейкоцитов во влагалищных выделениях может повышаться, но в большинстве случаев повышенный уровень лейкоцитов не означает воспаление.
Разновидность лейкоцитов и их уровни зависят во многом от дня менструального цикла, приема лекарственных препаратов, работы мочевого пузыря и кишечника. Количество полиморфноядерных лейкоцитов, например, может повышаться после полового акта, при удержании мочи больше четырех часов (при этом в моче тоже повышается количество лейкоцитов), после спринцеваний.
Большинство лабораторий не определяет вид лейкоцитов при микроскопическом изучении влагалищных мазков и на этом основана грубая ошибка в постановке диагнозов.
Только при постановке такого диагноза как аэробный бактериальный вагиноз определение пропорции количества лейкоцитов и клеток слизистой влагалища, а также наличие специфических лейкоцитов (гранулоцитов) вместе с другими важными признаками входит в диагностические критерии этого состояния.
Во всех остальных случаях оценки выделений влагалища, шейки матки и матки наличие лейкоцитов не играет никакой роли, поэтому их давно уже не определяют. Потому что нормы лейкоцитов во влагалище и в матке не существует!
Физиологическое увеличение количества лейкоцитов наблюдается при овуляции, менструации и беременности (для этих состояний тоже нет референтных значений количества лейкоцитов).
Шеечная слизь — это депо лейкоцитов, количество которых зависит от гормонального фона. Во время беременности из них и слизи канала шейки матки формируется плотная шеечная пробка (поэтому она белая и твердая на вид).
Нейтрофилы присутствуют в тканях эндометрия в небольшом количестве почти весь менструальный цикл, но за несколько дней до начала менструации их количество значительно повышается, и они доминируют на протяжении всего ее периода. Считается, что именно быстрое снижение уровня прогестерона перед менструацией — пусковой сигнал появления большого количества лейкоцитов в репродуктивных органах.
Основные нейтрофилы матки — это полиморфноядерные лейкоциты. Непосредственно перед менструацией из всех клеток стромы эндометрия лейкоциты составляют 50 процентов. Другими словами, перед менструацией эндометрий «нафарширован» лейкоцитами.
Эндометрий содержит разные лейкоциты: лимфоциты Т и В, макрофаги, нейтрофилы и ряд других. В нем также находится уникальный вид лейкоцитов — маточные натуральные киллеры (мНК, uNK), которые появляются в конце прогестероновой фазы и в начале беременности.
Без достаточного количества этих лейкоцитов имплантация, формирование плаценты и развитие беременности невозможны.
Натуральные киллеры не являются вредными и опасными лейкоцитами. В отличие от других натуральных киллеров, маточные НК отличаются специфическим строением, чувствительны к гормональным колебаниям, поэтому их количество полностью зависит от уровня половых гормонов и прогестерона. Маточный пролактин стимулирует выработку лимфоцитов.
Доказано, что применение противовоспалительных медикаментов (антибиотиков, нестероидных и стероидных противовоспалительных препаратов) в период зачатия ребенка значительно ухудшает имплантацию плодного яйца. Поэтому от этих препаратов отказались при проведении ЭКО.
Почему лейкоцитоз не диагноз и почему мы не лечим лейкоциты
Сам термин «лейкоцитоз» относят к крови: наличие больше 10 000 лейкоцитов в одном миллилитре крови. Поэтому использование понятия «лейкоцитоз» по отношению к моче, влагалищным выделениям и другим жидкостям организма является условным и не точным.
Появление большого количества лейкоцитов в крови может характеризовать наличие инфекции в организме или воспалительный процесс. Зная, какой класс лейкоцитов повышен, можно предполагать, является ли инфекция бактериальной, или вызвана другими видами микроорганизмов, а также может быть проявлением аллергической реакции.
Во время беременности лейкоцитоз — неотъемлемое и необходимое состояние.
Повышенный уровень лейкоцитов есть в крови (женщине предстоят роды и отслойка последа), поэтому перед родами уровень лейкоцитов может быть чрезвычайно высоким. Также, высокий уровень лейкоцитов в моче (до 25 в поле зрения при оценке общего анализа мочи) и во влагалищных выделениях.
Таким образом, лейкоцитоз в любой форме является необходимой стадией физиологической нормы менструального цикла женщины и всей беременности.
Чрезвычайно важно не «бороться» с лейкоцитами, не приписывать им наличие «скрытых инфекций», не лечить лейкоцитоз! Никто никогда в медицине не лечил и не лечит лейкоциты, кроме крайне малограмотных врачей. Если ваш врач занимается лечением лейкоцитов (лейкоцитоза), советую вам больше к нему не ходить.
Почему повышены лейкоциты в мазке у женщин и мужчин?
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Это значит что у вас сейчас воспаление влагалища (вагинит) и желательно найти причину инфекции – сдать посев из влагалища и пцр на половые инфекции.
Скорее вагинит причина цистита, а не наоборот.

Здравсвтуйте!
Не переживайте -это лечится! Но для начала необходимо исключить инфекции передаваяемые половым путём. ПОэотму для начала сдайте анализ ПЦР на ИППП. Да цистит и нарушения микрофлоры во влагалище – этому общая причина есть,- снижение иммунитета. И конечно цистит мог сровоцировать воспаление во влагалище., так же как и ваша микрофлора могла просто вот так реагировать на чужеродную микрофлору.
Поэтому если жалоб нет , то просто сдаете ПЦР и можно подождать когда влагалище само нормализует микрофлору, если есть жалобы то после обследования обяательно начинаем лечиться!

Вагинит и цистит связаны с началом половой жизни.
Есть ли у Вас аллергия на какие-то препараты? Есть хронические заболевания?

Здравствуйте,у вас видимо есть инфекция,которая попала после лишения девственности. Вам нужно сдать мазки на ЗППП,из цервикального канала на уреаплазмоз хламидии горданелу. От цистита попейте Канефрон ,если сильные боли, Фурамаг.

Здравствуйте Дарья! Да, лейкоциты сплош говорит об их очень большом количестве. Это напрямую связано с циститом и дефлорацией. Вам необходимо начать лечение. Санировать влагалище. Начните со свечей гексикон по 1 два раза в день во влагалище – 10 дней. Такж Вам неоходимо пролечить цистит. Попробуйте манурал и канефрон.

Здравствуйте! Возможно погрешность забора материала. Поэтому повода доя паники нет., тем более если нет симптомов. Если сильно передиваете— модете перебрать мазок

Здравствуйте,не стоит переживать ,такое бывает при неправильной подготовке к взятию анализа ,стоит пересдать для начала анализ ,и тем более если брали спустя 5 дней после дефлорации то скорее всего с этим и связано ,так как после дефлорации часто возникает цистит дефлорационный.

У Вас кольпит, воспаление слизистой влагалища. Срочно нужно обследоваться на ЗППП и обследовать Вашего полового партнера и начинать лечение. Но это не от цистита, а наоборот, цистит тоже от той инфекции, которая вызывает воспаление во влагалище. Категорически не начинайте лечение, пока не сдадите все анализы на ЗППП (ПЦР, ИФА, Бактериология). Иначе вы залечите себя до хронической, вялотекущей формы, которая приведет в дальнейшем к проблеммам связанным с бесплодием.

Здравствуйте уважаемая Дарья.
Непереживайте это бывает у многих женшин после дефлорации. Скорее всего ицистит от этого тоже и начался. Просто ваш организм впервые на себе это испытал и так отреагировал. Такое бывает, у многих ведь каждый организм индивидуальность. Лечиться конечно необходимо попробуйте свечи, а для лечения цистита можно ципролет и канефрон. И самое главное проверьтесь на инфекции перелаюшиеся половым путем. Как никак но и это тоже надо исключить мы же не знаем что прелставляет собой наш половой партнер.
Желаю удачи. Выздоравливайте

Добрый вечер, Дарья. Речь идет о воспалительном процессе во влагалище. Вы с Вашим молодым человеком поделились друг с другом каждый своей микрофлорой, просто Вы до этого были девственницей, ни о каких ИППП речи быть не может, а вот к МЧ вопросы все же есть. Необходимо сделать общий анализ крови, анализ на ИППП методом ПЦР (мазок из уретры, влагалища), общий мазок пересдать, общий анализ мочи. Пока что всё вкладывается в картинку постдефлорационного цистита, который, вероятно также связан и появился от имеющегося воспаления. Поэтому очень важно исключить ИППП, выявить истинную причину, а уже после этого начинать целенаправленное лечение. Крепкого Вам здоровья, всех благ.

Дарья, обследуйтесь на инфекции ( ПЦР хламидии, микоплазма генит, гонорея, трихомонада, уреаплазма so). Если ваш партнёр обследовался , то прикрепите результаты! Если результаты на инфекции окажутся отрицательными- это хорошо, но лечиться все равно придётся, чтобы воспаление не пошло выше , в матку и придатки! Будьте здоровы!

НА все: хламидия, трихомонада, микоплазма, уреаплазма, гонорея. А мужчина , с которым был контакт вам хорошо знаком? може имеет смысл и сдат на гепатиты и сифиис кровь?!
Причины повышенного количества лейкоцитов в мазке у женщины, при беременности и что это значит для здоровья

Анализы
Лейкоцитарные клетки могут покидать кровеносное русло и перемещаться в места, где требуется защита от патогенного агрессора. Лейкоциты повышены в мазке у женщин из-за заболеваний мочеполовой сферы.
Начало патологического процесса может протекать бессимптомно. Исследование содержимого цервикального канала на флору берется при каждом осмотре у гинеколога и позволяет выявить болезнь на ранней стадии.
Причины повышения уровня лейкоцитов
Белые клетки отвечают за иммунные реакции и уничтожают чужеродные микроорганизмы. Если лейкоцитарный уровень повышен, то это указывает на воспалительные заболевания, спровоцированные бактериями, грибками или вирусами.
Норма содержания
Небольшое количество лейкоцитов может присутствовать во влагалище здоровой женщины, обеспечивая иммунные реакции. Обычно это единичные клетки и норма зависит от места взятия мазка:
- уретральный канал – до 5;
- влагалище – до 10;
- шейка матки – до 15.
Если результат исследования показывает содержание 20 и больше клеток, то говорят, что лейкоциты повышены. Для выяснения, почему это произошло, требуется дополнительное исследование для выявления причины, даже если женщина не предъявляет жалоб по поводу состояния здоровья.

Мазок под микроскопом
От чего повышается?
Женщине назначают дополнительное обследование по урологии и по гинекологии для определения, от чего повышены лейкоцитарные клетки. Причиной, почему лейкоциты в мазке повышены, становится развитие следующих состояний:
- микротравмы влагалища;
- инфекции, передающиеся при половом контакте;
- дисбактериоз влагалища (гибель полезных микроорганизмов приводит к тому, что увеличивается активность условно-патогенной микрофлоры);
- появление аллергии на средства интимной гигиены;
- болезни репродуктивной сферы (аднексит, кольпит, эндометрит);
- новообразования женских половых органов;
- уретрит (воспаление мочевого канала).
Лейкоциты умеренно повышены после гинекологических операций или при установке внутриматочной спирали.
Почти всегда лейкоцитарные клетки в мазке повышены из-за воспаления, дисбактериоза, опухолей и других негативно отражающихся на женском здоровье факторов. Чтобы не допустить тяжелых последствий, женщине необходимо пройти дополнительное обследование, выявить причины и пройти курс лечения.
Что это значит для здоровья?
Если у женщины в мазке высокие лейкоцитарные показатели и лечение не проводится, то могут развиться следующие осложнения:
- хронические болезни репродуктивных органов;
- восходящие инфекции мочевыводящих путей (цистит, воспаление мочеточников и почек);
- гормональные сбои;
- появление эрозии на шейке матки;
- развитие опухолевого процесса с доброкачественным или злокачественным течением;
- функциональная недостаточность яичников;
- бесплодие.
Если в мазке много лейкоцитарных клеток, то это повод для обследования и назначения терапии с учетом характера патологии. А вот если лейкоцитов в мазке нет, то это служит показателем женского здоровья. От 0 до 5-10-15 в зависимости от места взятия соскоба для исследования – предельно допустимые значения, а показатель ноль лишь указывает, что лейкоцитарных структур настолько мало, что они не попали во взятый для мазка биоматериал.
Большое количество при беременности

Постановка на учет при беременности сопровождается осмотром гинеколога и обязательным взятием мазка. У дам в положении лейкоциты немного повышены, поэтому нормой станет 20 единиц для соскоба с шейки и 15 для взятия материала с влагалищных стенок.
Основные причины у беременных, из-за которых умеренно повышен лейкоцитарный показатель: снижение иммунитета, вызванное гормональной перестройкой организма и обострение скрытых гинекологических болезней. Если лейкоциты у женщины повышены сильнее допустимых для беременных норм, то это указывает на патологические отклонения.
Почему увеличены?
Незначительно повышены белые клетки могут из-за того, что гормональные изменения у женщины немного нарушают иммунный ответ и незначительно повышается активность условно-патогенных микроорганизмов. Относительное увеличение лейкоцитарного показателя необходимо для сохранения «чистоты» влагалищного содержимого и подавления активности патогенной и условно-патогенной микрофлоры.
Если лейкоцитов в мазке много при беременности, то причины такие же, как и у не беременных женщин:
- воспаления репродуктивной системы;
- аллергические реакции;
- венерические болезни (гонорея, сифилис, уреаплазма);
- опухоли (доброкачественные и злокачественные);
- кандидоз (молочница, вызванная грибком рода кандида).
Но не стоит сразу подозревать страшную патологию. При беременности у женщины незначительный лейкоцитоз во влагалищном мазке может появиться под влиянием внешних факторов:
- натирание промежности тесным неудобным бельем;
- грубый секс, сопровождающийся влагалищными микротравмами;
- частые спринцевания;
- нервное перенапряжение и переутомление.
У беременной женщины, если повышены в мазке лейкоциты, что это значит, можно определить только после анализа образа жизни и дополнительного обследования. Если подтвердится патология, то для беременной женщины препараты подбирают так, чтобы не навредить плоду и подавить патологический процесс.
Чем грозит?
Влагалищная инфекция относительно безопасна для жизни женщины, но возбудители болезни могут попасть в беременную матку и инфицировать плод. Это приведет к ряду осложнений:
- инфекционные процессы нарушат полноценное развитие ребенка;
- патогенные микроорганизмы вызовут внутриутробную гибель плода.
В первом случае происходит рождение младенца с отклонениями, тяжесть которых зависит от степени нарушения развития в материнской утробе. А во втором случае беременность либо замирает (погибший плод остается в матке), либо рождается мертвый ребенок.

Повышенные лейкоциты в мазке могут нарушить полноценное развитие ребенка
Лечение
Рассмотрев теоретические аспекты лейкоцитоза в мазке, что это значит для здоровья и протекания беременности, перейдем к вопросу о том, чем лечить болезни, его вызвавшие.
Подбор терапии связан с особенностями заболеваниями:
- При урогенитальных инфекциях препараты подбирают после определения вида возбудителя (противовирусные, антибактериальные или противогрибковые). Средства назначают внутрь в таблетках и уколах, а дополнительно прописывают применение свечей и влагалищных тампонов, пропитанных лекарственными средствами, для местной обработки инфекционного очага.
- При злокачественных новообразованиях тактика лечения зависит от стадии онкологического процесса. На ранних этапах опухоль удаляют и проводят химиотерапию. При запущенных формах болезни подбирают средства для подавления роста опухолевых клеток и лекарства, позволяющие облегчить состояние пациентки.
- Доброкачественные опухоли лечат хирургическими методами (эндоскопический или лапароскопический метод, полостная операция).
Если в мазке повышены лейкоциты из-за аллергии, то женщине рекомендуют сменить средство гигиены.
Для беременных лечение подбирают так, чтобы не навредить ребенку. При легких формах кандидоза (молочницы) или генитального герпеса допускается только использование вагинальных суппозиториев или мазей.
Если причиной, по которой лейкоциты повышены у беременной в мазке, стали венерические заболевания или тяжелые воспалительные процессы, то необходима антибиотикотерапия. Врачи подбирают лекарства так, чтобы вылечить заболевание и нанести минимальный вред развивающемуся плоду. Отсутствие лечения при беременности приводит к тяжелым последствиям.
Норма лейкоцитов в мазке у женщин
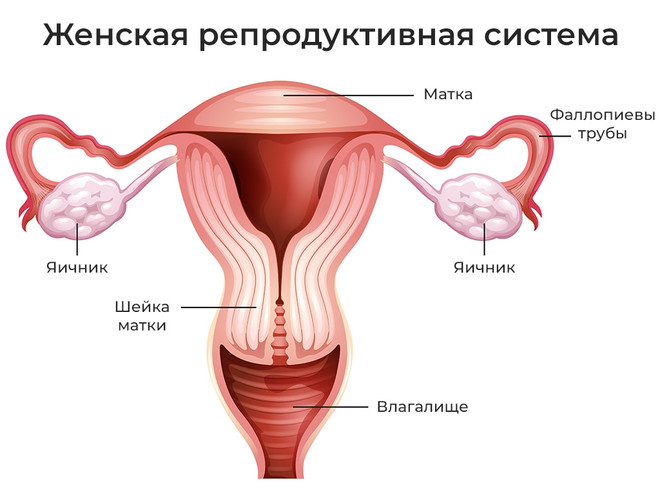
Норма лейкоцитов у женщин в мазке является признаком хорошего состояния здоровья репродуктивных органов. На данный показатель гинекологи обращают внимание всегда. При отклонении от общепринятых стандартов можно предположить, что в органах малого таза есть воспалительные процессы различного характера. Мазок берется из трех зон и в каждой зоне свои значения нормы: в мочевыводящих путях не более 10, в эндоцервиксе не более 30, на слизистой влагалища не более 15. В статье подробнее расскажем как берется мазок на лейкоциты, какие для него показания, а также нормы и методы лечения, если показатели отличаются от нормальных.
Что такое мазок на флору
При первичном обращении женщины гинеколог опрашивает пациентку и выполняет осмотр. Бимануальное исследование органов малого таза дополняется определением микрофлоры. Для сбора материала пациентка должна оставаться на смотровом кресле.
Для комплексного обследования урогенитального тракта выделения собирают с нескольких зон:
- со стенок влагалища;
- из внутренней части мочеиспускательного канала;
- в цервикальном канале.
Полученная слизь стерильной щеткой наносится на разные предметные стекла, после чего направляется в лабораторию для изучения.
С помощью оптической системы лаборант в несколько раз увеличивает содержимое предметного стекла. Благодаря этому хорошо просматриваются примеси, входящие в состав биологического материала. Исследование позволяет установить количество клеток и их вид, после чего сделать заключение.
Результаты мазка на флору не могут быть самостоятельным диагнозом. Полученные показатели позволяют сделать вывод об интимном здоровье пациентки. Увеличенное количество клеток чаще всего говорит о заболеваниях данной сферы.
Показания для исследования
Уровень лейкоцитов необходимо определять не менее двух раз в год. Регулярное наблюдение за собственным здоровьем позволяет избежать серьезных заболеваний и развития хронического воспаления.
Показания для проведения мазка на флору:
- длительно сохраняющиеся боли и дискомфорт в животе;
- обильные выделения из половых путей;
- неприятный запах в интимной зоне;
- скачки менструального цикла;
- жжение при мочеиспускании;
- подготовка к оперативным или диагностическим инструментальным вмешательствам;
- установка внутриматочного контрацептива;
- планирование беременности;
- период после аборта или диагностического выскабливания.
Определить уровень лейкоцитов необходимо каждой женщине, которая пришла на первичный прием. Исследование также проводится после лечения воспалительных процессов для оценки результатов терапии.
Нормальный уровень

Чтобы получить достоверные результаты анализа, необходимо отказаться о интима за 2-3 дня до взятия материала. Также рекомендуется исключить провоцирующие продукты – шоколад, сдобу и алкоголь. Перед проведением исследования нельзя спринцеваться, применять вагинальные суппозитории и использовать интимный крем.
Мазок на флору рекомендуется выполнять сразу после окончания менструальных выделений. Оптимальным временем для исследования считается 7-10 день цикла. Во второй фазе интересующий показатель может немного увеличиться.
Биологический материал для исследования берут с трех участков. Для каждой зоны предусмотрен нормальный количественный диапазон. Измерение выполняется в единицах для поля зрения:
- не более 10 в мочевыводящих путях;
- не более 30 в эндоцервиксе;
- не более 15 на слизистой влагалища.
Одновременно в мазке могут обнаружиться эпителиальные и слизистые включения. Другие примеси – гонококки, трихомонады, кандиды и прочие – должны отсутствовать.
Классификация
Количественные показатели мазка на флору дают возможность присвоить интимным органам степень чистоты.
- Первая считается наиболее благоприятной и говорит о хорошем здоровье интимной сферы. Во время диагностики удается обнаружить всего несколько единиц клеток в поле зрения.
- Вторая степень тоже является хорошим результатом. В этом случае лаборант видит не более 15 клеток. Дополнительно обнаруживаются включения и примеси, которые являются вариантом нормы.
- При третьей степени чистоты речь идет о дисбиозе. Во влагалище нарушается микрофлора, в результате чего возрастает количество лейкоцитов. На фоне воспалительного процесса увеличиваются показатели других клеток.
- Четвертая степень указывает на воспалительный процесс инфекционного или неинфекционного происхождения. В этом случае врачи говорят о бактериальном вагинозе или вагините. Количество клеток может значительно превышать нормальные показатели.
При 1-2 степени чистоты влагалища пациентке не требуется лечение. Такой результат считается хорошим и позволяет проводить вмешательства, планировать беременность, выполнять инструментальные диагностические процедуры. Если обследование показало 3-4 степень чистоты, женщине требуется терапия.
Причины отклонения от нормы
Увеличение объема лейкоцитов обычно указывает на воспалительный процесс. Данные клетки необходимы человеческому телу для защиты от инфекции. При встрече с возбудителем болезни они начинают вырабатываться активнее, пытаясь защитить организм. Если в мазке показатели белых кровяных телец превышают норму, значит организм пытается справиться с локальной инфекцией.
Причины повышения количества лейкоцитов:
- Воспалительные процессы во влагалище неинфекционного характера. Чаще всего патология вызвана снижением иммунитета на фоне простуды, приема лекарственных средств, стресса.
- Заболевания инфекционного характера. Причиной становятся инфекции, передающиеся половым путем. Заражение может произойти при использовании чужих средств для интимной гигиены, нарушении правил асептики при введении вагинальных приспособлений.
- Гормональные перестройки. В период полового созревания уровень лейкоцитов повышается. Аналогичный процесс происходит при угасании репродуктивной функции в период менопаузы.
- Период вынашивания. У беременных лейкоциты больше верхней границы допустимого диапазона. Это является нормой, поскольку после зачатия происходит естественное снижение иммунной защиты. Важно, чтобы количество белых кровяных телец не превышало 30 единиц.
Временное повышение лейкоцитов в мазке происходит после лечебно-диагностических вмешательств, установки внутриматочного контрацептива. Обычно это состояние не требует терапии, а количественные и качественные показатели приходят в норму самостоятельно.
Лечение
Женщины часто задумываются о том, как избавиться от лейкоцитов. Однако такой подход к своему здоровью в корне неверный. Лейкоциты всего лишь показывают состояние микрофлоры и являются больше признаком, чем самостоятельным заболеванием. Для проведения эффективной терапии требуется определить причину роста показателей белых кровяных телец.
При обнаружении инфекционных процессов назначаются антибиотики после установления чувствительности возбудителей. При проведении противомикробной терапии обязательным моментом становится назначение противогрибковых средств. После завершения коррекции требуется восстановить естественную микрофлору влагалища с помощью эубиотиков.
Сдать повторный анализ для определения количества белых кровяных телец после проведенной терапии можно не раньше, чем через 2 недели. Обычно гинекологи рекомендуют дождаться прихода очередной менструации, а после завершения кровотечения сдать мазок. Об эффективности проведенной терапии говорит нормальное количество лейкоцитов и отсутствие посторонних включений в вагинальной слизи.


