Боль в селезенке
Селезенка это непарный паренхиматозный орган, выполняющий иммунную, фильтрационную и кроветворную функции, принимающий участие в обмене веществ, в частности железа и белков. Расположена селезенка в брюшной полости, в левом подреберье.
В среднем длина селезенки у взрослых составляет 80-150 мм, ширина 60-90 мм, толщина 40-60 мм, масса 140-200 г. Место вхождения в орган артерий и нервов и выхода из него вен и лимфатических сосудов называют воротами селезенки.
Брюшина, покрывающая селезенку со всех сторон, за исключением ворот и участка, к которому прилежит хвост поджелудочной железы, образует связки. За счет них и внутрибрюшного давления осуществляется фиксация селезенки.
Селезенка также покрыта капсулой. На разрезе определяются многочисленные трабекулы, которые расходятся радиально от ворот селезенки. В них проходят артерии, вены, лимфатические сосуды и нервные волокна. Этот соединительнотканный остов и немногочисленные гладкомышечные клетки составляют опорно-сократительный аппарат селезенки, способный выдерживать значительное увеличение ее в объеме.
Иммуные заболевания
Одной из наиболее важных функций селезенки является имунная функция. Фагоцитирующие мононуклеары селезенки захватывают вредные вещества, очищают кровь от бактерий, вирусов и других чужеродных агентов. Кроме того, лимфоциты и плазматические клетки селезенки участвуют в иммунном ответе, способствуя выведению чужеродных для организма антигенов.
При некоторых аутоиммунных заболеваниях (например, тромбоцитопенической пурпуре, аутоиммунной гемолитической анемии) в этом органе вырабатываются аутоантитела. Это могут быть следующие заболнвания:
аутомунная гемолитическая анемия.
Клетки селезенки продуцируют иммуноглобулины. Селезенка осуществляет контроль за циркулирующими клетками крови, прежде всего за стареющими и патологически измененными эритроцитами, которые разрушаются фагоцитами селезенки (фильтрационная функция).
Селезенка не только разрушает, но и накапливает форменные элементы крови:
В частности, в составе селезенки содержится до 50% тромбоцитов, которые при необходимости выбрасываются в кровяное русло. В селезенке (так же, как и в печени) нет болевых рецепторов, она не может болеть. Боль возникает только от растяжения ее капсулы, в результате быстрого увеличения.
Боль в селезенке при заболеваниях
Повреждения селезенки могут быть открытыми и закрытыми. Открытые повреждения возникают при проникающих резаных, колотых или огнестрельных ранениях живота либо левой половины груди с одновременным ранением диафрагмы. Причинами закрытых повреждений чаще всего являются удар в левое подреберье, падение на живот, сдавление живота и левой половины груди с одновременным переломом нижних ребер слева.
Возможны трещины и раны селезенки различной глубины и протяженности, отрывы части и всей селезенки. Разрывы селезенки часто осложняются кровотечением в брюшную полость и шоком. Сразу же после травмы появляются следующие симптомы:
резкая боль в селезенке в области левого подреберье;
частый малый пульс;
падение артериального давления;
Пострадавший занимает характерное положение на левом боку с приведенными к животу бедрами или же полусидячее положение. На коже живота могут быть обнаружены ссадины и кровоподтеки. Дыхательные экскурсии левой половины брюшной стенки ограничены, она болезненна, напряжена, симптом Щеткина-Блюмберга положительный. Перкуторно определяется притупление в левом подреберье. При значительном скоплении крови в брюшной полости зона притупления перкуторного звука перемещается с изменением положения тела больного.
Боль в селезенке может проявляться при различных заболеваниях. В патологический процесс селезенка вовлекается при многих инфекционных болезнях, а именно при:
брюшном и сыпном тифе;
остром вирусном гепатите;
Инфаркт и абсцесс селезенки
Инфаркт селезенки может развиться в результате тромбоэмболии ветвей селезеночной артерии или локального ее тромбоза при лейкозах, диффузных болезнях соединительной ткани, ряде инфекций, атеросклерозе, лимфосаркоме.
Клиническая картина инфаркта селезенки зависит от его величины. Важно учитывать, что небольшие инфаркты протекают бессимптомно. При более обширных поражениях в результате развития периспленита (воспаление капсулы селезенки) появляется боль в селезенке в области левого подреберья, часто иррадиирующая в спину и усиливающаяся при вдохе.
Абсцесс селезенки может развиться при бактериемии на фоне эндокардита или сальмонеллеза, а также при инфицировании инфарктов селезенки, подкапсульных гематом; при гемоглобинопатиях, серповидно-клеточной анемии, прорыве в селезенку поддиафрагмального абсцесса.
Симптомы часто характеризуется:
болями в верхней левой половине живота и грудной клетке;
напряжением мышц передней брюшной стенки.
Другие заболевания селезенки
Туберкулез селезенки может являться проявлением милиарного туберкулеза. Изолированный туберкулез селезенки встречается не очень часто, протекает он со скудной клинической симптоматикой. Из паразитарных заболеваний селезенки встречается эхинококк. Чаще отмечается поражение однокамерным эхинококком. Возможен разрыв пузыря эхинококка и обсеменение дочерними сколексами брюшной полости. Распознать заболевание достаточно сложно. В диагностике важную роль играют ультразвуковое исследование и компьютерная томография.
Первичные опухоли селезенки как доброкачественные так и злокачественные, встречаются достаточно редко. Из доброкачественных опухолей в селезенке обнаруживают:
Среди первичных злокачественных опухолей селезенки чаще всего наблюдаются лимфомы. В начале развития опухоли селезенки, как правило, не дают клинических проявлений. В процессе роста опухолевых узлов и увеличения органа больные ощущают тяжесть, тупую боль в селезенки в области левого подреберья.
При ярко выраженных болях в селезенке обратитесь к вашему терапевту. Установив предварительный диагноз, терапевт направит к надлежащему профессионалу: инфекционисту, гематологу, травматологу, хирургу либо онкологу. Если лечение не даёт ожидаемых результатов, то вопрос решают с помощью хирургического вмешательства. Многие врачи рекомендуют правильно питаться и вести здоровый образ жизни, чтобы не допускать таких серьезнейших последствий.
Инфаркт селезенки: симптомы, причины и лечение некроза
а) Определение:
• Тотальные либо сегментарные ишемические изменения паренхимы селезенки и ее некроз в результате окклюзии сосудистого русла
б) Визуализаци:
1. Общая характеристика:
• Лучший диагностический критерий:
о Наличие клиновидного участка (участков), не накапливающего контраст, в периферических отделах паренхимы селезенки на КТ с контрастным усилением у пациента с жалобами на боль вверху живота слева
• Локализация:
о При инфаркте селезенка может поражаться целиком или, что более типично, изменения могут ограничиваться одним или несколькими сегментами
• Морфология:
о Чаще всего (при сегментарном характере поражения) инфарктные участки имеют клиновидную форму и не усиливаются после введения контраста:
– Прямые края инфарктного участка позволяют сделать вывод о его сосудистой (а не опухолевой или жидкостной) природе
– Крайне редко зона инфаркта может иметь атипичную округлую форму
2. Рентгенологические данные:
• Рентгенография:
о На рентгенограммах органов грудной клетки возможно наличие признаков ателектаза нижней доли левого легкого и левостороннего гидроторакса
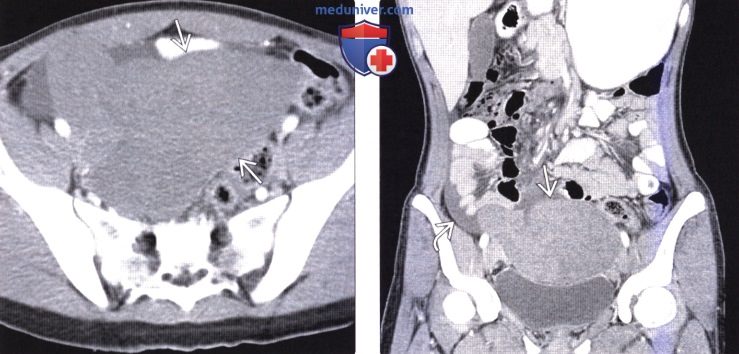
(Слева) На аксиальной КТ с контрастным усилением у ребенка с острой болью в животе определяется большое образование, не накапливающее контраст, в тазу.
(Справа) На корональной КТ с контрастом вновь визуализируется это же образование в тазу, определяется также жидкость возле образования с правой стороны. Обратите внимание, что в брюшной полости селезенка отсутствует. Во время операции обнаружился заворот и инфаркт «блуждающей» селезенки, находящейся в тазу, и сопоставимой с обнаруженным на КТ образованием. Нетипичная локализация селезенки обусловлена слабостью или отсутствием ее связочного аппарата.
3. КТ при инфаркте селезенки:
• КТ без контрастного усиления
о Без внутривенного контрастирования диагностика инфаркта становится весьма сложной (и даже невозможной) задачей
о Участки геморрагической трансформации инфаркта на КТ выглядят гиперденсными
• КТ с контрастным усилением:
о В острую фазу:
– Изображения, полученные в портально-венозную фазу, обладают большей диагностической ценностью, поскольку неравномерное усиление белой и красной пульпы селезенки в артериальную фазу затрудняет обнаружение инфаркта
– При тотальном инфаркте отсутствует контрастное усиление всех отделов селезенки:
Возможно наличие симптома «ободка»: сохранение контрастного усиления периферических отделов селезенки при массивном инфаркте, обусловленное отсутствием нарушения кровообращения в сосудах капсулы
Участки высокой плотности в зоне инфаркта могут быть обусловлены как «островками» сохранной ткани селезенки, так и кровоизлияниями
– При сегментарном инфаркте обнаруживаются клиновидные или округлые участки низкой плотности, располагающиеся обычно в периферических отделах селезенки:
Инфарктные участки могут быть множественными, особенно если инфаркт обусловлен эмболией
В некоторых случаях возможен инфаркт добавочной селезенки (селезенок)
В острую фазу может наблюдаться увеличение размеров селезенки (либо не быть такового)
– Осложнения (менее чем у 20% пациентов):
Жидкость или гематома вокруг селезенки при ее инфаркте (преимущественно тотальном или субтотальном) позволяет заподозрить разрыв
Наличие скопления жидкости, ограниченного «ободком», накапливающим контраст, а также включений газа внутри позволяет заподозрить абсцесс селезенки
о В хроническую фазу:
– Со временем изменения, обусловленные инфарктом, разрешаются, оставляя после себя участки рубцовой ткани и приводя к уменьшению объема селезенки:
В области «старого» инфаркта могут обнаруживаться кальцинаты
Возможно компенсаторное увеличение отделов селезенки, сохранивших жизнеспособность
– Множественные повторяющиеся инфаркты при серповидноклеточной болезни приводят к уменьшению размеров и обызвествлению селезенки (аутоинфаркт)
4. МРТ при инфаркте селезенки:
• Т1 ВИ:
о Для зоны инфаркта типичен гипоинтенсивный сигнал, однако при геморрагической трансформации возможно увеличение интенсивности сигнала
• Т2 ВИ:
о Неоднородный сигнал высокой интенсивности в области инфаркта
• Т1 ВИ с контрастным усилением:
о Участки клиновидной формы, не накапливающие контраст
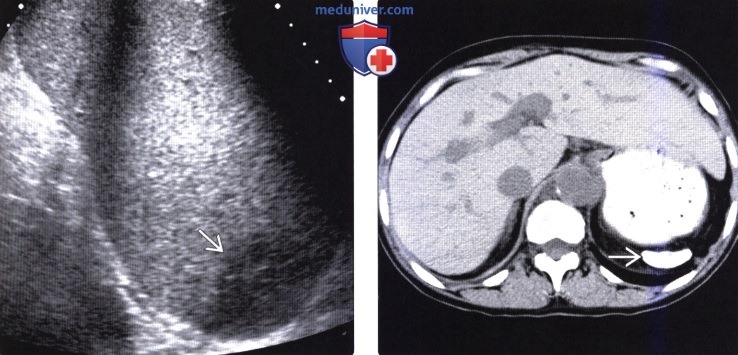
(Слева) На сагиттальной сонограмме у женщины 48 лет с миелодиспластическим синдромом и жалобами на боль в верхних отделах живота слева на протяжении недели определяется выраженная спленомегалия, в области нижнего полюса селезенки визуализируется гипоэхогенная зона клиновидной формы (инфаркт). Выздоровление на фоне приема анальгетиков произошло без каких-либо осложнений.
(Справа) На аксиальной КТ без контрастного усиления у женщины 55 лет с серповидноклеточной анемией в анамнезе, определяется, что селезенка в значительной степени уменьшена в размерах, имеет высокую плотность за счет включений кальция, при этом функция селезенки отсутствует («аутоспленэктомия»).
5. УЗИ при инфаркте селезенки:
• Серошкальное УЗИ:
о Гипоэхогенные участки клиновидной формы, расположенные в периферических отделах селезенки:
– Редко инфарктные участки могут иметь атипичную округлую или неправильную форму и располагаться в центре селезенки
о Симптом «яркой полоски»: гиперэхогенные тяжи вытянутой формы в зоне инфаркта (специфический признак инфаркта)
• Цветовая допплерография:
о Уменьшение выраженности кровотока либо его отсутствие в зоне инфаркта
6. Ангиография:
• Традиционная ангиография: окклюзия основного ствола селезеночной артерии или эмболия ее ветвей
7. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением (в портально-венозную фазу)
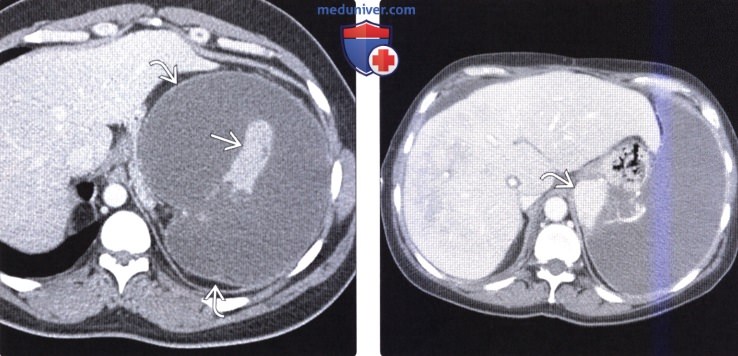
(Слева) На аксиальной КТ определяется большое скопление жидкости, окружающее мелкие очажки неизмененной ткани селезенки. При операции был обнаружен массивный инфаркт селезенки и ее ограниченный разрыв, который и привел к появлению скопления жидкости.
(Справа) На КТ у пациента после эмболизации (селезеночной артерии) по поводу гиперспле-низма, определяется выраженная спленомегалия и отсутствие контрастного усиления селезенки за исключением небольшого участка с медиальной стороны. При эмболизации селезеночной артерии массивный инфаркт селезенки не является желаемым последствием, поскольку некроз ткани селезенки может осложниться инфицированием.
в) Дифференциальная диагностика инфаркта селезенки:
1. Разрыв селезенки:
• Наличие гиподенсного дефекта клиновидной формы в селезенке у пациента со «свежей» травмой
• Практически во всех случаях обнаруживается гематома высокой плотности возле зоны разрыва, возможно, в сочетании с большим количеством геморрагической жидкости в брюшной полости
• Может наблюдаться активная артериальная экстравазация (кровь за пределами сосудистого русла, имеющая высокую плотность)
2. Киста селезенки:
• Неопухолевые кисты подразделяются на первичные «истинные» кисты, выстланные эпителием и вторичные «ложные» кисты без эпителиальной выстилки:
о Первичные кисты чаще всего являются эпидермоидными (составляют 10-25% всех кист селезенки), а также паразитарными (эхинококковыми)
о Вторичные кисты являются результатом первичной инфекции, инфаркта, травмы, гематомы
• Киста представляет собой скопление жидкости округлой формы с четкими контурами, вариабельной внутренней структурой и периферическими обызвествлениями
• Может быть результатом первичного инфаркта; по сравнению с инфарктным участком ткани селезенки киста намного лучше очерчена, имеет округлую форму, и плотность, близкую к плотности воды
3. Абсцесс селезенки:
• Ограниченное скопление жидкости со сложной структурой в паренхиме селезенки либо возле ее края, с контрастным усилением по периферии, наличием внутренних включений/дебриса и, возможно, газа
• В отличие от инфаркта абсцесс селезенки представляет собой дискретное скопление жидкости в сочетании с воспалительными изменениями прилежащей жировой клетчатки
о Может возникать в результате первичного инфаркта
• Может быть множественным; микроабсцессы (возникающие в результате грибковой инфекции у пациентов с иммунодефицитом) выглядят как мелкие множественные поражения
4. Нормальное неоднородное контрастное усиление селезенки в артериальную фазу:
• Неоднородность структуры селезенки, обусловленную различием контрастного усиления красной и белой пульпы, не следует ошибочно трактовать как инфаркт
5. Опухоли селезенки:
• Первичные либо вторичные новообразования селезенки (как доброкачественные, так и злокачественные) выглядят расположенными на ограниченном участке, напоминают опухоль, имеют скругленные края; для них нетипична клиновидная или вытянутая форма
• Лимфома и метастазы некоторых новообразований (меланомы, муцинозных опухолей) могут иметь низкую плотность и не усиливаться при введении контраста, напоминая тем самым инфаркт
г) Патология. Общая характеристика:
• Этиология:
о Существует большое количество различных причин, приводящих к окклюзии артериальных или венозных сосудов селезенки
– Заболевания крови:
Серповидноклеточная гемоглобинопатия: риск инфаркта селезенки во время авиаперелета на большой высоте Миелофиброз
Повышенная свертываемость крови
Лейкоз, лимфома
Любая причина гиперспленизма/спленомегалии (вт.ч. мононуклеоз и другие инфекции)
– Тромбоэмболия:
Фибрилляция предсердий
Атеросклероз аорты (причина эмболии селезеночной артерии)
Подострый бактериальный эндокардит с отрывом вегетаций (эмболов) от клапана аорты
– Нарушение нормальной анатомии:
Заворот селезенки (в т.ч. блуждающей): из-за ослабления (либо отсутствия) связочного аппарата происходит миграция селезенки, что обусловливает повышение вероятности ее заворота и инфаркта
– Иные причины:
Панкреатит и псевдокисты
Портальная гипертензия
Любое хирургическое вмешательство на органах верхнего этажа брюшной полости (в особенности хвоста поджелудочной железы, желудка, левого надпочечника)
Коллагеновые сосудистые заболевания
Опухоли (желудка, поджелудочной железы, надпочечника) с инвазией в ворота селезенки и кровеносные сосуды
д) Клинические особенности:
1. Проявления инфаркта селезенки:
• Наиболее частые признаки/симптомы:
о У многих пациентов (1/3) инфаркт протекает бессимптомно:
– Чаще всего при небольшом объеме поражения селезенки о Наиболее типичные симптомы: боль в верхних отделах живота слева, лихорадка, озноб, недомогание, тошнота, рвота
о Инфаркт селезенки, обусловленный эмболией, может сочетаться с инфарктами других органов (почек, кишечника)
• Лабораторные данные: анемия (53%), лейкоцитоз (41 %), повышение уровня тромбоцитов (7%)
2. Демография:
• Возраст:
о 2-87 лет (средний возраст: 54 года)
• Пол:
о М = Ж
• Эпидемиология:
о Множество различных причин, из которых наиболее распространенными являются две следующих:
– Заболевания крови (в т. ч. злокачественные опухоли): серповидноклеточная болезнь, миелофиброз, лейкоз и др, (преимущественно у молодых пациентов/детей):
Скорее всего, причиной инфаркта при заболеваниях крови становится повышение вязкости крови и окклюзия сосудов селезенки, обусловленная конгломератами аномальных клеток
В целом заболевания крови являются наиболее частой причиной инфаркта селезенки
– Эмболия (септическая; кардиогенная – в результате фибрилляции предсердий; при отрыве изъязвленных атеросклеротических бляшек) является наиболее распространенной причиной инфаркта селезенки у пациентов старшего возраста
3. Течение и прогноз:
• В большинстве случаев лечение не требуется, а симптоматика разрешается естественным образом
• Редко – при болевой симптоматике или возникновении осложнений – требуется хирургическое (интервенционное) вмешательство:
о Осложнения: абсцесс, разрыв селезенки, подкапсульная гематома, кровоизлияние, формирование псевдокисты
4. Лечение:
• При бессимптомном течении: поддерживающая терапия (купирование боли посредством анальгетиков)
• При наличии симптоматики: спленэктомия при выраженной/усиливающейся боли или разрыве селезенки; дренирование абсцесса под контролем лучевых методов исследования
е) Диагностическая памятка. Советы по интерпретации изображений:
• Наличие не накапливающего контраст участка клиновидной формы на КТ с контрастным усилением в портально-венозную фазу
• Неравномерное контрастное усиление селезенки в артериальную фазу не следует ошибочно принимать за инфаркт
ж) Список использованной литературы:
1. Gaetke-Udager К et al: Multimodality imaging of splenic lesions and the role of non-vascular, image-guided intervention. Abdom Imaging. 39(3):570-87, 2014
2. Llewellyn ME et al: The sonographic “bright band sign” of splenic infarction. J Ultrasound Med. 33(6):929-38, 2014
3. Lawrence YR et al: Splenic infarction: an update on William Osier’s observations. Isr Med Assoc J. 12(6):362-5, 2010
Инфаркт селезенки – что это такое?
Инфаркт селезенки – это некроз (омертвение) участка селезеночной ткани, развивающийся в результате острого нарушения кровоснабжения данного органа, вызванного длительным спазмом кровеносного сосуда, его тромбозом или эмболией.

Во многих случаях инфаркт ткани селезенки протекает скрыто
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин. Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения. Однако в большинстве случаев очаги некроза имеют небольшие размеры, и болезнь протекает без выраженных клинических симптомов, оставаясь не диагностированной.
При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах.
Причины инфаркта селезенки
Основной причиной возникновения очага некроза в селезенке является частичная или полная окклюзия (закупорка) селезеночной артерии или ее ветви. К формированию данного поражения может привести одно из следующих состояний:
- злокачественные заболевания крови (лимфогранулематоз, лейкоз, лимфома);
- изменение физико-химических свойств крови, обусловленное разными факторами (приобретенные и врожденные патологии свертывающей системы, гемолитическая и серповидноклеточная анемия, терапия эритропоэтином, длительный прием оральных контрацептивов, нарушение метаболизма белков);
- заболевания сердца (аритмии, инфаркт миокарда, врожденные и приобретенные пороки клапанного аппарата, септический эндокардит);
- воспалительные и системные заболевания сосудов (эндоартериит, атеросклероз, васкулит);
- травматические повреждения ребер или органов брюшной полости, которые могут стать причиной воздушной или жировой эмболии лиенальных сосудов;
- паразитарные и инфекционные заболевания (малярия, тиф, сепсис);
- патологии селезенки (киста, повышенная подвижность органа).
Классификация
Итак, что это такое – инфаркт селезенки? Это образующийся в органе участок некроза, развитие которого обусловлено нарушением кровотока в системе лиенальных (селезеночных) сосудов. В зависимости от вида этих нарушений выделяют два типа инфаркта:
- Ишемический. Возникает в результате закупорки селезеночной артерии или одной из ее ветвей (тромбом, эмболом) или нарушения тока крови, вызванного выраженным спазмом сосуда. В результате кровь перестает поступать к тканям селезенки, что сопровождается их гипоксией и ишемией, а в дальнейшем и формированием очага некроза. При данной форме заболевания селезенка или ее участки (макропрепарат) приобретают бледно-желтый цвет. Если провести исследование ткани органа под микроскопом (микропрепарат), то можно выявить очаги воспалительной инфильтрации.
- Геморрагический. При закупорке ветви лиенальной артерии кровь сбрасывается в коллатеральные сосуды, что приводит к повышению в них давления. В результате сосуд разрывается, и кровь истекает в паренхиму органа. В гистологическом описании указывается, что орган имеет ярко-красный цвет за счет излившейся крови, в нем выявляют четко очерченные очаги некроза и инфильтраты.
Заболевание преимущественно поражает людей пожилого возраста (старше 60 лет), в равной степени женщин и мужчин.
В зависимости от степени распространения патологического процесса, наличия или отсутствия осложнений инфаркт принимает следующие формы:
- обширный;
- мелкоочаговый;
- множественный;
- единичный;
- неосложненный;
- септический.
Симптомы инфаркта селезенки
Выраженность клинической картины определяется объемом участка некроза. Если он имеет незначительные размеры, больной обычно никаких жалоб не предъявляет, либо отмечает небольшую слабость и недомогание.
При значительном поражении паренхимы селезенки у пациентов возникают чувство тяжести и тупая боль в левом верхнем квадранте живота. Первыми признаками селезеночного инфаркта обычно являются тошнота и рвота, вздутие живота, диарея. В отсутствие лечения состояние больных ухудшается – повышается температура тела, развиваются тахикардия и одышка.
Симптомы массивного некроза селезенки:
- сильная боль в области левого подреберья режущего или колющего характера, иррадиирующая в область эпигастрия, грудную клетку, поясницу, левую лопатку;
- уменьшенная подвижность диафрагмы;
- быстро нарастающие симптомы интоксикации (повышение температуры тела, головная боль, слабость, отсутствие аппетита);
- задержка отхождения газов и стула.
Осложнения
Некротизированные участки паренхимы селезенки при присоединении вторичной инфекции могут подвергаться гнойному расплавлению с образованием единичного или множественных абсцессов. При их прорыве в брюшную полость у пациента развиваются перитонит и сепсис. Также на месте очагов некроза в дальнейшим могут образовываться достаточно большие псевдокисты.
Диагностика
В виду неспецифической клинической картины диагностика некроза селезенки нередко представляет значительные сложности.
Согласно статистике, показатель заболеваемости составляет 30 случаев на каждую тысячу взрослого населения.
Постановка диагноза начинается с осмотра хирурга. Врач изучает анамнез жизни и болезни, проводит физикальное обследование и направляет пациента на дальнейшие лабораторно-инструментальные исследования:
- УЗИ селезенки – доступный и весьма ценный метод диагностики, дает возможность специалисту оценить структуру и размеры органа, состояние его капсулы, особенности паренхимы. При проведении дуплексного сканирования изучают особенности кровотока в бассейне лиенальной артерии;
- МРТ селезенки – позволяет с высокой точностью выявить очаги некроза, оценить их размер и точную локализацию;
- КТ – метод носит вспомогательный характер и в основном используется для уточнения характера лиенальных образований (гематома, киста, абсцесс);
- пункционная биопсия с последующим гистологическим исследованием полученной ткани – применяется в клинической практике редко ввиду высокой травматичности;
- лабораторная диагностика – на ранних стадиях заболевания малоинформативна, но на поздних выявляет признаки воспалительного процесса.

Основным методом диагностики инфаркта является УЗИ селезенки
Лечение
Пациенты с инфарктом подлежат срочной госпитализации в хирургическое отделение. Тактика их лечения зависит от размера очага некроза.
При небольшом участке поражения пациенту обеспечивают строгий постельный режим. К области левого подреберья прикладывают холод. При необходимости назначают обезболивающие препараты, антикоагулянты. С целью профилактики гнойного воспаления применяют антибиотики широкого спектра действия.
Массивный некроз селезенки является показанием для хирургического (эндоскопического или традиционного) вмешательства. В ходе операции врач оценивает состояние органа и производит либо удаление всей селезенки (спленэктомия), либо ее пораженного участка.
В настоящее время предпочтение отдается лапараскопическим операциям, так как они малотравматичны, реже сопровождаются развитием осложнений и позволяют значительно сократить длительность реабилитационного периода.
В послеоперационном периоде проводят дезинтоксикационную, противовоспалительную, антибактериальную и обезболивающую терапию.
Прогноз
Прогноз зависит от распространенности патологических изменений, своевременности и полноценности проводимого лечения. При небольших очагах некроза прогноз в целом благоприятный. Он значительно ухудшается при множественных или массивных очагах, особенно осложнившихся образованием псевдокист или абсцессов. Летальный исход наблюдается примерно в 2% случаев.
Профилактика
Специфическая профилактика заболевания не разработана. Для снижения риска селезеночного инфаркта необходимо своевременно выявлять и активно лечить заболевания, способные привести к нарушениям кровоток в лиенальных сосудах.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Человеческие кости крепче бетона в четыре раза.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его “мотор” остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Наши почки способны очистить за одну минуту три литра крови.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.

«Закисление организма» – миф или правда? Взгляд со стороны науки.
Термин «кислотно-щелочное равновесие» нам знаком еще из школьного курса химии. И конечно, многие вспомнят, что его количественной характеристикой является водор.
Заболевания селезенки: симптомы самых распространенных болезней
Многие люди считают, что селезенка не такой уж важный орган, чтобы заострять на нем внимание. Причина кроется в том, что без этого органа человек может жить. Но, несмотря на это, жизнь человека становится не лучше, а в некоторых случаях даже хуже, потому что он выполняет ряд очень важных функций, таких как контроль уровня элементов в составе крови, регуляция процесса свертываемости и сохранение баланса в организме. Именно поэтому стоит уделить пристальное внимание тому, когда появляются болевые ощущения в области селезенки, так как они могут быть вызваны серьезными заболеваниями. Какие симптомы заболевания селезенки?
Причины и основные болезни селезенки

Селезенка — здоровый орган
Прежде чем перейти к симптомам, которые появляются при том или ином заболевании, необходимо узнать причины, почему случаются проблемы именно с этим органом. Следует отметить, что из-за строения селезенки, боль будет возникать только тогда, когда капсула будет растягиваться, и поэтому ряд причин, из-за которых это может случиться, значительно сужается. Так, к основным причинам, почему может развиться то или иное заболевание можно отнести:
- Открытая травма, которая была получена в результате ножевого или огнестрельного ранения, а также падения на какой-то острый предмет
- Закрытая травма, что случается намного чаще. Обычно, закрытую травму человек получает во время падения, независимо от того, с большой ли высоты оно было или же с маленькой, удара тупым предметом и др.
- Инфекционные заболевания, такие как гепатит, брюшной тиф и т.д.
- Заболевания крови, к которым можно отнести лейкоз (то есть лейкемию), лимфосаркома и т.д.
- Кисты и опухоли, которые образовались непосредственно в селезенке или же вблизи нее
О том, есть ли нарушение этого органа или нет, может понять только врач. Зачастую, при наружном осмотре врач замечает ее значительное увеличение и проводит опрос пациента, выясняет, были ли перенесены какие-то заболевания, не было ли падения и т.д. К основным заболеваниям селезенки относят:
- Инфаркт. Это одно из самых часто встречающихся заболеваний, симптомы проявления которого довольно ярки
- Абсцесс
- Киста, как паразитарная, так и нет
- Туберкулез
- Опухоли, как злокачественные, так и доброкачественные
Исходя из того, какова была причина возникновения недуга и от самой болезни зависят те симптомы, которые появятся у человека. При появлении хотя бы одного из симптомов необходимо сразу же обратится к врачу для постановки диагноза и назначения лечения.
Симптомы заболевания
У каждой болезни есть ряд определенных симптомов, которые свойственны только ему. Именно поэтому необходимо рассмотреть каждое по отдельности, выделив все самые явные признаки:
Инфаркт. К селезенке подходит множество сосудов, благодаря которым она получает все необходимые питательные вещества. В тот момент, когда хотя бы один из них закупоривается, определенный участок органа недополучает их, и соответственно, постепенно отмирает. Из-за такого процесса селезенка перестает выполнять важные функции.
Селезенка выполняет ряд функций в организме
Если говорить о симптомах проявления инфаркта селезенки, то к ним можно отнести:
- Резкую и сильную боль в правом подреберье. В том слухаче, если поражен небольшой участок, то боль будет выражена не так ярко
- Боль усиливается при чихании и кашле, а также во время любого резкого движения
- Пациент испытывает боль во время осмотра и прощупывания живота
- Усиленный пульс
- Пониженное давление
- Повышение температуры в том случае, если прошло уже несколько часов после инфаркта, а медицинская помощь не была оказана
- Озноб
- Абсцесс. Это накопление гноя в определенном участке органа. Обычно, он вызывается проникновением в организм инфекции и вирусов.
Для абсцесса селезенки характерны такие симптомы, как:
- Сильная боль в области левого подреберья, которая может отдавать или в пах или же в область предплечья
- Повышение температуры тела, прием до критических показателей
- Озноб
- Учащенное сердцебиение
- Пациент во время осмотра ощущает сильную боль при любом, даже слабом надавливании
- Киста. Есть несколько типов кист, которые могут образоваться в селезенке, каждая из них появляется по разным причинам.
Что касается симптомов, то они бывают не такими явными и очень долго человек может даже и не подозревать, что у него имеются проблемы со здоровьем:
- Тупая боль в правом подреберье
- Тошнота, а иногда и рвота
- Проблемы со стулом, как понос, так и запор
- Увеличенная селезенка
- Аллергическая реакция
- Опухоли
В зависимости от того, какой тип опухоли образовался у человека, симптомы могут немного отличаться. Но к схожим можно отнести:
- Ощущение тяжести в левом боку
- Увеличение селезенки
- Увеличение лимфатических узлов
- Лихорадка и повышенная потливость
- Похудание. При этом живот человека будет постепенно увеличиваться из-за того, что растет опухоль
- Туберкулез. Обычно, палочка попадает в селезенку тогда, когда у человека присутствует данное заболевание.
Обследование селезенки с помощью УЗИ
Для туберкулеза селезенки характерны такие симптомы, как:
- Увеличение селезенки, которое может заметить только врач
- Незначительное повышение температуры тела
- Как таковых болей человек не ощущает. Именно поэтому, из-за того, что нет ярко выраженных симптомов и признаков болезни. Ее очень трудно обнаружить, особенно на ранней стадии
- Повреждения. При тупом ударе или же огнестрельном или ножевом ранении у человека может пострадать селезенка. Различаются два вида повреждения – это открытые и закрытые. Симптомы у этих травм схожи:
- Головокружение, иногда и потеря сознания
- Понижение артериального давления
- Учащенный пульс
- Кровоподтек в области повреждения
- Боль, которая обычно усиливается во время вдоха, а также при попытке сменить положение
- Рвота
Существует множество заболеваний селезенки, у которых симптомы примерно одинаковые. Стоит помнить, что при возникновении болевых ощущений в левом боку и в левом подреберье, необходимо обратится к врачу за консультацией, так как это может свидетельствовать о каком-то серьезном заболевании.
Селезенка — важный орган, благодаря которому организм находится под защитой. Конечно, без нее можно прожить, но это не значит, что нужно игнорировать симптомы и не лечится. Поэтому, не нужно думать, что боль пройдет сама или же причина не серьезная, чтобы убедится лишний раз в том, что нет проблем со здоровьем, лучше пройти обследование, которое займет не так много времени.
Что представляет собой такой орган как селезенка, вы сможете узнать, посмотрев видеоматериал:
Инфаркт селезенки: причины возникновения и основные симптомы, способы лечения заболевания

Патологическое состояние, характеризующееся некрозом селезенки, возникающем на фоне тромбоза, эмболии или длительного спазма сосудов этого органа.
Причины
Заболевание возникает на фоне полной либо частичной окклюзии селезеночной артерии, обусловленной спазмом или закупоркой ее основного ствола либо ветвей. К развитию данной патологии могут привести самые разные нарушения.
Злокачественные гематологические патологии, такие как лимфома, лейкоз и лимфогранулематоз могут вызывать образование тромбов, эмболизацию магистральных сосудов и формирование инфаркта.
Нарушение свойств крови, обусловленные изменением белкового обмена, длительным употреблением пероральных контрацептивов, лечением эритропоэтином, серповидно-клеточной и гемолитической анемии, врожденные и приобретенные нарушения в работе свертывающей системы крови изменяют состав и реологические свойства крови, что вызывает тромбообразование.
Патологии сердца, такие как инфекционный эндокардит, пороки клапанного аппарата, инфаркт миокарда, нарушение сердечного ритма, могут изменять скорость кровотока, что приводит к его замедлению и формированию тромбов, которые с током крови мигрируют в артериальные сосуды селезенки.
Системные и воспалительные поражения сосудов, такие как васкулит, атеросклероз, эндартериит могут вызывать сужение просвета сосуда и его закупорку, образование тромбов на поврежденном участке сосуда, их отрыв и эмболизацию сосудов селезенки.
Травматические повреждения: открытое или закрытое повреждение органов брюшной полости, переломы ребер способны привести к эмболизации лиенальных сосудов.
Инфекции и паразитарные заболевания также могут становится причиной развития данной патологии. Такие тяжелые состояния, как сепсис, тиф, малярия могут повлечь за собой развитие инфекционно-токсического шока, централизацию кровообращения, спазм сосудов селезенки и формирование инфаркта.
Заболевания селезенки, такие как перекрут подвижной селезенки и кисты органа, могут вызывать сдавление сосудов, нарушение их питания и ишемию.
Симптомы
Клиническая картина некроза возникает при массивном поражения органа. При одиночном инфаркте незначительного размера симптомы патологического состояния могут отсутствовать или проявляться легким недомоганием и слабостью. По мере увеличения размеров либо количества некротизированных участков появляется тупая боль и чувство тяжести в подреберье слева. По мере прогрессирования заболевания присоединяются диспепсические расстройства, такие как диарея, метеоризм, тошнота, рвота. Позже ухудшается общее состояние больного, присоединяется одышка, тахикардия и возникает гипертермия.
При массивном инфаркте у пациента возникает острая колющая или режущая болью в зоне левого подреберья, иррадиирующая в левую лопатку, поясничную область, грудную клетку и область эпигастрия. Ухудшается подвижность диафрагмы слева, развиваются запоры, нарастают симптомы интоксикации. При осмотре у больного отмечается увеличение селезенки, возникает болезненность при пальпации в ее проекции.
Диагностика
Диагностика инфаркта селезенки связана с некоторыми трудностями, обусловленными длительным отсутствием специфической симптоматики и стертой клинической картиной в начале заболевания. Для подтверждения диагноза пациенту потребуется назначение таких диагностических мероприятий, как физикальный осмотр, общий и биохимический анализ крови, ультразвуковое и магниторезонансное исследование селезенки, а также пункция этого органа.
Лечение
Больные с данным диагнозом нуждаются в срочной госпитализации.Выбор тактики лечения зависит от размеров некротизированных очагов и общего состояния больного. Вначале следует устранить причину, вызвавшую появление инфаркта, после чего приступают к непосредственному лечению некроза. При незначительных размерах некрозах показан строгий постельный режим, холод на область левого подреберья, применение антикоагулянтных и обезболивающих средств.
При тяжелой форме инфаркта необходимо хирургическое вмешательство. Операция может проводиться открытым доступом или лапароскопическим методом.
После вмешательства больному назначают антибактериальную, дезинтоксикационную, обезболивающую, антикоагулянтную терапию.
Профилактика
Профилактика инфаркта основывается на рациональном лечении хронических заболеваний, способных спровоцировать развитие ишемии и некроза.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.
Анализы
Все лаборатории – в одном месте. Удобное расположение и подходящий график работы, все это позволит вам не тратить лишнее время на поиски.
Инфаркт селезенки: возникновение, признаки, диагностика, как лечить

Инфаркт селезенки — циркуляторный или ангиогенный некроз, обусловленный тромбозом, эмболией или длительным спазмом кровеносных сосудов. В результате закупорки артерий развивается острая ишемия селезенки, отмирает весь орган или ее часть. Причинами патологии являются: септическое воспаление внутренней оболочки сердца, пороки сердца, травматические повреждения органа, брюшной тиф и прочие инфекции, острая коронарная недостаточность, гипертония.
Селезенка располагается в левом поддиафрагмальном пространстве и играет огромную роль в организме человека. Она участвует в обмене веществ, фильтрации крови, выработке некоторых фракций иммуноглобулинов, обеспечивая защиту от чужеродных патологических агентов. Воспаленная селезенка очень нежна и уязвима. Ее можно повредить даже во время падения или в переполненном транспорте. Лицам с больной селезенкой рекомендуют отказаться от физических нагрузок и избегать негативных внешних воздействий.
Инфаркт бывает обширным и мелкоочаговым, одиночным и множественным, ишемическим и геморрагическим.

селезенка и её кровоснабжение
- Ишемический или белый инфаркт связан с закупоркой основной селезеночной артерии или ее артериальных ветвей, кровоснабжающих паренхиму органа. При недостаточном развитии коллатералей и анастамозов запустевает и спадается все сосудистое русло. Микроскопическими признаками патологии являются: ткань пораженного органа становится бледно-желтого цвета, периферическая зона ограничена воспалительным инфильтратом. Анемические инфаркты чаще всего наблюдаются в почках и селезенке.
- Геморрагический инфаркт — ишемия ткани, пропитанная кровью и имеющая четкие границы и красную окраску. Эта форма инфаркта обусловлена закупоркой магистральной артерии и переполнением кровью капилляров, которая поступает в зону поражения по коллатералям. Еще одной причиной патологии является венозный застой, связанный с внезапным прекращением оттока крови по венам. Микроскопические признаки патологии: гемолиз эритроцитов, инфильтраты и очаги некроза в пораженной ткани.

примеры инфаркта селезенки
Небольшие инфаркты селезенки заканчиваются рассасыванием очага с последующим замещением его рубцовой тканью. Зона ишемии часто размягчается, и формируется ложная киста.
Если очаг ишемии имеет незначительный размер, заболевание протекает бессимптомно. Большие зоны инфаркта проявляются характерной симптоматикой: тупой или острой болью в левом подреберье, лихорадкой, ознобом, диспепсией, атонией кишечника. У больных напрягается передняя брюшная стенка, учащается сердцебиение, понижается давление. Во время ультразвукового и томографического исследования специалисты обнаруживают круглые или клиновидные очаги пониженной плотности, расположенные на периферии органа. Лечение заболевание консервативное, заключающееся в применении антибиотиков, противовоспалительных средств и динамическом наблюдении за больным. В тяжелых случаях прибегают к хирургическому лечению — проведению спленэктомии, вскрытию и дренированию абсцесса.
Часто больные люди живут долго и не подозревают об имеющихся проблемах. При отсутствии своевременного лечения дисфункция органа становится выраженной, селезенка перестает справляться со своими обязанностями, и ее удаляют. Это приводит к снижению иммунитета и частым болезням.
Этиология

Недостаточное кровоснабжение органа приводит к появлению некротических очагов поражения. Основные причины инфаркта селезенки:
- Не онкологические и злокачественные гематологические болезни — анемия, лимфома, лейкоз, лимфогранулематоз,
- Патология сердца — эндокардит, пороки сердца, ИБС,
- Воспаление сосудов (васкулит), аортит, атеросклероз, эндартериит,
- Системные заболевания,
- Открытая или закрытая абдоминальная травма, переломы ребер,
- Последствия операций и прочих медицинских манипуляций – катетеризации сердца, склеротерапии,
- Инфекционные и паразитарные заболевания — сепсис, тиф, малярия,
- Длительный прием контрацептивов,
- Перекрут подвижной селезенки,
- Кисты селезенки, мешающие ее нормальному функционированию.
Установить истинную причину патологии довольно сложно. Это связано с одновременным влиянием различных негативных факторов, которые затрудняют точную диагностику.
Симптоматика
Малые инфаркты селезенки обычно протекают бессимптомно или проявляются легким недомоганием. Это очень опасно, поскольку воспаленный орган увеличен и уязвим.
- Острая боль в левом подреберье, иррадиирующая в поясничную область и под лопатку и ограничивающая подвижность диафрагмы,
- Диспепсия,
- Лихорадочное состояние — подъем температуры до 40 °C,
- Интоксикация,
- Вздутие живота, диарея, расстройство работы ЖКТ,
- Учащенное сердцебиение,
- Кишечная непроходимость,
- Селезенка увеличена и болезненна.
К осложнениям обширного инфаркта селезенки относятся: множественные абсцессы, кровотечение, большая псевдокиста.
Диагностика
Диагностика инфаркта селезенки заключается в составлении анамнеза болезни, общем осмотре, инструментальном обследовании больного. Специалисты выслушивают жалобы, выясняют, какие инфекции перенес в прошлом пациент, какие он имеет хронические заболевания.

зоны инфаркта на диагностическом снимке
Во время осмотра врачи выявляют напряжение брюшной стенки, болезненность в левом подреберье, учащенное сердцебиение. Увеличенная селезенка выступает из-под края реберной дуги. На глубоком вдохе врач пальпирует нижний край органа, определяет его консистенцию и болезненность.
Аппаратные методы диагностики:
- УЗИ,
- КТ и МРТ,
- Радиоизотопное сканирование,
- Пункция органа,
- Рентгенологическое обследование со специальным контрастированием сосудистого русла.
Видео: инфаркт селезенки на УЗИ
Лечение
При подозрении на инфаркт селезенки требуется экстренная госпитализация. Неотложная помощь заключается в устранении интенсивной боли в проекции пораженного органа, проведении лечебно-диагностических мероприятий и выполнении ряда терапевтических процедур. Препараты с рассасывающим и противосвертывающим действием показаны при появлении первых признаков патологии.
Лечение легких и бессимптомных форм инфаркта селезенки щадящее, включающее соблюдение постельного режима, полный покой, холодный компресс на левое подреберье и применение болеутоляющих средств. Необходимо установить причину заболевания, чтобы предупредить дальнейшее распространение патологического процесса и не допустить рецидива.
Обширный инфаркт селезенки требует проведения хирургического лечения. Хирурги удаляют часть пораженного органа или иссекают его полностью. В настоящее время большой популярностью пользуются лапароскопические операции, они являются менее травматичными и относительно хорошо переносятся больными. Специальный ультразвуковой скальпель иссекает поврежденные ткани с предельной точностью. После удаления пораженной селезенки ее функции начинают выполнять костный мозг и печень. Пациенты после операции должны придерживаться диетического питания, заниматься ЛФК, носить эластичный бандаж.
После операции больным назначают:
- Анестетики и спазмолитики – «Анальгин», «Спазмалгон», «Кетарол»,
- Антикоагулянты – «Гепарин», «Варфарин»,
- Фибринолитики – «Фибринолизин», «Стрептокиназа»,
- Противовоспалительные средства – «Нурофен», «Индометацин», «Ибупрофен»,
- Антибиотики широкого спектра действия из группы макролидов – «Азитромицин», «Эритромицин», фторхинолонов – «Ципрофлоксацин», «Офлоксацин», цефалоспоринов – «Цефазолин», «Цефтриаксон», «Цефтазидим»,
- Иммуномодуляторы и иммуностимуляторы – «Циклоферон», «Анаферон», «Имунорикс».
Инфаркт селезенки представляет большую опасность для детей, что связано с резким снижением и без того неокрепшего иммунитета. Чтобы избежать инфицирования, больным рекомендуют избегать мест массового скопления людей.
Лечение заболеваний селезенки можно дополнять средствами народной медицины. Рекомендуют принимать чаи или настои из лекарственных трав: календулы, ромашки или шалфея, которые восстанавливают работоспособность селезенки.
Профилактика
Профилактические мероприятия, позволяющие избежать развития инфаркта селезенки:
- Ведение ЗОЖ,
- Борьба с вредными привычками,
- Правильное питание,
- Достаточная физическая нагрузка.
Своевременное медикаментозное или хирургическое лечение позволит избежать развития тяжелых последствий заболевания. При наличии хотя бы одного из перечисленных выше симптомов необходимо как можно скорее нанести визит доктору. Своевременное обращение к врачам и правильная терапия обеспечат хорошее самочувствие, здоровье и долголетие.


