Холецистит
Холецистит – общее название группы заболеваний, которые приводят к развитию воспалительных процессов в желчном пузыре. Основным признаком патологических изменений в тканях органа становятся систематические боли в правом подреберье. Холецистит проявляется у мужчин и женщин всех возрастных групп. Факторами риска становятся злоупотребление алкогольными напитками, несбалансированный рацион, пребывание в стрессовых ситуациях. Детям и взрослым с признаками холецистита потребуется консультация гастроэнтеролога, диетолога и терапевта.
Причины развития патологии
Очаги воспаления в желчном пузыре формируются под воздействием патогенной микрофлоры или застоя желчи. В первом случае вирусы или бактерии попадают в орган через источники хронической инфекции (полость рта, носоглотка) или прямым путем – из кишечника. Возбудителями заболевания становятся стафилококки, стрептококки или вирусы гепатитов типа C и B.
Причинами застоя желчи остаются:
- желчнокаменная болезнь;
- нарушение проходимости желчевыводящих путей;
- врожденные аномалии или пороки развития;
- хронические патологии ЖКТ.
Риск развития холецистита повышается на фоне наследственной предрасположенности человека к воспалению желчного пузыря. Аналогичным образом на орган влияет систематическое употребление алкоголя и курение табака. Гормональная перестройка организма женщины в период беременности или менопаузы остается значимым фактором риска для нарушения нормального функционирования желчного пузыря.
Виды воспалительных процессов в желчном пузыре
Гастроэнтерологи используют несколько оснований для классификации холецистита. В их числе:
- наличие или отсутствие конкрементов (камней) в просвете желчного пузыря;
- выраженность деструктивных изменений в тканях органа;
- степень тяжести развившихся у пациента симптомов холецистита.
В первом случае врачи выделяются калькулезный (с отложением камней) и некалькулезный холециститы. Конкременты выявляются у 90% пациентов, столкнувшихся с воспалительным процессом в желчном пузыре. Некалькулезный холецистит, характеризующийся отсутствием камней, отличается редкими обострениями и благоприятным прогнозом при выборе консервативных методов лечения.
Выраженность симптоматики и деструктивных изменений позволяет врачам выделять острый и хронический типы заболевания. В первом случае пациент сталкивается с резким проявлением симптомов, острым болевым синдромом, интоксикацией организма. Хроническая форма холецистита может протекать почти без симптомов. Боли возникают редко и обладают малой интенсивностью.
По тяжести клинической картины заболевания выделяют легкую, среднюю и тяжелую формы холецистита. Основное различие между ними заключается в продолжительности и периодичности возникновения болевого синдрома у пациентов.
Симптомы патологии
Хронический холецистит характеризуется волнообразным течением. Приступы боли различной интенсивности возникают в правом подреберье. Болевой синдром имеет иррадиирующий характер — вторичными очагами становятся плечо, лопатка или ключица. Усиление неприятных ощущений происходит после приема пищи пациентом или на фоне умеренных физических нагрузок.
Среди прочих симптомов холецистита можно выделить:
- общую слабость;
- повышение температуры тела;
- систематические приступы тошноты;
- регулярную рвоту с примесями желчи.
На фоне интоксикации организма проявляются тахикардия, одышка, гипотония. Присутствие камней в просвете желчного пузыря приводит к желтушности кожных покровов пациентов и интенсивному зуду.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностические мероприятия
Основной сложностью для гастроэнтеролога становится определения типа и характера развившегося у пациента холецистита. Пациенту необходимо посетить гастроэнтеролога. В ходе сбора анамнеза и физикального обследования врач поставит предварительный диагноз. Стратегия лечения холецистита разрабатывается после получения гастроэнтерологом результатов следующих исследований:
-
;
- фракционного зондирования; ; .
В качестве дополнительного теста врач может направить на компьютерную томографию брюшной полости.
Лечение холецистита
онсервативное лечение острого и хронического холецистита, не осложненных камнями, основано на соблюдении пациентами диеты и приеме медикаментов. Диета при холецистите предполагает переход на вареные или тушеные блюда. Перерыв между приемами пищи не должен превышать 4 часов.
Медикаментозная терапия включает обезболивающие препараты и спазмолитики. При обнаружении в биоматериалах пациента патогенной микрофлоры врач может настоять на применении антибиотиков.
Физиотерапия призвана восстановить тонус желчного пузыря. Пациенты получают направления на электрофорез, индуктометрию и УВЧ.
Хирургическое вмешательство выполняется на фоне запущенного холецистита. Удаление желчного пузыря выполняется в ходе полостной или лапароскопической операции. В первом случае хирург получает возможность оценить состояние прилежащих органов и тканей. Во втором врачи используют эндоскопы, которые позволяют минимизировать сроки полного восстановления работоспособности пациентов.
Статистические данные
Холецистит – самая распространенная патология органов брюшной полости. На его долю приходится до 12% клинически регистрируемых случаев. Конкременты обнаруживаются у 60-95% лиц, страдающих от воспаления желчного пузыря.
Холецистит чаще развивается у женщин: признаки заболевания обнаруживаются у девушек в 4-6 раз чаще, чем у мужчин. До 75% обладателей хронического или острого типа заболевания относятся к возрастной группе 45-60 лет.
Хронический холецистит: причины, симптомы и лечение

Хронический холецистит – это воспалительный процесс желчного пузыря, который имеет хроническое течение и отличается рецидивирующим характером. В основе патогенетического механизма лежит нарушение выхода желчи, застойные явления желчного пузыря и протоков. Часто холецистит развивается вместе с желчнокаменной болезнью. Пожилые женщины более подвержены этой патологии, чем мужчины. Средний возраст больных хронической формой заболевания – 40-60 лет.
Строение и функции желчного пузыря
Желчный пузырь расположен на левой стороне брюшной полости под печенью. Этот орган активно участвует во многих жизненных процессах, например в процессе пищеварения.
Внутреннее воспаление приводит к нарушению многих функций и значительно влияет на общее состояние здоровья. Воспаление поражает как сам мочевой пузырь, так и его каналы.
Виды холецистита
Основным признаком для классификации хронического холецистита, безусловно, является наличие или отсутствие камней (конкрементов) в желчном пузыре. В этом отношении различают калькулезную и некалькулезную форму заболевания.
Если говорить о возбудителе воспалительного процесса, то различают такие формы заболевания (по частоте его возникновения), как бактериальная, вирусная, паразитарная, аллергическая, немикробная (иммуногенная), ферментативная и идиопатическая (имеет неясное происхождение).
Течение воспалительного процесса также неравномерно и зависит от определенных факторов, в том числе от индивидуальных особенностей организма. Протекать хронический холецистит может в фазе обострения, для которой характерна яркая клиническая картина. Также наблюдается угасание обострения, стойкая или нестойкая ремиссия.
Симптомы воспаления желчного пузыря
Наличие холецистита легко заметить. Они характеризуются своей интенсивностью и количеством, но могут меняться в зависимости от формы заболевания. Многие больные испытывают появление сердечных болей и психических расстройств. В том случае, если желчный пузырь заполнен камнями, размер которых достигает 5 мм, возможен приступ печеночных колик.
- беспокоящие колющие боли справа в подреберье;
- повышение температуры тела;
- отрыжка и ощущение горького привкуса во рту;
- пожелтение кожного покрова и появление характерного зуда;
- тошнота и рвота.
- тупые, ноющие боли в правом боку, отдающие под лопатку;
- нарушения со стороны пищеварительной системы;
- потеря аппетита;
- желтый цвет кожи.
Причины возникновения холецистита

- образование камней, которые закупоривают желчный проток и поэтому вызывают воспаление;
- наследственная предрасположенность;
- врожденная патология желчного пузыря (гиподинамия);
- беременность (в этот период наблюдается тенденция у женщин к активизации заболевания из-за гормональных процессов);
- инфекционное поражение желчного пузыря (вирусы и паразиты);
- повреждение внутренних органов;
- сахарный диабет;
- слабая иммунная система;
- гормональная дисфункция в результате приема лекарств или контрацептивов;
- применение некоторых медикаментозных препаратов, которые могут вызвать появление камней.
- малоподвижный образ жизни;
- сильный эмоциональный стресс;
- чрезмерное потребление жирной, жареной, острой пищи, обработанных продуктов и алкоголя;
- кишечные паразиты (аскариды, амебы, лямблии);
- пищевая аллергия;
- голодание.
Особенности течения холецистита

Патогенез заболевания связан с двигательной дисфункцией желчного пузыря. Нарушается нормальное течение желчи, происходит ее застой. Позже добавляется инфекция. Развивается воспалительный процесс. При хронической форме заболевания воспаление развивается гораздо медленнее и отмечается вялое течение.
Воспалительный процесс может постепенно переходить от стенок желчного пузыря к желчным протокам. Длительное течение сопровождается образованием спаек, деформацией мочевого пузыря, сращиванием с соседними органами (кишечником), образованием свища.
Методы диагностики воспаления желчного пузыря
Основой для диагностики холецистита является история болезни, собранная терапевтом. При первоначальном обследовании врач проводит сканирование живота. Во время брюшного зонда специалист спрашивает о болезненных ощущениях на правой стороне туловища, определяет точечное напряжение мышц в области исследуемого органа. Болевой синдром возникает при легком постукивании по области правого подреберья.
- лабораторные тесты;
- УЗИ желчного пузыря;
- рентгенологические исследования (артериография, холеграфия, холецистография);
- дуоденальное зондирование.
Эти методы позволяют определить биохимический состав мочевого пузыря, а также наличие камней и их размер. Лечение включает в себя поддержание нормального уровня желчных кислот.
Методы лечения холецистита

Принятые меры направлены на устранение воспаления в желчном пузыре, освобождение желчных протоков и нормализацию работы органа.
- Медикаментозная терапия. Гастроэнтеролог назначает препараты преимущественно при хроническом некалькулезном холецистите. Лекарства снимают острые симптомы, устраняют очаг инфекции и восстанавливают пищеварительную функцию.
- Хирургическое лечение. При калькулезной форме заболевания без операции не обойтись. Удаляется источник образования конкрементов – желчный пузырь.
- Разрушение конкрементов. Хирургическое дробление камней не способствует полному излечению. Также для размельчения конкрементов могут быть назначены лекарственные средства.
Список препаратов от хронического холецистита
Предлагаем рейтинг препаратов для лечения обострения при хроническом холецистите. Список составлен на основании эффективности, безопасности и соотношения цена-качество. Перед началом лечения рекомендуется проконсультироваться с врачом.
№1 – «Фестал» (Sanofi Aventis, Индия)
Проявляет амилолитическую, желчегонную, липолитическую, протеолитическую и стабилизирующую поджелудочную функцию. Этот ферментный препарат может компенсировать проблему выделительной активности поджелудочной железы, одновременно поддерживая функцию печени и желчевыводящих путей.

Производитель: Sanofi Aventis [Санофи-Авентис], Индия
№2 – «Амоксиклав» (Lek d. d., Словения)
Назначается при желчевыводящих инфекциях (холецистит, холангит). Длительность применения зависит от типа продолжительности болезни и поэтому может быть определена только лечащим врачом. Терапия должна проводиться не дольше 14 дней.

Производитель: Lek d. d. [Лек д.д.], Словения
№3 – «Карсил» (Sopharma, Болгария)
Чрезвычайно эффективный препарат, который не только восстанавливает поврежденные участки печени, но и стимулирует активный рост гепатоцитов. В основе этого препарата лежит активный ингредиент силимарин, то есть экстракт расторопши. Выпускается в упаковках по 80и 180шт.
Существует ряд заболеваний, при которых назначают препарат: хронический гепатит, алкоголизм и цирроза печени. Также «Карсил» снимает интоксикацию организма и помогает восстановиться при хронической форме холецистита.

Производитель: Sopharma [Софарма], Болгария
№4 – «Бактериофаг» (Микроген НПО, Россия)
Иммунобиологический препарат разработан от гнойно-воспалительных заболеваний, вызванных стафилококком. Назначается в составе комплексной терапии. Стафилококковый раствор назначается при острой и хронической форме холецистита в сочетании с другими лекарственными средствами. Можно использовать детям до 18 лет, в период беременности и лактации.

Производитель: Микроген НПО, Россия
№5 – «Пиобактериофаг» (Микроген НПО, Россия)
Поливалентный очищенный раствор используется в качестве антибактериального препарата. Назначается для профилактики и лечения разных форм энтеральных и гнойно-воспалительных заболеваний. Назначается в любом возрасте внутрь за 30-60 минут до еды. Курс лечения составляет от 1 до 2 недель.

Производитель: Микроген НПО, Россия
№6 – «Урсофальк» (Losan Pharma, Германия)
Капсулы способствуют растворению холестериновых желчных конкрементов. Гепатопротекторное средство содержит урсодезоксихолевую кислоту, которая снижает гепатотоксичность гидрофобных желчных солей. Обычно назначается по 10 мг в сутки. Если иное не предписано врачом. Длительность терапии зависит от показаний.

Производитель: Losan Pharma [Лозан Фарма], Германия
№7 – «Но-шпа» (Chinoin, Венгрия)
Спазмолитическое лекарственное средство на основе дротаверина гидрохлорида. Представляет собой производное изохинолина. Способствует расслаблению гладкой мускулатуры. Следует придерживаться рекомендаций по дозированию, указанных в инструкции. В противном случае возможны побочные реакции со стороны сердца и сосудов. Выпускается в таблетированной форме по 24и 100шт.

Производитель: Chinoin [Хиноин], Венгрия
№8 – «Холензим» (Белмедпрепараты, Россия)
Разработан для лечения хронического холецистита у взрослых. Ферментный и желчегонный препарат сдержит сухую желчь, измельченную высушенную поджелудочную железу и слизистые оболочки тонкой кишки убойного скота. Желчегонное средство нормализует процессы пищеварения, улучшая состояние желудочно-кишечного тракта.

Производитель: Белмедпрепараты, Россия
№9 – «Мезим форте» (Berlin-Chemie/A. Menarini)
Содержит панкреатин и способствует нормализации процессов пищеварения. Ферментный препарат компенсируют функциональную недостаточность поджелудочной железы.
Широко используется для устранения воспалительных и дистрофических заболеваний желчного пузыря и желудка. Способствует улучшению пищеварительных процессов. Назначается для устранения симптомов холецистита у женщин при беременности только после консультации с врачом.

Производитель: Berlin-Chemie/A. Menarini [Берлин-Хеми/А. Менарини], Германия
№10 – «Холосас» (Алтайвитамины, Россия)
Желчегонный препарат выпускается в форме сиропа и содержит экстракт плодов шиповника. Растительное лекарственное средство обладает выраженным желчегонным эффектом. Назначается при гепатите и некалькулезном холецистите.

Производитель: Алтайвитамины, Россия
№11 – «Амоксициллин» (АВВА РУС, Россия)
Полусинтетический антибиотик пенициллинового ряда обладает широким спектром действия. Оказывает выраженное бактерицидное действие. Назначается против анаэробных грамотрицательных и грамположительных бактерий. Назначается при хронической и острой форме холецистита.

Производитель: АВВА РУС, Россия
№12 – «Флемоксин Солютаб» (Astellas Pharma Inc., Нидерланды)
Антибактериальное средство, которое относится к пенициллиновому ряду и обладает широким спектром действия. Назначается для проведения монотерапии чаще всего в комбинации с клавулановой кислотой. Используется для лечения хронического холецистита у взрослых, эффективно устраняя не только симптомы, но и причины.

Производитель: Astellas Pharma Inc. [Астеллас Фарма], Нидерланды
№13 – «Аллохол» (Вифитех, Россия)
Таблетки для лечения болезней желчевыводящих путей на основе активированного угля, сухой желчи, экстракта крапивы и чеснока. Желчегонное средство снижает процессы брожения и гниения в кишечнике. Способствует усилению секреторных функций гепатоцитов и повышает секреторную активность органов желудочно-кишечного тракта.

Производитель: Вифитех, Россия
№14 – «Урсосан» (ЗиО-Здоровье, Россия)
Капсулы содержат урсодезоксихолевую кислоту и представляют собой гепатопротектор. Обладают холелитолитическим и желчегонным действием. Назначается для лечения хронического калькулезного холецистита, эффективно устраняет причины и симптомы заболевания.

Производитель: ЗиО-Здоровье, Россия(Подольск)
Прогноз и профилактика холецистита

Если лечение хронического холецистита проводится с соблюдением рекомендаций врача, в том числе строгой диеты, тогда прогноз благоприятный. Но болезнь опасна из-за возможных осложнений: разрыве воспаленного органа на фоне перитонита, что может привести к летальному исходу. Пациент должен находиться под наблюдением специалиста, потому как в процессе лечения крайне важно следить за динамикой.
Первичная профилактика холецистита включает ведение здорового образа жизни, ограничение спиртных напитков и исключение таких вредных привычек, как курение и переедание. Обязательно нужно вести активный образ жизни, время диагностировать и лечить застойные явления в организме. Также следует избегать паразитарных инвазий и стрессовых ситуаций.
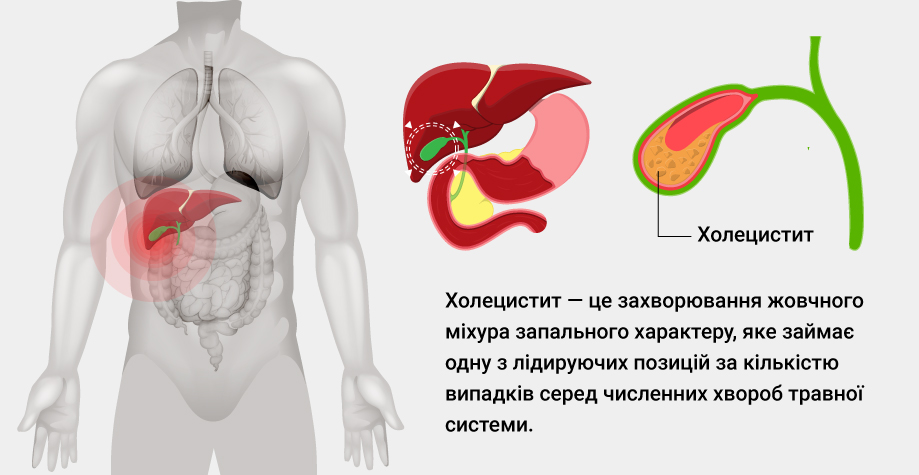
Чем опасен холецистит?
Холецистит – это заболевание желчного пузыря воспалительного характера, которое занимает одну из лидирующих позиций по частоте случаев среди многочисленных болезней пищеварительной системы. Чаще всего холецистит диагностируется у женщин в возрасте от 40 до 60 лет.
Классификация
Холецистит можно разделить на типы по различным характеристикам: течение заболевания, этиология, морфологические изменения, стадии воспалительного процесса и др.
Холециститы подразделяются:
- по клиническим признакам – на острые и хронические;
- по виду – с инфекционным агентом, с нарушением моторики, с наличием конкрементов;
- по морфологическим признакам – с воспалением слизистых оболочек, с остро разлитым гнойным процессом, с некрозом тканей.
В свою очередь, тяжесть протекания патологического процесса тоже может быть разной: легкой, средней тяжести и тяжелой.
Хронические формы заболевания могут как сопровождаться осложнениями (например, панкреатитом), так и нет. При наличии постоянного воспалительного процесса нарушается тонус стенок и перистальтика желчного пузыря и желчевыводящих путей.
Фазы хронического процесса: обострение, затухающее обострение, ремиссия.
Причины и механизм развития
Холецистит – сложное по своей этиологии заболевание, на развитие которого влияют различные внешние и внутренние факторы.
К основным причинам развития холецистита приводят инфекционные поражения и наличие конкрементов. Внедрению патогенной микрофлоры способствуют сбои в нейрорегуляции, работе мышечных волокон желчного пузыря, гипотония или атония органа. Инфекционные агенты проникают в желчный пузырь несколькими путями: эндогенно – из кишечника; гематогенно – через кровеносные сосуды из отдаленных очагов инфекции (кариес, инфицированные гланды и т.д.); лимфогенно – через лимфатическую систему. Воспалительный процесс затрагивает не только слизистую оболочку, но и другие структуры органа.
Основные причины холецистита:
- дисбактериоз кишечника;
- вирусы гепатита;
- простейшие;
- токсины;
- аллергены;
- аллергены;
- инфекционные агенты (стрептококк, стафилококк, синегнойная палочка, эшерихия коли) и др.
Развитию холецистита способствуют застойные явления в желчном пузыре.
Спровоцировать застой желчи могут:
-
;
- дискинезия желчных путей, которая развивается под воздействием разных сильных эмоционально окрашенных состояний, нарушений работы желез внутренней секреции и нервной системы, изменению проводимости нервных импульсов от органов пищеварительной системы и др.;
- анатомические особенности строения желчного пузыря и желчных протоков;
- беременность;
- опущение органов брюшной полости;
- гиподинамия;
- нездоровое питание и нарушение режима приема пищи;
- нарушение работы кишечного тракта в виде запоров и др.
Развитие бескаменного холецистита часто связано с тяжелыми травмами, ожогами, с послеродовым периодом после тяжелых родов, с обширными операциями. Спровоцировать холецистит могут васкулит, сахарный диабет, аденокарцинома желчного пузыря, саркоидоз, туберкулез, болезни сердца и сосудов, холера, сальмонеллез, лептоспироз и др.
Клинические признаки патологии
Острое воспаление желчного пузыря всегда начинается внезапно. Появляются резкие боли в правом боку, под ребрами, которые с развитием воспалительного процесса распространяются по всей верхней половине живота, разливаясь в грудную клетку, лопатку, область сердца, поднимаясь до ключицы и шеи. Болевые ощущения при этом могут напоминать желчную колику, но, при этом, менее выражены и более продолжительны (могут длиться несколько дней). Болезненные ощущения могут сопровождаться тошнотой и рвотой с примесями желчи.
Распространенные симптомы холецистита:
- лихорадка;
- озноб;
- незначительная желтушность;
- избыточное газообразование;
- нарушения дефекации;
- кожный зуд;
- потеря аппетита;
- привкус горечи во рту;
- общая слабость;
- повышенная утомляемость;
- раздражительность;
- сухость во рту, большое количество белого налета на языке;
- повышение температуры до 38 градусов и более;
- вздутие живота при ограничении его участия в дыхательной функции.
Со стороны кровеносной системы наблюдается аритмия, нарушение сердечного ритма, рефлекторная стенокардия. Артериальное давление несколько снижено.
Для хронической формы патологии характерно монотонное и продолжительное течение с периодическими обострениями. Клиника обострений напоминает острый холецистит, признаки которого носят несколько стертый характер. Боль возникает чаще всего через несколько часов после употребления вредной пищи и напитков, может возникать после сильной физической нагрузки. Боль часто сочетается с изжогой, отрыжкой воздухом и пищей, тошнотой. Иногда появляются болезненные ощущения в области сердца. Температура при хроническом холецистите, как правило, субфебрильная.
Течение и осложнения
Продолжительность острого холецистита различна и может составлять от 2-3 недель до 2 месяцев.
При катаральном холецистите выздоровление наступает чаще всего достаточно быстро, но возможны переходы заболевания в хроническую форму.
Острый гнойный холецистит протекает тяжело, с явлениями общего отравления, а также признаками раздражения брюшины.
Гангренозный холецистит, последствия которого наиболее тяжелые, проявляется в выраженной интоксикации всего организма и в признаках перитонита желчного пузыря.
Осложнения холецистита:
- Печеночная колика
- Подпеченочная желтуха
- Водянка, мукоцеле желчного пузыря
- Воспаление желчных протоков
- Хроническое воспаление поджелудочной железы
- Острое гнойное воспаление желчного пузыря
- Холангиогепатит
- Образование спаек
- “Фарфоровый желчный пузырь”
- Попадание в кишечник желчного конкремента, препятствующего проходимости
- Разрыв стенок желчного с выбросом содержимого в брюшную полость
Тяжелым последствием холецистита является образование в стенках желчного пузыря мелких абсцессов, изъязвлений, очагов некроза, которые могут вызвать перфорацию его стенки или привести к разрыву желчного пузыря. Если пациенту вовремя не оказать необходимую медицинскую помощь, наступает летальный исход.
Диагностика
При постановке диагноза ключевое значение имеет сбор анамнеза гастроэнтерологом, наружный осмотр и различные исследования, назначаемые по показаниям.
О развитии острого воспаления в желчном пузыре свидетельствует наличие ряда положительных симптомов холецистита, обнаруженных при физикальном обследовании. Все симптомы указывают на сильную болезненность в зоне желчного пузыря и прилегающих областях, болезненность брюшины и ограниченность дыхания.
Лабораторные методы:
-
;
- пробы мочи;
- бакпосев желчи.
Значительную роль в диагностике холецистита играет забор желчи из желчного пузыря для исследования ее микрофлоры. Биоматериал получают посредством зондирования или во время оперативного вмешательства.
Инструментальная диагностика холецистита:
Дифференциальная диагностика проводится с язвенной болезнью желудка и 12-перстной кишки, острым аппендицитом, перигепатитом, острым панкреатитом, плевропневмонией, пиелонефритом, паранефритом, кишечной непроходимостью и другими поражениями.
Лечение
При приступе острого холецистита обязательны госпитализация и стационарное лечение.
Лечение холецистита предусматривает:
- строгий постельный режим;
- фармакотерапию;
- физиотерапевтические процедуры (аппликации озокерита, парафина, индуктотермию, электрофорез и др.);
- ЛФК;
- соблюдение диеты;
- прием слабоминерализованных сульфатных щелочных вод;
- санаторно-курортное лечение.
В фазе обострения заболевания рекомендуется частый и дробный прием пищи с уменьшением ее объема и калорийности, с исключением жареных, жирных, копченых блюд, яичных желтков, рыбы, мяса, экстрактивных веществ.
Медикаментозная терапия холецистита:
- антибактериальное лечение;
- симптоматическая терапия (спазмолитики, обезболивающие, прокинетики);
- ферментные препараты;
- седативная терапия;
- поддерживающая терапия.
При гнойном и гангренозном процессе показано оперативное лечение холецистита – холецистэктомия, операция по удалению желчного пузыря.
Профилактика
Профилактика холецистита предусматривает мероприятия, которые препятствуют застою желчи в желчном пузыре и лечение очаговой инфекции.
Основные профилактические мероприятия:
- физическая активность (гимнастика, пешие прогулки, плавание, йога и т.д.);
- частый прием пищи;
- отказ от жирного, жареного, копченого, рафинированных продуктов;
- отказ от вредных привычек (прием алкогольных напитков, курение).
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Как снять приступ холецистита и симптомы острого воспаления
Часто в течение длительного времени воспаление желчного пузыря (холецистит) протекает в латентной форме и дает о себе знать только во время обострения⭐Приступ холецистита проявляется болью, диспепсией, желтухой, которые по выраженности могут быть от очень слабых до тяжелых с общей интоксикацией.
Более того, симптомы часто «маскируются» под болезни сердца и других внутренних органов, что становится причиной неправильной оценки своего состояния пациентами и указывает на необходимость срочного обращения к врачу.

Характеристика болезни
Воспаление желчного пузыря развивается у большой доли населения развитых стран. По статистике каждая пятая женщина и каждый пятнадцатый мужчина старше 20 лет страдает от холецистита, который обычно сопровождается функциональными расстройствами (дискинезией), желчнокаменной болезнью.
Причиной развития воспалительного процесса становится поражение клеток слизистой оболочки органа, которое провоцирует:
- появление камней в желчном пузыре, их перемещение;
- длительный застой желчи;
- билиарный сладж;
- патогенные микроорганизмы, попадающие в просвет желчного пузыря из кишечника или по кровеносным сосудам.
Различают несколько форм холецистита. Заболевание бывает калькулезным, если в желчном пузыре сформировались конкременты, и акалькулезным, когда желчнокаменной болезни у человека нет. Асептическое воспаление называют катаральным, при появлении гноя в полости пузыря – флегмонозным. При отсутствии своевременного лечения гнойная форма сменяется гангренозной, при которой происходит отмирание участка с дальнейшей перфорацией стенки органа.
По течению встречается острый и хронический холецистит. Последний длительное время может протекать без симптомов с периодическими приступами обострения холецистита. Заболевание в острой форме является частым осложнением желчнокаменной болезни и в большинстве случаев становится показанием для неотложной помощи. Обычно постановка диагноза не вызывает затруднений, но иногда приступ сопровождается атипичными симптомами.
Причины обострения холецистита
Острое течение хронического холецистита провоцирует:
- прием жирной вредной пищи, чаще всего в большом объеме;
- нарушение режима питания;
- употребление алкогольных напитков, независимо от их крепости;
- тяжелая физическая нагрузка;
- сильное стрессовое потрясение.
При появлении первых симптомов приступа важно не откладывать обращение к хирургу, чтобы вовремя получить получить помощь и не дать усилиться воспалению.

Движение желчных конкрементов вызывает:
- интенсивный бег, прыжки и другие спортивные тренировки, связанные с сотрясением тела;
- сильная тряска во время езды;
- поднятие тяжестей;
- длительная работа в наклонном положении;
- прием лекарственных препаратов, усиливающих выработку и ток желчи;
- очищение желчного при помощи тюбажа (слепого зондирования).
Способствуют обострению функциональные нарушения желчевыводящих протоков по гипермоторному и гипомоторному типу, нарушение моторики стенок желчного пузыря.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Симптомы холецистита
Клиническая картина воспаления зависит от формы и течения болезни. Хронический холецистит в стадии ремиссии (вне приступа) протекает без симптомов. Иногда больные жалуются на болезненные ощущения в правом подреберье, подташнивание, горечь во рту при погрешностях в питании.
Серьезное нарушение диеты в совокупности с перееданием приводит к острой фазе болезни, что сопровождается появлением следующих признаков:
- схваткообразные боли в правом подреберье;
- слабость, беспричинная усталость;
- приступы тошноты, рвота с желчью;
- отрыжка с горьким привкусом;
- нарушение сна;
- усиление работы потовых желез;
- повышение температуры тела, озноб.

У некоторых больных холецистит хронической формы начинается с острого воспаления и постепенно переходит в затяжной патологический процесс.
Признаки обострения
Приступ может сопровождаться типичными и нехарактерными синдромами, поэтому пациентам с болями в животе обязательно проводят дифференциальную диагностику для исключения острого воспаления. Атипичное течение холецистита проявляется стертостью и необычностью симптоматики, а также сочетанием с симптомами, не связанными с данным заболеванием.
Болевой синдром
Обострение начинается с появления боли в области желудка и правом верхнем квадранте живота, затем распространяется в правое плечо и под лопатку. При свободном пузырном протоке с хорошей проходимостью боли возникают тупые боли умеренного характера. В большинстве случаев длительность болевого приступа от 3 до 6 часов. Иногда при острой форме холецистита болезненность может быть очень слабой. Такая реакция наблюдается у пациентов преклонного возраста, а также у больных, принимающих транквилизаторы.
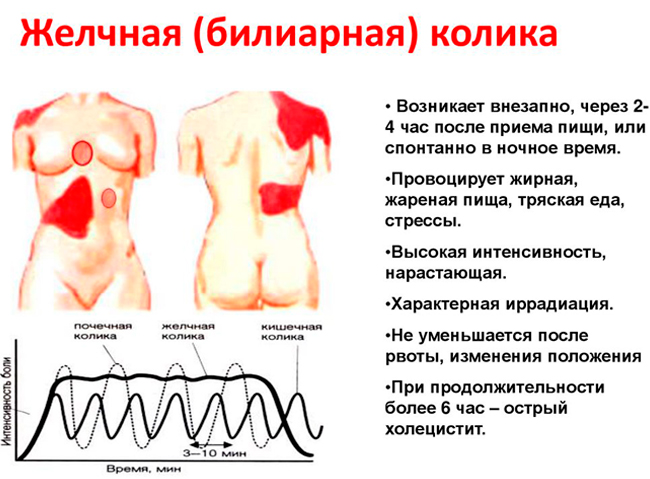
При закупорке желчевыводящих путей развивается приступ желчной колики:
- появляется внезапная резкая боль;
- характер синдрома – режущий, колющий, схваткообразный, раздирающий, в редких случаях – тупой, давящий;
- локализация – верхняя область живота и правое подреберье;
- иррадиация в поясницу, лопатку в правой половине спины и предплечье.
Узнайте, как проходит операция удаления желчного пузыря в нашем Центре в Москве, почему пациенты доверяют свое здоровье нашим врачам. Запишитесь к лучшему лапароскопическому хирургу, чтобы избавиться от болезни навсегда
Холецисто-кардиальный синдром
Один из нетипичных признаков приступа холецистита является кардиологическая боль. Симптомы сосредотачиваются в области сердца, часто наблюдаются при движении желчного камня по пузырному протоку. Больной жалуется на боли за грудиной, в области сердца, которые сопровождаются выраженной нехваткой воздуха, одышкой. Нарушается сердечный ритм, пульс учащается или становится реже.
Обострение холецистита «маскируется» под инфаркт миокарда или стенокардию. Продолжительность болевого синдрома доходит до 10 часов. После нескольких приступов пациент внезапно желтеет, что является характерным для обтурационной желтухи. Иногда боли в сердце являются единственным проявлением приступа острой формы холецистита, но в отличие от истинной стенокардии, болевой синдром при воспалении не купируется Нитроглицерином.

Диспепсические расстройства
Диспепсия является спутником всех заболеваний пищеварительной системы, в том числе и воспаления желчного пузыря. Ее появление спровоцировано различными сопутствующими расстройствами: нарушением функциональности желчевыводящих путей, дисфункцией сфинктера Одди, атонией желчного, дуоденогастральным рефлюксом.
Приступ острой формы холецистита сопровождается:
- тошнотой, рвотой, часто с желчью;
- сухостью и горечью во рту;
- металлическим привкусом во рту по утрам;
- вздутием живота, метеоризмом;
- упорная изжога, отрыжка;
- нарушением работы кишечника (запором или диареей).

Неврологические симптомы
Сильные боли при остром воспалительном процессе часто дополняют признаки расстройства нервной системы:
- головокружение, усиленное выделение слюны;
- дрожь в теле, шаткая походка;
- ощущение нехватки воздуха, холодные стопы и кисти рук;
- нарушение сна, потливость;
- обильная рвота с желчью;
- «печеночная мигрень» – сильные боли в голове с правой стороны.
Общая интоксикация
Обострение хронического холецистита сопровождается лихорадочным состоянием часто с ознобом. У человека появляется сильная слабость, усталость, апатия. Температура редко поднимается выше 39 градусов. Более выраженная гипертермия свидетельствует о развитии бактериемии (сепсиса крови) или о наличии абсцесса, чаще подпеченочного.

Как снять приступ в домашних условиях: первая помощь
Приступ острой боли с выраженной диспепсией на фоне высокой температуры требует особого внимания. Не нужно теряться в догадках и пытаться самостоятельно поставить себе диагноз. Состояние может оказаться жизнеугрожающим, поэтому необходимо незамедлительно вызвать карету «скорой помощи».
До приезда врача в домашних условиях при обострении холецистита можно:
- успокоить больного и уложить его в горизонтальное положение;
- расстегнуть стесняющую одежду;
- обеспечить приток свежего воздуха (открыть окно);
- чтобы приглушить тошноту, можно дать пару глотков мятного чая;
- поить теплой минеральной водой без газа после рвоты, чтобы восстановить водно-электролитный баланс.

При подозрении на развитие приступа острого холецистита нельзя кормить больного, давать обезболивающие препараты (анальгетики), слабительные, делать клизму. Под запретом желчегонные препараты, прогревание печени и желчного пузыря.
Устранить симптомы и снять боль при приступе холецистита можно, приложив к области правого подреберья холодный предмет – гипотермический пакет «Снежок», грелку со льдом или продукты из морозильной камеры. Холод предварительно нужно обернуть в тонкую ткань для профилактики обморожения. Длительность холодового компресса не должна превышать 10-15 минут, после чего нужно сделать небольшой перерыв.
Осложнения острого холецистита
Интоксикация организма билирубином, который попадает в кровь при тотальной закупорке желчного протока. Состояние проявляется окрашиванием кожи и склер в желтый цвет, потемнением мочи и осветлением кала.
При отсутствии своевременной помощи катаральный холецистит переходит в фазу гнойного воспаления. Пузырь наполняется желчью и гноем, возникает некроз стенки с последующей перфорацией (образованием сквозного отверстия). В результате содержимое желчного пузыря попадает в брюшную полость и вызывает развитие перитонита – воспаление брюшины.
Нагноение стенок и тканей желчного пузыря, которые находятся вокруг органа. Гнойный процесс сопровождается высокой температурой тела, значительным увеличением размеров органа и пронзительной болью.
Состояние характеризуется наполнением органа гноем. Состояние осложняется, если гнойный экссудат появляется при калькулезном холецистите, когда в полости пузыря есть конкременты. Осложнение приводит к тяжелой интоксикацией с сильной болью и напряжением передней брюшной стенки.
При вовлечении в патологический процесс поджелудочной железы. Воспалительная реакция сопровождается пронзительными опоясывающими болями, неукротимой рвотой с желчью.
При развитии любого из осложнений острого холецистита или приступа хронического воспаления пациент проходит неотложное лечение в хирургическом отделении. При отсутствии своевременного лечения состояние осложняется перитонитом, который является угрозой для жизни.
Диагностика обострения
При классической клинической картине приступа острого холецистита предварительный диагноз выставляет хирург уже на первой консультации. В большинстве случаев обследование проводится совместно с гастроэнтерологом. Диагностика начинается с выслушивания жалоб, сбора анамнеза с уточнением наследственных и хронических заболеваний, времени появления первых проявлений воспаления желчного пузыря, рода деятельности и образа жизни пациента.
Для уточнения диагноза врачу понадобятся результаты:
- фракционного дуоденального зондирования – данная процедура помогает оценить функциональные способности желчного пузыря и сфинктеров, а также получить забор желчи на разных этапах ее преобразования для дальнейшего исследования;
- ультразвукового скрининга желчного пузыря – благодаря уникальным свойствам ультразвука можно с высокой точностью определить размер органа, изменения его структуры, толщины стенок, наличие камней, аномалий развития;
- холецистохолангиографии – метод с применением рентгеновских лучей и контрастного вещества необходим для выявления степени проходимости протоков, наличия конкрементов, функциональность билиарного тракта в динамике;
- лабораторного исследования крови – позволяет оценить выраженность воспалительного процесса, изменение значений билирубина, печеночных ферментов и других показателей.

При противоречивых результатах обследования назначают:
- гепатобилисцинтиграфию ;
- гастроскопию;
- МРТ или КТ;
- диагностическую лапароскопию.
Лечение острого воспаления
Выбор лечебных мероприятий зависит от причины обострения, наличия осложнений, особенностей развития заболевания и сопутствующих патологий. Основные задачи лечения – это ликвидация воспалительного процесса, нормализация оттока желчного секрета, предупреждение рецидивов острого приступа.
При отсутствии камней в желчном пузыре применяют консервативное лечение, включающее диету, прием медикаментов, физиотерапию. Если воспаление возникло на фоне желчнокаменной болезни, показано устранение острого состояния с последующим удалением желчного пузыря. Наличие опасных осложнений является показанием для срочной холецистэктомии.
Осмотр анестезиолога перед операцией;1 950 р. Лекарственная терапия;4 000 р. Базовый комплекс сестринских манипуляций;7 800 р. Комбинированная эндотрахеальная анестезия;19 000 р. Анестезия второй и последующий часы;6 600 р. Пребывание в стационаре (4-местная палата, сутки);3 500 р. Лапароскопическая холецистэктомия при неосложненном холецистите;70 000 р. Примерная стоимость всей операции по удалению желчного пузыря;110 000 р.
Консервативная терапия
В большинстве случаев больного с острой формой холецистита лечат в стационарных условиях. При приступе назначают лечебное голодание и постельный режим. В первые дни пациенту необходимо отказаться от еды, употреблять только жидкости.
В дальнейшем постепенно вводят нежирные кисломолочные продукты, жидкие каши и протертые блюда. Конкретные рекомендации по питанию больной получает от лечащего врача с учетом течения болезни и общего состояния больного.
Чтобы снять приступ холецистита назначают:
- анальгезирующие препараты – для купирования болевого синдрома;
- противовоспалительные средства, помогающие ликвидировать воспаление;
- антибиотики, уничтожающие возбудителя воспалительной реакции;
- ферментные препараты – для улучшения пищеварения;
- инфузионная терапия – внутривенное введение физиологического раствора для снятия интоксикации;
- спазмолитики – для уменьшения интенсивности боли и улучшения оттока желчи (при наличии повышенного тонуса стенок желчного пузыря и сфинктеров).

Если наблюдается гипомоторное расстройство (при нарушении моторики билиарной системы), применяют лекарства, повышающие тонус желчевыводящей системы. Помогают справиться с холециститом поливитаминные комплексы, желчегонные препараты (при отсутствии конкрементов), но принимать их нужно только по назначению врача.
После того, как сняли приступ, хорошо восстанавливают желчевыводящую систему физиотерапевтические процедуры:
- электрофорез;
- индуктометрия;
- лечение ультразвуковыми волнами;
- грязелечение;
- минеральные ванны.
Хирургическое лечение
Что делать при приступе острой формы холецистита может определить только врач. При наличии осложнений операцию нельзя откладывать, а вот при позднем обращении с хирургическим вмешательством рекомендуется подождать. Сочетание воспаления с камнеобразованием лечится удалением пораженного желчного пузыря.
Операция называется холецистэктомией, может проводиться в плановом и экстренном порядке. Удаление по неотложным показаниям выполняют через разрез 15-30 см на передней брюшной стенке (под правым ребром). Полостная операция (лапаротомия) имеет несколько минусов: длительное восстановление (3-4 месяца), риск послеоперационных осложнений, поэтому применяется в исключительных случаях.
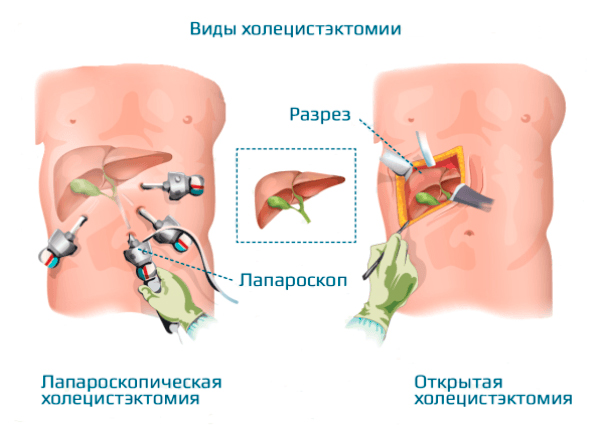
Если больной обратился быстро, приступ холецистита удалось снять безоперационными методами, пациенту предлагают удалить орган лапароскопическим методом. Малоинвазивная хирургия наиболее предпочитаемый способ лечения холецистита, но для ее успешного проведения нужна тщательная подготовка – сдача анализов, проведение УЗИ, соблюдение диеты в дооперационном периоде. Такой подход обеспечит отсутствие осложнений и хорошее самочувствие после операции.
Лапароскопическая холецистэктомия – это операция, которая проводится без разрезов через 3-4 прокола 0,5-1 см. Они нужны для введения хирургических инструментов и лапароскопа. Специальный прибор снабжен миниатюрной видеокамерой и системой подсветки. Он передает изображение внутренней поверхности брюшной стенки на экран монитора, что позволяет хирургу контролировать свои действия и выполнять необходимые манипуляции.
После лечения лапароскопической операцией пациенты быстро восстанавливаются. После 1-2 дней, проведенных в стационаре, их выписывают домой, а еще через 5-7 дней они могут вернуться к привычной жизни. Риск появления осложнений после лапароскопии ничтожно мал (0,4 %), а на животе вместо некрасивого шрама остаются малозаметные точки.
Признаки и симптомы холецистита: где болит, симптомы, причины болей, профилактика
Для начала разберем, что представляет собой источник болей. Холецистит — это болезнь, имеющая воспалительный процесс. Встречается это заболевание у женщин старше 40 лет. Итак, какие боли при холецистите, что нужно делать?
Симптомы хронического холецистита
Такая болезнь, как воспаление желчного пузыря, может беспокоить женщину очень долгое время периодическими обострениями. Эти обострения можно сделать еще чаще и сильнее, если нарушать диету, прописанную врачом, употреблять чрезмерное количество вредной еды: копчености, жирное и жареное.
Причина заболевания, о котором идет речь — неправильный отток желчи в организме. Хронический холецистит поражает обычно женщин в среднем возрасте, старше 40 лет. В этом случае идет воздействие на эстрогены — женские половые гормоны, и на их пути для оттока желчи.

болит при холецистите
- Вялость и слабость всего организма, повышенная температура, головная боль.
- Тошнота, возможна рвота. Вздутие живота и противный привкус во рту.
- Сильные боли в районе правого подреберье, которые расходятся во всех части тела, например в левое подреберье.
Какая боль при холецистите?
Во время приступов данного недуга женщина сталкивается с сильнейшей режущей болью в районе правого подреберья или в подложечной области. Боль расходится по всей правой половине тела, захватывая место от шеи до лопатки. Боль также может переместиться на весь живот и усиливаться при каждом вздохе. Во время обострения нередко проявляется тошнота и рвота с желчью. Кожа при обострении такой болезни желтая и бледная, язык в налете, в полости рта отмечается сухость. Брюшная стенка в верхней части неподвижна, болит при надавливании.
Здесь нужно сказать, что такие же симптомы, как у холецистита, могут быть и у другой болезни. Неприятные и режущие ощущения в груди и в правой лопатке отмечается при ишемической болезни сердца. Самое главное — выяснить причину, которая провоцирует те самые боли. Обострение холецистита происходит при употреблении в большом количестве неправильной, жирной пищи и других «запретных» продуктов. Рецидив обострения может появится из-за стресса, нервного выгорания и ситуаций, повлиявших на психику и психическое состояния в целом. Люди, страдающие желчнокаменной болезнью или перихолециститом могут столкнуться с приступом болезней из-за сильных физических нагрузок. Обострение может спровоцировать даже езда на машине по плохим дорогам с ямами, езда на велосипеде или на лошадях.

болит спина и в правом подреберье при холецистите
У желтухи, которая появляется после приступа, может быть несколько причин. Обычно она появляется при желчнокаменной болезни, но может проявиться и при гипермоторной дискинезии. В некоторых случаях при таких болезнях возможен кал бело-серого цвета. Такое явление будет в течение пары дней.
Есть у человека легкая форма желчнокаменной болезни, обострение появляется и уходит неожиданно. После некоторого времени после приступа, обычно на другие сутки, болеющий идет на поправку.
Какие боли при хроническом холецистите?
Все хронические заболевания, связанные с путями для оттока желчи, сопровождаются вялостью, тошнотой, рвотой, болью в животе и в области сердца. Люди, которые страдают от этих болезней, долго и муторно пытаются найти причину недомогания, проходя огромное количество врачей. Специалисты могут долго ставить не тот диагноз, путая холецистит или дискинезию с гастритом, язвой или ревматизмом. Такая ошибка может быть и в обратную сторону. Больной будет лечиться от заболеваний желчновыводящих путей, а причина всех болей крылась в язве или гастрите.
Пожилые люди, которые сталкиваются с такими болезнями, как холецистит, отмечают отсутствие болей и приступов. Такое явление появляется из-за того, что в старческом возрасте у людей уменьшается чувствительность, а вследствие и болевой полог.

болит спина и в правом подреберье при холецистите
Люди, страдающие от хронического холецистита, могут встречаться с такими неприятными симптомами, как изжога и тошнота, а также горький привкус в ротовой полости и отрыжка. Присутствует вероятность плохого стула, понос и запор. В это все вовлекается и центральная нервная система, которая не может нормально функционировать. Человек становится агрессивный и раздраженный, не может хорошо спать и высыпаться. Появляется нервозность и злость.
Профилактика
Для того, чтобы снизить риск появления обострений и приступов холецистита, нужно придерживаться правильного питания и диет. Необходимо отказаться от всех вредных привычек, вести активный образ жизни, заниматься спортом и поддерживать себя в тонусе. Нужно обращать внимание на всяческие инфекционные заболевания и не запускать их. Человеку, страдающему от такого недуга, нужно по максимуму исключить из своей жизни стресс и конфликтные ситуации.
Если человеку уже диагностировали какое-либо заболевание, то ему необходимо периодически обследоваться у гастроэнтеролога и заниматься профилактикой болезни. Нужно помнить, что все обострение хронических болезней обычно приходятся на осень и весну.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Холецистит: симптомы, диагностика и методы лечения

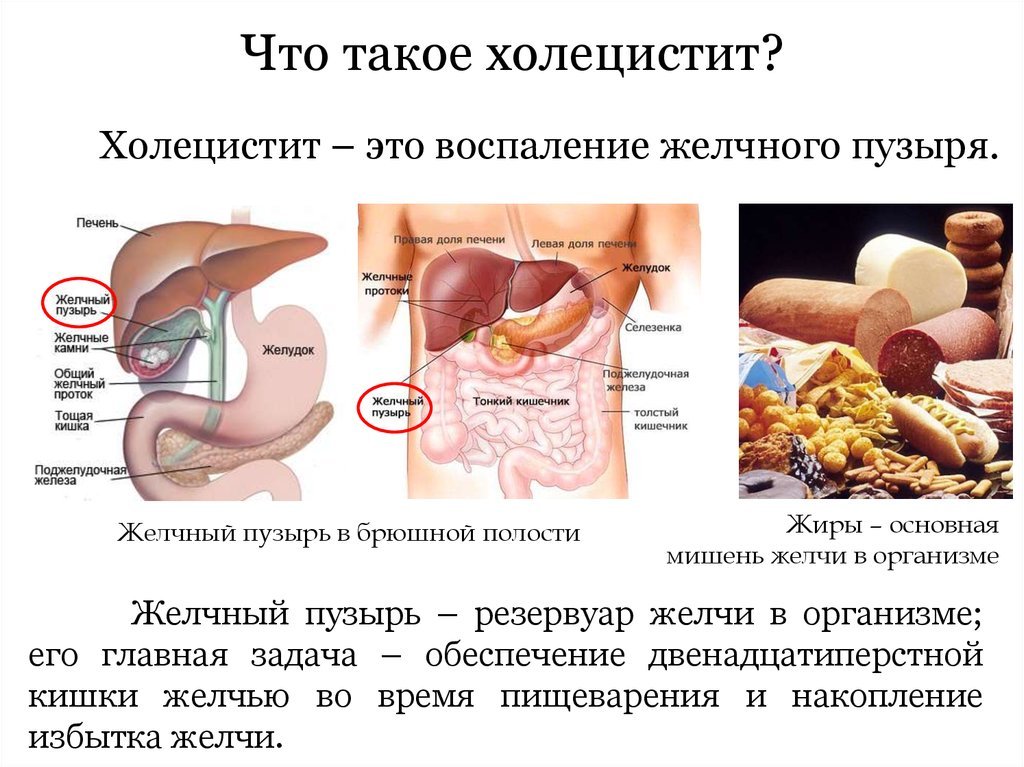
Холецистит – это воспалительное заболевание, поражающее слизистую оболочку желчного пузыря. Оно ассоциируется с нарушением оттока желчи, вырабатываемой в печени и поступающей через желчный пузырь и желчевыводящие протоки в двенадцатиперстную кишку. При холецистите движение желчи нарушается, и она начинает скапливаться в желчном пузыре. В результате появляются болевые ощущения и другие симптомы, а также нарушаются функции этого органа, и развиваются осложнения.
Холецистит считается одним из наиболее распространенных гастроэнтерологических заболеваний. Согласно статистике Всемирной организации здравоохранения, хроническая форма холецистита присутствует почти у 20% людей среднего возраста. При этом установлено, что болезнь развивается преимущественно у женщин после 40 лет. Лечится заболевание как консервативными методами, так и хирургическими. Операция предусматривает удаление желчного пузыря.
Виды холецистита
Выделяют несколько видов холецистита.
По клиническому течению определяют:
- Острый холецистит;
- Хронический холецистит;
- Обострение хронического холецистита.
Острый холецистит развивается за несколько часов преимущественно из-за обструкции (перекрытия) пузырного протока конкрементами. Только в 10% случаев он возникает при отсутствии камней, в основном у пациентов с тяжелыми системными патологиями. Острый холецистит сопровождается ярко выраженными симптомами: резкой болью под правым ребром, тошнотой, рвотой и повышением температуры.
Хронический холецистит ассоциируется с постоянным вялотекущим воспалением в желчном пузыре. Он сопровождается менее выраженными симптомами, в частности ноющей болью, периодической тошнотой, общей слабостью и другими. Под воздействием провоцирующих факторов он может обостряться.
По наличию камней в желчном пузыре и протоках выделяют:
- Калькулезный холецистит;
- Некалькулезный.
Калькулезный холецистит развивается как следствие осложнения желчнокаменной болезни, когда конкременты перекрывают желчные протоки. Преимущественно он носит острый характер.
Острый холецистит также разделяют по степени воспаления на:
- Катаральный холецистит;
- Флегмонозный;
- Гангренозный.
При катаральном холецистите воспаление развивается только на стенке желчного пузыря. При дальнейшем развитии заболевание переходит во флегмонозную форму, сопровождающуюся распространением воспаления на париетальную брюшину. Также на этом этапе происходит утолщение оболочки желчного пузыря, образования фибринозного налета на брюшине и гнойного экссудата в просвете.
Гангренозный холецистит считается следующей стадией болезни. Он сопровождается развитием общего гнойного перитонита и симптомами интоксикации организма. Наиболее часто эта форма диагностируется у пациентов старшей возрастной категории и с ослабленным иммунитетом.
Острый флегмонозный и гангренозный холецистит лечится хирургическим путем.
Причины развития холецистита
Развитие холецистита связано с нарушением оттока желчи и проникновением в желчный пузырь патогенной микрофлоры. Застой желчи может происходить из-за образования камней, деформации желчного пузыря и нарушения моторной активности желчевыводящих путей. Бактерии могут попадать в желчный пузырь из кишечника, а также по кровеносной системе. Также заболевание может развиться из-за затекания в желчный пузырь панкреатической жидкости, или при заражении организма лямблиями и другими паразитами.
Причинами и факторами риска развития холецистита считаются:
- Затруднение оттока желчи;
- Деформация желчного пузыря;
- Попадание в орган патогенной микрофлоры;
- Недостаточное кровоснабжение слизистых оболочек желчного пузыря;
- Повреждение слизистой органа панкреатической жидкостью;
- Изменение функций желчного пузыря и желчных протоков;
- Воспалительные процессы в органах пищеварительного тракта;
- Паразитарные болезни (лямблиоз и другие);
- Эндокринные заболевания;
- Ожирение;
- Нарушение обменных процессов;
- Несбалансированное питание;
- Малоподвижный образ жизни;
- Наследственная предрасположенность;
- Беременность.
Симптомы холецистита
Холецистит может иметь острую и хроническую форму, из-за чего симптомы болезни и степень их проявления могут различаться. Обычно, при развитии острого холецистита у пациентов появляется сильная боль в подреберье с правой стороны, что заставляет их обратиться за неотложной медицинской помощью. Хроническая форма сопровождается менее сильной болью ноющего характера. Из-за этого и отсутствия других ярко выраженных признаков диагностика хронического холецистита и начало лечения часто происходят с запозданием.
Симптомами острого холецистита являются:
- Резкая не проходящая боль в правом подреберье;
- Тошнота и рвота;
- Диарея;
- Поднятие температуры тела до 37-39 °С;
- Озноб.
При этой форме заболевания боль локализуется с правой стороны под ребрами, но во время движений иногда отдает в область лопаток, плеч и шеи. Рвота, как правило, повторяется многократно и не приносит облегчения. Диарея может возникать после приема пищи, особенно жареной или жирной.
Симптомами хронического холецистита считаются:
- Тянущая боль и тяжесть в правом подреберье;
- Усиление боли после употребления пищи;
- Периодическое затруднение дефекации;
- Незначительное повышение температуры;
- Периодическая тошнота и рвота;
- Горечь во рту и отрыжка;
- Общая слабость;
- Желтуха (в редких случаях).
Это основные симптомы хронического холецистита, однако они могут проявляться и при развитии других заболеваний. Для постановки точного диагноза необходима тщательная дифференциальная диагностика.
Методы диагностики острого и хронического холецистита
Признаки острого и хронического холецистита не являются специфическими. Они могут проявляться и при развитии других патологий органов брюшной полости. Однако, до проведения инструментальной диагностики врач проводит осмотр пациента и пальпацию живота. Если при этом обнаруживается симптом Мерфи, высока вероятность, что у пациента развился острый холецистит или произошло обострение хронического. Симптом Мерфи состоит в неконтролируемой задержке дыхания из-за усиления боли при прощупывании правого подреберья после глубокого вдоха.
Для диагностики холецистита и подтверждения или опровержения диагноза проводят:
- Лабораторную диагностику (биохимический анализ крови и печеночные пробы);
- Ультразвуковое исследование (УЗИ) печени, желчного пузыря и желчных протоков;
- Ультрасонографию;
- Холецистохолангиографию (предусматривает введение контрастного вещества в желчные протоки и проведение рентгенографии);
- Магнитно-резонансную томографию (МРТ) с контрастом;
- КТ органов брюшной полости.
Вид и объем обследований врач определяет после предварительной оценки состояния пациента.
УЗИ позволяет выявить наличие воспаления и конкрементов в желчном пузыре и протоках. В некоторых случаях для подтверждения диагноза или диагностики осложнений холецистита проводят холецистохолангиографию или МРТ-холангиографию.
Лечение холецистита
При остром холецистите или обострении хронической формы заболевания пациенту рекомендована срочная госпитализация. После поступления в клинику ему проводят диагностику, позволяющую подтвердить или уточнить диагноз, от которого зависит последующее лечение.
Для лечения острого или обострения хронического холецистита применяют:
- Медикаментозную терапию;
- Диету;
- Холецистэктомию (удаление желчного пузыря).
Медикаментозная терапия предусматривает применение антибактериальных и спазмолитических препаратов, солевых инфузионных растворов и иногда плазмы крови. Лечение проводится согласно протоколам, но может различаться в зависимости от индивидуальных особенностей пациента.
Обязательной также считается диета, исключающая употребление соленой, острой и жареной пищи.
В большинстве случаев справиться с холециститом удается благодаря правильно подобранной консервативной терапии. Хирургическое лечение применяется реже, в основном при осложненных формах заболевания.
Показаниями для проведения операции холецистэктомии являются:
- Острый и хронический калькулезный холецистит;
- Гнойный холецистит;
- Гангренозный холецистит;
- Наличие конкрементов в желчном пузыре;
- Аномалии развития желчного пузыря;
- Спаечная болезнь, спровоцировавшая холецистит;
- Новообразования в области желчного пузыря;
- Безрезультатность консервативной терапии;
- Частое обострение хронического холецистита.
Холецистэктомия – это удаление желчного пузыря. В современных клиниках операции при холецистите проводятся лапароскопически. Их выполняют на специальном эндоскопическом оборудовании, обеспечивающем доступ в брюшную полость и проведение всех манипуляций через несколько небольших проколов в области живота.
Лапароскопическая холецистэктомия является малотравматичной операцией. Период восстановления после нее составляет всего несколько дней, а уже на следующие сутки пациент может быть выписан из больницы, если нет осложнений.
После проведения операции пациентам с холециститом, как правило, назначают медикаментозную терапию и рекомендуют придерживаться схемы лечебного питания.
Питание при холецистите
Изменения режима питания и рациона является обязательным условием лечения холецистита.
Рекомендации по питанию для больных холециститом предусматривают:
- Прием пищи 4-5 раз в день в одно и то же время;
- Исключение переедания и голода;
- Отказ от жирной, копченой, соленой и жареной пищи, специй и соусов;
- Исключение алкогольных и газированных напитков;
- Отказ от красного мяса, яиц, капусты, орехов, жирных молочных продуктов, шоколада;
- Употребление вареных и печеных продуктов;
- Употребление большего количества свежих овощей и фруктов;
- Употребление злаковых культур и цельнозерновых изделий;
- Прием свежевыжатых соков из черной смородины, томатов и свеклы.
Диету при холецистите должен назначать врач. Желательно обсудить с ним все продукты и блюда, которые можно и нельзя употреблять.
Где лечат холецистит
Лечение холецистита проводят врачи терапевты, гастроэнтерологи или хирурги. При развитии острого холецистита или обострения хронического пациенту показана срочная госпитализация.
В медицинском центре ADONIS присутствует новейшее диагностическое и хирургическое оборудование, позволяющее провести точную диагностику и при необходимости оперативное лечение. Наши врачи имеют высшую категорию и многолетний опыт работы. Доверив им свое здоровье, вы получите медицинскую помощь, соответствующую европейским стандартам.


