Нарушение ритма дыхания
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение ритма дыхания: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
Дыхание – это совокупность физиологических процессов, конечной целью которых является доставка и потребление кислорода, а также вывод углекислого газа.
К органам дыхания относятся дыхательные пути и легкие. Кроме того, в процессе дыхания принимают участие мышечная и нервная системы. Благодаря диафрагме, межреберным и некоторым другим мышцам выполняются дыхательные движения, происходит изменение объема грудной клетки, что является необходимым условием для расправления и спадания легочной ткани на вдохе и выдохе. В центральной нервной системе, а именно в продолговатом мозге, расположен дыхательный центр. Ключевая особенность функционирования дыхательного центра состоит в автоматическом зарождении в нем импульсов – то есть человек не задумывается о том, что ему нужно сделать вдох. В то же время активность дыхательного центра может быть подавлена вышерасположенными отделами головного мозга, например, человек может произвольно задержать дыхание при нырянии.
Разновидности нарушения ритма дыхания
Выделяют следующие виды дыхания:
- эупноэ – нормальный ритм дыхания (у здорового взрослого составляет около 14–18 дыхательных движений в минуту);
- гиперпноэ – глубокое и частое дыхание, отмечается при мышечной работе, эмоциональном напряжении, тиреотоксикозе, анемии, ацидозе, снижении содержания кислорода во вдыхаемом воздухе;
- тахипноэ – повышение частоты дыхательных движений вследствие выраженной стимуляции дыхательного центра при гиперкапнии, гипоксемии; наблюдается при повышении температуры тела, застое в легких и т.п.;
- брадипноэ – снижение частоты дыхательных движений, которое возникает при поражении и угнетении дыхательного центра на фоне гипоксии, отека, ишемии и воздействия наркотических веществ;
- апноэ – временная остановка дыхания (считается крайней степенью выраженности брадипноэ);
- дыхание по типу Чейна–Стокса – характеризуется чередованием групп дыхательных движений с нарастающей амплитудой и периодов апноэ;
- дыхание по типу Биота – характеризуется чередованием периодов апноэ с группами дыхательных движений равной амплитуды;
- дыхание Куссмауля – шумное и глубокое дыхание, для которого характерны отдельные судорожные сокращения основной и вспомогательной дыхательной мускулатуры. Этот тип дыхания свидетельствует о значимой гипоксии головного мозга.
На дыхательный центр могут напрямую воздействовать некоторые токсичные для головного мозга вещества, циркулирующие в крови.
Нарушения работы дыхательного центра происходят в результате структурных изменений в соответствующей области мозга при инсультах, отеке головного мозга и т.д.
Заболевания, вызывающие нарушение ритма дыхания
Среди заболеваний, приводящих к накоплению в крови токсичных веществ, которые впоследствии могут раздражать или поражать дыхательный центр, стоит упомянуть следующие:
- сахарный диабет в стадии декомпенсации, когда в крови накапливаются продукты углеводного обмена; встречается в дебюте ранее не диагностированного сахарного диабета или при недостаточном контроле заболевания при инсулинотерапии и сахароснижающей терапии;
- печеночная недостаточность, развивающаяся остро на фоне гепатитов (вирусной, алкогольной, аутоиммунной этиологии и др.), токсического поражения печени (например, при отравлении парацетамолом), а также хроническая интоксикация при печеночной недостаточности на фоне цирроза. Токсическое поражение головного мозга при заболеваниях печени связано в первую очередь с тем, что патологически измененная печень не способна выполнять барьерную функцию (задерживать и нейтрализовать вредные вещества), в связи с этим токсины накапливаются в крови;
- почечная недостаточность, которая может манифестировать остро или иметь длительное хроническое течение, развивается на фоне воспалительных заболеваний (гломерулонефрита, тубулоинтерстициального нефрита и др.), токсического поражения почки (например, канальцевого некроза) и других заболеваний;
- тяжело протекающие инфекционные заболевания могут вызывать выраженную интоксикацию или приводить к непосредственному поражению головного мозга, например при вирусных или бактериальных энцефалитах.
Структурные изменения в головном мозге отмечаются при инсультах (остром нарушении мозгового кровообращения по причине кровоизлияния или закупорки сосудов головного мозга тромбом), при новообразованиях, отеке головного мозга.
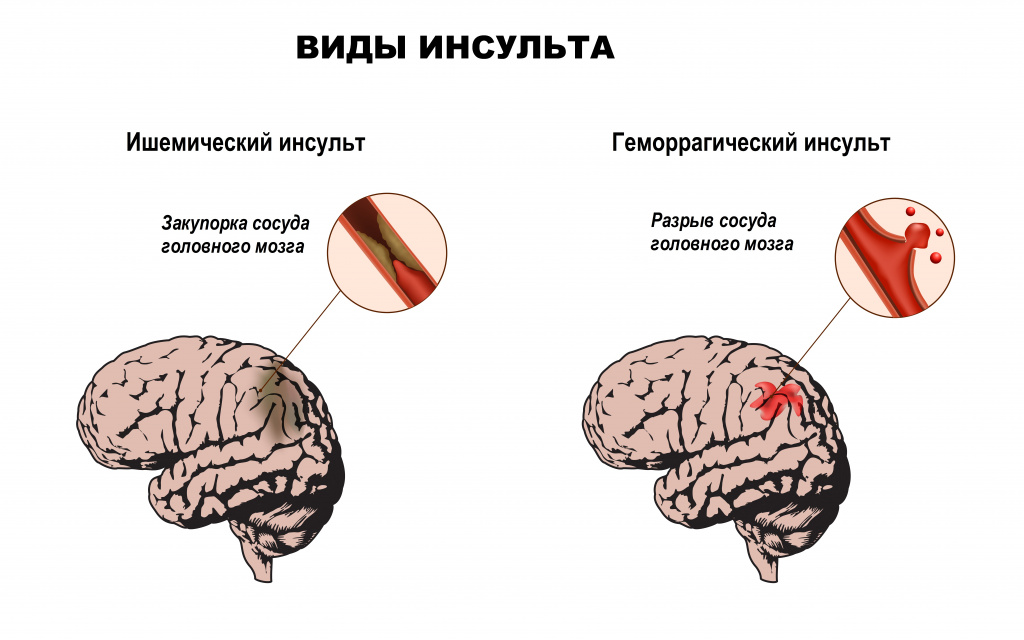
Отдельно стоит упомянуть синдром Пиквика, развивающийся у пациентов с выраженным ожирением, одним из проявлений которого являются эпизоды остановки дыхания во время сна.
К каким врачам обращаться при нарушении ритма дыхания
Нарушение ритма дыхания является грозным симптомом, поэтому часто первым специалистом, оказывающим помощь пациенту, становится врач скорой помощи или врач-реаниматолог.
Если нарушение ритма дыхания не несет угрозы жизни, то диагностические мероприятия проводит терапевт , педиатр или врач более узкой специальности: эндокринолог , гепатолог (специалист по заболеваниям печени), нефролог (специалист по заболеваниям почек), токсиколог, инфекционист и др.
Диагностика и обследования при нарушении ритма дыхания
Диагностика начинается с опроса пациента, в ходе которого врач устанавливает возможные причины и факторы риска развития аритмичного дыхания.
Лабораторные исследования включают определение уровня глюкозы в крови, газов артериальной крови и кислотно-основного состояния КОС крови.
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).
Результаты данных исследований во многом определяют тактику ведения больного. Если у врача есть основания подозревать отравление, проводится экспресс-анализ содержания различных веществ в крови или моче, например, определение концентрации алкоголя в моче, концентрации наркотических веществ и их производных в моче ЛМС.
Скрининговое определение присутствия в моче алкоголя для выявления факта употребления. Тест полуколичественный. Исследование не является экспертизой.
Дыхательная аритмия: причины, симптомы и регистрация на ЭКГ, лечение – требуется или нет?

В организме человека нет ничего постоянного. Так, важные жизненные параметры могут изменяться в течение незначительного промежутка времени, и это является нормальным. Например, частота дыхания, температура и другие характеристики организма меняются в зависимости от работы организма в тот или иной момент. Не является исключением и частота сердцебиения.
У здорового человека сердце сокращается с определенным интервалом и с заданной на генетическом уровне частотой ударов в минуту. У взрослых людей нормальная частота сердечных сокращений составляет от 55 до 90 в минуту, в то время как у детей может достигать 120 в минуту. У всех возрастных категорий здоровых лиц сердечный ритм является синусовым и правильным. Это означает, что электрические импульсы рождаются в самом начальном месте электропроводящих волокон сердца – в синусовом узле, откуда возбуждение распространяется последовательным путем, стимулируя регулярные сокращения сердечной мышцы. При аритмии же нарушается регулярность сердечного ритма, а мышца при этом сокращается чаще или реже.
Все описанные процессы происходят на протяжении всей жизни организма и регулируются рядом нейро-гуморальных факторов. Один из них – иннервация сердца веточками вегетативных нервов – блуждающего нерва и симпатических волокон. Именно этот факт и объясняет тесную взаимосвязь сердцебиения и акта дыхания. Кроме этого, возникновение дыхательной аритмии обусловлено анатомической близостью легких и сердца.

изменение интервалов R-R на ЭКГ при дыхании
Итак, что же происходит при дыхательной аритмии? Данный вид аритмии не является нарушением сердечного ритма в прямом смысле этого понятия, так как, во-первых, в целом частота сердечных сокращений (ЧСС) остается в пределах допустимой, а во-вторых, в подавляющем большинстве случаев дыхательная аритмия не является гемодинамически значимой, то есть не приводит к серьезным нарушениям кровообращения в организме (к падению артериального давления, шоку, отеку легких и др).
Синусовая дыхательная аритмия, то есть исходящая из синусового узла, характеризуется учащением частоты сердцебиения в момент вдоха, особенно глубокого, и урежением сердцебиения в момент выдоха. Такой ритм сердца имеет место не при каждом цикле “вдох-выдох”, хотя в некоторых случаях может регистрироваться у пациента постоянно.
Причины дыхательной аритмии
Так как же расценивать такой тип аритмии – как вариант нормы или как патологию, которую нужно лечить? В большинстве случаев незначительное нарушение регулярности синусового ритма, обусловленное актом дыхания, является нормальным и лечения не требует. Как правило, аритмия при дыхании возникает у детей, подростков и у лиц молодого возраста.

У взрослых людей дыхательная аритмия возникает как ответ сердца на стрессовые факторы, на физическую нагрузку, а также при длительном физическом или умственном переутомлении.
Тем не менее, в том случае, когда пациент предъявляет жалобы со стороны сердца, а на ЭКГ могут быть выявлены другие нарушения ритма, врач должен назначить ЭКГ в динамике и дополнительные методы обследования. Связано это с тем, что при некоторой патологии сердечно-сосудистой системы также развивается выраженная дыхательная аритмия. В частности, при ишемии миокарда, когда возникают зоны ишемии в области проводящей системы сердца, возможно незначительное нарушение работы синусового узла. Хотя, конечно, для ишемической болезни характерны более серьезные нарушения ритма.
Кроме вышеперечисленных причин, дыхательная аритмия возникает при вегето-сосудистой дистонии, перегреве и переохлаждении организма, в период высокой лихорадки, а также при заболеваниях щитовидной железы (гипо- и гипертиреоз).
Какими симптомами проявляется?
Обычно дыхательная аритмия никак себя не проявляет клинически, а выявляется только при проведении электрокардиограммы. Однако у некоторых людей, особенно у лиц с низкой массой тела, могут появляться ощущение сердцебиения, чувство остановки и замирания сердца. Кроме этого, возможны вегетативные расстройства – чрезмерная потливость, холодный липкий пот, похолодание кистей и стоп конечностей. Указанные симптомы являются не столько проявлением дыхательной аритмии, сколько сопутствующими симптомами при вегето-сосудистой дистонии.
Дыхательная аритмия у детей и подростков может быть обусловлена недоношенностью, врожденной кардиомиопатией, редко – врожденными пороками развития, вегето-сосудистой дистонией у деток постарше, быстрым ростом организма и самого сердца в возрасте 6-7 лет, и гормональным всплеском в период полового развития. При этом она может проявляться одышкой при незначительной физической нагрузке, голубоватой окраской носогубного треугольника, чувством нехватки воздуха и неритмичным пульсом на сосудах запястья. Также периодически ребенок может отмечать болезненные ощущения в левой половине грудной клетки. Как правило, подобные дискомфортные ощущения возникают у детей более старшего возраста. У самых маленьких – детей грудного возраста – аритмия проявляется только неритмичным сердцебиением в зависимости от фаз вдоха и выдоха.
Опять же, у детей, как и у взрослых, описанные клинические проявления возникают крайне редко, и в большинстве случаев никаких симптомов дыхательной аритмии нет.
Как выявляется дыхательная аритмия?
Самый достоверный и быстрый способ диагностики – это ЭКГ, которая назначается ребенку в возрасте одного месяца с последующим проведением раз в год для здоровых детей.

Изменение частоты сокращений в зависимости от вдоха (зеленый цвет) и выдоха (оранжевый цвет) при проведении дыхательной пробы
В том случае, если педиатр наряду с дыхательной аритмией у ребенка выявил шумы в сердце, отставание в росте, цианоз носогубного треугольника (синюю окраску), а также заподозрил иные нарушения ритма, он назначит дополнительные методы исследования, в частности, суточное мониторирование ЭКГ и УЗИ сердца.
В последние годы УЗИ сердца проводится в рамках диспансеризации всем малышам в возрасте одного месяца, поэтому, если по УЗИ не диагностировано порока сердца или другой грубейшей органической патологии, а дыхательная аритмия сохраняется, родителям можно успокоиться и не паниковать из-за наличия аритмии.
Однако, даже в тех случаях, когда родители уверены в том, что их ребенок полностью здоров, но у него выявлена дыхательная аритмия, все равно желательно посетить педиатра с целью проведения УЗИ сердца и исключения более серьезной патологии.
Для взрослых лиц с дыхательной аритмией ЭКГ должна выполняться на каждом проф. осмотре, но не реже одного раза в год. Пациентам с дыхательной аритмией также могут быть назначены УЗИ сердца, но при наличии жалоб со стороны сердечно-сосудистой системы.
Лечение
В том случае, если у пациента не выявлено какой-либо органической патологии сердца или других органов, например, щитовидной железы, лечение дыхательной аритмии ему не требуется.
В большинстве случаев терапия дыхательной аритмии заключается в нормализации образа жизни. Так, в частности, пациенту требуется коррекция режима труда и отдыха, здоровое питание, а также ограничение значимых физических нагрузок. Для исключения повышенной нагрузки на сердечную мышцу пациент должен ограничивать поступление поваренной соли в организм (не более 1.5 г в сутки) и регулировать водно-питьевой режим (не более 1.5-2 литров жидкости в сутки).

Относительно детей рекомендации заключаются в следующем. Ребенок должен больше отдыхать, спать ночью не менее 8 часов (для грудных детей, разумеется, больше), правильно питаться и заниматься легкой гимнастикой. Ограничений по занятиям физкультурой в дошкольных и школьных учреждениях нет в том случае, если у малыша не выявлено серьезных проблем с сердечком.
Прогноз при дыхательной аритмии
Прогноз для данного состояния благоприятный, и осложнения при отсутствии иной сердечно-сосудистой патологии не развиваются.
Юноши с дыхательной аритмией могут проходить службу в армии в том случае, если у них не обнаружено грубых органических заболеваний сердца или других, более серьезных, нарушений сердечного ритма.
Дыхательная аритмия, выявленная у беременной женщины, противопоказанием для беременности не является, а родоразрешение проводится естественным путем при отсутствии показаний для кесарева сечения со стороны других органов или в связи с акушерской патологией.
В заключение необходимо отметить, что дыхательная аритмия отдельным заболеванием не является, и опасности для жизни и здоровья, как правило, не представляет. Тем не менее, в случае ярко выраженных симптомов необходимо обязательно проконсультироваться у врача, так как под маской ощущения сердцебиения могут скрываться гораздо более серьезные нарушения.
Аритмия сердца – симптомы причины и лечение

Нарушения сердечного ритма (аритмии), являются состоянием, при которых сердце бьётся нерегулярно, слишком быстро, или слишком медленно. При частых сокращениях сердца – выше 100 ударов в минуту у взрослых это состояние называется тахикардией, при редких – менее 60 ударов в минуту называется брадикардией. Некоторые виды аритмии не имеют симптомов. Если аритмия симптомная, то основными жалобами являются сердцебиение или ощущение паузы между ударами сердца. Иногда пациенты могут жаловаться на головокружение, обморок, одышку или боль в груди. Большинство видов аритмии не являются серьёзной угрозой для пациента, однако нередко могут возникнуть такие осложнения, как инсульт или сердечная недостаточность, а иногда аритмия может привести к остановке сердца.
В Инновационном сосудистом центре работают опытные кардиологи, которые помогут точно определить, почему возникает аритмия сердца и назначить правильное лечение. Помимо медикаментозной терапии, в нашей клинике имплантируют искусственные водители ритма (кардиостимуляторы) любой конфигурации. Своевременное и правильное лечение позволяет нашим пациентам избежать многих осложнений, а значит продлить жизнь и улучшить её качество.
Признаки аритмии сердца
Существует четыре основных вида аритмии: дополнительные сокращения (экстрасистолии), идиопатическая суправентрикулярная тахикардия, желудочковые аритмии и брадиаритмии (замедление ритма). Дополнительные сокращения включают в себя преждевременные сокращения предсердий и желудочковую экстрасистолию.
Замедленное сердцебиение — брадикардия
Брадикардия – это состояние, когда сердце бьётся так медленно, что не может перекачивать достаточно крови для удовлетворения потребностей организма. Если брадикардию не лечить, она может привести к чрезмерной утомляемости, головокружению или обмороку, потому что в головной мозг поступает недостаточно крови. Это состояние может быть исправлено с помощью электронного кардиостимулятора, который заставляет сердце биться нормально.
Брадикардия возникает по разным причинам:
- Синдром слабости синусового узла
Появление синусовой брадикардии в результате “неисправности” в синусовом узле (естественный водитель ритма сердца), наступает когда разряды для сокращений возникают слишком редко. Слабость синусового узла может развиваться с возрастом или быть следствием болезни. Некоторые лекарства также могут вызвать или усугубить брадикардию. Эта аритмия может быть временной или постоянной. Её можно лечить с помощью лекарств или с помощью электронного кардиостимулятора.
- Блокада проводящих путей сердца
Блокада сердца-замедление или прерывание электрического сигнала в нижние камеры сердца (желудочки), которые заставляют сердечную мышцу сокращаться. Электрическая проводящая система сердца обычно посылает сигналы из верхних камер сердца (предсердия) к нижним (желудочки), что вызывает согласованные сокращения сердечной мышцы. Полная блокада атриовентрикулярного узла может проявиться внезапной потерей сознания, так как желудочки без стимула из синусового узла сокращаются очень редко. Искусственный водитель ритма может устранить эту проблему и нормализовать функцию сердца.
Учащённое сердцебиение — тахикардия
- Наджелудочковые тахикардии
Это учащённое сердцебиение в предсердиях (верхних камерах сердца) или в атриовентрикулярном (предсердно-желудочковом) узле – электрическом соединении между предсердиями и желудочками. Первые признаки мерцательной аритмии сердца выявляются обычно на ЭКГ. Мерцательная аритмия может быть постоянной или пароксизмальной (периодической) формы, от чего зависит подход к лечению. Синусовая тахикардия – учащённое сердцебиение с формированием правильных комплексов на ЭКГ. Синусовая аритмия обычно связана с эмоциональным фоном, повышенной температурой, эндокринными заболеваниями щитовидной железы, а так же преобладанием симпатической вегетативной нервной системы.
- Трепетание предсердий
Для возникновения трепетания предсердий нужно чтобы дополнительный или ранний электрический импульс двигался вокруг предсердия по круговой траектории, а не по своему обычному пути. Этот электрический сигнал вызывает очень частое сокращение предсердий, что обычно не угрожает жизни, но может вызвать боль в груди, головокружение или другие более серьёзные проблемы. Многие хронические заболевания сердца приводят к развитию трепетания и мерцательной аритмии – его разновидности.
- Мерцательная аритмия
Ишемическая болезнь сердца нередко приводит к аритмии. Эта распространённая форма тахикардии чаще встречается у женщин и проявляется при избыточной электрической активности в предсердиях, которая крайне дезорганизована. Проявлением этой электрической активности являются очень частые и хаотичные сокращения предсердий. Предсердия теряют сократительную функцию, что приводит к застою в них крови и может способствовать образованию сгустков. Тромбы и являются главной причиной осложнений и опасности мерцательной аритмии, так как они могут оторваться из предсердий и попасть в общий кровоток. Такой тромб может вызвать закупорку любой артерии в организме (эмболию), что приводит к инсульту или гангрене конечностей.
- Пароксизмальная суправентрикулярная тахикардия (PSVT)
При PSVT появляется учащение сердечных сокращений от 140 до 250 ударов в минуту (при норме 60-90 ударов в минуту). Почему это состояние бывает, доставляет неприятности, но редко опасно для жизни? Причины возникновения этого вида аритмии сердца связаны с врождёнными дополнительными электрическими путями между предсердиями и желудочками. Идиопатическая суправентрикулярная тахикардия лечится при помощи разрушения дополнительных электрических путей методом радиочастотной абляции. Тахикардия ощущается как усиленное сердцебиение и очень тревожит пациентов.
- Синдром Вольфа-Паркинсона-Уайта (WPW)
У людей с синдромом Вольфа-Паркинсона-Уайта (ВПУ) дополнительные, аномальные электрические пути в сердце приводят к периодам очень быстрого сердцебиения (тахикардия). Большинство людей с синдромом WPW могут вести нормальную жизнь. Многие не имеют никаких симптомов и нет эпизодов тахикардии. У некоторых людей синдром WPW может вызвать учащённое сердцебиение (пароксизмальная наджелудочковая тахикардия), когда частота сердечных сокращений поднимается до 240 ударов в минуту (при норме от 60 до 80 ударов в минуту). Другие симптомы включают сердцебиение, одышку, обмороки и стенокардию (боль в груди) при физической нагрузке. Первые симптомы этой формы аритмии сердца не всегда требуют лечения, но необходимо тщательное обследование у кардиолога.
- Желудочковая тахикардия
Желудочковая тахикардия возникает, когда желудочки (нижние камеры сердца) сокращаются слишком быстро, чем опасна эта аритмия для жизни. Это состояние может быть очень серьёзным, так как желудочки отвечают за перекачивание крови к остальной части тела. Если тахикардия становится настолько тяжёлой, что желудочки не могут эффективно качать кровь, это может быть опасно для жизни. Тахикардию можно лечить с помощью лекарств. Другие процедуры включают в себя имплантацию дефибриллятора, катетерную радиочастотную абляцию или хирургическое удаление дополнительных проводящих путей сердца.
Желудочковая экстрасистолия – аритмия сердца, которая проявляется как внезапный сильный перебой в работе сердца. Она хорошо видна на ЭКГ и прерывает нормальный сердечный ритм. Бигемения – одна экстрасистола через каждый нормальный сердечный цикл. Тригемения – экстрасистола через два нормальных цикла. Этот плохой прогностический признак имеет большое значение и требует незамедлительного обращения к кардиологу.
- Фибрилляция желудочков
Хаотичные и неэффективные сокращения желудочков возникают в ситуации, когда электрический сигнал, который обычно вызывает сердцебиение распадается и уходит по случайным траекториям вокруг желудочков вместо того, чтобы следовать своему обычному маршруту. В результате возникают серии быстрых, но неэффективных сокращений желудочков, что приводит к потере сознания в результате резкого снижения артериального давления. Это значит, что без экстренного лечения, фибрилляция становится смертельной, так как это выключение насосной функции сердца и остановка кровообращения. Фибрилляцию можно остановить электрическим разрядом или ударом в область сердца, используя аппарат – дефибриллятор. Разряд позволяет “перезагрузить” электрическую активность сердца и вернуться в нормальный ритм. Фибрилляция желудочков происходит при инфаркте миокарда, тяжёлых хронических сердечных заболеваниях, геморрагическом шоке, внутрисердечных процедурах.
Прогноз
Аритмии сердца опасны тем, что могут приводить к внезапной остановке сердца из-за полной блокады проводимости. При тяжёлых нарушениях ритма высока вероятность фибрилляции желудочков с летальным исходом. Мерцательная аритмия приводит к образованию тромбов в предсердиях и переносу их в другие органы с развитием инсульта и гангрены конечностей. Вероятность неблагоприятного исхода у больных с аритмиями зависит от формы нарушения ритма и составляет более 20% в год. Не стоит рассчитывать на народные средства — аритмия очень опасна и требует коррекции у профессионального кардиолога.
Аритмия сердца — причины, симптомы, лечение
Аритмия – патологическое состояние, подразумевающее под собой нарушение частоты, ритма, последовательности возбуждения и сокращения сердечной мышцы.
Аритмия сердца – общее название недуга, при котором могут возникать отклонения, не позволяющие сердцу нормально функционировать. Есть несколько типов заболевания, и каждый характеризуется определенными признаками. Они могут появляться по кардинально разным причинам.

Приступы аритмии могут сопровождать человека в любом возрасте. Но при этом люди преклонного возраста более уязвимы и у них чаще диагностируется это опасное заболевание.
Аритмия может наблюдаться у детей и подростков. Бывает, что человек рождается с ней или приобретает в течение жизни. Зачастую заболевание возникает ввиду воздействия внутренних или внешних факторов.
Медицинские специалисты отмечают, что пульс можно сравнить с зеркалом, которое отражает состояние сердца и сосудов. Он позволяет определить нарушения в работе сердечно-сосудистой системы. Пульс – колебание сердца, и если его ритм меняется, можно предположить, что пациент страдает аритмией.
Виды аритмии
У здорового человека сердце бьется с частотой от шестидесяти до восьмидесяти ударов за 60 секунд. Если эти показатели опускаются или поднимаются, может быть диагностирована аритмия. Если не стабилизировать состояние сердца, это приводит к негативным последствиям, которые отрицательно влияют на состояние здоровья и качество жизни человека в целом.
Выделяют несколько типов аритмии:
- Тахикардия . При этом состоянии показатели пульса возрастают – как правило, фиксируется отклонение от нормы на двадцать ударов. Приступы формируются ввиду значительных физических нагрузок. Но если частота пульсации увеличивается даже в статичном состоянии, это может указывать на развитие патологии.
- Брадикардия . Состояние, в рамках которого частота пульса падает ниже шестидесяти ударов за 60 секунд. Такое положение нередко возникает, когда человек находится в спокойном состоянии. Если оно сопровождается общим недомоганием, лучше обратиться к врачу, так как возможно в организме протекают патологические процессы.
- Пароксизмальные нарушения . Этот тип аритмии характеризуется учащенным сердечным биением, и орган становится активным настолько, что подсчитать количество сокращений не представляется возможным. Пульс за минуту может составлять до двух сотен ударов. Это может спровоцировать слабость, головную боль, обмороки, поэтому следует незамедлительно обратиться к медицинским специалистам для получения оперативной помощи.
- Экстрасистолия . Образуется без явных на то причин, включает преждевременные сокращения сердца. Приступ может появляться из-за вегетососудистой дистонии или в стрессовой ситуации.
- Мерцательная аритмия сердца . Самый часто встречаемый вид заболевания, при котором мышечная ткань не способна функционировать синхронно, работа предсердий сокращается. Они «мерцают». Желудочки функционируют асинхронно.
Если у человека возникают симптомы аритмии, не стоит откладывать визит к врачу, ведь в организме могут развиваться патологически необратимые процессы.
Какие последствия могут наступить без своевременного лечения
При аритмии самочувствие резко ухудшается. Пациент сталкивается с головокружениями, отдышкой, головными болями. Эти признаки могут внезапно появляться и так же быстро исчезать. Однако, это состояние говорит о серьезном сбое в работе сердечно-сосудистой системы. Если не начать терапию, могут возникнуть следующие последствия:
- Постоянное ощущение беспокойства.
- Обмороки, которые могут привести к травмам из-за падения.
- Кровяное голодание, негативно влияющее на все органы и системы.
- Сердечные заболевания, например, ишемическая болезнь.
- Инсульт и инфаркт.
- Остановка сердца, приводящая к смертельному исходу.
Постоянные неприятные ощущения в районе сердца могут указывать на присутствие начинающейся аритмии. Ее симптомы довольно выражены, и при их появлении рекомендовано пройти обследования. Посредством несложной диагностики кардиолог определит состояние органа и системы в целом, а также назначит результативную терапию.
Симптомы аритмии
Регулярные сбои в работе сердца негативно отражаются на здоровье органа в целом, поэтому первостепенное значение имеет ранняя диагностика. На сегодняшний день предусмотрено множество методик терапии, а конкретный способ лечения выбирается в зависимости от типа заболевания. Обратиться к врачу следует при следующих симптомах:
- человек испытывает слабость без видимых на это причин – состояние приходит неожиданно;
- учащенное сердцебиение в состоянии покоя;
- болезненные ощущения в грудной клетке, чувство сдавливания зоны;
- приступы одышки;
- частые головные боли и головокружения;
- периодически пациент падает в обморок.
Сталкиваясь с подобной симптоматикой люди зачастую даже не предполагают, что у них развивается мерцательная аритмия или другой ее тип. Признаки похожи на признаки других заболеваний. Так головные боли часто записывают в побочный эффект после стресса и ввиду чрезмерной активности, болезненные ощущения в груди списывают на активную физическую деятельность.
При появлении признаков рекомендуется посетить специалиста, например, терапевта, который, проанализировав ситуацию, даст направление к врачу узкой специализации.
Причины аритмии
Сбои в работе сердца происходят тогда, когда очаги возбуждения, которые провоцируют сокращения сердца, срабатывают нерегулярно. Они могут размещаться атипично, сталкиваться с препятствиями, которые не допускают их нормального взаимодействия с миокардом.
Причины аритмии условно делятся на кардиологические и функциональные . В первом случае провокаторами патологии является некорректная работа сердечно-сосудистой системы, проблемы в функционировании нервной, эндокринной системы. Во втором случае виновниками аритмии могут стать стрессовые ситуации, кофеин, проблемы со сном, черепно-мозговые травмы и многие другие факторы.
Нередко аритмию диагностируют у пациента, который ведет здоровый образ жизни, не имеет пагубных привычек, занимается спортом, в его рационе преобладают полезные продукты. Но среди причин аритмии есть и другие факторы:
- вегетососудистая дистония;
- заболевания синусового узла;
- ожирение любой степени – даже незначительная прибавка в весе может дестабилизировать сердечно-сосудистую систему;
- генетическая предрасположенность;
- гормональные сбои;
- употребление алкогольсодержащих напитков, курение, наркотические вещества;
- нелеченные патологии сердца;
- проблемы на стороне нервной системы;
- бессонница или другие проблемы со сном;
- рацион, в который входит жирная, слишком острая и соленая пища;
- пожилой возраст;
- применение медикаментов, дающих такие побочные эффекты;
- патологии крови.
Как не пропустить тревожные симптомы
Заболевание определяется симптомами, которые достаточно просто распознать. Старт приступа проявляется тревожностью, беспокойством, которые возникают даже в том случае, если человеку нечего опасаться. Далее начинается паника, головокружение, обморок. Больной неосознанно прикладывает ладонь к той стороне груди, где находится сердце, пытается считать пульс. Это указывает на начало приступа и требует вызова неотложной помощи. Лучше, если пациента госпитализируют, проведут важные исследования.

аритмия симптомы и причины
Как проводится диагностика
Диагностические мероприятия направлены на определение типа заболевания и выбора результативного лечения. Чтобы поставить корректный диагноз, кардиолог назначает комплексное обследование, в которое включает:
- осмотр и опрос пациента;
- электрокардиографию;
- ЭКГ при условии физической активности больного;
- суточный мониторинг ЭКГ – в рамках процедуры регистрируют сердечный ритм тогда, когда пациент живет обычной жизнью. Это дает возможность проанализировать изменение в поведении сердца при физической работе, психологической нагрузке, а также связать состояние с приемом медикаментозных средств;
- ультразвуковое исследование – позволяет оценить структуру и функциональность органа;
- ЧП ЭФИ – процедура, при который электрод интегрируется в пищевод – на участок, который находится рядом с сердцем. Стимуляция органа позволяет обнаружить скрытые очаги патологии.
- анализы мочи, крови;
- гормональные исследования.
После получения результатов врач сможет поставить диагноз и подобрать эффективное лечение.
Если причины возникновения патологического состояния ввиду вышеперечисленных исследований не установлены, врач назначает дополнительное обследование:
- ультразвуковое исследование почек;
- компьютерную томографию головного мозга;
- рентген;
- эхокардиографию.
К какому доктору обратиться
Лечение болезни требует профессионального подобранного лечения. Самостоятельная терапия в этом случае не рекомендована, так как с высокой вероятностью не принесет положительного результата и может усугубить ситуацию. Лечением этого заболевания занимаются кардиолог, аритмолог.
В некоторых случаях может потребоваться консультация хирурга, невролога и других узкопрофильных специалистов.
Как лечат аритмию
Лечение аритмии важно начать как можно раньше. Если этот недуг запущен, могут потребоваться дополнительные меры, направленные на устранение других заболеваний. Терапевтический комплекс назначается индивидуально для каждого пациента и может включать:
- Медикаментозное лечение – подбираются успокоительные препараты на натуральной основе.
- Препараты для нормализации кровяного давления.
- Бета-блокаторы, мембраностабилизаторы, блокаторы калиевого канала.
- Витаминный комплекс.
- Может быть показана лечебная физкультура, плавание и другая физическая нагрузка.
- Особое внимание уделяется рациону. Пациенту следует исключить жирные, острые, соленые продукты питания. Также из рациона нужно убрать напитки с кофеином. Запрещено курение, алкоголь. Показаны полезные ингредиенты, насыщенные калием.
- Питьевой режим, полный отказ от привычек, приводящих к негативным последствиям со здоровьем в целом.
Терапию выбирают персонально. Комплекс мер во многом зависит от разновидности патологии, общего состояния здоровья пациента.
Купирование приступа проводится в условиях стационара под контролем электрокардиограммы. Лечение мерцательной аритмии как правило начинается с медикаментозной терапии, но, если этого недостаточно, на орган воздействуют импульсами, что позволяет устранить пароксизмы.
Если аритмия связана с заболеванием другого органа, осуществляется лечение фоновой патологии. Во многих случаях это дает возможность убрать патологические проявления и стабилизировать состояние пациента.
В рамках комплексного лечения используются антиаритмические медикаменты. Если врач прогнозирует образование тромбов, пациенту назначают антиагреганты. Если консервативная терапия не приносит результата, актуальными становятся хирургические методики, например;
- Электрическая кардиоверсия ー дефибрилляция, которая синхронизирована с сердечным ритмом.
- Установка искусственного стимулятора – устройство, формирующее импульс и заменяющее работу синусового узла. Операция проводится малоинвазивным методом – рассечение грудной клетки не требуется, кардиостимулятор вводится через вену в бедре.
- Радиочастотную аблацию – хирургическое вмешательство, в рамках которого делают небольшие проколы. В них вводят катетер для прижигания зоны сердца, которая генерируют нежелательные импульсы.
- Хирургическое лечение патологий , которые стали причиной аритмии – проводится терапии ишемии, порока и пр.
Применять для нормализации состояния методы нетрадиционной медицины пациентам не рекомендуется. В крайнем случае их лучше совмещать с традиционным лечением, но прежде чем начать прием тех или иных средств, необходимо обязательно проконсультироваться с лечащим врачом.
Режимные мероприятия
Необходимо делать легкие физические упражнения (приседания, легкие пешие прогулки и плавание по утрам) для укрепления сердечной мышцы и лучшей ее работы. Необходимо разработать совместно с инструктором правильный комплекс упражнений для получения должного эффекта и стараться избегать чрезмерных физических нагрузок ( подъем тяжестей, скоростной бег, прыжки, силовые тренировки на все группы мышц)
Диетотерапия
Необходимо исключить из рациона питания маринованные, соленые, жирные и жареные блюда. Стоит употреблять как можно больше свежих овощей (капуста, картофель, свекла, петрушка) и фруктов (яблоки, бананы, курага, изюм), насыщенных витаминами и микроэлементами, которые необходимы для реализации различных метаболических процессов в организме.
Немаловажную роль в диетотерапии играет именно витаминная нагрузка и потребление продуктов, богатых определенными микроэлементами, в особенности калием (бананы,курага,зелень) и магнием (бобовые, семечки, орехи, авокадо).
Медикаментозная терапия
Препаратами выбора являются антиаритмические препараты, которые способны воздействовать на электрическую активность клеток миокарда, на процесс проведения электрического импульса от одного пучка к другому.
Выделяют 4 основные группы данных препаратов.
Антагонисты быстрых Na каналов:
- 1А – увеличивают время реполяризации («Хинидин»,»Прокаинамид»)
- 1В – укорачивают время реполяризации («Лидокаин»,«Мексилетин»)
- 1С – не влияют на время реполяризации («Пропафенон», «Этацизин», «Априндин»)
Бета-блокаторы — блокируют адренергические рецепторы миокарда:
- «Конкор»
- «Ацебутолол»
- «Надолол»
Антагонисты K каналов:
- «Амиодарон»
- «Нибентан»
- «Сематилид»
Антагонисты Ca каналов — препятствуют прохождению ионов кальция по одноименным каналам к мышечным волокнам,что снижает сократительную активность миокарда.
Выделяют 2 группы данных препаратов:
- Блокаторы недигидропиридинового ряда: «Нифедипин», «Амлодипин»
- Блокаторы дигидропиридинового ряда: «Верапамил», «Галлопамил»
Необходимо помнить! Дозировки препаратов и способ их введения зависит от морфофункциональных характеристик больного и тяжести его состояния
Профилактика нарушений ритма
- Лечение соматических заболеваний и регулярная диспансеризация по данным состояниям (ишемическая болезнь сердца, гипертоническая болезнь).
- Правильное сбалансированное питание (богатая витаминами и микроэлементами продукция).
- Легкие физические нагрузки (утренняя зарядка, пешие прогулки по свежему воздуху, плавание), занятие ЛФК по специально разработанной схеме.
- Правильный режим труда и отдыха.
- Категорический отказ от табакокурения, употребления спиртных напитков, кофе, крепкого чая.
- Контроль за массой тела (профилактика ожирения).
- Психоэмоциональный покой.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Дыхательная аритмия сердца
У многих людей в нормальном состоянии или при различных заболеваниях отмечается такой симптом, как сердечная аритмия. Это своего рода нарушение сердечного ритма, которое выражается в изменениях частоты сокращений, нарушениях проводимости электрического импульса, а также неправильности воспроизведения ритма.

Одной из разновидностей аритмии физиологического характера является дыхательная аритмия сердца, более известна под названием синусовая. Главное ее отличие, это то, что отмечается определенная связь функционирования дыхательных органов и сердечно-сосудистой системы. По сути, данное заболевание характерно для детей подросткового возраста.
В большинстве случаев, ни на какие недомогания пациенты не жалуются, но при глубоком дыхании данный тип аритмии становится более заметным. Это обусловлено тем, что в момент вдоха, сокращения сердечной мышцы учащаются, а при выдохе совсем наоборот.
У юношей это может происходить на протяжении всего дыхательного процесса, а вот у взрослых, в большей степени у пожилых людей, возникает только при совершении глубокого вдоха.
Распространенные причины
Несмотря на то, что синусовая аритмия свойственна только подросткам и среди взрослых встречается довольно редко, предрасполагающие этому факторы все же есть. Одной из причин может стать:
- нервозное состояние на протяжении длительного времени;
- стрессовая ситуация;
- перенесенное тяжелое заболевание;
- курение табачных изделий;
- прием определенных лекарственных препаратов.
Дыхательная аритмия, симптомы, понятие, конечно, неоднозначное. Все потому, что определенных клинических признаков данное состояние не имеет, потому, как человек просто не замечает каких-либо изменений в своем общем состоянии. Если оно наблюдается у молодежи, то это считается нормой, поэтому заболеванием это явление сложно назвать.
По сути, сама аритмия, которая связана с дыхательным процессом, считается не опасной, при ее обнаружении не нужно создавать никакой паники. Однако стоит отметить, что подобное состояние может быть свидетельством того, что в организме происходят другие болезненные процессы. Дыхательную аритмию сердечной мышцы не стоит сбрасывать со счетов, потому что иногда она, что-то значит. Вот несколько фатов, об интересном состоянии организма:
- она может сопутствовать определенному отклонению в работе сердца;
- в некоторых случаях свидетельствует о том, что состояние больного, который, например, перенес инфаркт или инфекционную атаку, улучшилось;
- имеет свойство исчезать при возникновении некоторых сердечных патологий, например, воспалительный процесс определенного слоя сердечной мышцы, порок врожденного происхождения, поражение соединительной ткани или проблемы с кровообращением.
Диагностика
Выше было сказано, что дыхательная аритмия не имеет ярко выраженных симптомов, однако ее вполне легко обнаружить с помощью электрокардиограммы, потому, что там это сразу видно.
Проявляется аритмичность тем, что интервалы, которые разделяют сердечные сокращения, имеют различную длину, то меньше, то больше, при этом интервал P-Q остается в норме.
Глядя на результаты электрокардиограммы, врач делает соответствующие выводы, потому что разница в продолжительности интервалов характерна только для аритмии в синусовом узле. Помимо ЭКГ, выявить отклонение можно методом аускультации и определением пульса.
Методы воздействия
Лечение дыхательной аритмии назначается в зависимости от результатов проведенных обследований. Медикаментозное воздействие необходимо только в том случае, если на фоне выявлено еще какое-то заболевание.
Назначать лекарственные препараты самостоятельно ни в коем случае нельзя, врачи утверждают, что это чревато серьезными последствиями.Сейчас приобретает популярность такой метод, как дыхательная гимнастика. Есть такая программа, как «гимнастика Стрельниковой», действие которой направлено на оптимизацию кровообращения, а также насыщение кровеносных сосудов верхних и нижних конечностей кислородом. Этот метод больше относится к профилактике, а ведь врачи не зря говорят, что заболевание намного легче предупредить, чем лечить.
Своеобразная тренировка сердечно-сосудистой системы, а также органов дыхания, учитывая современный образ жизни, является очень необходимой. Если раньше это происходило в процессе физического труда, то сейчас большинство профессий подразумевают сидение в одной позе длительное время, которая к тому же еще и напряженная. Однозначно дыхательная гимнастика очень важна , но для нее должны быть обеспечены определенные условия и дополнительное время.
Особенности дыхательной гимнастики по Стрельниковой

Если вы решительно настроены заняться своим здоровьем, то освоение методики необходимо начинать с изучения начальных трех упражнений. Итак, все начинается с разминки, а именно упражнения «Ладошки». Заключается в том, что делается по 4 коротких и шумных вдоха через нос, после чего делается пауза около 5-ти секунд, затем снова повторяется 4 вдоха.
Повторяется данное действие 24 раза. Кстати выдох осуществляется только через рот, более того нельзя допустить даже малейшей задержки воздуха или наоборот. Более точные рекомендации можно найти в Интернете.
Второе начальное упражнение называется «Погончики» и заключается в увеличении количества шумных вдохов до 8, которые совершаются без остановки. Затем опять же отдых в течение 5 секунд, повторять циклы 12 раз. В первый же день занятий нужно совершить еще одно упражнение «Насос», которое аналогично предыдущему.
На следующий день к вышеуказанным упражнениям добавляются новые и новые. Нужно быть предельно аккуратным в освоении метода гимнастики по Стрельниковой, потому что если «зарваться» она просто перестанет быть эффективной.
Способ жизни при дыхательной аритмии сердца
Как было указано выше, ни в каком лечении данное заболевание не нуждается, однако специалисты рекомендуют людям, которым свойственно данное состояние вести здоровый образ жизни, по возможности заниматься спортом.
Не менее важно также здоровое питание, куда входили бы правильные и полезные продукты, способствующие нормализации работы сердца. Рацион должен быть разнообразным, хорошо сбалансированным, желательно преобладание морепродуктов, сырых овощей и фруктов, молочной продукции, зелени и т.д.
Идеальные условия для нормальной работы сердца, это отсутствие стрессов и спокойные занятия, например, хобби, лесные прогулки, йога. Запомните, если больной дыхательной аритмией будет вести здоровый образ жизни и не иметь вредных привычек, то никакого дискомфорта не ощутит.
Дыхательная аритмия
Во время осмотров детям и подросткам нередко ставят такой диагноз, как дыхательная аритмия.сердца. Что это такое и следует ли волноваться родителям, у детей которых выявили подобное состояние, будет рассмотрено детально.
Все нарушения сердечного ритма, обозначаемые по-медицински как аритмии, можно условно разделить на потенциально неблагоприятные и те, которые в обычных условиях не способны вызвать существенных осложнений. Вторая группа заболеваний зачастую связана с неорганической патологией сердца, поскольку этот орган хотя и является жизненно важным, но он тесно связан с другими системами организма. Поэтому любые изменения, в нем проходящие, в той или иной мере отражаются на сердечной деятельности.
У взрослых и детей ЧСС отличается: для первых – это 60-90 раз в минуту, для вторых норма – 100-120 раз в минуту в зависимости от возраста.
В первую очередь на сердечный ритм влияет блуждающий нерв. Его активность проявляется в замедлении ЧСС. Функционирование самого нерва немало зависит от процесса дыхания, поэтому каждый мог для себя отметить, что глубокий вдох позволял успокоить часто бьющееся сердце. Также известна фраза, которая говорится всем перевозбужденным – “дыши глубже”. Поэтому во врачебной практике принято выделять такую форму нарушения ритма, как дыхательная аритмия, опасно ли это состояние можно будет узнать, рассмотрев тему подробно.
Описание дыхательной аритмии
Механизм возникновения дыхательной аритмии не связан с органическими нарушениями сердечной мышцы. При этом состоянии не развиваются гемодинамические расстройства, влияющие на общее состояние человека и вызывающие такие осложнения, как кардиогенный шок, отеки, одышка. Также сердечный ритм во время дыхательной аритмии остается нормальный, синусовый. Единственное, на ЭКГ удлиняются интервалы R-R, которые связаны с фазой выдоха. Поэтому дыхательную аритмию нельзя считать нарушением ритма по своей сути.
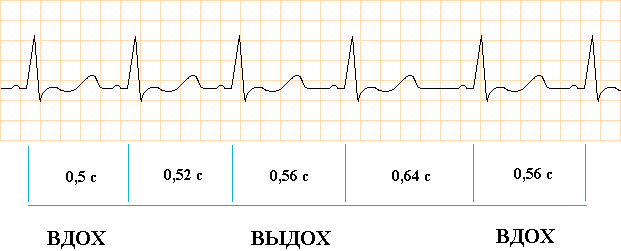
Дыхательная аритмия часто обозначается как синусовая, поскольку главный электрический импульс исходит из синусового узла. Может наблюдаться в постоянной форме или же регистрироваться только во время некоторых циклов ЭКГ.
Симптомы и причины дыхательной аритмии
В основном проявляется учащенным сердцебиением, особенно в момент глубокого вдоха, и его замедлением в процессе выдоха. Наличие других симптомов может указывать на развитие патологии других органов и систем организма. Например, часто вместе с дыхательной аритмией диагностируется вегетососудистая дистония, поэтому наряду с повышенным ЧСС будут предъявляться жалобы на повышенную потливость, липкий пот, частое похолодание конечностей.
Во многих случаях дыхательная аритмия протекает бессимптомно, поэтому многие родители даже не догадываются, что их чада испытывают сердцебиение или другой дискомфорт в области сердца.
Дыхательная аритмия чаще развивается у детей (новорожденных и в грудном возрасте), нежели у взрослых. Это связано с особенностями детского организма, а в 6-7 лет – с интенсивным ростом, когда наблюдается быстрое развитие сердца и всех других органов. В подростковом возрасте осуществляется усиленный рост скелетно-мышечного аппарата, поэтому во время профилактических осмотров нередко определяется учащенное ЧСС, связанное с периодами дыхания. Ребенок может предъявлять жалобы на быструю утомляемость, слабость, периодическое ощущение нехватки воздуха.
Во время беременности изменяется гормональный фон, функционирование нервной и сердечно-сосудистой системы. Подобные факторы в сочетании с увеличением нагрузки на сердце в некоторых случаях приводят к развитию дыхательной аритмии. Тогда женщина может ощущать трудности при вдыхании, которые через время самостоятельное проходят.
Так когда и чем может быть опасна дыхательная аритмия? Беспокоиться нужно в тех случаях, когда ребенок, беременная или молодой человек предъявляют жалобы на сердцебиение, вызывающие сильный дискомфорт или даже боль в районе сердца. Особенное внимание требуется при наличии нарушений со стороны работы сердца, которые определяются ЭКГ и другими методами диагностики.
Диагностика дыхательной аритмии
При предъявлении жалоб, проводится осмотр больного, во время которого можно увидеть бледность, синюшность возле носогубного треугольника. Дальше во время прослушивания сердца нередко слышны более слабые тона на фоне ритмичной синусовой сердечной деятельности.
Для уточнения диагноза лучший метод – электрокардиография. Ее начинают назначать с одного месяца и здоровым детям рекомендуется проводить исследование примерно раз в год.
Когда могут потребоваться дополнительные методы диагностики?
В случае сочетания дыхательной аритмии с шумами в сердце, цианозом вокруг носа и губ, болями в сердечной области, назначается УЗИ сердца и холтеровское мониторирование, или суточное ЭКГ. На УЗИ хорошо видны пороки сердца, определяются другие структурные аномалии, поэтому этот метод входит в перечень диспансерного обследования, назначаемого с одного месяца.
Взрослому населению во время проф. осмотров обязательно назначается ЭКГ-контроль. Частота исследования, как правило, – раз в год. Если кроме аритмии предъявляются жалобы, также назначается УЗИ сердца.
Лечение и прогноз при дыхательной аритмии
Основной принцип восстановления нормальной частоты сердечных сокращений – нормализация повседневной жизни. Для родителей в первую очередь следует понимать, что ребенок может посещать десятки кружков и в каждом занятии иметь те или иные успехи, но если на фоне интенсивного внешкольного развития будет наблюдаться аритмия, значит следует сбавить темпы и правильно настроить режим труда и отдыха.
Определенную нагрузку на сердце дает поваренная соль, поэтому количество ее употребления следует ограничивать до 1,5 г в сутки. Также регуляция водно-питьевого режима (в среднем 1,5-2 л в сутки, в зависимости от возраста) поможет не заставлять работать сердце в интенсивном режиме. Подобные рекомендации особенно важно учитывать беременным женщинам, даже в случае отсутствия каких-либо заболеваний сердечно-сосудистой системы.
Маленькие дети, особенно недоношенные и груднички, могут иметь перевозбужденную нервную систему. В таких случаях, чтобы не усугублять течение аритмии, следует либо кормящей маме принимать успокаивающие препараты растительного происхождения, либо малышу давать детские успокаивающие чаи.
Если дыхательная аритмия не вызывает проблем со здоровьем, тогда специфического лечения не требуется.
Данное состояние имеет благоприятный прогноз. При наличии одной только дыхательной аритмии, без органических нарушений, осложнения не возникают. При диагностировании нарушения ритма у беременной, родоразрешение может проводиться естественным путем. Исключение может составлять наличие патологии со стороны других органов и систем, требующей проведение кесарево сечение.
Препараты
Уже обозначалось, что дыхательная аритмия в 90% случаев не нуждается в специфическом лечении. Все же в некоторых случаях пациенту, особенно детского возраста может быть показано укрепление сердечной мышцы, Для этого назначаются:
- витаминные препараты;
- общеукрепляющие средства;
- иммуностимулирующие рецепты.
В данном случае могут использоваться как продукция фармакологической промышленности, так и народные методы восстановления сердечной деятельности.
Профилактика дыхательной аритмии
Специфической профилактики, впрочем как и лечения, не существует. Поэтому рекомендуется проводить общеукрепляющие мероприятия. С медицинской точки зрения к ним можно отнести:
- выполнение посильных физических упражнений;
- ведение здорового образа жизни;
- сведение к минимуму стрессовых ситуаций.
Видео Аритмия. Что это? Что делать? Советы родителям


