Лечение бактериальных поражений кожи у детей
Гнойничковые заболевания кожи наблюдаются довольно часто. Они превалируют в структуре дерматологической заболеваемости (особенно в детской практике) и составляют до 30–40% хирургической патологии.
В норме кожу колонизируют грамположительные бактерии (протеонобактерии, коринеформные бактерии, эпидермальные стафилококки, микрококки, стрептококки, Dermobacter hominis) и дрожжеподобные грибы рода Malassezia. Реже встречается транзиторная микрофлора (S. aureus, Str. pyogenes и др.), при снижении иммунитета на коже возрастает количество грамотрицательных бактерий (Klebsiella, Proteus, Escherichia и др.).
Причиной гнойничковых заболеваний кожи становятся такие микроорганизмы, как стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, синегнойная палочка и ряд других.
Пиококки весьма распространены в окружающей нас среде: воздухе, пыли помещений, на одежде и т.д., но далеко не во всех случаях инфекционные агенты способны вызвать заболевание. Естественная защита организма включает ряд особенностей.
- Неповрежденный роговой слой кожи непроницаем для микроорганизмов. Роговой слой состоит из плотно прилегающих друг к другу роговых пластинок, обладающих отрицательным электрическим зарядом, что отталкивает бактерии с одноименным зарядом и обеспечивает механическое препятствие для внедрения пиококков.
- Жизненный цикл клеток эпидермиса предусматривает постоянное отшелушивание роговых чешуек, с которыми с поверхности кожи удаляется большое количество микроорганизмов (цикл полного обновления клеток эпидермиса составляет 28 суток).
- Кислая среда на поверхности кожи (рН 3,5–6,7), обусловленная кератином и в меньшей степени кожным салом и потом, является неблагоприятным фоном для размножения микроорганизмов.
- Свободные жирные кислоты, входящие в состав кожного сала и эпидермального липидного барьера, обладают бактерицидным эффектом. Наиболее выраженное бактерицидное действие оказывают ненасыщенные жирные кислоты (линолевая, линоленовая, олеиновая), при этом наибольшая чувствительность к действию указанных ненасыщенных жирных кислот отмечена у стрептококков, несколько меньшая – у золотистых стафилококков.
- Антагонистические и антибиотические свойства нормальной микрофлоры кожи оказывают тормозящее действие на развитие патогенных микроорганизмов, установлено, что микрофлора здоровой кожи состоит на 50% из сапрофитов, на 42% – из условно патогенных микроорганизмов и на 8% – из патогенных.
- Клетки Лангерганса в эпидермисе, базофилы, тканевые макрофаги, Т-лимфоциты в дерме обладают иммунологическими защитными механизмами.
Факторы, способствующие возникновению пиодермий
К экзогенным факторам относятся:
- загрязнение и массивность инфицирования патогенными микроорганизмами при нарушении санитарно-гигиенического режима;
- нарушение целостности рогового слоя эпидермиса, вызванное физической травмой (ожог, отморожение, воздействие радиации и т.д.);
- длительное и нерациональное использование антибактериальных средств (наружное применение и пероральный прием);
- прием глюкокортикоидов, цитостатических, иммуносупрессивных препаратов.
К эндогенным факторам, снижающим сопротивляемость организма, относятся:
- хронические заболевания внутренних органов (эндокринопатии: сахарный диабет, синдром Иценко-Кушинга и др; болезни пищеварительного тракта, печени, хронические интоксикации, заболевания сосудов, приводящие к нарушению микроциркуляции);
- первичная и вторичная недостаточность иммунокомпетентной системы;
- очаги хронических гнойных инфекций;
- заболевания, связанные с изменением количества и химического состава кожного сала;
- возрастные особенности.
Патогенез пиодермий
В патогенезе стафилодермий важную роль играет лейкотоксин, повреждающий стенки сосудов, через которые к очагу инфекции проникают сегментоядерные нейтрофильные гранулоциты, а в дальнейшем – лимфоидные клетки, гистиоциты, что создает массивный лейкоцитарный инфильтрат. Продвижение нейтрофильных гранулоцитов и других клеток к очагу инфекции обусловлено положительным хемотаксическим действием стафилококкового лейкоцидина. Нейтрофильные гранулоциты инфильтрата останавливают распространение инфекции не механическим путем, а создают чрезвычайно активный биологический барьер, уничтожая стафилококки с помощью фагоцитоза и с участием соответствующих антител.
Ограничивает распространение инфекции также ранняя (через 1–2 часа после инфицирования) блокада лимфатических сосудов, обусловленная их закупоркой плазмой, свернувшейся под влиянием коагулазы.
В отличие от стафилодермий, в очаге стрептококковой инфекции не образуется лейкоцитарная инфильтрация. В результате действия стрептокиназы, дезоксирибонуклеазы, гиалуронидазы и других ферментов резко повышается проницаемость стенок сосудов, что способствует выходу в окружающие ткани большого количества плазмы крови, которая разжижается под действием стрептокиназы. Это ведет к развитию резкого отека и образованию пузырей, наполненных серозным экссудатом.
Таким образом, для стафилодермии характерен инфильтративно-некротический, нагноительный, а для стрептодермии – экссудативносерозный тип воспалительной реакции.
Реакция макроорганизма при различных формах пиодермий различна. При острых локализованных и распространенных пиодермиях показатели неспецифической резистентности (фагоцитарная активность лимфоцитов, уровень комплемента и лизоцима, бактерицидность кожи), как правило, остаются в пределах нормы или даже повышены. У большинства больных хроническими пиодермиями отмечается выраженное снижение функциональной активности нейтрофильных лимфоцитов и моноцитов, которое проявляется замедлением хемотаксиса, нарушением бактерицидной скорости этих клеток. Электронно-микроскопические исследования очагов поражений кожи при хронических пиодермиях выявляют незавершенный фагоцитоз, утолщение микрокапсулы стафилококков, появление L-форм.
Классификация пиодермий
Пиодермии разделяют на стафилококковые (стафилодермии), стрептококковые (стрептодермии) и атипичные.
Пиодермии могут быть первичными, возникшими на неизмененной коже, и вторичными, осложняющими течение различных дерматозов (атопического дерматита, хронической экземы, болезни Дарье, чесотки и др.). Также пиодермии подразделяют на поверхностные и глубокие формы, в зависимости от того, формируются ли после болезни рубцы.
К стафилококковым пиодермиям традиционно относят остиофолликулит, фолликулит и перифолликулит, сикоз, фурункул, гидроаденит, карбункул, а также стафилодермии детского возраста (везикулопустулез, стафилококковая пузырчатка новорожденных, множественные абсцессы Фингера, синдром стафилококковой обожженной кожи).
Принципы терапии пиодермий
Диагностика не представляет трудностей, и диагноз устанавливается на основании клинической картины. При остро возникших поверхностных формах обычно не требуется микробиологическое исследование, но при часто рецидивирующих формах, при хронических пиодермиях такое исследование провести необходимо, также следует определить чувствительность микрофлоры к назначенным ранее препаратам.
При распространенных поверхностных и глубоких формах пиодермии требуется системная антибактериальная терапия. Это могут быть следующие препараты: – бензилпенициллин внутримышечно, 300 000 ЕД 4 раза в сутки, 7–14 суток;
- доксициклин внутрь, 100–200 мг/сут, 7–14 суток;
- левофлоксацин внутрь, 250–500 мг 1–2 раза в сутки;
- ломефлоксацин внутрь, 400 мг 1 раз в сутки;
- линкомицин внутрь, 500 мг 3–4 раза в сутки, 7–14 суток;
- оксациллин внутрь, 250 мг 4 раза в сутки, 7–14 суток;
- олеандомицин внутрь, 250 мг 4 раза в сутки, 7–14 суток;
- офлоксацин внутрь, 400 мг 2 раза в сутки, 7–14 суток;
- рокситромицин внутрь, 150 мг 2 раза в сутки;
- спарфлоксацин внутрь, 200 мг 1 раз в сутки;
- спирамицин внутрь, 1000 мг 2 раза в сутки;
- ципрофлоксацин внутрь, 500 мг 2 раза в сутки, 7–14 суток;
- эритромицин внутрь, 250 мг 4 раза в сутки, 7–14 суток.
При возникновении абсцессов, фурункулов, карбункулов, гидраденитов показано их хирургическое вскрытие.
В качестве препаратов для местной терапии поверхностных форм возможно применение следующих антисептиков:
- спиртовые растворы борной кислоты/резорцинола на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- бриллиантовый зеленый, 1%-ный спиртовой раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- калия перманганат, 0,1–0,5%-ный раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- метиленовый синий, 1%-ный спиртовой раствор на очаги поражения и окружающую кожу 2–3 раза в сутки, 3–5 суток;
- пасты, кремы, мази, содержащие антибиотики (линкомицин, гентамицин, фузидовую кислоту и т.д.).
При глубоких, а также при хронических, рецидивирующих формах в отсутствие эффекта от лечения назначают:
- преднизолон внутрь, 20–40 мг/сут (2/3 дозы утром и 1/3 – днем) до достижения клинического эффекта;
- анатоксин стафилококковый очищенный подкожно: начинают с 0,1 мл, каждый раз дозу увеличивают на 0,1 мл, до 0,3 мл 3 раза в неделю;
- иммуномодулирующие препараты в зависимости от иммунного статуса пациента.
При местной терапии глубоких или хронических, рецидивирующих формах сочетают промывание язв калия перманганатом (0,1–0,5%-ный раствор) с наложением на очаги поражения мазей с антибиотиками:
- линкомицин, 2%-ный, 1–2 раза в сутки, 7–14 суток (до 4 недель);
- тетрациклин, 3%-ный, 1–2 раза в сутки, 7–14 суток (до 4 недель);
- эритромицин, 1–2%-ный, на очаги поражения 1–2 раза в сутки, 7–14 суток (до 4 недель);
- хлорамфеникол, эмульсия 1%-ная, 5%-ная или 10%-ная, 1–2раза в сутки, 7–14 суток (до 4 недель);
- крем или мазь с фузидовой кислотой 1–2 раза в сутки 7–14 суток (до 4 недель).
Большинство пациентов с пиодермиями — дети с отягощенным аллергологическим анамнезом, и очень часто назначение антибиотиков вызывает развитие аллергий. Поэтому необходимо применение комбинированных препаратов, содержащих топические глюкокортикоиды и антибиотик.
Фузидовая кислота в лечении пиодермий
В качестве препаратов для местного лечения пиодермий авторами этой статьи были выбраны лекарства, основным компонентом которых является фузидовая кислота.
Фузидовая кислота высокоактивна в отношении грамположительных бактерий (Staphylococcus spp., Streptococcus spp., Corynebacterium minutissimum и т.д.). Ее действие связано с подавлением синтеза белка в бактериальной клетке за счет ингибирования фактора, необходимого для транслокации белковых субъединиц и элонгации пептидной цепи. Итогом становится гибель бактерии. При наружном использовании в виде крема или мази фузидовая кислота легко проникает через здоровые и поврежденные кожные покровы, при этом системная адсорбция препарата очень низкая. Фузидовая кислота может накапливаться в гное, что делает актуальным ее применение при гнойничковых инфекциях.
Кроме фармацевтических форм в виде крема и мази, содержащих фузидовую кислоту, имеются препараты в виде раствора, а также комбинированные средства, содержащие высокоэффективные глюкокортикоиды и фузидовую кислоту (Фуцидин), что особенно актуально при развитии пиодермий на фоне атопического дерматита или в случаях вторичной инфекции при дерматозах.
Проведенное за рубежом исследование 1119 пациентов показало, что, в отличие от неомицина и других антибиотиков, фузидовая кислота практически не вызывает аллергий и может применяться при бактериальных осложнениях контактных и аллегических дерматитов, атопическом дерматите (Stuttgen G., Bauer E., Cassels-Brown G.).
Исследование, проведенное бельгийскими учеными, показало, что тип резистентности бактерий к фузидовой кислоте резко отличается от устойчивости к другим антибактериальным препаратам (Cassels-Brown G.). Фузидовая кислота снижает резистентность микроорганизмов к антибиотикам и при сочетанном назначении антибиотика (в частности, неомицина) и фузидовой кислоты повышается чувствительность микрофлоры к неомицину, что значительно увеличивает эффективность терапии.
Препарат наносится на пораженные участки кожи 2–3 раза в сутки в течение 7 суток, при хроническом процессе или рецидивирующем течении пиодермий необходимо удлинять курс терапии.
Крем и мазь Фуцидин не имеют возрастных противопоказаний, что актуально для детской практики.
Авторы этой статьи применяли крем Фуцидин у 86 пациентов в возрасте от 1 года до 18 лет с диагнозами «импетиго», «фолликулит» и «вульгарные акне».
Курс местной терапии проводился в течение 7–10 суток, препарат наносился на пораженные участки дважды в день. На 3–4-е сутки от начала терапии у 80% пациентов не было отмечено новых высыпаний.
У всех пациентов переносимость была хорошей, полностью патологический процесс разрешался к 7–14-м суткам.
Эффективность терапии 2%-ным кремом Фуцидин гнойничковых процессов на коже была оценена как высокая. Можно с уверенностью рекомендовать данный препарат для практической дерматологии, в том числе в педиатрии.
Список литературы находится в редакции.
Сведения об авторах:
Ирина Марковна Корсунская – профессор, заведующая лабораторией физико-химических и генетических основ дерматологии ЦТП ФХФ РАН, д-р мед. наук
Ольга Борисовна Тамразова – врач-дерматолог, Тушинская ДГБ №7, канд. мед. наук
Ирина Леонидовна Соркина – врач-дерматолог, ГКБ №14 им. В.Г. Короленко
Зульфия Анатольевна Невозинская – врач-дерматолог, КВД № 16, канд. мед. наук
Лечение стрептодермии с помощью проверенных мазей
Холодное время – это период для развития огромного количества заболеваний. Кожа тоже не остается в стороне. Она первая сообщает нам о проблемах со здоровьем. Но что делать, если проблемы именно с ней? Как определить болезнь и бороться с ней? У этих вопросов только один ответ – нужно незамедлительно обратиться к специалисту, который проведет необходимые исследования и назначит верное лечение. В этой статье мы вам расскажем о бактериальных заболеваниях кожи (стрептодермии), откуда они берутся, кто ими руководит и что будет, если вовремя не обратиться к врачу и оставить всё на целебные травы и самолечение.
Стрептококки
Для начала давайте разберемся в этиологии болезни. Итак, стрептодермия относится к группе бактериальных инфекций кожи – пиодермии. Её возбудители – это стрептококки.
Стрептококки – это шаровидные грамположительные анаэробные бактерии, расположенные цепочкой, не образующие споры. Проще говоря, это те самые бактерии, которые вызывают у нас стрептодермии. Они опасны тем, что приводят к гнойничковым заболеваниям, которые в свою очередь приводят к общей интоксикации организма, поражению лимфатических сосудов или узлов, усилению распространения различных инфекций в коже.
Обитают стрептококки во внешней среде, они есть везде. Однако для возникновения инфекционного процесса нужно совпадение ряда факторов:
- непосредственно сами возбудители;
- макроорганизм – ребенок или взрослый человек, у которого протекают экзогенные (наружные – микротравматизация: порезы, уколы, ожоги и т.д.) или эндогенные (внутренние) патологические процессы;
- внешняя среда (нарушенный температурный и санитарно-гигиенический режим – загрязнение).
Стрептококк очень живучая бактерия и избавиться от него очень сложно.
Помимо стрептодермии он является возбудителем многих других заболеваний: начиная с простых опрелостей, заканчивая рожистым заболеванием и импетиго.
Как начинается стрептодермия?
Стрептодермия развивается на гладкой коже вокруг естественных отверстий – полости рта, носа. Чаще всего она начинается с фликтены – это поверхностно расположенный пузырек с дряблой покрышкой и серозно-гнойным содержимым; гиперемированной (отечной красной) кожи. Фликтена быстро вскрывается, ее содержимое ссыхается с образованием медово-желтых слоистых корочек.
Заболевание передается контактным путем, через предметы обихода. Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Однако заразиться можно, только если совпадут все три фактора: микроорганизм (стрептококк), макроорганизм (человек), внешняя среда. Также, легко заразиться, если ваша иммунная система ослаблена – не может справиться с инфекцией. Поэтому при первых же симптомах следует обратиться к квалифицированному специалисту, чтобы получить своевременное лечение.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
Симптомы стрептодермии: как распознать болезнь?
Формы стрептодермии у взрослых
Стрептококковое импетиго
Самая частая форма стрептодермии. Симптомы: появляется фликтена, ее окружает гиперемия (венчик), имеет наклонность к периферическому росту. Содержимое фликтены быстро ссыхается в корочку соломенно-желтого цвета, при снятии которой образуется влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие, сгрупированные фликтены. Процесс заканчивается через 1-2 дня.
Наиболее часта локализация: щеки, нижняя челюсть, вокруг рта, реже на коже туловища.
Буллезное импетиго
Характеризуется пустулами-пузырями, располагающимися на участках кожи с выраженным роговым слоем или в более глубоких слоях эпидермиса. Покрышка пузыря чаще напряженная, содержимое серозно-гнойное, иногда с кровяным содержимым.
Распространяется на нижние конечности, сопровождается нарушением общего состояния, подъемом температуры тела, возможны септические осложнения.
Лечение составляет антибиотикотерапия. Наружно используют 1% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, жидкость Кастеллани, метиленовый синий) 2-3 раза в день.

Стрептококковая заеда или щелевидное импетиго
Стрептодермия углов рта. Часто развивается при наличии привычки облизывать губы (сухие губы при атопическом дерматите, актиническом хеилите, хронической экземе), а также у пациентов с затрудненным носовым дыханием (хронический тонзиллит) – во время сна с открытым ртом происходит чрезмерное увлажнение углов рта, что способствует развитию воспаления. Фликтена локализуется в углах рта, быстро вскрывается и представляет собой эрозию, окруженную венчиком отслоившегося эпидермиса. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая медово-желтыми корками.
Лечат стретококковую заеду наружными средствами – антибактериальными мазями (левомеколь, фузиловая кислота, эритромициновая мазь, мупироцин), а также с помощью водных растворов анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий и т.д.).
Стрептококковая опрелость
По-другому называется интертригинозная стрептодермия. Возникает на соприкасающихся поверхностях кожных складок: пахово-бедренных и межъягодичной, за ушными раковинами, в подмышечных впадинах и др. Заболевание возникает преимущественно у людей, страдающих ожирением, гипергидрозом, атопическим дерматитом, сахарным диабетом.
Появляясь в большом количестве, фликтены сливаются, быстро вскрываются, образуя сплошные эрозированные мокнущие поверхности ярко-розового цвета, с фестончатыми границами и бордюром отслаивающегося эпидермиса от периферии.
Рядом с основными очагами поражения видны отсевы в виде отдельно расположенных пустулезных элементов, находящихся на различных стадиях развития. В глубине складок нередко имеются болезненные трещины. Течение длительное и сопровождается выраженными субъективными нарушениями.
Лечение заключается в обработке пустулезных элементов растворами анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий), раствором мирамистина, антибактериальными мазями (бацитрацин + неомицин, мупироцин, 2% линкомициновая и т.д.). Для профилактики 3-4 раза в день складки обрабатывают присыпками (с клотримазолом).
Турниоль (поверхностный панариций)
Это воспаление околоногтевых пластинок. Часто развивается при наличии заусенцев, синхофегии. Воспаление подковообразно окружает ногтевую пластинку, сопровождается выраженной болезненностью. При хроническом течении кожа валика ногтя синюшно-красного цвета, инфильтрована, по периферии расположена бахрома отслаивающегося эпидермиса, из-под валика ногтя периодически выделяется капля гноя. Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Лечение назначается наружное – обработка пустул анилиновыми красителями, 5% раствором перманганата калия. Накладываются салфетки с линиментом Вишневского, 10-12% ихтамомоловой мазью, применяют антибактериальные мази.
При распространении воспаления могут развиваться глубокие формы панариция: назначают антибиотикотерапию, рекомендуется консультация у хирурга.
Эктима вульгарная
Глубокая дермальная пустула, возникающая чаще в области голеней, обычно у лиц со сниженной сопротивляемостью организма (истощение, хронические соматические заболевания, авитаминоз, алкоголизм), иммунодефицитом, при несоблюдении санитарно-гигиенических норм, на фоне хронических зудящих дерматозов.

Различают пустулезную и язвенную стадии. Процесс начинается с появления островоспалительного болезненного узелка в толще кожи, на поверхности которого возникает пустула с мутноватым серозно-гнойным, а затем гнойным содержимым. Пустула распространяется вглубь и по периферии вследствие расплавления инфильтрата, который ссыхается в серовато-бурую корку. При тяжелом течении процесса зона воспаления вокруг корки расширяется и формируется слоистая корка – рупия. При отторжении корки обнажается глубокая язва, дно которой покрыто гнойным налетом. Края язвы мягкие, воспаленные, возвышаются окружающей кожей.
При благоприятном течении под коркой появляются грануляции и наступает рубцевание. Длительность течения – около одного месяца. На месте высыпаний остается втянутый рубец.
Лечение. Назначаются антибиотики широкого спектра действия: бензилпенициллин, доксициклин, линкомицин, амоксциллин + клавулановая кислота, цефалозин, цефруксоксим и т.д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
Мази от стрептодермии

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
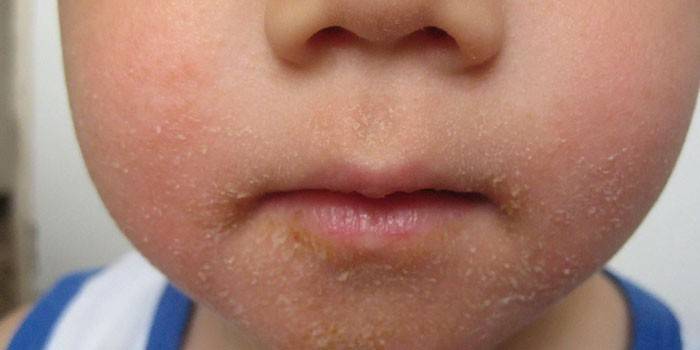
Стрептодермия – это заболевание кожи, которое вызвано стрептококками группы А и продуктами их жизнедеятельности. Инфекция проявляется не только на коже: в результате могут пострадать внутренние органы и иммунитет, поэтому заболевание важно не запускать: кроме эстетического дефекта и неприятных ощущений, оно может быть чревато более серьезными осложнениями. Стрептодермию лечат как препаратами широкого спектра действия, так и предназначенными для местного применения. Каковы же показания к применению мазей от стрептодермии? Заболевание дает о себе знать через неделю или даже десять дней с момента заражения. Сначала появляются розоватые круглые пятнышки на коже, а затем они превращаются в гнойнички, а кожа в этом месте шелушится, чешется и становится очень сухой. Как только вы заметили первые признаки, необходимо обратиться к дерматологу для того, чтобы правильно подобрать мазь. Препарат усилит иммунный ответ организма и остановит распространение очагов поражения.

[1], [2]
Выбираем мазь
Названий мазей от стрептодермии, которые могут быстро и эффективно справиться с болезнью, очень много. Какой именно лечиться, должен определить дерматолог, с учетом степени тяжести заболевания, общего состояния организма и прочих факторов.

[3]
Антисептические мази

[4], [5], [6], [7]
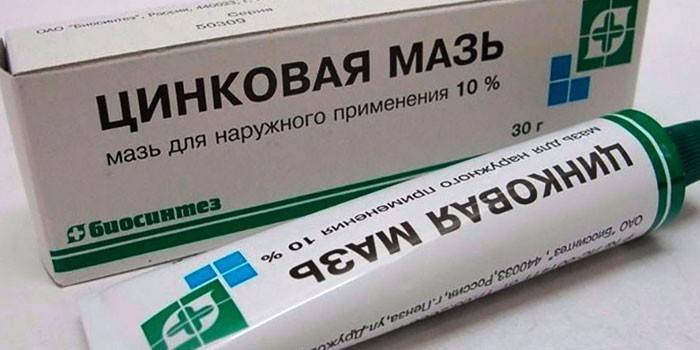
Цинковая мазь
Мазь эффективно борется со стрептококками, которые чувствительны к цинку. Средство смягчает и увлажняет кожу, а жирная основа обеспечивает продолжительное действие мази. Наносить ее следует тонким слоем на очаги поражения до 6 раз в течение суток. Эффект будет сильнее, если использовать цинковую мазь с левомицетином.

Цинковая мазь не оказывает общего воздействия на организм, поэтому подходит практически всем: повышенная индивидуальная восприимчивость к препарату встречается нечасто.
Салициловая мазь
Препарат эффективно снимает воспаления, оказывает дезинфицирующее действие на очаги поражения. Мазь наносят 2-3 раза в сутки. Длительность лечения зависит от времени заживления кожи. Салициловая мазь используется до полной регенерации эпидермиса, что может занять от нескольких дней до трех недель.
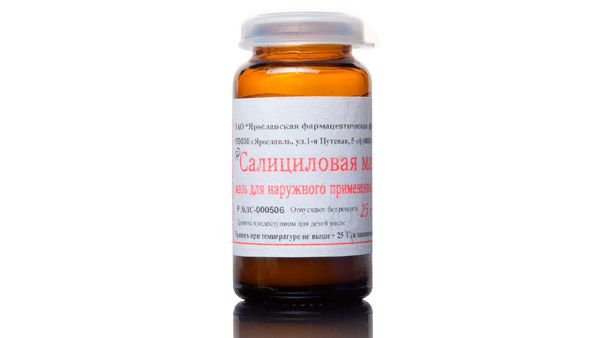
Максимальный срок регулярного использования мази – 28 дней. Для однократного применения допустимое количество мази не должно превышать два грамма, поскольку салициловая кислота попадает в кровь и может вызвать сильную аллергию.
Салицилово-цинковая мазь
Мазь быстро справляется с покраснениями, устраняет воспаления и благоприятствует регенерации кожи. Салицилово-цинковая паста наносится 1-2 раза в день на пораженную кожу, которую предварительно необходимо очистить и обработать антисептиком, к примеру, перекисью водорода. Средство нельзя использовать для открытых ранок, а также на участках, где кожа постоянно мокнет (в паху, под мышками).

Особенности фармакокинетики мази позволяют действующим веществам преодолевать плацентарный барьер, потому использование мази от стрептодермии во время беременности противопоказано. Мазь также с осторожностью используют для лечения стрептодермии у детей: предварительно необходимо проконсультироваться с педиатром.
Стрептоцидовая мазь
Препарат имеет выраженное противомикробное действие и подавляет развитие инфекций, вызванных стрептококками. Мазь наносят тонким слоем на очаг поражения. Кратность и длительность использования зависит от тяжести поражения и достигнутого эффекта. При лечении данной мазью рекомендуется пить много жидкости.
Мазь угнетает рост и развитие микроорганизмов путем воздействия на их внутриклеточный обмен. Мазь нельзя использовать во время беременности и в период лактации. Она также противопоказана детям и больным с нарушением работы почек. Некоторая опасность продолжительного применения мази заключается в том, что некоторые бактерии могут приобрести резистентность к действующим веществам препарата.
Норсульфазоловая мазь
Это сульфаниламидный препарат, обладающий химиотерапевтической активностью. Действие мази направлено на нарушение факторов роста микроорганизмов. Эту мазь реже используют при лечении стрептодермии, поскольку большая часть клинически значимых бактерий приобрели устойчивость к ее действующим веществам. При применении мази необходимо брать в расчет то, что некоторые препараты, например, новокаин, могут нейтрализовать действие препарата. Норсульфазоловую мазь не используют при болезнях почек, крови, дисфункции щитовидной железы. Она противопоказана в период беременности и кормления, а также детям до 12 лет.
Серная мазь
Препарат при нанесении на кожу соединяется с определенными органическими веществами. Продукты реакции имеют противомикробное и противопаразитарное действие, ликвидируя микроорганизмы, которые спровоцировали заболевание. Мазь содержит серу, способствует смягчению и регенерации кожи, заживляет небольшие ранки и царапины.

Мазь устраняет омертвевшие клетки кожи, активизирует кровообращение и обмен в клетках кожи за счет того, что сера размягчает верхний слой эпидермиса. В лечении стрептодермии используют более концентированную, 6% серную мазь. Лечение длится до 7 дней. Препарат наносят с вечера на предварительно очищенную пораженную кожу, тщательно втирают в течение 10 минут и не смывают в течение суток.
Мазь Вишневского и стрептодермия
Наверное, найдется немного людей, не знающих об этом средстве. Мазь Вишневского все еще остается «на вооружении» медиков против различных инфекций. Мазь очень быстро заживляет мягкие ткани при воспалениях.

Она безопасна и практически не имеет противопоказаний к применению, если сравнивать ее с современными аналогами: порошок ксероформа – отличный антисептик, нейтрализующий многие виды микробов; березовый деготь активизирует кровообращение, обеспечивая питание тканей; касторовое масло увеличивает проникающую способность действующих веществ вглубь эпидермиса. Для лечения стрептодермии препарат наносят дважды в течение суток под повязку, которая затем фиксируется.
Оксолиновая мазь
Мазь обладает противомикробным и противовирусным действием. Для лечения болезней эпидермиса применяется 3% мазь. Ее наносят тонким слоем на чистую кожу до 3-х раз в день. Продолжительность курса – от 14 до 60 дней. Мазь легко впитывается, действующее вещество оксолин довольно быстро всасывается, в небольших концентрациях проникая в кровь, ткани печени, почек и селезенки. Побочные действия от продолжительного лечения мазью могут проявиться в виде кратковременного чувства жжения в момент нанесения; поверхностного дерматита; приобретения кожей в месте обработки синеватого оттенка, который, впрочем, легко смыть. О случаях передозировки неизвестно, но, предположительно, выраженность этим симптомов станет интенсивней.

Все побочные эффекты исчезают после прекращения лечения. Противопоказаний к использованию мази практически нет – лишь в случаях восприимчивости к ее компонентам. В период беременности и лактации, а также для лечения детей мазь не рекомендуется использовать, поскольку отсутствуют данные о последствиях использования. При соблюдении соответствующих условий хранения срок годности мази – 2 года.
Ограничений и противопоказаний для использования антисептических мазей немного: большую часть из них можно применять даже во время беременности и лактации, а также для лечения стрептодермии у детей, чего не скажешь о мазях с антибиотиком.
Мази с антибиотиком от стрептодермии
На поздних стадиях болезни, когда обычные антисептики оказываются бессильны в борьбе с возбудителем стрептодермии, а инфекция продолжает распространяться, используют мази с антибиотиками.
Мазь от стрептодермии у детей, содержащая антибиотики, назначается только как крайняя мера. Но мази для наружного применения, в отличие от других форм антибиотиков, причиняют наименьший вред здоровью ребенка и нет необходимости в дополнительной восстановительной терапии после окончания лечения.
Гиоксизон мазь
Гиоксизон – это мазь с комбинированного действия. Она устраняет воспаления кожи, в особенности, если они связаны с аллергией, которая осложнилась бактериальной инфекцией. Ее фармакодинамические свойства заключаются в объединенном действии двух составляющих: антибиотика окситетрациклина, который борется с бактериями, и гидрокортизоном, который снимает воспаления, устраняет аллергические проявления на коже и зуд. Для борьбы со стрептодермией гиогсизон наносят в количестве 0.5-1 г тонким слоем на очаги поражения кожи от 1 до 3 раз / в сутки.
Длительность терапии устанавливается индивидуально. Противопоказания: восприимчивость к компонентам препарата, туберкулез кожи, новообразования на коже, вирусные заболевания кожи. Препарат нельзя также применять во время беременности лактации.
Бактробан
Мазь на базе мупироцина – антибиотика широкого спектра действия. Бактробан останавливает рост и распространение патогенов, а при увеличении дозы оказывает непосредственное бактерицидное действие. Мазь назначается и как монопрепарат для борьбы со стрептодермией, и может использоваться как составляющая терапевтического комплекса.
Мазь лучше наносить с помощью ватного диска под повязку. Вероятные побочные эффекты – крапивница, эритема, незначительная аллергия.
Эритромициновая мазь
Относится к макролидам, которые могут быстро избавить от стрептодермии, однако их назначают в крайних случаях из-за негативного воздействия на организм. Эритромицин- эффективная мазь при стрептодермии, она устраняет воспаления, регулирует работу сальных желез и имеет антибактериальное действие. Ее следует наносить на очаги поражения кожи 2-3 раза в день.
Продолжительность лечения – от семи до десяти дней. Мазь противопоказана при нарушениях работы печени, а также при гиперчувствительности к макролидам.

[8], [9], [10], [11], [12], [13]
Тетрациклиновая мазь
Препарат обладает исключительными антисептическими свойствами, благодаря чему поможет быстро справиться со многими возбудителями кожных инфекций, а при порезах или ожогах мазь предотвратит вероятность занесения в рану инфекции. Препарат содержит антибиотик из тетрациклинового ряда. Тетрациклина гидрохлорид воздействует на синтез белковых структур бактерий. Способ применения и дозы зависят от локализации очага поражения и тяжести заболевания. Обычно при стрептодермии мазь наносится на пораженную кожу дважды в день.

Можно использовать как компресс. Продолжительность лечения может колебаться в пределах от нескольких дней до нескольких недель. Имеются особенности взаимодействия с другими препаратами: если больной одновременно применяет препараты с глюкокортикостероидами, эффект от использования этих гормоносодержащих препаратов усиливается.
Синтомициновая мазь
Действующие вещество препарата – антибиотик широкого спектра действия. Фармакодинамика основана на влиянии на образование белков патогенов. Хлорамфеникол попадает через мембрану клеток бактерий, влияя на перемещение аминокислот, вследствие чего процесс образования пептидных цепочек и образования белка нарушается. Мазь эффективно борется с штаммами, у которых есть резистентность к пенициллину, стрептомицину. Резистентность бактерий к хлорамфениколу формируется медленно. Мазь наносят на пораженную кожу под повязку. Дополнительно можно использовать пергаментную или компрессную бумагу. Повязка меняется через день. Действующее вещество мази преодолевает плацентарный барьер, но данные исследований не обнаружили негативного влияния на плод при наружном использовании мази.
Следует знать, что как результат побочного действия мазей от стрептодермии с антибиотиками может повыситься чувствительность кожи, что, в свою очередь, вызовет реакции гиперчувствительности при дальнейшем применении этих препаратов в виде мазей или других лекарственных форм.
Поскольку стрептодермия заразна, в период лечения необходимо принять меры для предотвращения распространения инфекции. Придерживаться правил гигиены необходимо и больному, чтобы исключить повторное самозаражение, и всем домашним. Для скорого полного выздоровления это так же важно, как использование мазей от стрептодермии либо лекарственной терапии.
Cтрептодермия у детей: терапия, мази, фото и отзывы
Стрептодермия подразумевает под собой заболевание кожных покровов, которое отличается образованием гнойного высыпания и волдырей. Терапия назначается исключительно педиатром или дерматологом. Ввиду того, что заболевание может передаваться от одного человека другому, оно, как правило, встречается у детей, которые ходят в дошкольные и средние учреждения образования.

стрептодермия
Общая информация
Стрептодермия подразумевает под собой патологию, возбудителем которой являются стрептококки. Если говорить о внешних проявлениях болезни, то на кожных покровах появляются волдыри, гнойные сыпи, которые чешутся.
Стрептодермия у детей может протекать в двух разных формах: острой и хронической. Острая характеризуется яркой выраженностью симптоматики, а хроническая — периодичностью.
По степени поражения заболевание классифицируют на поверхностное, глубокое и интертригинозное. Каждая форма отличается определённой особенностью.
Симптоматика
Если возникла стрептодермия, лечение какое? Перед тем как узнать способы лечения, давайте выясним симптомы. Заболевание у детей проходит в крайне тяжёлых формах:
- температура до 39С,
- отравление,
- большие лимфоузлы.
Текстура кожи может отличаться в соответствии с формой патологии:
- Поверхностная. Изначально на коже образуются красные пятна. Через пару дней они переходят в волдыри с определённой жидкостью внутри. Волдыри вырастают до двух см в диаметре, после чего происходит их разрыв. В этой области образуются
желтые корочки. После этого происходит заживление кожи в этой области, а патология развивается дальше. - Сухая стрептодермия. Эта форма, как правило, бывает у мальчиков. На кожных покровах формируются светлые и розовые пятна диаметром до 5 см. Они находятся повсюду на теле. После их исчезновения могут остаться шрамы.
- Стрептококковая заеда. Патология распространяется именно на уголки губ; с ней сталкиваются при дефиците витамина В. На коже образуются небольшие трещины, доставляющие дискомфорт. Спустя какое-то время они формируются в гнойнички, которые покрываются коркой. Ребёнок с трудом потребляет пищу, так как это вызывает болевые ощущения.
- Панариций. В той ситуации, когда стрептококк распространяется на область около ногтей, развивается панариций. С таким заболеванием, как ни странно, чаще сталкиваются дети в раннем возрасте, грызущие ногти.
- Стрептококковые опрелости. Данная форма патологии свойственна для детей, находящихся на грудном вскармливании. Пузырьки образуются в складках кожи.
Понимая, как начинает развиваться стрептодермия у детей, лечение которое требует своевременного своевременного обращения к дерматологу и осуществления терапевтических действий, нельзя терять ни минуты. Если постоянно откладывать поход к врачу, то патология может перерасти в хроническую форму, а прийти к окончательному излечению будет практически невозможно.

стрептодермия, лечение
Причины
Возбудитель стрептодермии, фото которой вы найдете ниже, — это стрептококк группы А. Тем не менее, стоит отметить, что заражение может развиться только в той ситуации, когда присутствуют определённые факторы:
- повреждения кожных покровов,
- отсутствие следования элементарным правилам гигиены,
- слабая иммунная система,
- нарушения работы эндокринной системы,
- дерматологические заболевания, ,
- дефицит витаминов,
- постоянное мытьё кожных покровов, что приводит к повреждениям защитного слоя,
- сильное влияние различных температурных интервалов,
- отравление,
- нарушение кровообращения.
Диагностика
Внешняя симптоматика стрептодермии у детей аналогична показателям иных дерматологических заболевания. Помимо осмотра, для точного диагноза осуществляется процедура микроскопии и бакпосев повреждённых областей кожи, но в обследованиях в рамках лабораторных учреждения практически нет необходимости. Квалифицированный специалист сможет установить диагноз с помощью осмотра.
Терапия
Возникла стрептодермия, чем лечить? Даже в тех случаях, когда изначальное обследование было проведено педиатром, подобрать терапию может только дерматолог. Доктора в данной области имеют понятие о лекарственных средствах узкой сферы действия.
Первым этапом является ограничение рациона питания ребёнка. Курс лечения представляет собой также отказ от водных процедур, которые могут спать причиной распространения заболевания. Здоровые зоны на кожных покровах следует промывать раствором из ромашки, а до повреждённых запрещается и вовсе дотрагиваться.
Заболевшему необходимо корректно подобрать гардероб, из которого нужно убрать элементы одежды из синтетики и шерсти.
Формирующиеся на коже волдыри врачи советуют лопать продезинфицированной иглой, после чего гнойник следует отрабатывать два раза в день. Здоровые участки кожных покровов промываются борным раствором.
Если на коже появляются корочки, то они должны быть отработаны антибактериальными гелями или мазями.
В более сложных ситуациях может быть назначено множество иных медикаментов:
- антибиотики при стрептодермии тетрациклинового или левомицетинового ряда,
- средства, не допускающие появление аллергической реакции,
- средства, направленные на улучшение иммунной системы организма,
- витаминные препараты,
- жаропонижающее.
Набор медикаментов в обязательном порядке должен быть оговорён с доктором. При правильно подобранном лечении симптоматика исчезает через неделю, однако после устранения тяжёлой формы могут остаться шрамы. Вот как выглядит стрептодермия.

как выглядит стрептодермия
Какие осложнения могут случиться?
Если не заниматься лечением упомянутого заболевания, тогда могут появиться осложнения. Патология будет развиваться стремительнее, а определённые острые формы могут довести пациента до госпитального лечения.
Причины осложнения и повторного заражения
Основаниями для появления повторного заражения может стать некорректная терапия, когда вы, к примеру, при наличии первичных критериев улучшения, приняли решение остановить терапию. Самое главное — это помнить, что нужно беспрекословно следовать советам и указаниям врача.

стрептодермия осложнения
Подобные патологии: на что похожа стрептодермия?
Часто стрептодермию у взрослых можно перепутать с иными патрологиями ввиду схожей симптоматики. По этой причине следует незамедлительно обращаться к специалисту, так как именно высококлассный специалист посредством исследований в состоянии установить точный диагноз и подобрать терапию.
С чем можно перепутать стрептодермию?
Пиодермия
При пиодермии происходит поражение сальных и потовых желёз. Сыпь появляется в определённых участках кожи — части тела, волосистая часть головы.
Герпетическая сыпь
Для герпеса свойственно наличие волдырей с постоянными воспалительными процессами. Они лопаются и провоцируют развитие.
Молочница или кандидоз
Кандидозу свойственны эритематозные папулы или покрасневшие мокрые бляшки. При рассматриваемой патологии поражение, как правило, происходит в слизистых оболочках или зонах складок.
Проявления аллергии
Аллергическая сыпь продолжает возникать до тех пор, пока влияние оказывается возбудителем аллергии.
Ветрянка
В случае ветрянки высыпании становится меньше каждый день. По всему телу можно наблюдать волдыри.
Типы заболевания
- Стрептококковое импетиго . Наиболее частая стандартная форма недуга. Свойственная сыпь образуется на лице, руках и ногах. Данная форма относится также к самой ограниченной, поскольку возбудитель не продвигается дальше верхнего слоя кожи, который располагает определёнными защитными механизмами. Внешний вид покровов не меняется, только на покрасневших участках появляются отдельные волдыри с жидкостью. Изначально заболевшего ожидает зуд, после чего пузыри становятся более тёмными, что способствует покрытию волдыря корочкой. Длительность данного процесса достигает одной недели. Однако стоит помнить, что в случае рассасывания сыпи, происходит дальнейший перенос бактерий на здоровые области покровов, что имеет свои негативные последствия для заболевшего.
- Буллезное импетиго . Высыпания располагается на руках и ногах и имели довольно внушительный диаметр. После открытия волдырей на этих участках кожи появляются язвы, которые могут быстро распространяться.
- Стрептококковая опрелость . Большая часть пациентов — это дети в раннем возрасте и люди с лишним весом. Местоположение очагов высыпания — под молочными железами, в подмышечных складках, межягодичных или пахово-бедренных складках. В случае наличия лишнего веса происходит поражение зоны живота.
- Обычный лишай . Появляется в форме высыпаний ярко-розового оттенка. Местом появления является лицо. Сыпь может становиться меньше ввиду попадания прямых солнечных лучей. Те области кожи, которые были поражены, не будут схватывать загар, как прежде.
- Стрептококковая заеда отличается образованием волдырей в уголках рта. После исчезновения волдырей на их месте появляется трещинка, которая в считанные минуты покрывается желтой корочкой. Бывает и так, что дети сдирают корку, однако она образуется вновь.
- Стрептококковая эктима представляет собой наиболее сложную форму заболевания. Болезнь сопровождается появлением характерных поражений и рубцов на руках, ногах. В случае развития эктимы, как правило, происходит ухудшение самочувствия.
Терапия и лекарственные средства
На протяжении всего распространения заболевания следует соблюдать элементарные правила гигиены: в первые дни запрещается принимать ванны и мoчить импeтигo, запрещено расчёсывать зоны поражения.
Терапия упомянутого недуга ориентирована на уничтожение возбудителя, усиление защитных функций иммунной системы. В качестве комплексного лечения назначают лекарственные антибактериальные средства категории цефалоспоринов, макролидов и пенициллинов. В случае наличия буллeзнoй cтpeптoдepмии стоит откататься от приема медикаментов. В качестве иммунокорригирующего лечения действенными являются средства «Ликопида», «Амиксина» и их аналоги. Обязательно при стрептодермии лечение препаратами обязательно. Восстановление микрофлоры в кишечнике происходит с помощью пробиотиков и пребиотиков. Избавиться от чесотки помогут соответствующие антигистаминные средства.
Средства, позволяющие повысить стойкость организма к заражениям в виде растворов — «Элеутерококк», «Эхинацея», «Левзея» и др.
Наборы витаминных полезных веществ также нужно пить в соответствии с инструкцией.
В состав местного лечения входят антисептические препараты, которые не допускают распространение
гнилостных бактерий. К подобным медикаментам относят различные спирты, зелёнка, а также их аналоги — «Фукарцин», «Хлоргексидина», «Мирамистина», «Риванола» или прижигающего средства «Резорцина».
Использование огромного числа паст на базе цинка, препаратов и мазей от стрептодермии у детей при интенсивной чесотке.
Профилактические меры и прогноз
Из-за большого риска инфицирования, больным детям стоит на некоторые время соблюдать дистанцию и не контактировать с другими людьми. Карантин предусматривается на срок до 10 дней. На весь период терапии необходимо следовать правилам
гигиены.
Для предупреждения развития заболевания необходимо провести дезинфекцию личных вещей ребёнка. У заболевших детей должен быть правильный рацион питания, богатый полезными веществами. Для улучшения качества работы иммунитета следует проводить определённые мероприятия.

лечение стрептодермия
Как правило, стрептодермия МКБ 10 у детей вылечивается без особых проблем. Обострение заболевания и повторное заражение наблюдается в основном у детей из неблагополучных семей или у детей со слабым иммунитетом. При своевременной терапии симптоматика исчезает за одну неделю. Если же не придавать этому никакого значения, то заболевание может вытекать в более тяжёлую форму. В худшем случае, заболевание может привести к заражению крови. При стрептодермии лечение мазями и антибактериальными средствами обязательно.
Профилактика
Для снижения риска заражения стоит следовать следующим правилам:
- следовать правилам гигиены,
- дезинфицировать повреждения на кожных покровах,
- укреплять именную системы полезными веществами,
- не проводить частые водные процедуры, так как для ребёнка это может нести определённую опасность,
- при первичных признаках необходимо незамедлительно обращаться к доктору.
Стрептодермия на лице лечится, но при своевременном обращении к врачу. Чем раньше была осуществлена терапия, тем легче можно исключить осложнения и переход в хроническую стадию. Пройти полное обследование вы можете в клиническом центре «ЭЛ Клиника».
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Мазь от стрептодермии для детей и взрослых – список эффективных препаратов
Стрептококки поражают верхние слои кожи, провоцируя развитие кожной бактериальной инфекции. Как противостоять болезни? Для лечения взрослых и детей в медицинской практике применяют антибактериальный препарат – мазь от стрептодермии. Высыпания, доставляющие дискомфорт, пройдут за несколько дней, если вовремя остановить распространение инфекции с помощью эффективного средства.
Что такое стрептодермия
Круглые пятнышки розового цвета, которые превращаются в гнойнички, а затем кожа начинает чесаться и шелушиться – вот признаки заразной кожной инфекции. Стрептодермия – это дерматологическое заболевание, которое вызывает стрептококк. Жизнедеятельность болезнетворных микроорганизмов обостряется на фоне понижения иммунитета, и это способно приводить не только к появлению эстетического дефекта и непродолжительного дискомфорта, но и серьезным осложнениям, когда поражаются внутренние органы (почки, сердце).
Чем лечить стрептодермию
Антибактериальные средства, антисептики – это препараты, которые не дают инфекции распространяться дальше. Фарминдустрия выпускает такие формы лекарств, как бальзамы, крема, растворы, аэрозоли, но самый популярный вариант: чем лечить стрептодермию – стрептоцидовая мазь. Противомикробные лекарства помогают локализовать очаг инфекции, остановить рост возбудителя, ускорить регенерацию тканей, но длительное применение противопоказано, поскольку к их действующим компонентам некоторые бактерии приобретают резистентность.
Антибактериальные мази
После индивидуального осмотра у дерматолога, комплексная терапия может строиться на применении препаратов этой группы. Антибактериальная мазь помогает подавить размножение возбудителя, ее наносят тонким слоем непосредственно на пораженные участки под повязку или открыто. Воздействие лекарственного препарата помогает быстро заживлять ранки, нейтрализовать воспаление, изменяя течение болезни. Применять антибактериальные средства для кожи разрешается не более двух раз в сутки, детям дозировку назначают только под строгим контролем врача.
С антибиотиками
Если антисептики не помогли справиться с инфекцией на первоначальном этапе лечения, то наступает очередь других препаратов. Мазь с антибиотиком от стрептодермии часто применяется как крайняя, но эффективная мера, поскольку наносит меньший вред организму благодаря наружному использованию и минимизирует риск появления аллергии. Для устранения воспаления активизировать защитные силы организма помогают следующие препараты, содержащие антибиотики:
- широкого спектра действия (Бактробан, Гентамициновая);
- комбинированного действия (Гиоксизон, Банеоцин, Пиолизин);
- группы макролидов (Эритромицин);
- группы левомицетина (Левомеколь);
- группы гентамицина (Гентаксан).
С цинком и антисептиками
Эффект применения медикаментов этого вида будет заметен, если у возбудителей кожного заболевания отмечается чувствительность к цинку. Антисептики дают хороший результат при легких формах воспаления, помогая устранить шелушение и смягчить кожу. Цинковая, Салициловая, Вишневского, Ихтиоловая – вот самые распространенные антисептики от стрептодермии местного воздействия. Доза и срок использования рассчитывается индивидуально, но некоторые из них не следует наносить на открытее раны, чтобы исключить попадание в кровь.
Стрептоцидовая мазь при стрептодермии
С начавшимся воспалением помогает справиться правильно подобранный наружный препарат. Если диагноз поставлен верно, болезнь не переросла в запущенную форму или не наблюдается дополнительное влияние другой инфекции, то простые лекарственные средства могут быть очень эффективными. К ним относится стрептоцидовая мазь с противомикробным действием. Воздействуя на внутриклеточный обмен болезнетворного микроорганизма, стрептомицин угнетает его рост, а наносить надо тонким слоем на воспаленные участки.
Норсульфазоловая мазь
Свойства этого лекарственного средства подходят для лечения кожного заболевания, хотя норсульфазоловую мазь назначают редко. Сульфаниламидный препарат попал в список лекарств, к действующим веществам которых микроорганизмы приобрели устойчивость. С терапевтическими целями его не применяют при лечении стрептодермии у беременных, детей, больных, страдающих заболеваниями почек или дисфункцией щитовидной железы.
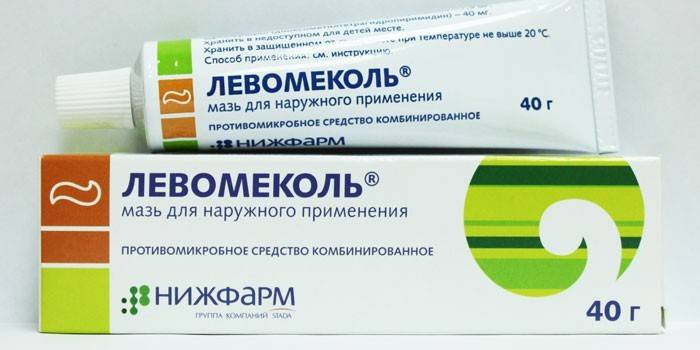
Левомеколь
Комбинированный препарат отлично справляется с воспалительными явлениями и уничтожением бактерий. Комплексное действие, которое демонстрирует Левомеколь при стрептодермии, направлено на ускорение процесса заживления и повышение защитных функций организма. Для полного выздоровления потребуется наносить лекарство толстым слоем, прикладывать у пораженному участку чистую салфетку, фиксируя повязкой.
Цинковая мазь с левомицетином
Проникать в ткань инфекция может настолько, что требуется не только мазать пораженный участок мазью с антибиотиками или гормонами. Если же болезнь протекает не в тяжелой форме, то эффективным средством станет Цинковая мазь с левомицетином. Эффективно борется со стрептококком и подходит почти всем, противопоказание – индивидуальная восприимчивость, которая встречается очень редко.
Мазь от стрептодермии у детей
Риск заразиться кожным заболеванием у детей выше, чем у взрослых, при этом мальчики болеют чаще. Под строгим контролем врача лечить заболевание можно в домашних условиях, соблюдая некоторые рекомендации (режим, полноценное питание, избегать контакта с водой) и применяя мази при стрептодермии у детей. Для местной терапии малышам разрешается обрабатывать тампоном очаги воспаления антисептиками (зеленка, фукорцин, салициловый спирт 2%), а затем наносить антибактериальные препараты.
Мазь от стрептодермии у взрослых
При лечении поврежденных участков кожи у взрослых применяются стандартные методы – бактерицидные препараты или антибиотики. Подавить симптомы помогает антибиотики широкого спектра действия, часто мазь при стрептодермии у взрослых применяется наружно. Обширную стрептококковую инфекцию лечат путем приема антибиотиков внутрь, но такая необходимость возникает редко. Чтобы избавиться от нестерпимого ощущения зуда, врач дополнительно может назначить прием антигистаминов.

Заказать и купить эффективное лекарство для лечения кожного заболевания получится по приемлемой стоимости в интернет-магазине. Дешево или дорого – эти критерии зависят от состава, потому что свойства каждой из них в той или иной степени нацелены на одно: устранять воспалительные реакции кожи. В зависимости от региона цены на мазь от стрептодермии могут отличаться.
Стрептодермия
Стрептодермия – это группа кожных заболеваний, которые вызываются патогенными микроорганизмами рода стрептококков. В очаге поражения при стрептококковом воспалении характерно образование пузырей с вялой покрышкой (фликтен), которые вскрываются с появлением мокнущих эрозий и корочек. Часто отмечается отек. В отличие от стафилодермий, которые поражают волосяные фолликулы и потовые железы, при стрептодермиях воспалительный процесс затрагивает отдельные участки кожи без вовлечения придатков.
Общая информация
Стрептодермия относятся к инфекционным болезням, которые отличаются довольно высокой контагиозностью (заразностью). Основным возбудителем заболеваний данной группы служит бета-гемолитический стрептококк группы А (S.pyogenes). Другие представители рода играют значительно менее важную роль в развитии поражений кожи.
На долю стрептодермий приходится до 40% всех кожных заболеваний бактериальной природы. Болеть могут люди любого возраста, но чаще всего данные патологии выявляются у детей (за исключением новорожденных, которые чаще страдают стафилодермиями).
Причины и механизм возникновения
Стрептококк группы А входит в состав транзиторной (непостоянной) микрофлоры кожи. То есть, этот микроорганизм время от времени появляется на поверхности кожного покрова любого из нас. Но далеко не каждый раз стрептококк проявляет свои патогенные свойства и вызывает воспалительный процесс. Здоровая кожа – надежный барьер, который осуществляет защиту организма от патогенных микробов.
Главным фактором развития стрептодермии служит нарушение целостности кожного покрова. Входными воротами могут служить даже минимальные травмы и трещины. Бактериальные инфекции часто осложняют течение других кожных патологий, особенно зудящих дерматозов: атопического и аллергического дерматитов, псориаза, чесотки и др. В этом случае пациент, расчесывая кожу, сам формирует входные ворота и заносит в них патологические микроорганизмы.
Кроме того, заражению может способствовать и общее снижение защитных сил организма, вызванное:
- Переутомлением и стрессами.
- Гиповитаминозом.
- Переохлаждением или перегреванием.
- Пренебрежением правилами личной гигиены.
- Отсутствием правильного ухода за кожей, для которой характерна повышенная потливость или, напротив, выраженная сухость.
К развитию стрептодермии также склонны пациенты, страдающие сахарным диабетом, онкологическими заболеваниями, нарушениями кровообращения. Этим кожным инфекциям подвержены люди, которые длительно принимают глюкокортикоиды и иммунодепрессанты, а также лица, имеющие алкогольную и наркотическую зависимость, ВИЧ-инфицированные.
Проникая в ткани, стрептококк выделяет токсины и ферменты: стрептокиназу и гиалуронидазу. Эти вещества действуют на стенки сосудов, повышая их проницаемость и способствуя выходу плазмы крови. В результате развивается отек, и на поверхности кожи образуются пузыри с серозным содержимым.
Классификация и виды
Стрептодермия может быть классифицирована по разным признакам. По характеру течения заболевание может быть острым или хроническим. По степени распространенности – локализованным или распространенным. По хронологии возникновения стрептодермии делятся на первичные и вторичные, которые осложняют течение другой патологии. Также кожная инфекция может быть неосложненной или осложненной.
При оценке патологического процесса всегда учитывается глубина поражения кожи. К поверхностным стрептодермиям относят:
- Стрептококковое и буллезное импетиго.
- Щелевое импетиго.
- Простой лишай.
- Паронихии.
- Интертригинозную стрептодермию.
- Папуло-эрозивную стрептодермию.
- Рожу.
- Острую диффузную стрептодермию.
- Синдром стрептококкового токсического шока.
Глубокими стрептококковыми поражениями считают:
- Бактериальный целлюлит.
- Вульгарную эктиму.
Болезни с поражением верхних слоев кожи встречаются чаще. Несмотря на общего возбудителя, каждая форма стрептодермии имеет собственную симптоматику.
Клиническая картина
Высыпания при большинстве видов стрептодермий сопровождаются локальной болезненностью, иногда – зудом. Кроме того, пациенты часто жалуются на общее недомогание: лихорадку, головную боль, чувство разбитости.
Стрептококковое импетиго
Поверхностная форма стрептодермии, которая отличается высокой контагиозностью. Болеют чаще дети и молодые женщины. Сыпь локализуется на лице: одна или несколько фликтен появляется вблизи рта, носа. Пузыри быстро вскрываются, и их содержимое ссыхается в желтые корки. Полный регресс высыпаний происходит в течение нескольких суток, оставляя после себя очаги гиперпигментации. Заболевание не приводит к появлению рубцов и атрофических изменений.
Буллезное импетиго
Болезнь также сопровождается образованием фликтен на коже стоп, голеней, тыла кистей. Главным отличием от стрептококкового импетиго является расположение пузырей в более глубоких слоях эпидермиса. Имея более плотную покрышку, фликтены дольше не вскрываются и достигают в размерах 1 см и более. Содержимое пузырей – серозно-гнойное. Когда фликтена лопается, обнажается мокнущая эрозия с тонкими корочками.
Щелевое импетиго
Типичным расположением высыпаний является кожа уголков рта, наружных углов глаз, основания носа. В связи со специфической локализацией фликтены почти сразу вскрываются, образовывая болезненные щелевидные эрозии. Вокруг элементов наблюдается покраснение, локальный отек и мацерация (мокнутие). Для щелевидного импетиго характерно рецидивирующее течение в связи с частой травматизацией кожи в области поражения.
Простой лишай (сухая стрептодермия)
Заболевание возникает чаще всего у детей на открытых участках кожи. Простой лишай сопровождается образованием бледно-розовых округлых пятен с шелушением на поверхности. Сухая стрептодермия отличается вялым течением, склонно к рецидивированию.
Паронихия
Околоногтевое импетиго поражает задние ногтевые валики. Пациенты жалуются на боль, наличие гнойничка с типичной локализацией. Отек зачастую охватывает ноготь в виде подковы. При нажатии на пораженную область из-под ногтевого валика выделяются гной. Ногтевая пластинка истончается, деформируется.
Интертригинозная стрептодермия
Этот вид стрептококковой инфекции сопровождается поражением крупных складок. Фликтены на соприкасающихся поверхностях очень нестабильны и быстро обнажают крупные мокнущие эрозии. Интертригинозная стрептодермия часто развивается у пациентов с ожирением, особенно при наличии повышенного потоотделения.
Папуло-эрозивная стрептодермия (пеленочный дерматит)
Характерна для грудных детей. Сыпь локализуется на ягодицах, в промежности. Пеленочный дерматит проявляется синевато-красными папулами, которые окружены воспалительным венчиком. В области поражения также образуются пузыри с вялой покрышкой, которые быстро превращаются в эрозии. При отсутствии лечения высыпания активно распространяются, причиняя ребенку боль и дискомфорт. Фактором, усугубляющим состояние, служит раздражающее действие аммиака при редкой смене пеленки или подгузника.
Заболевание поражает кожу и подкожную клетчатку. Патологический процесс также затрагивает поверхностную лимфатическую систему дермы. Клинически рожа проявляется выраженным, напряженным покраснением с четкими краями и блестящей поверхностью. Отмечается местное повышение температуры. В очаге поражения часто образуются пузырьки и крупные пузыри. Рожа чаще всего образуется на коже нижних конечностей и лица, реже – половых органов и туловища.
При рожистом воспалении страдает общее самочувствие пациента. Наблюдается лихорадка, озноб, недомогание, увеличение регионарных лимфатических узлов.
Острая диффузная стрептодермия
При данном заболевании фликтены имеют склонность к слиянию и периферическому росту. В результате образуются обширные эрозии с мокнущей поверхностью, по краям которых определяется отслоившийся эпидермис. Диффузная стрептодермия сопровождается значительным покраснением и отеком.
Патология наблюдается преимущественно у взрослых. Высыпания образуются на нижних конечностях, а также вблизи ран, ожоговых поверхностей, свищей.
Синдром стрептококкового токсического шока
Тяжелое поражение кожи, которое может осложнить состояние пациентов с обширными травматическими поражениями, декомпенсированным сахарным диабетом, нарушениями периферического кровообращения. Первыми проявлениями синдрома служат продромальные явления, покраснение конъюнктивы, слизистой ротовой полости, языка. Затем появляются полиморфные высыпания: точечные кровоизлияния, пятна, папулы. Развивается почечная недостаточность. У большей части пациентов инфекция поражает подкожные структуры: фасции (фасциит), мышцы (миозит), а также распространяется на внутренние органы с формированием пневмонии, перитонита, миокардита. Токсический шок стрептококковой природы в трети случаев заканчивается летальным исходом.
Бактериальный целлюлит
Острое воспаление локализуется глубоко в дерме и подкожно-жировой клетчатке. В группе риска по развитию бактериального целлюлита находятся пациенты с сахарным диабетом, онкологическими опухолями, печеночной недостаточностью.
Очаг поражения резко болезнен при пальпации, отечный, имеет интенсивно красный цвет. Наблюдается местное повышение температуры. Пораженная кожа внешне напоминает апельсиновую корку. Нередко наблюдаются системные проявления: лихорадка, озноб, тахикардия и др.
Бактериальный целлюлит чаще всего образуется на нижних конечностях, лице. Но возможна и иная локализация, особенно когда патологический процесс начинается в области раны или ожога.
Вульгарная эктима (язвенная стрептодермия)
Болезнь начинается с появления вялого пузыря с содержимым гнойного или гнойно-кровянистого характера. Фликтена покрывается коркой, под которой происходит формирование эктимы – глубокой язвы с дном, покрытым сероватыми массами. Разрешение патологического процесса происходит в течение нескольких недель с появлением рубца. Вульгарные эктимы чаще всего образуются на коже голеней, реже – бедер и туловища.
Диагностика
Диагноз стрептодермии врач-дерматовенеролог ставит на основании характерных клинических проявлений. Также специалист учитывает данные анамнеза: предшествующее заболеванию нарушение целостности кожи, наличие предрасполагающих факторов и патологий.
В качестве дополнительных методов диагностики стрептодермий используются:
- Микробиологическое исследование с посевом биоматериала на питательные среды. Для проведения анализа делается соскоб с пораженной области или используется отделяемое с поверхности мокнущих эрозий. Метод позволяет не только обнаружить стрептококки и выявить их видовую принадлежность, но и определить их чувствительность к конкретным антибиотикам.
- Общий анализ крови. Исследование может быть выполнено с целью оценки степени тяжести инфекционного процесса. В тяжелых случаях отмечается наличие лейкоцитоза, увеличение СОЭ, повышенное процентное содержание нейтрофилов в лейкоцитарной формуле.
С целью уточнения причин заболевания дерматовенеролог может направить пациента на консультации к врачам смежных специальностей: эндокринологу, терапевту, иммунологу и др. Эти специалисты, в свою очередь, используют такие методы диагностики, как биохимический анализ крови, иммунологический статус и др. Консультация врача-хирурга может понадобиться при наличии язвенных поражений, которые нуждаются в хирургической обработке.
Общие принципы лечения
В связи с высокой контагиозностью кожных инфекций, вызванных стрептококками, пациентам на время терапии рекомендуется ограничить контакты со здоровыми людьми. Лечение глубоких и распространенных стрептодермий проводится в условиях дерматологического стационара.
Выбор лечебной тактики при стрептодермиях определяется клиническими проявлениями инфекции и общим состоянием пациента. При наличии единичных поверхностных высыпаний, которые протекают без нарушения самочувствия, терапия ограничивается применением наружных средств:
- Антисептических растворов: фукорцина, хлоргексидина, повидон-йода и др.
- Антибактериальных препаратов: мази гентамицин, мупироцин, эритромицин; крема фуцидин.
Для лечения мокнущих высыпаний подходит порошок Банеоцин, который содержит в составе два антибиотика: неомицин и бацитрацин. Наружная терапия назначается на 1-2 недели.
В рамках наружной терапии, помимо перечисленных выше средств, могут быть назначены топические глюкокортикостероиды: гидрокортизон, бетаметазон. Их применение показано при остром воспалительном процессе с выраженным покраснением, отечностью, зудом, а также при зудящих дерматозах, течение которых осложнилось стрептодермией. Местные гормональные препараты применяются совместно с антибактериальными мазями и кремами: гентамицином, фуцидином.
Системные антибиотики в форме таблеток и инъекций назначаются в следующих случаях:
- Распространенные, хронические, рецидивирующие, а также глубокие стрептодермии.
- Отсутствие эффекта от местного лечения.
- Общие воспалительные явления: лихорадка, недомогание, слабость.
- Наличие регионарных осложнений: лимфаденита (увеличение лимфоузлов), лимфангита (воспаление лимфатических сосудов).
Для лечения стрептодермии используются системные антибиотики из нескольких фармакологических групп:
- Пенициллины.
- Цефалоспорины.
- Макролиды.
В составе комплексного лечения глубоких стрептодермий назначается УВЧ-терапия. Курс лечения включает в себя от 5 до 10 сеансов.
Прогноз и профилактика
У большинства пациентов, не страдающих иммунодефицитами, эндокринными и общими заболеваниями, стрептодермии хорошо поддаются терапии и излечиваются в течение 1-2 недель. Заболевания имеют благоприятный прогноз при условии правильного лечения и правильного ухода за кожей. У людей с сахарным диабетом и другими хроническими болезнями часто развиваются рецидивирующие формы инфекции.
Простейшей первичной профилактикой развития стрептодермии служит регулярное мытье кожи с мылом. Чрезвычайно важна своевременная антисептическая обработка любых, даже самых маленьких, повреждений, трещин, ранок. Также необходимо вовремя выявлять и лечить общие заболевания, которые повышают риск развития стрептодермии.
Вторичная профилактика проводится для пациентов с хроническими и рецидивирующими кожными инфекциями. Она включает в себя периодическое прохождение медицинских осмотров, а также противорецидивную терапию: санацию очагов, сеансы УФО, правильный уход за кожей.


