Инфаркт, перенесенный на ногах: последствия.
Термин «инфаркт» обозначает такое нарушение кровообращения, при котором ткани, нуждающиеся в обильном кровоснабжении, недополучают его и переносимые кровью питательные вещества и кислород, вследствие чего гибнут. Это может происходить в почках, легких, головном мозге (называется такое состояние ишемическим инсультом) и в сердечной мышце, т. е. миокарде. Сердце очень плохо переносит ишемию, гибель клеток развивается уже через 20 минут после нарушения кровообращения.
В зависимости от того, какой именно коронарный сосуд поврежден, крупный или мелкий, клинические проявления могут варьироваться. Когда блокируется большая ветвь коронарного сосуда, кровоснабжающая большой участок сердца, развивается обширный инфаркт. Если же поврежден малый объем тканей в области, которая питается небольшой артерией, сердце сохраняет работоспособность, его функция страдает незначительно – развивается микроинфаркт, или, как его называют в народе, мини инфаркт. Его симптомы пациент либо не замечает (особенно часто бессимптомное течение инфаркта бывает при сахарном диабете, причем даже при сравнительно большой площади поражения), либо списывает на привычное недомогание, не обращаясь за помощью к врачу и не нарушая привычного активного образа жизни. В этом случае говорят об инфаркте, перенесенном на ногах.
По опасности инфаркт, протекающий скрыто, не уступает обширному даже при небольшой площади поражения, из-за отсроченных осложнений и грозных последствий.
К первым признакам инфаркта относятся:
1. Болевой синдром – характерная для инфаркта боль за грудиной, которая быстро появляется и имеет жгучий характер. Может отдавать в руку, челюсть, шею, между лопаток, в кончики пальцев. Сильная боль при инфаркте снимается только наркотическими анальгетиками. При мелкоочаговом инфаркте болевой синдром невыражен или отсутствует.
2. Симптом витрины – характерный именно для инфаркта на ногах, при котором человек останавливается на улице, и вслушивается в себя, пытаясь совладать с болью; со стороны при этом может показаться, что он что-то разглядывает в витрине магазина. Боль длится недолго, однако свидетельствует об ишемическом повреждении тканей.
3. Нарушения ритма – от крайне опасных фибрилляций желудочков и предсердий до незначительных приступов. Часто больной чувствует усиление сердечных сокращений, отчетливо ощущая каждый сердечный толчок. Возможна полярная ситуация, когда пациенты жалуются на ощущение остановки сердца, медленной и слабой его работы. Такое бывает, когда областью некроза задеты проводящие волокна сердца.
4. Соматические проявления – ощущение слабости, головокружения, бледность. Состояние человека внезапно ухудшается, выступает холодный и липкий пот, ему не хватает воздуха. При микроинфаркте больные могут пожаловаться на внезапную слабость, одышку, жар.
5. Психологические проявления – человеком овладевает беспокойство, страх смерти, он чутко прислушивается к любому изменению в организме, отзывы человека о своем самочувствии часто преувеличены. Нередко такое состояние остается после приступа надолго.
Особенности клинической картины зависят от пола больного. Мужчины страдают заболеваниями сердечно-сосудистой системы чаще женщин, так как женским организмом вырабатывается эстроген – половой гормон, который действует репаративно на сосудистую стенку.
Последствия инфаркта, перенесенного на ногах
Чем опасен мелкоочаговый инфаркт? Несмотря на то, что первичные проявления его обычно не трактуются как большая угроза, следует помнить, что происходит гибель участка сердца, пусть и небольшого, со всеми присущими этому состоянию последствиями.
Диагностику осуществляют кардиологи с использованием специфических инструментальных методик.
В Самарском диагностическом центре вы можете пройти весь спектр необходимых исследований:
· Функциональные пробы с электрокардиографией
· Фармакологические пробы с электрокардиографией
· Холтеровское мониторирование электрокардиографии
· Комбинированное холтеровское мониторирование электрокардиографии и артериального давления
· Кардиореспираторное холтеровское мониторирование
· Многосуточное холтеровское мониторирование
· Велоэргометрию и Тредмил-тест
· Триплексное сканирование артерий головного мозга, брахиоцефального ствола, верхних и нижних конечностей, почечных артерий
Не откладывайте визит к врачу, даже если симптомы болезни кажутся вам незначительными!
Микроинфаркт ( Мелкоочаговый инфаркт миокарда )
Микроинфаркт — это патологическое состояние, характеризующееся развитием в сердечной мышце небольших очагов некроза вследствие существенного уменьшения объема регионального коронарного кровотока. Пациенты жалуются на боль в области сердца, слабость, головокружение, одышку и лихорадку. Состояние может осложниться кардиальной недостаточностью, нарушениями ритма, тромбоэмболией или перикардитом. Клиническая картина часто отсутствует или выражена минимально. Диагностика включает в себя лабораторные методы, ЭКГ, ЭхоКГ и коронароангиографию. Лечение комплексное, осуществляются консервативные мероприятия, по показаниям применяются инвазивные методы.
МКБ-10
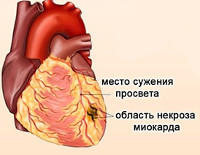
Общие сведения
Микроинфаркт в клинической практике обычно называют «мелкоочаговый инфаркт миокарда» или «не Q-инфаркт». Частота встречаемости патологии за последнее время значительно выросла и составляет до 50-70% от всех некротических повреждений сердечной мышцы. Это повышение объясняется улучшением качества диагностики, особенно вследствие повсеместного распространения измерения уровня биохимических маркеров распада кардиомиоцитов, а также повышением общей осведомленности населения о ранних тревожных симптомах. Перечисленные факторы позволяют своевременно диагностировать патологию, начать соответствующую терапию при малой площади поражения. Средний возраст пациентов — 65 лет, доля мужчин составляет 60%.

Причины микроинфаркта
Обычно этиология мелко- и крупноочаговых повреждений сходна. В отличие от последних, при некрозе без образования зубца Q происходит лишь частичная окклюзия просвета сосуда либо закупорка мелкой артерии с достаточной компенсацией в виде активации коллатерального кровотока. Одни и те же патологические процессы могут привести к поражениям различной площади. Велика роль предрасполагающих факторов: наличие у пациента вредных привычек и хронического стресса, гипертония, неполноценное питание, погрешности в диете, алиментарное ожирение, сопровождаемое гиперхолестеринемией, гиподинамия. Непосредственными причинами мелкоочаговых инфарктов в современной кардиологии считаются:
- Атеросклеротическое поражение коронарных сосудов. Атеросклероз является основной причиной микроинфарктов, на долю которой приходится до 97% наблюдений. Нарушения обмена белка и липидов ведут к увеличению уровня холестерина, способного откладываться на стенках сосудов, особенно мелких коронарных. Окклюзия артерии провоцирует существенное ограничение притока крови, уменьшение снабжения тканей кислородом и питательными веществами. При критически низких значениях наступает гибель клеток, формируется очаг некроза.
- Осложнения других заболеваний. Микроинфаркт вследствие других патологий развивается у 1-3% больных, носит синдромальный характер. К омертвлению миокарда чаще всего приводят системные нозологии (васкулиты, болезнь Такаясу, системная красная волчанка), нарушения метаболизма с поражением интимы сосудов (амилоидоз, мукополисахаридоз), эмболии коронарных артерий на фоне инфекционных процессов, дефектов свертывающей или клапанной систем.
Патогенез
Как некроз сердечной мышцы, микроинфаркт, прежде всего, связан с нарушением коронарного кровообращения вследствие атеротромбоза. Он начинается с повреждения холестериновой бляшки, которое может быть вызвано, например, резким скачком артериального давления. Развитие местной воспалительной реакции потенцирует привлечение лейкоцитов в зону поражения. Они, в свою очередь, начинают вырабатывать специфические биологически активные вещества — медиаторы, обладающие свойством активировать свертывающую и угнетать противосвертывающую систему крови.
При повреждении интимы сосуда обнажаются коллагеновые волокна, что стимулирует переход тромбоцитов в активную форму. В результате адгезии и агрегации клетки оседают на стенке артерии с образованием тромба. Обычно этот процесс сопровождается спазмом гладкой мускулатуры сосуда. Возникает окклюзия просвета с существенным ухудшением кровоснабжения миокарда. Однако при микроинфаркте ишемия не достигает критических значений, некроз имеет небольшую площадь, не является трансмуральным и не затрагивает проводящую систему сердца.
Классификация
Понятие микроинфаркт входит в общую номенклатуру инфаркта сердечной мышцы, является его отдельной разновидностью. Ему соответствует характеристика «мелкоочаговый», однако при морфологическом исследовании размер некроза без образования патологического Q-зубца может быть сопоставимым с теми случаями, когда этот элемент ЭКГ наблюдался. Поэтому более важным признаком является наличие либо отсутствие нарушений нормального движения сигнала по проводящей системе сердца. В настоящее время используется классификация патологии, в основе которой лежат причины и механизмы ее возникновения. Выделяют пять типов микроинфаркта:
- Первый тип. Спонтанный, связанный с ишемией на фоне нарушения нормальной циркуляции крови по коронарным сосудам малого диаметра. Преимущественной причиной является образование атеросклеротической бляшки с дальнейшими процессами ее деградации.
- Второй тип. Инфаркт, связанный с вторичными причинами ишемии миокарда. Провоцирующими факторами становятся повышение потребности кардиомиоцитов в кислороде, коронароспазм, анемия, аритмия, чрезмерно низкое или высокое артериальное давление.
- Третий тип. Внезапная сердечная смерть с подтвержденными признаками дефицита кровообращения в кардиальной мышце. Часто сочетается с блокадой левой ножки пучка Гиса.
- Четвертый тип. Микроинфаркт развивается после проведения чрескожного коронарного вмешательства, причина – тромбоз коронарного стента.
- Пятый тип. Некроз миокарда является последствием аортокоронарного шунтирования.
Симптомы микроинфаркта
Заболевание имеет слабовыраженные клинические проявления вплоть до их полного отсутствия. Возможна ситуация, когда пациент узнает о том, что перенес микроинфаркт, только на ежегодном плановом осмотре. Симптомы крайне неспецифичны, патология иногда протекает под маской обычного ОРВИ. Больной ощущает слабость, непродолжительную субфебрильную лихорадку, головокружение, одышку и боль за грудиной. Приступ продолжается от 30 минут до 2 часов. При улучшении состояния пациент, как правило, не обращается за медицинской помощью, болезнь остается нераспознанной.
При атипичном течении процесса, характерном для молодых людей, формируются особые клинические формы с существенным преобладанием тех или иных явлений. Например, при астматическом варианте микроинфаркта затруднено дыхание, невозможен полный вдох и выдох; при церебральном — часто возникают синкопальные состояния. При поражении участков миокарда, расположенных близко к диафрагме, к клинике микроинфаркта добавляются абдоминальные боли, тошнота и рвота.
Возможно появление дополнительных признаков, связанных с общими нарушениями деятельности кровеносной системы: похолодание, отечность конечностей, частые головные боли, повышенное потоотделение, редкие колющие боли в кардиальной области, посинение носогубного треугольника. Пожилые люди и пациенты, страдающие сахарным диабетом, из-за особенностей физиологии и патофизиологии имеют более высокий болевой порог. У этих категорий больных микроинфаркт практически всегда протекает бессимптомно.
Осложнения
Чаще всего после перенесенной патологии наблюдается формирование кардиальной недостаточности с застойными явлениями по обоим кругам кровообращения вплоть до развития сердечной астмы. При распространении повреждения на основные пути проводящей системы могут наблюдаться различные по характеру нарушения ритма и проводимости. К другим осложнениям относят тромбоэмболии, перикардиты и повторные инфаркты.
Диагностика
Главными задачами врача-кардиолога на этапе обследования пациента являются установление того факта, что предъявляемые жалобы развиваются именно вследствие ишемических процессов в миокарде, оценка риска развития осложнений и неблагоприятных исходов. При физикальном обследовании микроинфаркт часто никак себя не проявляет либо выявляются только неспецифические признаки, поэтому на первое место выходят дополнительные методы диагностики. К ним относятся:
- Электрокардиография. Всем больным с подозрением на инфаркт миокарда в первую очередь проводится ЭКГ в 12 отведениях. Признаками нарушения нормального кровоснабжения сердца считают депрессию или элевацию сегмента ST, инверсию и увеличение амплитуды зубца Т, появление ранее недиагностированных неполных блокад ножек пучка Гиса. Нормальная исходная запись не исключает наличие некроза, но позволяет отнести пациента к группе низкого риска.
- Лабораторные исследования. Производится определение уровня маркеров гибели кардиомиоцитов — сердечных тропонинов (I или Т), КФК и МВ-КФК. Превышение допустимых пределов в совокупности с наличием ангинозного приступа является достаточным основанием для постановки диагноза. При незначительной площади повреждения маркеры могут быть в норме, поэтому дополнительно определяется концентрация медиаторов воспаления — С-реактивного белка, интерлейкинов 1 и 6, миелопероксидазы.
- Эхокардиография. Особенно значимый метод исследования при микроинфарктах без существенных признаков ишемии на ЭКГ. С помощью УЗИ можно визуализировать участки миокарда с нарушением местной сократимости. В пользу повреждения сердечной мышцы говорит сниженная систолическая функция желудочков. Используя ЭхоКГ, можно выявить сопутствующую патологию, провести дифференциальную диагностику с пороками сердца и аневризмой аорты.
- Коронароангиография. Золотой стандарт диагностики микроинфаркта, назначается как для подтверждения диагноза, так и для определения дальнейшей тактики терапии. В ходе коронарографии оценивается состояние коронарных сосудов, наличие и степень сужения их просвета, присутствие тромбов в кровотоке. Рентгенологическая методика также используется при решении вопроса о необходимости инвазивного вмешательства.
Дифференциальная диагностика состояния может вызывать затруднения, особенно при отсутствии специфических методов исследования и стертой клинической картине. Чаще всего различение проводится с другими сердечно-сосудистыми заболеваниями (расслаивающаяся аневризма аорты, тромбоэмболия легочной артерии, миокардит) и плевритом. При атипичных формах с наличием абдоминальных симптомов важно дифференцировать некроз кардиальной мышцы от язвенной болезни желудка, кишечной колики, холецистита и панкреатита.
Лечение микроинфаркта
Принципы лечения мелкоочаговых процессов в целом сходны с таковыми при более обширных инфарктах миокарда. Главными целями являются восстановление или максимально возможное улучшение коронарного кровотока, улучшение качества жизни пациента и профилактика осложнений. При любом обоснованном подозрении на некроз кардиомиоцитов необходима госпитализация, строгий постельный режим, ингаляции кислорода и постоянный ЭКГ-контроль. Варианты возможной терапии:
- Медикаментозное лечение. Основным направлением в рамках консервативного воздействия является применение антитромботических препаратов (аспирин, клопидогрел, тиклопидин), блокаторов гликопротеиновых рецепторов тромбоцитов и антикоагулянтов (гепарин). Эти средства помогают улучшить прогноз, предупредить расширение зоны некроза. Для снятия ангинозного приступа назначаются нитраты, бета-адреноблокаторы и наркотические анальгетики. При дисфункции левого желудочка и артериальной гипертензии используются ингибиторы АПФ, статины для коррекции уровня холестерина, липопротеинов низкой и очень низкой плотности.
- Инвазивные методы. При существенной окклюзии венечного сосуда, высоком риске осложнений, неэффективности медикаментозного лечения показано хирургическое вмешательство. Возможно проведение транслюминальной баллонной коронарной ангиопластики со стентированием. Методика помогает восстановить объем кровотока, однако процедура чревата повреждением липидной бляшки. В перечень возможных манипуляций входит коронарное шунтирование, особенно при поражении ветвей левой коронарной артерии.
После выписки больной должен придерживаться назначаемой ему комплексной терапии, направленной на профилактику прогрессирования коронарного атеросклероза и ишемических явлений. Используются дезагреганты, ингибиторы АПФ и гиполипидемические средства, при необходимости – антиангинальные препараты. Из-за приема достаточно больших доз медикаментов, угнетающих активность тромбоцитов, осуществляется профилактика геморрагических осложнений.
Прогноз и профилактика
При своевременном оказании необходимого объема медицинской помощи прогноз благоприятный. Частота развития серьезных осложнений у пациентов при госпитализации по поводу микроинфаркта составляет не более 5%, после выписки из больницы — 15%. Профилактика заключается в регулярном прохождении осмотров, посещении кардиолога со снятием ЭКГ, особенно лицами старшего возраста. Важными моментами являются отказ от курения, рациональное питание с уменьшенным количеством насыщенных жиров, достаточный уровень физической активности, контроль артериального давления и уровня липидов крови.
1. Инфаркт миокарда: патофизиологические механизмы развития, диагностическая стратегия и тактика лечения/ под ред. Снежинского В.А. – 2015.
Не пропустите инфаркт
Сегодня заболевания сердечно-сосудистой системы входят в первую тройку причин смертности, а инфаркт миокарда является самой опасной для человека патологией сердца. Несмотря на то, что во многих случаях это серьезное заболевание можно предотвратить, люди часто беспечно относятся к себе, забывая не только о здоровом образе жизни, но даже игнорируя характерные для кардиопатологии сигналы организма. В Тюменском кардиологическом научном центре первыми пациентов, у которых случился острый инфаркт миокарда, встречают врачи анестезиологи-реаниматологи. Они оценивают их состояние, лечат, сопровождают на операцию, и знают, как тяжело переносится сердечный приступ. Мы попросили анестезиолога-реаниматолога Тюменского кардиоцентра, кандидата медицинских наук Юлию Крошкину рассказать о том, что такое инфаркт, как распознать его первые симптомы и почему при боли за грудиной нужно срочно вызывать скорую помощь.
Инфаркт миокарда (сердечный приступ) – одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения.
Юлия Сергеевна, в каком состоянии попадают в реанимацию пациенты?
Как правило, в реанимацию попадают пациенты с инфарктом миокарда с подъемом сегмента ST – это самая тяжелая форма заболевания, поэтому у них тяжелое или крайней степени тяжести состояние. Таких пациентов чаще всего привозят на скорой помощи. Как врачам сориентироваться, что это именно инфаркт миокарда и пациента нужно везти в кардиоцентр? Прежде всего, по изменениям в кардиограмме, характерным для сердечного приступа, а также соответствующим клиническим проявлениям – боли за грудиной давящего, сжимающего характера, иногда отдающие в левую руку. Когда человек поступает в кардиоцентр, у него берут анализы, в том числе маркеры некроза миокарда. Есть определенные показатели крови, которые показывают, случился ли инфаркт. Всем пациентам делают УЗИ сердца и в экстренном порядке отправляют на коронароангиографию (прим. Процедура исследования сосудов сердца), где в условиях операционной определяется дальнейшая тактика ведения пациента.
Многое зависит от скорой помощи – насколько быстро они доехали до пациента и привезли его в больницу. Очень важен период времени от момента инфаркта до восстановления кровотока в сердце. Сердце, как и все органы, кровоснабжается сетью артерий. И когда какая-то из них по любой причине закрывается, то прекращается кровоснабжение участка, к которому она подходила. Сначала появляется ишемия, потом этот участок отмирает – происходит некроз, а в дальнейшем появляется рубец. Основная задача – восстановить кровоток в поврежденной артерии, либо медикаментозно, либо с помощью операции. Чем быстрее он восстановится, тем лучше – меньше будет зона некроза, меньше осложнений, пациент будет лучше себя чувствовать. Поэтому на этапе скорой помощи зависит, как быстро медики приехали, как быстро сориентировались, что у человека инфаркт, как быстро его доставили в тот центр, где смогут прооперировать. В Тюмени до недавнего времени это были Тюменский кардиоцентр и Тюменская областная больница №1. Сейчас еще добавился госпиталь «Мать и дитя». В догоспитальном этапе считается, что с момента первого медицинского контакта с пациентом до постановки диагноза должно пройти не более 10 минут. До момента госпитализации должно пройти не более 120 минут.
А что в случае сердечного приступа зависит от самого пациента?
Нередко человек не может адекватно оценить свое состояние и ждет «а может и так пройдет».
Не всегда все зависит от врачей, к сожалению. Основная беда для грамотных людей – это Интернет. Они сами себе ставят диагноз, сами начинают лечиться. Очень важно – как только появилась боль за грудиной, надо сразу вызывать скорую помощь. Пусть это окажется остеохондроз или какая-то другая болезнь, которая не приводит к смерти. Но лишний раз лучше перестраховаться и вызвать скорую помощь, чем пропустить инфаркт. Такие пациенты у нас не редкость. Оказывается, первые боли возникли, например, 30 числа, потом стало вроде бы полегче, потом человек заболел повторно через неделю. А по факту выявляется, что инфаркт случился 30-го, а 8-го следующего месяца — уже рецидив. Таких пациентов потом намного сложнее лечить, у них больше осложнений. В поликлинике запись может быть через день, на завтра назначат кардиограмму, а счет может идти на минуты. В приемном отделении, куда пациента привезет «скорая», сделают все сразу. Врачи посмотрят и решат, надо ли госпитализировать больного. На самом деле, много пациентов, которые обращаются поздно. Терпят до последнего, боятся идти на больничный.
Чаще инфаркты случаются у мужчин или женщин?
К своему здоровью более ответственно все-таки относятся женщины. Мужчины зачастую затягивают с визитом к врачу. Если говорить о группах риска, то мужчины чаще болеют инфарктом миокарда. Женщины с инфарктом миокарда, особенно в молодом возрасте, – нонсенс. Женщины появляются в группе риска в постмепнопаузальный период. Пока они менструируют, здоровы, у них нет сопутствующих заболеваний крови, они не пьют препараты, повышающие свертываемость крови, то они не в зоне риска. Кстати, в зоне риска находятся женщины, принимающие оральные контрацептивы, которые увеличивают свертываемость крови. Поэтому, когда поступает молодая пациентка с инфарктом миокарда, то первое, что мы спрашиваем – какие лекарства она принимает. Также мужчины больше курят и больше алкоголизируются, чем женщины, и тяжелее переносят стрессы. Это тоже увеличивает риск инфаркта. По статистике, после первого инфаркта мало кто бросает курить, а после второго бросают процентов 80. Потому что повторные инфаркты протекают гораздо тяжелее. Сердце уже дискредитировано, на нем есть рубец, оно хуже сокращается. У женщин в молодом возрасте препятствуют тромбообразованию еще и женские половые гормоны. Пока яичники нормально функционируют, то риск инфаркта минимальный.
На что, помимо боли, необходимо обратить внимание, чтобы вовремя заметить инфаркт и обратиться к врачу?
Локализации инфаркта бывают разные – передние, задние. Нижние инфаркты, бывает, что проявляются изжогой. Человек думает, что у него нарушено пищеварение. Иногда бывает, что на первое место выступает одышка. Но чаще всего все-таки на первом плане будет боль, которая может отдавать в левую половину тела – шею, руку.
А можно ли пропустить инфаркт, перенести его на ногах?
Человек может находиться в состоянии стресса и не понимать, что с ним происходит что-то серьезное. Это характерно для мелкоочаговых инфарктов, когда клиника смазанная на фоне ОРВИ, стресса. Человек говорит, что у него никогда не было инфаркта, а на кардиограмме рубец. В диагнозе мы ставим «постинфарктный кардиосклероз неуточненной давности».
Сколько инфарктов способно перенести сердце человека?
Максимум, мне кажется, пять инфарктов. Потом сердце превращается в вялый мешочек, который плохо сокращается. Каждый последующий инфаркт переносится хуже, чем предыдущий.
Как долго пациент восстанавливается после инфаркта?
У нас в реанимации все пациенты лежат с инфарктами миокарда. Казалось бы, диагноз у всех одинаковый, но болезнь протекает по-разному, у каждого есть какая-то особенность. В целом, если больной поступил без осложнений, то он около трех суток находится в реанимации, около недели – в отделении неотложной кардиологии и потом на амбулаторном этапе – около двух месяцев. Нередко думают, что мы подлечим за два дня и отпустим. Но лечение требует времени.
Инфарктов сегодня становится больше или меньше?
Цифры стабильные. Может быть, это удивительно, но примерно всегда одинаковые проценты заболевших и осложнений.
Расскажите о наиболее интересных случаях в вашей практике?
Каждый по-своему уникален. Был пациент, ведущий спортивный образ жизни, – катался на лыжах, упал на лыжне, потерял сознание. Его увидел в лесу другой лыжник, пока транспортировали в город – инфаркт. Вроде бы человек прекрасно себя чувствовал, никогда ничем не болел… Также к нам одновременно с инфарктами миокарда попали два анестезиолога из другой больницы. Сами себя лечили, думали, что пройдет, терпели и ходили на работу.
Что нужно делать, чтобы предотвратить инфаркт миокарда?
Разговариваем с родственниками пациента с инфарктом, они недоумевают: «Как так, он не пил, не курил, ел нормальную пищу, и вдруг случился инфаркт миокарда». Но такое состояние вдруг не случается. Основная причина развития инфаркта миокарда – это отложение холестерина в коронарных артериях – атеросклероз. Процесс роста атеросклеротической бляшки не происходит внезапно, а развивается годами. Особенно так происходит у возрастных пациентов.
Не пить, не курить, следить за питанием, за массой тела, измерять артериальное давление. У гипертоников риск возникновения инфаркта в разы выше, чем у людей с нормальным давлением. Также нужно следить за холестерином – хотя бы раз в год проходить обследование у терапевта, записывать кардиограмму и сдавать липидный спектр. Высоким холестерин бывает и у худеньких, и у активных людей. Причина либо в питании, либо в генетической предрасположенности. Для нормализации состояния часто достаточно соблюдать диету. Обязательно нужно лечить и контролировать сопутствующие заболевания, особенно сахарный диабет. Но инфаркт миокарда – это не всегда атеросклероз. Случается, что на фоне ОРВИ на чистых сосудах развилось воспаление, возник отек. На фоне стресса происходит спазм артерии.
Какую роль в профилактике инфарктов играет активный образ жизни?
Здоровый образ жизни, активность – это профилактика лишнего веса. Можно просто ходить, подниматься пешком по лестнице. После инфаркта у нас есть специальная система реабилитации. Всех пациентов осматривают, консультируют врачи по лечебной физкультуре. С нашими пациентами занимаются уже через несколько дней после инфаркта – начинают с минимальных движений, объем и продолжительность которых со временем увеличивается.
Острая ишемия конечностей

Острая ишемия нижних конечностей это состояние, которое возникает из-за резкого уменьшения притока крови к конечности,что представляет угрозу жизнеспособности конечности и даже несет высокий риск смерти. Вследствие плохого кровоснабжения конечности возникают системные нарушения кислотно-щелочного и электролитного баланса, что отрицательно влияет на функции сердца и почек. Успешное восстановление кровотока (реперфузия) может привести к попаданию высокотоксичных свободных радикалов в общий кровоток, что ставит под угрозу жизни этих тяжелых больных. Консервативное лечение и наблюдение у этой категории пациентов недопустимы. Лечение острой ишемии конечностей требует глубокого понимания анатомии артериальной окклюзии, четкого знания открытых и эндоваскулярных методов восстановления кровообращения конечности и методов профилактики смертельно опасных осложнений после восстановления кровотока.
Причины острой ишемии
Острая ишемия нижних конечностей развивается в результате внезапной закупорки артериального кровотока в конечности из-за эмболии(закупорка тромбом из сердца или аневризмы),тромбоза или травмы магистрального сосуда. Эмболия значительно опаснее тромбоза, так как прекращает кровоток в неизмененных сосудах, без развитого обходного кровообращения. Тромбоз развивается в сосудах с предыдущим, постепенным атеросклеротическим сужением, которое стимулировало развитие обходных (коллатеральных) путей кровоснабжение.
Эмболия артерий ног
- Острое начало, где больной часто способен точно рассчитать время появления симптомов
- Предшествующие случаи эмболии
- Наличие источника эмболии, такого как мерцательная аритмия или аневризма аорты
- Отсутствие в анамнезе перемежающейся хромоты
- Сохраненный пульс на другой конечности
В связи с уменьшением распространенности ревматизма с поражением сердечных клапанов и широкого использования антикоагулянтной терапии мерцательной аритмии количество случаев эмболии значительно уменьшилось. В настоящее время самой частой причиной острой закупоркой периферических артерий является тромбоз на фоне облитерирующего атеросклероза. Особой группой пациентов являются больные с тромбозами после хирургических операций на сосудах. Требуется внимательное наблюдение за функцией шунтов и стентированных артерий, чтобы предупредить возможность тромбоза и острой ишемии после операции.
Тромбоз артерии
Острое прекракращение кровотока вследствии закупорки сосуда тромбом. Острый тромбоз развивается из за замедления скорости кровотока вследствие сужения просвета атеросклеротической бляшкой, воспалением, расслоением или наружным сдавлением. Тромбоз может развиться из за наличия инородных тел в просвете артерии, либо при введении раздражающего препарата внутриартериально. При сепсисе и тяжелых инфекционных заболеваниях кожи и подкожно клетчатки возможен тромбоз мелких артерий.
- Постепенное развитие болей и нарушений чувствительности
- Первые проявления – изменения цвета конечности и появление ишемических пузырей (фликтен),
- Нарушение движений развивается позже
- Позднее обращение к врачу
- Предшествующие эпизоду жалобы на боли при ходьбе
Течение и классификация острой ишемии
Продолжительность симптомов имеет первостепенное значение в планировании лечения. После первичной окклюзии часто наступает продолженный тромбоз артерий выше и ниже места закупорки, что углубляет степень ишемии из-за перекрытия обходных путей тромбами. Степень ишемии играет большую роль в определении лечебной тактики:
I степень – присутствует боль, чувствительность и движения сохранены. Может проводиться дообследование и наблюдение. После дообследование проводится восстановление кровотока.
II степень – расстройства чувствительности, гипоэстезия или анестезия. Страдает нервная проводимость. Активные движения сохранены. Показано срочное восстановление кровотока.
III степень – частичная мышечная контрактура. Чувствительность отсутствуют, активные движения отсутствуют, пассивные движения затруднены в пальцах. Это признаки поражения некоторых мышц. Показано срочное восстановление кровотока, рассечение мышечных футляров, удаление пораженных мышц. Активные методы удаления токсинов – гемофильтрация.
IV степень – полная мышечная контрактура. Пассивные движения в крупных суставах невозможны. Это признаки поражения всех мышц сегмента конечности. Восстановление кровотока противопоказано. Иначе продукты мышечного распада приведут к тяжелой интоксикации и смерти. Необходима срочная ампутация.
Осложнения острой ишемии
Ишемическая гангрена – приводит к ампутации конечности или к гибели пациента.
Полиорганная недостаточность – синдром отравления организма продуктами распада мышц и электролитными нарушениями. Может развиться при восстановлении кровотока в погибшую или сильно пострадавшую конечность. Проявляется нарушением функции почек, снижением артериального давления и функции сердца. Может привести к гибели пациента после восстановления кровотока.
Реперфузионный синдром – отек и болезненность, возникающие после восстановления кровотока в пораженную конечность. Как правило, реперфузионные осложнения обратимы, однако отек и нарушение функции конечности могут сохраняться несколько месяцев после восстановления кровообращения.
Прогноз
Если кровообращение в конечности восстановлено в первые часы после развития острой ишемии, то прогноз для жизни и сохранения конечности хороший. При задержке с операцией прогноз ухудшается с каждым часом. При современном лечении острой ишемии удается сохранить ногу 70% пациентов. Летальность при данной патологии до сих пор остается высокой (около 10%).
Преимущества лечения в клинике
Диагностика
 Диагностика острой ишемии при осмотре сосудистым хирургом
Диагностика острой ишемии при осмотре сосудистым хирургом
Классическая картина острой ишемии определяется шестью симптомами:
- Внезапная боль в ноге
- Бледность кожных покровов
- Отсутствие или дефицит движений в пораженной конечности
- Отсутствие пульса на пораженной конечности
- Снижение кожной чувствительности
- Снижение кожной температуры
Боль может быть постоянной или при пассивных движениях пораженной конечности. При эмболической закупорке боль, как правило, бывает внезапной и очень интенсивной. При тромбозе интенсивность боли значительно меньше, иногда происходит прогрессирующее усиление перемежающейся хромоты.
Ультразвуковое дуплексное сканирование
Ультразвуковое дуплексное сканирование позволяет определить проходимость артерий, локализовать место закупорки сосуда и состояние кровотока ниже места окклюзии. Нередко при острой ишемии этой диагностики бывает достаточно, чтобы определить лечебную тактику и отправить пациента на операционный стол. При эмболии или разрыве артерии ниже места закупорки обычно пустые или тромбированные, кровоток в них не определяется. Кровоток в венах резко замедлен. При тромбозе можно обнаружить кровоток ниже места закупорки, однако скорость его резко снижена, чаще всего по магистральным сосудам кровотока не определятся, а по коллатералям можно увидеть движение крови. Как правило, это связано с тем
Ангиография
Для решения вопроса хирургической тактике необходима информация о проходимости артерий пораженной конечности. Выбор методики восстановления кровообращения зависит от состояния путей притока к пораженной конечности и сосудистого русла ниже места закупорки. Кроме того, при ангиографии можно отличить эмболию от тромбоза на фоне атеросклеротических сужений. Во время ангиографического исследования можно предпринять эндоваскулярное лечение в объеме тромбэктомии и ангиопластики пораженных сегментов или провести локальную тромболитическую терапию.
Эмболия артерий – острая закупорка сосуда тромбом или другим объектом принесенным из других участков сосудистого русла. Наиболее часто сосудистые хирурги имеют дело с тромбоэмболией из полости сердца при инфаркте или мерцательной аритмии, из полости аневризмы вышележащего к закупоренной артерии сосуда.
Последствия острого прекращения кровотока
Внезапное прекращение кровотока приводит к феномену острой ишемии. Органам и тканям, которые снабжаются этой артерией, не хватает питания и кислорода, поэтому они начинают медленно гибнуть. Вначале страдают наиболее специализированные ткани – нервная, мышечная и наконец кожа. Организм пытается восстановить кровообращение, раскрывая дополнительные обходные пути кровотока, поэтому иногда гибель тканей останавливается. Но вероятность такого исхода невелика. В любом случае острая ишемия приводит либо к гангрене, либо к развитию хронического недостатка кровообращения – критической ишемии.
Стадии острой ишемии
1. Внезапная боль в ноге, ее похолодание, сокращение дистанции ходьбы. Если коллатеральные сосуды хорошие, ишемия может остановиться на этой стадии с развитием перемежающейся хромоты или критической ишемии. Чаще всего эта стадия наблюдается при тромбозе измененных артерий, если ранее просвет их был сужен и развилось коллатеральное кровообращение. На этой стадии операция проводится после необходимого дообследования и подготовки. Цвет ноги может быть бледным, либо приобрести синеватый оттенок (цианоз). Результат хирургического лечения отличный. Восстановление функции ноги чаще всего полное.
2. К вышеописанным симптомов присоединяется слабость в ноге, постепенно усугубляющаяся до паралича. Однако пассивные движения в пальцах и других суставах возможны. Такие явления связаны с отмиранием нервных окончаний и блокадой проведения нервного импульса по нервам. Эта стадия ишемии является абсолютным показанием к экстренной операции, так как самостоятельное восстановление кровотока невозможно, а отсрочка с вмешательством приведет к гангрене. Своевременная операция восстанавливает кровоток с минимальной потерей функции конечности. Остается онемение стопы и пальцев, длительно держится отек ноги.
3. Начинается гибель мышц, сначала возникают очаги мышечных некрозов, боль в мышцах, плотный отек голени. Затем наступает окоченение пальцев, голеностопного сустава, коленного сустава (мышечная контрактура). Мышцы гибнут полностью. При частичной гибели мышц после восстановления кровотока и длительного послеоперационного периода возможно сохранение ноги, но функция ходьбы будет затруднена. В случае мышечной контрактуры обязательно проводится ампутация, так как восстановление кровотока приводит к гибели человека от отравления продуктами распада.
Диагностика тромбоза или эмболии
Помимо клинической картины, для диагностики необходимо использовать специальные методы исследования.
Ультразвуковая диагностика позволяет уточнить характер окклюзии, выявить атеросклеротические бляшки при тромбозах. Тромбоз отличается от эмболии исходным поражением артерий, при эмболии артерии чаще всего не пораженные.
Ангиография проводится на операционном столе для уточнения воспринимающего сосудистого русла и позволяет определить характер хирургического вмешательства
Мультиспиральная компьютерная томография проводится при наличии времени для детальной диагностики и позволяет очень точно выявить характер поражений и определить лечебную тактику.
Инфаркт миокарда
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфаркт миокарда: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфаркт миокарда (ИМ) – это омертвление участка сердечной мышцы вследствие недостаточного ее кровоснабжения с развитием характерной клинической картины.
Причины появления инфаркта миокарда
Сердце – полый мышечный орган, имеющий форму конуса. Стенки сердца состоят из трех слоев. Внутренний слой – эндокард – выстилает полости сердца изнутри, и его выросты образуют клапаны сердца. Средний слой – миокард – состоит из сердечной мышечной ткани. Наружный слой – перикард. Сердце человека имеет четыре камеры: два предсердия и два желудочка. В правое предсердие поступает кровь из тканей самого сердца и всех частей тела (по верхней и нижней полым венам). В левое предсердие впадают четыре легочные вены, несущие артериальную кровь из легких. Из правого желудочка выходит легочный ствол, по которому венозная кровь поступает в легкие. Из левого желудочка выходит аорта, несущая артериальную кровь в сосуды большого круга кровообращения. Кислород к миокарду сердца доставляется по коронарным артериям.
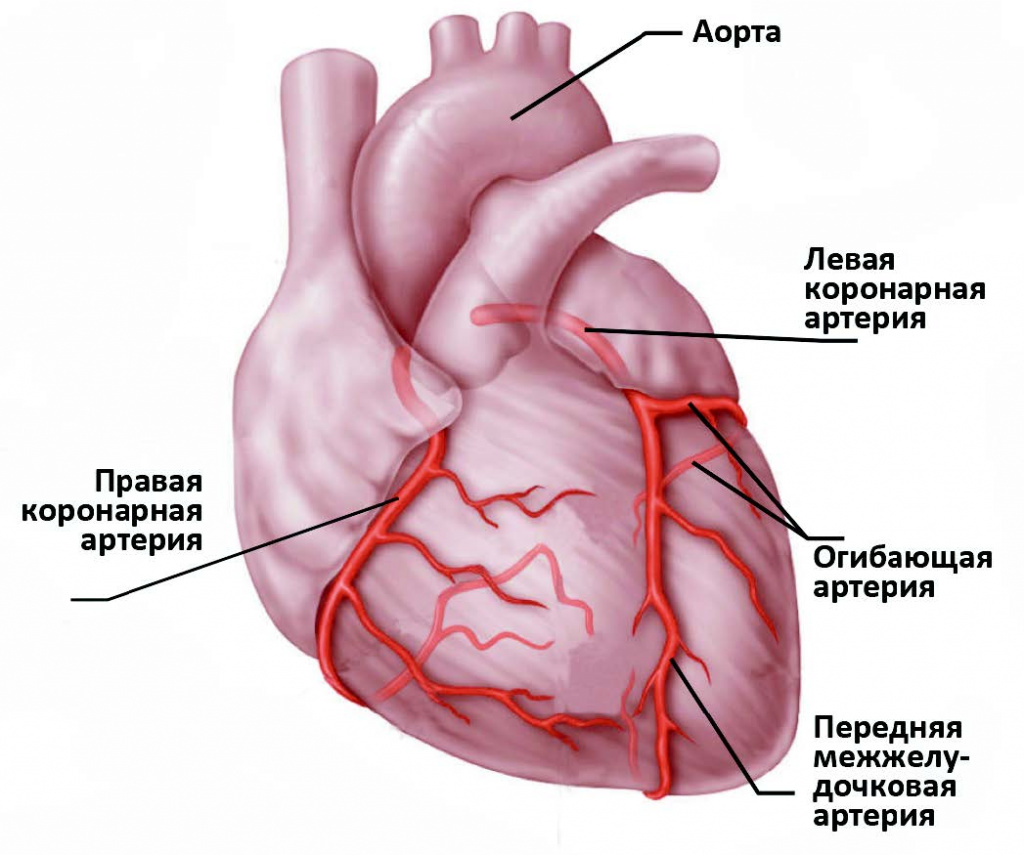
Сердце очень чувствительно к недостатку кровоснабжения (дефициту кислорода). В случае закупорки крупной коронарной артерии и при отсутствии эффективного альтернативного кровообращения по другим сосудам уже через 30 минут в пораженном участке начинается гибель кардиомиоцитов (мышечных клеток сердца).
Нарушение кровообращения вследствие атеросклеротического поражения коронарных артерий в 97-98% случаев имеет основное значение в возникновении инфаркта миокарда.
Атеросклерозом может поражаться как одна коронарная артерия, так и все три. Степень и протяженность сужения артерии могут быть различными. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Где может формироваться тромб:
- на месте разрыва уязвимой (нестабильной) атеросклеротической бляшки;
- на дефекте (эрозии) эндотелия коронарной артерии, не обязательно локализованном на поверхности атеросклеротической бляшки;
- в месте гемодинамически незначимого сужения коронарной артерии.
Развивающийся некроз миокарда может быть различных размеров, а некроз, проходящий через все слои сердца (трансмуральный) может стать причиной разрыва миокарда.
Образование очагов некроза в миокарде сопровождается изменением размера, формы и толщины стенки сердца, а сохранившийся миокард испытывает повышенную нагрузку и подвергается гипертрофии с увеличением объема и массы.
Такие сопутствующие состояния как: анемия, воспаление, инфекция, лихорадка, метаболические или эндокринные расстройства (в частности, гипертиреоз) могут спровоцировать или утяжелить ишемию миокарда.
К факторам риска развития инфаркта миокарда относятся:
- гиперлипидемия (нарушение нормального соотношения липидов крови);
- курение,
- сахарный диабет,
- артериальная гипертензия,
- абдоминальное ожирение,
- психосоциальные причины (стресс, депрессия и т.д.),
- низкая физическая активность,
- несбалансированное питание и потребление алкоголя.
Классификация инфаркта миокарда
I. Острый инфаркт миокарда.
- Острый трансмуральный инфаркт передней стенки миокарда.
- Острый трансмуральный инфаркт нижней стенки миокарда.
- Острый трансмуральный инфаркт миокарда других уточненных локализаций.
- Острый трансмуральный инфаркт миокарда неуточненной локализации.
- Острый инфаркт миокарда неуточненный.
- Повторный инфаркт передней стенки миокарда.
- Повторный инфаркт нижней стенки миокарда.
- Повторный инфаркт миокарда другой уточненной локализации.
- Повторный инфаркт миокарда неуточненной локализации.
- Гемоперикард.
- Дефект межпредсердной перегородки.
- Дефект межжелудочковой перегородки.
- Разрыв сердечной стенки без гемоперикарда.
- Разрыв сухожильной хорды.
- Разрыв сосочковой мышцы.
- Тромбоз предсердия, ушка предсердия и желудочка сердца.
- Другие текущие осложнения острого инфаркта миокарда.
- Коронарный тромбоз, не приводящий к инфаркту миокарда.
- Синдром Дресслера – постинфарктный склероз.
- Другие формы острой ишемической болезни сердца.
- Острая ишемическая болезнь сердца неуточненная.
Симптомы инфаркта миокарда
При инфаркте миокарда в результате нарушения кровообращения в пораженном участке сердца накапливаются продукты обмена, которые раздражают рецепторы миокарда и коронарных сосудов, что проявляется острой болью. Болевой приступ приводит к выбросу адреналина и норадреналина корой надпочечников.
Боль при типичном течении инфаркта миокарда является основным его признаком. Она возникает за грудиной, иногда может отдавать в левую руку, левое плечо, горло, нижнюю челюсть, в подложечную область.
По интенсивности и длительности такая боль в значительной степени превосходит обычный приступ стенокардии. Боль не снимается приемом нитроглицерина. Длительность болевого синдрома может быть различной – от 1 часа до нескольких суток. Иногда инфаркт миокарда сопровождается резкой слабостью, головокружением, головной болью, рвотой, потерей сознания. Больной выглядит бледным, губы синеют, наблюдается потливость.
В первые сутки развития инфаркта миокарда может регистрироваться тахикардия (учащенное сердцебиение), нарушение ритма, повышение температуры до 37-38℃.
Выделяют следующие клинические варианты:
- астматический – протекает как приступ бронхиальной астмы (присутствуют одышка, затрудненное дыхание, чувство нехватки воздуха);
- гастралгический – характеризуется болями в области желудка с распространением в загрудинное пространство, может быть отрыжка, икота, тошнота, многократная рвота, вздутие живота;
- аритмический – возникают нарушения ритма сердца, угрожающие жизни;
- церебральная – характеризуется нарушением мозгового кровообращения (наблюдаются тошнота, головокружение, нарушение сознания с развитием обморока);
- бессимптомный – инфаркт миокарда без типичного болевого приступа. В связи с несоблюдением постельного режима и отсутствием должного лечения протекает неблагоприятно.
Существуют четкие критерии диагностики инфаркта миокарда:
- клиническая картина инфаркта миокарда;
- картина инфаркта миокарда по данным ЭКГ;
- наличие новых участков миокарда со сниженным кровообращением или нарушение сократимости миокарда по данным инструментальных исследований;
- выявление тромбоза коронарных артерий по данным ангиографии.
-
определение уровня биохимических маркеров повреждения кардиомиоцитов в крови;
Высокочувствительное исследование тропонина-I применяется в современных алгоритмах диагностики острого инфаркта миокарда, а также повреждений миокарда в широком спектре иных клинических обстоятельств, таких как мониторинг состояния пациентов в критических состояниях, оценки периоперационного риска, прогноз кардиорисков у пациентов с сердечно-сосудистыми заболеваниями, контроль химиотерапии. Тест-системы вч TnI ARCHITECT (Abbott) одобрены также для оценки кардиорисков у условно-здоровых лиц при профилактическим скрининге
Основные признаки инфаркта
Сердце – орган, ответственный за перекачивание крови по организму. Оно образовано несколькими слоями мышечной ткани. Основную толщу предсердий и желудочков образует миокард – средний слой. Из-за нарушения притока крови часть его клеток — кардиомиоцитов — может отмирать. Состояние, сопровождающееся частичным некрозом миокарда, медики называют инфарктом. Патология несет угрозу жизни пациента, поэтому он нуждается в экстренной медицинской помощи.

Что это такое
Инфаркт миокарда, или сердечный приступ, чаще всего возникает у пациентов старшей возрастной категории. В группу риска входят женщины после 55 лет и мужчины старше 45 лет.
Медики классифицируют патологию по времени ее возникновения:
- первичный инфаркт – впервые возникший;
- рецидивирующий инфаркт – диагностированный в течение 1,5 месяцев после первого приступа;
- повторный инфаркт – возникший по истечении 6 недель с момента первого случая.
Поражаться может сразу несколько отделов. В этом случае речь ведут об обширном инфаркте. Патология может затронуть только левый желудочек – его перегородки или стенки. Реже всего отмирает ткань правого желудочка.
Из-за чего может появиться
Главная причина патологии – поражение внутренней оболочки коронарной артерии. Это сосуд, питающий ткани сердца. Пока его диаметр не сужается и стенки сохраняют эластичность, негативных изменений не происходит. Уменьшение просвета ограничивает поступление крови. Подобная картина складывается при:
- атеросклерозе;
- спазме венечных артерий;
- повышенной вязкости крови;
- формировании кровяных сгустков – тромбов.
Заболевание может быть спровоцировано влиянием негативных факторов, в число которых входят:
- гормональные нарушения;
- длительное лечение кортикостероидами;
- гипертоническая болезнь;
- ожирение;
- курение;
- употребление алкоголя;
- малоподвижный образ жизни;
- эмоциональные перегрузки.
В редких случаях инфаркт миокарда может быть спровоцирован другими внутренними патологиями: ревматизмом, онкологическими заболеваниями, тяжелыми аллергическими реакциями.
Признаки и симптомы
Своевременная диагностика может спасти человеку жизнь, поэтому крайне важно знать все основные признаки инфаркта миокарда на ранней стадии его развития.
Клиническая картина сердечного приступа:
- внезапная боль за грудиной;
- ощущение, будто грудную клетку сдавливают снаружи;
- иррадиация боли в плечо, предплечье, локоть;
- неприятные простреливающие ощущения в шее, спине, челюсти;
- чувство нехватки воздуха;
- липкий холодный пот;
- тошнота или рвота;
- головокружение;
- чувство усталости.
Для более точной диагностики ориентируются не только на субъективные ощущения, но и на результаты инструментальных исследований. Больного направляют на кардиограмму. Методика позволяет отличить патологию от приступа стенокардии.Основные ЭКГ признаки инфаркта миокарда – подъем сегмента ST.
Основные признаки инфаркта меняются в зависимости от стадии приступа. Он проходит пять последовательных этапов. Успех лечения и благоприятность прогноза зависят от скорости оказания помощи.
- Предынфарктный период. Может длиться 1-2 часа или несколько недель. Вначале характеризуется слабой болью. Длительность приступов постепенно увеличивается.
- Острейший период. Продолжается не больше двух часов. Характеризуется быстрым отмиранием сердечной ткани. Боль ослабевает, давление падает.
- Острый период. Длится от 2 до 14 дней. Некроз сменяется расплавлением миокарда.
- Подострый период. Продолжается до 45 дней. Основные клинические признаки инфаркта миокарда стихают. На месте некроза формируется соединительная ткань. Сердце адаптируется к новому состоянию.
- Постинфарктный период. Может занимать до полугода. На мышечной ткани появляется полноценный рубец и грануляционная ткань.
Какие могут быть осложнения
Состояние пациента может ухудшиться на любой стадии развития инфаркта миокарда. Основные осложнения:
- остановка сердца;
- кардиогенный шок;
- перикардит;
- тромбоэмболия;
- разрыв сердечной стенки;
- фибрилляция желудочков.
Летальность на ранних стадиях инфаркта миокарда – 35 %. Причиной смерти чаще всего становятся кардиогенный шок или острая недостаточность. В позднем периоде гибель пациента возможна из-за тромбоэмболических нарушений или аневризмы аорты.
Как оказывать первую помощь
Основным признаком инфаркта является давящая или острая боль за грудиной. Пациент нуждается в экстренной помощи, поэтому первым действием при подозрении на сердечный приступ должен быть вызов кардиобригады.
Помощь на догоспитальном этапе:
- Проследить, чтобы пострадавший не подвергался физической нагрузке.
- Уложить пациента в постель, чуть приподняв подушки под головой.
- Ослабить внешнее давление – снять обувь, убрать ремень или галстук, расстегнуть ворот рубашки.
- Обеспечить приток свежего воздуха в комнату.
- Контролировать показатели пульса и артериального давления. Цифры предоставить врачу скорой помощи.
- Успокоить пострадавшего, следить, чтобы не нарастала паника.
- Дать выпить стакан воды.
До приезда бригады возможен прием медикаментов. Если человек раньше страдал от стенокардии, ему дают привычный препарат для улучшения сердечного кровообращения. Таблетку нужно положить под язык, чтобы пострадавший медленно ее рассасывал. Для защиты от тромбоэмболических нарушений рекомендован прием кроверазжижающих средств. Они препятствуют слипанию тромбоцитов и замедляют гибель кардиомиоцитов.
При отсутствии сознания, слабом пульсе и нестабильном дыхании проводится сердечно-легочная реанимация. Это комплекс, состоящий из непрямого массажа сердца и искусственного дыхания. Его цель – поддержать жизнедеятельность до приезда врачей. Для перекачивания крови выполняют ритмичные нажатия на область грудины, а для вентиляции легких принудительно вдыхают воздух в рот пострадавшего при зажатом носе.
Как лечить
Инфаркт миокарда на любой стадии развития угрожает жизни, поэтому лечение проводится в условиях стационара. Основные задачи терапии:
- нормализовать кровоток и тем самым предотвратить гибель клеток;
- ограничить площадь некроза – чем обширнее очаг, тем выше риск летального исхода;
- снять боль, дополнительно избавив пациента от паники;
- защитить от осложнений.
Медикаментозное лечение ведется одновременно по семи направлениям. Пациент получает лекарственные препараты с разным спектром действия:
- Анальгетики. Их задача – блокировать болевой центр. В стационаре вводят мощные препараты, действующие за 3-5 минут. Они снимают нервное возбуждение, тревожность, страх смерти.
- Транквилизаторы. Нужны для снятия психомоторного возбуждения в острейшей фазе. Применяются редко.
- Тромбоэмболическая терапия. Нужна для сокращения площади некроза. Не возвращает к жизни отмершие клетки, но восстанавливает питание миокарда за счет растворения тромбов в коронарных артериях.
- Антикоагулянты. Усиливают эффект тромбоэмболической терапии.
- Антиагреганты. Препятствуют формированию тромбов и облегчают прохождение эритроцитов по узким капиллярам. Повышают скорость кровотока.
- Бета-адреноблокаторы. Снижают нагрузку на сердечную мышцу, адаптируют к дефициту кислорода.
- Ингибиторы АПФ. Расширяют диаметр сосудов и снижают артериальное давление.
Возможно и оперативное вмешательство – стентирование коронарных сосудов, направленное на расширение русла, или шунтирование – открытая операция на сердце, при которой врач создает для крови обходной путь, не затрагивающий область закупорки.
Обращайтесь за помощью в лечении в пансионат «Тихий дом» в Воронеже
Больной, перенесший инфаркт миокарда, нуждается в длительном восстановлении. Мы приглашаем пройти полную реабилитацию в пансионате «Тихий дом». Здесь есть все необходимое для пенсионеров после сердечного приступа – постоянный контроль квалифицированных специалистов, психологическая поддержка, подбор разрешенных физических упражнений и занимательный досуг.

 Диагностика острой ишемии при осмотре сосудистым хирургом
Диагностика острой ишемии при осмотре сосудистым хирургом
